Лекция пневм.ppt.pptx
- Количество слайдов: 34

ПНЕВМОНИЯ. АБСЦЕСС. РАК ЛЕГКОГО.

ПНЕВМОНИЯ • острое инфекционно-воспалительное заболевание легких с вовлечением всех структурных элементов лёгочной ткани с обязательным поражением альвеол и развитием в них воспалительной экссудации.

ЭТИОЛОГИЯ ВНЕБОЛЬНИЧНЫХ ПНЕВМОНИЙ • Streptococcus pneumoniae – 70 -90% • Haemophilus influenzae – 15 -20% • Mycoplasma pneumoniae – 1 -9% • Chlamydia pneumoniae – 10% • Legionella pneumophila – 2 -11% • Moraxella (Branhamella) catarralis – 1 -2% • Klebsiella pneumoniae – 3 -8% • Escherichia coli – 0, 5% • Staphylococcus aureus – 3 -4% • Streptococcus haemoliticus – 1 -4%

ЭТИОЛОГИЯ ГОСПИТАЛЬНЫХ ПНЕВМОНИЙ • Грамположительная флора: • Staphylococcus aureus • Грамотрицательная флора: • • Pseudomonas aeruginosa Klebsiella pneumoniae Escherichia coli Proteus mirabilis Haemophilus influenzae Enterobacter Serratia • Анаэробная флора: • Грамположительная Peptostreptococcus • Грамотрицательная Fusobacterium, Bacteroides

ЭТИОЛОГИЯ ПНЕВМОНИЙ У БОЛЬНЫХ С ИММУНОДЕФИЦИТНЫМИ СОСТОЯНИЯМИ • Пневмоцисты • Патогенные грибы • цитомегаловирусы

Этиология пневмоний на фоне нейтропении • Золотистый стафилококк • Кишечная палочка • Синегнойная палочка

ФАКТОРЫ, ПРЕДРАСПОЛАГАЮЩИЕ К РАЗВИТИЮ ПНЕВМОНИЙ • Курение • Употребление алкоголя • Сердечная недостаточность, застой крови в малом круге кровообращения • Хронические обструктивные заболевания бронхов • Воздействие на дыхательную систему агрессивных экологических и профессионально-производственных факторов • Хроническая носоглоточная инфекция и заболевания придаточных пазух носа • Врожденные дефекты бронхопульмональной системы • Иммунодепрессивные состояния и лечение иммунодепрссантами • Тяжелые истощающие заболевания • Оперативные вмешательства • Длительный постельный режим • Пожилой и старческий возраст
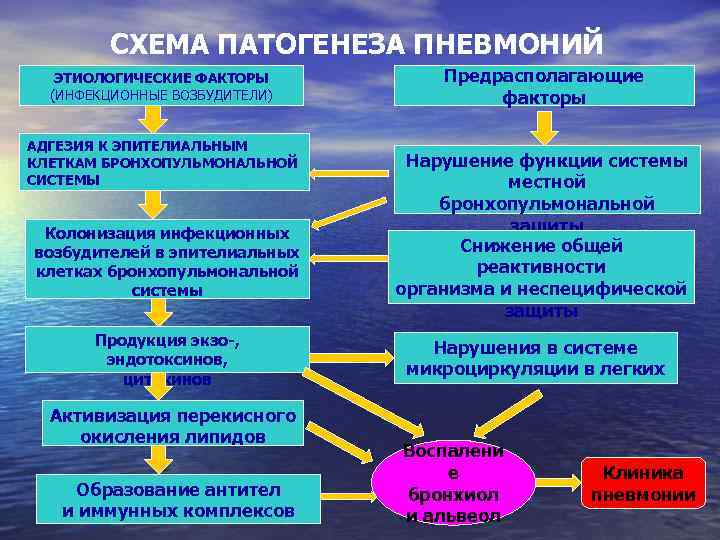
СХЕМА ПАТОГЕНЕЗА ПНЕВМОНИЙ ЭТИОЛОГИЧЕСКИЕ ФАКТОРЫ (ИНФЕКЦИОННЫЕ ВОЗБУДИТЕЛИ) АДГЕЗИЯ К ЭПИТЕЛИАЛЬНЫМ КЛЕТКАМ БРОНХОПУЛЬМОНАЛЬНОЙ СИСТЕМЫ Колонизация инфекционных возбудителей в эпителиальных клетках бронхопульмональной системы Продукция экзо-, эндотоксинов, цитокинов Активизация перекисного окисления липидов Образование антител и иммунных комплексов Предрасполагающие факторы Нарушение функции системы местной бронхопульмональной защиты Снижение общей реактивности организма и неспецифической защиты Нарушения в системе микроциркуляции в легких Воспалени е бронхиол и альвеол Клиника пневмонии

• Классификация острой пневмонии В. П. Сильвестров (1987) I. По этиологии II. По клинико-фармакологическим признакам: 1. Паренхиматозная а) долевая (крупозная) б) очаговая (бронхопневмония) 2. Интерстициальная III. По локализации и протяженности: 1. Односторонняя (лево-, правосторонняя) а) тотальная б) долевая в) сегментарная г) субдольковая д) центральная (“прикорневая”) 2. Двусторонняя (с указанием протяженности)

Классификация острой пневмонии IV. По тяжести: 1. Тяжелая 2. Средней тяжести 3. Легкое или абортивное течение V. По течению: 1. Острая 2. Затяжная VI. По наличию функциональных нарушений внешнего дыхания и кровообращения: 1. Без функциональных нарушений 2. С функциональными нарушениями (их характеристика, выраженность) VII. По наличию осложнений: 1. Неосложненная 2. Осложненная (указать осложнения)

Первичной считается пневмония, возникшая у пациента, который прежде был здоров, у него не было заболеваний органов дыхания и патологии других органов и систем, способствующей развитию пневмонии

Вторичная пневмония - это пневмония, развивающаяся на фоне хронических заболеваний бронхопульмональной системы (хронический бронхит, пневмосклероз различного генеза и др. ) и патологии других органов и систем, предрасполагающих к развитию пневмонии.

Современная классификация I. Этиологические группы пневмоний II. Варианты пневмония в зависимости от эпидемических условий возникновения. 1. Внегоспитальная (внебольничная, домашняя, амбулаторная) пневмония 2. Госпитальная (нозокомиальная, внутрибольничная) пневмония. 3. Атипичные пневмонии. 4. Пневмония у больных с иммунодефицитными состояниями. 5. Пневмонии на фоне нейтропении. III. Локализация и протяженность пневмонии. IV. Степень тяжести пневмонии. V. Осложнения (легочные и внелегочные). VI. Фаза заболевания (разгар, разрешение, реконвалесценция, затяжное течение).

Осложнения • К легочным осложнениям относят • парапневмонический плеврит, абсцесс и гангрену легких, • синдром бронхиальной обструкции, • острую дыхательную недостаточность, • кровохарканье, легочное кровотечение, • пневмоторакс, • пневмосклероз, • карнификация

Осложнения • Внелегочные осложнения – это • острое легочное сердце, • инфекционно - токсичесий шок, • неспецифический миокардит, эндокардит перикардит, • менингит, менингоэнцефалит, • ДВС-синдром, • психозы, • анемия, • острый гломерулонефрит, • токсический гепатит, • сепсис, • медиастенит, • коллапс

В основе клиники пневмоний лежат: • Синдром уплотнения легочной ткани • Синдром интоксикации • Синдром острой дыхательной недостаточности
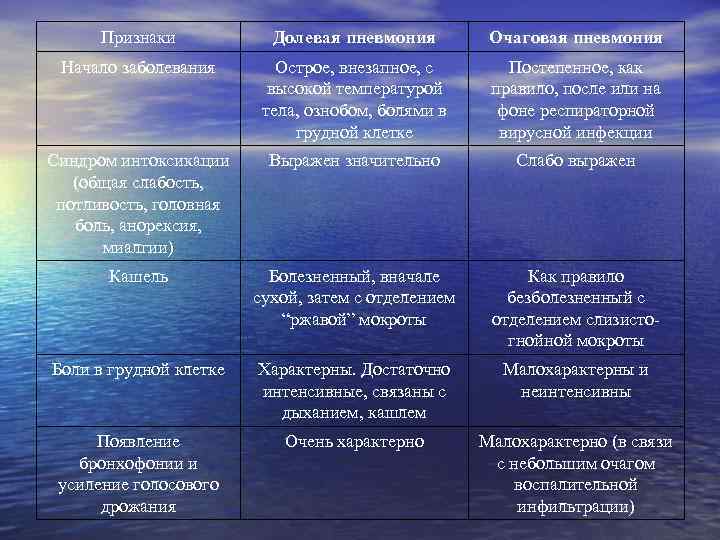
Признаки Долевая пневмония Очаговая пневмония Начало заболевания Острое, внезапное, с высокой температурой тела, ознобом, болями в грудной клетке Постепенное, как правило, после или на фоне респираторной вирусной инфекции Синдром интоксикации (общая слабость, потливость, головная боль, анорексия, миалгии) Выражен значительно Слабо выражен Кашель Болезненный, вначале сухой, затем с отделением “ржавой” мокроты Как правило безболезненный с отделением слизистогнойной мокроты Боли в грудной клетке Характерны. Достаточно интенсивные, связаны с дыханием, кашлем Малохарактерны и неинтенсивны Появление бронхофонии и усиление голосового дрожания Очень характерно Малохарактерно (в связи с небольшим очагом воспалительной инфильтрации)
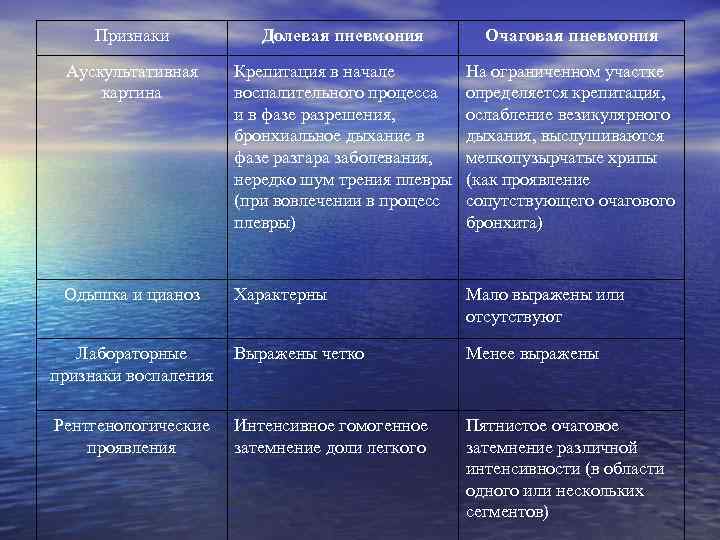
Признаки Долевая пневмония Очаговая пневмония Аускультативная картина Крепитация в начале воспалительного процесса и в фазе разрешения, бронхиальное дыхание в фазе разгара заболевания, нередко шум трения плевры (при вовлечении в процесс плевры) На ограниченном участке определяется крепитация, ослабление везикулярного дыхания, выслушиваются мелкопузырчатые хрипы (как проявление сопутствующего очагового бронхита) Одышка и цианоз Характерны Мало выражены или отсутствуют Лабораторные признаки воспаления Выражены четко Менее выражены Рентгенологические проявления Интенсивное гомогенное затемнение доли легкого Пятнистое очаговое затемнение различной интенсивности (в области одного или нескольких сегментов)

ПЛАН ОБСЛЕДОВАНИЯ И ПОЛУЧЕННЫЕ РЕЗУЛЬТАТЫ • Лабораторный синдром воспаления неспецефичен, выраженность его зависит от обширности поражения легочной ткани. • ОАК: при крупозной пневмонии – лейкоцитоз в пределах 15 -30, сдвиг лейкоцитарной формулы влево, токсическая зернистость нейтрофилов, лимфопения, эозинопения, ускорение СОЭ до 40 -50 мм/час • При очаговой пневмонии- умеренный нейтрофильный лейкоцитоз (10 -15), ускорение СОЭ. У некоторых больных показатели лейкоцитов остаются нормальными. • ОАМ: при крупозной пневмонии выявляются протеинурия, иногда микрогематурия.

ПЛАН ОБСЛЕДОВАНИЯ И ПОЛУЧЕННЫЕ РЕЗУЛЬТАТЫ • Биохимический анализ крови: повышение а 2 - и у-глобулинов, сиаловых кислот, серомукоида, фибрина, гаптоглобина, ЛДГ-3, появление СРП • Анализ мокроты общий и посев мокроты на выявление возбудителя и на чувствительность к антибиотикам. При крупозной пневмонии много эритроцитов и фибрина –в стадию красного опеченения, лейкоцитов –в стадию серого опеченения, в стадию разрешения- детрит из разрушенных лейкоцитов и много макрофагов. При очаговой пневмонии много лейкоцитов, макрофагов, клеток цилиндрического эпителия. • Спирография – нарушение вентиляции по рестриктивному типу.


Схема лечения пневмонии. 1. Лечебный режим. 2. Рациональное лечебное питание. 3. Медикаментозная терапия - этиотропная; - патогенетическая; - симптоматическая. 4. Физиотерапевтическое лечение ЛФК, массаж, дыхательная гимнастика. 5. Реабилитация, санаторно-курортное лечение и диспансеризация.

Лечебный режим ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ • Крупозная пневмония • Осложненные формы пневмоний • При тяжелом клиническом течении пневмоний с выраженной интоксикацией • Больные с тяжелой сопутствующей патологией • Невозможность организации качественного амбулаторного лечения

Этиологическое лечение Антибиотикотерапия. Принципы антибактериальной терапии: - лечение назначается как можно раньше, до выявление и идентификации возбудителя; - лечение должно проводиться под клиническим и бактериологическим контролем с определением возбудителя и его чувствительности к антибиотикам; - антибактериальные средства должны назначаться в оптимальных дозах; - лечение антибиотиками длится до исчезновения интоксикации, нормализации температуры (не менее 3 -х дней стойко нормальной температуры), физикальных данных в легких, рассасывание воспалительной инфильтрации в легких по рентгенологическим данным, наличие «остаточных» явлений пневмонии не является показанием для продолжения антибактериальной терапии; - при отсутствии эффекта от антибиотика в течение 2 -3 дней его меняют, при тяжелых пневмониях антибиотики комбинируют; - недопустимо бесконтрольное лечение антибиотиками; - длительность назначения одного антибиотика не более 10 -14 дней; - при длительном применении антибиотиков в организме может развиваться дефицит витаминов группы В в результате нарушения его синтеза в кишечнике, что требует коррекцию витаминного дисбаланса, необходимо также диагностировать вовремя кандидоз; - в ходе лечения целесообразно контролировать показатели иммунного статуса; - ступенчатая терапия-2 -3 дня-инъекции; далее –таблетированые антибиотики.

Патогенетическая терапия:

Реабилитация Рассасывающая терапия, начиная с 1 -го дня после нормализации t. • Индуктотермия, • УВЧ, • электрофорез, • лазеротерапия, • Массаж, • ЛФК.

Абсцесс легкого – неспецифическое воспаление легочной ткани, сопровождающееся ее расплавлением в виде ограниченного очага образованием одной или нескольких гнойно-некротических полостей.

Этиология • Неспорообразующие облигатно анаэробные микроорганизмы: бактероиды (B. fragilis, B. melaninogenicus); фузобактерии (F. nucleatum, F. necropharum); анаэробные кокки (Peptococcus, Peptostreptococcus) – 60 -65% • Золотистый стафилококк, стрептококк, клебсиелла, протей, синегнойная палочка, энтеробактерии – 30 -40% • Золотистый стафилококк • Небактериальные патогены (грибы, простейшие)

Классификация Н. В. Путов, 1998 I. Этиология (в зависимости от вида инфекционного возбудителя) 1. Аэробная и/или условно-патогенная флора. 2. Облигатно анаэробная флора. 3. Смешанная аэробно-анаэробная флора 4. Небактериальные возбудители (грибы, простейшие). II. Патогенез (механизм инфицирования). 1. Бронхогенные, в том числе аспирационные, постпневмонические, обтурационные. 2. Гематогенные, в том числе эмболические. 3. Травматические 4. Связанные с непосредственным переходом нагноения с соседних органов и тканей. III. Клинико-морфологическая форма. 1. Абсцессы гнойные. 2. Абсцессы гангренозные. 3. Гангрена легкого. IV. Расположение в пределах легкого. 1. Периферичекие. 2. Центральные. V. Распространенность патологического процесса. 1. Единичные. 2. Множественные. 3. Односторонние. 4. Двусторонние

VI. Тяжесть течения. 1. Легкое течение 2. Течение средней тяжести 3. Тяжелое течение 4. Крайне тяжелое течение VII. Наличие или отсутсвие осложнений. 1. Неосложненные 2. Осложненные: - пиопневмоторакс, эмпиема плевры; - легочное кровотечение; - бактериемический шок; - острый респираторный дистресс-синдром взрослых; - сепсис (септикопиемия); - флегмона грудной стенки; - поражение противоположной стороны при первично одностороннем процессе; - прочие осложнения. VIII. Характер течения (в зависимости от временных критериев). 1. Острые 2. С подострым течением. 3. Хронические абсцессы легких (хроническое течение гангрены невозможно).

Лабораторные данные ОАК • лейкоцитоз • палочкоядерный сдвиг • токсическая зернистость нейтрофилов • значительной увеличение СОЭ • после прорыва в бронх при хорошем дренировании – постепенное уменьшение изменений • при хроническом течении абсцесса – признаки анемии, увеличение СОЭ

Лабораторные данные ОАМ • умеренная альбуминурия • цилиндрурия • микрогематурия

Лабораторные данные БАК • увеличение содержания сиаловых кислот, серомукоида, фибрина, гаптоглобина, α 2 - и γ-глобулинов • при хроническом течении абсцесса – снижение уровня альбуминов

Лабораторные данные ОА мокроты • гнойная мокрота с неприятным запахом • при стоянии разделяется на два слоя • при микроскопии – лейкоциты в большом количестве, эластические волокна, кристаллы гематоидина, жирных кислот
Лекция пневм.ppt.pptx