ПНЕВМОНИИ У НОВОРОЖДЕННЫХ ДЕТЕЙ





























 ПНЕВМОНИИ У НОВОРОЖДЕННЫХ ДЕТЕЙ
ПНЕВМОНИИ У НОВОРОЖДЕННЫХ ДЕТЕЙ
 Воспалительный процесс в респираторных отделах ткани легкого, возникающий как самостоятельная болезнь или как осложнение какого-либо заболевания. Заболеваемость пневмонией у детей в возрасте от 0 до 14 лет в экономически благополучных государствах составляет 5 -20 %0. Наиболее высокая заболеваемость и летальность при пневмонии отмечены у новорожденных и детей первых 5 лет жизни. Частота: - 0, 5 -1 % доношенных; - 10 -25% недоношенных (в АККДБ до 60%); - 36 -85% у новорожденных, находящихся на ИВЛ; - до 38% мертворожденных; - до 60% умерших в первые 3 дня жизни.
Воспалительный процесс в респираторных отделах ткани легкого, возникающий как самостоятельная болезнь или как осложнение какого-либо заболевания. Заболеваемость пневмонией у детей в возрасте от 0 до 14 лет в экономически благополучных государствах составляет 5 -20 %0. Наиболее высокая заболеваемость и летальность при пневмонии отмечены у новорожденных и детей первых 5 лет жизни. Частота: - 0, 5 -1 % доношенных; - 10 -25% недоношенных (в АККДБ до 60%); - 36 -85% у новорожденных, находящихся на ИВЛ; - до 38% мертворожденных; - до 60% умерших в первые 3 дня жизни.
 В зависимости от времени и обстоятельств проникновения инфекционного агента в легкие выделяют следующие варианты пневмоний: Врожденные Проявление генерализованных инфекций с поражением разных трансплацентарные – органов - краснуха, ЦМВ, простой возбудитель проник от герпес, листериоз, сифилис, матери через плаценту токсоплазмоз, микоплазмоз Врожденные 1) Возбудители, ассоциирующиеся с амнионитом и эндометритом – интранатальные — микоплазмы, уреаплазмы, анаэробы возбудитель проник в (стрептококки группы В, D), гемофильные палочки, листерии. процессе родов из околоплодных вод или при 2) При прохождении по родовым путям — хламидии, микоплазмы и уреаплазмы, прохождении по ЦМВ, вирусы герпеса II типа, инфицированным родовым грибы рода Candida, реже эшерихии, путям энтерококки, трихомонады
В зависимости от времени и обстоятельств проникновения инфекционного агента в легкие выделяют следующие варианты пневмоний: Врожденные Проявление генерализованных инфекций с поражением разных трансплацентарные – органов - краснуха, ЦМВ, простой возбудитель проник от герпес, листериоз, сифилис, матери через плаценту токсоплазмоз, микоплазмоз Врожденные 1) Возбудители, ассоциирующиеся с амнионитом и эндометритом – интранатальные — микоплазмы, уреаплазмы, анаэробы возбудитель проник в (стрептококки группы В, D), гемофильные палочки, листерии. процессе родов из околоплодных вод или при 2) При прохождении по родовым путям — хламидии, микоплазмы и уреаплазмы, прохождении по ЦМВ, вирусы герпеса II типа, инфицированным родовым грибы рода Candida, реже эшерихии, путям энтерококки, трихомонады
 Клебсиеллы, кишечная палочка, Постнатальные: синегнойная палочка, золотистый - нозокомиальные стафилококк, протеи, серрации, энтеробактеры. (инфицирование В разных стационарах в зависимости произошло после от эпидобстановки могут рождения в развиваться и смешанные инфекционные процессы — стационаре) бактериально-бактериальные, вирусно-бактериальные Чаще на фоне ОРВИ (аденовирусы, РС-вирус), стафилококки, - приобретенные пневмококки, гемофильная палочка; Хламидии и ЦМВ — в случае, когда ( «домашние» , «уличные» ) возбудитель попал при прохождении по родовым путям, а реализация произошла дома
Клебсиеллы, кишечная палочка, Постнатальные: синегнойная палочка, золотистый - нозокомиальные стафилококк, протеи, серрации, энтеробактеры. (инфицирование В разных стационарах в зависимости произошло после от эпидобстановки могут рождения в развиваться и смешанные инфекционные процессы — стационаре) бактериально-бактериальные, вирусно-бактериальные Чаще на фоне ОРВИ (аденовирусы, РС-вирус), стафилококки, - приобретенные пневмококки, гемофильная палочка; Хламидии и ЦМВ — в случае, когда ( «домашние» , «уличные» ) возбудитель попал при прохождении по родовым путям, а реализация произошла дома
 Вентилятор- ассоциированные (ВАП) — любые инфекционные процессы в легких, возникшие на фоне ИВЛ: Стафилококки, эшерихии, гемофильная палочка (руки - ранние (первые 48 персонала, носоглотка больного) часов проведения ИВЛ) Клебсиеллы, синегнойная палочка, - поздние серрации, энтерококки (живут в увлажнителях, аппаратах ИВЛ) Вторичные — как проявление или Стафилококки, стрептококки; Гр — осложнение флора (синегнойная палочка), грибы рода Candida. аспирационного с-ма, сепсиса
Вентилятор- ассоциированные (ВАП) — любые инфекционные процессы в легких, возникшие на фоне ИВЛ: Стафилококки, эшерихии, гемофильная палочка (руки - ранние (первые 48 персонала, носоглотка больного) часов проведения ИВЛ) Клебсиеллы, синегнойная палочка, - поздние серрации, энтерококки (живут в увлажнителях, аппаратах ИВЛ) Вторичные — как проявление или Стафилококки, стрептококки; Гр — осложнение флора (синегнойная палочка), грибы рода Candida. аспирационного с-ма, сепсиса
 Классификация неонатальных пневмоний По тяжести: - легкая; - среднетяжелая; - тяжелая. По течению: - острое (1 -1, 5 мес); - подострое (1, 5 -3 мес); - затяжное (более 3 мес с обострениями и рецидивами).
Классификация неонатальных пневмоний По тяжести: - легкая; - среднетяжелая; - тяжелая. По течению: - острое (1 -1, 5 мес); - подострое (1, 5 -3 мес); - затяжное (более 3 мес с обострениями и рецидивами).
 Предрасполагающие факторы осложненное соматической или акушерской патологией течение беременности, приводящее к хронической внутриутробной гипоксии плода и асфиксии (вызывают патологический ацидоз, повреждающий легкие), а также к угнетению иммунологической реактивности организма ребенка; асфиксия с аспирационным синдромом (аспирация чистых околоплодных вод – 40%, аспирация мекониальных вод – 70%); длительный безводный промежуток, особенно у ребенка с внутриутробной гипоксией;
Предрасполагающие факторы осложненное соматической или акушерской патологией течение беременности, приводящее к хронической внутриутробной гипоксии плода и асфиксии (вызывают патологический ацидоз, повреждающий легкие), а также к угнетению иммунологической реактивности организма ребенка; асфиксия с аспирационным синдромом (аспирация чистых околоплодных вод – 40%, аспирация мекониальных вод – 70%); длительный безводный промежуток, особенно у ребенка с внутриутробной гипоксией;
 частые вагинальные исследования женщины в родах; наличие инфекционных процессов у матери ( в мочеполовой сфере – предрасполагает к инфицированию в родах, в дыхательных путях – к постнатальному инфицированию); пневмопатии, пороки развития и наследственные заболевания легких; склонность к срыгиваниям и рвоте; недоношенность и ЗВУР.
частые вагинальные исследования женщины в родах; наличие инфекционных процессов у матери ( в мочеполовой сфере – предрасполагает к инфицированию в родах, в дыхательных путях – к постнатальному инфицированию); пневмопатии, пороки развития и наследственные заболевания легких; склонность к срыгиваниям и рвоте; недоношенность и ЗВУР.
 К нозокомиальным пневмониям предрасполагают: длительная госпитализация; скученность и переуплотнение палат и отсутствие их регулярного профилактического закрытия на санобработку; недостаток мытья рук персонала; широкое профилактическое назначение антибиотиков; множественные инвазивные процедуры; дефекты санобработки вентиляторов, увлажнителей и обогревателей воздушно-кислородной смеси, аэрозольных установок — один из основных источников ВАП (клебсиеллы, синегнойная палочка, ацинетобактер); интубация трахеи — возможность перемещения флоры полости рта, носоглотки в трахею, бронхи
К нозокомиальным пневмониям предрасполагают: длительная госпитализация; скученность и переуплотнение палат и отсутствие их регулярного профилактического закрытия на санобработку; недостаток мытья рук персонала; широкое профилактическое назначение антибиотиков; множественные инвазивные процедуры; дефекты санобработки вентиляторов, увлажнителей и обогревателей воздушно-кислородной смеси, аэрозольных установок — один из основных источников ВАП (клебсиеллы, синегнойная палочка, ацинетобактер); интубация трахеи — возможность перемещения флоры полости рта, носоглотки в трахею, бронхи
 Врожденные трансплацентарные пневмонии — обычно одно из проявлений генерализованной инфекции, которая, как правило, поражает печень, мозг, почки: - дети рождаются в состоянии тяжелой асфиксии; - в течение нескольких минут развивается одышка, приступы цианоза и апноэ, а также вялость, угнетение ЦНС, срыгивания; - бледность кожи с сероватым колоритом; - гепатоспленомегалия; - геморрагический синдром - часто; - отечность, склерема, пенистое отделяемое на губах; - нестабильная терморегуляция (недоношенные-гипотермия); - физикальные данные: укорочение перкуторного звука в прикорневых зонах или нижних отделах легких, обилие мелкопузырчатых хрипов, крепитация; со стороны сердца — тахикардия, приглушение тонов сердца, расширение границ относительной сердечной тупости; - другие симптомы ВУИ.
Врожденные трансплацентарные пневмонии — обычно одно из проявлений генерализованной инфекции, которая, как правило, поражает печень, мозг, почки: - дети рождаются в состоянии тяжелой асфиксии; - в течение нескольких минут развивается одышка, приступы цианоза и апноэ, а также вялость, угнетение ЦНС, срыгивания; - бледность кожи с сероватым колоритом; - гепатоспленомегалия; - геморрагический синдром - часто; - отечность, склерема, пенистое отделяемое на губах; - нестабильная терморегуляция (недоношенные-гипотермия); - физикальные данные: укорочение перкуторного звука в прикорневых зонах или нижних отделах легких, обилие мелкопузырчатых хрипов, крепитация; со стороны сердца — тахикардия, приглушение тонов сердца, расширение границ относительной сердечной тупости; - другие симптомы ВУИ.
 Врожденные интранатальные пневмонии: 1 вариант — у ребенка, рожденного в тяжелой асфиксии; характерны неврологические, сердечно- сосудистые и метаболические нарушения. Клиника полностью соответствует таковой при врожденных трансплацентарных пневмониях. Таким детям в связи с выраженной гипоксией и гиперкапнией необходима ИВЛ, в ряде случаев — заместительная терапия сурфактантами.
Врожденные интранатальные пневмонии: 1 вариант — у ребенка, рожденного в тяжелой асфиксии; характерны неврологические, сердечно- сосудистые и метаболические нарушения. Клиника полностью соответствует таковой при врожденных трансплацентарных пневмониях. Таким детям в связи с выраженной гипоксией и гиперкапнией необходима ИВЛ, в ряде случаев — заместительная терапия сурфактантами.
 2 вариант — характеризуется наличием «светлого» промежутка после рождения (расстройств дыхания не отмечается) — от 3 -5 часов до суток; - затем нарастают признаки ДН — одышка с участием дополнительной мускулатуры в акте дыхания, приступы апноэ, цианоз; - появляется вялость, снижение аппетита и отказ от сосания, срыгивания; - физикальные данные со стороны легких — укорочение перкуторного звука над отдельными участками легких, хрипы мелкопузырчатые, сухие, крепитация; - изменения со стороны сердца — тахикардия, расширение границ сердца вправо, приглушенность тонов; открытые ФШФК могут привести к развитию отека легких; - при интубации и отсасывании содержимого верхних дыхательных путей - следы мекония, гнойная мокрота.
2 вариант — характеризуется наличием «светлого» промежутка после рождения (расстройств дыхания не отмечается) — от 3 -5 часов до суток; - затем нарастают признаки ДН — одышка с участием дополнительной мускулатуры в акте дыхания, приступы апноэ, цианоз; - появляется вялость, снижение аппетита и отказ от сосания, срыгивания; - физикальные данные со стороны легких — укорочение перкуторного звука над отдельными участками легких, хрипы мелкопузырчатые, сухие, крепитация; - изменения со стороны сердца — тахикардия, расширение границ сердца вправо, приглушенность тонов; открытые ФШФК могут привести к развитию отека легких; - при интубации и отсасывании содержимого верхних дыхательных путей - следы мекония, гнойная мокрота.
 Приобретенные ( «домашние» ) пневмонии: - острое начало с проявлений ОРВИ — катаральные явления, лихорадка, интоксикация; - затем нарастает одышка, появляется шумное дыхание, участие вспомогательной мускулатуры в акте дыхания, появляются приступы цианоза, могут быть покашливания; при гипертермии стопы, кисти холодные, кожа бледная, т. е. нарушается микроциркуляция; - физикальные данные скудные — укорочение перкуторного звука лишь в прикорневых зонах, тимпанид над грудной клеткой (чем младше ребенок, тем более выражена эмфизема), хрипов мало (БОС); - со стороны ССС прогрессивно нарастают тахикардия, расширение границ сердца вправо, приглушение тонов сердца, увеличение печени, отеки, т. е. развивается НК
Приобретенные ( «домашние» ) пневмонии: - острое начало с проявлений ОРВИ — катаральные явления, лихорадка, интоксикация; - затем нарастает одышка, появляется шумное дыхание, участие вспомогательной мускулатуры в акте дыхания, появляются приступы цианоза, могут быть покашливания; при гипертермии стопы, кисти холодные, кожа бледная, т. е. нарушается микроциркуляция; - физикальные данные скудные — укорочение перкуторного звука лишь в прикорневых зонах, тимпанид над грудной клеткой (чем младше ребенок, тем более выражена эмфизема), хрипов мало (БОС); - со стороны ССС прогрессивно нарастают тахикардия, расширение границ сердца вправо, приглушение тонов сердца, увеличение печени, отеки, т. е. развивается НК
 Особенности пневмоний у недоношенных Доминируют общие симптомы, ДН и токсикоз, рано появляются периоральный и периорбитальный цианоз, участие вспомогательной мускулатуры в акте дыхания, обезвоживание, падение массы тела, срыгивания и рвота. Типично наличие признаков угнетения ЦНС. Характерны нарушение ритма дыхания, повторяющиеся приступы апноэ Большая частота осложнений как легочных (ателектазы, пневмоторакс, плеврит), так и внелегочных (парез кишечника, гипотрофия, микроциркуляторные расстройства, ДВС-синдром, надпочечниковая недостаточность, метаболические нарушения — гипогликемия, гипонатриемия, гипокалиемия). Лихорадка у недоношенных бывает не всегда, чаще гипотермия. Нередка и даже типична последовательность событий: СДР – пневмония – сепсис, в отличие от доношенных, у которых легкие крайне редко являются входными воротами
Особенности пневмоний у недоношенных Доминируют общие симптомы, ДН и токсикоз, рано появляются периоральный и периорбитальный цианоз, участие вспомогательной мускулатуры в акте дыхания, обезвоживание, падение массы тела, срыгивания и рвота. Типично наличие признаков угнетения ЦНС. Характерны нарушение ритма дыхания, повторяющиеся приступы апноэ Большая частота осложнений как легочных (ателектазы, пневмоторакс, плеврит), так и внелегочных (парез кишечника, гипотрофия, микроциркуляторные расстройства, ДВС-синдром, надпочечниковая недостаточность, метаболические нарушения — гипогликемия, гипонатриемия, гипокалиемия). Лихорадка у недоношенных бывает не всегда, чаще гипотермия. Нередка и даже типична последовательность событий: СДР – пневмония – сепсис, в отличие от доношенных, у которых легкие крайне редко являются входными воротами
 Диагностика пневмоний Анамнестические данные, эпидемическая ситуация (больные ОРВИ в окружении ребенка, любые инфекционные процессы у матери после родов или у окружающих взрослых и т. д. ); Клиническая картина, данные физикального обследования; План обследования: - ОАК с подсчетом количества тромбоцитов; - Rg грудной клетки в двух проекциях — рассеянная перибронхиальная очаговая инфильтрация, местами сливная, или очаговые тени на фоне усиленного бронхо-сосудистого рисунка и эмфиземы; - газовый состав крови (напряжение О 2 и СО 2, показатели КОС); - вирусологическое и бактериологическое обследование до назначения антибактериальной терапии (посевы и бактериоскопия мазков из носа, зева, содержимого трахеи, бронхов, крови); - общий анализ мочи.
Диагностика пневмоний Анамнестические данные, эпидемическая ситуация (больные ОРВИ в окружении ребенка, любые инфекционные процессы у матери после родов или у окружающих взрослых и т. д. ); Клиническая картина, данные физикального обследования; План обследования: - ОАК с подсчетом количества тромбоцитов; - Rg грудной клетки в двух проекциях — рассеянная перибронхиальная очаговая инфильтрация, местами сливная, или очаговые тени на фоне усиленного бронхо-сосудистого рисунка и эмфиземы; - газовый состав крови (напряжение О 2 и СО 2, показатели КОС); - вирусологическое и бактериологическое обследование до назначения антибактериальной терапии (посевы и бактериоскопия мазков из носа, зева, содержимого трахеи, бронхов, крови); - общий анализ мочи.
 Критерии диагностики внутриутробной пневмонии Основные: Очаговые и/или инфильтративные тени на рентгенограмме. Высев у матери и ребенка идентичной флоры (материал взят в первые сутки жизни). У умершего в возрасте до 3 суток жизни наличие пневмонии на патолого-анатомическом вскрытии. При аспирационном синдроме, подтвержденном во время санации трахеи, развитие пневмонии в течение первых 3 суток жизни.
Критерии диагностики внутриутробной пневмонии Основные: Очаговые и/или инфильтративные тени на рентгенограмме. Высев у матери и ребенка идентичной флоры (материал взят в первые сутки жизни). У умершего в возрасте до 3 суток жизни наличие пневмонии на патолого-анатомическом вскрытии. При аспирационном синдроме, подтвержденном во время санации трахеи, развитие пневмонии в течение первых 3 суток жизни.
 Вспомогательные: Лейкоцитоз выше 21* 109/л, и/или ПЯ – более 11% (анализ взят в первые сутки жизни). Отрицательная динамика в анализе крови на 2 -3 сутки жизни. Усиление бронхо-сосудистого рисунка и/или локальное понижение прозрачности на рентгенограмме (снимок произведен на 1 -3 сутки жизни). Инфекционный анамнез матери. Наличие других гнойно-воспалительных заболеваний у ребенка в 1 -3 сутки жизни. При первой интубации ребенка в первые 3 суток жизни – наличие гнойной мокроты. Тромбоцитопения <170*10/л. Гепатоспленомегалия Жидкость в плевральных полостях с 1 суток жизни (при отсутствии ГБН). Воспалительные изменения, обнаруженные при гистологическом исследовании плаценты.
Вспомогательные: Лейкоцитоз выше 21* 109/л, и/или ПЯ – более 11% (анализ взят в первые сутки жизни). Отрицательная динамика в анализе крови на 2 -3 сутки жизни. Усиление бронхо-сосудистого рисунка и/или локальное понижение прозрачности на рентгенограмме (снимок произведен на 1 -3 сутки жизни). Инфекционный анамнез матери. Наличие других гнойно-воспалительных заболеваний у ребенка в 1 -3 сутки жизни. При первой интубации ребенка в первые 3 суток жизни – наличие гнойной мокроты. Тромбоцитопения <170*10/л. Гепатоспленомегалия Жидкость в плевральных полостях с 1 суток жизни (при отсутствии ГБН). Воспалительные изменения, обнаруженные при гистологическом исследовании плаценты.
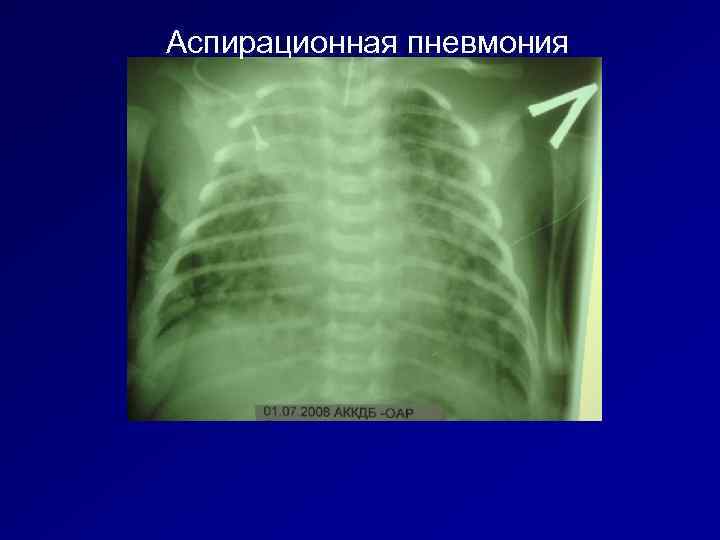
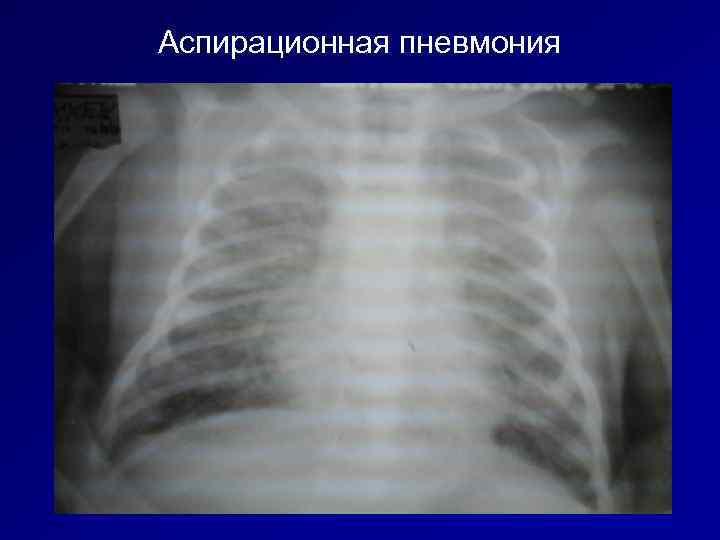
 Аспирационная пневмония
Аспирационная пневмония
 Аспирационная пневмония
Аспирационная пневмония
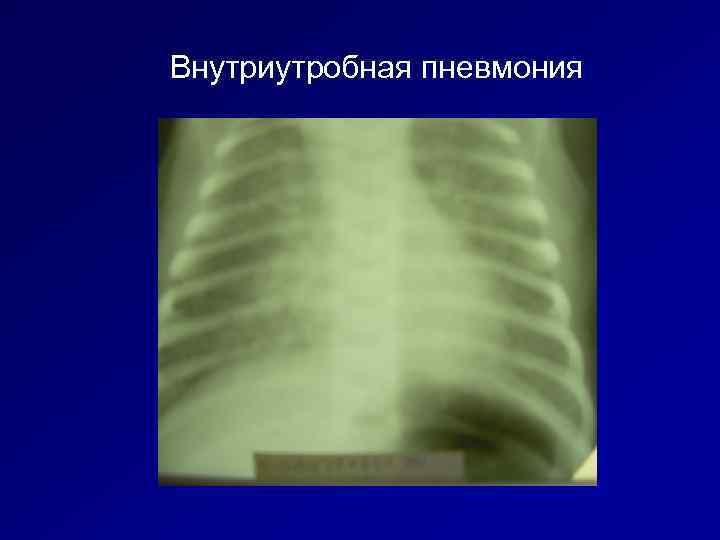
 Внутриутробная пневмония
Внутриутробная пневмония
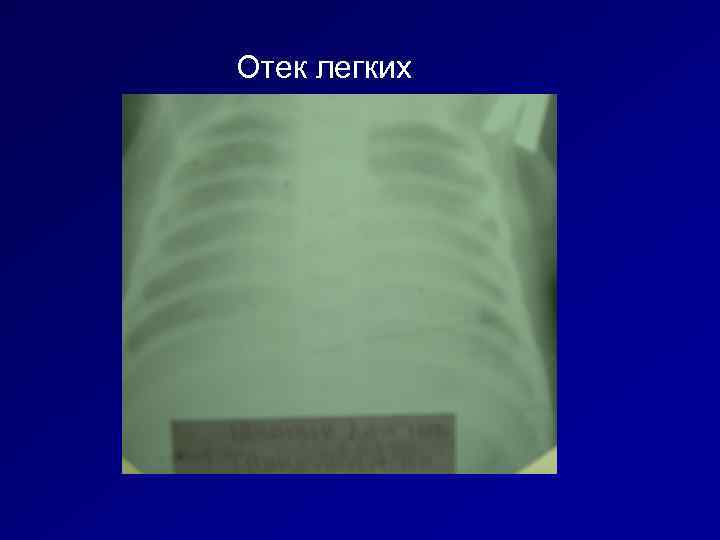
 Отек легких
Отек легких
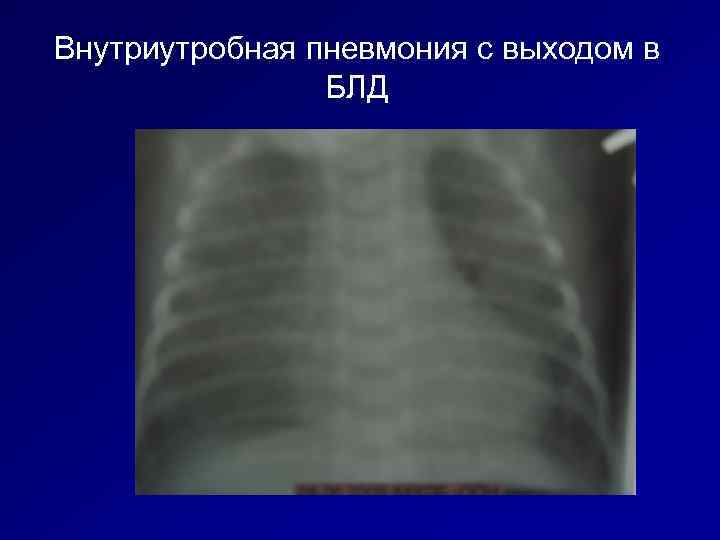
 Внутриутробная пневмония с выходом в БЛД
Внутриутробная пневмония с выходом в БЛД
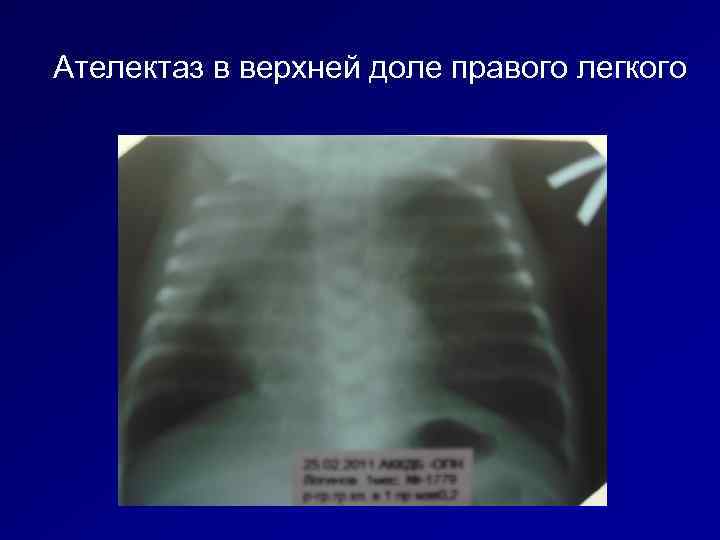
 Ателектаз в верхней доле правого легкого
Ателектаз в верхней доле правого легкого
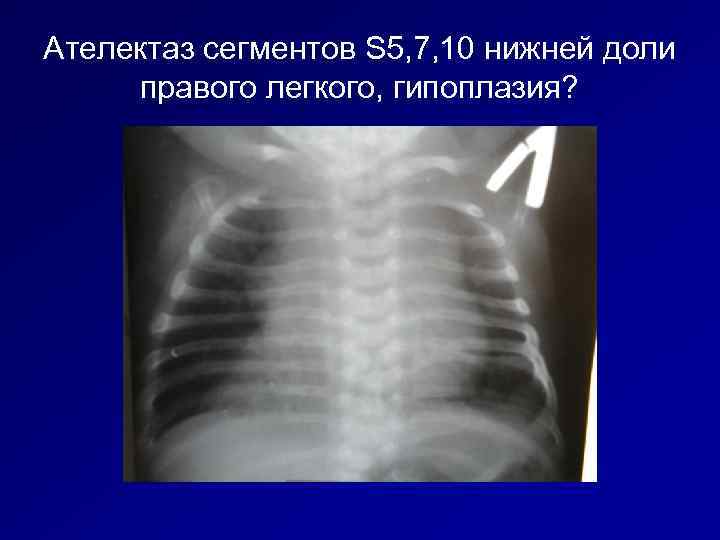
 Ателектаз сегментов S 5, 7, 10 нижней доли правого легкого, гипоплазия?
Ателектаз сегментов S 5, 7, 10 нижней доли правого легкого, гипоплазия?
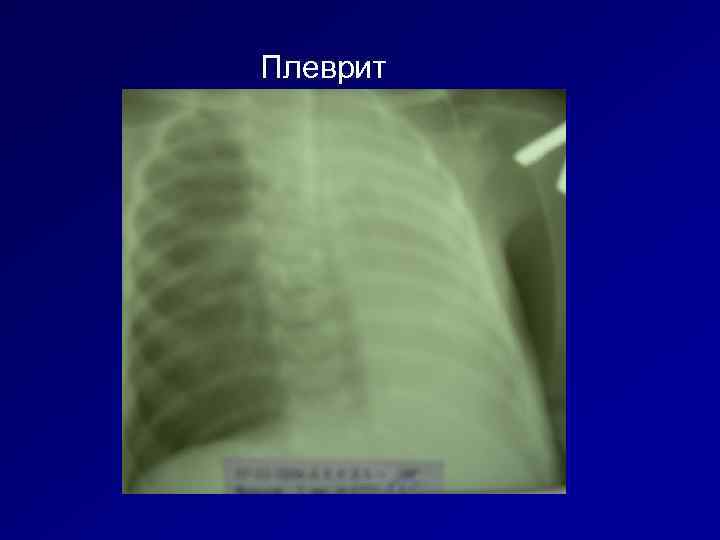
 Плеврит
Плеврит
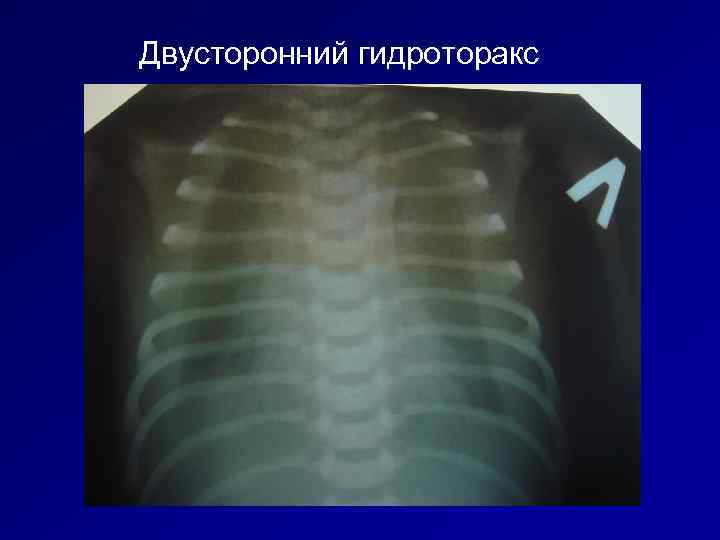
 Двусторонний гидроторакс
Двусторонний гидроторакс
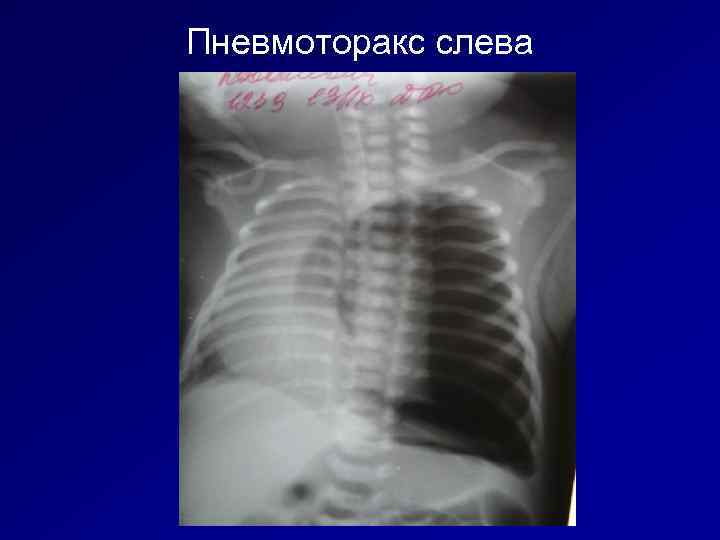
 Пневмоторакс слева
Пневмоторакс слева
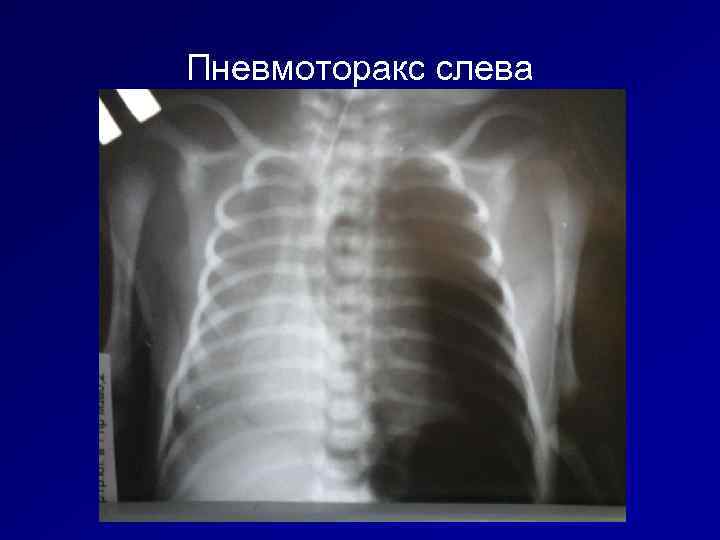
 Пневмоторакс слева
Пневмоторакс слева
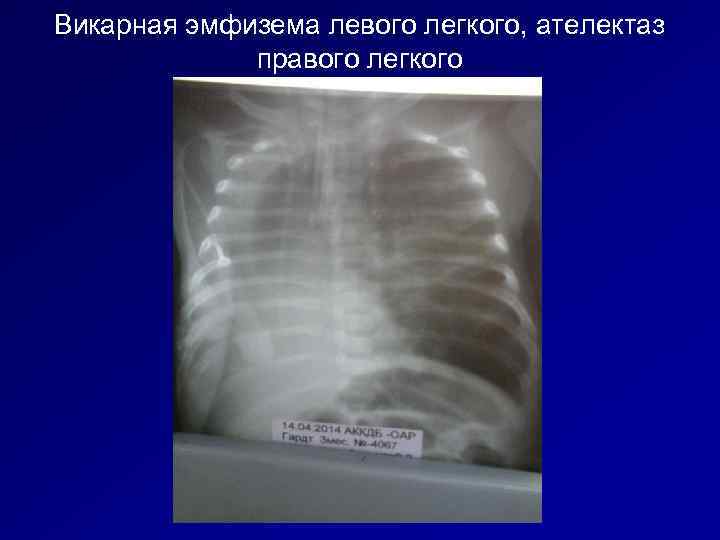
 Викарная эмфизема левого легкого, ателектаз правого легкого
Викарная эмфизема левого легкого, ателектаз правого легкого
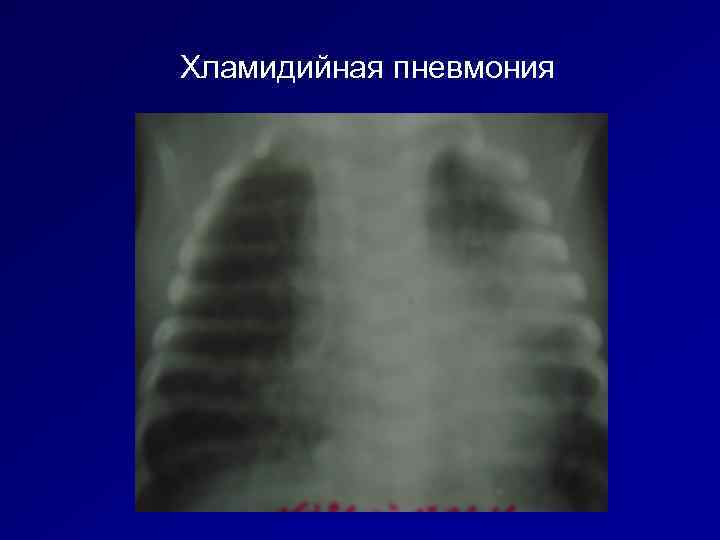
 Хламидийная пневмония
Хламидийная пневмония
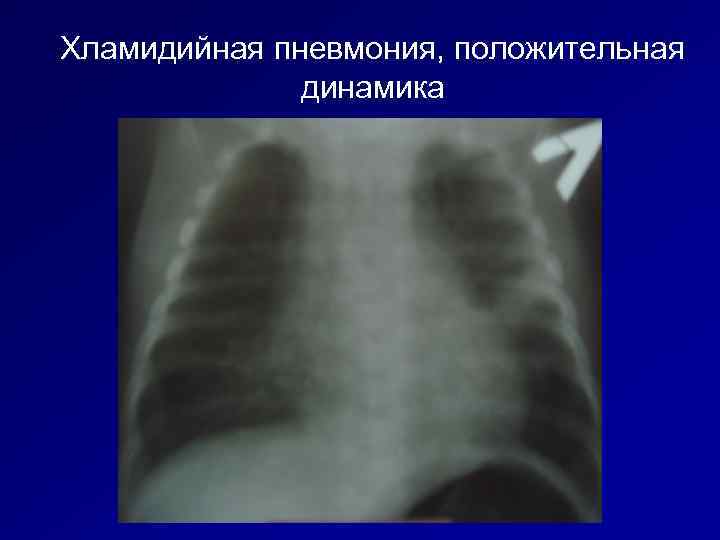
 Хламидийная пневмония, положительная динамика
Хламидийная пневмония, положительная динамика
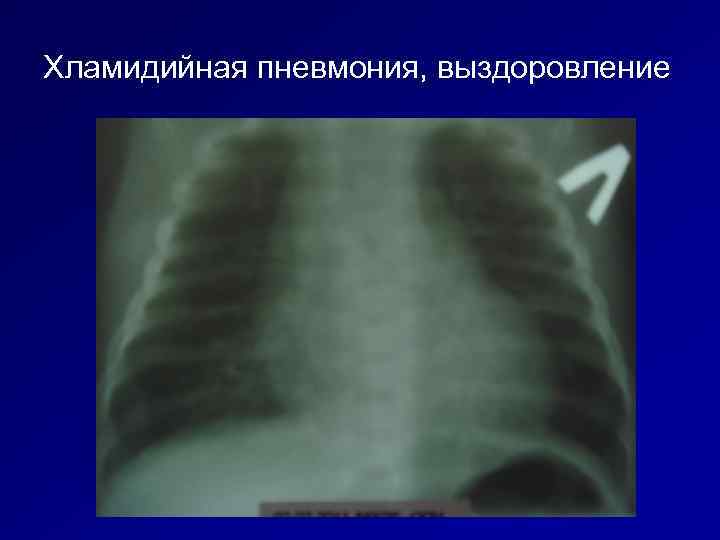
 Хламидийная пневмония, выздоровление
Хламидийная пневмония, выздоровление
 Стандарт наблюдения Лечение новорожденных, больных пневмонией, осуществляется только в стационаре!!! Создание лечебно-охранительного режима (температурный комфорт (кювез), дотация кислорода, свободное пеленание, дренажный режим, перкуссионный массаж); Объем и вид кормления определяется индивидуально (возраст, зрелость, расстройства со стороны ЖКТ, отказ от энтерального питания) Детоксикация – по ФП с учетом патологических потерь через инфузомат. Опасность перегрузки объемом!!! Индивидуальные показания к ИВЛ; Антибактериальная терапия (только парентерально, в тяжелых случаях внутривенно)
Стандарт наблюдения Лечение новорожденных, больных пневмонией, осуществляется только в стационаре!!! Создание лечебно-охранительного режима (температурный комфорт (кювез), дотация кислорода, свободное пеленание, дренажный режим, перкуссионный массаж); Объем и вид кормления определяется индивидуально (возраст, зрелость, расстройства со стороны ЖКТ, отказ от энтерального питания) Детоксикация – по ФП с учетом патологических потерь через инфузомат. Опасность перегрузки объемом!!! Индивидуальные показания к ИВЛ; Антибактериальная терапия (только парентерально, в тяжелых случаях внутривенно)
 Антибактериальная терапия пневмоний Внутриутробная Препараты выбора: 1. Ампициллин ± аминогликозиды (амикацин 10 мг/кг/сут, нетилмицин 6 -8 мг/кг/сут) 2. Амоксициллин / клавулановая кислота (амоксиклав 45 мг/кг/сут, аугментин 45 мг/кг/сут) ± аминогликозиды 3. Амоксициллин / сульбактам (трифамокс 40 -60 мг/кг/сут) 4. Ампициллин / сульбактам (амписид 100 мг/кг/сут) Альтернативная: 1. ЦФС III (цефотаксим, цефтриаксон, цефоперазон, цефтазидим) ± аминогликозиды 2. Макролиды (эритромицин 30 -45 мг/кг/сут, азитромицин)
Антибактериальная терапия пневмоний Внутриутробная Препараты выбора: 1. Ампициллин ± аминогликозиды (амикацин 10 мг/кг/сут, нетилмицин 6 -8 мг/кг/сут) 2. Амоксициллин / клавулановая кислота (амоксиклав 45 мг/кг/сут, аугментин 45 мг/кг/сут) ± аминогликозиды 3. Амоксициллин / сульбактам (трифамокс 40 -60 мг/кг/сут) 4. Ампициллин / сульбактам (амписид 100 мг/кг/сут) Альтернативная: 1. ЦФС III (цефотаксим, цефтриаксон, цефоперазон, цефтазидим) ± аминогликозиды 2. Макролиды (эритромицин 30 -45 мг/кг/сут, азитромицин)
 Аспирационная Препараты выбора: 1. Амоксициллин / клавулановая кислота (амоксиклав, аугментин) + аминогликозиды (амикацин, нетилмицин) 2. Амоксициллин / сульбактам (трифамокс) 3. ЦФС III (цефотаксим, цефтриаксон, цефоперазон, цефтазидим)+ метронидазол (7, 5 -15 мг/кг/сут) + аминогликозиды Альтернативная: 1. ЦФС IV (цефепим, цефпиром) ± метронидазол 2. ЦФС IV ± аминогликозиды 3. Карбапенемы (тиенам, меронем (!) 30 -60 мг/кг/сут) 4. Гликопептиды (ванкомицин 20 мг/кг/сут)
Аспирационная Препараты выбора: 1. Амоксициллин / клавулановая кислота (амоксиклав, аугментин) + аминогликозиды (амикацин, нетилмицин) 2. Амоксициллин / сульбактам (трифамокс) 3. ЦФС III (цефотаксим, цефтриаксон, цефоперазон, цефтазидим)+ метронидазол (7, 5 -15 мг/кг/сут) + аминогликозиды Альтернативная: 1. ЦФС IV (цефепим, цефпиром) ± метронидазол 2. ЦФС IV ± аминогликозиды 3. Карбапенемы (тиенам, меронем (!) 30 -60 мг/кг/сут) 4. Гликопептиды (ванкомицин 20 мг/кг/сут)
 Внебольничная: Препараты выбора: 1. Макролиды (эритромицин, азитромицин) 2. Амоксициллин 3. Амоксициллин / клавулановая кислота (амоксиклав, аугментин) 4. Амоксициллин / сульбактам (трифамокс) 5. ЦФС I (цефазолин, цефалотин, цефрадин) 6. ЦФС II (цефуроксим, цефамандол) Альтернативная: 1. ЦФС III (цефотаксим, цефтриаксон, цефоперазон, цефтазидим) 2. ЦФС IV (цефепим, цефпиром)
Внебольничная: Препараты выбора: 1. Макролиды (эритромицин, азитромицин) 2. Амоксициллин 3. Амоксициллин / клавулановая кислота (амоксиклав, аугментин) 4. Амоксициллин / сульбактам (трифамокс) 5. ЦФС I (цефазолин, цефалотин, цефрадин) 6. ЦФС II (цефуроксим, цефамандол) Альтернативная: 1. ЦФС III (цефотаксим, цефтриаксон, цефоперазон, цефтазидим) 2. ЦФС IV (цефепим, цефпиром)
 Ранние ИВЛ - ассоциированные: Препараты выбора: 1. Амоксициллин ± аминогликозиды (амикацин, нетилмицин) 2. Амоксициллин / клавулановая кислота (амоксиклав, аугментин) ± аминогликозиды 3. Ампициллин / сульбактам (амписид) Альтернативная: 1. ЦФС III (цефотаксим, цефтриаксон, цефоперазон, цефтазидим) ± аминогликозиды 2. ЦФС IV (цефепим, цефпиром) ± аминогликозиды
Ранние ИВЛ - ассоциированные: Препараты выбора: 1. Амоксициллин ± аминогликозиды (амикацин, нетилмицин) 2. Амоксициллин / клавулановая кислота (амоксиклав, аугментин) ± аминогликозиды 3. Ампициллин / сульбактам (амписид) Альтернативная: 1. ЦФС III (цефотаксим, цефтриаксон, цефоперазон, цефтазидим) ± аминогликозиды 2. ЦФС IV (цефепим, цефпиром) ± аминогликозиды
 Поздние ИВЛ - ассоциированные: Препараты выбора: 1. ЦФС III (цефотаксим, цефтриаксон, цефоперазон, цефтазидим) ± аминогликозиды 2. ЦФС IV (цефепим, цефпиром) ± аминогликозиды Альтернативная: 1. «Защищенные ЦФС» (цефоперазон / сульбактам 100 мг/кг/сут (сульперазон, сульмовер)) 2. Гликопептиды (ванкомицин) 3. Карбапенемы (тиенам, меронем (!)) 4. Флуконазол 8 -12 мг/кг/сут — при микозах
Поздние ИВЛ - ассоциированные: Препараты выбора: 1. ЦФС III (цефотаксим, цефтриаксон, цефоперазон, цефтазидим) ± аминогликозиды 2. ЦФС IV (цефепим, цефпиром) ± аминогликозиды Альтернативная: 1. «Защищенные ЦФС» (цефоперазон / сульбактам 100 мг/кг/сут (сульперазон, сульмовер)) 2. Гликопептиды (ванкомицин) 3. Карбапенемы (тиенам, меронем (!)) 4. Флуконазол 8 -12 мг/кг/сут — при микозах
 Критерии эффективности лечения: Полный эффект : снижение температуры тела менее 38 °С через 24 -48 часов при неосложненной и через 72 часа при осложненной пневмонии на фоне улучшения состояния и аппетита, уменьшения одышки. Частичный эффект : сохранение температуры тела более 38 °С после указанных выше сроков при снижении степени интоксикации, одышки, улучшении аппетита при отсутствии отрицательной рентгенологической динамики. Смены антибиотика не нужно.
Критерии эффективности лечения: Полный эффект : снижение температуры тела менее 38 °С через 24 -48 часов при неосложненной и через 72 часа при осложненной пневмонии на фоне улучшения состояния и аппетита, уменьшения одышки. Частичный эффект : сохранение температуры тела более 38 °С после указанных выше сроков при снижении степени интоксикации, одышки, улучшении аппетита при отсутствии отрицательной рентгенологической динамики. Смены антибиотика не нужно.
 Отсутствие эффекта: сохранение температуры тела более 38 °С при ухудшении состояния и/или нарастании изменений в легких или плевральной полости (увеличение объема выпота и его цитоза). Необходима смена антибиотика.
Отсутствие эффекта: сохранение температуры тела более 38 °С при ухудшении состояния и/или нарастании изменений в легких или плевральной полости (увеличение объема выпота и его цитоза). Необходима смена антибиотика.
 Симптоматическая терапия: • - Инотропная поддержка – дофамин 3 -5 мкг/кг/мин • - в/в иммуноглобулины (пентаглобин, интратект) • - Глюкокортикоиды – только по показаниям (дексаметазон 0, 5 мг/кг, преднизолон 1 мг/кг) • - При отечном синдроме – лазикс, триампур • - При низком уровне tr исследовать гемостаз для исключения развития ДВС-синдрома – СЗП • - Виферон-I, генферон лайт per rectum • - Ликопид 0, 5 мг× 2 р в день 7 -10 дней – позволяет снизить продолжительность а/б терапии и длительность пребывания в стационаре
Симптоматическая терапия: • - Инотропная поддержка – дофамин 3 -5 мкг/кг/мин • - в/в иммуноглобулины (пентаглобин, интратект) • - Глюкокортикоиды – только по показаниям (дексаметазон 0, 5 мг/кг, преднизолон 1 мг/кг) • - При отечном синдроме – лазикс, триампур • - При низком уровне tr исследовать гемостаз для исключения развития ДВС-синдрома – СЗП • - Виферон-I, генферон лайт per rectum • - Ликопид 0, 5 мг× 2 р в день 7 -10 дней – позволяет снизить продолжительность а/б терапии и длительность пребывания в стационаре
 • - При обструкции, вздутии легких на рентгенограмме, сухих хрипах, детям с БЛД – небулизация с атровентом 1 кап/кг (беродуал!!!), пульмикортом 125 -250 мкг • Перкуссионный массаж – по стабилизации состояния • Физиолечение: ЭВТ № 3 -5, затем электрофорез с KI 4%, по КУР (рассасывающее действие), с платифиллином (при ателектазах) • Нормализация микрофлоры кишечника – бифидум- бактерин, бифиформ бэби
• - При обструкции, вздутии легких на рентгенограмме, сухих хрипах, детям с БЛД – небулизация с атровентом 1 кап/кг (беродуал!!!), пульмикортом 125 -250 мкг • Перкуссионный массаж – по стабилизации состояния • Физиолечение: ЭВТ № 3 -5, затем электрофорез с KI 4%, по КУР (рассасывающее действие), с платифиллином (при ателектазах) • Нормализация микрофлоры кишечника – бифидум- бактерин, бифиформ бэби
 СПАСИБО ЗА ВНИМАНИЕ
СПАСИБО ЗА ВНИМАНИЕ

