Пневмонии у детей старшего возраста Выполнила:






















Пневмонии у детей страршего возроста.ppt
- Количество слайдов: 24
 Пневмонии у детей старшего возраста Выполнила: ст. гр. П-438 Федорова И. Х.
Пневмонии у детей старшего возраста Выполнила: ст. гр. П-438 Федорова И. Х.
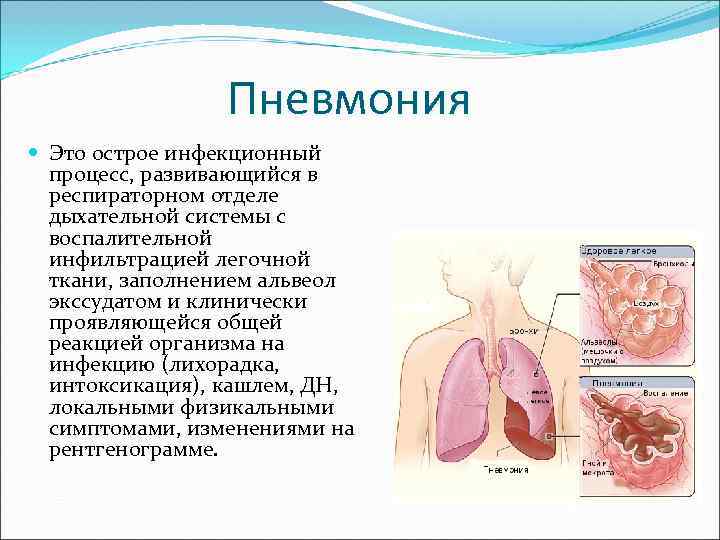
 Пневмония Это острое инфекционный процесс, развивающийся в респираторном отделе дыхательной системы с воспалительной инфильтрацией легочной ткани, заполнением альвеол экссудатом и клинически проявляющейся общей реакцией организма на инфекцию (лихорадка, интоксикация), кашлем, ДН, локальными физикальными симптомами, изменениями на рентгенограмме.
Пневмония Это острое инфекционный процесс, развивающийся в респираторном отделе дыхательной системы с воспалительной инфильтрацией легочной ткани, заполнением альвеол экссудатом и клинически проявляющейся общей реакцией организма на инфекцию (лихорадка, интоксикация), кашлем, ДН, локальными физикальными симптомами, изменениями на рентгенограмме.
 Заболеваемость пневмониями составляет около 10 -15 на 1000 детей первого года жизни, 15 -20 на 1000 детей 1 -3 лет и около 5 -6 на 1000 детей старше 5 лет в год. Считают, что примерно у 1% заболевших ОРВИ в процессе болезни развивается пневмония.
Заболеваемость пневмониями составляет около 10 -15 на 1000 детей первого года жизни, 15 -20 на 1000 детей 1 -3 лет и около 5 -6 на 1000 детей старше 5 лет в год. Считают, что примерно у 1% заболевших ОРВИ в процессе болезни развивается пневмония.
 Классификация 1. Морфологические формы: очаговая, сегментарная, очагово-сливная, крупозная, интерстициальная. 2. По течению: острая, затяжная. 3. По условию инфицирования: внебольничная, внутрибольничная, при перинатальном инфицировании, с иммунодефицитом. 4. Осложнения: легочные (плевриты, легочная деструкция, абсцесс легкого, пневмоторакс), внелегочные (ИТШ, ДВС-синдром, ССН, респираторный дистресс-синдром взрослого типа).
Классификация 1. Морфологические формы: очаговая, сегментарная, очагово-сливная, крупозная, интерстициальная. 2. По течению: острая, затяжная. 3. По условию инфицирования: внебольничная, внутрибольничная, при перинатальном инфицировании, с иммунодефицитом. 4. Осложнения: легочные (плевриты, легочная деструкция, абсцесс легкого, пневмоторакс), внелегочные (ИТШ, ДВС-синдром, ССН, респираторный дистресс-синдром взрослого типа).
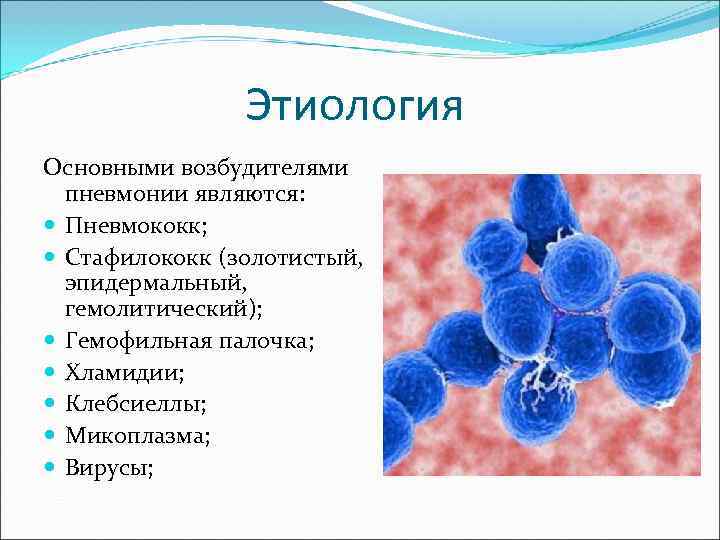
 Этиология Основными возбудителями пневмонии являются: Пневмококк; Стафилококк (золотистый, эпидермальный, гемолитический); Гемофильная палочка; Хламидии; Клебсиеллы; Микоплазма; Вирусы;
Этиология Основными возбудителями пневмонии являются: Пневмококк; Стафилококк (золотистый, эпидермальный, гемолитический); Гемофильная палочка; Хламидии; Клебсиеллы; Микоплазма; Вирусы;
 Факторы риска Острые и хронические очаги инфекции; Бронхиты; Курение(пассивное); Переохлаждения; Стресс; Заболевания внутренних органов (почек, сердца, легких); Иммунодефицит; Онкологические заболевания; Заболевания ЦНС;
Факторы риска Острые и хронические очаги инфекции; Бронхиты; Курение(пассивное); Переохлаждения; Стресс; Заболевания внутренних органов (почек, сердца, легких); Иммунодефицит; Онкологические заболевания; Заболевания ЦНС;
 Патогенез Нижние отделы дыхательных путей имеют собственный механизм противоинфекционной защиты, включающий местный иммунитет, мукоцилиарный клиренс, кашель. Обязательное условие развития пневмонии - преодоление этих защитных механизмов. Начальный этап развития инфекционного процесса - адгезия микроорганизмов к поверхности эпителиальных клеток дыхательных путей (факторы адгезии- фибронектин и сиаловые кислоты, содержащиеся в щеточной кайме эпителиальных клеток). Этот процесс облегчается способностью некоторых возбудителей (вирусы, микоплазма) повреждать мерцательный эпителий и нарушать мукоцилиарный клиренс.
Патогенез Нижние отделы дыхательных путей имеют собственный механизм противоинфекционной защиты, включающий местный иммунитет, мукоцилиарный клиренс, кашель. Обязательное условие развития пневмонии - преодоление этих защитных механизмов. Начальный этап развития инфекционного процесса - адгезия микроорганизмов к поверхности эпителиальных клеток дыхательных путей (факторы адгезии- фибронектин и сиаловые кислоты, содержащиеся в щеточной кайме эпителиальных клеток). Этот процесс облегчается способностью некоторых возбудителей (вирусы, микоплазма) повреждать мерцательный эпителий и нарушать мукоцилиарный клиренс.
 Следующий этап - колонизация возбудителя с развитием воспалительного процесса преимущественно в респираторных бронхиолах с последующим распространением его на паренхиму легкого. В развитии дальнейших этапов воспаления имеет значение способность устойчивого существования микроорганизма в клетках больного. Каждый из этих этапов зависит от природы микроорганизма, состояния локальной иммунной защиты, мукоцилиарного клиренса, наличия факторов риска.
Следующий этап - колонизация возбудителя с развитием воспалительного процесса преимущественно в респираторных бронхиолах с последующим распространением его на паренхиму легкого. В развитии дальнейших этапов воспаления имеет значение способность устойчивого существования микроорганизма в клетках больного. Каждый из этих этапов зависит от природы микроорганизма, состояния локальной иммунной защиты, мукоцилиарного клиренса, наличия факторов риска.
 Начальные воспалительные изменения в легких обнаруживаются в респираторных бронхиолах. Это объясняют тем, что именно в этом месте происходит задержка попавших в легкие микробов вследствие наличия здесь ампулообразного расширения бронхиол, отсутствия реснитчатого цилиндрического эпителия. Инфекционный агент, распространяясь за пределы РБ, вызывая воспалительные изменения в паренхиме легких, т. е пневмонию. При кашле инфицированный выпот из очага воспаления попадает в крупные бронхи, а затем, распространяясь в другие РБ, обуславливая новые очаги воспаления (бронхогенный путь). Характерной чертой пневмоний у детей является раннее вовлечение в процесс региональных ЛУ (бронхопульмональных, бифуркационных, паратрахеальных).
Начальные воспалительные изменения в легких обнаруживаются в респираторных бронхиолах. Это объясняют тем, что именно в этом месте происходит задержка попавших в легкие микробов вследствие наличия здесь ампулообразного расширения бронхиол, отсутствия реснитчатого цилиндрического эпителия. Инфекционный агент, распространяясь за пределы РБ, вызывая воспалительные изменения в паренхиме легких, т. е пневмонию. При кашле инфицированный выпот из очага воспаления попадает в крупные бронхи, а затем, распространяясь в другие РБ, обуславливая новые очаги воспаления (бронхогенный путь). Характерной чертой пневмоний у детей является раннее вовлечение в процесс региональных ЛУ (бронхопульмональных, бифуркационных, паратрахеальных).
 Дефицит сурфактанта. Сурфактант-это пленка липидов, покрывающая альвеолы и стабилизирующая их форму, предохраняющая альвеолы от слипания на выдохе и высыхания. Гипоксия, аспирация, грамотрицательные бактерии способствуют снижению уровня сурфактанта в легких и возникновению вторичных гиалиновых мембран, которые обнаруживаются на вскрытии. Патогенез изменений в ССС при пневмонии. Токсикоз и ДН-спазм артериол МКК-легочная гипертензия и повышенная нагрузка на правое сердце-снижение сократительной способности миокарда-нарушение периферической гемодинамики, растройство микроциркуляции.
Дефицит сурфактанта. Сурфактант-это пленка липидов, покрывающая альвеолы и стабилизирующая их форму, предохраняющая альвеолы от слипания на выдохе и высыхания. Гипоксия, аспирация, грамотрицательные бактерии способствуют снижению уровня сурфактанта в легких и возникновению вторичных гиалиновых мембран, которые обнаруживаются на вскрытии. Патогенез изменений в ССС при пневмонии. Токсикоз и ДН-спазм артериол МКК-легочная гипертензия и повышенная нагрузка на правое сердце-снижение сократительной способности миокарда-нарушение периферической гемодинамики, растройство микроциркуляции.
 Клиника Очаговая пневмония- наиболее часто встречающийся тип воспаления легких у дошкольников, школьников. Данная клиника складывается из легочных (респираторных) жалоб, симптомов интоксикации, признаков ДН, локальных физикальных изменений. Начало заболевания может быть как постепенным, с медленным развитием, так и внезапным. Наблюдается повышение температуры тела, головная боль, ухудшение самочувствия и аппетита, вялость, беспокойство, нарушение сна, тахикрдия. Одышка может возникать при физической нагрузке.
Клиника Очаговая пневмония- наиболее часто встречающийся тип воспаления легких у дошкольников, школьников. Данная клиника складывается из легочных (респираторных) жалоб, симптомов интоксикации, признаков ДН, локальных физикальных изменений. Начало заболевания может быть как постепенным, с медленным развитием, так и внезапным. Наблюдается повышение температуры тела, головная боль, ухудшение самочувствия и аппетита, вялость, беспокойство, нарушение сна, тахикрдия. Одышка может возникать при физической нагрузке.
 Над легкими: укорочение перкуторного тона над очагами поражения, ослабленное или жесткое дыхание, крепетирующие и звучные постоянные мелкопузырчатые хрипы. В ОАК: лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ. При рентгенологическом исследовании выявляются очаговые тени в одном из легких. Течение болезни как правило доброкачественное, выздоровление через 3 -4 недели.
Над легкими: укорочение перкуторного тона над очагами поражения, ослабленное или жесткое дыхание, крепетирующие и звучные постоянные мелкопузырчатые хрипы. В ОАК: лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ. При рентгенологическом исследовании выявляются очаговые тени в одном из легких. Течение болезни как правило доброкачественное, выздоровление через 3 -4 недели.
 Крупозная пневмония. Наблюдается чаще у детей 3 -4 лет. Важную роль играет аллергическая реактивность, которая развивается в сенсибилизированном пневмококками организме. Наиболее часто локализуется в верхней или нижней доле правого легкого. Заболевание начинается с внезапного повышения температуры до 39 -400 С, головной боли, появления кашля, боли в грудной клетке. Больные старшего возраста обычно с самого начала заболевания жалуются на боли в груди, нередко с иррадиацией в спину, плечо, подреберье, предпочитают лежать на больном боку, подтянув согнутые ноги к груди.
Крупозная пневмония. Наблюдается чаще у детей 3 -4 лет. Важную роль играет аллергическая реактивность, которая развивается в сенсибилизированном пневмококками организме. Наиболее часто локализуется в верхней или нижней доле правого легкого. Заболевание начинается с внезапного повышения температуры до 39 -400 С, головной боли, появления кашля, боли в грудной клетке. Больные старшего возраста обычно с самого начала заболевания жалуются на боли в груди, нередко с иррадиацией в спину, плечо, подреберье, предпочитают лежать на больном боку, подтянув согнутые ноги к груди.
 У некоторых детей дошкольного возраста в начале заболевания к высокой температуре тела, головной боли, рвоте присоединяются бред, ригидность мышц затылка, клонические судороги, что напоминает клинические симптомы менингита. При осмотре больных в начале заболевания обращают на себя внимание некоторая заторможенность, бледность кожных покровов с румянцем щек, блестящие глаза, сухие губы, одышка с участием в акте дыхания вспомогательных мышц.
У некоторых детей дошкольного возраста в начале заболевания к высокой температуре тела, головной боли, рвоте присоединяются бред, ригидность мышц затылка, клонические судороги, что напоминает клинические симптомы менингита. При осмотре больных в начале заболевания обращают на себя внимание некоторая заторможенность, бледность кожных покровов с румянцем щек, блестящие глаза, сухие губы, одышка с участием в акте дыхания вспомогательных мышц.
 При глубоком вдохе у ребенка возникает боль в боку. В период разгара характерны внелегочные поражения: ССС, НС, печени, почек. В ОАК: лейкоцитоз, нейтрофилез, увеличение СОЭ. Рентгенологически: выделяется очаг затемнения, занимающий всю долю или её несколько сегментов. Осложнения (редко): массивные плевриты, карнификация, абсцесс легкого, перикардит и миокардит, остеомиелит.
При глубоком вдохе у ребенка возникает боль в боку. В период разгара характерны внелегочные поражения: ССС, НС, печени, почек. В ОАК: лейкоцитоз, нейтрофилез, увеличение СОЭ. Рентгенологически: выделяется очаг затемнения, занимающий всю долю или её несколько сегментов. Осложнения (редко): массивные плевриты, карнификация, абсцесс легкого, перикардит и миокардит, остеомиелит.
 Интерстициальная пневмония. Наблюдается стадийность поражения легких: 1. Генерализованный спазм артериол; 2. Местный тромбогеморрагический синдром; 3. Дефицит сурфактанта и спадение альвеол, приводящее к развитию микроателектазов легких.
Интерстициальная пневмония. Наблюдается стадийность поражения легких: 1. Генерализованный спазм артериол; 2. Местный тромбогеморрагический синдром; 3. Дефицит сурфактанта и спадение альвеол, приводящее к развитию микроателектазов легких.
 Выделяют два типа проявления интерстициальных пневмоний: 1. Манифестный, острый тип. Встречается при вирусных инфекциях у детей дошкольного возраста с явлениями атопического диатеза. Заболевание начинается тяжело, с симптомов нейротоксикоза и ДН, лихорадки, в дальнейшем с присоединением частого и мучительного кашля. При перкуссии отмечают тимпанит, низкое стояние краев легких, сужение границ относительной сердечной тупости, расширение корней легких.
Выделяют два типа проявления интерстициальных пневмоний: 1. Манифестный, острый тип. Встречается при вирусных инфекциях у детей дошкольного возраста с явлениями атопического диатеза. Заболевание начинается тяжело, с симптомов нейротоксикоза и ДН, лихорадки, в дальнейшем с присоединением частого и мучительного кашля. При перкуссии отмечают тимпанит, низкое стояние краев легких, сужение границ относительной сердечной тупости, расширение корней легких.
 2. Малосимптомный, подострый тип. Чаще у детей школьного возраста, после перенесенного ОРЗ остаются вялость, повышенная утомляемость, сниженный аппетит, субфебрильная температура тела, слабость, кашель. Физикальные данные скудные. Течение острого типа тяжелое, иногда на высоте интоксикации дети умирают вследствие специфического вирусного энцефалита и поражения вирусом других внутренних органов. Исход- полное обратное развитие или формирование пневмофиброза.
2. Малосимптомный, подострый тип. Чаще у детей школьного возраста, после перенесенного ОРЗ остаются вялость, повышенная утомляемость, сниженный аппетит, субфебрильная температура тела, слабость, кашель. Физикальные данные скудные. Течение острого типа тяжелое, иногда на высоте интоксикации дети умирают вследствие специфического вирусного энцефалита и поражения вирусом других внутренних органов. Исход- полное обратное развитие или формирование пневмофиброза.
 Дифференциальный диагноз Бронхитами и бронхиолитами; Плевритами; Туберкулезом; Поражениями легких при гельминтозах; С нарушениями проходимости дыхательных путей (инородное тело, аспирация, иногда ларингоспазм, бронхоспазм).
Дифференциальный диагноз Бронхитами и бронхиолитами; Плевритами; Туберкулезом; Поражениями легких при гельминтозах; С нарушениями проходимости дыхательных путей (инородное тело, аспирация, иногда ларингоспазм, бронхоспазм).
 Лечение Показания к госпитализации: Жизненные показания, при необходимости интенсивной терапии; Когда заболевание принимает затяжное течение; Неблагоприятные жилищно- бытовые условия семьи. Режим у ребенка старше года должен быть постельный в течение всего лихорадочного периода.
Лечение Показания к госпитализации: Жизненные показания, при необходимости интенсивной терапии; Когда заболевание принимает затяжное течение; Неблагоприятные жилищно- бытовые условия семьи. Режим у ребенка старше года должен быть постельный в течение всего лихорадочного периода.
 Антибиотикотерапия. Выбор препарата определяется видом возбудителя. Длительность курса лечения зависит от выбранного а/б, динамики клинической картины. Амоксициллин 0, 25. ( синтетические) Дети до 10 лет 30 мг/кг/сутки. Дети старше 10 лет 0, 25 -0, 5 3 раза в сутки. Амоксиклав 0, 375 (комбинированные) От 3 месяцев до 12 лет 30 -40 мг/кг/ сутки Старше 12 лет 0, 375 3 раза в день.
Антибиотикотерапия. Выбор препарата определяется видом возбудителя. Длительность курса лечения зависит от выбранного а/б, динамики клинической картины. Амоксициллин 0, 25. ( синтетические) Дети до 10 лет 30 мг/кг/сутки. Дети старше 10 лет 0, 25 -0, 5 3 раза в сутки. Амоксиклав 0, 375 (комбинированные) От 3 месяцев до 12 лет 30 -40 мг/кг/ сутки Старше 12 лет 0, 375 3 раза в день.
 Цефалоспорины I поколения - цефалексин 0, 5; 25 -50 мг/кг/ в 2 -3 приема Цефалоспорины II поколения - Зиннат 0, 125/0, 5 С 13 лет 0, 125 -0, 5 через 12 часов. Дети от 2 месяцев до 12 лет 20 -30 мг/кг/ в 2 приема. Азитромицин 0, 25 ( не более 5 дней), кларитромицин, рокситромицин, 10 мг/кг/сутки. Цефтриаксон 50 -75 мг/кг 1 раз в сутки. Пенициллины 100000 ЕД/кг 4 раза в сутки.
Цефалоспорины I поколения - цефалексин 0, 5; 25 -50 мг/кг/ в 2 -3 приема Цефалоспорины II поколения - Зиннат 0, 125/0, 5 С 13 лет 0, 125 -0, 5 через 12 часов. Дети от 2 месяцев до 12 лет 20 -30 мг/кг/ в 2 приема. Азитромицин 0, 25 ( не более 5 дней), кларитромицин, рокситромицин, 10 мг/кг/сутки. Цефтриаксон 50 -75 мг/кг 1 раз в сутки. Пенициллины 100000 ЕД/кг 4 раза в сутки.
 При длительном применении а/б широкого спектра назначают лактобактерин, а по окончании курса- бифидумбактерин; Витаминотерапия; Муколитики; Отхаркивающие; Физиотерапия, при снижении температуры тела и признаков интоксикации (УВЧ, СВЧ); ЛФК; При затяжных течениях пневмоний дети находятся под диспансерным наблюдением педиатра и пульмонолога поликлиники.
При длительном применении а/б широкого спектра назначают лактобактерин, а по окончании курса- бифидумбактерин; Витаминотерапия; Муколитики; Отхаркивающие; Физиотерапия, при снижении температуры тела и признаков интоксикации (УВЧ, СВЧ); ЛФК; При затяжных течениях пневмоний дети находятся под диспансерным наблюдением педиатра и пульмонолога поликлиники.
 Спасибо за внимание
Спасибо за внимание

