Пневмонии у детей старшего возраста.pptx
- Количество слайдов: 49

ПНЕВМОНИИ У ДЕТЕЙ СТАРШЕГО ВОЗРАСТА Работу выполнил: студент П-432 группы Пономарев Вячеслав


Пневмония Это острое инфекционное заболевание, развивающееся в респираторном отделе дыхательной системы с воспалительной инфильтрацией легочной ткани, заполнением альвеол экссудатом и клинически проявляющейся общей реакцией организма на инфекцию (лихорадка, интоксикация), кашлем, ДН, локальными физикальными симптомами, изменениями на рентгенограмме.

Актуальность темы Заболеваемость пневмониями составляет около 10 -15 на 1000 детей первого года жизни 15 -20 на 1000 детей 1 -3 лет 5 -6 на 1000 детей старше 5 лет в год. У 1% заболевших ОРВИ в процессе болезни развивается пневмония. (Н. П. Шабалов, 2009 год, с. 389).

Классификация 1. Морфологические формы: очаговая, сегментарная, очагово-сливная, крупозная, интерстициальная. 2. По течению: острая, затяжная. 3. По условию инфицирования: внебольничная, внутрибольничная, при перинатальном инфицировании, с иммунодефицитом. 4. Осложнения: легочные ( синпневмотический плеврит, метапневмотический плеврит, легочная деструкция, абцесс легкого, пневмоторакс), внелегочные ( ИТШ, ДВС-синдром, ССН, респираторный дистресс-синдром взрослого типа).

Предрасполагающие факторы Острые и хронические очаги инфекций в ЛОР-органах, рецидивирующие и хронические бронхиты, курение ( в том числе и пассивное), переохлаждения, стрессовые факторы, иммунодефицитные состояния.

Этиология Для детей старше 3 -х лет наиболее характерными возбудителями являются: Пневмококки Золотистый стафилококк Эпидермальный стафилококк Гемолитический стафилококк Гемолитическая палочка Хламидии Клебсиеллы Микоплазмы Легионеллы Вирусы Колиформные бактерии и др.

Патогенез Нижние отделы дыхательных путей имеют собственный механизм противоинфекционной защиты, включающий местный иммунитет, мукоцилиарный клиренс, кашель. Обязательное условие развития пневмонии - преодоление этих защитных механизмов. Начальный этап развития инфекционного процесса - адгезия микроорганизмов к поверхности эпителиальных клеток дыхательных путей (факторы адгезии- фибронектин и сиаловые кислоты, содержащиеся в щеточной кайме эпителиальных клеток). Этот процесс облегчается способностью некоторых возбудителей (вирусы, микоплазма) повреждать мерцательный эпителий и нарушать мукоцилиарный клиренс.

Патогенез Следующий этап - колонизация возбудителя с развитием воспалительного процесса преимущественно в респираторных бронхиолах с последующим распространением его на паренхиму легкого. В развитии дальнейших этапов воспаления имеет значение способность устойчивого существования микроорганизма в клетках больного. Каждый из этих этапов зависит от природы микроорганизма, состояния локальной иммунной защиты, мукоцилиарного клиренса, наличия факторов риска.

Патогенез Начальные воспалительные изменения в легких обнаруживаются в респираторных бронхиолах. Это объясняют тем, что именно в этом месте происходит задержка попавших в легкие микробов вследствие наличия здесь ампулообразного расширения бронхиол, отсутствия реснитчатого цилиндрического эпителия. Инфекционный агент, распространяясь за пределы РБ, вызывая воспалительные изменения в паренхиме легких, т. е пневмонию. При кашле инфицированный выпот из очага воспаления попадает в крупные бронхи, а затем, распространяясь в другие РБ, обуславливая новые очаги воспаления (бронхогенный путь). Характерной чертой пневмоний у детей является раннее вовлечение в процесс региональных ЛУ (бронхопульмональных, бифуркационных, паратрахеальных).

Патогенез Дефицит сурфактанта. Гипоксия, аспирация, грамотрицательные бактерии способствуют снижению уровня сурфактанта в легких и возникновению вторичных гиалиновых мембран, которые обнаруживаются на вскрытии. Патогенез изменений в ССС при пневмонии. токсикоз и ДН ----- спазм артериол МКК--легочная гипертензия и повышенная нагрузка на правое сердце ----- снижение сократительной способности миокарда --нарушение периферической гемодинамики, растройство микроциркуляции.

Патогенез Расстройства механики дыхания из-за увеличения аэродинамического сопротивления в ДП, уменьшения растяжимости легких и грудной клетки, дисфункции ДЦ увеличивается работа дыхания и энергозатраты на единицу вентиляции. Нарушение газообмена.

Клиника Очаговая пневмония. Наиболее часто встречающийся тип у дошкольников и школьников. Клиника складывается из респираторных жалоб, симптомов интоксикации, признаков ДН, локальных физикальных изменений. Начало заболевания может быть как постепенными, с медленным развитием характерной симптоматики в конце 1 -й- 2 -й неделе болезни, так и внезапным, при котором уже в первый день клиника позволяет диагностировать пневмонию. При первом варианте у ребенка, заболевшего ОРВИ, даже на фоне кратковременного улучшения состояния появляются или нарастают признаки интоксикации: повышение температуры, головная боль, ухудшение самочувствия и аппетита, вялость, апатия, нарушение сна, беспокойство, обложенность языка. «Легочные» жалобы усиливаются на фоне угасающего катара ВДП при нарастании кашля, одышки и появление боли в боку. Одышка может быть при нагрузке и в покое. Бледность КП, периоральный цианоз, участие вспомагательной мускулатуры.

клиника Над легкими : укорочение перкуторного тона над очагами поражения, ослабленное или жесткое дыхание, усиление голосового дрожжания, бронхофонии, мелкопузырчатые хрипы. Характерным для пневмонии является стойкость локальной симптоматики. ОАК: лейкоцитоз, сдвиг лейкоформулы влево, увеличение СОЭ. При рентгенисследовании: очаговые тени в одном из легких. При бурном начале очагово-сливной пневмонии описанную симптоматику выявляются в первые часы болезни. Течение болезни доброкачественное, выздоровление через 3 -4 недели.
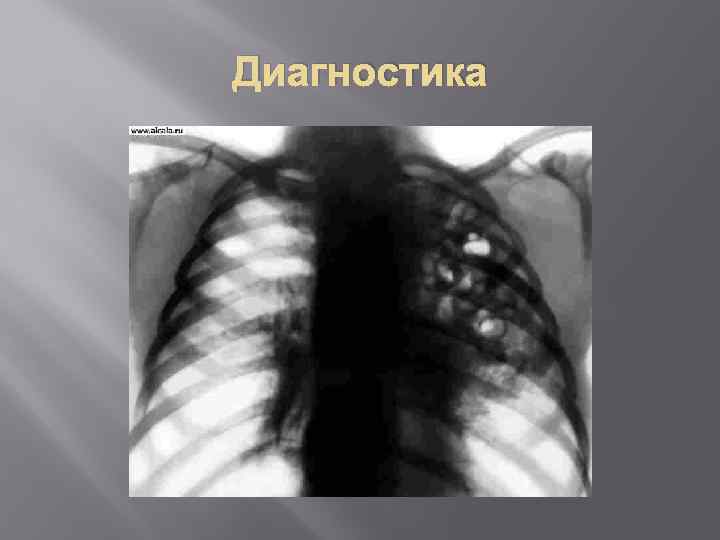
Диагностика

Клиника Сегментарная пневмония Описано три варианта течения сегментарной пневмонии. 1. Первый вариант- доброкачественное течение. 2. Второй вариант – аналогичен крупозной пневмонии. 3. Третий вариант – очаговая пневмония.
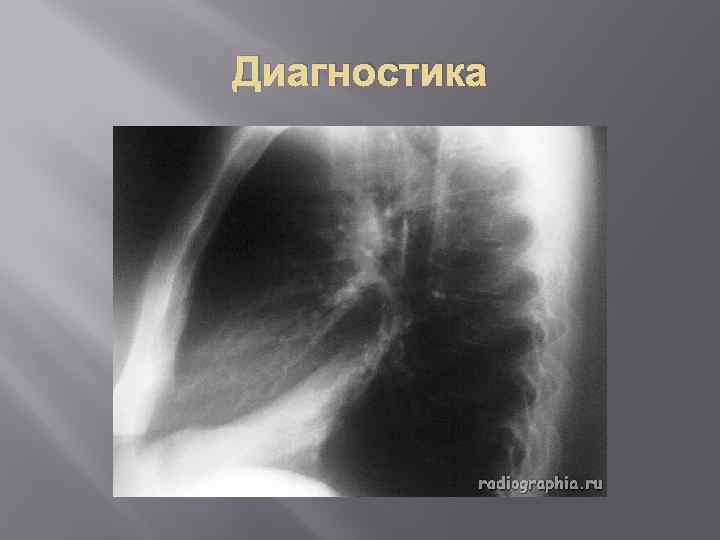
Диагностика

Клиника Крупозная пневмония Чаще наблюдается у детей старше 3 -4 лет. В патогенезе важная роль принадлежит аллергической раективности, которая развивается в сенсибилизированном пневмококками организме, склонном к гиперергическим реакциям. У детей при крупозной пневмонии не всегда поражается вся доля, воспалительный очаг может определиться лишь в нескольких сегментах. Наиболее часто локализуется в верхней или нижней доли правого легкого.

Клиника Заболевание начинается остро: внезапное повышение температуры до 39 -40 градусов, резкого нарушения состояния, кашля. Больные старшего возраста обычно с самого начала заболевания жалуются на боли в груди, нередко с иррадиацией в спину, плечо, подреберье, предпочитают лежать на «больном» боку, подтянув согнутые ноги к груди. У некоторых детей дошкольного возраста в начале заболевания могут присоединяться бред, ригидность мышц затылка, клонические судороги. Предполагают, что генез этой формы связан с раздражением блуждающего нерва. При осмотре больных вначале заболевания обращают на себя внимание некоторая заторможенность, бледность КП с румянцем щек на стороне поражения, блеск глаз, сухие губы, пузырьки герпеса и крыльях носа, одышка с участием в акте дыхания вспомогательной мускулатуры. На стороне поражения надключичная ямка несколько глубже.

Клиника При глубоком вдохе - возникает боль в боку. В дальнейшем температура держится на высоком уровне, кашель усиливается, но становиться менее мучительным и менее болезненным, нарастает одышка, возникает цианоз и отечность губ и лица. Со 2 -3 дня можно обнаружить бронхиальное дыхание, укорочение перкуторного звука, непостоянные нежные хрипы. Можно выслушать шум трения плевры. В период разгара возникают внелегочные поражения : со стороны ССС, НС, печени, почек. Нарушение газового состава крови: уменьшение кислородной емкости крови, повышенная артериализация венозной крови. ОАК: значительный лейкоцитоз, нейтрофилез со сдвигом влево, увеличение СОЭ. При рентгенисследовании выделяется очаг затемнения, занимающий всю долю или несколько сегментов. Осложнения крупозной пневмонии: массивные плевриты, карнификация, абсцесс легкого, перикардит, миокардит, перитонит, менингит, остеомиелит.
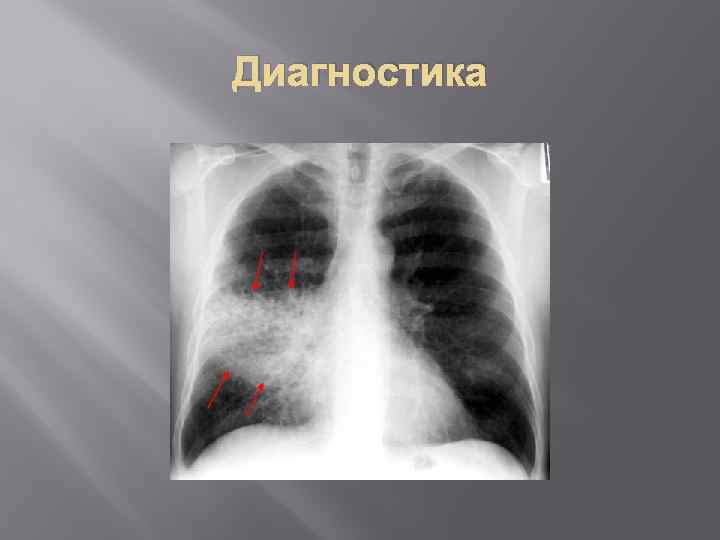
Диагностика
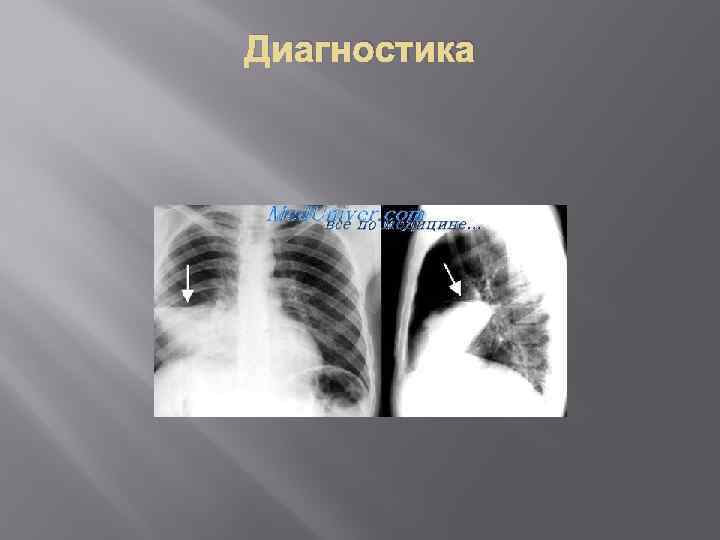
Диагностика
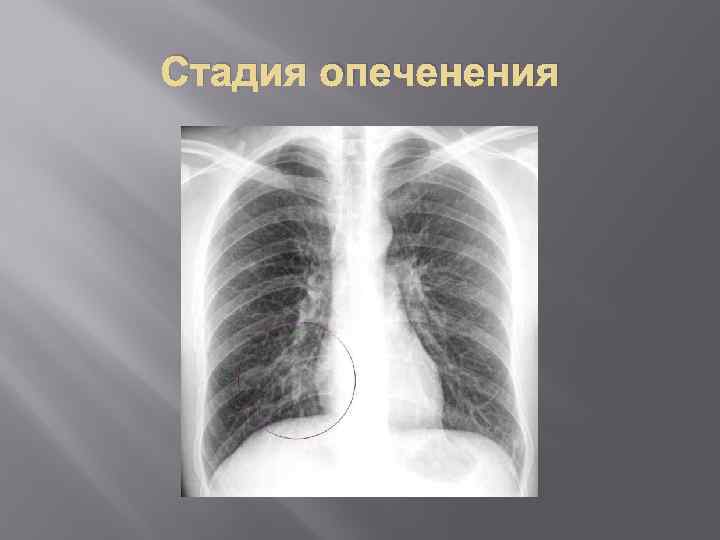
Стадия опеченения
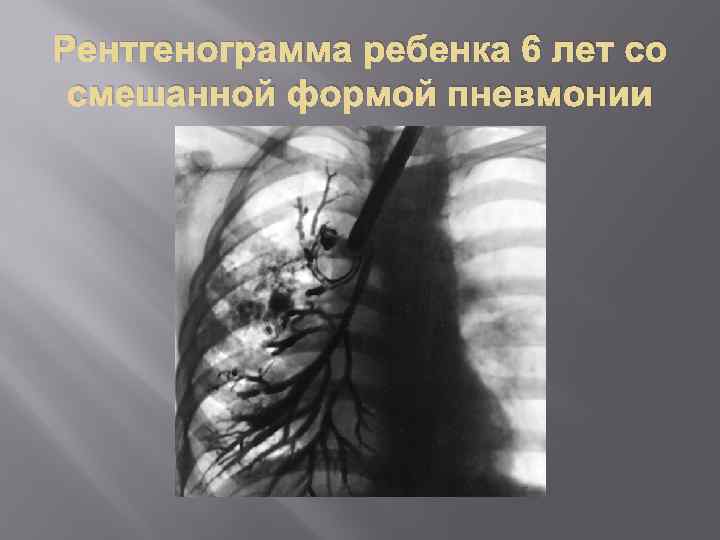
Рентгенограмма ребенка 6 лет со смешанной формой пневмонии

Интерстициальная пневмония Стадийность ( патогенез) 1) Генерализованный спазм артериол. 2) Местный тромбогеморрагический синдром. 3) Дефицит сурфактанта и спадение альвеол. Это приводит к развитию микроателектазов легких.

Клиника Выделяют 2 типа течения интерстициальной пневмонии. 1 тип – манифестный, острый тип. Встречается при вирусных инфекциях у детей дошкольного возраста с явлениями атопического дерматита. Заболевание начинается тяжело, с симптомов нейротоксикоза и ДН, лихорадки, в дальнейшем с присоединением частого и мучительного кашля. Прослушиваются единичные нестойкие высокие сухие хрипы и лишь присоединении бактериальной инфекции – влажные хрипы. При перкуссии отмечается тимпанит, низкое стояние краев легких, сужение границ относительной сердечной тупости, расширение корней легких. При анализе газового состава выявляют резкую гипоксемию и гиперкапнию ( это проявление блокады альвеолярных мембран, легочной гипертензии и артериовенозных шунтов в легких).

Клиника 2 тип – малосимптомный, подострый тип. Наблюдается чаще у детей школьного возраста. После перенесенного ОРВИ у ребенка вялость, повышенная утомляемость, сниженный аппетит, субфибрильная температура, головная боль, слабость, кашель. Физикальные данные скудные. Течение : острого типа тяжелое. Иногда на высоте интоксикации дети умирают вследствие специфического вирусного энцефалита и поражение вирусом других внутренних органов. Исход: полное обратное развитие или формирование пневмофиброза.
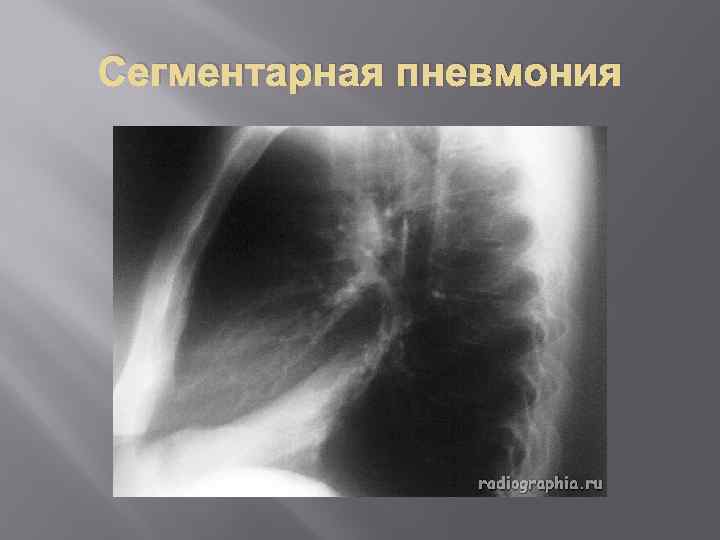
Сегментарная пневмония

Пневмококковые пневмонии У детей старшего возраста классическая триада симптомов: 1. Остро развившаяся лихорадка с ознобом. 2. Боль в боку. 3. Кашель. Типичная клиника пневмококкового воспаления легких – крупозной пневмонии. Прогноз благоприятный.
Стрептококковая пневмония Возникает чаще как следствие активизации аутоинфекции ( Вгемолитический стрептококк, пиогенный стрептококк и зеленящий), и возможно ее развитие вследствие экзогенного инфицирования. Поражения органов дыхания может быть и в виде трахеита, некротического бронхита, очаговой или очаговосливной пневмонии. Характерно вовлечение а процесс лимфатических сосудов, гнойным осложнениям. Клинически может возникать как очаговая, бурно, так и постепенно. Выраженная интоксикация и озноб сильный, лихорадкой, мелкопузырчатые хрипы и кашель.
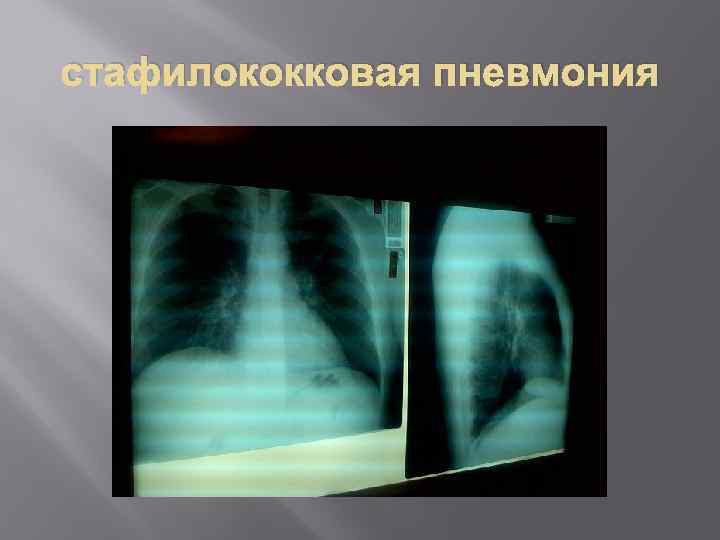
стафилококковая пневмония

Осложнения пневмонии ИТШ – острое прогрессирующее снижение тканевой перфузии с недостаточным снабжением кислородом и нарушением обмена веществ разных органов. Стадии: Гипердинамическая (теплый шок) Переходная (холодная гипотензия) Полиорганная несостоятельность. 1.

Осложнения 2. Токсикоз – тяжелая реакция организма ребенка на инфекцию, чаще смешанную, вируснобактериальную. 3. РДС – характеризуется рефрактерной гипоксемией, неустраняемой при гипероксической пробе, рентгенологическими признаками интерстициального и альвеолярного отека легких ( расширение сосудистого рисунка с отеком междолевой плевры, очаговоподобные тени). Клинически: бледность КП, с мраморным рисунком, одышка резкая, цианоз распространенный, кряхтящее дыхание, полиорганная недостаточности и анурия. 3. Сердечно-сосудистые нарушения.

Гнойные осложнения 1. 2. 3. 4. Буллы Абсцесс легкого Гнойный плеврит Пиопневмоторакс
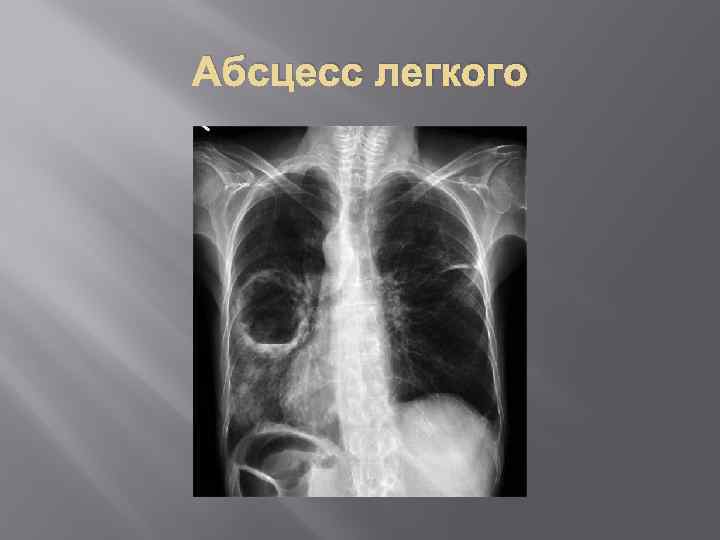
Абсцесс легкого
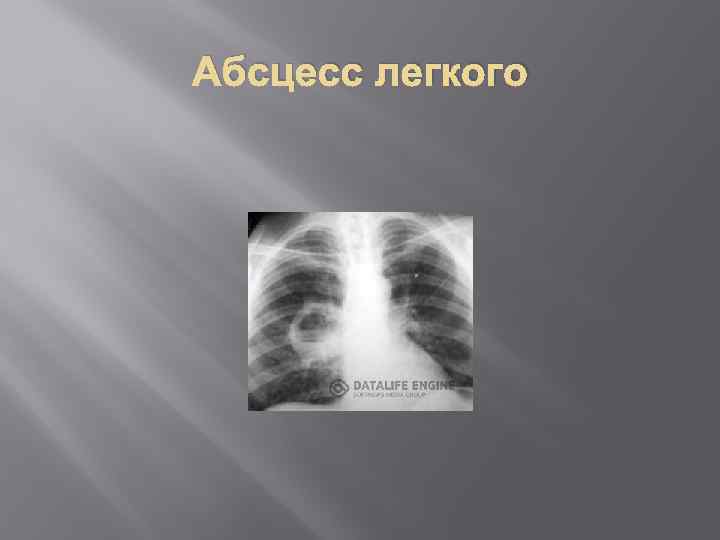
Абсцесс легкого

Дифференциальный диагноз Бронхиты Бронхиолиты Нарушение проходимости ДП ( инородное тело, аспирация, ларингоспазм, бронхоспазм, пороки развития гортани) Плевриты Туберкулез Крупозную пневмонию с аппендицитом, непроходимостью кишечника, перитонитом, менингитом.

Лечение

Лечение Режим у ребенка старше года должен быть постельный в течение всего лихорадочного периода при организации оптимальных условий выхаживания ( охранительный режим, широкая аэрация и др. )

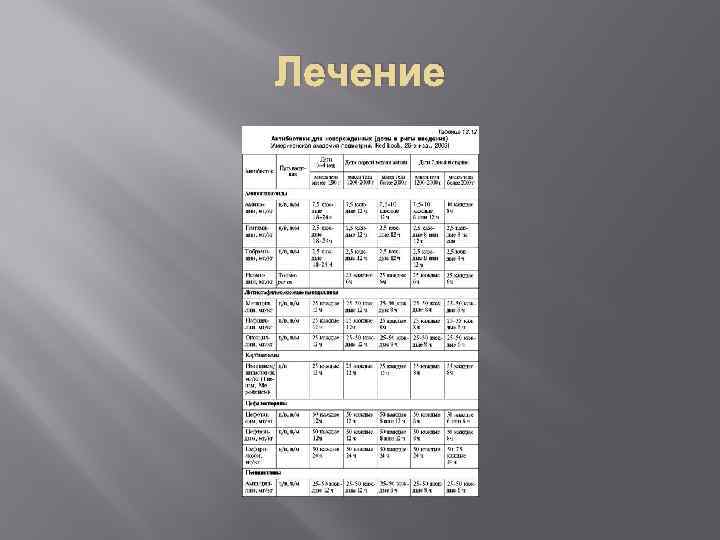
Лечение Антибиотикотерапия. Пенициллины Амоксициллин 0, 25. ( синтетические) Дети до 10 лет 30 мг/кг/сут Дети старше 10 лет 0, 25 -0, 5 3 раза в сутки. Амоксиклав 0, 375 (комбинированные) От 3 месяцев до 12 лет 30 -40 мг/кг/ сутки Старше 12 лет 0, 375 3 раза в день.

Лечение Цефалоспорины 1 поколения цефалексин 0, 5 25 -50 мг/кг/ в 2 -3 приема Цефалоспорины 2 поколения Зиннат 0, 125/0, 5 С 13 лет 0, 125 -0, 5 через 12 часов. Дети от 2 месяцев до 12 лет 20 -30 мг/кг/ в 2 приема.

Лечение Азитромицин 0, 25 ( не более 5 дней), кларитромицин, рокситромицин 10 мг/кг/сутки Цефтриаксон 50 -75 мг/кг 1 раз в сутки. Пенициллины 100000 ЕД/кг 4 раза в сутки. У больных, недавно получавших пенициллин или имеющих к нему аллергию, можно назначить внутрь линкомицин, цефалексин, эритромицин.

Лечение Витаминотерапия Муколитики Отхаркивающие Антипиретики Фитотерапия ( корень девясила, корень солодки, шалфей)
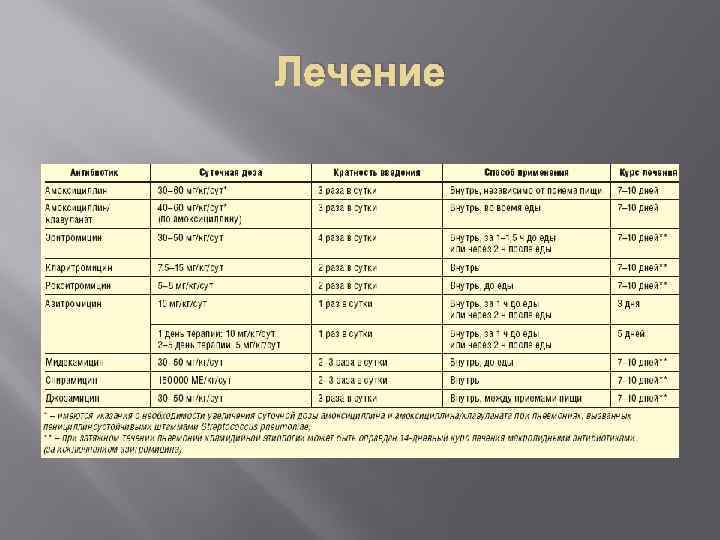
Лечение
Лечение

Лечение Лактобактерин – для профилактики осложнений антибиотикотерапии. Физиотерапия : УВЧ 3 -5 -7 раз по 5 -6 минут. СВЧ 5 -10 сеансов 10 -15 Вт. ЛФК Инфузионная терапия при тяжелых течения.

Лечение При низком онкотическом давлении инфузия плазмы или 10 % альбумин в/в, капельно 10 -15 мг/кг Диспансерный учет у педиатра или пульмонолога.

Спасибо за внимание

Пневмонии у детей старшего возраста.pptx