Пневмонии у детей Кафедра педиатрии Петр. ГУ







































































Пневмонии+дети.ppt
- Количество слайдов: 75
 Пневмонии у детей Кафедра педиатрии Петр. ГУ
Пневмонии у детей Кафедра педиатрии Петр. ГУ
 Анатомо-функциональные особенности органов дыхания у детей Особенности Клиническое значение Экспираторное Ограниченные строение грудной возможности клетки (рёбра под увеличения почти под дыхательного прямым углом) объёма
Анатомо-функциональные особенности органов дыхания у детей Особенности Клиническое значение Экспираторное Ограниченные строение грудной возможности клетки (рёбра под увеличения почти под дыхательного прямым углом) объёма
 Узкие и короткие Возможность быстрой носовые дыхательные закупорки дыхательных ходы, трахея, бронхи. путей, склонность к За первый год число и обструктивным размер альвеол процессам. При рините увеличиваются в 5 раз, грудной ребёнок не диаметр на 30%, длина может дышать носом , на 20%. Отёк на 1 мм а значит и сосать. увеличивает Большие сопротивление в энергетические затраты воздухоносных путях у на дыхание и более новорождённого значимый в 16 раз, у взрослых – в энергодефицит со 2 -3 раза склонностью к ацидозу при одышке.
Узкие и короткие Возможность быстрой носовые дыхательные закупорки дыхательных ходы, трахея, бронхи. путей, склонность к За первый год число и обструктивным размер альвеол процессам. При рините увеличиваются в 5 раз, грудной ребёнок не диаметр на 30%, длина может дышать носом , на 20%. Отёк на 1 мм а значит и сосать. увеличивает Большие сопротивление в энергетические затраты воздухоносных путях у на дыхание и более новорождённого значимый в 16 раз, у взрослых – в энергодефицит со 2 -3 раза склонностью к ацидозу при одышке.
 Незавершённое В раннем возрасте развитие придаточных редки синуситы пазух носа Большая концентрация Склонность к отёкам слизистых желёз в дыхательных путей. верхних дыхательных Отёк слизистой на 1 мм путях, большее сужает на 75% просвет кровоснабжение, трахеи, у взрослых – рыхлость клетчатки на 20%. подсвязочного аппарата гортани. Богатая васкуляризация слизистых оболочек бронхов.
Незавершённое В раннем возрасте развитие придаточных редки синуситы пазух носа Большая концентрация Склонность к отёкам слизистых желёз в дыхательных путей. верхних дыхательных Отёк слизистой на 1 мм путях, большее сужает на 75% просвет кровоснабжение, трахеи, у взрослых – рыхлость клетчатки на 20%. подсвязочного аппарата гортани. Богатая васкуляризация слизистых оболочек бронхов.
 Нос n У новорождённого отсутствуют нижние носовые раковины. Образуются к 4 годам. n Фронтальные пазухи – к 20 годам n Гайморовы – обнаруживаются рентгенологически у 3 -хмесячного ребёнка, развиваются к 7 годам n Этмоидальная – с 3 -хмесячного возраста, до 12 лет n Сфеноидальная – появляется на 6 -м году, развивается к 15 -ти.
Нос n У новорождённого отсутствуют нижние носовые раковины. Образуются к 4 годам. n Фронтальные пазухи – к 20 годам n Гайморовы – обнаруживаются рентгенологически у 3 -хмесячного ребёнка, развиваются к 7 годам n Этмоидальная – с 3 -хмесячного возраста, до 12 лет n Сфеноидальная – появляется на 6 -м году, развивается к 15 -ти.
 Глотка n Евстахиевы трубы – соединяют носоглотку с барабанными полостями n У грудных детей – широкие , короткие, прямые и расположены горизонтально, отсюда – отиты.
Глотка n Евстахиевы трубы – соединяют носоглотку с барабанными полостями n У грудных детей – широкие , короткие, прямые и расположены горизонтально, отсюда – отиты.
 Большая Возможность перегиба подвижность крупных магистральных средостения сосудов и сдавления лёгкого при сдвиге средостения Богатая Меньшая диффузионная васкуляризация способность с более лёгких, большее низким коэффициентом развитие утилизации кислорода из междольковой воздуха. Большая соединительной склонность к отёку и ткани генерализации инфекции.
Большая Возможность перегиба подвижность крупных магистральных средостения сосудов и сдавления лёгкого при сдвиге средостения Богатая Меньшая диффузионная васкуляризация способность с более лёгких, большее низким коэффициентом развитие утилизации кислорода из междольковой воздуха. Большая соединительной склонность к отёку и ткани генерализации инфекции.
 Меньшее количество Большая склонность к эластической ткани, ателектазам, обструкции недоразвитие хрящей, дыхательных путей, большее уменьшение вздутию лёгких. диаметра трахеи во время дыхательного цикла, кашля. Количество альвеол у Дыхательный объём у новорождённого = 0, 1 от новорождённых=30%, у количества у взрослых, взрослых=10 -15% «примитивный» характер жизненной ёмкости лёгких, ацинуса, бедность отсюда – невозможность коллатеральной углубить дыхание, вентиляции уменьшение дыхательного объёма при тахипноэ.
Меньшее количество Большая склонность к эластической ткани, ателектазам, обструкции недоразвитие хрящей, дыхательных путей, большее уменьшение вздутию лёгких. диаметра трахеи во время дыхательного цикла, кашля. Количество альвеол у Дыхательный объём у новорождённого = 0, 1 от новорождённых=30%, у количества у взрослых, взрослых=10 -15% «примитивный» характер жизненной ёмкости лёгких, ацинуса, бедность отсюда – невозможность коллатеральной углубить дыхание, вентиляции уменьшение дыхательного объёма при тахипноэ.
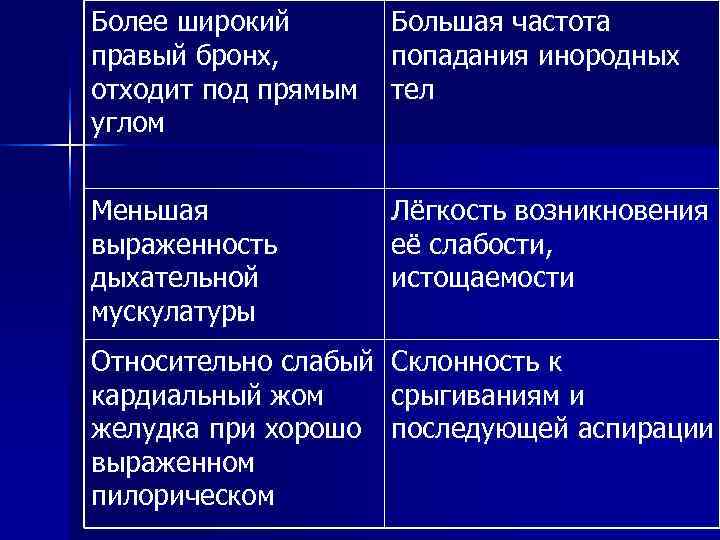
 Более широкий Большая частота правый бронх, попадания инородных отходит под прямым тел углом Меньшая Лёгкость возникновения выраженность её слабости, дыхательной истощаемости мускулатуры Относительно слабый Склонность к кардиальный жом срыгиваниям и желудка при хорошо последующей аспирации выраженном пилорическом
Более широкий Большая частота правый бронх, попадания инородных отходит под прямым тел углом Меньшая Лёгкость возникновения выраженность её слабости, дыхательной истощаемости мускулатуры Относительно слабый Склонность к кардиальный жом срыгиваниям и желудка при хорошо последующей аспирации выраженном пилорическом
 Мягкость рёбер и Облегчение прохождения податливость по родовым путям, но грудной клетки склонность к парадоксальному дыханию Недоразвитие и Уменьшение просвета мягкость хрящей при внешнем сдавлении гортани, трахеи, (например, среднего бронхов бронха) увеличенными лимфоузлами Слабость Быстрая истощаемость дыхательной дыхательных мышц мускулатуры
Мягкость рёбер и Облегчение прохождения податливость по родовым путям, но грудной клетки склонность к парадоксальному дыханию Недоразвитие и Уменьшение просвета мягкость хрящей при внешнем сдавлении гортани, трахеи, (например, среднего бронхов бронха) увеличенными лимфоузлами Слабость Быстрая истощаемость дыхательной дыхательных мышц мускулатуры
 Диафрагмальный тип Вздутие живота дыхания, высокое стояние ограничивает уменьшает диафрагмы подвижность диафрагмы и уменьшает дыхательный объём Относительно более Более позднее начало низкая возбудимость адаптации к гипоксемии. дыхательного центра при Склонность к гипоксемии и гиперкапнии, периодическому больший уровень Нв дыханию, апноэ. Большая устойчивость к Недлительную ДН дети гипоксии новорождённых, переносят лучше возможно за счёт взрослых, хроническую – переключения на хуже, и она отражается энаэробный гликолиз на развитии организма.
Диафрагмальный тип Вздутие живота дыхания, высокое стояние ограничивает уменьшает диафрагмы подвижность диафрагмы и уменьшает дыхательный объём Относительно более Более позднее начало низкая возбудимость адаптации к гипоксемии. дыхательного центра при Склонность к гипоксемии и гиперкапнии, периодическому больший уровень Нв дыханию, апноэ. Большая устойчивость к Недлительную ДН дети гипоксии новорождённых, переносят лучше возможно за счёт взрослых, хроническую – переключения на хуже, и она отражается энаэробный гликолиз на развитии организма.
 Стрептококковая пневмония n Чаще как следствие аутоинфекции (В- гемолитический, пиогенный, зеленящий…) n Характерно раннее вовлечение в процесс лимфатических узлов, регионарный лимфаденит, склонность к затяжному течению, гнойным осложнениям, метастатическим поражениям костей, суставов, почек. n Выраженная интоксикация, тяжёлое течение
Стрептококковая пневмония n Чаще как следствие аутоинфекции (В- гемолитический, пиогенный, зеленящий…) n Характерно раннее вовлечение в процесс лимфатических узлов, регионарный лимфаденит, склонность к затяжному течению, гнойным осложнениям, метастатическим поражениям костей, суставов, почек. n Выраженная интоксикация, тяжёлое течение
 Стафилококковая пневмония n Может быть первичной, вторичной n Чаще справа n Деструктивная n Осложнения: буллы, абсцессы, пиоторакс, пиопневмоторакс, септический шок (ИТШ) n Летальность при первичных формах – 5 -15%, при вторичных – 10 -20%
Стафилококковая пневмония n Может быть первичной, вторичной n Чаще справа n Деструктивная n Осложнения: буллы, абсцессы, пиоторакс, пиопневмоторакс, септический шок (ИТШ) n Летальность при первичных формах – 5 -15%, при вторичных – 10 -20%
 Клебсиеллёзная пневмония n У ослабленных, с дефектами иммунитета, новорождённых n Интоксикация, острое начало, медленное развитие уплотнения лёгочной ткани с малым количеством хропов вследствие обильной экссудации слизи n Некротические и геморрагические изменения n Лобарный инфильтрат с выпячивающимися полостями n Чаще –верхняя правая доля n Своеобразный запах, метастатические очаги, сепсис n Летальность 10 -15%
Клебсиеллёзная пневмония n У ослабленных, с дефектами иммунитета, новорождённых n Интоксикация, острое начало, медленное развитие уплотнения лёгочной ткани с малым количеством хропов вследствие обильной экссудации слизи n Некротические и геморрагические изменения n Лобарный инфильтрат с выпячивающимися полостями n Чаще –верхняя правая доля n Своеобразный запах, метастатические очаги, сепсис n Летальность 10 -15%
 Микоплазменная пневмония n 11 -21% острых пневмоний у детей n Постепенное начало n Частый, изнурительный кашель, длительно держащийся (2 -3 недели) n Затяжное течение, вовлечение интерстициальной ткани, пневмосклероз n Длительный субфебрилитет после лихорадки
Микоплазменная пневмония n 11 -21% острых пневмоний у детей n Постепенное начало n Частый, изнурительный кашель, длительно держащийся (2 -3 недели) n Затяжное течение, вовлечение интерстициальной ткани, пневмосклероз n Длительный субфебрилитет после лихорадки
 Хламидийная пневмония n Тяжёлый фарингит, охриплость голоса, лихорадка, увеличение шейных лимфоузлов n Хрипы, рентгенологически – интерстициальные изменения, инфильтрация n Общее состояние – средней тяжести
Хламидийная пневмония n Тяжёлый фарингит, охриплость голоса, лихорадка, увеличение шейных лимфоузлов n Хрипы, рентгенологически – интерстициальные изменения, инфильтрация n Общее состояние – средней тяжести
 ЧАСТОТА СЛУЧАЕВ ПНЕВМОНИИ n в развитых странах - 3 -4% в год n в развивающихся странах -10 -20% в год n Заболеваемость пневмонией у детей раннего возраста в Российской Федерации (сводные данные): 10 -30 случаев на 1 000 детей
ЧАСТОТА СЛУЧАЕВ ПНЕВМОНИИ n в развитых странах - 3 -4% в год n в развивающихся странах -10 -20% в год n Заболеваемость пневмонией у детей раннего возраста в Российской Федерации (сводные данные): 10 -30 случаев на 1 000 детей
 Классификация Морфологическая форма: n очаговая, n сегментарная, n очагово-сливная, n крупозная, n интерстициальная;
Классификация Морфологическая форма: n очаговая, n сегментарная, n очагово-сливная, n крупозная, n интерстициальная;
 Классификация Условия инфицирования: § внебольничная (пневмококк, H. Influenzae, микоплазма, стафилококк, стрептококк, хламидия, легионелла, вирусы), § внутрибольничная (псевдоцисты, клебсиеллы, стафилококк, E. coli, H. Influenzae, протей, серрация, вирусы);
Классификация Условия инфицирования: § внебольничная (пневмококк, H. Influenzae, микоплазма, стафилококк, стрептококк, хламидия, легионелла, вирусы), § внутрибольничная (псевдоцисты, клебсиеллы, стафилококк, E. coli, H. Influenzae, протей, серрация, вирусы);
 Классификация § При перинатальном инфицировании (стрептококк В, грамотрицательная флора, хламидии (trachomatis), цитомегаловирус, уреаплазма, вирусы); § У больных с иммунодефицитом (различные бактерии, пневмоцисты, цитомегаловирус, микобактерии, вирусы);
Классификация § При перинатальном инфицировании (стрептококк В, грамотрицательная флора, хламидии (trachomatis), цитомегаловирус, уреаплазма, вирусы); § У больных с иммунодефицитом (различные бактерии, пневмоцисты, цитомегаловирус, микобактерии, вирусы);
 Классификация Течение: § острая, § затяжная; Осложнения: § Лёгочные: плеврит, деструкция, абсцесс, пневмоторакс, пиопневмоторакс, § Внелёгочные: ИТШ, ДВС-синдром, ССН, РДС взрослого типа
Классификация Течение: § острая, § затяжная; Осложнения: § Лёгочные: плеврит, деструкция, абсцесс, пневмоторакс, пиопневмоторакс, § Внелёгочные: ИТШ, ДВС-синдром, ССН, РДС взрослого типа
 Дети первых трёх месяцев жизни n Возбудители пневмонии: - грам-положительные кокки (стрептококки, стафилококки); - грам-отрицательные палочки (клебсиелла, протей и др. ); - Внутриклеточные микроорганизмы (микоплазма, хламидии); - Вирусы (цитомегаловирус, герпес, РС-вирус); - Грибы.
Дети первых трёх месяцев жизни n Возбудители пневмонии: - грам-положительные кокки (стрептококки, стафилококки); - грам-отрицательные палочки (клебсиелла, протей и др. ); - Внутриклеточные микроорганизмы (микоплазма, хламидии); - Вирусы (цитомегаловирус, герпес, РС-вирус); - Грибы.
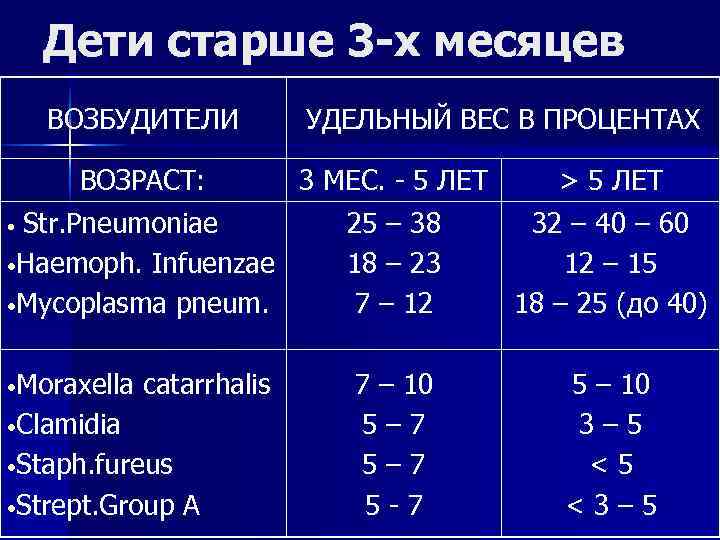
 Дети старше 3 -х месяцев ВОЗБУДИТЕЛИ УДЕЛЬНЫЙ ВЕС В ПРОЦЕНТАХ ВОЗРАСТ: 3 МЕС. - 5 ЛЕТ > 5 ЛЕТ • Str. Pneumoniae 25 – 38 32 – 40 – 60 • Haemoph. Infuenzae 18 – 23 12 – 15 • Mycoplasma pneum. 7 – 12 18 – 25 (до 40) • Moraxella catarrhalis 7 – 10 5 – 10 • Clamidia 5– 7 3– 5 • Staph. fureus 5– 7 <5 • Strept. Group A 5 -7 <3– 5
Дети старше 3 -х месяцев ВОЗБУДИТЕЛИ УДЕЛЬНЫЙ ВЕС В ПРОЦЕНТАХ ВОЗРАСТ: 3 МЕС. - 5 ЛЕТ > 5 ЛЕТ • Str. Pneumoniae 25 – 38 32 – 40 – 60 • Haemoph. Infuenzae 18 – 23 12 – 15 • Mycoplasma pneum. 7 – 12 18 – 25 (до 40) • Moraxella catarrhalis 7 – 10 5 – 10 • Clamidia 5– 7 3– 5 • Staph. fureus 5– 7 <5 • Strept. Group A 5 -7 <3– 5
 Диагностика n Острое или относительно острое начало n Синдром инфекционного токсикоза (подъём температуры тела, ухудшение самочувствия, снижение двигательной и эмоциональной активности, отказ от еды, головная боль…) n Нарушение дыхания n Локальный характер изменений при физикальном исследовании грудной клетки n Очаговые тенеобразования в одном или обоих лёгких при рентгенографии грудной клетки
Диагностика n Острое или относительно острое начало n Синдром инфекционного токсикоза (подъём температуры тела, ухудшение самочувствия, снижение двигательной и эмоциональной активности, отказ от еды, головная боль…) n Нарушение дыхания n Локальный характер изменений при физикальном исследовании грудной клетки n Очаговые тенеобразования в одном или обоих лёгких при рентгенографии грудной клетки
 Клинические проявления: Типичные симптомы t > 38 C в течение 3 суток и более ЧД > 60 в мин. у детей до 2 мес. > 50 в мин. – от 2 мес. до 1 года > 40 в мин. – от 1 до 5 лет локальные хрипы и/или укорочение перкуторного звука асимметрия физикальных данных втяжение уступчивых мест грудной клетки при отсутствии бронхиальной обструкции
Клинические проявления: Типичные симптомы t > 38 C в течение 3 суток и более ЧД > 60 в мин. у детей до 2 мес. > 50 в мин. – от 2 мес. до 1 года > 40 в мин. – от 1 до 5 лет локальные хрипы и/или укорочение перкуторного звука асимметрия физикальных данных втяжение уступчивых мест грудной клетки при отсутствии бронхиальной обструкции
 Критерии диагностики пневмоний 1. Анамнестические данные Связь с инфекционными или простудным факторами
Критерии диагностики пневмоний 1. Анамнестические данные Связь с инфекционными или простудным факторами
 Критерии диагностики пневмоний 2. Клинические симптомы и синдромы • Респираторный синдром кашель признаки ОРВИ • Синдром токсикоза разной степени выраженности • Синдром дыхательной недостаточности одышка смешанного характера участие вспомогательной мускулатуры в акте дыхания без признаков БОС цианоз • Синдром локальных изменений локализованность, односторонность процесса укорочение перкуторного звука жесткое, бронхиальное или ослабленное дыхание стойкие мелкокалиберные или крепитирующие хрипы
Критерии диагностики пневмоний 2. Клинические симптомы и синдромы • Респираторный синдром кашель признаки ОРВИ • Синдром токсикоза разной степени выраженности • Синдром дыхательной недостаточности одышка смешанного характера участие вспомогательной мускулатуры в акте дыхания без признаков БОС цианоз • Синдром локальных изменений локализованность, односторонность процесса укорочение перкуторного звука жесткое, бронхиальное или ослабленное дыхание стойкие мелкокалиберные или крепитирующие хрипы
 Критерии диагностики пневмоний 3. Параклинические изменения • ОАК: Лейкоцитоз Нейтрофилез Сдвиг лейкоформулы влево Лимфоцитоз (у детей до 6 мес) Анемия Ускорение СОЭ более 20 мм/ч • Рентгенологические изменения
Критерии диагностики пневмоний 3. Параклинические изменения • ОАК: Лейкоцитоз Нейтрофилез Сдвиг лейкоформулы влево Лимфоцитоз (у детей до 6 мес) Анемия Ускорение СОЭ более 20 мм/ч • Рентгенологические изменения
 Показания для амбулаторного лечения Нетяжелые неосложненные П Хорошие бытовые условия Комплаентность, уверенность врача в четкости выполнения назначений Ежедневное посещение врачом ребенка до стойкого улучшения, затем через день до выздоровления Консультация зав. отделением
Показания для амбулаторного лечения Нетяжелые неосложненные П Хорошие бытовые условия Комплаентность, уверенность врача в четкости выполнения назначений Ежедневное посещение врачом ребенка до стойкого улучшения, затем через день до выздоровления Консультация зав. отделением
 Показания к госпитализации: n Жизненные показания: - Наличие дыхательной недостаточности II, III степени при любой клинической форме пневмоний; - Инфекционно-токсический шок; - подозрение на стафилококковую деструкцию; - плевриты;
Показания к госпитализации: n Жизненные показания: - Наличие дыхательной недостаточности II, III степени при любой клинической форме пневмоний; - Инфекционно-токсический шок; - подозрение на стафилококковую деструкцию; - плевриты;
 Показания к госпитализации: § Особенности реактивности организма и семьи ребёнка: - Пневмонии у новорождённых; - Пневмонии у детей первого года жизни; - У детей с сопутствующими заболеваниями; - Затяжное течение заболевания; - Интерстициальные пневмонии; - Низкий социальный статус семьи; - Психологические особенности родителей.
Показания к госпитализации: § Особенности реактивности организма и семьи ребёнка: - Пневмонии у новорождённых; - Пневмонии у детей первого года жизни; - У детей с сопутствующими заболеваниями; - Затяжное течение заболевания; - Интерстициальные пневмонии; - Низкий социальный статус семьи; - Психологические особенности родителей.
 Лечение пневмоний Ди етотер апия Диетотерапия Гомео патиче ская т ерапия Гомеопатическая терапия Ф ито тер апи я Фитотерапия Ф изи оте ра пи я Физиотерапия Му Мукорегуляторные е редс ва коре улят орн средства иба г кте риаыльн с терапия Антибактериальная аят ера пия
Лечение пневмоний Ди етотер апия Диетотерапия Гомео патиче ская т ерапия Гомеопатическая терапия Ф ито тер апи я Фитотерапия Ф изи оте ра пи я Физиотерапия Му Мукорегуляторные е редс ва коре улят орн средства иба г кте риаыльн с терапия Антибактериальная аят ера пия
 Лечение больных пневмонией на дому n Обследование: анализ крови, мочи, рентгенография грудной клетки. n Охранительный режим, рациональное питание, отпаивание, аэрация. n Антибиотикотерапия: - Лечение детей с легким и среднетяжелым течением пневмонии проводится оральными формами антибактериальных препаратов. - При интоксикации и фебрильной лихорадке целесообразно начать терапию с парентерального введения антибиотиков с последующим переходом на оральный прием (этапная этиотропная терапия).
Лечение больных пневмонией на дому n Обследование: анализ крови, мочи, рентгенография грудной клетки. n Охранительный режим, рациональное питание, отпаивание, аэрация. n Антибиотикотерапия: - Лечение детей с легким и среднетяжелым течением пневмонии проводится оральными формами антибактериальных препаратов. - При интоксикации и фебрильной лихорадке целесообразно начать терапию с парентерального введения антибиотиков с последующим переходом на оральный прием (этапная этиотропная терапия).
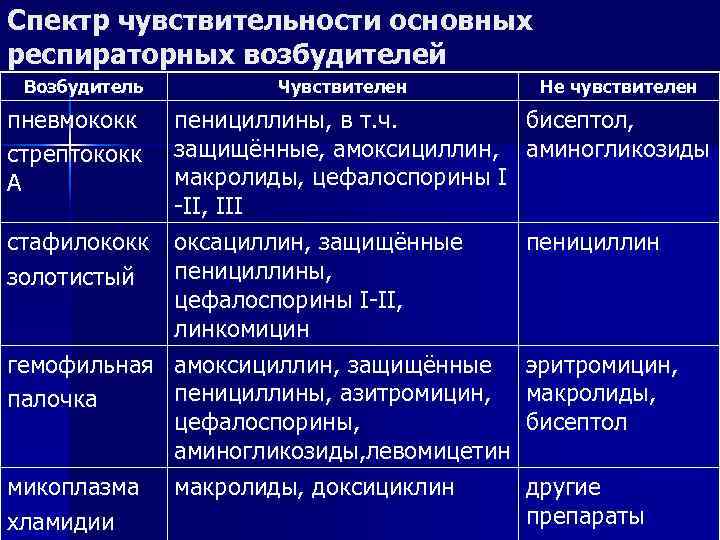
 Спектр чувствительности основных респираторных возбудителей Возбудитель Чувствителен Не чувствителен пневмококк пенициллины, в т. ч. бисептол, cтрептококк защищённые, амоксициллин, аминогликозиды А макролиды, цефалоспорины I -II, III стафилококк оксациллин, защищённые пенициллин золотистый пенициллины, цефалоспорины I-II, линкомицин гемофильная амоксициллин, защищённые эритромицин, палочка пенициллины, азитромицин, макролиды, цефалоспорины, бисептол аминогликозиды, левомицетин микоплазма макролиды, доксициклин другие хламидии препараты
Спектр чувствительности основных респираторных возбудителей Возбудитель Чувствителен Не чувствителен пневмококк пенициллины, в т. ч. бисептол, cтрептококк защищённые, амоксициллин, аминогликозиды А макролиды, цефалоспорины I -II, III стафилококк оксациллин, защищённые пенициллин золотистый пенициллины, цефалоспорины I-II, линкомицин гемофильная амоксициллин, защищённые эритромицин, палочка пенициллины, азитромицин, макролиды, цефалоспорины, бисептол аминогликозиды, левомицетин микоплазма макролиды, доксициклин другие хламидии препараты
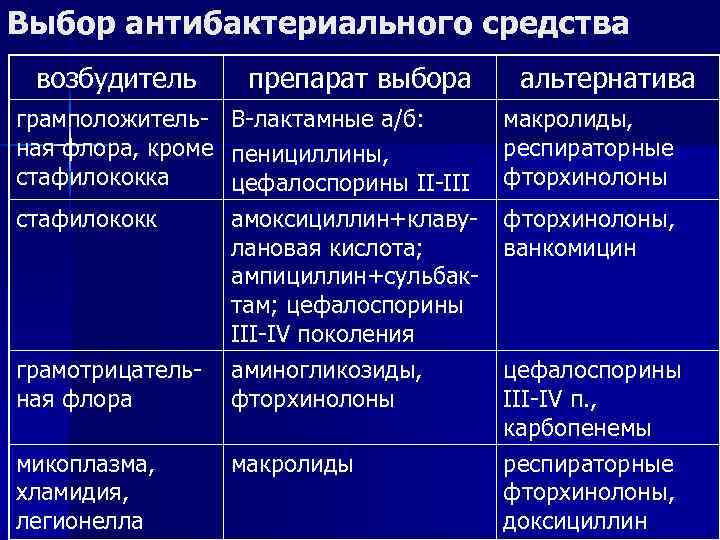
 Выбор антибактериального средства возбудитель препарат выбора альтернатива грамположитель- В-лактамные а/б: макролиды, ная флора, кроме пенициллины, респираторные стафилококка цефалоспорины II-III фторхинолоны стафилококк амоксициллин+клаву- фторхинолоны, лановая кислота; ванкомицин ампициллин+сульбак- там; цефалоспорины III-IV поколения грамотрицатель- аминогликозиды, цефалоспорины ная флора фторхинолоны III-IV п. , карбопенемы микоплазма, макролиды респираторные хламидия, фторхинолоны, легионелла доксициллин
Выбор антибактериального средства возбудитель препарат выбора альтернатива грамположитель- В-лактамные а/б: макролиды, ная флора, кроме пенициллины, респираторные стафилококка цефалоспорины II-III фторхинолоны стафилококк амоксициллин+клаву- фторхинолоны, лановая кислота; ванкомицин ампициллин+сульбак- там; цефалоспорины III-IV поколения грамотрицатель- аминогликозиды, цефалоспорины ная флора фторхинолоны III-IV п. , карбопенемы микоплазма, макролиды респираторные хламидия, фторхинолоны, легионелла доксициллин
 Стартовая антибактериальная терапия ПРЕПАРАТЫ ВЫБОРА n Амоксициллин + клавулановая АЛЬТЕРНАТИВНЫЕ кислота (оральные формы) ПРЕПАРАТЫ или n Ампициллин + сульбактам ( «ступенчатая терапия» или оральные формы) Макролиды или n Цефалоспорины 2 поколения ( «ступенчатая терапия» или оральные формы)
Стартовая антибактериальная терапия ПРЕПАРАТЫ ВЫБОРА n Амоксициллин + клавулановая АЛЬТЕРНАТИВНЫЕ кислота (оральные формы) ПРЕПАРАТЫ или n Ампициллин + сульбактам ( «ступенчатая терапия» или оральные формы) Макролиды или n Цефалоспорины 2 поколения ( «ступенчатая терапия» или оральные формы)
 n Зинацеф (цефуроксим для парентерального введения) 60 -100 мг/кг/сут - в 3 в/м введения n Зиннат (цефуроксим для орального приема) Дети до 2 -х лет - 125 мг 2 р. д. Дети старше 2 -х лет - 250 мг 2 р. д. или n Уназин (ампициллин + сульбактам=сультамициллин) для парентерального введения 150 мг/кг/сутки в 3 в/м введения n Уназин (ампициллин+сульбактам=сультамициллин) для орального приёма Дети с массой тела менее 30 кг - 25 -50 мг/кг/сутки в 2 приема Дети с массой тела более 30 кг - 375 -750 мг/сутки в 2 приема
n Зинацеф (цефуроксим для парентерального введения) 60 -100 мг/кг/сут - в 3 в/м введения n Зиннат (цефуроксим для орального приема) Дети до 2 -х лет - 125 мг 2 р. д. Дети старше 2 -х лет - 250 мг 2 р. д. или n Уназин (ампициллин + сульбактам=сультамициллин) для парентерального введения 150 мг/кг/сутки в 3 в/м введения n Уназин (ампициллин+сульбактам=сультамициллин) для орального приёма Дети с массой тела менее 30 кг - 25 -50 мг/кг/сутки в 2 приема Дети с массой тела более 30 кг - 375 -750 мг/сутки в 2 приема
 n Амоксициллин+клавулановая кислота Суточная доза (расчёт по амоксициллину): • Дети в возрасте до 2 -х лет: 20 мг/кг • Дети в возрасте 2 -5 лет: 375 мг/сутки • Дети в возрасте 5 -10 лет: 750 мг/сутки • Дети в возрасте старше 10 лет: 750 мг-1 г/сутки Кратность приёма – 3 раза в день Курс – 5 – 14 дней (амоксиклав, аугментин, клавоцин, моксиклав)
n Амоксициллин+клавулановая кислота Суточная доза (расчёт по амоксициллину): • Дети в возрасте до 2 -х лет: 20 мг/кг • Дети в возрасте 2 -5 лет: 375 мг/сутки • Дети в возрасте 5 -10 лет: 750 мг/сутки • Дети в возрасте старше 10 лет: 750 мг-1 г/сутки Кратность приёма – 3 раза в день Курс – 5 – 14 дней (амоксиклав, аугментин, клавоцин, моксиклав)
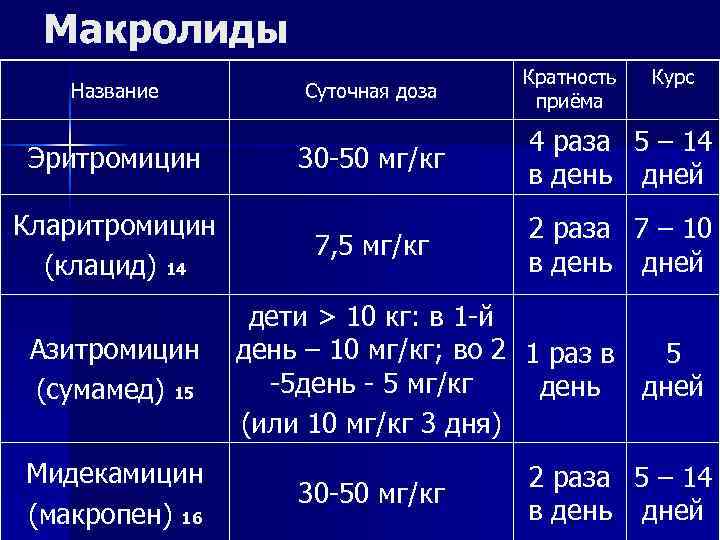
 Макролиды Кратность Курс Название Суточная доза приёма 4 раза 5 – 14 Эритромицин 30 -50 мг/кг в день дней Кларитромицин 2 раза 7 – 10 7, 5 мг/кг (клацид) 14 в день дней дети > 10 кг: в 1 -й Азитромицин день – 10 мг/кг; во 2 1 раз в 5 (сумамед) 15 -5 день - 5 мг/кг день дней (или 10 мг/кг 3 дня) Мидекамицин 2 раза 5 – 14 30 -50 мг/кг (макропен) 16 в день дней
Макролиды Кратность Курс Название Суточная доза приёма 4 раза 5 – 14 Эритромицин 30 -50 мг/кг в день дней Кларитромицин 2 раза 7 – 10 7, 5 мг/кг (клацид) 14 в день дней дети > 10 кг: в 1 -й Азитромицин день – 10 мг/кг; во 2 1 раз в 5 (сумамед) 15 -5 день - 5 мг/кг день дней (или 10 мг/кг 3 дня) Мидекамицин 2 раза 5 – 14 30 -50 мг/кг (макропен) 16 в день дней
 Симптоматическое лечение n Муколитические препараты n Отхаркивающие средства n Физиолечение, ЛФК n Витаминотерапия n Стимулирующая терапия
Симптоматическое лечение n Муколитические препараты n Отхаркивающие средства n Физиолечение, ЛФК n Витаминотерапия n Стимулирующая терапия
 Муколитические препараты n Собственно муколитические препараты • Протеолитический фермент - дорназа альфа (Пульмозим) • Ацетилцистеин (АЦЦ, Мукобене, Мукомист, Экзо- мюк) • Месна (Мистарбон) • Карбоцистеин (Бронкатар, Мукодин, Мукопронт, Флювик) n Муколитические препараты с отхаркивающим эффектом • Бромгексин (Бизолвон, Броксин, Сольвин, Флега- мин, Фулпен) • Амброксол (Амбробене, Амброгексал, Амбролан, Амбросан, Лазолван)
Муколитические препараты n Собственно муколитические препараты • Протеолитический фермент - дорназа альфа (Пульмозим) • Ацетилцистеин (АЦЦ, Мукобене, Мукомист, Экзо- мюк) • Месна (Мистарбон) • Карбоцистеин (Бронкатар, Мукодин, Мукопронт, Флювик) n Муколитические препараты с отхаркивающим эффектом • Бромгексин (Бизолвон, Броксин, Сольвин, Флега- мин, Фулпен) • Амброксол (Амбробене, Амброгексал, Амбролан, Амбросан, Лазолван)
 Физиотерапия n Низкоинтенсивная УВЧ-терапия n СВЧ n ЭВТ (электроды вихревых токов) n Индуктотермия (высокочастотная магнитотерапия) n Электрофорез (никотиновая кислота, магний, кальций, медь, лидаза, йодистый калий, дионин) n Ультразвук (+лекарственные вещества) n Тепловые процедуры
Физиотерапия n Низкоинтенсивная УВЧ-терапия n СВЧ n ЭВТ (электроды вихревых токов) n Индуктотермия (высокочастотная магнитотерапия) n Электрофорез (никотиновая кислота, магний, кальций, медь, лидаза, йодистый калий, дионин) n Ультразвук (+лекарственные вещества) n Тепловые процедуры
 Лечение пневмонии в стационаре n Организация режима (отдельные боксы, приподнятый головной конец кровати, кислород); n Питание; n Лечение дыхательной недостаточности (обогащение атмосферы кислородом, увлажнение, режим ПДКВ, аэрозоли, стимуляция кашлевого рефлекса); n Антибиотикотерапия, ФТЛ, ЛФК …. .
Лечение пневмонии в стационаре n Организация режима (отдельные боксы, приподнятый головной конец кровати, кислород); n Питание; n Лечение дыхательной недостаточности (обогащение атмосферы кислородом, увлажнение, режим ПДКВ, аэрозоли, стимуляция кашлевого рефлекса); n Антибиотикотерапия, ФТЛ, ЛФК …. .
 Хронические бронхиты у детей § Хроническое распространённое поражение бронхов, протекающее с повторными обострениями. § Заболевание диагностируется при выявлении продуктивного влажного кашля, постоянных влажных разнокалиберных хрипов в лёгких (в течение нескольких месяцев) при наличии 2 -3 обострений заболевания в год на протяжении 2 -х лет.
Хронические бронхиты у детей § Хроническое распространённое поражение бронхов, протекающее с повторными обострениями. § Заболевание диагностируется при выявлении продуктивного влажного кашля, постоянных влажных разнокалиберных хрипов в лёгких (в течение нескольких месяцев) при наличии 2 -3 обострений заболевания в год на протяжении 2 -х лет.
 Хронические бронхиты 1. Первичный 2. Вторичный: сопровождает многие хронические болезни лёгких
Хронические бронхиты 1. Первичный 2. Вторичный: сопровождает многие хронические болезни лёгких
 n Врожденная и наследственная патология: -пороки развития и врожденные бронхоэктазы; -наследственные иммунодефициты; -ППЦНС (синдром рвот и срыгиваний); -ВУИ. n Приобретенная патология: -ателектазы; -Инородные тела; -желудочно-пищеводные рефлюкс с аспирацией; -сегментарные пневмонии (NB: средняя доля) с ателектатическим компонентом; -деструкция легких; -микозы легких; -нерациональная терапия после коклюша, интерстициальной пневмонии.
n Врожденная и наследственная патология: -пороки развития и врожденные бронхоэктазы; -наследственные иммунодефициты; -ППЦНС (синдром рвот и срыгиваний); -ВУИ. n Приобретенная патология: -ателектазы; -Инородные тела; -желудочно-пищеводные рефлюкс с аспирацией; -сегментарные пневмонии (NB: средняя доля) с ателектатическим компонентом; -деструкция легких; -микозы легких; -нерациональная терапия после коклюша, интерстициальной пневмонии.
 Дифференциальная диагностика n Бронхиальная астма; n Аспирационный синдром (инородные тела, ГЭР, нарушение глотания); n Облитерирующий бронхиолит; n Опухоли лёгких; n Муковисцидоз; n Врождённые аномалии аорты, лёгочной артерии, врождённые пороки сердца; …
Дифференциальная диагностика n Бронхиальная астма; n Аспирационный синдром (инородные тела, ГЭР, нарушение глотания); n Облитерирующий бронхиолит; n Опухоли лёгких; n Муковисцидоз; n Врождённые аномалии аорты, лёгочной артерии, врождённые пороки сердца; …
 КЛИНИКО-РЕНТГЕНОЛОГИЧЕСКАЯ ДИАГНОСТИКА n ОБЪЕМ И ЛОКАЛИЗАЦИЯ БРОНХОЛЕГОЧНОГО ПОРАЖЕНИЯ; n ХАРАКТЕРИСТИКА ПОРАЖЕНИЯ БРОНХОВ: -ДЕФОРМАЦИЯ БЕЗ ИХ СУЩЕСТВЕННОГО РАСШИРЕНИЯ; -БРОНХОЭКТАЗЫ; -СТЕНОЗ; -ВИД И ЛОКАЛИЗАЦИЯ ЭНДОБРОНХИТА; n ПЕРИОД ЗАБОЛЕВАНИЯ: -ОБОСТРЕНИЕ; -РЕМИССИЯ.
КЛИНИКО-РЕНТГЕНОЛОГИЧЕСКАЯ ДИАГНОСТИКА n ОБЪЕМ И ЛОКАЛИЗАЦИЯ БРОНХОЛЕГОЧНОГО ПОРАЖЕНИЯ; n ХАРАКТЕРИСТИКА ПОРАЖЕНИЯ БРОНХОВ: -ДЕФОРМАЦИЯ БЕЗ ИХ СУЩЕСТВЕННОГО РАСШИРЕНИЯ; -БРОНХОЭКТАЗЫ; -СТЕНОЗ; -ВИД И ЛОКАЛИЗАЦИЯ ЭНДОБРОНХИТА; n ПЕРИОД ЗАБОЛЕВАНИЯ: -ОБОСТРЕНИЕ; -РЕМИССИЯ.
 Обострение вызывают n Вирусно-бактериальная флора; n Микоплазменно-бактериальная; n Бактериально-бактериальная; n Вирусно-микоплазменно-бактериально- микотическая и т. д. Часто выделяют в период обострения: Str. hemophilius, H. Influensa, Pneumococc, Staph. , гр. «-» УПФ
Обострение вызывают n Вирусно-бактериальная флора; n Микоплазменно-бактериальная; n Бактериально-бактериальная; n Вирусно-микоплазменно-бактериально- микотическая и т. д. Часто выделяют в период обострения: Str. hemophilius, H. Influensa, Pneumococc, Staph. , гр. «-» УПФ
 Инфекционный фактор при обострении ХОБЛ Бактерии: Streptococcus pneumoniae Пневмотропные Haemophillus influenzae вирусы: Moraxella catarrhalis -Респираторно- синцитиальный Грам(-) флора Pseudomonas aeruginosa -Аденовирусы -Вирусы гриппа «Атипичные» : Mycoplasma pneumoniae Chlamydophila pneumoniae Legionella pneumophila
Инфекционный фактор при обострении ХОБЛ Бактерии: Streptococcus pneumoniae Пневмотропные Haemophillus influenzae вирусы: Moraxella catarrhalis -Респираторно- синцитиальный Грам(-) флора Pseudomonas aeruginosa -Аденовирусы -Вирусы гриппа «Атипичные» : Mycoplasma pneumoniae Chlamydophila pneumoniae Legionella pneumophila
 Критерии хронического бронхита Пневмосклероз + Деформация бронхов
Критерии хронического бронхита Пневмосклероз + Деформация бронхов
 Степень дыхательной недостаточности n I степень: неспособность выполнять нагрузки, превышающие повседневные; n II степень: ограниченная возможность выполнения повседневных нагрузок; n III степень: наличие проявлений дыхательной недостаточности в покое.
Степень дыхательной недостаточности n I степень: неспособность выполнять нагрузки, превышающие повседневные; n II степень: ограниченная возможность выполнения повседневных нагрузок; n III степень: наличие проявлений дыхательной недостаточности в покое.
 Клиника в фазу ремиссии n Клинически: -Состояние удовлетворительное или относительно удовлетворительное; -Малопродуктивный кашель по утрам; -Физикально: -сухие хрипы более постоянны, м. б. разнокалиберные влажные хрипы; -м. б. уплощение грудной клетки на пораженной стороне; n Rg-чески: -уменьшение объема соответствующего отдела легкого и увеличение легочного рисунка n Бронхоскопически: - Эндобронхит в соответсвующем сегменте или доле
Клиника в фазу ремиссии n Клинически: -Состояние удовлетворительное или относительно удовлетворительное; -Малопродуктивный кашель по утрам; -Физикально: -сухие хрипы более постоянны, м. б. разнокалиберные влажные хрипы; -м. б. уплощение грудной клетки на пораженной стороне; n Rg-чески: -уменьшение объема соответствующего отдела легкого и увеличение легочного рисунка n Бронхоскопически: - Эндобронхит в соответсвующем сегменте или доле
 Клиника в период обострения 1 -3 раза в год по типу острой пневмонии 1. Удетей старшего возраста: -клинически: субфебрилитет, сухой, болезненный, затем влажный (слизисто- гнойная или гнойная мокрота), длительный кашель, -физикально: укорочение перкуторного тона в области поражения, нарастание в этом месте разновысотных сухих и влажных средне- и мелкопузырчатых хрипов (на глубоком вдохе или в начале выдоха)
Клиника в период обострения 1 -3 раза в год по типу острой пневмонии 1. Удетей старшего возраста: -клинически: субфебрилитет, сухой, болезненный, затем влажный (слизисто- гнойная или гнойная мокрота), длительный кашель, -физикально: укорочение перкуторного тона в области поражения, нарастание в этом месте разновысотных сухих и влажных средне- и мелкопузырчатых хрипов (на глубоком вдохе или в начале выдоха)
 Клиника в период обострения 2. У детей младшего возраста: - клинически: яркая клиника в виде лихорадки, интоксикации, дыхательной недостаточности и т. д. - -физикально: смотри выше
Клиника в период обострения 2. У детей младшего возраста: - клинически: яркая клиника в виде лихорадки, интоксикации, дыхательной недостаточности и т. д. - -физикально: смотри выше
 Бронхоэктатический вариант Чаще средне – и тяжелое течение ХБ у детей, имеющих бронхоэктазы Типичный симптом- кашель с мокротой (по утрам и в небольшом количестве или при наклоне тела вперед, имеет неприятный гнилостый запах затем мокрота «полным ртом» ). !!! Редко у детей трехслойная мокрота и пробки Диттриха
Бронхоэктатический вариант Чаще средне – и тяжелое течение ХБ у детей, имеющих бронхоэктазы Типичный симптом- кашель с мокротой (по утрам и в небольшом количестве или при наклоне тела вперед, имеет неприятный гнилостый запах затем мокрота «полным ртом» ). !!! Редко у детей трехслойная мокрота и пробки Диттриха
 Клиника бронхоэктатического варианта течения n Признаки интоксикации (серый колорит кожи, быстрая утомляемость, пониженное питание, одышка); n Деформация грудной клетки (бочкообразная, сдавлена с боков, уплощение с одной стороны, сколиозы, кифозы и т. д. )
Клиника бронхоэктатического варианта течения n Признаки интоксикации (серый колорит кожи, быстрая утомляемость, пониженное питание, одышка); n Деформация грудной клетки (бочкообразная, сдавлена с боков, уплощение с одной стороны, сколиозы, кифозы и т. д. )
 Физикальная картина бронхоэктазов n Перкуторно: обычно нет изменений n При аускультации: участок жесткого дыхания и разнокалиберные влажные хрипы с постоянной локализацией. Количество хрипов уменьшается после откашливания.
Физикальная картина бронхоэктазов n Перкуторно: обычно нет изменений n При аускультации: участок жесткого дыхания и разнокалиберные влажные хрипы с постоянной локализацией. Количество хрипов уменьшается после откашливания.
 n Рентгенологически: деформация легочного рисунка, перибронхиальные уплотнения, ячеистый легочный рисунок, своеобразные кольцевидные тени, иногда смещение органов средостения, диафрагмы, трахеи
n Рентгенологически: деформация легочного рисунка, перибронхиальные уплотнения, ячеистый легочный рисунок, своеобразные кольцевидные тени, иногда смещение органов средостения, диафрагмы, трахеи
 n Бронхоскопически: уточнение локализации, вида бронхоэктазов (мешотчатые, цилиндрические и. т. д. ) и степень эндобронхита
n Бронхоскопически: уточнение локализации, вида бронхоэктазов (мешотчатые, цилиндрические и. т. д. ) и степень эндобронхита
 Осложнения ХП n хроническая эмфизема; n Легочное сердце; n Синдром хронического легочного сердца; n Ателектазы; n Плевриты; n Абсцессы легкого и т. д.
Осложнения ХП n хроническая эмфизема; n Легочное сердце; n Синдром хронического легочного сердца; n Ателектазы; n Плевриты; n Абсцессы легкого и т. д.
 Диагностика n Анамнез; n Клиническая картина; n Rg; n Бронхоскопия; n Исследование функции внешнего дыхания; n Бронхография (в период ремиссии); n КТГ; n Микроскопия, цитоморфология и бактериология бронхиальной слизи; n Анализ периферической крови; n б/х анализ крови; n Потовая проба (дифдиагноз с муковисцидозом); n ЭКГ.
Диагностика n Анамнез; n Клиническая картина; n Rg; n Бронхоскопия; n Исследование функции внешнего дыхания; n Бронхография (в период ремиссии); n КТГ; n Микроскопия, цитоморфология и бактериология бронхиальной слизи; n Анализ периферической крови; n б/х анализ крови; n Потовая проба (дифдиагноз с муковисцидозом); n ЭКГ.
 Основные направления терапии n Борьба с инфекцией; n Улучшение нарушенных функций бронхиального дерева n Восстановление нарушенной реактивности организма и местной (легочной) резистентности
Основные направления терапии n Борьба с инфекцией; n Улучшение нарушенных функций бронхиального дерева n Восстановление нарушенной реактивности организма и местной (легочной) резистентности
 Принципы выбора антибиотика при обострении ХОБЛ n Эмпирический подбор антибиотика, ориентируясь на чувствительность Streptococcus pneumoniae, Haemophillus influenzae, Moraxella catarrhalis в регионе • При неэффективности эмпирической антибиотикотерапии подбор in vitro для последующей коррекции
Принципы выбора антибиотика при обострении ХОБЛ n Эмпирический подбор антибиотика, ориентируясь на чувствительность Streptococcus pneumoniae, Haemophillus influenzae, Moraxella catarrhalis в регионе • При неэффективности эмпирической антибиотикотерапии подбор in vitro для последующей коррекции
 Эффекты антибиотикотерапии Немедленные: - укорочение длительности симптомов Долгосрочные: - скорости клинического - предотвращение ухудшения прогрессирования повреждения легких - предотвращение госпитализации - предотвращение вторичной - предотвращение бактериальной прогрессирования в колонизации стадию паренхиматозной после вирусной инфекции (пневмонию) - времени между - сокращение дней обострениями нетрудоспособности Allegra L, Grass C. Ital. J. Chest. Dis. 1991
Эффекты антибиотикотерапии Немедленные: - укорочение длительности симптомов Долгосрочные: - скорости клинического - предотвращение ухудшения прогрессирования повреждения легких - предотвращение госпитализации - предотвращение вторичной - предотвращение бактериальной прогрессирования в колонизации стадию паренхиматозной после вирусной инфекции (пневмонию) - времени между - сокращение дней обострениями нетрудоспособности Allegra L, Grass C. Ital. J. Chest. Dis. 1991
 Муколитические препараты n Собственно муколитические препараты • Протеолитический фермент - дорназа альфа (Пульмозим) • Ацетилцистеин (АЦЦ, Мукобене, Мукомист, Экзо- мюк) • Месна (Мистарбон) • Карбоцистеин (Бронкатар, Мукодин, Мукопронт, Флювик) n Муколитические препараты с отхаркивающим эффектом • Бромгексин (Бизолвон, Броксин, Сольвин, Флега- мин, Фулпен) • Амброксол (Амбробене, Амброгексал, Амбролан, Амбросан, Лазолван)
Муколитические препараты n Собственно муколитические препараты • Протеолитический фермент - дорназа альфа (Пульмозим) • Ацетилцистеин (АЦЦ, Мукобене, Мукомист, Экзо- мюк) • Месна (Мистарбон) • Карбоцистеин (Бронкатар, Мукодин, Мукопронт, Флювик) n Муколитические препараты с отхаркивающим эффектом • Бромгексин (Бизолвон, Броксин, Сольвин, Флега- мин, Фулпен) • Амброксол (Амбробене, Амброгексал, Амбролан, Амбросан, Лазолван)
 Бронхолитики 1. Альфа; бета; альфабетаадреномиметики (сти- мулируют синтез ц. АМФ расслабление гладкой мускулатуры): n Адреналин, эфедрин n неселективные бетаадреномиметики (изадрин и т. д. ) n Относительно селективные (беротек, тербуталин, , сальбутамол)
Бронхолитики 1. Альфа; бета; альфабетаадреномиметики (сти- мулируют синтез ц. АМФ расслабление гладкой мускулатуры): n Адреналин, эфедрин n неселективные бетаадреномиметики (изадрин и т. д. ) n Относительно селективные (беротек, тербуталин, , сальбутамол)
 2. Спазмолитики миотропного действия (ингибируют фосфодиэстеразу, которая переводит ц. АМФ в неактивную форму, увеличивается ее содержание в клетках, уменьшается концентрация кальция, купирование сокращений (теофиллин, эуфиллин)
2. Спазмолитики миотропного действия (ингибируют фосфодиэстеразу, которая переводит ц. АМФ в неактивную форму, увеличивается ее содержание в клетках, уменьшается концентрация кальция, купирование сокращений (теофиллин, эуфиллин)
 Бронхоскопическая санация n При наличии гнойного эндобронхита эндобронхиальное введение антибиотиков, антисептиков (0, 02 % раствор фурацилина, 2 % раствор гидрокарбоната, раствор полимиксина, 10 % раствор ацетилцистеина при плохом отделении моктроты) !!!! Частые и обильные промывания смывают сурфактант
Бронхоскопическая санация n При наличии гнойного эндобронхита эндобронхиальное введение антибиотиков, антисептиков (0, 02 % раствор фурацилина, 2 % раствор гидрокарбоната, раствор полимиксина, 10 % раствор ацетилцистеина при плохом отделении моктроты) !!!! Частые и обильные промывания смывают сурфактант
 Физиотерапия n В период обострения: -УВЧ (3 -4 раза), далее -микроволновая терапия (6 -12 процедур); -электрофорез (платифиллин, лидаза, дионин, медь и никотиновая кислота) n В период стихания: -индуктотермия; -ультразвук; -электрофорез с кальцием; -парафиновые и озокеритовые аппликации; -УФО грудной клетки; -электросон
Физиотерапия n В период обострения: -УВЧ (3 -4 раза), далее -микроволновая терапия (6 -12 процедур); -электрофорез (платифиллин, лидаза, дионин, медь и никотиновая кислота) n В период стихания: -индуктотермия; -ультразвук; -электрофорез с кальцием; -парафиновые и озокеритовые аппликации; -УФО грудной клетки; -электросон
 Так же необходимы: n ЛФК; n Постуральный дренаж – позиционный – лечение положением; n Дыхательная гимнастика; n Санация очагов инфекции
Так же необходимы: n ЛФК; n Постуральный дренаж – позиционный – лечение положением; n Дыхательная гимнастика; n Санация очагов инфекции
 Восстановление нарушенной реактивности организма и местной (легочной) резистентности n Стимулирующая терапия (вит. гр. В, пентоксил, элеутерококк, дибазол, апилак, пантокрин и т. д. ); n ЛФК, в т. ч. дыхательная гимнастика, массаж; n Санация очагов инфекции; n Закаливание n Санаторное лечение.
Восстановление нарушенной реактивности организма и местной (легочной) резистентности n Стимулирующая терапия (вит. гр. В, пентоксил, элеутерококк, дибазол, апилак, пантокрин и т. д. ); n ЛФК, в т. ч. дыхательная гимнастика, массаж; n Санация очагов инфекции; n Закаливание n Санаторное лечение.
 фитотерапия n Сбор: зверобой 10 г+ мать-и-мачеха 20 г+ ромашка 20 г+ корень солодки 10 г+ подорожник 10 г+ березовые листья 10 г+ багульник 20 г+ душица 10 г+ исландский мох 20 г. (2 ст. л. на 500 мл кипятка, по полстакана 3 -4 раза в день); n Сбор Чистяковой (по 50 мл 4 -6 раза в сутки). Широко применяют отвлекающие процедуры (горчичники, горячие обертывания, аппликации)
фитотерапия n Сбор: зверобой 10 г+ мать-и-мачеха 20 г+ ромашка 20 г+ корень солодки 10 г+ подорожник 10 г+ березовые листья 10 г+ багульник 20 г+ душица 10 г+ исландский мох 20 г. (2 ст. л. на 500 мл кипятка, по полстакана 3 -4 раза в день); n Сбор Чистяковой (по 50 мл 4 -6 раза в сутки). Широко применяют отвлекающие процедуры (горчичники, горячие обертывания, аппликации)
 Показания к оперативному лечению Локальный гнойный процесс, не поддающийся консервативной терапии, при котором нет обширных сращений плевральных листков, тяжелых нарушений функции внешнего дыхания, печени, почек.
Показания к оперативному лечению Локальный гнойный процесс, не поддающийся консервативной терапии, при котором нет обширных сращений плевральных листков, тяжелых нарушений функции внешнего дыхания, печени, почек.
 Диспансерное наблюдение n 2 раза в год (нет деформации бронхов) и 4 раза в год (при наличии) в течение месяца курсы физиотерапии и стимулирующей терапии (в. В 15, В 5, А, РР, элеутерококк, алоэ, дибазол, препараты железа), санация хр. очагов инфекции, курсы фитотерапии, ЛФК, закаливание по щадящей методике. n Санаторно-курортное лечение летом в период ремиссии, после санации бронхиального дерева , ЛОР органов, зубов.
Диспансерное наблюдение n 2 раза в год (нет деформации бронхов) и 4 раза в год (при наличии) в течение месяца курсы физиотерапии и стимулирующей терапии (в. В 15, В 5, А, РР, элеутерококк, алоэ, дибазол, препараты железа), санация хр. очагов инфекции, курсы фитотерапии, ЛФК, закаливание по щадящей методике. n Санаторно-курортное лечение летом в период ремиссии, после санации бронхиального дерева , ЛОР органов, зубов.

