Пневмонии_Студенты.ppt
- Количество слайдов: 33
 Пневмонии Ткачёв Александр Васильевич, д. м. н. , профессор, Зав. кафедрой пропедевтики внутренних болезней Ростовского государственного медицинского университета
Пневмонии Ткачёв Александр Васильевич, д. м. н. , профессор, Зав. кафедрой пропедевтики внутренних болезней Ростовского государственного медицинского университета
 Пневмонии. Определение n Пневмонии — группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации
Пневмонии. Определение n Пневмонии — группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации
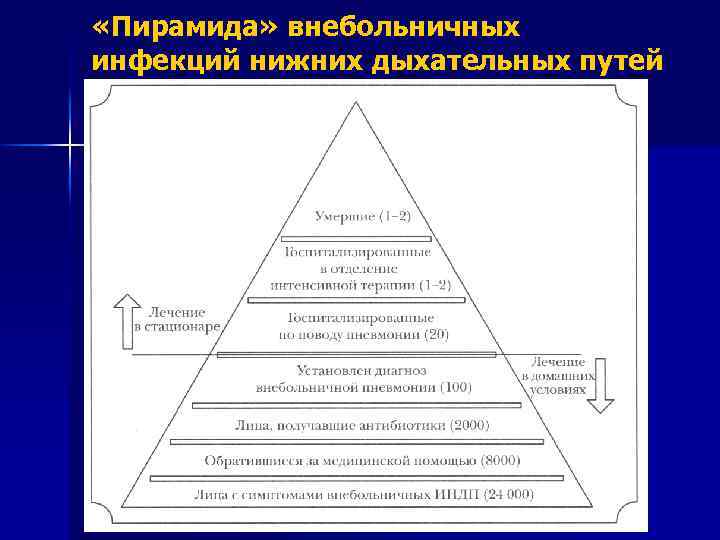 «Пирамида» внебольничных инфекций нижних дыхательных путей
«Пирамида» внебольничных инфекций нижних дыхательных путей
 КЛАССИФИКАЦИЯ ПНЕВМОНИИ 1. Внебольничная (приобретенная вне лечебного учреждения, в том числе, и атипичная) Синонимы: бытовая, домашняя, амбулаторная 2. Госпитальная (приобретенная в лечебном учреждении) Синонимы: нозокомиальная, внутрибольничная 3. Аспирационная 4. Пневмония у лиц с тяжелыми дефектами иммунитета (врожденный иммунодефицит, ВИЧ - инфекция, ятрогенная иммуносупрессия)
КЛАССИФИКАЦИЯ ПНЕВМОНИИ 1. Внебольничная (приобретенная вне лечебного учреждения, в том числе, и атипичная) Синонимы: бытовая, домашняя, амбулаторная 2. Госпитальная (приобретенная в лечебном учреждении) Синонимы: нозокомиальная, внутрибольничная 3. Аспирационная 4. Пневмония у лиц с тяжелыми дефектами иммунитета (врожденный иммунодефицит, ВИЧ - инфекция, ятрогенная иммуносупрессия)
 Эпидемиология пневмоний n Заболеваемость в России - 3, 9 - 15 на 1000 населения n В США внебольничными пневмониями заболевают - 4 млн. ч. 20% из них госпитализируются (6 место среди причин смерти) В странах Европы – более 3 млн. (4 место среди причин смерти) n В структуре причин смертности пневмония занимает 1 место среди инфекционных заболеваний n Старше 60 лет заболеваемость - 20 - 44 на 1000 населения в год летальность - 15 - 30% (осложнённых бактериемией до 50%) n У детей младше 5 летальность достигает 25% n Госпитальная пневмония – 1– 1, 5% от всех пневмоний смертность от 30 -60 до 80% n Среди больных пневмонией: мужчины-52 -56%, женщины-44 -48%
Эпидемиология пневмоний n Заболеваемость в России - 3, 9 - 15 на 1000 населения n В США внебольничными пневмониями заболевают - 4 млн. ч. 20% из них госпитализируются (6 место среди причин смерти) В странах Европы – более 3 млн. (4 место среди причин смерти) n В структуре причин смертности пневмония занимает 1 место среди инфекционных заболеваний n Старше 60 лет заболеваемость - 20 - 44 на 1000 населения в год летальность - 15 - 30% (осложнённых бактериемией до 50%) n У детей младше 5 летальность достигает 25% n Госпитальная пневмония – 1– 1, 5% от всех пневмоний смертность от 30 -60 до 80% n Среди больных пневмонией: мужчины-52 -56%, женщины-44 -48%
 Внебольничные пневмонии Внебольничная пневмония – острое заболевание, возникающее во внебольничных условиях, сопровождающееся симптомами инфекции нижних дыхательных путей (лихорадка, кашель, отделение мокроты, возможно гнойной, боли в груди, одышка) и рентгенологическими признаками «свежих» очагово-инфильтративных изменений в легких при отсутствии диагностической альтернативы
Внебольничные пневмонии Внебольничная пневмония – острое заболевание, возникающее во внебольничных условиях, сопровождающееся симптомами инфекции нижних дыхательных путей (лихорадка, кашель, отделение мокроты, возможно гнойной, боли в груди, одышка) и рентгенологическими признаками «свежих» очагово-инфильтративных изменений в легких при отсутствии диагностической альтернативы
 Защитные барьеры дыхательной системы n n n n n Аэродинамическая фильтрация, голосовая щель Кашлевые движения Реснитчатый эпителий Ig A - в верхних отделах ДС Ig G - в нижних отделах ДС Альвеолярные макрофаги Нейтрофилы и лимфоциты Система комплимента Факторы неспецифической местной защиты лизоцим, интерферон, лактоферрин, ингибиторы протеаз
Защитные барьеры дыхательной системы n n n n n Аэродинамическая фильтрация, голосовая щель Кашлевые движения Реснитчатый эпителий Ig A - в верхних отделах ДС Ig G - в нижних отделах ДС Альвеолярные макрофаги Нейтрофилы и лимфоциты Система комплимента Факторы неспецифической местной защиты лизоцим, интерферон, лактоферрин, ингибиторы протеаз
 Факторы риска возникновения пневмоний n n n n n Переохлаждение Вирусы (гриппа А, В, С, парагриппа, аденовирусы, респираторно - синцитиальные вирусы, коронаровирусы) Возраст старше 60 лет Курение Нарушения сознания Алкогольная интоксикация Послеоперационный период Искусственная вентиляция лёгких Первичный и вторичный иммунодефицит Контакты с птицами, грызунами, путешествия
Факторы риска возникновения пневмоний n n n n n Переохлаждение Вирусы (гриппа А, В, С, парагриппа, аденовирусы, респираторно - синцитиальные вирусы, коронаровирусы) Возраст старше 60 лет Курение Нарушения сознания Алкогольная интоксикация Послеоперационный период Искусственная вентиляция лёгких Первичный и вторичный иммунодефицит Контакты с птицами, грызунами, путешествия
 Внебольничная пневмония Две основные группы возбудителей n Streptococcus pneumonie (до 60%) n Атипичные возбудители (20 -30%) - Mycoplasma pneumoniae - Chlamydophila pneumoniae - Legionella pneumophila
Внебольничная пневмония Две основные группы возбудителей n Streptococcus pneumonie (до 60%) n Атипичные возбудители (20 -30%) - Mycoplasma pneumoniae - Chlamydophila pneumoniae - Legionella pneumophila
 Патогенез внебольничной пневмонии n n Аспирация секрета ротоглотки Вдыхание аэрозоля, содержащего микроорганизмы Гематогенное распространение микроорганизмов из внелегочного очага инфекции (эндокардит, тромбофлебит и др. ) Непосредственное распространение инфекции из соседних пораженных органов (например, абсцесс печени) или в результате инфицирования при проникающих ранениях грудной клетки
Патогенез внебольничной пневмонии n n Аспирация секрета ротоглотки Вдыхание аэрозоля, содержащего микроорганизмы Гематогенное распространение микроорганизмов из внелегочного очага инфекции (эндокардит, тромбофлебит и др. ) Непосредственное распространение инфекции из соседних пораженных органов (например, абсцесс печени) или в результате инфицирования при проникающих ранениях грудной клетки
 Диагностика пневмоний Лёгочные проявления n n n одышка кашель выделение мокроты Внелёгочные проявления n n (слизистая, слиз-гнойн, “ржавая”) n n n боли при дыхании локальные клинические пр. n локальные рентгенолог. пр. n n n (притупление перкуторного звука, n ослабленное визикулярное, n бронхиальное дыхание, крепитация, мелкопузырчатые n хрипы, шум трения плевры) (сегментарные и долевые затемнения) лихорадка ознобы и потливость миалгии и головная боль цианоз, тахикардия herpes labialis кожная сыпь спутанность сознания диарея изменения со стороны периферической крови (лейкоцитоз, сдвиг формы влево, повышение СОЭ )
Диагностика пневмоний Лёгочные проявления n n n одышка кашель выделение мокроты Внелёгочные проявления n n (слизистая, слиз-гнойн, “ржавая”) n n n боли при дыхании локальные клинические пр. n локальные рентгенолог. пр. n n n (притупление перкуторного звука, n ослабленное визикулярное, n бронхиальное дыхание, крепитация, мелкопузырчатые n хрипы, шум трения плевры) (сегментарные и долевые затемнения) лихорадка ознобы и потливость миалгии и головная боль цианоз, тахикардия herpes labialis кожная сыпь спутанность сознания диарея изменения со стороны периферической крови (лейкоцитоз, сдвиг формы влево, повышение СОЭ )
 Критерии диагноза пневмонии 1. Наличие у больного рентгенологически подтвержденной очаговой инфильтрации легочной ткани 2. И, по крайней мере, двух следующих клинических признаков: • Острая лихорадка в начале заболевания (> 38'С) • Кашель с мокротой • Физические признаки (фокус крепитации и/или мелкопузырчатые хрипы, жесткое бронхиальное дыхание, укорочение перкуторного звука) • Лейкоцитоз и/или палочкоядерный сдвиг (>10%)
Критерии диагноза пневмонии 1. Наличие у больного рентгенологически подтвержденной очаговой инфильтрации легочной ткани 2. И, по крайней мере, двух следующих клинических признаков: • Острая лихорадка в начале заболевания (> 38'С) • Кашель с мокротой • Физические признаки (фокус крепитации и/или мелкопузырчатые хрипы, жесткое бронхиальное дыхание, укорочение перкуторного звука) • Лейкоцитоз и/или палочкоядерный сдвиг (>10%)
 Клинические и рентгенологиеские симптомы и признаки n n n В большинстве случаев, основываясь на анализе клинико-ренгенологической картины заболевания, не удается с определенностью высказаться о вероятной этиологии ВП В частности, разделение ВП на «типичную» (например, пневмококковую) и «атипичную» (микоплазменную или хламидийную) лишено особого клинического значения Такие признаки ВП, как остролихорадочное начало, боли в груди и т. д. могут отсутствовать, особенно у ослабленных больных и у лиц пожилого возраста
Клинические и рентгенологиеские симптомы и признаки n n n В большинстве случаев, основываясь на анализе клинико-ренгенологической картины заболевания, не удается с определенностью высказаться о вероятной этиологии ВП В частности, разделение ВП на «типичную» (например, пневмококковую) и «атипичную» (микоплазменную или хламидийную) лишено особого клинического значения Такие признаки ВП, как остролихорадочное начало, боли в груди и т. д. могут отсутствовать, особенно у ослабленных больных и у лиц пожилого возраста
 Выделение гемокультуры n Положительный результат – до 10%случаев - Из них S. pneumoniae – до 60% - На фоне приема антибиотиков высеваемость снижается более чем в 2 раза - У пациентов с тяжелой пневмонией высеваемость существенно возрастает –до 31% - Результаты вызвали изменение тактики лечения У 7 из 517 пациентов n У 7 из 1350 пациентов n
Выделение гемокультуры n Положительный результат – до 10%случаев - Из них S. pneumoniae – до 60% - На фоне приема антибиотиков высеваемость снижается более чем в 2 раза - У пациентов с тяжелой пневмонией высеваемость существенно возрастает –до 31% - Результаты вызвали изменение тактики лечения У 7 из 517 пациентов n У 7 из 1350 пациентов n
 Серологические методы Возможна только ретроспективная диагностика - Имеют значение для эпидемиологических исследований n В рутинной практике не рекомендуется n
Серологические методы Возможна только ретроспективная диагностика - Имеют значение для эпидемиологических исследований n В рутинной практике не рекомендуется n
 Осложнения пневмонии Лёгочные осложнения n парапневмонический плеврит n эмпиема плевры n абсцесс и гангрена лёгкого n множ. деструкция лёгких n бронхообструктивный с-м n острая дыхательная недостаточность Внелёгочные осложнения n острое лёгочное сердце n инфекционно-токсич. шок n неспецифический миокардит, эндокардит, перикардит n сепсис n менингит, менингоэнцефалит n ДВС - синдром n психозы n анемии
Осложнения пневмонии Лёгочные осложнения n парапневмонический плеврит n эмпиема плевры n абсцесс и гангрена лёгкого n множ. деструкция лёгких n бронхообструктивный с-м n острая дыхательная недостаточность Внелёгочные осложнения n острое лёгочное сердце n инфекционно-токсич. шок n неспецифический миокардит, эндокардит, перикардит n сепсис n менингит, менингоэнцефалит n ДВС - синдром n психозы n анемии
 Внебольничные пневмонии Осложнения n n Плевральный выпот, как правило, ограниченный, осложняет течение ВП в 10 -25% случаев и не имеет особого значения в предсказании этиологии заболевания Образование полостей деструкции в легких не характерно для пневмококковой, микоплазменной и хламидийной пневмонии, а скорее свидетельствует в пользу стафилококковой инфекции, аэробных грамотрицательных энтеробактерий и анаэробов
Внебольничные пневмонии Осложнения n n Плевральный выпот, как правило, ограниченный, осложняет течение ВП в 10 -25% случаев и не имеет особого значения в предсказании этиологии заболевания Образование полостей деструкции в легких не характерно для пневмококковой, микоплазменной и хламидийной пневмонии, а скорее свидетельствует в пользу стафилококковой инфекции, аэробных грамотрицательных энтеробактерий и анаэробов
 Внебольничные пневмонии Особенности течения n n Примерно у 25% больных в возрасте старше 65 лет, переносящих внебольничную пневмонию, отсутствует лихорадка, а лейкоцитоз отмечается лишь у 50 -70% больных. При этом нередко клинические симптоматика может быть представлена утомляемостью, слабостью, тошнотой, анорексией, болями в животе, нарушениями сознания Поздняя диагностика и задержка с началом антибактериальной терапии (более 8 ч) обусловливают худший прогноз заболевания.
Внебольничные пневмонии Особенности течения n n Примерно у 25% больных в возрасте старше 65 лет, переносящих внебольничную пневмонию, отсутствует лихорадка, а лейкоцитоз отмечается лишь у 50 -70% больных. При этом нередко клинические симптоматика может быть представлена утомляемостью, слабостью, тошнотой, анорексией, болями в животе, нарушениями сознания Поздняя диагностика и задержка с началом антибактериальной терапии (более 8 ч) обусловливают худший прогноз заболевания.
 Внебольничные пневмонии Особенности течения n Ретикулонодулярная инфильтрация в базальных отделах легких характерна для микоплазменной ВП (однако, в 20% случаев микоплазменная пневмония может сопровождаться очагово-сливной инфильтрацией в проекции нескольких сегментов или даже доли)
Внебольничные пневмонии Особенности течения n Ретикулонодулярная инфильтрация в базальных отделах легких характерна для микоплазменной ВП (однако, в 20% случаев микоплазменная пневмония может сопровождаться очагово-сливной инфильтрацией в проекции нескольких сегментов или даже доли)
 Показания к госпитализации 1. Данные физического обследования: § ЧД >30 в мин, ЧСС > 125/мин. , § ДАД < 60 мм. рт. ст. , САД < 90 мм. рт. ст. , температура тела < 35'C или > 40'C, § нарушение сознания. 2. Лабораторные и рентгенологические данные: § кол-во лейкоцитов в крови < 4, 0 или > 25, 0, § Sа 0 < 92% (по данным пульсоксиметрии), § Ра. О < 60 мм. рт. ст. и/или Ра. СО > 50 мм. рт. ст. при дыхании комнатным воздухом; § креатинин сыворотки крови > 176, 7 мкмоль/л или азот мочевины > 7, 0 мкмоль/л (азот мочевины=мочевина, мкмоль/л/2, 14);
Показания к госпитализации 1. Данные физического обследования: § ЧД >30 в мин, ЧСС > 125/мин. , § ДАД < 60 мм. рт. ст. , САД < 90 мм. рт. ст. , температура тела < 35'C или > 40'C, § нарушение сознания. 2. Лабораторные и рентгенологические данные: § кол-во лейкоцитов в крови < 4, 0 или > 25, 0, § Sа 0 < 92% (по данным пульсоксиметрии), § Ра. О < 60 мм. рт. ст. и/или Ра. СО > 50 мм. рт. ст. при дыхании комнатным воздухом; § креатинин сыворотки крови > 176, 7 мкмоль/л или азот мочевины > 7, 0 мкмоль/л (азот мочевины=мочевина, мкмоль/л/2, 14);
 Показания к госпитализации (продолжение) пневмоническая инфильтрация, локализующаяся более чем в одной доле; Наличие полости (полостей) распада; плевральный выпот; быстрое прогрессирование очаговоинфильтративных изменений в легких (увеличение размеров инфильтрации > 50% в течение ближайших 2 суток; гематокрит <30% или гемоглобин <90 г/л, внелегочные очаги инфекции (менингит, септический артрит и др. ); сепсис или полиорганная недостаточность, проявляющаяся метаболическим ацидозом ( р. Н < 7, 35), коагулопатией. 3. Невозможность адекватного ухода и выполнения всех врачебных предписаний в домашних условиях
Показания к госпитализации (продолжение) пневмоническая инфильтрация, локализующаяся более чем в одной доле; Наличие полости (полостей) распада; плевральный выпот; быстрое прогрессирование очаговоинфильтративных изменений в легких (увеличение размеров инфильтрации > 50% в течение ближайших 2 суток; гематокрит <30% или гемоглобин <90 г/л, внелегочные очаги инфекции (менингит, септический артрит и др. ); сепсис или полиорганная недостаточность, проявляющаяся метаболическим ацидозом ( р. Н < 7, 35), коагулопатией. 3. Невозможность адекватного ухода и выполнения всех врачебных предписаний в домашних условиях
 Предпочтительно стационарное лечение n n Возраст старше 60 лет Наличие сопутствующих заболеваний (ХОБЛ, бронхоэктазия, злокачественные новообразования, сахарный диабет, хроническая почечная недостаточность, застойная сердечная недостаточность, хронический алкоголизм, наркомания, выраженный дефицит массы тела, цереброваскулярные заболевания) Неэффективность стартовой антибактериальной терапии Желание пациента и/ или членов его семьи
Предпочтительно стационарное лечение n n Возраст старше 60 лет Наличие сопутствующих заболеваний (ХОБЛ, бронхоэктазия, злокачественные новообразования, сахарный диабет, хроническая почечная недостаточность, застойная сердечная недостаточность, хронический алкоголизм, наркомания, выраженный дефицит массы тела, цереброваскулярные заболевания) Неэффективность стартовой антибактериальной терапии Желание пациента и/ или членов его семьи
 Признаки тяжелого течения Внебольничной пневмонии n n n Тахипноэ > 30/мин 3 Систолическое АД < 90 мм. рт. ст. Двусторонняя или многодолевая пневмоническая инфильтрация Быстрое прогрессирование очаговоинфильтративных изменений в легких Септический шок или необходимость введения вазопрессоров > 4 ч Острая почечная недостаточность
Признаки тяжелого течения Внебольничной пневмонии n n n Тахипноэ > 30/мин 3 Систолическое АД < 90 мм. рт. ст. Двусторонняя или многодолевая пневмоническая инфильтрация Быстрое прогрессирование очаговоинфильтративных изменений в легких Септический шок или необходимость введения вазопрессоров > 4 ч Острая почечная недостаточность
 Алгоритм выбора антибиотика основан на знании: n n Эпидемиологической ситуации Анамнеза (возраст и статус здоровья) – – – n n Исходно здоровый человек Больной хроническими заболеваниями Больной в стационаре Больной с иммунодефицитом Пожилой человек Клинической картины заболевания Степени тяжести заболевания
Алгоритм выбора антибиотика основан на знании: n n Эпидемиологической ситуации Анамнеза (возраст и статус здоровья) – – – n n Исходно здоровый человек Больной хроническими заболеваниями Больной в стационаре Больной с иммунодефицитом Пожилой человек Клинической картины заболевания Степени тяжести заболевания
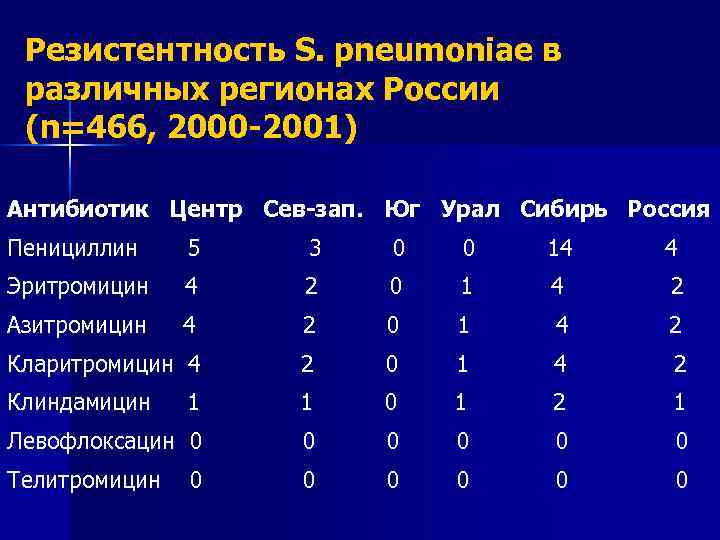 Резистентность S. pneumoniae в различных регионах России (n=466, 2000 -2001) Антибиотик Центр Сев-зап. Юг Урал Сибирь Россия Пенициллин 5 3 0 0 14 4 Эритромицин 4 2 0 1 4 2 Азитромицин 4 2 0 1 4 2 Кларитромицин 4 2 0 1 4 2 Клиндамицин 1 1 0 1 2 1 Левофлоксацин 0 0 0 Телитромицин 0 0 0
Резистентность S. pneumoniae в различных регионах России (n=466, 2000 -2001) Антибиотик Центр Сев-зап. Юг Урал Сибирь Россия Пенициллин 5 3 0 0 14 4 Эритромицин 4 2 0 1 4 2 Азитромицин 4 2 0 1 4 2 Кларитромицин 4 2 0 1 4 2 Клиндамицин 1 1 0 1 2 1 Левофлоксацин 0 0 0 Телитромицин 0 0 0
 Направления эмпирической антибиотикотерапии ВП Базовые препараты в поликлинике: Ø Амоксициллин Ø Макролиды (кларитромицин, азитромицин, рокситромицин) Ø Новые хинолоны (левофлоксацин, моксифлоксацин) Базовые препараты в стационаре: Ø Макролиды (кларитромицин, азитромицин, спирамицин) Ø Новые хинолоны (левофлоксацин, моксифлоксацин) Ø Цефалоспорины III поколения (цефтриаксон, цефотаксим) Ø Пенициллин (8 -12 млн ЕД/сутки), амоксициллин/клавуанат
Направления эмпирической антибиотикотерапии ВП Базовые препараты в поликлинике: Ø Амоксициллин Ø Макролиды (кларитромицин, азитромицин, рокситромицин) Ø Новые хинолоны (левофлоксацин, моксифлоксацин) Базовые препараты в стационаре: Ø Макролиды (кларитромицин, азитромицин, спирамицин) Ø Новые хинолоны (левофлоксацин, моксифлоксацин) Ø Цефалоспорины III поколения (цефтриаксон, цефотаксим) Ø Пенициллин (8 -12 млн ЕД/сутки), амоксициллин/клавуанат
 Критерии достаточности антибактериальной терапии n n n Температура < 37, 5'C Отсутствие интоксикации Отсутствие дыхательной недостаточности (ЧД менее 20 в минуту) Отсутствие гнойной мокроты Количество лейкоцитов в крови < 10 х10/9 л, нейтрофилов < 80%, юных форм < 6% Отсутствие отрицательной динамики на рентгенограмме
Критерии достаточности антибактериальной терапии n n n Температура < 37, 5'C Отсутствие интоксикации Отсутствие дыхательной недостаточности (ЧД менее 20 в минуту) Отсутствие гнойной мокроты Количество лейкоцитов в крови < 10 х10/9 л, нейтрофилов < 80%, юных форм < 6% Отсутствие отрицательной динамики на рентгенограмме
 ПРОДОЛЖИТЕЛЬНОСТЬ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ Возбудитель Продолжительность терапии Пневмококк 3 сутки после нормализации Т (min 5 суток) Энтеробактерии и синегнойная палочка 21 -42 сутки Стафилококк 21 сутки Пневмоциста 14 -21 сутки Легионелла 21 сутки Пневмония, осложн. абсцедированием 42 -56 суток
ПРОДОЛЖИТЕЛЬНОСТЬ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ Возбудитель Продолжительность терапии Пневмококк 3 сутки после нормализации Т (min 5 суток) Энтеробактерии и синегнойная палочка 21 -42 сутки Стафилококк 21 сутки Пневмоциста 14 -21 сутки Легионелла 21 сутки Пневмония, осложн. абсцедированием 42 -56 суток
 Оценка эффективности терапии n n ОАК - на 2 -3 день и после окончания антибактериальной терапии БАК - контроль через 1 неделю при наличии изменений в первом исследовании или клиническом ухудшении Исследование газов крови (при тяжелом течении) - ежедневно до нормализации показателей Рентгенография грудной клетки — через 2 недели после начала лечения; при ухудшении состояния пациента - в более ранние сроки
Оценка эффективности терапии n n ОАК - на 2 -3 день и после окончания антибактериальной терапии БАК - контроль через 1 неделю при наличии изменений в первом исследовании или клиническом ухудшении Исследование газов крови (при тяжелом течении) - ежедневно до нормализации показателей Рентгенография грудной клетки — через 2 недели после начала лечения; при ухудшении состояния пациента - в более ранние сроки
 Факторы риска затяжного течения заболевания n n n Возраст старше 55 лет Хронический алкоголизм Наличие сопутствующих инвалидизирующих заболеваний внутренних органов ХОБЛ, застойная сердечная недостаточность, почечная недостаточность, злокачественные новообразования, сахарный диабет) Тяжелое течение ВП Многодолевая распространенность пневмонической инфильтрации Вирулентные возбудители заболевания (S. aureus, L. Pneumophila, граммотриц. энтеробактерии)
Факторы риска затяжного течения заболевания n n n Возраст старше 55 лет Хронический алкоголизм Наличие сопутствующих инвалидизирующих заболеваний внутренних органов ХОБЛ, застойная сердечная недостаточность, почечная недостаточность, злокачественные новообразования, сахарный диабет) Тяжелое течение ВП Многодолевая распространенность пневмонической инфильтрации Вирулентные возбудители заболевания (S. aureus, L. Pneumophila, граммотриц. энтеробактерии)
 Факторы риска затяжного течения заболевания Курение n Клиническая неэффективность проводимой терапии (сохраняющийся лейкоцитоз и лихорадка) n Вторичная бактериемия n
Факторы риска затяжного течения заболевания Курение n Клиническая неэффективность проводимой терапии (сохраняющийся лейкоцитоз и лихорадка) n Вторичная бактериемия n
 Факторы риска развития аспирационных пневмонии Факторы риска, связанные с больным Факторы риска, связанные со свойствами аспирированного материала Нарушение сознания РН материала < 2, 5 Тяжелые фоновые заболевания Крупные частицы в аспирате Инсульт Большой объем аспирата (более 25 мл) Гипертонический раствор Алкоголизм Высокая бактер. контаминация
Факторы риска развития аспирационных пневмонии Факторы риска, связанные с больным Факторы риска, связанные со свойствами аспирированного материала Нарушение сознания РН материала < 2, 5 Тяжелые фоновые заболевания Крупные частицы в аспирате Инсульт Большой объем аспирата (более 25 мл) Гипертонический раствор Алкоголизм Высокая бактер. контаминация
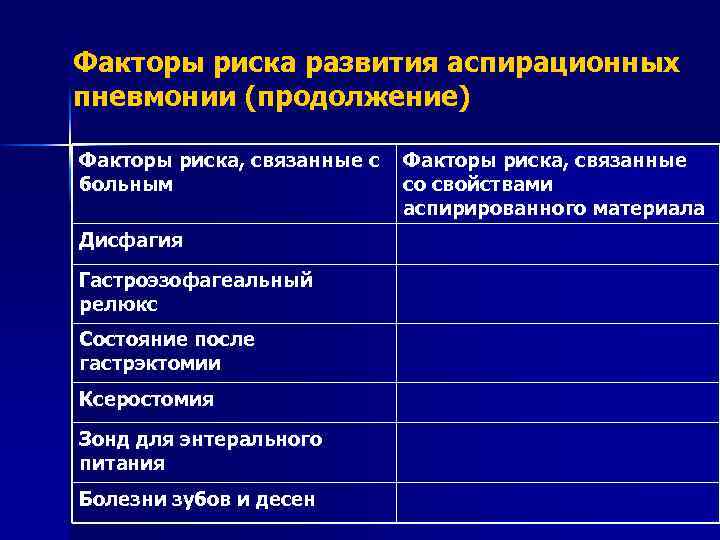 Факторы риска развития аспирационных пневмонии (продолжение) Факторы риска, связанные с больным Дисфагия Гастроэзофагеальный релюкс Состояние после гастрэктомии Ксеростомия Зонд для энтерального питания Болезни зубов и десен Факторы риска, связанные со свойствами аспирированного материала
Факторы риска развития аспирационных пневмонии (продолжение) Факторы риска, связанные с больным Дисфагия Гастроэзофагеальный релюкс Состояние после гастрэктомии Ксеростомия Зонд для энтерального питания Болезни зубов и десен Факторы риска, связанные со свойствами аспирированного материала


