Пневмония интернам.ppt
- Количество слайдов: 57
 Пневмонии Марусенко И. М.
Пневмонии Марусенко И. М.
 Определение Пневмонии – группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации.
Определение Пневмонии – группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации.
 Эпидемиология Смертность Ø от внебольничных пневмоний - 5%, Ø среди пациентов, требующих госпитализации, - 21, 9%, Ø от нозокомиальных пневмоний – 20%, Ø среди пожилых – 46%. Пневмонии по данным ВОЗ занимают 4 -е место в структуре причин смертности и первое место среди причин летальности от инфекционных болезней. Число умерших от пневмонии и ее осложнений превышает число умерших от туберкулеза, СПИДа, инфекционного эндокардита и менингита, вместе взятых.
Эпидемиология Смертность Ø от внебольничных пневмоний - 5%, Ø среди пациентов, требующих госпитализации, - 21, 9%, Ø от нозокомиальных пневмоний – 20%, Ø среди пожилых – 46%. Пневмонии по данным ВОЗ занимают 4 -е место в структуре причин смертности и первое место среди причин летальности от инфекционных болезней. Число умерших от пневмонии и ее осложнений превышает число умерших от туберкулеза, СПИДа, инфекционного эндокардита и менингита, вместе взятых.
 Эпидемиология Ø Частота ошибок в диагностике пневмоний достигает 20%, Ø диагноз «пневмония» в первые 3 дня болезни ставится лишь 35% заболевших. Ø В большинстве случаев антибактериальная терапия при пневмониях назначается эмпирически, только в 50% случаев возможно определение возбудителя.
Эпидемиология Ø Частота ошибок в диагностике пневмоний достигает 20%, Ø диагноз «пневмония» в первые 3 дня болезни ставится лишь 35% заболевших. Ø В большинстве случаев антибактериальная терапия при пневмониях назначается эмпирически, только в 50% случаев возможно определение возбудителя.
 Классификация пневмонии внебольничные пневмонии (в том числе и атипичные); внутрибольничные (госпитальные, нозокомиальные) пневмонии; аспирационные пневмонии; у лиц с иммунодефицитом (врожденным или приобретенным).
Классификация пневмонии внебольничные пневмонии (в том числе и атипичные); внутрибольничные (госпитальные, нозокомиальные) пневмонии; аспирационные пневмонии; у лиц с иммунодефицитом (врожденным или приобретенным).
 Пример клинического диагноза Внебольничная долевая (пневмококковая) пневмония нижней доли правого легкого. Тяжелое течение. Правосторонний экссудативный плеврит. Инфекционно-токсическая почка. Дыхательная недостаточность II степени.
Пример клинического диагноза Внебольничная долевая (пневмококковая) пневмония нижней доли правого легкого. Тяжелое течение. Правосторонний экссудативный плеврит. Инфекционно-токсическая почка. Дыхательная недостаточность II степени.
 Диагностика пневмонии 1. Клинические критерии Жалобы: местные симптомы: кашель сухой или с мокротой, кровохарканье, боль в грудной клетке • общие симптомы: лихорадка выше 38°С, интоксикация Физикальные данные: крепитация, мелкопузырчатые хрипы, притупление перкуторного звука, усиление голосового дрожания •
Диагностика пневмонии 1. Клинические критерии Жалобы: местные симптомы: кашель сухой или с мокротой, кровохарканье, боль в грудной клетке • общие симптомы: лихорадка выше 38°С, интоксикация Физикальные данные: крепитация, мелкопузырчатые хрипы, притупление перкуторного звука, усиление голосового дрожания •
 Диагностика пневмонии 2. Объективные критерии Рентгенография органов грудной клетки в двух проекциях Микробиологическое исследование мокроты: • окраска мазка мокроты по Граму • посев мокроты с определением количества колониеобразующих единиц в 1 мл и чувствительности к антибиотикам Клинический анализ крови
Диагностика пневмонии 2. Объективные критерии Рентгенография органов грудной клетки в двух проекциях Микробиологическое исследование мокроты: • окраска мазка мокроты по Граму • посев мокроты с определением количества колониеобразующих единиц в 1 мл и чувствительности к антибиотикам Клинический анализ крови
 Диагностика пневмонии ¯ Рентгенография органов грудной полости выполняется в передней прямой и боковой проекциях, может быть заменена крупнокадровой флюорографией или цифровой в аналогичных проекциях. ¯ Контрольное рентгенологическое исследование целесообразно проводить не ранее чем через 2 недели от начала лечения.
Диагностика пневмонии ¯ Рентгенография органов грудной полости выполняется в передней прямой и боковой проекциях, может быть заменена крупнокадровой флюорографией или цифровой в аналогичных проекциях. ¯ Контрольное рентгенологическое исследование целесообразно проводить не ранее чем через 2 недели от начала лечения.
 Диагностика пневмонии Показания к компьютерной томографии легких: А. У пациента с очевидной клинической симптоматикой пневмонии изменения в легких при Рг отсутствуют или имеют косвенный характер. Б. При Рг-исследовании выявлены нетипичные для пневмонии изменения: а) рецидивирующая пневмония, при которой инфильтрация возникает в той же доле/сегменте, что и в предшествующем эпизоде, б) затяжная пневмония, при которой длительность существования инфильтративных изменений в легочной ткани превышает 1 месяц.
Диагностика пневмонии Показания к компьютерной томографии легких: А. У пациента с очевидной клинической симптоматикой пневмонии изменения в легких при Рг отсутствуют или имеют косвенный характер. Б. При Рг-исследовании выявлены нетипичные для пневмонии изменения: а) рецидивирующая пневмония, при которой инфильтрация возникает в той же доле/сегменте, что и в предшествующем эпизоде, б) затяжная пневмония, при которой длительность существования инфильтративных изменений в легочной ткани превышает 1 месяц.
 Диагностика пневмонии ² ² Микробиологическое исследование имеет ограниченную диагностическую ценность вследствие низкой чувствительности и специфичности в большинстве лабораторий: до 30% больных не могут собрать мокроту (сухой кашель), 15 -30% образцов сопровождается контаминацией микрофлоры носоглотки, в наших условиях до 60% посевов не соответствует нормам NCCLS (в результате высевается зеленящий стептококк), даже у больных с пневмококковой пневмонией, сопровождающейся бактериемией, только в 40 -50% случаев удается выделить S. pneumoniae.
Диагностика пневмонии ² ² Микробиологическое исследование имеет ограниченную диагностическую ценность вследствие низкой чувствительности и специфичности в большинстве лабораторий: до 30% больных не могут собрать мокроту (сухой кашель), 15 -30% образцов сопровождается контаминацией микрофлоры носоглотки, в наших условиях до 60% посевов не соответствует нормам NCCLS (в результате высевается зеленящий стептококк), даже у больных с пневмококковой пневмонией, сопровождающейся бактериемией, только в 40 -50% случаев удается выделить S. pneumoniae.
 Правила сбора мокроты ü ü ü мокроту необходимо собирать утром, до приема пищи получение пробы при глубоком кашле необходимо получить мокроту гнойного характера забор пробы до начала терапии антибиотиками, в присутствии медицинского работника проба немедленно направляется в лабораторию (не позднее 2 часов после забора) для посева отбирают гнойную часть мокроты Ввиду ограниченной чувствительности методов бактериологического исследования этиологию ВП не удается установить в 25– 60% случаев (уровни доказательности B и C).
Правила сбора мокроты ü ü ü мокроту необходимо собирать утром, до приема пищи получение пробы при глубоком кашле необходимо получить мокроту гнойного характера забор пробы до начала терапии антибиотиками, в присутствии медицинского работника проба немедленно направляется в лабораторию (не позднее 2 часов после забора) для посева отбирают гнойную часть мокроты Ввиду ограниченной чувствительности методов бактериологического исследования этиологию ВП не удается установить в 25– 60% случаев (уровни доказательности B и C).
 Диагноз пневмонии является определенным при наличии у больного рентгенологически подтвержденной очаговой инфильтрации легочной ткани и по крайней мере двух клинических признаков из числа следующих: а) острая лихорадка в начале заболевания (t>38, 0°C) б) кашель с мокротой в) физические признаки (фокус крепитации и/или мелкопузырчатых хрипов, жесткое бронхиальное дыхание, укорочение перкуторного звука) г) лейкоцитоз >10 Г/л и/или палочкоядерный сдвиг (>10%) категория доказательств A
Диагноз пневмонии является определенным при наличии у больного рентгенологически подтвержденной очаговой инфильтрации легочной ткани и по крайней мере двух клинических признаков из числа следующих: а) острая лихорадка в начале заболевания (t>38, 0°C) б) кашель с мокротой в) физические признаки (фокус крепитации и/или мелкопузырчатых хрипов, жесткое бронхиальное дыхание, укорочение перкуторного звука) г) лейкоцитоз >10 Г/л и/или палочкоядерный сдвиг (>10%) категория доказательств A
 Внебольничная пневмония острое заболевание, возникшее во внебольничных условиях – то есть вне стационара или позднее 4 недель после выписки из него, или диагностированное в первые 48 ч. от момента госпитализации, или развившееся у пациента, не находившегося в домах сестринского ухода/отделениях длительного медицинского наблюдения ≥ 14 суток, – сопровождающееся симптомами инфекции нижних дыхательных путей и рентгенологическими признаками «свежих» очагово-инфильтративных изменений в легких при отсутствии очевидной диагностической альтернативы.
Внебольничная пневмония острое заболевание, возникшее во внебольничных условиях – то есть вне стационара или позднее 4 недель после выписки из него, или диагностированное в первые 48 ч. от момента госпитализации, или развившееся у пациента, не находившегося в домах сестринского ухода/отделениях длительного медицинского наблюдения ≥ 14 суток, – сопровождающееся симптомами инфекции нижних дыхательных путей и рентгенологическими признаками «свежих» очагово-инфильтративных изменений в легких при отсутствии очевидной диагностической альтернативы.
 Этиология внебольничных пневмоний ò Streptococcus pneumoniae – 30 -50% ò Mycoplasma pneumoniae ò Chlamidia pneumoniae 8 -30% ò Legionella spp. ò Hemophilus influenzae ò Influenza virus (вирус гриппа) ò Staphylococcus aureus (редко) ò грамотрицательная флора (редко) В 20– 30% случаев этиология пневмоний не устанавливается
Этиология внебольничных пневмоний ò Streptococcus pneumoniae – 30 -50% ò Mycoplasma pneumoniae ò Chlamidia pneumoniae 8 -30% ò Legionella spp. ò Hemophilus influenzae ò Influenza virus (вирус гриппа) ò Staphylococcus aureus (редко) ò грамотрицательная флора (редко) В 20– 30% случаев этиология пневмоний не устанавливается
 Внебольничная пневмония От 30 до 50% пациентов, госпитализируемых по поводу ВП, характеризуются как прогностически «благоприятные» и с успехом могут лечиться в домашних условиях. Частота госпитализаций в разных странах: Швейцария – 8%, Великобритания – 22%, США – 30%, Финляндия – 42%, Испания – 54%, Канада – 58%.
Внебольничная пневмония От 30 до 50% пациентов, госпитализируемых по поводу ВП, характеризуются как прогностически «благоприятные» и с успехом могут лечиться в домашних условиях. Частота госпитализаций в разных странах: Швейцария – 8%, Великобритания – 22%, США – 30%, Финляндия – 42%, Испания – 54%, Канада – 58%.
 Показания для госпитализации при ВП 1. Данные физического обследования: • • • частота дыхания 30/мин; диастолическое артериальное давление 60 мм рт. ст. ; систолическое артериальное давление <90 мм рт. ст. ; частота сердечных сокращений 125/мин; температура тела <35, 5°C или 40, 0°C; нарушения сознания. 2. Лабораторные и рентгенологические данные: • • • количество лейкоцитов периферической крови <4, 0 Г/л или >25, 0 Г/л; Sa. O 2<92% (по данным пульсоксиметрии), Pa. O 2<60 мм рт. ст. и/или Pa. CO 2>50 мм рт. ст. при дыхании комнатным воздухом; креатинин сыворотки крови >176, 7 мкмоль/л или азот мочевины >7, 0 ммоль/л; пневмоническая инфильтрация, локализующаяся более чем в одной доле; наличие полости (полостей) распада; плевральный выпот; быстрое прогрессирование очагово-инфильтративных изменений в легких (увеличение размеров инфильтрации >50% в течение ближайших 2 суток); гематокрит <30% или гемоглобин <90 г/л; внелегочные очаги инфекции (менингит, септический артрит и др. ); сепсис или полиорганная недостаточность, проявляющаяся метаболическим ацидозом (p. H<7, 35), коагулопатией. 3. Невозможность адекватного ухода и выполнения всех врачебных предписаний в домашних условиях.
Показания для госпитализации при ВП 1. Данные физического обследования: • • • частота дыхания 30/мин; диастолическое артериальное давление 60 мм рт. ст. ; систолическое артериальное давление <90 мм рт. ст. ; частота сердечных сокращений 125/мин; температура тела <35, 5°C или 40, 0°C; нарушения сознания. 2. Лабораторные и рентгенологические данные: • • • количество лейкоцитов периферической крови <4, 0 Г/л или >25, 0 Г/л; Sa. O 2<92% (по данным пульсоксиметрии), Pa. O 2<60 мм рт. ст. и/или Pa. CO 2>50 мм рт. ст. при дыхании комнатным воздухом; креатинин сыворотки крови >176, 7 мкмоль/л или азот мочевины >7, 0 ммоль/л; пневмоническая инфильтрация, локализующаяся более чем в одной доле; наличие полости (полостей) распада; плевральный выпот; быстрое прогрессирование очагово-инфильтративных изменений в легких (увеличение размеров инфильтрации >50% в течение ближайших 2 суток); гематокрит <30% или гемоглобин <90 г/л; внелегочные очаги инфекции (менингит, септический артрит и др. ); сепсис или полиорганная недостаточность, проявляющаяся метаболическим ацидозом (p. H<7, 35), коагулопатией. 3. Невозможность адекватного ухода и выполнения всех врачебных предписаний в домашних условиях.
 Стационарное лечение предпочтительно 1. Возраст старше 60 лет. 2. Наличие сопутствующих заболеваний (хронический бронхит/ХОБЛ, бронхоэктазия, злокачественные новообразования, сахарный диабет, хроническая почечная недостаточность, застойная сердечная недостаточность, хронический алкоголизм, наркомания, выраженный дефицит массы тела, цереброваскулярные заболевания). 3. Неэффективность стартовой антибактериальной терапии. 4. Желание пациента и/или членов его семьи.
Стационарное лечение предпочтительно 1. Возраст старше 60 лет. 2. Наличие сопутствующих заболеваний (хронический бронхит/ХОБЛ, бронхоэктазия, злокачественные новообразования, сахарный диабет, хроническая почечная недостаточность, застойная сердечная недостаточность, хронический алкоголизм, наркомания, выраженный дефицит массы тела, цереброваскулярные заболевания). 3. Неэффективность стартовой антибактериальной терапии. 4. Желание пациента и/или членов его семьи.
 Критерии тяжелого течения ВП Клинические Острая дыхательная недостаточность: • частота дыхания >30 в мин. Гипотония: • систолическое АД <90 мм рт. ст. • диастолическое АД <60 мм рт. ст. Лабораторные Лейкопения (<4 109/л) Гипоксемия: • Sa. O 2<90% • PO 2<60 мм рт. ст. Гемоглобин <100 г/л Двух- или многодолевое поражение Гематокрит <30% Нарушение сознания Внелегочный очаг инфекции (менингит, перикардит и др. ) Острая почечная недостаточность (анурия, креатинин >176, 7 мкмоль/л, азот мочевины – 7, 0 ммоль/л)
Критерии тяжелого течения ВП Клинические Острая дыхательная недостаточность: • частота дыхания >30 в мин. Гипотония: • систолическое АД <90 мм рт. ст. • диастолическое АД <60 мм рт. ст. Лабораторные Лейкопения (<4 109/л) Гипоксемия: • Sa. O 2<90% • PO 2<60 мм рт. ст. Гемоглобин <100 г/л Двух- или многодолевое поражение Гематокрит <30% Нарушение сознания Внелегочный очаг инфекции (менингит, перикардит и др. ) Острая почечная недостаточность (анурия, креатинин >176, 7 мкмоль/л, азот мочевины – 7, 0 ммоль/л)
 Антибактериальная терапия Идеальный антибиотик для лечения внебольничной пневмонии: активность in vitro против большинства потенциальных возбудителей заболевания устойчивость к распространенным механизмам резистентности респираторных возбудителей хорошее проникновение в мокроту, слизистую бронхов, легочную ткань, альвеолярные макрофаги высокое соотношение – локальная концентрация МПК в отношении микробов-мишеней удобство приема хорошая переносимость доказанная клиническая эффективность низкая вероятность селекции устойчивых микроорганизмов
Антибактериальная терапия Идеальный антибиотик для лечения внебольничной пневмонии: активность in vitro против большинства потенциальных возбудителей заболевания устойчивость к распространенным механизмам резистентности респираторных возбудителей хорошее проникновение в мокроту, слизистую бронхов, легочную ткань, альвеолярные макрофаги высокое соотношение – локальная концентрация МПК в отношении микробов-мишеней удобство приема хорошая переносимость доказанная клиническая эффективность низкая вероятность селекции устойчивых микроорганизмов
 Эмпирический выбор АБ терапии Российское респираторное общество и МАКМАХ: аминопенициллины (в том числе защищенные), макролиды и «респираторные» фторхинолоны Американское общество инфекционных болезней: макролиды, «респираторные» фторхинолоны и доксициклин Европейская рабочая группа по изучению ВП: аминопенициллин – препарат выбора, респираторный фторхинолон – препарат альтернативы
Эмпирический выбор АБ терапии Российское респираторное общество и МАКМАХ: аминопенициллины (в том числе защищенные), макролиды и «респираторные» фторхинолоны Американское общество инфекционных болезней: макролиды, «респираторные» фторхинолоны и доксициклин Европейская рабочая группа по изучению ВП: аминопенициллин – препарат выбора, респираторный фторхинолон – препарат альтернативы
 Выбор АБ при ВП у амбулаторных пациентов Группа Наиболее частые возбудители Препараты выбора Альтернативные препараты 1. Нетяжелая ВП у пациентов без сопутствующих заболеваний и не принимавших за последние 3 мес. АМП≥ 2 дней S. pneumoniae M. pneumoniae C. pneumoniae H. Influenzae Амоксициллин внутрь Макролид внутрь (азитромицин, кларитромицин) Респираторные фторхинолоны внутрь (левофлоксацин, моксифлоксацин) 2. Нетяжелая ВП у пациентов с соп. забми (СД, ХОБЛ, ХСН, ЦП, злоупотребление алкоголем, наркомания) и/или принимавших за последние 3 мес. АМП≥ 2 дней S. pneumoniae H. influenzae C. pneumoniae S. aureus Enterobacteriaceae Амоксициллин /клавуланат, амоксициллин/ сульбактам внутрь ± макролид внутрь Респираторные фторхинолоны внутрь (левофлоксацин, моксифлоксацин, гемифлоксацин)
Выбор АБ при ВП у амбулаторных пациентов Группа Наиболее частые возбудители Препараты выбора Альтернативные препараты 1. Нетяжелая ВП у пациентов без сопутствующих заболеваний и не принимавших за последние 3 мес. АМП≥ 2 дней S. pneumoniae M. pneumoniae C. pneumoniae H. Influenzae Амоксициллин внутрь Макролид внутрь (азитромицин, кларитромицин) Респираторные фторхинолоны внутрь (левофлоксацин, моксифлоксацин) 2. Нетяжелая ВП у пациентов с соп. забми (СД, ХОБЛ, ХСН, ЦП, злоупотребление алкоголем, наркомания) и/или принимавших за последние 3 мес. АМП≥ 2 дней S. pneumoniae H. influenzae C. pneumoniae S. aureus Enterobacteriaceae Амоксициллин /клавуланат, амоксициллин/ сульбактам внутрь ± макролид внутрь Респираторные фторхинолоны внутрь (левофлоксацин, моксифлоксацин, гемифлоксацин)
 Выбор АБ при ВП у госпитализированных пациентов Группа 1. Пневмония нетяжелого течения Возбудители S. pneumoniae H. influenzae C. pneumoniae S. aureus Enterobacteriaceae Препараты выбора Бензилпенициллин в/в, в/м ± макролид внутрь Ампициллин в/в, в/м ± макролид внутрь Амоксициллин/клавуланат в/в ± макролид внутрь Амоксициллин/сульбактам в/в, в/м ± макролид внутрь Цефотаксим в/в, в/м ± макролид внутрь Цефтриаксон в/в, в/м ± макролид внутрь Эртапенем в/в, в/м ± макролид внутрь или Респираторные ФХ (левофлоксацин, моксифлоксацин) в/в
Выбор АБ при ВП у госпитализированных пациентов Группа 1. Пневмония нетяжелого течения Возбудители S. pneumoniae H. influenzae C. pneumoniae S. aureus Enterobacteriaceae Препараты выбора Бензилпенициллин в/в, в/м ± макролид внутрь Ампициллин в/в, в/м ± макролид внутрь Амоксициллин/клавуланат в/в ± макролид внутрь Амоксициллин/сульбактам в/в, в/м ± макролид внутрь Цефотаксим в/в, в/м ± макролид внутрь Цефтриаксон в/в, в/м ± макролид внутрь Эртапенем в/в, в/м ± макролид внутрь или Респираторные ФХ (левофлоксацин, моксифлоксацин) в/в
 Выбор АБ при ВП у госпитализированных пациентов Амоксициллин/клавуланат в/в + макролид в/в Цефотаксим в/в + макролид в/в S. pneumoniae 2. Пнев. Legionella spp. Цефтриаксон в/в + макролид в/в мония S. aureus Эртапенем в/в + макролид в/в тяжелого Enterobacтечения teriaceae или Респираторные ФХ (левофлоксацин, моксифлоксацин) в/в + цефотаксим, цефтриаксон в/в
Выбор АБ при ВП у госпитализированных пациентов Амоксициллин/клавуланат в/в + макролид в/в Цефотаксим в/в + макролид в/в S. pneumoniae 2. Пнев. Legionella spp. Цефтриаксон в/в + макролид в/в мония S. aureus Эртапенем в/в + макролид в/в тяжелого Enterobacтечения teriaceae или Респираторные ФХ (левофлоксацин, моксифлоксацин) в/в + цефотаксим, цефтриаксон в/в
 Наиболее распространенные ошибки АБ терапии ВП Назначение Комментарий По выбору препарата (нетяжелая ВП) Гентамицин Аминогликозиды не активны в отношении пневмококка и атипичных возбудителей Ампициллин внутрь Низкая биодоступность препарата (40%) Цефазолин Низкая активность в отношении S. pneumoniae, отсутствие клинически значимой активности в отношении H. influenzae Ципрофлоксацин Низкая активность в отношении S. pneumoniae и М. pneumoniae
Наиболее распространенные ошибки АБ терапии ВП Назначение Комментарий По выбору препарата (нетяжелая ВП) Гентамицин Аминогликозиды не активны в отношении пневмококка и атипичных возбудителей Ампициллин внутрь Низкая биодоступность препарата (40%) Цефазолин Низкая активность в отношении S. pneumoniae, отсутствие клинически значимой активности в отношении H. influenzae Ципрофлоксацин Низкая активность в отношении S. pneumoniae и М. pneumoniae
 Доксициклин Высокая резистентность S. pneumoniae в России Респираторные фторхинолоны Нецелесообразно использование в качестве препаратов выбора при отсутствии факторов риска Антибиотики + нистатин Нет доказательств эффективности нистатина, необоснованные экономические затраты По выбору препарата (тяжелая ВП) Ампициллин Не перекрывает спектр потенциальных возбудителей тяжелой ВП, в частности S. aureus и Enterobacteriaceae -лактамы в качестве монотерапии Не перекрывают спектр потенциальных возбудителей, в частности L. pneumophila
Доксициклин Высокая резистентность S. pneumoniae в России Респираторные фторхинолоны Нецелесообразно использование в качестве препаратов выбора при отсутствии факторов риска Антибиотики + нистатин Нет доказательств эффективности нистатина, необоснованные экономические затраты По выбору препарата (тяжелая ВП) Ампициллин Не перекрывает спектр потенциальных возбудителей тяжелой ВП, в частности S. aureus и Enterobacteriaceae -лактамы в качестве монотерапии Не перекрывают спектр потенциальных возбудителей, в частности L. pneumophila
 Карбапенемы (имипенем, меропенем) Применение в качестве стартовой терапии экономически не оправдано, целесообразны только при аспирации и подозрении на P. aeruginosa Антисинегнойные цефалоспорины (цефтазидим, цефоперазон) Уступают по активности в отношении S. pneumoniae цефотаксиму и цефтриаксону, оправданы при подозрении на P. aeruginosa По выбору пути введения Отказ от Ступенчатая терапия позволяет сократить ступенчатой терапии затраты на лечение, не ухудшая прогноз В/м введение при тяжелой ВП Нецелесообразно ввиду возможного снижения скорости и степени абсорбции препарата в системный кровоток
Карбапенемы (имипенем, меропенем) Применение в качестве стартовой терапии экономически не оправдано, целесообразны только при аспирации и подозрении на P. aeruginosa Антисинегнойные цефалоспорины (цефтазидим, цефоперазон) Уступают по активности в отношении S. pneumoniae цефотаксиму и цефтриаксону, оправданы при подозрении на P. aeruginosa По выбору пути введения Отказ от Ступенчатая терапия позволяет сократить ступенчатой терапии затраты на лечение, не ухудшая прогноз В/м введение при тяжелой ВП Нецелесообразно ввиду возможного снижения скорости и степени абсорбции препарата в системный кровоток
 По срокам и длительности терапии Позднее начало АБ терапии Отсрочка с назначением АБ с момента госпитализации на 4 ч. и более существенно ухудшает прогноз Частая смена антибиотиков в процессе лечения, «объясняемая» опасностью развития резистентности Показания для замены антибиотика: vклиническая неэффективность, о которой можно судить через 48 -72 ч. терапии, vразвитие серьезных нежелательных явлений, требующих отмены АБ, vвысокая потенциальная токсичность АБ, ограничивающая длительность его применения Продолжение АБтерапии до полного исчезновения всех клинико-лабораторных показателей Сохранение отдельных лабораторных и/или рентгенологических изменений не является показанием к продолжению АБ-терапии
По срокам и длительности терапии Позднее начало АБ терапии Отсрочка с назначением АБ с момента госпитализации на 4 ч. и более существенно ухудшает прогноз Частая смена антибиотиков в процессе лечения, «объясняемая» опасностью развития резистентности Показания для замены антибиотика: vклиническая неэффективность, о которой можно судить через 48 -72 ч. терапии, vразвитие серьезных нежелательных явлений, требующих отмены АБ, vвысокая потенциальная токсичность АБ, ограничивающая длительность его применения Продолжение АБтерапии до полного исчезновения всех клинико-лабораторных показателей Сохранение отдельных лабораторных и/или рентгенологических изменений не является показанием к продолжению АБ-терапии
 Препараты, эффективность которых в лечении пневмонии не доказана ¶ биогенные стимуляторы, ¶ антигистаминные препараты, ¶ витамины, ¶ иммуномодуляторы (за исключением гранулоцитмакрофагального колониестимулирующего фактора и препаратов Ig. G для в/в введения), ¶ длительное применение НПВП и ненаркотических анальгетиков.
Препараты, эффективность которых в лечении пневмонии не доказана ¶ биогенные стимуляторы, ¶ антигистаминные препараты, ¶ витамины, ¶ иммуномодуляторы (за исключением гранулоцитмакрофагального колониестимулирующего фактора и препаратов Ig. G для в/в введения), ¶ длительное применение НПВП и ненаркотических анальгетиков.
 Госпитальная (нозокомиальная, внутрибольничная) пневмония Пневмония, развившаяся через 48 ч. и позднее после госпитализации, при исключении инфекционных заболеваний с поражением легких, которые могли находиться в момент госпитализации в инкубационном периоде. НП, связанная с ИВЛ (НПивл), — пневмония, развившаяся не ранее чем через 48 часов от момента интубации и начала проведения ИВЛ, при отсутствии признаков лёгочной инфекции на момент интубации.
Госпитальная (нозокомиальная, внутрибольничная) пневмония Пневмония, развившаяся через 48 ч. и позднее после госпитализации, при исключении инфекционных заболеваний с поражением легких, которые могли находиться в момент госпитализации в инкубационном периоде. НП, связанная с ИВЛ (НПивл), — пневмония, развившаяся не ранее чем через 48 часов от момента интубации и начала проведения ИВЛ, при отсутствии признаков лёгочной инфекции на момент интубации.
 Факторы риска нозокомиальных пневмоний ü пожилой возраст; ü бессознательное состояние; ü аспирация; ü экстренная интубация; ü длительная (более 48 часов) ИВЛ; ü зондовое питание; ü горизонтальное положение; ü проведение операций и анестезии; ü острый респираторный дистресс-синдром; ü хроническая обструктивная болезнь лёгких.
Факторы риска нозокомиальных пневмоний ü пожилой возраст; ü бессознательное состояние; ü аспирация; ü экстренная интубация; ü длительная (более 48 часов) ИВЛ; ü зондовое питание; ü горизонтальное положение; ü проведение операций и анестезии; ü острый респираторный дистресс-синдром; ü хроническая обструктивная болезнь лёгких.
 Классификация нозокомиальных пневмоний ² Ранняя НП, возникающая в течение первых 5 дней с момента госпитализации. ² Поздняя НП, развивающаяся не ранее 6 -го дня госпитализации.
Классификация нозокомиальных пневмоний ² Ранняя НП, возникающая в течение первых 5 дней с момента госпитализации. ² Поздняя НП, развивающаяся не ранее 6 -го дня госпитализации.
 Диагностика НП Появление на рентгенограмме свежих очагово -инфильтративных изменений в легких 2. Два из ниже приведенных критериев: 1. лихорадка >38ºС ò бронхиальная гиперсекреция ò Ра. О 2/Fi. O 2 ≤ 240 ò 3. Два из приведенных ниже признаков: кашель, тахипноэ, выслушиваемые крепитация, влажные хрипы и бронхиальное дыхание ò лейкопения (<4 Г/л) или лейкоцитоз (>12 Г/л), палочкоядерный сдвиг (>10%) ò гнойная мокрота/бронхиальный секрет (>25 полиморфноядерных лейкоцитов при микроскопии) ò
Диагностика НП Появление на рентгенограмме свежих очагово -инфильтративных изменений в легких 2. Два из ниже приведенных критериев: 1. лихорадка >38ºС ò бронхиальная гиперсекреция ò Ра. О 2/Fi. O 2 ≤ 240 ò 3. Два из приведенных ниже признаков: кашель, тахипноэ, выслушиваемые крепитация, влажные хрипы и бронхиальное дыхание ò лейкопения (<4 Г/л) или лейкоцитоз (>12 Г/л), палочкоядерный сдвиг (>10%) ò гнойная мокрота/бронхиальный секрет (>25 полиморфноядерных лейкоцитов при микроскопии) ò
 Диагностика НП Следует иметь в виду, что примерно у 10 % пациентов с НП патологических изменений на рентгенограммах грудной клетки не выявляется, а у пациентов с иммунодефицитом различного генеза этот процент может достигать 20– 30 %. В связи с этим для диагностики пневмоний компьютерная томография органов грудной клетки показана: ¶ больным с высоким клиническим подозрением на наличие лёгочной инфекции при отсутствии изменений на рентгенограмме, особенно больным с иммунодефицитом (ВИЧ-инфицированные и онкологические больные, получающие иммуносупрессивную терапию, пациенты со сниженным гуморальным иммунитетом: миелома, ХЛЛ, болезнь «трансплантат против хозяина» , пациенты с сахарным диабетом, алкоголики); ¶ больным, находящимся на ИВЛ (диагностическая информация на переднезадней рентгенограмме оказывается недостаточной для выявления изменений в нижних отделах лёгких).
Диагностика НП Следует иметь в виду, что примерно у 10 % пациентов с НП патологических изменений на рентгенограммах грудной клетки не выявляется, а у пациентов с иммунодефицитом различного генеза этот процент может достигать 20– 30 %. В связи с этим для диагностики пневмоний компьютерная томография органов грудной клетки показана: ¶ больным с высоким клиническим подозрением на наличие лёгочной инфекции при отсутствии изменений на рентгенограмме, особенно больным с иммунодефицитом (ВИЧ-инфицированные и онкологические больные, получающие иммуносупрессивную терапию, пациенты со сниженным гуморальным иммунитетом: миелома, ХЛЛ, болезнь «трансплантат против хозяина» , пациенты с сахарным диабетом, алкоголики); ¶ больным, находящимся на ИВЛ (диагностическая информация на переднезадней рентгенограмме оказывается недостаточной для выявления изменений в нижних отделах лёгких).
 Особенности диагностики НП Важнейшим этапом диагностического поиска является установление этиологического диагноза нозокомиальной пневмонии. Микробиологическое исследование крови является обязательным при обследовании пациента с подозрением на госпитальную пневмонию.
Особенности диагностики НП Важнейшим этапом диагностического поиска является установление этиологического диагноза нозокомиальной пневмонии. Микробиологическое исследование крови является обязательным при обследовании пациента с подозрением на госпитальную пневмонию.
 Этиология нозокомиальных пневмоний ¯ ¯ ¯ Большинство НП имеет полимикробную этиологию и вызывается бактериями Большинство НП вызывается аэробными грам(-) бактериями (P. aeruginosa, Klebsiella pneumoniae, Acinetobacter) и грам(+) кокками (S. аureus) ( Анаэробы, легионеллы, вирусы и грибы являются редкими возбудителями НП S. viridans, Enterococcus spp. , коагулазонегативные стафилококки, Neisseria spp. не имеют этиологической значимости при НП у пациентов без иммунодефицита Полирезистентные возбудители чаще выделяются от пациентов с тяжелыми хроническими заболеваниями, факторами риска развития пневмонии и при поздней НП
Этиология нозокомиальных пневмоний ¯ ¯ ¯ Большинство НП имеет полимикробную этиологию и вызывается бактериями Большинство НП вызывается аэробными грам(-) бактериями (P. aeruginosa, Klebsiella pneumoniae, Acinetobacter) и грам(+) кокками (S. аureus) ( Анаэробы, легионеллы, вирусы и грибы являются редкими возбудителями НП S. viridans, Enterococcus spp. , коагулазонегативные стафилококки, Neisseria spp. не имеют этиологической значимости при НП у пациентов без иммунодефицита Полирезистентные возбудители чаще выделяются от пациентов с тяжелыми хроническими заболеваниями, факторами риска развития пневмонии и при поздней НП
 Общие принципы АБ-терапии при нозокомиальных пневмониях При подозрении на НП следует немедленно начать адекватную эмпирическую АБ терапию, т. к. отсрочка сопровождается ухудшением прогноза (уровень доказательности I и II) 2. Для обеспечения максимальной эффективности эмпирической АБТ у пациентов с тяжелой НП критически важным является использование АБ в адекватных дозах (уровень I и II) 3. Для эмпирической терапии АБ назначаются в/в, в дальнейшем при клиническом улучшении возможен переход на пероральную терапию (уровень II и III) 1.
Общие принципы АБ-терапии при нозокомиальных пневмониях При подозрении на НП следует немедленно начать адекватную эмпирическую АБ терапию, т. к. отсрочка сопровождается ухудшением прогноза (уровень доказательности I и II) 2. Для обеспечения максимальной эффективности эмпирической АБТ у пациентов с тяжелой НП критически важным является использование АБ в адекватных дозах (уровень I и II) 3. Для эмпирической терапии АБ назначаются в/в, в дальнейшем при клиническом улучшении возможен переход на пероральную терапию (уровень II и III) 1.
 Общие принципы АБ-терапии при нозокомиальных пневмониях Использование аэрозольного пути введения не повышает эффективности АБ терапии, может применяться при НП, вызванной полирезистентными грам(-) м/о и неэффективности системной АБТ (уровень I и II) 5. Рекомендуется использование комбинированной АБТ при высокой вероятности полирезистентных возбудителей (уровень II и III) 6. При эффективности эмпирической АБ терапии ее длительность может быть сокращена до 7 дней (уровень II и III) 4.
Общие принципы АБ-терапии при нозокомиальных пневмониях Использование аэрозольного пути введения не повышает эффективности АБ терапии, может применяться при НП, вызванной полирезистентными грам(-) м/о и неэффективности системной АБТ (уровень I и II) 5. Рекомендуется использование комбинированной АБТ при высокой вероятности полирезистентных возбудителей (уровень II и III) 6. При эффективности эмпирической АБ терапии ее длительность может быть сокращена до 7 дней (уровень II и III) 4.
 Общие принципы АБ-терапии при нозокомиальных пневмониях В случае применения аминогликозидов для эмпирической терапии их применение может быть прекращено через 5 -7 дней у пациентов с клинической эффективностью лечения (уровень II и III) 8. При клинической эффективности лечения и получении микробиологических данных об этиологии и чувствительности выделенных возбудителей возможна деэскалация АБ терапии (уровень II) 7.
Общие принципы АБ-терапии при нозокомиальных пневмониях В случае применения аминогликозидов для эмпирической терапии их применение может быть прекращено через 5 -7 дней у пациентов с клинической эффективностью лечения (уровень II и III) 8. При клинической эффективности лечения и получении микробиологических данных об этиологии и чувствительности выделенных возбудителей возможна деэскалация АБ терапии (уровень II) 7.
 Эмпирический выбор АБ при НП (ранняя любой степени тяжести у пациентов без факторов риска) Предполагаемые возбудители S. рneumoniae H. influenzae S. aureus Enterobacteriaceae: E. Coli Klebsiella pneumoniae Enterobacter spp. Proteus spp. S. marcescens Рекомендуемый АБ Цефалоспорин без антисинегнойной активности (цефотаксим, цефтриаксон) или Фторхинолон (левофлоксацин, моксифлоксацин, офлоксацин) или пиперациллин/тазобактам или Карбапенем без антисинегнойной активности (эртапенем)
Эмпирический выбор АБ при НП (ранняя любой степени тяжести у пациентов без факторов риска) Предполагаемые возбудители S. рneumoniae H. influenzae S. aureus Enterobacteriaceae: E. Coli Klebsiella pneumoniae Enterobacter spp. Proteus spp. S. marcescens Рекомендуемый АБ Цефалоспорин без антисинегнойной активности (цефотаксим, цефтриаксон) или Фторхинолон (левофлоксацин, моксифлоксацин, офлоксацин) или пиперациллин/тазобактам или Карбапенем без антисинегнойной активности (эртапенем)
 Факторы риска выделения возбудителей НП с множественной устойчивостью к АБП ü АБТ в предшествующие 90 дней; ü НП, развившаяся через пять ü ü ü ü и более суток от момента госпитализации; высокая распространённость антимикробной резистентности у основных возбудителей в конкретных отделениях стационаров; острый респираторный дистресс-синдром; госпитализация в течение двух и более дней в предшествующие 90 дней; пребывание в домах длительного ухода (домах престарелых, инвалидов и др. ); хронический диализ в течение предшествующих 30 дней; наличие члена семьи с заболеванием, вызванным полирезистентными возбудителями; наличие иммунодефицитного состояния и/или иммуносупрессивная терапия.
Факторы риска выделения возбудителей НП с множественной устойчивостью к АБП ü АБТ в предшествующие 90 дней; ü НП, развившаяся через пять ü ü ü ü и более суток от момента госпитализации; высокая распространённость антимикробной резистентности у основных возбудителей в конкретных отделениях стационаров; острый респираторный дистресс-синдром; госпитализация в течение двух и более дней в предшествующие 90 дней; пребывание в домах длительного ухода (домах престарелых, инвалидов и др. ); хронический диализ в течение предшествующих 30 дней; наличие члена семьи с заболеванием, вызванным полирезистентными возбудителями; наличие иммунодефицитного состояния и/или иммуносупрессивная терапия.
 Поздние НП любой степени тяжести или у пациентов с факторами риска наличия резистентности Предполагаемые возбудители Рекомендуемый АБ P. aeruginosa Klebsiella pneumoniae, БЛРС (+) Acinetobacter Legionella pneumophila Метициллинорезистентный S. aureus (MRSA) Карбапенем с антисинегнойной активностью (меропенем, имипинем, дорипенем ) или -лактам с антисинегнойной активностью (цефоперазон/сульбактам, пиперациллин/ тазобактам) или Цефалоспорин с антисинегнойной активностью (цефтазидим, цефепим) плюс (при наличии факторов риска MRSA Линезолид или Ванкомицин
Поздние НП любой степени тяжести или у пациентов с факторами риска наличия резистентности Предполагаемые возбудители Рекомендуемый АБ P. aeruginosa Klebsiella pneumoniae, БЛРС (+) Acinetobacter Legionella pneumophila Метициллинорезистентный S. aureus (MRSA) Карбапенем с антисинегнойной активностью (меропенем, имипинем, дорипенем ) или -лактам с антисинегнойной активностью (цефоперазон/сульбактам, пиперациллин/ тазобактам) или Цефалоспорин с антисинегнойной активностью (цефтазидим, цефепим) плюс (при наличии факторов риска MRSA Линезолид или Ванкомицин
 Комментарии по выбору АБ при НП ¯ ¯ При необходимости к любому из режимов терапии может быть присоединён фторхинолон с антисинегнойной активностью (ципрофлоксацин, левофлоксацин) или амикацин с учётом локальных данных чувствительности возбудителей. При наличии БЛРС-продуцирующих энтеробактерий препаратами выбора являются карбапенемы и цефоперазон/сульбактам. Препаратами выбора при наличии Acinetobacter spp. являются цефоперазон/сульбактам или карбапенемы. Препаратом выбора при MRSA-НП является линезолид, который характеризуется достоверно более высокой клинической эффективностью. Ванкомицин следует применять только при невозможности назначения линезолида. При недоступности линезолида и ванкомицина в качестве «терапии отчаяния» можно назначить ко -тримоксазол и рифампицин.
Комментарии по выбору АБ при НП ¯ ¯ При необходимости к любому из режимов терапии может быть присоединён фторхинолон с антисинегнойной активностью (ципрофлоксацин, левофлоксацин) или амикацин с учётом локальных данных чувствительности возбудителей. При наличии БЛРС-продуцирующих энтеробактерий препаратами выбора являются карбапенемы и цефоперазон/сульбактам. Препаратами выбора при наличии Acinetobacter spp. являются цефоперазон/сульбактам или карбапенемы. Препаратом выбора при MRSA-НП является линезолид, который характеризуется достоверно более высокой клинической эффективностью. Ванкомицин следует применять только при невозможности назначения линезолида. При недоступности линезолида и ванкомицина в качестве «терапии отчаяния» можно назначить ко -тримоксазол и рифампицин.
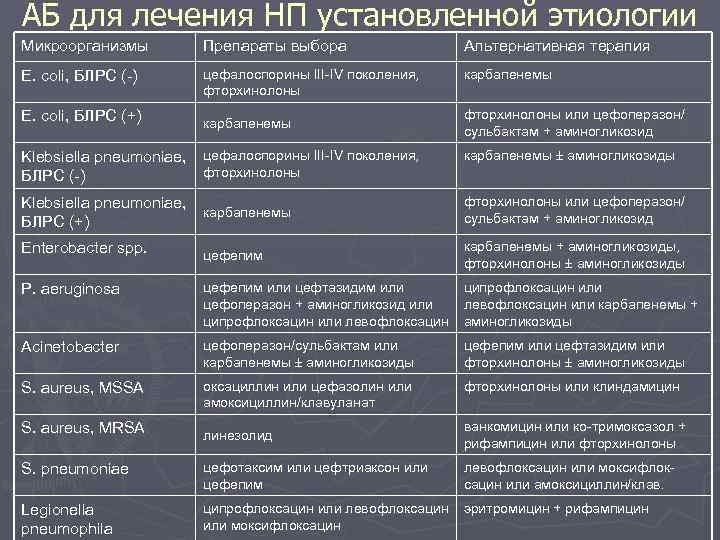 АБ для лечения НП установленной этиологии Микроорганизмы Препараты выбора Альтернативная терапия E. coli, БЛРС (-) цефалоспорины III-IV поколения, фторхинолоны карбапенемы E. coli, БЛРС (+) карбапенемы фторхинолоны или цефоперазон/ сульбактам + аминогликозид Klebsiella pneumoniae, цефалоспорины III-IV поколения, фторхинолоны БЛРС (-) карбапенемы аминогликозиды Klebsiella pneumoniae, карбапенемы БЛРС (+) фторхинолоны или цефоперазон/ сульбактам + аминогликозид Enterobacter spp. цефепим карбапенемы + аминогликозиды, фторхинолоны аминогликозиды P. aeruginosa цефепим или цефтазидим или цефоперазон + аминогликозид или ципрофлоксацин или левофлоксацин или карбапенемы + аминогликозиды Acinetobacter цефоперазон/сульбактам или карбапенемы аминогликозиды цефепим или цефтазидим или фторхинолоны аминогликозиды S. aureus, MSSA оксациллин или цефазолин или амоксициллин/клавуланат фторхинолоны или клиндамицин линезолид ванкомицин или ко-тримоксазол + рифампицин или фторхинолоны S. pneumoniae цефотаксим или цефтриаксон или цефепим левофлоксацин или моксифлоксацин или амоксициллин/клав. Legionella pneumophila ципрофлоксацин или левофлоксацин или моксифлоксацин эритромицин + рифампицин S. aureus, MRSA
АБ для лечения НП установленной этиологии Микроорганизмы Препараты выбора Альтернативная терапия E. coli, БЛРС (-) цефалоспорины III-IV поколения, фторхинолоны карбапенемы E. coli, БЛРС (+) карбапенемы фторхинолоны или цефоперазон/ сульбактам + аминогликозид Klebsiella pneumoniae, цефалоспорины III-IV поколения, фторхинолоны БЛРС (-) карбапенемы аминогликозиды Klebsiella pneumoniae, карбапенемы БЛРС (+) фторхинолоны или цефоперазон/ сульбактам + аминогликозид Enterobacter spp. цефепим карбапенемы + аминогликозиды, фторхинолоны аминогликозиды P. aeruginosa цефепим или цефтазидим или цефоперазон + аминогликозид или ципрофлоксацин или левофлоксацин или карбапенемы + аминогликозиды Acinetobacter цефоперазон/сульбактам или карбапенемы аминогликозиды цефепим или цефтазидим или фторхинолоны аминогликозиды S. aureus, MSSA оксациллин или цефазолин или амоксициллин/клавуланат фторхинолоны или клиндамицин линезолид ванкомицин или ко-тримоксазол + рифампицин или фторхинолоны S. pneumoniae цефотаксим или цефтриаксон или цефепим левофлоксацин или моксифлоксацин или амоксициллин/клав. Legionella pneumophila ципрофлоксацин или левофлоксацин или моксифлоксацин эритромицин + рифампицин S. aureus, MRSA
 Аспирационная пневмония Пневмонии у больных после документированного эпизода массивной аспирации или у больных, имеющих факторы риска для развития аспирации. К факторам риска аспирации относятся: ð снижение уровня сознания, ð нарушение глотания, ð нарушение функции кардиального сфинктера пищевода, ð плохое гигиеническое состояние полости рта, ð судороги, ð алкоголизм, ð инсульт, особенно с бульбарными нарушениями, ð зонд для парентерального питания.
Аспирационная пневмония Пневмонии у больных после документированного эпизода массивной аспирации или у больных, имеющих факторы риска для развития аспирации. К факторам риска аспирации относятся: ð снижение уровня сознания, ð нарушение глотания, ð нарушение функции кардиального сфинктера пищевода, ð плохое гигиеническое состояние полости рта, ð судороги, ð алкоголизм, ð инсульт, особенно с бульбарными нарушениями, ð зонд для парентерального питания.
 Аспирационная пневмония Высока вероятность этиологической роли анаэробов Выбор АБ препарата: Защищенные пенициллины и цефалоспорины 3 го и 4 -го поколений или карбапенемы плюс Метронидазол, тинидазол или линкомицин, клиндамицин
Аспирационная пневмония Высока вероятность этиологической роли анаэробов Выбор АБ препарата: Защищенные пенициллины и цефалоспорины 3 го и 4 -го поколений или карбапенемы плюс Метронидазол, тинидазол или линкомицин, клиндамицин
 Ошибки в АБ терапии НП Назначение Комментарий По выбору препарата Назначение АБ для эрадикации этиологически незначимых микроорганизмов S. viridans, Enterococcus spp, S. epidermidis не являются возбудителями НП. Грибы рода Candida не являются этиологическим агентом НП у пациентов без иммунодефицита Неоправданно частое назначение препаратов с антианаэробной активностью Роль анаэробов в развитии НП сомнительна Назначение гентамицина, карбенициллина, цефалоспоринов I поколения Активность данных препаратов в отношении возбудителей НП в России крайне низкая Монотерапия ципрофлоксацином или цефалоспоринами I-III поколений без антисинегнойной активности для стартовой эмпирической терапии у больных ИТи. Р Высокий уровень устойчивости наиболее вероятных возбудителей (P. aeruginosa, Acinetobacter, K. pneumoniae) к указанным препаратам
Ошибки в АБ терапии НП Назначение Комментарий По выбору препарата Назначение АБ для эрадикации этиологически незначимых микроорганизмов S. viridans, Enterococcus spp, S. epidermidis не являются возбудителями НП. Грибы рода Candida не являются этиологическим агентом НП у пациентов без иммунодефицита Неоправданно частое назначение препаратов с антианаэробной активностью Роль анаэробов в развитии НП сомнительна Назначение гентамицина, карбенициллина, цефалоспоринов I поколения Активность данных препаратов в отношении возбудителей НП в России крайне низкая Монотерапия ципрофлоксацином или цефалоспоринами I-III поколений без антисинегнойной активности для стартовой эмпирической терапии у больных ИТи. Р Высокий уровень устойчивости наиболее вероятных возбудителей (P. aeruginosa, Acinetobacter, K. pneumoniae) к указанным препаратам
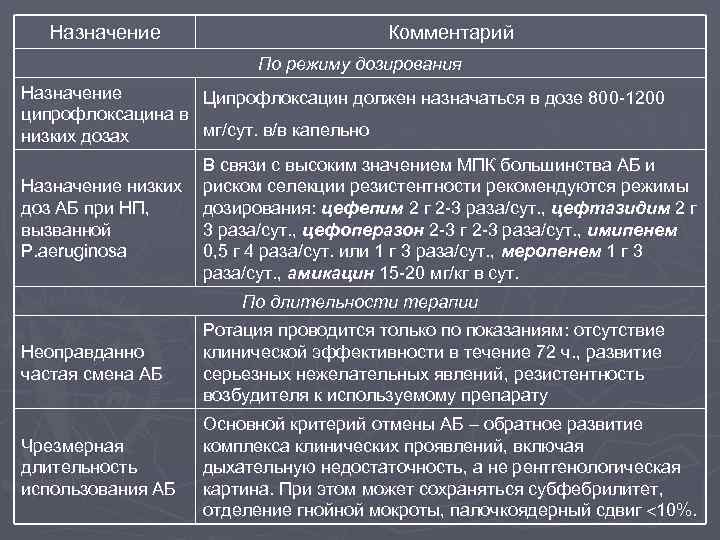 Назначение Комментарий По режиму дозирования Назначение ципрофлоксацина в низких дозах Назначение низких доз АБ при НП, вызванной P. aeruginosa Ципрофлоксацин должен назначаться в дозе 800 -1200 мг/сут. в/в капельно В связи с высоким значением МПК большинства АБ и риском селекции резистентности рекомендуются режимы дозирования: цефепим 2 г 2 -3 раза/сут. , цефтазидим 2 г 3 раза/сут. , цефоперазон 2 -3 г 2 -3 раза/сут. , имипенем 0, 5 г 4 раза/сут. или 1 г 3 раза/сут. , меропенем 1 г 3 раза/сут. , амикацин 15 -20 мг/кг в сут. По длительности терапии Неоправданно частая смена АБ Ротация проводится только по показаниям: отсутствие клинической эффективности в течение 72 ч. , развитие серьезных нежелательных явлений, резистентность возбудителя к используемому препарату Чрезмерная длительность использования АБ Основной критерий отмены АБ – обратное развитие комплекса клинических проявлений, включая дыхательную недостаточность, а не рентгенологическая картина. При этом может сохраняться субфебрилитет, отделение гнойной мокроты, палочкоядерный сдвиг 10%.
Назначение Комментарий По режиму дозирования Назначение ципрофлоксацина в низких дозах Назначение низких доз АБ при НП, вызванной P. aeruginosa Ципрофлоксацин должен назначаться в дозе 800 -1200 мг/сут. в/в капельно В связи с высоким значением МПК большинства АБ и риском селекции резистентности рекомендуются режимы дозирования: цефепим 2 г 2 -3 раза/сут. , цефтазидим 2 г 3 раза/сут. , цефоперазон 2 -3 г 2 -3 раза/сут. , имипенем 0, 5 г 4 раза/сут. или 1 г 3 раза/сут. , меропенем 1 г 3 раза/сут. , амикацин 15 -20 мг/кг в сут. По длительности терапии Неоправданно частая смена АБ Ротация проводится только по показаниям: отсутствие клинической эффективности в течение 72 ч. , развитие серьезных нежелательных явлений, резистентность возбудителя к используемому препарату Чрезмерная длительность использования АБ Основной критерий отмены АБ – обратное развитие комплекса клинических проявлений, включая дыхательную недостаточность, а не рентгенологическая картина. При этом может сохраняться субфебрилитет, отделение гнойной мокроты, палочкоядерный сдвиг 10%.
 Преимущества ступенчатой антибактериальной терапии 1. Клинические 2. более раннее прекращение парентерального введения АБ улучшение качества жизни снижение риска осложнений (флебиты, гематомы) снижение риска нозокомиальных инфекций облегчение работы медперсонала увеличение мобильности больного более ранняя выписка Экономические меньшая стоимость пероральной лекарственной формы уменьшение непрямых затрат на лечение (расходный материал, утилизация) уменьшение затрат рабочего времени средним медперсоналом снижение риска осложнений и затрат на их лечение сокращение сроков пребывания в стационаре
Преимущества ступенчатой антибактериальной терапии 1. Клинические 2. более раннее прекращение парентерального введения АБ улучшение качества жизни снижение риска осложнений (флебиты, гематомы) снижение риска нозокомиальных инфекций облегчение работы медперсонала увеличение мобильности больного более ранняя выписка Экономические меньшая стоимость пероральной лекарственной формы уменьшение непрямых затрат на лечение (расходный материал, утилизация) уменьшение затрат рабочего времени средним медперсоналом снижение риска осложнений и затрат на их лечение сокращение сроков пребывания в стационаре
 Критерии перехода с парентерального введения АБ на прием внутрь отсутствие факторов риска неблагоприятного прогноза пневмонии отсутствие лихорадки (t 37, 5 С) уменьшение выраженности респираторных симптомов улучшение лабораторных показателей стабильность состояния пациента (гемодинамика, дыхание) возможность приема лекарства внутрь отсутствие гастроинтестинальных нарушений согласие больного на прием препарата внутрь наличие лекарственного препарата для приема внутрь, отвечающего условиям адекватной замены
Критерии перехода с парентерального введения АБ на прием внутрь отсутствие факторов риска неблагоприятного прогноза пневмонии отсутствие лихорадки (t 37, 5 С) уменьшение выраженности респираторных симптомов улучшение лабораторных показателей стабильность состояния пациента (гемодинамика, дыхание) возможность приема лекарства внутрь отсутствие гастроинтестинальных нарушений согласие больного на прием препарата внутрь наличие лекарственного препарата для приема внутрь, отвечающего условиям адекватной замены
 Препараты для ступенчатой АБ терапии при ВП Парентеральная терапия Пероральная терапия Цефуроксим 750 мг 3 раза Цефуроксим аксетил 500 мг 2 раза Коамоксиклав 1, 2 г 3 раза Коамоксиклав 625 мг 3 раза Ампициллин/сульбактам 750 мг 4 раза Сультамициллин 375 мг 2 раза Эритромицин 300 мг 3 раза Эритромицин 500 мг 4 раза Спирамицин 1, 5 млн. МЕ 3 раза Спирамицин 3 млн. МЕ 2 раза Левофлоксацин 500 мг однократно
Препараты для ступенчатой АБ терапии при ВП Парентеральная терапия Пероральная терапия Цефуроксим 750 мг 3 раза Цефуроксим аксетил 500 мг 2 раза Коамоксиклав 1, 2 г 3 раза Коамоксиклав 625 мг 3 раза Ампициллин/сульбактам 750 мг 4 раза Сультамициллин 375 мг 2 раза Эритромицин 300 мг 3 раза Эритромицин 500 мг 4 раза Спирамицин 1, 5 млн. МЕ 3 раза Спирамицин 3 млн. МЕ 2 раза Левофлоксацин 500 мг однократно
 Препараты для ступенчатой АБ терапии при НП Парентеральная терапия Пероральная терапия Ципрофлоксацин 200 мг 2 раза Ципрофлоксацин 500 мг 2 раза Цефтазидим 2 г 3 раза Ципрофлоксацин 500 мг 2 раза Цефтриаксон 1 -2 г однократно в/в + Эритромицин 500 мг 4 раза в/в Амоксициллин/клавуланат 875 мг 2 раза + Кларитромицин 500 мг 2 раза
Препараты для ступенчатой АБ терапии при НП Парентеральная терапия Пероральная терапия Ципрофлоксацин 200 мг 2 раза Ципрофлоксацин 500 мг 2 раза Цефтазидим 2 г 3 раза Ципрофлоксацин 500 мг 2 раза Цефтриаксон 1 -2 г однократно в/в + Эритромицин 500 мг 4 раза в/в Амоксициллин/клавуланат 875 мг 2 раза + Кларитромицин 500 мг 2 раза
 Ориентировочная длительность АБТ пневмококковая пневмония - 3 суток после нормализации температуры (минимум 5 суток), обычная длительность составляет 7 -10 дней; пневмония, вызванная энтеробактериями, синегнойной палочкой или стафилококками, - 2 недели и более, пневмоцистная пневмония - 14 - 21 день; пневмония, вызванная микоплазмой, хламидией или легионеллой, - не менее 2 недель; пневмония, осложненная абсцедированием, - 42 - 56 суток. рекомендуемая длительность для нозокомиальных пневмоний - 14– 21 день.
Ориентировочная длительность АБТ пневмококковая пневмония - 3 суток после нормализации температуры (минимум 5 суток), обычная длительность составляет 7 -10 дней; пневмония, вызванная энтеробактериями, синегнойной палочкой или стафилококками, - 2 недели и более, пневмоцистная пневмония - 14 - 21 день; пневмония, вызванная микоплазмой, хламидией или легионеллой, - не менее 2 недель; пневмония, осложненная абсцедированием, - 42 - 56 суток. рекомендуемая длительность для нозокомиальных пневмоний - 14– 21 день.
 Ориентировочная длительность АБ терапии Британское торакальное общество (2001) При лечении амбулаторных больных, нетяжелой пневмонии в условиях стационара и неосложненном течении пневмококковой пневмонии – 7 дней Американское торакальное общество (2001) При пневмококковой или иной бактериальной пневмонии (в том числе с бактериемией и хорошим клиническим «ответом» ) – 7 -10 дней При тяжелой пневмонии – При микоплазменной, 10 дней хламидийной или легионеллезной При «атипичной» пневмонии – 10 -14 дней пневмонии – 14 дней При пневмонии, вызванной Legionella spp. , Staphylococcus aureus или Гр(-) энтеробактериями – 14 -21 день При пневмонии у лиц, получающих системные глюкокортикоиды, - 14 дней и более Американское общество инфекционных болезней (2000) При пневмококковой пневмонии – 74 часа после нормализации температуры тела При пневмонии, вызванной Staphylococcus aureus, Pseudomonas aeruginosa, Klebsiella spp. , Mycoplasma pneum. , Chlamidophila pneumoniae, Legionella spp. – 14 дней и более
Ориентировочная длительность АБ терапии Британское торакальное общество (2001) При лечении амбулаторных больных, нетяжелой пневмонии в условиях стационара и неосложненном течении пневмококковой пневмонии – 7 дней Американское торакальное общество (2001) При пневмококковой или иной бактериальной пневмонии (в том числе с бактериемией и хорошим клиническим «ответом» ) – 7 -10 дней При тяжелой пневмонии – При микоплазменной, 10 дней хламидийной или легионеллезной При «атипичной» пневмонии – 10 -14 дней пневмонии – 14 дней При пневмонии, вызванной Legionella spp. , Staphylococcus aureus или Гр(-) энтеробактериями – 14 -21 день При пневмонии у лиц, получающих системные глюкокортикоиды, - 14 дней и более Американское общество инфекционных болезней (2000) При пневмококковой пневмонии – 74 часа после нормализации температуры тела При пневмонии, вызванной Staphylococcus aureus, Pseudomonas aeruginosa, Klebsiella spp. , Mycoplasma pneum. , Chlamidophila pneumoniae, Legionella spp. – 14 дней и более
 Критерии достаточности антибактериальной терапии ô температура тела<37, 5°C ô отсутствие дыхательной недостаточности (частота дыхания менее 20 в 1 мин) ô отсутствие гнойной мокроты ô количество лейкоцитов в крови <10 109/л, нейтрофилов <80%, юных форм <6% ô отсутствие отрицательной динамики на рентгенограмме
Критерии достаточности антибактериальной терапии ô температура тела<37, 5°C ô отсутствие дыхательной недостаточности (частота дыхания менее 20 в 1 мин) ô отсутствие гнойной мокроты ô количество лейкоцитов в крови <10 109/л, нейтрофилов <80%, юных форм <6% ô отсутствие отрицательной динамики на рентгенограмме
 Критерии, не являющиеся показанием для продолжения АБ терапии или замены АБ Клинические признаки Пояснения Стойкий субфебрилитет (температура тела в пределах 37, 0– 37, 5°C) При отсутствии других признаков бактериальной инфекции может быть проявлением неинфекционного воспаления, постинфекционной астении (вегетативной дисфункции), медикаментозной лихорадки Сохранение остаточных изменений на рентгенограмме (инфильтрация, усиление рисунка) Могут сохраняться в течение 1– 2 мес. после перенесенной ВП Сухой кашель Может сохраняться в течение 1– 2 мес. после перенесенной ВП, особенно у курильщиков, пациентов с ХОБЛ Сохранение хрипов при аускультации Сухие хрипы могут сохраняться в течение 3– 4 нед. и более после перенесенной ВП и отражать естественное течение заболевания (локальный пневмосклероз на месте фокуса воспаления) Увеличение СОЭ Неспецифический показатель, не является признаком бактериальной инфекции Сохраняющаяся слабость, потливость Проявления постинфекционной астении
Критерии, не являющиеся показанием для продолжения АБ терапии или замены АБ Клинические признаки Пояснения Стойкий субфебрилитет (температура тела в пределах 37, 0– 37, 5°C) При отсутствии других признаков бактериальной инфекции может быть проявлением неинфекционного воспаления, постинфекционной астении (вегетативной дисфункции), медикаментозной лихорадки Сохранение остаточных изменений на рентгенограмме (инфильтрация, усиление рисунка) Могут сохраняться в течение 1– 2 мес. после перенесенной ВП Сухой кашель Может сохраняться в течение 1– 2 мес. после перенесенной ВП, особенно у курильщиков, пациентов с ХОБЛ Сохранение хрипов при аускультации Сухие хрипы могут сохраняться в течение 3– 4 нед. и более после перенесенной ВП и отражать естественное течение заболевания (локальный пневмосклероз на месте фокуса воспаления) Увеличение СОЭ Неспецифический показатель, не является признаком бактериальной инфекции Сохраняющаяся слабость, потливость Проявления постинфекционной астении
 Критерии решения вопроса о выписке из стационара 1. 2. 3. 4. 5. Стабильность клинического состояния больного в течение 24 ч. (температура менее 37, 8, ЧД менее 24 в 1 мин. , ЧСС менее 100 в 1 мин. , систолическое АД более 90 мм рт. ст. , Sa. O 2 более 90% при дыхании воздухом). Больной в состоянии принимать АБ per os. Больной в состоянии поддерживать адекватную гидратацию и питание. Нормальный психический статус больного. Отсутствие активных клинических или психосоциальных проблем, требующих нахождения в стационаре.
Критерии решения вопроса о выписке из стационара 1. 2. 3. 4. 5. Стабильность клинического состояния больного в течение 24 ч. (температура менее 37, 8, ЧД менее 24 в 1 мин. , ЧСС менее 100 в 1 мин. , систолическое АД более 90 мм рт. ст. , Sa. O 2 более 90% при дыхании воздухом). Больной в состоянии принимать АБ per os. Больной в состоянии поддерживать адекватную гидратацию и питание. Нормальный психический статус больного. Отсутствие активных клинических или психосоциальных проблем, требующих нахождения в стационаре.


