пневмококк (1).pptx
- Количество слайдов: 31

Пневмококковая инфекция

История открытия • Обнаружен S. pneumoniae был Л. Пастером в 1881 г. • Его роль в этиологии крупозной пневмонии установили в 1886 г. А. Френклель и А. Вейксельбаум, вследствие чего возбудителя называют пневмококком.

• • • Характеристика возбудителя. Семейство – Streptococcaceae Род – Streptococcus. Грамположительные кокки овальной или сферической формы размером 0. 5 -1. 25 мкм, располагающийся попарно или короткими цепями. Жгутиков не имеют, спор не образуют. Факультативные анаэробы. Температурный оптимум для роста 370 С, при температуре ниже 28 и выше 42 не растут. Оптимальаня Ph для роста 7. 2 -7. 6.

• • Характеристика возбудителя. Пневмококки имеют хорошо организованную капсулу. По ее полисахаридному составу различают более 85 серотипов. Патогенны для человека только гладкие капсульные штаммы преимущественно первых 8 типов. 3 соматических антигена: протеиновый типоспецифический антиген М и два видоспецифических антигена С и R. В ходе патологического процесса антитела вырабатываются ко всем антигенам, но наибольшее значение для защиты организма имеют антитела к капсульным. Вирулентность обусловлена эндотоксином и бетагемолизином, выделяющихся при гибели микроба.

Эпидемиология • Источник инфекции – больной человек, либо носитель. Обитают на верхних дыхательных путях человека. • Наибольшее число носителей выявляется среди детей раннего возраста, а также пожилых людей. • Путь передачи – либо воздушно-капельный, либо контактно-бытовой. • Иммунитет – типоспецифический.

Патогенез • Пневмококки могут поражать любые органы и системы. • Тропным органом следует считать легкие и дыхательные пути. Внедрению возбудителя в легочную ткань способствует ОРЗ, устраняющие защитную функцию эпителия дыхательных путей и понижающие общую реактивность. • Из первичного очага поражения пневмококки распространяются с током лимфы и крови, формируя пролонгированную бактериемию, которая может проявляться либо в виде ИТШ, либо не проявляться.

Патогенез. • Также пневмококк может распространяться контактным бронхогенным путем, что может привести к развитию гнойного плеврита, гайморита, среднего отита, мастоидита, перикардита, эпидурального абсцесса, эмпиемы.

Крупозная пневмония • Острое воспаление легких с быстрым вовлечением в процесс доли легкого и прилегающего участка плевры. • Чаще встречается у детей старшего возраста. • Чаще всего ее вызывают I, III и особенно IV серотипы пневмококков. • У детей патологический процесс редко распространяется на всю долю, чаще поражаются лишь несколько сегментов.
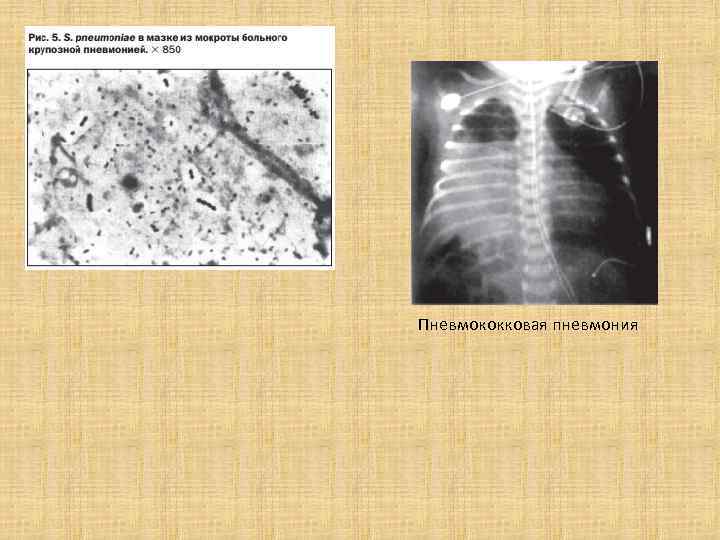
Пневмококковая пневмония

Острое начало Сухой кашель, высокая лихорадка 39 -40 Короткий болезненный кашель с вязкой стекловидной мокротой Появление крепитации и мелкопузырчатых хрипов В периферической крови: Нейтрофильный лейкоцитоз, увеличение палочкоядерных до 1030%, токсическая зернистость нейтрофилов, типичны анэозинофилия, 2 -3 сутки - резко выраженное притупление над очагом Выслушивается бронхиальное дыхание, иногда шум трения плевры умеренный моноцитоз, СОЭ повышена.

• На 5 -7 день – стадия разрешения. Интоксикация слабеет, критически или литически снижается температура тела В легких ослабевает бронхиальное дыхание, вновь появляется обильная крепитация В процессе рассасывания экссудата дыхание становится жестким, затем везикулярным, исчезает укорочение перкуторного звука

Менигеальные знаки С-м Кернига Состоит в невозможности разогнуть ногу больного в коленном суставе, когда она согнута в тазобедренном. Ригидность затылочных мышц Невозможность пассивного сгибания головы и приведения к груди Верхний с-м Брудзинского при пассивном приведении головы больного к грудине, в положении лежа на спине, ноги его сгибаются в коленных и тазобедренных суставах Средний с-м Брудзинского такое же сгибание ног при надавливании на лонное сочленение Нижний с-м Брудзинского при пассивном сгибании одной ноги больного в коленном и тазобедренном суставах другая нога сгибается аналогичным образом[ С-м Лессажа Подтягивание ножек к животу за счет сгибания в тазобедренных и коленных суствах и длительная фиксация их в таком положении

Пневмококковый менингит. • Наиболее тяжелая форма гнойного менингита у детей. Обычно встречается у детей второго полугодия жизни. • Поражение обычно вторичное. • В старшем возрасте ему предшествует травма черепа или он возникает у детей с хроническимим заболеваниями придаточных пазух носа, а также у детей с врожденными или приобретенными нарушениями иммунитета.

• Часто заболевание сразу начинается как менингоэнцефалит. В этих случаях с 1 дня нарушается сознание, появляются тремор конечностей, судороги, резкое психомоторное возбуждение, переходящее в сопор и кому. • Течение заболевания затяжное, волнообразное с чередованием периодов улучшения и ухудшения. Санация ЦСЖ происходит на 14 — 30 -е сутки от начала заболевания.
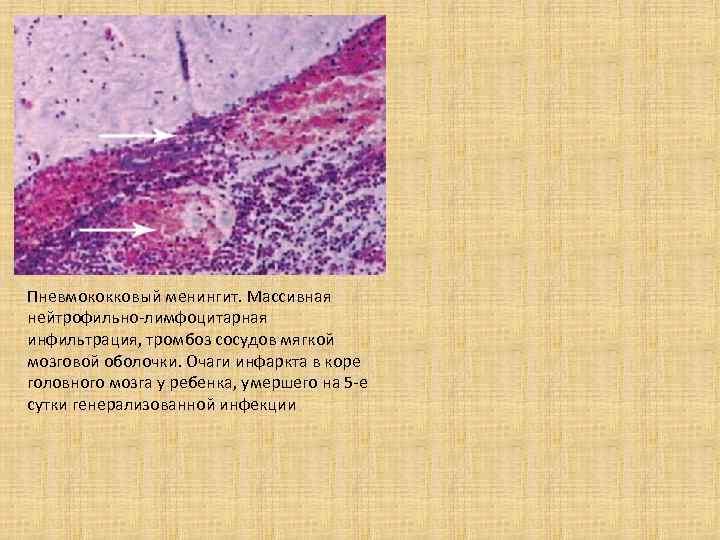
Пневмококковый менингит. Массивная нейтрофильно-лимфоцитарная инфильтрация, тромбоз сосудов мягкой мозговой оболочки. Очаги инфаркта в коре головного мозга у ребенка, умершего на 5 -е сутки генерализованной инфекции
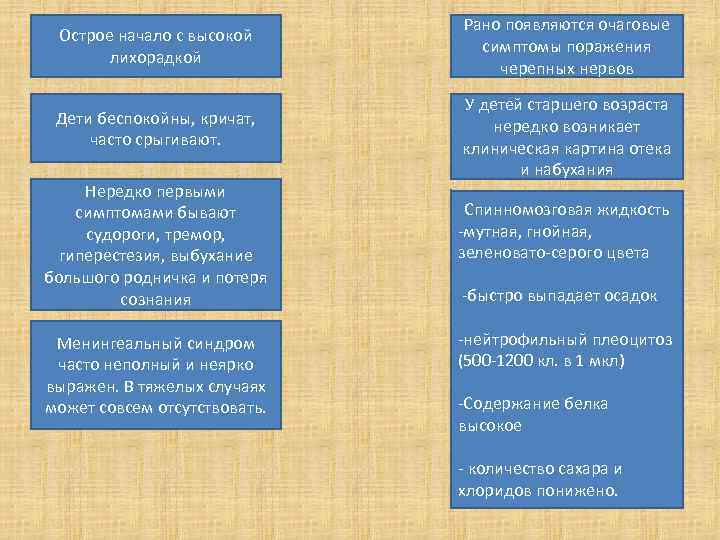
Острое начало с высокой лихорадкой Рано появляются очаговые симптомы поражения черепных нервов Дети беспокойны, кричат, часто срыгивают. У детей старшего возраста нередко возникает клиническая картина отека и набухания Нередко первыми симптомами бывают судороги, тремор, гиперестезия, выбухание большого родничка и потеря сознания Менингеальный синдром часто неполный и неярко выражен. В тяжелых случаях может совсем отсутствовать. Спинномозговая жидкость -мутная, гнойная, зеленовато-серого цвета -быстро выпадает осадок -нейтрофильный плеоцитоз (500 -1200 кл. в 1 мкл) -Содержание белка высокое - количество сахара и хлоридов понижено.

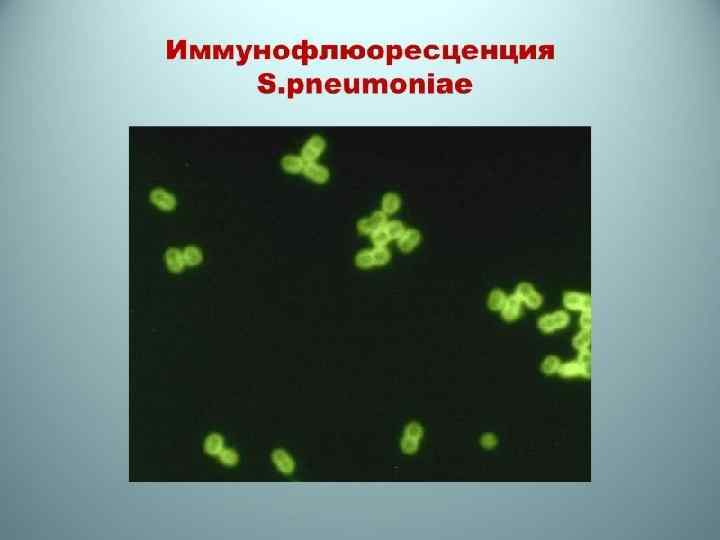
Диагностика. • Бактериоскопический метод: окраска по Граму мазков из патологического материала. • Реакция набухания капсулы с антикапсульными сывортоками: усиление преломления вокруг бактерии – положительный тест на S. pneumoniae. • Бактериологический метод: выделение чистой культуры на специальных средах и идентификация по чувствительности к оптохину, по другим биохимическим и серологическим свойствам. • Иммунохроматографический анализ на тестах Binax NOW (производство ООО «Ниармедик плюс» , Россия), предназначенный для выявления пневмококкового клеточного полисахарида (С-полисахарида) в моче больных, где на нитроцеллюлозной мембране абсорбированы кроличьи антипневмококковые антитела с диагностичес ким порогом 0, 5 нг/мл. Чувствительность теста составляет 86%, специфичность – 94%


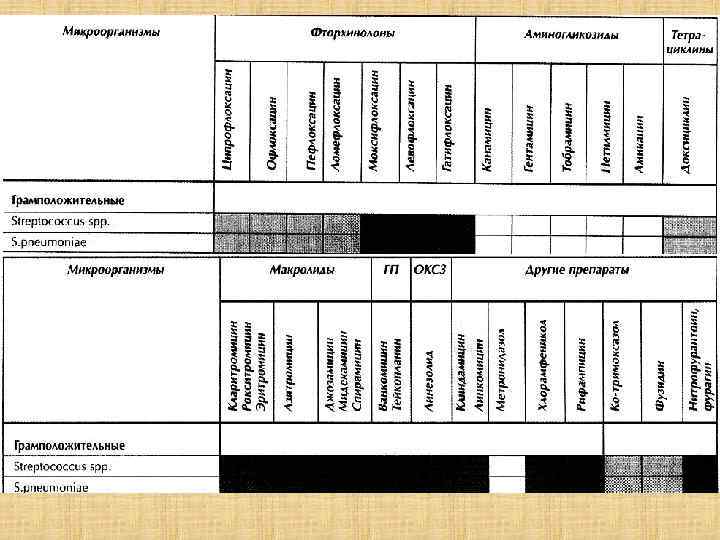
Этиотропная терапия. • Больным крупозной пневмонией или менингитом назначают цефалоспорины 3 -го и 4 -го поколения. По ходу лечения а/б желательно проверять чувствительность к ним.
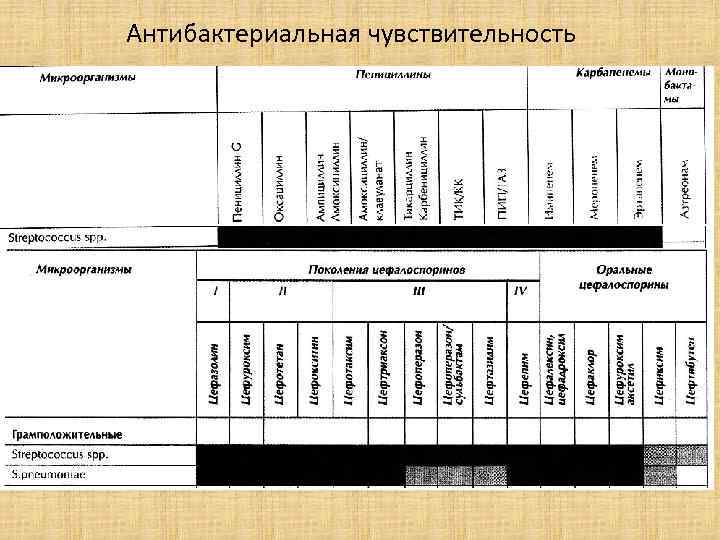
Антибактериальная чувствительность

Патогенетическая терапия • Детоксикационная: Оральная регидратация/ в/в инфузии глюкозо-солевых и коллоидных растворов. • Дегидратационная: лазикс 0. 1 -0. 2 мл/кг/сут в/м в течение 1 -2 сут • Диакарб по 0. 06 -0. 25 мг однократно натощак по схеме 3 -2 -3 в течение 3 -4 нед. • Препараты улучшающие мозговое кровообращение: трентал 5 -10 мг, кг, сут

Симптоматическая терапия • Режим – постельный на весь острый период • Жаропонижающая – парацетамол 10 -15 мг/кг 3 раза в сутки • Поливитамины с микроэлементами • При лечении менингита, протекающего с отеком головного мозга к терапии добавляют дексаметазон 0. 5 -1 мг/кг/сут, преднизолон 2 мг/кг/сут • И противосудорожные (седуксен до 10 -30 мг/кг/сут, ГОМК 50 -100 мг/кг

В России зарегистрировано несколько зарубежных пневмококковых вакцин: • 13 -валентная конъюгированная вакцина Превенар-13 (Pfizer) • 10 -валентная конъюгированная вакцина Синфлорикс (GSK) • Полисахаридная вакцина Пневмо 23 (Sanofi Pasteur). • Вакцину Превенар-13 и Синфлорикс можно вводить всем детям с 3 -х месяцев жизни, вакцину Пневмо 23 – только с 2 -х лет.

Специфическая профилактика. • Вакцину рекомендуется вводить детям старше 2 лет из группы риска (дети с иммунодефицитами, с аспленией, серповидно-клеточной анемией, хронической патологией почек и сердца, а также лицам старше 60 лет. • Вакцину вводят однократно в дозе 0. 5 мл подкожно или внутримышечно. • Детям с иммунодефицитами в случае контакта можно вводить гамма-глобулин по 0. 2 мл/кг в/м

СЕРОТИПЫ STREPTOCOCCUS PNEUMONIAE, ВЫЗЫВАЮЩИХ ВЕДУЩИЕ НОЗОЛОГИЧЕСКИЕ ФОРМЫ ПНЕВМОКОККОВЫХ ИНФЕКЦИЙ Ю. В. Лобзин, С. В. Сидоренко, С. М. Харит, С. С. Беланов, М. О. Волкова, В. В. Гостев, С. И. Алексеенко, С. И. Петрова, Е. В. Сергеева, И. С. Королева, А. В. Орлов 6, Е. Я. Фролова • Серотиповой состав S. pneumoniae, вызывающих гнойный менингит В исследование включены 168 образцов спинномозговой жидкости, полученные от пациентов с гнойными бактериальными менингитами из стационаров Москвы. S. pneumoniae выделен в 7 случаях. Кроме этого, проведено типирование 10 изолятов S. pneumoniae, полученных от пациентов с гнойными менингитами из стационаров Астрахани (Южный ФО), Ярославля (Центральный ФО), Казани и Уфы (Приволжский ФО), Челябинска (Уральский ФО). Результаты типирования представлены в таблице 1. Чаще всего гнойные менингиты были вызваны серотипом 19 F, что соответствует данным других стран до внедрения массовой вакцинации ПКВ [12]. 70, 6% изолятов относились к серотипам, входящим в состав ПКВ 7, ПКВ 10 и ПКВ 13 перекрывали 76, 5% изолятов (табл. 2). • Следует отметить, что исследовались только культуры пневмококка, полученные при микробиологическом исследовании. Относительно небольшое количество полученных культур (7 из 168) объяснимо с учетом того, что во многих случаях люмбальная пункция проводится уже после начала антибиотикотерапии. В то же время число нерасшифрованных бактериальных менингитов в России не уменьшается [13]. Применение молекулярных методов типирования, возможно, могло бы увеличить долю менингитов пневмококковой этиологии.
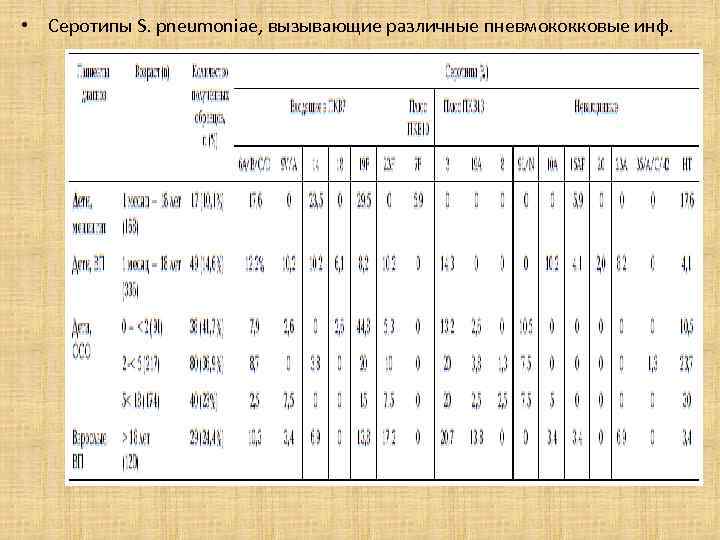
• Серотипы S. pneumoniae, вызывающие различные пневмококковые инф.

Серотиповой состав S. pneumoniae, вызывающих внебольничную пневмонию • Образцы крови получены у 336 детей с рентгенологически подтвержденной внебольничной пневмонией. ДНК S. pneumoniae обнаружена в 49 (14, 6%) случаях. Результаты ПЦРтипирования представлены в таблице 1. Чаще всего бактериемическую пневмонию вызвал серотип 3 (14, 3%), лишь несколько реже возбудителями были представители серогруппы 6 (12, 2%), по 10, 2% приходилось на каждый из серотипов 9 V/A, 14, 23 F и 10 A. Охват выделенных серотипов составил 57, 1% для ПКВ 7 и ПКВ 10 и 71, 4% – для ПКВ 13 (см. табл. 2).

Серотиповой состав S. pneumoniae, вызывающих острый средний отит • В исследование включено 482 ребенка с острым средним отитом (ОСО). S. pneumoniae обнаружен в 158 случаях (32, 8%). • Отмечалась тенденция к более высокой доле ОСО пневмококковой этиологии среди пациентов младшего возраста: 41, 8% – у детей 0– 2 лет; 36, 9% – у детей 2– 5 лет и 23, 0% – у детей 5– 18 лет. • Во всех возрастных группах наиболее распространенным серотипом оказался 19 F (24, 7%), за которым следовал серотип 3, выявленный в 18, 4% случаев (см. табл. 1). Однако с возрастом этиологическое значение 19 F снизилось (44, 8% у детей в возрасте 0– 2 лет; 20, 0% – у детей 2– 5 лет и 15, 0% – у детей 5– 18 лет), а роль серотипа 3 увеличилась (в младшей возрастной группе он вызывает 13, 2% ОСО, в у старших детей – 20% отитов).
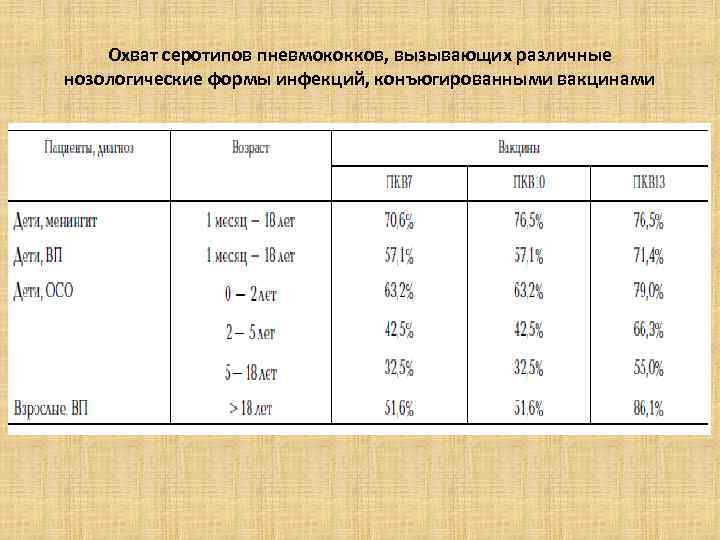
Охват серотипов пневмококков, вызывающих различные нозологические формы инфекций, конъюгированными вакцинами
пневмококк (1).pptx