faeab4e5e0a8eb3b5f031476a92a7665.ppt
- Количество слайдов: 64
 PNEUMONIA HOSPITALAR Jorge Eduardo da Silva Soares Pinto e-mail: jorge-eduardo@email. com. br
PNEUMONIA HOSPITALAR Jorge Eduardo da Silva Soares Pinto e-mail: jorge-eduardo@email. com. br
 Material Didático • Guideline American Thoracic Society 2005 • Medline (Pub. Med): “ventilator-associated*” AND “pneumonia*” • estudos clínicos randomizados e controlados, metaanálises, estudos clínicos e guidelines • Filtros: presença no título, humanos, adultos, últimos 5 anos, língua inglesa • Resultado: 54 artigos • Exclusão de artigos de teste terapêutico de novas drogas (3)
Material Didático • Guideline American Thoracic Society 2005 • Medline (Pub. Med): “ventilator-associated*” AND “pneumonia*” • estudos clínicos randomizados e controlados, metaanálises, estudos clínicos e guidelines • Filtros: presença no título, humanos, adultos, últimos 5 anos, língua inglesa • Resultado: 54 artigos • Exclusão de artigos de teste terapêutico de novas drogas (3)
 Pneumonia Hospitalar • Pneumonia nosocomial é a segunda infecção mais comum adquirida em hospital nos EUA e a que mais contribui para morbidade, mortalidade e custos. • Incluídos pacientes hospitalizados recentemente e em home-care. • Agentes de difícil tratamento, associados a grande mortalidade. • Os sobreviventes são reservatórios para infecção de outros pacientes e colonização da equipe.
Pneumonia Hospitalar • Pneumonia nosocomial é a segunda infecção mais comum adquirida em hospital nos EUA e a que mais contribui para morbidade, mortalidade e custos. • Incluídos pacientes hospitalizados recentemente e em home-care. • Agentes de difícil tratamento, associados a grande mortalidade. • Os sobreviventes são reservatórios para infecção de outros pacientes e colonização da equipe.
 Pneumonia Hospitalar § Múltiplos fatores • • • Ventilação mecânica Doença de base Insuficiência de órgãos Uso prévio de antimicrobianos Microrganismo infectante
Pneumonia Hospitalar § Múltiplos fatores • • • Ventilação mecânica Doença de base Insuficiência de órgãos Uso prévio de antimicrobianos Microrganismo infectante
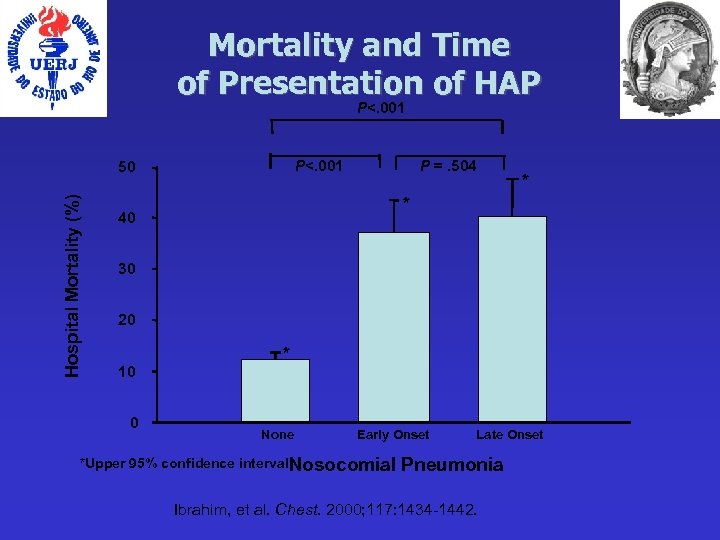 Mortality and Time of Presentation of HAP P<. 001 Hospital Mortality (%) 50 P =. 504 * * 40 30 20 10 0 * None Early Onset *Upper 95% confidence interval. Nosocomial Late Onset Pneumonia Ibrahim, et al. Chest. 2000; 117: 1434 -1442.
Mortality and Time of Presentation of HAP P<. 001 Hospital Mortality (%) 50 P =. 504 * * 40 30 20 10 0 * None Early Onset *Upper 95% confidence interval. Nosocomial Late Onset Pneumonia Ibrahim, et al. Chest. 2000; 117: 1434 -1442.
 PNEUMONIA
PNEUMONIA
 PNEUMONIA
PNEUMONIA
 PNEUMONIA
PNEUMONIA
 PNEUMONIA
PNEUMONIA
 PNEUMONIA
PNEUMONIA
 PNEUMONIA
PNEUMONIA
 PNEUMONIA
PNEUMONIA
 Pneumonia Hospitalar Fatores de risco • Hospedeiro • Colonização de orofaringe e estômago • Equipamentos respiratórios • Aspiração e refluxo
Pneumonia Hospitalar Fatores de risco • Hospedeiro • Colonização de orofaringe e estômago • Equipamentos respiratórios • Aspiração e refluxo
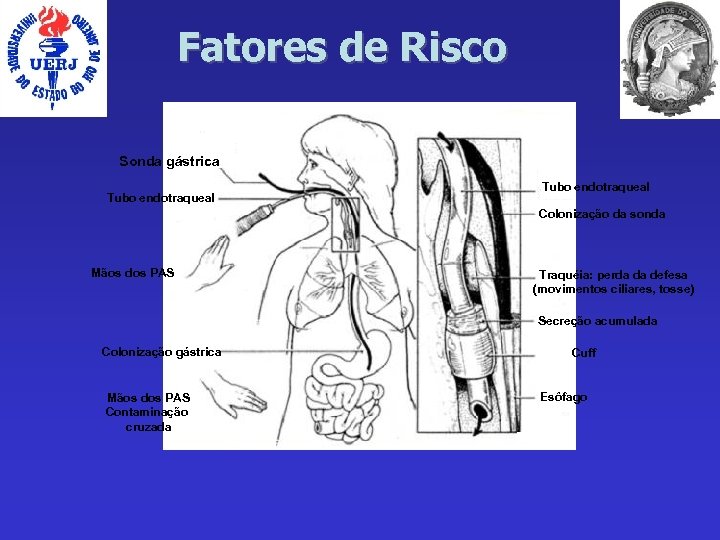 Fatores de Risco Sonda gástrica Tubo endotraqueal Colonização da sonda Mãos dos PAS Traquéia: perda da defesa (movimentos ciliares, tosse) Secreção acumulada Colonização gástrica Mãos dos PAS Contaminação cruzada Cuff Esôfago
Fatores de Risco Sonda gástrica Tubo endotraqueal Colonização da sonda Mãos dos PAS Traquéia: perda da defesa (movimentos ciliares, tosse) Secreção acumulada Colonização gástrica Mãos dos PAS Contaminação cruzada Cuff Esôfago
 Pneumonia Hospitalar Fatores de risco relacionados ao hospedeiro • Extremos de idade • Gravidade da doença • Imunossupressão • Desnutrição
Pneumonia Hospitalar Fatores de risco relacionados ao hospedeiro • Extremos de idade • Gravidade da doença • Imunossupressão • Desnutrição
 Pneumonia Hospitalar Fatores de risco relacionados à colonização de orofaringe e estômago • Hipocloridria (idoso, antiácidos, doença TGI) • Uso de antimicrobianos • Admissão na UTI • Doença pulmonar crônica de base
Pneumonia Hospitalar Fatores de risco relacionados à colonização de orofaringe e estômago • Hipocloridria (idoso, antiácidos, doença TGI) • Uso de antimicrobianos • Admissão na UTI • Doença pulmonar crônica de base
 Pneumonia Hospitalar Fatores de risco relacionados a equipamentos respiratórios • Uso prolongado de ventilação mecânica • Material de terapia respiratória contaminado • Contaminação das mãos de profissionais de saúde (transmissão cruzada)
Pneumonia Hospitalar Fatores de risco relacionados a equipamentos respiratórios • Uso prolongado de ventilação mecânica • Material de terapia respiratória contaminado • Contaminação das mãos de profissionais de saúde (transmissão cruzada)
 Pneumonia Hospitalar Fatores de risco relacionados à aspiração e refluxo • • • Dificuldade de deglutição Nível de consciência rebaixado (coma) Intubação / ventilação mecânica Doença ou instrumentação do TGI Cirurgia de cabeça e pescoço, torácica ou abdominal Imobilização, posição supina
Pneumonia Hospitalar Fatores de risco relacionados à aspiração e refluxo • • • Dificuldade de deglutição Nível de consciência rebaixado (coma) Intubação / ventilação mecânica Doença ou instrumentação do TGI Cirurgia de cabeça e pescoço, torácica ou abdominal Imobilização, posição supina
 Pneumonia Hospitalar Agentes etiológicos • Pacientes • Métodos diagnósticos utilizados • Tempo de internação na UTI • Tempo de uso de ventilação mecânica
Pneumonia Hospitalar Agentes etiológicos • Pacientes • Métodos diagnósticos utilizados • Tempo de internação na UTI • Tempo de uso de ventilação mecânica
 Ventilação Associada a Ventilação Mecânica - VAP
Ventilação Associada a Ventilação Mecânica - VAP
 Definição Infecção pulmonar que ocorre no paciente que necessita assistência ventilatória invasiva, após 48 horas de internação hospitalar; • precoce = até 5 dias • tardia = após 5 dias
Definição Infecção pulmonar que ocorre no paciente que necessita assistência ventilatória invasiva, após 48 horas de internação hospitalar; • precoce = até 5 dias • tardia = após 5 dias
 Patogênese da VAP • Via hematogênica (ex. S aureus) • Por contiguidade ou inoculação direta (ex. Invasão por parede torácica – trauma aberto) • Por aspiração de secreções contaminadas por bactérias de orofaringe (mais comum)
Patogênese da VAP • Via hematogênica (ex. S aureus) • Por contiguidade ou inoculação direta (ex. Invasão por parede torácica – trauma aberto) • Por aspiração de secreções contaminadas por bactérias de orofaringe (mais comum)
 Microbiologia - VAP Precoce: Hemophilus influenza Streptococcus pneumoniae Staphylococcus aureus (sensível à meticilina) Escherichia coli Klebsiella
Microbiologia - VAP Precoce: Hemophilus influenza Streptococcus pneumoniae Staphylococcus aureus (sensível à meticilina) Escherichia coli Klebsiella
 Microbiologia - VAP Tardia: Pseudomonas aeruginosa Acinetobacter sp Staphylococcus aureus (resistente à meticilina)
Microbiologia - VAP Tardia: Pseudomonas aeruginosa Acinetobacter sp Staphylococcus aureus (resistente à meticilina)
 Microbiologia Depende do Local Outros: Legionella sp, vírus (influenza, RSV), Candida Hasan et al, Curr Op Pulm Med 2002
Microbiologia Depende do Local Outros: Legionella sp, vírus (influenza, RSV), Candida Hasan et al, Curr Op Pulm Med 2002
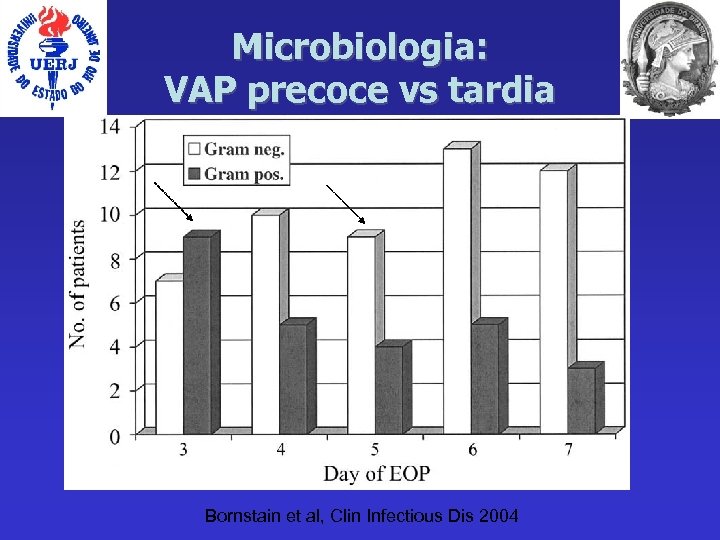 Microbiologia: VAP precoce vs tardia Bornstain et al, Clin Infectious Dis 2004
Microbiologia: VAP precoce vs tardia Bornstain et al, Clin Infectious Dis 2004
 Fatores de Risco Posição supina; redução do nível de consciência; tosse ineficaz; hospitalização > 7 dias • PRECOCE – – – Sexo masculino Coma SDOM Extubação acidental Sucralfato Diabetes melitus • TARDIA – Uso de antibióticos – Lesão pulmonar estrutural – Colonização por germes resistentes Bornstain et al, Clin Infectious Dis 2004; Shorr et al, Crit Care 2006
Fatores de Risco Posição supina; redução do nível de consciência; tosse ineficaz; hospitalização > 7 dias • PRECOCE – – – Sexo masculino Coma SDOM Extubação acidental Sucralfato Diabetes melitus • TARDIA – Uso de antibióticos – Lesão pulmonar estrutural – Colonização por germes resistentes Bornstain et al, Clin Infectious Dis 2004; Shorr et al, Crit Care 2006
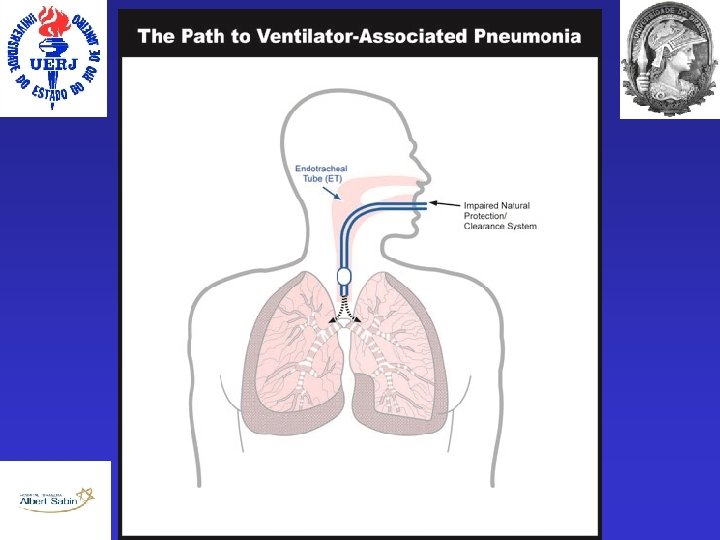
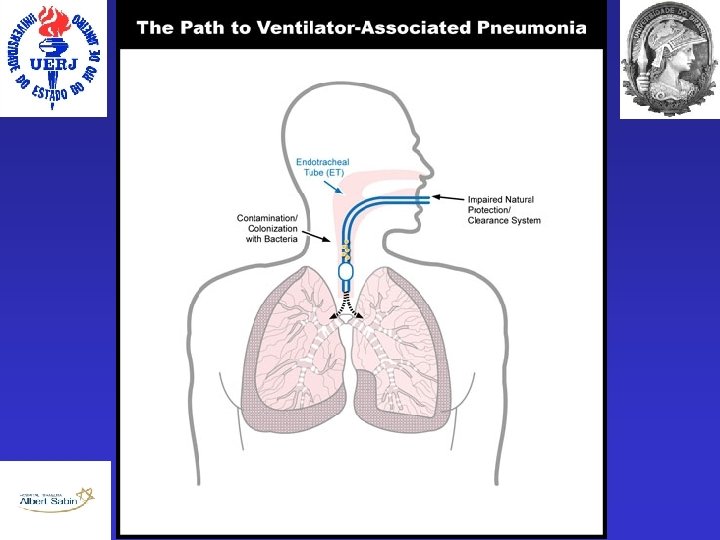
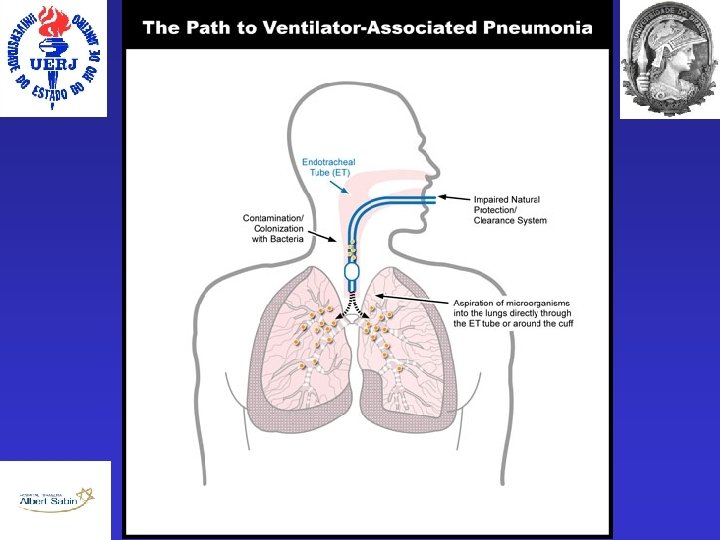
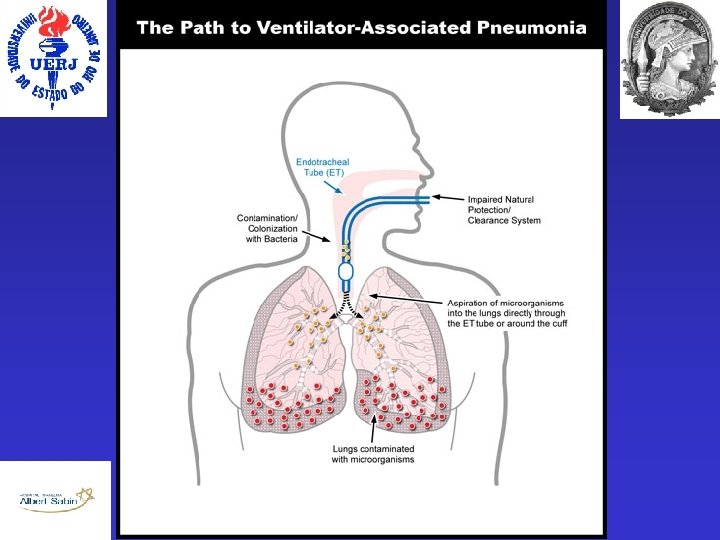
 PAV • Filtração do ar • Aparelho Mucociliar • Mecanismo da Tosse
PAV • Filtração do ar • Aparelho Mucociliar • Mecanismo da Tosse
 Cavidade Oral • Paciente crítico tem alteração da secreção de: • ↓Ig. A • ↓Lactoferrina • ↑Proteases Salivares • ↑ Biofilme e Tártaro
Cavidade Oral • Paciente crítico tem alteração da secreção de: • ↓Ig. A • ↓Lactoferrina • ↑Proteases Salivares • ↑ Biofilme e Tártaro
 Cavidade Oral • Cerca de 400 tipos de bactérias diferentes • Parte posterior da língua com acúmulo de resíduos • Xerostomia • Mucosite
Cavidade Oral • Cerca de 400 tipos de bactérias diferentes • Parte posterior da língua com acúmulo de resíduos • Xerostomia • Mucosite
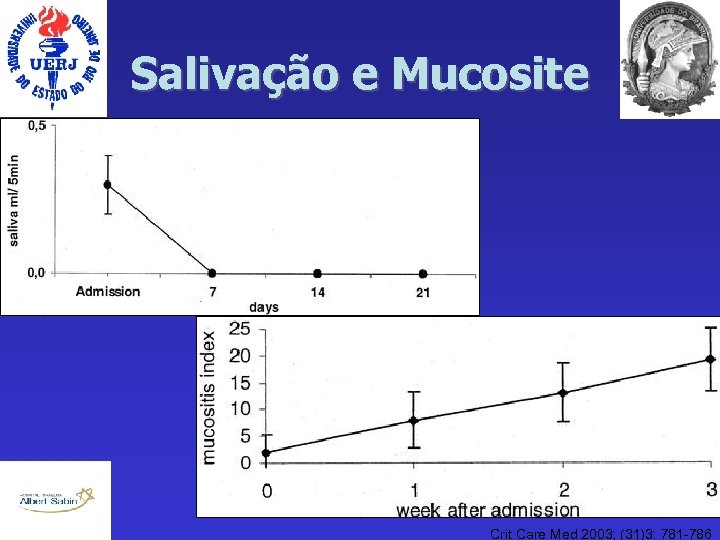 Salivação e Mucosite Crit Care Med 2003; (31)3: 781 -786
Salivação e Mucosite Crit Care Med 2003; (31)3: 781 -786
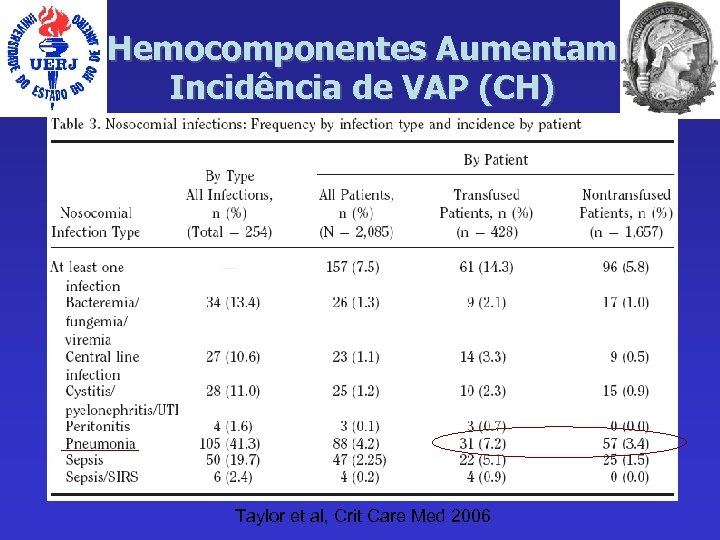 Hemocomponentes Aumentam Incidência de VAP (CH) Taylor et al, Crit Care Med 2006
Hemocomponentes Aumentam Incidência de VAP (CH) Taylor et al, Crit Care Med 2006
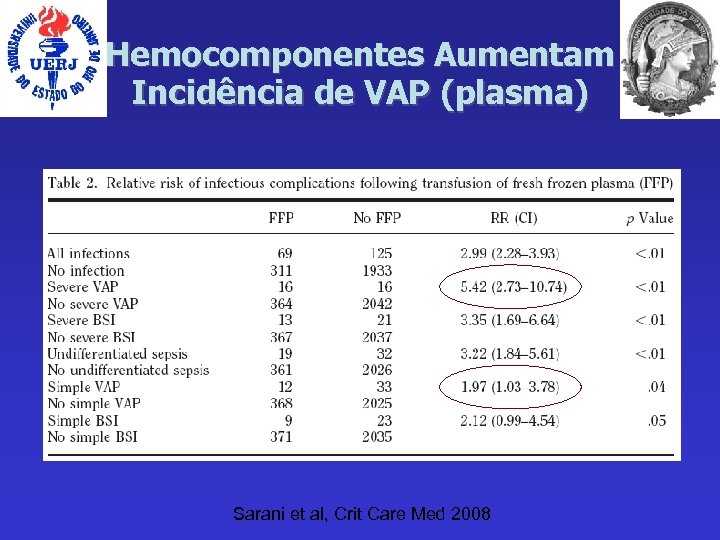 Hemocomponentes Aumentam Incidência de VAP (plasma) Sarani et al, Crit Care Med 2008
Hemocomponentes Aumentam Incidência de VAP (plasma) Sarani et al, Crit Care Med 2008
 Sepse BRASIL • Andrade et al, RBTI 2006; 1: 9 -17. • 75 UTIs – n = 521 (17% de todas internações) – letalidade 46% • Letalidade: Sepse = 16, 7% Sepse grave = 34, 4% Choque séptico = 65, 3% • Infecção pulmonar (~60%)
Sepse BRASIL • Andrade et al, RBTI 2006; 1: 9 -17. • 75 UTIs – n = 521 (17% de todas internações) – letalidade 46% • Letalidade: Sepse = 16, 7% Sepse grave = 34, 4% Choque séptico = 65, 3% • Infecção pulmonar (~60%)
 Incidência de VAP • NNISS 5 -15 casos por 1000 dias hospital (EEUU) • Maior no Brasil (depende da utilização de VM) • < 24 horas de ventilação mecânica: chance = 6% • > 24 horas de ventilação mecânica: chance = 25% • > 30 dias de ventilação mecânica: chance = 68% • 3% por dia de ventilação (D 1 a D 5) • 2% por dia de ventilação (D 6 a D 10) • 1% por dia de ventilação (> D 10) (Cook et al, Ann Intern Med 1998)
Incidência de VAP • NNISS 5 -15 casos por 1000 dias hospital (EEUU) • Maior no Brasil (depende da utilização de VM) • < 24 horas de ventilação mecânica: chance = 6% • > 24 horas de ventilação mecânica: chance = 25% • > 30 dias de ventilação mecânica: chance = 68% • 3% por dia de ventilação (D 1 a D 5) • 2% por dia de ventilação (D 6 a D 10) • 1% por dia de ventilação (> D 10) (Cook et al, Ann Intern Med 1998)
 Diagnóstico Clínico 1) Presença de novo infiltrado pulmonar no Rx tórax OU persistência/progressão de infiltrado pulmonar no Rx tórax, por 2 dias consecutivos 2) Febre (>38 o C) OU Leucocitose > 12. 000 OU Bastões > 10% OU Leucopenia < 4. 000 3) Mudança do aspecto da secreção traqueal OU piora da troca gasosa
Diagnóstico Clínico 1) Presença de novo infiltrado pulmonar no Rx tórax OU persistência/progressão de infiltrado pulmonar no Rx tórax, por 2 dias consecutivos 2) Febre (>38 o C) OU Leucocitose > 12. 000 OU Bastões > 10% OU Leucopenia < 4. 000 3) Mudança do aspecto da secreção traqueal OU piora da troca gasosa
 Diagnóstico Microbiológico • Coleta de culturas quantitativas de secreção respiratória = antes de antibióticos • Bacterioscopia: ausência de germes significa < 5% chance de pneumonia; pode orientar antibióticos • Resultados isolados de cultura: confusão entre traqueobronquite e pneumonia • Derrame pleural: toracocentese pode mudar ~50% das condutas
Diagnóstico Microbiológico • Coleta de culturas quantitativas de secreção respiratória = antes de antibióticos • Bacterioscopia: ausência de germes significa < 5% chance de pneumonia; pode orientar antibióticos • Resultados isolados de cultura: confusão entre traqueobronquite e pneumonia • Derrame pleural: toracocentese pode mudar ~50% das condutas
 Diagnóstico Microbiológico • Culturas de aspirado traqueal (SCT): – Qualidade: < 10 céls epiteliais + > 10 PMNs por campo – Crescimento de colônias > 105 • Culturas de lavado broncoalveolar (BAL): – Crescimento de colônias > 104 • Gold standard = biópsia pulmonar (tecido infectado)
Diagnóstico Microbiológico • Culturas de aspirado traqueal (SCT): – Qualidade: < 10 céls epiteliais + > 10 PMNs por campo – Crescimento de colônias > 105 • Culturas de lavado broncoalveolar (BAL): – Crescimento de colônias > 104 • Gold standard = biópsia pulmonar (tecido infectado)
 • • • Clinical Pulmonary Infection Score = 1 ponto Temperatura > 38. 5 -38. 9 o C Temperatura < 36 ou > 39 o C Leucócitos < 4000 ou > 11000/mm 3 Bastões > 50% Secreção traqueal presente Secreção traqueal purulenta presente Relação Pa. O 2/Fi. O 2 < 240 e ausência de SARA Infiltrado pulmonar difuso no Rx Infiltrado pulmonar localizado no Rx Progressão de infiltrado radiológico Cultura de SCT isolando 1 germe • Germe isolado + presença no Gram = 2 pontos = 1 ponto = 2 pontos = 1 ponto
• • • Clinical Pulmonary Infection Score = 1 ponto Temperatura > 38. 5 -38. 9 o C Temperatura < 36 ou > 39 o C Leucócitos < 4000 ou > 11000/mm 3 Bastões > 50% Secreção traqueal presente Secreção traqueal purulenta presente Relação Pa. O 2/Fi. O 2 < 240 e ausência de SARA Infiltrado pulmonar difuso no Rx Infiltrado pulmonar localizado no Rx Progressão de infiltrado radiológico Cultura de SCT isolando 1 germe • Germe isolado + presença no Gram = 2 pontos = 1 ponto = 2 pontos = 1 ponto
 Clinical Pulmonary Infection Score • Pugin et al, Am Rev Resp Dis 1991: CPIS > 6 apresenta boa correlação com pneumonia – Se CPIS permanecer < 6 após 3 dias, podese suspender antibióticos
Clinical Pulmonary Infection Score • Pugin et al, Am Rev Resp Dis 1991: CPIS > 6 apresenta boa correlação com pneumonia – Se CPIS permanecer < 6 após 3 dias, podese suspender antibióticos
 Clinical Pulmonary Infection Score • Luyt et al, Intensive Care Med 2004: comparando com BAL, CPIS > 6 no D 3 apresenta sensibilidade 89% e especificidade 47%; pode haver excesso de tratamento
Clinical Pulmonary Infection Score • Luyt et al, Intensive Care Med 2004: comparando com BAL, CPIS > 6 no D 3 apresenta sensibilidade 89% e especificidade 47%; pode haver excesso de tratamento
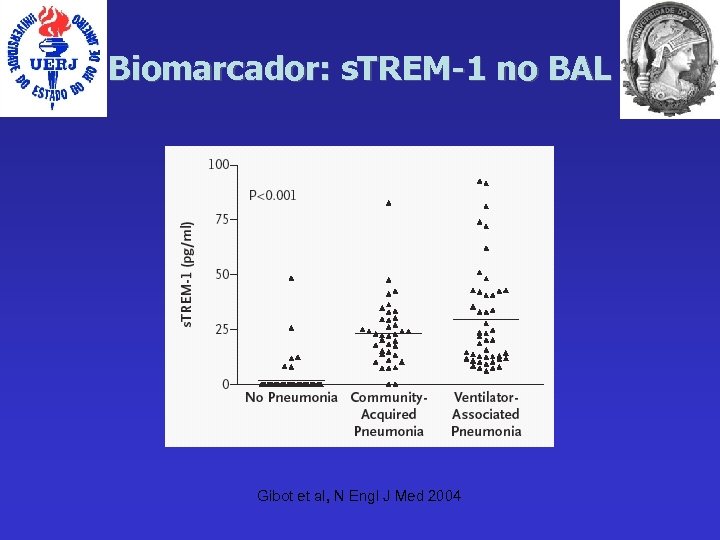 Biomarcador: s. TREM-1 no BAL Gibot et al, N Engl J Med 2004
Biomarcador: s. TREM-1 no BAL Gibot et al, N Engl J Med 2004
 Tratamento • Por que tratar ? • Aumenta morbidade: piora troca gasosa; tempo de ventilação mecânica; tempo de internação • Aumenta custos de hospitalização (ppal MRSA – Shorr et al, Crit Care 2006)
Tratamento • Por que tratar ? • Aumenta morbidade: piora troca gasosa; tempo de ventilação mecânica; tempo de internação • Aumenta custos de hospitalização (ppal MRSA – Shorr et al, Crit Care 2006)
 Tratamento • Por que tratar ? • Aumenta letalidade (? ): morte pela doença base; 33 -50% morte por VAP (estudo casocontrole); tratamento empírico adequado
Tratamento • Por que tratar ? • Aumenta letalidade (? ): morte pela doença base; 33 -50% morte por VAP (estudo casocontrole); tratamento empírico adequado
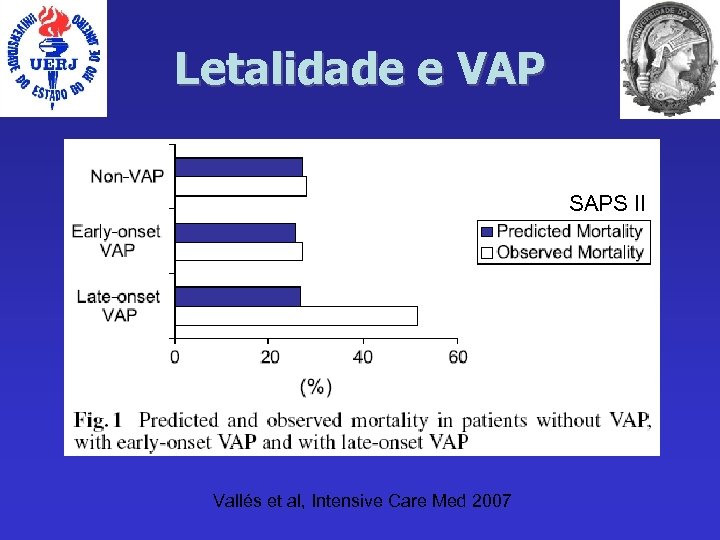 Letalidade e VAP SAPS II Vallés et al, Intensive Care Med 2007
Letalidade e VAP SAPS II Vallés et al, Intensive Care Med 2007
 Tratamento • Orientação da CCIH • VAP precoce: Cefalosporina de 3 ou 4 geração OU Ticarcilina-clavulanato OU Amoxicilina-clavulanato OU Fluoroquinolona; avaliar Oxacilina e Macrolídeos • VAP tardia: Piperacilina-tazobactam OU Carbapenem OU Polimixina B; avaliar Glicopeptídeo/Linesulide e Aminoglicosídeo • Infusão venosa intermitente ou contínua (pip-tazo, cefepime e meropenem) • Administração por NBZ ou instilação
Tratamento • Orientação da CCIH • VAP precoce: Cefalosporina de 3 ou 4 geração OU Ticarcilina-clavulanato OU Amoxicilina-clavulanato OU Fluoroquinolona; avaliar Oxacilina e Macrolídeos • VAP tardia: Piperacilina-tazobactam OU Carbapenem OU Polimixina B; avaliar Glicopeptídeo/Linesulide e Aminoglicosídeo • Infusão venosa intermitente ou contínua (pip-tazo, cefepime e meropenem) • Administração por NBZ ou instilação
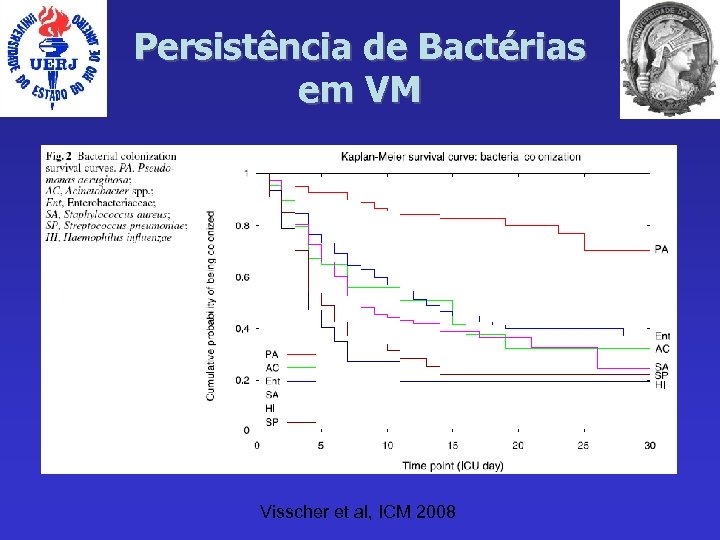 Persistência de Bactérias em VM Visscher et al, ICM 2008
Persistência de Bactérias em VM Visscher et al, ICM 2008
 Prevenção • Sabemos quando ocorre VAP • Sabemos porque ocorre VAP • Sabemos como evitar VAP • A prevenção pode reduzir tempo de internação, morbidade e custos • Quem souber prevenir, será recompensado ?
Prevenção • Sabemos quando ocorre VAP • Sabemos porque ocorre VAP • Sabemos como evitar VAP • A prevenção pode reduzir tempo de internação, morbidade e custos • Quem souber prevenir, será recompensado ?
 Quanto Tempo Patógenos Permanecem em Superfícies ? Kramer et al, BMC Infectious Dis 2006 Superfície contaminada Transmissão direta Paciente em risco ! Lavagem das mãos – complacência 50% Mãos de profissionais de saúde
Quanto Tempo Patógenos Permanecem em Superfícies ? Kramer et al, BMC Infectious Dis 2006 Superfície contaminada Transmissão direta Paciente em risco ! Lavagem das mãos – complacência 50% Mãos de profissionais de saúde
 Quanto Tempo Patógenos Permanecem em Superfícies ? Kramer et al, BMC Infectious Dis 2006
Quanto Tempo Patógenos Permanecem em Superfícies ? Kramer et al, BMC Infectious Dis 2006
 Cabeceira Elevada Previne VAP • Drakulovic et al, Lancet 1999: redução de 34 para 8% VAP com elevação da cama > 45 graus • Grap et al, Intensive Crit Care Nurs 2003: hipotensão impede elevação da cabeceira; pacientes intubados têm cabeceira mais baixa; < 30% com cabeceira elevada • van Nieuwenhoven, CCM 2006: medida contínua do ângulo da cabeceira; não se consegue elevação > 30 graus; não se reduz VAP, mesmo com equipe treinada
Cabeceira Elevada Previne VAP • Drakulovic et al, Lancet 1999: redução de 34 para 8% VAP com elevação da cama > 45 graus • Grap et al, Intensive Crit Care Nurs 2003: hipotensão impede elevação da cabeceira; pacientes intubados têm cabeceira mais baixa; < 30% com cabeceira elevada • van Nieuwenhoven, CCM 2006: medida contínua do ângulo da cabeceira; não se consegue elevação > 30 graus; não se reduz VAP, mesmo com equipe treinada
 Sistema de Aspiração Traqueal • Aberto vs Fechado: menor manipulação ? • Topeli et al, J Hosp Infection 2004: – N = 78 – Sistema fechado não reduziu VAP e aumentou colonização por Pseudomonas e Acinetobacter sp • Lorente et al, CCM 2005: – N > 400 – Não houve diferença na incidência de VAP
Sistema de Aspiração Traqueal • Aberto vs Fechado: menor manipulação ? • Topeli et al, J Hosp Infection 2004: – N = 78 – Sistema fechado não reduziu VAP e aumentou colonização por Pseudomonas e Acinetobacter sp • Lorente et al, CCM 2005: – N > 400 – Não houve diferença na incidência de VAP
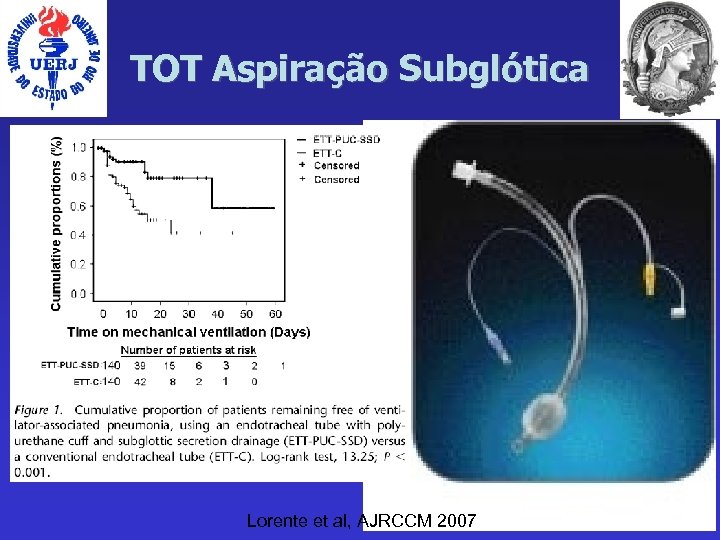 TOT Aspiração Subglótica Lorente et al, AJRCCM 2007
TOT Aspiração Subglótica Lorente et al, AJRCCM 2007
 Protocolo de Sedação e VAP • Redução da incidência de VAP (15 vs 6%) • Redução do tempo de ventilação mecânica (8 vs 4. 2 dias) • Menor falha de extubação (13 vs 6%) • Menor tempo de internação no CTI (11 vs 5 dias) • Redução de letalidade no CTI (39 vs 31%) Quenot et al, Crit Care Med 2007
Protocolo de Sedação e VAP • Redução da incidência de VAP (15 vs 6%) • Redução do tempo de ventilação mecânica (8 vs 4. 2 dias) • Menor falha de extubação (13 vs 6%) • Menor tempo de internação no CTI (11 vs 5 dias) • Redução de letalidade no CTI (39 vs 31%) Quenot et al, Crit Care Med 2007
 Programa de Treinamento • Rosenthal et al, Am J Infect Control 2006 • Sessões de 1 hora (mensal): – Incidência e patogênese de VAP – Higiene das mãos – Técnica de aspiração traqueal – Drenagem postural • Redução de 30% de VAP por 1000 dias/VM
Programa de Treinamento • Rosenthal et al, Am J Infect Control 2006 • Sessões de 1 hora (mensal): – Incidência e patogênese de VAP – Higiene das mãos – Técnica de aspiração traqueal – Drenagem postural • Redução de 30% de VAP por 1000 dias/VM
 Antissepsia Oral • Higiene oral com Clorexidine e Povidine reduzem VAP precoce (Koeman et al, AJRCCM 2006; Seguin et al, CCM 2006) • Racional: reduzir microbiota oral e faríngea microaspirações • Pacientes de maior risco: ex. TCE • Maior eficácia para bactérias Gram-negativas • Efeito similar a descontaminação seletiva de trato digestivo
Antissepsia Oral • Higiene oral com Clorexidine e Povidine reduzem VAP precoce (Koeman et al, AJRCCM 2006; Seguin et al, CCM 2006) • Racional: reduzir microbiota oral e faríngea microaspirações • Pacientes de maior risco: ex. TCE • Maior eficácia para bactérias Gram-negativas • Efeito similar a descontaminação seletiva de trato digestivo
 Beth Israel Deaconess Medical Center
Beth Israel Deaconess Medical Center

 ado ! Obrig
ado ! Obrig


