Лекция плевриты для студентов.ppt
- Количество слайдов: 49
 Плевриты к. м. н. , ассистент кафедры факультетской терапии В. В. Дубов
Плевриты к. м. н. , ассистент кафедры факультетской терапии В. В. Дубов
 Определение § Плеврит (pleuritis; плевра + -itis) – это инфекционный или асептический воспалительный процесс различной этиологии в листках плевры, сопровождающийся образованием на их поверхности фибринозных наложений и/или скоплением в плевральной полости жидкого (серозного, гнойного, геморрагического, хилезного и др. ) экссудата.
Определение § Плеврит (pleuritis; плевра + -itis) – это инфекционный или асептический воспалительный процесс различной этиологии в листках плевры, сопровождающийся образованием на их поверхности фибринозных наложений и/или скоплением в плевральной полости жидкого (серозного, гнойного, геморрагического, хилезного и др. ) экссудата.
 Социальное значение § Ежегодно плевральный выпот регистрируется примерно у 1 млн. населения (в США 1300000 новых случаев в год). § У больных терапевтических стационаров синдром плеврального выпота диагностируется в 10% случаев. § Плевральные сращения, как свидетельство перенесенного плеврита обнаруживаются при вскрытии у 48% лиц, погибших от несчастных случаев, и 80% - умерших от различных заболеваний. ≈ 320 на 100 тыс. населения
Социальное значение § Ежегодно плевральный выпот регистрируется примерно у 1 млн. населения (в США 1300000 новых случаев в год). § У больных терапевтических стационаров синдром плеврального выпота диагностируется в 10% случаев. § Плевральные сращения, как свидетельство перенесенного плеврита обнаруживаются при вскрытии у 48% лиц, погибших от несчастных случаев, и 80% - умерших от различных заболеваний. ≈ 320 на 100 тыс. населения
 Классификация плевритов § Первичные § Вторичные § Местный воспалительный процесс и связанная с ним общая реакция организма являются основными признаками болезни. § Абсолютное число плевритов являются вторичными и возникают при наличии гнойновоспалительных процессов в прилежащих (туберкулез, пневмония, паранефрит, абсцесс печени, панкреатит и др. ) или отдаленных (остеомиелит, синусит, отит и др. ) органах и тканях.
Классификация плевритов § Первичные § Вторичные § Местный воспалительный процесс и связанная с ним общая реакция организма являются основными признаками болезни. § Абсолютное число плевритов являются вторичными и возникают при наличии гнойновоспалительных процессов в прилежащих (туберкулез, пневмония, паранефрит, абсцесс печени, панкреатит и др. ) или отдаленных (остеомиелит, синусит, отит и др. ) органах и тканях.
 Классификация плевритов По этиологии По характеру экссудата - инфекционные - фибринозные - неинфекционные (асептические) - идиопатические - серозно-фибринозные - серозные - гнойные - гнилостные - геморрагические - эозинофильные - холестериновые - хилезный
Классификация плевритов По этиологии По характеру экссудата - инфекционные - фибринозные - неинфекционные (асептические) - идиопатические - серозно-фибринозные - серозные - гнойные - гнилостные - геморрагические - эозинофильные - холестериновые - хилезный
 Продолжение По течению -острый - подострый - хронический По распространенности - односторонний - двусторонний - диффузный - осумкованный - верхушечный По локализации - паракостальный - косто-диафрагмальный - базальный - парамедиастенальный - междолевой
Продолжение По течению -острый - подострый - хронический По распространенности - односторонний - двусторонний - диффузный - осумкованный - верхушечный По локализации - паракостальный - косто-диафрагмальный - базальный - парамедиастенальный - междолевой
 Этиология плевритов Инфекционные: 1. Бактериальные - туберкулез (в 20 -50%); - пневмококк (в 40%): парапневмонические и метапневмонические плевриты; - стафилококк, как основная причина эмпием плевры; - микоплазмы, хламидии, легионеллы; - палочка Фридлендера; - синегнойная палочка, кишечная палочка и др. 2. Грибковые - аспергиллез; - кандидомикоз; - бластомикоз. 3. Паразитарные.
Этиология плевритов Инфекционные: 1. Бактериальные - туберкулез (в 20 -50%); - пневмококк (в 40%): парапневмонические и метапневмонические плевриты; - стафилококк, как основная причина эмпием плевры; - микоплазмы, хламидии, легионеллы; - палочка Фридлендера; - синегнойная палочка, кишечная палочка и др. 2. Грибковые - аспергиллез; - кандидомикоз; - бластомикоз. 3. Паразитарные.
 Неинфекционные (асептические): 1. Опухолевые (до 40%) - метастатические (рак легкого сопровождается плевритом в 43%, рак молочной железы – 23%, лимфомы – 8%); - мезотелиома – первичная опухоль плевры. 2. Ферментативные – при остром панкреатите. 3. Аллергические - лекарственная аллергия; - постинфарктный аллергический синдром (Дресслера); 4. ТЭЛА. 5. Системные васкулиты - гранулематоз Вегенера; - узелковый периартериит.
Неинфекционные (асептические): 1. Опухолевые (до 40%) - метастатические (рак легкого сопровождается плевритом в 43%, рак молочной железы – 23%, лимфомы – 8%); - мезотелиома – первичная опухоль плевры. 2. Ферментативные – при остром панкреатите. 3. Аллергические - лекарственная аллергия; - постинфарктный аллергический синдром (Дресслера); 4. ТЭЛА. 5. Системные васкулиты - гранулематоз Вегенера; - узелковый периартериит.
 Неинфекционные (асептические): Продолжение 6. При системных заболеваниях соединительной ткани - ревматоидный артрит; - системная красная волчанка. 7. Посттравматические. 8. При электроожогах. 9. Саркоидоз. 10. Уремия. 11. После лучевой терапии.
Неинфекционные (асептические): Продолжение 6. При системных заболеваниях соединительной ткани - ревматоидный артрит; - системная красная волчанка. 7. Посттравматические. 8. При электроожогах. 9. Саркоидоз. 10. Уремия. 11. После лучевой терапии.
 Патогенез инфекционных плевритов - Непосредственное инфицирование плевры из субплеврально расположенных легочных очагов (пневмония, инфильтративный туберкулез); - Лимфогенное инфицирование (например при раке легкого, вследствие ретроградного оттока тканевой жидкости из глубины легких по лимфатическим сосудам к плевре); - Гематогенный путь (при гнойных расположенных субплеврально); - Инфицирование вследствие ранений грудной клетки и оперативных вмешательств. очагах,
Патогенез инфекционных плевритов - Непосредственное инфицирование плевры из субплеврально расположенных легочных очагов (пневмония, инфильтративный туберкулез); - Лимфогенное инфицирование (например при раке легкого, вследствие ретроградного оттока тканевой жидкости из глубины легких по лимфатическим сосудам к плевре); - Гематогенный путь (при гнойных расположенных субплеврально); - Инфицирование вследствие ранений грудной клетки и оперативных вмешательств. очагах,
 Патогенез неинфекционных плевритов - Воздействие на плевру продуктов патологического опухолевого обмена и блокады оттока лимфы элементами новообразования; - Непосредственное мезотелиоме; - Лимфогенная или непосредственная инвазия ферментов поджелудочной железы через диафрагму; - Аллергическое воспаление; - Поражение сосудов при системных заболеваниях соединительной ткани. поражение плевры при
Патогенез неинфекционных плевритов - Воздействие на плевру продуктов патологического опухолевого обмена и блокады оттока лимфы элементами новообразования; - Непосредственное мезотелиоме; - Лимфогенная или непосредственная инвазия ферментов поджелудочной железы через диафрагму; - Аллергическое воспаление; - Поражение сосудов при системных заболеваниях соединительной ткани. поражение плевры при
 Механизмы накопления жидкости в плевральной полости при плевритах - Повышение проницаемости сосудов париетальной плевры; - Анатомическая и функциональная блокада резорбцирующего аппарата плевры в следствие воспаления; - Увеличение количества белка в плевральной полости; - Снижение онкотического давления плазмы крови; - Снижение внутриплеврального давления; - Нарушение оттока плевральной жидкости по лимфатическим сосудам.
Механизмы накопления жидкости в плевральной полости при плевритах - Повышение проницаемости сосудов париетальной плевры; - Анатомическая и функциональная блокада резорбцирующего аппарата плевры в следствие воспаления; - Увеличение количества белка в плевральной полости; - Снижение онкотического давления плазмы крови; - Снижение внутриплеврального давления; - Нарушение оттока плевральной жидкости по лимфатическим сосудам.
 Важно § Если плевральный выпот возникает в результате изменения капиллярного гидростатического или коллоидноосмотического давления – это транссудат, а если он накапливается в результате увеличения проницаемости капилляров или обструкции лимфатических сосудов – это экссудат.
Важно § Если плевральный выпот возникает в результате изменения капиллярного гидростатического или коллоидноосмотического давления – это транссудат, а если он накапливается в результате увеличения проницаемости капилляров или обструкции лимфатических сосудов – это экссудат.
 Клиническая картина В клинической картине плевритов выделяют 4 основных синдрома: 1. Синдром сухого плеврита. 2. Синдром плеврального негнойного характера. выпота 3. Синдром гнойного выпотного плеврита (эмпиемы плевры). 4. Синдром основного заболевания.
Клиническая картина В клинической картине плевритов выделяют 4 основных синдрома: 1. Синдром сухого плеврита. 2. Синдром плеврального негнойного характера. выпота 3. Синдром гнойного выпотного плеврита (эмпиемы плевры). 4. Синдром основного заболевания.
 Клиника сухого плеврита § Плевральная боль из-за трения воспаленных плевральных листков друг о друга. Острая, колющая, связана с актом дыхания и усиливается при глубоком вдохе, кашле и смехе. Чаще локализуется в боковых и передних отделах грудной клетки с иррадиацией в шею и плечо. Нарастает при наклоне туловища в здоровую сторону, что вынуждает больного принимать вынужденное положение лежа на больном боку. § Плевральный кашель – дразнящий, с трудом подавляемый, короткий, сухой. При диафрагмальном сухом плеврите может быть неукротимая икота. § Общие явления – слабость, плохой аппетит, ночные поты, ознобы. Температура чаще субфебрильная.
Клиника сухого плеврита § Плевральная боль из-за трения воспаленных плевральных листков друг о друга. Острая, колющая, связана с актом дыхания и усиливается при глубоком вдохе, кашле и смехе. Чаще локализуется в боковых и передних отделах грудной клетки с иррадиацией в шею и плечо. Нарастает при наклоне туловища в здоровую сторону, что вынуждает больного принимать вынужденное положение лежа на больном боку. § Плевральный кашель – дразнящий, с трудом подавляемый, короткий, сухой. При диафрагмальном сухом плеврите может быть неукротимая икота. § Общие явления – слабость, плохой аппетит, ночные поты, ознобы. Температура чаще субфебрильная.
 Клиника сухого плеврита § Объективно – дыхание поверхностное, щадящее, иногда толчкообразное, прерывистое из-за болей. Заметно ограничена дыхательная экскурсия соответствующей половины грудной клетки. В случае реберного сухого плеврита обнаруживаются положительные симптомы Штенберга – повышенная чувствительность большой грудной и трапецивидной мышц при пальпации, с-м Яновского – боли при сдавлении грудной клетки с боков, с-м Шепельмана – боли при наклоне туловища в здоровую сторону.
Клиника сухого плеврита § Объективно – дыхание поверхностное, щадящее, иногда толчкообразное, прерывистое из-за болей. Заметно ограничена дыхательная экскурсия соответствующей половины грудной клетки. В случае реберного сухого плеврита обнаруживаются положительные симптомы Штенберга – повышенная чувствительность большой грудной и трапецивидной мышц при пальпации, с-м Яновского – боли при сдавлении грудной клетки с боков, с-м Шепельмана – боли при наклоне туловища в здоровую сторону.
 § При диафрагмальном сухом плеврите выявляются болевые точки Мюсси: 1. Между обеими ножками грудинно-ключичнососцевидной мышцы. 2. Над ключицей в области шейного сплетения. 3. У края грудины в области I межреберья. 4. Над остистыми отромтками шейных позвонков. 5. В месте пересечения X ребра и парастернальной линии. Перкуторный звук чаще не изменен. При аускультации выслушивается ослабленное дыхание и шум трения плевры, вначале очень нежный, впоследствии грубый, напоминающий скрип новой кожи. Лучше выслушивается с боку. Давление стетоскопом вызывает его усиление.
§ При диафрагмальном сухом плеврите выявляются болевые точки Мюсси: 1. Между обеими ножками грудинно-ключичнососцевидной мышцы. 2. Над ключицей в области шейного сплетения. 3. У края грудины в области I межреберья. 4. Над остистыми отромтками шейных позвонков. 5. В месте пересечения X ребра и парастернальной линии. Перкуторный звук чаще не изменен. При аускультации выслушивается ослабленное дыхание и шум трения плевры, вначале очень нежный, впоследствии грубый, напоминающий скрип новой кожи. Лучше выслушивается с боку. Давление стетоскопом вызывает его усиление.
 Клиника экссудативного плеврита § Характеризуется одышкой, ощущением тяжести в грудной клетке и кашлем. Некоторые больные отмечают «плеск» в пораженной половине грудной клетки. § При осмотре отмечается вынужденное положение больного – лежа на больном боку. При очень больших выпотах больные принимают полусидячее положение из-за нарастания ДН и СН. § Грудная клетка на стороне поражения отстает при дыхании. Отмечается увеличение объема соответствующей половины грудной клетки, выбухание и расширение межреберных промежутков.
Клиника экссудативного плеврита § Характеризуется одышкой, ощущением тяжести в грудной клетке и кашлем. Некоторые больные отмечают «плеск» в пораженной половине грудной клетки. § При осмотре отмечается вынужденное положение больного – лежа на больном боку. При очень больших выпотах больные принимают полусидячее положение из-за нарастания ДН и СН. § Грудная клетка на стороне поражения отстает при дыхании. Отмечается увеличение объема соответствующей половины грудной клетки, выбухание и расширение межреберных промежутков.
 Если кол-во выпота превышает 300 -500 мл, то на пораженной стороне отмечается притупление перкуторного звука (при массивных выпотах звук тупой), ослабление или исчезновение голосового дрожания и дыхательных шумов. Зона притупления имеет изогнутую вверх границу – линия Эллиса-Дамуазо. При левостороннем плеврите исчезает полулунное пространство Траубе. По краю зоны притупления выслушивается шум трения плевры. Над верхней границей выпота в области компрессионного уплотнения легкого возникает бронхиальное дыхание. При объеме выпота более 2000 мл происходит смещение органов средостения в противоположную сторону, что может привести к острой легочносердечной недостаточности.
Если кол-во выпота превышает 300 -500 мл, то на пораженной стороне отмечается притупление перкуторного звука (при массивных выпотах звук тупой), ослабление или исчезновение голосового дрожания и дыхательных шумов. Зона притупления имеет изогнутую вверх границу – линия Эллиса-Дамуазо. При левостороннем плеврите исчезает полулунное пространство Траубе. По краю зоны притупления выслушивается шум трения плевры. Над верхней границей выпота в области компрессионного уплотнения легкого возникает бронхиальное дыхание. При объеме выпота более 2000 мл происходит смещение органов средостения в противоположную сторону, что может привести к острой легочносердечной недостаточности.
 Клиника гнойного плеврита § Клиническая картина в развернутой стадии гнойного плеврита определяется симптомами гнойно-резорбтивной лихорадки (нарастание одышки, кашля, лихорадка и ознобы). § Выраженные потери белка и электролитов приводят к волемическим и водноэлектролитным расстройствам, уменьшению мышечной массы и похуданию. § По мере прогрессирования заболевания гнойно -резорбтивная лихорадка постепенно переходит в истощение.
Клиника гнойного плеврита § Клиническая картина в развернутой стадии гнойного плеврита определяется симптомами гнойно-резорбтивной лихорадки (нарастание одышки, кашля, лихорадка и ознобы). § Выраженные потери белка и электролитов приводят к волемическим и водноэлектролитным расстройствам, уменьшению мышечной массы и похуданию. § По мере прогрессирования заболевания гнойно -резорбтивная лихорадка постепенно переходит в истощение.
 План обследования больного с выпотом в плевральную полость 1. Общеклинические методы исследования (ОАК, ОАМ, биохимический анализ крови и др. ). 2. Рентгенография ОГК в 2 -х проекциях (по необходимости компьютерная томография, бронхоскопия, бронхография, ). 3. УЗИ плевры. 4. Торакоцентез с исследованием плевральной жидкости. По необходимости выполняется чрескожная биопсия плевры. 5. Торакоскопия с биопсией плевры.
План обследования больного с выпотом в плевральную полость 1. Общеклинические методы исследования (ОАК, ОАМ, биохимический анализ крови и др. ). 2. Рентгенография ОГК в 2 -х проекциях (по необходимости компьютерная томография, бронхоскопия, бронхография, ). 3. УЗИ плевры. 4. Торакоцентез с исследованием плевральной жидкости. По необходимости выполняется чрескожная биопсия плевры. 5. Торакоскопия с биопсией плевры.
 Лабораторные показатели, как правило, соответствуют основному заболеванию, которое обусловило плеврит § Для плеврита инфекционной этиологии характерны выраженные симптомы интоксикации, нейтрофильный лейкоцитоз, моноцитоз, увеличение СОЭ. § Для опухолевых плевритов характерно увеличение СОЭ в соответствии со степенью злокачественности, анемия (гипохромная), умеренный лейкоцитоз. § У больных туберкулезным плевритом имеются положительные туберкулиновые пробы.
Лабораторные показатели, как правило, соответствуют основному заболеванию, которое обусловило плеврит § Для плеврита инфекционной этиологии характерны выраженные симптомы интоксикации, нейтрофильный лейкоцитоз, моноцитоз, увеличение СОЭ. § Для опухолевых плевритов характерно увеличение СОЭ в соответствии со степенью злокачественности, анемия (гипохромная), умеренный лейкоцитоз. § У больных туберкулезным плевритом имеются положительные туберкулиновые пробы.
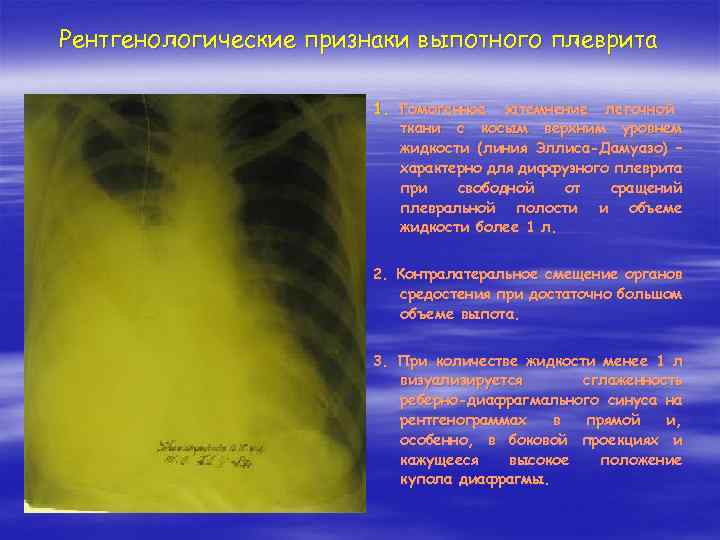 Рентгенологические признаки выпотного плеврита 1. Гомогенное затемнение легочной ткани с косым верхним уровнем жидкости (линия Эллиса-Дамуазо) – характерно для диффузного плеврита при свободной от сращений плевральной полости и объеме жидкости более 1 л. 2. Контралатеральное смещение органов средостения при достаточно большом объеме выпота. 3. При количестве жидкости менее 1 л визуализируется сглаженность реберно-диафрагмального синуса на рентгенограммах в прямой и, особенно, в боковой проекциях и кажущееся высокое положение купола диафрагмы.
Рентгенологические признаки выпотного плеврита 1. Гомогенное затемнение легочной ткани с косым верхним уровнем жидкости (линия Эллиса-Дамуазо) – характерно для диффузного плеврита при свободной от сращений плевральной полости и объеме жидкости более 1 л. 2. Контралатеральное смещение органов средостения при достаточно большом объеме выпота. 3. При количестве жидкости менее 1 л визуализируется сглаженность реберно-диафрагмального синуса на рентгенограммах в прямой и, особенно, в боковой проекциях и кажущееся высокое положение купола диафрагмы.
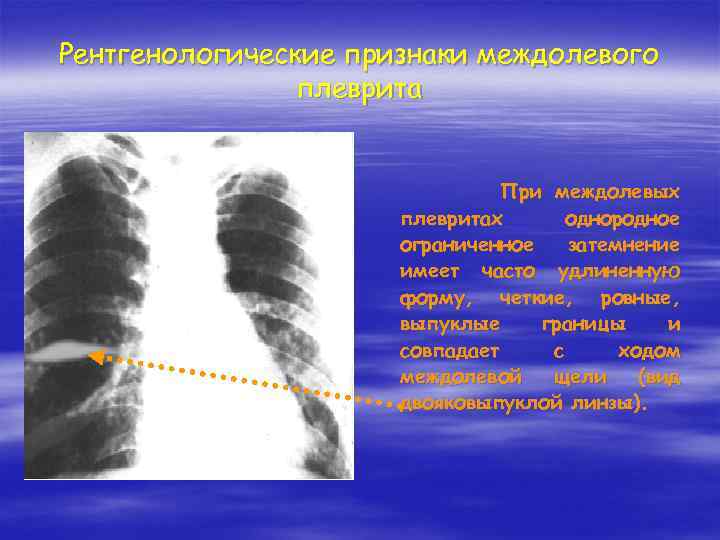 Рентгенологические признаки междолевого плеврита При междолевых плевритах однородное ограниченное затемнение имеет часто удлиненную форму, четкие, ровные, выпуклые границы и совпадает с ходом междолевой щели (вид двояковыпуклой линзы).
Рентгенологические признаки междолевого плеврита При междолевых плевритах однородное ограниченное затемнение имеет часто удлиненную форму, четкие, ровные, выпуклые границы и совпадает с ходом междолевой щели (вид двояковыпуклой линзы).
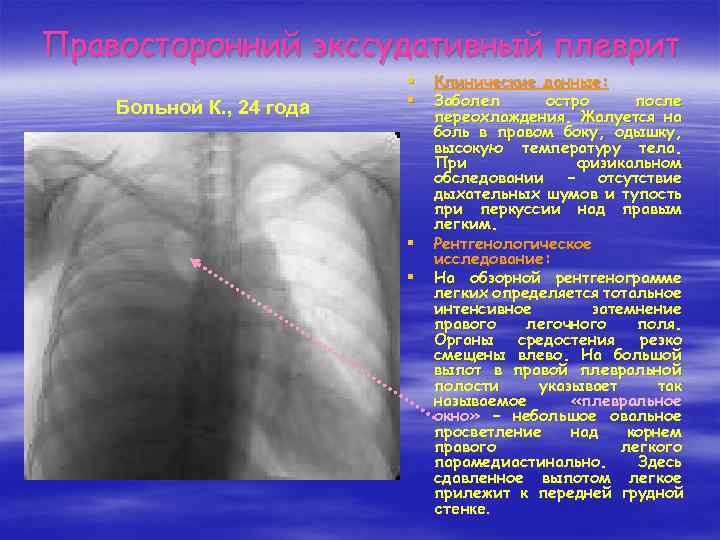 Правосторонний экссудативный плеврит Больной К. , 24 года § § Клинические данные: Заболел остро после переохлаждения. Жалуется на боль в правом боку, одышку, высокую температуру тела. При физикальном обследовании – отсутствие дыхательных шумов и тупость при перкуссии над правым легким. Рентгенологическое исследование: На обзорной рентгенограмме легких определяется тотальное интенсивное затемнение правого легочного поля. Органы средостения резко смещены влево. На большой выпот в правой плевральной полости указывает так называемое «плевральное окно» – небольшое овальное просветление над корнем правого легкого парамедиастинально. Здесь сдавленное выпотом легкое прилежит к передней грудной стенке.
Правосторонний экссудативный плеврит Больной К. , 24 года § § Клинические данные: Заболел остро после переохлаждения. Жалуется на боль в правом боку, одышку, высокую температуру тела. При физикальном обследовании – отсутствие дыхательных шумов и тупость при перкуссии над правым легким. Рентгенологическое исследование: На обзорной рентгенограмме легких определяется тотальное интенсивное затемнение правого легочного поля. Органы средостения резко смещены влево. На большой выпот в правой плевральной полости указывает так называемое «плевральное окно» – небольшое овальное просветление над корнем правого легкого парамедиастинально. Здесь сдавленное выпотом легкое прилежит к передней грудной стенке.
 Массивная воспалительная инфильтрация нижней доли легкого может затруднить выявление вышеперечисленных признаков. В этом случае рекомендуют сделать рентгенограмму в положении пациента лежа на больном боку (латерограмму). § При этом жидкость распределяется вдоль грудной стенки и становится хорошо видимой. Это позволяет не только подтвердить наличие выпота в полости плевры, но и приблизительно определить его объем. При толщине полосы жидкости более 10 мм количество последней составляет более 200 мл и при плевральной пункции ее можно аспирировать шприцом.
Массивная воспалительная инфильтрация нижней доли легкого может затруднить выявление вышеперечисленных признаков. В этом случае рекомендуют сделать рентгенограмму в положении пациента лежа на больном боку (латерограмму). § При этом жидкость распределяется вдоль грудной стенки и становится хорошо видимой. Это позволяет не только подтвердить наличие выпота в полости плевры, но и приблизительно определить его объем. При толщине полосы жидкости более 10 мм количество последней составляет более 200 мл и при плевральной пункции ее можно аспирировать шприцом.
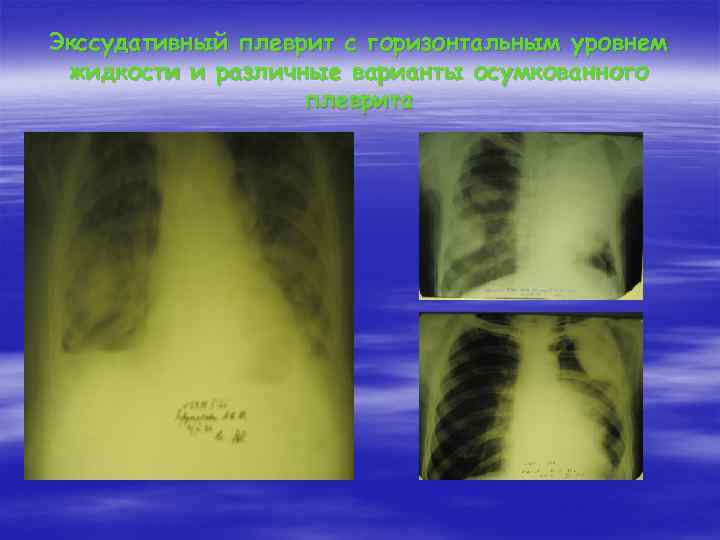 Экссудативный плеврит с горизонтальным уровнем жидкости и различные варианты осумкованного плеврита
Экссудативный плеврит с горизонтальным уровнем жидкости и различные варианты осумкованного плеврита
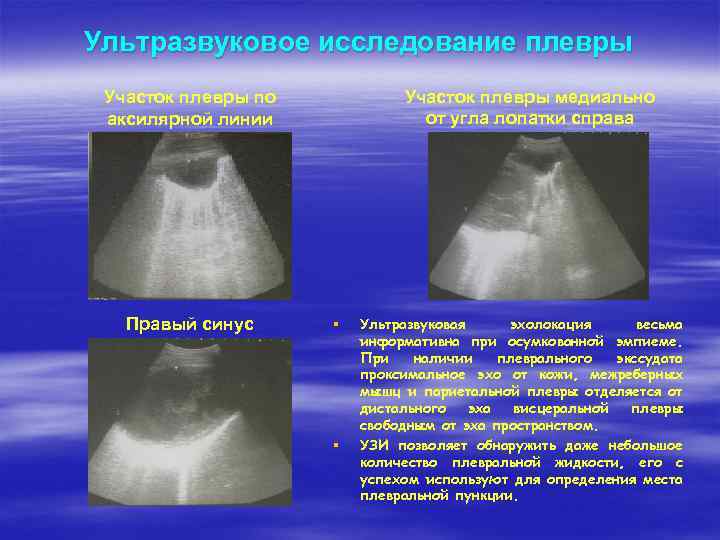 Ультразвуковое исследование плевры Участок плевры медиально от угла лопатки справа Участок плевры по аксилярной линии Правый синус § § Ультразвуковая эхолокация весьма информативна при осумкованной эмпиеме. При наличии плеврального экссудата проксимальное эхо от кожи, межреберных мышц и париетальной плевры отделяется от дистального эха висцеральной плевры свободным от эха пространством. УЗИ позволяет обнаружить даже небольшое количество плевральной жидкости, его с успехом используют для определения места плевральной пункции.
Ультразвуковое исследование плевры Участок плевры медиально от угла лопатки справа Участок плевры по аксилярной линии Правый синус § § Ультразвуковая эхолокация весьма информативна при осумкованной эмпиеме. При наличии плеврального экссудата проксимальное эхо от кожи, межреберных мышц и париетальной плевры отделяется от дистального эха висцеральной плевры свободным от эха пространством. УЗИ позволяет обнаружить даже небольшое количество плевральной жидкости, его с успехом используют для определения места плевральной пункции.
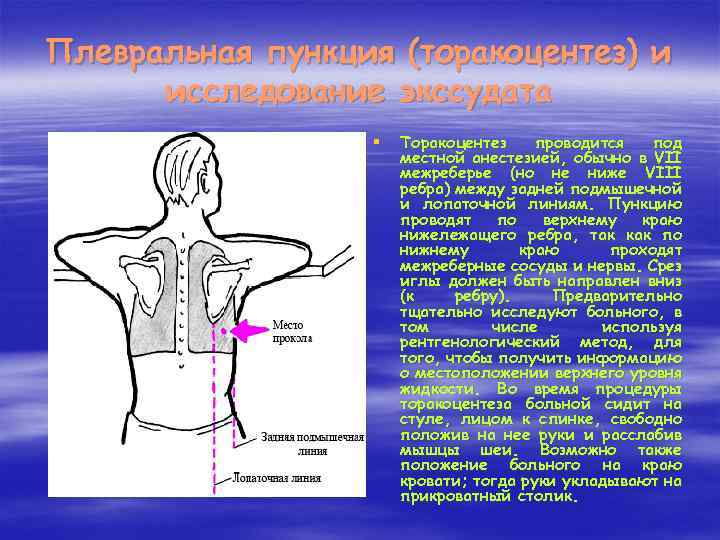 Плевральная пункция (торакоцентез) и исследование экссудата § Торакоцентез проводится под местной анестезией, обычно в VII межреберье (но не ниже VIII ребра) между задней подмышечной и лопаточной линиям. Пункцию проводят по верхнему краю нижележащего ребра, так как по нижнему краю проходят межреберные сосуды и нервы. Срез иглы должен быть направлен вниз (к ребру). Предварительно тщательно исследуют больного, в том числе используя рентгенологический метод, для того, чтобы получить информацию о местоположении верхнего уровня жидкости. Во время процедуры торакоцентеза больной сидит на стуле, лицом к спинке, свободно положив на нее руки и расслабив мышцы шеи. Возможно также положение больного на краю кровати; тогда руки укладывают на прикроватный столик.
Плевральная пункция (торакоцентез) и исследование экссудата § Торакоцентез проводится под местной анестезией, обычно в VII межреберье (но не ниже VIII ребра) между задней подмышечной и лопаточной линиям. Пункцию проводят по верхнему краю нижележащего ребра, так как по нижнему краю проходят межреберные сосуды и нервы. Срез иглы должен быть направлен вниз (к ребру). Предварительно тщательно исследуют больного, в том числе используя рентгенологический метод, для того, чтобы получить информацию о местоположении верхнего уровня жидкости. Во время процедуры торакоцентеза больной сидит на стуле, лицом к спинке, свободно положив на нее руки и расслабив мышцы шеи. Возможно также положение больного на краю кровати; тогда руки укладывают на прикроватный столик.
 Анализ плевральной жидкости включает § 1. Определение ее физико-химических свойств; § 2. Цитологическое исследование; § 3. Микробиологическое исследование.
Анализ плевральной жидкости включает § 1. Определение ее физико-химических свойств; § 2. Цитологическое исследование; § 3. Микробиологическое исследование.
 § Определение физико - химических свойств плеврального выпота начинают с оценки внешнего вида полученного материала и определения его цвета, прозрачности, консистенции и запаха. По этим признакам можно выделить несколько разновидностей плеврального выпота.
§ Определение физико - химических свойств плеврального выпота начинают с оценки внешнего вида полученного материала и определения его цвета, прозрачности, консистенции и запаха. По этим признакам можно выделить несколько разновидностей плеврального выпота.
 Физико-химические свойства плеврального выпота § Транссудат — невоспалительный выпот в плевральной полости, образующийся в результате повышения гидростатического давления (правожелудочковая сердечная недостаточность) или коллоидно-осмотического давления плазмы крови (нефротический синдром при гломерулонефрите, амилоидозе почек и липоидном нефрозе, при циррозах печени с нарушением ее белково-синтетической функции и др. ). По внешнему виду транссудат представляет собой прозрачную желтоватого цвета жидкость, без запаха. § Экссудаты — плевральный выпот воспалительного происхождения (собственно плевриты, выпот при системных заболеваниях соединительной ткани, гнойно -воспалительные заболевания легких и др. ). Внешний вид экссудата зависит от характера воспалительного процесса в плевре, клеточного состава плевральной жидкости и некоторых других факторов.
Физико-химические свойства плеврального выпота § Транссудат — невоспалительный выпот в плевральной полости, образующийся в результате повышения гидростатического давления (правожелудочковая сердечная недостаточность) или коллоидно-осмотического давления плазмы крови (нефротический синдром при гломерулонефрите, амилоидозе почек и липоидном нефрозе, при циррозах печени с нарушением ее белково-синтетической функции и др. ). По внешнему виду транссудат представляет собой прозрачную желтоватого цвета жидкость, без запаха. § Экссудаты — плевральный выпот воспалительного происхождения (собственно плевриты, выпот при системных заболеваниях соединительной ткани, гнойно -воспалительные заболевания легких и др. ). Внешний вид экссудата зависит от характера воспалительного процесса в плевре, клеточного состава плевральной жидкости и некоторых других факторов.
 Различают § а) Серозный экссудат — прозрачную желтоватую жидкость, без запаха, по виду очень напоминающую транссудат. § б) Гнойный экссудат — мутный (в связи с обилием лейкоцитов), желтовато-зеленоватого или сероватобелого цвета, густой, сливкообразной консистенции, обычно без запаха. При гангрене, осложненной гнилостным плевральным выпотом, последний приобретает неприятный зловонный запах, что обусловлено распадом белка под действием анаэробных бактерий. § Геморрагический экссудат чаще наблюдается при плевральных выпотах, связанных с опухолевым процессом в плевре и легком (первичная опухоль плевры — мезотелиома, метастазы опухоли в плевру), при травматическом плеврите и туберкулезе. Реже различные варианты геморрагического выпота выявляются при пневмониях и других заболеваниях.
Различают § а) Серозный экссудат — прозрачную желтоватую жидкость, без запаха, по виду очень напоминающую транссудат. § б) Гнойный экссудат — мутный (в связи с обилием лейкоцитов), желтовато-зеленоватого или сероватобелого цвета, густой, сливкообразной консистенции, обычно без запаха. При гангрене, осложненной гнилостным плевральным выпотом, последний приобретает неприятный зловонный запах, что обусловлено распадом белка под действием анаэробных бактерий. § Геморрагический экссудат чаще наблюдается при плевральных выпотах, связанных с опухолевым процессом в плевре и легком (первичная опухоль плевры — мезотелиома, метастазы опухоли в плевру), при травматическом плеврите и туберкулезе. Реже различные варианты геморрагического выпота выявляются при пневмониях и других заболеваниях.
 г) Хилезные и хилусоподобные экссудаты — это мутная беловатая жидкость, напоминающая по виду молоко вследствие большого содержания жира. Хилезные экссудаты образуются при затруднении лимфооттока через грудной лимфатический проток вследствие сдавления его опухолью, увеличенными лимфатическими узлами или при разрыве протока (травма, опухоль, чаще лимфома). Хилусоподобные экссудаты также содержат большое количество жира, но не за счет примеси лимфы (хилуса), а благодаря обильному распаду клеток, претерпевающих жировое перерождение, что чаще наблюдается при хроническом воспалении серозных оболочек, туберкулезе, РА. д) Холестериновые экссудаты представляют собой густую жидкость с темно-желтоватым или коричневатым оттенком и встречаются обычно при хронических осумкованных выпотах давностью несколько лет.
г) Хилезные и хилусоподобные экссудаты — это мутная беловатая жидкость, напоминающая по виду молоко вследствие большого содержания жира. Хилезные экссудаты образуются при затруднении лимфооттока через грудной лимфатический проток вследствие сдавления его опухолью, увеличенными лимфатическими узлами или при разрыве протока (травма, опухоль, чаще лимфома). Хилусоподобные экссудаты также содержат большое количество жира, но не за счет примеси лимфы (хилуса), а благодаря обильному распаду клеток, претерпевающих жировое перерождение, что чаще наблюдается при хроническом воспалении серозных оболочек, туберкулезе, РА. д) Холестериновые экссудаты представляют собой густую жидкость с темно-желтоватым или коричневатым оттенком и встречаются обычно при хронических осумкованных выпотах давностью несколько лет.
 Внешний вид плевральной жидкости Жидкость Предполагаемое заболевание Гнилостный запах Анаэробная эмпиема Частицы пищи Разрыв пищевода Примесь желчи Холеторакс (билиарная фистула) Хилоторакс/псевдохилотор акс Разрыв амебного абсцесса Молочный цвет Вид «рыбного соуса»
Внешний вид плевральной жидкости Жидкость Предполагаемое заболевание Гнилостный запах Анаэробная эмпиема Частицы пищи Разрыв пищевода Примесь желчи Холеторакс (билиарная фистула) Хилоторакс/псевдохилотор акс Разрыв амебного абсцесса Молочный цвет Вид «рыбного соуса»
 Дифференциальный диагноз экссудата и транссудата Показатель Транссудат Экссудат Плотность Менее 1, 015 Более 1, 018 Белок в/с Менее 0, 5 Более 0, 5 ЛДГ в/с Менее 0, 6 Более 0, 66 Если ЛДГ плевральной жидкости превышает 2/3 от верхней границы нормы сывороточной ЛДГ, то экссудат Холестерол в/с Менее 0, 3 Более 0, 3 Холестераза в/с Менее 0, 6 Более 0, 6 Примечание: В/с – соотношение показателей выпот/сыворотка
Дифференциальный диагноз экссудата и транссудата Показатель Транссудат Экссудат Плотность Менее 1, 015 Более 1, 018 Белок в/с Менее 0, 5 Более 0, 5 ЛДГ в/с Менее 0, 6 Более 0, 66 Если ЛДГ плевральной жидкости превышает 2/3 от верхней границы нормы сывороточной ЛДГ, то экссудат Холестерол в/с Менее 0, 3 Более 0, 3 Холестераза в/с Менее 0, 6 Более 0, 6 Примечание: В/с – соотношение показателей выпот/сыворотка
 Причины плевральных транссудатов Очень частые Менее частые Редкие Левожелудочковая недостаточность Гипотиреоз Констриктивный перикардит Цирроз печени Нефротический синдром Уриноторакс Гипоальбуминемия Митральный стеноз Сдавление верхней полой вены Перитониальный диализ ТЭЛА Гиперстимуляция яичников
Причины плевральных транссудатов Очень частые Менее частые Редкие Левожелудочковая недостаточность Гипотиреоз Констриктивный перикардит Цирроз печени Нефротический синдром Уриноторакс Гипоальбуминемия Митральный стеноз Сдавление верхней полой вены Перитониальный диализ ТЭЛА Гиперстимуляция яичников
 Другие исследования физико-химических свойств плеврального выпота § В последние годы диагностическое значение придается определению р. Н плевральной жидкости, а также определению содержания в ней глюкозы, амилазы и некоторых других веществ. § Определение содержания глюкозы проводят одновременно с изучением концентрации глюкозы в крови. Уменьшение отношения уровней глюкозы в плевральной жидкости и крови ниже 0, 5 рассматривают как отклонение от нормы, что часто указывает на блокирование переноса глюкозы в плевральный выпот. Снижение содержания глюкозы ниже 3 ммоль/л встречается при туберкулезе, ревматоидном артрите, злокачественных опухолях, пневмонии (парапневмонический выпот), разрыве пищевода, а также в ранних стадиях острого волчаночного плеврита.
Другие исследования физико-химических свойств плеврального выпота § В последние годы диагностическое значение придается определению р. Н плевральной жидкости, а также определению содержания в ней глюкозы, амилазы и некоторых других веществ. § Определение содержания глюкозы проводят одновременно с изучением концентрации глюкозы в крови. Уменьшение отношения уровней глюкозы в плевральной жидкости и крови ниже 0, 5 рассматривают как отклонение от нормы, что часто указывает на блокирование переноса глюкозы в плевральный выпот. Снижение содержания глюкозы ниже 3 ммоль/л встречается при туберкулезе, ревматоидном артрите, злокачественных опухолях, пневмонии (парапневмонический выпот), разрыве пищевода, а также в ранних стадиях острого волчаночного плеврита.
 Значения р. Н плевральной жидкости ниже 7, 0 выявляются при тех же патологических состояниях и хорошо коррелируют с пониженным уровнем глюкозы. Высокий уровень амилазы в плевральной жидкости характерен для выпотов, обусловленных заболеваниями поджелудочной железы — острым или обострением хронического панкреатита. Кроме того, повышение амилазы в плевральной жидкости встречается при разрывах пищевода и (очень редко) при аденокарциноме легкого. Характерно, что в этих случаях уровень амилазы в плевральном выпоте более высокий, чем в сыворотке крови. Иммунологические исследования плеврального содержимого позволяют в определенном проценте случаев выявить ревматоидный фактор у больных с ревматоидным артритом и антинуклеарный фактор при системной красной волчанке.
Значения р. Н плевральной жидкости ниже 7, 0 выявляются при тех же патологических состояниях и хорошо коррелируют с пониженным уровнем глюкозы. Высокий уровень амилазы в плевральной жидкости характерен для выпотов, обусловленных заболеваниями поджелудочной железы — острым или обострением хронического панкреатита. Кроме того, повышение амилазы в плевральной жидкости встречается при разрывах пищевода и (очень редко) при аденокарциноме легкого. Характерно, что в этих случаях уровень амилазы в плевральном выпоте более высокий, чем в сыворотке крови. Иммунологические исследования плеврального содержимого позволяют в определенном проценте случаев выявить ревматоидный фактор у больных с ревматоидным артритом и антинуклеарный фактор при системной красной волчанке.
 Клеточный состав плевральной жидкости Преобладают полиморфноядеоные лейкоциты + затемнение легочной ткани Нет затемнения легочной ткани -ТЭЛА без инфаркта легкого - Парапневмонический выпот - Вирусная инфекция - ТЭЛА с инфарктом легкого - Асбестоз
Клеточный состав плевральной жидкости Преобладают полиморфноядеоные лейкоциты + затемнение легочной ткани Нет затемнения легочной ткани -ТЭЛА без инфаркта легкого - Парапневмонический выпот - Вирусная инфекция - ТЭЛА с инфарктом легкого - Асбестоз
 Клеточный состав плевральной жидкости Преобладают лимфоциты Наиболее вероятным диагнозом является туберкулез или злокачественные поражения
Клеточный состав плевральной жидкости Преобладают лимфоциты Наиболее вероятным диагнозом является туберкулез или злокачественные поражения
 Клеточный состав плевральной жидкости § Эозинофилы в плевральном выпоте обычно свидетельствуют об аллергическом поражении легких и плевры и часто выявляются при ревматизме и аллергических заболеваниях (например при паразитарных заболеваниях). Значительное увеличение эозинофилов в плевральной жидкости (более 30– 40% от общего числа лейкоцитов) характерно для так называемого эозинофильного плеврита, причиной которого могут быть: 1) рак легкого с метастазами в плевру; 2) ревматизм; 3) туберкулез; 4) травматический плеврит; 5) паразитарные заболевания. § Плазматические клетки обычно обнаруживаются при травматических плевритах и при затяжных воспалительных процессах в плевре.
Клеточный состав плевральной жидкости § Эозинофилы в плевральном выпоте обычно свидетельствуют об аллергическом поражении легких и плевры и часто выявляются при ревматизме и аллергических заболеваниях (например при паразитарных заболеваниях). Значительное увеличение эозинофилов в плевральной жидкости (более 30– 40% от общего числа лейкоцитов) характерно для так называемого эозинофильного плеврита, причиной которого могут быть: 1) рак легкого с метастазами в плевру; 2) ревматизм; 3) туберкулез; 4) травматический плеврит; 5) паразитарные заболевания. § Плазматические клетки обычно обнаруживаются при травматических плевритах и при затяжных воспалительных процессах в плевре.
 Клетки мезотелия представляют собой крупные (до 25– 30 мкм) клетки правильной формы с центрально расположенным крупным ядром. Они обнаруживаются в начальных стадиях воспаления или при реактивном раздражении плевры, а также при опухолях (например при мезотелиоме). Атипичные (опухолевые) клетки, отличающиеся значительным полиморфизмом, характерны для раковых плевритов. Однако диагноз ракового поражения плевры считается достоверным только в тех случаях, если атипичные клетки располагаются в препаратах в виде конгломератов.
Клетки мезотелия представляют собой крупные (до 25– 30 мкм) клетки правильной формы с центрально расположенным крупным ядром. Они обнаруживаются в начальных стадиях воспаления или при реактивном раздражении плевры, а также при опухолях (например при мезотелиоме). Атипичные (опухолевые) клетки, отличающиеся значительным полиморфизмом, характерны для раковых плевритов. Однако диагноз ракового поражения плевры считается достоверным только в тех случаях, если атипичные клетки располагаются в препаратах в виде конгломератов.
 Важно § Во всех случаях, когда плевральный выпот имеет характер экссудата, проводится его микробиологическое исследование, позволяющее выделить возбудителя заболевания и определить его чувствительность к антибиотикам. Обычно используют метод посева стерильного материала, полученного при плевральной пункции с соблюдением всех правил асептики. § Плевральную жидкость, доставленную в лабораторию в стерильном флаконе, центрифугируют и осадок используют для посева на питательные среды и для приготовления мазков. Мазки окрашивают по Цилю-Нильсену, по Граму или другим способом. При исследовании на микобактерии туберкулеза экссудат предварительно обрабатывают методом флотации. Наиболее достоверным методом выявления возбудителей туберкулеза является посев на специальные питательные среды для культивирования туберкулезной палочки, а также заражение патологическим материалом морских свинок. Бактериоскопия микобактерий туберкулеза редко дает положительные результаты.
Важно § Во всех случаях, когда плевральный выпот имеет характер экссудата, проводится его микробиологическое исследование, позволяющее выделить возбудителя заболевания и определить его чувствительность к антибиотикам. Обычно используют метод посева стерильного материала, полученного при плевральной пункции с соблюдением всех правил асептики. § Плевральную жидкость, доставленную в лабораторию в стерильном флаконе, центрифугируют и осадок используют для посева на питательные среды и для приготовления мазков. Мазки окрашивают по Цилю-Нильсену, по Граму или другим способом. При исследовании на микобактерии туберкулеза экссудат предварительно обрабатывают методом флотации. Наиболее достоверным методом выявления возбудителей туберкулеза является посев на специальные питательные среды для культивирования туберкулезной палочки, а также заражение патологическим материалом морских свинок. Бактериоскопия микобактерий туберкулеза редко дает положительные результаты.
 Торакоскопия § Вопрос о проведении торакоскопии рассматривается, если другие менее инвазивные исследования не позволяют поставить диагноз.
Торакоскопия § Вопрос о проведении торакоскопии рассматривается, если другие менее инвазивные исследования не позволяют поставить диагноз.
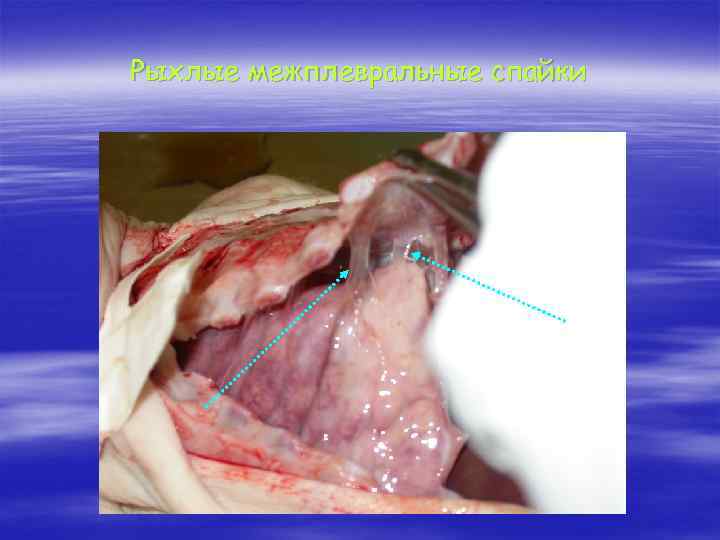 Рыхлые межплевральные спайки
Рыхлые межплевральные спайки
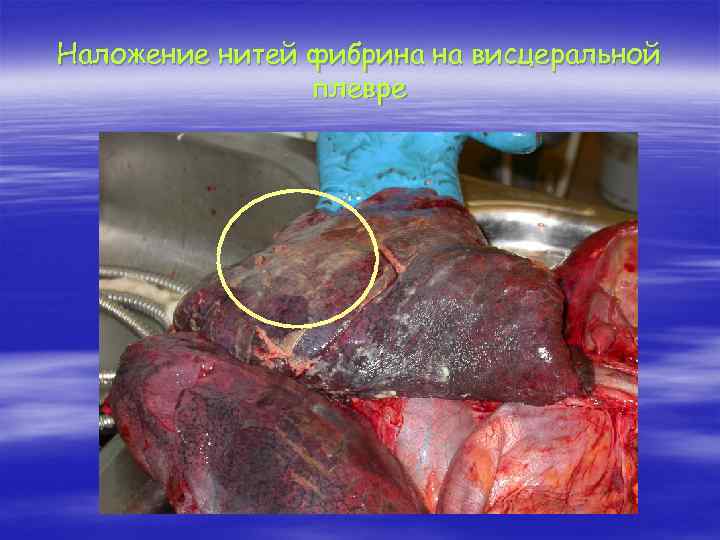 Наложение нитей фибрина на висцеральной плевре
Наложение нитей фибрина на висцеральной плевре
 Принципы лечения плевритов § 1. Лечение основного заболевания. § 2. Этиотропные препараты (а/б, противотуберкулезные, противоопухолевые препараты. § 3. НПВП. § 4. При значительном количестве экссудата, приводящем к ДН, расстройству кровообращения, а также при гнойном характере экссудата без тенденции к рассасыванию проводят плевральные пункции. Одномоментно удаляют не более 1 -1, 5 л жидкости.
Принципы лечения плевритов § 1. Лечение основного заболевания. § 2. Этиотропные препараты (а/б, противотуберкулезные, противоопухолевые препараты. § 3. НПВП. § 4. При значительном количестве экссудата, приводящем к ДН, расстройству кровообращения, а также при гнойном характере экссудата без тенденции к рассасыванию проводят плевральные пункции. Одномоментно удаляют не более 1 -1, 5 л жидкости.
 Спасибо за внимание!
Спасибо за внимание!


