Сл. Бесплодный брак.ppt
- Количество слайдов: 24
 ПЛАНИРОВАНИЕ СЕМЬИ И РЕПРОДУКЦИИ n Международные принципы ПСР n Предупреждение беременности у женщин моложе 19 лет и старше 45 -45 лет; n Соблюдение интервалов между родами не менее 2 -2, 5 лет; n Профилактика аборта у женщин группы высокого риска в связи с наличием экстрагенитальной патологии.
ПЛАНИРОВАНИЕ СЕМЬИ И РЕПРОДУКЦИИ n Международные принципы ПСР n Предупреждение беременности у женщин моложе 19 лет и старше 45 -45 лет; n Соблюдение интервалов между родами не менее 2 -2, 5 лет; n Профилактика аборта у женщин группы высокого риска в связи с наличием экстрагенитальной патологии.
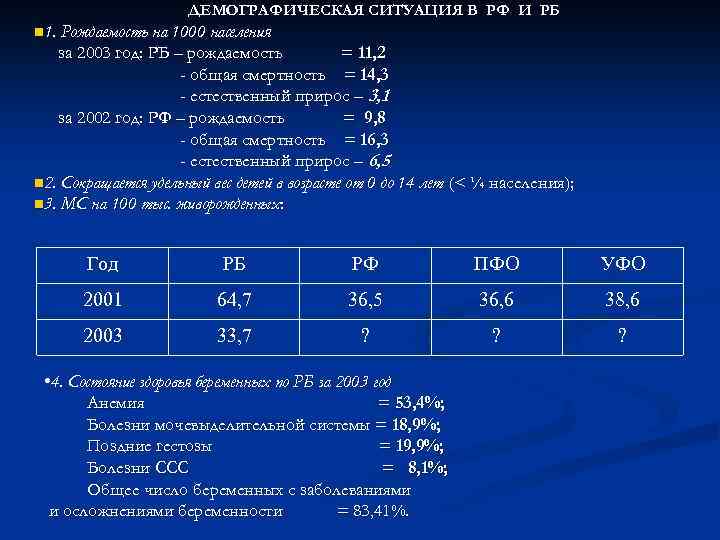 ДЕМОГРАФИЧЕСКАЯ СИТУАЦИЯ В РФ И РБ n 1. Рождаемость на 1000 населения за 2003 год: РБ – рождаемость = 11, 2 - общая смертность = 14, 3 - естественный прирос – 3, 1 за 2002 год: РФ – рождаемость = 9, 8 - общая смертность = 16, 3 - естественный прирос – 6, 5 n 2. Сокращается удельный вес детей в возрасте от 0 до 14 лет (< ¼ населения); n 3. МС на 100 тыс. живорожденных: Год РБ РФ ПФО УФО 2001 64, 7 36, 5 36, 6 38, 6 2003 33, 7 ? ? ? • 4. Состояние здоровья беременных по РБ за 2003 год Анемия = 53, 4%; Болезни мочевыделительной системы = 18, 9%; Поздние гестозы = 19, 9%; Болезни ССС = 8, 1%; Общее число беременных с заболеваниями и осложнениями беременности = 83, 41%.
ДЕМОГРАФИЧЕСКАЯ СИТУАЦИЯ В РФ И РБ n 1. Рождаемость на 1000 населения за 2003 год: РБ – рождаемость = 11, 2 - общая смертность = 14, 3 - естественный прирос – 3, 1 за 2002 год: РФ – рождаемость = 9, 8 - общая смертность = 16, 3 - естественный прирос – 6, 5 n 2. Сокращается удельный вес детей в возрасте от 0 до 14 лет (< ¼ населения); n 3. МС на 100 тыс. живорожденных: Год РБ РФ ПФО УФО 2001 64, 7 36, 5 36, 6 38, 6 2003 33, 7 ? ? ? • 4. Состояние здоровья беременных по РБ за 2003 год Анемия = 53, 4%; Болезни мочевыделительной системы = 18, 9%; Поздние гестозы = 19, 9%; Болезни ССС = 8, 1%; Общее число беременных с заболеваниями и осложнениями беременности = 83, 41%.
 n 5. Контрацепция: Все виды контрацепции = 41, 16%; ВМК – 27, 2%; Гормональная – 13, 9%. n 6. Аборты: За 2003 г. общее число абортов = 46 200 без мини-абортов = 35 403 число абортов до 14 лет = 20 число абортов от15 до 19 лет = 4 216 n 7. Число абортов на 1000 женщин фертильного возраста (2003 г) РБ = 41, 4 г. Стерлитамак = 57, 9 n 8. Исходы беременностей по РБ за 2003 г. : общее число родов – 44 843 нормальные роды – 19, 3%; роды в срок – 91, 2%; преждевременные – 4, 4%; аборты - 4, 3%.
n 5. Контрацепция: Все виды контрацепции = 41, 16%; ВМК – 27, 2%; Гормональная – 13, 9%. n 6. Аборты: За 2003 г. общее число абортов = 46 200 без мини-абортов = 35 403 число абортов до 14 лет = 20 число абортов от15 до 19 лет = 4 216 n 7. Число абортов на 1000 женщин фертильного возраста (2003 г) РБ = 41, 4 г. Стерлитамак = 57, 9 n 8. Исходы беременностей по РБ за 2003 г. : общее число родов – 44 843 нормальные роды – 19, 3%; роды в срок – 91, 2%; преждевременные – 4, 4%; аборты - 4, 3%.
 ОСНОВНЫЕ ЗАДАЧИ ЦПС и Р n– Выявление и лечение гинекологических заболеваний у девочек и подростков; - Общегигиеническое и половое воспитание; - Подготовка к замужеству, будущей беременности и материнству. n 2. - Диагностика и лечение женского и мужского бесплодия; - Отбор больных на эндоскопическую хирургическую коррекцию; - На реконструктивно-пластические операции; - На ЭКО и ПЭ. n 3. Регуляция рождаемости с учетом возраста и здоровья женщин; рождение только желанных детей; n 4. Предупреждение аборта, особенно у нерожавших женщин и или страдающих экстрагенитальной патологией; n 5. Снизить число абортов минимум на 25 -30% и добиться на этой основе снижения материнской и младенческой заболеваемости и смертности.
ОСНОВНЫЕ ЗАДАЧИ ЦПС и Р n– Выявление и лечение гинекологических заболеваний у девочек и подростков; - Общегигиеническое и половое воспитание; - Подготовка к замужеству, будущей беременности и материнству. n 2. - Диагностика и лечение женского и мужского бесплодия; - Отбор больных на эндоскопическую хирургическую коррекцию; - На реконструктивно-пластические операции; - На ЭКО и ПЭ. n 3. Регуляция рождаемости с учетом возраста и здоровья женщин; рождение только желанных детей; n 4. Предупреждение аборта, особенно у нерожавших женщин и или страдающих экстрагенитальной патологией; n 5. Снизить число абортов минимум на 25 -30% и добиться на этой основе снижения материнской и младенческой заболеваемости и смертности.
 n n СОВРЕМЕННЫЕ ПРИНЦИПЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ЖЕНСКОГО БЕСПЛОДИЯ 1. Частота бесплодного брака по России 8 -17%, в отдельных регионах выше. Критический уровень – 15%, при котором бесплодие существенно влияет на демографические показатели; Относительное бесплодие – до вступления в брак и после его расторжения женщина и мужчина способны иметь детей, а при совместной жизни их брак бесплоден; Абсолютное – неспособность одного или обоих супругов иметь детей в этом или другом браке; «Бездетный брак» - демографическое понятие, которое означает: n n n нежелание иметь детей; невынашивание беременности; мертворождение; смерть или гибель детей; бесплодный брак. Бесплодие – отсутствие беременности в течение года при регулярной половой жизни без контрацепции;
n n СОВРЕМЕННЫЕ ПРИНЦИПЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ЖЕНСКОГО БЕСПЛОДИЯ 1. Частота бесплодного брака по России 8 -17%, в отдельных регионах выше. Критический уровень – 15%, при котором бесплодие существенно влияет на демографические показатели; Относительное бесплодие – до вступления в брак и после его расторжения женщина и мужчина способны иметь детей, а при совместной жизни их брак бесплоден; Абсолютное – неспособность одного или обоих супругов иметь детей в этом или другом браке; «Бездетный брак» - демографическое понятие, которое означает: n n n нежелание иметь детей; невынашивание беременности; мертворождение; смерть или гибель детей; бесплодный брак. Бесплодие – отсутствие беременности в течение года при регулярной половой жизни без контрацепции;
 n. На сегодня: естественный прирост населения отрицателен → рождае-мость 11, 2, общая смертность 14, 3 (-3, 1) на 1000 населения; Проблема диагностики и лечения нарушений репро-дуктивной функции человека в значительной степени решена. Существует стандартизированный алгоритм диагностики причин женского бесплодия, позволяющий в течение 2 -3 мес. с использованием эндоскопических методов дать ответ о форме нарушения репродуктивной функции. n. Причины женского бесплодия: n трубно-перитонеальное – 37 -38% (чаще вторичное); n наружный генитальный эндометриоз – 27 -30%; n эндокринное бесплодие – 18 -30% (чаще первичное); n доброкачественные образования органов малого таза – 812%. n сочетание нескольких причин (у каждой второй пациентки).
n. На сегодня: естественный прирост населения отрицателен → рождае-мость 11, 2, общая смертность 14, 3 (-3, 1) на 1000 населения; Проблема диагностики и лечения нарушений репро-дуктивной функции человека в значительной степени решена. Существует стандартизированный алгоритм диагностики причин женского бесплодия, позволяющий в течение 2 -3 мес. с использованием эндоскопических методов дать ответ о форме нарушения репродуктивной функции. n. Причины женского бесплодия: n трубно-перитонеальное – 37 -38% (чаще вторичное); n наружный генитальный эндометриоз – 27 -30%; n эндокринное бесплодие – 18 -30% (чаще первичное); n доброкачественные образования органов малого таза – 812%. n сочетание нескольких причин (у каждой второй пациентки).
 n. Научные достижения в области эндокринного женского бесплодия: Изучены закономерности: n фолликулогенеза, n процессов овуляции, n формирования желтого тела, n механизмов гонадотропной функции гипофиза и регуляции ею функции яичников. n. Новейшие достижения молекулярной биологии изменили подходы к диагностике ИППП и позволили применить в клинике ПЦР (специфичность 98%); n. ЭКО и ПЭ – прогресс в лечении. Показания: - абсолютное трубное бесплодие; nгипергонадотропная аменорея; nбесплодие неясного генеза; nбесперстпективное мужское бесплодие; n. Эффективность лечения бесплодия в браке на современном этапе – 40% в среднем; nв возрасте до 25 лет – 50%, nв возрасте 35 лет – 15 -20% Эффективность зависит от формы бесплодия и других факторов: nпри трубном бесплодии с применением эндоскопии – 30%; nпри эндокринном бесплодии – 80%; nпри применении вспомогательной репродуктивной технологии – 25 -35%.
n. Научные достижения в области эндокринного женского бесплодия: Изучены закономерности: n фолликулогенеза, n процессов овуляции, n формирования желтого тела, n механизмов гонадотропной функции гипофиза и регуляции ею функции яичников. n. Новейшие достижения молекулярной биологии изменили подходы к диагностике ИППП и позволили применить в клинике ПЦР (специфичность 98%); n. ЭКО и ПЭ – прогресс в лечении. Показания: - абсолютное трубное бесплодие; nгипергонадотропная аменорея; nбесплодие неясного генеза; nбесперстпективное мужское бесплодие; n. Эффективность лечения бесплодия в браке на современном этапе – 40% в среднем; nв возрасте до 25 лет – 50%, nв возрасте 35 лет – 15 -20% Эффективность зависит от формы бесплодия и других факторов: nпри трубном бесплодии с применением эндоскопии – 30%; nпри эндокринном бесплодии – 80%; nпри применении вспомогательной репродуктивной технологии – 25 -35%.
 n n n Условия для полноценного лечения женского бесплодия. Беседа с обоими супругами, чтобы исключить психосексуальные и ятрогенные причины, и др. Анализ клинико-анамнестических данных, включая наследственность, ритм половой жизни, менструальную и репродуктивную функции и др. ; Тип телосложения (морфограмма); Массо-ростовой коэффцициент (масса ∙ рост2) в норме 23 ± 0, 1; Степень оволосения (по шкале Ferriman et Gallwey) – норма 4, 5 ± 0, 1; nстепень развития молочных желез (по шкале Tanner); nналичие галактореи. n n Вывод: Полученные данные характеризуют особенности созревания организма женщины с детства и до периода половой зрелости. Инфекционный скрининг (мазок из влагалища на степень чистоты, мазок из цервикального канала для ПЦР – хламидии, уреаплазмы, микоплазмы, вирус простого герпеса, ЦМВ); При выявлении этиотропное лечение.
n n n Условия для полноценного лечения женского бесплодия. Беседа с обоими супругами, чтобы исключить психосексуальные и ятрогенные причины, и др. Анализ клинико-анамнестических данных, включая наследственность, ритм половой жизни, менструальную и репродуктивную функции и др. ; Тип телосложения (морфограмма); Массо-ростовой коэффцициент (масса ∙ рост2) в норме 23 ± 0, 1; Степень оволосения (по шкале Ferriman et Gallwey) – норма 4, 5 ± 0, 1; nстепень развития молочных желез (по шкале Tanner); nналичие галактореи. n n Вывод: Полученные данные характеризуют особенности созревания организма женщины с детства и до периода половой зрелости. Инфекционный скрининг (мазок из влагалища на степень чистоты, мазок из цервикального канала для ПЦР – хламидии, уреаплазмы, микоплазмы, вирус простого герпеса, ЦМВ); При выявлении этиотропное лечение.
 n n n n Гормональный скрининг: а) ТФД – недостаточно информативны, но при отсутствии гормональной лаборатории можно применять; б) При регулярном ритме менструаций в крови нужно исследовать: n пролактин, n тестостерон в I фазе n ДЭАС (дигидроэпиандростерена сульфат) n прогестерон – на 20 -22 -й день месячного цикла Пролактин – гормон адаптации и универсальный маркер неблагополучия в репродуктивной системе. Гиперпролактинемия (Гипер ПРЛ) при нормальном ритме менструаций носит транзиторный характер, а 55% сочетается с наружным генитальным эндометриозом. Это необходимо учитывать при лечении (а – ГН- РГ, даназол); Повышение тестотерона в крови свидетельствует о наличии гиперандрогении неуточненного генеза; ДЭАС – надпочечниковый андроген; Для ДД состояния гиперандрогении применяются пробы с дексаметазоном, синактеном;
n n n n Гормональный скрининг: а) ТФД – недостаточно информативны, но при отсутствии гормональной лаборатории можно применять; б) При регулярном ритме менструаций в крови нужно исследовать: n пролактин, n тестостерон в I фазе n ДЭАС (дигидроэпиандростерена сульфат) n прогестерон – на 20 -22 -й день месячного цикла Пролактин – гормон адаптации и универсальный маркер неблагополучия в репродуктивной системе. Гиперпролактинемия (Гипер ПРЛ) при нормальном ритме менструаций носит транзиторный характер, а 55% сочетается с наружным генитальным эндометриозом. Это необходимо учитывать при лечении (а – ГН- РГ, даназол); Повышение тестотерона в крови свидетельствует о наличии гиперандрогении неуточненного генеза; ДЭАС – надпочечниковый андроген; Для ДД состояния гиперандрогении применяются пробы с дексаметазоном, синактеном;
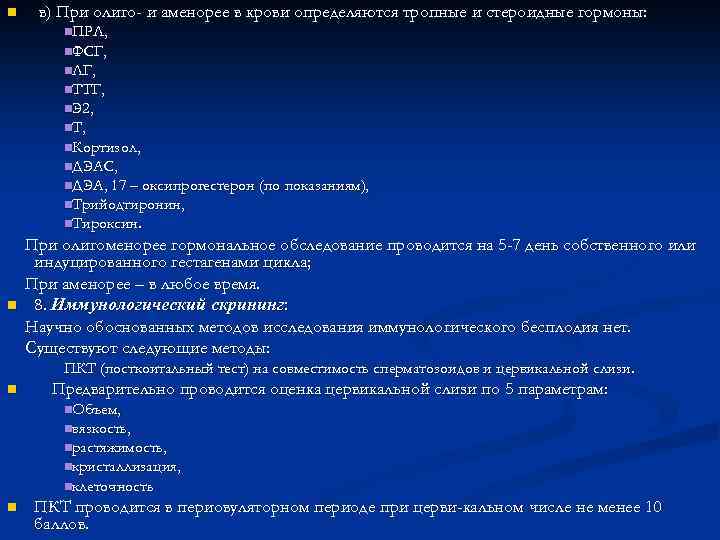 n в) При олиго- и аменорее в крови определяются тропные и стероидные гормоны: n. ПРЛ, n. ФСГ, n. ЛГ, n. ТТГ, n. Э 2, n. Т, n. Кортизол, n. ДЭАС, n. ДЭА, 17 – оксипрогестерон (по показаниям), n. Трийодтиронин, n. Тироксин. n При олигоменорее гормональное обследование проводится на 5 -7 день собственного или индуцированного гестагенами цикла; При аменорее – в любое время. 8. Иммунологический скрининг: Научно обоснованных методов исследования иммунологического бесплодия нет. Существуют следующие методы: ПКТ (посткоитальный тест) на совместимость сперматозоидов и цервикальной слизи. n Предварительно проводится оценка цервикальной слизи по 5 параметрам: n. Объем, nвязкость, nрастяжимость, nкристаллизация, nклеточность n ПКТ проводится в периовуляторном периоде при церви-кальном числе не менее 10 баллов.
n в) При олиго- и аменорее в крови определяются тропные и стероидные гормоны: n. ПРЛ, n. ФСГ, n. ЛГ, n. ТТГ, n. Э 2, n. Т, n. Кортизол, n. ДЭАС, n. ДЭА, 17 – оксипрогестерон (по показаниям), n. Трийодтиронин, n. Тироксин. n При олигоменорее гормональное обследование проводится на 5 -7 день собственного или индуцированного гестагенами цикла; При аменорее – в любое время. 8. Иммунологический скрининг: Научно обоснованных методов исследования иммунологического бесплодия нет. Существуют следующие методы: ПКТ (посткоитальный тест) на совместимость сперматозоидов и цервикальной слизи. n Предварительно проводится оценка цервикальной слизи по 5 параметрам: n. Объем, nвязкость, nрастяжимость, nкристаллизация, nклеточность n ПКТ проводится в периовуляторном периоде при церви-кальном числе не менее 10 баллов.
 Оценка ПКТ: n n n n а) положительный – 10 и более сперматозоидов с поступательным движением; б) сомнительный - <10 подвижных сперматозоидов с движением вперед; в) отрицательный – сперматозоидов нет, ибо они неподвижны или с маятникообразным движением. - МАР – тест – это основной иммунологический метод, при котором определяются антиспермальные антитела в эякуляте. В норме МАР – тест ≤ 30%, при > 30% - иммунная форма бесплодия у мужа. Лечение – искусственное осеменение предварительно обрабо-танной спермой мужа или ЭКО с интрацитоплазмати-ческой инъекцией сперматозоидов (ИКСИ). 9. Дополнительное обследование: I – УЗИ молочных желез для исключения опухолевидных образований перед гормональной терапией; II – Маммография – проводится по показаниям, особенно у женщин > 35 лет. Метод более информативен, чем УЗИ; III – ГСГ на 16 -20 день менструального цикла, при аменорее в любой день. Цель – уточнение проходимости труб, пороков развития внутренних поло вых органов, внутриматочных синехий, генитального туберкулеза, определение цели и задач для лапароскопии; IY – R - грамма черепа и турецкого седла, по показаниям. Цель – выявление признаков внутричерепной гипертензии, состояния турецкого седла; Y – КТ и ЯМР – при повышенном уровне ПРЛ для выявления микроаденом гипофиза, не выявленных на краниограмме;
Оценка ПКТ: n n n n а) положительный – 10 и более сперматозоидов с поступательным движением; б) сомнительный - <10 подвижных сперматозоидов с движением вперед; в) отрицательный – сперматозоидов нет, ибо они неподвижны или с маятникообразным движением. - МАР – тест – это основной иммунологический метод, при котором определяются антиспермальные антитела в эякуляте. В норме МАР – тест ≤ 30%, при > 30% - иммунная форма бесплодия у мужа. Лечение – искусственное осеменение предварительно обрабо-танной спермой мужа или ЭКО с интрацитоплазмати-ческой инъекцией сперматозоидов (ИКСИ). 9. Дополнительное обследование: I – УЗИ молочных желез для исключения опухолевидных образований перед гормональной терапией; II – Маммография – проводится по показаниям, особенно у женщин > 35 лет. Метод более информативен, чем УЗИ; III – ГСГ на 16 -20 день менструального цикла, при аменорее в любой день. Цель – уточнение проходимости труб, пороков развития внутренних поло вых органов, внутриматочных синехий, генитального туберкулеза, определение цели и задач для лапароскопии; IY – R - грамма черепа и турецкого седла, по показаниям. Цель – выявление признаков внутричерепной гипертензии, состояния турецкого седла; Y – КТ и ЯМР – при повышенном уровне ПРЛ для выявления микроаденом гипофиза, не выявленных на краниограмме;
 n n YI – Эндоскопия. По данным ВОЗ, точная диагностика формы ЖБ может быть проведена только при включении в комплекс обследования эндоскопического метода. Лапароскопия должна проводиться всем женщинам с бес-плодием, т. к. у 80% при ЛС выявляется патология органов малого таза; При эндокринном бесплодии с нарушенным ритмом менструаций лапаротомия проводится через 6 -12 мес. после безуспешной гормонотерапии, т. к. отсутствие беременности в эти сроки указывает на наличие сочетанных факто-ров бесплодия. Результаты лапароскопии при женском бесплодии. n n n n YII – Гистероскопия – проводится в раннюю фолликулиновую фазу цикла, когда эндометрий тонкий. С ее помощью можно выявить: n n n n n трубно-перитонеальный фактор = 36%; наружный генитальный эндометриоз = 33%; доброкачественные опухоли матки и яичников = 19%; СПКЯ = 9%; врожденные аномалии = 1%; патологии нет = 2%; гиперплазию эндометрия; полипы; внутриматочные синехии; пороки развития матки; субмукозные миоматозные узлы; инородные тела; хронический эндометрит; можно взять биопсию. YIII – Тотальное диагностическое выскабливание полости матки для выяснения состояния эндометрия (по показаниям).
n n YI – Эндоскопия. По данным ВОЗ, точная диагностика формы ЖБ может быть проведена только при включении в комплекс обследования эндоскопического метода. Лапароскопия должна проводиться всем женщинам с бес-плодием, т. к. у 80% при ЛС выявляется патология органов малого таза; При эндокринном бесплодии с нарушенным ритмом менструаций лапаротомия проводится через 6 -12 мес. после безуспешной гормонотерапии, т. к. отсутствие беременности в эти сроки указывает на наличие сочетанных факто-ров бесплодия. Результаты лапароскопии при женском бесплодии. n n n n YII – Гистероскопия – проводится в раннюю фолликулиновую фазу цикла, когда эндометрий тонкий. С ее помощью можно выявить: n n n n n трубно-перитонеальный фактор = 36%; наружный генитальный эндометриоз = 33%; доброкачественные опухоли матки и яичников = 19%; СПКЯ = 9%; врожденные аномалии = 1%; патологии нет = 2%; гиперплазию эндометрия; полипы; внутриматочные синехии; пороки развития матки; субмукозные миоматозные узлы; инородные тела; хронический эндометрит; можно взять биопсию. YIII – Тотальное диагностическое выскабливание полости матки для выяснения состояния эндометрия (по показаниям).
 n Выводы: Комплексное обследование показывает следующие причины женского бесплодия: n. Трубно-перитонеальные причины; n. Эндокринные; n. Эндометриоз; n. Приобретенная патология (опухоли матки и яичников); n. Врожденная патология гениталий; ntbc гениталий; n. Отрицательный ПКТ; n. Ятрогенные причины; n. Сексуальная дисфункция; n. Неуточненные причины, когда эндоскопического исследования не было; n. Необъяснимые причины (отсутствие видимых причин при использовании всех методов обследования, включительно эндоскопические).
n Выводы: Комплексное обследование показывает следующие причины женского бесплодия: n. Трубно-перитонеальные причины; n. Эндокринные; n. Эндометриоз; n. Приобретенная патология (опухоли матки и яичников); n. Врожденная патология гениталий; ntbc гениталий; n. Отрицательный ПКТ; n. Ятрогенные причины; n. Сексуальная дисфункция; n. Неуточненные причины, когда эндоскопического исследования не было; n. Необъяснимые причины (отсутствие видимых причин при использовании всех методов обследования, включительно эндоскопические).
 n n n n Современные принципы лечения женского бесплодия. Соблюдение этапности лечения: I этап: Коррекция патологических изменений органов малого таза во время лапаро- и гистероскопии; II этап: Раннее восстановительное лечение – начинается с 1 -2 суток после эндоскопической операции: медикаментозные и немедикаментозные методы, продолжительность 3 -10 дней а) Антибактериальная терапия (начинается интраоперацио-нно); б) Инфузионная терапия (коллоидные растворы при спаечном процессе, множественной миоме и др. ); в) Циклическая гормональная тепария: Эстрогены в I- фазу для улучшения регенерации эндометрия, затем – гестагены во II фaзу; г) Немедикаментозное лечение: n n Цель: n n n физиотерапия; эфферентные методы (плазмаферез, эндоваскуоярное лазерное облучение крови, озонотерапия); они показаны в раннем послеоперационном периоде после операции по поводу гнойных образований придатков матки и т. д. устранение эндотоксикоза, улучшение микроциркуля-ции в бассейне малого таза; восстановление реологии крови; бактеридцидное, иммунокоррегирующее действие; д) фитотерапия; е) гирудотерапия.
n n n n Современные принципы лечения женского бесплодия. Соблюдение этапности лечения: I этап: Коррекция патологических изменений органов малого таза во время лапаро- и гистероскопии; II этап: Раннее восстановительное лечение – начинается с 1 -2 суток после эндоскопической операции: медикаментозные и немедикаментозные методы, продолжительность 3 -10 дней а) Антибактериальная терапия (начинается интраоперацио-нно); б) Инфузионная терапия (коллоидные растворы при спаечном процессе, множественной миоме и др. ); в) Циклическая гормональная тепария: Эстрогены в I- фазу для улучшения регенерации эндометрия, затем – гестагены во II фaзу; г) Немедикаментозное лечение: n n Цель: n n n физиотерапия; эфферентные методы (плазмаферез, эндоваскуоярное лазерное облучение крови, озонотерапия); они показаны в раннем послеоперационном периоде после операции по поводу гнойных образований придатков матки и т. д. устранение эндотоксикоза, улучшение микроциркуля-ции в бассейне малого таза; восстановление реологии крови; бактеридцидное, иммунокоррегирующее действие; д) фитотерапия; е) гирудотерапия.
 n n III этап: Отсроченное восстановительное лечение: проводится в зависимости от результатов эндоскопического обследования, объема оперативного лечения и данных патоморфологического исследования эндометрия и др. биоптатов, полученных во время операции. Лечение начинается в следующем менструальном цикле, продол-жительность 1 -6 мес. Применяется медикаментозное и немедикаментозное лечение: а) Антигормоны: n n Дозы: 1 инъекция через 28 дней с 20 -21 дня или со 2 -го дня менструального цикла; n n n Антагонист - ГН-РФ-диферелин, который эффективен при эндометриозе, миоме, можно до и после опера-тивного лечения. Даназол подавляет гонадотропную функцию гипо-физа. Эффективен при генитальном эндометриозе, ги-перплазии эндометрия, миоме. Дозы: с 1 -2 -го дня менструального цикла – при эндо-метриозе 400 мг в сутки, в дальнейшем до 800 мг, курс 6 мес. ; Для предоперационной подготовки – 300 – 400 мг/сут за 1 -2 мес до операции; При меноррагиях и предменструальном синдроме - 100 -400 мг/сут, курс – 3 мес. При мастопатии – 300 мг/сут, курс – 3 -6 мес;
n n III этап: Отсроченное восстановительное лечение: проводится в зависимости от результатов эндоскопического обследования, объема оперативного лечения и данных патоморфологического исследования эндометрия и др. биоптатов, полученных во время операции. Лечение начинается в следующем менструальном цикле, продол-жительность 1 -6 мес. Применяется медикаментозное и немедикаментозное лечение: а) Антигормоны: n n Дозы: 1 инъекция через 28 дней с 20 -21 дня или со 2 -го дня менструального цикла; n n n Антагонист - ГН-РФ-диферелин, который эффективен при эндометриозе, миоме, можно до и после опера-тивного лечения. Даназол подавляет гонадотропную функцию гипо-физа. Эффективен при генитальном эндометриозе, ги-перплазии эндометрия, миоме. Дозы: с 1 -2 -го дня менструального цикла – при эндо-метриозе 400 мг в сутки, в дальнейшем до 800 мг, курс 6 мес. ; Для предоперационной подготовки – 300 – 400 мг/сут за 1 -2 мес до операции; При меноррагиях и предменструальном синдроме - 100 -400 мг/сут, курс – 3 мес. При мастопатии – 300 мг/сут, курс – 3 -6 мес;
 n n б) Гормональное лечение – ГОК, гестагены, эстрогены: n Эстрогены с 1 -х суток после операции и продолжитель-ность – 2 -3 мес; n Гестагены – при гиперплазии и полипах эндометрия, хрон. эндометрите; в) Немедикаментозное лечение: n Физиотерапия – с 5 -го дня следующего месячного цикла. Показания – Хронический эндометрит, после пластичес-ких операций на трубах, консервативная миомэктомия; n Плазмаферез, эндоваскулярное лазерное облучение, озо-нотерапия. n IY этап: Контрольная оценка результатов эндоскопических операций и востановительного лечения n ГСГ через 2 мес после восстановительного лечения, при облитерации труб = ЭКО; n Контрольная гистерскопия – у больных после гормо-нального лечения по поводу гиперплазии эндометрия, полипов; n Исследование гормонов в крови, количество и характер выделения которых исходно были нарушены. Определяется необходимость индукции овуляции. n Повторная сперматограмма. При выраженных измене-ниях эякулята – ЭКО с ИКСИ.
n n б) Гормональное лечение – ГОК, гестагены, эстрогены: n Эстрогены с 1 -х суток после операции и продолжитель-ность – 2 -3 мес; n Гестагены – при гиперплазии и полипах эндометрия, хрон. эндометрите; в) Немедикаментозное лечение: n Физиотерапия – с 5 -го дня следующего месячного цикла. Показания – Хронический эндометрит, после пластичес-ких операций на трубах, консервативная миомэктомия; n Плазмаферез, эндоваскулярное лазерное облучение, озо-нотерапия. n IY этап: Контрольная оценка результатов эндоскопических операций и востановительного лечения n ГСГ через 2 мес после восстановительного лечения, при облитерации труб = ЭКО; n Контрольная гистерскопия – у больных после гормо-нального лечения по поводу гиперплазии эндометрия, полипов; n Исследование гормонов в крови, количество и характер выделения которых исходно были нарушены. Определяется необходимость индукции овуляции. n Повторная сперматограмма. При выраженных измене-ниях эякулята – ЭКО с ИКСИ.
 n n n Y этап: Контролируемая индукция овуляции. Цель – наступление беременности; Длительность – 6 -8 мес. n n n n Варианты тактики: Выжидательная тактика – в течение 3 -4 мес при следу-ющей ситуации: n м. трубы проходимы, n нормативные параметры гормонов, n нормальная сперматограмма, n после термокаутеризации или клиновидной резекции яичников при СПКЯ. При отсутствии эффекта – гормональная индукция овуляции: Эстрогены, гестагены, а ГН-РФ (диферелин, золодекс, декапептил –депо), а также профази, ХГ, прегнил; для фолликулогенеза – хумегон, меногон. Контроль овуляции – УЗИ. Активация II – фазы: а) Дюфастон (идеальный прогестаген без побочных действий); Схема лечения: по 10 мг с 11 по 25 -й день менструального цикла; б) Утрожестан – натуральный микронизированный прогестерон с 17 по 26 -й день менструального цикла.
n n n Y этап: Контролируемая индукция овуляции. Цель – наступление беременности; Длительность – 6 -8 мес. n n n n Варианты тактики: Выжидательная тактика – в течение 3 -4 мес при следу-ющей ситуации: n м. трубы проходимы, n нормативные параметры гормонов, n нормальная сперматограмма, n после термокаутеризации или клиновидной резекции яичников при СПКЯ. При отсутствии эффекта – гормональная индукция овуляции: Эстрогены, гестагены, а ГН-РФ (диферелин, золодекс, декапептил –депо), а также профази, ХГ, прегнил; для фолликулогенеза – хумегон, меногон. Контроль овуляции – УЗИ. Активация II – фазы: а) Дюфастон (идеальный прогестаген без побочных действий); Схема лечения: по 10 мг с 11 по 25 -й день менструального цикла; б) Утрожестан – натуральный микронизированный прогестерон с 17 по 26 -й день менструального цикла.
 n n n Лечение: Рекомендации ВОЗ: после верификации бесплодия лечение назначается при условии: - отсутствие беременности в течение 12 мес активной половой жизни у пациенток до 35 лет и в течение 6 мес – после 35 лет или при возрасте супруга старше 40 лет; 2. Для эффективности лечения решающее значение имеет оценка овариального резерва. Высокий овариальный резерв предполагается, если: - возраст пациентки моложе 30 лет; - уровень ФСГ на 2 -3 д. м. ц. меньше 8 МЕ/л; - число базальных (антральных) фолликулов меньше 10 мм в диаметре на 2 -3 д. м. н. ц. больше 10 в каждом яичнике; - объем яичников больше 12 см 3. При этих параметрах лечение эффективно!!! 3. При первичной и вторичной аменорее лечение мало эффективно, т. к. имеет место или гипоталамо-гипофизарная недостаточность или первичная недостаточность яичников.
n n n Лечение: Рекомендации ВОЗ: после верификации бесплодия лечение назначается при условии: - отсутствие беременности в течение 12 мес активной половой жизни у пациенток до 35 лет и в течение 6 мес – после 35 лет или при возрасте супруга старше 40 лет; 2. Для эффективности лечения решающее значение имеет оценка овариального резерва. Высокий овариальный резерв предполагается, если: - возраст пациентки моложе 30 лет; - уровень ФСГ на 2 -3 д. м. ц. меньше 8 МЕ/л; - число базальных (антральных) фолликулов меньше 10 мм в диаметре на 2 -3 д. м. н. ц. больше 10 в каждом яичнике; - объем яичников больше 12 см 3. При этих параметрах лечение эффективно!!! 3. При первичной и вторичной аменорее лечение мало эффективно, т. к. имеет место или гипоталамо-гипофизарная недостаточность или первичная недостаточность яичников.
 ПРЕПАРАТЫ ДЛЯ ИНДУКЦИИ ОВУЛЯЦИИ n I группа - Прямые индукторы n II группа - Непрямые индукторы
ПРЕПАРАТЫ ДЛЯ ИНДУКЦИИ ОВУЛЯЦИИ n I группа - Прямые индукторы n II группа - Непрямые индукторы
 К 1 группе относятся: а) рекомбинантные гонадотропины. Пример р. ФСГ - Пурегон. Дозы: 50 ME со 2 -3 д. м. ц. п/к е/д в течение 5 -6 дней под контролем УЗИ роста фолликулов. Дозу можно увеличить до 100 -150 ME в зависимости от результата лечения - диаметр фолликула должен быть 18 мм, толщина эндометрия на менее 8 мм. р. ФСГ - пурегон получают методом генной инженерии путем внедрения генов альфа - и бета - субъединиц в культуру клеток китайского хомячка
К 1 группе относятся: а) рекомбинантные гонадотропины. Пример р. ФСГ - Пурегон. Дозы: 50 ME со 2 -3 д. м. ц. п/к е/д в течение 5 -6 дней под контролем УЗИ роста фолликулов. Дозу можно увеличить до 100 -150 ME в зависимости от результата лечения - диаметр фолликула должен быть 18 мм, толщина эндометрия на менее 8 мм. р. ФСГ - пурегон получают методом генной инженерии путем внедрения генов альфа - и бета - субъединиц в культуру клеток китайского хомячка
 б) Мочевые гонодатропины - ЧМГ, которые получают из мочи менопаузальной женщины. Технология получения очень сложная, дают побочные реакции. Состав - ФСГ, ЛГ (по 75 ME) и примесь ХГ. Конечный препарат содержит 5% гормонов и 95% - примеси, в т. ч. биологически активные. Прежние препараты ЧМГ - это пергонал, меногон - на российский рынок не поступают, хумегон - снят с производства. В России сейчас применяется единственный ЧМГпрепарат - это менопур (фирма Ферринг фармасью тикалз). Препарат высокоочищенцый, 1 амп содержит по 75 ME ФСГ, ЛГ. Схема лечения: по 1 амп со 2 -3 дня м. ц. 5 -6 дней, затем УЗИ (рост фолликулов, толщина эндометрия). При необходимости дозу увеличивают с тем, что диаметр доминантного фолликула достиг 18 мм, толщина эндометрия не менее 8 мм.
б) Мочевые гонодатропины - ЧМГ, которые получают из мочи менопаузальной женщины. Технология получения очень сложная, дают побочные реакции. Состав - ФСГ, ЛГ (по 75 ME) и примесь ХГ. Конечный препарат содержит 5% гормонов и 95% - примеси, в т. ч. биологически активные. Прежние препараты ЧМГ - это пергонал, меногон - на российский рынок не поступают, хумегон - снят с производства. В России сейчас применяется единственный ЧМГпрепарат - это менопур (фирма Ферринг фармасью тикалз). Препарат высокоочищенцый, 1 амп содержит по 75 ME ФСГ, ЛГ. Схема лечения: по 1 амп со 2 -3 дня м. ц. 5 -6 дней, затем УЗИ (рост фолликулов, толщина эндометрия). При необходимости дозу увеличивают с тем, что диаметр доминантного фолликула достиг 18 мм, толщина эндометрия не менее 8 мм.
 НЕПРЯМЫЕ ИНДУКТОРЫ ОВУЛЯЦИИ: n кломифена цитрат, n кломид. n серофен Они называются иначе «Антиэстрогены» . Кломифена цитрат: механизм действия - блокирует эстрогеновые рецепроты в гиполамусе, гипофизе и по механизму отрицательной обратной связи стимулирует выброс Гн. РФ и усиливает продукцию ФСГ, ЛГ, причем ЛГ - в большей степени. Дозы: по 50 -100 -150 МГ в день с 5 дня менструального цикла в течение 5 дней. Контроль эффективности: УЗИ - мониторинг фолликула и толщины эндометрия.
НЕПРЯМЫЕ ИНДУКТОРЫ ОВУЛЯЦИИ: n кломифена цитрат, n кломид. n серофен Они называются иначе «Антиэстрогены» . Кломифена цитрат: механизм действия - блокирует эстрогеновые рецепроты в гиполамусе, гипофизе и по механизму отрицательной обратной связи стимулирует выброс Гн. РФ и усиливает продукцию ФСГ, ЛГ, причем ЛГ - в большей степени. Дозы: по 50 -100 -150 МГ в день с 5 дня менструального цикла в течение 5 дней. Контроль эффективности: УЗИ - мониторинг фолликула и толщины эндометрия.
 n n ТРИГГЕРЫ ОВУЛЯЦИИ Прегнил. Это ч. ХГ, выпускается в амп. по 1500 ME или 5000 ME. Овуляторная доза - 10 тыс ME в/м однократно. ХГ овуляторная доза 8 -10 тыс ME In. в/м. Овудяция наступает через 38 -42 часа после инъекции триггера овуляции. Применять КЦ можно в течение трех циклов, но не более.
n n ТРИГГЕРЫ ОВУЛЯЦИИ Прегнил. Это ч. ХГ, выпускается в амп. по 1500 ME или 5000 ME. Овуляторная доза - 10 тыс ME в/м однократно. ХГ овуляторная доза 8 -10 тыс ME In. в/м. Овудяция наступает через 38 -42 часа после инъекции триггера овуляции. Применять КЦ можно в течение трех циклов, но не более.
 ПРИ ПАНГИПОПИТУИТАРИЗМЕ лечение проводится в 2 этапа: I этап - гормоны периферических желез (эстрогены, тиреокдин, кортикостероиды + комплекс витаминов А, В 6 В 12, С, Д, Е); II этап- гонадотропины, ТТГ, АКТГ. Можно назначать ГОК по принципу «эффект отдача» 3 -4 курса, перерыв 2 мес. Применяются комбинированные одно-, двух- и трех фазные препараты.
ПРИ ПАНГИПОПИТУИТАРИЗМЕ лечение проводится в 2 этапа: I этап - гормоны периферических желез (эстрогены, тиреокдин, кортикостероиды + комплекс витаминов А, В 6 В 12, С, Д, Е); II этап- гонадотропины, ТТГ, АКТГ. Можно назначать ГОК по принципу «эффект отдача» 3 -4 курса, перерыв 2 мес. Применяются комбинированные одно-, двух- и трех фазные препараты.


