Желтухи новорожд..ppt
- Количество слайдов: 29
 План • • • Введение Классификация Этиология Клиническая картина Диагностика Лечение
План • • • Введение Классификация Этиология Клиническая картина Диагностика Лечение
 • Желтуха новорожденных — неонатальный синдром, характеризующийся видимой желтушной окраской кожи, склер и слизистых оболочек вследствие повышения уровня билирубина в крови ребенка.
• Желтуха новорожденных — неонатальный синдром, характеризующийся видимой желтушной окраской кожи, склер и слизистых оболочек вследствие повышения уровня билирубина в крови ребенка.
 • По наблюдениям, на первой неделе жизни желтуха новорожденных развивается у 60 % доношенных и 80% недоношенных детей. • В педиатрии наиболее часто встречается физиологическая желтуха новорожденных, составляющая 60– 70 % всех случаев синдрома. • Желтуха новорожденных развивается при повышении уровня билирубина свыше 80 90 мкмоль/л у доношенных и более 120 мкмоль/л у недоношенных младенцев. Длительная или выраженная гипербилирубинемия оказывает нейротоксическое действие, т. е вызывает повреждение головного мозга. Степень токсического воздействия билирубина зависит, главным образом, от его концентрации в крови и длительности гипербилирубинемии.
• По наблюдениям, на первой неделе жизни желтуха новорожденных развивается у 60 % доношенных и 80% недоношенных детей. • В педиатрии наиболее часто встречается физиологическая желтуха новорожденных, составляющая 60– 70 % всех случаев синдрома. • Желтуха новорожденных развивается при повышении уровня билирубина свыше 80 90 мкмоль/л у доношенных и более 120 мкмоль/л у недоношенных младенцев. Длительная или выраженная гипербилирубинемия оказывает нейротоксическое действие, т. е вызывает повреждение головного мозга. Степень токсического воздействия билирубина зависит, главным образом, от его концентрации в крови и длительности гипербилирубинемии.
 Билирубин у новорожденных детей • При разрушении эритроцитов (красных клеток крови, которые содержат гемоглобин и обеспечивают органы ткани кислородом) образуется билирубин. В утробе матери, пока еще ребенок не дышит самостоятельно, в его организме кислород переносят эритроциты с особым (фетальным) гемоглобином. После рождения ребенка эти эритроциты разрушаются, образуя небольшое количество билирубина, который называют свободным или непрямым. Он не выделятся с мочой, так как нерастворим. Печень превращает его в растворимую форму и выводит вместе с желчью. Но даже у здоровых новорожденных детей часто недостаточно специального белка, который бы обеспечивал перенос билирубина в клетки печени, где он соединяется с веществами (после ряда биохимических реакций) и делается растворимым. • Это необходимо для благополучного выведения билирубина из организма, что бы он не оказывал токсического действия. Такое превращение обеспечивают несколько ферментных систем. У некоторых детей эти системы созревают и начинают нормально функционировать только через несколько дней после рождения.
Билирубин у новорожденных детей • При разрушении эритроцитов (красных клеток крови, которые содержат гемоглобин и обеспечивают органы ткани кислородом) образуется билирубин. В утробе матери, пока еще ребенок не дышит самостоятельно, в его организме кислород переносят эритроциты с особым (фетальным) гемоглобином. После рождения ребенка эти эритроциты разрушаются, образуя небольшое количество билирубина, который называют свободным или непрямым. Он не выделятся с мочой, так как нерастворим. Печень превращает его в растворимую форму и выводит вместе с желчью. Но даже у здоровых новорожденных детей часто недостаточно специального белка, который бы обеспечивал перенос билирубина в клетки печени, где он соединяется с веществами (после ряда биохимических реакций) и делается растворимым. • Это необходимо для благополучного выведения билирубина из организма, что бы он не оказывал токсического действия. Такое превращение обеспечивают несколько ферментных систем. У некоторых детей эти системы созревают и начинают нормально функционировать только через несколько дней после рождения.
 Виды желтухи у новорожденных • • • ФИЗИОЛОГИЧЕСКАЯ ЖЕЛТУХА У порядка 60– 70% всех деток встречается физиологическая желтуха новорожденных. По своему характеру физиологическая желтуха новорожденных – это конъюгационная желтуха. В основе своего процесса конъюгационная желтуха подразумевает перестройку системы гемоглобина, происходящую в организме после рождения малыша. ПАТОЛОГИЧЕСКАЯ ЖЕЛТУХА • конъюгационной (от «конъюгация» — соединение, связывание), ее причина в ферментной недостаточности печени; • гемолитической ( «гемолиз» — распад эритроцитов), связанной с проблемами крови, например, с изменением строения гемоглобина или эритроцитов; печеночной (паренхиматозной), возникающей при различных заболеваниях печени; механической (обтурационной) — развивается при нарушении нормального оттока желчи. • •
Виды желтухи у новорожденных • • • ФИЗИОЛОГИЧЕСКАЯ ЖЕЛТУХА У порядка 60– 70% всех деток встречается физиологическая желтуха новорожденных. По своему характеру физиологическая желтуха новорожденных – это конъюгационная желтуха. В основе своего процесса конъюгационная желтуха подразумевает перестройку системы гемоглобина, происходящую в организме после рождения малыша. ПАТОЛОГИЧЕСКАЯ ЖЕЛТУХА • конъюгационной (от «конъюгация» — соединение, связывание), ее причина в ферментной недостаточности печени; • гемолитической ( «гемолиз» — распад эритроцитов), связанной с проблемами крови, например, с изменением строения гемоглобина или эритроцитов; печеночной (паренхиматозной), возникающей при различных заболеваниях печени; механической (обтурационной) — развивается при нарушении нормального оттока желчи. • •
 • ФИЗИОЛОГИЧЕСКАЯ ЖЕЛТУХА НОВОРОЖДЕННЫХ • Чаще всего физиологическая желтуха новорожденных проявляется на 3– 4 сутки жизни малыша. До 5 -6 суток интенсивность желтого окрашивания по некоторым причинам может усиливаться. Но к концу первой недели активность ферментов печени наконец-то повышается, и понемногу начинает снижаться уровень билирубина, приближаясь к норме. Как правило, к концу второй недели жизни малыша симптомы желтухи исчезают, без лечения и, не причинив никакого вреда здоровью. • При физиологической желтухе общее состояние детей, как правило, не страдает. Только если она сильно выражена, малыши становятся сонливыми, лениво сосут, иногда у них бывает рвота. О тяжести желтухи судят не по внешним проявлениям, а по уровню прямого билирубина в крови. Он достигает максимума на 3 -й день жизни ребенка.
• ФИЗИОЛОГИЧЕСКАЯ ЖЕЛТУХА НОВОРОЖДЕННЫХ • Чаще всего физиологическая желтуха новорожденных проявляется на 3– 4 сутки жизни малыша. До 5 -6 суток интенсивность желтого окрашивания по некоторым причинам может усиливаться. Но к концу первой недели активность ферментов печени наконец-то повышается, и понемногу начинает снижаться уровень билирубина, приближаясь к норме. Как правило, к концу второй недели жизни малыша симптомы желтухи исчезают, без лечения и, не причинив никакого вреда здоровью. • При физиологической желтухе общее состояние детей, как правило, не страдает. Только если она сильно выражена, малыши становятся сонливыми, лениво сосут, иногда у них бывает рвота. О тяжести желтухи судят не по внешним проявлениям, а по уровню прямого билирубина в крови. Он достигает максимума на 3 -й день жизни ребенка.
 Характеристика физиологической желтухи детей • появляется на 2 -3 день, всегда после 24 ч жизни; • нарастает в течение первых 3 -4 дней жизни; • интенсивность окрашивания оценивается как 1 -2 степень по Крамеру (окрашены кожа лица и шеи- это 1 ст, окрашивание кожи до уровня пупка - 2 ст, окрашивание верхней(проксимальных) отделов рук и ног- 3 ст, полное окрашивание рук и ног, включая кисти и стопы - 4 ст); • начинае угосать с 7 -10 дня, исчезает на 2 -3 неделе жизни; • желтуха имеет оранжевый, апельсиновый оттенок; • общее состояние ребенка не нарушено; • размеры печени и селезенки соотвенствуют норме; • нет изменения окраски кала и мочи.
Характеристика физиологической желтухи детей • появляется на 2 -3 день, всегда после 24 ч жизни; • нарастает в течение первых 3 -4 дней жизни; • интенсивность окрашивания оценивается как 1 -2 степень по Крамеру (окрашены кожа лица и шеи- это 1 ст, окрашивание кожи до уровня пупка - 2 ст, окрашивание верхней(проксимальных) отделов рук и ног- 3 ст, полное окрашивание рук и ног, включая кисти и стопы - 4 ст); • начинае угосать с 7 -10 дня, исчезает на 2 -3 неделе жизни; • желтуха имеет оранжевый, апельсиновый оттенок; • общее состояние ребенка не нарушено; • размеры печени и селезенки соотвенствуют норме; • нет изменения окраски кала и мочи.
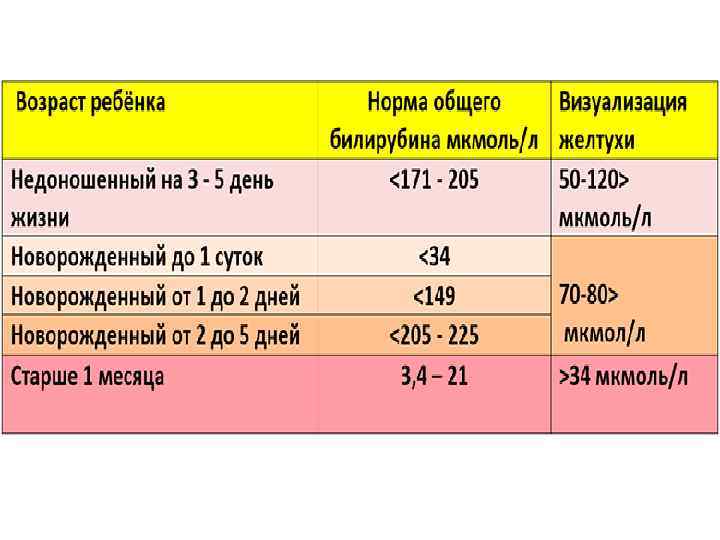
 Лабораторные признаки желтухи новорожденного • уровень билирубина у новорожденных в пуповинной крови (при рождении) менее 51 мкмольл; • концентрация гемоглобина нормальная; • почасовой прирост билирубина в первые сутки жизни 5, 1 мкмольл; • максимальный уровень общего билирубина на 3 4 сутки в периферической или венозной крови менее 256 мкмольл у доношенных; и менее 171 мкмольл у недоношенных. В среднем уровень билирубина 103 137 мкмольл; • уровень общего билирубина повышается за счет непрямой фракции; • нормальные значения гемоглобина, Эритроцитов и гематокрита.
Лабораторные признаки желтухи новорожденного • уровень билирубина у новорожденных в пуповинной крови (при рождении) менее 51 мкмольл; • концентрация гемоглобина нормальная; • почасовой прирост билирубина в первые сутки жизни 5, 1 мкмольл; • максимальный уровень общего билирубина на 3 4 сутки в периферической или венозной крови менее 256 мкмольл у доношенных; и менее 171 мкмольл у недоношенных. В среднем уровень билирубина 103 137 мкмольл; • уровень общего билирубина повышается за счет непрямой фракции; • нормальные значения гемоглобина, Эритроцитов и гематокрита.
 • ГЕМОЛИТИЧЕСКАЯ ЖЕЛТУХА НОВОРОЖДЕННЫХ • Возникает гемолитическая желтуха в случае повышенного гемолиза (распада эритроцитов). Гемолитическая желтуха новорожденных может являться одним из проявлений у новорожденных гемолитической болезни, развивающейся у резусположительных деток, выношенных резусотрицательной мамой. В этом случае в материнском организме могут вырабатываться антитела, которые разрушают эритроциты плода.
• ГЕМОЛИТИЧЕСКАЯ ЖЕЛТУХА НОВОРОЖДЕННЫХ • Возникает гемолитическая желтуха в случае повышенного гемолиза (распада эритроцитов). Гемолитическая желтуха новорожденных может являться одним из проявлений у новорожденных гемолитической болезни, развивающейся у резусположительных деток, выношенных резусотрицательной мамой. В этом случае в материнском организме могут вырабатываться антитела, которые разрушают эритроциты плода.
 Главные признаки гемолитической болезни новорожденных это: • 1. гипербилирубинемия, • 2. анемия (снижение уровней гемоглобина и эритроцитов), • 3. увеличение селезенки и печени, • 4. в тяжелых случаях – общая отечность тканей, кожи, скопление жидкости в брюшной и грудной полостях тела, выраженная анемия, угнетение рефлексов, резкое снижение мышечного тонуса.
Главные признаки гемолитической болезни новорожденных это: • 1. гипербилирубинемия, • 2. анемия (снижение уровней гемоглобина и эритроцитов), • 3. увеличение селезенки и печени, • 4. в тяжелых случаях – общая отечность тканей, кожи, скопление жидкости в брюшной и грудной полостях тела, выраженная анемия, угнетение рефлексов, резкое снижение мышечного тонуса.
 Лечение гемолитической желтухи • Гемолитическая желтуха новорожденных появляется в первые же сутки жизни, при этом уровень билирубина в крови быстро нарастает до критического. Для ее лечения зачастую применяются оперативные методы, в частности: гемосорбция и заменное переливание крови. При переливании крови у малыша забирается кровь, которая содержит повышенный уровень билирубина и пониженное количество эритроцитов, и заменяется нормальной кровью донора. Одна процедура заменяет до 70% объема всей крови новорожденного. Данным подходом снижают концентрацию билирубина и предотвращают поражение головного мозга, и восстанавливают необходимое количество эритроцитов. В случае, когда достигается критический уровень билирубина в крови, требуется проведение процедуры повторно. • Гемосорбция – это процедура очистки крови от билирубина, путем осаждения материнских антител. В случае нетяжелого течения болезни могут применять методы лечения, которые используют при транзиторной желтухе.
Лечение гемолитической желтухи • Гемолитическая желтуха новорожденных появляется в первые же сутки жизни, при этом уровень билирубина в крови быстро нарастает до критического. Для ее лечения зачастую применяются оперативные методы, в частности: гемосорбция и заменное переливание крови. При переливании крови у малыша забирается кровь, которая содержит повышенный уровень билирубина и пониженное количество эритроцитов, и заменяется нормальной кровью донора. Одна процедура заменяет до 70% объема всей крови новорожденного. Данным подходом снижают концентрацию билирубина и предотвращают поражение головного мозга, и восстанавливают необходимое количество эритроцитов. В случае, когда достигается критический уровень билирубина в крови, требуется проведение процедуры повторно. • Гемосорбция – это процедура очистки крови от билирубина, путем осаждения материнских антител. В случае нетяжелого течения болезни могут применять методы лечения, которые используют при транзиторной желтухе.
 • ПАРЕНХИМАТОЗНАЯ ЖЕЛТУХА НОВОРОЖДЕННЫХ • Развивается паренхиматозная желтуха новорожденных в результате поражения клеток печени токсическими или инфекционными веществами. Такое поражение приводит к снижению возможностей данных клеток связывать билирубин. Паренхиматозная желтуха новорожденных зачастую развивается на фоне перенесенных внутриутробных инфекций, в частности: цитомегаловируса (примерно 60% причина всех случаев того, что развивается затяжная желтуха у грудничков), краснухи, токсоплазмоза, вирусных гепатитов, листериоза.
• ПАРЕНХИМАТОЗНАЯ ЖЕЛТУХА НОВОРОЖДЕННЫХ • Развивается паренхиматозная желтуха новорожденных в результате поражения клеток печени токсическими или инфекционными веществами. Такое поражение приводит к снижению возможностей данных клеток связывать билирубин. Паренхиматозная желтуха новорожденных зачастую развивается на фоне перенесенных внутриутробных инфекций, в частности: цитомегаловируса (примерно 60% причина всех случаев того, что развивается затяжная желтуха у грудничков), краснухи, токсоплазмоза, вирусных гепатитов, листериоза.
 На присутствие внутриутробной инфекции плода указывают следующие признаки: • 1) затянувшаяся желтуха новорожденных (продолжительность затяжной желтухи дольше 2 -3 недель у деток доношенных и 4 -5 недель у деток недоношенных); • 2) анемия; • 3) увеличение печени, периферических лимфоузлов и селезенки; • 4) обесцвечивание кала и потемнение мочи; • 5) воспалительные признаки в общем анализе крови (повышение СОЭ, увеличение количества лейкоцитов); • 6) повышение в анализе крови уровня ферментов печени.
На присутствие внутриутробной инфекции плода указывают следующие признаки: • 1) затянувшаяся желтуха новорожденных (продолжительность затяжной желтухи дольше 2 -3 недель у деток доношенных и 4 -5 недель у деток недоношенных); • 2) анемия; • 3) увеличение печени, периферических лимфоузлов и селезенки; • 4) обесцвечивание кала и потемнение мочи; • 5) воспалительные признаки в общем анализе крови (повышение СОЭ, увеличение количества лейкоцитов); • 6) повышение в анализе крови уровня ферментов печени.
 • ОБТУРАЦИОННАЯ ЖЕЛТУХА НОВОРОЖДЕННЫХ • Данный вид заболевания связан с проблемами оттока желчи в организме. Обтурационная желтуха новорожденных происходит на фоне закупорки желчных путей, нарушения оттока желчи. Развивается она при пороках в процессе развития желчевыводящих протоков (аплазиях, атрезиях), внутриутробной желчнокаменной болезни, внутри печеночной гипоплазии, сдавлениях опухолью желчных ходов, синдромах сгущения желчи и прочих патологиях.
• ОБТУРАЦИОННАЯ ЖЕЛТУХА НОВОРОЖДЕННЫХ • Данный вид заболевания связан с проблемами оттока желчи в организме. Обтурационная желтуха новорожденных происходит на фоне закупорки желчных путей, нарушения оттока желчи. Развивается она при пороках в процессе развития желчевыводящих протоков (аплазиях, атрезиях), внутриутробной желчнокаменной болезни, внутри печеночной гипоплазии, сдавлениях опухолью желчных ходов, синдромах сгущения желчи и прочих патологиях.
 • Обтурационная желтуха новорожденных имеет характерные симптомы, в частности: желто зеленый оттенок кожи, уплотнение и увеличение печени, периодическое или постоянное обесцвечивание кала. Появляется обтурационная желтуха новорожденных, как правило, не сразу, а только на 2 3 й неделях жизни. Чтобы ее диагностировать применяют биопсию и рентгенологические методы. Лечение предполагается путем хирургического вмешательства
• Обтурационная желтуха новорожденных имеет характерные симптомы, в частности: желто зеленый оттенок кожи, уплотнение и увеличение печени, периодическое или постоянное обесцвечивание кала. Появляется обтурационная желтуха новорожденных, как правило, не сразу, а только на 2 3 й неделях жизни. Чтобы ее диагностировать применяют биопсию и рентгенологические методы. Лечение предполагается путем хирургического вмешательства
 Ядерная желтуха и билирубиновая энцефалопатия • При прогрессирующем повышении концентрации непрямого билирубина в крови может происходить его проникновение через гематоэнцефалический барьер и отложение в базальных ядрах головного мозга (ядерная желтуха новорожденных), обусловливающее развитие опасного состояния билирубиновой энцефалопатии.
Ядерная желтуха и билирубиновая энцефалопатия • При прогрессирующем повышении концентрации непрямого билирубина в крови может происходить его проникновение через гематоэнцефалический барьер и отложение в базальных ядрах головного мозга (ядерная желтуха новорожденных), обусловливающее развитие опасного состояния билирубиновой энцефалопатии.
 • На первом этапе в клинике преобладают признаки билирубиновой интоксикации: вялость, апатия, сонливость ребенка, монотонный крик, блуждающий взгляд, срыгивания, рвота. Вскоре у новорожденных появляются классические признаки ядерной желтухи, сопровождающиеся ригидностью затылочных мышц, спастичностью мышц тела, периодическим возбуждением, выбуханием большого родничка, угасанием сосательного и других рефлексов, нистагмом, брадикардией, судорогами. В этот период, который длится от нескольких дней до нескольких недель, происходит необратимое поражение ЦНС. В течение последующих 2 -3 месяцев жизни в состоянии детей наблюдается обманчивое улучшение, однако уже на 3 -5 месяце жизни диагностируются неврологические осложнения: ДЦП, ЗПР, глухота и т. д.
• На первом этапе в клинике преобладают признаки билирубиновой интоксикации: вялость, апатия, сонливость ребенка, монотонный крик, блуждающий взгляд, срыгивания, рвота. Вскоре у новорожденных появляются классические признаки ядерной желтухи, сопровождающиеся ригидностью затылочных мышц, спастичностью мышц тела, периодическим возбуждением, выбуханием большого родничка, угасанием сосательного и других рефлексов, нистагмом, брадикардией, судорогами. В этот период, который длится от нескольких дней до нескольких недель, происходит необратимое поражение ЦНС. В течение последующих 2 -3 месяцев жизни в состоянии детей наблюдается обманчивое улучшение, однако уже на 3 -5 месяце жизни диагностируются неврологические осложнения: ДЦП, ЗПР, глухота и т. д.
 Наследственные желтухи • Наиболее распространенной формой наследственной конъюгационной желтухи новорожденных является конституциональная гипербилирубинемия Данный синдром встречается в популяции с частотой 2 -6%; наследуется по аутосомно-доминантному типу. В основе синдрома Жильбера лежит дефект активности ферментных систем печени (глюкуронилтрансферазы) и, как следствие, - нарушение захвата билирубина гепатоцитами. Желтуха новорожденных при конституциональной гипербилирубинемии протекает без анемии и спленомегалии, с незначительным подъемом непрямого билирубина. • Наследственная желтуха новорожденных при синдроме Криглера. Найяра связана с очень низкой активностью глюкуронилтрансферазы (II тип) или ее отсутствием (I тип). При I типе синдрома желтуха новорожденных развивается уже в первые дни жизни и неуклонно нарастает; гипербилирубинемия достигает 428 мкмоль/л и выше. Типично развитие ядерной желтухи, возможен летальный исход. II тип синдрома, как правило, имеет доброкачественное течение: неонатальная гипербилирубинемия составляет 257 -376 мкмоль/л; ядерная желтуха развивается редко.
Наследственные желтухи • Наиболее распространенной формой наследственной конъюгационной желтухи новорожденных является конституциональная гипербилирубинемия Данный синдром встречается в популяции с частотой 2 -6%; наследуется по аутосомно-доминантному типу. В основе синдрома Жильбера лежит дефект активности ферментных систем печени (глюкуронилтрансферазы) и, как следствие, - нарушение захвата билирубина гепатоцитами. Желтуха новорожденных при конституциональной гипербилирубинемии протекает без анемии и спленомегалии, с незначительным подъемом непрямого билирубина. • Наследственная желтуха новорожденных при синдроме Криглера. Найяра связана с очень низкой активностью глюкуронилтрансферазы (II тип) или ее отсутствием (I тип). При I типе синдрома желтуха новорожденных развивается уже в первые дни жизни и неуклонно нарастает; гипербилирубинемия достигает 428 мкмоль/л и выше. Типично развитие ядерной желтухи, возможен летальный исход. II тип синдрома, как правило, имеет доброкачественное течение: неонатальная гипербилирубинемия составляет 257 -376 мкмоль/л; ядерная желтуха развивается редко.
 Желтуха при эндокринной патологии • Обычно возникает у детей с врожденным гипотиреозом в связи с дефицитом гормонов щитовидной железы, нарушающим созревание фермента глюкуронозилтрансферазы, процессы ко нъюгации и экскреции билирубина. Желтуха при гипотиреозе выявляется у 50 70% новорожденных; проявляется на 2 3 й сутки жизни и сохра няется до 3 5 месяцев. Кроме желтухи, у новорожденных отмечается вялость, пастозность, артериальная гипотония, брадикардия, запоры, грубый голос. • Ранняя желтуха может возникать у новорожденных, матери которых страдают сахарным диабетом, вследствие гипогликемии и ацидоза. Проявляется затяжным желтушным синдромом и непрямой гипербилирубинемией.
Желтуха при эндокринной патологии • Обычно возникает у детей с врожденным гипотиреозом в связи с дефицитом гормонов щитовидной железы, нарушающим созревание фермента глюкуронозилтрансферазы, процессы ко нъюгации и экскреции билирубина. Желтуха при гипотиреозе выявляется у 50 70% новорожденных; проявляется на 2 3 й сутки жизни и сохра няется до 3 5 месяцев. Кроме желтухи, у новорожденных отмечается вялость, пастозность, артериальная гипотония, брадикардия, запоры, грубый голос. • Ранняя желтуха может возникать у новорожденных, матери которых страдают сахарным диабетом, вследствие гипогликемии и ацидоза. Проявляется затяжным желтушным синдромом и непрямой гипербилирубинемией.
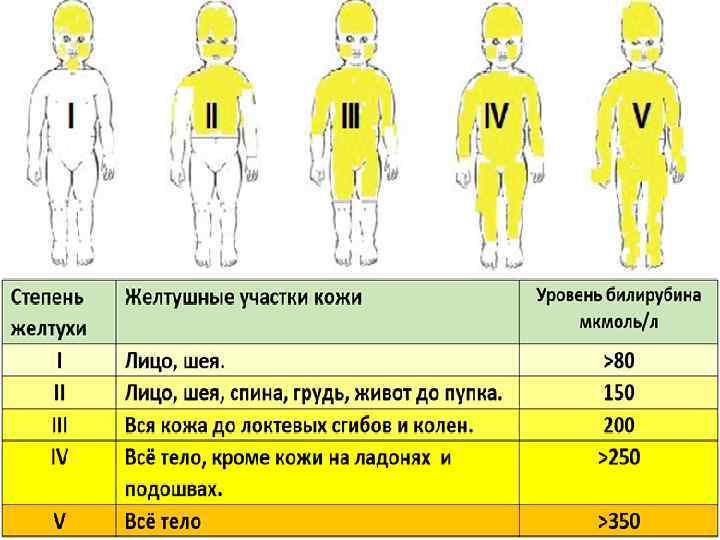
 Диагностика желтухи новорожденных • Для визуальной оценки степени желтухи новорожденных используется шкала Крамера. • I степень – желтушность лица и шеи (билирубин 80 • • мкмоль/л) II степень – желтушность распространяется до уровня пупка (билирубин 150 мкмоль/л) III степень желтушность распространяется до уровня коленей (билирубин 200 мкмоль/л) IV степень желтушность распространяется на лицо, туловище, конечности, за исключением ладоней и подошв (билирубин 300 мкмоль/л) V тотальная желтушность (билирубин 400 мкмоль/л)
Диагностика желтухи новорожденных • Для визуальной оценки степени желтухи новорожденных используется шкала Крамера. • I степень – желтушность лица и шеи (билирубин 80 • • мкмоль/л) II степень – желтушность распространяется до уровня пупка (билирубин 150 мкмоль/л) III степень желтушность распространяется до уровня коленей (билирубин 200 мкмоль/л) IV степень желтушность распространяется на лицо, туловище, конечности, за исключением ладоней и подошв (билирубин 300 мкмоль/л) V тотальная желтушность (билирубин 400 мкмоль/л)
 • При сборе анамнеза • Анамнез со стороны матери должен обязательно содержать сведения о группе крови и резус-факторе у нее и отца ребенка, наличии предыдущих беременностей и родов, операций, травм, переливаний крови без учета резус-фактора. У женщины во время беременности могут быть выявлены нарушение толерантности к глюкозе, сахарный диабет, инфекционный процесс. Необходимо также выяснить, не принимала ли женщина препараты, оказывающие влияние на билирубиновый обмен. • Анамнез новорожденного включает определение срока гестации, масса-ростовых показателей, оценки по шкале Апгар при рождении, выяснение характера вскармливания (искусственного или естественного), времени появления желтушного прокрашивания кожи. • Физикальное обследование • Лабораторные методы
• При сборе анамнеза • Анамнез со стороны матери должен обязательно содержать сведения о группе крови и резус-факторе у нее и отца ребенка, наличии предыдущих беременностей и родов, операций, травм, переливаний крови без учета резус-фактора. У женщины во время беременности могут быть выявлены нарушение толерантности к глюкозе, сахарный диабет, инфекционный процесс. Необходимо также выяснить, не принимала ли женщина препараты, оказывающие влияние на билирубиновый обмен. • Анамнез новорожденного включает определение срока гестации, масса-ростовых показателей, оценки по шкале Апгар при рождении, выяснение характера вскармливания (искусственного или естественного), времени появления желтушного прокрашивания кожи. • Физикальное обследование • Лабораторные методы
 • Метод Эберлейна (определение фракций прямого билирубина — моно и диглюкуронидбилирубина) имеет значение при дифференциальной диагностике механических и паренхиматозных желтух. • Необходимо также проведение тестов на выявление инфекционного агента в крови, стадии заболевания (ПЦР, иммуноферментный анализ, определение количества и вида иммуноглобулинов, определение авидности и аффинности антител, реакция Вассермана и др. ).
• Метод Эберлейна (определение фракций прямого билирубина — моно и диглюкуронидбилирубина) имеет значение при дифференциальной диагностике механических и паренхиматозных желтух. • Необходимо также проведение тестов на выявление инфекционного агента в крови, стадии заболевания (ПЦР, иммуноферментный анализ, определение количества и вида иммуноглобулинов, определение авидности и аффинности антител, реакция Вассермана и др. ).
 • Потовая проба при подозрении на муковисцидоз проводится у детей старше 1 мес жизни; в раннем неонатальном периоде можно практиковать определение содержания альбумина в меконии. • Анализы включают также определение содержания a 1 антитрипсина в сыворотке крови, УЗИ головного мозга, внутренних органов брюшной полости. • Рентгенологический метод, компьютерная томография проводятся при подозрении на кишечную непроходимость, внутричерепные кровоизлияния, фиброэзофагогастродуоденоскопия — при подозрении на пилоростеноз. Чрескожная биопсия печени проводится в спорных случаях с целью верификации диагноза.
• Потовая проба при подозрении на муковисцидоз проводится у детей старше 1 мес жизни; в раннем неонатальном периоде можно практиковать определение содержания альбумина в меконии. • Анализы включают также определение содержания a 1 антитрипсина в сыворотке крови, УЗИ головного мозга, внутренних органов брюшной полости. • Рентгенологический метод, компьютерная томография проводятся при подозрении на кишечную непроходимость, внутричерепные кровоизлияния, фиброэзофагогастродуоденоскопия — при подозрении на пилоростеноз. Чрескожная биопсия печени проводится в спорных случаях с целью верификации диагноза.
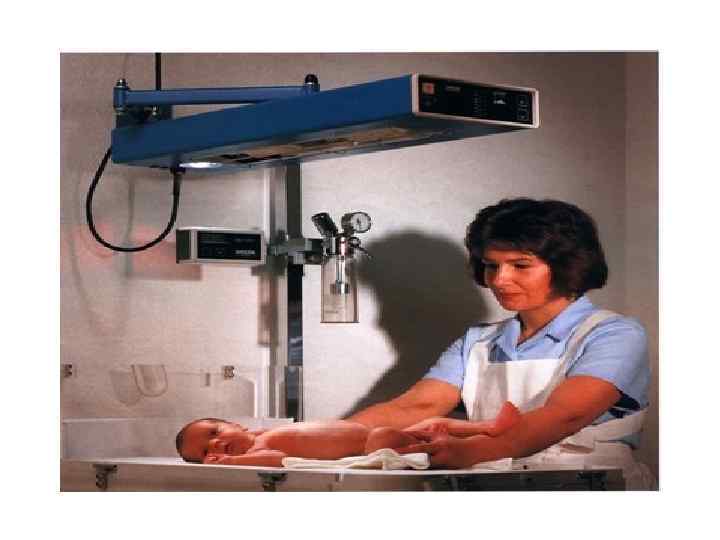
 Лечение • Фототерапия • Инфузионная терапия применяется для предотвращения нарушений водного баланса при проведении фототерапии с использованием ламп с недифференцированным светом; при этом физиологическая потребность в жидкости увеличивается на 0, 5– 1, 0 мл/кг/ч. Основой инфузионной терапии являются растворы глюкозы, к которым добавляются мембраностабилизаторы (с целью уменьшения процессов перекисного окисления), электролиты, сода (при необходимости их коррекции), кардиотрофики и препараты, улучшающие микроциркуляцию.
Лечение • Фототерапия • Инфузионная терапия применяется для предотвращения нарушений водного баланса при проведении фототерапии с использованием ламп с недифференцированным светом; при этом физиологическая потребность в жидкости увеличивается на 0, 5– 1, 0 мл/кг/ч. Основой инфузионной терапии являются растворы глюкозы, к которым добавляются мембраностабилизаторы (с целью уменьшения процессов перекисного окисления), электролиты, сода (при необходимости их коррекции), кардиотрофики и препараты, улучшающие микроциркуляцию.
 • • • Целесообразность применения индукторов микросомальных ферментов печени (фенобарбитал, зиксорин, бензонал) объясняется способностью последних повышать содержание лигандина в клетках печени и активность глюкуронилтрансферазы. Данные индукторы используются при нарушении процессов конъюгации. Фенобарбитал применяется в дозе 5 мг/кг в сутки, курс лечения не должен превышать 4– 6 дней. Возможна схема применения фенобарбитала, при которой используются высокие нагрузочные дозы — 20– 30 мг/кг в первые сутки, затем 5 мг/кг в последующие, однако высокие дозы фенобарбитала оказывают сильное седативное действие и могут вызвать нарушение дыхания, апноэ у новорожденного. Энтеросорбенты (смекта, полифепан, энтеросгель, холестирамин, агар и др. ) включаются в терапию с целью прервать печеночно кишечную циркуляцию билирубина. Однако они не оказывают существенного влияния на уровень сывороточного билирубина. Тем не менее, учитывая отсутствие токсического влияния этих препаратов, их можно применять при лечении гипербилирубинемий, но только как вспомогательный метод. Из холеретиков и холекинетиков — при явлениях холестаза (за исключением атрезии внепеченочных желчных протоков и нарушения синтеза желчных кислот вследствие ферментопатии) могут использоваться магния сульфат, аллохол, однако в настоящее время предпочтение отдается препарату урсодезоксихолевой кислоты — урсофальк, который выпускается в виде суспензии, отличается легкостью дозирования для новорожденных, характеризуется быстрым и отчетливым терапевтическим эффектом. Начальная лечебная доза составляет 15– 20 мг/кг в сутки. При недостаточной эффективности доза может быть увеличена до 30– 40 мг/кг в сутки. При проведении длительного лечения используют поддерживающую дозу 10 мг/кг в сутки.
• • • Целесообразность применения индукторов микросомальных ферментов печени (фенобарбитал, зиксорин, бензонал) объясняется способностью последних повышать содержание лигандина в клетках печени и активность глюкуронилтрансферазы. Данные индукторы используются при нарушении процессов конъюгации. Фенобарбитал применяется в дозе 5 мг/кг в сутки, курс лечения не должен превышать 4– 6 дней. Возможна схема применения фенобарбитала, при которой используются высокие нагрузочные дозы — 20– 30 мг/кг в первые сутки, затем 5 мг/кг в последующие, однако высокие дозы фенобарбитала оказывают сильное седативное действие и могут вызвать нарушение дыхания, апноэ у новорожденного. Энтеросорбенты (смекта, полифепан, энтеросгель, холестирамин, агар и др. ) включаются в терапию с целью прервать печеночно кишечную циркуляцию билирубина. Однако они не оказывают существенного влияния на уровень сывороточного билирубина. Тем не менее, учитывая отсутствие токсического влияния этих препаратов, их можно применять при лечении гипербилирубинемий, но только как вспомогательный метод. Из холеретиков и холекинетиков — при явлениях холестаза (за исключением атрезии внепеченочных желчных протоков и нарушения синтеза желчных кислот вследствие ферментопатии) могут использоваться магния сульфат, аллохол, однако в настоящее время предпочтение отдается препарату урсодезоксихолевой кислоты — урсофальк, который выпускается в виде суспензии, отличается легкостью дозирования для новорожденных, характеризуется быстрым и отчетливым терапевтическим эффектом. Начальная лечебная доза составляет 15– 20 мг/кг в сутки. При недостаточной эффективности доза может быть увеличена до 30– 40 мг/кг в сутки. При проведении длительного лечения используют поддерживающую дозу 10 мг/кг в сутки.