метаболический синдром. Ок.вар..ppt
- Количество слайдов: 34


План лекции l l l l 1. Метаболический синдром: история изучения, определение понятия 2. Инсулинрезистентность и ее роль в развитии метаболического синдрома 3. Роль алиментарного ожирения абдоминального типа в развитии метаболического синдрома 4. Метаболический синдром и сердечно-сосудистая система 5. Дислипидемия и атеросклероз как проявления метаболического синдрома 6. Сахарный диабет 2 -го типа – заключительный этап развития метаболического синдрома 7. Исходы метаболического синдрома

Синдром (греч. наравне, в согласии) — совокупность симптомов заболевания, обусловленных общим патогенезом

Определение понятия «метаболический синдром» l Метаболический синдром – это симптомокомплекс, характеризующийся сочетанием нескольких часто встречающихся вместе метаболических дефектов, которые с высокой вероятностью приводят к развитию таких тяжелых патологических процессов, как атеросклероз, сахарный диабет 2 -го типа, гипертоническая болезнь и ишемическая болезнь сердца

Метаболический синдром. История проблемы (1) l l l 1. Г. Ривен (G. Reaven) в 1988 г. высказал предположение о том, что в основе значительного числа случаев возникновения артериальной гипертензии, сахарного диабета 2 -го типа и ишемической болезни сердца лежат инсулинорезистентность и гиперинсулинемия. Он же предложил для обозначения сочетания этих этиологических и патогенетических факторов термин «синдром Х» . В дальнейшем, обобщив данные клинических исследований, Ривен заключил, что синдром Х включает в себя гиперинсулинемию, инсулинорезистентность, повышение уровня холестерина , дислипидемию и артериальную гипертензию.

Метаболический синдром. История проблемы (2) Н. Каплан (N. M. Kaplan) в 1989 году пришел к заключению, что метаболический синдром, его патогенез и исход можно характеризовать термином «смертельный квартет» , который подразумевает: 1. Инсулинрезистентность и гиперинсулинемию 2. Сахарный диабет 3. Абдоминальное алиментарное ожирение 4. Артериальную гипертензию и ишемическую болезнь сердца. К «смертельному квартету» можно прибавить еще и пятую составляющую - атеросклероз

l Для того, чтобы понять как формируется метаболический синдром нам необходимо разобраться: l - в механизмах возникновения инсулинрезистентности; - в особенностях абдоминального ожирения; - в механизмах возникновения гипертензии при развитии метаболического синдрома; - в причинах возникновении атеросклероза при формировании метаболического синдрома; - в механизмах развития сахарного диабета 2 -го типа при формировании метаболического синдрома. l l l

1. Инсулинрезистентность, толерантность инсулинзависимых тканей к глюкозе, гиперинсулинемия

l Инсулинрезистентность – это нарушение механизма биологического действия инсулина, сопровождающееся нарушением толерантности к глюкозе инсулинзависимых тканей, гиперинсулинемией и гипергликемией

Диагностические критерии ВОЗ по определению нарушений толерантности к глюкозе l l l Определение уровня глюкозы в крови после приема утром натощак 75 г глюкозы Уровень глюкозы ниже 5 – 7 ммоль/л (125 мг%) – норма Уровень глюкозы 7, 1 – 11, 1 ммоль/л (200 мг%) – нарушенная толерантность к глюкозе Уровень глюкозы выше 11, 1 ммоль/л (выше 200 мг%) – сахарный диабет (чаще инсулиннезависимый сахарный диабет)

Транспорт глюкозы в клетки 1. Глюкоза переносится в клетки двумя путями: - за счет активного транспорта, связанного с затратой энергии (эпителий почечных канальцев и тонкого кишечника); - за счет простой или облегченной диффузии. 2. Простая диффузия (по градиенту концентрации) – в большинстве тканей. 3. Облегченная диффузия - в инсулинзависимых тканях (скелетная и сердечная мускулатура, жировая ткань, печень). В этих тканях транспорт глюкозы зависит от инсулина, который увеличивает скорость поступления глюкозы в клетки в десятки раз. 4. Переносчиками глюкозы являются специальные трансмембранные белки (рецепторы глюкозы), образующие гидрофильные трансмембранные каналы.
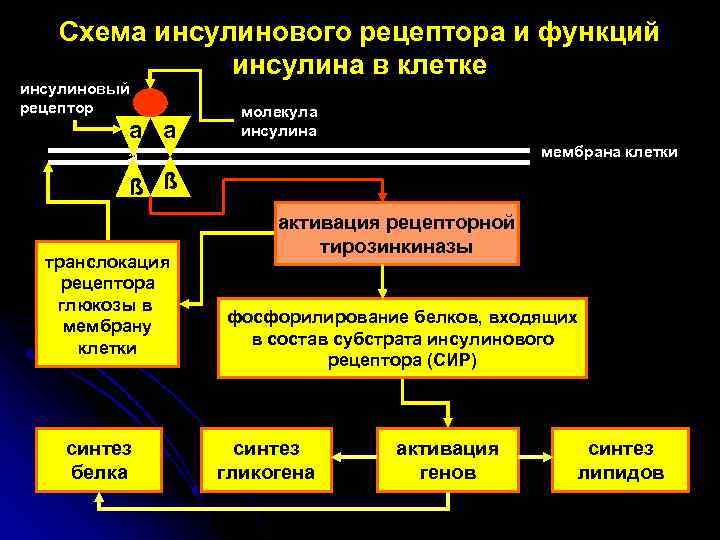
Схема инсулинового рецептора и функций инсулина в клетке инсулиновый рецептор a a молекула инсулина мембрана клетки a ß ß транслокация рецептора глюкозы в мембрану клетки синтез белка активация рецепторной тирозинкиназы фосфорилирование белков, входящих в состав субстрата инсулинового рецептора (СИР) синтез гликогена активация генов синтез липидов
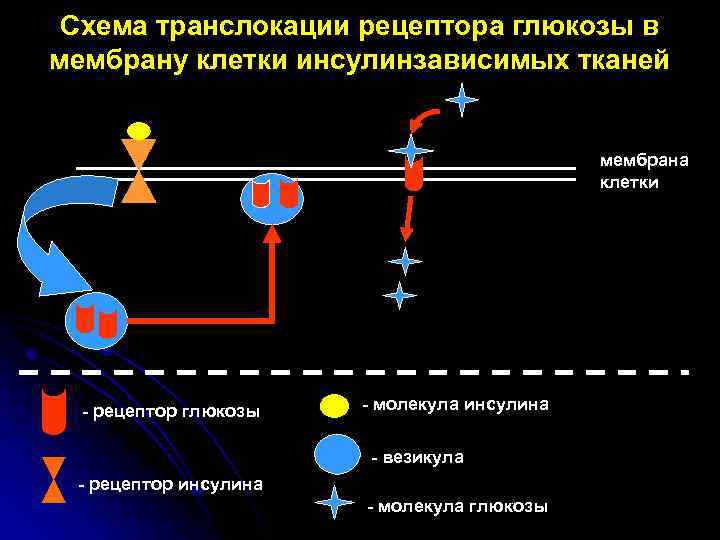
Схема транслокации рецептора глюкозы в мембрану клетки инсулинзависимых тканей мембрана клетки - рецептор глюкозы - молекула инсулина - везикула - рецептор инсулина - молекула глюкозы

Результаты мутации гена рецептора инсулина 1. Мутации, вызывающие дефекты связывания инсулина с рецептором l 2. Мутации, ускоряющие деградацию рецептора l 3. Мутации, снижающие скорость биосинтеза рецептора l 4. Мутации, снижающие активность рецепторной тирозинкиназы l 5. Мутации, затрудняющие фосфорилирование белков субстрата инсулинового рецептора (СИР) l
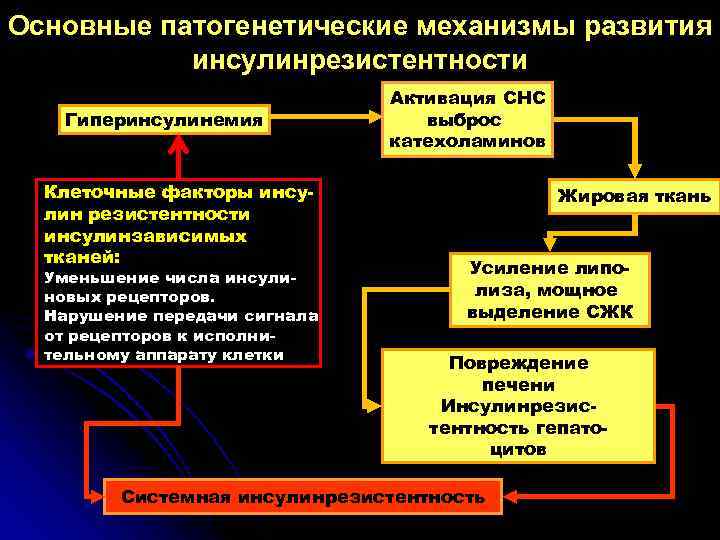
Основные патогенетические механизмы развития инсулинрезистентности Гиперинсулинемия Клеточные факторы инсулин резистентности инсулинзависимых тканей: Уменьшение числа инсулиновых рецепторов. Нарушение передачи сигнала от рецепторов к исполнительному аппарату клетки Активация СНС выброс катехоламинов Жировая ткань Усиление липолиза, мощное выделение СЖК Повреждение печени Инсулинрезистентность гепатоцитов Системная инсулинрезистентность

2. Алиментарное ожирение. Абдоминальное ожирение
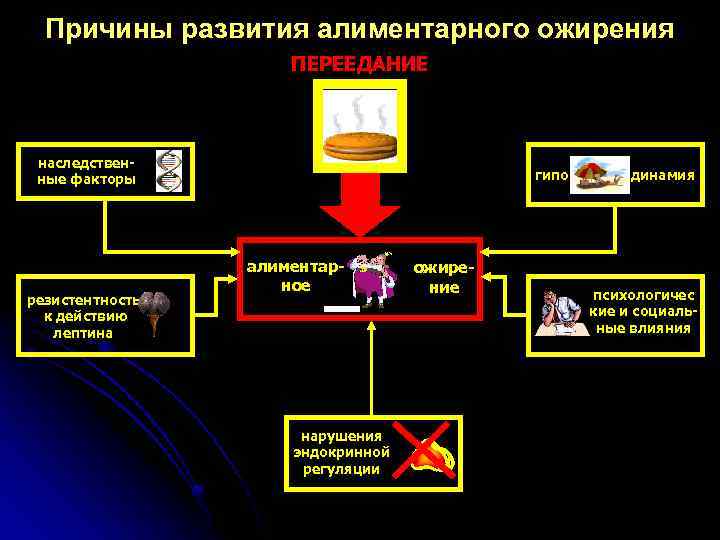
Причины развития алиментарного ожирения ПЕРЕЕДАНИЕ наследственные факторы резистентность к действию лептина гипо алиментарное нарушения эндокринной регуляции ожирение динамия психологичес кие и социальные влияния

Лептин – сигнальный пептид, состоящий из 21 аминокислотного остатка. Лептин продуцируется адипоцитами. При контакте с клетками гипоталамуса способен тормозить выработку ими нейропептида Y, который является агентом, стимулирующим нейроны центра голода. Таким образом, лептин является мощным регулятором потребления пищи и, следовательно, переедания и ожирения
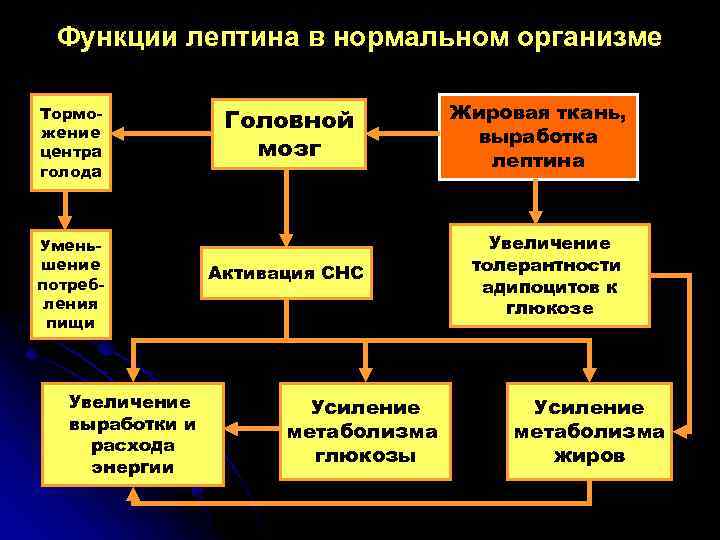
Функции лептина в нормальном организме Торможение центра голода Уменьшение потребления пищи Увеличение выработки и расхода энергии Головной мозг Активация СНС Усиление метаболизма глюкозы Жировая ткань, выработка лептина Увеличение толерантности адипоцитов к глюкозе Усиление метаболизма жиров
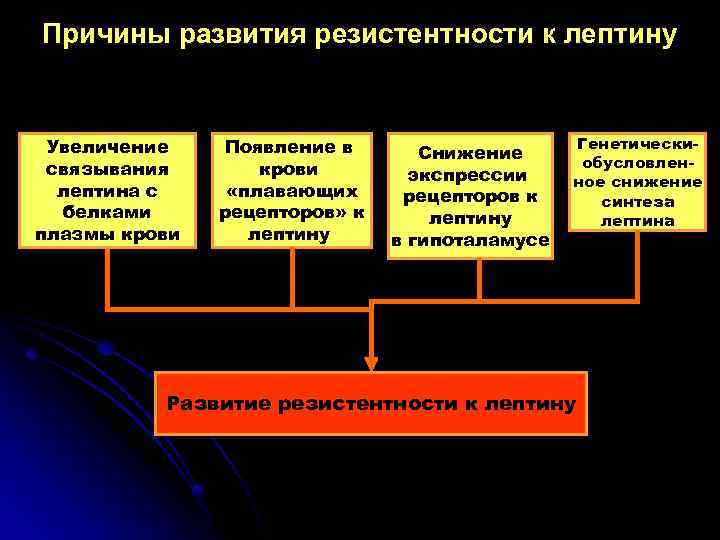
Причины развития резистентности к лептину Увеличение связывания лептина с белками плазмы крови Появление в крови «плавающих рецепторов» к лептину Снижение экспрессии рецепторов к лептину в гипоталамусе Генетическиобусловленное снижение синтеза лептина Развитие резистентности к лептину

Особенности висцеральной (абдоминальной) жировой ткани l l 1. Обильное кровоснабжение, широкие капилляры, прямое сообщение с портальной кровеносной системой 2. Высокая плотность ß-адренорецепторов, низкая плотность инсулиновых рецепторов 3. Повышенная чувствительность к липолитическому действию катехоламинов 4. Малая чувствительность к антилиполитическому действию инсулина

3. Гипертензия как проявление метаболического синдрома
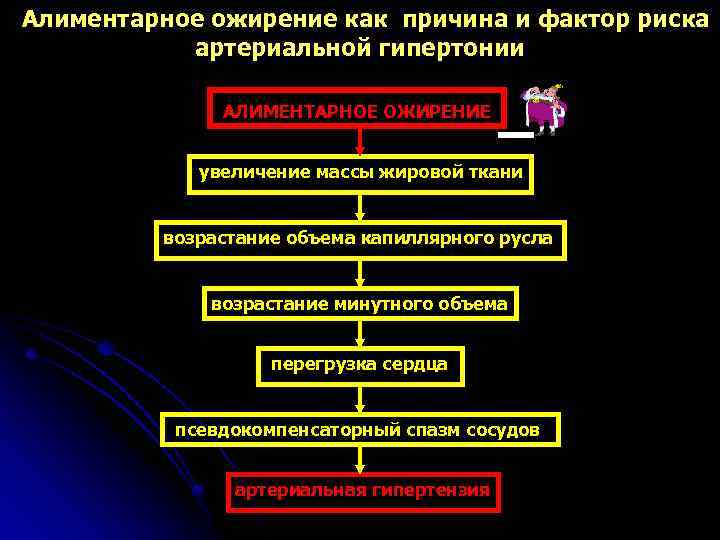
Алиментарное ожирение как причина и фактор риска артериальной гипертонии АЛИМЕНТАРНОЕ ОЖИРЕНИЕ увеличение массы жировой ткани возрастание объема капиллярного русла возрастание минутного объема перегрузка сердца псевдокомпенсаторный спазм сосудов артериальная гипертензия
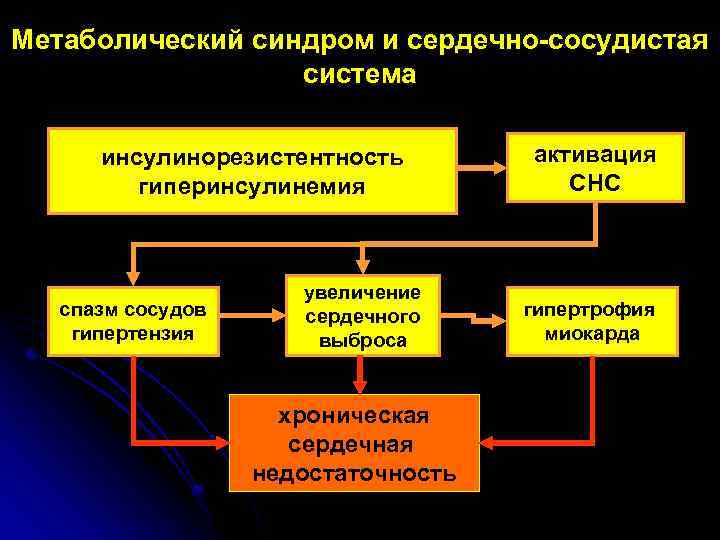
Метаболический синдром и сердечно-сосудистая система инсулинорезистентность гиперинсулинемия спазм сосудов гипертензия увеличение сердечного выброса хроническая сердечная недостаточность активация СНС гипертрофия миокарда

4. Дислепидемия и атеросклероз как проявление и исход метаболического синдрома
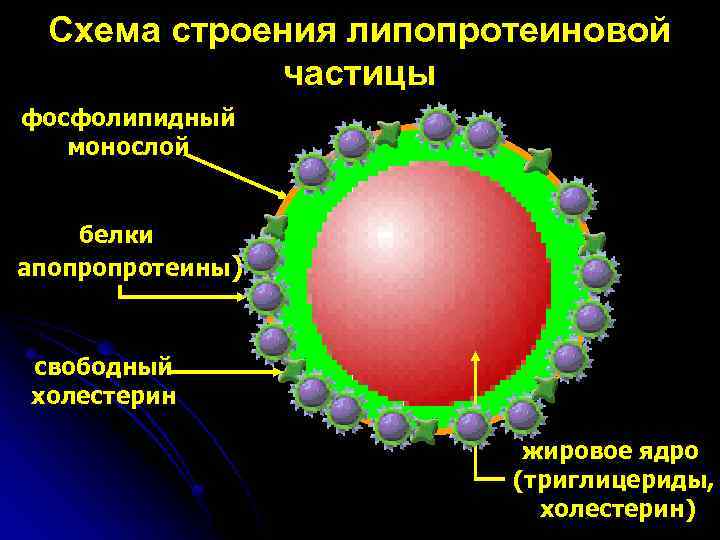
Схема строения липопротеиновой частицы фосфолипидный монослой белки апопропротеины) свободный холестерин жировое ядро (триглицериды, холестерин)
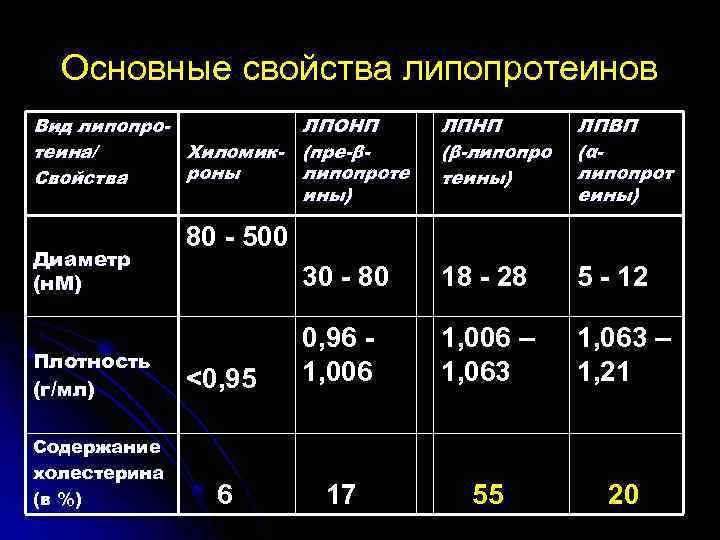
Основные свойства липопротеинов Вид липопро. ЛПОНП теина/ Хиломик- (пре-βроны липопроте Свойства ины) Диаметр (н. М) Плотность (г/мл) Содержание холестерина (в %) ЛПНП (β-липопро теины) ЛПВП (α липопрот еины) 30 - 80 18 - 28 5 - 12 <0, 95 0, 96 1, 006 – 1, 063 – 1, 21 6 17 55 20 80 - 500
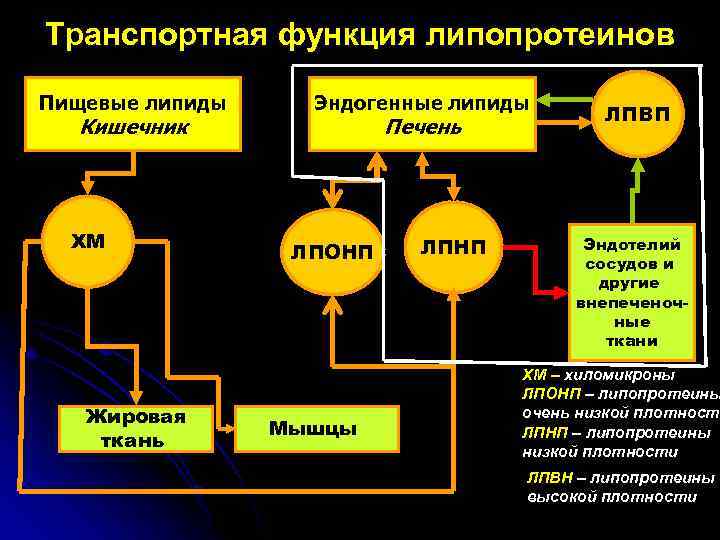
Транспортная функция липопротеинов Пищевые липиды Кишечник ХМ Жировая ткань Эндогенные липиды Печень ЛПОНП Мышцы ЛПНП ЛПВП Эндотелий сосудов и другие внепеченочные ткани ХМ – хиломикроны ЛПОНП – липопротеины очень низкой плотности ЛПНП – липопротеины низкой плотности ЛПВН – липопротеины высокой плотности
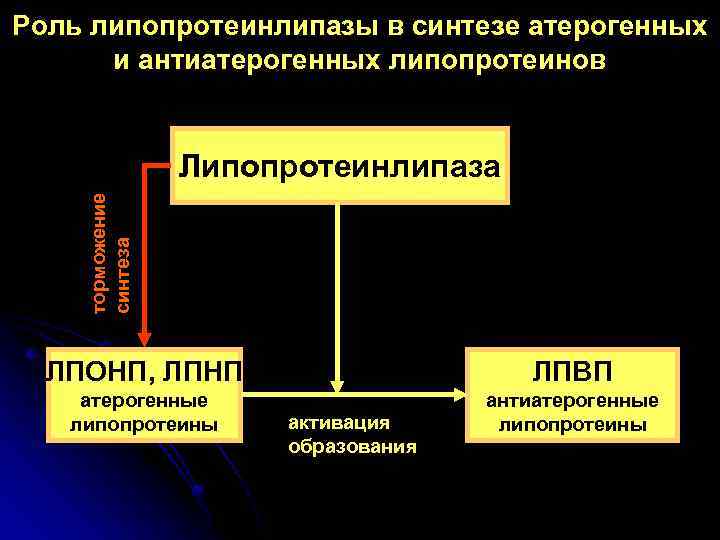
Роль липопротеинлипазы в синтезе атерогенных и антиатерогенных липопротеинов торможение синтеза Липопротеинлипаза ЛПОНП, ЛПНП ЛПВП атерогенные липопротеины антиатерогенные липопротеины активация образования
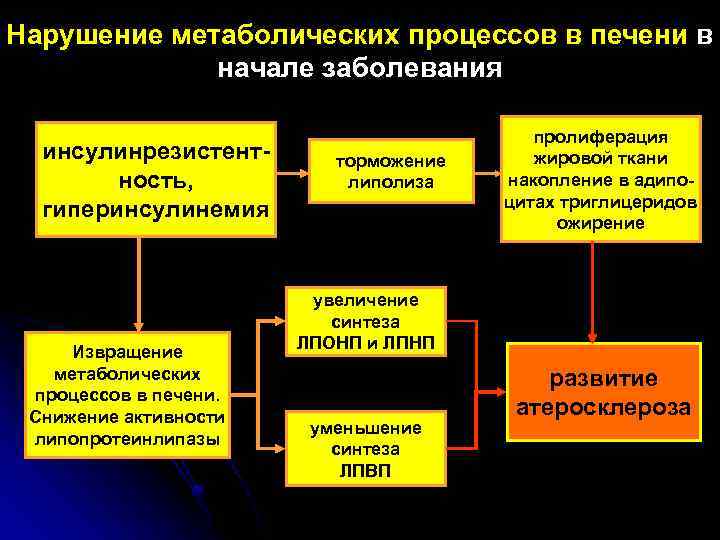
Нарушение метаболических процессов в печени в начале заболевания инсулинрезистентность, гиперинсулинемия Извращение метаболических процессов в печени. Снижение активности липопротеинлипазы торможение липолиза пролиферация жировой ткани накопление в адипоцитах триглицеридов ожирение увеличение синтеза ЛПОНП и ЛПНП уменьшение синтеза ЛПВП развитие атеросклероза
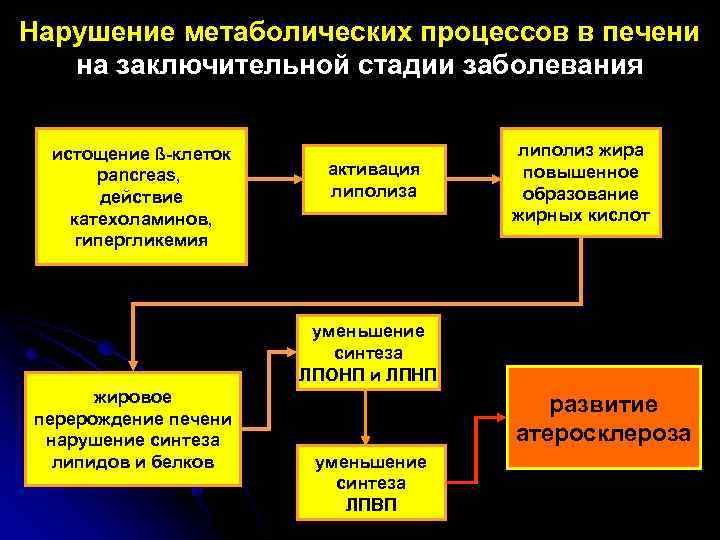
Нарушение метаболических процессов в печени на заключительной стадии заболевания истощение ß-клеток рancreas, действие катехоламинов, гипергликемия активация липолиза липолиз жира повышенное образование жирных кислот уменьшение синтеза ЛПОНП и ЛПНП жировое перерождение печени нарушение синтеза липидов и белков развитие атеросклероза уменьшение синтеза ЛПВП

5. Сахарный диабет как проявление и исход метаболического синдрома
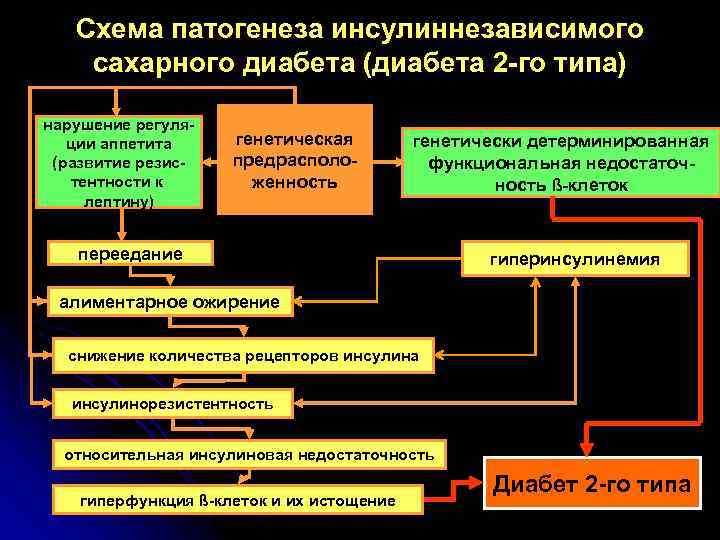
Схема патогенеза инсулиннезависимого сахарного диабета (диабета 2 -го типа) нарушение регуляции аппетита (развитие резистентности к лептину) генетическая предрасположенность генетически детерминированная функциональная недостаточность ß-клеток переедание гиперинсулинемия алиментарное ожирение снижение количества рецепторов инсулина инсулинорезистентность относительная инсулиновая недостаточность гиперфункция ß-клеток и их истощение Диабет 2 -го типа
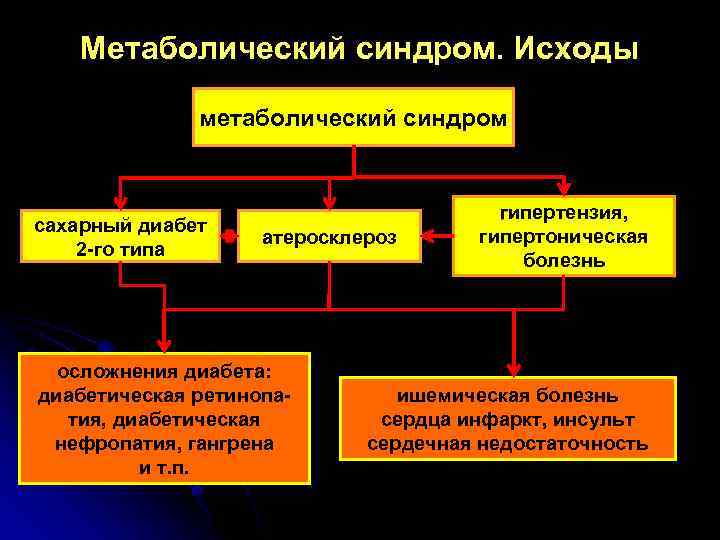
Метаболический синдром. Исходы метаболический синдром сахарный диабет 2 -го типа атеросклероз осложнения диабета: диабетическая ретинопатия, диабетическая нефропатия, гангрена и т. п. гипертензия, гипертоническая болезнь ишемическая болезнь сердца инфаркт, инсульт сердечная недостаточность
метаболический синдром. Ок.вар..ppt