Lek 11 Ris.ppt
- Количество слайдов: 32

 План: 1. Понятие и этапы медико-генетическое консультирования. 2. Перинатальная диагностика наследственных болезней. 3. Общие методы перинатальной диагностики. 1) Просеивающие методы. 2) Неинвазивные методы. 4. Этические вопросы медицинской генетики.
План: 1. Понятие и этапы медико-генетическое консультирования. 2. Перинатальная диагностика наследственных болезней. 3. Общие методы перинатальной диагностики. 1) Просеивающие методы. 2) Неинвазивные методы. 4. Этические вопросы медицинской генетики.
 Медико-генетическое консультирование – это профессиональная оценка риска наследственных и врожденных болезней у членов семьи
Медико-генетическое консультирование – это профессиональная оценка риска наследственных и врожденных болезней у членов семьи
 Необходимость медико-генетического консультирования определяется следующими факторами: Генетический груз населения планеты – 5%: 1% генные мутации; 0, 5% – хромосомные мутации; 3 -3, 5% – болезни с выраженным наследственным компонентом. наследственными факторами обусловлено: - 40 – 50% ранней младенческой смертности; - 50% самопроизвольных абортов; - 30% бесплодных браков *Каждый человек является носителем в среднем 3 – 4 мутаций в генах наследственных заболеваний.
Необходимость медико-генетического консультирования определяется следующими факторами: Генетический груз населения планеты – 5%: 1% генные мутации; 0, 5% – хромосомные мутации; 3 -3, 5% – болезни с выраженным наследственным компонентом. наследственными факторами обусловлено: - 40 – 50% ранней младенческой смертности; - 50% самопроизвольных абортов; - 30% бесплодных браков *Каждый человек является носителем в среднем 3 – 4 мутаций в генах наследственных заболеваний.
 Основными задачами МГК являются: Øпостановка точного диагноза болезни; Øопределение типа наследования болезни и величины ее повторного риска в конкретной семье; Øобъяснение смысла генетического прогноза консультирующему; Øпропаганда медико-генетических знаний.
Основными задачами МГК являются: Øпостановка точного диагноза болезни; Øопределение типа наследования болезни и величины ее повторного риска в конкретной семье; Øобъяснение смысла генетического прогноза консультирующему; Øпропаганда медико-генетических знаний.
 Медико-генетическое консультирование – специализированный вид медицинской помощи населению, направленной на профилактику наследственных болезней. Суть его – в определении прогноза рождения ребенка с наследственной патологией, объяснении вероятности этого события и помощи консультирующейся семье в принятии решения о деторождении.
Медико-генетическое консультирование – специализированный вид медицинской помощи населению, направленной на профилактику наследственных болезней. Суть его – в определении прогноза рождения ребенка с наследственной патологией, объяснении вероятности этого события и помощи консультирующейся семье в принятии решения о деторождении.
 Медико-генетическое консультирование проводится врачом-генетиком. Как оценивается риск наследственной и врожденной патологии? 1. Проводится оценка сегрегационного груза (т. е. той неблагоприятной наследственности, которая досталась нам от сотен поколений предков) путем составления родословной. 2. Оцениваются факторы внешней среды (производственные и бытовые вредности, прием медикаментов и наличие вирусных инфекций в период, предшествовавший зачатию или во время беременности и т. д. ).
Медико-генетическое консультирование проводится врачом-генетиком. Как оценивается риск наследственной и врожденной патологии? 1. Проводится оценка сегрегационного груза (т. е. той неблагоприятной наследственности, которая досталась нам от сотен поколений предков) путем составления родословной. 2. Оцениваются факторы внешней среды (производственные и бытовые вредности, прием медикаментов и наличие вирусных инфекций в период, предшествовавший зачатию или во время беременности и т. д. ).
 Основные вопросы, решаемые в процессе медико -генетического консультирования: • Имеются ли у Вас или у Ваших кровных родственников наследственные болезни? • Являетесь ли Вы и Ваши кровные родственники здоровыми носителями таких болезней? • Какова вероятность того, что у Вашего будущего ребенка может проявиться наследственное заболевание? • Каковы тяжесть течения, возможности лечения, реабилитации и прогноз при данной наследственной болезни? • Существует ли возможность дородовой (пренатальной) диагностики такого заболевания?
Основные вопросы, решаемые в процессе медико -генетического консультирования: • Имеются ли у Вас или у Ваших кровных родственников наследственные болезни? • Являетесь ли Вы и Ваши кровные родственники здоровыми носителями таких болезней? • Какова вероятность того, что у Вашего будущего ребенка может проявиться наследственное заболевание? • Каковы тяжесть течения, возможности лечения, реабилитации и прогноз при данной наследственной болезни? • Существует ли возможность дородовой (пренатальной) диагностики такого заболевания?
 Медико-генетическая консультация состоит из трех этапов: Ø I этап. Диагностика заболевания ØII этап. Прогнозирование рождения ребенка с наследственной патологией ØIII этап. Заключение и советы родителям. Как правило, за консультацией обращаются семьи, где уже имеется ребенок с наследственной патологией, или семьи, в которых имеются больные родственники.
Медико-генетическая консультация состоит из трех этапов: Ø I этап. Диагностика заболевания ØII этап. Прогнозирование рождения ребенка с наследственной патологией ØIII этап. Заключение и советы родителям. Как правило, за консультацией обращаются семьи, где уже имеется ребенок с наследственной патологией, или семьи, в которых имеются больные родственники.
 Генетический риск: üдо 5% - низкий üдо 10% - повышенный в легкой степени üдо 20% - средний üвыше 20% - высокий
Генетический риск: üдо 5% - низкий üдо 10% - повышенный в легкой степени üдо 20% - средний üвыше 20% - высокий
 Виды медико-генетического консультирования: Проспективное консультирование – когда семья только планирует рождение первенца – лучшее время для медико-генетического консультирования. Ретроспективное консультирование – медикогенетическое консультирование семей, где ранее уже отмечалось рождение ребенка с наследственной или врожденной патологией. Консультирование во время беременности. Добрачное консультирование – до вступления в брак.
Виды медико-генетического консультирования: Проспективное консультирование – когда семья только планирует рождение первенца – лучшее время для медико-генетического консультирования. Ретроспективное консультирование – медикогенетическое консультирование семей, где ранее уже отмечалось рождение ребенка с наследственной или врожденной патологией. Консультирование во время беременности. Добрачное консультирование – до вступления в брак.
 Пренатальная диагностика – это диагностика врожденной и наследственной патологии плода на этапе внутриутробного развития. ! Риск родить неполноценного ребенка у совершенно здоровых родителей составляет 5%!
Пренатальная диагностика – это диагностика врожденной и наследственной патологии плода на этапе внутриутробного развития. ! Риск родить неполноценного ребенка у совершенно здоровых родителей составляет 5%!
 Методы, применяемые в перинатальной диагностике: 1. Непрямые - обследуется беременная женщина. 2. Прямые - обследуется плод: неинвазивные
Методы, применяемые в перинатальной диагностике: 1. Непрямые - обследуется беременная женщина. 2. Прямые - обследуется плод: неинвазивные
 Просеивающие методы позволяют выделить женщин, имеющих повышенный риск рождения ребенка с наследственной патологией.
Просеивающие методы позволяют выделить женщин, имеющих повышенный риск рождения ребенка с наследственной патологией.
 К просеивающим лабораторным методам относят определение в сыворотке крови беременной женщины сывороточных маркеров матери: Ø -фетопротеин; Ø хорионический гонадотропин человека; Ø несвязанный эстриол; Ø некоторые другие вещества. Это эмбрионспецифичные белки, которые продуцируются клетками самого плода или плаценты и поступают в кровоток матери. Их концентрация меняется в зависимости от срока беременности и состояния плода.
К просеивающим лабораторным методам относят определение в сыворотке крови беременной женщины сывороточных маркеров матери: Ø -фетопротеин; Ø хорионический гонадотропин человека; Ø несвязанный эстриол; Ø некоторые другие вещества. Это эмбрионспецифичные белки, которые продуцируются клетками самого плода или плаценты и поступают в кровоток матери. Их концентрация меняется в зависимости от срока беременности и состояния плода.
 Содержание АФП возрастает при дефектах нервной трубки (экзенцефалия, мозговые грыжи), незаращении передней брющной стенки, аномалиях почек и т. д. Метод определения АФП, ХГЧ и др. МЭБ позволяет выявить до 80% плодов с дефектами развития внутренних органов и до 65% - с хромосомными болезнями (н-р, с болезнью Дауна)
Содержание АФП возрастает при дефектах нервной трубки (экзенцефалия, мозговые грыжи), незаращении передней брющной стенки, аномалиях почек и т. д. Метод определения АФП, ХГЧ и др. МЭБ позволяет выявить до 80% плодов с дефектами развития внутренних органов и до 65% - с хромосомными болезнями (н-р, с болезнью Дауна)
 Неинвазивные методы – это методы обследования плода без оперативного вмешательства.
Неинвазивные методы – это методы обследования плода без оперативного вмешательства.
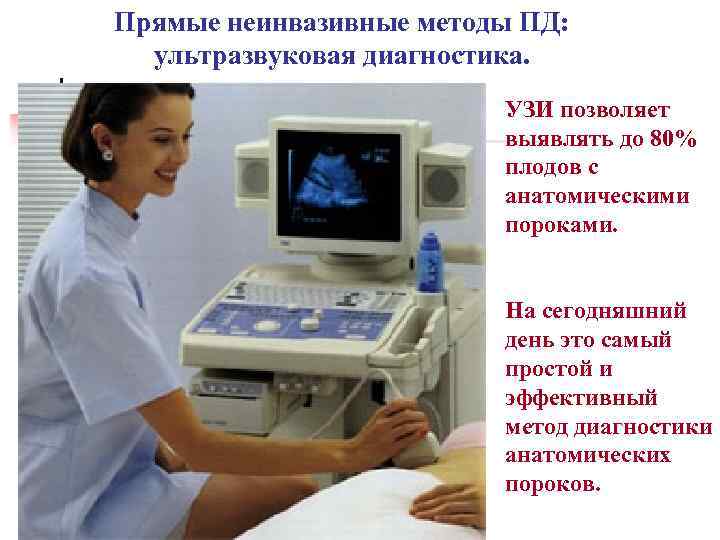 Прямые неинвазивные методы ПД: ультразвуковая диагностика. УЗИ позволяет выявлять до 80% плодов с анатомическими пороками. На сегодняшний день это самый простой и эффективный метод диагностики анатомических пороков.
Прямые неинвазивные методы ПД: ультразвуковая диагностика. УЗИ позволяет выявлять до 80% плодов с анатомическими пороками. На сегодняшний день это самый простой и эффективный метод диагностики анатомических пороков.
 Повторное УЗИ плода выполняют по следующим показаниям: Ø наличие у женщины заболеваний, повышающих риск рождения больного ребенка (сахарный диабет, алкоголизм); Ø воздействие тератогенного фактора; Ø наличие врожденного порока развития у кого-либо из супругов; Ø рождение предыдущего ребенка с пороками развития; Ø несоответствие размеров плода сроку беременности.
Повторное УЗИ плода выполняют по следующим показаниям: Ø наличие у женщины заболеваний, повышающих риск рождения больного ребенка (сахарный диабет, алкоголизм); Ø воздействие тератогенного фактора; Ø наличие врожденного порока развития у кого-либо из супругов; Ø рождение предыдущего ребенка с пороками развития; Ø несоответствие размеров плода сроку беременности.
 Инвазивные методы пренатальной диагностики – это способы получения образцов клеток и тканей эмбриона, плода и провизорных органов (плаценты, оболочки) с последующим изучением полученных материалов. ü хорион- и плацентобиопсия ü получение амниотической жидкости (амниоцентез) ü биопсия тканей плода, взятие крови плода (кордоцентез).
Инвазивные методы пренатальной диагностики – это способы получения образцов клеток и тканей эмбриона, плода и провизорных органов (плаценты, оболочки) с последующим изучением полученных материалов. ü хорион- и плацентобиопсия ü получение амниотической жидкости (амниоцентез) ü биопсия тканей плода, взятие крови плода (кордоцентез).
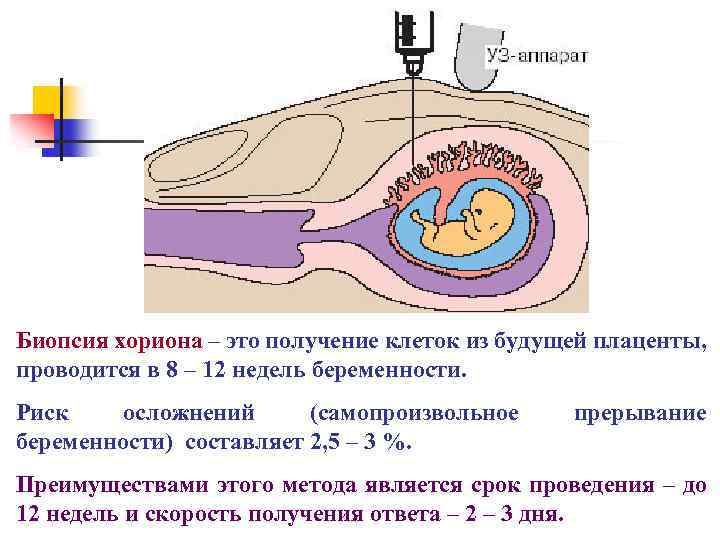 Биопсия хориона – это получение клеток из будущей плаценты, проводится в 8 – 12 недель беременности. Риск осложнений (самопроизвольное беременности) составляет 2, 5 – 3 %. прерывание Преимуществами этого метода является срок проведения – до 12 недель и скорость получения ответа – 2 – 3 дня.
Биопсия хориона – это получение клеток из будущей плаценты, проводится в 8 – 12 недель беременности. Риск осложнений (самопроизвольное беременности) составляет 2, 5 – 3 %. прерывание Преимуществами этого метода является срок проведения – до 12 недель и скорость получения ответа – 2 – 3 дня.
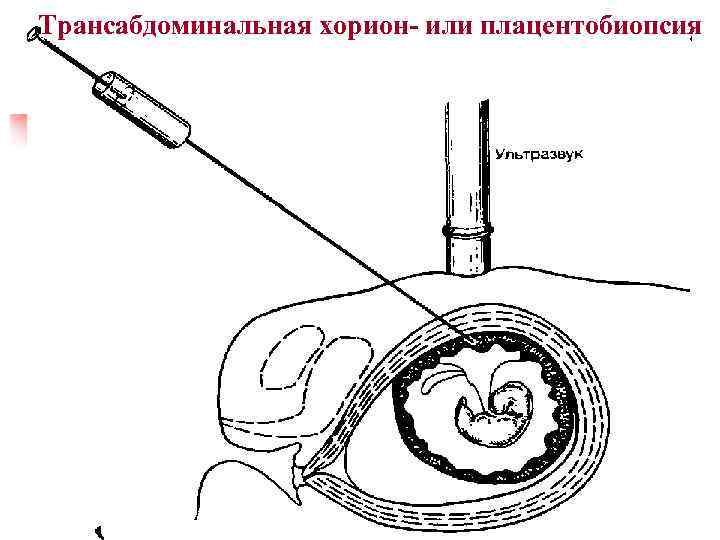 Трансабдоминальная хорион- или плацентобиопсия
Трансабдоминальная хорион- или плацентобиопсия
 Трансцервикальная хорион- или плацентобиопсия
Трансцервикальная хорион- или плацентобиопсия
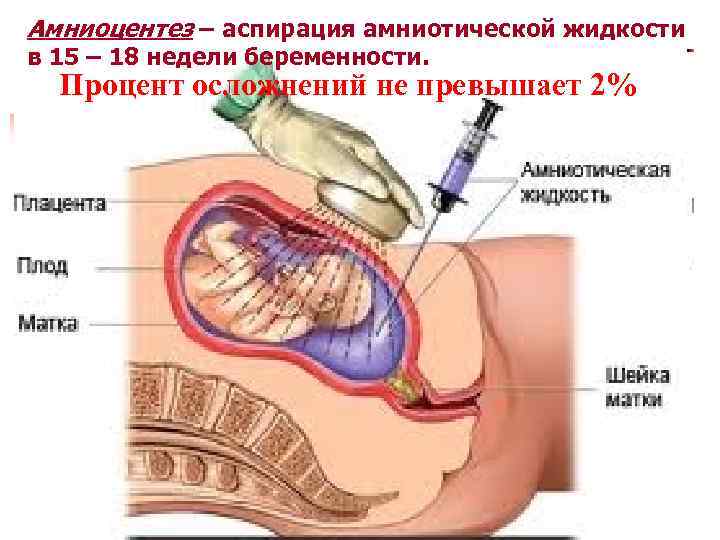 Амниоцентез – аспирация амниотической жидкости в 15 – 18 недели беременности. Процент осложнений не превышает 2%
Амниоцентез – аспирация амниотической жидкости в 15 – 18 недели беременности. Процент осложнений не превышает 2%
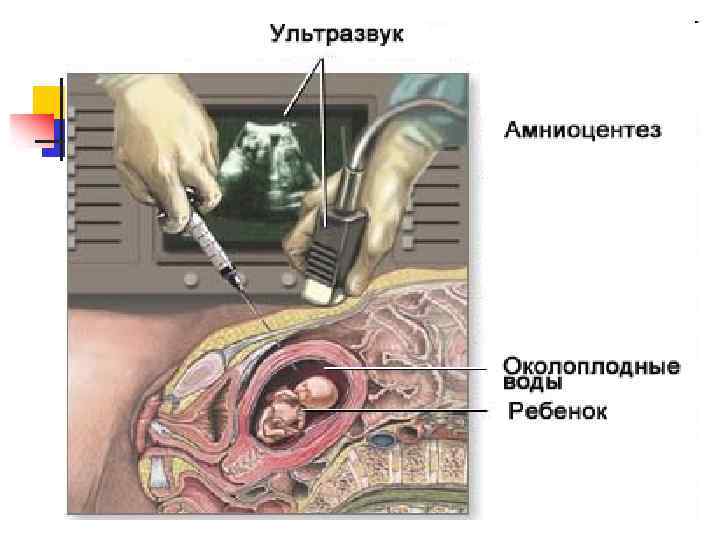
 Биопсия хориона дает больше информации, чем амниоцентез
Биопсия хориона дает больше информации, чем амниоцентез
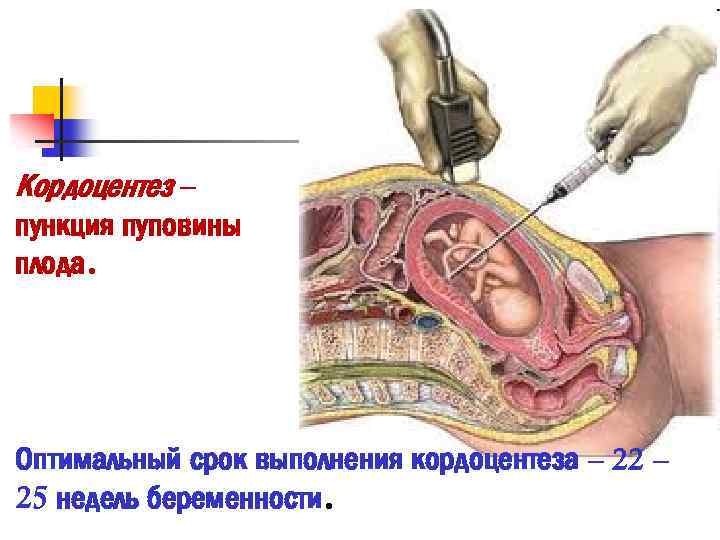 Кордоцентез – пункция пуповины плода. Оптимальный срок выполнения кордоцентеза – 22 – 25 недель беременности.
Кордоцентез – пункция пуповины плода. Оптимальный срок выполнения кордоцентеза – 22 – 25 недель беременности.
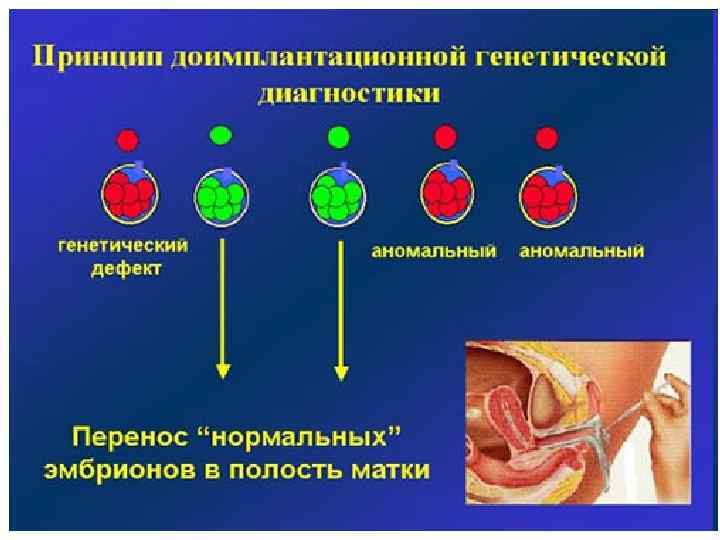
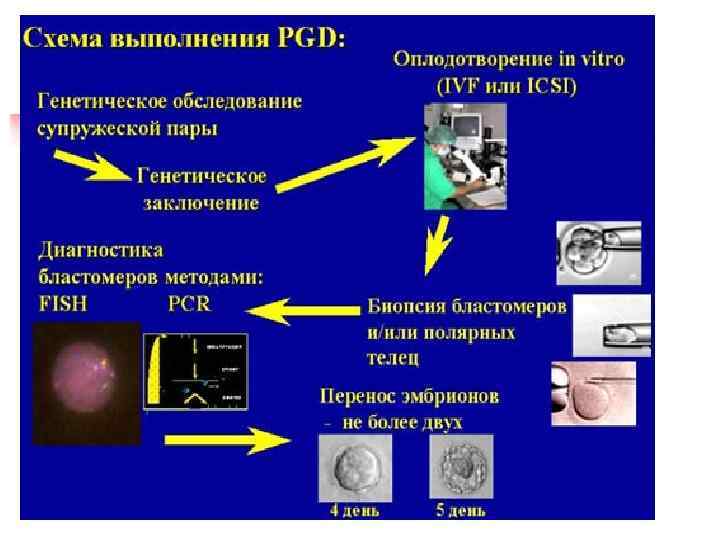
 Преимплантационная диагностика Принцип преимплантационной диагностики заключается в выявлении генетических нарушений у эмбрионов перед подсадкой их в полость матки. После проведения диагностики, в полость матки переносят только те из них, у которых данные нарушения отсутствуют или находятся в сбалансированном состоянии. Цель преимплантационной диагностики – наступление беременности здоровым плодом.
Преимплантационная диагностика Принцип преимплантационной диагностики заключается в выявлении генетических нарушений у эмбрионов перед подсадкой их в полость матки. После проведения диагностики, в полость матки переносят только те из них, у которых данные нарушения отсутствуют или находятся в сбалансированном состоянии. Цель преимплантационной диагностики – наступление беременности здоровым плодом.
 Заключение: В нашей стране принципиально решенными можно считать: 1) Эффективное УЗИ-скринирование беременных; 2) Проблему забора плодного материала на всех сроках беременности; 3) Эффективное выявление женщин высокого риска рождения детей с ВПР. групп 4) Эффективные цитогенетические и молекулярногенетические методы диагностики хромосомных и генных болезней у плода.
Заключение: В нашей стране принципиально решенными можно считать: 1) Эффективное УЗИ-скринирование беременных; 2) Проблему забора плодного материала на всех сроках беременности; 3) Эффективное выявление женщин высокого риска рождения детей с ВПР. групп 4) Эффективные цитогенетические и молекулярногенетические методы диагностики хромосомных и генных болезней у плода.
 Заключение: Актуальными для России являются следующие проблемы: 1) Отсутствие программ и наборов для массового скрининга маркерных эмбриональных белков в сыворотке крови беременных; 2) Отсутствие оперативных компьютеризированных регистров наследственных болезней; 3) Слабая медико-генетическая подготовка врачей; 4) Неэффективное консультирование; медико-генетическое 5) Плохая информированность врачей и населения о реальных возможностях современных методов пренатальной диагностики.
Заключение: Актуальными для России являются следующие проблемы: 1) Отсутствие программ и наборов для массового скрининга маркерных эмбриональных белков в сыворотке крови беременных; 2) Отсутствие оперативных компьютеризированных регистров наследственных болезней; 3) Слабая медико-генетическая подготовка врачей; 4) Неэффективное консультирование; медико-генетическое 5) Плохая информированность врачей и населения о реальных возможностях современных методов пренатальной диагностики.


