темы 2 Ибраева.pptx
- Количество слайдов: 24

Питание при различных заболеваниях. ПОДГОТОВИЛА: ИБРАЕВА АКЕРКЕ МПД 504 -01

Лечебное питание при заболеваниях гепатобилиарной системы «Лечебное питание при заболеваниях печени и желчного пузыря предусматривает влияние на нарушенные процессы обмена веществ, создание благоприятных условий для функциональной деятельности и восстановления структуры печени, улучшение процессов пищеварения и в т. ч. желчевыделения» .

В первую очередь необходимо оптимизировать белковую часть рациона. Это должно быть достаточное количество полноценного белка (80 – 90 г) с правильным соотношением животного и растительного белка и сбалансированностью аминокислотного. Ограничение белка показано при тяжелой гепатобилиарной недостаточности ( – 20– 40 г, до полного исключения в период печеночной комы. При гепатозе у истощенных лиц прием белка увеличивается (до 110– 120 г).

Содержание жиров – соответствует физиологической норме (80– 90 г, при этом 2/3 – жиры животного происхождения и 1/3 – растительного). Запрещается употребление лишь тугоплавких трудноперевариваемых жиров – баранины, жирных сортов свинины, мяса гуся, утки. Из жиров животного происхождения рекомендуется сливочное масло. Маложировая диета (до 50– 70 г плюс исключение растительных жиров) назначается в случаях когда необходимо щадить билиарную систему и уменьшить желчеотделение.

В рационе больных с гепатобилиарными расстройствами не следует превышать физиологичной нормы углеводов (350– 400 г), причем доля простых сахаров должна составлять около 70 г. Увеличение доли олиго- и дисахаридов в диете ведет к застою желчи и нарушению ее химического состава (усилению литогенных свойств), усилению депонирования глюкозы в виде жира (активация липогенеза). Диеты с низкой энергетической ценностью, состоящие исключительно из легкоусвояемых углеводов, назначают при тяжелой печеночной недостаточности – прекоме.

Особое внимание в питании больных хроническими заболеваниями печени любой этиологии необходимо уделить пищевым волокнам (овощи, фрукты, хлеб грубого помола), т. к. они нормализуют желчевыделительную деятельность, препятствуя развитию застоя желчи, благоприятно влияя на ее состав и литогенный индекс.

Трудно переоценить роль печени в обмене витаминов. Поэтому так важно при ее патологиях создавать и поддерживать «избыточный» фон витаминов. При заболеваниях печени и желчного пузыря важно поддерживать и водно-солевой баланс. Рекомендованная норма – до 1, 5 л свободной жидкости в сутки. При ее недостатке может повышаться концентрация желчи, увеличиваться количество азотистых шлаков, в крови и тканях могут накапливаться вредные продукты обмена. Исключение – больные циррозом печени.

Лечебное питание при заболеваниях поджелудочной железы Лечение должно быть комплексным и прежде всего направленным на уменьшение болей, максимальное щажение поджелудочной железы (ПЖ), снижение гиперферментемии, подавление секреторной функции железы и уменьшение явлений стаза в ее протоках, а также на восстановление нарушенных метаболических процессов.

Лечебное питание при остром панкреатите и обострении хронического панкреатита В первые 2– 3 дня больному острым панкреатитом и при обострении хронического панкреатита назначается голодание. В эти дни рекомендуется употреблять 1– 1, 5 л (по 200 мл 4– 5 раз) минеральной воды комнатной температуры и без газа, отвар шиповника (1– 2 стакана) или некрепкий чай. С 3 -го дня заболевания назначается диета № 5 п. Диета механически и химически щадящая. Исключаются продукты, вызывающие вздутие кишечника, содержащие грубую клетчатку, богатые экстрактивными веществами, стимулирующие секрецию пищеварительных желез. Пища готовится в вареном, паровом виде, жидкой или полужидкой консистенции. Прием пищи 5– 6 раз в день.
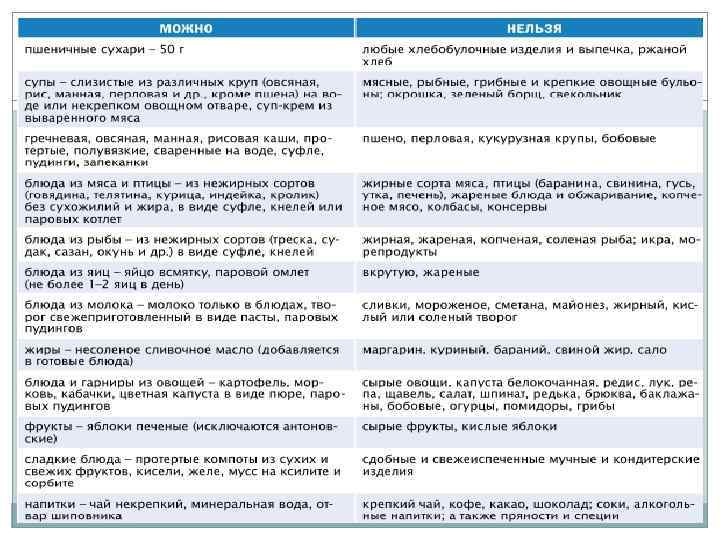

Лечебное питание при хронических заболеваниях ПЖ Диета должна содержать достаточное количество белка (до 130 г), следует ограничивать количество углеводов (до 300– 350 г), в основном за счет простых легкоусвояемых, и количество жиров (до 80 г).

Питание при заболеваниях обмена веществ Среди основных причин нарушенного обмена специалисты называют не только неправильное и недостаточное питание – хотя эта причина является основной. Это может быть и воздействие токсинов, и поступают они в организм не только с пищей, но и с водой, бытовой химией, химическими лекарствами и т. д. Микробы и вирусы тоже могут вызывать нарушение обмена веществ в организме: бывает так, что сбои начинаются после перенесенных ОРВИ и ОРЗ.

Как лечить нарушение обмена веществ? Нарушение обмена веществ лечение предполагает комплексное и только под контролем врача. Средства, которые могут отрегулировать обмен веществ, можно разделить на следующие категории: Гормоны – препараты на основе биологически активных веществ, которые способствуют нормализации метаболизма, координации всех обменных процессов. Назначение гормональных препаратов должен делать только врач. Витаминный комплекс – низкомолекулярные, активные соединения, которые участвуют во всех жизненно-важных процессах – в ферментации, регуляции, выработке необходимых веществ, накоплении энергии, развитии тканей и костной системы. Витамины следует употреблять регулярно, грамотно подбирая их сочетание и дозировку, так как не только дефицит витаминов может спровоцировать нарушение обмена веществ, но и их переизбыток. Ферменты – протеолиты (трипсин) фибриногены (стрептокиназа, фибринолизин), деполимеризующие вещества (ДНК, РНК), средства, нейтрализующие вязкую консистенцию гиалуроновой кислоты (ранидаза, лидаза).

Препараты, регулирующие гемостаз – антитромбические средства, стимуляторы эритропоэза, препараты, стабилизирующие уровень железа в крови, гемостатики. Аминокислоты, некоторые из которых стали самостоятельным лекарственным средством (глицин, метионин). Аминокислоты компенсируют нехватку этих веществ в организме, обеспечивая восстановление нейронной проводимости, гипотоламно-гипофизарной деятельности, улучшая состояние энергетических ресурсов и многие другие процессы. Биостимуляторы – улучшают состояние нервной системы, устраняют явление гипоксии, активизируют защитные свойства организма. Биогенные препараты ускоряют процесс восстановления регуляции метаболических процессов, обладают репаративными свойствами.

Питание при хирургических заболеваниях Питание в предоперационном периоде Диетотерапия в предоперационном периоде преследует цель создания благоприятных условий для предстоящего хирургического вмешательства и заживления операционной раны. Питание больных строится в зависимости от характера патологического процесса и связанного с ним состояния организма больного, продолжительности предоперационного периода, который в значительной мере определяется срочностью предстоящего вмешательства.

При плановых операциях больным назначается диета, показанная в соответствии с характером заболевания. Однако с целью создания резерва питательных веществ в послеоперационном периоде энергетическая ценность рациона должна быть не ниже 12 560 к. Дж (3000 ккал) за счет 120— 130 г белка, 100 г жира и 400 г углеводов (100— 120 г легкоусвояемых). Содержание витаминов в 1, 5— 2 раза должно превышать физиологическую норму. При отсутствии отеков показано насыщение организма жидкостью (до 2, 5 л в сутки). За 3— 4 дня до операции должны быть исключены продукты, богатые клетчаткой и вызывающие метеоризм (ржаной хлеб, цельное молоко, бобовые, капуста и пр. ). Прием пищи следует прекратить за 8— 10 ч до операции. В случаях выраженного нарушения обмена веществ, особенно с наличием отрицательного азотистого баланса (отсутствие аппетита, рвота, стрессовые ситуации, потеря пищеварительных соков через свищ), показано парентеральное питание.

Энтеральное питание (ЭП) — тип лечебного или дополнительного питания специальными смесями, при котором всасывание пищи (при её поступлении через рот, через зонд в желудке или кишечнике) осуществляется физиологически адекватным путем, то есть через слизистую оболочку желудочно-кишечного тракта.

По способу введения энтеральное питание подразделяется: Прием ЭП в виде напитков глотками (сипинг) или через трубочку. Зондовое питание через назогастральный (зонд через носовое отверстие в желудок), назодуоденальный или назоеюнальный (зонд через носовое отверстие в двенадцатиперстную или тощую кишку), двухканальный (для декомпрессии желудка и внутрикишечного введения питательной смеси) зонды — по показаниям; Питание через зонд, введенный в стому (хирургически созданное отверстие для зонда в брюшной стенке): гастро-, дуодено-, еюностомы, сформированные хирургическим или эндоскопическим способами (описанными в специальных руководствах). При осуществлении зондового питания всеми указанными способами необходим обязательный контроль правильности проведения и места положения зонда (в динамике) во избежание осложнений.

Парентеральное питание — способ введения питательных веществ в организм путем внутривенной инфузии в обход желудочно-кишечного тракта. Может быть частичным и полным. Применяется при невозможности пациентом самостоятельно принимать пищу. Парентеральное питание позволяет длительное время адекватно обеспечивать потребности пациента в белке и энергии.

Питание при заболевании органов дыхания Пища не должна оказывать травматического действия на тот или иной пораженный орган дыхательных путей, будь то миндалины, глотка, мягкое небо и т. п. Количество витаминов и кальция увеличено, натрия хлорида ограничено до 8 г. Пищу дают 5 -6 раз в день небольшими порциями. При разнообразии продуктового набора преобладают легкоперевариваемые, не способствующие усиленному газообразованию, вздутию кишечника и запорам продукты. Пищу готовят в рубленом и протертом виде, варят в воде или на пару.

Как источники легкоусвояемого белка и кальция особенно важны молочные продукты с обязательным включением кисломолочных напитков. Цельное молоко используют только в блюдах. В диете увеличено количество свободной жидкости (до 1, 5 -2 л) за счет разбавленных соков фруктов и ягод, отвара шиповника, чая с лимоном, морсов, киселей, компотов и др.

Пищевая аллергия – воздействие пищевых аллергенов на организм человека при употреблении пищи или в процессе ее приготовления. Симптомы: тошнота, боль в животе, экзема, отек Квинке, мигрень, крапивница, анафилактический шок. При обострениях аллергии необходимо придерживаться гипоаллергенной диеты. Диета будет выполнять как лечебную функцию, так и диагностическую

Как соблюдать диету при аллергии Соблюдать гипоаллергенную диету нужно столько времени, сколько назначил врач: обычно взрослые могут придерживаться диеты 2 -3 недели, дети — 7 -10 дней. Питание в этот период должно быть сбалансированным, включая витамины, необходимые питательные вещества и минералы. После, при заметном улучшении состояния, можно вводить в рацион питания продукты, которые были исключены. Вводить новые продукты лучше по одному, с перерывом минимум в три дня — аллергическая реакция на новый продукт может проявиться не сразу, аллергены способны в течение некоторого времени накапливаться в организме.

Ограничиваются: рыба, сыр, колбаса, копчености; овощи, рассолы. Исключаются: минеральные воды, хлебный квас, пиво, вино, водка; жареные блюда. Разрешаются: пища тушеная, отварная, печеная; сливочное и растительное масло.
темы 2 Ибраева.pptx