Пиелонефриты.pptx
- Количество слайдов: 30
 Пиелонефриты
Пиелонефриты
 Определение Пиелонефри т (pyelonephritis; греч. pyelos лоханка + нефрит) – это неспецифическое инфекционновоспалительное заболевание почек с преимущественным поражением интерстициальной ткани, лоханки и чашечек.
Определение Пиелонефри т (pyelonephritis; греч. pyelos лоханка + нефрит) – это неспецифическое инфекционновоспалительное заболевание почек с преимущественным поражением интерстициальной ткани, лоханки и чашечек.
 Статистика Частота острого пиелонефрита в России по расчетным данным за 1999 г. составила до 1, 3 млн. случаев в год с тенденцией к дальнейшему росту. пиелонефрит выявляют примерно у каждого 10 -12 умершего, при этом в большинстве случаев данное заболевание не было распознано при жизни пациента. Острый пиелонефрит занимает второе место среди экстрагенитальных заболеваний, осложняющих беременность и составляет 2 -13% по данным разных авторов.
Статистика Частота острого пиелонефрита в России по расчетным данным за 1999 г. составила до 1, 3 млн. случаев в год с тенденцией к дальнейшему росту. пиелонефрит выявляют примерно у каждого 10 -12 умершего, при этом в большинстве случаев данное заболевание не было распознано при жизни пациента. Острый пиелонефрит занимает второе место среди экстрагенитальных заболеваний, осложняющих беременность и составляет 2 -13% по данным разных авторов.
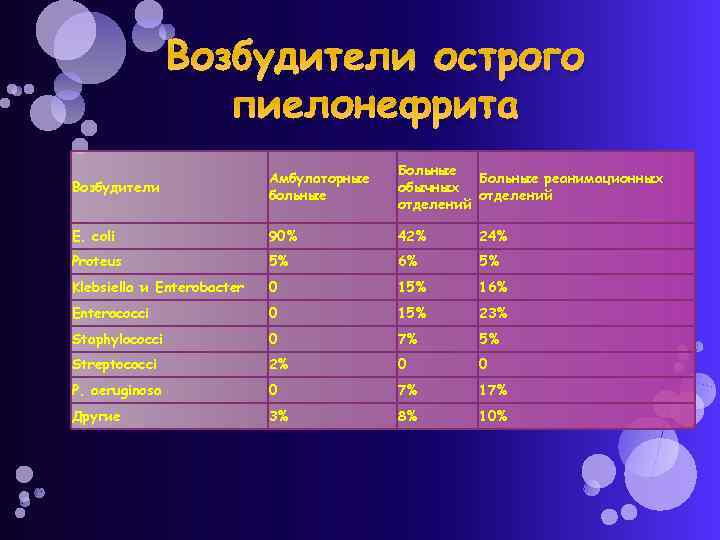 Возбудители острого пиелонефрита Возбудители Амбулаторные больные Больные реанимационных обычных отделений E. coli 90% 42% 24% Proteus 5% 6% 5% Klebsiella и Enterobacter 0 15% 16% Enterococci 0 15% 23% Staphylococci 0 7% 5% Streptococci 2% 0 0 P. aeruginosa 0 7% 17% Другие 3% 8% 10%
Возбудители острого пиелонефрита Возбудители Амбулаторные больные Больные реанимационных обычных отделений E. coli 90% 42% 24% Proteus 5% 6% 5% Klebsiella и Enterobacter 0 15% 16% Enterococci 0 15% 23% Staphylococci 0 7% 5% Streptococci 2% 0 0 P. aeruginosa 0 7% 17% Другие 3% 8% 10%
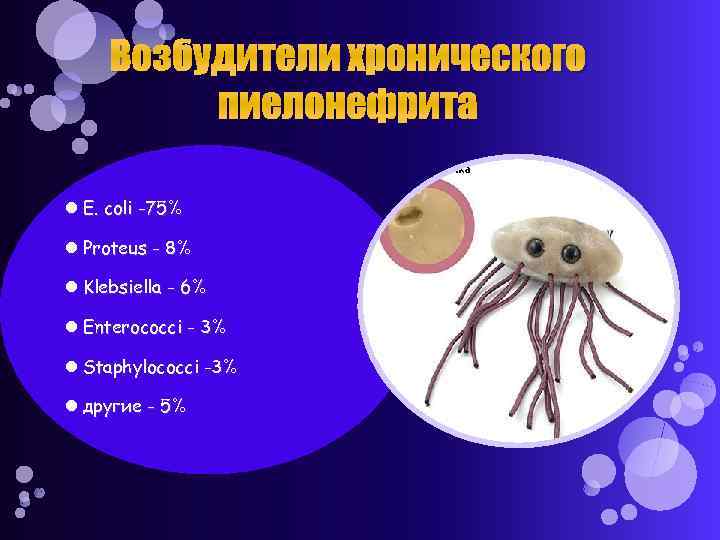 Возбудители хронического пиелонефрита E. coli -75% Proteus - 8% Klebsiella - 6% Enterococci - 3% Staphylococci -3% другие - 5%
Возбудители хронического пиелонефрита E. coli -75% Proteus - 8% Klebsiella - 6% Enterococci - 3% Staphylococci -3% другие - 5%
 гипоксия почечной ткани (гипертоническая болезнь, нефроптоз, гипоплазия почки, поликистоз), гипокалиемия, нарушения пуринового (подагра) и углеводного (сахарный диабет) обменов, уродинамики (мочекаменная болезнь, пузырномочеточниковый рефлюкс, аномалии развития мочевой системы, аденома предстательной железы, атония кишечника, беременность), иммунодефицитные состояния.
гипоксия почечной ткани (гипертоническая болезнь, нефроптоз, гипоплазия почки, поликистоз), гипокалиемия, нарушения пуринового (подагра) и углеводного (сахарный диабет) обменов, уродинамики (мочекаменная болезнь, пузырномочеточниковый рефлюкс, аномалии развития мочевой системы, аденома предстательной железы, атония кишечника, беременность), иммунодефицитные состояния.
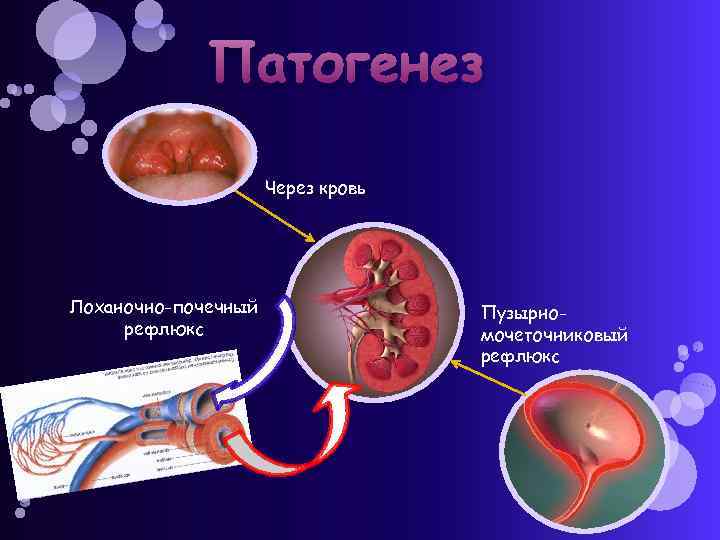 Патогенез Через кровь Лоханочно-почечный рефлюкс Пузырномочеточниковый рефлюкс
Патогенез Через кровь Лоханочно-почечный рефлюкс Пузырномочеточниковый рефлюкс
 Хроническое течение П. обычно обусловливается уриногенным заносом бактерий вследствие нарушения оттока мочи из почки, угнетением иммунитета, нарушением кровоснабжения почечной ткани и другими факторами. Наиболее часто оно отмечается при обструктивном (30— 40%), а также гестационном пиелонефрите (10— 25%).
Хроническое течение П. обычно обусловливается уриногенным заносом бактерий вследствие нарушения оттока мочи из почки, угнетением иммунитета, нарушением кровоснабжения почечной ткани и другими факторами. Наиболее часто оно отмечается при обструктивном (30— 40%), а также гестационном пиелонефрите (10— 25%).
 Патанатомия При остром серозном П. отмечается отек мозгового и коркового вещества, полнокровие капилляров дистрофическинекробиотические изменения эпителия проксимальных и дистальных канальцев, дилатация их просвета. В зонах максимального поражения в стромальном экссудате имеется примесь полиморфно-ядерных лейкоцитов. Клубочки остаются интактными.
Патанатомия При остром серозном П. отмечается отек мозгового и коркового вещества, полнокровие капилляров дистрофическинекробиотические изменения эпителия проксимальных и дистальных канальцев, дилатация их просвета. В зонах максимального поражения в стромальном экссудате имеется примесь полиморфно-ядерных лейкоцитов. Клубочки остаются интактными.
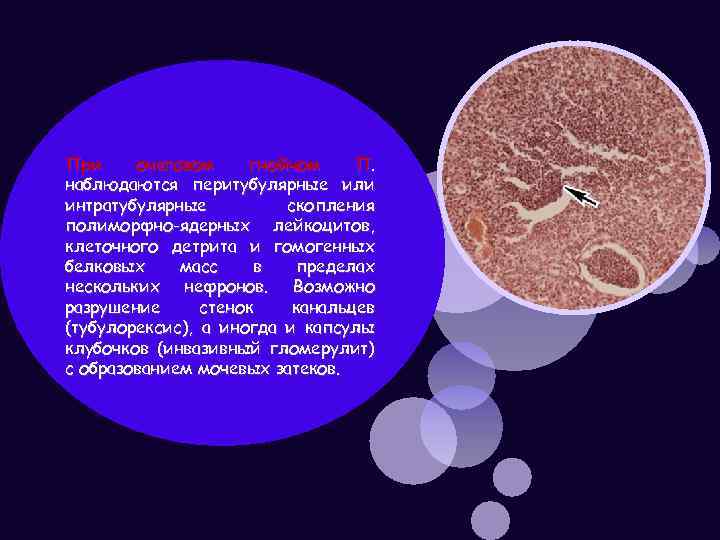 При очаговом гнойном П. наблюдаются перитубулярные или интратубулярные скопления полиморфно-ядерных лейкоцитов, клеточного детрита и гомогенных белковых масс в пределах нескольких нефронов. Возможно разрушение стенок канальцев (тубулорексис), а иногда и капсулы клубочков (инвазивный гломерулит) с образованием мочевых затеков.
При очаговом гнойном П. наблюдаются перитубулярные или интратубулярные скопления полиморфно-ядерных лейкоцитов, клеточного детрита и гомогенных белковых масс в пределах нескольких нефронов. Возможно разрушение стенок канальцев (тубулорексис), а иногда и капсулы клубочков (инвазивный гломерулит) с образованием мочевых затеков.
 Прогрессирование гнойного воспаления может завершиться апостематозным нефритом, изолированным абсцессом или карбункулом почки, который нередко осложняется гнойным паранефритом У больных сахарным диабетом П. может осложниться некрозом почечных сосочков.
Прогрессирование гнойного воспаления может завершиться апостематозным нефритом, изолированным абсцессом или карбункулом почки, который нередко осложняется гнойным паранефритом У больных сахарным диабетом П. может осложниться некрозом почечных сосочков.
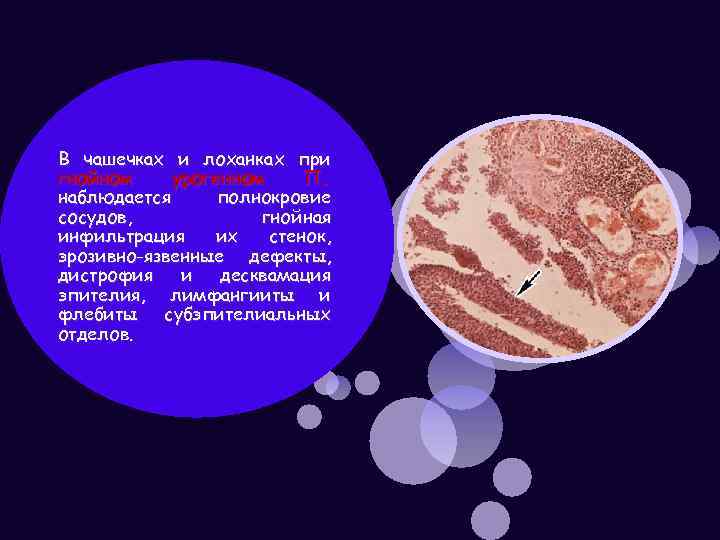 В чашечках и лоханках при гнойном урогенном П. наблюдается полнокровие сосудов, гнойная инфильтрация их стенок, эрозивно-язвенные дефекты, дистрофия и десквамация эпителия, лимфангииты и флебиты субэпителиальных отделов.
В чашечках и лоханках при гнойном урогенном П. наблюдается полнокровие сосудов, гнойная инфильтрация их стенок, эрозивно-язвенные дефекты, дистрофия и десквамация эпителия, лимфангииты и флебиты субэпителиальных отделов.
 Хронический П. отличается полиморфизмом изменений, отражающим характер и длительность воспалительного процесса. Его специфическими особенностями являются очаговость и асимметрия поражения. При далеко зашедшем процессе масса почки уменьшается, корковое вещество неравномерно сужается, в связи с чем на поверхности органа образуются платообразные западения. (сморщенная почка)
Хронический П. отличается полиморфизмом изменений, отражающим характер и длительность воспалительного процесса. Его специфическими особенностями являются очаговость и асимметрия поражения. При далеко зашедшем процессе масса почки уменьшается, корковое вещество неравномерно сужается, в связи с чем на поверхности органа образуются платообразные западения. (сморщенная почка)
 Симптоматика Острый пиелонефрит Общеклинические симптомы: высокая лихорадка; озноб и проливные поты; артралгии и миалгии; головная боль, иногда спутанность сознания; тошнота и рвота; артериальная гипотония, картина бактериемического шока. Местные симптомы: боль и напряжение мышц в поясничной области; напряжение мышц передней брюшной стенки; дизурии; хлопья, муть в моче; полиурия, никтурия; положительный симптом поколачивания (Пастернацкого).
Симптоматика Острый пиелонефрит Общеклинические симптомы: высокая лихорадка; озноб и проливные поты; артралгии и миалгии; головная боль, иногда спутанность сознания; тошнота и рвота; артериальная гипотония, картина бактериемического шока. Местные симптомы: боль и напряжение мышц в поясничной области; напряжение мышц передней брюшной стенки; дизурии; хлопья, муть в моче; полиурия, никтурия; положительный симптом поколачивания (Пастернацкого).
 Диагноз острого пиелонефрита Изменения в общем анализе крови: лейкоцитоз, сдвиг формулы влево; токсическая зернистость лейкоцитов; умеренное снижение уровня гемоглобина (в тяжелых случаях); повышение СОЭ. Изменения в анализах мочи: олигурия; высокий удельный вес мочи (удельный вес может быть снижен, монотонен); протеинурия (до 3 г/л); лейкоцитурия (пиурия); микро- и макрогематурия; бактериурия (может быть и без лейкоцитурии); гиалиновые и эпителиальные, реже зернистые цилиндры.
Диагноз острого пиелонефрита Изменения в общем анализе крови: лейкоцитоз, сдвиг формулы влево; токсическая зернистость лейкоцитов; умеренное снижение уровня гемоглобина (в тяжелых случаях); повышение СОЭ. Изменения в анализах мочи: олигурия; высокий удельный вес мочи (удельный вес может быть снижен, монотонен); протеинурия (до 3 г/л); лейкоцитурия (пиурия); микро- и макрогематурия; бактериурия (может быть и без лейкоцитурии); гиалиновые и эпителиальные, реже зернистые цилиндры.
 Изменения биохимических и коагулологических показателей крови: увеличение уровня a(alfa)2 - и g(gamma)глобулинов; повышение уровня мочевины и креатинина (не обязательно); понижение концентрации общего белка крови (в тяжелых случаях); гипергликемия (в тяжелых случаях); гипербилирубинемия (в тяжелых случаях); гиперфибриногенемия, положительные тесты на продукты паракоагуляции, снижение антитромбина III, фибринолитической активности (признаки ДВС-синдрома); Ультразвуковые изменения: увеличение в объеме пораженной почки, утолщение и уплотнение паренхимы, расширение чашечек и лоханок, иногда видны уплотненные сосочки
Изменения биохимических и коагулологических показателей крови: увеличение уровня a(alfa)2 - и g(gamma)глобулинов; повышение уровня мочевины и креатинина (не обязательно); понижение концентрации общего белка крови (в тяжелых случаях); гипергликемия (в тяжелых случаях); гипербилирубинемия (в тяжелых случаях); гиперфибриногенемия, положительные тесты на продукты паракоагуляции, снижение антитромбина III, фибринолитической активности (признаки ДВС-синдрома); Ультразвуковые изменения: увеличение в объеме пораженной почки, утолщение и уплотнение паренхимы, расширение чашечек и лоханок, иногда видны уплотненные сосочки
 Функциональные изменения при цистоскопии: Изменения рентгенологической картины: увеличение в объеме пораженной почки на 1, 5 см в длину и ширину. Не контрастируются мочевыводящие пути на пораженной стороне. Отсутствует контур поясничной мышцы. В случае спазма сосочковых сфинктеров получается интенсивная тень почки - "симптом белой почки" (внутривенная урография) при хромоцистоскопии замедление либо прекращение выделения индигокармина на пораженной стороне при ретроградной пиелографии сдавление чашечки и лоханки, ампутация одной или нескольких чашечек. При подозрении на острую почечную недостаточность НЕЛЬЗЯ ПРОВОДИТЬ ВНУТРИВЕННУЮ УРОГРАФИЮ !!!
Функциональные изменения при цистоскопии: Изменения рентгенологической картины: увеличение в объеме пораженной почки на 1, 5 см в длину и ширину. Не контрастируются мочевыводящие пути на пораженной стороне. Отсутствует контур поясничной мышцы. В случае спазма сосочковых сфинктеров получается интенсивная тень почки - "симптом белой почки" (внутривенная урография) при хромоцистоскопии замедление либо прекращение выделения индигокармина на пораженной стороне при ретроградной пиелографии сдавление чашечки и лоханки, ампутация одной или нескольких чашечек. При подозрении на острую почечную недостаточность НЕЛЬЗЯ ПРОВОДИТЬ ВНУТРИВЕННУЮ УРОГРАФИЮ !!!
 серозный: гипертермия менее 48 часов болезненность в области почки лейкоцитоз гнойный: гипертермия более 48 часов, напряжеие мышц передней брюшой стенки, экскреторная уография: контуры поясничных мышц четкие, подвижость почки сохранена) почка увеличена и болезнена, узи: паренхима не утолщена отсутствие контура поясничной мышцы на стороне поражения, лейкоцитоз со сдвигом влево. не подвижна. При сомнение характера П. допустима гипердиагностика в сторону гнойного П. дифузное или очаговое утолщение паренхимы.
серозный: гипертермия менее 48 часов болезненность в области почки лейкоцитоз гнойный: гипертермия более 48 часов, напряжеие мышц передней брюшой стенки, экскреторная уография: контуры поясничных мышц четкие, подвижость почки сохранена) почка увеличена и болезнена, узи: паренхима не утолщена отсутствие контура поясничной мышцы на стороне поражения, лейкоцитоз со сдвигом влево. не подвижна. При сомнение характера П. допустима гипердиагностика в сторону гнойного П. дифузное или очаговое утолщение паренхимы.
 Симптоматика хронического пиелоненфрита Общеклинические симптомы: периодические "беспричинные" подъемы температуры; потливость, особенно по ночам; изменение цвета лица (субиктеричность, землистый цвет кожи); сухость кожи; общая слабость, утомляемость, головные боли; анорексия; тошнота, рвота; повышение артериального давления Местные симптомы: боли, неприятные ощущения в поясничной области; полиурия, никтурия; дизурии; хлопья, муть в моче. При обострении: клиническая картина изменения лабораторных и инструментальных показателей аналогична таковой при остром пиелонефрите.
Симптоматика хронического пиелоненфрита Общеклинические симптомы: периодические "беспричинные" подъемы температуры; потливость, особенно по ночам; изменение цвета лица (субиктеричность, землистый цвет кожи); сухость кожи; общая слабость, утомляемость, головные боли; анорексия; тошнота, рвота; повышение артериального давления Местные симптомы: боли, неприятные ощущения в поясничной области; полиурия, никтурия; дизурии; хлопья, муть в моче. При обострении: клиническая картина изменения лабораторных и инструментальных показателей аналогична таковой при остром пиелонефрите.
 Диагностика хронического пиелонефрита Изменения в общем анализе крови: лейкоцитоз со сдвигом влево (не обязательно); нормохромная анемия (редко); увеличение СОЭ (редко). Изменения в анализах мочи: умеренная лейкоцитурия (чаще нейтрофильная - требуется 3 - 5 анализов мочи для подтверждения этого признака); микро -реже макрогематурия; бактериурия (иногда изолированная); снижение удельного веса мочи; снижение осмолярности мочи; протеинурия (умеренная); могут выявляться гиалиновые, эпителиальные и зернистые цилиндры.
Диагностика хронического пиелонефрита Изменения в общем анализе крови: лейкоцитоз со сдвигом влево (не обязательно); нормохромная анемия (редко); увеличение СОЭ (редко). Изменения в анализах мочи: умеренная лейкоцитурия (чаще нейтрофильная - требуется 3 - 5 анализов мочи для подтверждения этого признака); микро -реже макрогематурия; бактериурия (иногда изолированная); снижение удельного веса мочи; снижение осмолярности мочи; протеинурия (умеренная); могут выявляться гиалиновые, эпителиальные и зернистые цилиндры.
 Изменение биохимических и коагулологических показателей крови (в период обострения, вне обострения - изменения отсутствуют или выражены незначительно): увеличение a(alfa)2 -и g(gamma)-глобулинов; гиперфибриногенемия. Изменения рентгенологической картины: экскреторная урография - снижение тонуса верхних мочевых путей, уплощенность и закругленность углов форниксов, сужение и вытянутость чашечек, позднее -деформация чашечек, сближение их, пиелоренальные рефлюксы, пиелоэктазии, асимметрия размеров почек; ретроградная пиелография: картина гипоплазированной почки; почечная ангиография (в редких случаях): уменьшается просвет почечной артерии, периферическое кровоснабжение обедняется, облитерируются мелкие сосуды коркового вещества.
Изменение биохимических и коагулологических показателей крови (в период обострения, вне обострения - изменения отсутствуют или выражены незначительно): увеличение a(alfa)2 -и g(gamma)-глобулинов; гиперфибриногенемия. Изменения рентгенологической картины: экскреторная урография - снижение тонуса верхних мочевых путей, уплощенность и закругленность углов форниксов, сужение и вытянутость чашечек, позднее -деформация чашечек, сближение их, пиелоренальные рефлюксы, пиелоэктазии, асимметрия размеров почек; ретроградная пиелография: картина гипоплазированной почки; почечная ангиография (в редких случаях): уменьшается просвет почечной артерии, периферическое кровоснабжение обедняется, облитерируются мелкие сосуды коркового вещества.
 Ультразвуковые изменения: Цистоскопические изменения: асимметричные изменения почек; асимметричное выделение индигокармина при хромоцистоскопии встречается редко и при выраженном обострении, и при развитии почечечной недостаточности. расширения и деформация чашечно-лоханочных структур; уплотнения сосочков; тени в лоханках (песок, мелкие камни, склероз сосочков), неровности контура почек; иногда уменьшение толщины паренхмы.
Ультразвуковые изменения: Цистоскопические изменения: асимметричные изменения почек; асимметричное выделение индигокармина при хромоцистоскопии встречается редко и при выраженном обострении, и при развитии почечечной недостаточности. расширения и деформация чашечно-лоханочных структур; уплотнения сосочков; тени в лоханках (песок, мелкие камни, склероз сосочков), неровности контура почек; иногда уменьшение толщины паренхмы.
 Лечение острого пиелонефрита Клиническая форма Серозный Гнойный Необструктивный Консервативное лечение Оперативное лечение Обструктивный Оперативное лечение
Лечение острого пиелонефрита Клиническая форма Серозный Гнойный Необструктивный Консервативное лечение Оперативное лечение Обструктивный Оперативное лечение
 Диагноз Дополнительные данные Средство выбора Альтернативные средства Пилонефрит острый неосложенный Амбулаторные больные Амооксициллин, ампициллин, котримоксазол АМП/СБ, АМО/КК, цефалексин, цефуроксим аксетил, цефаклор, фторхинолоны внутрь Пиелонефрит острый осложненный Обструкция, азотемия, мочевой катетер Фторхинолон АМП/СБ, АМО/КК, цефалоспорин II III, гентамицин+ампицил лин (амоксициллин), гентамицин+карбениц иллин, имипенем Пиелонефрит, обострение хронического Амбулаторные больные АМП/СБ, АМО/КК Ко-тримоксазол фторхинолоны внутрь, цефуроксим аксетил, цефаклор, цефиксим, хлорамфеникол
Диагноз Дополнительные данные Средство выбора Альтернативные средства Пилонефрит острый неосложенный Амбулаторные больные Амооксициллин, ампициллин, котримоксазол АМП/СБ, АМО/КК, цефалексин, цефуроксим аксетил, цефаклор, фторхинолоны внутрь Пиелонефрит острый осложненный Обструкция, азотемия, мочевой катетер Фторхинолон АМП/СБ, АМО/КК, цефалоспорин II III, гентамицин+ампицил лин (амоксициллин), гентамицин+карбениц иллин, имипенем Пиелонефрит, обострение хронического Амбулаторные больные АМП/СБ, АМО/КК Ко-тримоксазол фторхинолоны внутрь, цефуроксим аксетил, цефаклор, цефиксим, хлорамфеникол
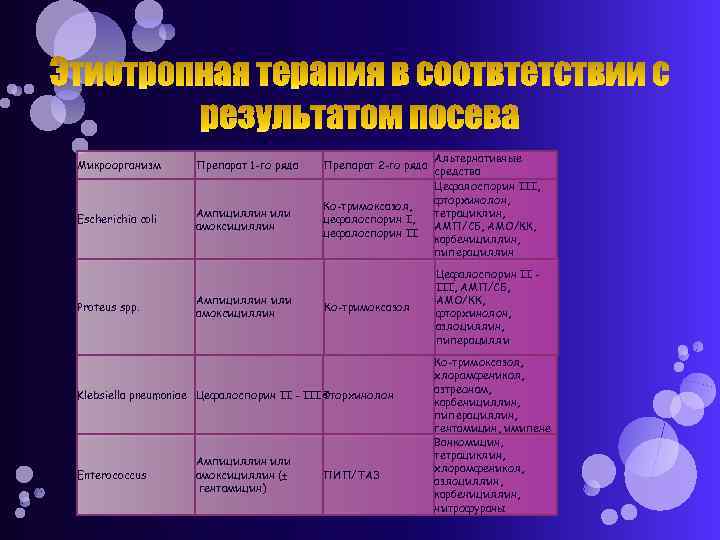 Микроорганизм Препарат 1 -го ряда Препарат 2 -го ряда Escherichia coli Ампициллин или амоксициллин Ко-тримоксазол, цефалоспорин II Proteus spp. Ампициллин или амоксициллин Ко-тримоксазол Klebsiella pneumoniae Цефалоспорин II - III Фторхинолон Enterococcus Ампициллин или амоксициллин (± гентамицин) ПИП/ТАЗ Альтернативные средства Цефалоспорин III, фторхинолон, тетрациклин, АМП/СБ, АМО/КК, карбенициллин, пиперациллин Цефалоспорин II III, АМП/СБ, АМО/КК, фторхинолон, азлоциллин, пиперацилли Ко-тримоксазол, хлорамфеникол, азтреонам, карбенициллин, пиперациллин, гентамицин, имипене Ванкомицин, тетрациклин, хлорамфеникол, азлоциллин, карбенициллин, нитрофураны
Микроорганизм Препарат 1 -го ряда Препарат 2 -го ряда Escherichia coli Ампициллин или амоксициллин Ко-тримоксазол, цефалоспорин II Proteus spp. Ампициллин или амоксициллин Ко-тримоксазол Klebsiella pneumoniae Цефалоспорин II - III Фторхинолон Enterococcus Ампициллин или амоксициллин (± гентамицин) ПИП/ТАЗ Альтернативные средства Цефалоспорин III, фторхинолон, тетрациклин, АМП/СБ, АМО/КК, карбенициллин, пиперациллин Цефалоспорин II III, АМП/СБ, АМО/КК, фторхинолон, азлоциллин, пиперацилли Ко-тримоксазол, хлорамфеникол, азтреонам, карбенициллин, пиперациллин, гентамицин, имипене Ванкомицин, тетрациклин, хлорамфеникол, азлоциллин, карбенициллин, нитрофураны
 Дезинтоксикационная терапия Рекомендуется обильное питье (до 21/2 л в сутки) с учетом состояния сердечно-сосудистой системы, функции почек и оттока мочи из верхних мочевых путей. Лихорадящим больным следует давать пить клюквенный морс, а в тяжелых случаях при резко выраженной интоксикации — назначать подкожные или внутривенные вливания изотонического раствора хлорида натрия или 5% раствора глюкозы. Применяют капельно внутривенно реополиглюкин, гемодез (неокомпенсан), 10% раствор альбумина, а также переливания плазмы, крови, антистафилококковой или антиколибациллярной плазмы, плазмы крови, подвергнутой УФ-облучению, вводят гамма-глобулин. Используют мочегонные средства — фуросемид (лазикс) внутрь, внутримышечно или внутривенно. При почечном ацидозе рекомендуется парентеральное введение 2— 3% раствора гидрокарбоната натрия. В тяжелых случаях, при резко выраженной интоксикации, сепсисе применяют гемосорбцию, лимфосорбцию, плазмаферез.
Дезинтоксикационная терапия Рекомендуется обильное питье (до 21/2 л в сутки) с учетом состояния сердечно-сосудистой системы, функции почек и оттока мочи из верхних мочевых путей. Лихорадящим больным следует давать пить клюквенный морс, а в тяжелых случаях при резко выраженной интоксикации — назначать подкожные или внутривенные вливания изотонического раствора хлорида натрия или 5% раствора глюкозы. Применяют капельно внутривенно реополиглюкин, гемодез (неокомпенсан), 10% раствор альбумина, а также переливания плазмы, крови, антистафилококковой или антиколибациллярной плазмы, плазмы крови, подвергнутой УФ-облучению, вводят гамма-глобулин. Используют мочегонные средства — фуросемид (лазикс) внутрь, внутримышечно или внутривенно. При почечном ацидозе рекомендуется парентеральное введение 2— 3% раствора гидрокарбоната натрия. В тяжелых случаях, при резко выраженной интоксикации, сепсисе применяют гемосорбцию, лимфосорбцию, плазмаферез.
 Симптоматическое лечение Из противовоспалительных средств в первые 8— 9 дней назначают ингибиторы протеолиза — аминокапроновую кислоту по 1 г 5— 6 раз в сутки или контрикал ежедневно однократно по 10 000— 20 000 ЕД внутривенно капельно на 300— 500 мл изотонического раствора хлорида натрия. В качестве жаропонижающих средств можно использовать салицилаты (ацетилсалициловую кислоту), нестероидные противовоспалительные препараты ( антипирин, анальгин, амидопирин, бруфен, индометацин), антигистаминные препараты (димедрол, супрастин, тавегил). В отдельных случаях (при бактериемическом шоке) применяют стероидные гормоны (гидрокортизон, преднизолон) и антикоагулянты. С целью стабилизации проницаемости клеточных мембран и капилляров назначают аскорбиновую кислоту (внутримышечно 3— 5 мл 5% раствора), рутин по 0, 05 г 2— 3 раза в день. Для улучшения микроциркуляции используют пентоксифиллин (трентал). В случае гипоксии показаны ингаляции кислорода, подкожное его введение или гипербарическая оксигенация.
Симптоматическое лечение Из противовоспалительных средств в первые 8— 9 дней назначают ингибиторы протеолиза — аминокапроновую кислоту по 1 г 5— 6 раз в сутки или контрикал ежедневно однократно по 10 000— 20 000 ЕД внутривенно капельно на 300— 500 мл изотонического раствора хлорида натрия. В качестве жаропонижающих средств можно использовать салицилаты (ацетилсалициловую кислоту), нестероидные противовоспалительные препараты ( антипирин, анальгин, амидопирин, бруфен, индометацин), антигистаминные препараты (димедрол, супрастин, тавегил). В отдельных случаях (при бактериемическом шоке) применяют стероидные гормоны (гидрокортизон, преднизолон) и антикоагулянты. С целью стабилизации проницаемости клеточных мембран и капилляров назначают аскорбиновую кислоту (внутримышечно 3— 5 мл 5% раствора), рутин по 0, 05 г 2— 3 раза в день. Для улучшения микроциркуляции используют пентоксифиллин (трентал). В случае гипоксии показаны ингаляции кислорода, подкожное его введение или гипербарическая оксигенация.
 При болях в почке показаны тепловые процедуры (грелки, согревающие компрессы, соллюкс, диатермия), спазмолитики (экстракт белладонны, папаверин, но-шпа, баралгин). С 14— 16 -го дня болезни применяют анаболические стероиды, стимулирующие синтез белка в организме, — метандростенолон (неробол); феноболин (нероболил) или ретаболил. Используют также биогенные стимуляторы, оказывающие стимулирующее действие и ускоряющие процессы регенерации, в т. ч. препараты из растений (экстракт алоэ, элеутерококка, левзеи, женьшеня), из тканей животных (взвесь плаценты, стекловидное тело, апилак, пантокрин), а также из лиманных грязей (Фи. БС, пелоидин, гумизоль и др. ) и торфа (торфот). Назначают витамины А, В 1 и В 6, фитотерапию, физиотерапию (электрофорез с йодистым калием, фонофорез с гидрокортизоном, микроволновую терапию).
При болях в почке показаны тепловые процедуры (грелки, согревающие компрессы, соллюкс, диатермия), спазмолитики (экстракт белладонны, папаверин, но-шпа, баралгин). С 14— 16 -го дня болезни применяют анаболические стероиды, стимулирующие синтез белка в организме, — метандростенолон (неробол); феноболин (нероболил) или ретаболил. Используют также биогенные стимуляторы, оказывающие стимулирующее действие и ускоряющие процессы регенерации, в т. ч. препараты из растений (экстракт алоэ, элеутерококка, левзеи, женьшеня), из тканей животных (взвесь плаценты, стекловидное тело, апилак, пантокрин), а также из лиманных грязей (Фи. БС, пелоидин, гумизоль и др. ) и торфа (торфот). Назначают витамины А, В 1 и В 6, фитотерапию, физиотерапию (электрофорез с йодистым калием, фонофорез с гидрокортизоном, микроволновую терапию).
 Прогноз Своевременная диагностика и рано начатое лечение в большинстве случаев гарантируют выздоровление. В случаях позднего распознавания заболевания, развития бактериального шока или уросепсиса прогноз неблагоприятный. Летальность при остром гнойном П. достигает 5— 10%.
Прогноз Своевременная диагностика и рано начатое лечение в большинстве случаев гарантируют выздоровление. В случаях позднего распознавания заболевания, развития бактериального шока или уросепсиса прогноз неблагоприятный. Летальность при остром гнойном П. достигает 5— 10%.


