пиелонефрит у детей.pptx
- Количество слайдов: 19
 Пиелонефрит у детей
Пиелонефрит у детей
 Пи елонефри т — неспецифический воспалительный процесс с преимущественным поражением канальцевой системы почки, преимущественно бактериальной этиологии, характеризующееся поражением почечной лоханки , чашечек и паренхимы почки.
Пи елонефри т — неспецифический воспалительный процесс с преимущественным поражением канальцевой системы почки, преимущественно бактериальной этиологии, характеризующееся поражением почечной лоханки , чашечек и паренхимы почки.
 Пиелонефрит – одно из наиболее частых заболеваний детского возраста и занимает второе место после заболеваний верхних дыхательных путей. У детей в первые 5 лет жизни пиелонефрит встречается в 3 4 раза чаще, чем в последующие годы. Девочки заболевают пиелонефритом в 3 раза чаще мальчиков. Причиной являются различные бактериальный инфекции. Существуют три критических периода развития ребенка, когда механизмы защиты от инфекций органов мочевой системы особенно снижены: От рождения до 2 3 лет. От 4 5 до 7 8 лет. Подростковый период.
Пиелонефрит – одно из наиболее частых заболеваний детского возраста и занимает второе место после заболеваний верхних дыхательных путей. У детей в первые 5 лет жизни пиелонефрит встречается в 3 4 раза чаще, чем в последующие годы. Девочки заболевают пиелонефритом в 3 раза чаще мальчиков. Причиной являются различные бактериальный инфекции. Существуют три критических периода развития ребенка, когда механизмы защиты от инфекций органов мочевой системы особенно снижены: От рождения до 2 3 лет. От 4 5 до 7 8 лет. Подростковый период.
 Этиология Почки представляют собой парный орган забрюшинного пространства. Длина почек новорожденного около 4 см, с годами они растут вместе с организмом ребенка, достигая к среднему школьному возрасту длины 10 12 см и ширины 5 6 см. Основная функция почек – это поддержание солевого гомеостаза организма, которая достигается путем выведения ненужных для организма веществ с мочой и регуляции водно солевого обмена. Другая не менее важная роль – это синтезирование в кровь гормонов, регулирующих уровень гемоглобина и тонус артериальных сосудов, и биологически активных веществ, отвечающих за продуцирование витамина D, а также обмена фосфора и кальция в крови.
Этиология Почки представляют собой парный орган забрюшинного пространства. Длина почек новорожденного около 4 см, с годами они растут вместе с организмом ребенка, достигая к среднему школьному возрасту длины 10 12 см и ширины 5 6 см. Основная функция почек – это поддержание солевого гомеостаза организма, которая достигается путем выведения ненужных для организма веществ с мочой и регуляции водно солевого обмена. Другая не менее важная роль – это синтезирование в кровь гормонов, регулирующих уровень гемоглобина и тонус артериальных сосудов, и биологически активных веществ, отвечающих за продуцирование витамина D, а также обмена фосфора и кальция в крови.
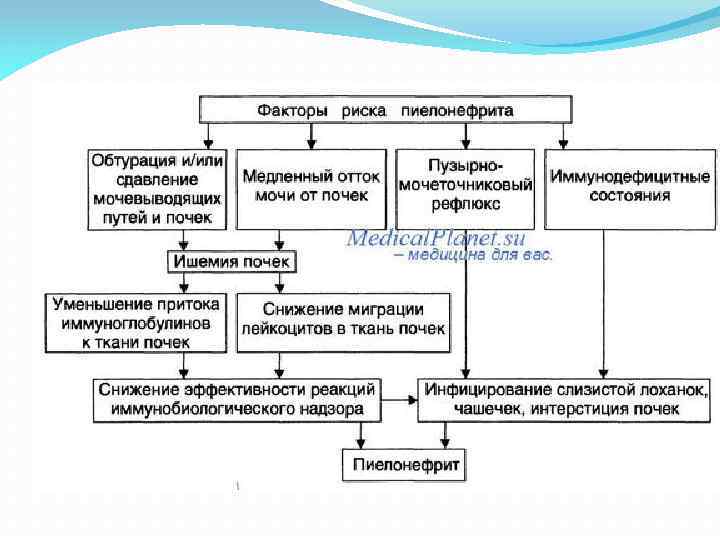
 Причины и развитие пиелонефрита у детей Часто источником инфекции при пиелонефрите становится какой либо хронический очаг – кариозные зубы, тонзиллит и т. п. В ряде случаев причиной пиелонефрита может быть внутриутробная инфекция. Считается, что между болезнями человека и осложнениями во время беременности, родов и раннего послеродового периода существует тесная связь, ведь к моменту рождения развитие почек еще не завершено и они очень уязвимы. Полагают, что в этих случаях одним из главных повреждающих факторов является гипоксия (кислородное голодание). Наиболее частый возбудитель пиелонефрита – кишечная палочка. Развитию пиелонефрита способствует наличие определенных условий: прежде всего снижение общей устойчивости (иммунитета) организма, наблюдаемое нередко у детей грудного возраста. В развитии пиелонефрита у детей большое значение имеют врожденные и приобретенные заболевания почек и мочевых путей, сопровождающиеся нарушением тока мочи (нарушения проходимости мочеточника, стенозы уретры, гидронефроз, поликистоз почек). Наиболее часто, особенно у мальчиков, встречается пузырно мочеточниковый рефлюкс (состояние, когда существуют условия для обратного заброса мочи из мочевого пузыря в почки).
Причины и развитие пиелонефрита у детей Часто источником инфекции при пиелонефрите становится какой либо хронический очаг – кариозные зубы, тонзиллит и т. п. В ряде случаев причиной пиелонефрита может быть внутриутробная инфекция. Считается, что между болезнями человека и осложнениями во время беременности, родов и раннего послеродового периода существует тесная связь, ведь к моменту рождения развитие почек еще не завершено и они очень уязвимы. Полагают, что в этих случаях одним из главных повреждающих факторов является гипоксия (кислородное голодание). Наиболее частый возбудитель пиелонефрита – кишечная палочка. Развитию пиелонефрита способствует наличие определенных условий: прежде всего снижение общей устойчивости (иммунитета) организма, наблюдаемое нередко у детей грудного возраста. В развитии пиелонефрита у детей большое значение имеют врожденные и приобретенные заболевания почек и мочевых путей, сопровождающиеся нарушением тока мочи (нарушения проходимости мочеточника, стенозы уретры, гидронефроз, поликистоз почек). Наиболее часто, особенно у мальчиков, встречается пузырно мочеточниковый рефлюкс (состояние, когда существуют условия для обратного заброса мочи из мочевого пузыря в почки).
 Патогенез 1. рефлюкс. Микробы с током крови попадают в сосудистые петли почечных клубочков, где вызывают воспалительно дегенеративные изменения эндотелия и проникают в просвет канальцев. Причиной заболевания является: кишечные инфекции, гнойно воспалительные заболевания.
Патогенез 1. рефлюкс. Микробы с током крови попадают в сосудистые петли почечных клубочков, где вызывают воспалительно дегенеративные изменения эндотелия и проникают в просвет канальцев. Причиной заболевания является: кишечные инфекции, гнойно воспалительные заболевания.
 Пути инфицирования почки при пиелонефрите Восходящий(уриногенный)возбудители проникают из периуретральной и уретральной области Гематогенный (чаще у новорожденных , при септицемии и при заболеваниях с бактериемией ) Лимфогенный
Пути инфицирования почки при пиелонефрите Восходящий(уриногенный)возбудители проникают из периуретральной и уретральной области Гематогенный (чаще у новорожденных , при септицемии и при заболеваниях с бактериемией ) Лимфогенный
 Клиника пиелонефрита Острый пиелонефрит начинается, как правило, с повышения температуры до 38 40 C, нередко сопровождается ознобом, потливостью, головной болью, иногда рвотой. Коварство пиелонефрита у детей состоит в том, что маленький ребенок практически никогда не пожалуется ни на боли при мочеиспускании, ни на тяжесть в пояснице. Проявления пиелонефрита у детей достаточно разнообразны. Например, у новорожденных единственным признаком заболевания может быть затянувшаяся желтуха. Наиболее частыми признаками пиелонефрита у детей грудного возраста служат симптомы общей интоксикации: Повышение температуры 38 40 C Беспокойство. Снижение аппетита Тошнота, рвота. Нарушение сна. Дети в возрасте до 5 лет обычно жалуются на боли в области живота без определенной локализации, подташнивание. И только после 5 лет появляются симптомы характерные для поражения мочевой системы: Неприятные ощущения при мочеиспускании. Боли в надлобковой и поясничной областях.
Клиника пиелонефрита Острый пиелонефрит начинается, как правило, с повышения температуры до 38 40 C, нередко сопровождается ознобом, потливостью, головной болью, иногда рвотой. Коварство пиелонефрита у детей состоит в том, что маленький ребенок практически никогда не пожалуется ни на боли при мочеиспускании, ни на тяжесть в пояснице. Проявления пиелонефрита у детей достаточно разнообразны. Например, у новорожденных единственным признаком заболевания может быть затянувшаяся желтуха. Наиболее частыми признаками пиелонефрита у детей грудного возраста служат симптомы общей интоксикации: Повышение температуры 38 40 C Беспокойство. Снижение аппетита Тошнота, рвота. Нарушение сна. Дети в возрасте до 5 лет обычно жалуются на боли в области живота без определенной локализации, подташнивание. И только после 5 лет появляются симптомы характерные для поражения мочевой системы: Неприятные ощущения при мочеиспускании. Боли в надлобковой и поясничной областях.
 Прогноз при остром пиелонефрите благоприятный. Даже в тяжелых случаях, при правильном и своевременно начатом лечении острый пиелонефрит часто заканчивается полным выздоровлением. Через несколько дней исчезают клинические симптомы, через 6 12 дней нормализуются анализы мочи, крови, восстанавливается функция почек. Переходу острого пиелонефрита в хронический способствуют врождённые и предшествующие приобретённые заболевания почек. Пиелонефрит протекающий более одного года или при наличии двух или более обострений в этот период называется хроническим. Эта форма заболевания протекает или в виде периодически повторяющихся обострений с более или менее длительными бессимптомными периодами (рецидивирующее течение), или скрыто (латентное течение). При рецидивирующем течении в период обострений нередко наблюдается: Лихорадка(38 40 C), озноб. Болевой синдром. Дизурические явления (боли при мочеиспускании, изменение окраски мочи, частые мочеиспускания). Часто при хронической форме пиелонефрита у детей выражена инфекционная астения: раздражительность, быстрая утомляемость, плохая успеваемость в школе.
Прогноз при остром пиелонефрите благоприятный. Даже в тяжелых случаях, при правильном и своевременно начатом лечении острый пиелонефрит часто заканчивается полным выздоровлением. Через несколько дней исчезают клинические симптомы, через 6 12 дней нормализуются анализы мочи, крови, восстанавливается функция почек. Переходу острого пиелонефрита в хронический способствуют врождённые и предшествующие приобретённые заболевания почек. Пиелонефрит протекающий более одного года или при наличии двух или более обострений в этот период называется хроническим. Эта форма заболевания протекает или в виде периодически повторяющихся обострений с более или менее длительными бессимптомными периодами (рецидивирующее течение), или скрыто (латентное течение). При рецидивирующем течении в период обострений нередко наблюдается: Лихорадка(38 40 C), озноб. Болевой синдром. Дизурические явления (боли при мочеиспускании, изменение окраски мочи, частые мочеиспускания). Часто при хронической форме пиелонефрита у детей выражена инфекционная астения: раздражительность, быстрая утомляемость, плохая успеваемость в школе.

 Дифференциальный диагноз - проводят между острым пиелонефритом и общеинфекционными заболеваниями, а также между острым пиело нефритом и другими воспалительно гнойными процессами почек, мочевых путей и половых органов. Дифференцировать острый пиелонефрит от общеинфекционных заболе ваний, в частности брюшного тифа, малярии, сепсиса, приходится в основном при отсутствии местных проявлений заболевания.
Дифференциальный диагноз - проводят между острым пиелонефритом и общеинфекционными заболеваниями, а также между острым пиело нефритом и другими воспалительно гнойными процессами почек, мочевых путей и половых органов. Дифференцировать острый пиелонефрит от общеинфекционных заболе ваний, в частности брюшного тифа, малярии, сепсиса, приходится в основном при отсутствии местных проявлений заболевания.
 Лечение пиелонефрта у детей Основой лечения пиелонефрита у детей является антибактериальная терапия. У большинства больных с острым течением пиелонефрита до выделения возбудителя антибактериальная терапия назначается по стандартной схеме, которая используется в большинстве случаев. При легком течении пиелонефрита существуют специальные детские формы антибиотиков (сироп, суспензия), которые отличаются хорошей всасываемостью из желудочно кишечного тракта, приятными вкусовыми качествами. При остром пиелонефрите и обострении хронического в условиях стационара антибиотики обычно назначаются непрерывно, в течение 3 недель, со сменой препарата на 7 — 10 — 14 дни. Некоторые антибиотики, применяемые при стартовой терапии пиелонефрита: Аугментин — 25– 50 мг/кг/сут, внутрь — 10– 14 дней; Амоксиклав — 20– 40 мк/кг/сут. Цефуроксим (Зинацеф, Кетоцеф, Цефурабол), Цефамандол (Мандол, Цефамабол) — 80– 160 мг/кг/сут. Цефотаксим (Клафоран, Клафобрин), Цефтазидим (Фортум, Вицеф), Цефтизоксим (Эпоцелин) — 75– 200 мг/кг/сут.
Лечение пиелонефрта у детей Основой лечения пиелонефрита у детей является антибактериальная терапия. У большинства больных с острым течением пиелонефрита до выделения возбудителя антибактериальная терапия назначается по стандартной схеме, которая используется в большинстве случаев. При легком течении пиелонефрита существуют специальные детские формы антибиотиков (сироп, суспензия), которые отличаются хорошей всасываемостью из желудочно кишечного тракта, приятными вкусовыми качествами. При остром пиелонефрите и обострении хронического в условиях стационара антибиотики обычно назначаются непрерывно, в течение 3 недель, со сменой препарата на 7 — 10 — 14 дни. Некоторые антибиотики, применяемые при стартовой терапии пиелонефрита: Аугментин — 25– 50 мг/кг/сут, внутрь — 10– 14 дней; Амоксиклав — 20– 40 мк/кг/сут. Цефуроксим (Зинацеф, Кетоцеф, Цефурабол), Цефамандол (Мандол, Цефамабол) — 80– 160 мг/кг/сут. Цефотаксим (Клафоран, Клафобрин), Цефтазидим (Фортум, Вицеф), Цефтизоксим (Эпоцелин) — 75– 200 мг/кг/сут.
 Фитотерапия применяется для профилактики рецидивов как компонент комплексной терапии курсами по 15 30 дней. При составлении сборов самостоятельно рекомендуется использовать одновременно не более 2 3 компонентов (у детей грудного возраста лучше проводить монофитотерапию) и учитывать индивидуальную переносимость. Применять курсами по 2 3 недели с 1 2 — недельными интервалами, сборы чередовать. При выборе компонентов учитывать наличие следующих благоприятных для почечной функции эффектов лекарственных растений: — мочегонное действие, зависящее от содержания эфирных масел, сапонинов, силикатов (можжевельник, петрушка, листья березы, укроп, корень девясила, хмель, полевой хвощ и др. ); — противовоспалительное действие, связанное с присутствием танинов и арбутина (листья брусники, толокнянка, хвощ полевой, земляничный лист, корень пырея и др. ); — антисептическое действие, обусловленное фитонцидами (ромашка, мята перечная, можжевеловые ягоды и др. ). Канефрон®H: до 1 года – 15 капель 3 раза в день; 1 5 лет – 20 кап 3 раза в день; детям школьного возраста – 25 кап 3 раза в день или 1 драже 3 раза в день; взрослым 50 кап 3 раза в день или 2 драже 3 раза в день в течение 2 4 недель. Клюква: применение экстракта или сока клюквы уменьшает адгезивные свойства уропатогенных штаммов E. сoli и уменьшается число рецидивов ИМС. Монурель (экстракт клюквы) используется при рецидивирующих ИМВП у взрослых по 1 таблетке на ночь после опорожнения мочевого пузыря в течение 30 дней или по 15 дней в месяц в течение 3 мес.
Фитотерапия применяется для профилактики рецидивов как компонент комплексной терапии курсами по 15 30 дней. При составлении сборов самостоятельно рекомендуется использовать одновременно не более 2 3 компонентов (у детей грудного возраста лучше проводить монофитотерапию) и учитывать индивидуальную переносимость. Применять курсами по 2 3 недели с 1 2 — недельными интервалами, сборы чередовать. При выборе компонентов учитывать наличие следующих благоприятных для почечной функции эффектов лекарственных растений: — мочегонное действие, зависящее от содержания эфирных масел, сапонинов, силикатов (можжевельник, петрушка, листья березы, укроп, корень девясила, хмель, полевой хвощ и др. ); — противовоспалительное действие, связанное с присутствием танинов и арбутина (листья брусники, толокнянка, хвощ полевой, земляничный лист, корень пырея и др. ); — антисептическое действие, обусловленное фитонцидами (ромашка, мята перечная, можжевеловые ягоды и др. ). Канефрон®H: до 1 года – 15 капель 3 раза в день; 1 5 лет – 20 кап 3 раза в день; детям школьного возраста – 25 кап 3 раза в день или 1 драже 3 раза в день; взрослым 50 кап 3 раза в день или 2 драже 3 раза в день в течение 2 4 недель. Клюква: применение экстракта или сока клюквы уменьшает адгезивные свойства уропатогенных штаммов E. сoli и уменьшается число рецидивов ИМС. Монурель (экстракт клюквы) используется при рецидивирующих ИМВП у взрослых по 1 таблетке на ночь после опорожнения мочевого пузыря в течение 30 дней или по 15 дней в месяц в течение 3 мес.
 Диета при пиелонефрите При остром пиелонефрите рекомендуется увеличение количества потребляемой жидкости до 2 л в сутки для людей старше 16 лет, 1, 5 л для детей 8 16 лет, 1 л для 1 8 лет, отказаться от жареной, сдобной, печёной, жирной, острой и сильно солёной пищи. Желательно отказаться от свежего хлеба, батона и прочих печёных продуктов, желательно есть печёные продукты двух трёхдневной давности. Желательно отказаться также от продуктов аллергенов, так как в период обострения организм человека особенно ослаблен в этой области иммунной системы. При хроническом пиелонефрите рекомендуется уменьшить потребление поваренной соли до 5 г в сутки и менее. При этой форме болезни противопоказаны крепкие мясные бульоны и продукты питания, вызывающие резкие вкусовые ощущения.
Диета при пиелонефрите При остром пиелонефрите рекомендуется увеличение количества потребляемой жидкости до 2 л в сутки для людей старше 16 лет, 1, 5 л для детей 8 16 лет, 1 л для 1 8 лет, отказаться от жареной, сдобной, печёной, жирной, острой и сильно солёной пищи. Желательно отказаться от свежего хлеба, батона и прочих печёных продуктов, желательно есть печёные продукты двух трёхдневной давности. Желательно отказаться также от продуктов аллергенов, так как в период обострения организм человека особенно ослаблен в этой области иммунной системы. При хроническом пиелонефрите рекомендуется уменьшить потребление поваренной соли до 5 г в сутки и менее. При этой форме болезни противопоказаны крепкие мясные бульоны и продукты питания, вызывающие резкие вкусовые ощущения.
 Профилактика Пиелонефрит наиболее часто развивается у ослабленных детей с отягощенным анамнезом. Поэтому профилактика заболеваний в период беременности, предупреждения патологии в родах, правильная организация работы в палатах новорожденных в целях борьбы со стафилококковой инфекцией, естественное вскармливание на первом году жизни и рациональное питание в дальнейшем, соблюдение санитарно гигиенических норм и т. д. снижают риск заболевания острым пиелонефритом. Чрезвычайно важна профилактика рахита, гипотрофии, острого респираторного вирусного заболевания, пневмонии, желудочно кишечных заболеваний. Раннее выявление ослабленных и больных детей, своевременное их лечение, санация очагов острой и хронической гнойной инфекции, оздоровление и проведение закаливающих процедур имеют большое значение в профилактике острого пиелонефрита, а при наличии хронического пиелонефрита в профилактике рецидивов. Для предупреждения развития вторичного острого и хронического пиелонефрита имеет значение ранняя диагностика и соответствующая терапия тубулопатии, почечнокаменной болезни, врожденных пороков развития мочевых путей, пузырно мочеточникового рефлюкса.
Профилактика Пиелонефрит наиболее часто развивается у ослабленных детей с отягощенным анамнезом. Поэтому профилактика заболеваний в период беременности, предупреждения патологии в родах, правильная организация работы в палатах новорожденных в целях борьбы со стафилококковой инфекцией, естественное вскармливание на первом году жизни и рациональное питание в дальнейшем, соблюдение санитарно гигиенических норм и т. д. снижают риск заболевания острым пиелонефритом. Чрезвычайно важна профилактика рахита, гипотрофии, острого респираторного вирусного заболевания, пневмонии, желудочно кишечных заболеваний. Раннее выявление ослабленных и больных детей, своевременное их лечение, санация очагов острой и хронической гнойной инфекции, оздоровление и проведение закаливающих процедур имеют большое значение в профилактике острого пиелонефрита, а при наличии хронического пиелонефрита в профилактике рецидивов. Для предупреждения развития вторичного острого и хронического пиелонефрита имеет значение ранняя диагностика и соответствующая терапия тубулопатии, почечнокаменной болезни, врожденных пороков развития мочевых путей, пузырно мочеточникового рефлюкса.
 Этапы сестринского процесса при пиелонефрите: 1 Сбор информации о пациенте 2 Выяыление проблемы больного ребенка 3 Обеспечивать организацию и контроль за соблюдением постельного режима в период лихорадки, дизурии, интоксикации 4 Создание комфортных условий в палате 5 Обеспечивать организацию и контроль над соблюдением диеты 6 Обеспечивать динамическое наблюдение за реакцией пациента на лечение
Этапы сестринского процесса при пиелонефрите: 1 Сбор информации о пациенте 2 Выяыление проблемы больного ребенка 3 Обеспечивать организацию и контроль за соблюдением постельного режима в период лихорадки, дизурии, интоксикации 4 Создание комфортных условий в палате 5 Обеспечивать организацию и контроль над соблюдением диеты 6 Обеспечивать динамическое наблюдение за реакцией пациента на лечение


