49897b43c5cbc354e1c4055bddcc047e.ppt
- Количество слайдов: 114

Пиелонефрит

Пиелонефритn Неспецифическое инфекционновоспалительное заболевание почек, при котором в процесс вовлекаются почечная лоханка, чашечки и паренхима почки. В конечной стадии заболевания процесс распространяется на кровеносные сосуды и клубочки.

Пиелонефрит является самым частым заболеванием почек во всех возрастных группах. Среди урологических больных с различными заболеваниями выявляется в 89, 3% случаев n Обнаруживается в 10 -20% вскрытий погибших от различных заболеваний n Во время беременности наблюдается у 3 -5% женщин n

Выявление пиелонефрта у детей раннего возраста n у новорожденных 1 -2, 9% случаев, чаще у недоношенных n по данным Вербицкого В. И (2002) на 1 -ом году жизни пиелонефритом одинаково часто болеют как мальчики, так и девочки, а в возрасте от 2 до 15 лет девочки болеют пиелонефритом в 2 -6 раз чаще
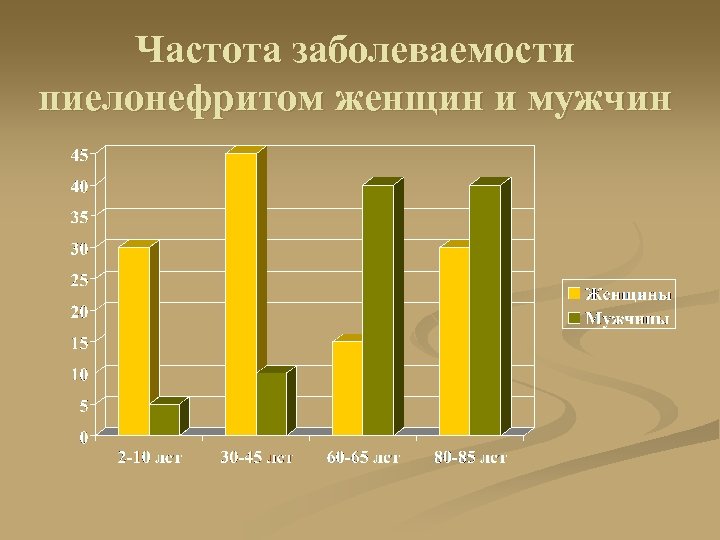
Частота заболеваемости пиелонефритом женщин и мужчин

За последние годы отмечается учащение случаев заболеваемости пиелонефритом и часто атипичное его течение. Улучшение диагностики n Возросшая вирулентность микроорганизмов n Бесконтрольное применение антибактериальных препаратов n

Пиелонефрит может быть вызван любыми микроорганизмами: Постоянно обитающими в организме человека ( эндогенная флора ) n Обитающими во внешней среде (экзогенная флора ) n Грибы типа Candida , вирусы n
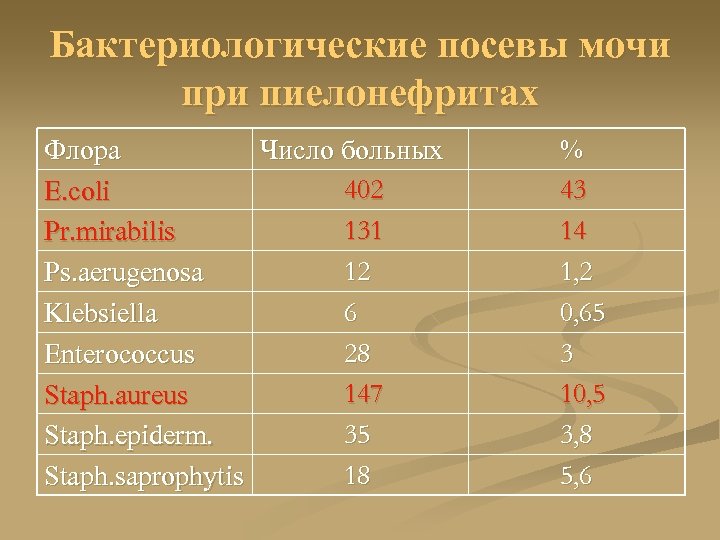
Бактериологические посевы мочи при пиелонефритах Флора Число больных 402 E. coli 131 Pr. mirabilis 12 Ps. aerugenosa 6 Klebsiella 28 Enterococcus 147 Staph. aureus 35 Staph. epiderm. 18 Staph. saprophytis % 43 14 1, 2 0, 65 3 10, 5 3, 8 5, 6
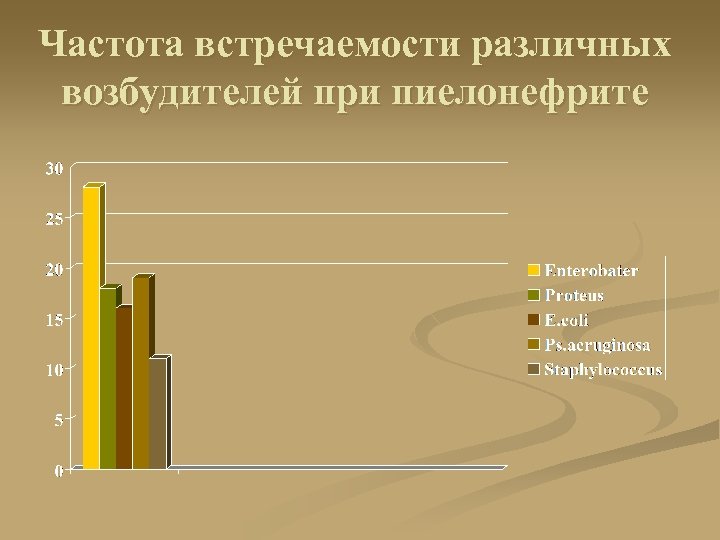
Частота встречаемости различных возбудителей при пиелонефрите

Бактериологические посевы мочи при пиелонефритах Возбудители Амбулаторные больные Больные урологических отделений Больные реанимационных отделений E. coli Proteus 90% 5% 42% 6% 24% 5% Klebsiella и Entcrobacter Enterococci Staphylococc i Streptococci P. aeruginosa 0 15% 16% 0 2% 15% 7% 23% 5% 2% 0 0 7% 0 17%

Исследование этиологической структуры пиелонефрита у детей 1 -го года жизни E. coli (44, 4%) n Proteus (47%) n Klebsiella pneumonia (3, 2%) n Pseiidomonas aeruginosa (1, 6%) n у мальчиков пиелонефрит чаще обусловлен E. coli (73, 5%), а у девочек -Proteus (75, 9%), а выделение микроорганизмов в ассоциациях не характерно для этих детей (1, 6%)

Пути проникновения инфекции • Гематогенный • Восходящий (уриногенный или внутристеночный) • Лимфогенный (крайне редко при тяжелых кишечных инфекциях или ретроперитонеальном абсцессе)

: Лоханочно-почечные рефлюксы

В возникновении пиелонефрита играют роль следующие факторы: Вид и характер возбудителя инфекции n Наличие изменений в почке и мочевых путях n Пути проникновения инфекции в почку n Общее состояние организма и его иммунобиологическая реактивность n

Факторы риска развития инфекционно – воспалительного процесса в почке: n n n n НАРУШЕНИЯ УРОДИНАМИКИ НАРУШЕНИЯ ПОЧЕЧНОЙ ГЕМОДИНАМИКИ ЭКСТРАРЕНАЛЬНЫЕ ИНФЕКЦИОННЫЕ ОЧАГИ ИММУНОДЕФИЦИТНЫЕ СОСТОЯНИЯ МЕТОДЫ ОБСЛЕДОВАНИЯ И ЛЕЧЕНИЯ ФАКТОРЫ, УВЕЛИЧИВАЮЩИЕ ЗАГРЯЗНЕНИЕ В ОБЛАСТИ УРЕТРЫ ДОПОЛНИТЕЛЬНЫЕ ФАКТОРЫ У ПОЖИЛЫХ

Простого инфицирования мочевых путей и почек недостаточно для реализации в них воспалительного процесса. И слизистая оболочка мочевого пузыря, и структуры почек легко освобождаются от проникшей в них инфекции, если этому не препятствуют дополнительные факторы. Наиболее эффективно инфекционно-воспалительный процесс реализуется в условиях совпадающего по времени проявления вирулентных свойств бактерий, неадекватности иммунного реагирования организма по отношению к конкретным бактериальным антигенам, нарушения уродинамики или внутрипочечной гемодинамики.

Классификация Европейской урологической ассоциации Неосложненные нижние инфекции мочевых путей (цистит) n Неосложненный пиелонефрит n Осложненная инфекция мочевых путей с /и без пиелонефрита n Уросепсис n Уретрит n Специальные формы: простатит, эпидидимит, орхит n

Классификация пиелонефрита по особенностям клинического течения в связи с возрастом, полом, сопутствующими заболеваниями n n n n Пиелонефрит новорожденных. Пиелонефрит детей грудного возраста. Пиелонефрит раннего детского возраста. Пиелонефрит девочек. Гестационный пиелонефрит. Пиелонефрит у лиц пожилого и старческого возраста. Пиелонефрит при сахарном диабете. Пиелонефрит у спинальных больных. Ятрогенный пиелонефрит. Ксантогранулематозный пиелонефрит. Эмфизематозный пиелонефрит. Пиелонефрит, протекающий по типу хрониосепсиса. Аллергический пиелонефрит. Постлучевой пиелонефрит. Посттрансплантационная мочевая инфекция и поражение почек. Пиелонефрит после гемодиализа.

Этиологическая классификация Бактериальные пиелонефриты: а) вызванные грамположительной бактериальной флорой (стафилококк, стрептококк); б) колибациллярные; в) обусловленные протейной инфекцией и синегнойной палочкой. n Пиелонефриты, вызванные урогенитальной инфекцией: а) микоплазменные; б) хламидийные. n 3. Вирусные пиелонефриты. n
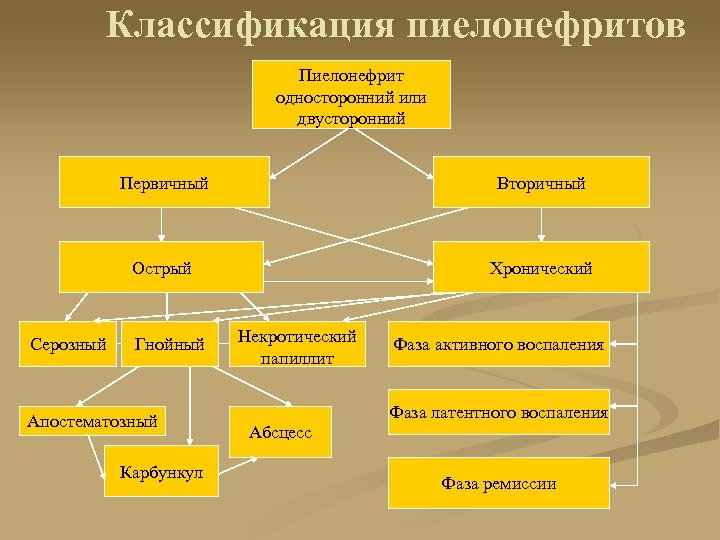
Классификация пиелонефритов Пиелонефрит односторонний или двусторонний Первичный Острый Серозный Вторичный Хронический Гнойный Апостематозный Карбункул Некротический папиллит Абсцесс Фаза активного воспаления Фаза латентного воспаления Фаза ремиссии

Заболевание почек рекомендуется считать хроническим, если его признаки прослеживаются в течение трех и более месяцев. n При снижении СКФ ниже 60 мл/ мин/1, 73 м 2 следует диагностировать хроническое заболевание почек, даже если его другие признаки при этом отсутствуют. n

Клиническая картина Клиника основного заболевания (вторичный пиелонефрит) n Интоксикационно-воспалительный синдром n Локальная симптоматика n Мочевой синдром n
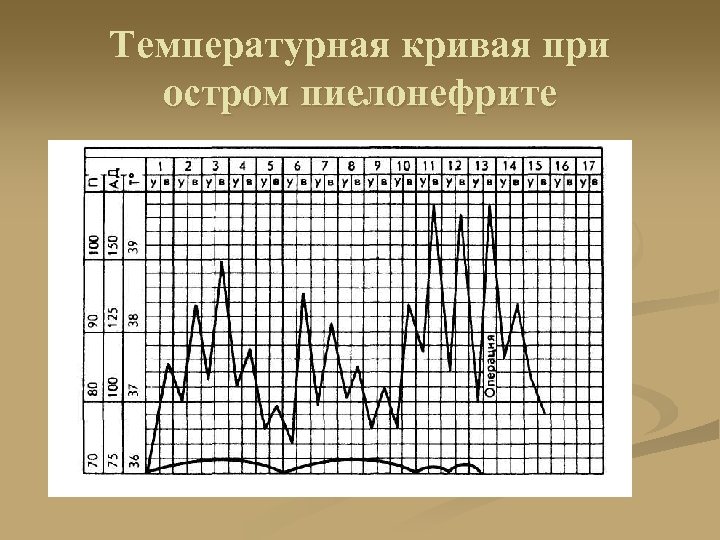
Температурная кривая при остром пиелонефрите
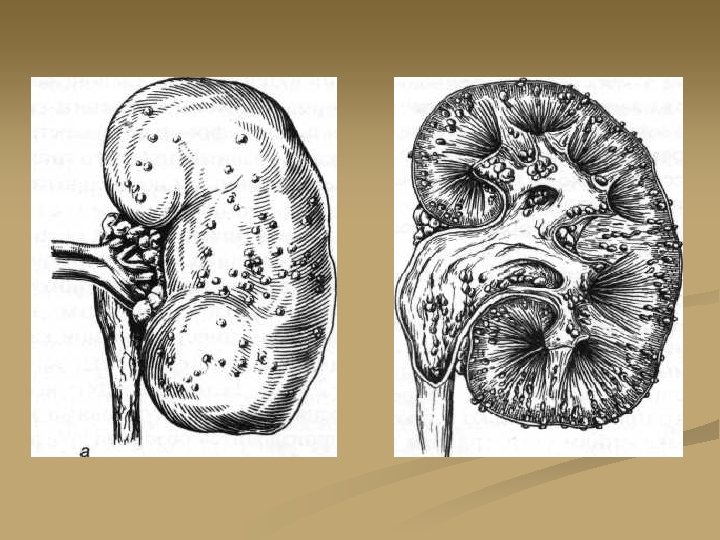
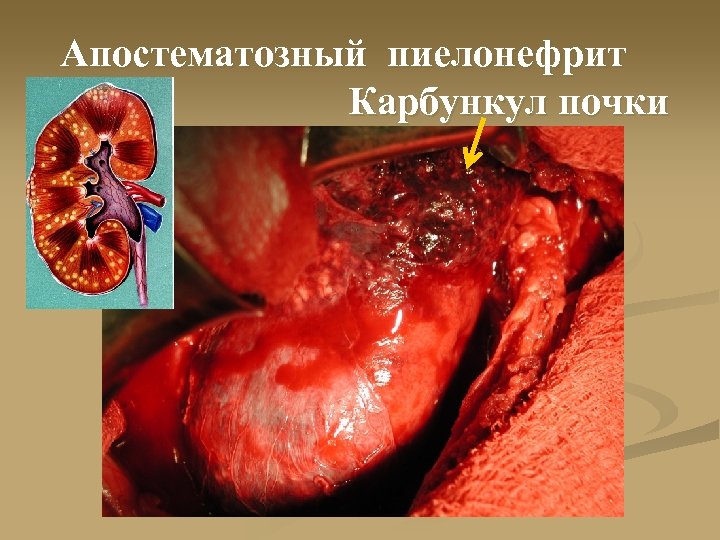
Апостематозный пиелонефрит Карбункул почки
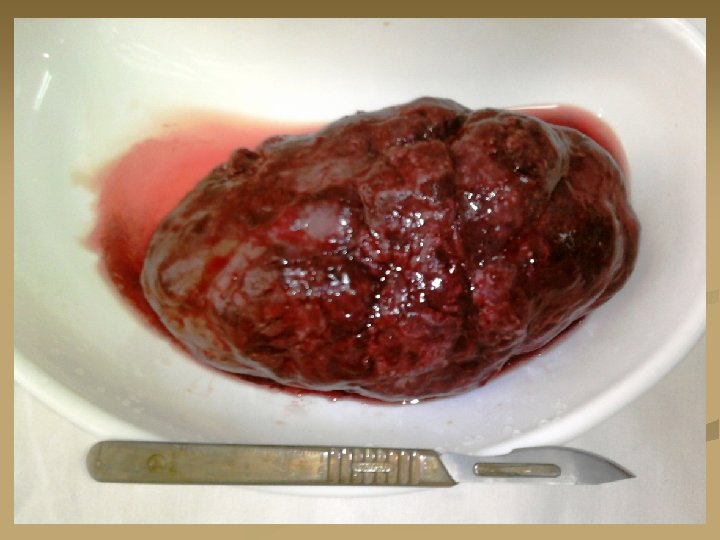
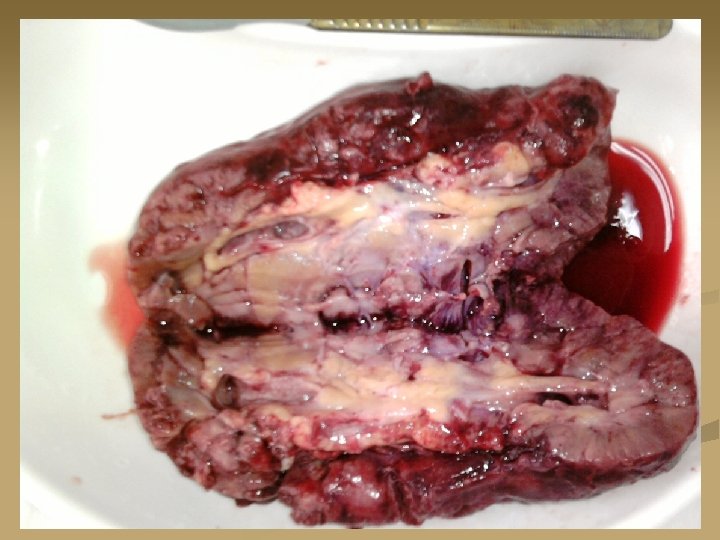
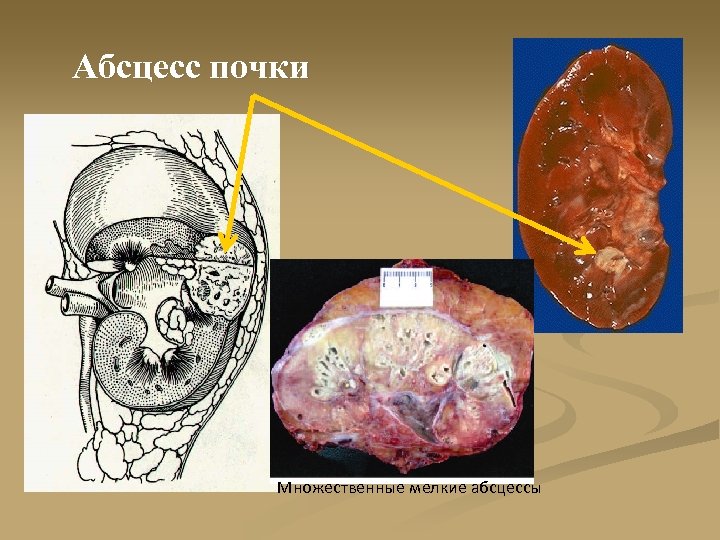
Абсцесс почки Множественные мелкие абсцессы

Некротический папиллит n n Первое сообщение N. Friedreich (1877) Встречается у 1% больных урологического профиля Одна из главных причин - своеобразное кровоснабжение почечного сосочка Единственный характерный симптом – отхождение с мочей некротических масс( отторгнувшиеся сосочки )

Эмфизематозный пиелонефрит n n Первое сообщение Келли и Макколлуму 1898 год Вызван микроорганизмами, способными к активному газообразованию и вызывающими некротизирующее воспаление (b. paracoli, ps. aeruginosa) Чаще возникает у ослабленных пациентов Характеризуется гнойно-деструктивным процессом всей ткани почки, газообразованием в паренхиме почки и паранефральной клетчатке

Клиническая картина пиелонефрита у детей n n n У новорожденных возможны нарушения развития, гипотрофия, возбудимость, бессимптомная бактериурия(1%) или септический шок. У детей младше 6 мес. преобладают гастродуоденальные симптомы( тошнота, диарея, боли в эпигастральной области) У детей дошкольного возраста симптомы более специфичны( лихорадка, частое мочеиспускание, дизурия, недержание мочи, абдоминальные боли)

Клинико-лабораторные критерии диагностики n пиелонефрита у детей лихорадка >38 С (87%), симптомы интоксикации (6585%) по данным мультицентровых исследований, проведенных в Италии, только у 50% детей раннего возраста с пиелонефритом отмечалась лихорадка >38 n n болевой синдром - боли в пояснице, животе (45 -77%) и дизурический синдром, который более характерен для детей раннего возраста (50 -70%) С-реактивный белок > 10 -20 мг/л, повышение СОЭ >20 мм/час, лейкоцитоз лейкоцитурия (пиурия), положительный посев мочи с бактериурией снижение плотности мочи в пробе Зимницкого

Критерии пиелонефрита у детей Лихорадка n лейкоцитурия в 2 -х анализах мочи n 2 -х кратный положительный посев мочи с бактериурией n лейкоцитоз, ускоренное СОЭ n положительный С-реактивный белок крови n Международном конгресс нефрологов (Берлин, 2003)

Задачи диагностики Установление диагноза n Выявление или исключение обструкции мочевых путей n

При диагностике учитываются Жалобы пациента n Данные анамнезов n Данные объективного осмотра n Результаты лабораторного исследования n Данные инструментальных исследований n
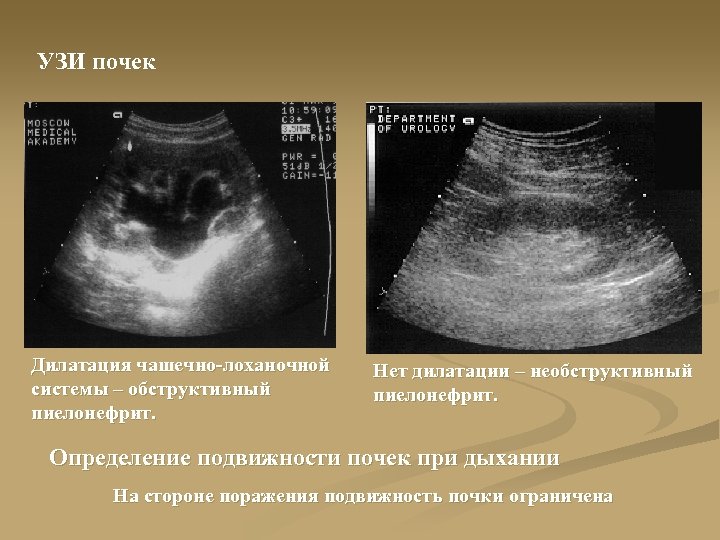
УЗИ почек Дилатация чашечно-лоханочной системы – обструктивный пиелонефрит. Нет дилатации – необструктивный пиелонефрит. Определение подвижности почек при дыхании На стороне поражения подвижность почки ограничена

Ультрасонограмма Допплерограмма Гиповаскулярные зоны при серозном пиелонефрите.
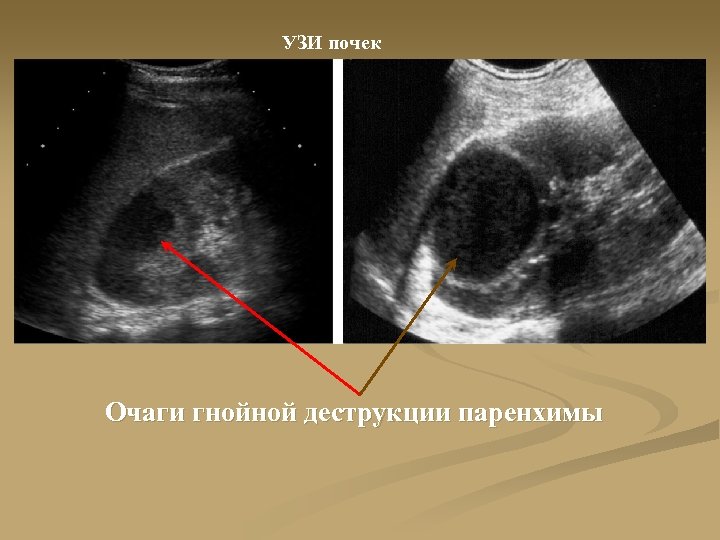
УЗИ почек Очаги гнойной деструкции паренхимы
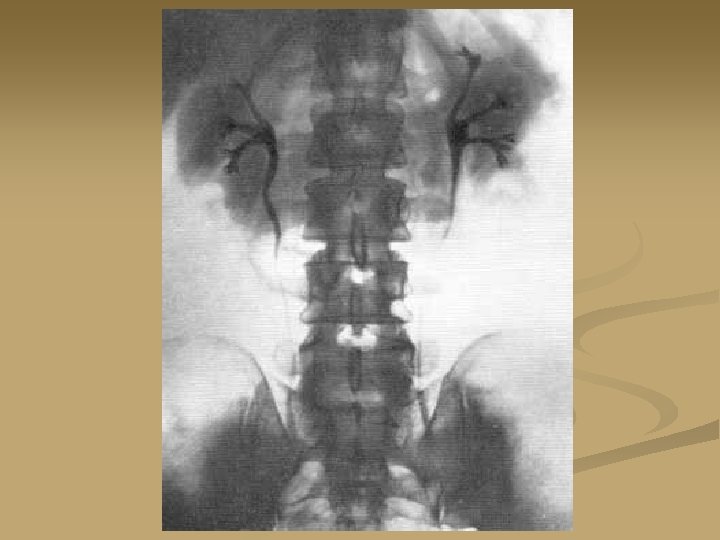
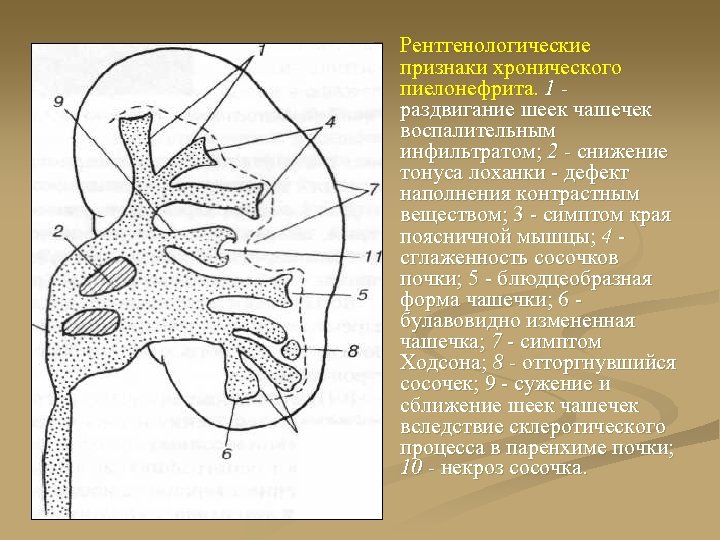
n Рентгенологические признаки хронического пиелонефрита. 1 раздвигание шеек чашечек воспалительным инфильтратом; 2 - снижение тонуса лоханки - дефект наполнения контрастным веществом; 3 - симптом края поясничной мышцы; 4 сглаженность сосочков почки; 5 - блюдцеобразная форма чашечки; 6 булавовидно измененная чашечка; 7 - симптом Ходсона; 8 - отторгнувшийся сосочек; 9 - сужение и сближение шеек чашечек вследствие склеротического процесса в паренхиме почки; 10 - некроз сосочка.
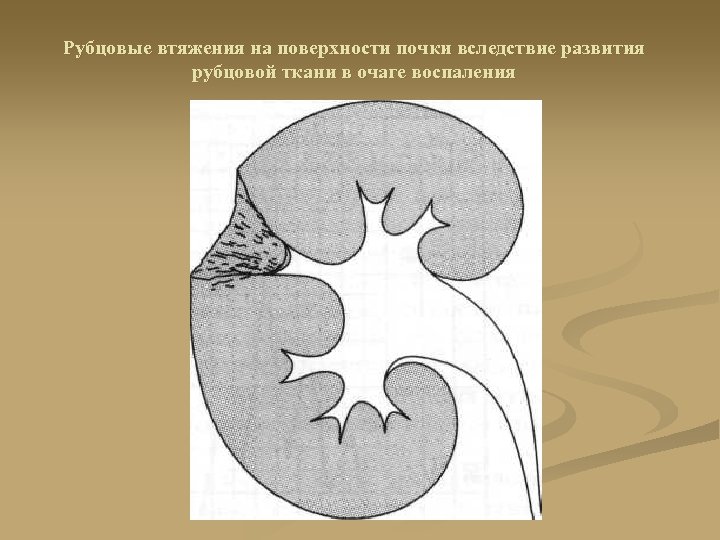
Рубцовые втяжения на поверхности почки вследствие развития рубцовой ткани в очаге воспаления
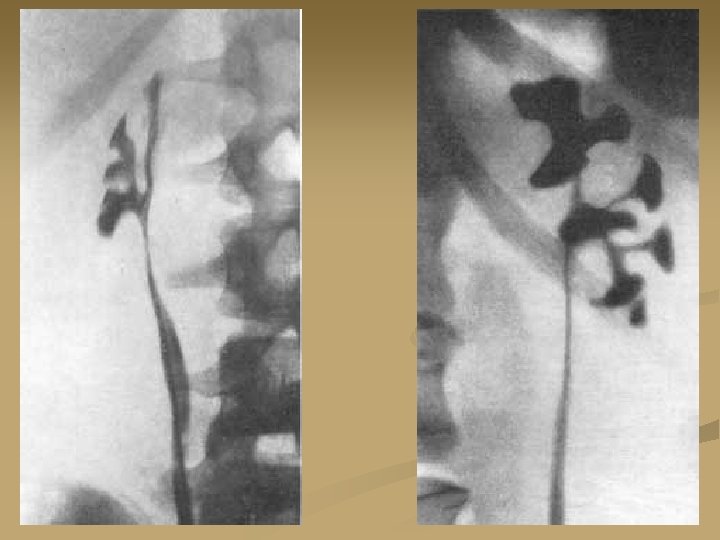
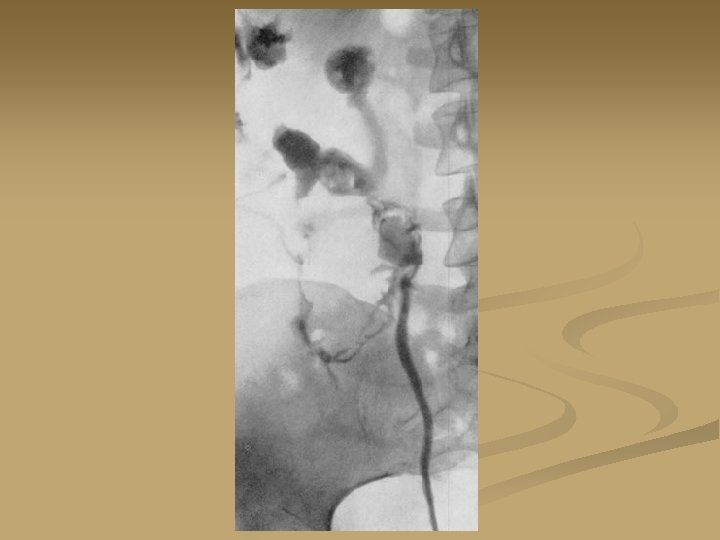
Хромоцистоскопия. Введённый внутривенно раствор индигокармина в норме выделяется из устья мочеточника на 4 -7 минуте исследования, что фиксируется во время цистоскопии. При окклюзии мочеточника индигокармин из устья не выделяется.
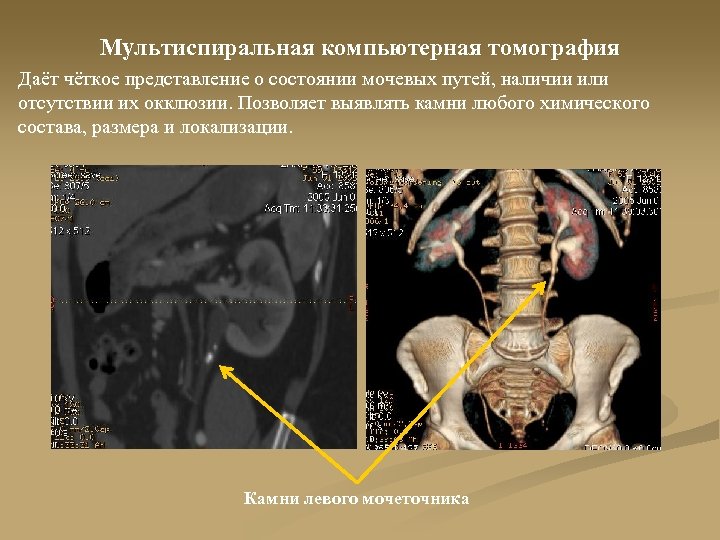
Мультиспиральная компьютерная томография Даёт чёткое представление о состоянии мочевых путей, наличии или отсутствии их окклюзии. Позволяет выявлять камни любого химического состава, размера и локализации. Камни левого мочеточника
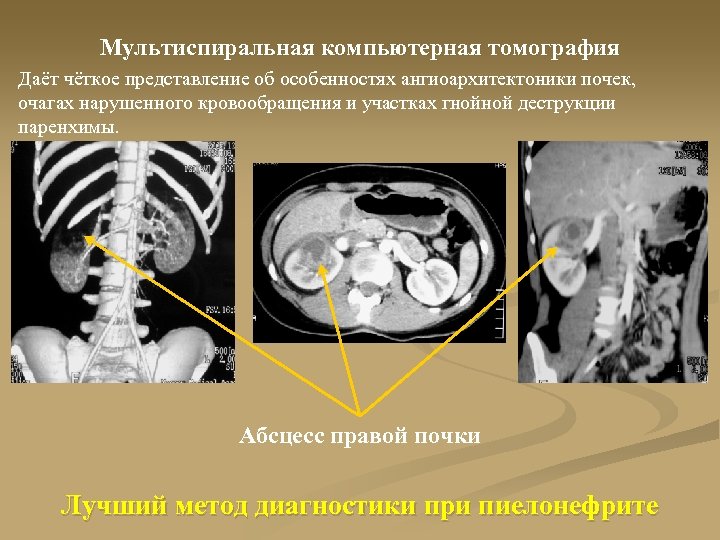
Мультиспиральная компьютерная томография Даёт чёткое представление об особенностях ангиоархитектоники почек, очагах нарушенного кровообращения и участках гнойной деструкции паренхимы. Абсцесс правой почки Лучший метод диагностики при пиелонефрите

Дифференциальная диагностика Острая хирургическая и гинекологическая патология! n Инфекционные заболевания n Воспалительные заболевания n
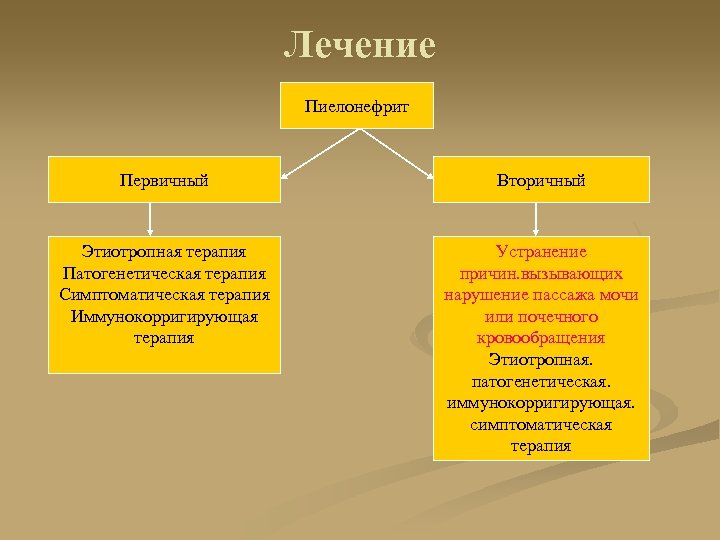
Лечение Пиелонефрит Первичный Вторичный Этиотропная терапия Патогенетическая терапия Симптоматическая терапия Иммунокорригирующая терапия Устранение причин. вызывающих нарушение пассажа мочи или почечного кровообращения Этиотропная. патогенетическая. иммунокорригирующая. симптоматическая терапия

Методика антибактериальной терапии Этиотропность воздействия: выбор и назначение антибиотиков в соответствии со свойствами возбудителя n Определение оптимальных доз антибиотика и способа его введения на основе фармокологических свойств для выделенного возбудителя n Своевременное начало лечения и проведение курсов терапии необходимой продолжительности n

Быстрая смена антибиотиков и коррекция схем лечения при получении новых данных о возбудителе n Выбор рациональных комбинаций антибактериальных средств при проведении эмпирической терапии ( до установления бактериологического диагноза ) n

Оперативное лечение Гнойно-деструктивные формы пиелонефрита n Случаи нарушения уродинамики, неустраненные консервативно n
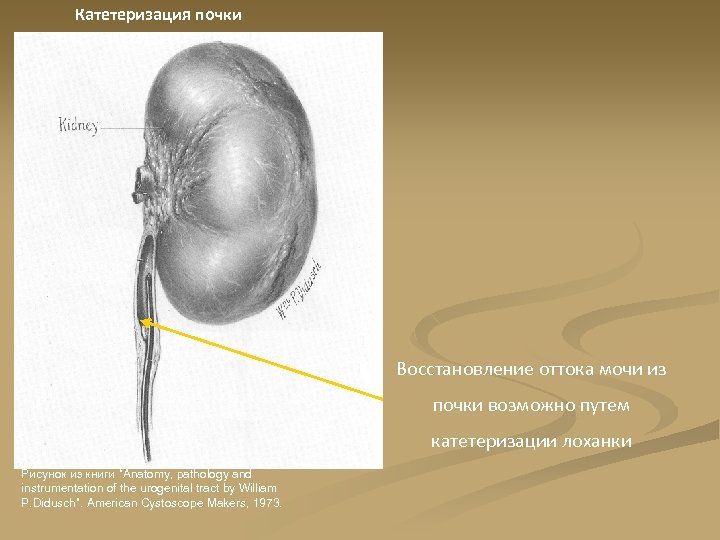
Катетеризация почки Восстановление оттока мочи из почки возможно путем катетеризации лоханки Рисунок из книги “Anatomy, pathology and instrumentation of the urogenital tract by William P. Didusch”. American Cystoscope Makers, 1973.
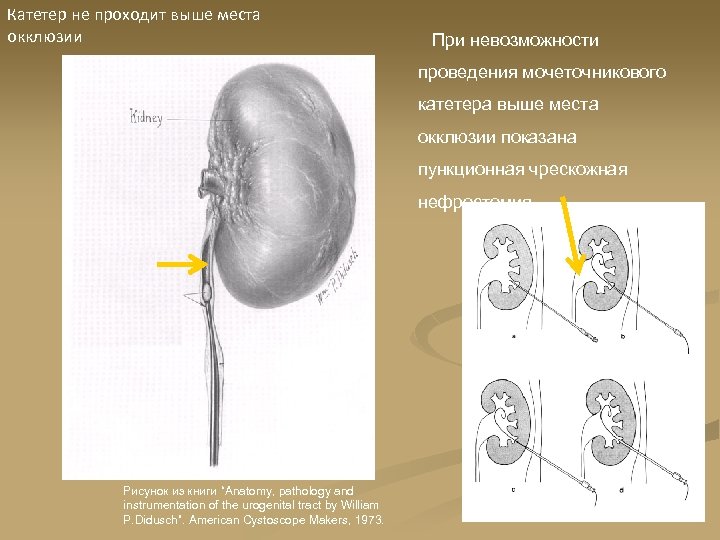
Катетер не проходит выше места окклюзии При невозможности проведения мочеточникового катетера выше места окклюзии показана пункционная чрескожная нефростомия. Рисунок из книги “Anatomy, pathology and instrumentation of the urogenital tract by William P. Didusch”. American Cystoscope Makers, 1973.
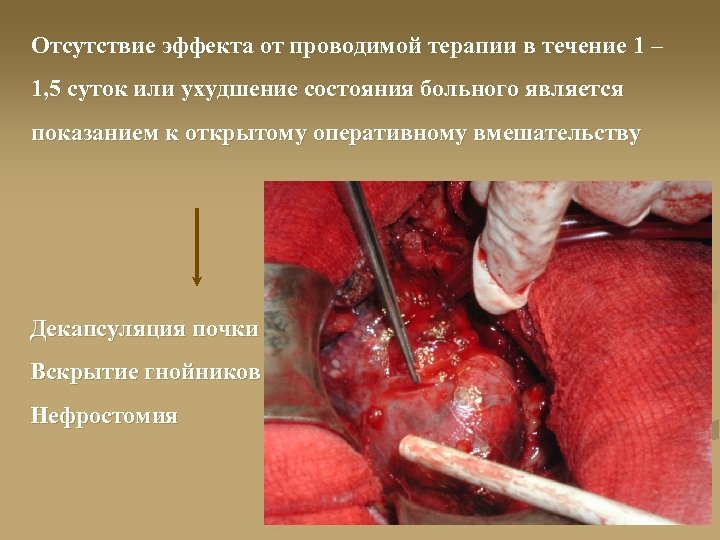
Отсутствие эффекта от проводимой терапии в течение 1 – 1, 5 суток или ухудшение состояния больного является показанием к открытому оперативному вмешательству Декапсуляция почки Вскрытие гнойников Нефростомия
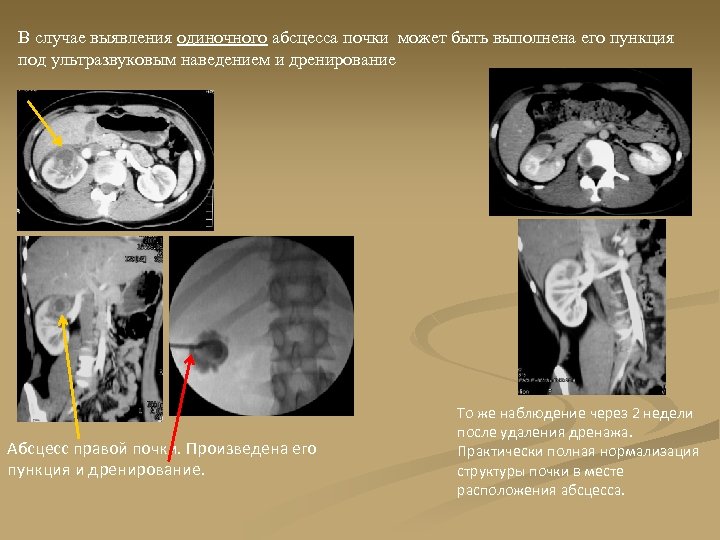
В случае выявления одиночного абсцесса почки может быть выполнена его пункция под ультразвуковым наведением и дренирование Абсцесс правой почки. Произведена его пункция и дренирование. То же наблюдение через 2 недели после удаления дренажа. Практически полная нормализация структуры почки в месте расположения абсцесса.

Профилактика Антенатальная n Устранение неблагоприятных социальнобытовых факторов после рождения ребенка n Устранение очагов инфекции n Профилактика госпитальной уроинфекции n Ранняя коррекция урологических заболеваний n Массовые профилактические осмотры населения n

Острый эпидидимит
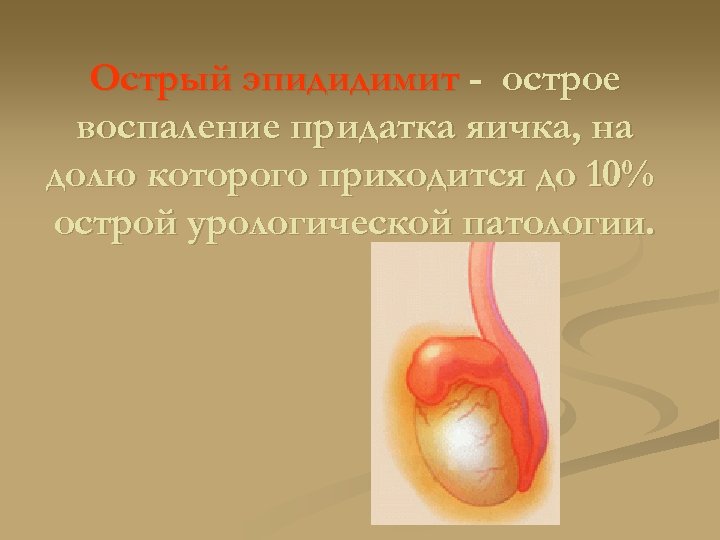
Острый эпидидимит - острое воспаление придатка яичка, на долю которого приходится до 10% острой урологической патологии.

Предрасполагающие факторы n Простудные заболевания, инфекционные заболевания органов пищеварения, дыхания и других систем организма n Частичный перекрут яичка и его придатка, травмы мошонки. n Злоупотребление алкоголем.

Заболевания органов малого таза (варикоз, геморрой, проктит) n Переохлаждение или перегревание n Операции и лечебные манипуляции на мочеполовых органах (аденомэктомия, катетеризация мочевого пузыря и другие) n Использование постоянного уретрального катетера n

Возбудители: 1. условно-патогенная микрофлора: n Кишечная палочка n Стафилококк n Протей и др. 2. Возбудители ЗППП: n Хламидии n Микоплазмы n Гонококки n Трихомонады и др.

Инфицирование может происходить: 1)гематогенно; 2)лимфогенно; 3)интраканаликулярно (восходящая инфекция по семенным протокам)

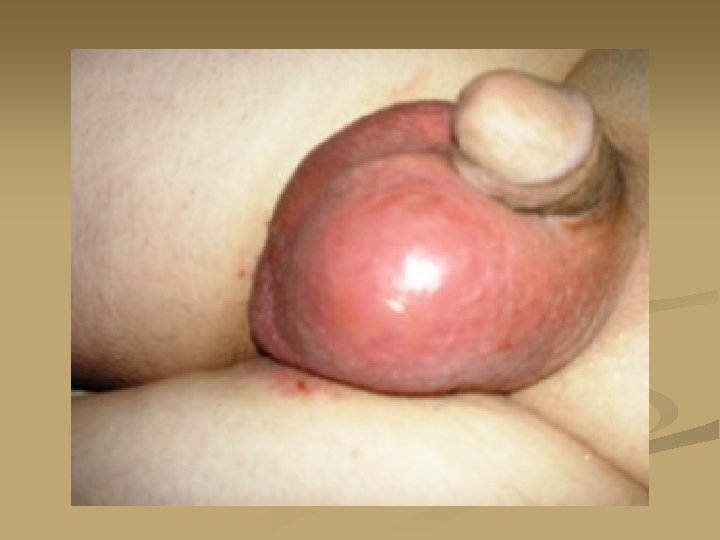
Клиническая картина n n n Гипертермия до 38 -40 °С; Резкие боли в области яичка, усиливающиеся при движении, иррадиирущие в промежность, пах, иногда – в поясницу и крестец; Отек и гиперемия мошонки со стороны поражения, органы мошонки перестают контурироваться; Болезненное мочеиспускание; Симптом Прена Приподнимание мошонки вверх значительно уменьшает болевые ощущения в мошонке.
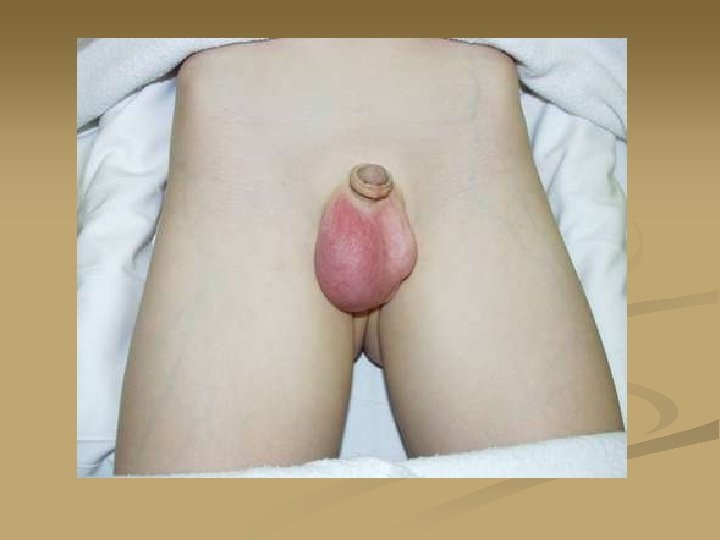

Т И Т С Й РЫ СТ О Л О О ТИ Э ЦИ П А Т О ГИ Я И ГЕ Н Е З

ОСТРЫЙ ЦИСТИТ это остро возникшее воспаление слизистой оболочки мочевого пузыря.
Наиболее характерно острое воспаление мочевого пузыря для женской половины населения, что связано с анатомическими особенностями мочеиспускательного канала. Он имеет больший диаметр (чем у мужчин) и малую длину, что создает благоприятные условия для проникновения патогенной флоры в мочевой пузырь.
Кроме того, наружное отверстие мочеиспускательного канала близко граничит с прямой кишкой и влагалищем, которые могут стать источником инфекции. Если сравнить количество случаев у мужчин и женщин, то последние страдают циститом в 5 или 6 раз чаще. Примерно около 10 процентов острых циститов переходят в хроническую форму.

ОСТРЫЙ ЦИСТИТ МОЖЕТ БЫТЬ КАК ПЕРВИЧНЫМ, ТАК И ВТОРИЧНЫМ. Первичное воспаление мочевого пузыря является самостоятельным заболеванием и встречается чаще у женщин. Вторичный цистит, то есть цистит осложняющий течение других патологических состояний, например ДГПЖ, встречается преимущественно у мужчин. Согласно статистике большинство заболеваний цистита приходится на возраст двадцати – сорока лет, что связано с активной половой жизнью в этот период.

ЭТИОЛОГИЯ Причины возникновения цистита : -несоблюдение правил личной гигиены, -всевозможные анатомические особенности строения органов мочеполовой системы, препятствующие нормальному оттоку жидкости, -заболевания тканей и структур, окружающих мочевой пузырь, -инфекция, -воздействие лекарств и химикатов. Однако в большинстве случаев острый цистит является следствием одновременного воздействия разных факторов. Обычно пусковым фактором является переохлаждение организма и снижение защитных сил. Повлиять на возникновение болезни могут и микротравмы (появившиеся, например, во время полового акта).

В ПОДАВЛЯЮЩЕМ БОЛЬШИНСТВЕ СЛУЧАЕВ ОСТРОГО ЦИСТИТА, ПРИЧИНОЙ ЗАБОЛЕВАНИЯ ВСЕ ЖЕ ЯВЛЯЕТСЯ ИНФЕКЦИЯ. Возбудителями могут быть бактерии, вирусы, грибки, простейшие. Бактериальный цистит чаще всего вызывается стафилококком, кишечной палочкой, протеем или их сочетанием. В моче при цистите могут быть обнаружены нити актиномицетов (грибов), кандид, влагалищных трихомонад. Особую группу составляют вирусные инфекционные циститы, которые не редко являются осложнением респираторных инфекций, вызванных аденовирусами. В этом случае микробы попадают в мочевой пузырь с током крови.

ПРИЧИНАМИ ЦИСТИТОВ НЕИНФЕКЦИОННОЙ ПРИРОДЫ являются вещества (лекарства, химикаты), которые попадая в мочевой пузырь, приводят к раздражению его слизистой оболочки и развитию асептического (безмикробного) воспаления. Существует уротропиновый и фенацетиновый цистит. Имеет место и лучевой цистит, который может развиться в период лучевой терапии онкологических заболеваний.
ПАТОГЕНЕЗ Подытожив вышесказанное, можно выделить четыре основных способа проникновения инфекции в мочевой пузырь: Восходящий путь (наиболее характерен для женщин) – из половых органов и кишечника; Нисходящий путь (если имеет место пиелонефрит) - из почек; Гематогенный путь (с током крови) – если в организме имеет место другой очаг инфекции. Он наиболее характерен для мужчин; Лимфогеный путь (из соседних тазовых органов).
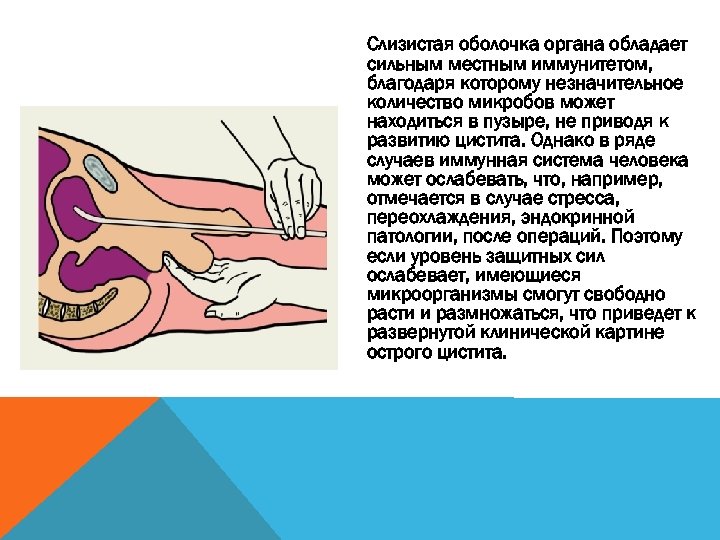
Слизистая оболочка органа обладает сильным местным иммунитетом, благодаря которому незначительное количество микробов может находиться в пузыре, не приводя к развитию цистита. Однако в ряде случаев иммунная система человека может ослабевать, что, например, отмечается в случае стресса, переохлаждения, эндокринной патологии, после операций. Поэтому если уровень защитных сил ослабевает, имеющиеся микроорганизмы смогут свободно расти и размножаться, что приведет к развернутой клинической картине острого цистита.
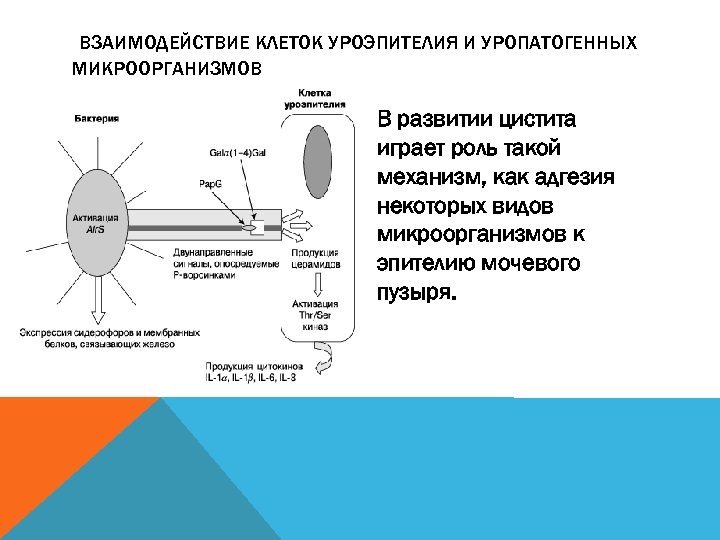
ВЗАИМОДЕЙСТВИЕ КЛЕТОК УРОЭПИТЕЛИЯ И УРОПАТОГЕННЫХ МИКРООРГАНИЗМОВ В развитии цистита играет роль такой механизм, как адгезия некоторых видов микроорганизмов к эпителию мочевого пузыря.

«ПРОСТАТИТ - один из последних рубежей в урологии» JC Nickel, 2000 Острый простатит – это воспаление ткани предстательной железы, в том числе инфекционного генеза, с возможным присоединением аутоиммунных нарушений, при которых поражается паренхиматозная и интерстициальная ткань предстательной железы. • Эпидемиология. Острый простатитом (ХП) страдает более 10 % мужской популяции. • В России диагностируется у 35 -40% мужчин трудоспособного возраста (Н. А. Лопаткин, 1998 г. ). 78

Классификация • НИИ урологии Минздрава России (1998 г. ) Н. А. Лопаткиным и В. Г. Горюновым было предложено подразделять ОП на - инфекционный - неинфекционный Подразделяют фазы ремиссии и обострения, а также осложненное и неосложненное течение. 79

По данным Европейской ассоциации урологов хронический абактериальный простатит встречается в 8 раз чаще (90%), чем бактериальная форма (10%). Однако, по данным российских авторов, уретрогенный (инфекционный) простатит встречается более чем у 80% мужчин от общего числа больных. Под маской ОП может протекать более 20 различных заболеваний, поэтому при недостаточном обследовании нередко диагноз ОП является «корзиной для клинически неясных состояний» (Мазо Е. Б. , 2006). 80

ПАТОГЕНЕЗ • Рефлюкс интрапростатический протоковый • Наличие участков фиброза и склероза в области выводных протоков простатических ацинусов • Микротромбозы в ткани железы • Иммунопатологические процессы, изменяющие свойства клеточных мембран слизистых оболочек в самой железе • Нарушение микроциркуляции, приводящее к дистрофии секреторного эпителия и фиброзированию межуточной ткани • Ухудшение венозного оттока • Нарушение секреции и изменение свойств секрета ПЖ • Повышение тонуса мышц тазового дна и промежности 81

Симптоматика Описано около 100 симптомов ОП. Основные симптомы: • боль (в промежности, пояснице, мошонке, половом члене и др. ) не менее 3 -х месяцев • дизурия (учащение, затруднение, болезненное мочеиспускание и др. ) • никтурия - приводит и к проблемам со сном • расстройства эякуляции (болезненный оргазм, преждевременная эякуляция) • изменение количества и качества эякулята (снижение подвижности сперматозоидов) • нейровегетативные и психические нарушения • эректильная дисфункция (четкой причинно-следственной связи с ХП нет) 82

Диагностика ОП Клиническая • Анамнез. • Пальцевое ректальное исследование ПЖ. 83

Лабораторная • Анализ секрета ПЖ (постмассажной порции мочи) или эякулята • Локализационный 4 -стаканный тест Meares и Stamey - «Золотой стандарт» или 2 -стаканная проба Nickel • Обследование на инфекции, передаваемые половым путем (ИППП): - Бактериологические методы: микроскопия нативных и окрашенных мазков, культуральный метод - Иммунологические тесты прямой и непрямой иммунофлюоресценции (РИФ) - ИФА (выявление антител) - Генная диагностика – методы амплификации нуклеиновых кислот (АНК): ПЦР, ПЦРReal-Тime, NASBA-Real-Тime • Определение уровня простатоспецифического антигена в крови 84

Диагностика ОП Инструментальная • Трансректальная эхография ПЖ (ТРУЗИ) • Дуплексное сканирование • Урофлоуметрия • Уретроскопия 85

Цели лечения больных ОП • Эрадикация инфекционных агентов (снижение концентрации УПМ < 103) у больных ХИП • Устранение ведущих симптомов болезни • Восстановление микроциркуляции в ПЖ • Восстановление дренирования простатических желез по их выводным протокам • Стабилизация иммунной, вегетативной нервной и гормональной систем • Профилактика и лечение возможных осложнений 86

Этиотропная терапия * Лекарственным средством выбора являются антибиотики фторхинолонового ряда * 87

По данным К. Набера (2007), эффективность применения антибиотиков для лечения острого простатита равна 22 -66%, а эффективность плацебо (отсутствие антибактериальной терапии) – 16 -40%, поэтому лечение должно быть комплексным. Этиотропную терапию необходимо сочетать с патогенетической. 88

Принципы патогенетической терапии • При дизурии, а также с целью дренирования ПЖ показаны альфа-адреноблокаторы: альфузозин, доксазозин, празозин, тамсулозин, теразозин • При болевом синдроме - нестероидные противовоспалительные препараты: индометацин, ибупрофен • Органотропные препараты: простатилен (простакор) • Энзимотерапия: вобэнзим, химотрипсин, лидаза 89

• Иммуномодулирующая терапия: полиоксидоний внутримышечно по 0, 006 г 1 раз в сутки 10 дней или ректально по 0, 006 г 1 раз в сутки 10 дней, неовир внутримышечно по 250 мг 5 -7 инъекций по схеме, циклоферон внутримышечно по 250 мг 10 инъекций по схеме, виферон ректально по 500 000 ЕD 2 раза в сутки 1020 дней • Комбинированная энзимо-иммуномодулирующая терапия: лонгидаза 3000 ЕD внутримышечно 1 раз в 3 -5 дней, 5 -10 инъекций. • Препараты, улучшающие кровоснабжение и микроциркуляцию в органах малого таза: эскузан внутрь по 3 драже 3 раза в сутки 30 дней, детралекс внутрь по 1 таб. 2 раза в сутки 30 дней, антистакс внутрь по 2 таб. в сутки 30 дней. 90

• Эубиотики: линекс внутрь по 2 капс. 3 раза в сутки 5 -8 дней, нормофлорин Л и Б по 2 ст. л. в сутки 14 дней • Витаминотерапия (группы В, С, Е) и микроэлементы (цинк, магний и др. ) • Антигистаминные препараты (кларитин, диазолин, эриус и др. ) • Фитотерапия (простамол, цернилтон, тыквеол и др. ) • Вакцинотерапия – уроваксом внутрь по 1 таб. в сутки 30 дней • Для профилактики кандидоза – флюконазол внутрь по 150 мкг 1 и 7 -е дни лечения • Пальцевой массаж простаты. Применяется для дренирования ПЖ (эффективность низкая) 91

Физиотерапевтические методы: • • • электрофармакологические (гальванизация и лекарственный электрофорез) электротеплолечение диадинамотерапия и диадинамофорез лечение токами низкой частоты с индуктотермией ультразвуковая терапия и ультрафонофорез УВЧ, СВЧ, КВЧ, СКЭНАР-терапию озокерито-парафинолечение, пелоидо- бальнеотерапия франклинизация с аэронизацией лечение монохроматическим лазерным излучением светолечение трансуретральная радиоволновая гипертермия 92

• При нагноении кист предстательной железы рекомендуется метод чрескожного пункционного дренирования кистозных образований под контролем ТРУЗИ. • Дополнительные методы лечения при ХП: рефлексотерапия, гирудотерапия, гомеопатия. • В реабилитационный период - санаторно-курортное лечение на курортах Кавказских минеральных вод, Украины. 93

Профилактика Профилактические мероприятия для предупреждения простатита направлены на устранение вызывающих его причин и ликвидацию предрасполагающих факторов: • контроль за состоянием нейроэндокринной системы. В случае наличия заболеваний вегетативной нервной и эндокринной систем, наблюдение и лечение у невролога и/или эндокринолога. • устранение венозного застоя в органах таза и предупреждение скопления секрета в ПЖ; • своевременное и эффективное лечение воспалительных процессов в прямой кишке, мочеиспускательном канале, миндалинах, • принятие эффективных мер для профилактики рецидива заболевания. Нормализация физической активности и половой жизни мужчины – важнейшая мера профилактики простатита. Для профилактики ИППП – моногамное партнерство, безопасный секс (барьерные методы контрацепции). 94

Этиология и патогенез бактериально-токсического шока

«Сложность явлений при состоянии шока нельзя ограничивать и вынуждать подчиняться одному лишь определению, возможно, что никакой набор их не в состоянии определить шок» . Raven R. (1952) «Шок легче распознать, чем описать, и легче описать, чем дать ему определение» . Deloyers L. (1964) Общепринятого определения состояния, называемого шоком, до сих пор не существует, что констатирует недостаточность изучения всех аспектов этой проблемы на современном этапе развития медицины.

Шок – собирательное понятие, которым пользуются клиницисты для характеристики особых состояний жизненно важных функций организма, возникших вследствие экстремального воздействия на него и проявляющихся комплексом патологических процессов в виде синдрома полиорганной недостаточности. Уже сам термин «шок» (англ. shock – удар) подчеркивает как внезапность возникновения патологического состояния, неоднозначность факторов, вызывающих его, так и общность многих патогенетических механизмов, принимающих участие в формировании этого состояния.

Бактериально-токсический шок (БТШ) (или инфекционно-токсический) - разновидность инфекционно-токсический шока, в возникновении которого существенную роль играет массивное поступление в кровь микробов и их токсинов на фоне измененной иммунологической реактивности организма. Рекомендуется не путать с понятием септический шок - угрожающее жизни осложнение тяжелых инфекционных заболеваний, характеризующееся снижением перфузии тканей, что нарушает доставку кислорода и других веществ к тканям и приводит к развитию синдрома полиорганной недостаточности. Чаще всего септический шок встречается у детей, лиц с иммунодефицитом, пожилых людей. Вероятность смертельного исхода составляет 25 -50 % (Wikipedia. ru)

Инфекционно-токсический шок проявляется каскадным комплексом патологических сдвигов деятельности всех физиологических систем вследствие чрезмерных или неадекватных компенсаторных реакций и нарушения жизненно важных функций организма – системного кровообращения, дыхания, деятельности центральной нервной системы (ЦНС), свертывания крови, эндокринной регуляции. В основе этих изменений лежат тяжелые нарушения микроциркуляции, метаболизма, гипоксия тканей и иммунная несостоятельность. Возианова Ж. И. , Шкурба А. В. (2007)

Актуальность: По данным отечественных эпидемиологов, пациенты с БТШ составляют от 15 до 33 % от общего числа больных реанимационного профиля. В ходе многоцентрового эпидемиологическогортного проспективного исследования, охватившего 14 364 пациента, 28 отделений реанимации и интенсивной терапии Европы, Израиля и Канады, установлено, что на пациентов с сепсисом и БТШ приходится 17, 4% случаев всех больных, прошедших через интенсивный этап лечения; в 63, 2% случаев – был осложнением госпитальных инфекций. По частоте возникновения БТШ - на третьем месте после геморрагического и кардиального, по летальности – на первом. БТШ может осложнять течение различных болезней. Его чаще наблюдают в своей практике акушеры-гинекологи (при септических осложнениях беременности, родов, абортов), хирурги (при различных гнойных заболеваниях), урологи (при обструктивных воспалительных заболеваниях мочевыводящих путей). Необходимо отметить, что практически при любом заболевании, сопровождающимся стабильной бактериемией, возможно развитие БТШ.

Этиология. Развитие БТШ возможно практически при любом заболевании, сопровождающемся бактериемией. Возбудителями БТШ : Øв 70% случаев являются грамотрицательные бактерии (Escherichia coli, Klebsiella, Enterobacter, Pseudomonas, Proteus, Bacteroides и др. ) -при разрушении они выделяют эндотоксин. Ø в 30% - грамположительные (Staphylococcus, Steptococcus, Pneumococcus и др. ) - вырабатывают экзотоксин. Меньшее значение имеют вирусные и грибковые инфекции. Однако в последние годы наблюдается драматический рост (на 207 %) грибковой инфекции, частота которой при сепсисе достигла 10 %. Анаэробная флора, бактероиды, клостридии, риккетсии, вирусы – также способы стимулировать развитие БТШ.

В урологической практике 1. БТШ обычно предшествует формирование гнойного очага в мочевых или половых органах (пиелонефрит, простатит), чаще в среднем и пожилом возрасте, особенно у лиц с сопутствующими заболеваниями, ослабляющими организм (сахарным диабетом, сердечно-легочной, печеночной, почечной недостаточностью). В результате лоханочно-почечных рефлюксов огромное количество микроорганизмов и микробного эндотоксина попадает в кровь. Воздействие эндотоксина на сосудистую стенку и организм больного приводит к шоку с гиповолемией, снижению артериального давления, тяжелой интоксикацией, часто сопровождающейся острой почечной недостаточностью. 2. при обструктивных воспалительных заболеваниях мочевыводящих путей 3. В случаях позднего распознавания острого пиелонефрита, его хронизации, рецидивирования – просептический фон и уросепсис могут стать стимулировать развитие БТШ
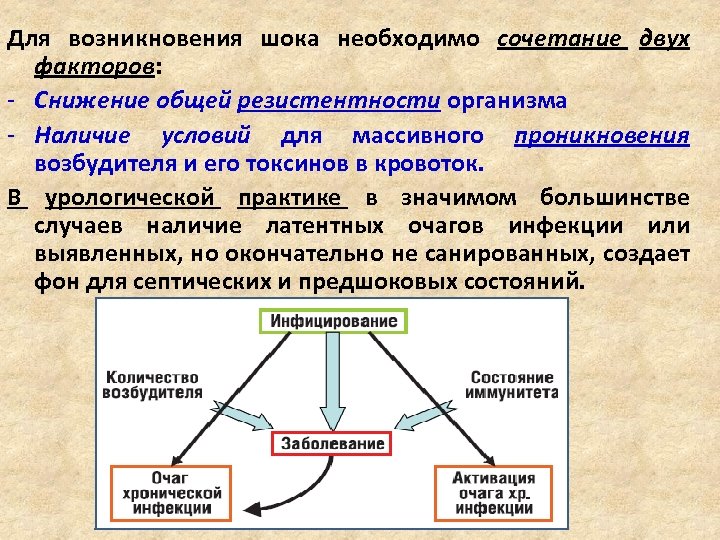
Для возникновения шока необходимо сочетание двух факторов: - Снижение общей резистентности организма - Наличие условий для массивного проникновения возбудителя и его токсинов в кровоток. В урологической практике в значимом большинстве случаев наличие латентных очагов инфекции или выявленных, но окончательно не санированных, создает фон для септических и предшоковых состояний.
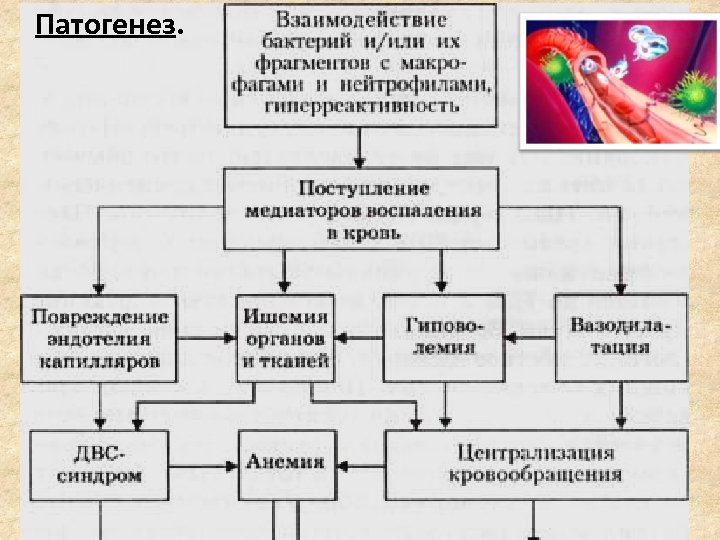
Патогенез.
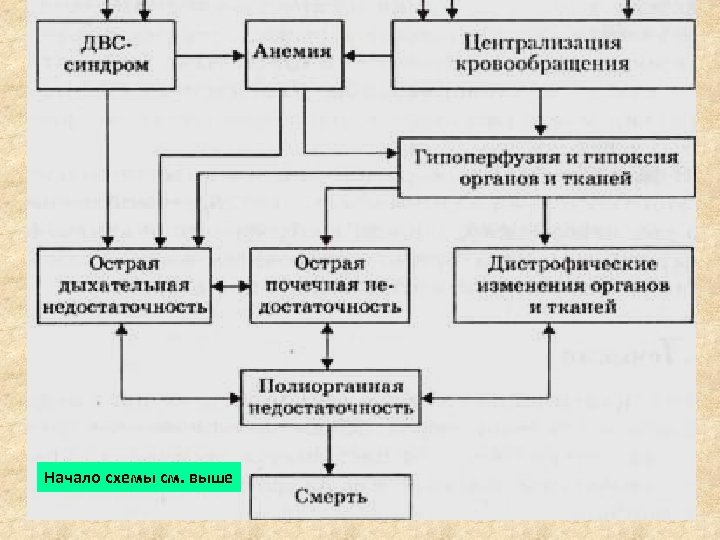
Начало схемы см. выше

Эндотоксемия Ø Увеличение концентрации катехоламинов. Ø Спазм артериол. Ø Снижение кровотока. Ø Сладж-синдром. Ø Увеличение концентрации кислых метаболитов. Ø Нарушение микроциркуляции.

Грам (+) бактерии: • основа взаимодействия с компонентами иммунной системы поверхностные структуры микробных клеток: - пептидогликаны, - тейхоевые кислоты. • более агрессивное развитие сепсиса и МОД; • медленное начало; • выраженный воспалительный компонент, • склонность к абсцедированию; • длительное течение с постепенным развитием МОД; • более высокая концентрация белков острой фазы.
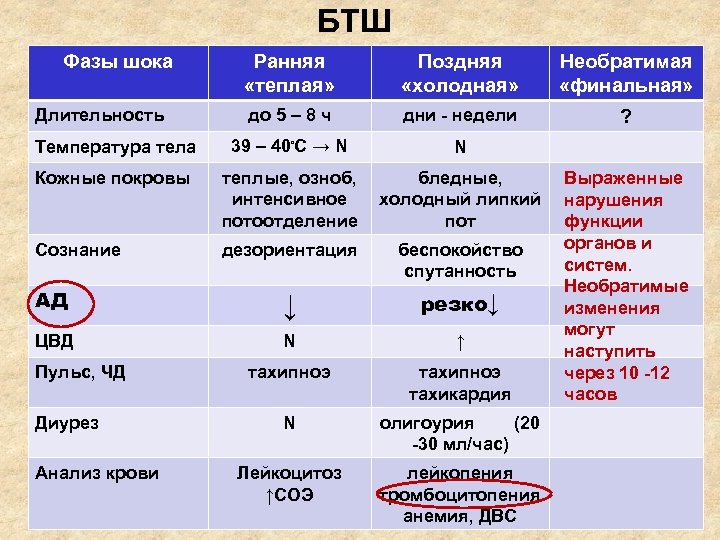
БТШ Фазы шока Ранняя «теплая» Поздняя «холодная» Необратимая «финальная» Длительность до 5 – 8 ч дни - недели ? 39 – 40ᵒС → N N Температура тела Кожные покровы теплые, озноб, бледные, интенсивное холодный липкий потоотделение пот Сознание дезориентация беспокойство спутанность АД ↓ резко↓ ЦВД N ↑ тахипноэ тахикардия N олигоурия (20 -30 мл/час) Лейкоцитоз ↑СОЭ лейкопения тромбоцитопения анемия, ДВС Пульс, ЧД Диурез Анализ крови Выраженные нарушения функции органов и систем. Необратимые изменения могут наступить через 10 -12 часов

Стадии бактериемического шока у урологических больных: ранняя (продромальная, I), развитая (II) и необратимая (III). • Первая стадия наблюдается в первые сутки после провоцирующего момента и характеризуется незначительным ухудшением состояния (ознобом, повышением температуры тела, умеренным снижением артериального давления). • Вторая стадия наступает в первые часы либо в течение первых суток и характеризуется коллапсом, ознобом, повышением температуры, резким ухудшением состояния. • Для третьей стадии характерна тяжелая сердечнососудистая и почечная недостаточность. Летальность – 40 — 50%.

Стадии шока и их морфологические проявления: 1 ст. – гемодинамических изменений • уменьшение ОЦК • депонирование (секвестрация) крови в микроциркуляторном русле (кожа, кишечник, печень, селезенка и др. ) • шунтирование кровотока (в почках, печени, легких) 2 ст. – гемореологических изменений • сладжи, стазы, тромбы • повышение сосудистой проницаемости (плазморрагия, отек) • геморрагический синдром 3 ст. – ДВС-синдром • жидкое состояние крови в сосудах и полостях сердца • геморрагический синдром, отек и плазморрагия • множественные тромбы (фибриновые, гиалиновые, эритроцитарные) преимущественно в сосудах МЦР • дистрофические и некротические изменения органов и тканей на почве ишемии 4 ст. – исходы (последствия шока)

Наиболее существенные морфологические изменения в органах при шоке: • в почках – некротический нефроз • в печени – исчезновение гликогена из гепатоцитов, некрозы гепатоцитов • в легких – резкие расстройства микроциркуляции (полнокровие, тробмоз), отек и кровоизлияния, ателектазы • в миокарде – исчезновение гликогена из кардиомиоцитов, жировая дистрофия кардиомиоцитов, мелкоочаговые некрозы • в головном мозге – периваскулярный и перицеллюлярный отек • в желудочно-кишечном тракте – некрозы стенок с развитием эрозий и острых язв, кровотечения

«Шоковая почка» Понятие «шоковая почка» отражает острое нарушение функции почек. В патогенезе ведущую роль играет то, что при шоке происходит компенсаторное шунтирование артериального кровотока в прямые вены пирамид с резким снижением объёма гемодинамики в области коркового слоя почек. очки несколько увеличены в размерах, набухшие, корковый слой их малокровен, бледно-серого цвета, околомозговая зона и пирамидки, напротив, темно-красного цвета. • Микроскопически в первые часы определяется малокровие сосудов коркового слоя и резкую гиперемию околомозговой зоны и прямых вен пирамид. Редко встречаются микротромбозы капилляров гломерул и приводящих капилляров. • В дальнейшем наблюдаются нарастающие дистрофические изменения нефротелия, охватывающие сначала проксимальные, а затем и дистальные отделы нефрона.

Таким образом, БТШ является одним из самых тяжелых осложнений гнойно-септической инфекции любой локализации и/или стадии сепсиса, так как представляет собой тяжелую системную реакцию макроорганизма, возникающую в ответ на внедрение микроорганизмов и/или их токсинов. Cистемная иммунно-воспалительная ответная реакция на внедрение и активацию инфекционного агента рассматривается ныне как универсальный защитный механизм на всех этапах его реализации, нацеленный на обеспечение выживания макроорганизма.

Спасибо за внимание
49897b43c5cbc354e1c4055bddcc047e.ppt