билиарный цирроз печени.pptx
- Количество слайдов: 21
Первичный билиарный цирроз печени Выполнила студентка лечебного факультета, 613 гр. , Баранова Н. Ю. 2015 год.

Первичный билиарный цирроз (ПБЦ) хроническое деструктивно-воспалительное заболевание междольковых и септальных желчных протоков аутоиммунной природы, приводящее к развитию холе стаза. {

Что провоцирует / Причины Первичного билиарного цирроза печени: ПБЦ представляет собой заболевание неизвестной этиологии, при котором постепенно разрушаются внутрипеченочные желчные протоки. В 1826 г, Rayer в своей работе "Кожные заболевания" опубликовал первое сообщение о ксантомах и ксантелазмах, встречающихся у женщин среднего возраста. Впервые заболевание было описано в 1851 г. Аддисоном и Галлом, которые обнаружили связь между состоянием кожи (бугристые ксантомы) и гепатопатией. Термин "ПБЦ" неточен, так как на ранних стадиях патологического процесса имеются признаки хронического негнойного деструктивного холангита.

Распространенность. Средняя распространенность ПБЦ составляет 40 -50 случаев на 1 млн взрослого населения. Заболевание описано практически во всех географических регионах. Встречается преимущественно у женщин (соотношение пораженных мужчин и женщин составляет 6 : 10 соответственно) среднего возраста (35 -60 лет) и может иметь семейный характер. Вероятность развития болезни у ближайших родственников в 570 раз выше, чем в популяции. Ежегодно ПБЦ заболевают от 4 до 15 человек на 1 млн жителей.

Патогенез (что происходит? ) во время Первичного билиарного цирроза печени: Существует связь между заболеваемостью ПБЦ и антигенами гистосовместимости: в частности, В 8, DR 3, DR 4, DR 2 характерны для различных аутоиммунных заболеваний. Кроме того, часто обнаруживают антиген HLA-DRW 8, DRB 1 х0301 HLA, DRB 1 х0803 HLA. Эти данные показывают значительную роль иммуногенетического фона, обусловливающего наследственную предрасположенность. В развитии ПБЦ необходимо учитывать факторы внешней среды. На роль триггерного фактора претендуют различные бактерйаль ные агенты, которые могут запускать иммунные реакции благодаря молекулярной мимикрии с Ег-субъединицей пируватдегидрогеназы, являющейся мишенью для АМА, и пептидами рецептора HLA класса II. Не исключена роль гормональных факторов, с учетом соотношения числа заболевших женщин и мужчин.

Заболевание обусловлено выраженными иммунными нарушениями, приводящими к разрушению желчных протоков. В настоящее время рассматриваются три возможных механизма иммунной деструкции билиарного эпителия при ПБЦ: Индукция Т-клеточного ответа вследствие взаимодействия между антигенпрезентирующими клетками и Т-хелперами 1 -го типа. Непосредственное взаимодействие Т-хелперов с антигенными МНС (major histocompatibility complex) II класса, экспрессированными на холангиоците. В обоих случаях деструкция может осуществляться как Т-лимфоцитами-эффекторами, так и NKлимфоцитами с участием антител в реакции антителозависимой клеточной цитотоксичности. Повреждение клеток растворимыми провоспалительными цитокинами, секретируемыми при взаимодействии антигенпрезенти-рующих клеток (АПК) с Т-хелперами. Непосредственным признаком гибели клеток желчного эпителия служит апоптоз, который может осуществляться как Т-хелперами 1 -го типа, несущими Fas-лиганд, так и секретируемыми этой клеточной субпопуляцией цитокинами (ИФН-у, ИЛ-2). В настоящее время дискутируется вопрос, могут ли клетки билиарного эпителия сами осуществлять презентацию антигенов Т-лимфоцитами CD 4+ или для этого требуется помощь профессиональных АПК. Аберрантная экспрессия антигенов гистосовместимости II класса (HLA-DR и DQ) и межклеточных молекул адгезии (ICAM-1) на холангиоцитах больных ПБЦ свидетельствует в пользу первого механизма. В дальнейшем развитии ПБЦ происходит химическое повреждение гепатоцитов вследствие нарушения дренирования желчи, обусловленное деструкцией мелких желчных протоков. Уменьшается число внутрипеченочных желчных протоков, что способствует задержке желчных кислот, билирубина, холестерина, меди, других веществ, в норме секретируемых или экскретируемых в желчь. Высокая концентрация желчных кислот, других веществ усугубляет дальнейшее повреждение клеток печени.

Симптомы Первичного билиарного цирроза печени: Выделяют бессимптомное, медленное и быстропрогрессирующее течение заболевания. Женщины составляют 90 % больных ПБЦ. Средний возраст больных составляет 35 -60 лет, но могут наблюдаться колебания от 20 до 80 лет. У мужчин течение патологического процесса аналогичное. У четверти больных заболевание протекает бессимптомно. Часто при исследовании у таких лиц выявляют повышение активности ЩФ, ГГТП, увеличение содержания холестерина, выявляются АМА в диагностическом титре при нормальных показателях функциональных печеночных тестов. Заболевание начинается внезапно, чаще всего появляются слабость, кожный зуд, не сопровождающийся желтухой. Как правило, больные вначале обращаются к дерматологу. Желтуха может отсутствовать в начале заболевания, но появляется через 6 мес-2 года после возникновения зуда. В 25 % случаев оба симптома возникают одновременно. Появление желтухи перед зудом наблюдается крайне редко. Больных довольно часто беспокоят боли в правом верхнем квадранте живота.

У 15 % больных выделяют бессимптомное течение ПБЦ, характеризующееся отсутствием специфической клинической симптоматики Приблизительно у 30 % пациентов может определяться гепатомегалия без спленомегалии. Очень ранний диагноз можно поставить, если повышены индикаторные ферменты холестаза и антимитохондриальные антитела либо уже развилось какое-либо осложнение. Продолжительность заболевания характеризуется бессимптомном течении составляет в среднем 10 лет, а при наличии клинических проявлений - 7 лет. Усиление зуда при малосимптомной стадии заболевания часто приводит пациентов к дерматологу, легкие психологические изменения - к психиатру. Психоактивные таблетки могут усилить симптомы. Дополнительно к усталости могут присоединиться суставные боли. Около 50 % пациентов имеют гепатомегалию, но селезенка у большинства не увеличена. Кровотечения из расширенных вен пищевода на этой стадии наблюдаются редко.

Главным симптомом манифестной безжелтушной стадии является зуд, усиливающийся в ночное время, препятствующий нормальной жизни. Расчесы покрывают спину, руки и бедра. Ксантелазмы и ксантомы могут приводить к парестезиям в конечностях за счет развития периферической полиневропатии. Наблюдаются "паучьи пятна", или спайдеры, пальмарная эритема, а иногда пальцы приобретают форму барабанных палочек. Гепатомегалия выявляется у 70 -80 % пациентов, а спленомегалия - у 20 %. Почечный канальцевый ацидоз и локальный гломерулонефрит редки. Пациенты имеют повышенную чувствительность к лекарствам, особенно к фенотиазинам, снотворным и анаболическим стероидам. Перечисленные факторы индуцируют или усиливают холестаз и клинические проявления. Если желтуха беременных сохраняется после беременности, это обычно указывает на возможность формирования ПБЦ. Назначение клофибрата изза повышенных цифр сывороточного холестерина и триглицеридов может привести к формированию камней в желчном пузыре в результате повышенной секреции холестерина в желчь.

Усиление или неэффективность лечения кожного зуда говорит о неблагоприятном прогнозе. Многие из этих больных не живут и 5 лет Сывороточный билирубин обычно больше 5 мг%. Гемералопия (ночная слепота) может явиться результатом сниженного всасывания витамина А. Изменения в костях в виде остеопороза развиваются как осложнение хронического холестаза и особенно выражены при желтухе. Описаны спонтанные переломы, скользящие межпозвоночные диски и генерализованная костная боль. Считается, что причиной вышеназванных состояний является сниженное всасывание витамина D. Нарушения всасывания витамина К могут приводить к изменению свертывания крови. В некоторых случаях наблюдаются повышение концентрации меди в плазме и увеличение выделения меди с мочой.
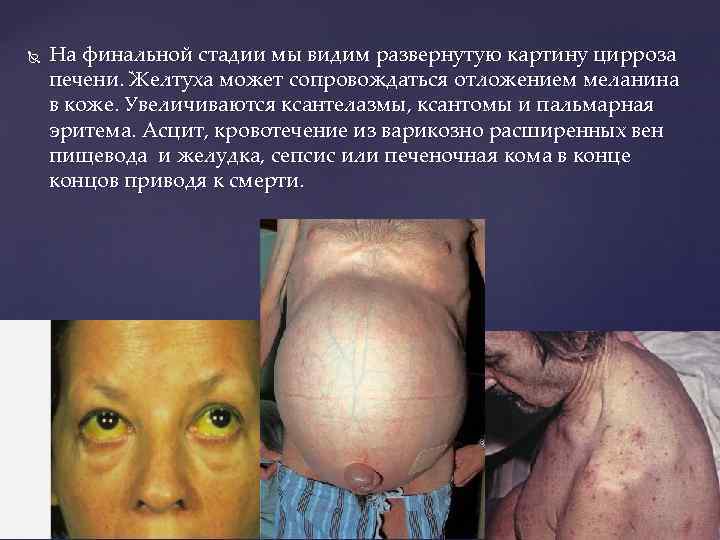
На финальной стадии мы видим развернутую картину цирроза печени. Желтуха может сопровождаться отложением меланина в коже. Увеличиваются ксантелазмы, ксантомы и пальмарная эритема. Асцит, кровотечение из варикозно расширенных вен пищевода и желудка, сепсис или печеночная кома в конце концов приводя к смерти.

Диагностика Первичного билиарного цирроза печени: Важным в диагностике ПБЦ является выраженная гипербилирубинемия, отражающая процесс декомпенсаций и, наряду с другими показателями печеночной недостаточности, являющаяся неблагоприятным прогностическим фактором течения заболевания. Наблюдается повышение активности щелочной фосфатазы (ЩФ), как правило, более чемв 4 раза, Ас. АТ в 2 раза; титр АМА составляет 1 : 40 гипергаммаглобулинемия. Микроглобулины обнаруживаются преимущественно у больных ПБЦ, страдающих сухим кератоконъюнктивитом, и в слюне больных с сидромом Шегрена. Микроглобулин взаимосвязан с концентрацией Ig. G и зависит от индивидуальной гистологической стадии, что хорошо прослеживается в реакциях отторжения трансплантата при пересадке печени. Иммуноглобулин М является важным биохимическим показателем в диагностике ПБЦ. Он встречается в виде мономера и обладает физикохимическими свойствами, отличными от полимерного Ig. M у здоровых людей. У больных с мономерным Ig. M отмечается повышение криоглобулинов и иммунных комплексов. У пациентов с ПБЦ Ig. M синтезируются в печени и тонком кишечнике.

У больных хроническим гепатитом и ПБЦ секреторный Ig. A повышен. При электронной микроскопии Ig. A может быть выявлен в эндотелиальных клетках желчных протоков мелкого калибра. Тем не менее недостаток Ig. A, хотя и очень редко, может диагностироваться при ПБЦ (только у 0, 3 % общей популяции). Недостаток Ig. A обнаруживается и при системной красной волчанке, ревматоидном артрите, синдроме Шегрена и сходных с данными состояниями заболеваниях. У 50 % больных ПБЦ концентрация Ig. G в крови повышена. Антимитохондриальные антитела обнаруживаются в подгруппе с высоким содержанием Ig. G-З. Еще в 1965 г. Walker и соавт. описали антимитохондриальные антитела (АМА), которые у больных ПБЦ взаимодействовали с митохондриями печени крыс, почками мыщей и сердцем быка. После разделения внутренней и внешней митохондриальных мембран было выявлено, что антитела образовывались к антигенам внутренней мембраны. Этот специфичный для ПБЦ трипсинчувствительный антиген был назван М-2. С клинической точки зрения интересно, что в зависимости от наличия антимитохондри-альных антител больные ПБЦ могут быть подразделены на 3 группы: первая группа обладает только анти-М-2 антителами, вторая анти-М-2 и анти-М 8 и третья - анти-М-2, анти-М-4 и анти-М-8 антителами.

Диагностические критерии ПБЦ: Интенсивный кожный зуд, внепеченочные проявления (сухой синдром, ревматоидный артрит и т. д. ). Повышение в 2 -3 раза активности ферментов холестаза. Отсутствие изменений со стороны внепеченочных желчных ходов Наличие АМА в титре 1 -40 и выше. Повышение уровня Ig. M в сыворотке крови. Характерные морфологические изменения в пунктате печени. Диагноз ПБЦ вероятен при наличии 4 -го и 6 -го критериев или 3 -4 указанных признаков.

ПБЦ дифференцируют с обструкцией внепеченочных желчных ходов, первичным склерозирующим холангитом, холангиокарциномой, аутоиммунным гепатитом, лекарственным холестазом, хроническим вирусным гепатитом С, саркоидозом. Для дифференциальной диагностики ПБЦ с обструкцией внепеченочных желчных протоков, первичным склерозирующим холангитом, гипоплазией внутрипеченочных желчных протоков, наряду с определением АМА, целесообразна визуализация билиарного дерева (эндоскопическая сонография, ретроградная эндоскопическая или чрескожная чреспеченочная холангиография). Исключить аутоиммунный гепатит позволяет определение таких иммунологических маркеров, как АМА класса М-2, преобладание в сыворотке крови Ig. M, в биоптатах печени превалирование поражения желчных протоков над изменениями паренхимы, деструкция междольковых и септальных желчных протоков. В разграничении ПБЦ с лекарственным холестазом, сопровождающимся маркерами аутоиммунизации, помогает обнаружение в биоптатах печени в этих случаях эпителиоидно-клеточных и гигантоклеточных гранулем, отличающихся от гранулем при ПБЦ большим количеством эозинофильных лейкоцитов.

Особенности лечения ПБЦ: В настоящее время достаточно эффективной специфической терапии ПБЦ нет. Диета включает адекватный прием белка и поддержание необходимой калорийности пищи. При наличии стеатореи прием нейтральных жиров ограничивается до 40 г/сут. В лечении кожного зуда применяют препараты: холестирамин, доза препарата составляет 12 г/сут; холестипол по 5 -30 г/сут (при плохой переносимости холестирамина); урсодезоксихолевая кислота (урсосан, урсофальк) 13 -15 мг/кг в сутки; фенобарбитал 0, 05 г (индуктор печеночного микросомального окисления); антагонист опиатов налоксон в дозе 0, 4 мг 3 раза в сутки (парентерально), антагонист 5 -гидрокситриптаминовых рецепторов 3 -го типа ондансетрон; рифампицин 300 -450 мг/сут; фозамакс (алендронат) по 10 мг в сутки и презомен по 0, 6 мг в сутки.

Среди препаратов патогенетической терапии доказана эффективность глюкокортикостероидов и цитостатиков. Применение бифосфонатов у больных, леченных глюкокортикостероидами, значительно стабилизирует плотность костной ткани позвоночника. Колхицин подавляет синтез коллагена и усиливает его разрушение. Препарат улучшает синтетическую функцию печени. Циклоспорин А облегчает симптомы и улучшает биохимические показатели, но вместе с тем обладает нефротоксичностью и гипертензивным эффектом. Метотрексат в дозе 15 мг внутрь 1 раз в неделю также способствует уменьшению выраженности симптомов и снижению биохимической активности. Основным побочным эффектом его может быть развитие легочного фиброза, что обусловливает усугубление исходно имеющихся фибротических изменений легких. Препаратом выбора является урсодезоксихолевая кислота (УДХК), обладающая холеретическим, цитопротективным, антиапоптическим, иммуномодулирующим и гипохолестеринемическим эффектами. Длительный прием УДХК улучшает биохимические показатели, включая уровень сывороточного билирубина, улучшает выживаемость, замедляет гистологическое прогрессирование, развитие цирроза и портальной гипертензии.

При выявлении гиповитаминоза D назначают заместительную терапию: витамин D в дозе 50 000 ME внутрь 3 раза в неделю или 100 000 ME внутримышечно 1 раз в месяц. при лечении остеомаляции с наличием симптомов методом выбора является пероральное или парентеральное введение 1, 25 дигидроок-сивитамина D 3, дитронела (этидроната) по 400 мг в течение 14 дней с последующим приемом препаратов кальция по 500 мг в сутки в течение 2, 5 мес. при сильных болях в костях эффективно внутривенное применение кальция (15 мг/кг в сутки в виде глюконата кальция в 500 мл 5 % раствора глюкозы) в течение 7 дней. Методы экстракорпоральной гемокоррекции используются при рефрактерном зуде, сочетающемся с гиперхолестеринемиеи и ксантома-тозной нейропатией. Фототерапия в виде УФ-облучения по 9 -12 мин ежедневно может уменьшить зуд и пигментацию.

Трансплантация печени является единственным средством лечения больных циррозом, осложнившимся кровотечением из варикозно расширенных вен пищевода и желудка, рефрактерным асцитом, печеночной энцефалопатией, тяжелым остеопорозом со спонтанными переломами костей, кахексией. Тем не менее считается, что трансплантация должна быть проведена до начала функциональной декомпенсации печени, а окончательное решение об операции должно приниматься коллегиально, врачом общей практики и хирургом. Всесторонние исследования подтвердили, что трансплантацию следует проводить как можно раньше, и это действительно может привести к увеличению продолжительности жизни. Рецидив ПБЦ после трансплантации наблюдается у 10 -15 % больных. Используемые в настоящее время в посттрансплантационном периоде иммуносупрессоры препятствуют прогрессированию заболевания. Значительную проблему после трансплантации печени представляет реакция отторжения трансплантата, но она успешно поддается лечению стандартным циклоспорином А и преднизолоном. К сожалению, лечение циклоспорином А сопровождается высоким уровнем нефротоксичности и гипертензией, что существенно ограничивает его использование, В данной ситуации, возможно, может помочь сочетание с УДХК.

Прогноз: Зависит от стадии процесса. При бессимптомном течении продолжительность жизни достигает 15 -20 лет и более. Появление симптомов существенно ускоряет течение заболевания. Средняя продолжительность жизни для больных с клиническими проявлениями составляет 8 лет, а при бессимптомном течении заболевания - около 16 лет. У */з больных с бессимптомным течением клинические проявления заболевания могут развиться в течение 5 лет. У остальных они могут не проявляться в течение более длительного периода. Выживаемость, как правило, коррелирует с уровнем гипербилирубинемии: 5 -летняя выживаемость для больных с клиническими проявлениями составляет 31 %, тогда как для бессимптомных случаев - около 100 %. 50 % манифестных больных умирают в течение 10 лет.
Ваше здоровье, в ваших руках! Спасибо за внимание!
билиарный цирроз печени.pptx