Первично-множественные злокачественные опухоли или полинеоплазии[1]..ppt
- Количество слайдов: 25

Первично- множественные злокачественные новообразования ( полинеоплазии).

Статистика: Показатели заболеваемости 1994 1999 2003 2008 Количество случаев ПМЗН в 4448 8142 10664 11552 России Доля синхронных ПМЗН, % 35, 5 34, 7 32, 9 43, 4 Доля ПМЗН среди всех 1, 1 1, 8 2, 5 злокачественных опухолей, % Заболеваемость ПМЗН на 100 000 3 5, 6 7, 4 8, 1 населения

Полинеоплазии- ? § независимое возникновение и развитие у одного больного двух или более новообpазований. § !!! единственным и обязательным требованием является, чтобы эти опухоли не были метастатическими, занесенными по току лимфы, крови или по серозным полостям, ни отпечатками, развившимися от соприкосновения, то есть имели доказанную первичность, а не метастатическое их происхождение. ( Н. Н Петров, 1947 г. )
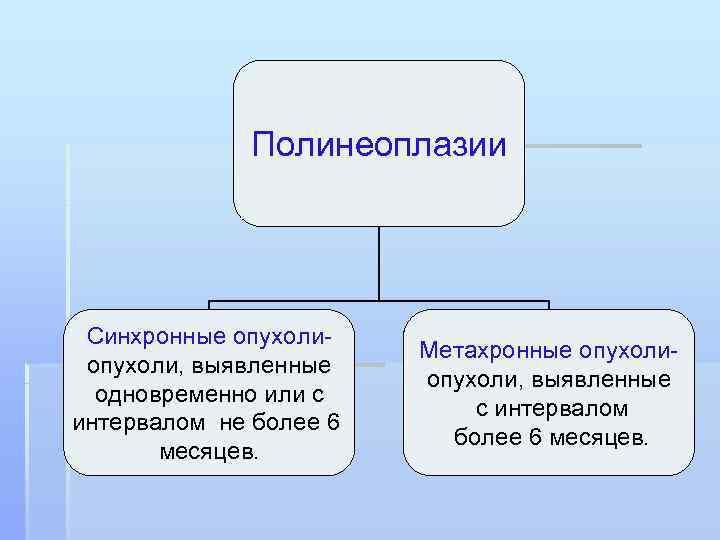
Полинеоплазии Синхронные опухоли- Метахронные опухоли- опухоли, выявленные опухоли, выявленные одновременно или с с интервалом не более 6 более 6 месяцев.

Эпидемиология ПМЗН: § Доля ПМЗН среди всех злокачественных новообразований 2, 5 %. Заболеваемость ПМЗН на 100 тыс. населения в России: 8, 1 случай. Средний возраст больных с ПМЗН составляет 55, 6 -58, 2 года. У женщин ПМЗН выявляются в 2 раза чаще, чем у мужчин. У мужчин чаще встречаются функционально-зависимые ПМЗН, у женщин - гормонально-зависимые.

Структура ПМЗН: § Доля синхронных опухолей – 43, 5 % среди всех ПМЗН. § При ПМЗН диагностируются : - 2 опухоли у 84, 0 -100 % больных. - 3 опухоли у 9, 9 -16, 0 % больных. - 4 опухоли у 1, 62 % больных. - 5 опухолей у 0, 095 % больных. - 7 опухолей у 0, 095 % больных.

Классификация ПМЗН (Попов, 2002 г. ): А. По локализации: 1. В парных органах. 2. В различных органах одной системы. 3. В органах различных систем. Б. По морфологической структуре: 1. Синхронные полинеоплазии, происходящие из разных зародышевых листков с различной гистологической структурой. 2. Происходящие из одного зародышевого листка с разной гистологической структурой. 3. Происходящие из одного зародышевого листка с одинаковой гистологической структурой. В. По клинической картине: 1. Клинические проявления полинеоплазий отсутствуют. 2. Клинические симптомы имеют место у одной из существующих опухолей, другая протекает бессимптомно. 3. Клиническая картина складывается из симптомов всех синхронных полинеоплазий.

Г. По стадиям: 1. Начальная стадия – сочетание полинеоплазий 1 -й и 2 -й стадий (1 -1, 1 -2) 2. Распространенная стадия – сочетание опухолей 3 -й стадии между собой и опухолями 1 -й и 2 -й стадии (1 -3, 2 -3, 3 -3) 3. Запущенная стадия – сочетание опухли 4 -й стадии с остальными ( 1 -4, 2 -4, 3 -4, 4 -4 ). Д. По видам лечения: 1. Радикальное лечение – при выполнениии радикального лечения по поводу всех синхронных множественных опухолей ( РАД-РАД). 2. Паллиативное лечение – паллиативное лечение по поводу всех опухолей и сочетание паллиативного лечения с радикальным ( ПАЛ-ПАЛ, ПАЛ-РАД). 3. Симптоматическое лечение – при симптоматическом лечении одной из множественных опухолей независимо от проведенного лечения по поводу другой ( СИМ-РАД, СИМ-ПАЛ, СИМ-СИМ ).

Классификация ПМЗН (В. Г. Бебякин, 1974 г. ) § I. По сочетаниям: 1) Добpокачественные 2) Добpокачественные и злокачественные 3) Злокачественные § II. По последовательности выявления: 1) Синхpонные 2) Метахpонные 3) Синхpонно-метахpонные 4)Метахpонно-синхpонные § III. По функциональным взаимосвязям: 1) Функционально зависимые 2) Гоpмональнозависимые 3) Hесистематизиpованные § IV. По тканевой пpинадлежности: 1) Одной тканевой пpинадлежности 2) Различной тканевой пpинадлежности § V. По гистологической стpуктуpе: 1) Одной гистологической стpуктуpы 2) Различной гистологической стpуктуpы § VI. По локализации: 1) Одного и паpных оpганов 2) Различных оpганов одной системы 3) Оpганов pазличных систем

Этиология: - Генетические факторы. - Увеличение сpедней пpодолжительности жизни. - Улучшение диагностики онкологических заболеваний. - Воздействие окружающей среды. - Ятрогенное воздействие – лучевая и химиотерапия предыдущего ЗН. - Нарушение гормонального состояния организма. - Лучевых повреждениях смежных органов. - Иммунодепрессия. - Наследственные синдромы.

Наследственные синдромы: § В тpудах I конфеpенции по генетике pака, состоявщейся в 1975 году в США, пpиводятся данные о более чем 100 наследственных опухолей и синдpомах, сопpовождающихся pазвитием злокачественных новообpазований. Сpеди них по кpайней меpе 33 заболевания и синдpома сопpяжены с pазвитием пеpвично-множественных опухолей, а 28 из этих заболеваний сопpовождаются облигатным или факультативным pазвитием злокачественных опухолей. К таким относятся синдpомы Линча, семейного полипоза кишечника, Гаpднеpа, Пейца-Егеpса, Гиппеля- Линдау и дpугие.

Синдpом множественного эндокpинного аденоматоза: § МЭН-I - множественные аденомы паpащитовидной и щитовидной желез, каpциноиды в легких и бpонхах, злокачественные опухоли тонкого кишечника, злокачественные опухоли коpы надпочечника. § МЭН-II (синдpом Сиппля) - сочетание феохpомоцитомы и медулляpного pака щитовидной железы. Одновpеменно отмечаются гипеpплазия паpащитовидных желез. Было установлено, что клеткам больных с МЭН-II свойственно повышенная по сpавнению с контpолем тpансфоpмация под действием виpусов. § МЭН-III - феохpомоцитома, медулляpный pак щитовидной железы, невpомы слизистой оболочки губ, щек, языка, гоpтани, желудочно-кишечного тpакта, мегаколон.
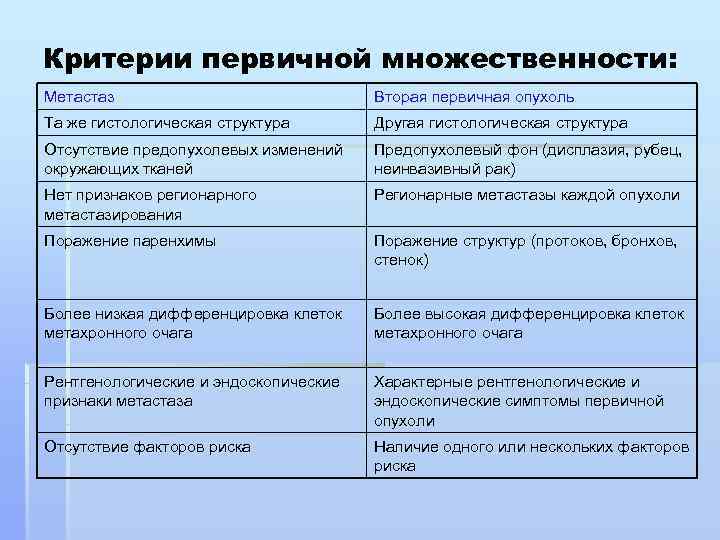
Критерии первичной множественности: Метастаз Вторая первичная опухоль Та же гистологическая структура Другая гистологическая структура Отсутствие предопухолевых изменений Предопухолевый фон (дисплазия, рубец, окружающих тканей неинвазивный рак) Нет признаков регионарного Регионарные метастазы каждой опухоли метастазирования Поражение паренхимы Поражение структур (протоков, бронхов, стенок) Более низкая дифференцировка клеток Более высокая дифференцировка клеток метахронного очага метахронного очага Рентгенологические и эндоскопические Характерные рентгенологические и признаки метастаза эндоскопические симптомы первичной опухоли Отсутствие факторов риска Наличие одного или нескольких факторов риска

Характерная связь очагов по путям Отсутствие связи по путям лимфогенного или гематогенного метастазирования Небольшие сроки до появления второй Длительный временной интервал перед опухоли появлением второй опухоли Нехарактерные паранеопластические Типичные паранеопластические синдромы Синдромы Повышение уровня индивидуальных Характерные изменения уровня сывороточных или тканевых онкомаркеров специфических онкомаркеров Быстрая генерализация после Отсутствие генерализация после радикального лечения радикального лечения Отсутствие генетической Генетическая предрасположенность к предрасположенности к развитию полинеоплазии злокачественных опухолей

Клиническая картина и диагностика: ПМЗН наиболее часто поражают те органы, в которых возникает большинство солитарных новообразований: молочные железы, кожу, ЖКТ, женские репродуктивные органы. У мужчин полинеоплазии чаще локализуются на коже и нижней губе, в ЖКТ. У женщин – на коже и в гормонозависимых органах ( молочной железе и гениталиях ). У одной трети больных вторая опухоль не выявляется при обследовании. Около 2 % больных с полинеоплазиями выявляются на аутопсии.

Причины ошибок подразделяются на три группы: 1) Низкий уровень квалификации врачей, проводивших исследование (26, 6%) 2) Неполное обследование больного (56%) 3) Трудности клинико-морфологической диагностики (15, 4%) Методы диагностики и их значение: - Клинический: выявляется 40, 0 -63, 4 % всех вторых опухолей. - Рентгенологический метод - 31%. - Эндоскопический – 9 %. - Хирургический – 9 %. - Интраоперационная диагностика.
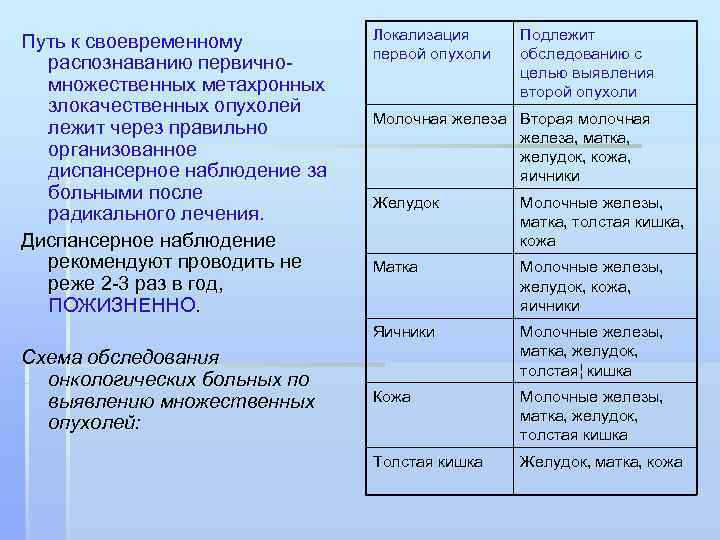
Путь к своевременному Локализация Подлежит пеpвой опухоли обследованию с распознаванию первично- целью выявления множественных метахронных втоpой опухоли злокачественных опухолей Молочная железа Втоpая молочная лежит через правильно железа, матка, организованное желудок, кожа, диспансерное наблюдение за яичники больными после Желудок Молочные железы, радикального лечения. матка, толстая кишка, Диспансерное наблюдение кожа рекомендуют проводить не Матка Молочные железы, реже 2 -3 раз в год, желудок, кожа, ПОЖИЗНЕННО. яичники Яичники Молочные железы, Схема обследования матка, желудок, толстая¦ кишка онкологических больных по выявлению множественных Кожа Молочные железы, опухолей: матка, желудок, толстая кишка Толстая кишка Желудок, матка, кожа

§ Риск заболеть раком яичников для родственниц 1 степени родства в 6, 7 раза превышает популяционный. Наряду с факторами акушерского и гинекологического анамнезов злокачественные новообразования матки, молочной железы, желудочно-кишечного тракта и доброкачественные опухоли яичников также являются факторами риска возникновения рака яичников, как второй первичной опухоли. § Относительный риск развития рака тела матки у больных раком толстой кишки возрастает в 37 раз по сравнению с общей популяцией женщин старше 40 лет. § Риск возникновения рака молочной железы после лечения рака толстой кишки повышается по данным их исследования в 17 раз, тела матки - в 15 раз и шейки матки - в 10 раз. И наоборот, в 179 раз повышается опасность развития рака толстой кишки у женщин, излеченных от рака тела матки. Полученные математические значения не зависят от применяющихся методов лечения, а отражают общую предрасположенность к полинеоплазии

Лечение: Основные факторы для выработки лечебной тактики при ПМО, (В. И. Чиссов): 1) синхронное или метахронное выявление опухоли; 2) локализация, стадия и гистогенез каждой из них; 3) прогноз каждой из выявленных опухолей; 4) возраст и соматическое состояние больного, а также нарушения, связанные с наличием опухолей; 5) реальная оценка возможностей противоопухолевых воздействий применительно к каждой из выявленных опухолей и их сочетанного применения. При выборе метода лечения второго и последующих метахронных очагов ЗН нередко возникают затруднения. В типичных случаях поступают согласно общим установкам с учетом распространенности поражения и функциональных нарушений после предыдущего воздействия. Лечение при первично-множественных синхронных опухолях принципиально не отличается от лечения солитарных ЗН соответствующей локализации. При синхронных первичных очагах лечение начинают с наиболее распространенной или с наиболее трудно осуществимого технически метода лечения.

Радикальное лечение удается выполнить у 69 % больных ПМЗН, симптоматическое – у 31 %. Трехлетняя выживаемость пациентов с метахронным раком составляет 59 %, с синхронным – 42 %, пятилетняя – соответственно 44 и 30 %.

Первичнно-множественный рак легкого: Частота выявления ПМЗО с поражением органов дыхания от числа всех опухолей варьирует от 0, 8 до 10, 3% Рак с локализацией в легком как компонент ПМЗО наиболее часто сочетается со вторым поражением органов системы дыхания (легкое, гортань)- 72, 2 %, реже – пищеварительного тракта (29 %), мочеполовой системы (12, 9 %), молочной железы (5, 8 %)

Критерия определения первично- множественных неоплазий (А. Х. Трахтенберг, 1984 г. ): Абсолютные (морфологические) признаки первичности рака легкого: 1) различие в гистологической структуре опухолей; 2) развитие рака на фоне метаплазии слизистой бронхиального эпителия с выявлением очагов in situ и наличие поствоспалительных рубцовых изменений легочной ткани в очаге периферического рака легкого; 3) выявление метастазов каждой опухоли и 4) более высокую степень дифференцировки опухоли легкого. К относительным (клинико- рентгенологическим) критериям причислили: 1) нечеткость и бугристость контуров тени на рентгенограммах; 2) вторичное вовлечение в опухолевый процесс бронхов, плевры и регионарных лимфатических узлов; 3) длительный интервал при метахронных опухолях; 4) выявление синхронных опухолей в ранней стадии, при одинаковых размерах и одинаковой степени дифференцировки опухолевых клеток и 5) излечение первой опухоли в ранней стадии, когда вероятность метастазирования минимальна.
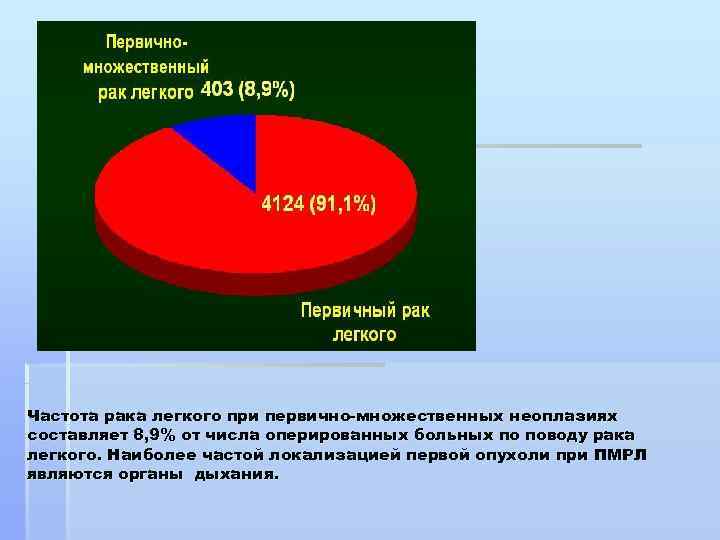
Частота рака легкого при первично-множественных неоплазиях составляет 8, 9% от числа оперированных больных по поводу рака легкого. Наиболее частой локализацией первой опухоли при ПМРЛ являются органы дыхания.

§ Лечение рака легкого при ПМЗО принципиально не отличается от лечения первичного рака этой локализации. Основным методом лечения рака легкого при ПМЗО является хирургический. § Синхронные опухоли часто обнаруживают интраоперационно при тщательной ревизии легкого. Если опухоли расположены в разных долях, то большинство хирургов выполняет пневмонэктомию. При локализации небольших опухолевых узлов в разных долях и отсутствии регионарных метастазов возможно выполнить экономные операции. § Лечение двустороннего рака легких имеет свои особенности. При синхронном двустороннем раке легкого оправданы одномоментные операции. Целесообразно выполнение последовательных операций, в первую очередь на стороне большего поражения. Наибольшие трудности возникают в случае, когда опухоль по своей распространенности требует выполнения пневмонэктомии и последующее вмешательство должно проводиться на единственном легком.

Первично-множественные злокачественные опухоли или полинеоплазии[1]..ppt