ПЕРИНАТАЛЬНЫЕ ИНФЕКЦИИ n Актуальность проблемы.


ПЕРИНАТАЛЬНЫЕ ИНФЕКЦИИ

n Актуальность проблемы. n Группы риска по внутриутробному инфицированию (ВУИ). n Классификации внутриутробных инфекций n Пути инфицирования плода n Пренатальная диагностика внутриутробных инфекций n Особенности отдельных форм внутриутробных инфекций n Ведение беременных высокого риска по ВУИ.

ВУИ развивается у 25 -35% детей, рожденных живыми, а в структуре смертности новорожденных инфекционная патология обусловливает от 11 до 45% перинатальных потерь. Мертворождаемость при этой патологии достигает 15%.

n Внутриутробное инфицирование – возбудитель проникает к плоду, но клиническая картина болезни отсутствует n Внутриутробная инфекция – это заболевание, проявляющееся клинически в виде пиодермии, пневмонии, отита и другой патологии вплоть до сепсиса.

Группы риска по ВУИ n Пациентки с хроническими воспалительными заболеваниями верхнего и нижнего отдела гениталий; n С ранним началом половой жизни, с частой сменой половых партнеров; n Имеющие в анамнезе заболевания, передающиеся половым путем; n С осложненным течением послеродового, послеабортного периода при предыдущих беременностях; n С самопроизвольным прерыванием беременности в любые сроки; с неразвивающейся, эктопической беременностью, перинатальными потерями, имеющимися в анамнезе; n Имеющие детей с пороками развития, хромосомными аномалиями, тяжелым поражением ЦНС; n Имеющие хронические очаги инфекции мочевыводящих путей (цистит, уретрит, пиелонефрит, транзиторную бактериурию); n С угрозой прерывания данной беременности.

Классификации внутриутробных инфекций. n Т – токсоплазмоз, n О (оther) – другие инфекции (сифилис, хламидиоз, гепатит В, листериоз), n R (rubeola) – краснуха, n C (cytomegalia) – цитомегаловирусная инфекция, n H (herpes) – герпесвирусная инфекция.

n I группа – бактериальные инфекции (урогенитальный хламидиоз, микоплазмоз, листериоз, токсоплазмоз) n II группа – вирусные инфекции (грипп, краснуха, гепатит В, ЦМВ, ВПГ)

Пути инфицирования плода n гематогенный n трансплацентарный (через поврежденную и неповрежденную плаценту) n восходящий (влагалище → церви- кальный канал → плодные образо- вания → плод)

Спектр повреждений, обнаруживаемых при ВУИ зависит от : n особенностей морфогенеза и типичных ответных реакций эмбриона и плода; n продолжительности действия повреждающего фактора; n специфического воздействия возбудителя.

Проявления внутриутробного инфицирования - невынашивание беременности. Причем в 70% наблюдений самопроизвольное прерывание беременности в поздние сроки и преждевременные роды начинаются с преждевременного разрыва плодных оболочек и только в 30% - с повышения сократительной активности матки. - У 50% женщин с преждевременными родами выявляется хориоамнионит.

Пренатальная диагностики внутриутробных инфекций - На первом этапе, на основе сбора анамнестических данных и общего клинического обследования, выявляется группа высокого риска по развитию внутриутробных инфекций

Пренатальная диагностики внутриутробных инфекций - На втором этапе при помощи комплексного ультразвукового обследования выявляют эхографические маркеры внутриутробных инфекций, а также признаки плацентарной недостаточности и оценивают степень ее тяжести.

Эхографические признаки, указывающие на ВУИ 1. Патология амниона и хориона: n Многоводие или маловодие. n Гиперэхогенная взвесь в околоплодных водах. n Амниотические тяжи. n Гипоплазия ворсин. n Плацентит. n Преждевременное старение плаценты.

Эхографические признаки, указывающие на ВУИ 2. Полостные и подкожные отеки: n Неиммунная водянка (подкожный отек и плевральный и/или перикардиальный выпот или асцит). n Гидроторакс n Двусторонний плевральный выпот.

Эхографические признаки, указывающие на ВУИ 3. Кальцификаты во внутренних органах плода: n Кальцификаты перивентрикулярной области. n Кальцификаты кишечника. n Паренхиматозные печеночные/селезеночные кальцификаты

Эхографические признаки, указывающие на ВУИ 4. Изменение эхогенности внутренних органов плода: n Гиперэхогенный кишечник n Пузырьки газа в желчном пузыре. n Гиперэхогенные большие почки при нормальных размерах мочевого пузыря n Двустороннее повышение эхогенности легких

Эхографические признаки, указывающие на ВУИ 5. Структурные дефекты (пороки развития внутренних органов плода). 6. Гепатомегалия и спленомегалия.

Лабораторное обследование n Иммуноферментный анализ, основанный на определении Ig М и Ig G, специфичных для той или иной инфекции, или антигенов соответствующих возбудителей. n Бактериоскопическое исследование нативных и окрашенных по Граму мазков из уретры, цервикального канала и влагалища.

Лабораторное обследование n Бактериологическое исследование с посевом содержимого цервикального канала, уретры и влагалища на жидкие и твердые среды в целях количественного определения представителей аэробных и анаэробных инфекций и чувстви- тельности их к антибактериальным препаратам. n. Исследование соскоба из цервикального канала методом полимеразной цепной реакции для идентификации возбудителей заболеваний, передаваемых половым путем.

Методы прямой диагностики ВУИ nбиопсия ворсин хориона, n кордоцентез n амниоцентез

Хламидиоз - наиболее распространенное заболевание, передающееся половым путем, возбудителем которого является облигатная внутриклеточная бактерия Сhlamidiа Тrachomatis. Инфицирование плода происходит при прохождении по родовым путям или при нарушении целостности плодных оболочек, хотя не исключается и восходящий путь инфицирования через неповрежденные плодные оболочки.

Хламидиоз Клиническими проявлениями хламидийной инфекции у новорожденньтх являются конъюнктивит, возникающий через 1 -2 недели, а иногда и через 5 недель после рождения (25 - 50%) и интерстициальная пневмония (10 -25%), развивающаяся в возрасте 4 -1 1 недель с момента рождения.

Хламидиоз Диагностика: - иммуноферментный анализ - ПЦР-диагностика - РИФ

Микоплазмоз, уреаплазмоз Частота внутриутробного инфицирования при уреаплазмозе составляет 45%, при микоплазмозе - 3 -20%.

Характерен восходящий путь инфицирования, чему способствует большая подвижность микоплазм; плод инфицируется в результате заглатывания и аспирации инфицированных околоплодных вод. Плод и новорожденный обладают повышенной восприимчивостью к данной инфекции, что связано с состоянием иммуносупрессии и отсутствием нормальной микрофлоры в момент заражения

Лабораторная диагностика n прямая микроскопия мазков, окрашенных по Романовскому–Гимзе. n метод посева материала на плотные или жидкие питательные среды n иммуноферментный анализ. Минимальный диагностический титр - 1: 200. n Реакция иммунофлюоресценции. n Полимеразная цепная реакция.

Токсоплазмоз n Вызывается Toxoplasma gondii. Окончательными хозяевами паразита являются представители семейства кошачьих. Инфицирование человека происходит при прямом или непрямом контакте человека с кошками.

Лабораторная диагностика n Иммунофлюоресценция специфических антител в сыворотке крови – Ig M, Ig G, индекс авидности

Профилактика и лечение - сульфадимезин 0, 5 3 раза в день - хлоридин 0, 25 2 раза в день в течение 10 -14 дней. Курс лечения повторяют за 2 недели до родоразрешения

Листериоз. - вызывается листерией. - заражение происходит через мясо или от больных животных.

Листериоз. После краткосрочной бактериемии у матери возбудитель останавливается в межворсинчатом пространстве, и происходит инфицирование плода трансплацентарным путем.

Листериоз. Чаще плод погибает или происходит выкидыш. У живых развивается клиника генерализованного гранулематоза: появляется папулезная, розеолезная геморрагическая сыпь; поражаются зев, гортань, миндалины, кишечник, органы дыхания и кровообращения; развиваются менингиальные явления.

Листериоз. n Отмечается высокая чувствительность к возбудителю мочеполовой системы матери (особенно плаценты) и тканей эмбриона и плода. n В многочисленных желтоватых узелках (гранулемах) в плаценте, внутренних органах плода содержится большое количество листерий.

Листериоз. n При выявлении заболевания в I половине беременности показано ее прерывание. n Лечение беременных женщин и новорожденных проводится ампициллином в общепринятых дозах

Краснуха. Вирус краснухи является РНК-содержащим вирусом и относится к группе тогавирусов (микровирусов). Единственным носителем является человек. Пики подъема заболеваемости наблюдаются весной и зимой. К краснухе восприимчивы до 20% женщин детородного возраста. Инфицирование плода происходит только от заболевшей матери. Поражение происходит в результате вирусемии и трансплацентарного проникновения вируса.

Краснуха. Вероятность инфицирования плода зависит от срока беременности: - 54% до 8 недель, - 34 % - в 9 -12 недель, - 10 -20% - в 13 -24 недели не более 12% - с конца II триместра.

Краснуха. Инфицирование до 8 недели эмбриогенеза вызывает, как правило, наследственный синдром краснухи, при котором наиболее часто имеют место три симптома: катаракта, нарушение функции органов слуха и пороки сердца (открытый артериальный проток, аномалии легочной артерии, аорты). Среди других признаков врожденной краснухи следует отметить синдром задержки развития плода, гепатоспленомегалию, тромбоцитопению с пурпурой и без таковой, аденопатию, симптомы активного энцефалита, ретинопатия с характерными изменениями сетчатки «соль с перцем» , кожный эритропоэз ( «пирог с ежевикой» ).

Краснуха. Диагностика. n иммуноферментный анализ n ПЦР-диагностика Лечение. n Для краснухи, как и для других инфекций, вызываемых РНК вирусами, специфического лечения не существует.

Краснуха. Акушерская тактика. Заболевание краснухой в 1 триместре беременности, а также контакт с больным серонегативной беременной является показанием для прерывания беременности.

Цитомегаловирусиая инфекция. Цитомегаловирус (ЦМВ) является ДНК содержащим вирусом из семейства герпес- вирусов, одних из главных возбудителей ВУИ. Повсеместно распространен и может передаваться с различными секретами организма (кровь, моча, слюна), воздушно- капельным и парентеральным (в т. ч. половым) путем. У взрослых инфекция, как правило, протекает без явных клинических проявлений, но возможно и ее мононуклеозоподобное течение.

Цитомегаловирусиая инфекция. Классическая форма цитомегаловирусной инфекции развивается у 5 -10% инфицированных только при первичной ЦМВ-инфекции матери и проявляется гепатоспленомегалией, желтухой, тромбоцитопенией с пурпурой или без нее, тяжелым поражением ЦНС (микроцефалия, задержка психомоторного развития). Отмечается также большое разнообразие поражения глаз, включая хориоретинит. Снижение слуха выявляется у 10 -20% больных.

Цитомегаловирусиая инфекция. Диагностика. n выявление генома вируса, антигенов и вирионов. Первичным является вы явление специфического генома вируса путем полимеразной цепной реакции или реакции гибридизации, что при наличии клиники, ассоциированной с ЦМВ-инфекцией, иногда достаточно для установления диагноза. n Среди серологических методов “золотым стандартом” продолжает оставаться ИФА с определением титра антител. Диагноз может быть поставлен и на основании культурального обнаружения вирионов и электрон

Герпетическая инфекция. Вирус простого герпеса является ДНК- содержащим вирусом и входит в одну группу с ЦМВ, вирусом Эпштейна-Барра и вирусом ветряной оспы - опоясывающего лишая. Выделено два серотипа вируса: I (оролабиальный) и II (генитальный).

Герпетическая инфекция. В большинстве случаев инфицирование плода происходит непосредственно перед родами, восходящим путем после разрыва плодных оболочек (критический период 4 -6 часов) или во время родов при прохождении через инфицированные родовые пути. Инфицирование плода до 20 недель гестации приводит к спонтанному аборту или аномалиям развития плода, в сроки от 20 до 32 недель - к преждевременным родам или антенатальной гибели плода, после 32 недель - к рождению больного ребенка. Обычно входными воротами инфекции являются кожа, глаза, слизистая рта, дыхательные пути. После того как произошло инфицирование, вирус может распространяться контактным или гематогенным путем.

Герпетическая инфекция. n Клиническая картина. Локализованная форма инфекции - Везикулы, эри тема, петехии кожи и слизистая рта; кератоконъюнктивит и хориоретинит; энцефалит. n Генерализованная инфекция - признаки появляются на 1 -2 неделе жизни. Они включают себя симптомы локализованной формы в сочетании с анорексией, рвотой, летаргией, лихорадкой, желтухой, дыхательными расстройствами, кровотечением, шоком. Развитие кровотечения и сосудистого коллапса может быть внезапным и закончиться летальным исходом.

Герпетическая инфекция. Диагностика: n выделение генома или самого вируса из канала шейки матки и при исследовании соскобов основания пузырьков

Ведение беременных высокого риска по ВУИ n При постановке на учет во время беременности (до 12 недель) – с целью первичной диагностики; n В 20 -24 недели – при положительном первичном обследовании с целью контроля за эффективностью терапии или при выявлении эхографических признаков, указывающих на ВУИ; n В 32 -36 недель для подготовки к родоразрешению и оценки степени перинатального риска
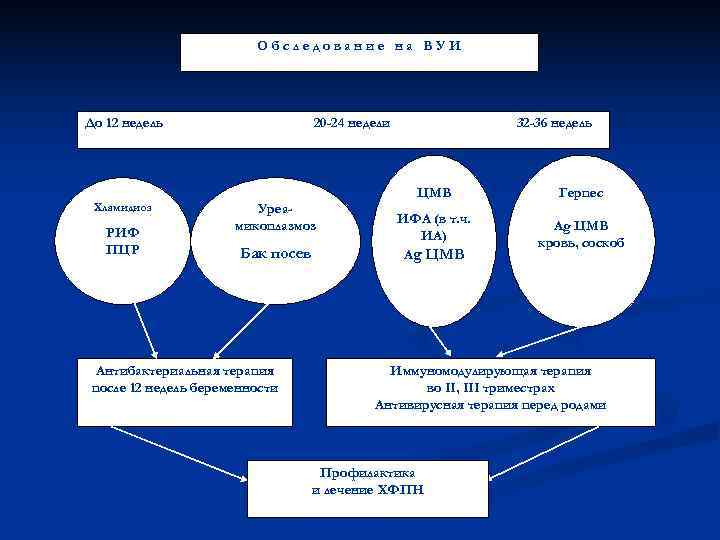
Обследование на ВУИ До 12 недель 20 -24 недели 32 -36 недель ЦМВ Герпес Хламидиоз Уреа- микоплазмоз ИФА (в т. ч. РИФ Ag ЦМВ ИА) ПЦР кровь, соскоб Бак посев Ag ЦМВ Антибактериальная терапия Иммуномодулирующая терапия после 12 недель беременности во II, III триместрах Антивирусная терапия перед родами Профилактика и лечение ХФПН

Антибактериальная терапия во время беременности n - эритромицин (по 500 мг 4 раза в день курсом в 14 дней n -джозамицин (по 500 мг 3 раза в день курсом в 14 дней) n -ровамицнн (по 3 млн ЕД на прием 3 раза в день в течение 14 дней). n - азитромицин (капсулы по 0, 5 на прием 3 раза в день в течение 14 дней).

Противовирусная терапия во время беременности n ацикловир 200 мг 5 раз в сутки n валтрекс (валацикловир) 500 мг 1 раз в день с 37 -38 недель до срока родоразрешения. В случае развития острой инфекции препараты назначаются парентерально

Иммунокоррегирующая терапия во время беременности n Кипферон после 12 недель вагинально или ректально по 1 -2 суппозитория утром и вечером в течение 10 -14 дн. n с 28 по 34 нед беременности виферон-1 дважды в сутки в течение 5 дней, далее - дважды в сутки через день в течение 5 дней. С 34 нед до срока доношенной беременности также применяюг виферон-2 по той же схеме. n Иммуноглобулин нормальный человеческий по 250 мл внутривенно капельно, в разведении 200 мл физиологического раствора, через день № 3) n «Октагам» (по 2, 5 г внутривенно капельно в разведении 200 мл физиологического раствора, через день, № 3) n Цитотек (10 мл 10% р-ра в/в со скоростью 20 капель в мин n Неспецифическая иммуностимуляция n Биокоррекция эубиотиками

С целью профилактики формирования плацентарной недостаточности в комплексную метаболическую терапню, начиная с 16 - недельного срока беременности, включают активаторы метаболических процессов - актовегин, инстенон для перорального применения. В случае формирования хронической плацентарной недостаточности, терапию проводят по общепринятым стандартам, используя преимущественно препараты для внутривенного введения.
Перинат инфекции Савельева.ppt
- Количество слайдов: 52

