Перинатальные инфекции.ppt
- Количество слайдов: 54
 ПЕРИНАТАЛЬНЫЕ ИНФЕКЦИИ лекция
ПЕРИНАТАЛЬНЫЕ ИНФЕКЦИИ лекция
 План лекции 1. 2. 3. 4. 5. 6. Актуальность вопроса. Определение понятия. Частота. Этиология. Патогенез. Характеристика синдрома TORCH. Пути внутриутробного инфицирования. Пренатальная диагностика. Клиническая характеристика TORCH. Принципы профилактики и лечения.
План лекции 1. 2. 3. 4. 5. 6. Актуальность вопроса. Определение понятия. Частота. Этиология. Патогенез. Характеристика синдрома TORCH. Пути внутриутробного инфицирования. Пренатальная диагностика. Клиническая характеристика TORCH. Принципы профилактики и лечения.
 ВУИ ведущая причина перинатальной заболеваемости (5, 3 – 27%) и смертности (16, 8%) и зависит от: вида возбудителя, состояния плода и новорожденного, срока гестации и т. д. ВУИ – это заболевание, при котором источником заражения плода является организм инфицированной матери. u Инфицирование не имеет клинических проявлений у плода, выражается в проникновении в организм плода возбудителя. u 50% детей заражаются антенатально, интранатально, в раннем неонатальном периоде. u
ВУИ ведущая причина перинатальной заболеваемости (5, 3 – 27%) и смертности (16, 8%) и зависит от: вида возбудителя, состояния плода и новорожденного, срока гестации и т. д. ВУИ – это заболевание, при котором источником заражения плода является организм инфицированной матери. u Инфицирование не имеет клинических проявлений у плода, выражается в проникновении в организм плода возбудителя. u 50% детей заражаются антенатально, интранатально, в раннем неонатальном периоде. u
 Возбудители ВУИ: 27 видов бактерий, вирусы, паразиты, 6 видов грибов, 4 вида простейших и риккетсии, грамотрицательные условнопатогенные микроорганизмы. Проявление ВУИ пиодермия u конъюнктивит, u ринит, u гепатит, u гастроэнтерит, u пневмонии, u отит, u менингоэнцефалит, u сепсис. u
Возбудители ВУИ: 27 видов бактерий, вирусы, паразиты, 6 видов грибов, 4 вида простейших и риккетсии, грамотрицательные условнопатогенные микроорганизмы. Проявление ВУИ пиодермия u конъюнктивит, u ринит, u гепатит, u гастроэнтерит, u пневмонии, u отит, u менингоэнцефалит, u сепсис. u
 В 1971 г. выделена группа инфекций, имеющих сходные клинические проявления и вызывающие у плода стойкие структурные дефекты различных систем и органов. Для этой инфекционной группы предложена аббревиатура TORCH. T O (other) R C H Токсоплазмоз Другие инфекции: абсолютные – сифилис, хламидиоз, энтеровирусные инфекции, гепатит А и В, гонорея, листериоз; вероятная – корь, эпидемический паротит; гипотетические – грипп А, лимфоцитарный хориоменингит, папиллломавирусная инфекция Рубелла (краснуха) Цитомегаловирусная инфекция Герпесвирусная инфекция
В 1971 г. выделена группа инфекций, имеющих сходные клинические проявления и вызывающие у плода стойкие структурные дефекты различных систем и органов. Для этой инфекционной группы предложена аббревиатура TORCH. T O (other) R C H Токсоплазмоз Другие инфекции: абсолютные – сифилис, хламидиоз, энтеровирусные инфекции, гепатит А и В, гонорея, листериоз; вероятная – корь, эпидемический паротит; гипотетические – грипп А, лимфоцитарный хориоменингит, папиллломавирусная инфекция Рубелла (краснуха) Цитомегаловирусная инфекция Герпесвирусная инфекция
 Характеристика синдрома TORCH u u u У взрослых инфекция имеет тенденцию к субклиническому течению Может произойти активация латентной инфекции (Ig. G), тогда инфицирование плаценты и плода менее интенсивно Возбудитель может быть выявлено только чувствительными серологическими методами Врожденные инфекции приводят к раннему образованию Ig. M у плода Тропизм к определенным органам и системам плода, преимущественно к глазам, ЦНС, сердцу и ретикулоэндотелиальной системы Восприимчивость к инфекциям во время беременности возрастает
Характеристика синдрома TORCH u u u У взрослых инфекция имеет тенденцию к субклиническому течению Может произойти активация латентной инфекции (Ig. G), тогда инфицирование плаценты и плода менее интенсивно Возбудитель может быть выявлено только чувствительными серологическими методами Врожденные инфекции приводят к раннему образованию Ig. M у плода Тропизм к определенным органам и системам плода, преимущественно к глазам, ЦНС, сердцу и ретикулоэндотелиальной системы Восприимчивость к инфекциям во время беременности возрастает
 Пути внутриутробного инфицирования 1. 2. 3. 4. 5. Восходящий (бактериальная, условно-патогенными микроорганизмами) - из родовых путей в околоплодные воды Гематогенный (трансплацентарный) при наличии гнойно-воспалительного очага в организме матери Трансдецидуальный при наличии инфекции под эндометрием Нисходящий – возбудитель проникает из брюшной полости через маточные трубы Смешанный
Пути внутриутробного инфицирования 1. 2. 3. 4. 5. Восходящий (бактериальная, условно-патогенными микроорганизмами) - из родовых путей в околоплодные воды Гематогенный (трансплацентарный) при наличии гнойно-воспалительного очага в организме матери Трансдецидуальный при наличии инфекции под эндометрием Нисходящий – возбудитель проникает из брюшной полости через маточные трубы Смешанный
 Патогенез ВУИ На эмбрион и плод действуют: u возбудители TORCH, u токсические продукты распада инфекционного агента u Гипертермия и гипоксия тканей u После 28 -й недели беременности плод способен специфически отвечать на внедрение возбудителя лейкоцитарной инфильтрацией, гуморальными и тканевыми изменениями
Патогенез ВУИ На эмбрион и плод действуют: u возбудители TORCH, u токсические продукты распада инфекционного агента u Гипертермия и гипоксия тканей u После 28 -й недели беременности плод способен специфически отвечать на внедрение возбудителя лейкоцитарной инфильтрацией, гуморальными и тканевыми изменениями
 Инфицирование плода: u u u Происходит при поражении плаценты, независимо от сроков беременности Происходит гуморальным или контактным путем Не всегда приводит к заболеванию плода, возможна его гибель, обусловленная несостоятельностью плаценты На ранних сроках (8 – 12 недель) приводит к формированию ВПР В сроки фетального периода приводит к рождению больного ребенка (жизнеспособного или нежизнеспособного) Инфицированный плод и плацента являются источником ретроградной бактериемии (вирусемии) и токсемии матери
Инфицирование плода: u u u Происходит при поражении плаценты, независимо от сроков беременности Происходит гуморальным или контактным путем Не всегда приводит к заболеванию плода, возможна его гибель, обусловленная несостоятельностью плаценты На ранних сроках (8 – 12 недель) приводит к формированию ВПР В сроки фетального периода приводит к рождению больного ребенка (жизнеспособного или нежизнеспособного) Инфицированный плод и плацента являются источником ретроградной бактериемии (вирусемии) и токсемии матери
 Акушерские синдромы ВУИ 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. Синдром инфицирование околоплодных вод (маловодие, многоводие) Синдром плацентарной недостаточности Хириоамнионит Привычное невынашивание Преждевременный разрыв околоплодных оболочек Преждевременные роды Инфекционно-токсический синдром Дородовое излитие околоплодных вод (ДИОВ) Синдром задержки развития плода (СЗРП) Рецидивирующее невынашивание беременности
Акушерские синдромы ВУИ 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. Синдром инфицирование околоплодных вод (маловодие, многоводие) Синдром плацентарной недостаточности Хириоамнионит Привычное невынашивание Преждевременный разрыв околоплодных оболочек Преждевременные роды Инфекционно-токсический синдром Дородовое излитие околоплодных вод (ДИОВ) Синдром задержки развития плода (СЗРП) Рецидивирующее невынашивание беременности
 Пренатальная диагностика ВУИ 1. Выявление групп высокого риска по ВУИ: Имеющиеся экстрагенитально расположенные очаги инфекции Ранее начало половой жизни и частая смена половых партнеров с эпизодами урогенитальных инфекций Перенесенные воспалительные процессы матки и придатков, влагалища Искусственное и самопроизвольное прерывание беременности Осложненное течение послеоперационного периода в предыдущих родах Хирургическая коррекция истмико-цервикальной недостаточности Клинические признаки многоводия или фетоплацентарной недостаточности Специфические и неспецифические вагиниты во время беременности
Пренатальная диагностика ВУИ 1. Выявление групп высокого риска по ВУИ: Имеющиеся экстрагенитально расположенные очаги инфекции Ранее начало половой жизни и частая смена половых партнеров с эпизодами урогенитальных инфекций Перенесенные воспалительные процессы матки и придатков, влагалища Искусственное и самопроизвольное прерывание беременности Осложненное течение послеоперационного периода в предыдущих родах Хирургическая коррекция истмико-цервикальной недостаточности Клинические признаки многоводия или фетоплацентарной недостаточности Специфические и неспецифические вагиниты во время беременности
 Пренатальная диагностика ВУИ 2. Лабораторные методы исследования: u Иммуноферментный анализ (Ig. M, Ig. G) u Метод молекулярной гибридизации (идентификация ДЕК или РНК возбудителя) u Бактериоскопическое u Бактериологическое u ПЦР соскоба из цервикального канала u ELISA – определение тест-системой моноклональных антител в жидкостях и средах организма
Пренатальная диагностика ВУИ 2. Лабораторные методы исследования: u Иммуноферментный анализ (Ig. M, Ig. G) u Метод молекулярной гибридизации (идентификация ДЕК или РНК возбудителя) u Бактериоскопическое u Бактериологическое u ПЦР соскоба из цервикального канала u ELISA – определение тест-системой моноклональных антител в жидкостях и средах организма
 УЗИ признаки ВУИ Патология амниона и хориона: Многоводие или маловодие u Гиперэхогенная взвесь в околоплодные водах u Амниотические тяжи u Патология ворсин хориона (гипоплазия) u Плацентит (отек/утолщение ) u Преждевременное старение плаценты u
УЗИ признаки ВУИ Патология амниона и хориона: Многоводие или маловодие u Гиперэхогенная взвесь в околоплодные водах u Амниотические тяжи u Патология ворсин хориона (гипоплазия) u Плацентит (отек/утолщение ) u Преждевременное старение плаценты u
 УЗИ признаки ВУИ Полостные и подкожные отеки: u Неиммунная водянка (подкожный отек, плевральный и/или перикардиальный выпот, асцит) u Гидроторакс (характерен для TORCH –инфекций, лептоспироза, инфекции паравирусом В-19)
УЗИ признаки ВУИ Полостные и подкожные отеки: u Неиммунная водянка (подкожный отек, плевральный и/или перикардиальный выпот, асцит) u Гидроторакс (характерен для TORCH –инфекций, лептоспироза, инфекции паравирусом В-19)
 УЗИ признаки ВУИ Кальцинаты во внутренних органах плода u Перивентрикулярной области (ЦМВИ) u Кишечника (ЦМВИ) u Паренхиматозные печеночные/селезеночные (TORCH, сифилис, ветряная оспа)
УЗИ признаки ВУИ Кальцинаты во внутренних органах плода u Перивентрикулярной области (ЦМВИ) u Кишечника (ЦМВИ) u Паренхиматозные печеночные/селезеночные (TORCH, сифилис, ветряная оспа)
 УЗИ признаки ВУИ Изменение эхогенности внутренних органов плода: u Гиперэхогенный кишечник (токсоплазмоз, цитомегалия) u Пневматоз кишечника u Пузырьки газа в желчном пузыре u Повышенная эхогенность легких (внутриутробная пневмония) u Гиперэхогенные большие почки (ЦМВИ) Гепатоспленомегалия Структурные дефекты (ВПР)
УЗИ признаки ВУИ Изменение эхогенности внутренних органов плода: u Гиперэхогенный кишечник (токсоплазмоз, цитомегалия) u Пневматоз кишечника u Пузырьки газа в желчном пузыре u Повышенная эхогенность легких (внутриутробная пневмония) u Гиперэхогенные большие почки (ЦМВИ) Гепатоспленомегалия Структурные дефекты (ВПР)
 Методы прямой диагностики ВУИ u Биопсия ворсин хориона u Кордоцентез u Амниоцентез
Методы прямой диагностики ВУИ u Биопсия ворсин хориона u Кордоцентез u Амниоцентез
 Принципы профилактики и лечения ВУИ 1. 2. 3. 4. 5. 6. 7. 8. Выявление групп риска по ВУИ Соблюдение режима, проведение рациональной антибиотикотерапии Активное выявление и санация очагов инфекции у беременных Профилактика (лечение) функции фетоплацентарного комплекса в 10 -12, 20 -22, 28 -30 недель беременности Иммуномодулирующая, интерферонкоррегирующая терапия (медикаментозная, немедикаментозная) Коррекция нарушений микробиоценоза влагалища Лечение половых партнеров Коррекция нарушений менструального цикла и сопутствующих эндокринопатий
Принципы профилактики и лечения ВУИ 1. 2. 3. 4. 5. 6. 7. 8. Выявление групп риска по ВУИ Соблюдение режима, проведение рациональной антибиотикотерапии Активное выявление и санация очагов инфекции у беременных Профилактика (лечение) функции фетоплацентарного комплекса в 10 -12, 20 -22, 28 -30 недель беременности Иммуномодулирующая, интерферонкоррегирующая терапия (медикаментозная, немедикаментозная) Коррекция нарушений микробиоценоза влагалища Лечение половых партнеров Коррекция нарушений менструального цикла и сопутствующих эндокринопатий
 Цитомегаловирусная инфекция ЦМВИ является ДНК-содержащим вирусом семейства герпес-вирусов u Распространен повсеместно u Передается с различными секретами организма (кровь, моча, слюна, при половом контакте) u Протекает без клинических проявлений, но возможно мононуклеозоподобное течение u
Цитомегаловирусная инфекция ЦМВИ является ДНК-содержащим вирусом семейства герпес-вирусов u Распространен повсеместно u Передается с различными секретами организма (кровь, моча, слюна, при половом контакте) u Протекает без клинических проявлений, но возможно мононуклеозоподобное течение u
 Источник ЦМВИ больной человек Пути передачи: u Воздушно-капельный u Контаминационный u Половой u Трансплацентарный (формируется врожденная ЦМВИ) Инкубационный период от 15 дней до 3 -х месяцев
Источник ЦМВИ больной человек Пути передачи: u Воздушно-капельный u Контаминационный u Половой u Трансплацентарный (формируется врожденная ЦМВИ) Инкубационный период от 15 дней до 3 -х месяцев
 Клиническая картина ЦМВИ Гепатоспленомегалия u Желтуха u Тромбоцитопения с пурпурой или без нее u Тяжелое поражение ЦНС (микроцефалия, задержка психомоторного развития, кальцификаты в субэпителиальных областях, поражение глаз, хориоретинит, снижение слуха) u
Клиническая картина ЦМВИ Гепатоспленомегалия u Желтуха u Тромбоцитопения с пурпурой или без нее u Тяжелое поражение ЦНС (микроцефалия, задержка психомоторного развития, кальцификаты в субэпителиальных областях, поражение глаз, хориоретинит, снижение слуха) u
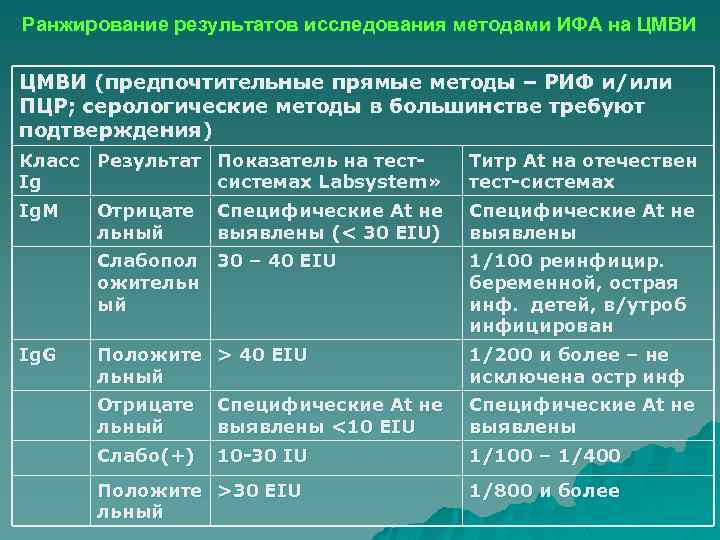 Ранжирование результатов исследования методами ИФА на ЦМВИ (предпочтительные прямые методы – РИФ и/или ПЦР; серологические методы в большинстве требуют подтверждения) Класс Результат Показатель на тест. Ig системах Labsystem» Титр At на отечествен тест-системах Ig. M Специфические At не выявлены Отрицате льный Специфические At не выявлены (< 30 EIU) Слабопол 30 – 40 EIU ожительн ый Ig. G 1/100 реинфицир. беременной, острая инф. детей, в/утроб инфицирован Положите > 40 EIU льный 1/200 и более – не исключена остр инф Отрицате льный Специфические At не выявлены <10 EIU Специфические At не выявлены Слабо(+) 10 -30 IU 1/100 – 1/400 Положите >30 EIU льный 1/800 и более
Ранжирование результатов исследования методами ИФА на ЦМВИ (предпочтительные прямые методы – РИФ и/или ПЦР; серологические методы в большинстве требуют подтверждения) Класс Результат Показатель на тест. Ig системах Labsystem» Титр At на отечествен тест-системах Ig. M Специфические At не выявлены Отрицате льный Специфические At не выявлены (< 30 EIU) Слабопол 30 – 40 EIU ожительн ый Ig. G 1/100 реинфицир. беременной, острая инф. детей, в/утроб инфицирован Положите > 40 EIU льный 1/200 и более – не исключена остр инф Отрицате льный Специфические At не выявлены <10 EIU Специфические At не выявлены Слабо(+) 10 -30 IU 1/100 – 1/400 Положите >30 EIU льный 1/800 и более
 Ранжирование результатов исследования методами ИФА на ЦМВИ Определение авидности Ig. G для дифференциации низкоавидных «ранних» вирусспецифических антител Ig. G от антител класса Ig. G, обладающих высокой авидностью Индекс Свежая первичная авидност инфекция и (ИА) Ig. G Завершение острого процесса, возможность рецидива ЦМВИ Инфекция в прошлом Выявлены низкоавидные антитела ИА< 30% Показатель авидности 30 – 40% Выявлены высокоавидные антитела ИА > 40%
Ранжирование результатов исследования методами ИФА на ЦМВИ Определение авидности Ig. G для дифференциации низкоавидных «ранних» вирусспецифических антител Ig. G от антител класса Ig. G, обладающих высокой авидностью Индекс Свежая первичная авидност инфекция и (ИА) Ig. G Завершение острого процесса, возможность рецидива ЦМВИ Инфекция в прошлом Выявлены низкоавидные антитела ИА< 30% Показатель авидности 30 – 40% Выявлены высокоавидные антитела ИА > 40%
 Лечение ЦМВИ во время беременности Цитотек 5 мл 2 раза в неделю в течение 14 дней u Интраглобин 4 мл на 1 кг массы тела 1 раз в 14 дней (всего 3 курса) u Нормальный человеческий иммуноглобулин u Свечи виферон, генферон, капферон u Курсы метаболической терапии u Озонотерапия u
Лечение ЦМВИ во время беременности Цитотек 5 мл 2 раза в неделю в течение 14 дней u Интраглобин 4 мл на 1 кг массы тела 1 раз в 14 дней (всего 3 курса) u Нормальный человеческий иммуноглобулин u Свечи виферон, генферон, капферон u Курсы метаболической терапии u Озонотерапия u
 Герпетическая инфекция ДНК содержащий вирус, входит в одну группу с ЦМВИ, Эпштейна. Барра, вируса ветряной оспы, опоясывающего лишая u Выделено два серотипа ВПГ-I (оролабиальный), ВПГ-II (генитальный) u Регистрируется в 80%, встречается повсеместно, занимает 2 место после вируса краснухи по тератогенности, способствует формированию привычного невынашивания. u
Герпетическая инфекция ДНК содержащий вирус, входит в одну группу с ЦМВИ, Эпштейна. Барра, вируса ветряной оспы, опоясывающего лишая u Выделено два серотипа ВПГ-I (оролабиальный), ВПГ-II (генитальный) u Регистрируется в 80%, встречается повсеместно, занимает 2 место после вируса краснухи по тератогенности, способствует формированию привычного невынашивания. u
 Инфицирование плода Трансплацентарно u Восходящим путем после разрыва оболочек (критический период 4 – 6 часов) или во время родов при прохождении через инфицированные родовые пути u Постнатально (при прохождении через родовые пути) u Контактно u Гематогенно u Бытовым путем (через игрушки) Входные ворота инфекции: кожа, глаза, слизистая рта, дыхательные пути u
Инфицирование плода Трансплацентарно u Восходящим путем после разрыва оболочек (критический период 4 – 6 часов) или во время родов при прохождении через инфицированные родовые пути u Постнатально (при прохождении через родовые пути) u Контактно u Гематогенно u Бытовым путем (через игрушки) Входные ворота инфекции: кожа, глаза, слизистая рта, дыхательные пути u
 Инфицирование плода u До 20 недель – спонтанный аборт или аномалии развития плода (34%) u От 20 – 32 недель – преждевременные роды или антенатальная гибель плода (30 – 40%) u После 32 недель - рождение больного ребенка
Инфицирование плода u До 20 недель – спонтанный аборт или аномалии развития плода (34%) u От 20 – 32 недель – преждевременные роды или антенатальная гибель плода (30 – 40%) u После 32 недель - рождение больного ребенка
 Патогенез u После инфицирования ВПГ восходит по периферическим нервам до ганглиев, где сохраняется пожизненно. u При латентной форме ВПГ-I персистирует в ганглиях тройничного нерва, при ВПГ- II в ганглиях крестцового сплетения. u При активации вирус распространяется к первичному очагу поражения
Патогенез u После инфицирования ВПГ восходит по периферическим нервам до ганглиев, где сохраняется пожизненно. u При латентной форме ВПГ-I персистирует в ганглиях тройничного нерва, при ВПГ- II в ганглиях крестцового сплетения. u При активации вирус распространяется к первичному очагу поражения
 Классификация ВПГ u u По клиническому течению: Типичное Атипичное Бессимптомное ( последние 2 наиболее опасны, так как вирус активно выделяется без ярких клинических проявлений) Первичное инфицирование и рецидивы (вторичное инфицирование) опасны для плода и ведут к формированию пороков развития плода.
Классификация ВПГ u u По клиническому течению: Типичное Атипичное Бессимптомное ( последние 2 наиболее опасны, так как вирус активно выделяется без ярких клинических проявлений) Первичное инфицирование и рецидивы (вторичное инфицирование) опасны для плода и ведут к формированию пороков развития плода.
 Клинические формы ВПГ 1. 2. 3. Локализованные формы – поражение кожи, слизистых (пузырьки имеют фиксированный характер, репликация вируса в эпителиальных клетках продолжается 1 - 3 недели) Распространенная форма – первичный очаг + другие очаги. Миграция и дессиминация вируса рассматривается как признак нарастающего иммунодефицита. Генерализованные формы – менингиты, энцефалиты, пневмонии, герпетические гепатиты (поражение печени, мозга, надпочечников). Диагностика трудна и напоминает неонатальный сепсис.
Клинические формы ВПГ 1. 2. 3. Локализованные формы – поражение кожи, слизистых (пузырьки имеют фиксированный характер, репликация вируса в эпителиальных клетках продолжается 1 - 3 недели) Распространенная форма – первичный очаг + другие очаги. Миграция и дессиминация вируса рассматривается как признак нарастающего иммунодефицита. Генерализованные формы – менингиты, энцефалиты, пневмонии, герпетические гепатиты (поражение печени, мозга, надпочечников). Диагностика трудна и напоминает неонатальный сепсис.
 Ранжирование результатов исследования методами ИФА на ВПГ (в виду высокой распространенности и особенностей персистенции предпочтение прямые методы – РИФ и/или ПЦР; серологические методы низкоэффективны, требуют дополнительных (прямых) методов) Класс Результат Ig. G Титр At на отечественных тестсистемах Ig. M Специфические At не выявлены Отрицательный Слабоположитель 1/10 реинфицирование беременной, ный острая инфекция у детей, в/утроб инфицирование Положительный Резко-положит Ig. G 1/20 и более – не исключена острая инфекция 1/40 и более – не исключена остра инфекция Отрицательный Специфические At не выявлены Слабоположит. 1/100 – 1/400 Положительный 1/800 и более
Ранжирование результатов исследования методами ИФА на ВПГ (в виду высокой распространенности и особенностей персистенции предпочтение прямые методы – РИФ и/или ПЦР; серологические методы низкоэффективны, требуют дополнительных (прямых) методов) Класс Результат Ig. G Титр At на отечественных тестсистемах Ig. M Специфические At не выявлены Отрицательный Слабоположитель 1/10 реинфицирование беременной, ный острая инфекция у детей, в/утроб инфицирование Положительный Резко-положит Ig. G 1/20 и более – не исключена острая инфекция 1/40 и более – не исключена остра инфекция Отрицательный Специфические At не выявлены Слабоположит. 1/100 – 1/400 Положительный 1/800 и более
 Ранжирование результатов исследования методами ИФА на ВПГ Определение авидности Ig. G для дифференциации низкоавидных «ранних» вирусспецифических антител Ig. G от антител класса Ig. G, обладающих высокой авидностью – эффективно лишь в детском возрасте из-за раннего инфицирования на селения (до 5 лет) Индекс авиднос ти (ИА) Ig. G Свежая первичная инфекция Выявлены низкоавидные антитела ИА< 30% Завершение острого процесса, возможность рецидива ЦМВИ Показатель авидности 30 – 40% Инфекция в прошлом Выявлены высокоавидные антитела ИА > 40% Другие методы исследования - РИФ, ПЦР
Ранжирование результатов исследования методами ИФА на ВПГ Определение авидности Ig. G для дифференциации низкоавидных «ранних» вирусспецифических антител Ig. G от антител класса Ig. G, обладающих высокой авидностью – эффективно лишь в детском возрасте из-за раннего инфицирования на селения (до 5 лет) Индекс авиднос ти (ИА) Ig. G Свежая первичная инфекция Выявлены низкоавидные антитела ИА< 30% Завершение острого процесса, возможность рецидива ЦМВИ Показатель авидности 30 – 40% Инфекция в прошлом Выявлены высокоавидные антитела ИА > 40% Другие методы исследования - РИФ, ПЦР
 Лечение ВПГ Нормальный человеческий иммуноглобулин (после 12 недель) 3 мл в/м № 5 каждые 3 дня или по 25 мл в/в на 200 мл физ. р-ра 3 раза в неделю (3 курса за беременность) u Свечи виферон, генферон, капферон u Метаболическая терапия (кокарбоксилаза, рибофлавин, липоевая кислота, витамин Е, троксевазин) u
Лечение ВПГ Нормальный человеческий иммуноглобулин (после 12 недель) 3 мл в/м № 5 каждые 3 дня или по 25 мл в/в на 200 мл физ. р-ра 3 раза в неделю (3 курса за беременность) u Свечи виферон, генферон, капферон u Метаболическая терапия (кокарбоксилаза, рибофлавин, липоевая кислота, витамин Е, троксевазин) u
 Хламидиоз хламидии открыты в 1907 г – возбудители вызывают: урогенитальных хламидиоз, венерическую лифогранулему, трахому, конъюнктивиты, пневмонии новорожденных, ОРЗ, бронхиты, поражают коронарные и сонные артерии, вызывают инфаркт миокарда Группа экологически родственных инфекций антропозойной и зоозойной природы, вызываемых патогенными облигатными внутриклеточными бактериями рода хламидии. u Существуют 2 формы – элементарные тельца (инфицирующая форма) и ретикулярные тельца. u
Хламидиоз хламидии открыты в 1907 г – возбудители вызывают: урогенитальных хламидиоз, венерическую лифогранулему, трахому, конъюнктивиты, пневмонии новорожденных, ОРЗ, бронхиты, поражают коронарные и сонные артерии, вызывают инфаркт миокарда Группа экологически родственных инфекций антропозойной и зоозойной природы, вызываемых патогенными облигатными внутриклеточными бактериями рода хламидии. u Существуют 2 формы – элементарные тельца (инфицирующая форма) и ретикулярные тельца. u
 Пути передачи хламидиоза: 1. 2. 3. 4. 5. Воздушно-капельный Трансплацентарный (поражают плаценту и оболочки, вызывают образование иммунных комплексов, способствуют плацентарной недостаточности) Контактный (при прохождении через родовые пути) Восходящий (через неповрежденные и поврежденные амниальные оболочки) Половой (вызывает уретрит, цервицит, сальпингит)
Пути передачи хламидиоза: 1. 2. 3. 4. 5. Воздушно-капельный Трансплацентарный (поражают плаценту и оболочки, вызывают образование иммунных комплексов, способствуют плацентарной недостаточности) Контактный (при прохождении через родовые пути) Восходящий (через неповрежденные и поврежденные амниальные оболочки) Половой (вызывает уретрит, цервицит, сальпингит)
 Формы хламидийной инфекции у новорожденных Генерализованная форма u Менингоэнцефалит u Внутриутробная пневмония (20%) u Синдром дыхательных расстройств u Гастроэнтерологическая форма u Конъюнктивит (40 – 45%) u Вульвовагинит у девочек u Другие формы: везикулез, омфалит, ринит u
Формы хламидийной инфекции у новорожденных Генерализованная форма u Менингоэнцефалит u Внутриутробная пневмония (20%) u Синдром дыхательных расстройств u Гастроэнтерологическая форма u Конъюнктивит (40 – 45%) u Вульвовагинит у девочек u Другие формы: везикулез, омфалит, ринит u
 Методы диагностики: ИФА, РИФ, ПЦР Ранжирование результатов исследования методами ИФА на хламидиоз ХЛАМИДИОЗ (метод выбора – серологический и/или прямой РИФ и/или ПЦР с учетом цели обследования и особенностей клинической картины) Клас с Ig Результат Ig. M Отрицател ьный Показатель на тест-системах «Labsystem» - Титр At на отечественных тестсистемах (1/100) Специфические антитела не выявлены Сомнител ьный - 1/100 Слабо (+) - 1/200 Положит. - >1/400 Резко (+) - 1/400
Методы диагностики: ИФА, РИФ, ПЦР Ранжирование результатов исследования методами ИФА на хламидиоз ХЛАМИДИОЗ (метод выбора – серологический и/или прямой РИФ и/или ПЦР с учетом цели обследования и особенностей клинической картины) Клас с Ig Результат Ig. M Отрицател ьный Показатель на тест-системах «Labsystem» - Титр At на отечественных тестсистемах (1/100) Специфические антитела не выявлены Сомнител ьный - 1/100 Слабо (+) - 1/200 Положит. - >1/400 Резко (+) - 1/400
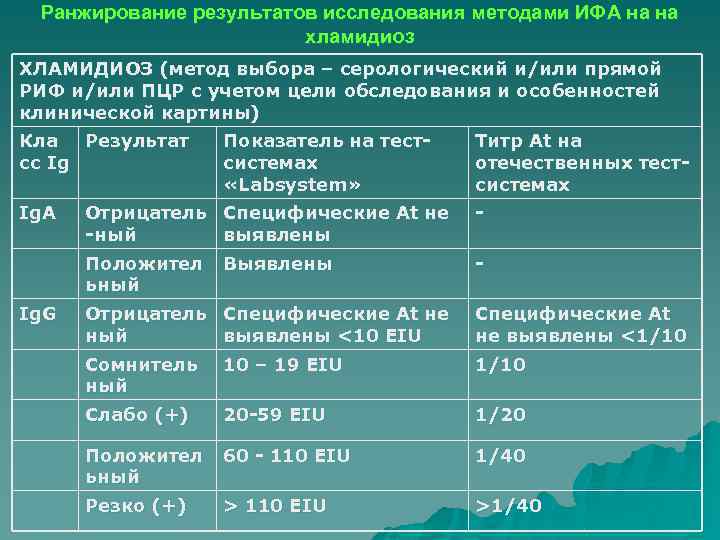 Ранжирование результатов исследования методами ИФА на на хламидиоз ХЛАМИДИОЗ (метод выбора – серологический и/или прямой РИФ и/или ПЦР с учетом цели обследования и особенностей клинической картины) Кла Результат сс Ig Ig. A Показатель на тестсистемах «Labsystem» Титр At на отечественных тестсистемах - Положител ьный Ig. G Отрицатель Специфические At не -ный выявлены - Выявлены Отрицатель Специфические At не ный выявлены <10 EIU Специфические At не выявлены <1/10 Сомнитель ный 10 – 19 EIU 1/10 Слабо (+) 20 -59 EIU 1/20 Положител ьный 60 - 110 EIU 1/40 Резко (+) > 110 EIU >1/40
Ранжирование результатов исследования методами ИФА на на хламидиоз ХЛАМИДИОЗ (метод выбора – серологический и/или прямой РИФ и/или ПЦР с учетом цели обследования и особенностей клинической картины) Кла Результат сс Ig Ig. A Показатель на тестсистемах «Labsystem» Титр At на отечественных тестсистемах - Положител ьный Ig. G Отрицатель Специфические At не -ный выявлены - Выявлены Отрицатель Специфические At не ный выявлены <10 EIU Специфические At не выявлены <1/10 Сомнитель ный 10 – 19 EIU 1/10 Слабо (+) 20 -59 EIU 1/20 Положител ьный 60 - 110 EIU 1/40 Резко (+) > 110 EIU >1/40
 Лечение хламидиоза u u u u Азитромицин (сумамед) 0, 5 – 5 дней после 32 недель беременности Эритромицин 0, 5 х 2 раза – 7 дней после 14 недель беременности Джозамицин 0, 2 х 3 раза – 7 дней Свечи: виферон, генферон, капферон Вобензим Озонотерапия Иммуноглобулин нормальный человеческий 25, 0 в/в кап на 200 физ. р -ра № 3 Октагам 2, 5 г в/в кап на 200 физ. р-ра № 3 ( в I, III триместре и перед родами)
Лечение хламидиоза u u u u Азитромицин (сумамед) 0, 5 – 5 дней после 32 недель беременности Эритромицин 0, 5 х 2 раза – 7 дней после 14 недель беременности Джозамицин 0, 2 х 3 раза – 7 дней Свечи: виферон, генферон, капферон Вобензим Озонотерапия Иммуноглобулин нормальный человеческий 25, 0 в/в кап на 200 физ. р -ра № 3 Октагам 2, 5 г в/в кап на 200 физ. р-ра № 3 ( в I, III триместре и перед родами)
 Токсоплазмоз – относится к группе паразитарных инвазий u Источник заражения человека и животных – семейство кошачьих. u У кошек происходит половой путь передачи инфекции. u Инкубационный период 3 – 21 день, но может увеличиваться до нескольких месяцев
Токсоплазмоз – относится к группе паразитарных инвазий u Источник заражения человека и животных – семейство кошачьих. u У кошек происходит половой путь передачи инфекции. u Инкубационный период 3 – 21 день, но может увеличиваться до нескольких месяцев
 Пути заражения токсоплазмозом 1. 2. 3. 4. Пероральный Контаминационный Трансплацентарный Трансплантационный (при пересадке органа)
Пути заражения токсоплазмозом 1. 2. 3. 4. Пероральный Контаминационный Трансплацентарный Трансплантационный (при пересадке органа)
 Осложнения беременности: u Прерывание беременности в ранние сроки u Мертворождение u Рождение детей с аномалиями развития u Поражение ЦНС и других органов плода
Осложнения беременности: u Прерывание беременности в ранние сроки u Мертворождение u Рождение детей с аномалиями развития u Поражение ЦНС и других органов плода
 Классификация токсоплазмоза 1. 2. 3. По механизму инфицирования: - приобретенный (протекает бессимптомно); - врожденный По форме: - легкая, средней тяжести, тяжелая По течению: - острый (заражение плода от матери только при паразитемии, т. е. в течение 5 – 7 дней острого токсоплазмоза), - хронический
Классификация токсоплазмоза 1. 2. 3. По механизму инфицирования: - приобретенный (протекает бессимптомно); - врожденный По форме: - легкая, средней тяжести, тяжелая По течению: - острый (заражение плода от матери только при паразитемии, т. е. в течение 5 – 7 дней острого токсоплазмоза), - хронический
 Клиника токсоплазмоза Температура 38 – 39 u Слабость, увеличение л/узлов u Головные боли, u Мышечные и суставные боли u Высыпания на коже (кроме головы, ладоней, подошв) u Увеличение печени, селезенки u Одышка, острый миокардит с нарушением ритма и проводимости u Поражение ЦНС (энцефалит, менингоэнцефалит) u Психические расстройства u
Клиника токсоплазмоза Температура 38 – 39 u Слабость, увеличение л/узлов u Головные боли, u Мышечные и суставные боли u Высыпания на коже (кроме головы, ладоней, подошв) u Увеличение печени, селезенки u Одышка, острый миокардит с нарушением ритма и проводимости u Поражение ЦНС (энцефалит, менингоэнцефалит) u Психические расстройства u
 Врожденный токсоплазмоз (проявляется как у взрослых) Выражены симптомы интоксикации u При хронической форме – прогрессируют признаки поражения ЦНС: задержка умственного и физического развития u Нарушение развития речи и двигательной функции, повышение мышечного тонуса, гидроцефалия или микроцефалия с олигофренией u Микрофтальмия, хориоретинит, атрофия зрительного нерва u Тугоухость, глухота u
Врожденный токсоплазмоз (проявляется как у взрослых) Выражены симптомы интоксикации u При хронической форме – прогрессируют признаки поражения ЦНС: задержка умственного и физического развития u Нарушение развития речи и двигательной функции, повышение мышечного тонуса, гидроцефалия или микроцефалия с олигофренией u Микрофтальмия, хориоретинит, атрофия зрительного нерва u Тугоухость, глухота u
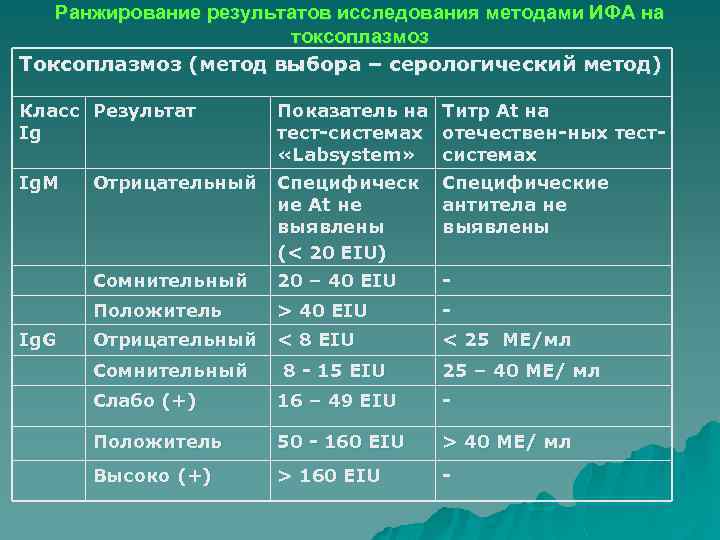 Ранжирование результатов исследования методами ИФА на токсоплазмоз Токсоплазмоз (метод выбора – серологический метод) Класс Результат Ig Показатель на Титр At на тест-системах отечествен-ных тест «Labsystem» системах Ig. M Отрицательный Специфическ ие At не выявлены (< 20 EIU) Специфические антитела не выявлены Сомнительный 20 – 40 EIU - Положитель > 40 EIU - Отрицательный < 8 EIU < 25 ME/мл Ig. G Сомнительный 8 - 15 EIU 25 – 40 МE/ мл Слабо (+) 16 – 49 EIU - Положитель 50 - 160 EIU > 40 МE/ мл Высоко (+) > 160 EIU -
Ранжирование результатов исследования методами ИФА на токсоплазмоз Токсоплазмоз (метод выбора – серологический метод) Класс Результат Ig Показатель на Титр At на тест-системах отечествен-ных тест «Labsystem» системах Ig. M Отрицательный Специфическ ие At не выявлены (< 20 EIU) Специфические антитела не выявлены Сомнительный 20 – 40 EIU - Положитель > 40 EIU - Отрицательный < 8 EIU < 25 ME/мл Ig. G Сомнительный 8 - 15 EIU 25 – 40 МE/ мл Слабо (+) 16 – 49 EIU - Положитель 50 - 160 EIU > 40 МE/ мл Высоко (+) > 160 EIU -
 Ранжирование результатов исследования методами ИФА на токсоплазмоз Определение авидности Ig. G для дифференциации низкоавидных «ранних» вирусспецифических антител Ig. G от антител класса Ig. G, обладающих высокой авидностью Индекс Свежая первичная авидност инфекция и (ИА) Ig. G Возможность инфицирования в течение последних 6 -ти месяцев Выявлены низкоавидные антитела ИА< 30% Показатель авидности 15 – 30% Исключена Выявлены инфицирование в высокоавидные течение последних 6 антитела ИА > 30% -ти месяцев
Ранжирование результатов исследования методами ИФА на токсоплазмоз Определение авидности Ig. G для дифференциации низкоавидных «ранних» вирусспецифических антител Ig. G от антител класса Ig. G, обладающих высокой авидностью Индекс Свежая первичная авидност инфекция и (ИА) Ig. G Возможность инфицирования в течение последних 6 -ти месяцев Выявлены низкоавидные антитела ИА< 30% Показатель авидности 15 – 30% Исключена Выявлены инфицирование в высокоавидные течение последних 6 антитела ИА > 30% -ти месяцев
 Диагностика токсоплазмоза u Методы диагностики: РИФ, ИФА, ПЦР u Профилактика врожденного токсоплазмоза – выявление беременных с первичной инфекцией. u Серологическое обследование в начале беременности и в 20 – 24 недели u Переход отрицательной реакции в положительную (сероконверсия), нарастающие титры At указывают на заражение женщины, что требует лечения
Диагностика токсоплазмоза u Методы диагностики: РИФ, ИФА, ПЦР u Профилактика врожденного токсоплазмоза – выявление беременных с первичной инфекцией. u Серологическое обследование в начале беременности и в 20 – 24 недели u Переход отрицательной реакции в положительную (сероконверсия), нарастающие титры At указывают на заражение женщины, что требует лечения
 Лечение токсоплазмоза Тиндурин, хлоридин, дараприма по 50 мг u Сульфаниламиды на цикл 250 мг, на курс 500 – 750 мг прием препаратов 5 – 10 дней, перерыв 7 – 10 дней - 3 цикл u Сульфаниламиды + антибиотики (ровамицин, метациклин, линкомицин, эритромицин) u Фолиевая кислота, поливитамины, хлорофиллипт, алоэ, пентаксил, седативные препараты u
Лечение токсоплазмоза Тиндурин, хлоридин, дараприма по 50 мг u Сульфаниламиды на цикл 250 мг, на курс 500 – 750 мг прием препаратов 5 – 10 дней, перерыв 7 – 10 дней - 3 цикл u Сульфаниламиды + антибиотики (ровамицин, метациклин, линкомицин, эритромицин) u Фолиевая кислота, поливитамины, хлорофиллипт, алоэ, пентаксил, седативные препараты u
 Краснуха – РНК содержащий вирус, относится к группе тогавирусов (микровирусов). Носитель – человек. Инфицирование: в результате вирусемии и трансплацентарно (в I триместре – гибель плода, во II – фетальный синдром краснухи) u Инкубационный период 11 – 24 суток u u Диагностика: ИФА, РИФ, ПЦР
Краснуха – РНК содержащий вирус, относится к группе тогавирусов (микровирусов). Носитель – человек. Инфицирование: в результате вирусемии и трансплацентарно (в I триместре – гибель плода, во II – фетальный синдром краснухи) u Инкубационный период 11 – 24 суток u u Диагностика: ИФА, РИФ, ПЦР
 Клиника краснухи Лихорадка, кашель, коньюктивит, головная боль, артралгия, миалгия u Увеличение заушных, затылочных, шейных л/узлов. Вирусный артрит. u Пятнисто-папулезная сыпь на лице, затем на туловище и конечностях u Длительность заболевания – от нескольких суток до 2 -х недель u Возбудитель в крови, моче, кале, отделяемом из носоглотки u
Клиника краснухи Лихорадка, кашель, коньюктивит, головная боль, артралгия, миалгия u Увеличение заушных, затылочных, шейных л/узлов. Вирусный артрит. u Пятнисто-папулезная сыпь на лице, затем на туловище и конечностях u Длительность заболевания – от нескольких суток до 2 -х недель u Возбудитель в крови, моче, кале, отделяемом из носоглотки u
 Проявление фетального синдрома краснухи u u u u u Врожденная катаракта, слепота ВПР (открытый артериальный проток, дефект межжелудочковой перегородки, стеноз клапана легочной артерии) Глухота Умственная отсталость, ДЦП Гепатоспленомегалия Идеопатическая пурпура Гемолитическая анемия Лимфаденопатия Энцефалит Расщепление неба
Проявление фетального синдрома краснухи u u u u u Врожденная катаракта, слепота ВПР (открытый артериальный проток, дефект межжелудочковой перегородки, стеноз клапана легочной артерии) Глухота Умственная отсталость, ДЦП Гепатоспленомегалия Идеопатическая пурпура Гемолитическая анемия Лимфаденопатия Энцефалит Расщепление неба
 Лечение и профилактика краснухи u Лечение – симптоматическое, режим, обильное питье, заболевание заканчивается самостоятельно. u В I триместре – прерывание беременности u Профилактика – вакцинация детей. После вакцинации предохранение от беременности в течение 3 -х месяцев после вакцинации.
Лечение и профилактика краснухи u Лечение – симптоматическое, режим, обильное питье, заболевание заканчивается самостоятельно. u В I триместре – прерывание беременности u Профилактика – вакцинация детей. После вакцинации предохранение от беременности в течение 3 -х месяцев после вакцинации.
 Спасибо за внимание
Спасибо за внимание


