переливание крови.ppt
- Количество слайдов: 62
 Переливание крови и кровезаменителей д. м. н. , проф. Бычков С. А.
Переливание крови и кровезаменителей д. м. н. , проф. Бычков С. А.
 Переливание крови (син. гемотрансфузия) – введение с лечебной целью в сосудистое русло больного (реципиента) крови донора или ее компонентов, а также белковых препаратов крови. Весьма распространенная и в то же время очень ответственная операция по сути дела является трансплантацией (пересадка) аллогенной или аутогенной ткани, которая выполняется только врачом и требует соответствующих знаний, не прощает ошибок, халатности и небрежности.
Переливание крови (син. гемотрансфузия) – введение с лечебной целью в сосудистое русло больного (реципиента) крови донора или ее компонентов, а также белковых препаратов крови. Весьма распространенная и в то же время очень ответственная операция по сути дела является трансплантацией (пересадка) аллогенной или аутогенной ткани, которая выполняется только врачом и требует соответствующих знаний, не прощает ошибок, халатности и небрежности.
 3 периода в истории переливания крови • До 1628 г. Древний Египет, Цельс, Гомер, Плиний. Переливали кровь молодых животных и юношей. Эти попытки носили порой курьезный и даже трагический характер. 1492 г. Переливание крови Иннокентию VIII от двух юношей – летальный исход. • 1628 -1901 гг. Открытие законов кровообращения Гарвеем. 1666 г. неудачное переливание крови человеку (Дени Эмерец). Открытие реакции агглютинации (Мерклин, 1679, Эттенмюллер, 1682). Описано 347 трансфузий крови человека. 1832 г. успешное переливание крови в России (Вольф). 1847 г. – Филомафитский издал «Трактат о переливании крови…» .
3 периода в истории переливания крови • До 1628 г. Древний Египет, Цельс, Гомер, Плиний. Переливали кровь молодых животных и юношей. Эти попытки носили порой курьезный и даже трагический характер. 1492 г. Переливание крови Иннокентию VIII от двух юношей – летальный исход. • 1628 -1901 гг. Открытие законов кровообращения Гарвеем. 1666 г. неудачное переливание крови человеку (Дени Эмерец). Открытие реакции агглютинации (Мерклин, 1679, Эттенмюллер, 1682). Описано 347 трансфузий крови человека. 1832 г. успешное переливание крови в России (Вольф). 1847 г. – Филомафитский издал «Трактат о переливании крови…» .
 ● 1901 – до настоящего времени. В 1900 г. Ландштейнер открыл три группы крови. В 1906 году Я. Янский и в 1910 году В. Мосс выделили четвертую группу крови. Американский хирург Дж. Крайл (1906) первый применил учение о группах крови в практике переливания крови (произвел 61 переливание совместимой крови). В России в 1919 г. В. Н. Шамов, Н. Н. Еланский, И. Р. Петров получили первые стандартные сыворотки для определения группы крови, а В. Н. Шамов впервые произвел переливание крови с учетом групповых факторов. Крупным событием начала ХХ в. следует считать предложение В. А. Юревича и Н. К. Розенгарда (1913), Л. Аготе (1915) и др. использовать цитрат натрия для предотвращения свертывания крови при переливании; так называемый цитратный метод консервирования крови получил всеобщее признание. 1930 открыт институт переливания крови в Харькове (Шамов).
● 1901 – до настоящего времени. В 1900 г. Ландштейнер открыл три группы крови. В 1906 году Я. Янский и в 1910 году В. Мосс выделили четвертую группу крови. Американский хирург Дж. Крайл (1906) первый применил учение о группах крови в практике переливания крови (произвел 61 переливание совместимой крови). В России в 1919 г. В. Н. Шамов, Н. Н. Еланский, И. Р. Петров получили первые стандартные сыворотки для определения группы крови, а В. Н. Шамов впервые произвел переливание крови с учетом групповых факторов. Крупным событием начала ХХ в. следует считать предложение В. А. Юревича и Н. К. Розенгарда (1913), Л. Аготе (1915) и др. использовать цитрат натрия для предотвращения свертывания крови при переливании; так называемый цитратный метод консервирования крови получил всеобщее признание. 1930 открыт институт переливания крови в Харькове (Шамов).
 Группы крови – нормальные иммунобиологические свойства крови, позволяющие кровь всех людей независимо от пола, возраста, расы и географической зоны разделить на строго определенные группы по сходству антигенов и антител их крови. Принадлежность человека к той или иной группе крови является его индивидуальной биологической особенностью, которая не меняется в течение всей жизни и является ее свойством, а не качеством.
Группы крови – нормальные иммунобиологические свойства крови, позволяющие кровь всех людей независимо от пола, возраста, расы и географической зоны разделить на строго определенные группы по сходству антигенов и антител их крови. Принадлежность человека к той или иной группе крови является его индивидуальной биологической особенностью, которая не меняется в течение всей жизни и является ее свойством, а не качеством.
 В эритроцитах, лейкоцитах, тромбоцитах людей к настоящему времени известно более 200 различных групповых изоантигенов. Изоантигены, находящиеся в генетической связи, объединены в группы, получившие название систем. Однако, несмотря на разнообразие антигенов крови человека, основное клиническое значение имеют антигены и антитела системы АВО и Rh-фактора – наиболее агглютинабельные и соответственно опасные из-за возникающих осложнений при их конфликтах.
В эритроцитах, лейкоцитах, тромбоцитах людей к настоящему времени известно более 200 различных групповых изоантигенов. Изоантигены, находящиеся в генетической связи, объединены в группы, получившие название систем. Однако, несмотря на разнообразие антигенов крови человека, основное клиническое значение имеют антигены и антитела системы АВО и Rh-фактора – наиболее агглютинабельные и соответственно опасные из-за возникающих осложнений при их конфликтах.
 Группы крови системы АВО • Реакция изоагглютинации, положенная в основу деления людей по группам крови, рассматривается как реакция иммунитета, а агглютинационные свойства эритроцитов – как антигены, которые имеют в сыворотке соответствующие антитела. В эритроцитах содержатся агглютиногены, а в сыворотке – агглютинины. Реакция агглютинации наступает тогда, когда агглютиноген, находящийся в эритроцитах, встречает в сыворотке соответствующий агглютинин.
Группы крови системы АВО • Реакция изоагглютинации, положенная в основу деления людей по группам крови, рассматривается как реакция иммунитета, а агглютинационные свойства эритроцитов – как антигены, которые имеют в сыворотке соответствующие антитела. В эритроцитах содержатся агглютиногены, а в сыворотке – агглютинины. Реакция агглютинации наступает тогда, когда агглютиноген, находящийся в эритроцитах, встречает в сыворотке соответствующий агглютинин.
 По химической природе агглютиногены представляют собой полипептиды, состоящие из расположенных цепочкой многочисленных аминокислот, а также числом и формой полипептидных цепочек. Агглютиногены в эритроцитах связаны с цитоскелетом. Агглютинины сыворотки находятся в β- и γглобулиновой фракциях.
По химической природе агглютиногены представляют собой полипептиды, состоящие из расположенных цепочкой многочисленных аминокислот, а также числом и формой полипептидных цепочек. Агглютиногены в эритроцитах связаны с цитоскелетом. Агглютинины сыворотки находятся в β- и γглобулиновой фракциях.
 Зависимость между изоантигенами системы АВО в эритроцитах и изоантителами сыворотки Обозначение Изоантигены Изоантитела в плазме групп крови в (сыворотке) эритроцитах I ΙΙ ΙΙΙ IV 0 А В АВ α и β (анти-А и анти-В) β (анти - В) α (анти - А) 0
Зависимость между изоантигенами системы АВО в эритроцитах и изоантителами сыворотки Обозначение Изоантигены Изоантитела в плазме групп крови в (сыворотке) эритроцитах I ΙΙ ΙΙΙ IV 0 А В АВ α и β (анти-А и анти-В) β (анти - В) α (анти - А) 0
 Определение группы крови • стандартными сыворотками (простая реакция) • стандартными эритроцитами (двойная или перекрестная реакция) • с помощью синтетических моноклональных антител анти-А и анти-В
Определение группы крови • стандартными сыворотками (простая реакция) • стандартными эритроцитами (двойная или перекрестная реакция) • с помощью синтетических моноклональных антител анти-А и анти-В
 Стандартная изогемагглютинирующая сыворотка должна удовлетворять следующим требованиям: • в течение 15 -20 секунд должна появиться агглютинация с соответствующими эритроцитами, а через 2 минуты агглютинация должна быть четкой; • не давать агглютинации с эритроцитами первой 0 (I) и одноименной групп; • иметь титр не ниже 1: 32; • быть прозрачной, без признаков микробного загрязнения; • на каждой ампуле должен быть паспорт с обозначением группы, срока годности, титра, места и времени приговления, нанесены соответствующего цвета полосы (одна, две, три, четыре).
Стандартная изогемагглютинирующая сыворотка должна удовлетворять следующим требованиям: • в течение 15 -20 секунд должна появиться агглютинация с соответствующими эритроцитами, а через 2 минуты агглютинация должна быть четкой; • не давать агглютинации с эритроцитами первой 0 (I) и одноименной групп; • иметь титр не ниже 1: 32; • быть прозрачной, без признаков микробного загрязнения; • на каждой ампуле должен быть паспорт с обозначением группы, срока годности, титра, места и времени приговления, нанесены соответствующего цвета полосы (одна, две, три, четыре).
 Группы крови определяют обязательно двумя сериями стандартных изогемагглютинирующих сывороток. • Отсутствие агглютинации в каплях с сыворотками 0 (Ι), А (ΙΙ) и В (IΙI) указывает на то, что в исследуемой крови нет агглютиногенов, т. е. кровь относится к группе 0 (Ι). • Наступление агглютинации в каплях с сыворотками 0 (Ι) и В (IΙI) указывает на то, что в исследуемой крови имеется агглютиноген А, т. е. кровь относится к группе А (ΙΙ). • Наличие агглютинации в каплях с сыворотками группы 0 (I) и А (ΙΙ) указывает на то, что в исследуемой крови имеется агглютиноген В, т. е. кровь группы В (ΙΙΙ). • Агглютинация во всех трех каплях указывает на наличие в исследуемой крови агглютиногенов А и В, т. е. кровь относится к группе АВ (ΙV). Однако в этом случае, необходимо нанести на планшет или тарелку 2 -3 капли стандартной сыворотки группы АВ (ΙV) и добавить к ним 1 каплю исследуемой крови. Сыворотку и кровь перемешивают, и результат реакции наблюдают в течение 5 минут. Если агглютинация не наступила, то исследуемую кровь относят к группе АВ (IV). Если же агглютинация появляется с сывороткой группы АВ (IV), значит, реакция неспецифическая.
Группы крови определяют обязательно двумя сериями стандартных изогемагглютинирующих сывороток. • Отсутствие агглютинации в каплях с сыворотками 0 (Ι), А (ΙΙ) и В (IΙI) указывает на то, что в исследуемой крови нет агглютиногенов, т. е. кровь относится к группе 0 (Ι). • Наступление агглютинации в каплях с сыворотками 0 (Ι) и В (IΙI) указывает на то, что в исследуемой крови имеется агглютиноген А, т. е. кровь относится к группе А (ΙΙ). • Наличие агглютинации в каплях с сыворотками группы 0 (I) и А (ΙΙ) указывает на то, что в исследуемой крови имеется агглютиноген В, т. е. кровь группы В (ΙΙΙ). • Агглютинация во всех трех каплях указывает на наличие в исследуемой крови агглютиногенов А и В, т. е. кровь относится к группе АВ (ΙV). Однако в этом случае, необходимо нанести на планшет или тарелку 2 -3 капли стандартной сыворотки группы АВ (ΙV) и добавить к ним 1 каплю исследуемой крови. Сыворотку и кровь перемешивают, и результат реакции наблюдают в течение 5 минут. Если агглютинация не наступила, то исследуемую кровь относят к группе АВ (IV). Если же агглютинация появляется с сывороткой группы АВ (IV), значит, реакция неспецифическая.
 Стандартные сыворотки и стандартные эритроциты – перекрестная реакция. • Наличие агглютинации со стандартными эритроцитами А и В и отсутствие агглютинации в трех стандартных сыворотках двух серий указывает на то, что в исследуемой сыворотке присутствуют оба агглютинина α и β, а в испытуемых эритроцитах нет агглютинигенов, т. е. кровь относится к группе 0 (I). • Наличие агглютинации со стандартной сывороткой группы 0 (Ι), В (III) и со стандартными эритроцитами группы В (ΙΙΙ) указывает на то, что в исследуемых эритроцитах имеется агглютиноген А, а в сыворотке исследуемой крови – агглютинин β. Следовательно, кровь относится к группе А (ΙI). • Наличие агглютинации со стандартной сывороткой группы А (II), 0 (Ι) и со стандартными эритроцитами группы А (II) указывает на то, что в исследуемых эритроцитах имеется агглютиноген В, а в исследуемой сыворотке – агглютинин α. Следовательно, кровь относится к группе В (III). • Наличие агглютинации со стандартными сыворотками и отсутствие агглютинации со стандартными эритроцитами указывает на то, что в исследуемых эритроцитах имеются оба агглютиногена А и В, а в сыворотке исследуемой крови отсутствуют оба агглютинина, т. е. кровь относится к группе АВ (ΙV).
Стандартные сыворотки и стандартные эритроциты – перекрестная реакция. • Наличие агглютинации со стандартными эритроцитами А и В и отсутствие агглютинации в трех стандартных сыворотках двух серий указывает на то, что в исследуемой сыворотке присутствуют оба агглютинина α и β, а в испытуемых эритроцитах нет агглютинигенов, т. е. кровь относится к группе 0 (I). • Наличие агглютинации со стандартной сывороткой группы 0 (Ι), В (III) и со стандартными эритроцитами группы В (ΙΙΙ) указывает на то, что в исследуемых эритроцитах имеется агглютиноген А, а в сыворотке исследуемой крови – агглютинин β. Следовательно, кровь относится к группе А (ΙI). • Наличие агглютинации со стандартной сывороткой группы А (II), 0 (Ι) и со стандартными эритроцитами группы А (II) указывает на то, что в исследуемых эритроцитах имеется агглютиноген В, а в исследуемой сыворотке – агглютинин α. Следовательно, кровь относится к группе В (III). • Наличие агглютинации со стандартными сыворотками и отсутствие агглютинации со стандартными эритроцитами указывает на то, что в исследуемых эритроцитах имеются оба агглютиногена А и В, а в сыворотке исследуемой крови отсутствуют оба агглютинина, т. е. кровь относится к группе АВ (ΙV).
 Синтетические моноклональные антитела анти-А и анти-В • Цоликлоны Анти-А и анти-В являются продуктом гибридомных клеточных линий. Это моноклональные анти-А и анти-В антитела, которые продуцируются двумя различными гибридомами. Цоликлоны анти-А и анти-В представляют собой разведенную асцитическую жидкость мышей, в которой содержатся специфические иммуноглобулины класса I, G, M, направленные против группоспецифических антигенов А или В человека. Цоликлоны анти-А и анти-В предназначены для определения группы крови системы АВО человека вместо стандартных изогемагглютинирующих сывороток. • Для каждого определения группы крови применяют по одной серии реагента анти-А и анти-В. На планшет (пластинку) наносят по одной большой капле цоликлона анти-А и анти-В (0, 1 мл) под соответствующими надписями: «анти-А» или «анти-В» . Рядом помещают по одной маленькой капле исследуемой крови (соотношение кровь : реагент = 1: 10), затем реагент и кровь смешивают и наблюдают за ходом реакции 2, 5 мин. при легком покачивании планшета или пластинки.
Синтетические моноклональные антитела анти-А и анти-В • Цоликлоны Анти-А и анти-В являются продуктом гибридомных клеточных линий. Это моноклональные анти-А и анти-В антитела, которые продуцируются двумя различными гибридомами. Цоликлоны анти-А и анти-В представляют собой разведенную асцитическую жидкость мышей, в которой содержатся специфические иммуноглобулины класса I, G, M, направленные против группоспецифических антигенов А или В человека. Цоликлоны анти-А и анти-В предназначены для определения группы крови системы АВО человека вместо стандартных изогемагглютинирующих сывороток. • Для каждого определения группы крови применяют по одной серии реагента анти-А и анти-В. На планшет (пластинку) наносят по одной большой капле цоликлона анти-А и анти-В (0, 1 мл) под соответствующими надписями: «анти-А» или «анти-В» . Рядом помещают по одной маленькой капле исследуемой крови (соотношение кровь : реагент = 1: 10), затем реагент и кровь смешивают и наблюдают за ходом реакции 2, 5 мин. при легком покачивании планшета или пластинки.
 Результаты определения группы крови с помощью цоликлонов анти-А и анти-В анти-А анти-В Групповая принадлежность исследуемой крови + + 0 (Ι) А (II) В (ΙIΙ) АВ (ΙV)
Результаты определения группы крови с помощью цоликлонов анти-А и анти-В анти-А анти-В Групповая принадлежность исследуемой крови + + 0 (Ι) А (II) В (ΙIΙ) АВ (ΙV)
 Ошибки при определении групповой принадлежности крови К ошибкам по техническим причинам относятся: • неправильное расположение сывороток на планшете: вместо нанесения сывороток группы В справа их наносят слева; • неправильное количественное соотношение сывороток и эритроцитов; • применение недостаточно чистых планшетов и других предметов, соприкасающихся с кровью (для каждой сыворотки используют отдельные пипетки); • неправильная запись исследуемой крови; • несоблюдение положенного для реакции агглютинации времени и температуры; • аглютинация, маскированная гемолизом.
Ошибки при определении групповой принадлежности крови К ошибкам по техническим причинам относятся: • неправильное расположение сывороток на планшете: вместо нанесения сывороток группы В справа их наносят слева; • неправильное количественное соотношение сывороток и эритроцитов; • применение недостаточно чистых планшетов и других предметов, соприкасающихся с кровью (для каждой сыворотки используют отдельные пипетки); • неправильная запись исследуемой крови; • несоблюдение положенного для реакции агглютинации времени и температуры; • аглютинация, маскированная гемолизом.
 Ошибки, связанные с применением неполноценных стандартных сывороток и стандартных эритроцитов: • слабые стандартные сыворотки с титром ниже 1: 32 или истекшим сроком годности могут вызывать позднюю и слабую агглютинацию; • применение негодных стандартных сывороток или эритроцитов, нестерильно приготовленных и недостаточно законсервированных, ведет к возникновению неспецифической, «бактериальной» агглютинации.
Ошибки, связанные с применением неполноценных стандартных сывороток и стандартных эритроцитов: • слабые стандартные сыворотки с титром ниже 1: 32 или истекшим сроком годности могут вызывать позднюю и слабую агглютинацию; • применение негодных стандартных сывороток или эритроцитов, нестерильно приготовленных и недостаточно законсервированных, ведет к возникновению неспецифической, «бактериальной» агглютинации.
 Ошибки, зависящие от биологических особенностей исследуемой крови: • наличие в группах А (ΙΙ) и АВ (IV) слабых агглютиногенов А 2, А 2 В с которыми наблюдается поздняя и слабая агглютинация. При этом могут наблюдаться ошибки, при которых кровь группы А 2 В (IV) определяют как группу В (III), а кровь А 2 (II) – как группу 0(I); • ошибки возможны, если кровь обладает свойством «панагглютинации» или «аутоагглютинации» , т. е. дает неспецифическую агглютинацию со всеми сыворотками и даже со своей собственной сывороткой. Интенсивность подобной реакции после 5 минут обычно ослабевает, в то время как истинная агглютинация усиливается. Панагглютинация может быть точно распознана при определении группы крови перекрестной реакцией. Для устранения панагглютинации планшет помещают в термостат при температуре 37, 0 С на 5 минут, после чего панагглютинация исчезает, а истинная остается; • Особенности крови новорожденных (слабые свойства А и В агглютиногенов);
Ошибки, зависящие от биологических особенностей исследуемой крови: • наличие в группах А (ΙΙ) и АВ (IV) слабых агглютиногенов А 2, А 2 В с которыми наблюдается поздняя и слабая агглютинация. При этом могут наблюдаться ошибки, при которых кровь группы А 2 В (IV) определяют как группу В (III), а кровь А 2 (II) – как группу 0(I); • ошибки возможны, если кровь обладает свойством «панагглютинации» или «аутоагглютинации» , т. е. дает неспецифическую агглютинацию со всеми сыворотками и даже со своей собственной сывороткой. Интенсивность подобной реакции после 5 минут обычно ослабевает, в то время как истинная агглютинация усиливается. Панагглютинация может быть точно распознана при определении группы крови перекрестной реакцией. Для устранения панагглютинации планшет помещают в термостат при температуре 37, 0 С на 5 минут, после чего панагглютинация исчезает, а истинная остается; • Особенности крови новорожденных (слабые свойства А и В агглютиногенов);
 • наличие кровяных химер – одновременное присутствие двух популяций эритроцитов: а) переливание 0(I) группы, как универсальной крови; б) гетерозиготные близнецы – при внутриутробном созревании через межплацентарные анастомозы происходит обмен родоначальными кровяными клетками; в) пересадка аллогенного мозга.
• наличие кровяных химер – одновременное присутствие двух популяций эритроцитов: а) переливание 0(I) группы, как универсальной крови; б) гетерозиготные близнецы – при внутриутробном созревании через межплацентарные анастомозы происходит обмен родоначальными кровяными клетками; в) пересадка аллогенного мозга.
 Группы крови системы Rh • Rh-фактор (rhesus – по названию вида обезьян Macacus rhesus) – система аллогенных антигенов крови человека, независимая от факторов, обусловливающих группы крови (АВ 0) и других генетических маркеров. • Rh-фактор впервые был описан в 1939 г. А. Винером как новое иммунологическое свойство крови, присущее большинству людей. Это свойство было открыто с помощью сыворотки, полученнрой от кроликов, иммунизированных эритроцитами обезьян Macacus rhesus. Иммунная сыворотка кролика отличалась способностью агглютинировать эритроциты обезьян Macacus rhesus и эритроциты крови большинства людей независимо от их групповой принадлежности. Оказалось, что в иммунной сыворотке выработались антитела против вводимых эритроцитов обезьян – «антирезус-агглютинины» , и агглютинация с человеческими эритроцитами указывала на наличие в них особого антигена, названного резус-фактор (Rh). • Rh-фактор находится в эритроцитах людей независимо от возраста и пола и не связан с системами АВ 0 и другими изоиммунными системами. • Rh-фактор характеризуется наличием трех типов антиген: Rh 0 (D), Rh ' (C), Rh'' (E).
Группы крови системы Rh • Rh-фактор (rhesus – по названию вида обезьян Macacus rhesus) – система аллогенных антигенов крови человека, независимая от факторов, обусловливающих группы крови (АВ 0) и других генетических маркеров. • Rh-фактор впервые был описан в 1939 г. А. Винером как новое иммунологическое свойство крови, присущее большинству людей. Это свойство было открыто с помощью сыворотки, полученнрой от кроликов, иммунизированных эритроцитами обезьян Macacus rhesus. Иммунная сыворотка кролика отличалась способностью агглютинировать эритроциты обезьян Macacus rhesus и эритроциты крови большинства людей независимо от их групповой принадлежности. Оказалось, что в иммунной сыворотке выработались антитела против вводимых эритроцитов обезьян – «антирезус-агглютинины» , и агглютинация с человеческими эритроцитами указывала на наличие в них особого антигена, названного резус-фактор (Rh). • Rh-фактор находится в эритроцитах людей независимо от возраста и пола и не связан с системами АВ 0 и другими изоиммунными системами. • Rh-фактор характеризуется наличием трех типов антиген: Rh 0 (D), Rh ' (C), Rh'' (E).
 • При помощи стандартных сывороток «антирезус» было установлено наличие Rh – фактора в эритроцитах 85% людей, кровь которых названа резус-положитель-ной (Rh+), и отсутствие резус-фактора у 15% людей, кровь которых названа резус-отрицательной (Rh -). • Находясь в эритроцитах человека наряду с агглютиногенами А и В, Rh-агглютиноген не имеет в сыворотке соответствующих антирезус-антител, подобных α или β, но антитела могут выработаться у лиц с Rh-отрицательной кровью при попадании в организм таких лиц Rh-антигена. Подобная иммунизация развивается при условиях, когда человеку с Rh-отрицательной кровью повторнно вводят в организм кровь Rh-положительного человека (при переливании, гемотерапии) или когда у беременной Rhотрицательной женщины развивается Rh-положительный плод, унаследовавший резус-фактор от отца, на фоне нарушения плацентарного барьера и вследствие смешивания крови матери и плода.
• При помощи стандартных сывороток «антирезус» было установлено наличие Rh – фактора в эритроцитах 85% людей, кровь которых названа резус-положитель-ной (Rh+), и отсутствие резус-фактора у 15% людей, кровь которых названа резус-отрицательной (Rh -). • Находясь в эритроцитах человека наряду с агглютиногенами А и В, Rh-агглютиноген не имеет в сыворотке соответствующих антирезус-антител, подобных α или β, но антитела могут выработаться у лиц с Rh-отрицательной кровью при попадании в организм таких лиц Rh-антигена. Подобная иммунизация развивается при условиях, когда человеку с Rh-отрицательной кровью повторнно вводят в организм кровь Rh-положительного человека (при переливании, гемотерапии) или когда у беременной Rhотрицательной женщины развивается Rh-положительный плод, унаследовавший резус-фактор от отца, на фоне нарушения плацентарного барьера и вследствие смешивания крови матери и плода.
 Определение Rh-фактора • Rh-фактор определяют методом гемагглютинации при помощи тестовых сывороток «антирезус» , приготовленных из крови Rh-отрицательных лиц, сенсибилизированных к Rh-фактору многократным переливанием крови или при беременности, а также из крови лиц, подвергнутых искусственной иммунизации.
Определение Rh-фактора • Rh-фактор определяют методом гемагглютинации при помощи тестовых сывороток «антирезус» , приготовленных из крови Rh-отрицательных лиц, сенсибилизированных к Rh-фактору многократным переливанием крови или при беременности, а также из крови лиц, подвергнутых искусственной иммунизации.
 Основным правилом современной трансфузиологии является использование для гемотрансфузий только одногруппной и однорезусной крови.
Основным правилом современной трансфузиологии является использование для гемотрансфузий только одногруппной и однорезусной крови.
 При определении показаний к переливанию крови врач решает ряд вопросов: • • • Какую трансфузионную среду наиболее целесообразно применить для трансфузии данному больному? Какие количества трансфузионных сред должны быть использованы? Какой должна быть скорость переливания? Куда необходимо производить трансфузию данному больному (внутривенно, внутриартериально, внутрикостно)? Когда необходимо произвести трансфузию (немедленно, в плановом порядке, во время операции)? Нет ли противопоказаний к трансфузии у данного больного?
При определении показаний к переливанию крови врач решает ряд вопросов: • • • Какую трансфузионную среду наиболее целесообразно применить для трансфузии данному больному? Какие количества трансфузионных сред должны быть использованы? Какой должна быть скорость переливания? Куда необходимо производить трансфузию данному больному (внутривенно, внутриартериально, внутрикостно)? Когда необходимо произвести трансфузию (немедленно, в плановом порядке, во время операции)? Нет ли противопоказаний к трансфузии у данного больного?
 Механизмы действия перелитой крови • Заместительное действие -возмещение утраченной организмом части крови • Стимулирующее действие - повышение сосудистого тонуса, усиление регенерации крови и тканей • Гемодинамическое действие - увеличении ОЦК • Гемостатическое (кровоостанавливающее) действие повышение сократительной способности нервно-мышечного аппарата сосудистой стенки, изменение в свертывающей системе крови и доставки в организм тромбопластических веществ (тромбокиназа, тромбин) • Дезинтоксикационное действие – за счет разбавления, доставки антител, стимуляции работы органов дезинтоксикаторов, адсорбции токсинов и микроорганизмов • Иммунобиологическое действие основано на возрастании фагоцитарной активности лейкоцитов, усилении образования антител • Питательное действие -введении в организм значительного количества белков, углеводов и жиров
Механизмы действия перелитой крови • Заместительное действие -возмещение утраченной организмом части крови • Стимулирующее действие - повышение сосудистого тонуса, усиление регенерации крови и тканей • Гемодинамическое действие - увеличении ОЦК • Гемостатическое (кровоостанавливающее) действие повышение сократительной способности нервно-мышечного аппарата сосудистой стенки, изменение в свертывающей системе крови и доставки в организм тромбопластических веществ (тромбокиназа, тромбин) • Дезинтоксикационное действие – за счет разбавления, доставки антител, стимуляции работы органов дезинтоксикаторов, адсорбции токсинов и микроорганизмов • Иммунобиологическое действие основано на возрастании фагоцитарной активности лейкоцитов, усилении образования антител • Питательное действие -введении в организм значительного количества белков, углеводов и жиров
 • Показания к переливанию крови разделяют на абсолютные и относительные. • К абсолютным показаниям относятся случаи, когда трансфузия безусловно необходима, т. е. она спасает жизнь больным или значительно ускоряет выздоровление. • Все остальные показания к трансфузиям, когда переливание крови имеет лишь вспомогательную роль среди других лечебных мероприятий, являются относительными.
• Показания к переливанию крови разделяют на абсолютные и относительные. • К абсолютным показаниям относятся случаи, когда трансфузия безусловно необходима, т. е. она спасает жизнь больным или значительно ускоряет выздоровление. • Все остальные показания к трансфузиям, когда переливание крови имеет лишь вспомогательную роль среди других лечебных мероприятий, являются относительными.
 Противопоказания к переливанию крови • абсолютные: острый септический эндокардит; свежие тромбозы и эмболии; отек легких; тяжелые расстройства мозгового кровообращения; пороки сердца; миокардиты и миокардиосклероз различного вида с нарушением общего кровообращения IIб-III степени; гипертоническая болезнь III с выраженным атеросклерозом сосудов головного мозга, нефросклерозом; • относительные: подострый септический энрдокардит без прогрессирующего развития диффузного гломерулонефрита и расстройств общего кровообращения; пороки сердца с недостаточностью кровообращения IIб степени; выраженный амилоидоз; остротекущий туберкулез.
Противопоказания к переливанию крови • абсолютные: острый септический эндокардит; свежие тромбозы и эмболии; отек легких; тяжелые расстройства мозгового кровообращения; пороки сердца; миокардиты и миокардиосклероз различного вида с нарушением общего кровообращения IIб-III степени; гипертоническая болезнь III с выраженным атеросклерозом сосудов головного мозга, нефросклерозом; • относительные: подострый септический энрдокардит без прогрессирующего развития диффузного гломерулонефрита и расстройств общего кровообращения; пороки сердца с недостаточностью кровообращения IIб степени; выраженный амилоидоз; остротекущий туберкулез.
 Методы переливания крови I. Прямое (непосредственное) переливание крови 1. При помощи непосредственного соединения сосудов донора и больного; А) сосудистый анастомоз; Б) соединение сосудов при помощи трубок без аппаратов 2. При помощи специальных аппаратов: II. Непрямое (опосредованное) переливание крови 1. Переливание цельной крови (непрямой) (без добавления к ней стабилизаторов и без ее обработки): 2. Переливание крови, лишенной способности свертывания: А)переливание стабилизированной крови; Б) переливание дефибринированной крови; В) переливание катионитной крови. III. Обратное переливание (реинфузия) крови
Методы переливания крови I. Прямое (непосредственное) переливание крови 1. При помощи непосредственного соединения сосудов донора и больного; А) сосудистый анастомоз; Б) соединение сосудов при помощи трубок без аппаратов 2. При помощи специальных аппаратов: II. Непрямое (опосредованное) переливание крови 1. Переливание цельной крови (непрямой) (без добавления к ней стабилизаторов и без ее обработки): 2. Переливание крови, лишенной способности свертывания: А)переливание стабилизированной крови; Б) переливание дефибринированной крови; В) переливание катионитной крови. III. Обратное переливание (реинфузия) крови
 Препараты крови • Цельная кровь: консервированная кровь донора, свежецитратная, кровь донора для прямого переливания, холодоустойчивая, гепаринизированная, конвертированная (обменная) кровь, аутокровь, катионитная, сорбентная, разбавленная кровь, утильная, иммунная и облученная кровь • Клеточные компоненты крови: эритроцитарная масса, эритроцитарная взвесь, эритроцитарная масса, обедненная лейкоцитами и тромбоцитами, отмытые эритроциты, размороженные отмытые эритроциты, тромбоцитарная масса, лейкоцитарная масса. • Неклеточные компоненты крови (или компоненты плазмы): плазма нативная, концентрат нативной плазмы, плазма свежезамороженная, плазма антигемофильная, плазма сухая (лиофилизированная), тромбо-плазма (плазма, обогащенная тромбоцитами), иммунная плазма, сыворотка, альбумин, протеин, криопреципитат, антигемофильный глобулин, протромбиновый комплекс (PPSB), иммуноглобулины, фибриноген, фибринолизин.
Препараты крови • Цельная кровь: консервированная кровь донора, свежецитратная, кровь донора для прямого переливания, холодоустойчивая, гепаринизированная, конвертированная (обменная) кровь, аутокровь, катионитная, сорбентная, разбавленная кровь, утильная, иммунная и облученная кровь • Клеточные компоненты крови: эритроцитарная масса, эритроцитарная взвесь, эритроцитарная масса, обедненная лейкоцитами и тромбоцитами, отмытые эритроциты, размороженные отмытые эритроциты, тромбоцитарная масса, лейкоцитарная масса. • Неклеточные компоненты крови (или компоненты плазмы): плазма нативная, концентрат нативной плазмы, плазма свежезамороженная, плазма антигемофильная, плазма сухая (лиофилизированная), тромбо-плазма (плазма, обогащенная тромбоцитами), иммунная плазма, сыворотка, альбумин, протеин, криопреципитат, антигемофильный глобулин, протромбиновый комплекс (PPSB), иммуноглобулины, фибриноген, фибринолизин.
 К самостоятельному выполнению гемотрансфузии допускается только врач. Лицо, осуществляющее переливание крови, несет ответственность за правильное выполнение подготовительных мероприятий и проведение соответствующих исследований.
К самостоятельному выполнению гемотрансфузии допускается только врач. Лицо, осуществляющее переливание крови, несет ответственность за правильное выполнение подготовительных мероприятий и проведение соответствующих исследований.
 Мероприятия, проводимые перед переливанием крови • • Перед переливанием крови врач обязан (!): удостовериться в доброкачественности переливаемой среды (макроскопическая оценка пригодности крови); проверить групповую принадлежность крови донора и реципиента, исключить их групповую и резусную несовместимость; провести пробы на индивидуальную групповую и резусную совместимость; переливание крови осуществлять после проведения трехкратной биологической пробы.
Мероприятия, проводимые перед переливанием крови • • Перед переливанием крови врач обязан (!): удостовериться в доброкачественности переливаемой среды (макроскопическая оценка пригодности крови); проверить групповую принадлежность крови донора и реципиента, исключить их групповую и резусную несовместимость; провести пробы на индивидуальную групповую и резусную совместимость; переливание крови осуществлять после проведения трехкратной биологической пробы.
 Гемотрансфузионные реакции • симптомокомплекс, развивающийся после гемотрансфузий, не сопровождающийся, как правило, серьезными и длительными нарушениями функциями органов и систем и не представляющий непосредственной опасности для жизни. • Клинически ( в зависимости от причины возникновения и течения) различают пирогенные, аллергические и анафилактические гемотрансфузионные реакции.
Гемотрансфузионные реакции • симптомокомплекс, развивающийся после гемотрансфузий, не сопровождающийся, как правило, серьезными и длительными нарушениями функциями органов и систем и не представляющий непосредственной опасности для жизни. • Клинически ( в зависимости от причины возникновения и течения) различают пирогенные, аллергические и анафилактические гемотрансфузионные реакции.
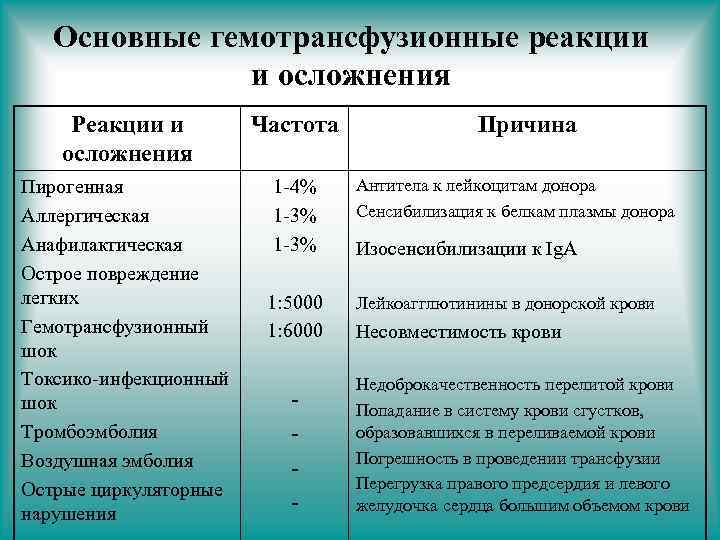 Основные гемотрансфузионные реакции и осложнения Реакции и осложнения Частота Пирогенная Аллергическая Анафилактическая Острое повреждение легких Гемотрансфузионный шок Токсико-инфекционный шок Тромбоэмболия Воздушная эмболия Острые циркуляторные нарушения 1 -4% 1 -3% 1: 5000 1: 6000 - Причина Антитела к лейкоцитам донора Сенсибилизация к белкам плазмы донора Изосенсибилизации к Ig. A Лейкоагглютинины в донорской крови Несовместимость крови Недоброкачественность перелитой крови Попадание в систему крови сгустков, образовавшихся в переливаемой крови Погрешность в проведении трансфузии Перегрузка правого предсердия и левого желудочка сердца большим объемом крови
Основные гемотрансфузионные реакции и осложнения Реакции и осложнения Частота Пирогенная Аллергическая Анафилактическая Острое повреждение легких Гемотрансфузионный шок Токсико-инфекционный шок Тромбоэмболия Воздушная эмболия Острые циркуляторные нарушения 1 -4% 1 -3% 1: 5000 1: 6000 - Причина Антитела к лейкоцитам донора Сенсибилизация к белкам плазмы донора Изосенсибилизации к Ig. A Лейкоагглютинины в донорской крови Несовместимость крови Недоброкачественность перелитой крови Попадание в систему крови сгустков, образовавшихся в переливаемой крови Погрешность в проведении трансфузии Перегрузка правого предсердия и левого желудочка сердца большим объемом крови
 Для профилактики гемотрансфузионных реакций необходимы: • строгое соблюдение всех условий и предъявляемых требований при заготовке и переливании консервированной крови, ее компонентов и препаратов – применение для трансфузий систем одноразового использования; • учет состояния реципиента до трансфузии, характера его заболевания, выявление повышенной чувствительности, изосенсибилизации; • использование соответствующих компонентов крови; • индивидуальный подбор донорской крови, ее препаратов для больных с изосенсибилизацией.
Для профилактики гемотрансфузионных реакций необходимы: • строгое соблюдение всех условий и предъявляемых требований при заготовке и переливании консервированной крови, ее компонентов и препаратов – применение для трансфузий систем одноразового использования; • учет состояния реципиента до трансфузии, характера его заболевания, выявление повышенной чувствительности, изосенсибилизации; • использование соответствующих компонентов крови; • индивидуальный подбор донорской крови, ее препаратов для больных с изосенсибилизацией.
 Гемотрансфузионные осложнения • симптомокомплекс, характеризующийся тяжелыми нарушениями деятельности жизненно важных органов и систем, опасными для жизни больного
Гемотрансфузионные осложнения • симптомокомплекс, характеризующийся тяжелыми нарушениями деятельности жизненно важных органов и систем, опасными для жизни больного
 Основные причины осложнений: • несовместимость крови донора и реципиента по антигенам эритроцитов (по групповым факторам системы АВ 0, резус-фактору и другим антигенам); • недоброкачественность перелитой крови (бактериальное загрязнение, перегревание, гемолиз, денатурация белков вследствие длительного хранения, нарушения температурного режима хранения и др. ); • погрешности в проведении трансфузии (возникновение воздушной эмболии, циркуляторных нарушений, кардиоваскулярной недостаточности); • массивные дозы трансфузии; • перенос вобудителей инфекционных болезней с переливаемой кровью
Основные причины осложнений: • несовместимость крови донора и реципиента по антигенам эритроцитов (по групповым факторам системы АВ 0, резус-фактору и другим антигенам); • недоброкачественность перелитой крови (бактериальное загрязнение, перегревание, гемолиз, денатурация белков вследствие длительного хранения, нарушения температурного режима хранения и др. ); • погрешности в проведении трансфузии (возникновение воздушной эмболии, циркуляторных нарушений, кардиоваскулярной недостаточности); • массивные дозы трансфузии; • перенос вобудителей инфекционных болезней с переливаемой кровью
 Гемотрансфузионный шок • возникает при несовместимости крови донора и реципиента по системе АВ 0 или резус-фактору. Первые клинические проявления осложнения, вызванного переливанием больному несовместимой по групповым факторам крови, возникают в момент трансфузии или в ближайшее время после нее; при несовместимости по резус-фактору или другим антигенам – через 40 -60 мин и даже через 2 -6 часов. • В начальном периоде появляется боль в пояснице, груди, озноб, одышка, тахикардия, снижение АД ( в тяжелых случаях – шок), внутрисосудистый гемолиз, анурия, гемоглобинурия, гематурия. Позднее – острая печеночнопочечная недостаточность (желтушность кожи и слизистых оболочек, билирубинемия, олигоанурия, низкая плотность мочи, уремия, азотемия, отеки, ацидоз), гипокалиемия, анемия.
Гемотрансфузионный шок • возникает при несовместимости крови донора и реципиента по системе АВ 0 или резус-фактору. Первые клинические проявления осложнения, вызванного переливанием больному несовместимой по групповым факторам крови, возникают в момент трансфузии или в ближайшее время после нее; при несовместимости по резус-фактору или другим антигенам – через 40 -60 мин и даже через 2 -6 часов. • В начальном периоде появляется боль в пояснице, груди, озноб, одышка, тахикардия, снижение АД ( в тяжелых случаях – шок), внутрисосудистый гемолиз, анурия, гемоглобинурия, гематурия. Позднее – острая печеночнопочечная недостаточность (желтушность кожи и слизистых оболочек, билирубинемия, олигоанурия, низкая плотность мочи, уремия, азотемия, отеки, ацидоз), гипокалиемия, анемия.
 Гемотрансфузионный шок • В лечении используют большие дозы глюкокортикоидов, дыхательные аналептики, наркотические анальгетики, средне- и низкомолекулярные коллоидные растворы. После стабилизации гемодинамики проводят форсирование диуреза; показаны трансфузии одногруппной индивидуально подобранной свежеконсервированной крови или эритроцитов.
Гемотрансфузионный шок • В лечении используют большие дозы глюкокортикоидов, дыхательные аналептики, наркотические анальгетики, средне- и низкомолекулярные коллоидные растворы. После стабилизации гемодинамики проводят форсирование диуреза; показаны трансфузии одногруппной индивидуально подобранной свежеконсервированной крови или эритроцитов.
 Острая дыхательная недостаточность (ОДН) • Является довольно редким осложнением переливания крови. Патогенез ОДН связывают со способностью антилейкоцитарных антител донорской крови взаимодействовать с циркулирующими гранулоцитами реципиента. Сформировавшиеся лейкоцитарные комплексы поступают в легкие, где высвобождающийся клетками ряд токсичных продуктов повреждает капиллярную стенку, в результате чего изменяется ее проницаемость и развивается отек легких; при этом сложившаяся картина напоминает острый респираторный дистресс - синдром. • Признаки дыхательной недостаточности развиваются в течение 1 -2 ч с момента трансфузии. Хотя состояние больного с ОДН может быть тяжелым, сам легочной процесс обычно разрешается в течение 4 -5 суток, не нанося существенного повреждения легочной ткани. • Основные лечебные мероприятия направлены на коррекцию дыхательных расстройств.
Острая дыхательная недостаточность (ОДН) • Является довольно редким осложнением переливания крови. Патогенез ОДН связывают со способностью антилейкоцитарных антител донорской крови взаимодействовать с циркулирующими гранулоцитами реципиента. Сформировавшиеся лейкоцитарные комплексы поступают в легкие, где высвобождающийся клетками ряд токсичных продуктов повреждает капиллярную стенку, в результате чего изменяется ее проницаемость и развивается отек легких; при этом сложившаяся картина напоминает острый респираторный дистресс - синдром. • Признаки дыхательной недостаточности развиваются в течение 1 -2 ч с момента трансфузии. Хотя состояние больного с ОДН может быть тяжелым, сам легочной процесс обычно разрешается в течение 4 -5 суток, не нанося существенного повреждения легочной ткани. • Основные лечебные мероприятия направлены на коррекцию дыхательных расстройств.
 Инфекционно-токсический шок • Возникает при внутрисосудистом поступлении микроорганизмов и продуктов жизнедеятельности вегетирующих в такой среде микроорганизмов, развивается в момент введения первых порций или в первые 4 часа. • Отмечается покраснение лица, сменяющееся цианозом, одышка, падение АД ниже 60 мм рт. ст, рвота, непроизвольное мочеиспускание, дефекация, потеря сознания, повышение температуры. В более поздние сроки (на 2 -е сутки) отмечается токсический миокардит, сердечная и почечная недостаточность, геморрагический синдром. • Лечение такое же, как и при гемотрансфузионном шоке, но добавляют антибиотики, сердечные средства, при необходимости обменно-замещающее переливание крови, гемосорбцию.
Инфекционно-токсический шок • Возникает при внутрисосудистом поступлении микроорганизмов и продуктов жизнедеятельности вегетирующих в такой среде микроорганизмов, развивается в момент введения первых порций или в первые 4 часа. • Отмечается покраснение лица, сменяющееся цианозом, одышка, падение АД ниже 60 мм рт. ст, рвота, непроизвольное мочеиспускание, дефекация, потеря сознания, повышение температуры. В более поздние сроки (на 2 -е сутки) отмечается токсический миокардит, сердечная и почечная недостаточность, геморрагический синдром. • Лечение такое же, как и при гемотрансфузионном шоке, но добавляют антибиотики, сердечные средства, при необходимости обменно-замещающее переливание крови, гемосорбцию.
 Тромбоэмболия • Возникает при попадании в вену микросгустков, нарушении микроциркуляции в зоне легочной артерии или ее ветвей. • В первые сутки появляются боли за грудиной, кровохарканье, повышение температуры тела; клинически и рентгенологически – «шоковое легкое» , реже инфаркт-пневмония. • Лечение комплексное, включает сердечные средства, дыхательные аналептики, антикоагулянты прямого и непрямого действия, фибринолитики.
Тромбоэмболия • Возникает при попадании в вену микросгустков, нарушении микроциркуляции в зоне легочной артерии или ее ветвей. • В первые сутки появляются боли за грудиной, кровохарканье, повышение температуры тела; клинически и рентгенологически – «шоковое легкое» , реже инфаркт-пневмония. • Лечение комплексное, включает сердечные средства, дыхательные аналептики, антикоагулянты прямого и непрямого действия, фибринолитики.
 Воздушная эмболия • Возникает при попадании в сосудистое русло воздуха в дозе более 0, 5 мл на 1 кг массы тела. • Клинически в момент переливания возникают боли в груди, одышка, бледность лица, падение АД ниже 70 мм рт. ст. , нитевидный пульс, рвота, потеря сознания. Возможна парадоксальная эмболия сосудов мозга, венечных артерий с соответствующей симптоматикой. • Лечение комплексное, с учетом основного заболевания: введение анальгетиков, сердечных средств, дыхательных аналептиков, кортикостероидов, ингаляции кислорода, при необходимости – ИВЛ, массаж сердца, лечение в барокамере.
Воздушная эмболия • Возникает при попадании в сосудистое русло воздуха в дозе более 0, 5 мл на 1 кг массы тела. • Клинически в момент переливания возникают боли в груди, одышка, бледность лица, падение АД ниже 70 мм рт. ст. , нитевидный пульс, рвота, потеря сознания. Возможна парадоксальная эмболия сосудов мозга, венечных артерий с соответствующей симптоматикой. • Лечение комплексное, с учетом основного заболевания: введение анальгетиков, сердечных средств, дыхательных аналептиков, кортикостероидов, ингаляции кислорода, при необходимости – ИВЛ, массаж сердца, лечение в барокамере.
 Острые циркуляторные нарушения • Развитие (острое расширение и остановка сердца) возможно при быстром введении большого количества растворов и как следствие перегрузки правого предсердия и левого желудочка сердца. • Во время трансфузии возникает одышка, цианоз лица, снижение АД до 70 мм рт. ст. , частый пульс слабого наполнения, ЦВД выше 15 см. вод. ст, отек легких. • Для купирования этого состояния необходимо прежде всего прекратить введение растворов. Ввести коргликон, эфедрин или мезатон, эуфиллин. При необходимости – интубация трахеи, ИВЛ, непрямой массаж сердца.
Острые циркуляторные нарушения • Развитие (острое расширение и остановка сердца) возможно при быстром введении большого количества растворов и как следствие перегрузки правого предсердия и левого желудочка сердца. • Во время трансфузии возникает одышка, цианоз лица, снижение АД до 70 мм рт. ст. , частый пульс слабого наполнения, ЦВД выше 15 см. вод. ст, отек легких. • Для купирования этого состояния необходимо прежде всего прекратить введение растворов. Ввести коргликон, эфедрин или мезатон, эуфиллин. При необходимости – интубация трахеи, ИВЛ, непрямой массаж сердца.
 Трансмисссивные инфекционные заболевания • Возникают при перенесении с кровью, ее компонентами и препаратами возбудителей СПИДа, сифилиса, гепатита В, малярии, гриппа, сыпного и возвратного тифа, токсоплазмоза, инфекционного мононуклеоза. • Время появления первых симптомов, клиника и лечение зависят от заболевания.
Трансмисссивные инфекционные заболевания • Возникают при перенесении с кровью, ее компонентами и препаратами возбудителей СПИДа, сифилиса, гепатита В, малярии, гриппа, сыпного и возвратного тифа, токсоплазмоза, инфекционного мононуклеоза. • Время появления первых симптомов, клиника и лечение зависят от заболевания.
 Критические резервы человеческого организма • • • Печень Почки Эритроциты Легкие Объем плазмы - 15 % - 25 % - 35 % - 45 % - 70 %
Критические резервы человеческого организма • • • Печень Почки Эритроциты Легкие Объем плазмы - 15 % - 25 % - 35 % - 45 % - 70 %
 Класификация плазмозамещяющих растворов - растворы Na. CI 0, 9 -7, 5% растворы глюкозы раствор Рингер-лактат и т. д. Кристаллоиды: Коллоиды: На основе гидроксиэтилкрахмала - Рефортан 6% (200/0, 5) - Рефортан плюс 10% (200/0, 5) - Стабизол 6% (450/0, 7) На основе декстрана - Полиглюкин (60) - Реополиглюкин (35) На основе желатина - Желатиноль (20) - Гелофузин (30) На основе полиэтиленгликоля - Плиоксидин (20)
Класификация плазмозамещяющих растворов - растворы Na. CI 0, 9 -7, 5% растворы глюкозы раствор Рингер-лактат и т. д. Кристаллоиды: Коллоиды: На основе гидроксиэтилкрахмала - Рефортан 6% (200/0, 5) - Рефортан плюс 10% (200/0, 5) - Стабизол 6% (450/0, 7) На основе декстрана - Полиглюкин (60) - Реополиглюкин (35) На основе желатина - Желатиноль (20) - Гелофузин (30) На основе полиэтиленгликоля - Плиоксидин (20)
 Для восстановления 1 литра внутрисосудистого объема необходимо перелить • Глюкоза 5 -10% 14 л • Глюкоза 5% + Na. Cl 0, 45% 8, 5 л • р-р Рингер-лактат 4, 7 л • р-р Na. Cl 0, 9% 4, 3 л • Декстраны Реополиглюкин Полиглюкин 1, 8 - 2, 2 л 2, 0 - 2, 2 л 1, 8 - 2, 0 л • ГЭК 1, 1 -1, 6 л Рефортан Стабизол , Рефортан плюс 1, 1 л Трещинский А. И. , 2001
Для восстановления 1 литра внутрисосудистого объема необходимо перелить • Глюкоза 5 -10% 14 л • Глюкоза 5% + Na. Cl 0, 45% 8, 5 л • р-р Рингер-лактат 4, 7 л • р-р Na. Cl 0, 9% 4, 3 л • Декстраны Реополиглюкин Полиглюкин 1, 8 - 2, 2 л 2, 0 - 2, 2 л 1, 8 - 2, 0 л • ГЭК 1, 1 -1, 6 л Рефортан Стабизол , Рефортан плюс 1, 1 л Трещинский А. И. , 2001
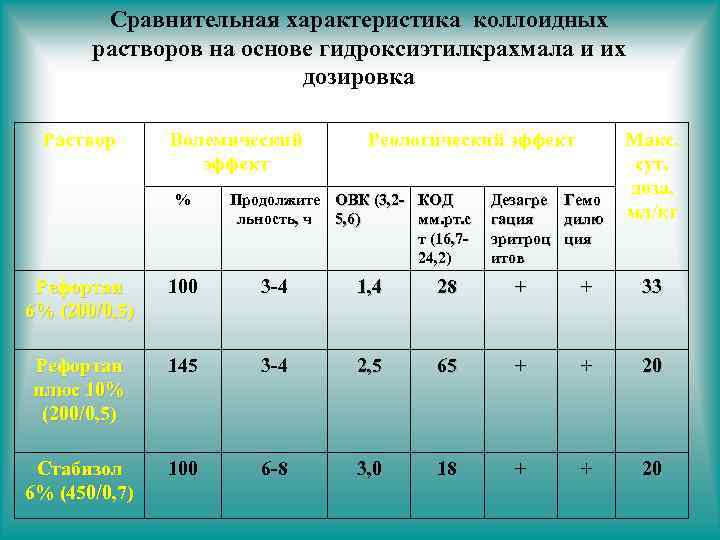 Сравнительная характеристика коллоидных растворов на основе гидроксиэтилкрахмала и их дозировка Раствор Волемический эффект % Реологический эффект Продолжите ОВК (3, 2 - КОД льность, ч 5, 6) мм. рт. с т (16, 724, 2) Дезагре гация эритроц итов Гемо дилю ция Макс. сут. доза, мл/кг Рефортан 6% (200/0, 5) 100 3 -4 1, 4 28 + + 33 Рефортан плюс 10% (200/0, 5) 145 3 -4 2, 5 65 + + 20 Стабизол 6% (450/0, 7) 100 6 -8 3, 0 18 + + 20
Сравнительная характеристика коллоидных растворов на основе гидроксиэтилкрахмала и их дозировка Раствор Волемический эффект % Реологический эффект Продолжите ОВК (3, 2 - КОД льность, ч 5, 6) мм. рт. с т (16, 724, 2) Дезагре гация эритроц итов Гемо дилю ция Макс. сут. доза, мл/кг Рефортан 6% (200/0, 5) 100 3 -4 1, 4 28 + + 33 Рефортан плюс 10% (200/0, 5) 145 3 -4 2, 5 65 + + 20 Стабизол 6% (450/0, 7) 100 6 -8 3, 0 18 + + 20
 Infusions and nutritions Максимальная дозировка Рефортан® (ГЭК 200/0, 5) 6 % 33 мл/кг массы тела (2, 5 л / 75 кг) Рефортан® плюс (ГЭК 200/0, 5) 10 % 20 мл/кг массы тела (1, 5 л / 75 кг) Стабизол® (ГЭК 450/0, 7) 6 % 20 мл/кг массы тела (1, 5 л / 75 кг) При соблюдении рекомендуемых дозировок повышения кровоточивости не отмечается.
Infusions and nutritions Максимальная дозировка Рефортан® (ГЭК 200/0, 5) 6 % 33 мл/кг массы тела (2, 5 л / 75 кг) Рефортан® плюс (ГЭК 200/0, 5) 10 % 20 мл/кг массы тела (1, 5 л / 75 кг) Стабизол® (ГЭК 450/0, 7) 6 % 20 мл/кг массы тела (1, 5 л / 75 кг) При соблюдении рекомендуемых дозировок повышения кровоточивости не отмечается.
 • Не влияют на количество • Не уменьшают концентрацию тромбоцитов ингибиторов эндогенной зоны • Не ингибируют процесс полимеризации нитей фибрина • Не уменьшают степени концентрации гуморальных факторов свертывания (VIIIф)* * при введении рекомендованных доз не наблюдается выраженного увеличения времени кровотечения
• Не влияют на количество • Не уменьшают концентрацию тромбоцитов ингибиторов эндогенной зоны • Не ингибируют процесс полимеризации нитей фибрина • Не уменьшают степени концентрации гуморальных факторов свертывания (VIIIф)* * при введении рекомендованных доз не наблюдается выраженного увеличения времени кровотечения
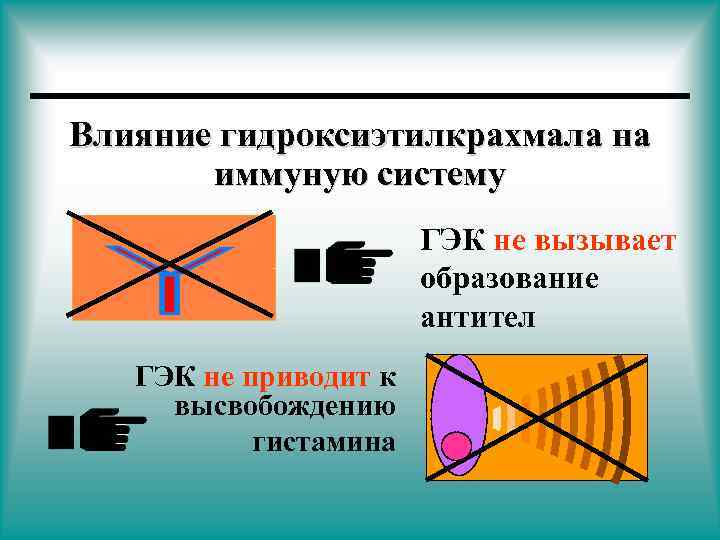 Влияние гидроксиэтилкрахмала на иммуную систему ГЭК не вызывает образование антител ГЭК не приводит к высвобождению гистамина
Влияние гидроксиэтилкрахмала на иммуную систему ГЭК не вызывает образование антител ГЭК не приводит к высвобождению гистамина
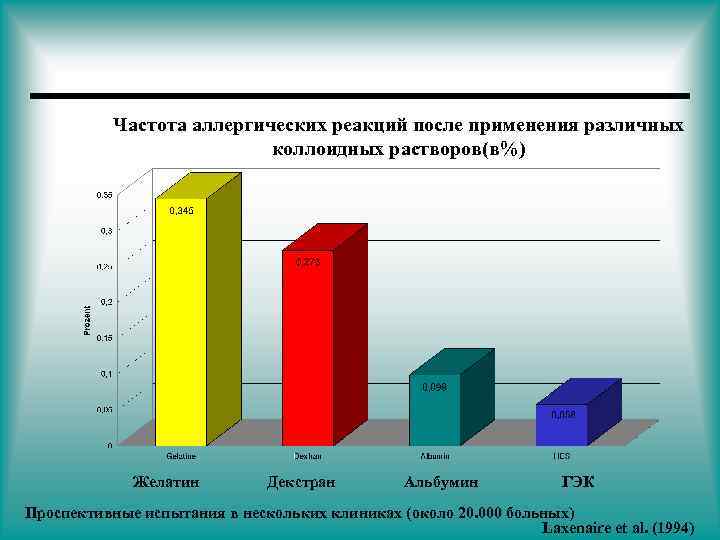 Частота аллергических реакций после применения различных коллоидных растворов(в%) Желатин Декстран Альбумин ГЭК Проспективные испытания в нескольких клиниках (около 20. 000 больных) Laxenaire et al. (1994)
Частота аллергических реакций после применения различных коллоидных растворов(в%) Желатин Декстран Альбумин ГЭК Проспективные испытания в нескольких клиниках (около 20. 000 больных) Laxenaire et al. (1994)
 Рефортан плюс Влияние на гематокрит После инфузии 500 мл Рефортана плюс гематокрит снижается на 6% После инфузии 500 мл Рефортана гематокрит снижается на 4% ( без переливания кристаллоидов) Разведение держится до 8 часов
Рефортан плюс Влияние на гематокрит После инфузии 500 мл Рефортана плюс гематокрит снижается на 6% После инфузии 500 мл Рефортана гематокрит снижается на 4% ( без переливания кристаллоидов) Разведение держится до 8 часов
 Декстраны в отличие от Гидрооксиэтилкрахмалов Низкий риск анафилактических реакций • Вызывают анафилактические реакции, которые возникают вследствие того, что в организме практически всех людей есть антитела на бактериальные полисахариды. Эти антитела взаимодействуют с введенными декстранами и активируют систему комплемента, которая приводит к выбросу вазоактивных медиаторов.
Декстраны в отличие от Гидрооксиэтилкрахмалов Низкий риск анафилактических реакций • Вызывают анафилактические реакции, которые возникают вследствие того, что в организме практически всех людей есть антитела на бактериальные полисахариды. Эти антитела взаимодействуют с введенными декстранами и активируют систему комплемента, которая приводит к выбросу вазоактивных медиаторов.
 Декстраны в отличие от Гидрооксиэтилкрахмалов • После инфузии Реополиглюкина вязкость мочи увеличивается в 5 раз • После инфузии Рефортана плюс и Стабизола вязкость мочи увеличивается в 2 раза • После инфузии Рефортана вязкость мочи не изменяется
Декстраны в отличие от Гидрооксиэтилкрахмалов • После инфузии Реополиглюкина вязкость мочи увеличивается в 5 раз • После инфузии Рефортана плюс и Стабизола вязкость мочи увеличивается в 2 раза • После инфузии Рефортана вязкость мочи не изменяется
 Декстраны в отличие от Гидрооксиэтилкрахмалов • способны провоцировать и усиливать фибринолиз, изменять активность VIII фактора и индуцировать развитие декстранового синдрома ( повреждение легких, почек и гипокоагуляцию )
Декстраны в отличие от Гидрооксиэтилкрахмалов • способны провоцировать и усиливать фибринолиз, изменять активность VIII фактора и индуцировать развитие декстранового синдрома ( повреждение легких, почек и гипокоагуляцию )
 Преимущества Рефортана и Стабизола по сравнению с раствором альбумина: · в меньшей степени увеличивают содержание жидкости в легких • · в меньшей степени нарушают газообмен в легких • · могут без особого риска быть использованы у больных с респираторным дистресс-синдромом взрослых · обеспечивают лучшее соотношение между формированием отеков и увеличением объема плазмы
Преимущества Рефортана и Стабизола по сравнению с раствором альбумина: · в меньшей степени увеличивают содержание жидкости в легких • · в меньшей степени нарушают газообмен в легких • · могут без особого риска быть использованы у больных с респираторным дистресс-синдромом взрослых · обеспечивают лучшее соотношение между формированием отеков и увеличением объема плазмы
 Преимущества Рефортана и Стабизола по сравнению с раствором альбумина: · снижают степень выраженности повреждений миокарда · снижают отек и интенсивность поражения тканей головного мозга · ингибируют активацию эндотелиальных клеток, предотвращая адгезию нейтрофилов более низкая стоимость
Преимущества Рефортана и Стабизола по сравнению с раствором альбумина: · снижают степень выраженности повреждений миокарда · снижают отек и интенсивность поражения тканей головного мозга · ингибируют активацию эндотелиальных клеток, предотвращая адгезию нейтрофилов более низкая стоимость
 Рефортан, Рефортан плюс и Стабизол обладают позитивными свойствами, отсутствующими у других известных плазмозамещающих растворов: · Рефортаны и Стабизол предотвращают развитие синдрома повышенной проницаемости капилляров · снижают количество циркулирующих адгезивных молекул при введении их больным с травматическими поражениями · не вызывают активации системы комплемента
Рефортан, Рефортан плюс и Стабизол обладают позитивными свойствами, отсутствующими у других известных плазмозамещающих растворов: · Рефортаны и Стабизол предотвращают развитие синдрома повышенной проницаемости капилляров · снижают количество циркулирующих адгезивных молекул при введении их больным с травматическими поражениями · не вызывают активации системы комплемента
 ГИПЕРВОЛЕМИЧЕСКАЯ ГЕМОДИЛЮЦИЯ Рефортан плюс (10%) Улучшает перфузию и транспорт кислорода в ишемизированные зоны поврежденного (травмированного) мозга
ГИПЕРВОЛЕМИЧЕСКАЯ ГЕМОДИЛЮЦИЯ Рефортан плюс (10%) Улучшает перфузию и транспорт кислорода в ишемизированные зоны поврежденного (травмированного) мозга
 ГИПЕРВОЛЕМИЧЕСКАЯ ГЕМОДИЛЮЦИЯ Рефортан плюс (10%) Обеспечивает выведение кислых продуктов обмена, которые , если их не вывести, могут вызвать реперфузионный синдром
ГИПЕРВОЛЕМИЧЕСКАЯ ГЕМОДИЛЮЦИЯ Рефортан плюс (10%) Обеспечивает выведение кислых продуктов обмена, которые , если их не вывести, могут вызвать реперфузионный синдром
 Аргументы в пользу ГЭК (Рефортан, Стабизол) • Быстрое восполнение утраченного объема крови за счет внутрисосудистого пространства распределения (отсутствие отеков при больших дозах введения) • Стойкий волемический эффект • 100 -130% достигаемый объем относительно введенного объема жидкости • Высокая стабильность изоонкотического коллоидноосмотического давления • Не вызывает прямого высвобождения гистамина • Низкий процент инциденции анафилактоидных реакций и тяжелых реакций несовместимости • Реологический эффект по действию сравним с введением Трентала • Продолжительность реологического действия более 30 часов • Не оказывает негативного влияния на функции органов • Длительный срок хранения • Оптимальное соотношение эффективность/безопасность/цена
Аргументы в пользу ГЭК (Рефортан, Стабизол) • Быстрое восполнение утраченного объема крови за счет внутрисосудистого пространства распределения (отсутствие отеков при больших дозах введения) • Стойкий волемический эффект • 100 -130% достигаемый объем относительно введенного объема жидкости • Высокая стабильность изоонкотического коллоидноосмотического давления • Не вызывает прямого высвобождения гистамина • Низкий процент инциденции анафилактоидных реакций и тяжелых реакций несовместимости • Реологический эффект по действию сравним с введением Трентала • Продолжительность реологического действия более 30 часов • Не оказывает негативного влияния на функции органов • Длительный срок хранения • Оптимальное соотношение эффективность/безопасность/цена


