Хронический панкреатит- исправленный.ppt
- Количество слайдов: 33
 Патоморфология. 1. Первичный склерозирующий ХП – чаще развивается у мужчин, редко сочетается с поражением желчных ходов, преобладают интерстициальный фиброз и атрофия паренхимы, протоки расширены, переполнены густым секретом. Морфологически характеризуется прогрессирующим склерозом ПЖ, ткань ПЖ почти полностью замещается рубцовой тканью. 2. Рецидивирующий ХП – характеризуется повторяющимися болевыми приступами, часто связан с поражениями желчных путей и 12 ПК, преобладает у женщин. В ткани ПЖ – очаги некроза, фиброз, воспалительные инфильтраты.
Патоморфология. 1. Первичный склерозирующий ХП – чаще развивается у мужчин, редко сочетается с поражением желчных ходов, преобладают интерстициальный фиброз и атрофия паренхимы, протоки расширены, переполнены густым секретом. Морфологически характеризуется прогрессирующим склерозом ПЖ, ткань ПЖ почти полностью замещается рубцовой тканью. 2. Рецидивирующий ХП – характеризуется повторяющимися болевыми приступами, часто связан с поражениями желчных путей и 12 ПК, преобладает у женщин. В ткани ПЖ – очаги некроза, фиброз, воспалительные инфильтраты.
 Стадии развития ХАП. 1) Воспалительная – выявляются повреждения эпителиальных клеток панкреатических протоков, воспалительная инфильтрация паренхимы различных участков ПЖ; 2) Кальцифицирующая – развиваются фиброз и обтурация протоков, а также появляются очаги обызвестления в паренхиме ПЖ и формируются камни в ее протоках.
Стадии развития ХАП. 1) Воспалительная – выявляются повреждения эпителиальных клеток панкреатических протоков, воспалительная инфильтрация паренхимы различных участков ПЖ; 2) Кальцифицирующая – развиваются фиброз и обтурация протоков, а также появляются очаги обызвестления в паренхиме ПЖ и формируются камни в ее протоках.
 Факторы патогенеза ХАП. 1. Токсико-метаболическое и повреждающее действие на ПЖ (развиваются дегенеративные и выраженные гипоксические изменения в ацинарных клетках, образуются очаги дегенерации в цитоплазме АК эпителия протоков, некроз, атрофия, фиброз, кальцификация железы). 2. Нарушение функции сфинктера Одди (уменьшение 3. панкреатическом протоке. Нарушение секреторной функции ПЖ и преципитация белка в ее протоках (снижается амплитуды его сокращений и увеличение количества ретроградных перистальтических волн) и повышение давления в преимущественно секреция воды и бикарбонатов, секреция пищеварительных ферментов уменьшается в меньшей степени. В итоге – уменьшение объема жидкой части П секрета, увеличение его вязкости и преципитация белка). 4. Усиленное выделение с желчью продуктов окисления жирных кислот и перекисных соединений, которые попадают в П проток при наличии дуодено-панкреатического рефлюкса.
Факторы патогенеза ХАП. 1. Токсико-метаболическое и повреждающее действие на ПЖ (развиваются дегенеративные и выраженные гипоксические изменения в ацинарных клетках, образуются очаги дегенерации в цитоплазме АК эпителия протоков, некроз, атрофия, фиброз, кальцификация железы). 2. Нарушение функции сфинктера Одди (уменьшение 3. панкреатическом протоке. Нарушение секреторной функции ПЖ и преципитация белка в ее протоках (снижается амплитуды его сокращений и увеличение количества ретроградных перистальтических волн) и повышение давления в преимущественно секреция воды и бикарбонатов, секреция пищеварительных ферментов уменьшается в меньшей степени. В итоге – уменьшение объема жидкой части П секрета, увеличение его вязкости и преципитация белка). 4. Усиленное выделение с желчью продуктов окисления жирных кислот и перекисных соединений, которые попадают в П проток при наличии дуодено-панкреатического рефлюкса.
 Повышение давления в протоках и расстройство оттока секретов вызывают обострения ХП. Постепенно железа замещается фиброзной тканью, масса паренхимы становится меньше и меньше, обострения возникают реже, вместо боли появляются признаки экскреторной и инкреторной недостаточности ПЖ.
Повышение давления в протоках и расстройство оттока секретов вызывают обострения ХП. Постепенно железа замещается фиброзной тканью, масса паренхимы становится меньше и меньше, обострения возникают реже, вместо боли появляются признаки экскреторной и инкреторной недостаточности ПЖ.
 Основные механизмы развития ХП при заболеваниях желчевыводящих путей. Ø Переход инфекции из желчевыводящих протоков в ПЖ по лимфатическим путям. Ø Затруднение оттока панкреатического секрета и развитие гипертензии в панкреатических протоках с последующим развитием отека в ПЖ (камни, стенозирующий процесс в общем желчном протоке). Ø Билиарный рефлюкс в протоке ПЖ (желчные кислоты оказывают повреждающее влияние на эпителий протоков и паренхиму ПЖ и способствуют развитию в ней воспаления).
Основные механизмы развития ХП при заболеваниях желчевыводящих путей. Ø Переход инфекции из желчевыводящих протоков в ПЖ по лимфатическим путям. Ø Затруднение оттока панкреатического секрета и развитие гипертензии в панкреатических протоках с последующим развитием отека в ПЖ (камни, стенозирующий процесс в общем желчном протоке). Ø Билиарный рефлюкс в протоке ПЖ (желчные кислоты оказывают повреждающее влияние на эпителий протоков и паренхиму ПЖ и способствуют развитию в ней воспаления).
 Причины дуоденопанкреатического рефлюкса. ü Наличие недостаточности большого дуоденального соска (гипотония сфинктера Одди), причиной которой являются прохождение через него камня, развитие папиллита, нарушение моторики 12 ПК. ü Развитие дуоденального стаза, вызывающего повышение внутридуоденального давления (механические факторы – кольцевидная ПЖ, рубцовые сужения и сдавление дуоденоеюнального перехода верхнебрыжеечными сосудами, рубцовые изменения и лимфаденит в области связки Трейтца; функциональные – моторная дисфункция 12 ПК в ранней стадии по гиперкинетическому, в последующем по гипокинетическому типу). ü Комбинация этих двух состояний.
Причины дуоденопанкреатического рефлюкса. ü Наличие недостаточности большого дуоденального соска (гипотония сфинктера Одди), причиной которой являются прохождение через него камня, развитие папиллита, нарушение моторики 12 ПК. ü Развитие дуоденального стаза, вызывающего повышение внутридуоденального давления (механические факторы – кольцевидная ПЖ, рубцовые сужения и сдавление дуоденоеюнального перехода верхнебрыжеечными сосудами, рубцовые изменения и лимфаденит в области связки Трейтца; функциональные – моторная дисфункция 12 ПК в ранней стадии по гиперкинетическому, в последующем по гипокинетическому типу). ü Комбинация этих двух состояний.
 Последствия недостаточности секретина. § Повышение давления в 12 ПК. § Спазмирование сфинктера Одди. § Увеличение давления в панкреатическом протоке. § Снижение объема панкреатического сока. § Снижение секреции бикарбонатов. § Сгущение панкреатического сока и повышение концентрации в нем белка. § Увеличение вязкости панкреатического сока, снижение скорости его оттока.
Последствия недостаточности секретина. § Повышение давления в 12 ПК. § Спазмирование сфинктера Одди. § Увеличение давления в панкреатическом протоке. § Снижение объема панкреатического сока. § Снижение секреции бикарбонатов. § Сгущение панкреатического сока и повышение концентрации в нем белка. § Увеличение вязкости панкреатического сока, снижение скорости его оттока.
 Патогенез ХКП. • Нарушение формирования растворимых белково-кальциевых асссоциатов, которые представляют собой нерастворимый фибриллярный белок (литостатин – в норме присутствует в панкреатическом соке здоровых людей и ингибирует агрегацию и образование кристаллов солей кальция) в сочетании с отложениями карбонатов кальция. • При ХКП уменьшен синтез литостатина в условиях повышенной потребности в нем.
Патогенез ХКП. • Нарушение формирования растворимых белково-кальциевых асссоциатов, которые представляют собой нерастворимый фибриллярный белок (литостатин – в норме присутствует в панкреатическом соке здоровых людей и ингибирует агрегацию и образование кристаллов солей кальция) в сочетании с отложениями карбонатов кальция. • При ХКП уменьшен синтез литостатина в условиях повышенной потребности в нем.






 Клиника. 1. 2. 3. 4. 5. Боль в эпигастральной области и(или) в правом и(или) левом подреберье. Нарушения пищеварения (различные диспептические расстройства, панкреатогенные поносы, обусловленные нарушениями выделения ферментов ПЖ, кишечного пищеварения и раздражением кишечника ненормальным составом химуса. Характерны полифекалия со стеатореей). Развитие механической желтухи. Синдром недостаточности кишечного всасывания (синдром мальабсорбции). Симптомы вторично присоединившегося сахарного диабета.
Клиника. 1. 2. 3. 4. 5. Боль в эпигастральной области и(или) в правом и(или) левом подреберье. Нарушения пищеварения (различные диспептические расстройства, панкреатогенные поносы, обусловленные нарушениями выделения ферментов ПЖ, кишечного пищеварения и раздражением кишечника ненормальным составом химуса. Характерны полифекалия со стеатореей). Развитие механической желтухи. Синдром недостаточности кишечного всасывания (синдром мальабсорбции). Симптомы вторично присоединившегося сахарного диабета.

 Причины стеатореи. 1) Деструкция ацинарных клеток ПЖ и уменьшение синтеза и секреции панкреатической липазы. 2) Обтурация протоковой системы и нарушение поступления панкреатического секрета в 12 ПК. 3) Снижение секрета бикарбонатов протоковыми клетками железы, уменьшение р. Н содержимого 12 ПК и денатурация при этих условиях липазы.
Причины стеатореи. 1) Деструкция ацинарных клеток ПЖ и уменьшение синтеза и секреции панкреатической липазы. 2) Обтурация протоковой системы и нарушение поступления панкреатического секрета в 12 ПК. 3) Снижение секрета бикарбонатов протоковыми клетками железы, уменьшение р. Н содержимого 12 ПК и денатурация при этих условиях липазы.
 Болезненные зоны и точки при ХП. • • • зона Шоффара, зона Губергрица, точка Дежардена, точка Губергрица, точка Мейо-Робсона. Симптом «красных капелек» - наличие красных пятнышек на коже живота, груди, спины. Признак Грота – атрофия подкожной жировой клетчатки в области проекции ПЖ на переднюю брюшную стенку.
Болезненные зоны и точки при ХП. • • • зона Шоффара, зона Губергрица, точка Дежардена, точка Губергрица, точка Мейо-Робсона. Симптом «красных капелек» - наличие красных пятнышек на коже живота, груди, спины. Признак Грота – атрофия подкожной жировой клетчатки в области проекции ПЖ на переднюю брюшную стенку.
 Лабораторные методы исследования. 1. 2. Лейкоцитоз, увеличение СОЭ и показателей острофазовых белков при обострении ХП. Повышение активности амилазы в моче и крови, липазы, трипсина (со снижением ингибиторов) в крови, которое чаще определяется в первые сутки обострения болезни, при появлении или усилении боли в животе и после инструментальных исследований. 3. Изменения показателей П секреции (ферментов, гидрокарбонатов, объема сока) при исследовании дуоденального содержимого до и после стимуляции секретином и панкреозимином (гиперсекреторный тип сокоотделения в начальных стадиях ХП и гипосекреторный при развитии фиброза). 4. 5. Копрограмма (стеаторея, креаторея). Уменьшение фекального трипсина и(или) химотрипсина при внешнесекреторной недостаточности. 6. Проба на толерантность к глюкозе.
Лабораторные методы исследования. 1. 2. Лейкоцитоз, увеличение СОЭ и показателей острофазовых белков при обострении ХП. Повышение активности амилазы в моче и крови, липазы, трипсина (со снижением ингибиторов) в крови, которое чаще определяется в первые сутки обострения болезни, при появлении или усилении боли в животе и после инструментальных исследований. 3. Изменения показателей П секреции (ферментов, гидрокарбонатов, объема сока) при исследовании дуоденального содержимого до и после стимуляции секретином и панкреозимином (гиперсекреторный тип сокоотделения в начальных стадиях ХП и гипосекреторный при развитии фиброза). 4. 5. Копрограмма (стеаторея, креаторея). Уменьшение фекального трипсина и(или) химотрипсина при внешнесекреторной недостаточности. 6. Проба на толерантность к глюкозе.
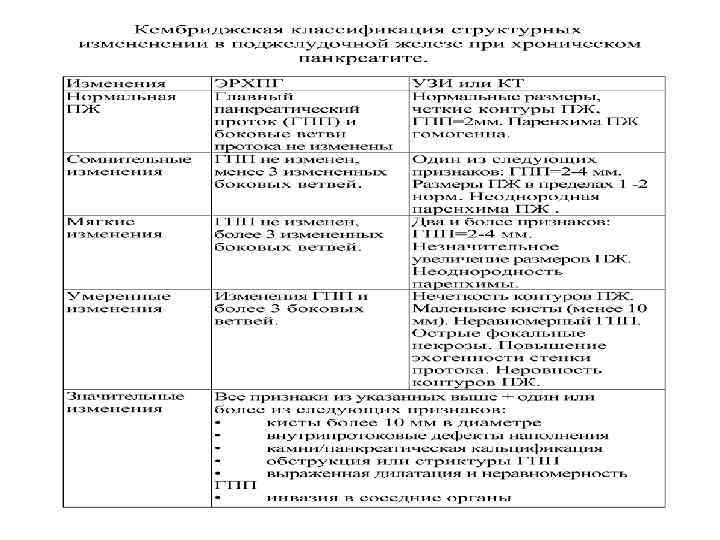
 Инструментальные методы исследования. 1. Обзорная рентгенограмма области ПЖ (выявление 2. Рентгенологическое исследование желудка и 12 ПК 3. 4. 5. 6. 7. 8. кальцификатов). (проявления дискинезии 12 ПК, дуоденостаза; изменение формы и положения желудка и 12 ПК). Гипотоническая дуоденография (признаки увеличения головки ПЖ). Холецистохолангиография (для исключения поражения желчных путей). УЗИ (увеличение размеров, неровность контуров, пониженная эхогенность при отеке железы в фазу обострения; неоднородность структуры, преобладание участков повышенной эхо-плотности (фиброз), псевдокисты. ЭРХПГ (признаки диффузных изменений протоковой системы: чередование сужений и расширений главного П протока, извилистость и неровность его стенок, деформация боковых ответвлений). Компьютерная томография (очаги обызвествления, некрозы и кисты в ПЖ). Ангиография, биопсия железы.
Инструментальные методы исследования. 1. Обзорная рентгенограмма области ПЖ (выявление 2. Рентгенологическое исследование желудка и 12 ПК 3. 4. 5. 6. 7. 8. кальцификатов). (проявления дискинезии 12 ПК, дуоденостаза; изменение формы и положения желудка и 12 ПК). Гипотоническая дуоденография (признаки увеличения головки ПЖ). Холецистохолангиография (для исключения поражения желчных путей). УЗИ (увеличение размеров, неровность контуров, пониженная эхогенность при отеке железы в фазу обострения; неоднородность структуры, преобладание участков повышенной эхо-плотности (фиброз), псевдокисты. ЭРХПГ (признаки диффузных изменений протоковой системы: чередование сужений и расширений главного П протока, извилистость и неровность его стенок, деформация боковых ответвлений). Компьютерная томография (очаги обызвествления, некрозы и кисты в ПЖ). Ангиография, биопсия железы.
 Лечение. 1. Диета с резким ограничением жира, органических кислот, молока – 4 -х разовое питание. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. Чреззондовая аспирация желудочного сока. Антациды. Н 2 -гистаминоблокаторы. Диуретики. Холинолитики, миотропные спазмолитики. Гемодез, р-р альбумина, плазма. Антибиотики широкого спектра действия. Подавление активности панкреатических ферментов. Устранение этиологического фактора (алкоголизм, ЖКБ). Ферменты (при стеатореи с потерей жира более 15 г/сутки, сочетающуюся с поносом и уменьшением массы тела). 12. Компенсация нарушенных процессов всасывания в тонкой кишке. 13. Хирургическое лечение.
Лечение. 1. Диета с резким ограничением жира, органических кислот, молока – 4 -х разовое питание. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. Чреззондовая аспирация желудочного сока. Антациды. Н 2 -гистаминоблокаторы. Диуретики. Холинолитики, миотропные спазмолитики. Гемодез, р-р альбумина, плазма. Антибиотики широкого спектра действия. Подавление активности панкреатических ферментов. Устранение этиологического фактора (алкоголизм, ЖКБ). Ферменты (при стеатореи с потерей жира более 15 г/сутки, сочетающуюся с поносом и уменьшением массы тела). 12. Компенсация нарушенных процессов всасывания в тонкой кишке. 13. Хирургическое лечение.
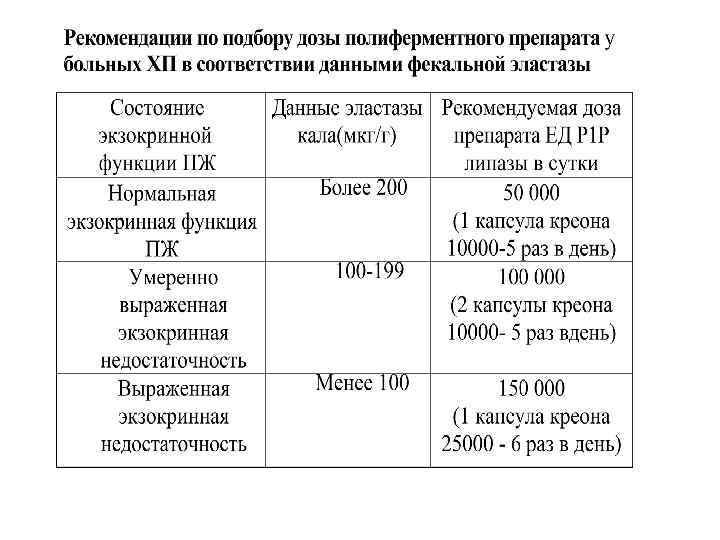
 Эффективность лечения препаратами панкреатических ферментов и контроль правильности и адекватности подобранной дозы препаратов осуществляется, ориентируясь на динамику субъективных ощущений больных и некоторых объективных показателей: ü Уменьшение диспептических проявлений, метеоризма, тенденция к нормализации стула (частоты и его характера). ü Положительная динамика копрологических исследований.
Эффективность лечения препаратами панкреатических ферментов и контроль правильности и адекватности подобранной дозы препаратов осуществляется, ориентируясь на динамику субъективных ощущений больных и некоторых объективных показателей: ü Уменьшение диспептических проявлений, метеоризма, тенденция к нормализации стула (частоты и его характера). ü Положительная динамика копрологических исследований.


 Инсулинома. • • Наиболее распространенная опухоль (70 -75%). Бывает солитарная и множественная чаще у лиц 40 -60 лет. Преобладают доброкачественные опухоли. В 1% располагается экстрапанкреатически (сальник, стенка желудка, 12 ПК, ворота селезенки). • Основная масса – В-клетки, но встречаются А-клетки. • Неконтролируемая выработка и секреция инсулина независимо от содержания глюкозы в крови. • Клиника обусловлена гипогликемией. • Диагностика – тест с голоданием в течение суток и с назначением низкокалорийной диеты в течение 72 часов. • Дифференциальная диагностика с внепанкреатическими заболеваниями без наличия гиперинсулинизма: 1) гипофизарная, надпочечниковая недостаточность, 2) тяжелые поражения печени, 3) демпинг-синдром. • Хирургическое лечение.
Инсулинома. • • Наиболее распространенная опухоль (70 -75%). Бывает солитарная и множественная чаще у лиц 40 -60 лет. Преобладают доброкачественные опухоли. В 1% располагается экстрапанкреатически (сальник, стенка желудка, 12 ПК, ворота селезенки). • Основная масса – В-клетки, но встречаются А-клетки. • Неконтролируемая выработка и секреция инсулина независимо от содержания глюкозы в крови. • Клиника обусловлена гипогликемией. • Диагностика – тест с голоданием в течение суток и с назначением низкокалорийной диеты в течение 72 часов. • Дифференциальная диагностика с внепанкреатическими заболеваниями без наличия гиперинсулинизма: 1) гипофизарная, надпочечниковая недостаточность, 2) тяжелые поражения печени, 3) демпинг-синдром. • Хирургическое лечение.
 Гастринома. • Триада симптомов: 1)желудочная гиперсекреция, 2)рецидивирующая резистентная к терапии желудочнодуоденальная язва, 3)панкреатическая неинсулинпродуцирующая опухоль. • В 80 -85% интрапанкреатическая локализация. • В 90% злокачественная и к моменту распознавания ее широко метастазирует. • Клиника : язвы ЖКТ (нередко с атипичной локализацией: в дистальной части пищевода, постбульбарном отделе 12 ПК и верхней части тощей кишки), рвота вследствие возрастания объема желудочного сока и усиления желудочно-пищеводного рефлюкса, диарея (гастрин ингибирует всасывание воды и электролитов и стимулирует моторику кишечника), стеаторея как следствие необратимой инактивации панкреатической липазы в резко кислой среде в дуоденальном просвете. • Диагностика: 1)желудочная гиперсекреция (базальная секреция НСl >15 мм/ч), 2)натощаковая гипергастринемия (Норма 30 -120 нг/ мл). • Лечение: 1)Н 2 -гистаминоблокаторы, 2)Хирургическое лечение.
Гастринома. • Триада симптомов: 1)желудочная гиперсекреция, 2)рецидивирующая резистентная к терапии желудочнодуоденальная язва, 3)панкреатическая неинсулинпродуцирующая опухоль. • В 80 -85% интрапанкреатическая локализация. • В 90% злокачественная и к моменту распознавания ее широко метастазирует. • Клиника : язвы ЖКТ (нередко с атипичной локализацией: в дистальной части пищевода, постбульбарном отделе 12 ПК и верхней части тощей кишки), рвота вследствие возрастания объема желудочного сока и усиления желудочно-пищеводного рефлюкса, диарея (гастрин ингибирует всасывание воды и электролитов и стимулирует моторику кишечника), стеаторея как следствие необратимой инактивации панкреатической липазы в резко кислой среде в дуоденальном просвете. • Диагностика: 1)желудочная гиперсекреция (базальная секреция НСl >15 мм/ч), 2)натощаковая гипергастринемия (Норма 30 -120 нг/ мл). • Лечение: 1)Н 2 -гистаминоблокаторы, 2)Хирургическое лечение.
 Синдром Вернера-Моррисона. • “Панкреатическая холера” – тяжелая резистентная к терапии водная диарея, гипокалиемия, желудочная ахлоргидрия или гипохлоргидрия. • У 80% больных в плазме крови повышена концентрация ВИПа (вазоактивного интестинального полипептида). • Эффекты действия ВИПа: 1)вызывает секрецию воды и электролитов в тонкой кишке вместо всасывания – диарея, 2) тормозит желудочную секрецию – гипо- и ахлоргидрия, 3)усиливает гликогенолиз и секрецию глюкагона – нарушение толерантности к глюкозе, 4)расслабляющее действие на гладкую мышцу желчного пузыря – холелитиаз, 5)вазодилятирующее действие – рецидивирующие приступы приливов. • Диагностика – 1)повышение содержания ВИПа, 2)увеличение панкреатического полипептида или простагландина Е. • Лечение – 1)радикальная операция, 2)кортикостероидные гормоны (20 -60 мг преднизолона)
Синдром Вернера-Моррисона. • “Панкреатическая холера” – тяжелая резистентная к терапии водная диарея, гипокалиемия, желудочная ахлоргидрия или гипохлоргидрия. • У 80% больных в плазме крови повышена концентрация ВИПа (вазоактивного интестинального полипептида). • Эффекты действия ВИПа: 1)вызывает секрецию воды и электролитов в тонкой кишке вместо всасывания – диарея, 2) тормозит желудочную секрецию – гипо- и ахлоргидрия, 3)усиливает гликогенолиз и секрецию глюкагона – нарушение толерантности к глюкозе, 4)расслабляющее действие на гладкую мышцу желчного пузыря – холелитиаз, 5)вазодилятирующее действие – рецидивирующие приступы приливов. • Диагностика – 1)повышение содержания ВИПа, 2)увеличение панкреатического полипептида или простагландина Е. • Лечение – 1)радикальная операция, 2)кортикостероидные гормоны (20 -60 мг преднизолона)
 Глюкагонома. • В 95% располагается интрапанкреатически. • У 60% злокачественна. • Клиника - сочетание изменений кожи и метаболических расстройств: 1)Мигрирующая некролитическая эритема (верхние слои эпидермиса пузыреподобно поднимаются и разрушаются, по соседству со старыми возникают новые элементы, излечение наступает через гиперпигментацию. Кожные высыпания появляются в области живота, бедер, голеней 2)Гипергликемия. 3)Глоссит, стоматит. • Диагностика – высокое содержание глюкагона в плазме (диф. диагностика со стрессовой ситуацией и кахексией, обусловленной любой опухолью). • Лечение – хирургическое.
Глюкагонома. • В 95% располагается интрапанкреатически. • У 60% злокачественна. • Клиника - сочетание изменений кожи и метаболических расстройств: 1)Мигрирующая некролитическая эритема (верхние слои эпидермиса пузыреподобно поднимаются и разрушаются, по соседству со старыми возникают новые элементы, излечение наступает через гиперпигментацию. Кожные высыпания появляются в области живота, бедер, голеней 2)Гипергликемия. 3)Глоссит, стоматит. • Диагностика – высокое содержание глюкагона в плазме (диф. диагностика со стрессовой ситуацией и кахексией, обусловленной любой опухолью). • Лечение – хирургическое.
 Карциноидная опухоль ПЖ. • Карциноиды – гормонально-активная опухоль, происходит из клеток энтерохромаффинного типа, продуцирующих серотонин и из родственных им клеток диффузной эндокринной системы, из клеток, секретирующих гистамин, кинин, простагландины. • Встречается редко, локализуются в любом отделе ЖКТ, реже в ПЖ, бронхах, желчном пузыре, яичниках. • Основное отличие от истинной карциномы – в протоплазме карциноидных клеток содержатся двоякопреломляющие липоиды и аргентаи хромафинные гранулы. • Потенциально злокачественна, но с медленным ростом и поздним метастазированием (в региональные лимф. узлы, печень, шейные лимф. узлы, легкие, кости, головной мозг). • Клиника – абдоминальные боли и водная диарея (серотонин вызывает интестинальную гипермоторику). Полный карциноидный синдром : приливы (краснеют лицо, затылок, шея, верхняя часть тела, парестезии, периорбитальный отек, тахикардия, снижение АД), диарея, фиброз эндокарда, астматические приступы. • Лечение – 1)хирургическое, 2)5 -фторурацил, циклофосфан, антагонисты серотонина – перитол, кортикостероиды, антидиарейные, бронхолитические, спазмолитические.
Карциноидная опухоль ПЖ. • Карциноиды – гормонально-активная опухоль, происходит из клеток энтерохромаффинного типа, продуцирующих серотонин и из родственных им клеток диффузной эндокринной системы, из клеток, секретирующих гистамин, кинин, простагландины. • Встречается редко, локализуются в любом отделе ЖКТ, реже в ПЖ, бронхах, желчном пузыре, яичниках. • Основное отличие от истинной карциномы – в протоплазме карциноидных клеток содержатся двоякопреломляющие липоиды и аргентаи хромафинные гранулы. • Потенциально злокачественна, но с медленным ростом и поздним метастазированием (в региональные лимф. узлы, печень, шейные лимф. узлы, легкие, кости, головной мозг). • Клиника – абдоминальные боли и водная диарея (серотонин вызывает интестинальную гипермоторику). Полный карциноидный синдром : приливы (краснеют лицо, затылок, шея, верхняя часть тела, парестезии, периорбитальный отек, тахикардия, снижение АД), диарея, фиброз эндокарда, астматические приступы. • Лечение – 1)хирургическое, 2)5 -фторурацил, циклофосфан, антагонисты серотонина – перитол, кортикостероиды, антидиарейные, бронхолитические, спазмолитические.
 Соматостатинома. • Описана в 1977 году. • В большинстве случаев карциномы, исходящие из соматостатинобразующих Д-клеток, метастазируют в печень. • Клиника обусловлена повышенной продукцией соматостатина: ü ü Патологическая толерантность к глюкозе. Повышенная частота холелитиаза (атония желчного пузыря). Стеаторея. Желудочная гипохлоргидрия. • В крови – повышено содержание соматостатина.
Соматостатинома. • Описана в 1977 году. • В большинстве случаев карциномы, исходящие из соматостатинобразующих Д-клеток, метастазируют в печень. • Клиника обусловлена повышенной продукцией соматостатина: ü ü Патологическая толерантность к глюкозе. Повышенная частота холелитиаза (атония желчного пузыря). Стеаторея. Желудочная гипохлоргидрия. • В крови – повышено содержание соматостатина.
 • Нейротензинома – повышено содержание нейротензина, гастрина, глюкагона, ПП. Клиническая картина обусловлена наличием сопровождающей гипергастринемией – синдромом Золлингера. Эллисона. • Множественный эндокринный аденоматоз – редкое наследственное заболевание, представляет собой множественные гормонсекретирующие опухоли эндокринных органов в различных сочетаниях.
• Нейротензинома – повышено содержание нейротензина, гастрина, глюкагона, ПП. Клиническая картина обусловлена наличием сопровождающей гипергастринемией – синдромом Золлингера. Эллисона. • Множественный эндокринный аденоматоз – редкое наследственное заболевание, представляет собой множественные гормонсекретирующие опухоли эндокринных органов в различных сочетаниях.


