Патология женской половой с-мы.ppt
- Количество слайдов: 86

Патология женской половой системы. Патология беременности. (2 занятия)

1. Где во время эмбриогенеза появляются первичные половые клетки? 2. Первичные половые клетки формируются и желточном мешке мл первом месяце внутриутробного развития и мигрируют в собственное тело зародыша, заселяя половые валики— эпителиальные разрастания на задней поверхности целомической полости. У зародышей женского пола половые валики дают начало яичникам. 2. Какие женские половые органы образуются из парамезонефральных протоков? Каждый из парамезонефральных (мюллеровых) протоков превращается в маточную трубу, после чего сливается с противоположным протоком и даёт начало матке и верхней части влагалища. 3. Из каких анатомических зон состоит яичник? Яичники — парные миндалевидные органы, покрытые особым однослойным поверхностным эпителием. На разрезе в каждом яичнике можно выделить два слоя: наружный (корковое вещество) и внутренний (мозговое вещество). В кор ковом веществе находятся фолликулы на разных стадиях созревания и специа лизированныестромальные клетки. В мозговом веществе, состоящем и. ) рыхлой соединительной ткани, лежат кровеносные сосуды и нервы, а в области ворот яичника находятся скопления гилусных клеток, аналогичных клеткам Лейдига у мужчин.

4. Чем слизистая оболочка маточных труб отличается от слизистой оболочки матки? Маточные трубы выстланы многорядным эпителием, состоящим из реснит чатых, железистых и вставочных (покоящихся) клеток и не меняющимся на протяжении всего менструального цикла. В отличие от него, слизистая оболочка матки (эндометрий), содержащая многочисленные железы и строму, реагирует на изменения концентрации эстрогенов и прогестерона и крови и претерпевает постоянные структурные и функциональные изменения в зависимости от стадии менструального цикла. Надвлагалищная часть шейки матки покрыта стабильным железистым эпителием, а влагалищная часть — многослойным плоским эпителием. 5. Какие отделы женского полового тракта покрыты плоским эпителием? 6. Многослойный плоский эпителий выстилает влагалищную часть шейки мат ки, влагалище и наружные половые органы. Поэтому злокачественные опухоли здесь почти всегда представлены плоскоклеточным раком.


6. Какие из женских половых органов способны продуцировать половые гор моны? Женские половые гормоны (эстрогены и прогестерон) вырабатываются только фолликулярными (гранулезными) и текальными клетками яичников. Гилусные клетки секретируют небольшое количество андрогенов. 7. Какие отделы женского полового тракта и как отвечают на действие эстрогенов и прогестерона? В первую половину менструального цикла в ответ на действие эстрогенов пролиферируют железы и строма эндометрия. Во вторую половину цикла, когда преобладает влияние прогестерона, маточные железы приобретают секретор ный фенотип, а стромальные клетки становятся похожими на децидуальные. Во время беременности эндометрий превращается в одну из плодных оболочек — децидуальную, или отпадающую, оболочку матки. Клетки миометрия также реагируют на половые гормоны, что явствует из их гипертрофии во время беременности и атрофии в климактерическом периоде. То же можно сказать и о многослойном плоском эпителии влагалища, который меняет свой вид в зависимости от фазы менструального цикла и атрофируется после менопаузы. Наконец, на циклические изменения концентрации половых гормонов и крови отвечают молочные железы, то несколько увеличиваясь, то уменьшаясь и объеме.

ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ ЖЕНСКИХ ПОЛОВЫХ ОРГАНОВ в. Часто ли встречаются венерические болезни? Венерические болезни распространены исключительно широко. Только в США 5 млн женщин заражены вирусом простого герпеса 2 го типа, 3 млн — Chlamydia trachomatisи 2 млн— вирусом папилломы человека. • 9. Перечислите типичные проявления венерических болезней у женщин. • Патологические выделения из половых путей (бели). • Внешние изменения наружных половых органон (везикулярные высыпания, эрозии и язвы). • Боль и иногда наличие пальпируемого объемного образования в нижней части живота. • Неприятные ощущения во время полового акта (диспареуния). 10. Назовите две самые частые вирусные инфекции, поражающие наружные женские половые органы, влагалище и шейку матки. • Генитальный герпес (возбудитель— вирус простого герпеса 2 го типа) характеризуется сгруппированными везикулами, которые сливаются между собой и вскрываются с образованием эрозий. Высыпания появляются на 3 7 й день после заражения, но только у трети женщин. Эрозии и по верхностные язвы сохраняются до 1 3 недель, после чего заживают самостоятельно, не оставляя рубцов. По нервным волокнам вирус достигая поясничных ганглиев, где сохраняется неопределенно долго. Время от времени вирус пробуждается и спускается в наружные половые органы, вызывая рецидивы герпеса. • Папилломавирусная инфекция (возбудитель— вирус папилломы чело века) — имеет хроническое течение и опасна развитием злокачествен ных опухолей. Бородавчатые разрастания на наружных половых органах (остроконечные кондиломы) — самое частое проявление болезни. Плоские папилломы влагалища и шейки матки нередко обнаруживают лишь после микроскопического исследования влагалищного мазка, окрашенного па Папаниколау.

Перечислите основных возбудителей вагинита. Candida a. Wicans — дрожжевой гриб, который входит в состав влагалищ ной микрофлоры примерно у 10% женщин и обычно ничем не выдает своего присутствия. Однако беременность, гормональная контрацепция и сахарный диабет могут спровоцировать разрастание гриба, сопровож дающееся белым творожистым налетом на слизистых оболочках поло вых путей, появлением влагалищного отделяемого и раздражением кожи наружных половых органов. Диагноз устанавливают с помощью микро скопического исследованиянативных или окрашенных по Папаниколау препаратов. THchomonas vaginalis — одноклеточный микроорганизм класса жгутиковых, Трихомопндылучше всего видны в нативных, т. е. нефиксированных, м; м ках отделяемого из женских половых путей, где они сохраняют свою под вижность, но различимы также в фиксированных мазках, окрашенных по Папаниколау. Gardnerella vaginalis— входит в состав нормальной микрофлоры влагали ща и способна вызывать особое состояние, известное как бактериальный вагиноз. Во влагалищном мазке появляются ключевые клетки, т. е. клетки плоского эпителия, покрытые бактериями.

Микроскопический вид влагалищных мазков при инфекционных вагинитах. В каждом из мазков присутствуют слущенные эпителиальные клетки и воспалительные клетки (нейтрофилы): А — кандидозный вагинит. Обращают на себя внимание гифы грибов (Candida a. Urieatu); Б — трихоманоз. Мазок содержит жгутиковых простейших (Trichomonas voginalis); В— бактериальный вагиноз. В мазках видны ключевые клетки — клетки плоского эпителия с мелкими плотными ядра ми и неровными контурами, покрытые многочисленными бактериями вида Gardnenua vaginatis

12. Что относят к воспалительным заболеваниям матки и придатков? К воспалительным заболеваниям матки и придатков относятся эндометрит, сальпингит, оофорит и пельвиоперитонит, обусловленные восходящей инфек цией. Как правило, инфекция захватывает более чем один орган и почти всегда поражает маточные трубы. Гной, скапливающийся в просвете маточных труб при пиосальпинксе, иногда прорывается в полость малого таза и затекает в карманы между многочисленными соединительнотканными спайками. Так образуется тубоовариальный абсцесс. 13. Какие микроорганизмы чаще всего вызывают воспалительные заболевания матки и придатков? Воспаление матки и придатков — типичное проявление гонореи (возбуди тель—Neisseria gonorrhoeae) и хламидиоза (возбудитель— Chlamydia trachomatis). Реже оно сопровождает аборт или осложняет течение послеродового периода. В таких случаях воспаление вызвано смешанной флорой, состоящей из стреп тококков, стафилококков и бактерий кишечной группы, которые заносятся в полость матки одновременно.

15. Какие заболевания чаще всего поражают наружные женские половые органы? Среди болезней наружных женских половых органов преобладает инфек ционная патология, особенно та, что вызвана микроорганизмами, предпочи тающими для роста повышенную влажность (кандидоз) или растущими в воло сяных фолликулах (фурункул). Кроме того, наружные половые органы нередко поражаются различными неинфекционными дерматозами, такими как псориаз или экзема. 16. Что такое лейкоплакия вульвы? Лейкоплакия вульвы — это описательное клиническое понятие, которое в прямом переводе с греческого означает белую бляшку на коже или слизистой оболочке наружных женских половых органов, заметную невооруженным глазом. Данный термин в клинике может использоваться в разных ситуациях, таких как: Витилиго (депигментация кожи неясной этиологии). Воспалительные дерматозы — псориаз, дерматиты. Склероатрофический лишай (крауроз вульвы) — болезнь неизвестной этиологии, характеризующаяся атрофией эпидермиса и фиброзом подлежащей дермы. Плоскоклеточная гиперплазия вульвы — состояние неясной этиологии, проявляющееся гиперкератозом и хроническим воспалением дермы. Злокачественные новообразования (рак in situ). (В морфологическом понимании лейкоплакии соответствует очаг гипер кератоза без или с атипией клеток; последний вариант считается предраковым состоянием. — Примеч. ред. ) 17. Опишите морфологию остроконечной кондиломы. Остроконечная кондилома (половая бородавка) — проявление папилломавирусной инфекции, обычно серотипов 6 и 11. По своему строению это папиллома, т. е. сосочковый вырост, построенный из центральной сосудистой стромы и по крывающего ее плоского эпителия. Эпителий имеет четкие признаки тканевой атипии: акантоз (утолщение шиповатого слоя эпителия), гиперкератоз (утолще ние рогового слоя эпителия) ипаракератоз (сохранение ядер в клетках рогового слоя эпителия).

18. Что такое койлоцитоз? Койлоцитоз — типичный признак папилломавирусной инфекции, заклю чающийся в характерной деформации зараженных эпителиальных клеток и их превращении в койлоциты. Ядра койлоцитов гиперхромные, с неровными фе стончатыми контурами и напоминают изюмины. Они оттеснены к краю клеток светлой, будто пустой цитоплазмой. За это клетки были названы койлоцитами, что в переводе с греческого означает «пустая клетка» . Электронная микроскопия, а также иммуногистохимическое окрашивание выявляют вирусные частицы в ядрах зараженных клеток. 19. Какова распространенность рака вульвы? Рак вульвы — редкая опухоль, преимущественно поражающая пожилых жен щин. Составляет всего 3% всех случаев злокачественных опухолей женских по ловых органов и встречается в 8 раз реже рака шейки матки. 20. Что такое Бульварная интраэпителиальная неоплазия? Бульварная интраэпителиальная неоплазия (внутриэпидермальный рак вульвы, рак in situ, или болезнь Боуэна) — это плоскоклеточный рак вульвы без инвазии. Неоплазия часто имеет множественный характер и, так же как рак вла галища или шейки матки, связана с инфекцией вирусом папилломы человека. 21. Опишите гистологический вид рака вульвы. Чаще всего рак вульвы плоскоклеточный — высокодифференцированный (ороговевающий) или низкодифференцированный (базалоидный). Другие зло качественные новообразования, такие как меланома или экстрамамиллярный рак Педжета, редки.

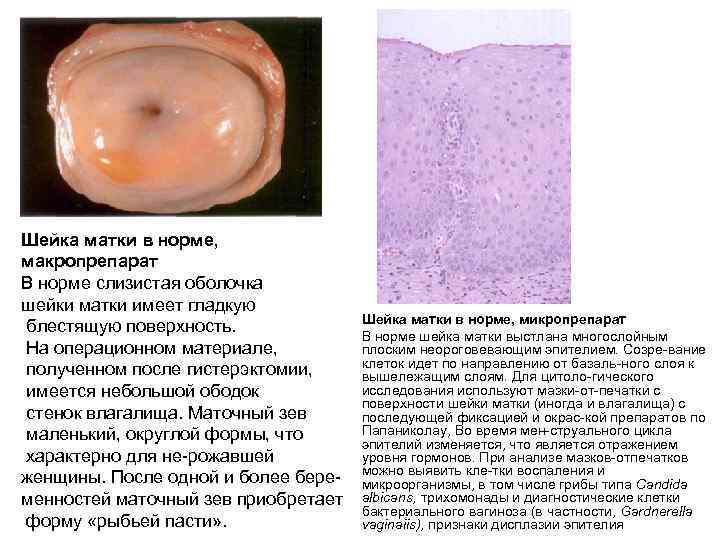
Шейка матки в норме, макропрепарат В норме слизистая оболочка шейки матки имеет гладкую блестящую поверхность. На операционном материале, полученном после гистерэктомии, имеется небольшой ободок стенок влагалища. Маточный зев маленький, округлой формы, что характерно для не рожавшей женщины. После одной и более бере менностей маточный зев приобретает форму «рыбьей пасти» . Шейка матки в норме, микропрепарат В норме шейка матки выстлана многослойным плоским неороговевающим эпителием. Созре вание клеток идет по направлению от базаль ного слоя к вышележащим слоям. Для цитоло гического исследования используют мазки от печатки с поверхности шейки матки (иногда и влагалища) с последующей фиксацией и окрас кой препаратов по Папаниколау, Во время мен струального цикла эпителий изменяется, что является отражением уровня гормонов. При анализе мазков отпечатков можно выявить кле тки воспаления и микроорганизмы, в том числе грибы типа Candida albicans, трихомонады и диагностические клетки бактериального вагиноза (в частности, Gardnerella vaginaiis), признаки дисплазии эпителия
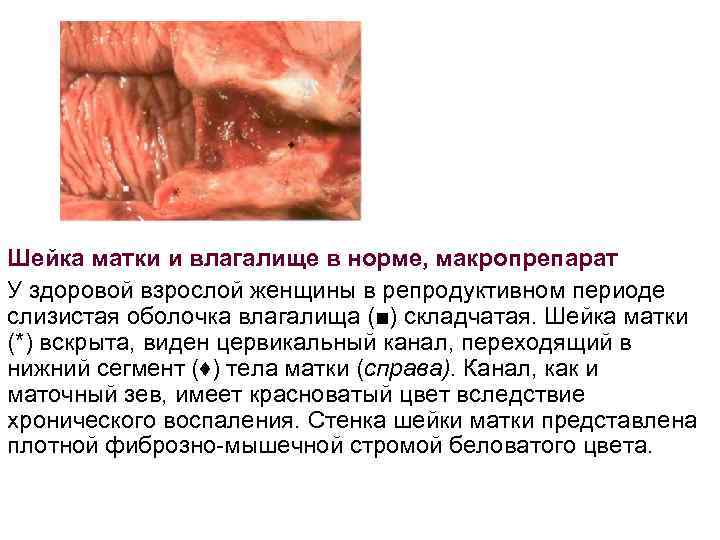
Шейка матки и влагалище в норме, макропрепарат У здоровой взрослой женщины в репродуктивном периоде слизистая оболочка влагалища (■) складчатая. Шейка матки (*) вскрыта, виден цервикальный канал, переходящий в нижний сегмент (♦) тела матки (справа). Канал, как и маточный зев, имеет красноватый цвет вследствие хронического воспаления. Стенка шейки матки представлена плотной фиброзно мышечной стромой беловатого цвета.
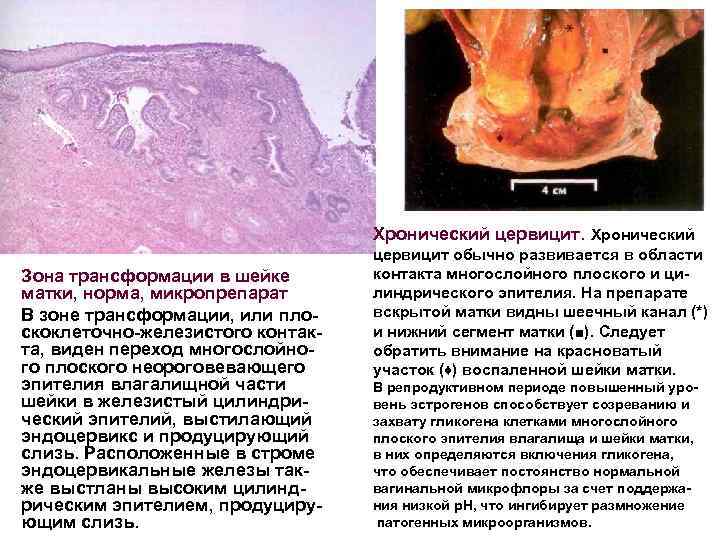
Хронический цервицит. Хронический Зона трансформации в шейке матки, норма, микропрепарат В зоне трансформации, или пло скоклеточно железистого контак та, виден переход многослойно го плоского неороговевающего эпителия влагалищной части шейки в железистый цилиндри ческий эпителий, выстилающий эндоцервикс и продуцирующий слизь. Расположенные в строме эндоцервикальные железы так же выстланы высоким цилинд рическим эпителием, продуциру ющим слизь. цервицит обычно развивается в области контакта многослойного плоского и ци линдрического эпителия. На препарате вскрытой матки видны шеечный канал (*) и нижний сегмент матки (■). Следует обратить внимание на красноватый участок (♦) воспаленной шейки матки. В репродуктивном периоде повышенный уро вень эстрогенов способствует созреванию и захвату гликогена клетками многослойного плоского эпителия влагалища и шейки матки, в них определяются включения гликогена, что обеспечивает постоянство нормальной вагинальной микрофлоры за счет поддержа ния низкой р. Н, что ингибирует размножение патогенных микроорганизмов.
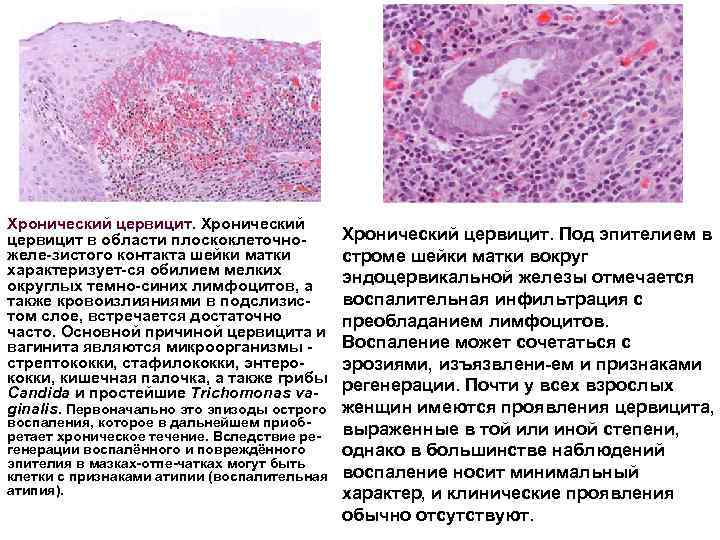
Хронический цервицит в области плоскоклеточно желе зистого контакта шейки матки характеризует ся обилием мелких округлых темно синих лимфоцитов, а также кровоизлияниями в подслизис том слое, встречается достаточно часто. Основной причиной цервицита и вагинита являются микроорганизмы стрептококки, стафилококки, энтеро кокки, кишечная палочка, а также грибы Candida и простейшие Trichomonas vaginalis. Первоначально это эпизоды острого воспаления, которое в дальнейшем приоб ретает хроническое течение. Вследствие ре генерации воспалённого и повреждённого эпителия в мазках отпе чатках могут быть клетки с признаками атипии (воспалительная атипия). Хронический цервицит. Под эпителием в строме шейки матки вокруг эндоцервикальной железы отмечается воспалительная инфильтрация с преобладанием лимфоцитов. Воспаление может сочетаться с эрозиями, изъязвлени ем и признаками регенерации. Почти у всех взрослых женщин имеются проявления цервицита, выраженные в той или иной степени, однако в большинстве наблюдений воспаление носит минимальный характер, и клинические проявления обычно отсутствуют.
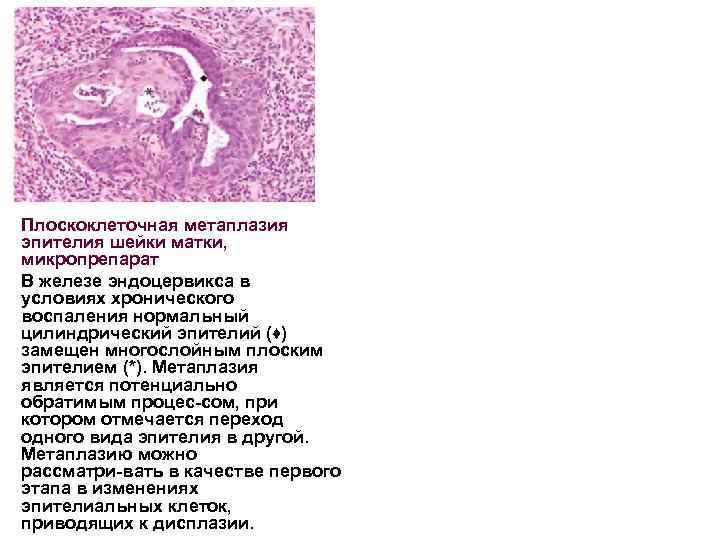
Плоскоклеточная метаплазия эпителия шейки матки, микропрепарат В железе эндоцервикса в условиях хронического воспаления нормальный цилиндрический эпителий (♦) замещен многослойным плоским эпителием (*). Метаплазия является потенциально обратимым процес сом, при котором отмечается переход одного вида эпителия в другой. Метаплазию можно рассматри вать в качестве первого этапа в изменениях эпителиальных клеток, приводящих к дисплазии.
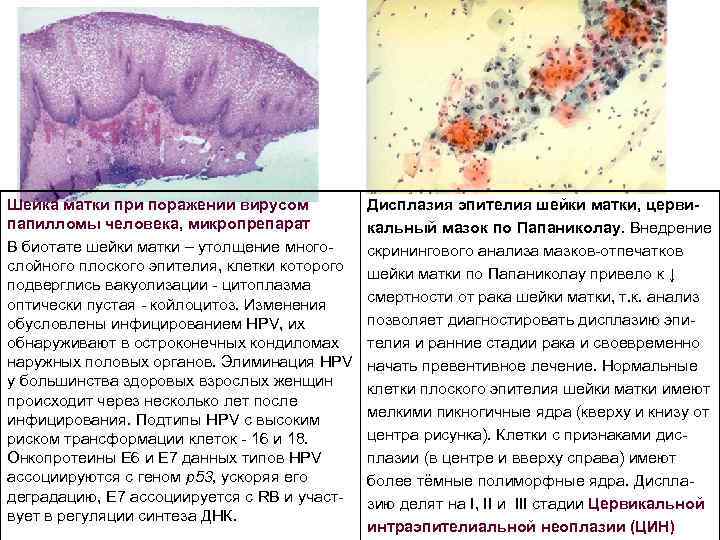
Шейка матки при поражении вирусом папилломы человека, микропрепарат В биотате шейки матки – утолщение много слойного плоского эпителия, клетки которого подверглись вакуолизации цитоплазма оптически пустая койлоцитоз. Изменения обусловлены инфицированием HPV, их обнаруживают в остроконечных кондиломах наружных половых органов. Элиминация HPV у большинства здоровых взрослых женщин происходит через несколько лет после инфицирования. Подтипы HPV с высоким риском трансформации клеток 16 и 18. Онкопротеины Е 6 и Е 7 данных типов HPV ассоциируются с геном р53, ускоряя его деградацию, Е 7 ассоциируется с RB и участ вует в регуляции синтеза ДНК. Дисплазия эпителия шейки матки, церви кальный мазок по Папаниколау. Внедрение скринингового анализа мазков отпечатков шейки матки по Папаниколау привело к ↓ смертности от рака шейки матки, т. к. анализ позволяет диагностировать дисплазию эпи телия и ранние стадии рака и своевременно начать превентивное лечение. Нормальные клетки плоского эпителия шейки матки имеют мелкими пикногичные ядра (кверху и книзу от центра рисунка). Клетки с признаками дис плазии (в центре и вверху справа) имеют более тёмные полиморфные ядра. Диспла зию делят на I, II и III стадии Цервикальной интраэпителиальной неоплазии (ЦИН)
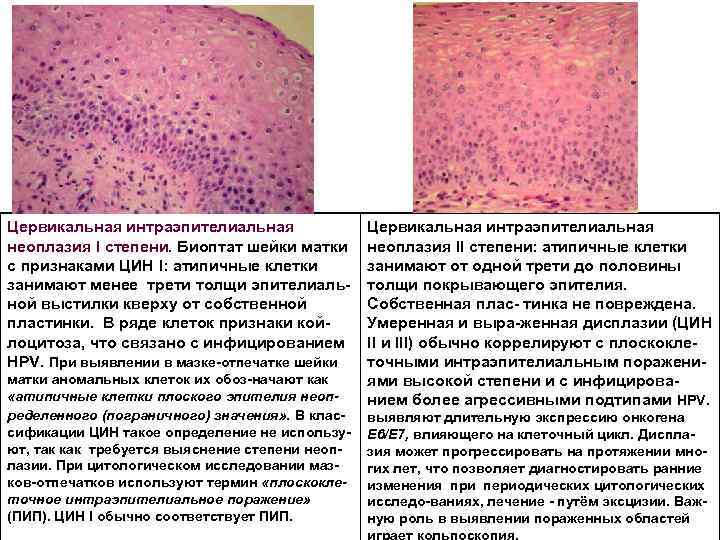
Цервикальная интраэпителиальная неоплазия I степени. Биоптат шейки матки с признаками ЦИН I: атипичные клетки занимают менее трети толщи эпителиаль ной выстилки кверху от собственной пластинки. В ряде клеток признаки кой лоцитоза, что связано с инфицированием HPV. При выявлении в мазке отпечатке шейки матки аномальных клеток их обоз начают как «атипичные клетки плоского эпителия неопределенного (пограничного) значения» . В клас сификации ЦИН такое определение не использу ют, так как требуется выяснение степени неоп лазии. При цитологическом исследовании маз ков отпечатков используют термин «плоскоклеточное интраэпителиальное поражение» (ПИП). ЦИН I обычно соответствует ПИП. Цервикальная интраэпителиальная неоплазия II степени: атипичные клетки занимают от одной трети до половины толщи покрывающего эпителия. Собственная плас тинка не повреждена. Умеренная и выра женная дисплазии (ЦИН II и III) обычно коррелируют с плоскокле точными интраэпителиальным поражени ями высокой степени и с инфицирова нием более агрессивными подтипами HPV. выявляют длительную экспрессию онкогена Е 6/Е 7, влияющего на клеточный цикл. Диспла зия может прогрессировать на протяжении мно гих лет, что позволяет диагностировать ранние изменения при периодических цитологических исследо ваниях, лечение путём эксцизии. Важ ную роль в выявлении пораженных областей
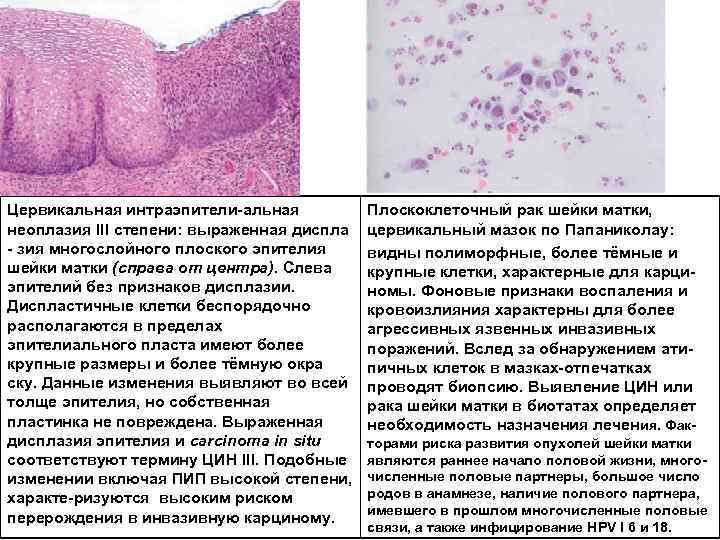
Цервикальная интраэпители альная неоплазия III степени: выраженная диcпла зия многослойного плоского эпителия шейки матки (справа от центра). Слева эпителий без признаков дисплазии. Диспластичные клетки беспорядочно располагаются в пределах эпителиального пласта имеют более крупные размеры и более тёмную окра ску. Данные изменения выявляют во всей толще эпителия, но собственная пластинка не повреждена. Выраженная дисплазия эпителия и carcinoma in situ соответствуют термину ЦИН III. Подобные изменении включая ПИП высокой степени, характе ризуются высоким риском перерождения в инвазивную карциному. Плоскоклеточный рак шейки матки, цервикальный мазок по Папаниколау: видны полиморфные, более тёмные и крупные клетки, характерные для карци номы. Фоновые признаки воспаления и кровоизлияния характерны для более агрессивных язвенных инвазивных поражений. Вслед за обнаружением ати пичных клеток в мазках отпечатках проводят биопсию. Выявление ЦИН или рака шейки матки в биотатах определяет необходимость назначения лечения. Фак торами риска развития опухолей шейки матки являются раннее начало половой жизни, много численные половые партнеры, большое число родов в анамнезе, наличие полового партнера, имевшего в прошлом многочисленные половые связи, а также инфицирование HPV I 6 и 18.

Плоскоклеточный рак шейки матки. В опе рационном материале, полученном после гистерэктомии плоскоклеточный рак шейки матки, не выходящий за её пределы (стадия I). При ЦИН пятилетняя выживаемость сос тавляет 100%, при раке с микроинвазией (стадия 1 а) — 95%, При инвазивных формах рака, не выходящего за пределы шейки матки, 5 летняя выживаемость колеблется от 80 до 90%. Опухоль имеет красновато жел тый цвет, прилежит к входу в шеечный канал, располагается условно между 3 и 7 часовыми меридианами влагалищной части шейки матки, характеризуется экзофитным ростом, то есть растёт наружу, возвышаясь над гладким буроватым эпителием. Плоскоклеточный рак шейки матки, макропрепарат Более выраженное поражение — плоскоклеточный рак шейки матки, прорастающий в стенки влагалища. В данном случае выполнена тотальная чрезбрюшинная гистерэктомия с двухсторонней сальпин гоофорэктомией. Такие операции проводят при раке II стадии, когда имеется инвазивная карцинома, прорастающая за пределы шейки матки, но не достигающая стенок малого таза. Пятилетняя выживаемость составляет 75%. При раке III стадии имеется инвазия стенок таза, пятилетняя выживаемость при этом составляет менее 50%.
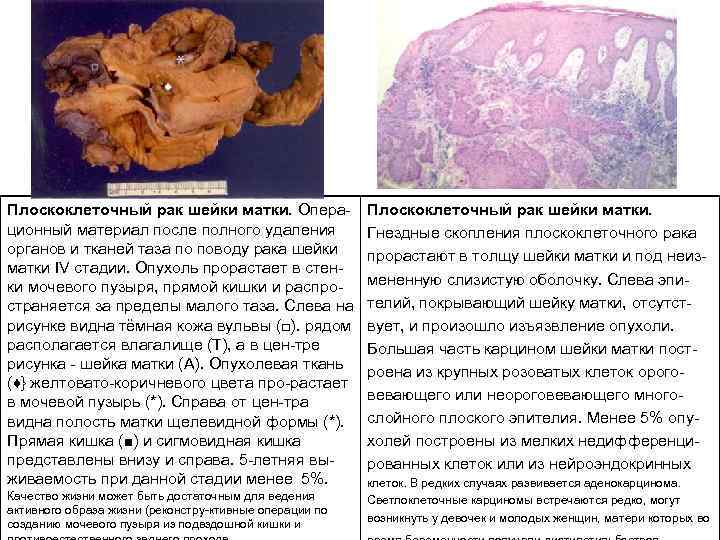
Плоскоклеточный рак шейки матки. Опера ционный материал после полного удаления органов и тканей таза по поводу рака шейки матки IV стадии. Опухоль прорастает в стен ки мочевого пузыря, прямой кишки и распро страняется за пределы малого таза. Слева на рисунке видна тёмная кожа вульвы (□). рядом располагается влагалище (Т), а в цен тре рисунка шейка матки (А). Опухолевая ткань (♦} желтовато коричневого цвета про растает в мочевой пузырь (*). Справа от цен тра видна полость матки щелевидной формы (*). Прямая кишка (■) и сигмовидная кишка представлены внизу и справа. 5 летняя вы живаемость при данной стадии менее 5%. Качество жизни может быть достаточным для ведения активного образа жизни (реконстру ктивные операции по созданию мочевого пузыря из подвздошной кишки и Плоскоклеточный рак шейки матки. Гнездные скопления плоскоклеточного рака прорастают в толщу шейки матки и под неиз мененную слизистую оболочку. Слева эпи телий, покрывающий шейку матки, отсутст вует, и произошло изъязвление опухоли. Большая часть карцином шейки матки пост роена из крупных розоватых клеток орого вевающего или неороговевающего много слойного плоского эпителия. Менее 5% опу холей построены из мелких недифференци рованных клеток или из нейроэндокринных клеток. В редких случаях развивается аденокарцинома. Светлоклеточные карциномы встречаются редко, могут возникнуть у девочек и молодых женщин, матери которых во
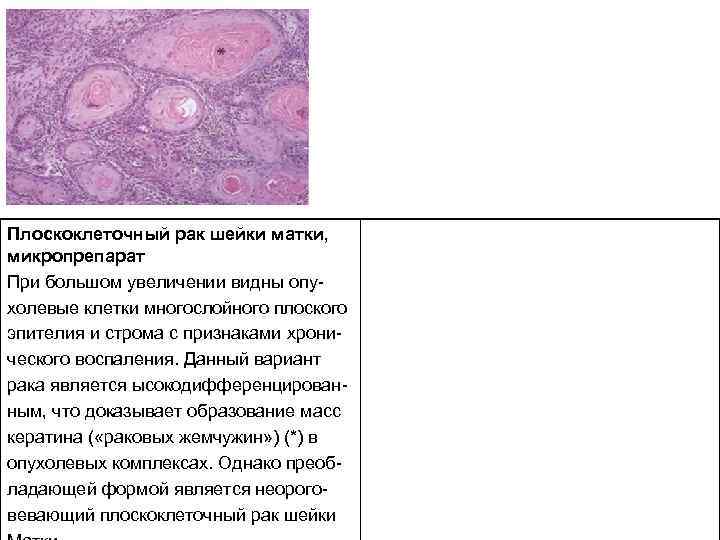
Плоскоклеточный рак шейки матки, микропрепарат При большом увеличении видны опу холевые клетки многослойного плоского эпителия и строма с признаками хрони ческого воспаления. Данный вариант рака является ысокодифференцирован ным, что доказывает образование масс кератина ( «раковых жемчужин» ) (*) в опухолевых комплексах. Однако преоб ладающей формой является неорого вевающий плоскоклеточный рак шейки

Эндометрий в разные фазы менструального цикла. Период от овуляции до менструации в секреторную (лютеиновую) фазу цикла яв ляется постоянным, составляя 14 дней. Циклические изменения происходят под влиянием ФСГ и ЛГ передней доли гипофиза, которые по принципу отрицательной обратной связи зависят от уровня гормонов яичников. Секреция ФСГ подавляется при ↑ эстронов за 8 10 дней до овуляции. В позднюю стадию фазы пролиферации повышается уровень ЛГ, который достигает пика параллельно с секрецией эстра диола, влияет на ↑ уровня прогестерона по принципу положительной обратной связи, что вызывает овуляцию. Во время фазы секреции (стадии желтого тела) отмеча ется снижение уровней ФСГ и ЛГ при одновременном повышении уровней прогестерона и эстрогена. При отсутствии оплодотворения происходит ↓ уровня эстрогена и прогестерона, приводящее к отторжению функционального слоя эндометрия матки.
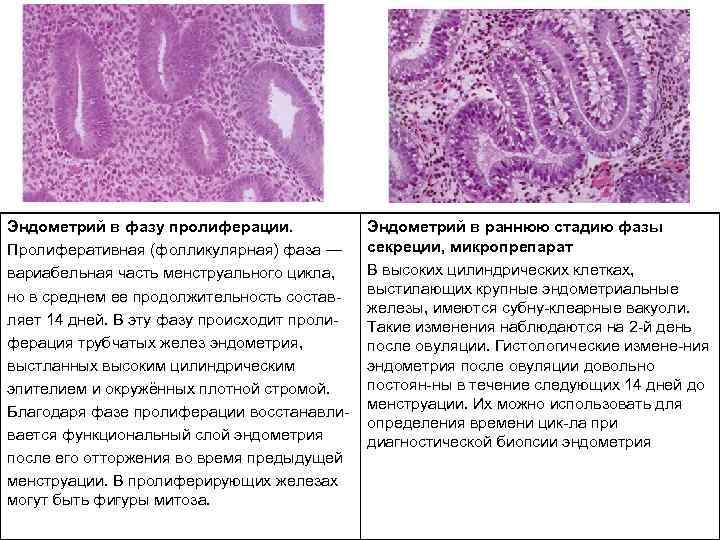
Эндометрий в фазу пролиферации. Пролиферативная (фолликулярная) фаза — вариабельная часть менструального цикла, но в среднем ее продолжительность состав ляет 14 дней. В эту фазу происходит проли ферация трубчатых желез эндометрия, выстланных высоким цилиндрическим эпителием и окружённых плотной стромой. Благодаря фазе пролиферации восстанавли вается функциональный слой эндометрия после его отторжения во время предыдущей менструации. В пролиферирующих железах могут быть фигуры митоза. Эндометрий в раннюю стадию фазы секреции, микропрепарат В высоких цилиндрических клетках, выстилающих крупные эндометриальные железы, имеются субну клеарные вакуоли. Такие изменения наблюдаются на 2 й день после овуляции. Гистологические измене ния эндометрия после овуляции довольно постоян ны в течение следующих 14 дней до менструации. Их можно использовать для определения времени цик ла при диагностической биопсии эндометрия
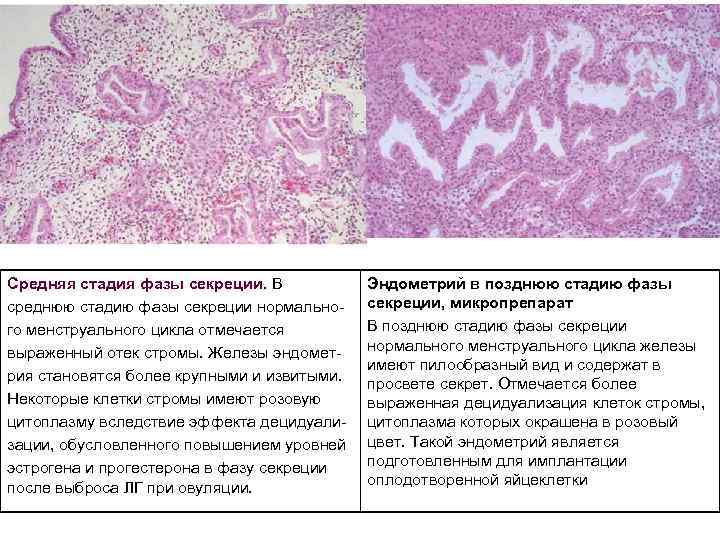
Средняя стадия фазы секреции. В среднюю стадию фазы секреции нормально го менструального цикла отмечается выраженный отек стромы. Железы эндомет рия становятся более крупными и извитыми. Некоторые клетки стромы имеют розовую цитоплазму вследствие эффекта децидуали зации, обусловленного повышением уровней эстрогена и прогестерона в фазу секреции после выброса ЛГ при овуляции. Эндометрий в позднюю стадию фазы секреции, микропрепарат В позднюю стадию фазы секреции нормального менструального цикла железы имеют пилообразный вид и содержат в просвете секрет. Отмечается более выраженная децидуализация клеток стромы, цитоплазма которых окрашена в розовый цвет. Такой эндометрий является подготовленным для имплантации оплодотворенной яйцеклетки
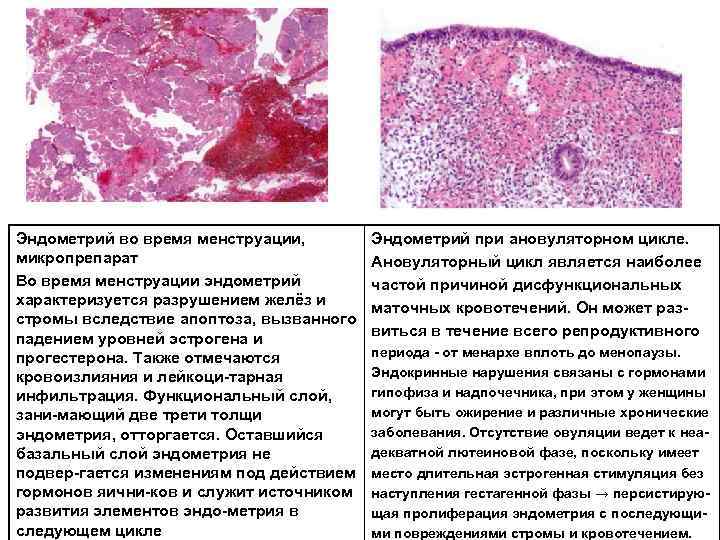
Эндометрий во время менструации, микропрепарат Во время менструации эндометрий характеризуется разрушением желёз и стромы вследствие апоптоза, вызванного падением уровней эстрогена и прогестерона. Также отмечаются кровоизлияния и лейкоци тарная инфильтрация. Функциональный слой, зани мающий две трети толщи эндометрия, отторгается. Оставшийся базальный слой эндометрия не подвер гается изменениям под действием гормонов яични ков и служит источником развития элементов эндо метрия в следующем цикле Эндометрий при ановуляторном цикле. Ановуляторный цикл является наиболее частой причиной дисфункциональных маточных кровотечений. Он может раз виться в течение всего репродуктивного периода от менархе вплоть до менопаузы. Эндокринные нарушения связаны с гормонами гипофиза и надпочечника, при этом у женщины могут быть ожирение и различные хронические заболевания. Отсутствие овуляции ведет к неа декватной лютеиновой фазе, поскольку имеет место длительная эстрогенная стимуляция без наступления гестагенной фазы → персистирую щая пролиферация эндометрия с последующи ми повреждениями стромы и кровотечением.
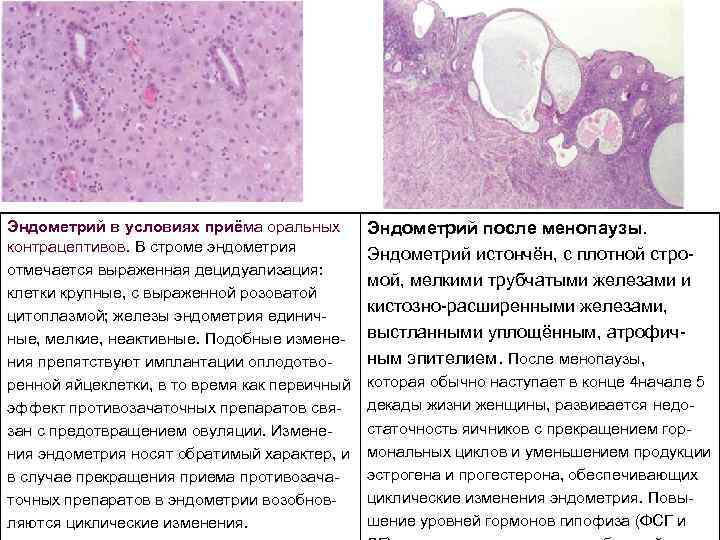
Эндометрий в условиях приёма оральных контрацептивов. В строме эндометрия отмечается выраженная децидуализация: клетки крупные, с выраженной розоватой цитоплазмой; железы эндометрия единич ные, мелкие, неактивные. Подобные измене ния препятствуют имплантации оплодотво ренной яйцеклетки, в то время как первичный эффект противозачаточных препаратов свя зан с предотвращением овуляции. Измене ния эндометрия носят обратимый характер, и в случае прекращения приема противозача точных препаратов в эндометрии возобнов ляются циклические изменения. Эндометрий после менопаузы. Эндометрий истончён, с плотной стро мой, мелкими трубчатыми железами и кистозно расширенными железами, выстланными уплощённым, атрофич ным эпителием. После менопаузы, которая обычно наступает в конце 4 начале 5 декады жизни женщины, развивается недо статочность яичников с прекращением гор мональных циклов и уменьшением продукции эстрогена и прогестерона, обеспечивающих циклические изменения эндометрия. Повы шение уровней гормонов гипофиза (ФСГ и
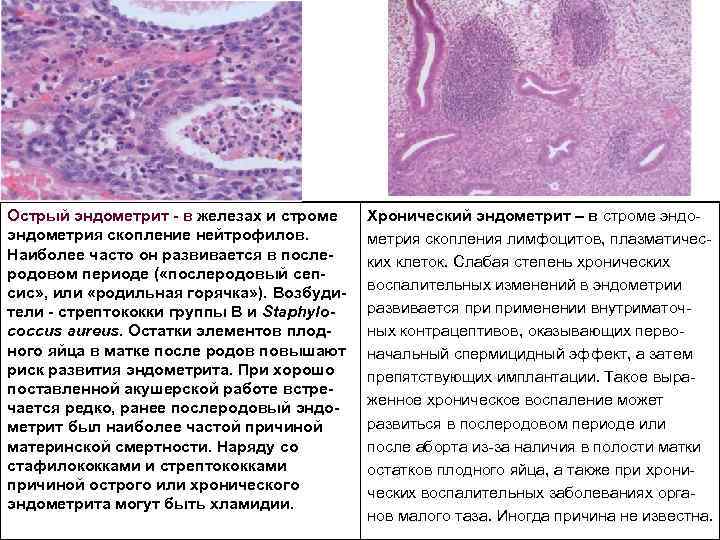
Острый эндометрит в железах и строме эндометрия скопление нейтрофилов. Наиболее часто он развивается в после родовом периоде ( «послеродовый сеп сис» , или «родильная горячка» ). Возбуди тели стрептококки группы В и Staphylococcus aureus. Остатки элементов плод ного яйца в матке после родов повышают риск развития эндометрита. При хорошо поставленной акушерской работе встре чается редко, ранее послеродовый эндо метрит был наиболее частой причиной материнской смертности. Наряду со стафилококками и стрептококками причиной острого или хронического эндометрита могут быть хламидии. Хронический эндометрит – в строме эндо метрия скопления лимфоцитов, плазматичес ких клеток. Слабая степень хронических воспалительных изменений в эндометрии развивается применении внутриматоч ных контрацептивов, оказывающих перво начальный спермицидный эффект, а затем препятствующих имплантации. Такое выра женное хроническое воспаление может развиться в послеродовом периоде или после аборта из за наличия в полости матки остатков плодного яйца, а также при хрони ческих воспалительных заболеваниях орга нов малого таза. Иногда причина не известна.
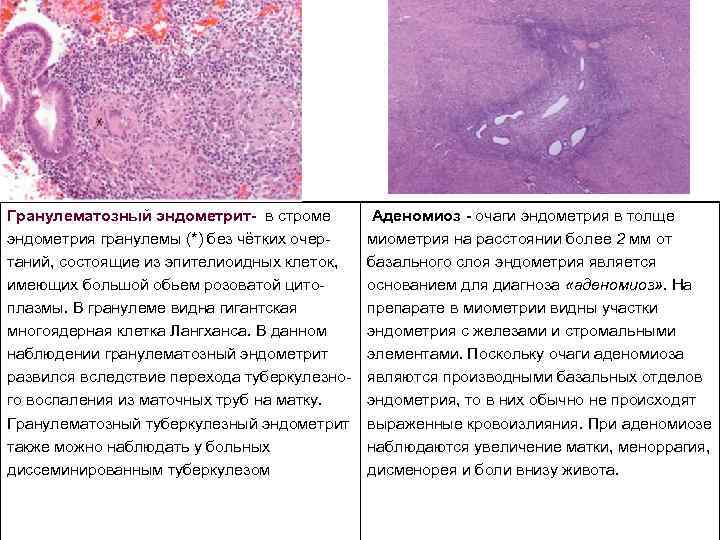
Гранулематозный эндометрит в строме эндометрия гранулемы (*) без чётких очер таний, состоящие из эпителиоидных клеток, имеющих большой обьем розоватой цито плазмы. В гранулеме видна гигантская многоядерная клетка Лангханса. В данном наблюдении гранулематозный эндометрит развился вследствие перехода туберкулезно го воспаления из маточных труб на матку. Гранулематозный туберкулезный эндометрит также можно наблюдать у больных диссеминированным туберкулезом Аденомиоз очаги эндометрия в толще миометрия на расстоянии более 2 мм от базального слоя эндометрия является основанием для диагноза «аденомиоз» . На препарате в миометрии видны участки эндометрия с железами и стромальными элементами. Поскольку очаги аденомиоза являются производными базальных отделов эндометрия, то в них обычно не происходят выраженные кровоизлияния. При аденомиозе наблюдаются увеличение матки, меноррагия, дисменорея и боли внизу живота.
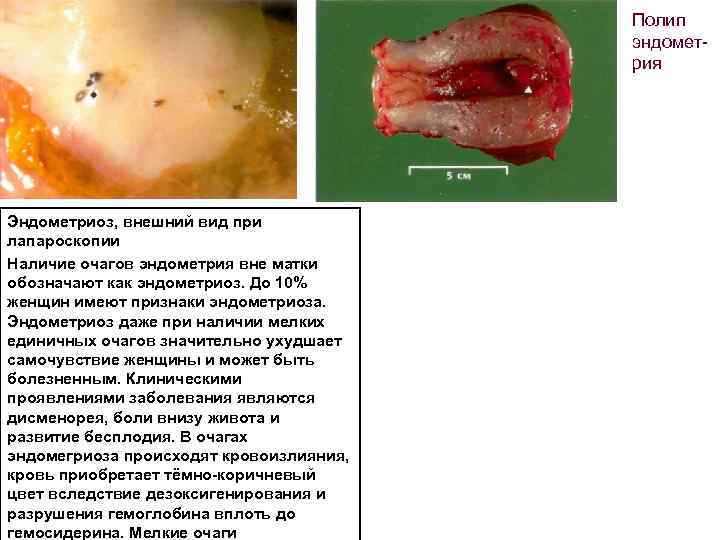
Полип эндомет рия Эндометриоз, внешний вид при лапароскопии Наличие очагов эндометрия вне матки обозначают как эндометриоз. До 10% женщин имеют признаки эндометриоза. Эндометриоз даже при наличии мелких единичных очагов значительно ухудшает самочувствие женщины и может быть болезненным. Клиническими проявлениями заболевания являются дисменорея, боли внизу живота и развитие бесплодия. В очагах эндомегриоза происходят кровоизлияния, кровь приобретает тёмно коричневый цвет вследствие дезоксигенирования и разрушения гемоглобина вплоть до гемосидерина. Мелкие очаги
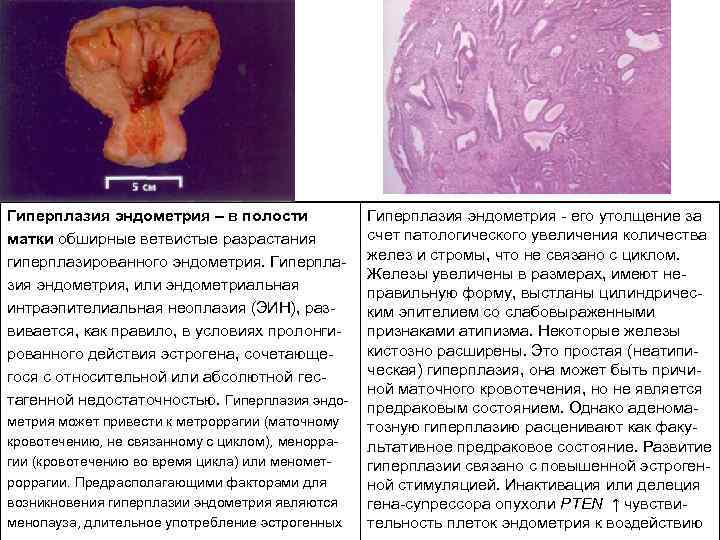
Гиперплазия эндометрия – в полости матки обширные ветвистые разрастания гиперплазированного эндометрия. Гиперпла зия эндометрия, или эндометриальная интраэпителиальная неоплазия (ЭИН), раз вивается, как правило, в условиях пролонги рованного действия эстрогена, сочетающе гося с относительной или абсолютной гес тагенной недостаточностью. Гиперплазия эндо метрия может привести к метроррагии (маточному кровотечению, не связанному с циклом), менорра гии (кровотечению во время цикла) или меномет роррагии. Предрасполагающими факторами для возникновения гиперплазии эндометрия являются менопауза, длительное употребление эстрогенных Гиперплазия эндометрия его утолщение за счет патологического увеличения количества желез и стромы, что не связано с циклом. Железы увеличены в размерах, имеют не правильную форму, выстланы цилиндричес ким эпителием со слабовыраженными признаками атипизма. Некоторые железы кистозно расширены. Это простая (неатипи ческая) гиперплазия, она может быть причи ной маточного кровотечения, но не является предраковым состоянием. Однако аденома тозную гиперплазию расценивают как факу льтативное предраковое состояние. Развитие гиперплазии связано с повышенной эстроген ной стимуляцией. Инактивация или делеция гена cynpeccopa опухоли PTEN ↑ чувстви тельность плеток эндометрия к воздействию

• 39. Почему развивается гиперплазия эндометрия? • Гиперплазию эндометрия считают следствием гиперэстрогении, хотя часто непосредственную причин) последней установить не удается. К известным при чинам относятся: • Ановуляторные менструальные циклы, когда влияние эстрогенов не |ын новешивается действием прогестерона. • Заместительная гормональная терапия. • Эетрогенпродуцирующие опухоли яичника (например, гранулезоклето* ные опухоли). • Синдром поликистозных яичников.

• 40. Как диагностируют гиперплазию эндометрия? • Диагноз гиперплазии эндометрия ставят после морфологического исследова ния ткани, полученной после аспирационной биопсии или выскабливания матки. Различают три гистологические формы гиперплазии эндометрия (рис. 19. 3): • Простая, или железисто кистозная, гиперплазия эндометрия, маточ ные железы расширены и увеличены в числе. • Комплексная, или аденоматозная, гиперплазия без атипии: железы тесно прилежат друг к другу, имеют сложное (разветвленное) строение и состоят из однородных клеток без признаков ядерной атипии; объем стромы относительно мал. • Комплексная гиперплазия с атипией (атипическая гиперплазия): тесно прилегающие друг к Другу железы имеют неровную форму, их эпителий мно гослоен и местами выпячивается в просвет желез; в клетках присутствуп ядерная атипия, подчас столь выраженная, что атипическую гиперплазию невозможно отличить от высокодифференцированной аденокарциномы.

• 41. Чем опасна гиперплазия эндометрия? Простая гиперплазия эндометрия — довольно безобидное состояние, сложная гиперплазия может трансформироваться в рак. В отсутствие атипии комплексная гиперплазия прогрессирует в рак лишь в 5% случаев. Частота малигнизации при атипической гиперплазии намного выше: показано, что рак тела матки развивается примерно у 25% таких пациенток

• А — простая гиперплазия: в эндометрии возрастает число желез с широким просветом, отделен ных друг от друга нормальной стромой (вид швейцарского сыра); Б — комплекс нал гиперплазия без атипии: эндометрий содержит большое количество извитых желез, разделенных скудной стромой; несмотря на тканевую атипию, клеточной атипии нет; В— комплексная гиперплазия с этипией: присутствуют и тканевая, и клеточная атипия — железы отличаются неправильной формой, а составляющие их клетки разнятся в размерах и содержат гиперхромные ядра

• 46. Каковы причины рака тела матки? • Полагают, что рак тела матки, как и гиперплазия эндометрия, связан с пя перэстрогеппей. Гиперплазия эндометрия часто предшествует шшазшшшп'рап; поэтому всегда должна настораживать клинициста. Рак эндометрия нередко c» fl путствует заболеваниям, повышающим уровень эстрогенов в кропи, в частности I таким заболеваниям, как гормонально активные опухоли яичников. Заместитель I ная гормональная терапия эстрогенами в отсутствие прогестагенов увеличивает 1 риск рака тела матки в 3 4 раза. • 47. Перечислите признанные факторы риска рака тела матки. Установлено, что вероятность развития рака тела матки увеличивают: • Ожирение. • Сахарный диабет, • Артериальная гипертония. • Бесплодие. • Раннее половое созревание и позднее наступление менопаузы. • Заместительная гормональная терапия. • 48. Существует ли наследственная предрасположенность к раку тело матки? • Повышенная предрасположенность к раку тела матки описана женщин с семейным раком молочной железы. Рак тела матки входит в синдром Линча II типа — наследственное заболевание, также включающее в себя рак толстой кишки без полипоза и рак яичников.
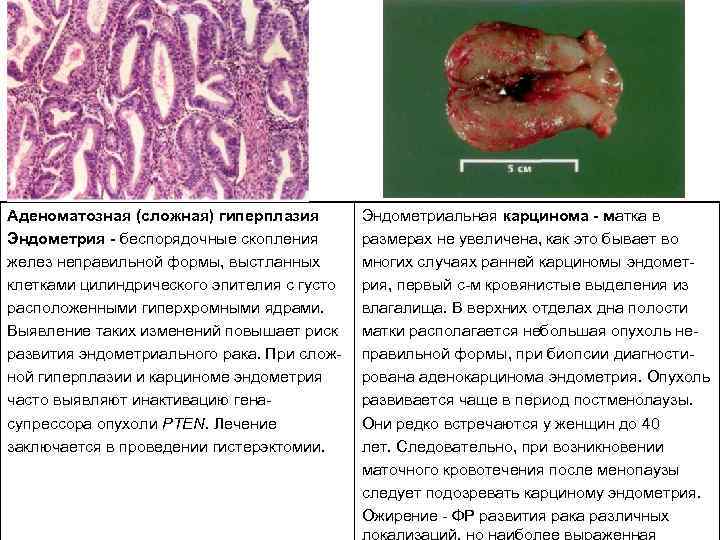
Аденоматозная (сложная) гиперплазия Эндометрия беспорядочные скопления желез неправильной формы, выстланных клетками цилиндрического эпителия с густо расположенными гиперхромными ядрами. Выявление таких изменений повышает риск развития эндометриального рака. При слож ной гиперплазии и карциноме эндометрия часто выявляют инактивацию гена супрессора опухоли PTEN. Лечение заключается в проведении гистерэктомии. Эндометриальная карцинома матка в размерах не увеличена, как это бывает во многих случаях ранней карциномы эндомет рия, первый с м кровянистые выделения из влагалища. В верхних отделах дна полости матки располагается небольшая опухоль не правильной формы, при биопсии диагности рована аденокарцинома эндометрия. Опухоль развивается чаще в период постменолаузы. Они редко встречаются у женщин до 40 лет. Следовательно, при возникновении маточного кровотечения после менопаузы следует подозревать карциному эндометрия. Ожирение ФР развития рака различных локализаций, но наиболее выраженная

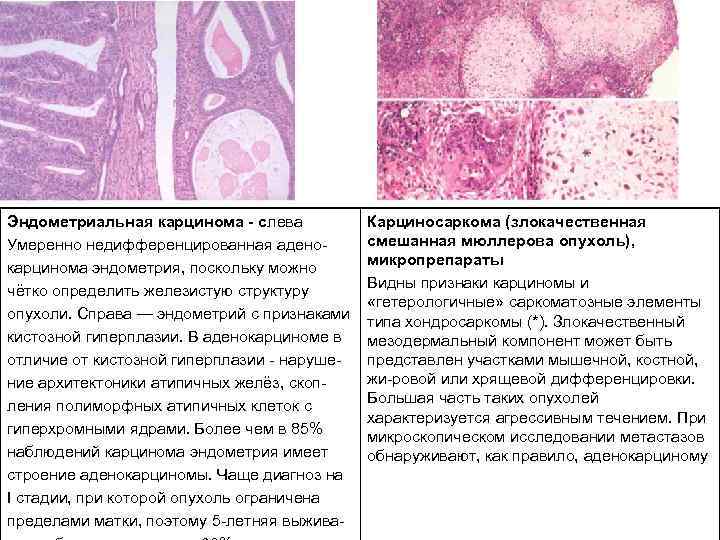
Эндометриальная карцинома слева Умеренно недифференцированная адено карцинома эндометрия, поскольку можно чётко определить железистую структуру опухоли. Справа — эндометрий с признаками кистозной гиперплазии. В аденокарциноме в отличие от кистозной гиперплазии наруше ние архитектоники атипичных желёз, скоп ления полиморфных атипичных клеток с гиперхромными ядрами. Более чем в 85% наблюдений карцинома эндометрия имеет строение аденокарциномы. Чаще диагноз на I стадии, при которой опухоль ограничена пределами матки, поэтому 5 летняя выжива Карциносаркома (злокачественная смешанная мюллерова опухоль), микропрепараты Видны признаки карциномы и «гетерологичные» саркоматозные элементы типа хондросаркомы (*). Злокачественный мезодермальный компонент может быть представлен участками мышечной, костной, жи ровой или хрящевой дифференцировки. Большая часть таких опухолей характеризуется агрессивным течением. При микроскопическом исследовании метастазов обнаруживают, как правило, аденокарциному
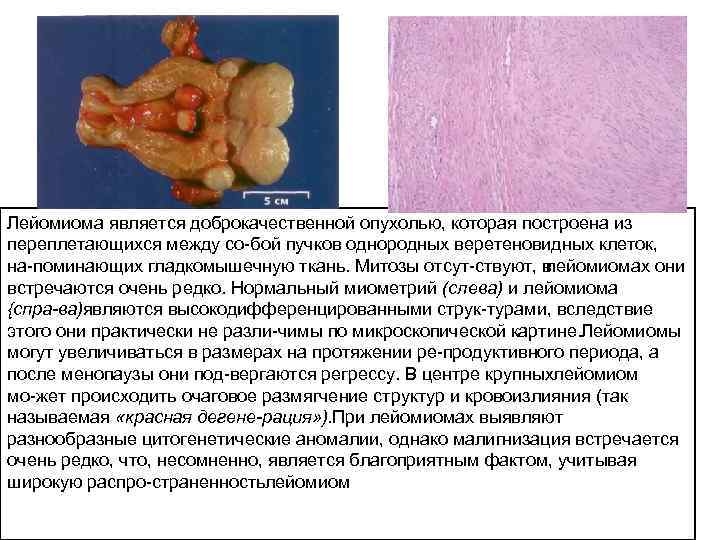
Лейомиома является доброкачественной опухолью, которая построена из переплетающихся между со бой пучков однородных веретеновидных клеток, на поминающих гладкомышечную ткань. Митозы отсут ствуют, в лейомиомах они встречаются очень редко. Нормальный миометрий (слева) и лейомиома {спра ва)являются высокодифференцированными струк турами, вследствие этого они практически не разли чимы по микроскопической картине. Лейомиомы могут увеличиваться в размерах на протяжении ре продуктивного периода, а после менопаузы они под вергаются регрессу. В центре крупныхлейомиом мо жет происходить очаговое размягчение структур и кровоизлияния (так называемая «красная дегене рация» ). При лейомиомах выявляют разнообразные цитогенетические аномалии, однако малигнизация встречается очень редко, что, несомненно, является благоприятным фактом, учитывая широкую распро страненностьлейомиом
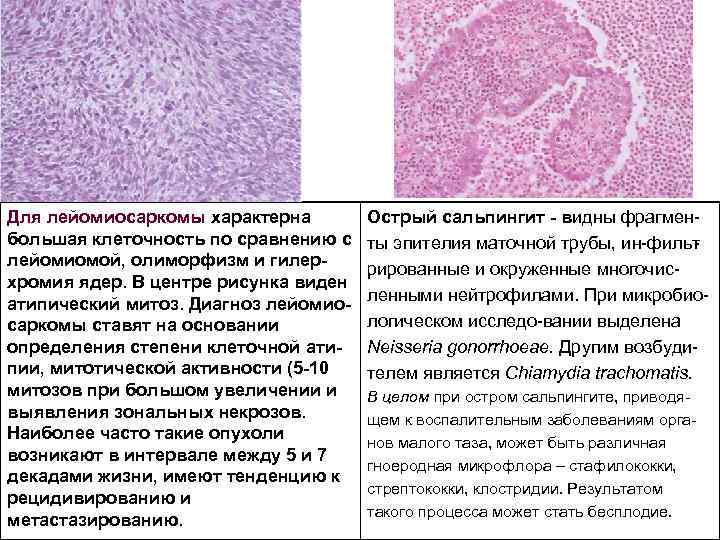
Для лейомиосаркомы характерна большая клеточность по сравнению с лейомиомой, олиморфизм и гилер хромия ядер. В центре рисунка виден атипический митоз. Диагноз лейомио саркомы ставят на основании определения степени клеточной ати пии, митотической активности (5 10 митозов при большом увеличении и выявления зональных некрозов. Наиболее часто такие опухоли возникают в интервале между 5 и 7 декадами жизни, имеют тенденцию к рецидивированию и метастазированию. Острый сальпингит видны фрагмен ты эпителия маточной трубы, ин фильт рированные и окруженные многочис ленными нейтрофилами. При микробио логическом исследо вании выделена Neisseria gonorrhoeae. Другим возбуди телем является Chiamydia trachomatis. В целом при остром сальпингите, приводя щем к воспалительным заболеваниям орга нов малого таза, может быть различная гноеродная микрофлора – стафилококки, стрептококки, клостридии. Результатом такого процесса может стать бесплодие.
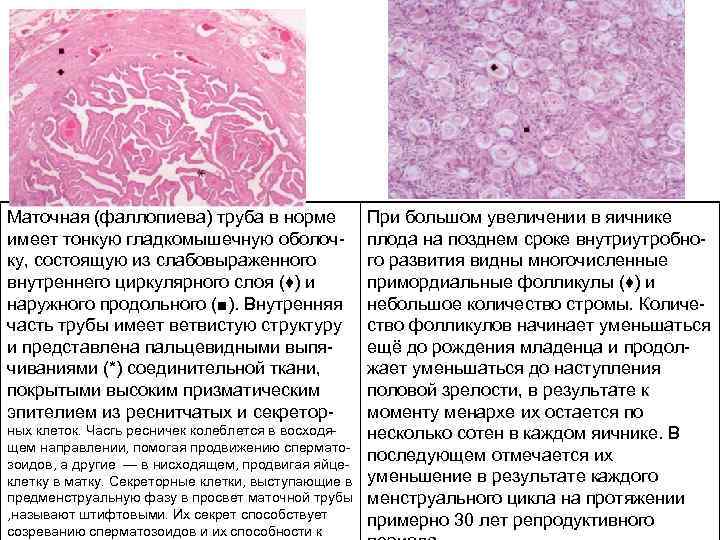
Маточная (фаллопиева) труба в норме имеет тонкую гладкомышечную оболоч ку, состоящую из слабовыраженного внутреннего циркулярного слоя (♦) и наружного продольного (■). Внутренняя часть трубы имеет ветвистую структуру и представлена пальцевидными выпя чиваниями (*) соединительной ткани, покрытыми высоким призматическим эпителием из реснитчатых и секретор ных клеток. Часгь ресничек колеблется в восходя щем направлении, помогая продвижению спермато зоидов, а другие — в нисходящем, продвигая яйце клетку в матку. Секреторные клетки, выступающие в предменструальную фазу в просвет маточной трубы , называют штифтовыми. Их секрет способствует созреванию сперматозоидов и их способности к При большом увеличении в яичнике плода на позднем сроке внутриутробно го развития видны многочисленные примордиальные фолликулы (♦) и небольшое количество стромы. Количе ство фолликулов начинает уменьшаться ещё до рождения младенца и продол жает уменьшаться до наступления половой зрелости, в результате к моменту менархе их остается по несколько сотен в каждом яичнике. В последующем отмечается их уменьшение в результате каждого менструального цикла на протяжении примерно 30 лет репродуктивного
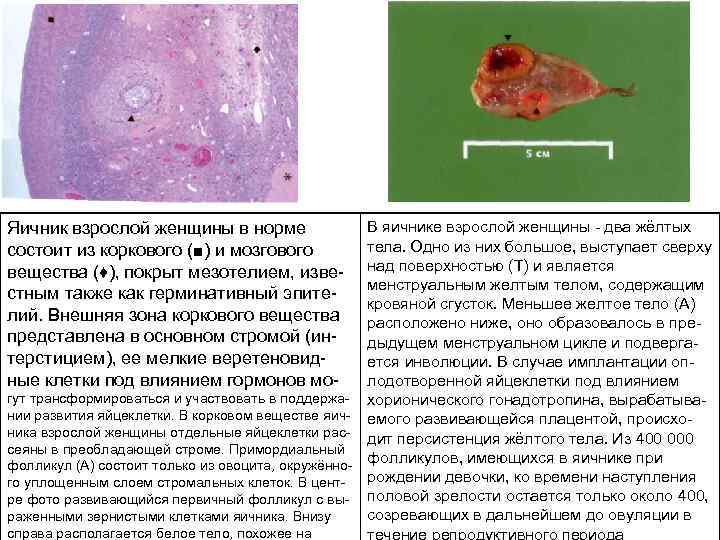
В яичнике взрослой женщины два жёлтых тела. Одно из них большое, выступает сверху над поверхностью (Т) и является менструальным желтым телом, содержащим кровяной сгусток. Меньшее желтое тело (А) расположено ниже, оно образовалось в пре дыдущем менструальном цикле и подверга ется инволюции. В случае имплантации оп лодотворенной яйцеклетки под влиянием гут трансформироваться и участвовать в поддержа хорионического гонадотропина, вырабатыва нии развития яйцеклетки. В корковом веществе яич емого развивающейся плацентой, происхо ника взрослой женщины отдельные яйцеклетки рас дит персистенция жёлтого тела. Из 400 000 сеяны в преобладающей строме. Примордиальный фолликулов, имеющихся в яичнике при фолликул (А) состоит только из овоцита, окружённо рождении девочки, ко времени наступления го уплощенным слоем стромальных клеток. В цент ре фото развивающийся первичный фолликул с вы половой зрелости остается только около 400, созревающих в дальнейшем до овуляции в раженными зернистыми клетками яичника. Внизу справа располагается белое тело, похожее на течение репродуктивного периода Яичник взрослой женщины в норме состоит из коркового (■) и мозгового вещества (♦), покрыт мезотелием, изве стным также как герминативный эпите лий. Внешняя зона коркового вещества представлена в основном стромой (ин терстицием), ее мелкие веретеновид ные клетки под влиянием гормонов мо
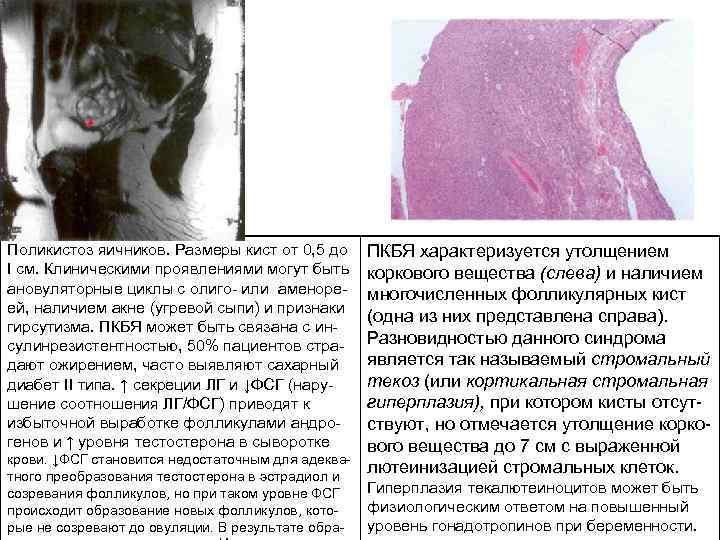
Поликистоз яичников. Размеры кист от 0, 5 до I см. Клиническими проявлениями могут быть ановуляторные циклы с олиго или аменоре ей, наличием акне (угревой сыпи) и признаки гирсутизма. ПКБЯ может быть связана с ин сулинрезистентностью, 50% пациентов стра дают ожирением, часто выявляют сахарный диабет II типа. ↑ секреции ЛГ и ↓ФСГ (нару шение соотношения ЛГ/ФСГ) приводят к избыточной выработке фолликулами андро генов и ↑ уровня тестостерона в сыворотке крови. ↓ФСГ становится недостаточным для адеква тного преобразования тестостерона в эстрадиол и созревания фолликулов, но при таком уровне ФСГ происходит образование новых фолликулов, кото рые не созревают до овуляции. В результате обра ПКБЯ характеризуется утолщением коркового вещества (слева) и наличием многочисленных фолликулярных кист (одна из них представлена справа). Разновидностью данного синдрома является так называемый стромальный текоз (или кортикальная стромальная гиперплазия), при котором кисты отсут ствуют, но отмечается утолщение корко вого вещества до 7 см с выраженной лютеинизацией стромальных клеток. Гиперплазия текалютеиноцитов может быть физиологическим ответом на повышенный уровень гонадотропинов при беременности.

• Опишите характер роста рака тела матки. • Экзофитный рост: опухоль выступает в просвет матки (полиповидный рак) Диффузно инфильтрирующий –опухоль стелится вдоль эндометрия и приводит к его утолщению. • Инвазивный рост: опухоль распространяется в миометрий.
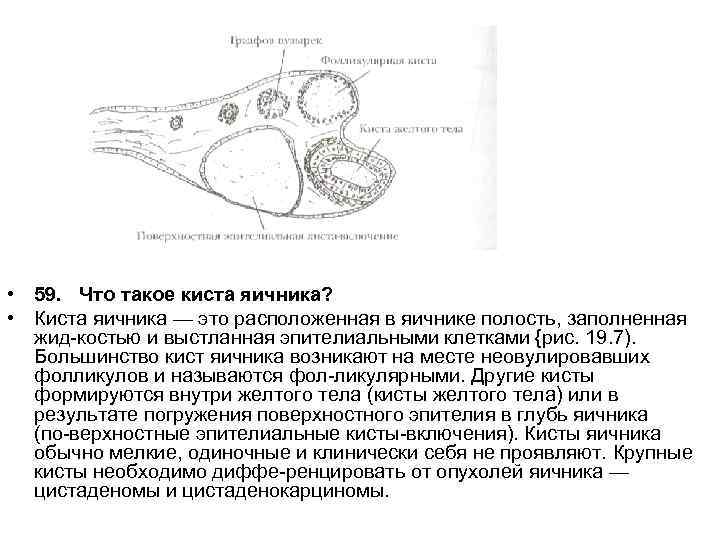
• 59. Что такое киста яичника? • Киста яичника — это расположенная в яичнике полость, заполненная жид костью и выстланная эпителиальными клетками {рис. 19. 7). Большинство кист яичника возникают на месте неовулировавших фолликулов и называются фол ликулярными. Другие кисты формируются внутри желтого тела (кисты желтого тела) или в результате погружения поверхностного эпителия в глубь яичника (по верхностные эпителиальные кисты включения). Кисты яичника обычно мелкие, одиночные и клинически себя не проявляют. Крупные кисты необходимо диффе ренцировать от опухолей яичника — цистаденомы и цистаденокарциномы.
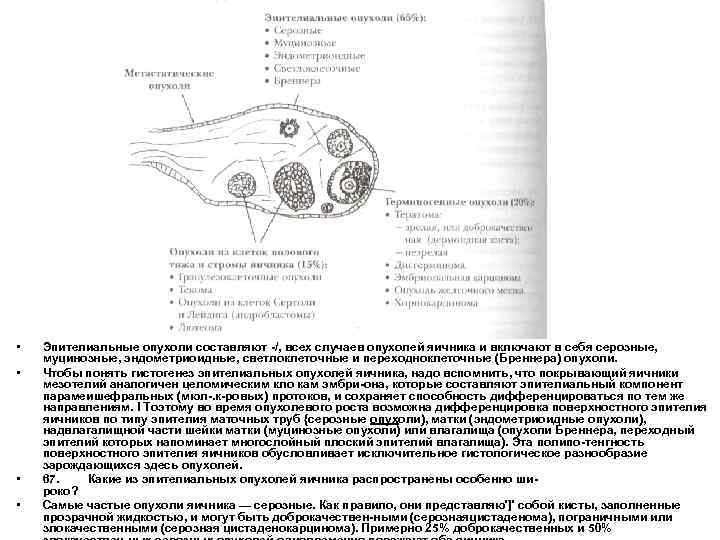
• • Эпителиальные опухоли составляют /, всех случаев опухолей яичника и включают в себя серозные, муцинозные, эндометриоидные, светлоклеточные и переходноклеточные (Бреннера) опухоли. Чтобы понять гистогенез эпителиальных опухолей яичника, надо вспомнить, что покрывающий яичники мезотелий аналогичен целомическим кло кам эмбри она, которые составляют эпителиальный компонент парамеишефральных (мюл. к ровых) протоков, и сохраняет способность дифференцироваться по тем же направлениям. I Тоэтому во время опухолевого роста возможна дифференцировка поверхностного эпителия яичников по типу эпителия маточных труб {серозные опухоли), матки (эндометриоидные опухоли), надвлагалищной части шейки матки (муцинозные опухоли) или влагалища (опухоли Бреннера, переходный эпителий которых напоминает многослойный плоский эпителий влагалища). Эта полипо тенгность поверхностного эпителия яичников обусловливает исключительное гистологическое разнообразие зарождающихся здесь опухолей. 67. Какие из эпителиальных опухолей яичника распространены особенно ши роко? Самые частые опухоли яичника — серозные. Как правило, они представляю']' собой кисты, заполненные прозрачной жидкостью, и могут быть доброкачествен ными (серознаяцистаденома), пограничными или злокачественными (серозная цистаденокарцинома). Примерно 25% доброкачественных и 50%
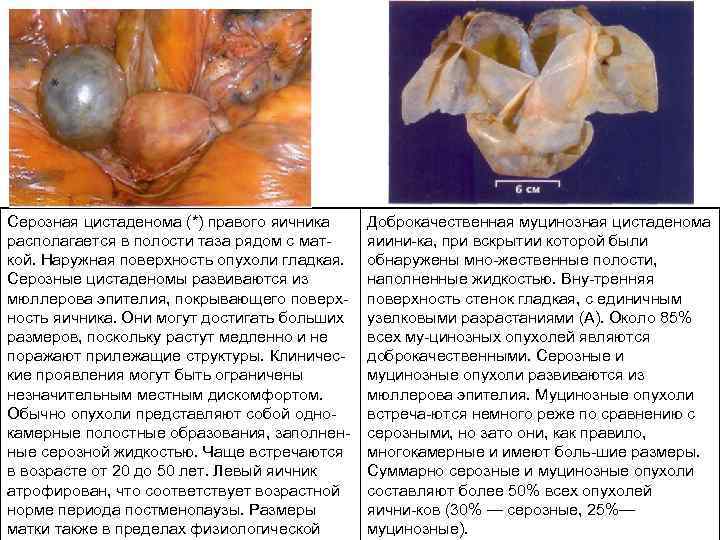
Серозная цистаденома (*) правого яичника располагается в полости таза рядом с мат кой. Наружная поверхность опухоли гладкая. Серозные цистаденомы развиваются из мюллерова эпителия, покрывающего поверх ность яичника. Они могут достигать больших размеров, поскольку растут медленно и не поражают прилежащие структуры. Клиничес кие проявления могут быть ограничены незначительным местным дискомфортом. Обычно опухоли представляют собой одно камерные полостные образования, заполнен ные серозной жидкостью. Чаще встречаются в возрасте от 20 до 50 лет. Левый яичник атрофирован, что соответствует возрастной норме периода постменопаузы. Размеры матки также в пределах физиологической Доброкачественная муцинозная цистаденома яиини ка, при вскрытии которой были обнаружены мно жественные полости, наполненные жидкостью. Вну тренняя поверхность стенок гладкая, с единичным узелковыми разрастаниями (А). Около 85% всех му цинозных опухолей являются доброкачественными. Серозные и муцинозные опухоли развиваются из мюллерова эпителия. Муцинозные опухоли встреча ются немного реже по сравнению с серозными, но зато они, как правило, многокамерные и имеют боль шие размеры. Суммарно серозные и муцинозные опухоли составляют более 50% всех опухолей яични ков (30% — серозные, 25%— муцинозные).
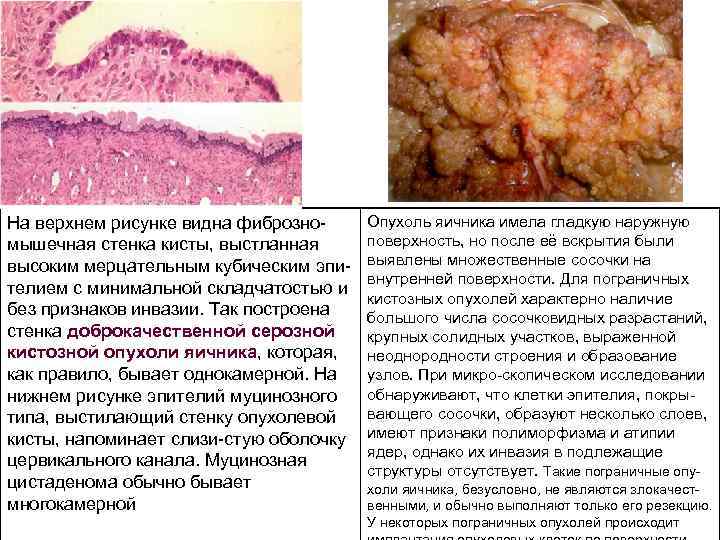
На верхнем рисунке видна фиброзно мышечная стенка кисты, выстланная высоким мерцательным кубическим эпи телием с минимальной складчатостью и без признаков инвазии. Так построена стенка доброкачественной серозной кистозной опухоли яичника, которая, как правило, бывает однокамерной. На нижнем рисунке эпителий муцинозного типа, выстилающий стенку опухолевой кисты, напоминает слизи стую оболочку цервикального канала. Муцинозная цистаденома обычно бывает многокамерной Опухоль яичника имела гладкую наружную поверхность, но после её вскрытия были выявлены множественные сосочки на внутренней поверхности. Для пограничных кистозных опухолей характерно наличие большого числа сосочковидных разрастаний, крупных солидных участков, выраженной неоднородности строения и образование узлов. При микро скопическом исследовании обнаруживают, что клетки эпителия, покры вающего сосочки, образуют несколько слоев, имеют признаки полиморфизма и атипии ядер, однако их инвазия в подлежащие структуры отсутствует. Такие пограничные опу холи яичника, безусловно, не являются злокачест венными, и обычно выполняют только его резекцию. У некоторых пограничных опухолей происходит
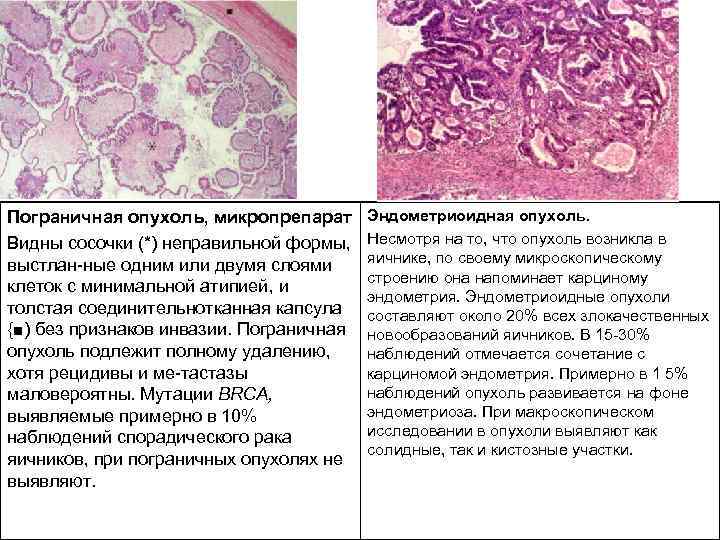
Пограничная опухоль, микропрепарат Видны сосочки (*) неправильной формы, выстлан ные одним или двумя слоями клеток с минимальной атипией, и толстая соединительнотканная капсула {■) без признаков инвазии. Пограничная опухоль подлежит полному удалению, хотя рецидивы и ме тастазы маловероятны. Мутации BRCA, выявляемые примерно в 10% наблюдений спорадического рака яичников, при пограничных опухолях не выявляют. Эндометриоидная опухоль. Несмотря на то, что опухоль возникла в яичнике, по своему микроскопическому строению она напоминает карциному эндометрия. Эндометриоидные опухоли составляют около 20% всех злокачественных новообразований яичников. В 15 30% наблюдений отмечается сочетание с карциномой эндометрия. Примерно в 1 5% наблюдений опухоль развивается на фоне эндометриоза. При макроскопическом исследовании в опухоли выявляют как солидные, так и кистозные участки.
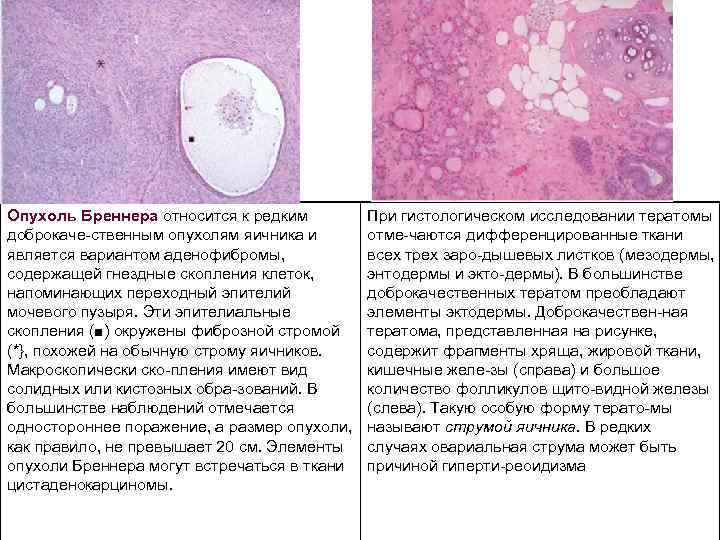
Опухоль Бреннера относится к редким доброкаче ственным опухолям яичника и является вариантом аденофибромы, содержащей гнездные скопления клеток, напоминающих переходный эпителий мочевого пузыря. Эти эпителиальные скопления (■) окружены фиброзной стромой (*}, похожей на обычную строму яичников. Макроскопически ско пления имеют вид солидных или кистозных обра зований. В большинстве наблюдений отмечается одностороннее поражение, а размер опухоли, как правило, не превышает 20 см. Элементы опухоли Бреннера могут встречаться в ткани цистаденокарциномы. При гистологическом исследовании тератомы отме чаются дифференцированные ткани всех трех заро дышевых листков (мезодермы, энтодермы и экто дермы). В большинстве доброкачественных тератом преобладают элементы эктодермы. Доброкачествен ная тератома, представленная на рисунке, содержит фрагменты хряща, жировой ткани, кишечные желе зы (справа) и большое количество фолликулов щито видной железы (слева). Такую особую форму терато мы называют струмой яичника. В редких случаях овариальная струма может быть причиной гиперти реоидизма
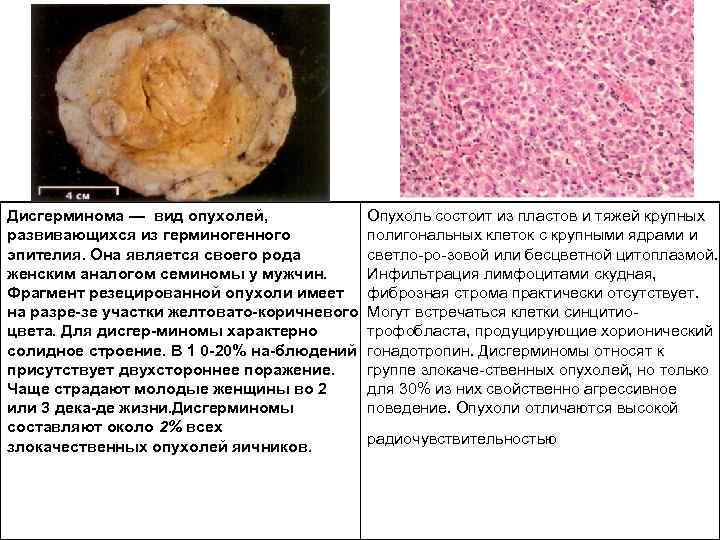
Дисгерминома — вид опухолей, развивающихся из герминогенного эпителия. Она является своего рода женским аналогом семиномы у мужчин. Фрагмент резецированной опухоли имеет на разре зе участки желтовато коричневого цвета. Для дисгер миномы характерно солидное строение. В 1 0 20% на блюдений присутствует двухстороннее поражение. Чаще страдают молодые женщины во 2 или 3 дека де жизни. Дисгерминомы составляют около 2% всех злокачественных опухолей яичников. Опухоль состоит из пластов и тяжей крупных полигональных клеток с крупными ядрами и светло ро зовой или бесцветной цитоплазмой. Инфильтрация лимфоцитами скудная, фиброзная строма практически отсутствует. Могут встречаться клетки синцитио трофобласта, продуцирующие хорионический гонадотропин. Дисгерминомы относят к группе злокаче ственных опухолей, но только для 30% из них свойственно агрессивное поведение. Опухоли отличаются высокой радиочувствительностью
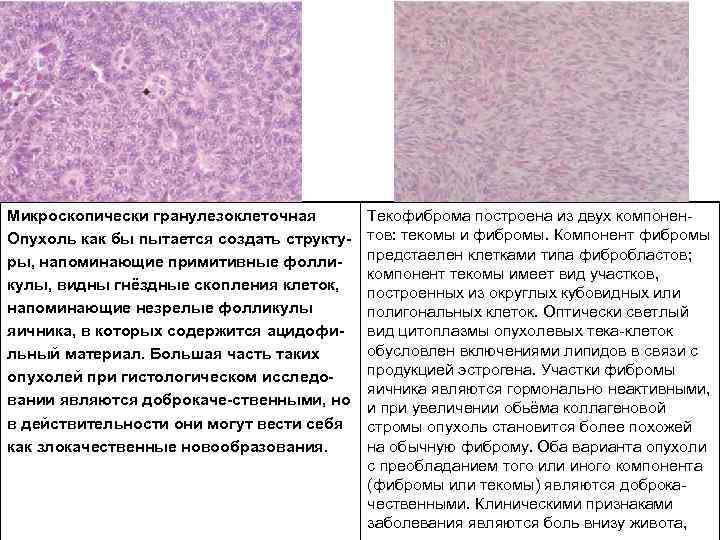
Микроскопически гранулезоклеточная Опухоль как бы пытается создать структу ры, напоминающие примитивные фолли кулы, видны гнёздные скопления клеток, напоминающие незрелые фолликулы яичника, в которых содержится ацидофи льный материал. Большая часть таких опухолей при гистологическом исследо вании являются доброкаче ственными, но в действительности они могут вести себя как злокачественные новообразования. Текофиброма построена из двух компонен тов: текомы и фибромы. Компонент фибромы предстаелен клетками типа фибробластов; компонент текомы имеет вид участков, построенных из округлых кубовидных или полигональных клеток. Оптически светлый вид цитоплазмы опухолевых тека клеток обусловлен включениями липидов в связи с продукцией эстрогена. Участки фибромы яичника являются гормонально неактивными, и при увеличении обьёма коллагеновой стромы опухоль становится более похожей на обычную фиброму. Оба варианта опухоли с преобладанием того или иного компонента (фибромы или текомы) являются доброка чественными. Клиническими признаками заболевания являются боль внизу живота,

БОЛЕЗНИ МОЛОЧНОЙ ЖЕЛЕЗЫ 95. С какими объемными образованиями молочной железы чаще всего стал кивается патологоанатом? В США, где широко распространена маммография и высока врачебная на стороженность к любым объемным образованиям молочной железы, морфоло гическое исследование операционного материала ибиоптатов железы в 40(< чаев выявляет мастопатию, в 15% случаев — неопухолевые процессы, например некроз жировой ткани, расширение млечных протоков и хронический мастит, в 5% случаев — доброкачественные опухоли и в 10% случаев — злокачественные опухоли. В оставшихся 30% случаев предоставленный патоморфологу материал не содержит патологических изменений (рис. 19. 11). 96. Что такое мастопатия? Мастопатией, или фиброзно кистозной болезнью молочной железы, называ ют ее изменения, связанные с бурным, нонескоординпрованным ответом клеток млечных протоков и стромы на периодическую гормональную стимуляцию во время менструального цикла. При этом происходят три важнейших морфологи ческих изменения: Фиброз. Плотная соединительная ткань междольковых перегородок про никает внутрь долек, где вытесняет рыхлую внутридольковую соединительную ткань. Кистозное расширение млечных протоков. Пучки соединительной ткани пережимают сегменты млечных протоков, нарушал отток секрета по ним. В результате начальные отделы протоков расширяются. Аденоз. Пролиферация эпителия альвеол и млечных альвеолярных ходов вокруг кистозно расширенных млечных протоков.
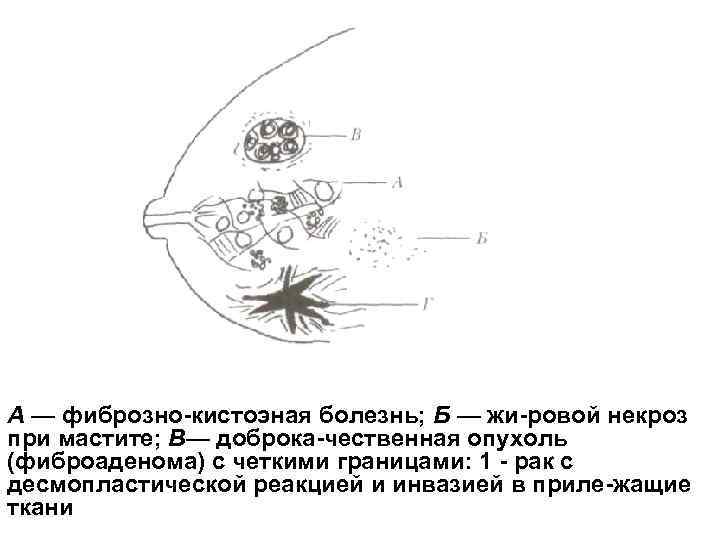
А — фиброзно кистоэная болезнь; Б — жи ровой некроз при мастите; В— доброка чественная опухоль (фиброаденома) с четкими границами: 1 рак с десмопластической реакцией и инвазией в приле жащие ткани

97. Укажите различия между пролиферативиой и непролиферативной формами мастопатии. Для непролиферативной формы мастопатии характерны преимуществен но фиброзно кистозные изменения. Их находят у большинства женщин старше 45 лет, что, по всей вероятности, связано с естественными процессами старения. Реже мастопатия имеет пролиферативный характер и сопровождается аденозом. Ещё реже отмечается внутрипротоковая гиперплазия или даже впутрипротоковый папилломатоз. О пролиферации всегда сообщают в морфологическом заклю чении, поскольку она вдвое увеличивает риск злокачественного роста. Дольковая или протоковая гиперплазия с признаками атипии, порой с трудом отличимая от рака in situ, повышает риск развития инвазивной опухоли в 5 раз

98. Назовите наиболее распространенную доброкачественную опухоль молочной железы. Из доброкачественных опухолей молочной железы преобладает фиброаденома. Она состоит из вытянутых млечных протоков и рыхлой соединительно тканной стромы. Фиброаденома отграничена от нормальной железистой ткани и при осмотре выглядит как округлое подвижное образование молочной железы у женщин в возрасте 20 35 лет. 99. Что такое листовидная опухоль? Листовидная опухоль но многом похожа ну фиброаденому. Своим названием она обязана характерному виду на разрезе: листовидные выпячивания опухолевой ткани и просвет имеющихся в опухоли кистозпых полостей. Как и фиброаденома, листовидная опухоль состоит из эпителиального и стромального опухолевых компонентов. Строма богата клетками, которые бывают атипичными. Большин ство листовидных опухолей доброкачественны. Злокачественные опухоли инва зируют и здоровые ткани и могут рецидивировать, если не полностью удалены. Метастазирующая листовидная опухоль встречается исключительно редко.

100. Что представляют собой внутрипротоковые папилломы? Внутрипротоковые папилломы — это доброкачественные сосочковые опухоли, растущие внутри крупных млечных протоков. Они легко травмируются, приводя к кровянистым выделениям из молочной железы. 101. Насколько широко распространен рак молочной железы? Рак молочной железы — самая частая злокачественная опухоль которая по частоте причина смерти от злокачественных опухолей среди женского населе ния МИЛ.

102. Перечислите факторы, повышающие риск инвазивного рака молочной железы. Очевидно, что заболеваемость раком молочной железы растет с возрастай. К прочим факторам риска относятся; Отягощенный семейный анамнез (рак молочной железы у матери или сестер) — повышает риск в 2 9 раз. Особенности гинекологического анамнеза (раннее менархе, поздняя ме нопауза) — повышают риск в 2 раза. Бездетность — повышает риск в 3 раза. Пролиферативные заболевания молочной железы — повышают риск в 2 раза. Атипическая гиперплазия железистого эпителия — повышает риск в 4 5 раз. Рак in situ ~ повышает риск в 8 раз.

103. В какой части молочной железы чаще всего зарождается рак? Железистая ткань молочной железы сосредоточена преимущественно в ее верхненаружном квадранте, поэтому неудивительно, что отсюда растет более по ловины опухолей. В центральной зоне зарождаются 20% опухолей, а три осталь ные квадранта в сумме дают 30% опухолей (рис. 19. 12). 104. Как классифицируют рак молочной железы? Исходя из гистогенеза, рак молочной железы разделяют на протоковы. Й (90% случаев) и дольковый (10% случаев). Прочие злокачественные опухоли
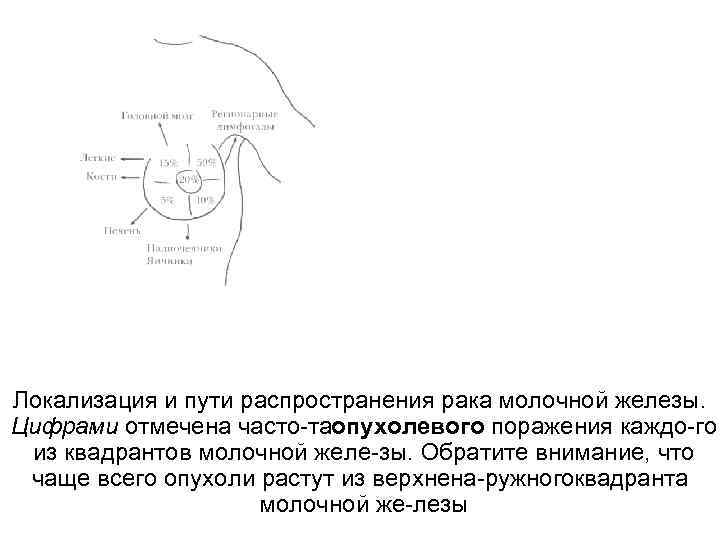
Локализация и пути распространения рака молочной железы. Цифрами отмечена часто таопухолевого поражения каждо го из квадрантов молочной желе зы. Обратите внимание, что чаще всего опухоли растут из верхнена ружногоквадранта молочной же лезы

105. Что такое внутрипротоковый рак молочной железы? Внутрипротоковый рак (протоковый рак in situ) — рак молочной железы до стадии инвазии. Обычно протекает бессимптомно и выявляется только с по мощью морфологического исследованиябиоптата. взятого из измененного на маммограмме участка железы. На сегодня это самая частая из впервые диагно стируемых форм рака молочной железы. 106. Обязательно ли внутрипротоковый рак молочной железы превратится в инвазивный в отсутствие надлежащего лечения? Однозначного ответа на этот вопрос не существует из за практической невы полнимости контролируемых исследований. По имеющимся данным, вероятность прогрессирования внутрипротокового рака зависит от его гистологического типа. Наиболее опасен угревидный рак, или комедокарцинома, названный так за очаги центрального некроза, которые позже при надавливании выделяются из млечных протоков в виде черных масс, подобных содержимому кожных угрей. Низкодифференцированный внутрипротоковый рак инвазирует в 40% случаев, а высоко дифференцированный внутрипротоковый рак — вероятно, в 20% случаев.

107. Что такое внутридольковый рак молочной железы? Внутридолъковый рак, или дольковый рак in situ — это доинвазивная форма долькового рака молочной железы. По распрастраненности значительно уступает внутрипротоковому раку. Внутрндольковый рак примерно в 30% случав становится инвазивым. Он часто двусторонний, что необходимо учитывать при выборе тактики лечения. 108. На какие гистологические типы разделяют инвазивный рак молочной железы? Две трети случаев инвазивного рака молочной железы представлены классическим инвазивным протоковым раком. Остальные случаи рака попадание следующие гистологические группы: Инвазивный дольковый рак. Медуллярный рак. Коллоидный рак. Тубулярный рак Прочие редкие формы инвазивного протоконого рака. 109. Почему инвазивный протоковый рак молочной железы иногда называют скиррозным? [l. HHa. iinmi. iii протоковый рак молочном же. и мы кппскаеч вы раженную десмопластическую реакцию, в результате которой опухоль прорастаеч гр соединительной тканью и приобретает каменистую плотность. Такую твердую опухоль называют скиррозной (от греч. skirrfws — твердый).

110. Почему скиррозный рак молочной железы режется с трудом и имеет на разрезе тяжистый вид? Соединительнотканная строма, обильно представленная в с киррозном раке, по цвету белая, тяжистого вида (легко представить, вспомнив цвет прожилок в куске дешевого мяса). Кроме того, опухоль обычно содержит отложения кальция (преимущественно в виде фосфатов), которые затрудняют движение ножа через ткань и также придают опухоли белый цвет. 111. Какова причина втяжения соска и изменения кожи по типу апельсиновой корки? Десмопластическая реакция, сопровождающая инвазивный протоковый рак, подобна образованию грубого рубца, который деформирует железу и втягивает внутрь сосок, а уплотнение сосочкового слоя дермы между волосяными фолли кулами подчеркивает их контуры, в результате чего фолликулы приобретают вид | ямочек на кожуре апельсина. 112. Какие проявления инвазивного роста рака молочной железы обнаруживаются при макроскопическом исследовании, а какие — при микроскопическом исследовании? Невооруженным глазом можно видеть, как опухоль прорастает неизменен ную ткань молочной железы, лучами распространяется в желтую жировую ткань. Под микроскопом можно различить инвазию кровеносных и лимфатических сосудов и нервов.

113. Что такое болезнь Педжета молочной железы? Болезнь Педжета молочной железы означает ннвазивный протоковый рак, захватывающий эпидермис соска и ареолы. Она характеризуется покраснением, мокнутием и шелушением пораженной кожи, чем напоминает экзему. В эпидермисе, преимущественно в базальном слое, находят крупные светлые клетки, за полненныемукополисахаридами (клетки Педжета). Если эти клетки собираются в группы и поднимаются к поверхности, возникают эрозии, часто с вторичным инфицированием. Прогноз зависит от распространенности подлежащего инвазивного про токового рака. 114. Какие гистологические типы инвазивного рака молочной железы имеют лучший прогноз? Лучший прогноз по сравнению с инвазивным протоковым раком имеют следующие варианты рака молочной железы: Медуллярный рак. Муцинозный рак. Тубулярный рак. К сожалению, на долю этих форм рака приходится не более 2 3% общей заболеваемости. 115. Опишите медуллярный рак молочной железы. Помимо скиррозного рака молочной железы, богатого соединительной тка нью и потому плотного как камень, существует форма рака, при которой соедини тельная ткань практически отсутствует. А если вспомнить о мягкой консистенции костного или продолговатого мозга, то станет понятно, почему эти мягкие и нередко крупные опухоли назвали медуллярным раком. Медуллярный рак состоит из пластов опухолевых клеток и лежащих впере мешку с ними лимфоцитов. Лимфоцитарный ответ свидетельствует об активно сти иммунной системы, чем), по всей видимости, и обязана опухоль своей низкой злокачественностью.

116. Расскажите о коллоидном (муцинозном) раке молочной железы. Муцинозный, или коллоидный, рак— редкая опухоль из слизьобразующих клеток, погруженных в выделяемое ими рыхлое студенистое межклеточное ве щество. Опухоль мягкая, желеобразная, за что ее часто называют желатинозной. Такой рак поражает преимущественно пожилых и имеет лучший прогноз, чем классический. 117. Что такое инвазивный дольковый рак молочной железы? Дольковый рак, как следует из его названия, растет из долек (ацинусов) молочной железы. Опухолевые клетки мономорфные, содержат округлые ядра и врастают в строму молочной железы цепочками. Часто они в несколько слоев окружают дольки или млечные протоки, в силу чего придают им вид мишени. 118. Сравните прогноз инвазивного протокового и инвазивного дольковогорака молочной железы. На одинаковых стадиях прогноз нпназивного протокового и имиазинного долькового рака молочной железы не различается. Важно, однако, помнить, что в 20% случаев дольковый рак двусторонний, поэтому после резекции опухоли пациентка должна регулярно проходить профилактические осмотры, а любое по дозрительное образование в здоровой железе подлежит обязательной пункции

119. Куда метастазирует рак молочной железы? Рак молочной железы дает лимфогенные метастазы в регионарные лимфо узлы и гематогенные — в отдаленные органы (см. рис. 19. 12). При расположении рака в верхненаружном квадранте пли центральной зоне молочной железы пер выми поражаются подмышечные лимфоузлы. Из нижних квадрантов молочной железы опухоль распространяется в лимфоузлы, лежащие по ходу внутренней грудной артерии. Отдаленные метастазы чаще всего появляются в легких, пе чени, костях и, как ни странно, в надпочечниках. Метастазы в головной мозг смертельны. 120. Что влияет на прогноз при раке молочной железы? Главный прогностический фактор при раке молочной железы — стадия опухолевого роста. При неинвазивных опухолях прогноз, безусловно, наилучший. Гистологический тип также сказывается на течении опухоли, но опухоли с низкой степенью злокачественности (медуллярный, тубулярный н муцинозный варианты инвазивного протокового рака), к сожалению, редки. К другим, еще не полностью изученным, но уже активно используемым в клинике, прогностическим факторам относятся: Наличие рецепторов к эстрогенам и прогестерону — повышает чувствительность опухоли к химиотерапии, особенно в сочетании с антиэстрогенными препаратами, например тамоксифеном. Плоидность и митотический индекс — определяются с помощью проточной цитометрии или гибридизации in situ и тесно связаны с поведени ем опухоли. Суперэкспрессия онкогенов и утрата генов онкосупрессоров — так, гуперэкспрессия онкогена c erb. B 2, кодирующего рецептор к ростовым фак торам и задействованного в патогенезе рака молочной железы, прогностически неблагоприятна

121. Охарактеризуйте влияние стадии рака молочной железы на прогноз послеоперационной выживаемости пациенток. I стадия — локализованная опухоль менее 2 см в диаметре; пятилетняя вы стадия — опухоль 2 5 см в диаметре с метастазами в регионарные шш|ю узлы; пятилетняя выживаемость — 65%. I 11 стадия — опухоль более 5 см в диаметре с односторонними метастазами в регионарные лимфоузлы; пятилетняя выживаемость — 40%.





6. Какие из женских половых органов способны продуцировать половые гор моны? Женские половые гормоны (эстрогены и прогестерон) вырабатываются только фолликулярными (гранулезными) и текальными клетками яичников. Гилусные клетки секретируют небольшое количество андрогенов. 7. Какие отделы женского полового тракта и как отвечают на действие эстрогенов и прогестерона? В первую половину менструального цикла в ответ на действие эстрогенов пролиферируют железы и строма эндометрия. Во вторую половину цикла, когда преобладает влияние прогестерона, маточные железы приобретают секретор ный фенотип, а стромальные клетки становятся похожими на децидуальные. Во время беременности эндометрий превращается в одну из плодных оболочек — децидуальную, или отпадающую, оболочку матки. Клетки миометрия также реагируют на половые гормоны, что явствует из их гипертрофии во время беременности и атрофии в климактерическом периоде. То же можно сказать и о многослойном плоском эпителии влагалища, который меняет свой вид в зависимости от фазы менструального цикла и атрофируется после менопаузы. Наконец, на циклические изменения концентрации половых гормонов и крови отвечают молочные железы, то несколько увеличиваясь, то уменьшаясь и объеме.












Патология женской половой с-мы.ppt