Патофизиология коагуляционного гемостаза.ppt
- Количество слайдов: 35
 Патология системы гемостаза
Патология системы гемостаза
 Коагуляционный гемостаз. Коагулопатии. Вазопатии. Тромбофилии
Коагуляционный гемостаз. Коагулопатии. Вазопатии. Тромбофилии
 Система прокоагулянтов (коагуляционный гемостаз)
Система прокоагулянтов (коагуляционный гемостаз)
 Факторы коагуляционного гемостаза Обозначение Наименование Место образования I Фибриноген - Печень II Протромбин - Печень (в присутствии витамина К) III Тканевой тромбопластин (апопротеин III) - Клеточная мембрана IV Ионы кальция – Са 2+ Гранулы тромбоцитов (плотные тельца) V Проакцелерин (лабильный фактор) - Печень VII Проконвертин (стабильный фактор) - Печень (в присутствии витамина К) VIII - имеет 2 субъединицы VIII: С - антигемофильный глобулин VIII: ВФ - фактор Виллебранда - IX Плазменный компонент тромбопластина (РТС-фактор, фактор Кристмаса) - Печень (в присутствии витамина К) X Фактор Стюарта-Прауэра (плазменная протромбиназа) - Печень (в присутствии витамина К) XI Плазменный предшественник тромбопластина (PTA-фактор, фактор Розенталя)* - Печень XII Фактор Хагемана (контактный фактор) - Печень XIII Фибринстабилизирующий фактор - Печень, тромбоциты - Плазменный прекаллекреин – ППК (фактор Флетчера) - Печень - Высокомолекулярный кининоген – ВМК, (фактор Фитцджеральда) - Печень Эндотелий
Факторы коагуляционного гемостаза Обозначение Наименование Место образования I Фибриноген - Печень II Протромбин - Печень (в присутствии витамина К) III Тканевой тромбопластин (апопротеин III) - Клеточная мембрана IV Ионы кальция – Са 2+ Гранулы тромбоцитов (плотные тельца) V Проакцелерин (лабильный фактор) - Печень VII Проконвертин (стабильный фактор) - Печень (в присутствии витамина К) VIII - имеет 2 субъединицы VIII: С - антигемофильный глобулин VIII: ВФ - фактор Виллебранда - IX Плазменный компонент тромбопластина (РТС-фактор, фактор Кристмаса) - Печень (в присутствии витамина К) X Фактор Стюарта-Прауэра (плазменная протромбиназа) - Печень (в присутствии витамина К) XI Плазменный предшественник тромбопластина (PTA-фактор, фактор Розенталя)* - Печень XII Фактор Хагемана (контактный фактор) - Печень XIII Фибринстабилизирующий фактор - Печень, тромбоциты - Плазменный прекаллекреин – ППК (фактор Флетчера) - Печень - Высокомолекулярный кининоген – ВМК, (фактор Фитцджеральда) - Печень Эндотелий
 Этапы активации коагуляционного гемостаза 1 этап – активация Х фактора (образование активной протромбиназы): • • Внутренний путь (медленный) – запускается на фоне активации СТГ в условиях высокой скорости кровотока - в артериях (артериальный тромбоз). Внешний путь (быстрый) – запускается в отсутствие предварительной активации СТГ в условиях низкой скорости кровотока - в венах (венозный тромбоз). 2 этап – образование тромбина (фактор IIa) 3 этап – активация фибриногена с образованием сгустка фибрина и тромба.
Этапы активации коагуляционного гемостаза 1 этап – активация Х фактора (образование активной протромбиназы): • • Внутренний путь (медленный) – запускается на фоне активации СТГ в условиях высокой скорости кровотока - в артериях (артериальный тромбоз). Внешний путь (быстрый) – запускается в отсутствие предварительной активации СТГ в условиях низкой скорости кровотока - в венах (венозный тромбоз). 2 этап – образование тромбина (фактор IIa) 3 этап – активация фибриногена с образованием сгустка фибрина и тромба.
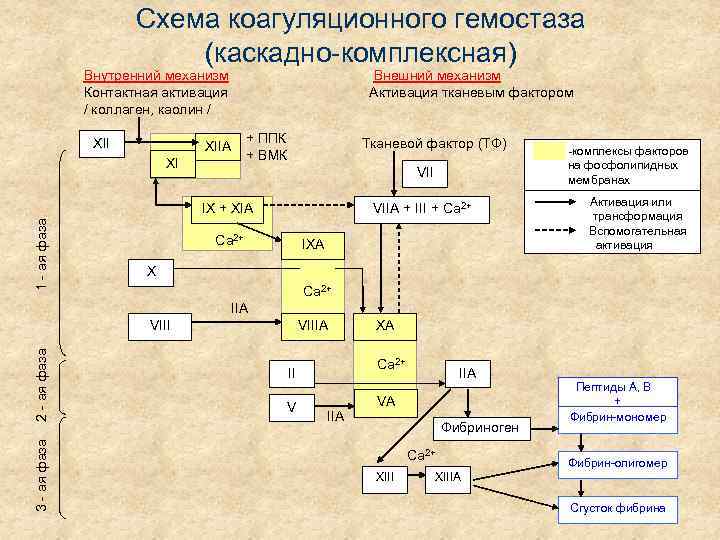 Схема коагуляционного гемостаза (каскадно-комплексная) Внутренний механизм Контактная активация / коллаген, каолин / XII Внешний механизм Активация тканевым фактором XIIA XI + ППК + ВМК Тканевой фактор (ТФ) VII 1 - ая фаза IX + XIA VIIA + III + Са 2+ Ca 2+ IXА -комплексы факторов на фосфолипидных мембранах Активация или трансформация Вспомогательная активация X Ca 2+ IIA 3 - ая фаза 2 - ая фаза VIIIA Ca 2+ II V XA IIА VA Фибриноген Ca 2+ XIII Пептиды А, В + Фибрин-мономер Фибрин-олигомер XIIIA Сгусток фибрина
Схема коагуляционного гемостаза (каскадно-комплексная) Внутренний механизм Контактная активация / коллаген, каолин / XII Внешний механизм Активация тканевым фактором XIIA XI + ППК + ВМК Тканевой фактор (ТФ) VII 1 - ая фаза IX + XIA VIIA + III + Са 2+ Ca 2+ IXА -комплексы факторов на фосфолипидных мембранах Активация или трансформация Вспомогательная активация X Ca 2+ IIA 3 - ая фаза 2 - ая фаза VIIIA Ca 2+ II V XA IIА VA Фибриноген Ca 2+ XIII Пептиды А, В + Фибрин-мономер Фибрин-олигомер XIIIA Сгусток фибрина
 Методы исследования коагуляционного гемостаза Внутренний путь: - АПТВ – норма – 30 -42 с Микст-АПТВ: Коррекция АПТВ есть → дефицит фактора свертывания, Коррекции АПТВ нет → ингибиция фактора свертывания (АТ). - Время свертывания крови (по Ли и Уайту) - норма 5 -12 мин Внешний путь: - Протромбиновое время (ПВ) норма 12 -15 с - Протромбиновое отношение: ПО = (ПВбольного/ПВнорма) норма 0, 7 -1, 1 - Международное нормализованное отношение: МНО = (ПО)мич норма 1, 0 -1, 4 Конечная фаза: - Количество фибриногена – норма 2 -4 г/л - Тромбиновое время – норма 14 -16 с
Методы исследования коагуляционного гемостаза Внутренний путь: - АПТВ – норма – 30 -42 с Микст-АПТВ: Коррекция АПТВ есть → дефицит фактора свертывания, Коррекции АПТВ нет → ингибиция фактора свертывания (АТ). - Время свертывания крови (по Ли и Уайту) - норма 5 -12 мин Внешний путь: - Протромбиновое время (ПВ) норма 12 -15 с - Протромбиновое отношение: ПО = (ПВбольного/ПВнорма) норма 0, 7 -1, 1 - Международное нормализованное отношение: МНО = (ПО)мич норма 1, 0 -1, 4 Конечная фаза: - Количество фибриногена – норма 2 -4 г/л - Тромбиновое время – норма 14 -16 с
 Система антикоагулянтов
Система антикоагулянтов
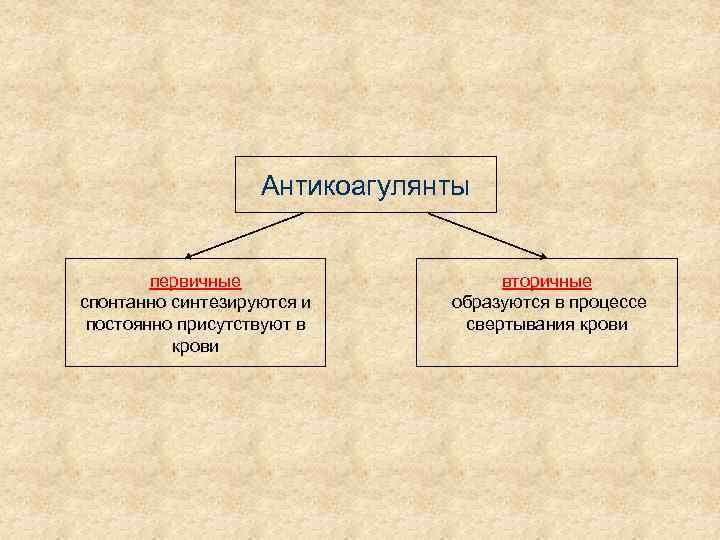 Антикоагулянты первичные спонтанно синтезируются и постоянно присутствуют в крови вторичные образуются в процессе свертывания крови
Антикоагулянты первичные спонтанно синтезируются и постоянно присутствуют в крови вторичные образуются в процессе свертывания крови
 Первичные антикоагулянты Ингибиторы внутреннего пути: • «Контактные ингибиторы» • Антитромбин III + гепарин • Протеины С и S Ингибиторы внешнего пути: • TFPI (Tissue factor pathway inhibitor) • α 2 -макроглобулин Ингибиторы конечной фазы: • Тромбомодулин • Антитромбин III ингибируют тромбин (IIa) • α 2 -макроглобулин • Ингибитор полимеризации фибрина
Первичные антикоагулянты Ингибиторы внутреннего пути: • «Контактные ингибиторы» • Антитромбин III + гепарин • Протеины С и S Ингибиторы внешнего пути: • TFPI (Tissue factor pathway inhibitor) • α 2 -макроглобулин Ингибиторы конечной фазы: • Тромбомодулин • Антитромбин III ингибируют тромбин (IIa) • α 2 -макроглобулин • Ингибитор полимеризации фибрина
 Вторичные антикоагулянты подавляют активность предшествующих им факторов.
Вторичные антикоагулянты подавляют активность предшествующих им факторов.
 Фибринолитическая система
Фибринолитическая система
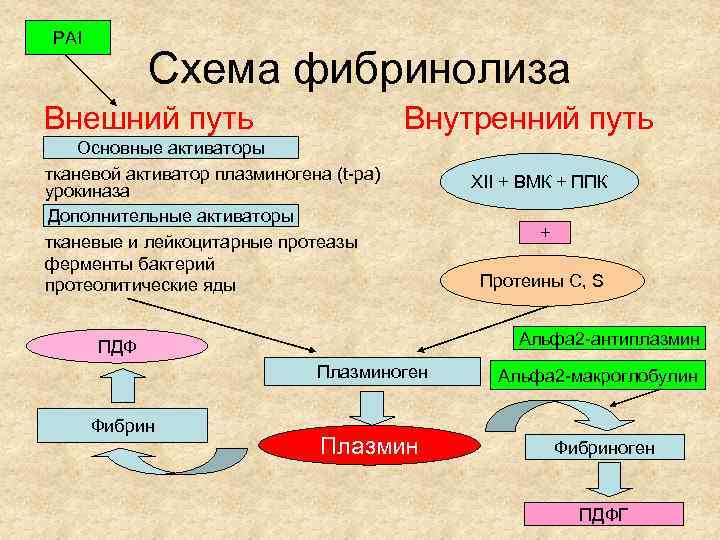 PAI Схема фибринолиза Внешний путь Внутренний путь Основные активаторы тканевой активатор плазминогена (t-pa) урокиназа Дополнительные активаторы тканевые и лейкоцитарные протеазы ферменты бактерий протеолитические яды + Протеины C, S Альфа 2 -антиплазмин ПДФ Плазминоген Фибрин XII + ВМК + ППК Плазмин Альфа 2 -макроглобулин Фибриноген ПДФГ
PAI Схема фибринолиза Внешний путь Внутренний путь Основные активаторы тканевой активатор плазминогена (t-pa) урокиназа Дополнительные активаторы тканевые и лейкоцитарные протеазы ферменты бактерий протеолитические яды + Протеины C, S Альфа 2 -антиплазмин ПДФ Плазминоген Фибрин XII + ВМК + ППК Плазмин Альфа 2 -макроглобулин Фибриноген ПДФГ
 Геморрагические диатезы и синдромы — это патологические состояния, для которых характерна кровоточивость
Геморрагические диатезы и синдромы — это патологические состояния, для которых характерна кровоточивость
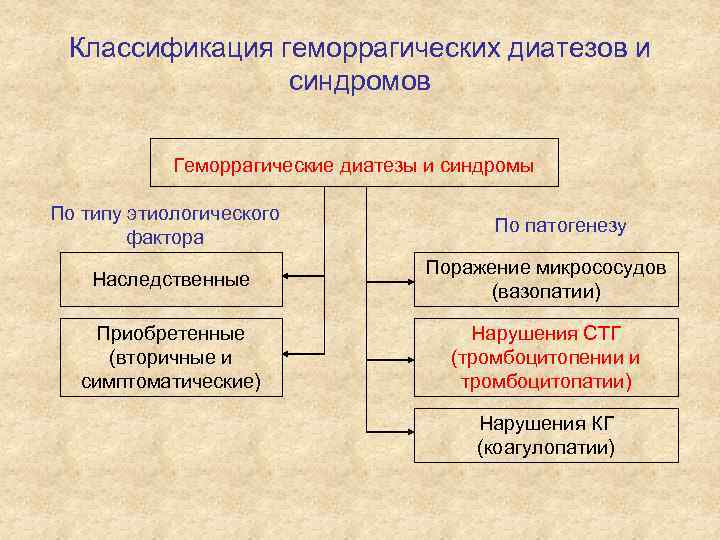 Классификация геморрагических диатезов и синдромов Геморрагические диатезы и синдромы По типу этиологического фактора По патогенезу Наследственные Поражение микрососудов (вазопатии) Приобретенные (вторичные и симптоматические) Нарушения СТГ (тромбоцитопении и тромбоцитопатии) Нарушения КГ (коагулопатии)
Классификация геморрагических диатезов и синдромов Геморрагические диатезы и синдромы По типу этиологического фактора По патогенезу Наследственные Поражение микрососудов (вазопатии) Приобретенные (вторичные и симптоматические) Нарушения СТГ (тромбоцитопении и тромбоцитопатии) Нарушения КГ (коагулопатии)
 Вазопатии
Вазопатии
 Классификация вазопатий Наследственные – связаны с генетически обусловленным дефицитом коллагена и истончением субэндотелия → кровоточащие ангиэктазы. Приобретенные – повреждение эндотелиоцитов → истончение сосудистой стенки → диапедез эритроцитов. Причины: - инфекционная или иммунно-воспалительная патология, - гиповитаминозы (скорбут – цинга).
Классификация вазопатий Наследственные – связаны с генетически обусловленным дефицитом коллагена и истончением субэндотелия → кровоточащие ангиэктазы. Приобретенные – повреждение эндотелиоцитов → истончение сосудистой стенки → диапедез эритроцитов. Причины: - инфекционная или иммунно-воспалительная патология, - гиповитаминозы (скорбут – цинга).
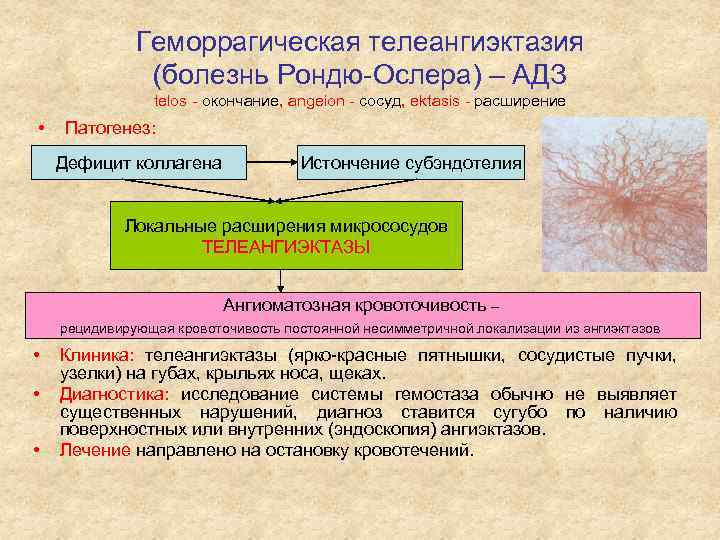 Геморрагическая телеангиэктазия (болезнь Рондю-Ослера) – АДЗ telos - окончание, angeion - сосуд, ektasis - расширение • Патогенез: Дефицит коллагена Истончение субэндотелия Локальные расширения микрососудов ТЕЛЕАНГИЭКТАЗЫ Ангиоматозная кровоточивость – рецидивирующая кровоточивость постоянной несимметричной локализации из ангиэктазов • • • Клиника: телеангиэктазы (ярко-красные пятнышки, сосудистые пучки, узелки) на губах, крыльях носа, щеках. Диагностика: исследование системы гемостаза обычно не выявляет существенных нарушений, диагноз ставится сугубо по наличию поверхностных или внутренних (эндоскопия) ангиэктазов. Лечение направлено на остановку кровотечений.
Геморрагическая телеангиэктазия (болезнь Рондю-Ослера) – АДЗ telos - окончание, angeion - сосуд, ektasis - расширение • Патогенез: Дефицит коллагена Истончение субэндотелия Локальные расширения микрососудов ТЕЛЕАНГИЭКТАЗЫ Ангиоматозная кровоточивость – рецидивирующая кровоточивость постоянной несимметричной локализации из ангиэктазов • • • Клиника: телеангиэктазы (ярко-красные пятнышки, сосудистые пучки, узелки) на губах, крыльях носа, щеках. Диагностика: исследование системы гемостаза обычно не выявляет существенных нарушений, диагноз ставится сугубо по наличию поверхностных или внутренних (эндоскопия) ангиэктазов. Лечение направлено на остановку кровотечений.
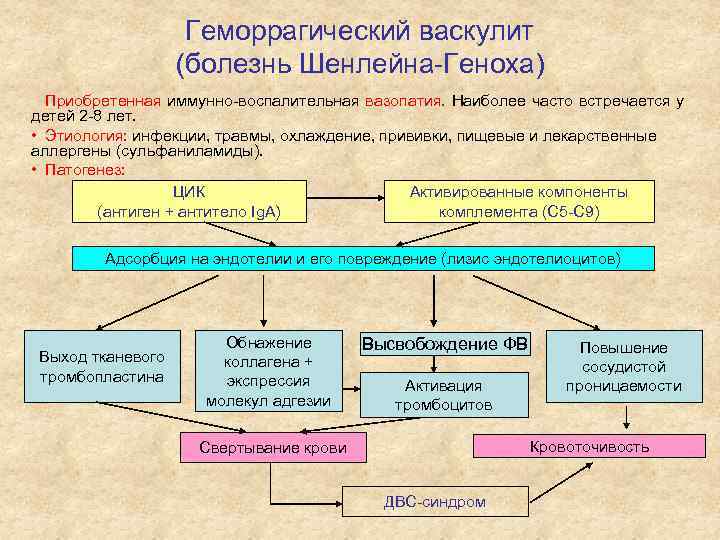 Геморрагический васкулит (болезнь Шенлейна-Геноха) Приобретенная иммунно-воспалительная вазопатия. Наиболее часто встречается у детей 2 -8 лет. • Этиология: инфекции, травмы, охлаждение, прививки, пищевые и лекарственные аллергены (сульфаниламиды). • Патогенез: ЦИК Активированные компоненты (антиген + антитело Ig. А) комплемента (С 5 -С 9) Адсорбция на эндотелии и его повреждение (лизис эндотелиоцитов) Выход тканевого тромбопластина Обнажение коллагена + экспрессия молекул адгезии Высвобождение ФВ Активация тромбоцитов Повышение сосудистой проницаемости Кровоточивость Свертывание крови ДВС-синдром
Геморрагический васкулит (болезнь Шенлейна-Геноха) Приобретенная иммунно-воспалительная вазопатия. Наиболее часто встречается у детей 2 -8 лет. • Этиология: инфекции, травмы, охлаждение, прививки, пищевые и лекарственные аллергены (сульфаниламиды). • Патогенез: ЦИК Активированные компоненты (антиген + антитело Ig. А) комплемента (С 5 -С 9) Адсорбция на эндотелии и его повреждение (лизис эндотелиоцитов) Выход тканевого тромбопластина Обнажение коллагена + экспрессия молекул адгезии Высвобождение ФВ Активация тромбоцитов Повышение сосудистой проницаемости Кровоточивость Свертывание крови ДВС-синдром
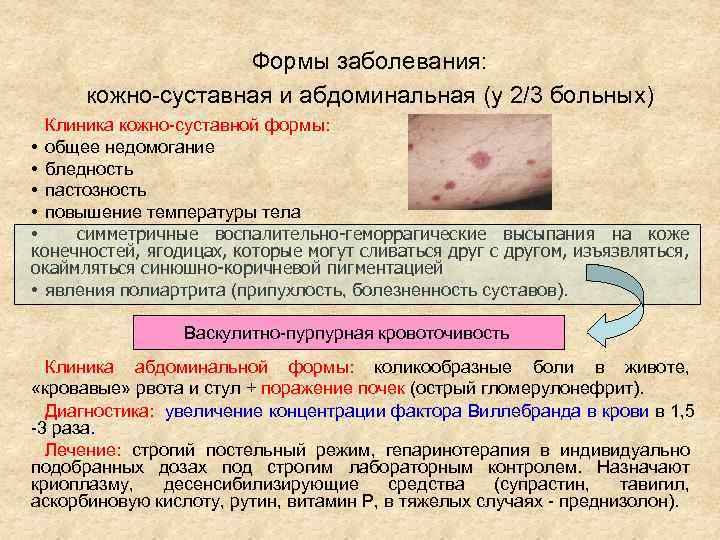 Формы заболевания: кожно-суставная и абдоминальная (у 2/3 больных) Клиника кожно-суставной формы: • общее недомогание • бледность • пастозность • повышение температуры тела • симметричные воспалительно-геморрагические высыпания на коже конечностей, ягодицах, которые могут сливаться друг с другом, изъязвляться, окаймляться синюшно-коричневой пигментацией • явления полиартрита (припухлость, болезненность суставов). Васкулитно-пурпурная кровоточивость Клиника абдоминальной формы: коликообразные боли в животе, «кровавые» рвота и стул + поражение почек (острый гломерулонефрит). Диагностика: увеличение концентрации фактора Виллебранда в крови в 1, 5 -3 раза. Лечение: строгий постельный режим, гепаринотерапия в индивидуально подобранных дозах под строгим лабораторным контролем. Назначают криоплазму, десенсибилизирующие средства (супрастин, тавигил, аскорбиновую кислоту, рутин, витамин Р, в тяжелых случаях - преднизолон).
Формы заболевания: кожно-суставная и абдоминальная (у 2/3 больных) Клиника кожно-суставной формы: • общее недомогание • бледность • пастозность • повышение температуры тела • симметричные воспалительно-геморрагические высыпания на коже конечностей, ягодицах, которые могут сливаться друг с другом, изъязвляться, окаймляться синюшно-коричневой пигментацией • явления полиартрита (припухлость, болезненность суставов). Васкулитно-пурпурная кровоточивость Клиника абдоминальной формы: коликообразные боли в животе, «кровавые» рвота и стул + поражение почек (острый гломерулонефрит). Диагностика: увеличение концентрации фактора Виллебранда в крови в 1, 5 -3 раза. Лечение: строгий постельный режим, гепаринотерапия в индивидуально подобранных дозах под строгим лабораторным контролем. Назначают криоплазму, десенсибилизирующие средства (супрастин, тавигил, аскорбиновую кислоту, рутин, витамин Р, в тяжелых случаях - преднизолон).
 Коагулопатии Наследственные Приобретенные Обусловливаются дефицитом плазменных факторов
Коагулопатии Наследственные Приобретенные Обусловливаются дефицитом плазменных факторов
 Наследственные коагулопатии 1. С нарушениями внутреннего механизма активации КГ А) Гемофилия А – дефицит фактора VIII (антигемофильного глобулина) – рецессивное Х-сцепленное заболевание Б) Гемофилия В – дефицит фактора IX – рецессивное Х-сцепленное заболевание, В) Гемофилия С – дефицит фактора XI – АРЗ. Гематомная кровоточивость: обширные, болезненные кровоизлияния в подкожную клетчатку, мышцы, суставы поражение суставов (деформация, тугоподвижность) отсроченные геморрагии после травм и хирургических вмешательств носовые, почечные и желудочно-кишечные кровотечения Лабораторные признаки: удлинение времени свертывания, АПТВ, коррекция микст-АПТВ.
Наследственные коагулопатии 1. С нарушениями внутреннего механизма активации КГ А) Гемофилия А – дефицит фактора VIII (антигемофильного глобулина) – рецессивное Х-сцепленное заболевание Б) Гемофилия В – дефицит фактора IX – рецессивное Х-сцепленное заболевание, В) Гемофилия С – дефицит фактора XI – АРЗ. Гематомная кровоточивость: обширные, болезненные кровоизлияния в подкожную клетчатку, мышцы, суставы поражение суставов (деформация, тугоподвижность) отсроченные геморрагии после травм и хирургических вмешательств носовые, почечные и желудочно-кишечные кровотечения Лабораторные признаки: удлинение времени свертывания, АПТВ, коррекция микст-АПТВ.
 Г) Дефект Хагемана – дефицит фактора XII Д) Дефект ККС: - дефект Флетчера – дефицит ППК, - дефект Фитцджеральда - дефицит ВМК.
Г) Дефект Хагемана – дефицит фактора XII Д) Дефект ККС: - дефект Флетчера – дефицит ППК, - дефект Фитцджеральда - дефицит ВМК.
 2. С нарушениями внешнего механизма активации КГ Гипопроконвертинемия – дефицит фактора VII. 3. С нарушениями внутреннего и внешнего механизма активации КГ • Обусловливаются дефицитом факторов, входящих в состав активной протромбиназы: II, V, X. К ним относятся: А) Болезнь Квика (гипопротромбинемия) - дефицит фактора II, Б) Болезнь Оврена (гипоакцелеринемия) - дефицит фактора V, В) Болезнь Стюарта-Прауэра - дефицит фактора Х. 4. С нарушениями конечного этапа КГ • А(гипо)фибриногенемия - дефицит (или молекулярная аномалия) фактора I. 5. С нарушениями стабилизации фибрина • Дефицит фактора ХIII – ФСФ.
2. С нарушениями внешнего механизма активации КГ Гипопроконвертинемия – дефицит фактора VII. 3. С нарушениями внутреннего и внешнего механизма активации КГ • Обусловливаются дефицитом факторов, входящих в состав активной протромбиназы: II, V, X. К ним относятся: А) Болезнь Квика (гипопротромбинемия) - дефицит фактора II, Б) Болезнь Оврена (гипоакцелеринемия) - дефицит фактора V, В) Болезнь Стюарта-Прауэра - дефицит фактора Х. 4. С нарушениями конечного этапа КГ • А(гипо)фибриногенемия - дефицит (или молекулярная аномалия) фактора I. 5. С нарушениями стабилизации фибрина • Дефицит фактора ХIII – ФСФ.
 Приобретенные коагулопатии А) Иммунный конфликт – выработка ингибирующих АТ к плазменным факторам II, V, VIII, XII (СКВ, РА, неспецифический язвенный колит, заместительная терапия при гемофилиях, лечение антибиотиками и др. ). Б) Сорбция плазменных факторов белками - криоглобулинами – при амилоидозе; - парапротеинами – при гемобластозах (миеломная болезнь). патологическими
Приобретенные коагулопатии А) Иммунный конфликт – выработка ингибирующих АТ к плазменным факторам II, V, VIII, XII (СКВ, РА, неспецифический язвенный колит, заместительная терапия при гемофилиях, лечение антибиотиками и др. ). Б) Сорбция плазменных факторов белками - криоглобулинами – при амилоидозе; - парапротеинами – при гемобластозах (миеломная болезнь). патологическими
 В) А(гипо)витаминозы К, так как нарушается витамин К-зависимый синтез в печени факторов II, VII, IX, X. Причины: 1. Недостаток поступления vit K • нарушения питания 2. Нарушение всасывания vit K • заболевания тонкого кишечника (энтеропатии), • заболевания ПЖ, печени, закупорка желчных путей 3. Нарушение синтеза vit K • кишечные дисбактериозы 4. Блокада vit K • прием антагонистов витамина К (кумарин). Г) Нарушение образования прокоагулянтов в печени: • функциональная незрелость печени у новорожденных (геморрагическая болезнь новорожденных), • болезни печени (цирроз, токсические и вирусные гепатиты), Д) Заболевания почек: потеря прокоагулянтов с мочой. Е) ДВС-синдром (коагулопатия потребления).
В) А(гипо)витаминозы К, так как нарушается витамин К-зависимый синтез в печени факторов II, VII, IX, X. Причины: 1. Недостаток поступления vit K • нарушения питания 2. Нарушение всасывания vit K • заболевания тонкого кишечника (энтеропатии), • заболевания ПЖ, печени, закупорка желчных путей 3. Нарушение синтеза vit K • кишечные дисбактериозы 4. Блокада vit K • прием антагонистов витамина К (кумарин). Г) Нарушение образования прокоагулянтов в печени: • функциональная незрелость печени у новорожденных (геморрагическая болезнь новорожденных), • болезни печени (цирроз, токсические и вирусные гепатиты), Д) Заболевания почек: потеря прокоагулянтов с мочой. Е) ДВС-синдром (коагулопатия потребления).
 ДВС-синдром, тромбогеморрагический синдром • – • • • – Этиология: тяжелые заболевания и терминальные состояния: Травматические, связанные с деструкцией клеток, тканей и органов: гемолиз (в том числе при несовместимых трансфузиях), ожоги (термические и химические) и обморожения, тяжелые механические травмы, хирургические операции, отслойка плаценты, эмболия околоплодными водами и др. трансплантация органов и тканей Неопластические (злокачественные опухоли, лимфомы, лейкозы) Инфекционно-септические тяжелые бактериальные и вирусные инфекции сепсис Токсогенные (отравление экзогенными коагулазами): химиотерапия, отравления ядами, лекарственными препаратами укусы ядовитых змей и насекомых Постгеморрагические (при массивной острой кровопотере) • Стадии: 1. Гиперкоагуляции, 2. Переходная (гиперкоагуляция → гипокоагуляция), 3. Резко выраженной гипокоагуляции вплоть до несвертываемости крови.
ДВС-синдром, тромбогеморрагический синдром • – • • • – Этиология: тяжелые заболевания и терминальные состояния: Травматические, связанные с деструкцией клеток, тканей и органов: гемолиз (в том числе при несовместимых трансфузиях), ожоги (термические и химические) и обморожения, тяжелые механические травмы, хирургические операции, отслойка плаценты, эмболия околоплодными водами и др. трансплантация органов и тканей Неопластические (злокачественные опухоли, лимфомы, лейкозы) Инфекционно-септические тяжелые бактериальные и вирусные инфекции сепсис Токсогенные (отравление экзогенными коагулазами): химиотерапия, отравления ядами, лекарственными препаратами укусы ядовитых змей и насекомых Постгеморрагические (при массивной острой кровопотере) • Стадии: 1. Гиперкоагуляции, 2. Переходная (гиперкоагуляция → гипокоагуляция), 3. Резко выраженной гипокоагуляции вплоть до несвертываемости крови.
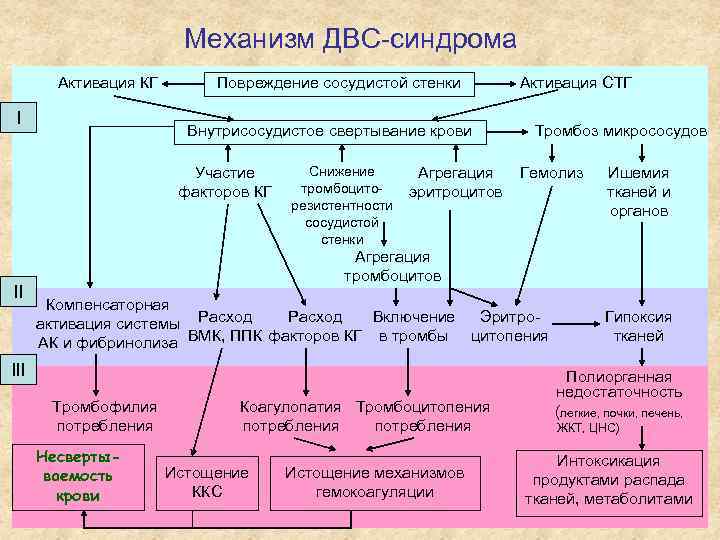 Механизм ДВС-синдрома Активация КГ I Повреждение сосудистой стенки Внутрисосудистое свертывание крови Участие факторов КГ II Снижение тромбоциторезистентности сосудистой стенки Агрегация эритроцитов Активация СТГ Тромбоз микрососудов Гемолиз Ишемия тканей и органов Агрегация тромбоцитов Компенсаторная Расход Включение Эритроактивация системы Расход АК и фибринолиза ВМК, ППК факторов КГ в тромбы цитопения III Тромбофилия потребления Несвертываемость крови Коагулопатия Тромбоцитопения потребления Истощение ККС Истощение механизмов гемокоагуляции Гипоксия тканей Полиорганная недостаточность (легкие, почки, печень, ЖКТ, ЦНС) Интоксикация продуктами распада тканей, метаболитами
Механизм ДВС-синдрома Активация КГ I Повреждение сосудистой стенки Внутрисосудистое свертывание крови Участие факторов КГ II Снижение тромбоциторезистентности сосудистой стенки Агрегация эритроцитов Активация СТГ Тромбоз микрососудов Гемолиз Ишемия тканей и органов Агрегация тромбоцитов Компенсаторная Расход Включение Эритроактивация системы Расход АК и фибринолиза ВМК, ППК факторов КГ в тромбы цитопения III Тромбофилия потребления Несвертываемость крови Коагулопатия Тромбоцитопения потребления Истощение ККС Истощение механизмов гемокоагуляции Гипоксия тканей Полиорганная недостаточность (легкие, почки, печень, ЖКТ, ЦНС) Интоксикация продуктами распада тканей, метаболитами
 Клиника ДВС-синдрома Проявления: А) Клинические • симптомы основного заболевания (т. е. причины ДВС-синдрома) • симптомы гиперкоагуляции – признаки тромбоза – синие пальцы (микрососуды кожи), бред, кома (ЦНС), дыхательная недостаточность (легкие), стрессовые язвы желудка, кишечника (ЖКТ); свертывание крови в игле при венопункции; • симптомы гипокоагуляции – кровоточивость (петехии, гематомы, кровотечения внутримозговые, в ЖКТ, из носа и др. , гематурия). Б) Параклинические (лабораторные): • дефицит эритроцитов, тромбоцитов, плазменных факторов свертывания, • дефицит антикоагулянтов и фибринолиза, • повышение концентрации ПДФГ и ПДФ.
Клиника ДВС-синдрома Проявления: А) Клинические • симптомы основного заболевания (т. е. причины ДВС-синдрома) • симптомы гиперкоагуляции – признаки тромбоза – синие пальцы (микрососуды кожи), бред, кома (ЦНС), дыхательная недостаточность (легкие), стрессовые язвы желудка, кишечника (ЖКТ); свертывание крови в игле при венопункции; • симптомы гипокоагуляции – кровоточивость (петехии, гематомы, кровотечения внутримозговые, в ЖКТ, из носа и др. , гематурия). Б) Параклинические (лабораторные): • дефицит эритроцитов, тромбоцитов, плазменных факторов свертывания, • дефицит антикоагулянтов и фибринолиза, • повышение концентрации ПДФГ и ПДФ.
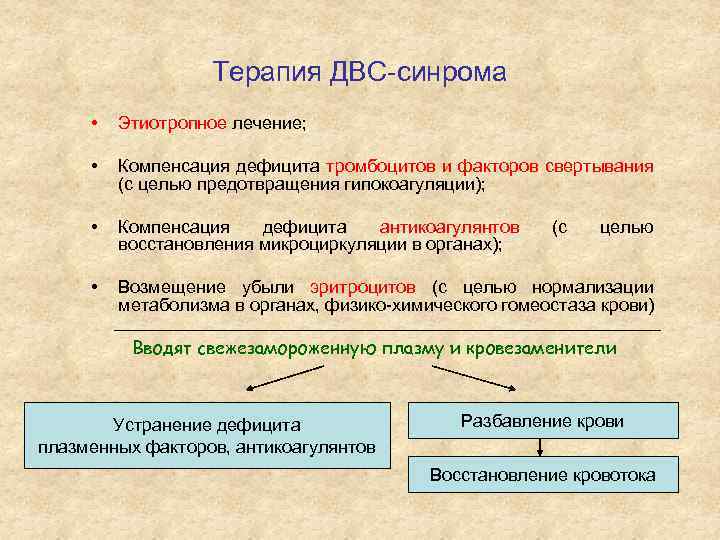 Терапия ДВС-синрома • Этиотропное лечение; • Компенсация дефицита тромбоцитов и факторов свертывания (с целью предотвращения гипокоагуляции); • Компенсация дефицита антикоагулянтов восстановления микроциркуляции в органах); • Возмещение убыли эритроцитов (с целью нормализации метаболизма в органах, физико-химического гомеостаза крови) (с целью Вводят свежезамороженную плазму и кровезаменители Устранение дефицита плазменных факторов, антикоагулянтов Разбавление крови Восстановление кровотока
Терапия ДВС-синрома • Этиотропное лечение; • Компенсация дефицита тромбоцитов и факторов свертывания (с целью предотвращения гипокоагуляции); • Компенсация дефицита антикоагулянтов восстановления микроциркуляции в органах); • Возмещение убыли эритроцитов (с целью нормализации метаболизма в органах, физико-химического гомеостаза крови) (с целью Вводят свежезамороженную плазму и кровезаменители Устранение дефицита плазменных факторов, антикоагулянтов Разбавление крови Восстановление кровотока
 Тромбофилии (предтромботические состояния)
Тромбофилии (предтромботические состояния)
 Классификация тромбофилий по З. С. Баркагану (1996) 1) Гемореологические - Полицитемии и полиглобулии - Изменения объема, формы и деформируемости эритроцитов 2) Активация СТГ - Тромбоцитоз - Гиперадгезивность и гиперагрегация тромбоцитов - Повышение уровня и мультимерности фактора Виллебранда 3) Дефицит и/или структурная аномалия первичных антикоагулянтов Антитромбин III Протеины С и S TFPI Тромбомодулин
Классификация тромбофилий по З. С. Баркагану (1996) 1) Гемореологические - Полицитемии и полиглобулии - Изменения объема, формы и деформируемости эритроцитов 2) Активация СТГ - Тромбоцитоз - Гиперадгезивность и гиперагрегация тромбоцитов - Повышение уровня и мультимерности фактора Виллебранда 3) Дефицит и/или структурная аномалия первичных антикоагулянтов Антитромбин III Протеины С и S TFPI Тромбомодулин
 Классификация тромбофилий по З. С. Баркагану (1996) 4) – – Гиперпродукция или структурная аномалия плазменных факторов свертывания крови Утрата чувствительности фактора V к АРС (активированный протеин С) (аномалия Лейден) Аномалия фактора II Повышение уровня и активация факторов VII, VIII Тромбогенные дисфибриногенемии и др. 5) Нарушение фибринолиза – Дефицит или аномалии t-pa – Дефицит или аномалии плазминогена – Избыток ингибиторов фибринолиза (РАI, α 2 -антиплазмина) 6) Аутоиммунные и инфекционно-иммунные тромбофилии - Антифосфолипидный синдром
Классификация тромбофилий по З. С. Баркагану (1996) 4) – – Гиперпродукция или структурная аномалия плазменных факторов свертывания крови Утрата чувствительности фактора V к АРС (активированный протеин С) (аномалия Лейден) Аномалия фактора II Повышение уровня и активация факторов VII, VIII Тромбогенные дисфибриногенемии и др. 5) Нарушение фибринолиза – Дефицит или аномалии t-pa – Дефицит или аномалии плазминогена – Избыток ингибиторов фибринолиза (РАI, α 2 -антиплазмина) 6) Аутоиммунные и инфекционно-иммунные тромбофилии - Антифосфолипидный синдром
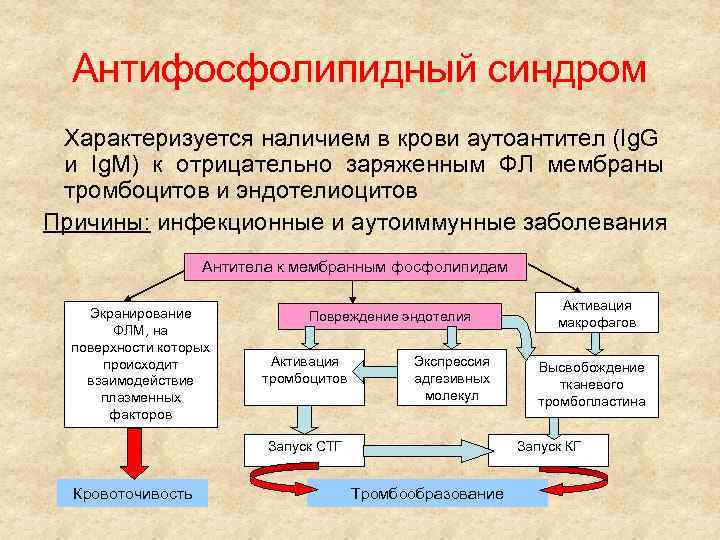 Антифосфолипидный синдром Характеризуется наличием в крови аутоантител (Ig. G и Ig. M) к отрицательно заряженным ФЛ мембраны тромбоцитов и эндотелиоцитов Причины: инфекционные и аутоиммунные заболевания Антитела к мембранным фосфолипидам Экранирование ФЛМ, на поверхности которых происходит взаимодействие плазменных факторов Повреждение эндотелия Активация тромбоцитов Экспрессия адгезивных молекул Запуск СТГ Кровоточивость Активация макрофагов Высвобождение тканевого тромбопластина Запуск КГ Тромбообразование
Антифосфолипидный синдром Характеризуется наличием в крови аутоантител (Ig. G и Ig. M) к отрицательно заряженным ФЛ мембраны тромбоцитов и эндотелиоцитов Причины: инфекционные и аутоиммунные заболевания Антитела к мембранным фосфолипидам Экранирование ФЛМ, на поверхности которых происходит взаимодействие плазменных факторов Повреждение эндотелия Активация тромбоцитов Экспрессия адгезивных молекул Запуск СТГ Кровоточивость Активация макрофагов Высвобождение тканевого тромбопластина Запуск КГ Тромбообразование
 Классификация тромбофилий по З. С. Баркагану (1996) 7) Метаболические нарушения - индуцируют снижение тромборезистентности сосудистой стенки. Причины: • первичные - при гиперлипидемиях, гипергомоцистеинемии; • вторичные - при диабетической ангиопатии. 8) Паранеопластические Причины: синдром Труссо (ДВС у онкологических больных) и др. 9) Медикаментозные и другие ятрогенные вмешательства Причины: при лечении гепарином, приеме эстрогенных контрацептивов, трансплантациях КМ, хирургических вмешательствах на сосудах и т. д.
Классификация тромбофилий по З. С. Баркагану (1996) 7) Метаболические нарушения - индуцируют снижение тромборезистентности сосудистой стенки. Причины: • первичные - при гиперлипидемиях, гипергомоцистеинемии; • вторичные - при диабетической ангиопатии. 8) Паранеопластические Причины: синдром Труссо (ДВС у онкологических больных) и др. 9) Медикаментозные и другие ятрогенные вмешательства Причины: при лечении гепарином, приеме эстрогенных контрацептивов, трансплантациях КМ, хирургических вмешательствах на сосудах и т. д.


