ПАТОЛОГИЯ ШЕЙКИ МАТКИ КОЛЕСНИКОВА.ppt
- Количество слайдов: 153
 ПАТОЛОГИЯ ШЕЙКИ МАТКИ Колесникова Екатерина Викторовна, врач акушер-гинеколог, кандидат медицинских наук, ассистент кафедры акушерства, гинекологии и перинаталогии ФПК ППС КУБГМУ Краснодар, 2016
ПАТОЛОГИЯ ШЕЙКИ МАТКИ Колесникова Екатерина Викторовна, врач акушер-гинеколог, кандидат медицинских наук, ассистент кафедры акушерства, гинекологии и перинаталогии ФПК ППС КУБГМУ Краснодар, 2016
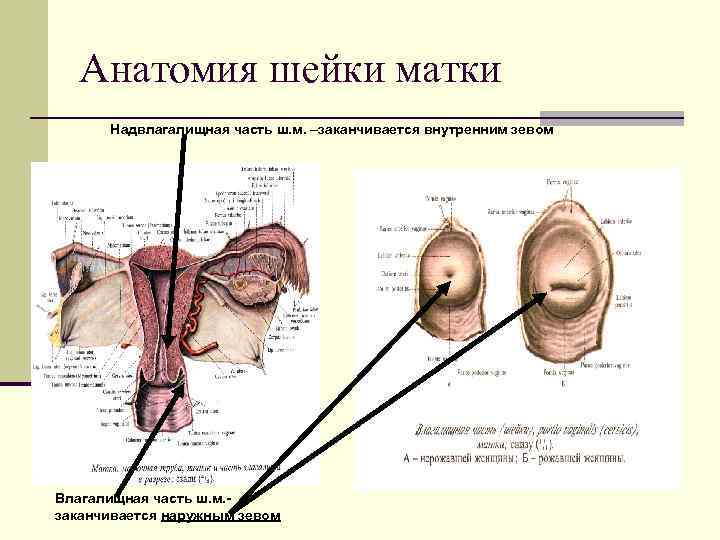 Анатомия шейки матки Надвлагалищная часть ш. м. –заканчивается внутренним зевом Влагалищная часть ш. м. заканчивается наружным зевом
Анатомия шейки матки Надвлагалищная часть ш. м. –заканчивается внутренним зевом Влагалищная часть ш. м. заканчивается наружным зевом
 Особенности анатомии цервикального канала n Цервикальный канал имеет веретенообразную форму. n n n Эта форма способствует наилучшему удержанию в просвете секрета, вырабатываемого железами. Слизистая пробка выполняет защитную функцию. Максимальное количество слизи определяется к моменту овуляции. Кроме того, в это время слизь меняет свою структуру. Она становится более жидкой. В сроки, близкие к овуляции, слизь способствует проникновению сперматозоидов в полость матки. После того, как овуляция завершилась, слизь становиться густой. В цервикальной слизи имеются различные биологически активные вещества и антитела, которые обеспечивают местную защиту от инфекционных агентов. Клетки цилиндрического эпителия имеют реснички, которые своими движениями транспортируют секрет по направлению к наружному зеву.
Особенности анатомии цервикального канала n Цервикальный канал имеет веретенообразную форму. n n n Эта форма способствует наилучшему удержанию в просвете секрета, вырабатываемого железами. Слизистая пробка выполняет защитную функцию. Максимальное количество слизи определяется к моменту овуляции. Кроме того, в это время слизь меняет свою структуру. Она становится более жидкой. В сроки, близкие к овуляции, слизь способствует проникновению сперматозоидов в полость матки. После того, как овуляция завершилась, слизь становиться густой. В цервикальной слизи имеются различные биологически активные вещества и антитела, которые обеспечивают местную защиту от инфекционных агентов. Клетки цилиндрического эпителия имеют реснички, которые своими движениями транспортируют секрет по направлению к наружному зеву.
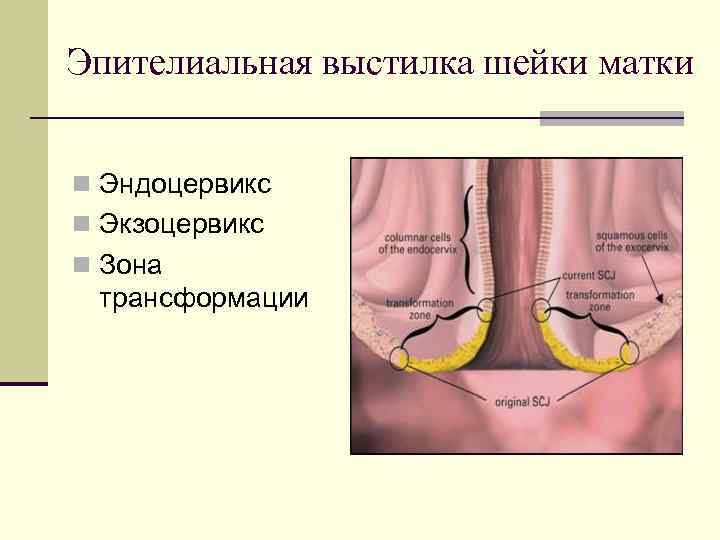 Эпителиальная выстилка шейки матки n Эндоцервикс n Экзоцервикс n Зона трансформации
Эпителиальная выстилка шейки матки n Эндоцервикс n Экзоцервикс n Зона трансформации
 Эндоцервикс – слизистая оболочка цервикального канала. Покрыта однорядным цилиндрическим эпителием с базально расположенным ядром. Сквозь небольшую толщину железистого слоя просвечивает строма, богатая сосудами, что обуславливает цвет эндоцервикса.
Эндоцервикс – слизистая оболочка цервикального канала. Покрыта однорядным цилиндрическим эпителием с базально расположенным ядром. Сквозь небольшую толщину железистого слоя просвечивает строма, богатая сосудами, что обуславливает цвет эндоцервикса.
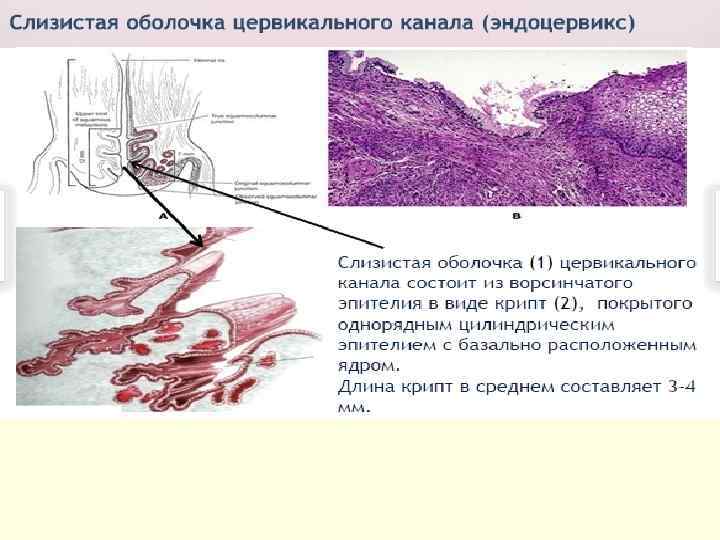
 Экзоцервикс – влагалищная часть шейки матки. Выстлана устойчивым к повреждению и быстро регенерирующим многослойным плоским неороговевающим эпителием. Также применительно к влагалищной части шейки матки применяют термин – сквамозный эпителий. Он состоит из 4 слоев, самый поверхностный из которых состоит из 2 -3 клеток, имеющих тенденцию к ороговеванию. Эти клетки легко подвергаются десквамации в зависимости от фазы цикла.
Экзоцервикс – влагалищная часть шейки матки. Выстлана устойчивым к повреждению и быстро регенерирующим многослойным плоским неороговевающим эпителием. Также применительно к влагалищной части шейки матки применяют термин – сквамозный эпителий. Он состоит из 4 слоев, самый поверхностный из которых состоит из 2 -3 клеток, имеющих тенденцию к ороговеванию. Эти клетки легко подвергаются десквамации в зависимости от фазы цикла.
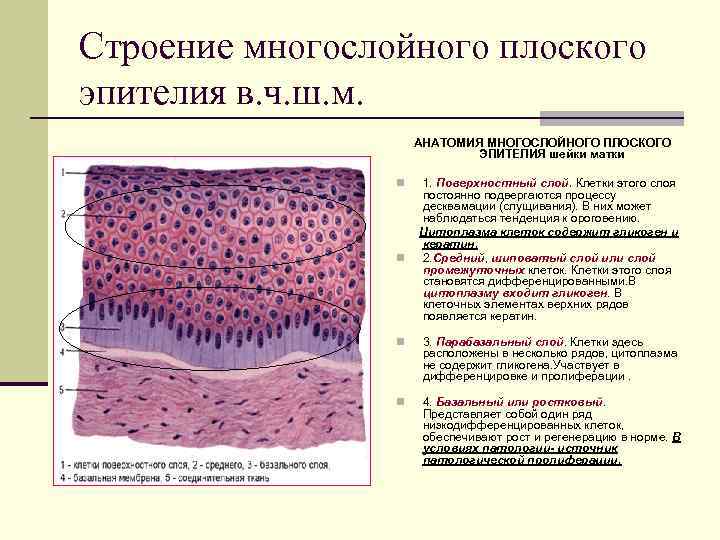 Строение многослойного плоского эпителия в. ч. ш. м. АНАТОМИЯ МНОГОСЛОЙНОГО ПЛОСКОГО ЭПИТЕЛИЯ шейки матки 1. Поверхностный слой. Клетки этого слоя постоянно подвергаются процессу десквамации (слущивания). В них может наблюдаться тенденция к ороговению. Цитоплазма клеток содержит гликоген и кератин. n 2. Средний, шиповатый слой или слой промежуточных клеток. Клетки этого слоя становятся дифференцированными. В цитоплазму входит гликоген. В клеточных элементах верхних рядов появляется кератин. n n 3. Парабазальный слой. Клетки здесь расположены в несколько рядов, цитоплазма не содержит гликогена. Участвует в дифференцировке и пролиферации. n 4. Базальный или ростковый. Представляет собой один ряд низкодифференцированных клеток, обеспечивают рост и регенерацию в норме. В условиях патологии- источник патологической пролиферации.
Строение многослойного плоского эпителия в. ч. ш. м. АНАТОМИЯ МНОГОСЛОЙНОГО ПЛОСКОГО ЭПИТЕЛИЯ шейки матки 1. Поверхностный слой. Клетки этого слоя постоянно подвергаются процессу десквамации (слущивания). В них может наблюдаться тенденция к ороговению. Цитоплазма клеток содержит гликоген и кератин. n 2. Средний, шиповатый слой или слой промежуточных клеток. Клетки этого слоя становятся дифференцированными. В цитоплазму входит гликоген. В клеточных элементах верхних рядов появляется кератин. n n 3. Парабазальный слой. Клетки здесь расположены в несколько рядов, цитоплазма не содержит гликогена. Участвует в дифференцировке и пролиферации. n 4. Базальный или ростковый. Представляет собой один ряд низкодифференцированных клеток, обеспечивают рост и регенерацию в норме. В условиях патологии- источник патологической пролиферации.
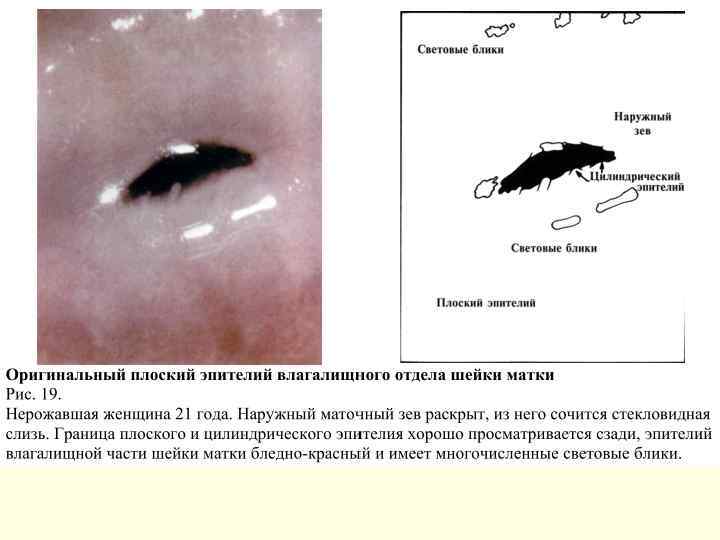
 Основные функции многослойного плоского эпителия шейки матки n выполняет защитную функцию: механическую и n n n иммунологическую. Состояние многослойного плоского эпителия контролируется гормонами. Эстрогены вызывают разрастание (пролиферацию) и созревание эпителиальных клеток. Такой эпителий называется зрелым. Под действием прогестерона происходит угнетение процесса созревания клеток и усиливается процесс десквамации. Эпителий в этой фазе цикла носит название полузрелого. Клетки базального слоя обеспечивают рост и восстановление эпителиального покрова шейки матки. При исследовании цитологических мазков в норме базальные клетки определяются в период постменопаузы. При визуализации этих клеток у женщин репродуктивного возраста можно сделать вывод о наличии местных воспалительных процессов или же гормональных нарушений.
Основные функции многослойного плоского эпителия шейки матки n выполняет защитную функцию: механическую и n n n иммунологическую. Состояние многослойного плоского эпителия контролируется гормонами. Эстрогены вызывают разрастание (пролиферацию) и созревание эпителиальных клеток. Такой эпителий называется зрелым. Под действием прогестерона происходит угнетение процесса созревания клеток и усиливается процесс десквамации. Эпителий в этой фазе цикла носит название полузрелого. Клетки базального слоя обеспечивают рост и восстановление эпителиального покрова шейки матки. При исследовании цитологических мазков в норме базальные клетки определяются в период постменопаузы. При визуализации этих клеток у женщин репродуктивного возраста можно сделать вывод о наличии местных воспалительных процессов или же гормональных нарушений.
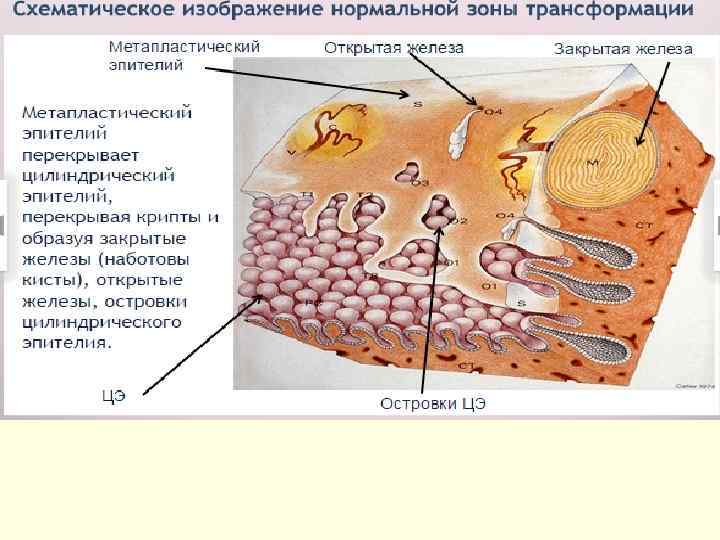
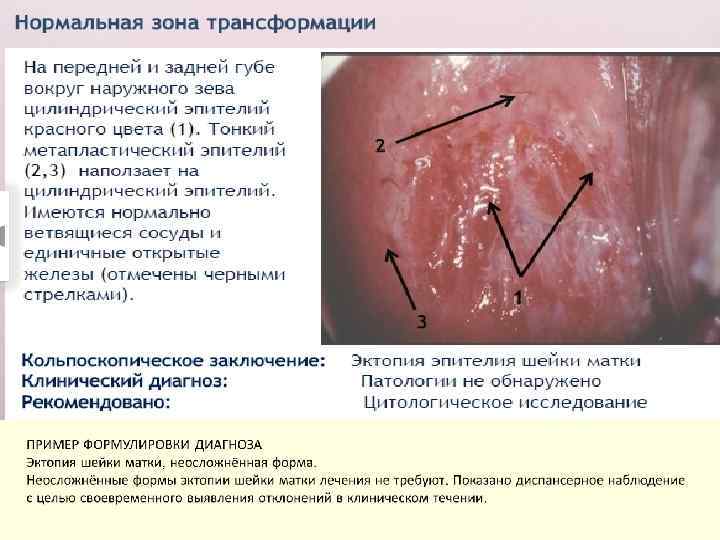
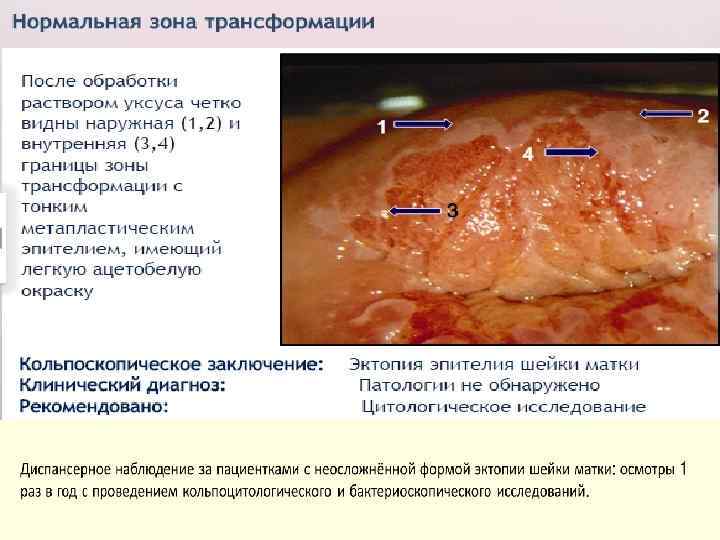
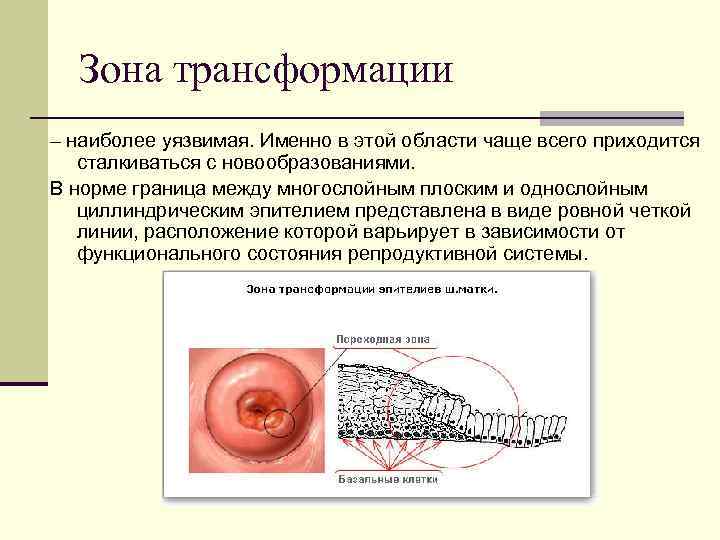 Зона трансформации – наиболее уязвимая. Именно в этой области чаще всего приходится сталкиваться с новообразованиями. В норме граница между многослойным плоским и однослойным циллиндрическим эпителием представлена в виде ровной четкой линии, расположение которой варьирует в зависимости от функционального состояния репродуктивной системы.
Зона трансформации – наиболее уязвимая. Именно в этой области чаще всего приходится сталкиваться с новообразованиями. В норме граница между многослойным плоским и однослойным циллиндрическим эпителием представлена в виде ровной четкой линии, расположение которой варьирует в зависимости от функционального состояния репродуктивной системы.
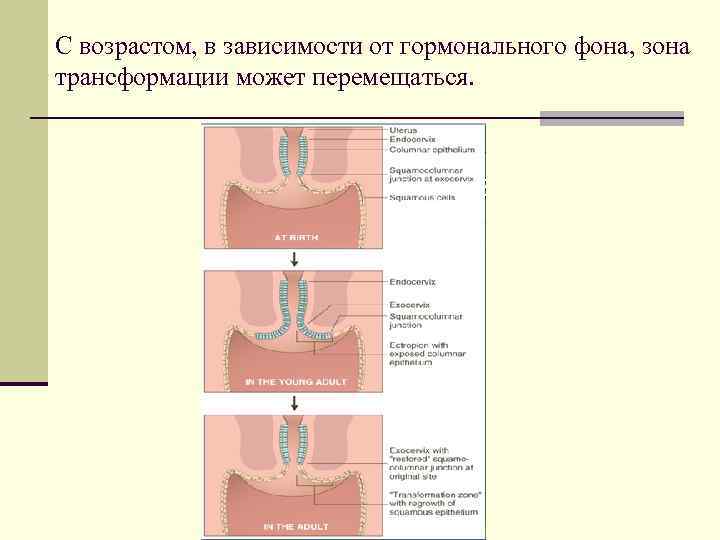 С возрастом, в зависимости от гормонального фона, зона трансформации может перемещаться.
С возрастом, в зависимости от гормонального фона, зона трансформации может перемещаться.
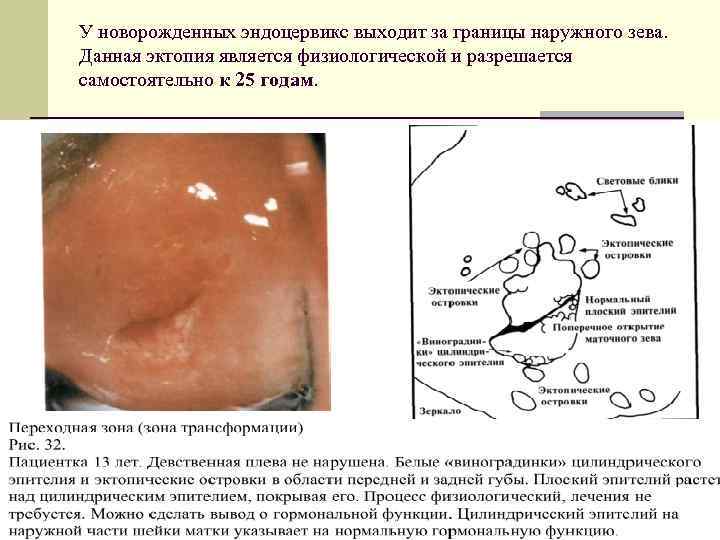 У новорожденных эндоцервикс выходит за границы наружного зева. Данная эктопия является физиологической и разрешается самостоятельно к 25 годам.
У новорожденных эндоцервикс выходит за границы наружного зева. Данная эктопия является физиологической и разрешается самостоятельно к 25 годам.
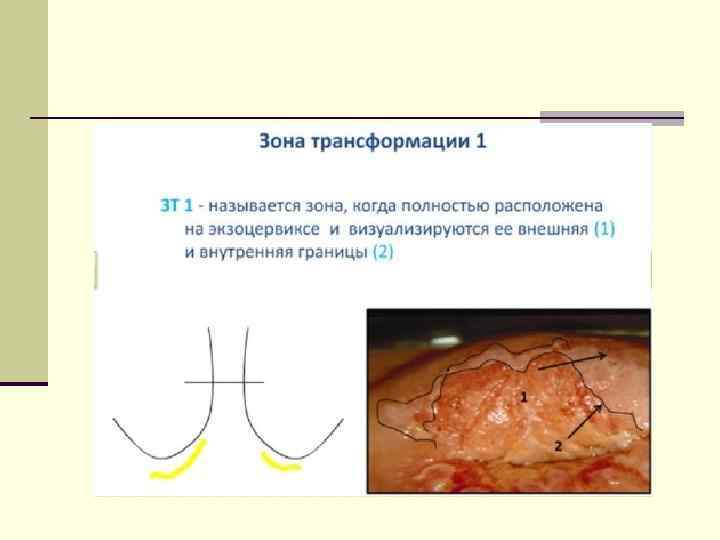
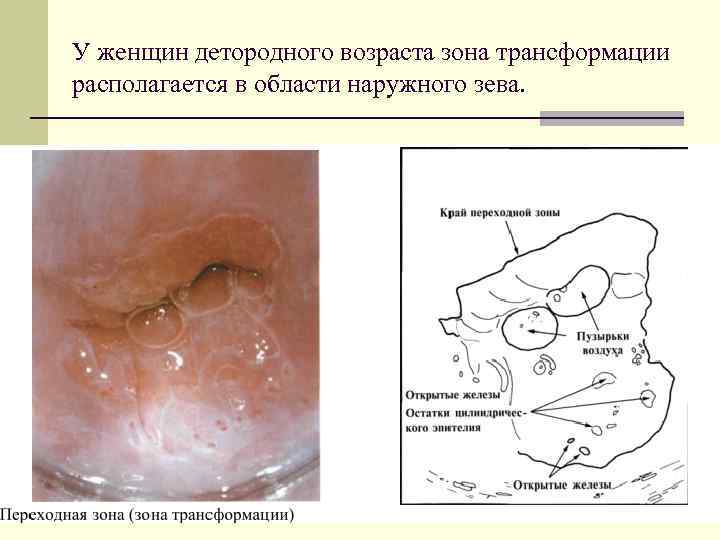 У женщин детородного возраста зона трансформации располагается в области наружного зева.
У женщин детородного возраста зона трансформации располагается в области наружного зева.
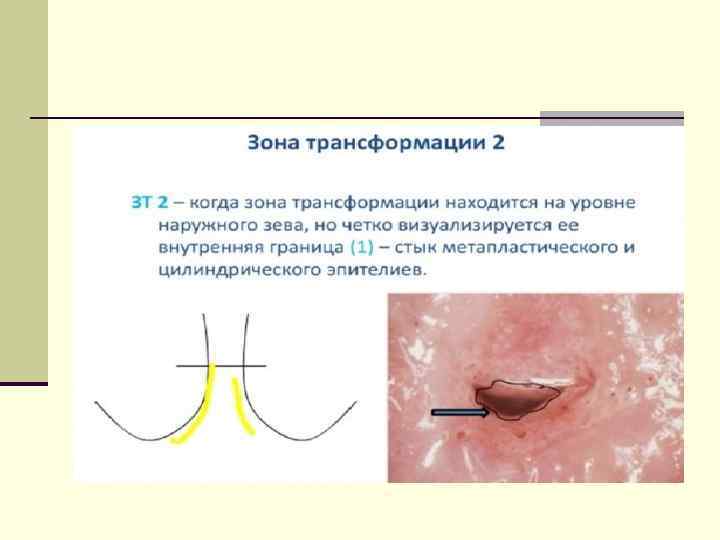
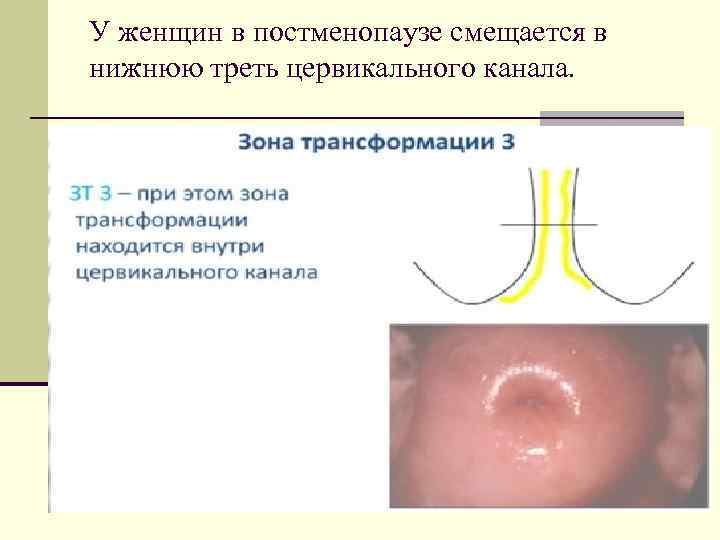 У женщин в постменопаузе смещается в нижнюю треть цервикального канала.
У женщин в постменопаузе смещается в нижнюю треть цервикального канала.
 Современная тактика распознавания патологических процессов в шейке матки n Клинико-визуальное исследование. n Цитологическое исследование. n Гистологическое исследование. n ИГХ (иммуногистохимический метод). n Молекулярно-генетический метод. n Вспомогательные методы (ПЦР, гибридизация in situ)
Современная тактика распознавания патологических процессов в шейке матки n Клинико-визуальное исследование. n Цитологическое исследование. n Гистологическое исследование. n ИГХ (иммуногистохимический метод). n Молекулярно-генетический метод. n Вспомогательные методы (ПЦР, гибридизация in situ)
 Традиционные методы исследования Органный уровень n Клинико-визуальное исследование: осмотр шейки в зеркалах, кольпоскопия (позволяет определить характер и локализацию патологического процесса). Клеточный уровень n Цитологическое исследование (позволяет охарактеризовать состояние поверхностного эпителиального слоя шейки (экзо - и эндоцервикс), в т. ч. жидкостная онкоцитология. Эти уровни используются в скрининговых исследованиях. В случае если был обнаружен патологический очаг, обследование переходит на следующий этап.
Традиционные методы исследования Органный уровень n Клинико-визуальное исследование: осмотр шейки в зеркалах, кольпоскопия (позволяет определить характер и локализацию патологического процесса). Клеточный уровень n Цитологическое исследование (позволяет охарактеризовать состояние поверхностного эпителиального слоя шейки (экзо - и эндоцервикс), в т. ч. жидкостная онкоцитология. Эти уровни используются в скрининговых исследованиях. В случае если был обнаружен патологический очаг, обследование переходит на следующий этап.
 Как производится PAP тест? Забор материала щеткой эндобраш
Как производится PAP тест? Забор материала щеткой эндобраш
 Тканевой уровень Гистологическое исследование (биопсия, операционный материал). - Позволяет уточнить клеточный состав выявленных патологических очагов, подозрительных на предопухолевые и опухолевые заболевания. n Высокотехнологичные методы исследования 1. ИГХ – иммуноферментное окрашивание гистосрезов. Метод основан на реакции антиген + антитело, результатом которого является окрашивание, позволяющее выявлять наличие специфических белковых молекул, образованных определенными клетками и тканями. При онкологических заболеваниях позволяет определить тканевую принадлежность опухоли, если она состоит из недифференцированных клеток (ИГХ в этом случае является золотым стандартом) и маркеры: цитокератин – эпителиальные опухоли, виментин – мезенхимальные. Позволяет выявить внутри группы тяжелых дисплазий варианты с тенденцией к регрессу или к прогрессированию во внутриэпителиальный рак. 2. Молекулярно-генетический метод (определяет пролиферативную активность опухоли, т. е. темп роста и прогноз течения) 3. Молекулярно-биологические методы: ПЦР, ДНК-зонды, гибридизация in situ. n Позволяет определить онкогенные типы при ВПЧ. n Определяет генетический профиль пациента и опухоли. Позволяет выбрать адекватную таргетную терапию, спрогнозировать чувствительность опухоли к лучевой терапии. n Позволяют определить вид инфекта. n
Тканевой уровень Гистологическое исследование (биопсия, операционный материал). - Позволяет уточнить клеточный состав выявленных патологических очагов, подозрительных на предопухолевые и опухолевые заболевания. n Высокотехнологичные методы исследования 1. ИГХ – иммуноферментное окрашивание гистосрезов. Метод основан на реакции антиген + антитело, результатом которого является окрашивание, позволяющее выявлять наличие специфических белковых молекул, образованных определенными клетками и тканями. При онкологических заболеваниях позволяет определить тканевую принадлежность опухоли, если она состоит из недифференцированных клеток (ИГХ в этом случае является золотым стандартом) и маркеры: цитокератин – эпителиальные опухоли, виментин – мезенхимальные. Позволяет выявить внутри группы тяжелых дисплазий варианты с тенденцией к регрессу или к прогрессированию во внутриэпителиальный рак. 2. Молекулярно-генетический метод (определяет пролиферативную активность опухоли, т. е. темп роста и прогноз течения) 3. Молекулярно-биологические методы: ПЦР, ДНК-зонды, гибридизация in situ. n Позволяет определить онкогенные типы при ВПЧ. n Определяет генетический профиль пациента и опухоли. Позволяет выбрать адекватную таргетную терапию, спрогнозировать чувствительность опухоли к лучевой терапии. n Позволяют определить вид инфекта. n
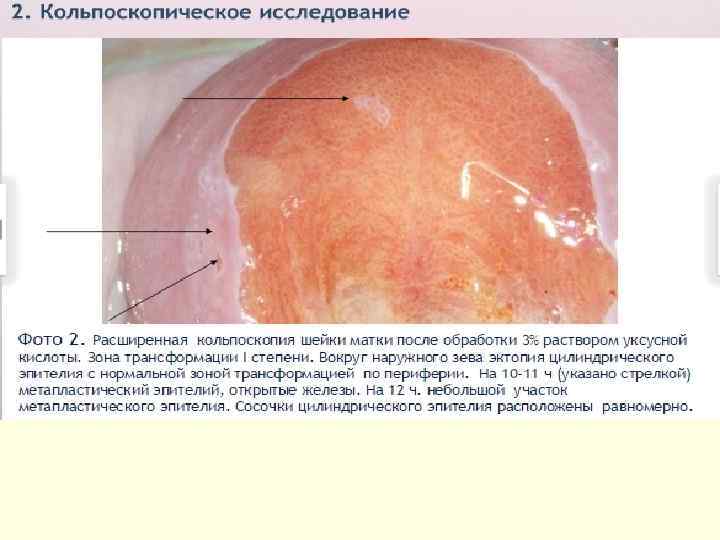
 Кольпоскопия n Наиболее важный метод для правильного гистологического забора. n Самой популярной разновидностью является расширенная кольпоскопия, включающая осмотр и ревизию шейки матки, влагалища, вульвы при увеличении микроскопа в 7 -30 раз и применении эпителиальных тестов при которых оценивается реакция ткани в ответ на обработку медикаментами (5% раствором уксусной кислоты, йодная проба по Шиллеру). n Но кольпоскопия – это малоинформативный и малоспецифичный метод, поэтому не может быть использован как скрининговый.
Кольпоскопия n Наиболее важный метод для правильного гистологического забора. n Самой популярной разновидностью является расширенная кольпоскопия, включающая осмотр и ревизию шейки матки, влагалища, вульвы при увеличении микроскопа в 7 -30 раз и применении эпителиальных тестов при которых оценивается реакция ткани в ответ на обработку медикаментами (5% раствором уксусной кислоты, йодная проба по Шиллеру). n Но кольпоскопия – это малоинформативный и малоспецифичный метод, поэтому не может быть использован как скрининговый.
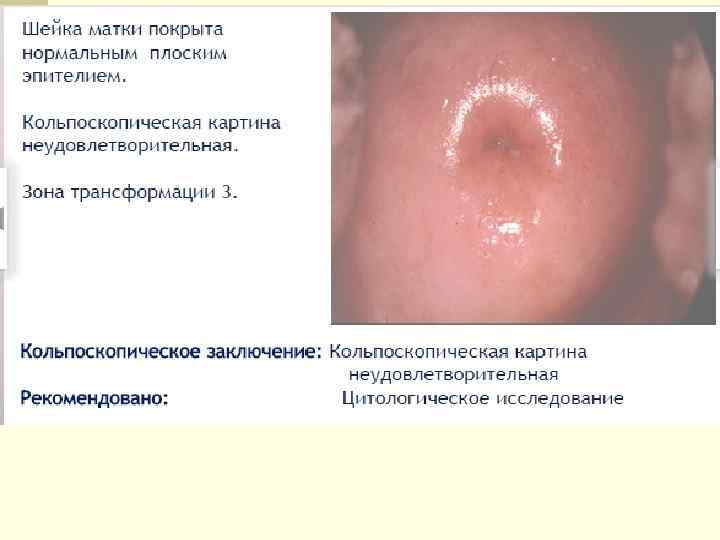
 Кольпоскопические картины n Нормальные n Аномальные n Неясные (неудовлетворительные) n Неудовлетворительные (на рак). При невозможности проведения кольпоскопии на первичном осмотре рекомендуется визуальный метод – атипические изменения эпителия проявляются в виде ацетобелого пятна на месте аппликации уксусной кислоты или в виде йод-негативных участков на месте нанесения р-ра Люголя. В этих случаях рекомендуется направление пациентки на кольпоскопию.
Кольпоскопические картины n Нормальные n Аномальные n Неясные (неудовлетворительные) n Неудовлетворительные (на рак). При невозможности проведения кольпоскопии на первичном осмотре рекомендуется визуальный метод – атипические изменения эпителия проявляются в виде ацетобелого пятна на месте аппликации уксусной кислоты или в виде йод-негативных участков на месте нанесения р-ра Люголя. В этих случаях рекомендуется направление пациентки на кольпоскопию.
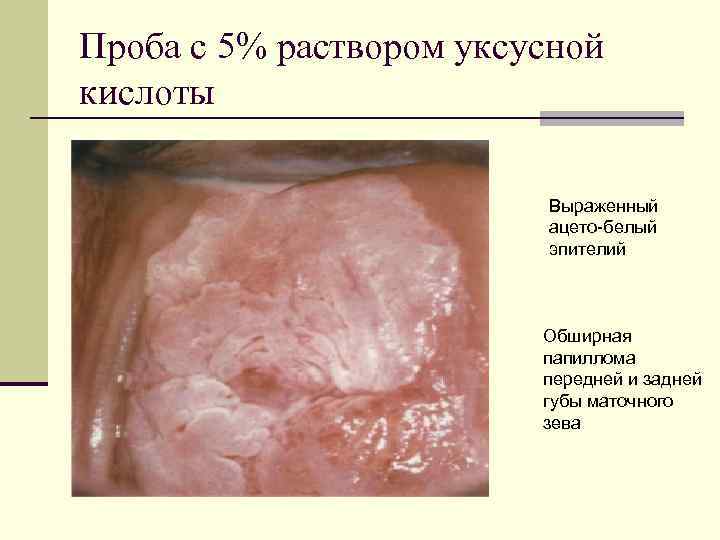 Проба с 5% раствором уксусной кислоты Выраженный ацето-белый эпителий Обширная папиллома передней и задней губы маточного зева
Проба с 5% раствором уксусной кислоты Выраженный ацето-белый эпителий Обширная папиллома передней и задней губы маточного зева
 Проба Шиллера n Проба Шиллера позволяет четко отграничить нормальный плоский эпителий от патологически измененного и тем самым выявить наружные границы поражения. На шейку матки наносят 3 % раствор йодида калия. Под действием йода зрелый плоский эпителий, богатый гликогеном окрашивается в темно-коричневый цвет. При предраковых и раковых состояниях клетки бедны гликогеном и не окрашиваются раствором Люголя. Если есть патология йоднегативные участки окрашиваются в светло-желтый цвет. Здоровая часть шейки матки окрашивается в коричневый цвет – йод-позитивные участки.
Проба Шиллера n Проба Шиллера позволяет четко отграничить нормальный плоский эпителий от патологически измененного и тем самым выявить наружные границы поражения. На шейку матки наносят 3 % раствор йодида калия. Под действием йода зрелый плоский эпителий, богатый гликогеном окрашивается в темно-коричневый цвет. При предраковых и раковых состояниях клетки бедны гликогеном и не окрашиваются раствором Люголя. Если есть патология йоднегативные участки окрашиваются в светло-желтый цвет. Здоровая часть шейки матки окрашивается в коричневый цвет – йод-позитивные участки.
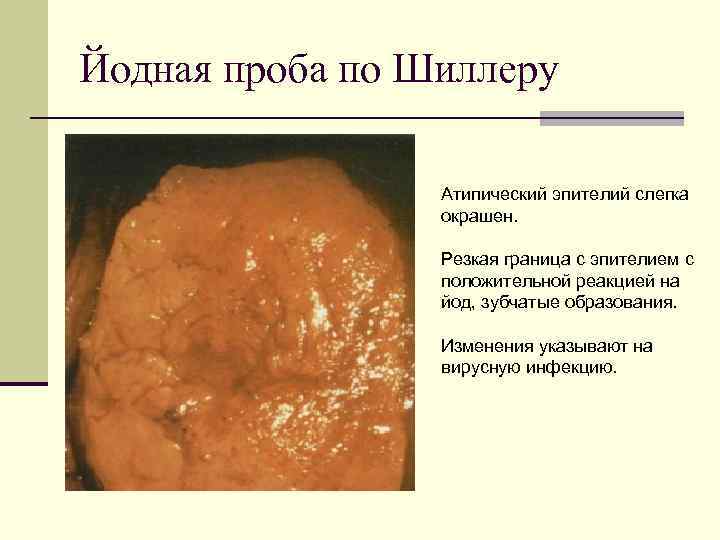 Йодная проба по Шиллеру Атипический эпителий слегка окрашен. Резкая граница с эпителием с положительной реакцией на йод, зубчатые образования. Изменения указывают на вирусную инфекцию.
Йодная проба по Шиллеру Атипический эпителий слегка окрашен. Резкая граница с эпителием с положительной реакцией на йод, зубчатые образования. Изменения указывают на вирусную инфекцию.
 Международная классификация кольпоскопических терминов (июль 2011 года, Рио-де-Жанейро). Нормальная кольпоскопическая картина Оригинальный многослойный плоский эпителий Зрелый Атрофичный Цилиндрический эпителий Эктопия Метапластический плоский эпителий (зона трансформации) 8. Наботовы кисты 9. Открытые выводные протоки желез 10. Децидуоз при беременности 1. 2. 3. 4. 5. 6. 7.
Международная классификация кольпоскопических терминов (июль 2011 года, Рио-де-Жанейро). Нормальная кольпоскопическая картина Оригинальный многослойный плоский эпителий Зрелый Атрофичный Цилиндрический эпителий Эктопия Метапластический плоский эпителий (зона трансформации) 8. Наботовы кисты 9. Открытые выводные протоки желез 10. Децидуоз при беременности 1. 2. 3. 4. 5. 6. 7.
 Международная классификация кольпоскопических терминов (июль 2011 года, Рио-де-Жанейро). 2. Аномальная кольпоскопическая картина 1. Стадия 1(Незначительные поражения): 2. Тонкий ацето-белый эпителий. 3. Неравномерные, «географические» границы. 4. Нежная мозаика. Нежная пунктация. 5. Стадия 2 (Значительные поражения): 6. Плотный ацето-белый эпителий. 7. Быстрое появление ацето- белого эпителия. 8. Валикообразный ободок вокруг выводных протоков желез. 9. Грубая мозаика. 10. Грубая пунктация. 11. Чѐткие границы. 12. Возвышение над уровнем слизистой оболочки
Международная классификация кольпоскопических терминов (июль 2011 года, Рио-де-Жанейро). 2. Аномальная кольпоскопическая картина 1. Стадия 1(Незначительные поражения): 2. Тонкий ацето-белый эпителий. 3. Неравномерные, «географические» границы. 4. Нежная мозаика. Нежная пунктация. 5. Стадия 2 (Значительные поражения): 6. Плотный ацето-белый эпителий. 7. Быстрое появление ацето- белого эпителия. 8. Валикообразный ободок вокруг выводных протоков желез. 9. Грубая мозаика. 10. Грубая пунктация. 11. Чѐткие границы. 12. Возвышение над уровнем слизистой оболочки
 Международная классификация кольпоскопических терминов (июль 2011 года, Рио-де-Жанейро). Стадия 3 (Не специфические): Лейкоплакия (кератоз, гиперкератоз). Эрозия. Окрашивание р-ром Люголя: окрашивается/не окрашивается 3. Кольпоскопическая картина, подозрительная на инвазивную карциному : 1. Атипичные сосуды. 2. Дополнительные признаки: Хрупкие сосуды, неоднородная поверхность, экзофитные поражения, некроз, изъязвление, опухолевидное /крупное новообразование 1. 2. 3. 4.
Международная классификация кольпоскопических терминов (июль 2011 года, Рио-де-Жанейро). Стадия 3 (Не специфические): Лейкоплакия (кератоз, гиперкератоз). Эрозия. Окрашивание р-ром Люголя: окрашивается/не окрашивается 3. Кольпоскопическая картина, подозрительная на инвазивную карциному : 1. Атипичные сосуды. 2. Дополнительные признаки: Хрупкие сосуды, неоднородная поверхность, экзофитные поражения, некроз, изъязвление, опухолевидное /крупное новообразование 1. 2. 3. 4.
 Международная классификация кольпоскопических терминов (июль 2011 года, Рио-де-Жанейро). 4. Другие кольпоскопические картины - Врождѐнная зона трансформации. - Кондилома. - Полип (эндоцервикальный/ экзоцервикальный). - Воспаление - Стеноз. - Врождѐнная аномалия. - Состояние после лечения. - Эндометриоз. - Прочее
Международная классификация кольпоскопических терминов (июль 2011 года, Рио-де-Жанейро). 4. Другие кольпоскопические картины - Врождѐнная зона трансформации. - Кондилома. - Полип (эндоцервикальный/ экзоцервикальный). - Воспаление - Стеноз. - Врождѐнная аномалия. - Состояние после лечения. - Эндометриоз. - Прочее
 Цитологические классификации n Бетесда (США) (1988, 1991 гг). n По Папаниколау (5 классов). n CIN
Цитологические классификации n Бетесда (США) (1988, 1991 гг). n По Папаниколау (5 классов). n CIN
 Как оценивается ПАП тест (Рар test) С 1954 года применяется классификация по пяти классам, которую разработал Д. Папаниколау. Классы (1954) Цитологическая картина Класс 1 Нормальная цитологическая картина Класс 2 Изменение морфологии клеточных элементов, обусловленное воспалительным процессом во влагалище или шейке матки Класс 3 Единичные клетки с аномалиями цитоплазмы и ядер. Диагноз недостаточно ясен, требуется повторение цитологического исследования или необходимо гистологическое исследование биоптированной ткани для изучения состояния шейки матки. Класс 4 Отдельные клетки с признаками злокачественности : увеличения ядра, изменение ядра, аномальная цитоплазма, хромативные аберации Класс 5 Большое количество злокачественных клеток *Данная классификация до сих пор применяется в некоторых лабораториях России, но в мировой практике она не применяется и представляет только исторический интерес.
Как оценивается ПАП тест (Рар test) С 1954 года применяется классификация по пяти классам, которую разработал Д. Папаниколау. Классы (1954) Цитологическая картина Класс 1 Нормальная цитологическая картина Класс 2 Изменение морфологии клеточных элементов, обусловленное воспалительным процессом во влагалище или шейке матки Класс 3 Единичные клетки с аномалиями цитоплазмы и ядер. Диагноз недостаточно ясен, требуется повторение цитологического исследования или необходимо гистологическое исследование биоптированной ткани для изучения состояния шейки матки. Класс 4 Отдельные клетки с признаками злокачественности : увеличения ядра, изменение ядра, аномальная цитоплазма, хромативные аберации Класс 5 Большое количество злокачественных клеток *Данная классификация до сих пор применяется в некоторых лабораториях России, но в мировой практике она не применяется и представляет только исторический интерес.
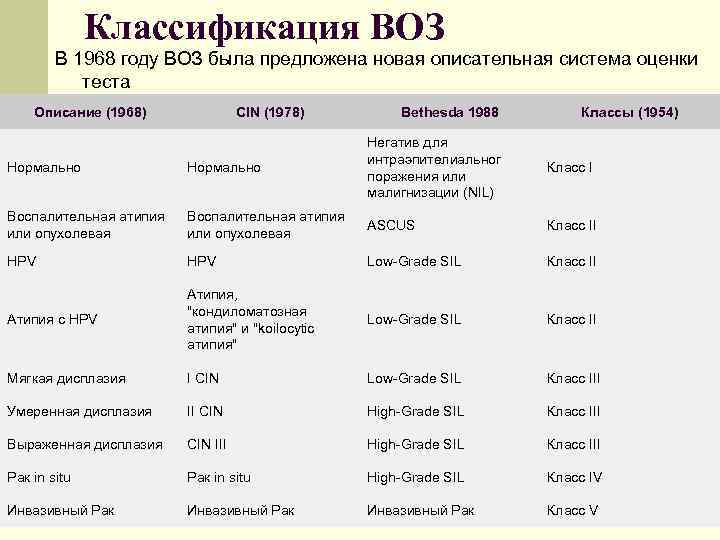 Классификация ВОЗ В 1968 году ВОЗ была предложена новая описательная система оценки теста Описание (1968) CIN (1978) Bethesda 1988 Классы (1954) Нормально Негатив для интраэпителиальног поражения или малигнизации (NIL) Воспалительная атипия или опухолевая ASCUS Класс II HPV Low-Grade SIL Класс II Атипия с HPV Атипия, "кондиломатозная атипия" и "koilocytic атипия" Low-Grade SIL Класс II Мягкая дисплазия I CIN Low-Grade SIL Класс III Умеренная дисплазия II CIN High-Grade SIL Класс III Выраженная дисплазия CIN III High-Grade SIL Класс III Рак in situ High-Grade SIL Класс IV Инвазивный Рак Класс V Класс I
Классификация ВОЗ В 1968 году ВОЗ была предложена новая описательная система оценки теста Описание (1968) CIN (1978) Bethesda 1988 Классы (1954) Нормально Негатив для интраэпителиальног поражения или малигнизации (NIL) Воспалительная атипия или опухолевая ASCUS Класс II HPV Low-Grade SIL Класс II Атипия с HPV Атипия, "кондиломатозная атипия" и "koilocytic атипия" Low-Grade SIL Класс II Мягкая дисплазия I CIN Low-Grade SIL Класс III Умеренная дисплазия II CIN High-Grade SIL Класс III Выраженная дисплазия CIN III High-Grade SIL Класс III Рак in situ High-Grade SIL Класс IV Инвазивный Рак Класс V Класс I
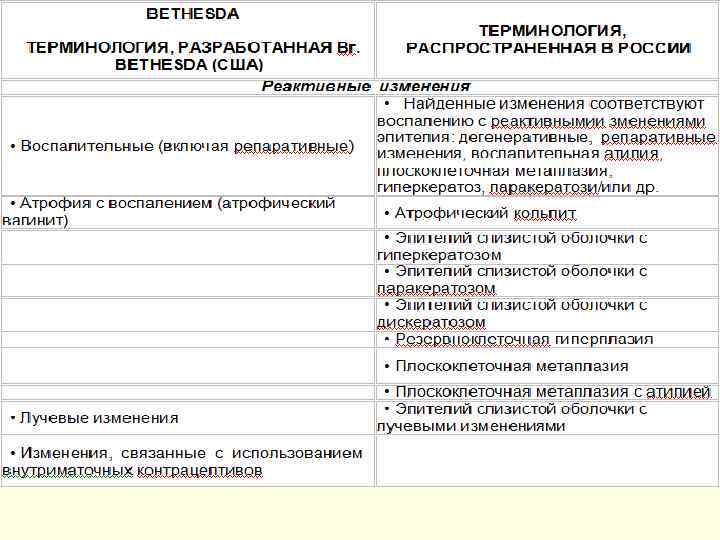
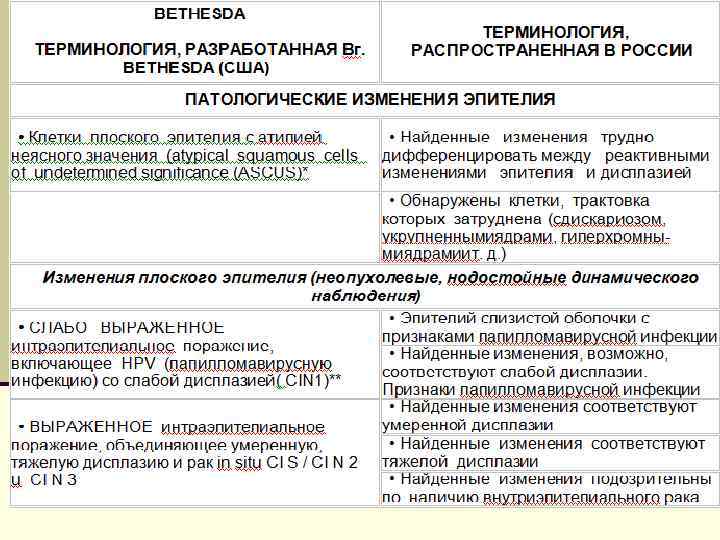
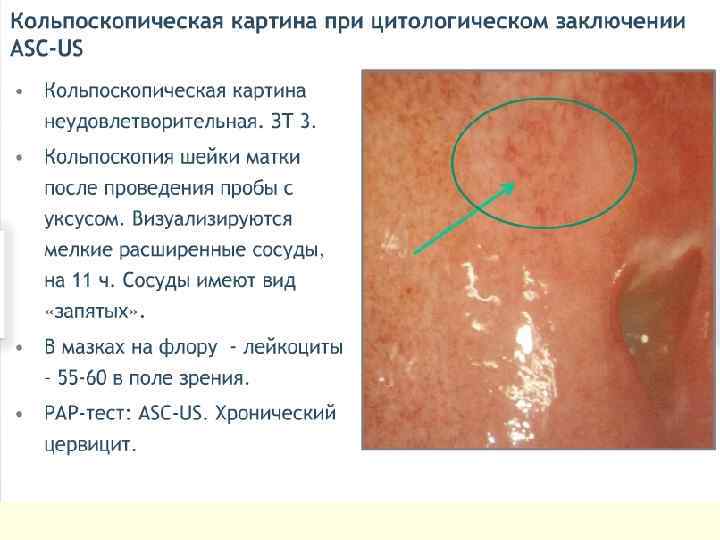
 Классификация Bethesda system n В 1988 году Национальным институтом по изучению рака США была предложена новая, цитологическая, система оценки теста Папаниколау - Bethesda system, которая до сих пор применяется в мировой медицине. n Все изменения были разделены на 2 вида - ASCUS (atypical squamous cells of undetermined significance) плоскоклеточная атипия неопределенной значимости и SIL (Squamous Intraepitelial Lesions) плосколеточные интраэпителиальные поражения, которые в свою очередь были разделены на 2 категории - низкой степени выраженности (LSIL - Low-Grade Squamous Intraepitelial Lesions) и высокой степени выраженности - ( HSIL - High-Grade Squamous Intraepitelial Lesions)
Классификация Bethesda system n В 1988 году Национальным институтом по изучению рака США была предложена новая, цитологическая, система оценки теста Папаниколау - Bethesda system, которая до сих пор применяется в мировой медицине. n Все изменения были разделены на 2 вида - ASCUS (atypical squamous cells of undetermined significance) плоскоклеточная атипия неопределенной значимости и SIL (Squamous Intraepitelial Lesions) плосколеточные интраэпителиальные поражения, которые в свою очередь были разделены на 2 категории - низкой степени выраженности (LSIL - Low-Grade Squamous Intraepitelial Lesions) и высокой степени выраженности - ( HSIL - High-Grade Squamous Intraepitelial Lesions)
 Классификация Bethesda system
Классификация Bethesda system
 Классификация Bethesda system
Классификация Bethesda system

 Клинико-морфологическая классификация физиологических и патологических изменений шейки матки n Неизмененная шейка (возрастная норма). n Фоновые изменения. n Сквамозные повреждения. n Железистые повреждения. n Предопухолевые изменения. n Эпителиальные опухоли. n Мезенхимальные (стромальные) опухоли. n Смешанные опухоли. n Прочие опухоли. n Опухолевидные поражения. *Изменения расположены по нарастающей тяжести состояния.
Клинико-морфологическая классификация физиологических и патологических изменений шейки матки n Неизмененная шейка (возрастная норма). n Фоновые изменения. n Сквамозные повреждения. n Железистые повреждения. n Предопухолевые изменения. n Эпителиальные опухоли. n Мезенхимальные (стромальные) опухоли. n Смешанные опухоли. n Прочие опухоли. n Опухолевидные поражения. *Изменения расположены по нарастающей тяжести состояния.


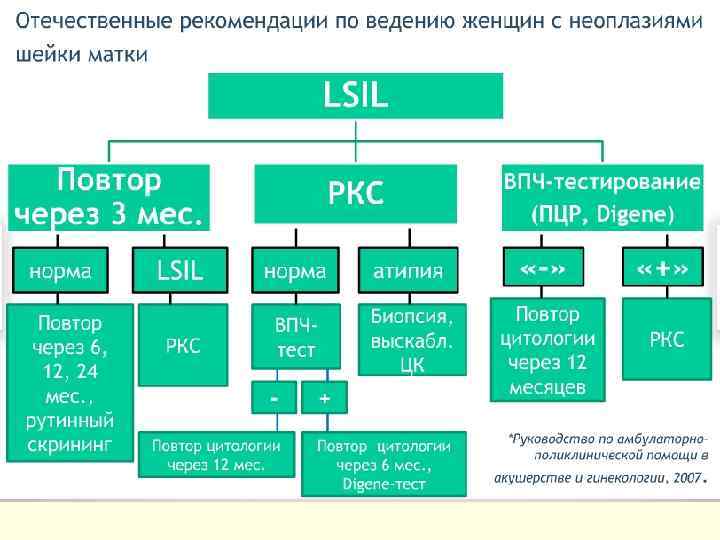
 Рекомендации IARC (Франция и США) При цитологических признаках типа LSIL (цервикальные интраэпителиальные поражения низкой степени или признаки ВПЧ и CIN I) International Agency for Research on Cancer рекомендует: Варианты Мероприятия Вариант 1 Произвести повторное цитологическое исследование через 3 мес. Затем, при нормальном мазке (негативе) – повторить еще раз через 6 мес, через 1 год и через 2 года. При повторных результатах LSIL (позитив) – направить женщину на кольпоскопию Вариант 2 Провести кольпоскопию. При отсутствии аномальных кольпоскопических признаков (норма) следует повторить цитологическое исследование через 6 или 12 мес (в зависимости от того, присутствует или нет онкогенный тип ВПЧ). При показаниях проводится биопсия и диагностическое выскабливание слизистой оболочки цервикального канала. При неудовлетворительных результатах кольпоскопии (когда нельзя сделать адекватное заключение) следует назначить терапию сопутствующей патологии (возможна противовоспалительная или эстрогеновая терапия) и повторить кольпоскопию ВПЧ-тест с помощью метода гибридного захвата (ВПЧ Digene-тест) или
Рекомендации IARC (Франция и США) При цитологических признаках типа LSIL (цервикальные интраэпителиальные поражения низкой степени или признаки ВПЧ и CIN I) International Agency for Research on Cancer рекомендует: Варианты Мероприятия Вариант 1 Произвести повторное цитологическое исследование через 3 мес. Затем, при нормальном мазке (негативе) – повторить еще раз через 6 мес, через 1 год и через 2 года. При повторных результатах LSIL (позитив) – направить женщину на кольпоскопию Вариант 2 Провести кольпоскопию. При отсутствии аномальных кольпоскопических признаков (норма) следует повторить цитологическое исследование через 6 или 12 мес (в зависимости от того, присутствует или нет онкогенный тип ВПЧ). При показаниях проводится биопсия и диагностическое выскабливание слизистой оболочки цервикального канала. При неудовлетворительных результатах кольпоскопии (когда нельзя сделать адекватное заключение) следует назначить терапию сопутствующей патологии (возможна противовоспалительная или эстрогеновая терапия) и повторить кольпоскопию ВПЧ-тест с помощью метода гибридного захвата (ВПЧ Digene-тест) или
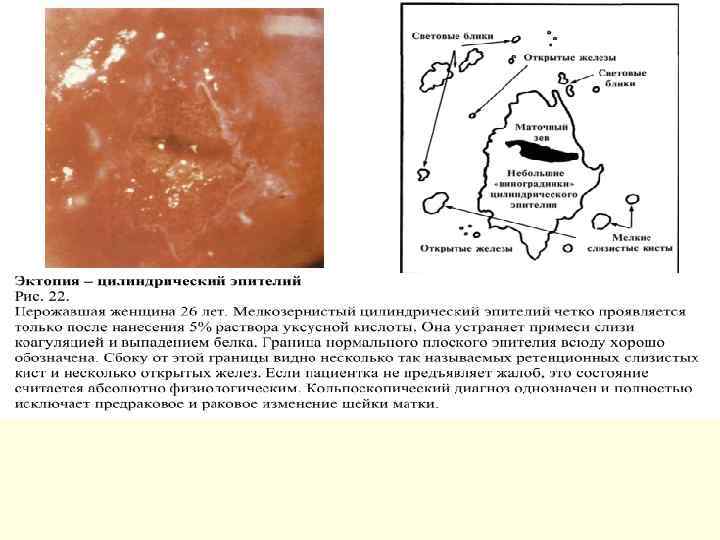
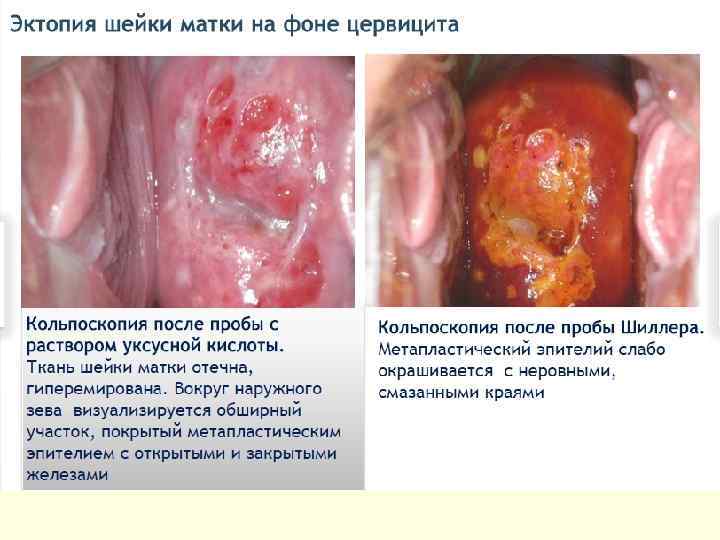
 Фоновые изменения - различные по этиологии и морфологической картине заболевания, на фоне которых могут развиться предрак и рак шейки матки. • Атрофия многослойного плоского эпителия. • Эктопия шейки матки – участок влагалищной части шейки матки, покрытый цилиндрическим эпителием, располагающимся вокруг наружного зева. • Цервицит – воспаление слизистой оболочки шейки, наблюдается венозная гиперемия, которая свидетельствует о воспалении, складчатость поверхности. • Травматические поражения шейки матки
Фоновые изменения - различные по этиологии и морфологической картине заболевания, на фоне которых могут развиться предрак и рак шейки матки. • Атрофия многослойного плоского эпителия. • Эктопия шейки матки – участок влагалищной части шейки матки, покрытый цилиндрическим эпителием, располагающимся вокруг наружного зева. • Цервицит – воспаление слизистой оболочки шейки, наблюдается венозная гиперемия, которая свидетельствует о воспалении, складчатость поверхности. • Травматические поражения шейки матки
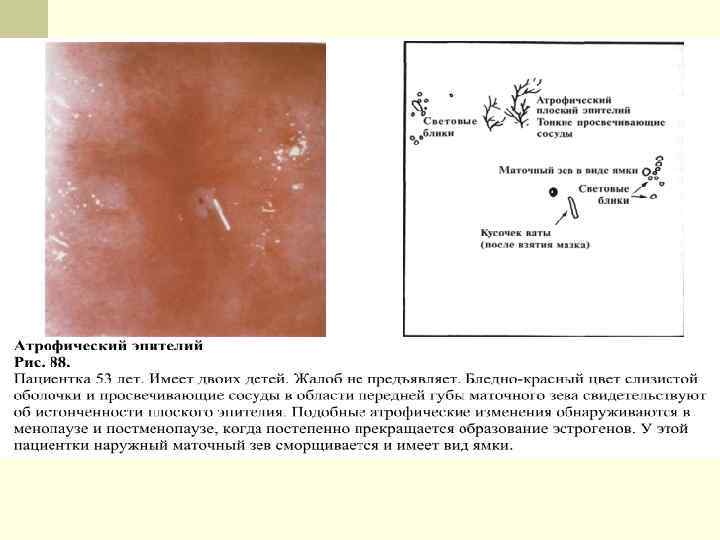
 Физиологическая атрофия – инволюция на фоне снижения продукции эстрогенов яичниками. Характеризуется: n редукцией сосудистого русла (ввиду чего слизистая становится тонкой и бледной), n развитием склеротических процессов в слизистой и подлежащих тканях, снижением секреторной активности бартолиновых и цервикальных желез, n отсутствием циклических изменений влагалищного эпителия, n преобладанием в мазке клеток из глубоких слоев, содержащих очень малое количество гликогена.
Физиологическая атрофия – инволюция на фоне снижения продукции эстрогенов яичниками. Характеризуется: n редукцией сосудистого русла (ввиду чего слизистая становится тонкой и бледной), n развитием склеротических процессов в слизистой и подлежащих тканях, снижением секреторной активности бартолиновых и цервикальных желез, n отсутствием циклических изменений влагалищного эпителия, n преобладанием в мазке клеток из глубоких слоев, содержащих очень малое количество гликогена.
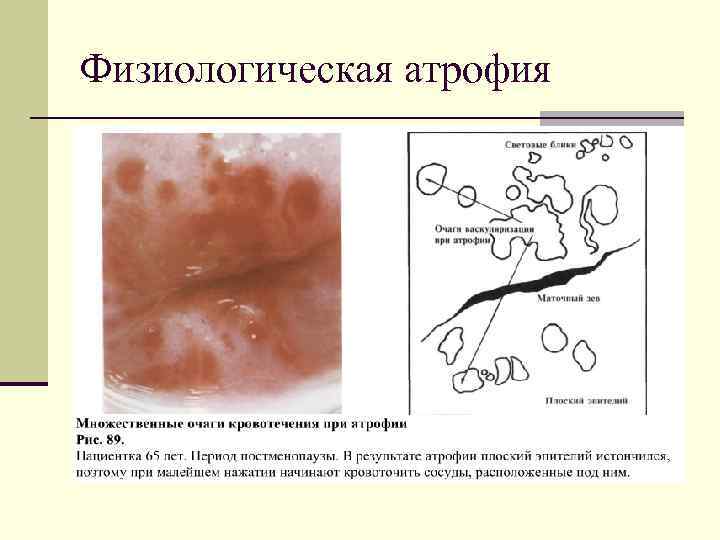 Физиологическая атрофия
Физиологическая атрофия
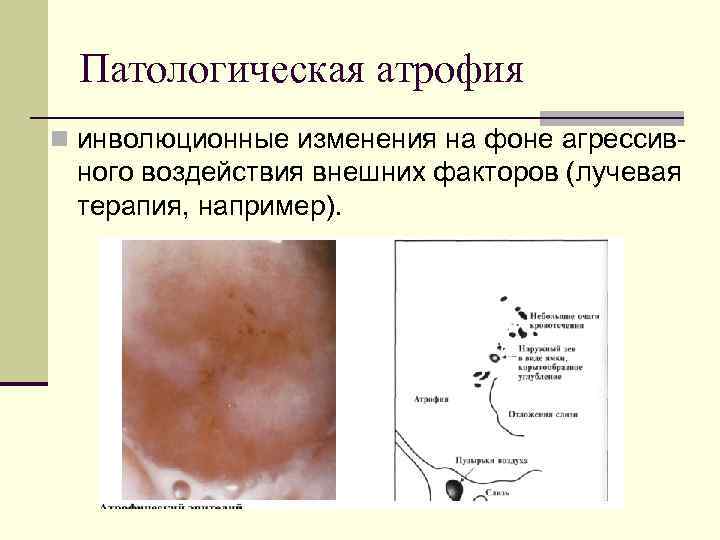 Патологическая атрофия n инволюционные изменения на фоне агрессив- ного воздействия внешних факторов (лучевая терапия, например).
Патологическая атрофия n инволюционные изменения на фоне агрессив- ного воздействия внешних факторов (лучевая терапия, например).
 Эктопия В МКБ-10 эктопия шейки матки не внесена. (эрозия, эктропион - N 86) По генезу бывает: n Врожденная. n Воспалительная. n Дисгормональная. n Травматическая. По эпителиальной выстилке: n «Перекрытая» (эпидермизирующая). Осуществляется двумя путями. Первый – нарастание плоского эпителия – плоскоклеточная метаплазия, которая вытесняет нормальные структуры. Второй – подрастание краев с погружением железистой ткани внутрь и формированием добавочной железы. n Частично «перекрытая» (пролиферирующая) – появляется участок вновь сформированной железы. n Неперекрытая (простая) – отсутствие большого числа клеток в состоянии активного размножения. Морфологические особенности n С формированием истинной эрозии. n С формированием ретенционных кист. n С формированием псевдофолликулов. n С формированием абсцессов и эндоцитолизом. n С эпидермизацией желез. n С формированием сосочков. Травматическая истинная эрозия шейки матки. n Разрыв шейки матки. n Рубец шейки матки с деформацией и без. n Свищи шейки матки.
Эктопия В МКБ-10 эктопия шейки матки не внесена. (эрозия, эктропион - N 86) По генезу бывает: n Врожденная. n Воспалительная. n Дисгормональная. n Травматическая. По эпителиальной выстилке: n «Перекрытая» (эпидермизирующая). Осуществляется двумя путями. Первый – нарастание плоского эпителия – плоскоклеточная метаплазия, которая вытесняет нормальные структуры. Второй – подрастание краев с погружением железистой ткани внутрь и формированием добавочной железы. n Частично «перекрытая» (пролиферирующая) – появляется участок вновь сформированной железы. n Неперекрытая (простая) – отсутствие большого числа клеток в состоянии активного размножения. Морфологические особенности n С формированием истинной эрозии. n С формированием ретенционных кист. n С формированием псевдофолликулов. n С формированием абсцессов и эндоцитолизом. n С эпидермизацией желез. n С формированием сосочков. Травматическая истинная эрозия шейки матки. n Разрыв шейки матки. n Рубец шейки матки с деформацией и без. n Свищи шейки матки.
 Для эктопии шейки матки наиболее характерны следующие варианты цитологических заключений: ●цитограмма без особенностей (клетки плоского эпителия поверхностного и промежуточного слоёв); ●пролиферация цилиндрического эпителия; ●цитограмма эндоцервикоза (соответствует клиническому диагнозу эктопии шейки матки). При осложнённой форме эктопии шейки матки наиболее характерны следующие варианты цитологических заключений: ●цитограмма воспаления; ●цитограмма лейкоплакии (дискератоза) или дисплазии (ЦИН) различной степени тяжести.
Для эктопии шейки матки наиболее характерны следующие варианты цитологических заключений: ●цитограмма без особенностей (клетки плоского эпителия поверхностного и промежуточного слоёв); ●пролиферация цилиндрического эпителия; ●цитограмма эндоцервикоза (соответствует клиническому диагнозу эктопии шейки матки). При осложнённой форме эктопии шейки матки наиболее характерны следующие варианты цитологических заключений: ●цитограмма воспаления; ●цитограмма лейкоплакии (дискератоза) или дисплазии (ЦИН) различной степени тяжести.
 ЭКТОПИЯ. ДИАГНОСТИКА. n Используют также бактериоскопический, бактериологический методы, ПЦР. n Изучают функции яичников: проводят тесты функциональной диагностики, исследуют гормональный статус (по показаниям). n Прицельная биопсия шейки матки и выскабливание цервикального канала с гистологическим исследованием показаны при выявлении атипических клеток при цитологическом исследовании и (или) при наличии аномальных кольпоскопических признаков.
ЭКТОПИЯ. ДИАГНОСТИКА. n Используют также бактериоскопический, бактериологический методы, ПЦР. n Изучают функции яичников: проводят тесты функциональной диагностики, исследуют гормональный статус (по показаниям). n Прицельная биопсия шейки матки и выскабливание цервикального канала с гистологическим исследованием показаны при выявлении атипических клеток при цитологическом исследовании и (или) при наличии аномальных кольпоскопических признаков.
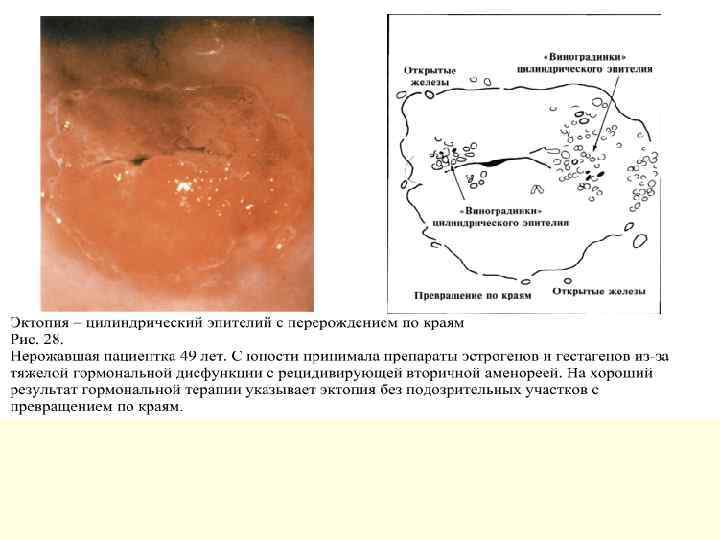
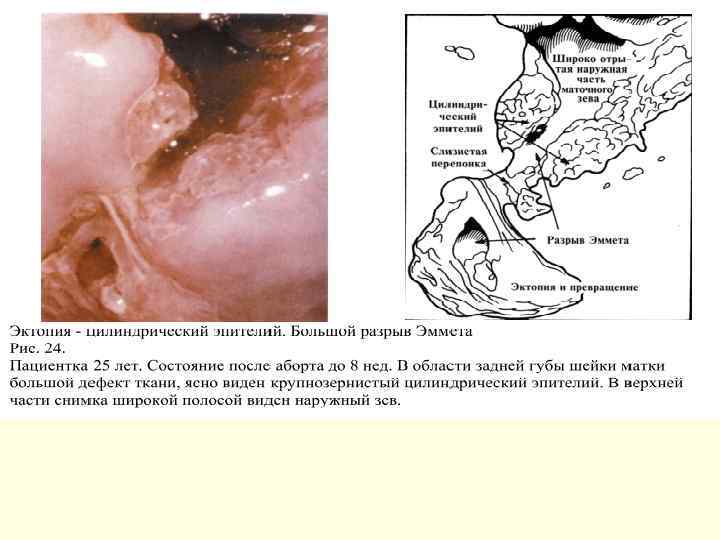
 Сквамозные повреждения n Лейкоплакия. n Кондиломы. Относятся к редкой форме фоновых заболеваний шейки матки, характеризуются очаговым разрастанием стромы и многослойного плоского эпителия с его ороговением. n Папилломы. В отличие от кондилом, разрастается не строма, эпителий, который уже после васкуляризируется формируя ножку. Поверхностные слои выступают над слизистой оболочкой в виде небольшой складки. n Койлоцитарная атипия: легкая и тяжелая.
Сквамозные повреждения n Лейкоплакия. n Кондиломы. Относятся к редкой форме фоновых заболеваний шейки матки, характеризуются очаговым разрастанием стромы и многослойного плоского эпителия с его ороговением. n Папилломы. В отличие от кондилом, разрастается не строма, эпителий, который уже после васкуляризируется формируя ножку. Поверхностные слои выступают над слизистой оболочкой в виде небольшой складки. n Койлоцитарная атипия: легкая и тяжелая.
 ЛЕЙКОПЛАКИЯ ШЕЙКИ МАТКИ Дискератоз шейки матки. КОД ПО МКБ-10: N 88. 0 Лейкоплакия шейки матки. ДИАГНОСТИКА ●Осмотр шейки матки при помощи зеркал: обнаруживают клинически выраженные формы ЛШМ. ●Цитологическое исследование. Цитологически при ЛШМ определяют скопления клеток многослойного плоского эпителия с явлениями гиперкератоза и паракератоза. При гиперкератозе обнаруживают безъядерные чешуйки (в большом количестве). Для паракератоза характерно усиление плотности и окраски цитоплазмы в мелких клетках с пикнотическими ядрами. В связи с паракератозом и гиперкератозом в мазки не попадают клетки из глубоких слоев многослойного плоского эпителия, где возможны нарушения их дифференцировки, пролиферация и атипия. В связи с этим основной метод диагностики ЛШМ — гистологическое исследование. ●Расширенная кольпоскопия позволяет уточнить размеры и характер поражения.
ЛЕЙКОПЛАКИЯ ШЕЙКИ МАТКИ Дискератоз шейки матки. КОД ПО МКБ-10: N 88. 0 Лейкоплакия шейки матки. ДИАГНОСТИКА ●Осмотр шейки матки при помощи зеркал: обнаруживают клинически выраженные формы ЛШМ. ●Цитологическое исследование. Цитологически при ЛШМ определяют скопления клеток многослойного плоского эпителия с явлениями гиперкератоза и паракератоза. При гиперкератозе обнаруживают безъядерные чешуйки (в большом количестве). Для паракератоза характерно усиление плотности и окраски цитоплазмы в мелких клетках с пикнотическими ядрами. В связи с паракератозом и гиперкератозом в мазки не попадают клетки из глубоких слоев многослойного плоского эпителия, где возможны нарушения их дифференцировки, пролиферация и атипия. В связи с этим основной метод диагностики ЛШМ — гистологическое исследование. ●Расширенная кольпоскопия позволяет уточнить размеры и характер поражения.
 КОЛЬПОСКОПИЯ ЛШМ ● В зависимости от того, обнаруживают ли ЛШМ при кольпоскопии или она видна невооружённым глазом, выделяют кольпоскопически и клинически выраженные формы. К клинически выраженным формам относят лейкоплакию (тонкую и толстую), пунктацию (нежную и грубую) и мозаику (нежную и грубую). К кольпоскопической форме относят йоднегативные зоны, которые можно обнаружить только с помощью пробы Шиллера. Размеры ЛШМ могут варьировать от точечной бляшки до обширных участков, занимающих весь эктоцервикс и даже переходящий на своды влагалища.
КОЛЬПОСКОПИЯ ЛШМ ● В зависимости от того, обнаруживают ли ЛШМ при кольпоскопии или она видна невооружённым глазом, выделяют кольпоскопически и клинически выраженные формы. К клинически выраженным формам относят лейкоплакию (тонкую и толстую), пунктацию (нежную и грубую) и мозаику (нежную и грубую). К кольпоскопической форме относят йоднегативные зоны, которые можно обнаружить только с помощью пробы Шиллера. Размеры ЛШМ могут варьировать от точечной бляшки до обширных участков, занимающих весь эктоцервикс и даже переходящий на своды влагалища.
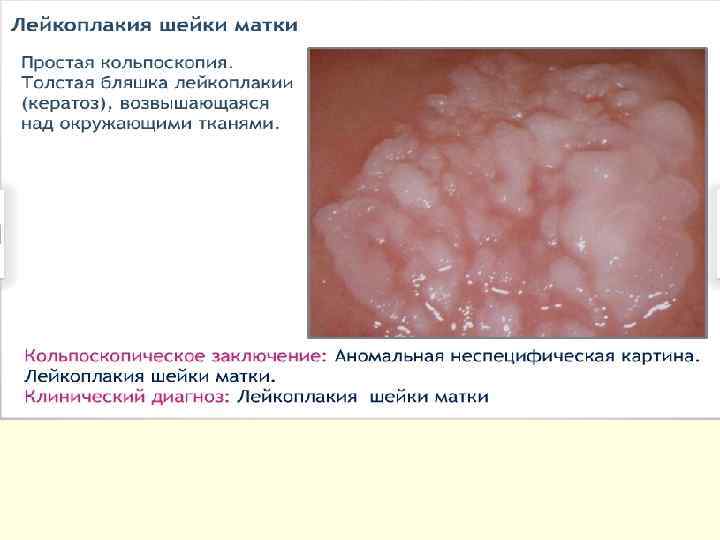
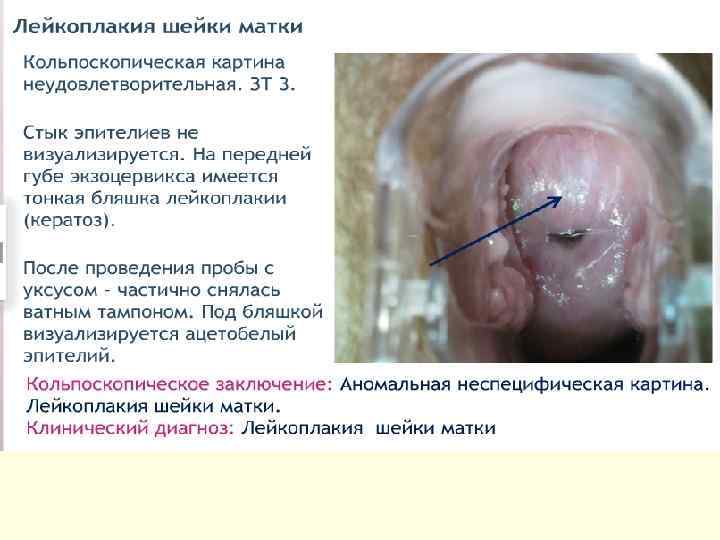

 ЛШМ ● Прицельная биопсия шейки матки и выскабливание слизистой оболочки цервикального канала с гистологическим исследованием — основной метод диагностики ЛШМ. Ревизия цервикального канала необходима для исключения предраковых изменений и злокачественной трансформации эндоцервикса. ●При гистологической оценке ЛШМ любой локализации особенно важен факт наличия или отсутствия клеточной атипии в нижних слоях многослойного плоского эпителия. ПОКАЗАНИЯ К КОНСУЛЬТАЦИИ ДРУГИХ СПЕЦИАЛИСТОВ ●Консультация и лечение у онкогинеколога при ЛШМ с ЦИН III. ●Консультация гинекологаэндокринолога — в случае сложных гормональных нарушений.
ЛШМ ● Прицельная биопсия шейки матки и выскабливание слизистой оболочки цервикального канала с гистологическим исследованием — основной метод диагностики ЛШМ. Ревизия цервикального канала необходима для исключения предраковых изменений и злокачественной трансформации эндоцервикса. ●При гистологической оценке ЛШМ любой локализации особенно важен факт наличия или отсутствия клеточной атипии в нижних слоях многослойного плоского эпителия. ПОКАЗАНИЯ К КОНСУЛЬТАЦИИ ДРУГИХ СПЕЦИАЛИСТОВ ●Консультация и лечение у онкогинеколога при ЛШМ с ЦИН III. ●Консультация гинекологаэндокринолога — в случае сложных гормональных нарушений.
 ЛЕЧЕНИЕ ЛМШ n МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ –по принципу лечения «Эктопии шейки матки» , «Папилломавирусной инфекция половых органов» . n ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ При сочетании ЛШМ с резко выраженной деформацией и гипертрофией шейки матки целесообразно применение хирургических методов лечения: диатермокоагуляции, ножевой, лазерной, ультразвуковой или радиоволновой эксцизии или конизации, ампутации шейки матки, реконструктивнопластических операций. После лечения ЛШМ без атипии показано диспансерное наблюдение, включающее кольпоскопическое и цитологическое исследования, тестирование на ВПЧ — 1 раз в 6 мес в течение 2 лет.
ЛЕЧЕНИЕ ЛМШ n МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ –по принципу лечения «Эктопии шейки матки» , «Папилломавирусной инфекция половых органов» . n ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ При сочетании ЛШМ с резко выраженной деформацией и гипертрофией шейки матки целесообразно применение хирургических методов лечения: диатермокоагуляции, ножевой, лазерной, ультразвуковой или радиоволновой эксцизии или конизации, ампутации шейки матки, реконструктивнопластических операций. После лечения ЛШМ без атипии показано диспансерное наблюдение, включающее кольпоскопическое и цитологическое исследования, тестирование на ВПЧ — 1 раз в 6 мес в течение 2 лет.
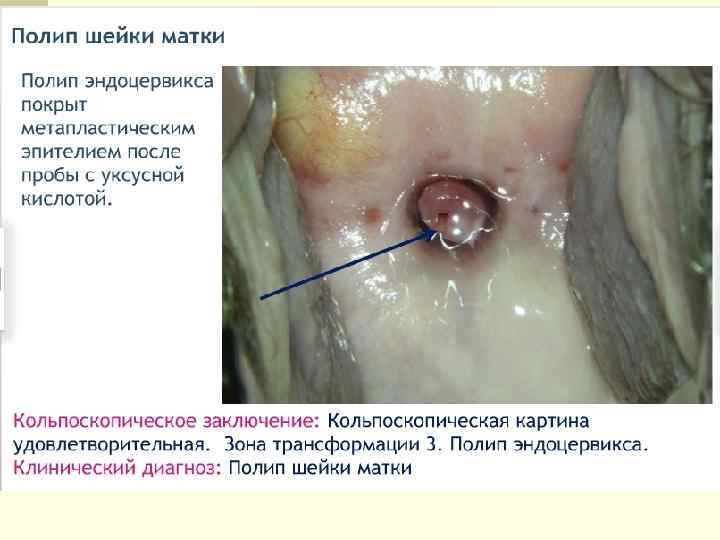
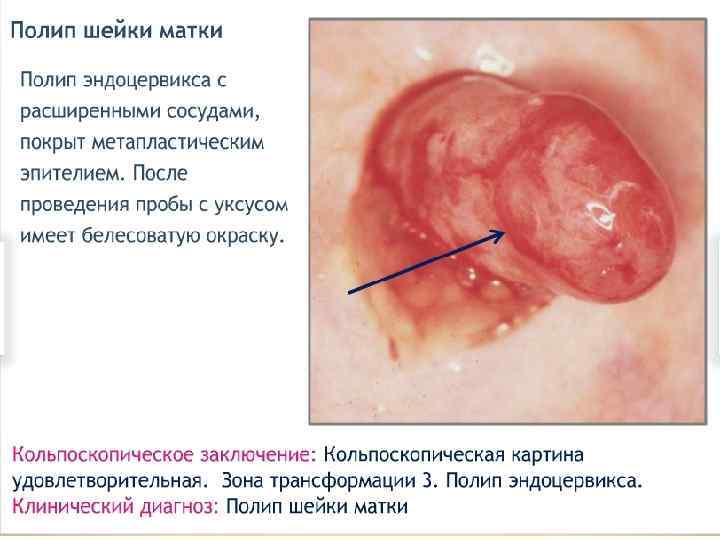
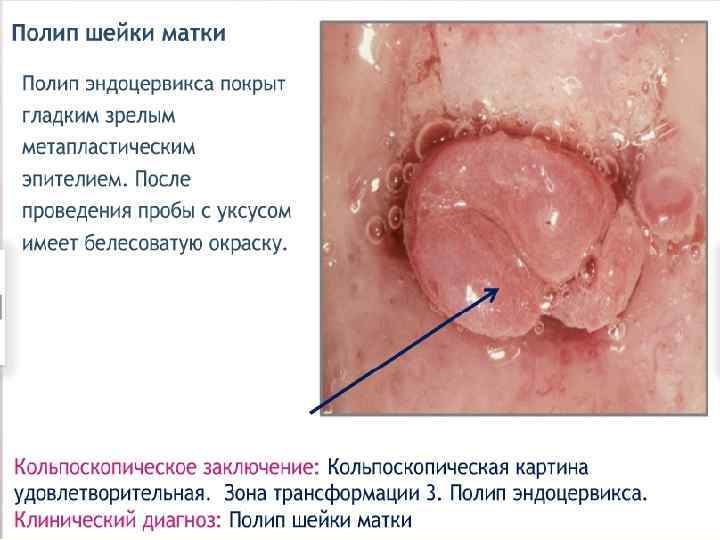
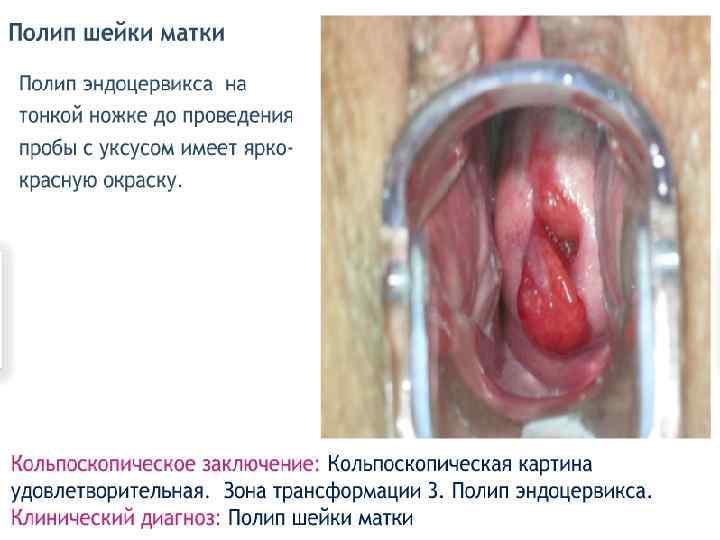
 Железистые повреждения n Полип цервикального канала – очаговая пролиферация эндоцервикса, при которой древовидные выросты соединительной ткани, покрытые цилиндрическим эпителием, выступают в просвет цервикального канала или за его пределы. Наблюдается обилие разветвленных полиморфных желез. n Гиперплазия эндоцервикса.
Железистые повреждения n Полип цервикального канала – очаговая пролиферация эндоцервикса, при которой древовидные выросты соединительной ткани, покрытые цилиндрическим эпителием, выступают в просвет цервикального канала или за его пределы. Наблюдается обилие разветвленных полиморфных желез. n Гиперплазия эндоцервикса.
 ПОЛИПЫ ЦК Предполагают, что в их происхождении играют роль: n изменения в эндокринной регуляции репродуктивной системы, n гормональные нарушения, n хронические воспалительные заболевания, n нарушения иммунного гомеостаза, n последствия перенесенных травм шейки матки.
ПОЛИПЫ ЦК Предполагают, что в их происхождении играют роль: n изменения в эндокринной регуляции репродуктивной системы, n гормональные нарушения, n хронические воспалительные заболевания, n нарушения иммунного гомеостаза, n последствия перенесенных травм шейки матки.
 Дифференциальную диагностику полипов цервикального канала необходимо проводить: - с достаточно распространенной патологией - папилломой шейки матки, которая представляет собой розовое или белесоватое бородавчатое образование на широким основании с экзофитным ростом, и характеризуется очаговым разрастанием многослойного плоского эпителия с явлениями ороговения; - с пролабирующими кистозно-расширенными железами и надорванными кусочками ткани шейки матки, которые могут имитировать элементы полипа. Для установления точного диагноза необходимо проводить микроскопическое и гистологическое исследования всех патологически измененных участков шейки матки.
Дифференциальную диагностику полипов цервикального канала необходимо проводить: - с достаточно распространенной патологией - папилломой шейки матки, которая представляет собой розовое или белесоватое бородавчатое образование на широким основании с экзофитным ростом, и характеризуется очаговым разрастанием многослойного плоского эпителия с явлениями ороговения; - с пролабирующими кистозно-расширенными железами и надорванными кусочками ткани шейки матки, которые могут имитировать элементы полипа. Для установления точного диагноза необходимо проводить микроскопическое и гистологическое исследования всех патологически измененных участков шейки матки.
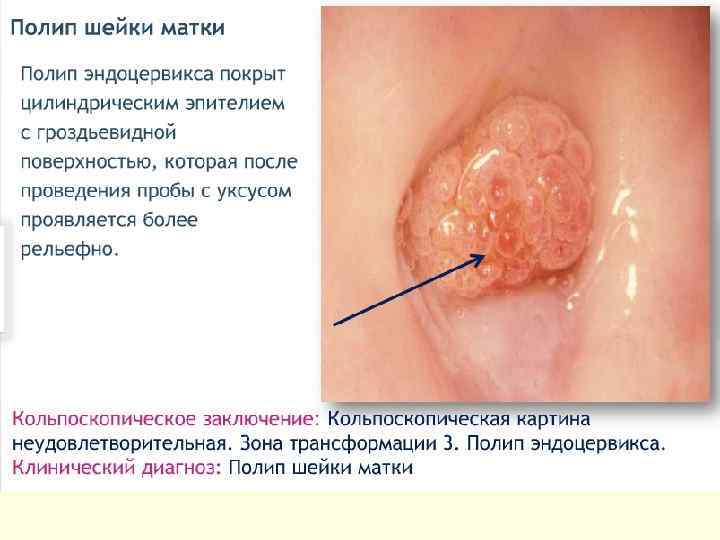
 Расширенная кольпоскопия n позволяет выявить все многообразие полиповидных n n образований цервикального канала, которые могут отличаться по величине, форме, цвету, состоянию их поверхности. В большинстве случаев их размеры варьируют от 1 до 3 см. Цвет полиповидных образований может быть чрезвычайно разнообразным: багровым, бледно-розовым, белесоватым, синюшным, что определяется особенностями их васкуляризации. Часто на поверхности полиповидных образований наблюдаются истинные эрозии и некротические изменения. Основными кольпоскопическими признаками истинных полипов являются: наличие соединительнотканной ножки, разнообразная форма с различной поверхностью, размеры более 1 см.
Расширенная кольпоскопия n позволяет выявить все многообразие полиповидных n n образований цервикального канала, которые могут отличаться по величине, форме, цвету, состоянию их поверхности. В большинстве случаев их размеры варьируют от 1 до 3 см. Цвет полиповидных образований может быть чрезвычайно разнообразным: багровым, бледно-розовым, белесоватым, синюшным, что определяется особенностями их васкуляризации. Часто на поверхности полиповидных образований наблюдаются истинные эрозии и некротические изменения. Основными кольпоскопическими признаками истинных полипов являются: наличие соединительнотканной ножки, разнообразная форма с различной поверхностью, размеры более 1 см.
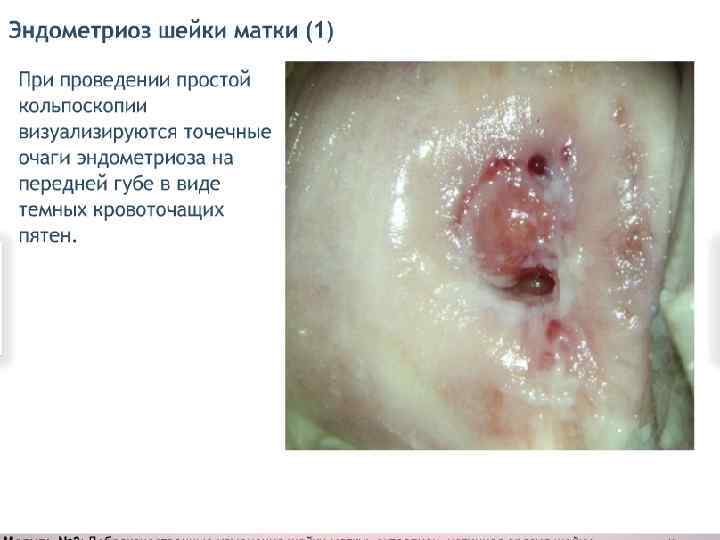
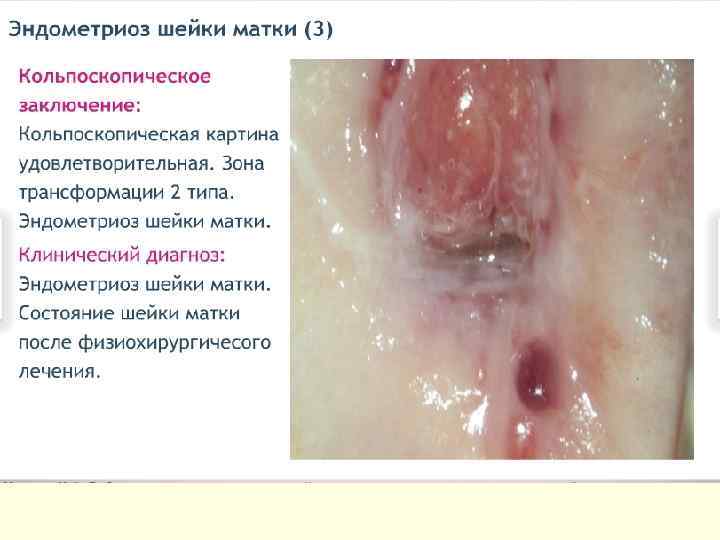
 ЭНДОМЕТРИОЗ ШЕЙКИ МАТКИ Для эндометриоза шейки матки характерны боли при половом акте, дисменорея. При осмотре в зеркалах: наличие эндометриоидных очагов, которые могут иметь различную величину и форму (от мелкоточечных до кистозных диаметром 0, 7 -0, 8 см, различной окраски).
ЭНДОМЕТРИОЗ ШЕЙКИ МАТКИ Для эндометриоза шейки матки характерны боли при половом акте, дисменорея. При осмотре в зеркалах: наличие эндометриоидных очагов, которые могут иметь различную величину и форму (от мелкоточечных до кистозных диаметром 0, 7 -0, 8 см, различной окраски).
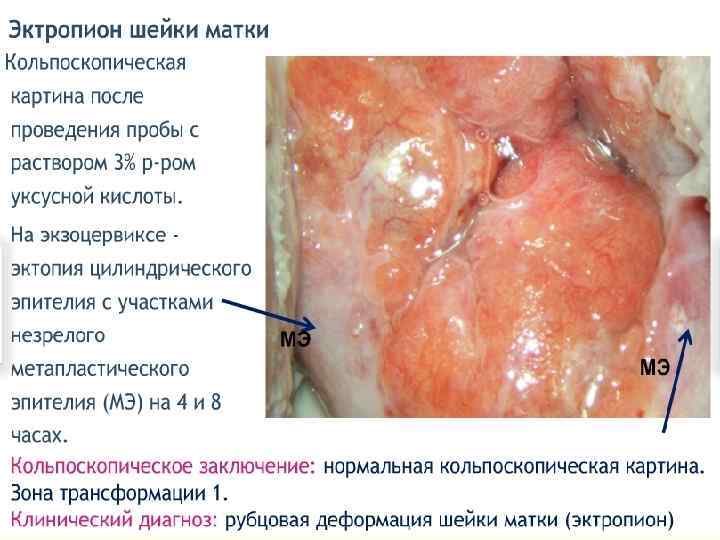
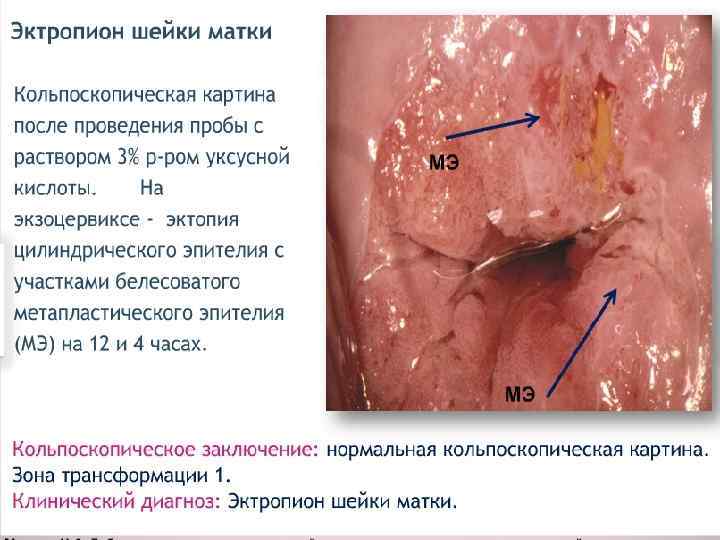
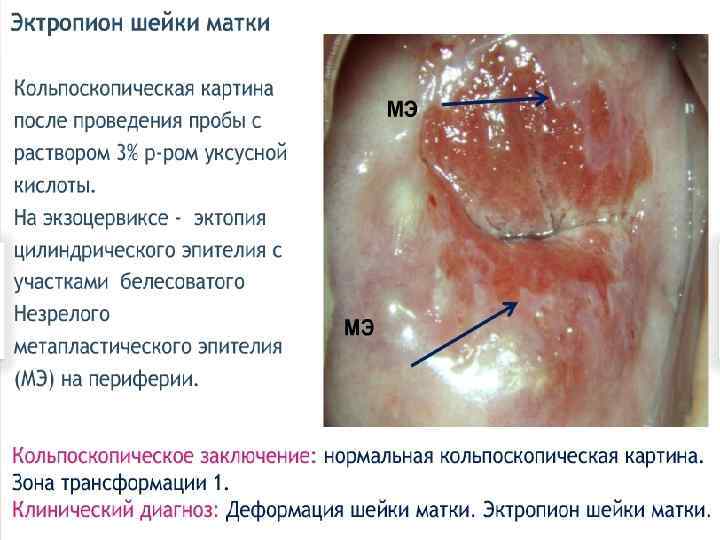
 ЭКТРОПИОН Эктропион шейки матки - патологическое состояние шейки матки, при которой наблюдается выворот слизистой оболочки шеечного канала в полость влагалища. Клинические проявления эктропиона развиваются присоединении воспалительного или предракового поражения шейки матки: это могут быть бели, контактные кровяные выделения, боли в малом тазу. Эктропион шейки матки диагностируют при гинекологическом осмотре (красные участки цилиндрического эпителия в области зева), расширенной кольпоскопии, цитологическом исследовании мазков с влагалищной части шейки матки и из цервикального канала.
ЭКТРОПИОН Эктропион шейки матки - патологическое состояние шейки матки, при которой наблюдается выворот слизистой оболочки шеечного канала в полость влагалища. Клинические проявления эктропиона развиваются присоединении воспалительного или предракового поражения шейки матки: это могут быть бели, контактные кровяные выделения, боли в малом тазу. Эктропион шейки матки диагностируют при гинекологическом осмотре (красные участки цилиндрического эпителия в области зева), расширенной кольпоскопии, цитологическом исследовании мазков с влагалищной части шейки матки и из цервикального канала.
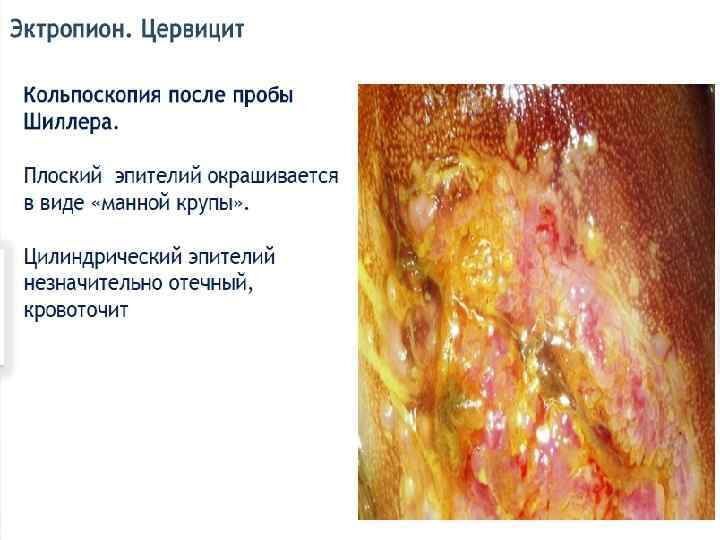
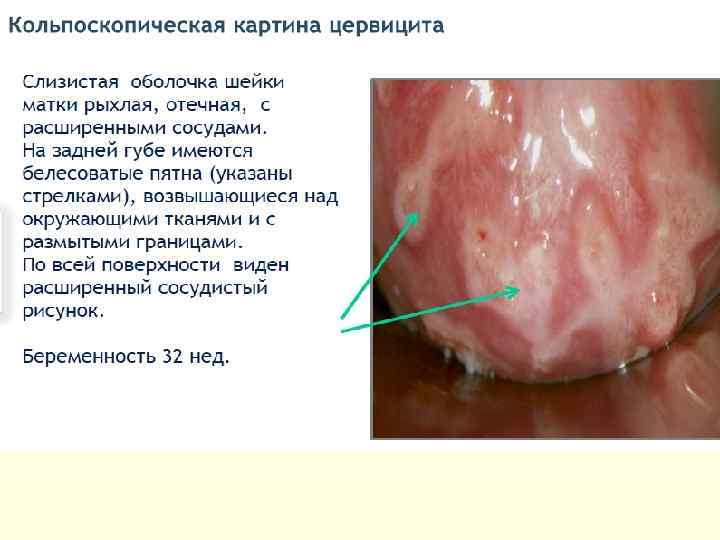
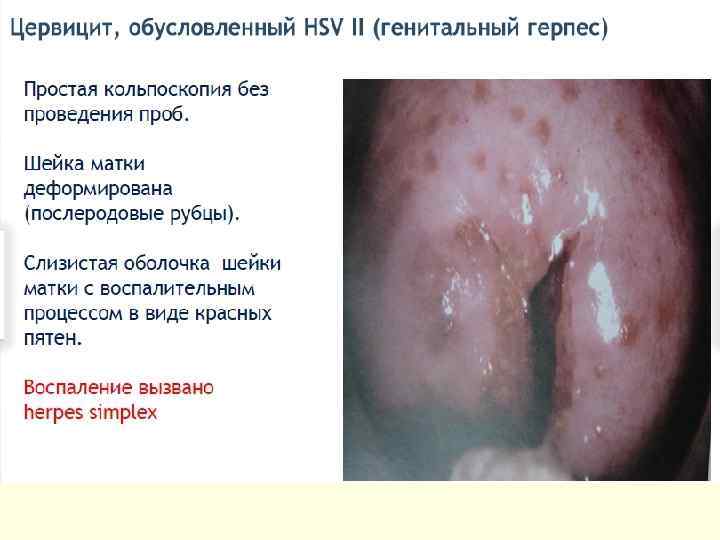
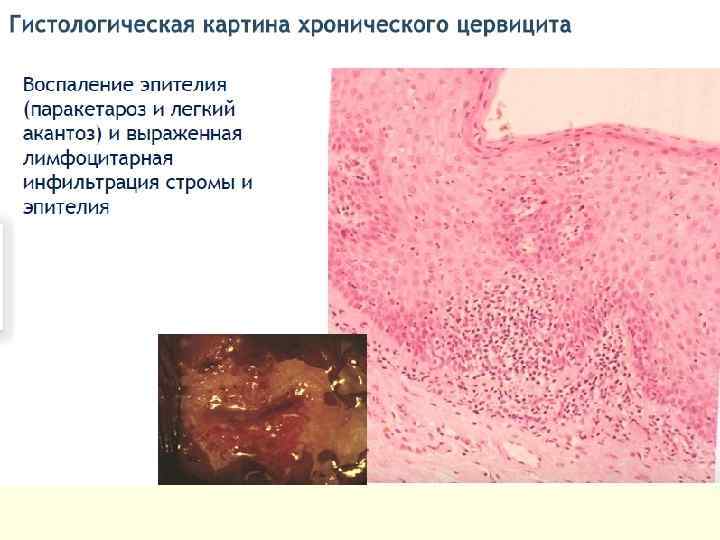
 Цервицит – воспалительное поражение слизистой оболочки цервикального канала и шейки матки, ее влагалищной части. Различают: - острый специфический/неспецифический цервицит и хронический специфический/неспецифический цервицит. - эндоцервицит и экзоцервицит.
Цервицит – воспалительное поражение слизистой оболочки цервикального канала и шейки матки, ее влагалищной части. Различают: - острый специфический/неспецифический цервицит и хронический специфический/неспецифический цервицит. - эндоцервицит и экзоцервицит.
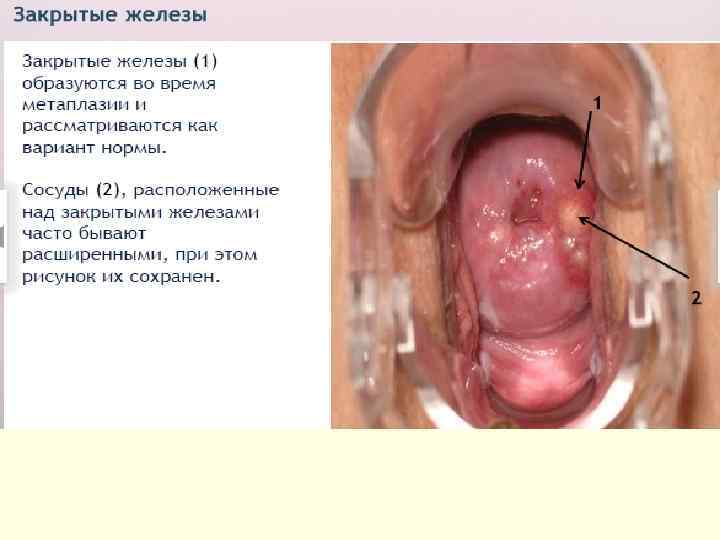
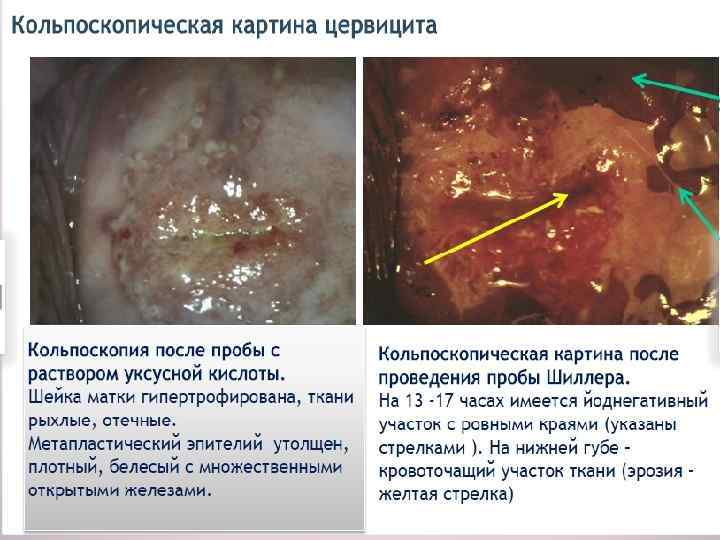
 ДИАГНОСТИКА ●Микроскопическое исследование. ●Бактериологическое. ●Цитологическое. ●р. Н-метрия влагалищного отделяемого. ●ПЦР и иммуноферментный анализ. ●Расширенная кольпоскопия При кольпоскопии шейки матки с неспецифическим воспалением можно выделить несколько особенностей. ●Цилиндрический и многослойный плоский эпителий в виде ярко красных точек, являющихся верхушками капилляров. ●Проба Шиллера — хороший индикатор воспалительного процесса (очаги в виде светлых крапинок на коричневом фоне или в виде округлых йоднегативных участков). ●Истинные эрозии с типичной картиной имеют гноевидный налёт на поверхности. Для хронического цервицита особенно характерно наличие ретенционных кист шейки матки.
ДИАГНОСТИКА ●Микроскопическое исследование. ●Бактериологическое. ●Цитологическое. ●р. Н-метрия влагалищного отделяемого. ●ПЦР и иммуноферментный анализ. ●Расширенная кольпоскопия При кольпоскопии шейки матки с неспецифическим воспалением можно выделить несколько особенностей. ●Цилиндрический и многослойный плоский эпителий в виде ярко красных точек, являющихся верхушками капилляров. ●Проба Шиллера — хороший индикатор воспалительного процесса (очаги в виде светлых крапинок на коричневом фоне или в виде округлых йоднегативных участков). ●Истинные эрозии с типичной картиной имеют гноевидный налёт на поверхности. Для хронического цервицита особенно характерно наличие ретенционных кист шейки матки.

 ВПЧ- ассоциированные заболевания шейки матки Наиболее распространенные генитальные типы ВПЧ Онкогенность Генотип Заболевания низкая Чаще всего 6 и 11 Также 40, 42, 43, 44, 54, 61, 72, 81 Генитальные кондиломы Около 25% всех LSIL высокая Чаще всего 16 и 18 Предраковые Также заболевания и 31, 33, 35, 39, 45, 51, 52, 56, 58, 5 злокачественные 9, 68, 73 и 82 новообразования Наиболее онкогенными (67 -93% случаев РШМ) считают вирусы 16 -го и 18 -го типов
ВПЧ- ассоциированные заболевания шейки матки Наиболее распространенные генитальные типы ВПЧ Онкогенность Генотип Заболевания низкая Чаще всего 6 и 11 Также 40, 42, 43, 44, 54, 61, 72, 81 Генитальные кондиломы Около 25% всех LSIL высокая Чаще всего 16 и 18 Предраковые Также заболевания и 31, 33, 35, 39, 45, 51, 52, 56, 58, 5 злокачественные 9, 68, 73 и 82 новообразования Наиболее онкогенными (67 -93% случаев РШМ) считают вирусы 16 -го и 18 -го типов
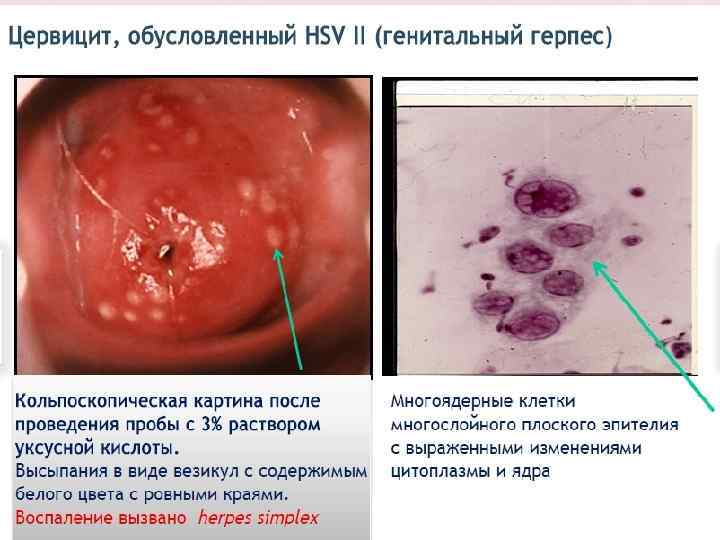
 С позиции сегодняшних знаний клиническое течение ПВИ делят на три периода: n Латентный (вирус находится в базальном слое и его нельзя обнаружить кольпоскопически, цитологически или гистологически, большинство авторов называют латентной ПВИ) n субклинический ( ВПЧ можно онаружить, в т. ч. методом ПЦР, но выраженных клинических и кольпоскопических изменений не выявляется. В цитологическом мазке возможно обнаружить проявления ВПЧ-инфекции, например, койлоциты). n клинический с развитием экзофитных кондилом и дисплазии.
С позиции сегодняшних знаний клиническое течение ПВИ делят на три периода: n Латентный (вирус находится в базальном слое и его нельзя обнаружить кольпоскопически, цитологически или гистологически, большинство авторов называют латентной ПВИ) n субклинический ( ВПЧ можно онаружить, в т. ч. методом ПЦР, но выраженных клинических и кольпоскопических изменений не выявляется. В цитологическом мазке возможно обнаружить проявления ВПЧ-инфекции, например, койлоциты). n клинический с развитием экзофитных кондилом и дисплазии.
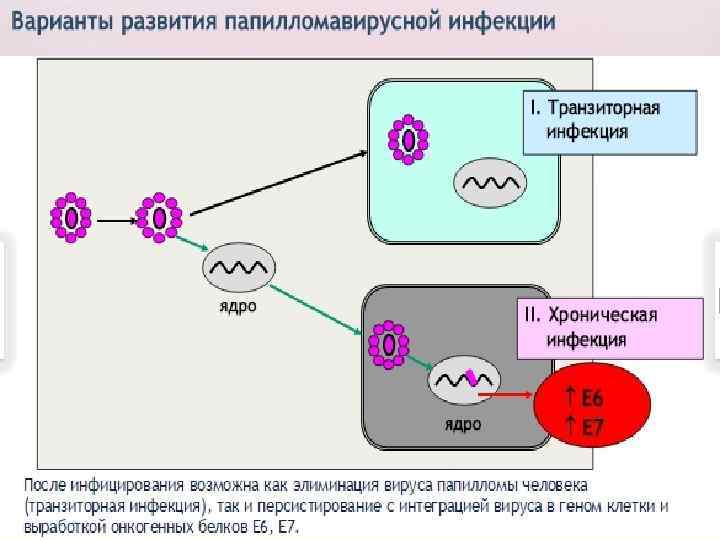
 Клиникоморфологическая классификация ВПЧассоциированных поражений нижнего отдела половых органов 1. Клинические формы (видимые невооружённым глазом). - экзофитные кондиломы ( типичные остроконечные, опухолевидные, папуловидные и др. ). 2. Субклинические формы (невидимые невооружённым глазом, бессимптомные, выявляемые только при кольпоскопии и/или цитологическом, гистологическом исследовании), - плоские кондиломы (типичная структура с множеством койлоцитов), - малые формы (различные поражения многослойного плоского и метапластического эпителия с единичными койлоцитами), - инвертированные кондиломы с локализацией в криптах, - кондиломатозный цервицит и вагинит. 3. Латентные формы (возможно обнаружение ДНК ВПЧ молекулярными методами морфологических признаков ПВИ). 4. CIN и РШМ - CIN I – легкая дисплазия с койлоцитозом, дискератозом или без них, - CIN II – умеренная дисплазия с койлоцитозом, дискератозом или без них, - CIN III – выраженная дисплазия или карцинома in situ с койлоцитозом, дискератозом или без таковых. -микроинвазивная плоскоклеточная и железистая карцинома. 5. Интраэпителиальная неоплазия другой локализации и рак.
Клиникоморфологическая классификация ВПЧассоциированных поражений нижнего отдела половых органов 1. Клинические формы (видимые невооружённым глазом). - экзофитные кондиломы ( типичные остроконечные, опухолевидные, папуловидные и др. ). 2. Субклинические формы (невидимые невооружённым глазом, бессимптомные, выявляемые только при кольпоскопии и/или цитологическом, гистологическом исследовании), - плоские кондиломы (типичная структура с множеством койлоцитов), - малые формы (различные поражения многослойного плоского и метапластического эпителия с единичными койлоцитами), - инвертированные кондиломы с локализацией в криптах, - кондиломатозный цервицит и вагинит. 3. Латентные формы (возможно обнаружение ДНК ВПЧ молекулярными методами морфологических признаков ПВИ). 4. CIN и РШМ - CIN I – легкая дисплазия с койлоцитозом, дискератозом или без них, - CIN II – умеренная дисплазия с койлоцитозом, дискератозом или без них, - CIN III – выраженная дисплазия или карцинома in situ с койлоцитозом, дискератозом или без таковых. -микроинвазивная плоскоклеточная и железистая карцинома. 5. Интраэпителиальная неоплазия другой локализации и рак.
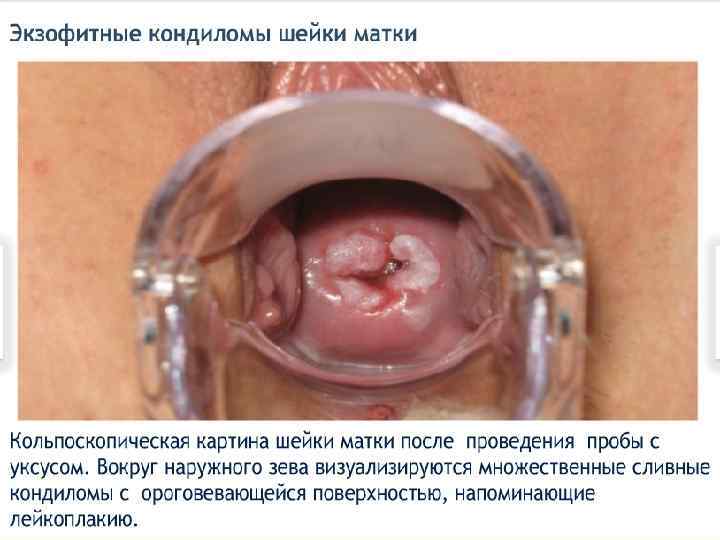
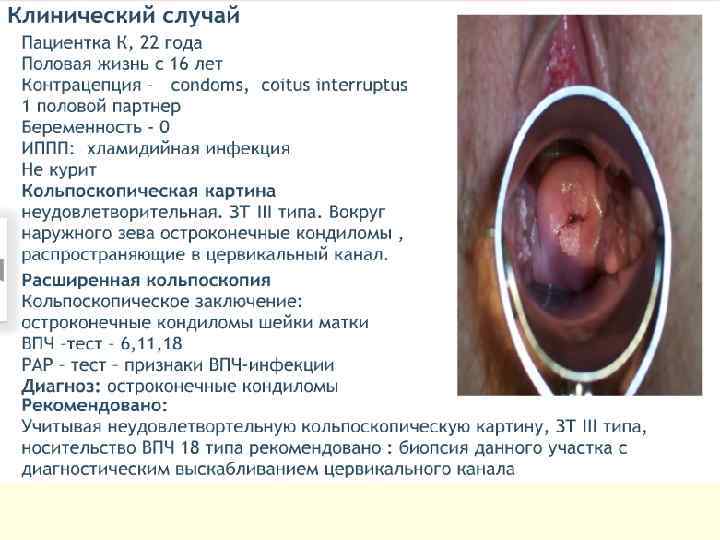
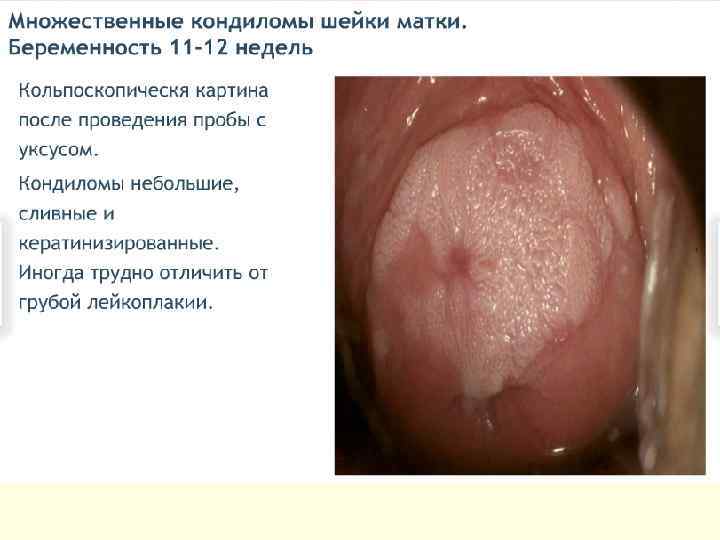
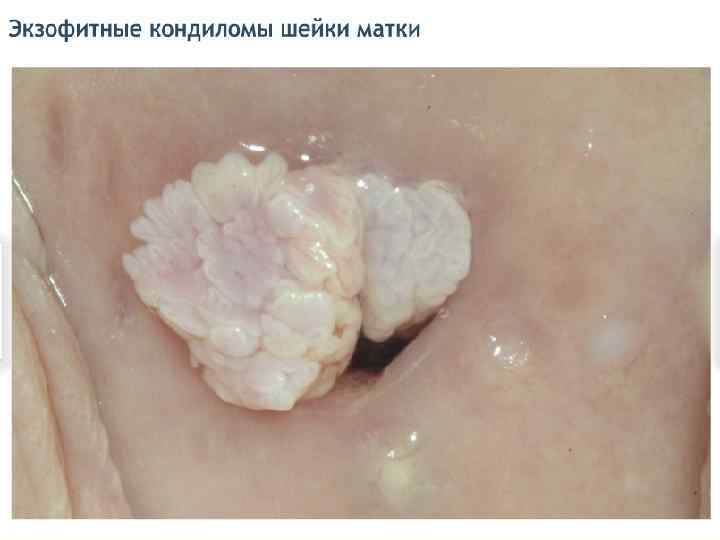
 Экзофитные кондиломы - Остроконечные (пальцевидные выросты эпителия с хорошо васкуляризованной соединительнотканной стромой на тонкой ножке или широком основании в виде единичного узелка или множественных эпителиальных выростов, напоминающих петушиный гребень или цветную капусту) - папиллярные (опухолевидные) - напоминают бородавку-опухоль, бывают разного размера, чаще расположены на слизистых оболочках. - Папуловидные - бородавки в виде папул чаще расположены на коже (большие половые губы, лобок, промежность, перианальная область) - Кератотические - кератотические бородавки с выраженным ороговением поверхностных слоёв. Возникают на слизистых оболочках в виде пятен с измененным цветом (серовато-белые, розово-красные) и , как правило, представляют собой промежуточную форму ПВИ, т. е. экзофитную кондилому в ранней стадии развития. Кондиломы с ороговением могут обнаруживаться на слизистых, в том числе на шейке матки. В клинической практике принято название «остроконечные кондиломы» , однако форма многих из них не соответствует этому определению, что затрудняет диагностику.
Экзофитные кондиломы - Остроконечные (пальцевидные выросты эпителия с хорошо васкуляризованной соединительнотканной стромой на тонкой ножке или широком основании в виде единичного узелка или множественных эпителиальных выростов, напоминающих петушиный гребень или цветную капусту) - папиллярные (опухолевидные) - напоминают бородавку-опухоль, бывают разного размера, чаще расположены на слизистых оболочках. - Папуловидные - бородавки в виде папул чаще расположены на коже (большие половые губы, лобок, промежность, перианальная область) - Кератотические - кератотические бородавки с выраженным ороговением поверхностных слоёв. Возникают на слизистых оболочках в виде пятен с измененным цветом (серовато-белые, розово-красные) и , как правило, представляют собой промежуточную форму ПВИ, т. е. экзофитную кондилому в ранней стадии развития. Кондиломы с ороговением могут обнаруживаться на слизистых, в том числе на шейке матки. В клинической практике принято название «остроконечные кондиломы» , однако форма многих из них не соответствует этому определению, что затрудняет диагностику.
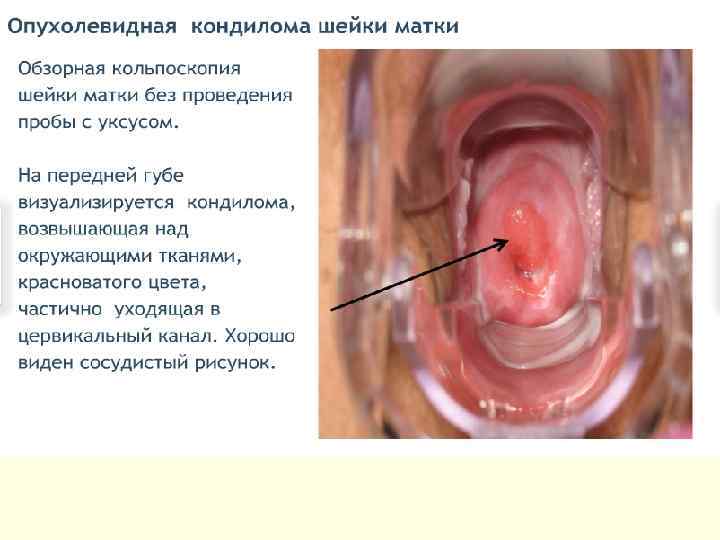
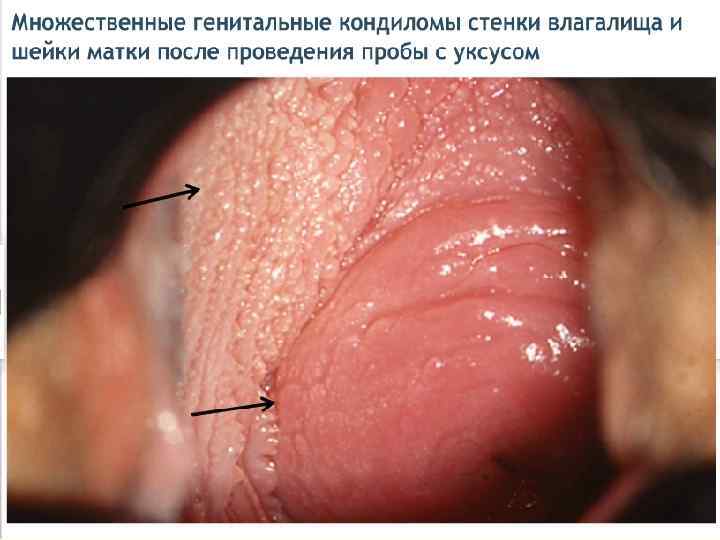
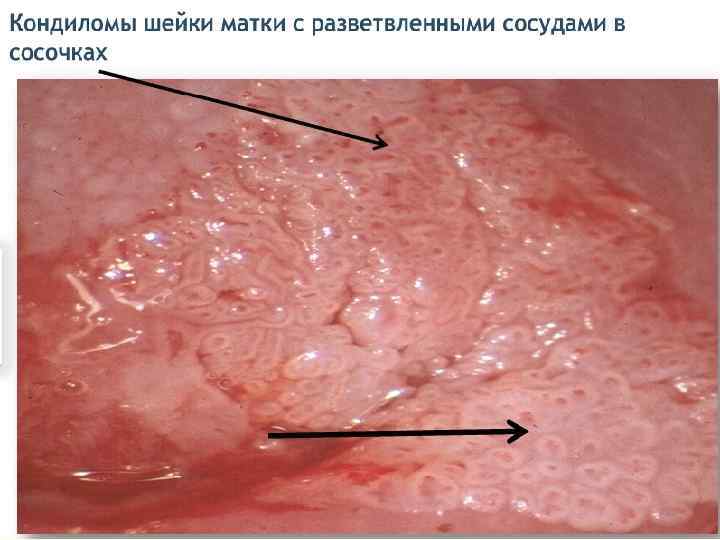
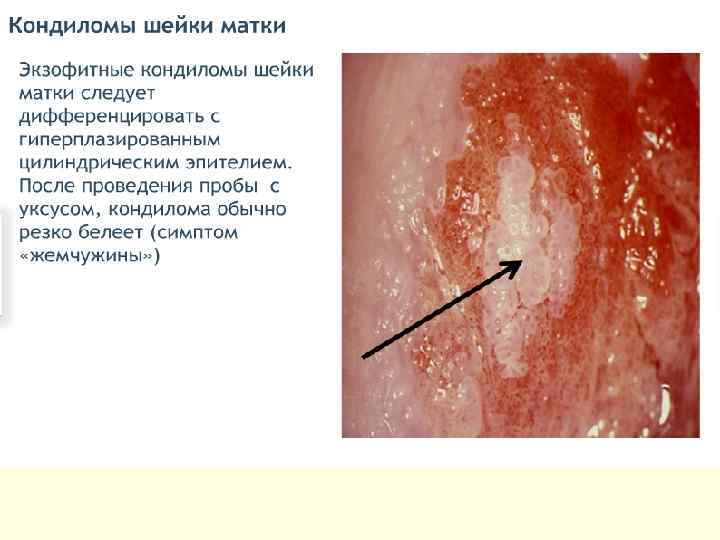
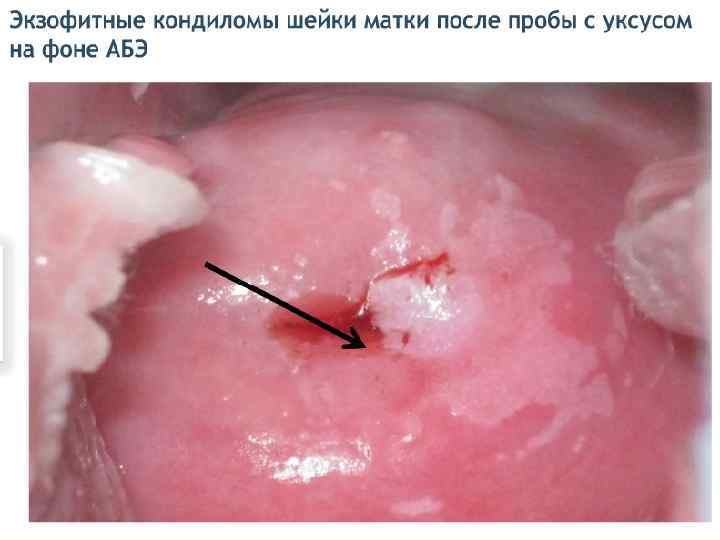
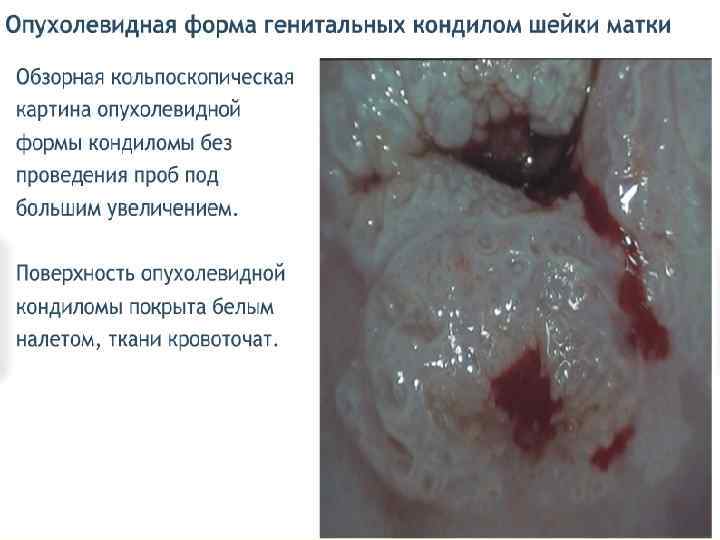
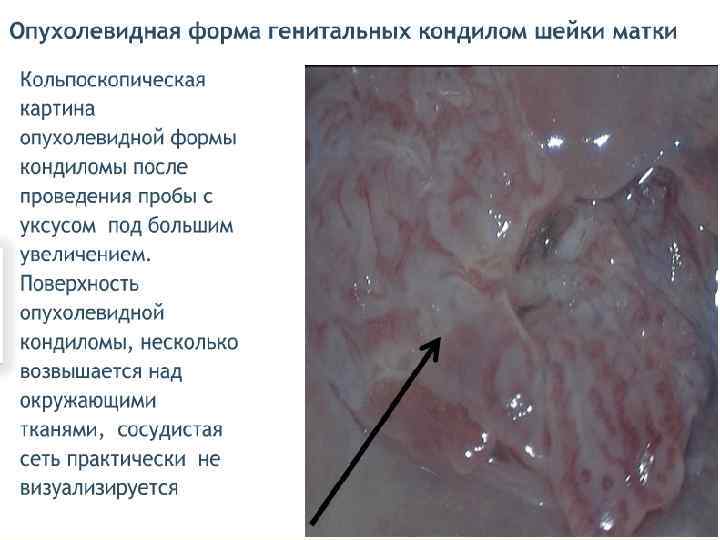
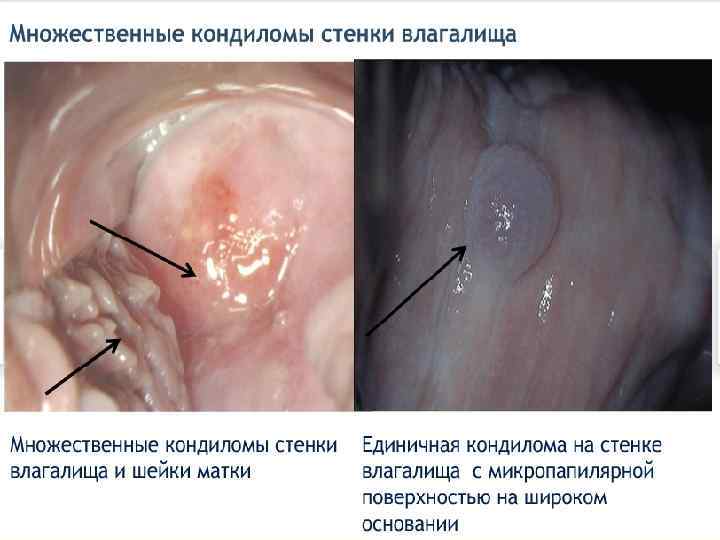
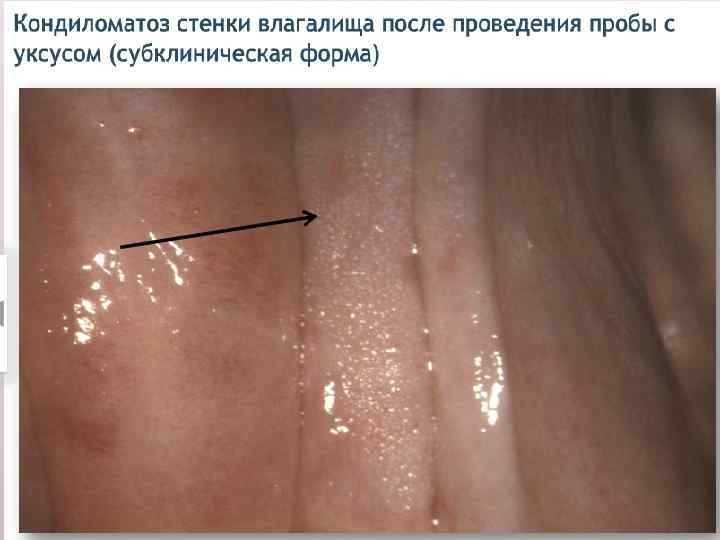
 Субклинические (внутриэпителиальные) формы ПВИ - плоская кондилома; - малая субклиническая форма; - инвертированная кондилома с локализацией в криптах; - кондиломатозный цервицит и вагинит. Первые три формы обычно имеют более четкую границу, кольпоскопически можно наблюдать приблизительно одинаковую картину аномально измененного эпителия. Кондиломатозный цервицит и вагинит четких контуров не имеют, их выявляют в виде очаговых и диффузных поражений. При кольпоскопии отмечают негладкую волнистую поверхность на большом протяжении эпителия ШМ или влагалища.
Субклинические (внутриэпителиальные) формы ПВИ - плоская кондилома; - малая субклиническая форма; - инвертированная кондилома с локализацией в криптах; - кондиломатозный цервицит и вагинит. Первые три формы обычно имеют более четкую границу, кольпоскопически можно наблюдать приблизительно одинаковую картину аномально измененного эпителия. Кондиломатозный цервицит и вагинит четких контуров не имеют, их выявляют в виде очаговых и диффузных поражений. При кольпоскопии отмечают негладкую волнистую поверхность на большом протяжении эпителия ШМ или влагалища.
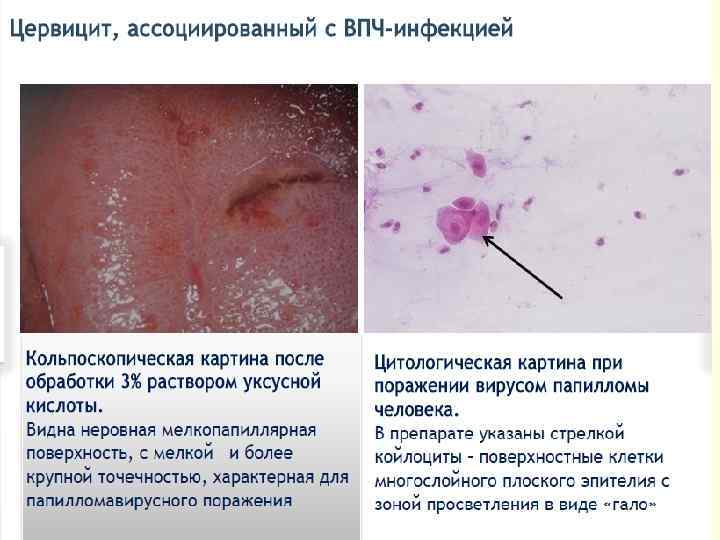
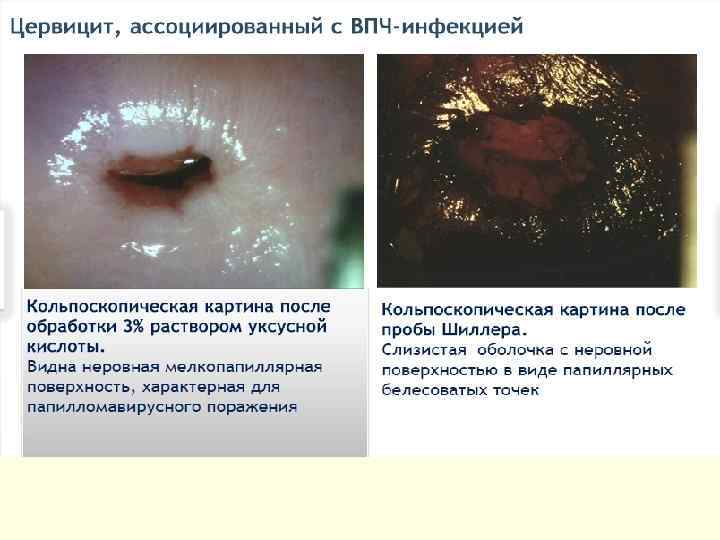
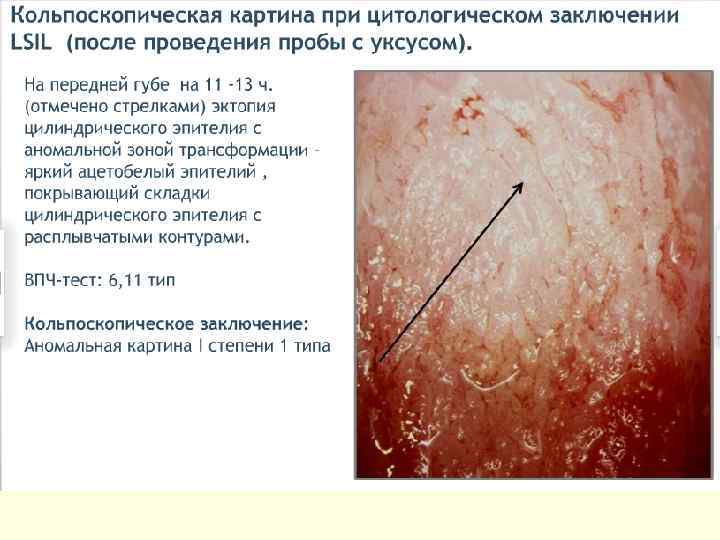
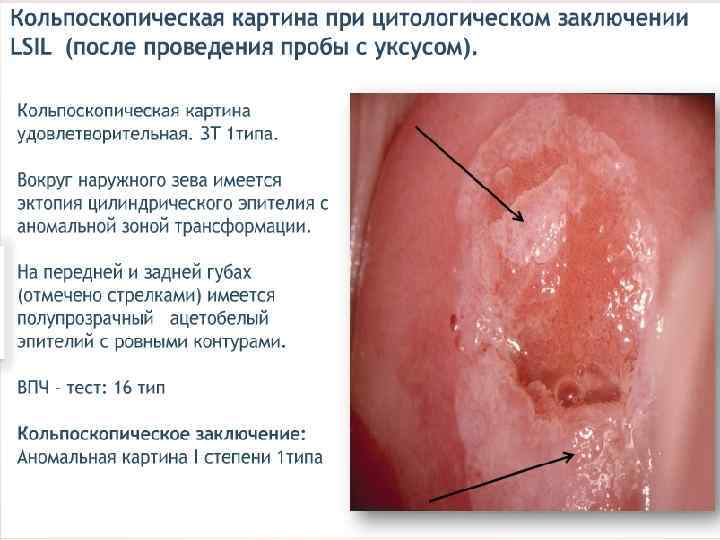
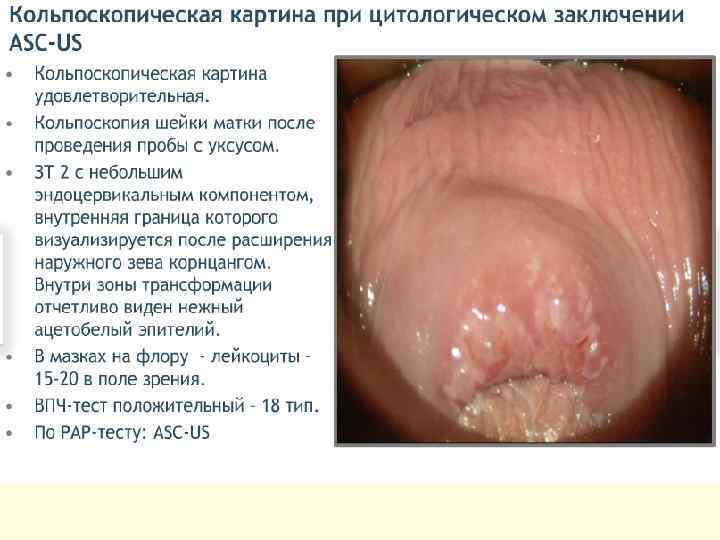

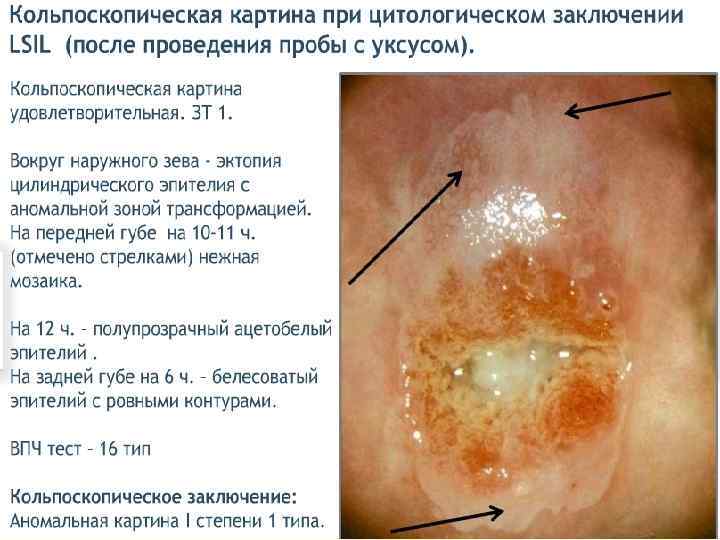
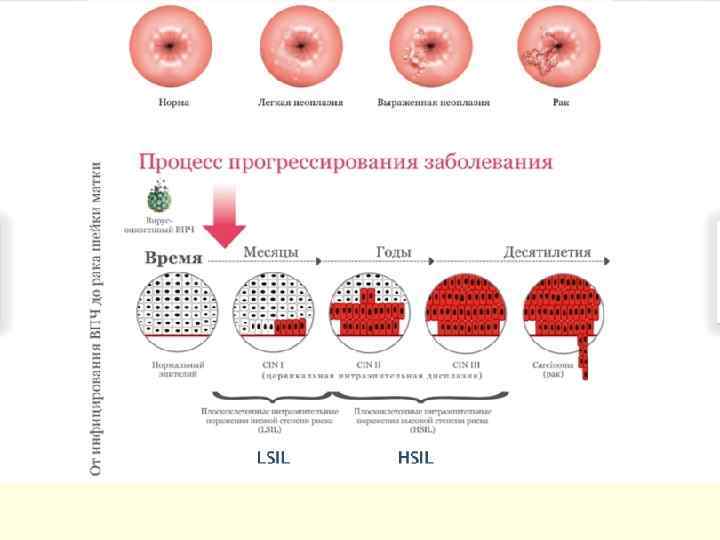
 ДИСПЛАЗИИ ШЕЙКИ МАТКИ - это атипия клеток среднего и базального эпителия шейки матки с нарушением слоистости, но без вовлечения в процесс поверхностного слоя и стромы. Дисплазия шейки матки, цервикальная инттраэпителиальная неоплазия (ЦИН), плоскоклеточные интраэпителиальные повреждения (ПИП). КОДЫ ПО МКБ-10 ●N 87 Дисплазия шейки матки. Исключена карцинома in situ шейки матки. ●N 87. 0 Слабо выраженная дисплазия шейки матки. ЦИН I степени. ●N 87. 1 Умеренная дисплазия шейки матки. ЦИН II степени. ●N 87. 2 Резко выраженная дисплазия шейки матки, не классифицированная в других рубриках. ●N 87. 9 Дисплазия шейки матки неуточнённая. ●D 06 Карцинома in situ (CIS) шейки матки. ЦИН III степени.
ДИСПЛАЗИИ ШЕЙКИ МАТКИ - это атипия клеток среднего и базального эпителия шейки матки с нарушением слоистости, но без вовлечения в процесс поверхностного слоя и стромы. Дисплазия шейки матки, цервикальная инттраэпителиальная неоплазия (ЦИН), плоскоклеточные интраэпителиальные повреждения (ПИП). КОДЫ ПО МКБ-10 ●N 87 Дисплазия шейки матки. Исключена карцинома in situ шейки матки. ●N 87. 0 Слабо выраженная дисплазия шейки матки. ЦИН I степени. ●N 87. 1 Умеренная дисплазия шейки матки. ЦИН II степени. ●N 87. 2 Резко выраженная дисплазия шейки матки, не классифицированная в других рубриках. ●N 87. 9 Дисплазия шейки матки неуточнённая. ●D 06 Карцинома in situ (CIS) шейки матки. ЦИН III степени.
 ДИСПЛАЗИИ ШЕЙКИ МАТКИ ●ЦИН I (соответствует слабой дисплазии); ●ЦИН II (соответствует умеренной дисплазии); ●ЦИН III (соответствует тяжёлой дисплазии и CIS). Морфологическая классификация изменений шейки матки, вызываемых ВПЧ, предложена M. N. Schiffman (1995). Она соответствует цитологической классификационной системе Bethesda: ●доброкачественная атипия (воспаление и т. п. ); ●LSIL (Lowgrade Squamous Intraepitelial Lesions) — ПИП низкой степени, соответствует дисплазии лёгкой степени и ЦИН I (без койлоцитоза или с признаками койлоцитоза); ●HSIL (Highgrade Squamous Intraepitelial Lesions) — ПИП высокой степени, соответствует умеренной дисплазии и ЦИН II; ●выраженная дисплазия или интраэпителиальный рак — ЦИН III, CIS.
ДИСПЛАЗИИ ШЕЙКИ МАТКИ ●ЦИН I (соответствует слабой дисплазии); ●ЦИН II (соответствует умеренной дисплазии); ●ЦИН III (соответствует тяжёлой дисплазии и CIS). Морфологическая классификация изменений шейки матки, вызываемых ВПЧ, предложена M. N. Schiffman (1995). Она соответствует цитологической классификационной системе Bethesda: ●доброкачественная атипия (воспаление и т. п. ); ●LSIL (Lowgrade Squamous Intraepitelial Lesions) — ПИП низкой степени, соответствует дисплазии лёгкой степени и ЦИН I (без койлоцитоза или с признаками койлоцитоза); ●HSIL (Highgrade Squamous Intraepitelial Lesions) — ПИП высокой степени, соответствует умеренной дисплазии и ЦИН II; ●выраженная дисплазия или интраэпителиальный рак — ЦИН III, CIS.
 ДИАГНОСТИКА ●Осмотр шейки матки при помощи зеркал. ●Цитологическое исследование. Для ЦИН I– II характерен 2– 3 й тип Пап-мазков (ПИП низкой степени по Bethesda системе), для ЦИН III — 3– 4 й тип (ПИП высокой степени). ●Расширенная кольпоскопия. ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА: ЦИН II степени.
ДИАГНОСТИКА ●Осмотр шейки матки при помощи зеркал. ●Цитологическое исследование. Для ЦИН I– II характерен 2– 3 й тип Пап-мазков (ПИП низкой степени по Bethesda системе), для ЦИН III — 3– 4 й тип (ПИП высокой степени). ●Расширенная кольпоскопия. ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА: ЦИН II степени.
 Расширенная кольпоскопия Для ЦИН характерны следующие кольпоскопические критерии: - лейкоплакия (более характерна толстая лейкоплакия), - пунктация (нежная и грубая), - мозаика (нежная и грубая), - ацетобелый эпителий и йоднегативные участки (не реагирующие на тест с уксусной кислотой), - а так же варианты сочетаний различных видов аномальных кольпоскопических признаков. - Проба Шиллера, как правило, отрицательная. - Ацетобелый эпителий характерен для всех степеней ЦИН и позволяет заподозрить патологию на самых ранних стадиях развития. - Типичным для ЦИН I–II считают относительный мономорфизм кольпоскопических изменений: одинаковые цвет, уровень расположения, незначительное различие форм и размеров эпителиальных комплексов. - При кольпоскопическом обнаружении полиморфизма эпителиальных и сосудистых изменений предполагают ЦИН III.
Расширенная кольпоскопия Для ЦИН характерны следующие кольпоскопические критерии: - лейкоплакия (более характерна толстая лейкоплакия), - пунктация (нежная и грубая), - мозаика (нежная и грубая), - ацетобелый эпителий и йоднегативные участки (не реагирующие на тест с уксусной кислотой), - а так же варианты сочетаний различных видов аномальных кольпоскопических признаков. - Проба Шиллера, как правило, отрицательная. - Ацетобелый эпителий характерен для всех степеней ЦИН и позволяет заподозрить патологию на самых ранних стадиях развития. - Типичным для ЦИН I–II считают относительный мономорфизм кольпоскопических изменений: одинаковые цвет, уровень расположения, незначительное различие форм и размеров эпителиальных комплексов. - При кольпоскопическом обнаружении полиморфизма эпителиальных и сосудистых изменений предполагают ЦИН III.
 Прицельная биопсия шейки матки и выскабливание слизистой оболочки цервикального канала с гистологическим исследованием — основной метод диагностики ЦИН. Ревизия цервикального канала показана всем пациенткам с ЦИН и необходима для исключения предраковых изменений и злокачественной трансформации эндоцервикса.
Прицельная биопсия шейки матки и выскабливание слизистой оболочки цервикального канала с гистологическим исследованием — основной метод диагностики ЦИН. Ревизия цервикального канала показана всем пациенткам с ЦИН и необходима для исключения предраковых изменений и злокачественной трансформации эндоцервикса.
 Биопсия шейки матки Показания n Аномальные кольпоскопические признаки ВПЧ в сочетании с наличием высокоонкогенных типов ВПЧ. n Аномальные результаты цитологического исследования (LSIL, HSIL). Противопоказания n Острые воспалительные заболевания
Биопсия шейки матки Показания n Аномальные кольпоскопические признаки ВПЧ в сочетании с наличием высокоонкогенных типов ВПЧ. n Аномальные результаты цитологического исследования (LSIL, HSIL). Противопоказания n Острые воспалительные заболевания
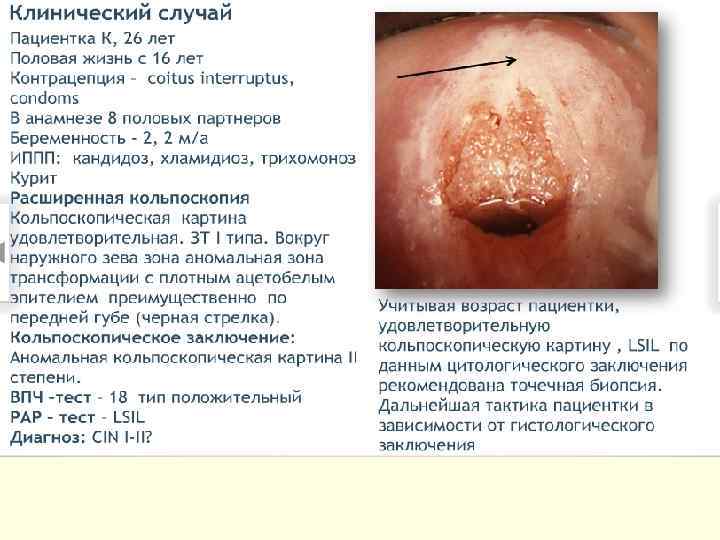
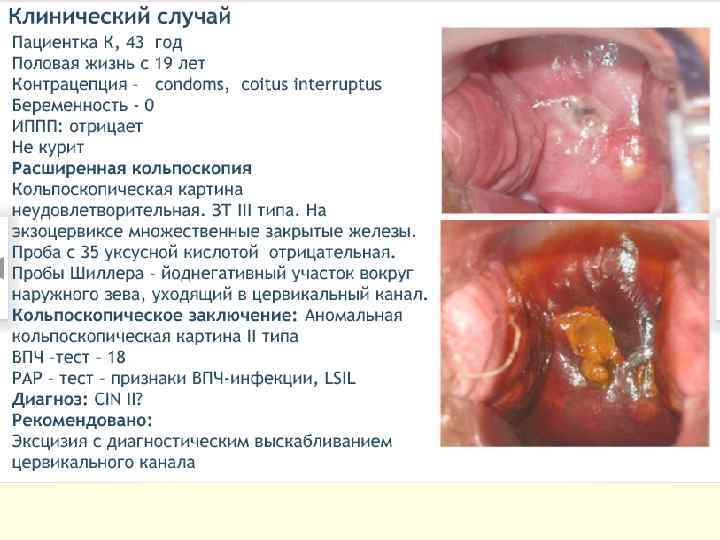
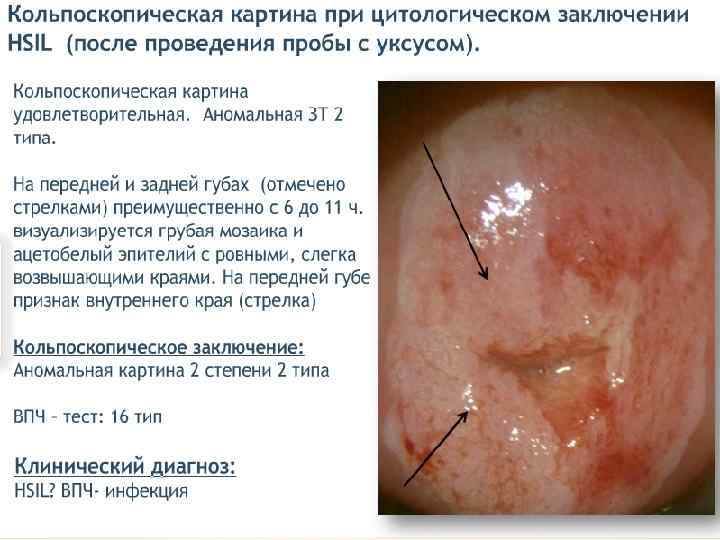
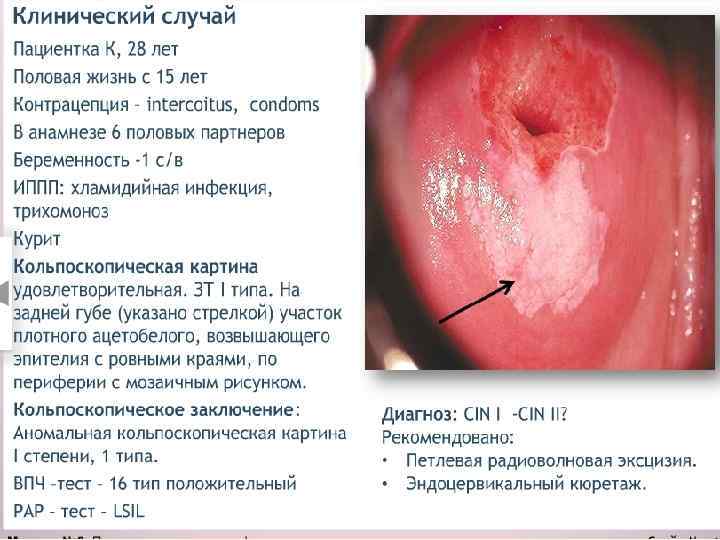
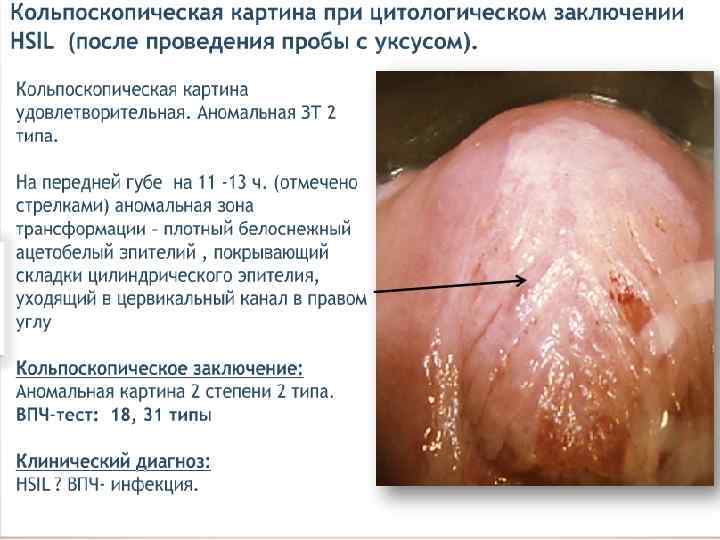
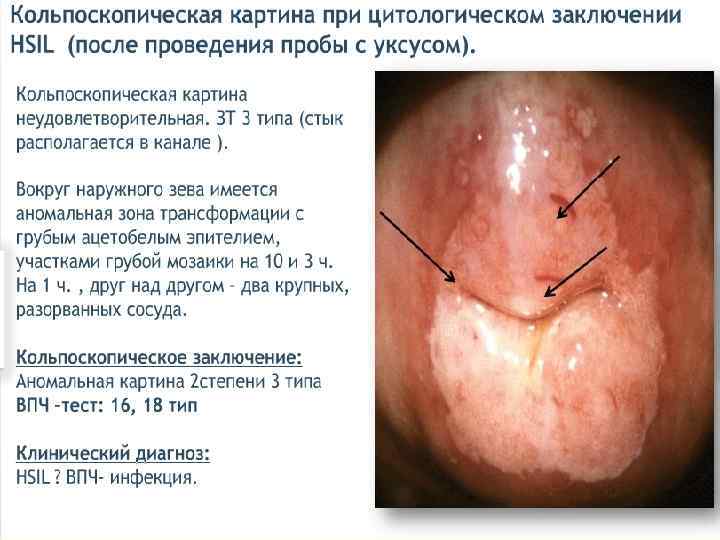
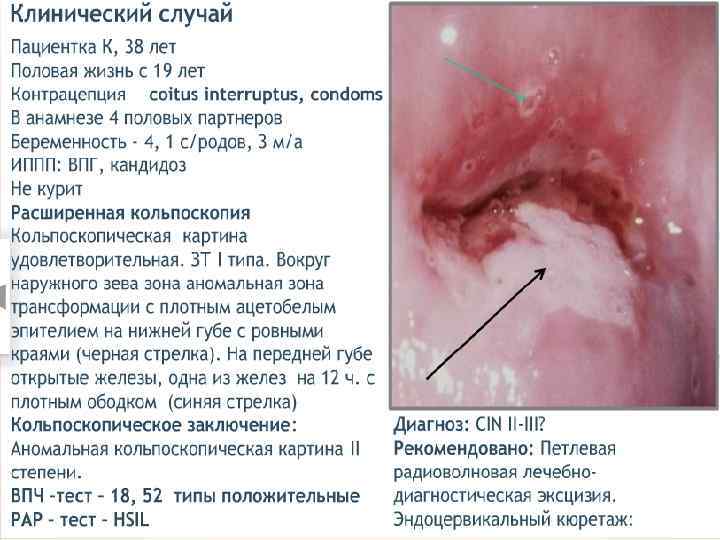
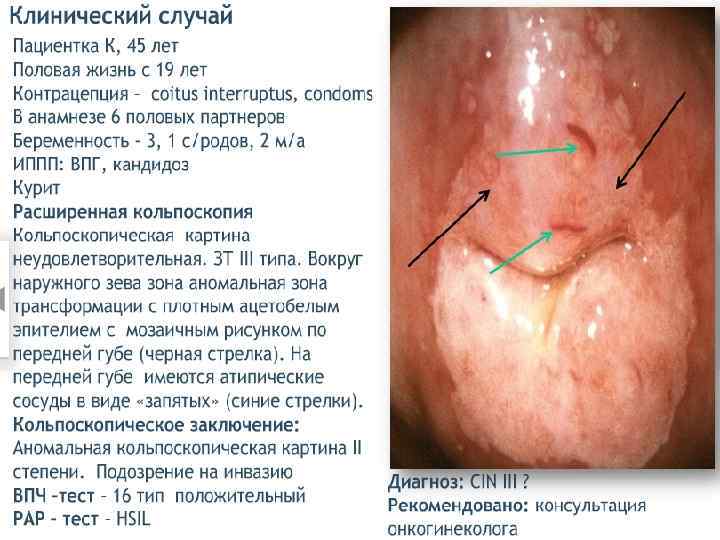
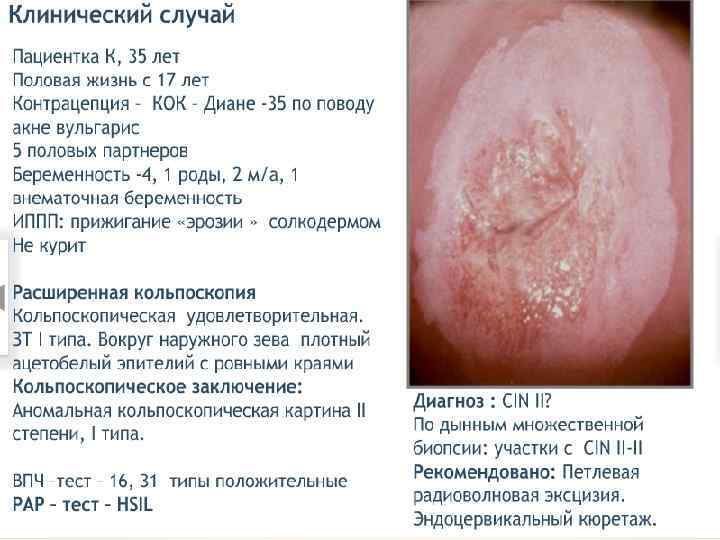
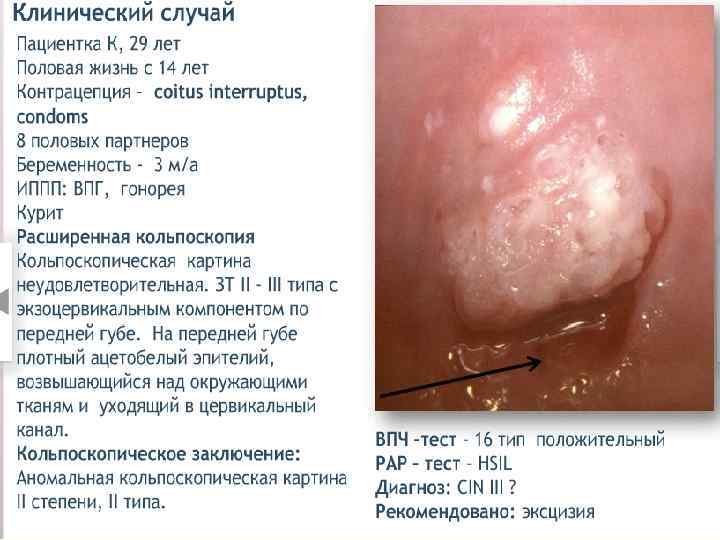
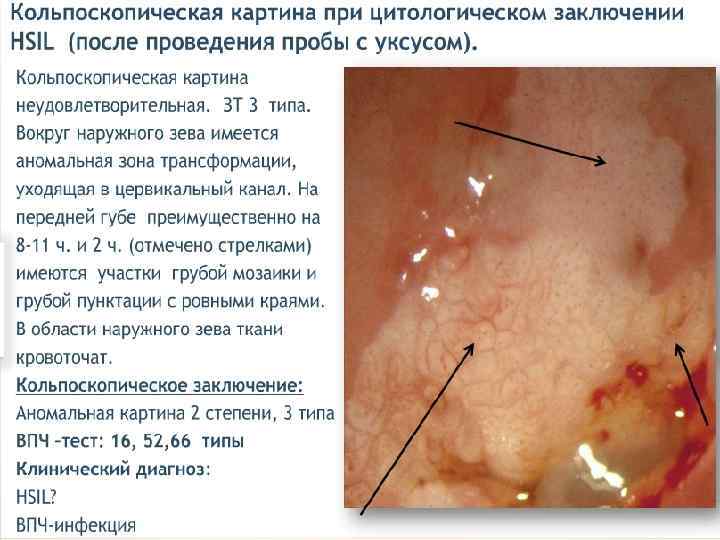
 Лечение CIN 1 – наблюдение, лечение. CIN 2 – хирургическое лечение, удаление патологического участка. CIN 3 – лечение у онколога. 1 этап – медикаментозное лечение Лечение ИППП. Иммунокоррекция. Противовирусная терапия. Восстановление микробиоценоза. Коррекция гормональных нарушений. Таргетная терапия, направленная на онкобелки и апоптоз (Индинол, Промисан). 2 этап – хирургическое лечение – аблация, эксцизия, конизация ДЭ коагуляция, конизация. Криодеструкция. Лазеркоагуляция. Радиоволновая эксцизия, ампутация.
Лечение CIN 1 – наблюдение, лечение. CIN 2 – хирургическое лечение, удаление патологического участка. CIN 3 – лечение у онколога. 1 этап – медикаментозное лечение Лечение ИППП. Иммунокоррекция. Противовирусная терапия. Восстановление микробиоценоза. Коррекция гормональных нарушений. Таргетная терапия, направленная на онкобелки и апоптоз (Индинол, Промисан). 2 этап – хирургическое лечение – аблация, эксцизия, конизация ДЭ коагуляция, конизация. Криодеструкция. Лазеркоагуляция. Радиоволновая эксцизия, ампутация.
 Тактика ведения пациенток с CIN 1 n Активное наблюдение с использованием цитологии, ВПЧ- теста. В течение 1 -1, 5 лет возможна регрессия, особенно у молодых женщин. Однако, нет гарантии того, что степень CIN была определена верно (могли присутствовать мелкие очаги CIN 2, которые препятствуют регрессу), поэтому возможно прогрессирование заболевания. Риск обнаружить CIN 2 в течение 2 лет у пациенток с диагнозом CIN 1 составляет 12 -13% И, как правило, это CIN 2, который был пропущен при первичном исследовании. n Активное ведение с использованием аблации и эксцизии. Рекомендовано при неудовлетворительных результатах кольпоскопии, при обширном поражении и персистенции CIN 1 более 18 месяцев, при возрасте пациентки старше 35 лет и нежелании посещать врача регулярно.
Тактика ведения пациенток с CIN 1 n Активное наблюдение с использованием цитологии, ВПЧ- теста. В течение 1 -1, 5 лет возможна регрессия, особенно у молодых женщин. Однако, нет гарантии того, что степень CIN была определена верно (могли присутствовать мелкие очаги CIN 2, которые препятствуют регрессу), поэтому возможно прогрессирование заболевания. Риск обнаружить CIN 2 в течение 2 лет у пациенток с диагнозом CIN 1 составляет 12 -13% И, как правило, это CIN 2, который был пропущен при первичном исследовании. n Активное ведение с использованием аблации и эксцизии. Рекомендовано при неудовлетворительных результатах кольпоскопии, при обширном поражении и персистенции CIN 1 более 18 месяцев, при возрасте пациентки старше 35 лет и нежелании посещать врача регулярно.
 Европейские стандарты качества лечения CIN n Эксцизия является более предпочтительной в связи n n с возможностью лучшей гистологической оценкой материала. Аблационные методы приемлемы в случаях, когда: вся зона трансформации визуализируется, нет данных за железистую патологию, нет подозрений на инвазивный процесс, нет расхождений между гистологией и цитологией. Криодеструкцию следует использовать для лечения только легких CIN, причем рекомендуется двухэтапное воздействие во время одной процедуры.
Европейские стандарты качества лечения CIN n Эксцизия является более предпочтительной в связи n n с возможностью лучшей гистологической оценкой материала. Аблационные методы приемлемы в случаях, когда: вся зона трансформации визуализируется, нет данных за железистую патологию, нет подозрений на инвазивный процесс, нет расхождений между гистологией и цитологией. Криодеструкцию следует использовать для лечения только легких CIN, причем рекомендуется двухэтапное воздействие во время одной процедуры.
 Аблация Необходимые условия n Удовлетворительная кольпоскопия – видна переходная зона, зона трансформация вся на экзоцервиксе. n Полная визуализация атипических участков с возможностью адекватного проведения биопсии. n Отсутствие подозрений на инвазию или микроинвазию. Противопоказания n Неудовлетворительная кольпоскопия. n Подозрение на инвазию или микроинвазию. n Подозрение на железистое поражение в постменопаузальный период. n Постменопаузальный период.
Аблация Необходимые условия n Удовлетворительная кольпоскопия – видна переходная зона, зона трансформация вся на экзоцервиксе. n Полная визуализация атипических участков с возможностью адекватного проведения биопсии. n Отсутствие подозрений на инвазию или микроинвазию. Противопоказания n Неудовлетворительная кольпоскопия. n Подозрение на инвазию или микроинвазию. n Подозрение на железистое поражение в постменопаузальный период. n Постменопаузальный период.
 Тактика ведения пациенток с CIN 2, 3 (HSIL) n Лечение всегда только хирургическое! Пациентки с CIN n n n 3 направляются к онкологу. Поражения HSIL – CIN 2 Сопровождаются значительным риском трансформации в рак шейки матки, требуют активного лечения. Предпочтение следует отдавать эксцизионным методам лечения, а не деструктивным. Эксцизия необходима при большой площади поражения, несовпадении цитологического и кольпоскопического заключений, рецидиве заболевания, неинформативном исследовании (поражение локализуется внутри цервикального канала и недоступно визуализации при кольпоскопии). Женщины старше 50 лет с неполной эксцизией по эндоцервикальному краю находятся в группе высокого риска по продолжению заболевания. Поэтому им рекомендуется повторная эксцизия.
Тактика ведения пациенток с CIN 2, 3 (HSIL) n Лечение всегда только хирургическое! Пациентки с CIN n n n 3 направляются к онкологу. Поражения HSIL – CIN 2 Сопровождаются значительным риском трансформации в рак шейки матки, требуют активного лечения. Предпочтение следует отдавать эксцизионным методам лечения, а не деструктивным. Эксцизия необходима при большой площади поражения, несовпадении цитологического и кольпоскопического заключений, рецидиве заболевания, неинформативном исследовании (поражение локализуется внутри цервикального канала и недоступно визуализации при кольпоскопии). Женщины старше 50 лет с неполной эксцизией по эндоцервикальному краю находятся в группе высокого риска по продолжению заболевания. Поэтому им рекомендуется повторная эксцизия.
 Принципы иссечения патологического участка на шейке матки n Всегда проводится под контролем кольпоскопа и полной n n визуализации всей зоны трансформации, всей петли во время ее ввода и вывода, прилегающей стенки влагалища. При выполнении эксцизии обязательно учитываются внутренняя граница зоны трансформации (новый стык многослойного плоского и цилиндрического эпителиев) и глубина иссечения, особенно при лечении ЗТ 3 -го типа. Поражения большой площади предусматривают использование петли с большим диаметром. Проводится петлевая эксцизия или конизация шейки матки в зависимости от области поражения. Только адекватное удаление зоны трансформации может предотвратить рецидивы.
Принципы иссечения патологического участка на шейке матки n Всегда проводится под контролем кольпоскопа и полной n n визуализации всей зоны трансформации, всей петли во время ее ввода и вывода, прилегающей стенки влагалища. При выполнении эксцизии обязательно учитываются внутренняя граница зоны трансформации (новый стык многослойного плоского и цилиндрического эпителиев) и глубина иссечения, особенно при лечении ЗТ 3 -го типа. Поражения большой площади предусматривают использование петли с большим диаметром. Проводится петлевая эксцизия или конизация шейки матки в зависимости от области поражения. Только адекватное удаление зоны трансформации может предотвратить рецидивы.
 Выскабливание цервикального канала Показания n Наличие CIN в биоптате с экзоцервикса. n Полип цервикального канала после его удаления. n Визуальное обнаружение патологии, уходящей в канал. n Аномальные результаты цитологического исследования цервикального канала (LSIL, HSIL). n Неудовлетворительная кольпоскопия в сочетании с ВПЧ иили аномальные результаты цитологии. n Как контроль лечения, чтобы исключить рецидив.
Выскабливание цервикального канала Показания n Наличие CIN в биоптате с экзоцервикса. n Полип цервикального канала после его удаления. n Визуальное обнаружение патологии, уходящей в канал. n Аномальные результаты цитологического исследования цервикального канала (LSIL, HSIL). n Неудовлетворительная кольпоскопия в сочетании с ВПЧ иили аномальные результаты цитологии. n Как контроль лечения, чтобы исключить рецидив.
 3 этап лечения – наблюдение 2 года после лечения CIN. Кольпоскопия, ПАП-тест, ВПЧ-тест. Барьерные методы контрацепции. CIN 1 – 1 раз в 6 месяцев в течение 2 лет. CIN 2 и 3 – 1 раз в 3 месяца в течение 1 года и 2 раза в год в последующем. n Таргетная терапия (Индинол форте, Промисан). n Лечение и профилактика БВ и вульвовагинального кандидоза. n Восстановление нормального микробиоценоза влагалища. n n n
3 этап лечения – наблюдение 2 года после лечения CIN. Кольпоскопия, ПАП-тест, ВПЧ-тест. Барьерные методы контрацепции. CIN 1 – 1 раз в 6 месяцев в течение 2 лет. CIN 2 и 3 – 1 раз в 3 месяца в течение 1 года и 2 раза в год в последующем. n Таргетная терапия (Индинол форте, Промисан). n Лечение и профилактика БВ и вульвовагинального кандидоза. n Восстановление нормального микробиоценоза влагалища. n n n
 Профилактика рецидивов CIN n Противовирусные и иммуномодулирующие препараты для уменьшения количества реплицирующегося вируса. Подтверждением эффективности такой терапии является снижение вирусной нагрузки в зоне трансформации до эксцизии. Частота рецидивов CIN 2 после применения эксцизионных методик в сочетании с противовирусными препаратами значительно ниже по сравнению с пациентками, которым применялись только эксцизионные методы. n Применение таргентой терапии – Индинол, Индинолфорте, Промисан. Повышают вероятность регресса легких CIN, снижают вероятность рецидива. n Профилактика БВ – не бывает пациенток с дисплазией шейки матки и нормальным биоценозом влагалища.
Профилактика рецидивов CIN n Противовирусные и иммуномодулирующие препараты для уменьшения количества реплицирующегося вируса. Подтверждением эффективности такой терапии является снижение вирусной нагрузки в зоне трансформации до эксцизии. Частота рецидивов CIN 2 после применения эксцизионных методик в сочетании с противовирусными препаратами значительно ниже по сравнению с пациентками, которым применялись только эксцизионные методы. n Применение таргентой терапии – Индинол, Индинолфорте, Промисан. Повышают вероятность регресса легких CIN, снижают вероятность рецидива. n Профилактика БВ – не бывает пациенток с дисплазией шейки матки и нормальным биоценозом влагалища.
 Профилактика РШМ Первичная n Вакцинопрофилактика n Проведение санитарно-просветительской работы. n Рекомендации по использованию барьерной контрацепции. n Лечение заболеваний, передающихся половым путем. Вторичная n Раннее выявление и лечение лиц, имеющих заболевания шейки матки. n Организация единых скрининговых программ (цитологический скрининг и проведение расширенной кольпоскопии). n Своевременное лечение диспластических процессов и вакцинация против вирусной инфекции.
Профилактика РШМ Первичная n Вакцинопрофилактика n Проведение санитарно-просветительской работы. n Рекомендации по использованию барьерной контрацепции. n Лечение заболеваний, передающихся половым путем. Вторичная n Раннее выявление и лечение лиц, имеющих заболевания шейки матки. n Организация единых скрининговых программ (цитологический скрининг и проведение расширенной кольпоскопии). n Своевременное лечение диспластических процессов и вакцинация против вирусной инфекции.
 Благодарю за внимание!
Благодарю за внимание!


