 ПАТОЛОГИЯ ПОЧЕК
ПАТОЛОГИЯ ПОЧЕК
 Функции почек • Регуляция ОЦК и др. жидкостей внутренней среды; • Секреторная, инкреторная; • Регуляция АД; • Поддержание в оптимальном диапазоне жизненно важных параметров; • Эритропоэз и свертывание крови;
Функции почек • Регуляция ОЦК и др. жидкостей внутренней среды; • Секреторная, инкреторная; • Регуляция АД; • Поддержание в оптимальном диапазоне жизненно важных параметров; • Эритропоэз и свертывание крови;
 Регуляция функции почек • Нервная регуляция • Ауторегуляция • Калликреин-кининовая система • Простагландины
Регуляция функции почек • Нервная регуляция • Ауторегуляция • Калликреин-кининовая система • Простагландины
 Нефропатия • Состояние, характеризующееся нарушением или утратой какой-либо из функции почек и сопровождающееся структурными и функциональными нарушениями. Этиология 1. Первичная А. Дефект генов Б. Дефект морфогенеза 2. Вторичная А. Инфекционного генеза Б. Неинфекционного генеза (химические, физические, биологические факторы)
Нефропатия • Состояние, характеризующееся нарушением или утратой какой-либо из функции почек и сопровождающееся структурными и функциональными нарушениями. Этиология 1. Первичная А. Дефект генов Б. Дефект морфогенеза 2. Вторичная А. Инфекционного генеза Б. Неинфекционного генеза (химические, физические, биологические факторы)
 Экскреторная функция почек • Фильтрация плазмы (образование первичной мочи) • Реабсорбция (обратное всасывание из первичной мочи в кровь ионов, воды и т. д. ) • Экскреция (выделение ионов жидкости и веществ из крови в просвет канальцев, активный перенос ионов в конечную мочу)
Экскреторная функция почек • Фильтрация плазмы (образование первичной мочи) • Реабсорбция (обратное всасывание из первичной мочи в кровь ионов, воды и т. д. ) • Экскреция (выделение ионов жидкости и веществ из крови в просвет канальцев, активный перенос ионов в конечную мочу)
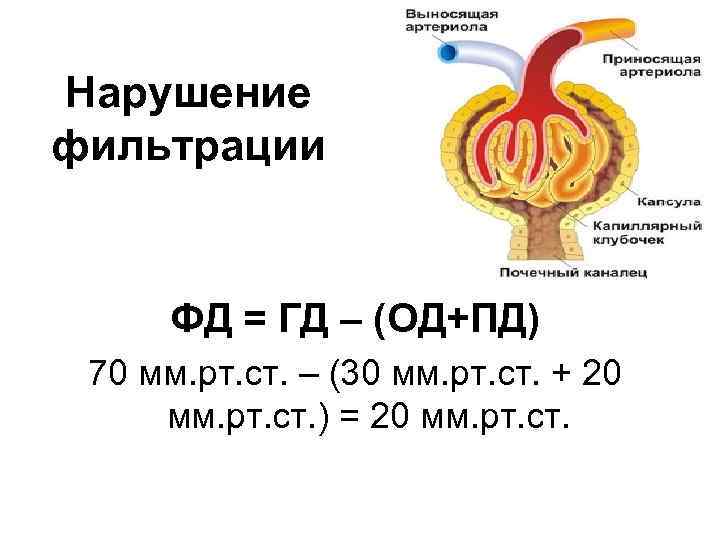 Нарушение фильтрации ФД = ГД – (ОД+ПД) 70 мм. рт. ст. – (30 мм. рт. ст. + 20 мм. рт. ст. ) = 20 мм. рт. ст.
Нарушение фильтрации ФД = ГД – (ОД+ПД) 70 мм. рт. ст. – (30 мм. рт. ст. + 20 мм. рт. ст. ) = 20 мм. рт. ст.
 Нарушение клубочковой фильтрации Снижение СКФ: Увеличение СКФ: • Уменьшение ГД в приносящей • Повышение гидростатического давления в приносящей артериоле (↑ артериоле (снижение системного АД, ↑ тонуса сосудов - спазм) • Повышение ОД плазмы • Повышение ПД (Нарушение оттока мочи) • Изменения почечного фильтра (уменьшение фильтрационной поверхности, утолщение фильтра) ОЦК, снижение тонуса приносящей, повышение тонуса отводящей артериол) • Снижение онкотического давления плазмы крови • Увеличение проницаемости мембран клубочкового фильтра Полиурия при лихорадке РЕФЛЕКТОРНО!
Нарушение клубочковой фильтрации Снижение СКФ: Увеличение СКФ: • Уменьшение ГД в приносящей • Повышение гидростатического давления в приносящей артериоле (↑ артериоле (снижение системного АД, ↑ тонуса сосудов - спазм) • Повышение ОД плазмы • Повышение ПД (Нарушение оттока мочи) • Изменения почечного фильтра (уменьшение фильтрационной поверхности, утолщение фильтра) ОЦК, снижение тонуса приносящей, повышение тонуса отводящей артериол) • Снижение онкотического давления плазмы крови • Увеличение проницаемости мембран клубочкового фильтра Полиурия при лихорадке РЕФЛЕКТОРНО!
 Нарушение канальцевой реабсорбции 1. Активная – затрата энергии 2. Пассивная – по градиенту (без затрат) Этиология: ① перенапряжение / истощение; ② ↓ активности ферментов канальцевого аппарата; ③ нарушение гормональной регуляции; ④ структурные поражения канальцев; Что реабсорбируется в канальцах? Неорганика: Na, Cl, K, Ca, Mg, фосфаты, сульфаты, вода, ионы Н Органика: Глюкоза, аминокислоты, пептиды, белок, органические кислоты и основания, мочевина, креатинин, мочевая кислота
Нарушение канальцевой реабсорбции 1. Активная – затрата энергии 2. Пассивная – по градиенту (без затрат) Этиология: ① перенапряжение / истощение; ② ↓ активности ферментов канальцевого аппарата; ③ нарушение гормональной регуляции; ④ структурные поражения канальцев; Что реабсорбируется в канальцах? Неорганика: Na, Cl, K, Ca, Mg, фосфаты, сульфаты, вода, ионы Н Органика: Глюкоза, аминокислоты, пептиды, белок, органические кислоты и основания, мочевина, креатинин, мочевая кислота
 Нарушение реабсорбции глюкозы Причины глюкозурии: 1. Концентрация глюкозы в крови превышает величину максимальной реабсорбции 2. Концентрация глюкозы в крови нормальное, возникает вследствие ↓ активности ферментов
Нарушение реабсорбции глюкозы Причины глюкозурии: 1. Концентрация глюкозы в крови превышает величину максимальной реабсорбции 2. Концентрация глюкозы в крови нормальное, возникает вследствие ↓ активности ферментов
 Протеинурия В течение суток с мочой выделяется до 0, 15 г/сут белка в основном в дневной порции (уромукоид – белок Тамма – Хорсфалла).
Протеинурия В течение суток с мочой выделяется до 0, 15 г/сут белка в основном в дневной порции (уромукоид – белок Тамма – Хорсфалла).
 Протеинурия -Через почечный фильтр не проходят форменные элементы крови и вещества с молекулярной массой более 70 тыс. дальтон (lamina densa, гликокаликс, отрицательно заряженные ножки подоцитов). -В норме через почечный фильтр может проходить: гемоглобин, альбумин, лизоцим, РНКаза, трансферрин, церуллоплазмин. - Через клубочковый фильтр могут проходить белки с диаметром до 8 нм (диаметр альбуминов 3, 6 нм)
Протеинурия -Через почечный фильтр не проходят форменные элементы крови и вещества с молекулярной массой более 70 тыс. дальтон (lamina densa, гликокаликс, отрицательно заряженные ножки подоцитов). -В норме через почечный фильтр может проходить: гемоглобин, альбумин, лизоцим, РНКаза, трансферрин, церуллоплазмин. - Через клубочковый фильтр могут проходить белки с диаметром до 8 нм (диаметр альбуминов 3, 6 нм)
 Протеинурия -Умеренная протеинурии – при физиологических состояний (охлаждение, эмоциональное напряжение, гиперкатехоламинемия, физическая нагрузка – «маршевая протеинурия» , ортостатическая протеинурия). - Протеинурия без патологических изменений в почках может развиваться при феохромоцитоме, гипертоническом кризе, застойной сердечной недостаточности, псориазе, лихорадке различного генеза.
Протеинурия -Умеренная протеинурии – при физиологических состояний (охлаждение, эмоциональное напряжение, гиперкатехоламинемия, физическая нагрузка – «маршевая протеинурия» , ортостатическая протеинурия). - Протеинурия без патологических изменений в почках может развиваться при феохромоцитоме, гипертоническом кризе, застойной сердечной недостаточности, псориазе, лихорадке различного генеза.
 Протеинурия На процесс фильтрации белка влияют: а) заряд клубочкового фильтра; б) диаметр белковых молекул; в) капиллярный кровоток (при недостаточности кровообращения II-III – снижение кровотока в почках, увеличива-ется проницаемость капилляров клубочка); г) ГД и ОД плазмы.
Протеинурия На процесс фильтрации белка влияют: а) заряд клубочкового фильтра; б) диаметр белковых молекул; в) капиллярный кровоток (при недостаточности кровообращения II-III – снижение кровотока в почках, увеличива-ется проницаемость капилляров клубочка); г) ГД и ОД плазмы.
 Клубочковая протеинурия – неселективная (фильтрация и высоко– и низкомолекулярных белков): а) потеря свойств клубочкового фильтра по отношению к размеру белков; б) потеря свойств клубочкового фильтра по отношению к заряду белков (преимущественно фильтруются альбумины и трансферрин); в) гемодинамический фактор, связанный с увеличением гломерулярного капиллярного давления или фильтрационной фракции (застойная сердечная недостаточность, артериальная гипертензия).
Клубочковая протеинурия – неселективная (фильтрация и высоко– и низкомолекулярных белков): а) потеря свойств клубочкового фильтра по отношению к размеру белков; б) потеря свойств клубочкового фильтра по отношению к заряду белков (преимущественно фильтруются альбумины и трансферрин); в) гемодинамический фактор, связанный с увеличением гломерулярного капиллярного давления или фильтрационной фракции (застойная сердечная недостаточность, артериальная гипертензия).
 Патология клубочкового фильтра наблюдается при: • синдроме Альпорта – наследственная патология, характеризующаяся почечной недостаточностью, глухотой, поражением хрусталика ( дистрофия клубочкового фильтра); • синдроме Гудпасчера – формирование антител к коллагену клубочкового фильтра (разрушение фильтра, гематурия, ОПН)
Патология клубочкового фильтра наблюдается при: • синдроме Альпорта – наследственная патология, характеризующаяся почечной недостаточностью, глухотой, поражением хрусталика ( дистрофия клубочкового фильтра); • синдроме Гудпасчера – формирование антител к коллагену клубочкового фильтра (разрушение фильтра, гематурия, ОПН)
 Перегрузочная протеинурия (протеинурия переполнения) - клубочковая 1. фильтрация белков с измененной структурой (при изменении белкового профиля плазмы – парапротеинемия при миеломной болезни, повышенное образование легких цепей иммуноглобулинов при аллергических реак-циях, лизоцима при лейкозах); 2. фильтрация низкомолекулярных белков (при превышении реабсорбционной способности канальцев – миоглобин при краш – синдроме, гемоглобин при гемолизе эритроцитов);
Перегрузочная протеинурия (протеинурия переполнения) - клубочковая 1. фильтрация белков с измененной структурой (при изменении белкового профиля плазмы – парапротеинемия при миеломной болезни, повышенное образование легких цепей иммуноглобулинов при аллергических реак-циях, лизоцима при лейкозах); 2. фильтрация низкомолекулярных белков (при превышении реабсорбционной способности канальцев – миоглобин при краш – синдроме, гемоглобин при гемолизе эритроцитов);
 Клубочковая протеинурия ортостатическая – при длительной ходьбе ( «маршевая протеинурия» ) – изолированный характер (мочевой осадок без патологии)
Клубочковая протеинурия ортостатическая – при длительной ходьбе ( «маршевая протеинурия» ) – изолированный характер (мочевой осадок без патологии)
 Канальцевая (тубулярная) протеинурия • Нарушение пиноцитоза в канальцах → нарушение реабсорбции белка (альбумины, альфа 2 - и бетамикроглобулин, лизоцим, т. е. это – селективная протеинурия. • Попадание во вторичную мочу продуктов белкового распада самого канальцевого эпителия, секреторного иммуноглобулина А, уромукоида, т. е. в моче появляются грубодисперсные тканевые белки.
Канальцевая (тубулярная) протеинурия • Нарушение пиноцитоза в канальцах → нарушение реабсорбции белка (альбумины, альфа 2 - и бетамикроглобулин, лизоцим, т. е. это – селективная протеинурия. • Попадание во вторичную мочу продуктов белкового распада самого канальцевого эпителия, секреторного иммуноглобулина А, уромукоида, т. е. в моче появляются грубодисперсные тканевые белки.
 Протеинурия по степени тяжести: • легкая (0, 15 – 0, 5 г/сут. ) • умеренная(0, 5– 3, 5 г/сут) • высокая (более 3, 5 г/сут)
Протеинурия по степени тяжести: • легкая (0, 15 – 0, 5 г/сут. ) • умеренная(0, 5– 3, 5 г/сут) • высокая (более 3, 5 г/сут)
 Протеинурия • ложная (в результате присоединения белок–содержащих продуктов: гноя, крови, спермы, клеток мочевых путей; резко изменен мочевой осадок); • истинная
Протеинурия • ложная (в результате присоединения белок–содержащих продуктов: гноя, крови, спермы, клеток мочевых путей; резко изменен мочевой осадок); • истинная
 Протеинурия • селективная (выход низкомолекулярных белков); • неселективная (выход и низко – и высокомолекулярных белков).
Протеинурия • селективная (выход низкомолекулярных белков); • неселективная (выход и низко – и высокомолекулярных белков).
 Нарушение реабсорбции белка Причины протеинурии: • Повышение фильтрации белка – Воспаление, нарушение кровообращения, застой в почках • Нарушение реабсорбции – Повреждение эпителия проксимальных канальцев Виды протеинурии: • Физиологические протеинурия • Патологическая протеинурия – Почечная – Внепочечная
Нарушение реабсорбции белка Причины протеинурии: • Повышение фильтрации белка – Воспаление, нарушение кровообращения, застой в почках • Нарушение реабсорбции – Повреждение эпителия проксимальных канальцев Виды протеинурии: • Физиологические протеинурия • Патологическая протеинурия – Почечная – Внепочечная
 Нарушение реабсорбции воды Причины: • «Осмотический диурез» (мочевина, маннит при СД) • Недостаточность АДГ • Повреждение мозгового вещества почек (амилоидоз)
Нарушение реабсорбции воды Причины: • «Осмотический диурез» (мочевина, маннит при СД) • Недостаточность АДГ • Повреждение мозгового вещества почек (амилоидоз)
 Нарушение канальцевой секреции, экскреции • Нарушение кислото-выделительной функции – нарушение ацидо- и аммониогенеза – ↓ канальцевой реабсорбции карбонатов – избыточное выведение Na, K – гиперкальциурия • Почечный канальцевый ацидоз – 4 типа ацидоза – Синдромы Олбрайта, Фанкони, Лоу
Нарушение канальцевой секреции, экскреции • Нарушение кислото-выделительной функции – нарушение ацидо- и аммониогенеза – ↓ канальцевой реабсорбции карбонатов – избыточное выведение Na, K – гиперкальциурия • Почечный канальцевый ацидоз – 4 типа ацидоза – Синдромы Олбрайта, Фанкони, Лоу
 Синдромы при нефропатиях • • Мочевой Нефротический Гипертензивный Остронефритический ОПН ХПН Синдром канальцевых нарушений
Синдромы при нефропатиях • • Мочевой Нефротический Гипертензивный Остронефритический ОПН ХПН Синдром канальцевых нарушений
 Мочевой синдром • Симптомокомплекс, который формируется при различных почечных (и не только) заболеваниях. - Количество суточной мочи, плотность (суточные колебания), цвет, запах, прозрачность, р. Н, измененение ритма мочеиспускания - Микроскопия осадка мочи (Лей, Эр, цилиндры, эпителий, соли)
Мочевой синдром • Симптомокомплекс, который формируется при различных почечных (и не только) заболеваниях. - Количество суточной мочи, плотность (суточные колебания), цвет, запах, прозрачность, р. Н, измененение ритма мочеиспускания - Микроскопия осадка мочи (Лей, Эр, цилиндры, эпителий, соли)
 Нефротический синдром Неспецифический симптомокомплекс, характеризующийся: • массивной протеинурией, • нарушениями водно-солевого баланса, • белково-липидного обменов (гипопротеинемия, диспротеинемия, гиперлипидемия, гиперхолестеринемия, • отеками, • артериальной гипертензией.
Нефротический синдром Неспецифический симптомокомплекс, характеризующийся: • массивной протеинурией, • нарушениями водно-солевого баланса, • белково-липидного обменов (гипопротеинемия, диспротеинемия, гиперлипидемия, гиперхолестеринемия, • отеками, • артериальной гипертензией.
 Нефротический синдром ЭТИОЛОГИЯ: • Первичное повреждение почек - гломерулонефрит - аутоиммунные болезни • Вторичное повреждение почек - болезни соединительной ткани (СКВ, РА, склеродермия); - поражение почек при СД, АГ и т. д. ; - лекарственное поражение почек; - увеличение венозного давления.
Нефротический синдром ЭТИОЛОГИЯ: • Первичное повреждение почек - гломерулонефрит - аутоиммунные болезни • Вторичное повреждение почек - болезни соединительной ткани (СКВ, РА, склеродермия); - поражение почек при СД, АГ и т. д. ; - лекарственное поражение почек; - увеличение венозного давления.
 ПАТОГЕНЕЗ • Иммунологическая теория; ПРОЯВЛЕНИЯ • Отеки; • Изменения органов и • Физико-химическая систем теория (сердце, печень, поджелудочная (метаболическая) и щитовидная железы, анемии); • Изменения в моче удельный вес цилиндры гематурия
ПАТОГЕНЕЗ • Иммунологическая теория; ПРОЯВЛЕНИЯ • Отеки; • Изменения органов и • Физико-химическая систем теория (сердце, печень, поджелудочная (метаболическая) и щитовидная железы, анемии); • Изменения в моче удельный вес цилиндры гематурия
 Коррекция нефротического синдрома • Солевой режим; • Потребление белка; • Объем жидкости; • Диуретики; • Слабительные; • Белковые препараты; • НПВС; • Ингибиторы АПФ
Коррекция нефротического синдрома • Солевой режим; • Потребление белка; • Объем жидкости; • Диуретики; • Слабительные; • Белковые препараты; • НПВС; • Ингибиторы АПФ
 Гипертензионный синдром • Задержка Na и воды → развитие гиперволемии, ↑ ОЦК → ↑ содержания в ГМК стенки сосудов Na и Ca, ↑ ОПСС • Активация РААС • Снижение активности депрессорной системы (т. к. ↓ V почечной паренхимы и ↓ синтез ПГ и кининов)
Гипертензионный синдром • Задержка Na и воды → развитие гиперволемии, ↑ ОЦК → ↑ содержания в ГМК стенки сосудов Na и Ca, ↑ ОПСС • Активация РААС • Снижение активности депрессорной системы (т. к. ↓ V почечной паренхимы и ↓ синтез ПГ и кининов)
 Остронефритический синдром • Мочевой синдром гематурия олигурия анурия • Отеки • Повышение АД (ДАД) ЭТИОЛОГИЯ • Почечные – Клубочковые (ОГН) – Неклубочковые (ТИН) • Внепочечные – Поражение лоханки и мочеточника (МКБ) – Поражение мочевого пузыря, канала (опухоли)
Остронефритический синдром • Мочевой синдром гематурия олигурия анурия • Отеки • Повышение АД (ДАД) ЭТИОЛОГИЯ • Почечные – Клубочковые (ОГН) – Неклубочковые (ТИН) • Внепочечные – Поражение лоханки и мочеточника (МКБ) – Поражение мочевого пузыря, канала (опухоли)
 Острая почечная недостаточность • Это обратимое нарушение гомеостатической функции почек в результате: – резкого падения СКФ, – нарушения почечного кровотока, – клубочковой фильтрации, – канальцевой секреции, реабсорбции, – концентрационной способности почек. • Характеризуется азотемией, нарушением КОС, ВЭБ Этиологические виды • Преренальная • Ренальная (паренхиматозная) • Постренальная (обструктивная)
Острая почечная недостаточность • Это обратимое нарушение гомеостатической функции почек в результате: – резкого падения СКФ, – нарушения почечного кровотока, – клубочковой фильтрации, – канальцевой секреции, реабсорбции, – концентрационной способности почек. • Характеризуется азотемией, нарушением КОС, ВЭБ Этиологические виды • Преренальная • Ренальная (паренхиматозная) • Постренальная (обструктивная)
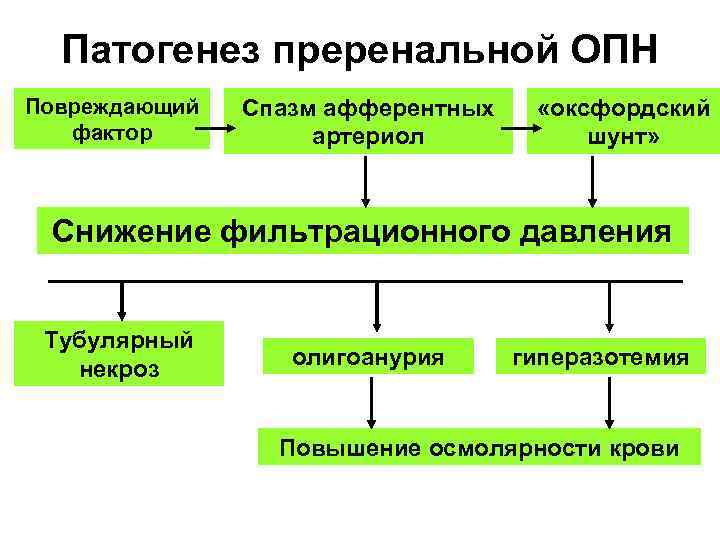 Патогенез преренальной ОПН Повреждающий фактор Спазм афферентных артериол «оксфордский шунт» Снижение фильтрационного давления Тубулярный некроз олигоанурия гиперазотемия Повышение осмолярности крови
Патогенез преренальной ОПН Повреждающий фактор Спазм афферентных артериол «оксфордский шунт» Снижение фильтрационного давления Тубулярный некроз олигоанурия гиперазотемия Повышение осмолярности крови
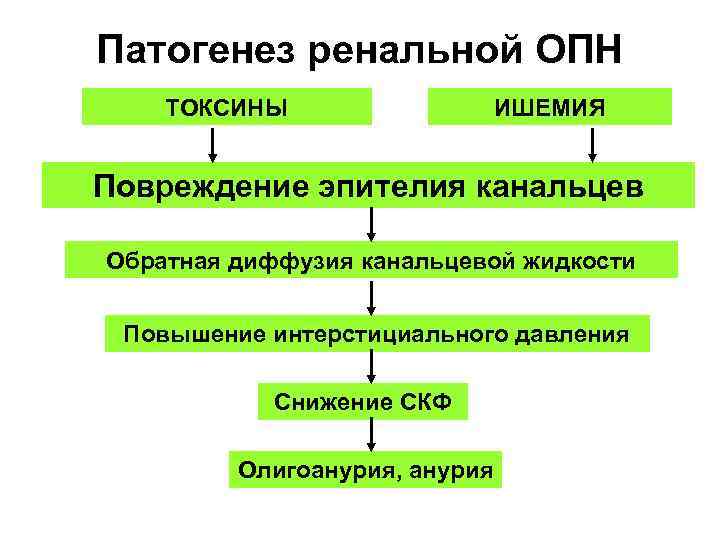 Патогенез ренальной ОПН ТОКСИНЫ ИШЕМИЯ Повреждение эпителия канальцев Обратная диффузия канальцевой жидкости Повышение интерстициального давления Снижение СКФ Олигоанурия, анурия
Патогенез ренальной ОПН ТОКСИНЫ ИШЕМИЯ Повреждение эпителия канальцев Обратная диффузия канальцевой жидкости Повышение интерстициального давления Снижение СКФ Олигоанурия, анурия
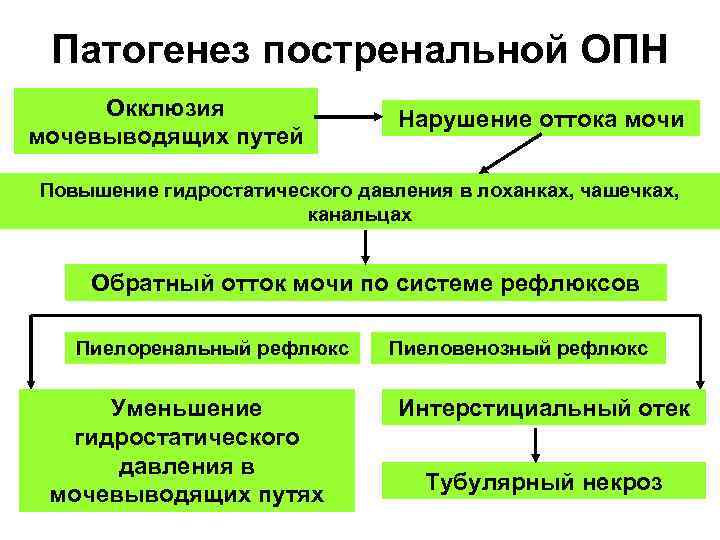 Патогенез постренальной ОПН Окклюзия мочевыводящих путей Нарушение оттока мочи Повышение гидростатического давления в лоханках, чашечках, канальцах Обратный отток мочи по системе рефлюксов Пиелоренальный рефлюкс Уменьшение гидростатического давления в мочевыводящих путях Пиеловенозный рефлюкс Интерстициальный отек Тубулярный некроз
Патогенез постренальной ОПН Окклюзия мочевыводящих путей Нарушение оттока мочи Повышение гидростатического давления в лоханках, чашечках, канальцах Обратный отток мочи по системе рефлюксов Пиелоренальный рефлюкс Уменьшение гидростатического давления в мочевыводящих путях Пиеловенозный рефлюкс Интерстициальный отек Тубулярный некроз
 Стадии ОПН • 1 стадия начальная, короткая, не патогномонична, зависит от характера этиологического фактора. • 2 стадия олигоанурическая (5 -12 дней). а) уменьшение мочеотделения – менее 500 мл/сут, моча темная, протеинурия, цилиндрурия, низкая осмолярность и высокая плотность; б) азотемия (увеличение содержания мочевины и креатинина); в) уремическим синдромом
Стадии ОПН • 1 стадия начальная, короткая, не патогномонична, зависит от характера этиологического фактора. • 2 стадия олигоанурическая (5 -12 дней). а) уменьшение мочеотделения – менее 500 мл/сут, моча темная, протеинурия, цилиндрурия, низкая осмолярность и высокая плотность; б) азотемия (увеличение содержания мочевины и креатинина); в) уремическим синдромом
 Стадии ОПН • УРЕМИЯ – патологический процесс, развивающийся за счет интоксикации организма азотистыми продуктами и выражающийся многосистемным поражением. Основные патогенетические факторы: • интоксикация организма азотистыми шлаками → • повреждение мембран клеток → • развивающаяся гипоксемия и тканевая гипоксия → • дыхание Куссмауля (метаболический ацидоз)
Стадии ОПН • УРЕМИЯ – патологический процесс, развивающийся за счет интоксикации организма азотистыми продуктами и выражающийся многосистемным поражением. Основные патогенетические факторы: • интоксикация организма азотистыми шлаками → • повреждение мембран клеток → • развивающаяся гипоксемия и тканевая гипоксия → • дыхание Куссмауля (метаболический ацидоз)
 Стадии ОПН • 3 стадия восстановления диуреза полиурия (до 3 -4 недель), сохраняется отек интерстициальной ткани • 4 стадия выздоровление (6 -12 мес) нормализация содержания мочевины в крови
Стадии ОПН • 3 стадия восстановления диуреза полиурия (до 3 -4 недель), сохраняется отек интерстициальной ткани • 4 стадия выздоровление (6 -12 мес) нормализация содержания мочевины в крови
 4 степени ОПН (по тяжести) • Легкая олиганурия 3 дня мочевина крови 15 -16 ммоль/л компенсированный метаболический ацидоз отсутствуют электролитные сдвиги гемодиализ не требуется • Средняя олигурия 7 дней мочевина крови до 30 ммоль/л гиперкалиемия анемия гемодиализ дает полное восстановление • Тяжелая олигурия 8 -12 дней мочевина крови 40 -50 ммоль/л декомпенсированный метаболический ацидоз выраженная анемия может быть исход в ХПН • Крайне тяжелая олигурия 12 -14 дней мочевина крови > 50 ммоль/л гемодиализ мало эффективен
4 степени ОПН (по тяжести) • Легкая олиганурия 3 дня мочевина крови 15 -16 ммоль/л компенсированный метаболический ацидоз отсутствуют электролитные сдвиги гемодиализ не требуется • Средняя олигурия 7 дней мочевина крови до 30 ммоль/л гиперкалиемия анемия гемодиализ дает полное восстановление • Тяжелая олигурия 8 -12 дней мочевина крови 40 -50 ммоль/л декомпенсированный метаболический ацидоз выраженная анемия может быть исход в ХПН • Крайне тяжелая олигурия 12 -14 дней мочевина крови > 50 ммоль/л гемодиализ мало эффективен
 Патогенетическая коррекция ОПН 1. Диета 2. Восполнение ОЦК (плазма, белковый раствор, полиглюкин) 3. Мочегонные маннитол, фуросемид (для вымывания канальцевого детрита) 4. Устранение ацидоза (бикарбонат натрия) 5. Предупреждение гиперкалиемии (16 ед инсулина, 40%-50, 0 глюкозы) и гипокальциемии (глюконат кальция 10%-20, 0 -30, 0) 6. Борьба со вторичной инфекцией (антибиотикотерапия) 7. Гемодиализ - очищение крови от различных веществ за счет их диффузии через пористую мембрану - используются аппараты "искусственная почка « 8. Перитонеальный диализ 9. Кишечный диализ 10. Трансплантация почки
Патогенетическая коррекция ОПН 1. Диета 2. Восполнение ОЦК (плазма, белковый раствор, полиглюкин) 3. Мочегонные маннитол, фуросемид (для вымывания канальцевого детрита) 4. Устранение ацидоза (бикарбонат натрия) 5. Предупреждение гиперкалиемии (16 ед инсулина, 40%-50, 0 глюкозы) и гипокальциемии (глюконат кальция 10%-20, 0 -30, 0) 6. Борьба со вторичной инфекцией (антибиотикотерапия) 7. Гемодиализ - очищение крови от различных веществ за счет их диффузии через пористую мембрану - используются аппараты "искусственная почка « 8. Перитонеальный диализ 9. Кишечный диализ 10. Трансплантация почки
 Хроническая почечная недостаточность симптомокомплекс, обусловленный необратимым и прогрессирующим повреждением почки и значительным уменьшением числа активно функционирующих нефронов, проявляющийся постепенным и постоянным ухудшением (снижением): • СКФ, • канальцевой реабсорбции, • экскреции почками натрия и калия, • метаболическим ацидозом (в результате уменьшения экскреции свободных ионов водорода), • азотемией, • уремическим синдромом
Хроническая почечная недостаточность симптомокомплекс, обусловленный необратимым и прогрессирующим повреждением почки и значительным уменьшением числа активно функционирующих нефронов, проявляющийся постепенным и постоянным ухудшением (снижением): • СКФ, • канальцевой реабсорбции, • экскреции почками натрия и калия, • метаболическим ацидозом (в результате уменьшения экскреции свободных ионов водорода), • азотемией, • уремическим синдромом
 ХПН НЕОБРАТИМА!!! • Гибель нефрона • ↓ СКФ • Азотемия
ХПН НЕОБРАТИМА!!! • Гибель нефрона • ↓ СКФ • Азотемия
 ЭТИОЛОГИЯ ХПН • • • Диабетическая нефропатия Артериальная гипертензия Хронический гломерулонефрит Поликистоз почек Интерстициальный нефрит и другие…
ЭТИОЛОГИЯ ХПН • • • Диабетическая нефропатия Артериальная гипертензия Хронический гломерулонефрит Поликистоз почек Интерстициальный нефрит и другие…
 Классификация ХПН • 1 стадия – латентная (креатинин < 0, 18 ммоль/л, СКФ > 50%) • 2 стадия – азотемическая – Фаза А (креатинин 0, 19 -0, 44 ммоль/л, СКФ 20 -50%) – Фаза Б (креатинин 0, 45 -0, 71 ммоль/л, СКФ 10 -20%) • 3 стадия – уремическая – Фаза А (креатинин 0, 71 -1, 24 ммоль/л, СКФ 5 -10%) – Фаза Б (креатинин > 1, 25 ммоль/л, СКФ < 5%)
Классификация ХПН • 1 стадия – латентная (креатинин < 0, 18 ммоль/л, СКФ > 50%) • 2 стадия – азотемическая – Фаза А (креатинин 0, 19 -0, 44 ммоль/л, СКФ 20 -50%) – Фаза Б (креатинин 0, 45 -0, 71 ммоль/л, СКФ 10 -20%) • 3 стадия – уремическая – Фаза А (креатинин 0, 71 -1, 24 ммоль/л, СКФ 5 -10%) – Фаза Б (креатинин > 1, 25 ммоль/л, СКФ < 5%)
 ГЕМОДИАЛИЗ • Хронический (программный) гемодиализ Показания: 1) возраст до 60 лет 2) СКФ < 10 мл/мин, креатинин > 0, 8 ммоль/л, мочевина 20 -25 ммоль/л, Hb 50 -80 г/л Противопоказания: Тяжелая анемия, гиперкалиемия, НК 2 -3, анурия • Гемодиализ основан на диффузии из крови через полупроницаемую мембрану в диализирующий раствор мочевины, креатинина, мочевой кислоты и других веществ, задерживающихся в крови при уремии
ГЕМОДИАЛИЗ • Хронический (программный) гемодиализ Показания: 1) возраст до 60 лет 2) СКФ < 10 мл/мин, креатинин > 0, 8 ммоль/л, мочевина 20 -25 ммоль/л, Hb 50 -80 г/л Противопоказания: Тяжелая анемия, гиперкалиемия, НК 2 -3, анурия • Гемодиализ основан на диффузии из крови через полупроницаемую мембрану в диализирующий раствор мочевины, креатинина, мочевой кислоты и других веществ, задерживающихся в крови при уремии
 Трансплантация почки • Показания: 1) 2) 3) 4) • Терминальная ХПН Hb не менее 80 г/л Возраст до 50 лет Отсутствие инфекции Противопоказания: tbc, сифилис, рак, ХАГ, ЯБ, СД, тиреотоксикоз, ОНМК, ОИМ (ОКС, ПИКС)
Трансплантация почки • Показания: 1) 2) 3) 4) • Терминальная ХПН Hb не менее 80 г/л Возраст до 50 лет Отсутствие инфекции Противопоказания: tbc, сифилис, рак, ХАГ, ЯБ, СД, тиреотоксикоз, ОНМК, ОИМ (ОКС, ПИКС)


