Лекция по плевритам.ppt
- Количество слайдов: 69

Патология плевры. Туберкулезный плеврит.

Плеврит - воспалительное заболевание плевры, сопровождающееся при сухом плеврите отложением фибрина, при экссудативном накоплением жидкости в плевральной полости. Ú Выделяют: Ú 1. инфекционные (специфические и неспецифические - 15%) плевриты. Ú 2. неинфекционные (злокачественные – 23%, травматические, при коллагенозах, ТЭЛА, сердечной недостаточности – 6%, нефротическом синдроме, реактивные при патологии брюшной полости).

По локализации: Ú свободные и осумкованные Ú косто-диафрагмальные Ú костальные Ú диафрагмальные Ú верхушечные Ú медиастинальные Ú междолевые

По характеру выпота: бывают сухие или фибринозные, транссудаты и экссудаты. Экссудаты делятся на: Ú Серозные – прозрачная или слегка мутная жидкость с цитозом не более 10× 109/л, плеоцитоз зависит от остроты плеврита и этиологии. Ú Геморрагические – темная, окрашенная кровью жидкость, большое количество эритроцитов > 5× 109/л, плеоцитоз зависит от остроты плеврита и этиологии. Ú Гнойный – мутный жидкий или вязкий экссудат с запахом или без, нейтрофильный плеоцитоз более 15× 109/л. Ú Хилезный – молочного цвета жидкость, цитоз ниже 10× 109/л, после центрифугирования не становится прозрачным, уровень триглициродов >1, 1 г/л, липопротеидов более 0, 4 г/л. Наблюдается при прорыве лимфы из грудного лимфатического протока.
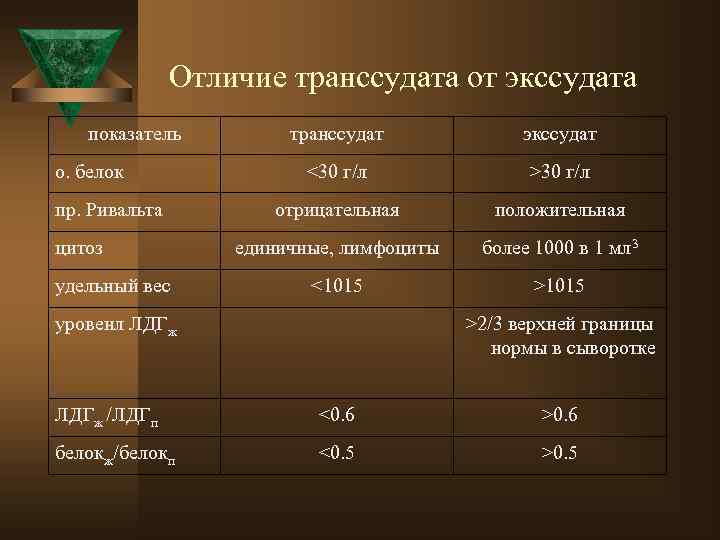
Отличие транссудата от экссудата показатель о. белок пр. Ривальта цитоз удельный вес транссудат экссудат <30 г/л >30 г/л отрицательная положительная единичные, лимфоциты более 1000 в 1 мл 3 <1015 >1015 уровенл ЛДГж >2/3 верхней границы нормы в сыворотке ЛДГж /ЛДГп <0. 6 >0. 6 белокж/белокп <0. 5 >0. 5

Ошибки в выявлении этиологии плеврита составляют 30 -35%: Ú Недооценка клинической и рентгенологической Ú Ú симптоматики, позднее выявление патологии плевры. Отсутствие плевральной пункции. Невыполнение оптимального рентгенологического исследования после максимального удаления экссудата. Неполное исследование плевральной жидкости. Назначение смешанной АБТ и ГКС при неясном диагнозе. Назначение в ОЛС ПТП – аминогликозиды, фторхинолоны, рифампицин

Длительность болезни к моменту обращения больных с ПВ за медицинской помощью Генез поражений плевры Длительность болезни в днях 1. Туберкулезные 26, 2 2. Злокачественные 44, 6 3. Пневмонические 5, 8 4. Застойные 27, 3 5. Редкие 16, 8 6. Идиопатические 12, 7

Запоздалая диагностика ПВ Ú Симптомы плеврита расцениваются как проявления: Ú Остеохондроза Ú ИБС Ú ОРЗ Ú Обострения бронхита Ú Предполагаемая пневмония Ú Обострения гастрита, холецистита

Диагностический алгоритм при любом плеврите представлен следующим: Ú При подозрении на плеврит выполнить полипозиционное рентгенологическое исследование и УЗИ плевральной полости с оценкой толщины плевральных листков, объема жидкости, а так же наметить оптимальную точку для пункции. Ú После обнаружения жидкости – игловая биопсия плевры с максимальным удалением жидкости. Определение вида жидкости – транссудат или экссудат. Выпот отправляют на анализ - МБТ, вторичная флора, АК, плеоцитоз, биохимический анализ, кусочек плевры на гистологическое исследование.
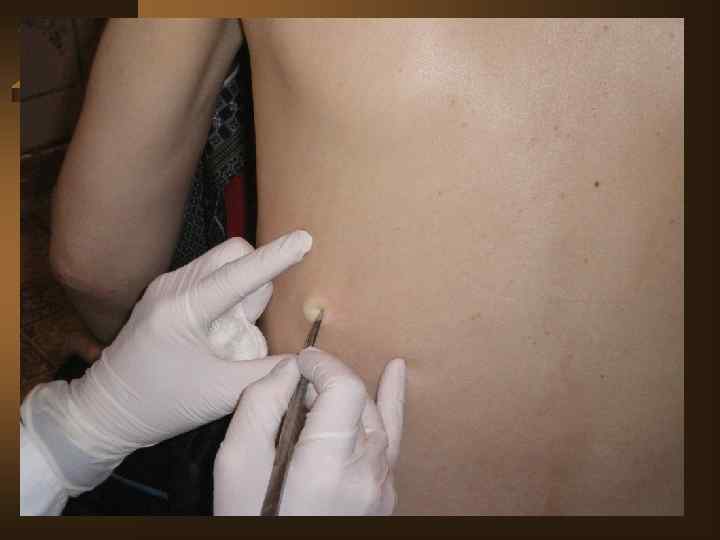
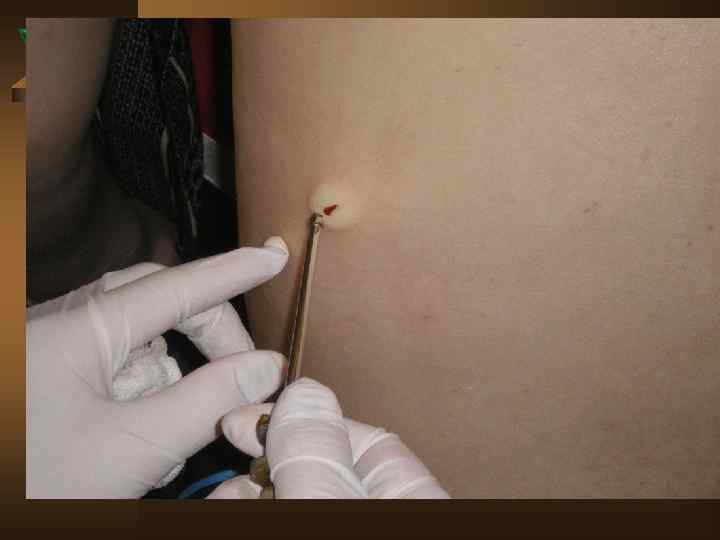
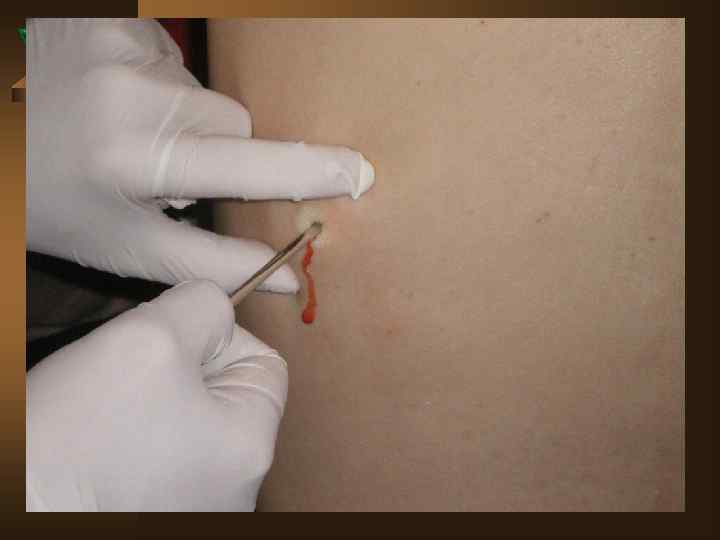
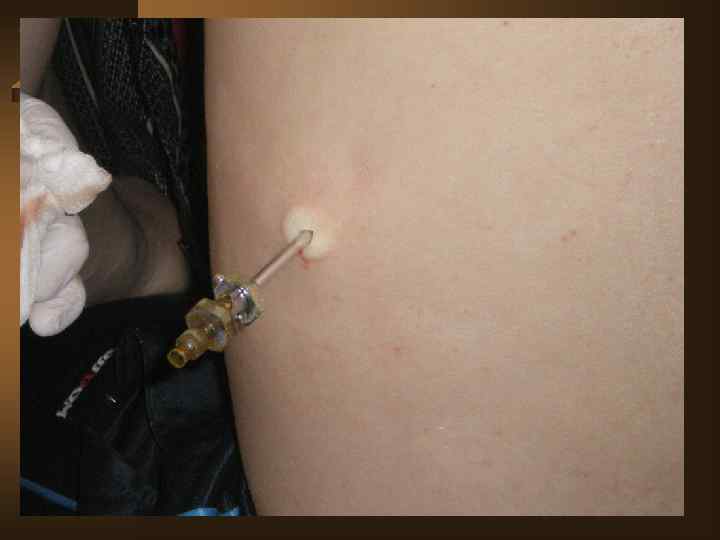
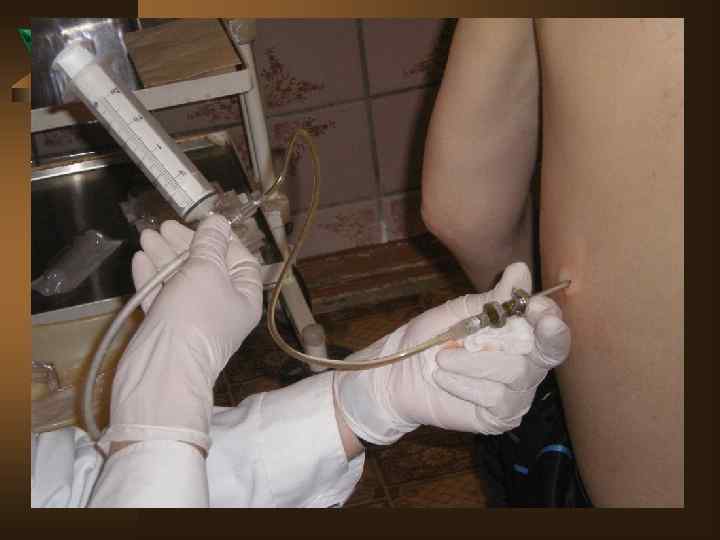


Ú Повторное Ú Ú после пункции рентгенологическое исследование, включая томограмму средостения и легких. КТ позволяет повысить выявление эмпием плевры на 7, 5%, патологических изменений плевры на 39, 17%. Оценивают в совокупности патологию легких, клинику, анамнез, изменения в плевральной жидкости, гистологию, а так же течение в динамике. Проводят туберкулинодиагностику. При неудаче игловой биопсии – пробовать второй и третий раз. Есть возможность – выполнить видиоторакоскопию с биопсией. При неясном характере плеврита – пробная терапия (ex juvantibus) АБП широкого спектра действия (исключая ПТП и ГКС).

Клиническая картина: Ú Боль при дыхании и кашле в боку; возможна иррадиация в брюшную полость с имитацией картины острого живота. Одышка. Осмотр: вынужденное положение на больном боку. Выбухание межреберных промежутков. Пальпация: ослабление голосового дрожания при плевральном выпоте. Перкуссия: укорочение перкуторного звука над плевральном выпотом, при свободном экссудате определяется линия Дамуазо. Аускультация: Шум трения плевры при сухом плеврите, ослабление дыхания при плевральном выпоте. Диагностика сухой плеврит не имеет специфических лабораторных и рентгенологических признаков. Диагноз ставят на основании наличия болей при дыхании и шума трения плевры.

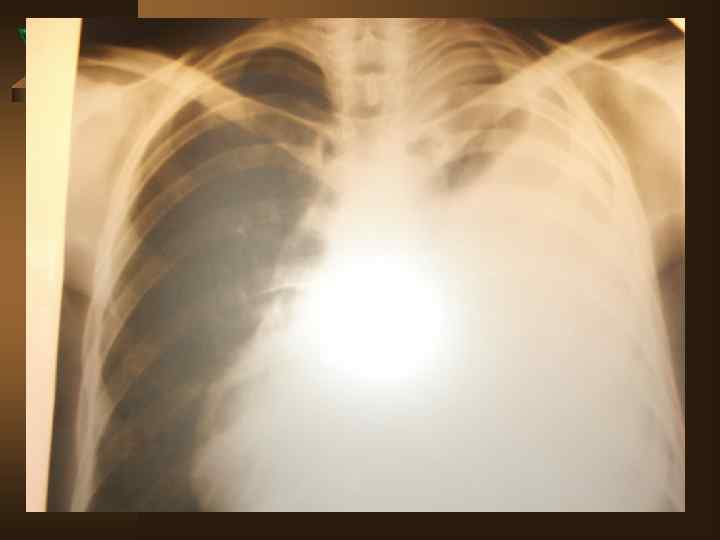
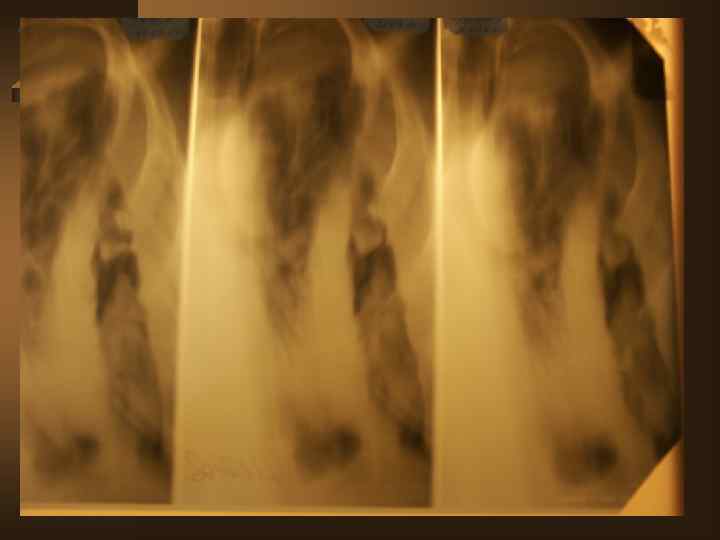
Лучевая диагностика. Рентгенологическое обследование в диагностике плеврального синдрома занимает ведущее место. Ú Рентгенологическая картина свободного выпота, когда объем жидкости увеличивается, характеризуется затемнением наружного костно-диафрагмального синуса, части легочного поля над куполом диафрагмы с косой верхней границей тени, что и позволяет предполагать наличие плевральной жидкости уже по обзорной рентгенограмме. Важным элементом обследования является определение признаков свободного растекания жидкости в плевральной полости, для чего применяется латерография. Латерограммы, выполненные одновременно на вдохе и выдохе, позволяют судить о количестве свободно перемещающейся жидкости. Как известно, при туберкулезном плеврите экссудат довольно быстро может подвергаться организации (фибринизации), отграничению или осумкованию.

Ú При средних и малых объемах выпота выявить эти признаки возможно лишь при латерографии на больном и здоровом боку, а также при УЗИ и КТ, что полностью подтверждено при сопоставлении этих картин при визуальном торакоскопическом контроле. Ú УЗИ и КТ особенно важны при осумкованных плевритах. УЗИ может обнаружить наличие 5 мл плевральной жидкости.

Туберкулезный плеврит. Ú Впервые Laenneck в 1819 г. высказал мысль о связи между экссудативным плевритом и туберкулезом. В 1896 г. Aschoff впервые, впрыскивая плевральный выпот морским свинкам, доказал, что в 75% случаев экссудат содержит микобактерии туберкулеза (МБТ), так как у животных развивался туберкулез. Нередко первые признаки инфицирования туберкулезом клинически выражаются в виде экссудативного плеврита, в то время как первичный комплекс остается недоступным распознаванию. В подавляющем большинстве случаев все течение туберкулеза, начиная с первых этапов его развития, протекает при участии плевры в туберкулезном процессе

Определенное значение в патогенезе поражения плевры при туберкулезе и их течении имеет строение плевры. В ней различают шесть последовательно расположенных слоев: мезотелиальный пограничную мембрану поверхностный слой тонких коллагеновых волокон сеть эластических волокон, или так называемая окончатая мембрана с круглыми и щелевидными отверстиями Ú глубокая сеть толстых эластических волокон Ú глубокий и наиболее мощный коллагеновый решетчатый слой, в котором проходят лимфатические сосуды. Ú Ú Ú Структура легочной и париетальной плевры характеризуется некоторыми особенностями. В париетальной плевре более выражен слой эластических волокон; в ней лучше, чем в легочной плевре, дифференцируются остальные слои. Кроме того, строение париетальной плевры различно на уровне ребер и межреберных промежутков.

Ú Соединительнотканный слой плевры в области ребер компактный и представляет собой прочный каркас. В плевре, покрывающей межреберные промежутки и диафрагму, находятся так называемые всасывающие и насасывающие "люки", которые представляют собой микроскопические камеры, ограниченные толстыми коллагеновыми волокнами и покрытые изрешеченной мембраной и мезотелием. Благодаря этому здесь создаются благоприятные условия для всасывания жидкости из плевральной полости. Ú Большой резорбционной способностью обладает и медиастинальная плевра, особенно в переднем средостении

Ú По частоте встречаемости ТП составляет от 40 до 70% всех плевритов. Ú В структуре всех форм туберкулеза ТП составляет 3 -6%. Ú Изолированный плеврит наблюдается в 68%, как осложнение легочных форм в 32%. ТП чаще осложняет: Ú инфильтративную форму – 66% Ú туберкулемы – 12, 5% Ú диссеминированный туберкулез – 12% Ú очаговый – 7% Ú кавернозный туберкулез – 2, 5%.

Ú Основные данные за туберкулезный плеврит: Ú возраст до 40 лет. Ú тубконтакт в анамнезе. Ú упорный интоксикационный синдром, не поддающийся неспецифической АБТ. Ú выпот - серозный экссудат с преобладанием лимфоцитарного плеоцитоза.

Ú При этом МБТ методом микроскопии из экссудата получают в 1% случаев, методом посева в 8%. Ú В 23% случаев диагноз выставляется на основе пробной терапии. Ú Игловая биопсия плевры является наиболее быстрым, простым и чувствительным (80, 8%) и специфичным (99, 2%) методом верификации диагноза. Наиболее эффективна биопсия в течение первых 2 месяцев болезни, поскольку именно в этот период еще имеется "бугорковое воспаление" плевры, которое с течением времени теряет признаки специфичности. Ú Сочетание гистологического и бактериологического методов позволяет верифицировать диагноз ТП у 76, 8– 100% больных.

Ú Туберкулинодиагностика наиболее информативна у детей и подростков, носит чаще гиперергический характер. У взрослых в 80% случаев положительный характер, чаще средне-выраженные пробы. Ú Очень интересные данные получены по УЗИ плевральных листков высоко информативным является индекс отношения толщины париетального листка плевры к толщине висцерального (УЗИ аппарат типа «Logic a-200» и «SSD 1400» ). У здоровых лиц он составляет <2, а при туберкулезном плеврите индекс равен 4, 38 0, 11, при онкологии – 4, 11 0, 3, неспецифические плевриты – 2, 76 0, 2. Ú Для активного ТП характерно увеличение α-2 и γ– глобулинов, и повышение АДА более 35 г/л. Глюкоза менее 3, 33 ммоль/л. Ú Для диагностики ТП используется метод обнаружения туберкулезных антигенов и противотуберкулезных антител в крови методом ИФА. Диагностическим является так же определение концентрации γ-интерферрона. Для туберкулезного плеврита уровень составляет 112, 1± 45 ng/l. Чувствительность метода - 84 -87%, специфичность 96%.

Ú Ú Ú При отсутствии этих признаков проводят провакационную туберкулиновую пробу: внутриплевральное введение 20 - 50 ТЕ туберкулина, и при наличии через 48 - 72 ч семи и более признаков общей реакции: повышение температуры тела до 37, 3 o. C, и выше, появление синдрома интоксикации, увеличение числа лейкоцитов, уменьшение числа лимфоцитов в гемограмме, увеличение СОЭ более чем на 3 мм/ч, увеличение лейкоцитарного индекса интоксикации, увеличение в периферической крови уровня средних молекул, общего белка, фибриногена, С-реактивного белка, серомукоидов, сиаловых кислот очаговой реакции: появление или увеличение процентарного содержания эозинофилов в плевральной жидкости - пробу считают положительной туберкулезный плеврит. и диагностируют

Ú По течению выделяют 4 стадии: Ú острая или начальная. Ú разгара. Ú стабилизации. Ú рассасывания. Ú По патогенезу выделяют 3 типа туберкулезных плевритов: аллергический, перифокальный, туберкулез плевры. При этом пути вовлечения плевры в специфический процесс распределились следующим образом: Ú лимфогематогенный - 50, 3% Ú контактный - 45, 8% Ú спонтанная перфорация плевры - 3, 9%.

Ú Ú Аллергический плеврит (33%) – характерен для первичного туберкулеза. Начало всегда острое, часто сопровождается другими параспецифическими реакциями (кератоконьюктивит, узловая эритема, лимфадениты и др. ). Жидкость накапливается много, течет плеврит бурно. Редко у детей может протекать бессимптомно. В крови эозинофилия и повышение СОЭ. Экссудат лимфоцитарный, немного эозинофилов. При видиоторакоскопии – гиперемия плевральных листков, специфических изменений в листках плевры не находят. Туберкулинодиагностика – выявляется вираж или гиперергические пробы. Даже при отсутствии специфического лечения температура тела снижается через 10– 15 дней, рассасывание экссудата может произойти в течение месяца и даже ранее. При большом скоплении жидкости отмечается замедленная ее резорбция. Чаще заканчивается без грубых остаточных изменений.

Ú Перифокальный плеврит – чаще воспаление переходит из субплеврального расположенного участка в легком. С начало поражение плевры наблюдается локальным, затем переходит в серозно-фибринозный плеврит. Начинается подостро с болей в груди, кашля сухого, непостоянной субфебрильной температуры, слабости. Бывает провоцирующий фактор – грипп, переохлаждение. Часто затяжное течение, оставляет после себя выраженные остаточные изменения. Период стабилизации заболевания с сохранением экссудата в плевральной полости или его накоплением после эвакуации может продолжаться от 4 до 6 нед с последующей резорбцией выпота и образованием плевральных наслоений.

Ú При наблюдении за больными, перенесшими экссудативный плеврит и не подвергшимися противотуберкулезной химиотерапии, в последующем нередко обнаруживают активный туберкулез легких. Ú При торакоскопии определяется локальный участок воспаления на висцеральной плевре, гиперемия, утолщения плевры. Туберкулинодиагностика - норм- и гиперергические пробы. Ú Экссудат носит серозный, лимфоцитарный характер. МБТ могут определяться в экссудате.

Ú Туберкулез плевры – развивается в виде высыпания бугорков на плевре с преобладанием продуктивного воспаления. Развивается гематогенным или лимфогенным путем. Ú Чаще развивается постепенно 2 -3 недели с симптомов интоксикации, болей в грудной клетке, сухого кашля. Ú Экссудат скапливается немного, преобладает фибропластические изменения в плевре. Мононуклеарный тип экссудата может состоять из моноцитов, макрофагов, клеток мезотелия и клеток типа моноцитоидных. Моноцитоз в экссудате может быть выражением быстро преходящей фазы в течение экссудативного процесса.

Ú Он наблюдается при высыпании бугорков в плевре, причем моноциты обнаруживаются в значительном проценте и располагаются в виде небольших групп. Ú Макрофагальные реакции и слущивание мезотелия выявляются при таких осложнениях, как кровоизлияния в плевральную полость, при хилезных экссудатах, в экссудатах после экстраплеврального пневмолиза. Перерожденные мезотелиальные клетки встречаются при неопластических процессах, мезотелиоме, раке плевры и метастазах рака в плевру. Ú Часто определяются МБТ.

Ú Гнойным плевритом или эмпиемой плевры называют гнойное воспаление плевры с накоплением гнойного выпота в плевральной полости. Эмпиема плевры развивается чаще при прорыве крупного казеозного очага, каверны. 48, 3% всех эмпием плевры возникает как следствие экссудативного туберкулезного плеврита. В результате перенесенного туберкулезного плеврита плевральная полость оказывается, как правило, облитерирована, в плевре встречаются крупные казеомы, являющиеся резервуаром инфекции. Типичная локализация казеом (задняя стенка плевральной полости и задне-латеральный синус) свидетельствует о причинно-следственной связи с местами скопления экссудата и отложением фибрина.

Ú В клинической картине преобладают симптомы гнойно-резорбтивной лихорадки и гнойнорезорбтивного истощения. Иногда гной из неадекватно дренированного внутриплеврального гнойника может проникнуть в ткани грудной клетки и в подкожную клетчатку. В этом случае развивается empyema necessitatis, возникновению которой предшествует появление плоской ограниченной и болезненной припухлости на соответствующей стороне грудной клетки. Со временем на ней появляется участок гиперемии, кожа истончается, гной может прорваться наружу. Чаще это происходит по средней аксиллярной линии.

Признаки перехода в эмпиему плевры: Ú 1. Жидкость становится мутной с гнилостным запахом. Ú 2. Повышается удельный вес плевральной жидкости. Ú 3. При микроскопии увеличивается количества белка и лейкоцитов. Ú 4. При микроскопии и посеве плевральной жидкости – почти всегда определяются МБТ. Ú 5. Начинает снижаться уровень глюкозы, и если он ниже 60 мг на 100 мл, то процесс явно переходит в эмпиему. Ú 6. Снижается р. Н жидкости. Ú 7. Резко повышается уровень ЛДГ (свыше 1000 ед. ). Ú 8. В цитозе начинают повышаться СЯН более 20%.

Лечение зависит от патогенетического варианта и стадии плеврита. Ú В острую стадию, когда еще нет жидкости, но есть клиника сухого плеврита – показано покой, фиксирующая повязка грудной стенки. Можно для снятия болей назначить электрофорез с новокаином, хлоридом кальция. Назначаются НПВС (индометацин, диклофенаг, вольтарен, найз). Ú В фазу разгара: 1. плевральная пункция – ежедневно, пока накапливается экссудат. 2. Химиотерапии. 3. При аллергическом плеврите назначение десенсибилизирующих препаратов, супрастин, кларитин, преднизолон 10 -20 мг до стабилизации состояния. При плевральной пункции в ведение гидрокортизона, после эвакуации всей жидкости.

Ú 4. При перифокальном и туберкулезе плевры при тяжелом состоянии так же можно назначить глюкокортикоиды. При пункции в ведение стрептомицина, канамицина 1, 0 1 раз в 2 -3 дня. Ú 5. По мере стабилизации и рассасывания экссудата – пункции проводят через день, далее через два, поубывающей. Назначается рассасывающая терапия – алое 1, 0 № 20, лидаза в/м 64 ЕД № 10 (можно внутриплеврально), электрофорез, фонофорез с лидазой, гидрокортизоном, хлористым кальцием, магнезией, гепарином.

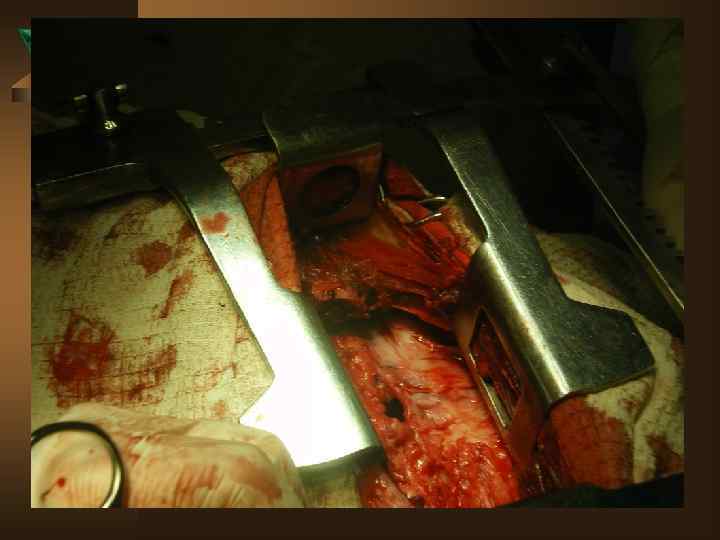
Ú Полное рассасывание наблюдается редко около 10%, в 90% все заканчивается в виде плевральных наслоений, спаек, шварт. Если имеются признаки отложения фибрина, то должна незамедлительно применяться видеоторакоскопия, при которой плевральная полость очищается от инфицированного микобактериями туберкулеза фибрина и выполняется частичная плеврэктомия, а при необходимости и декортикация легкого. Ú При осумковании показана операция – плеврэктомия или декортикация легкого. Лучше операцию проводить на 3 -4 месяце лечения.
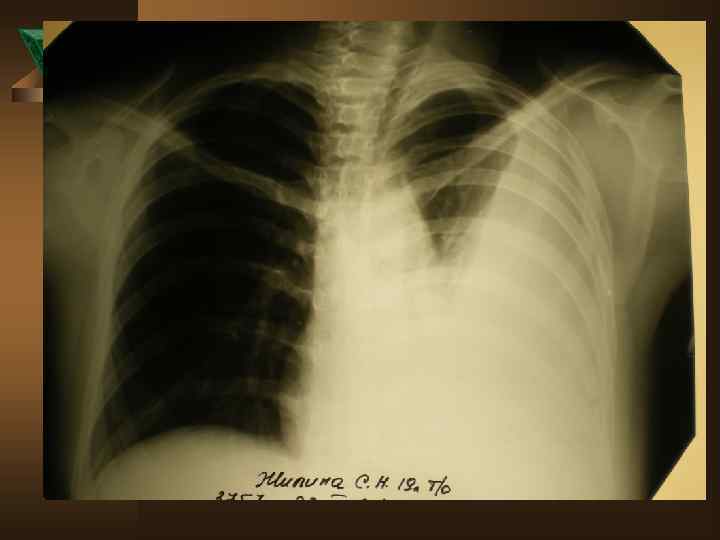
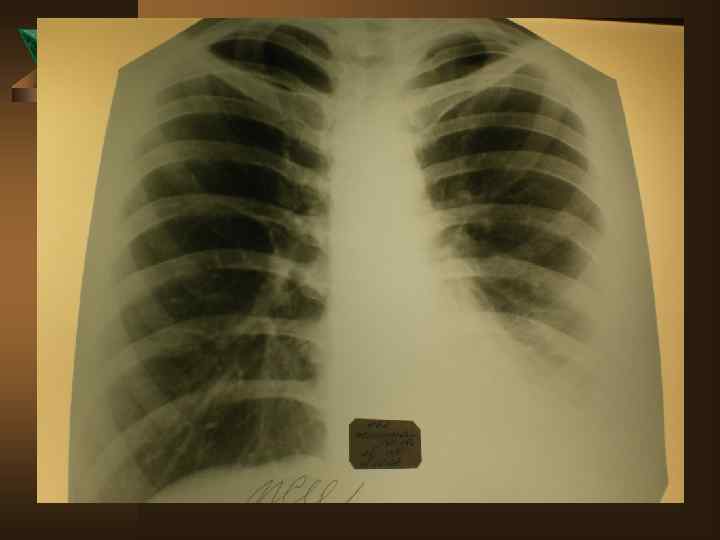
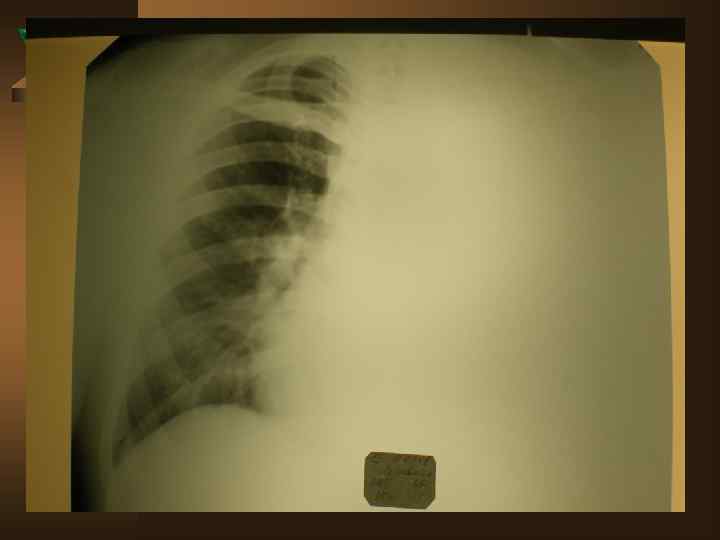
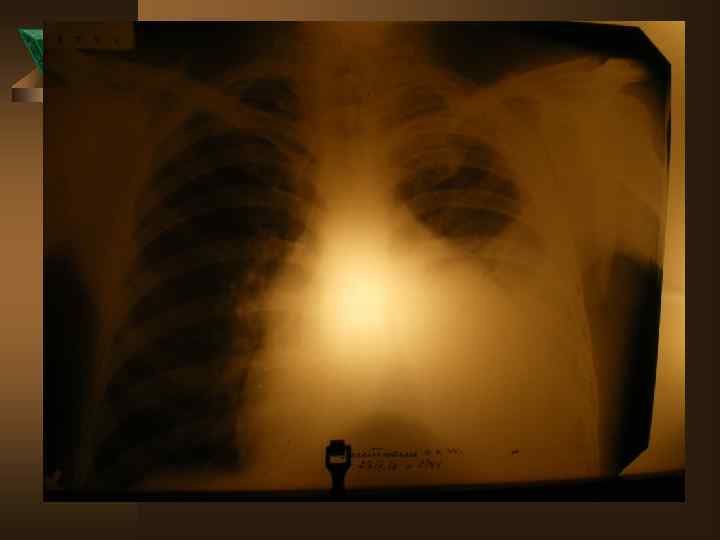
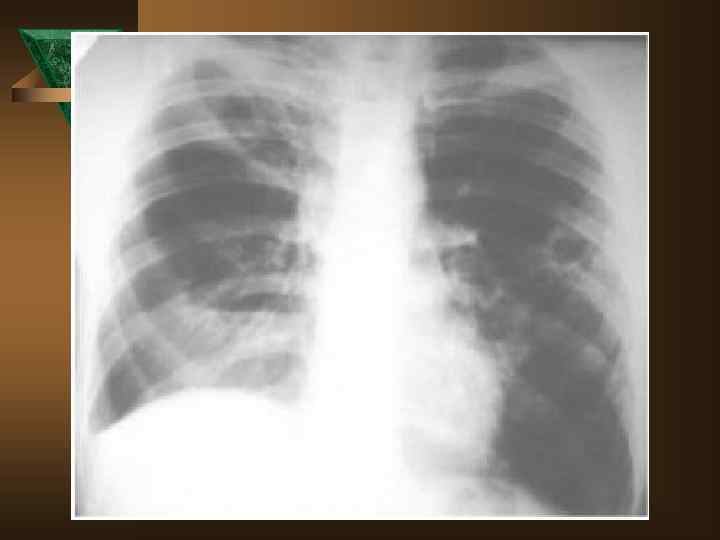
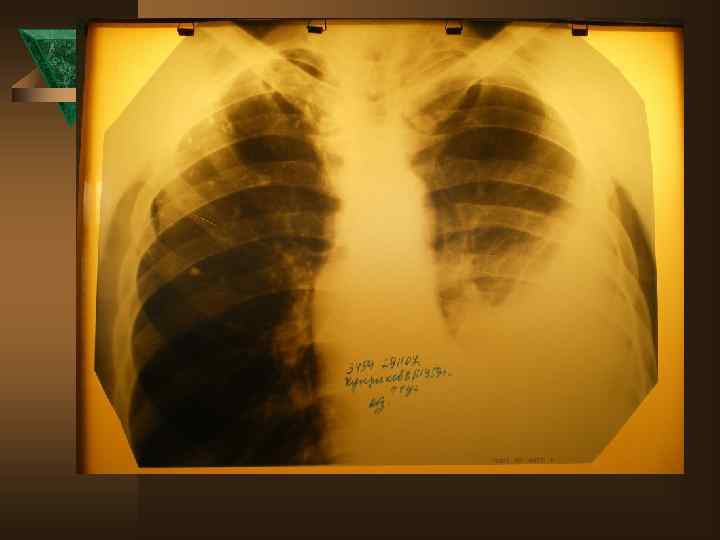
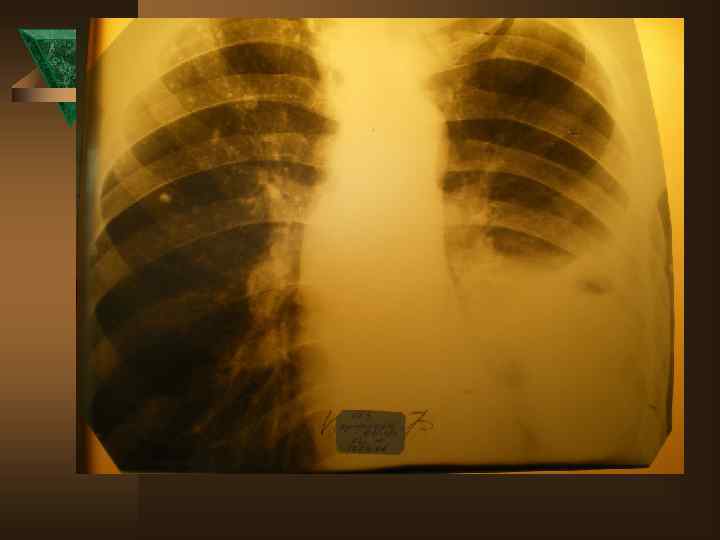
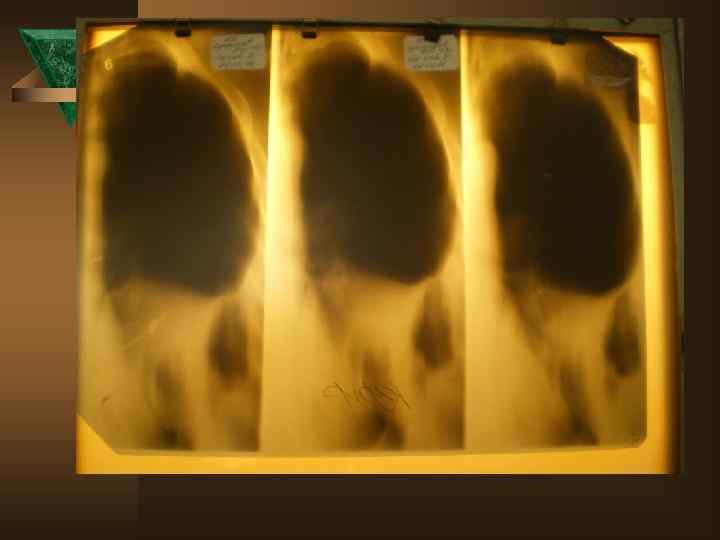

Дифференциальная диагностика Неспецифические плевриты – наблюдаются в 9 -15% случаев. Ú - острое начало: 95% парапневмонические, 5% метапневмонические Ú - инфильтрат в легком в 100% случаев Ú - болевой синдром только в первые дни Ú - температурная реакция в 90% случаев Ú - нет потери в массе тела Ú - пр. Манту снижена или отрицательна Ú - экссудат в небольшом количестве, носит серозный характер ( лейкоциты – от 1 до 4, 9 × 10'9 преобладают лимфоциты и нейтрофилы)

Ú - ПБ – признаки неспецифического воспаления Ú - ИПВ – 2, 76± 0, 2 Ú - выраженный эффект на АБП широкого спектра действия, на фоне лечения экссудат рассасывается в 2 -3 недели (в среднем 9 дней).

Раковый плеврит – наблюдается в 20%. Ú - развивается у лиц старше 40 лет Ú - имеет затяжное течение, клиника со стороны основного процесса Ú - рак легкого, как причина плеврита, в 45% случаев Ú - легочное поражение – округлая тень в 43% случаев, ателектаз в 34% Ú - преобладает болевой синдром (в 43%), нарастает в динамике Ú - одышка (в 28%) более выражена, нарастает в динамике Ú - температурная реакция наблюдается в 26%, потеря в весе за 1 -2 месяца у 48%

Раковый плеврит – наблюдается в 20%. Úв Ú Ú Ú ОАК – наблюдается анемия, остальные показатели неспецифичны. - при ФБС прямые и косвенные признаки центрального рака - протекает на фоне отрицательной или сниженной туберкулиновой чувствительности - экссудат быстро накапливается, носит рецидивирующий характер в большом количестве, нередко содержит АК (исследовать необходимо не менее 5 раз, при этом в 50% находят АК). - характер экссудата, как правило геморрагический (36%), лимфоцитарный (61%), количество клеток – 1, 0 – 5, 0. Средний срок разрешения – 31, 3 дня. - ПБ – чувствительность метода 60%, специфичность - 100%. Ú -ИПВ – 4, 11 ± 0, 3

Мезотелиома плевры – выявляется в 9% случаев, происходит из мезотелия и из субплевральной соединительной ткани. Ú В этиологии играет роль длительное воздействие асбеста (через 20 -40 лет развивается после первого контакта). Выделяют три типа по гистологическому строению: Ú эпителиальная мезотелиома Ú фиброзная Ú смешанная По течению: Ú доброкачественная – опухоль состоит главным образом из фиброзных элементов Ú злокачественная – содержит в себе эпителиальные структуры. Заподозрить можно при следующих факторах: Ú средний и пожилой возраст Ú болевой синдром и затрудненной дыхание

Мезотелиома плевры Ú ненасытный плеврит или резкое осумкование Ú геморрагический характер экссудата Ú повышенная утомляемость, потеря в весе. Рентгенологическая картина (по P. Elmes, M. Simpson): Ú неправильной формы наложения над уровнем жидкости Ú появление диффузных плевральных наложений в области верхушки легкого и вовлечение в процесс медиастинальной плевры Ú деформация ребер и позвоночника (вогнутость в патологическую сторону), высокое стояние диафрагмы, смещение средостение в больную сторону.

Застойные плевриты наблюдаются в 6% случаев. Ú Ú Ú Ú - в анамнезе заболевание сердца (ИБС, пороки, мерцательная аритмия, миокардиты) - постепенное развитие плеврита - нарастание одышки без интоксикационного синдрома - выпот свободный, в 70% случаев двухсторонний - в легочной ткани усиление легочного рисунка за счет сосудистого компонента - выпот носит характер транссудата - выраженный эффект от сердечных , диуретических средств Средний срок купирования – 9, 3 дня

Синдром Дресслера – плеврит на фоне острого инфаркта миокарда. Ú - подтвержденный ОИМ Ú - выпот носит характер экссудата Ú - перикардит Ú - аллергический пневмонит Ú - эозинофилия крови.

Редкие плевриты. Составляют 3% всех выпотов. * Травматические – 33%. Чаще при ножевых ранениях, тупой травме грудной клетки. Экссудат в 60% случаев носит геморрагический характер, в 51% случаев эозинофильный. * ТЭЛА – 18%: Ú 90 % острое начало: боли в груди, кровохарканье Ú факторы риска: тромбофлебит, ожирение, ИБС, СН II-III стадии Ú перегрузка правых отделов сердца по ЭКГ, ЭХОКГ Ú экссудат в 53% случаев геморрагический характер Ú в 50% случаев в легочной ткани определяются инфильтративные изменения.

Абдоминальная патология – 17%. Ú панкреатогенные – развивается вместе или вслед за острым панкреатитом. В экссудате - высокий уровень амилазы. Ú поддиафрагмальные абсцессы – в клинике картина острого живота. На этом фоне появляется односторонний плевральный выпот, высокое стояние диафрагмы. Ú цирроз печени - выпот правосторонний, свободный, рецидивирующий. Сочетается с асцитом. Ú почечная патология – нефротический синдром, при гломерулонефрите. Протеинурия более 1, 6 г/л, изменения мочевого осадка, признаки почечной недостаточности.

Коллагенозы – 7%. Ú Системная красная волчанка – диффузное заболевание соединительной ткани аутоиммунной природы. Чаще болеют женщины, 20 -40 лет. Типичны поражения кожи, слизистых оболочек, почек, крови, ЦНС, симметричный артрит, поражения мышц. В крови анемия, гипергаммаглобулинемия, лекопения, тромбоцитопения. Экссудат как правило носит серозный или серозногеморрагический характер, скудный по объему. В крови и плевральной жидкости могут находить LE-клетки (лейкоциты, фагоцитировавшие ядерный материал), обнаружение антинуклеарных антител. Ú Реже плеврит развивается при ревматоидном артрите и склеродермии. Ú Лекарственная аллергия – в 13%. При исключении других причин плеврита, наличие 2 или 3 критериев: эозинофилия экссудата (>10%), эозинофилия крови, эозинофильный инфильтрат плевры. Выявляется четкая связь с аллергизирующим действием мед. препаратов.

Ú Хилоторакс развивается при накоплении лимфы в плевральной полости. Это связано с травмой грудного протока, туберкулеза или новообразования. В случае повреждения нижнего участка грудного протока экссудат скапливается в правой плевральной полости, если в верхнем – в левой. Лимфа имеет молочный цвет, цитоз ниже 10× 109 /л, после центрифугирования не становится прозрачной, уровень триглициродов >1, 1 г/л, липопротеидов более 0, 4 г/л, под микроскопом заметны жировые капли, а в препарате их можно увидеть при окраске суданом III. Ú Псевдохилезная жидкость похожа на лимфу, но нельзя обнаружить жировых капель. Связано с жировым перерождением гноя при долго сохраняющихся осумкованных гнойных плевритах.

Благодарю за внимание
Лекция по плевритам.ppt