03_педиатрия_и_дет_реаниматология_.pptx
- Количество слайдов: 125

ПАТОЛОГИЯ, НАИБОЛЕЕ ЧАСТО ВСТРЕЧАЮЩАЯСЯ У ДЕТЕЙ, НА ДОГОСПИТАЛЬНОМ ЭТАПЕ Грачев Н. Б.

АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ У ДЕТЕЙ. ОСОБЕННОСТИ Периоды • Внутриутробный: • Перинатальный (период перехода на внеутробное существование) – метаболическая и функциональная адаптация новорожденного. • Грудной возраст – интенсивный синтез роста и энергетический обмен, переход на независимое от материнского организма питание. • Ранний детский возраст – завершение процессов миелинизации нервной системы. • Дошкольный (6 – 7 лет) – относительная стабилизация обмена веществ и энергии. • Пубертатный – модуляция обмена веществ под влиянием половых гормонов, окончательное формирование фенотипа.

Центральная нервная система Кровоснабжение. Приток крови к головному мозгу у детей составляет 95 -125 мл на 100 г мозговой ткани в мин, а у взрослых – около 50 мл. Ткани головного мозга здоровых детей до 11 лет потребляют 5 мл кислорода на 100 г ткани в 1 мин, у взрослого человека – 3, 3 -3, 8 мл. • Из за высокой гидрофильности мозговой ткани, недостаточности гемато энцефалического барьера (ГЭБ) молодые организмы более подвержены отеку мозга. У маленьких детей легко развивается значительное набухание мозговой ткани в тех случаях, когда имеется нарушение водно минерального обмена при заболеваниях почек, общих инфекциях и т. д.

Вегетативная нервная система • Вегетативная нервная система у грудных детей легко возбудима, лабильна. Возбуждение, возникающее в одном из ее отделов, быстро генерализируется, вызывая стойкую обобщенную реакцию. • Преобладает тонус симпатической нервной системы. Отсюда склонность к гипертермии, нарушению периферического кровотока, учащению частоты сердечных сокращений и дыханий (возможности компенсации за счет этого ограничены).

Органы дыхания • Ребенок рождается с анатомически и функционально незрелым дыхательным аппаратом. • Легкие менее воздушны, более полнокровны. • Число альвеол у новорожденных составляет примерно 1/3 их количества у взрослых, а сами альвеолы имеют в 2 -4 раза меньший диаметр. • Бочкообразная грудная клетка новорожденного с горизонтальным расположением ребер находится как бы в состоянии постоянного вдоха.

Органы дыхания Дыхательные мышцы развиты слабо. Большую роль в дыхании играет диафрагма. • По сравнению с взрослыми глубина дыхания у детей раннего возраста в 8 – 10 раз меньше, а частота его – в 2 – 2, 5 раза больше. • У детей отмечаются повышенное аэродинамическое сопротивление воздухоносных путей, усиленная секреция слизистых оболочек, сниженная дренажная функция трахеи и бронхов. •

Органы кровообращения • На 1 кг массы тела новорожденного приходится 5, 5 г миокарда, а у взрослых – 4 г. • К концу первого года жизни масса сердца удваивается, а к 2 3 годам – утраивается. • К концу первого года жизни масса левого желудочка в 2, 5 раза больше правого, а в пубертатном периоде – в 3, 5 раза. • Отношение толщины стенки левого желудочка к толщине правого составляет у 7 месячного плода 1: 1, у новорожденного – 1, 4: 1, у 4 месячного – 2: 1, у 15 летнего – 2, 76: 1.

Органы кровообращения • Симпласт из тонких плохо дифференцированных миофибрилл. • Миокард у детей раннего возраста более чувствителен к различным инфекционным и неинфекционным агентам и чаще повреждается при различных заболеваниях. • Преобладающее влияние симпатической иннервации соответствует потребности детского организма. • На 2 3 м году жизни усиливается вагусное влияние на сердечную деятельность, повышается потенциальная возможность сердца и увеличивается его работоспособность.

Органы кровообращения • • Сосудистая система Соотношение между диаметром артерий и вен – 1: 1, в то время как у взрослых – 1: 2. У детей более высокая скорость кровотока. Относительно выше венозное давление. Больше по отношению к массе объем циркулирующей крови, ударный и минутный объем. Высокий уровень гематокрита, наличие фетального гемоглобина и фетального протромбина, а также более высокая проницаемость сосудистой стенки способствуют тому, что у маленьких детей легко развиваются нарушения микроциркуляции и синдрома диссеминированного внутрисосудистого свертывания (ДВС).

Органы пищеварения и мочевыделения • • • Кишечник Не завершено развитие симпатической и парасимпатической иннервации. Не закончено формирование мышечного слоя желудка и кишечника. Снижена защитная функция лимфатических узлов. Недоразвитие ворсинок в тонкой кишке и повышенная васкуляризация всего тракта. Относительно низкая активность большинства пищеварительных ферментов. Всасывание в кишечнике происходит быстрее из за высокой проницаемости его стенки.

Органы пищеварения и мочевыделения Печень у новорожденного относится к числу самых крупных органов • Паренхима печени недостаточно дифференцирована и лишь у детей 8 летнего возраста по гистологическому строению приближается к печени взрослого человека • Функциональные возможности печени у детей ограничены из за недостаточной активности многих ферментов

Органы пищеварения и мочевыделения • • Почки к моменту рождения ребенка недостаточно развиты До 2 лет они имеют дольчатое строение до 5 лет в коре почек продолжается формирование новых нефронов Общий почечный кровоток у детей значительно меньше, чем у взрослых Моча концентрируется слабо

Обмен веществ • Большая интенсивность и напряженность обмена веществ • Высокая потребность в энергии, что обусловлено анаболической направленностью метаболизма • Величина основного обмена в 2 раза больше, чем у взрослого

Обмен веществ • У новорожденных вода составляет примерно 80% массы тела, у детей грудного возраста – 70%, у взрослых – 55 60% • В течение суток у новорожденного обменивается 15 20% внеклеточной жидкости, в то время как у взрослого – около 4%, т. е. скорость обмена воды у ребенка в 4 5 раз выше • В детском организме больше «свободной» воды в интерстициальном пространстве, поэтому у детей легче развивается эксикоз • Потребность в жидкости у грудного ребенка составляет 120=150 мл/кг в сутки, а взрослого – 35 мл/кг

Обмен веществ • У детей раннего возраста большое количество воды выделяется через кожу, достигая при перегревании и одышке 52 75% всех потерь жидкости • Взрослые таким путем теряют за час 0, 5 г/кг воды, дети в состоянии покоя – 1 г/кг, а при гипервентиляции эти потери у новорожденных повышаются до 4, 5 г/кг • Из за несовершенства системы осморегуляции колебания осмотического давления плазмы у них достигают 16% от средней величины, в то время как у взрослых – всего 2%. Отсюда отмечается большая склонность к развитию отеков

Обмен веществ Высокая напряженность обмена веществ в детском возрасте, низкая буферная емкость крови, недостаточность почечной регуляции, ограниченная регуляторная возможность дыхательного центра обуславливают у них выраженную лабильность кислотно основного состояния, В связи с этими особенностями у маленьких детей легко возникают нарушения этого состояния

Иммунитет Недостаточность местного иммунитета, связанная с низкой активностью фагоцитарной реакции и незавершенностью фагоцитоза, сниженной продукцией секреторных иммуноглобулинов, быстрой истощаемостью запасов интерферона, лизоцима Низкая выработка и быстрое потребление иммуноглобулинов, слабость антитоксического иммунитета

Иммунитет Эти особенности детского возраста приводят к: невозможности ограничения местного очага воспаления; повышенной ранимости эпителия респираторного и желудочно кишечного тракта, склонности к бактериальным инфекциям и быстрой генерализации инфекционного процесса, возможности развития вторичной иммунологической недостаточности

ОСОБЕННОСТИ КОСТНО МЫШЕЧНОЙ СИСТЕМЫ И КОЖИ

Рахит • • облысение и уплощение затылка Б. Р. костные края мягкие появление лобных и теменных бугров «четки» на ребрах, «браслетки» на запястьях развернута апертура ребер «борозда Гариссона» искривление позвоночника в поясничном отделе живот «лягушки» «О» либо «Х» образные искривления нижних конечностей
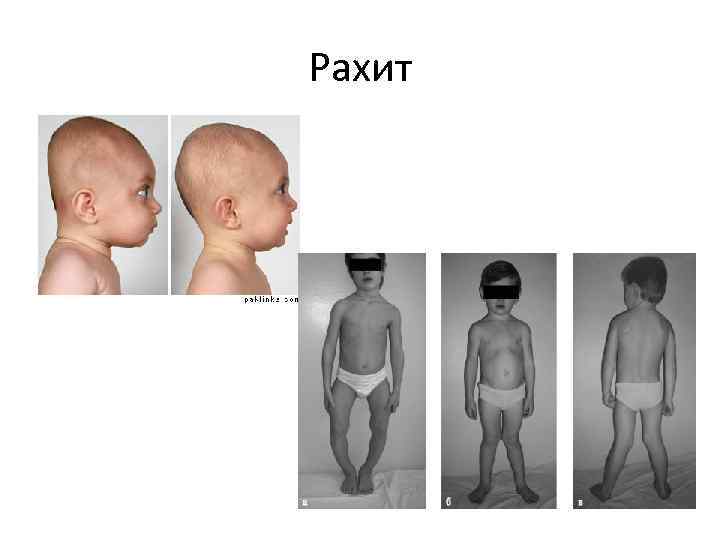
Рахит

Черепно мозговая травма • До 7 ми летнего возраста швы черепа не окостенели – при переломе свода ломается одна кость • Выше частота возникновения диффузного аксонального повреждения • Преобладают «симпатические» симптомы (побледнение лица, тахикардия), рвота, изменение поведения (сонливость либо возбуждение)

ОЖОГИ • Кожный покров тоньше, роговой слой не выражен • При поверхностном ожоге 2 – 3 а ст шок может возникнуть при площади поражения 10% (у взрослых – 30%) • Лечение: охлаждение кожных покровов, обезболивание, инфузионная терапия

ГИПЕРТЕРМИЯ У ДЕТЕЙ Лихорадка – защитно приспособительная реакция организма на действие патогенных раздражителей, выражающаяся в перестройке терморегуляции на поддержание большего, чем в норме уровня температуры тела Гипертермия – повышение температуры, при котором нет перестройки температурного гомеостаза, т. е. механизм терморегуляции сломан. В фазе декомпенсации поднимается температура «ядра» тела и, одновременно, затрудняется теплоотдача

ГИПЕРТЕРМИЯ У ДЕТЕЙ По степени повышения температура тела подразделяется на: Субфебрильная до 38 С Умеренная фебрильная 38, 1 – 39, 0 Высокая фебрильная 39, 1 С и > Гиперпирексическая > 41 С

ГИПЕРТЕРМИЯ У ДЕТЕЙ Биологическая целесообразность лихорадки высокая температура (до 40 С) губительна для микроорганизмов. При лихорадке стимулируется синтез интерферона, увеличивается хемотаксис нейтрофилов, их метаболическая активность. При лихорадке усиливается эффект антибактериальной терапии. Повреждающие эффекты очевидны при гипертермии (41 C и >. )

ГИПЕРТЕРМИЯ У ДЕТЕЙ Клиника лихорадки «Бледная» лихорадка (инфекционный токсикоз) – признаки централизации кровообращения (бледность, похолодание конечностей, тахикардия, одышка) «Розовая» – розовая равномерно горячая, влажная кожа (повышение температуры тела на 1 градус = увеличение ЧСС на 10 в мин. и ЧД на 4 дыхания от нормы)

ГИПЕРТЕРМИЯ У ДЕТЕЙ Лечение лихорадки/гипертермии Жаропонижающие средства Показания: лихорадка с Т > 39, 5 С (ВОЗ > 39, 0 С) лихорадка с Т > 38, 5 С у детей с энцефалопатиями и другой патологией дети до 2 х мес. с Т 38 – 38, 5 С У детей используются ( per os или per rectum) парацетамол 10 – 15 мг/кг не более 4 р в день нурофен – 10 мг/кг не более 4 р в день

ГИПЕРТЕРМИЯ У ДЕТЕЙ Лечение лихорадки/гипертермии При «бледной» гипертермии анальгин 50% 0, 01 мл на килограмм папаверин 2% 0, 02 мл на килограмм никотиновая кислота 1% 0, 1 мл на год жизни ? ? ? Нейролептики - до 3 -х лет запрещено, у старших детей – препарат госпитального назначения.

ГИПЕРТЕРМИЯ У ДЕТЕЙ Лечение лихорадки/гипертермии. При розовой гипертермии при Т менее 39, 5 градусов нецелесообразно назначение жаропонижающих средств, т. к. снижается выработка собственного интерферона и соответственно удлиняются сроки заболевания (исключение составляют дети с энцефалопатией и до 2 х месячного возраста) Тактика: при розовой гипертермии лечение на дому – актив участковому педиатру, лечение основного заболевания, по показаниям жаропонижающие (см. выше); при бледной гипертермии после оказания помощи должна быть предложена госпитализация

Острая респираторная вирусная инфекция (ОРВИ) Необходимо назначать препараты интерферона – в первые 3 часа по 5 капель в каждый носовой ход ч/з 20 минут затем каждый час в течение 3 х дней, либо Гриппферон 1 2 капли 5 раз в день 5 7 день, либо Виферон – 2 р в день ректальные свечи Назначение антибиотиков при ОРВИ нецелесообразно

Острый ринит Лечение 3 раза в день механическая очистка носовых ходов от выделений. Использовать Аквамарис, солин, квикс Нафтизин 0, 05% (адреанол, санорин, галазолин) по 1 капле в каждый носовой ход 3 раза в день. Внимание! Нафтизин очень легко передозировать! Диоксидин 1%, протаргол 2% - по 2 капле через 5 минут после нафтизина 3 раза в день

Ангина До 5 ти летнего возраста стрептококковая ангина встречается редко, чаще ангина вызывается адено вирусной инфекцией и сочетается с конъюнктивитом, насморком Механическая очистка глотки несколько раз в день ( 1 чайная ложка соды на стакан кипяченой воды, полоскать, либо спринцевать) Свежеприготовленный настой эвкалипта несколько раз в день (полоскать, либо спринцевать), можно использовать ингалипт, тантум верде Нурофен. Поливитамины. Антибиотики (при стрептококковой ангине) – назначает участковый педиатр. Курс лечения ангины 10 дней под контролем участкового педиатра

СУДОРОЖНЫЙ СИНДРОМ Этиология • Детский церебральный паралич (ДЦП). Существует простой метод распознания ДЦП на ранних этапах развития болезни – достаточно постучать пальцем по телу малыша или издать громкий звук, чтобы вызывать судорожный приступ. • Кистоподобные патологии головного мозга, онкологические болезни, сосудистые аневризмы, гидроцефалия или врожденная гипотрофия коры. • Повышение температуры тела • Пониженное содержание глюкозы, кальция и калия в крови ребенка

СУДОРОЖНЫЙ СИНДРОМ Этиология Менингит, энцефалиты Инфекционно токсические патологии. Острые и хронические отравления Черепно мозговые травмы Эндокринные патологии Эпилептическая предрасположенность Перегревание или переохлаждение организма ребенка • Сердечно сосудистые патологии • •

СУДОРОЖНЫЙ СИНДРОМ Клиническая картина • Клонические судороги это быстрые мышечные сокращения, следующие друг за другом через короткий, но не равный, промежуток времени. Они могут быть ритмичными и неритмичными и свидетельствуют о возбуждении коры головного мозга. Основные симптомы клонических судорог: Клонические судороги начинаются с подергивания мышц лица, затем быстро переходят на конечности и становятся генерализованными. Дыхание шумное, хрипящее, на губах появляется пена. Кожные покровы бледные. Тахикардия. Клонические судороги бывают разной продолжительности.

СУДОРОЖНЫЙ СИНДРОМ Клиническая картина • Тонические судороги это длительные мышечные сокращения. Они возникают медленно и длятся продолжительное время. Тонические судороги могут возникнуть первично, но бывают и непосредственно после клонических (например, при эпилепсии). Судороги бывают общие и локализованные. Появление тонических судорог свидетельствует о возбуждении подкорковых структур мозга. Клиническая картина судорожного приступа очень характерна: Ребенок внезапно теряет контакт с внешней средой. Взгляд блуждающий, глазные яблоки сначала плавают, а затем фиксируются вверх или в сторону. Голова запрокинута, руки согнуты в кистях и локтях, ноги вытянуты, челюсти сомкнуты. Возможно прикусывание языка. Дыхание и пульс замедляются, может наступить апноэ. Эта тоническая фаза клонико тонических судорог длится не более минуты. • Клонико-тонические судороги

СУДОРОЖНЫЙ СИНДРОМ Интенсивная терапия 1. Проходимость дыхательных путей, ИВЛ. 2. Бенздиазепины: мидазолам (дормикум) — в дозе 0, 1 0, 2 мг/кг. ; диазепам (седуксен, реланиум, сибазон) — 0, 3— 0, 5 мг/кг; сернокислая магнезия 25% 0, 2 млкг; оксибутират натрия (ГОМК) внутривенно 20 % раствора 50— 70— 100 мг/кг. — 2 % раствор гексенала или 1 % раствора тиопентала натрия; вводят внутривенно медленно до прекращения судорог.

СУДОРОЖНЫЙ СИНДРОМ Следует учитывать, что эти препараты могут вызвать резкое угнетение дыхания. у новорожденных и детей грудного возраста судороги могут быть обусловлены гипокальциемией 10 % раствор хлористого кальция по 0, 2 мл/кг Тактика: госпитализация при судорогах впервые, при инфекционных заболеваниях и при длительности их более часа, а также по социальным показаниям

ЭПИГЛОТИТ Этиология. Клиника. Дифференциальная диагностика. Лечение 1. Кислород через маску 2. Интубация трахеи, желательно назотрахеальная 3. В чрезвычайных случаях или если более простые меры не помогают, коникотомия Тактика: госпитализация в реанимационное отделение

О. ОБСТРУКТИВНЫЙ ЛАРИНГОТРАХЕИТ Клиника Ларингит без стеноза: грубый лающий кашель, сиплый голос I стадия ООЛ – компенсированная II стадия ООЛ – субкомпенсация III стадия стеноза – декомпенсированная IV стадия ООЛ – асфиксия 1 клинический вариант 2 клинический вариант 3 клинический вариант течения заболевания

О. ОБСТРУКТИВНЫЙ ЛАРИНГОТРАХЕИТ 1. Лечебно – охранительный режим 2. Ингаляция адреномиметика (адреналин) 3. Ингаляция гормонального препарата (пульмикорт) 4. Кислород 5. При неэффективности лечения в III и IV стадии стеноза интубация трахеи, либо коникотомия Тактика: все больные с ООЛ госпитализируются, при ООЛ II и выше стадий после оказания помощи в реанимационное отделение

БРОНХИАЛЬНАЯ АСТМА Лечение • ß 2 - адреномиметики Сальбутамол и его производные Вентолин – небулы – пластиковые ампулы по 2, 5 мл содержат 2, 5 мг сальбутамола Беротек – в 1 мл – 1 мг фенотерола Беродуал – в 1 мл (20 капель) – 500 мкг фенотерола и 250 мкг ипротропиума бромида. Детям – 1 кап/кг на ингаляцию 3 – 4 р в сутки. Сернокислая магнезия 25% 0, 2 мл/кг (50 мг/кг). • Гормональные препараты Пульмикорт – в пластиковой ампуле в 2 мл – 1 мг будесонида. Детям по 10 – 20 кап 2 – 4 раза в сутки

БЕРОДУАЛ • в 1 мл (20 капель) – 500 мкг фенотерола и 250 мкг ипротропиума бромида. • Детям – 1 кап/кг на ингаляцию 4 р в сутки • При массе тела 30 кг – 25 капель 40 кг – 30 капель 50 кг – 35 капель 60 кг – 40 капель

БРОНХИАЛЬНАЯ АСТМА Лечение Бронходилатирующий эффект при концентрации эуфиллина доза в 5 7 мгкг введенная вв медленно (лучше капельно в 200 мл 0, 9% физиологического раствора за 20 минут) Антихолинэргические препараты: Атровент (ипротропиум бромид) Оксипропиум бромид применяют ингаляторно При тяжелом приступе и неэффективности лечения перевод на ИВЛ Тактика: госпитализируются дети с учащением обострений, с тяжелым обострением, по социальным показаниям

ДИАРЕЯ • ЭТИОЛОГИЯ: вирусы, бактерии, условно патогенная флора, мальабсорбция, функциональное нарушение пищеварения

ДИАРЕЯ Клиника. Диагностика. (слизистая, водянистая) Лечение. 1. При 3 степени дегидратации надежный доступ к вене 2. Внутривенно капельно 30 40 млкг подогретые растворы 0, 9% натрия хлорида, 5% глюкозы и крахмалы 3. Симптоматическая терапия по показаниям 4. Госпитализация в реанимационное отделение

ДИАРЕЯ При амбулаторном лечении: Слизистая диарея – питьевой режим, адсорбенты, антибактериальная терапия (цефтриаксон 70 мг/кг); Водянистая диарея – питьевой режим (регидрон), адсорбенты, КИП

РВОТА Этиология: желудочно кишечные заб я; инфекции; интоксикации; острые нарушения обмена веществ; кардиальная рвота; абдоминальная рвота; церебральная рвота; психогенная рвота; кровавая рвота.

РВОТА Лечение и тактика зависит от причин возникновения рвоты. Пример: при кишечной инфекции – ЗПЖ, при необходимости инфузионная терапия; госпитализация в инфекционное отделение при эксикозе с токсикозом, также возраст до 2 х лет. При лечении на дому: промывание желудка, отпаивание, антибиотик либо КИПферон

БОЛИ В ЖИВОТЕ Этиология. • О. аппендицит • Инвагинация кишечника • Метеоризм • Копростаз и т. д.

О. аппендицит • Рвота рефлекторного характера, одно или двукратная, не прино сящая облегчения. • Температурная реакция в пределах до 38 °С. • Нарушения функции кишечника проявляются в виде задержки стула. • Напряжение мышц брюшной стенки при пальпации. • Симптом Филатова — усиление боли при пальпации в правой подвздошной области. • Боль в правой подвздошной области при глубокой пальпации живота. • Положительный симптом Щеткина Блюмберга — усиление болезненности в животе после постепенной глубокой пальпации с последующим отнятием руки от брюшной стенки.

Инвагинация кишечника • Приступообразное беспокойство (боль) • Рвота, сначала остатками пищи. • Стул "малиновое" или "смородиновое желе» через 4 6 часов от начала заболевания. • Инвагинат при пальпации живота. • Задержка газов и стула. • При ректальном исследовании иногда можно заметить или прощупать головку инвагината и выявить кровь в стуле.

Метеоризм • • • Причины Алиментарные, или пищевые Инфекционные (различные гельминотозы, протозойные инфекции (амебиаз и др. ) Воспалительные заболевания кишечника или органов пищеварительной системы (панкреатиты, колиты, Крона болезнь, запоры и др. ) Невоспалительные заболевания кишечника или органов пищеварительного тракта Психогенные.

Копростаз • Алиментарный копростаз. • Механический копростаз (органические поражения толстой кишки). • Неврогенный копростаз (функциональные и органические заболевания центральной нервной системы). • Токсический копростаз (хронические интоксикации, в том числе лекарственными средствами). • Копростаз при эндокринной патологии. • Рефлекторный копростаз (при различных заболеваниях органов желудочно кишечного тракта и малого таза).

ЭКЗОГЕННЫЕ ОТРАВЛЕНИЯ Классификация ядовитых веществ 1. Класс: чрезвычайно опасные а) Промышленные яды (дихлорэтан, этиленгликоль, метиловый спирт и т. п. ) б) Сельскохозяйственные яды (ФОС, ХОС, инсектициды, содержащие соли тяжелых металлов и т. д. ) в) Средства бытовой химии (уксусная эссенция, моющие отбеливающие средства и т. д. ) д) Ядовитые растения и грибы е) Токсические газы ж) Животные яды (змей, насекомых, рыб, медуз)

ЭКЗОГЕННЫЕ ОТРАВЛЕНИЯ Классификация ядовитых веществ 2. Класс: опасные а) Лекарственные вещества б) Алкоголь в) Условно ядовитые грибы 3. Класс: условно опасные а) Неядовитые растения и грибы б) Укусы неядовитых насекомых и змей От класса токсического вещества зависит тактика. Даже при подозрении на возможное отравление веществом относящимся к первому классу обязательна госпитализация.

ЭКЗОГЕННЫЕ ОТРАВЛЕНИЯ Клинические проявления и диагностика. Признаки и симптомы отравлений. Принципы лечения. Решающее значение в лечении отравлений имеют следующие 5 этапов: 1) поддержание функции всех пораженных органов и систем 2) идентификация токсина 3) блокирование его абсорбции 4) усиление его экскрекции 5) применение специфических противоядий

ЗОНДОВОЕ ПРОМЫВАНИЕ ЖЕЛУДКА 1. Не проводить ЗПЖ, если больной находится в коме (необходима предварительная интубация трахеи) 2. При отравлении прижигающими жидкостями перед ЗПЖ обезболивание 3. Больной должен быть зафиксирован. Дети туго пеленаются в простынь и усаживаются на колени родителям. Голова должна быть слегка согнута кпереди. При отравлении прижигающими жидкостями необходимо проводить промывание в горизонтальном положении (на боку)

ЗОНДОВОЕ ПРОМЫВАНИЕ ЖЕЛУДКА 4. Температура воды – комнатная, исключение составляют отравления прижигающими жидкостями (16 18*) 5. Состав воды – вода подсоленная (1 столовая ложка соли на 3 литра) 6. Количество воды на промывание – 1 литр на год жизни, но не более 10 литров. Исключение составляют отравления прижигающими жидкостями (до исчезновения запаха в промывных водах) 7. Количество воды на введение – 10 мл/кг, но не более 500 мл (опасность аспирации)

ЗОНДОВОЕ ПРОМЫВАНИЕ ЖЕЛУДКА 8. Толщина зонда – чем толще, тем лучше (соответствует толщине 1 пальца кисти) 9. Длина зонда – мочка уха угол нижней челюсти мечевидный отросток 10. При отравлении прижигающими жидкостями – детям можно проводить ЗПЖ до 2 х часов после отравления, взрослым до 3 х часов (более позднее промывание грозит ранением пищевода и желудка). В остальных случаях ЗПЖ проводить до 12 часов.

ЗОНДОВОЕ ПРОМЫВАНИЕ ЖЕЛУДКА 11. Перед введением зонд необходимо согреть в горячей воде (38 40*) 12. Смазать глицерином или подсолнечным маслом 13. Зонд вводить плавно без усилий. При встрече препятствия лучше зонд слегка вытащить и повторить попытку 14. В конце промывания введение адсорбента – полисорб, полифепан 1 гр/10 кг 15. Обязателен контроль за количеством введенной и полученной жидкости
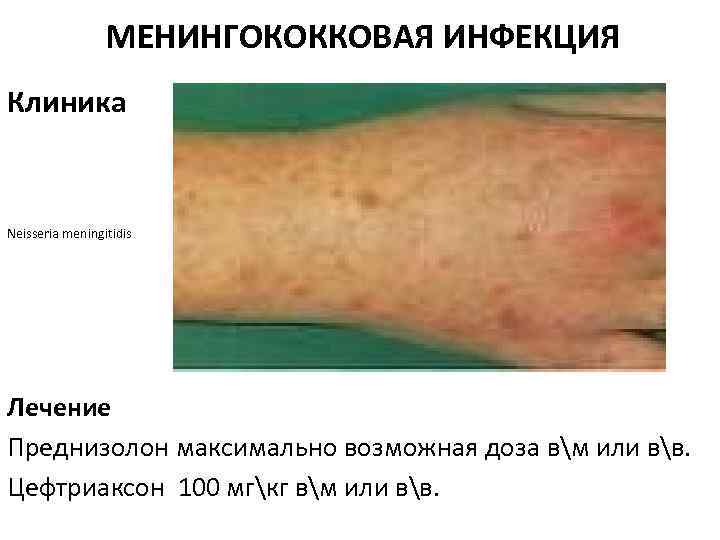
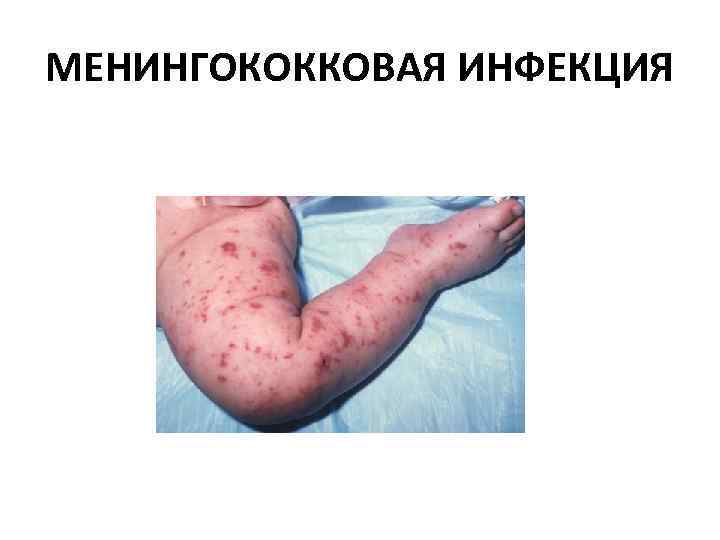
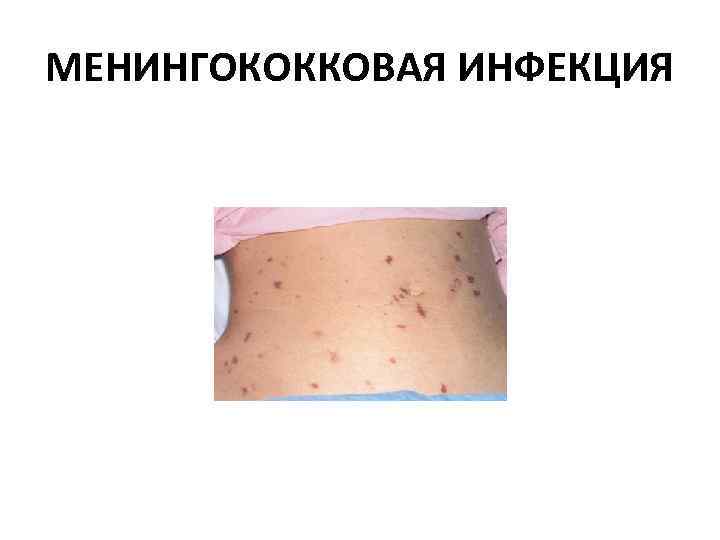
МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ Клиника Neisseria meningitidis Лечение Преднизолон максимально возможная доза вм или вв. Цефтриаксон 100 мгкг вм или вв.
МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ
МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ

МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ Надежный доступ к вене. Инфузионная терапия – восполнение ОЦК – желательно крахмалы и глюкозо солевые растворы Системные глюкокортикоиды в очень больших дозах – 5 – 30 мгкг по преднизолону Инфузия допмина, желательна в дозе 5 мкгкгмин, но часто приходится прибегать к дозам значительно более высоким Кислород вначале через маску, а затем интубация трахеи и ИВЛ Экстренная транспортировка в реанимационное отделение
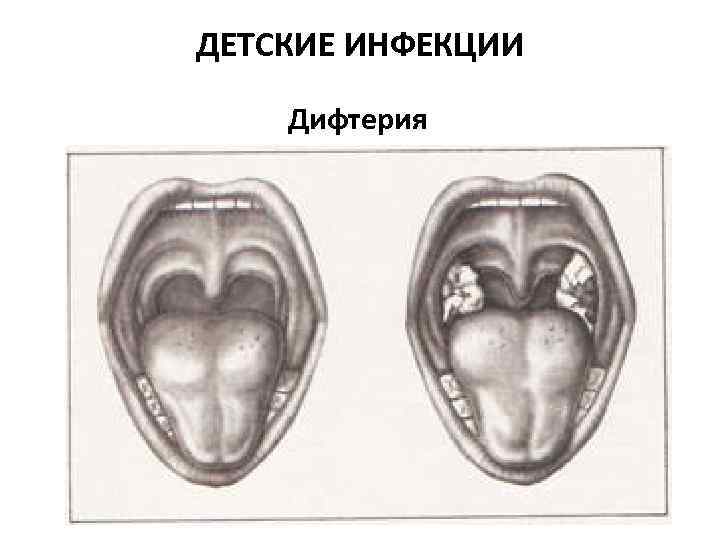
ДЕТСКИЕ ИНФЕКЦИИ Дифтерия
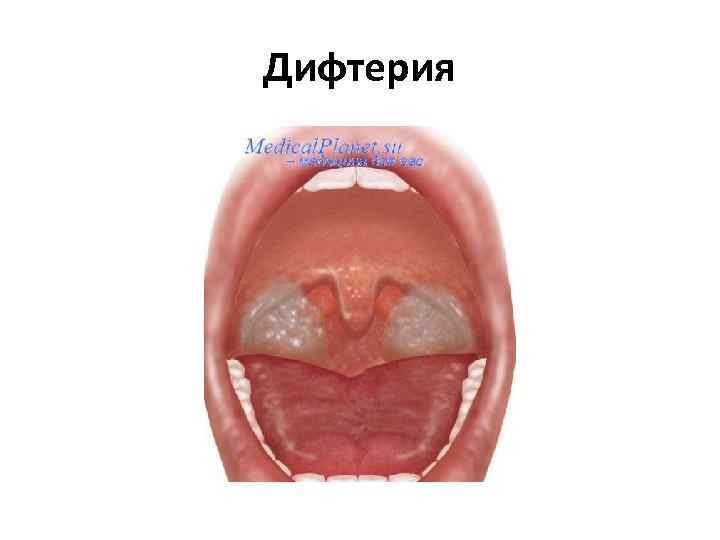
Дифтерия
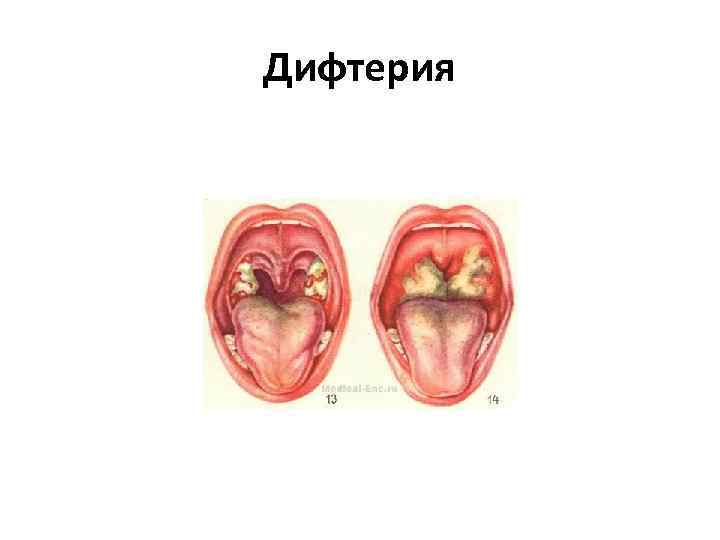
Дифтерия
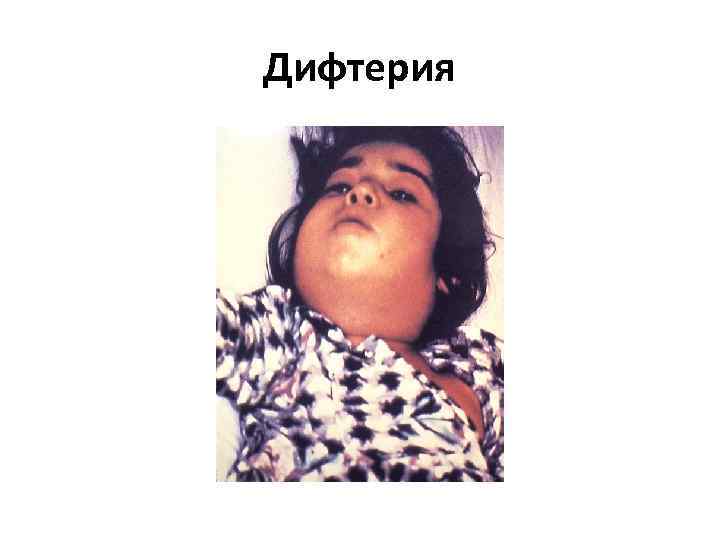
Дифтерия
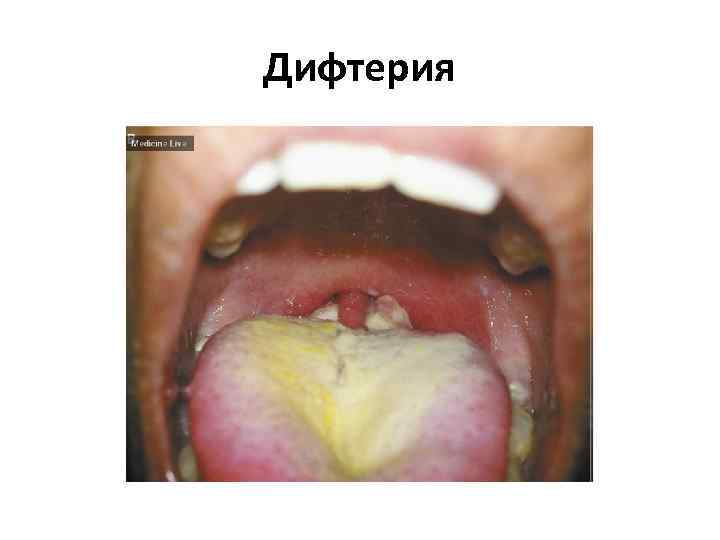
Дифтерия

Дифтерия • Corynebacterium diphtheria • Инкубационный период колеблется от 2 до 7 дней (в среднем 3 дня) • Дифтерия носа • Дифтерия ротоглотки (зева) • Дифтерия гортани • Дифтерия кожи • введение антитоксической противодифтерийной сыворотки (ПДС)

ДЕТСКИЕ ИНФЕКЦИИ Скарлатина
Скарлатина
Скарлатина
Скарлатина
Скарлатина
Скарлатина

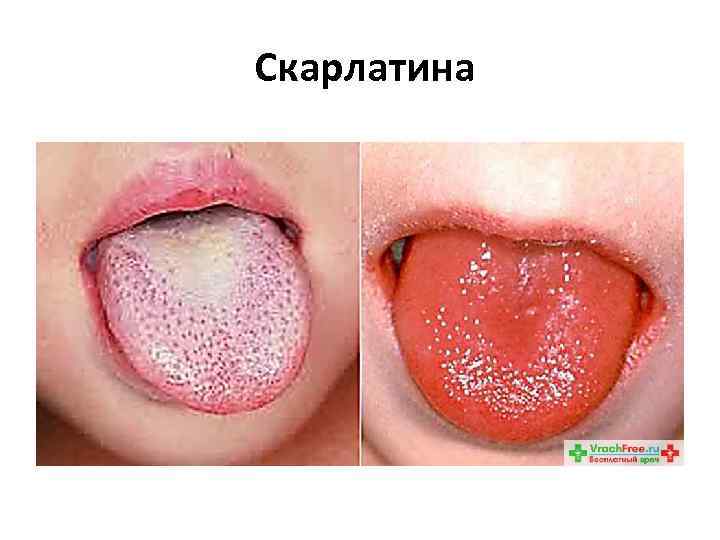
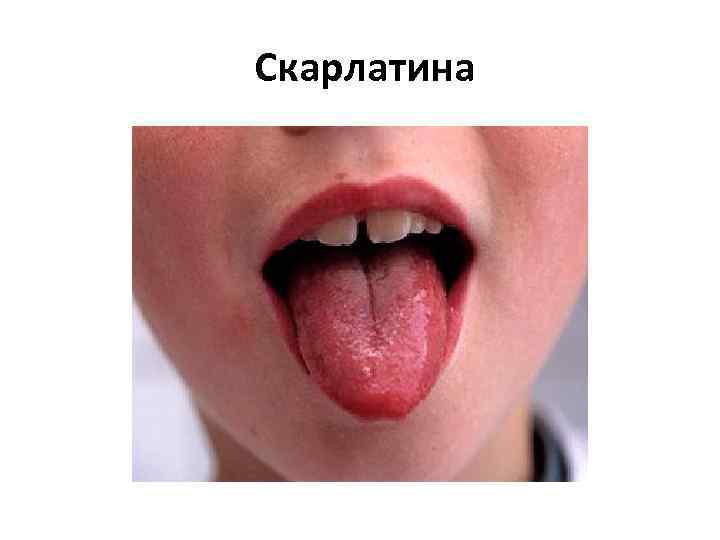
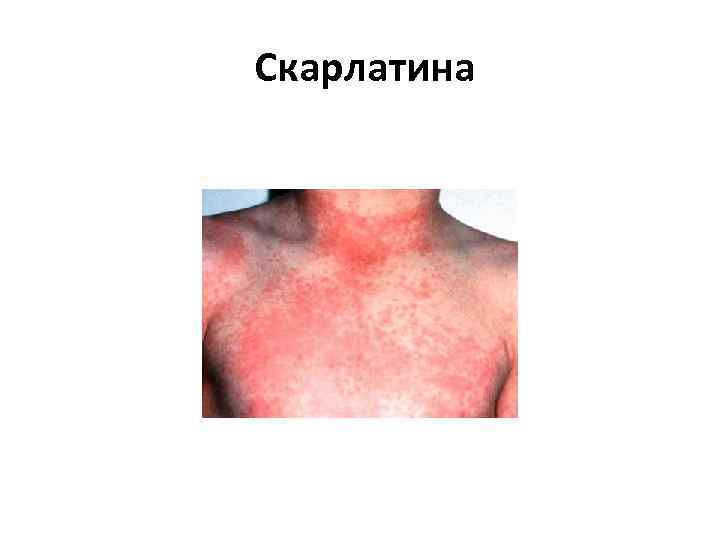
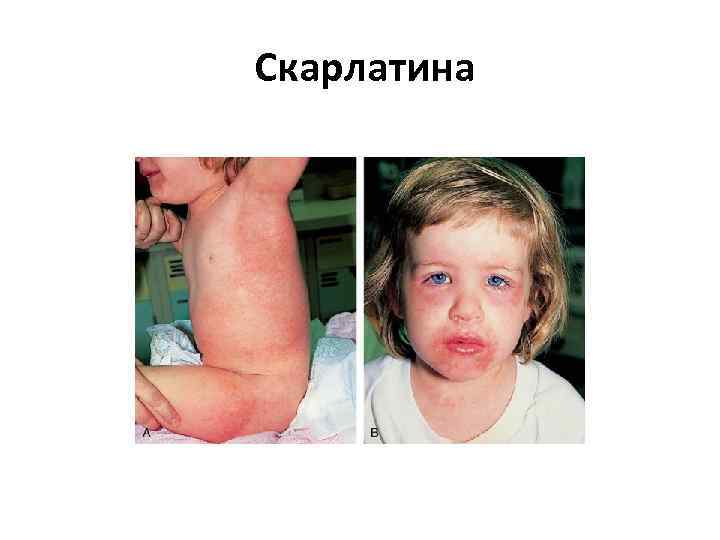
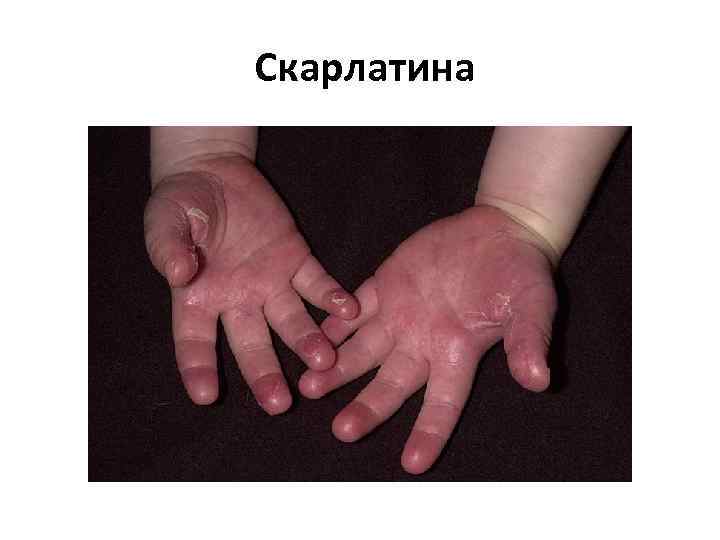
Скарлатина • представляет собой инфекционное заболевание, характеризующееся ангиной с лимфаденитом, общей интоксикацией, лихорадкой, мелкоточечной сыпью с дальнейшим пластинчатым шелушением кожи. • возникает чаще всего в возрасте от 2 до 6 7 лет. • Инкубационный период скарлатины: от 1 до 12 дней, чаще от 3 до 7

Скарлатина • начинается остро, температура 39 — 40 °С, рвота, • на поверхности миндалин и языка образуется жёлто белый налёт. • малиновый язык, • Сыпь при скарлатине начинается с маленьких красных пятнышек с яркой окраской в центре и бледнеющей к границе. Пятнышки расположены очень густо, сливаясь между собой и создавая картину сплошной эритемы. Носогубный треугольник остаётся не поражённым высыпаниями.
ДЕТСКИЕ ИНФЕКЦИИ Ветряная оспа
Ветряная оспа
Ветряная оспа
Ветряная оспа
Ветряная оспа
Ветряная оспа
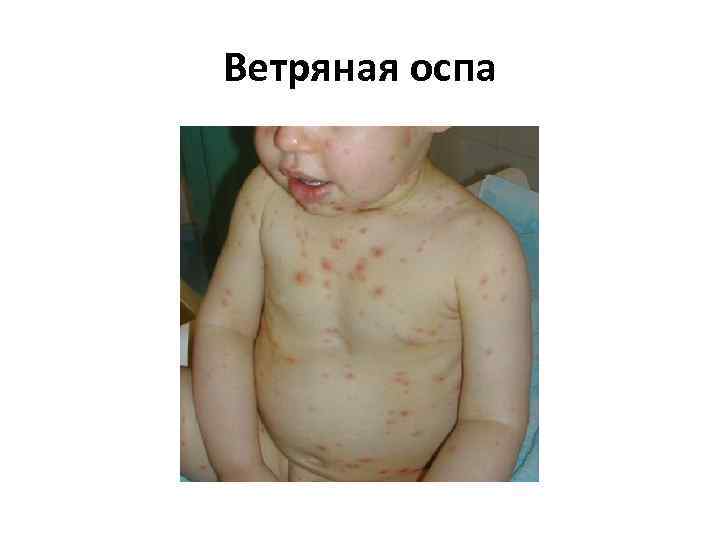
Ветряная оспа

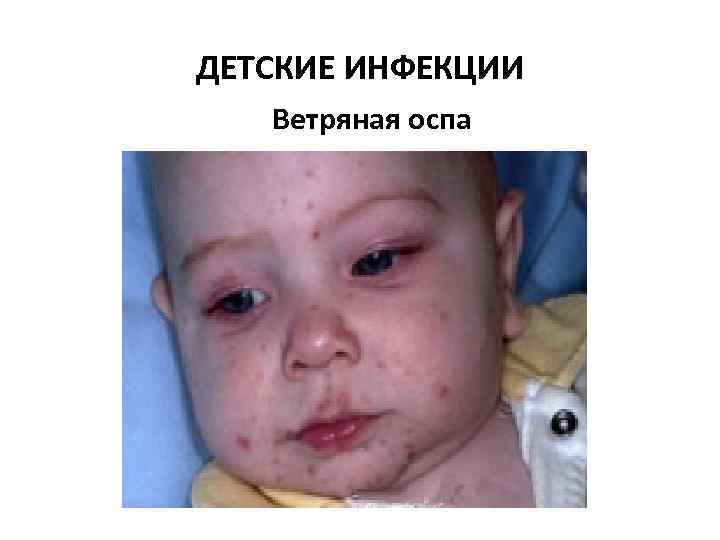
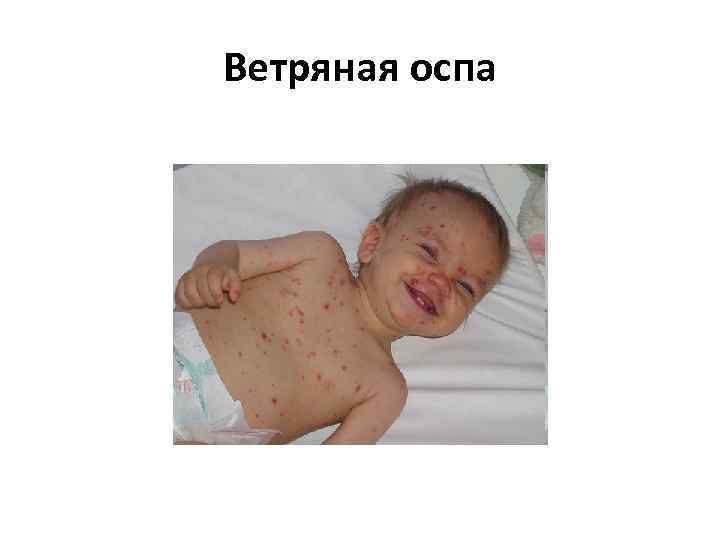
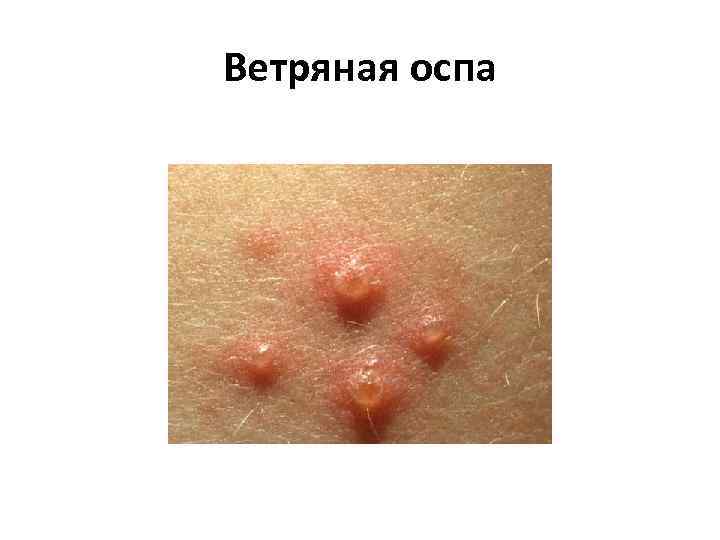
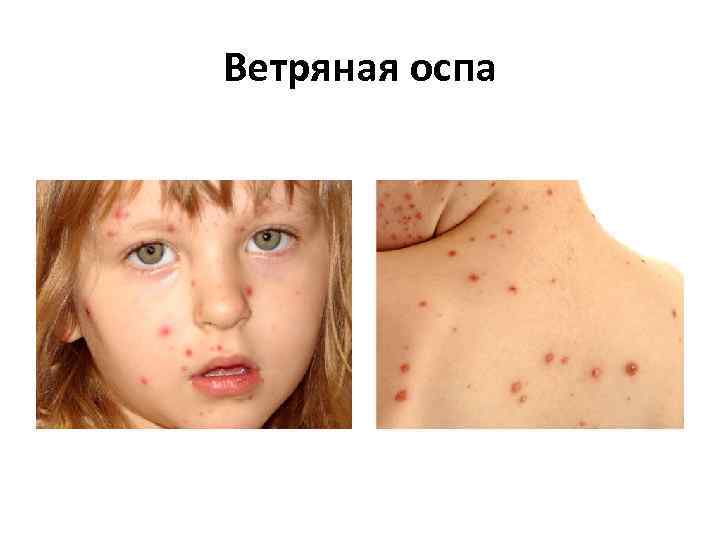
Ветряная оспа • Вызывается вирусом семейства Herpesviridae — варицелла зостер (Varicella Zoster). • Инкубационный период составляет 11— 21 день, до 30 лет 13— 17 дней (в среднем 14). • Продромальный период наступает в течение 1— 2 суток до начала высыпания (в некоторых случаях продромальный период отсутствует и заболевание манифестирует появлением сыпи).

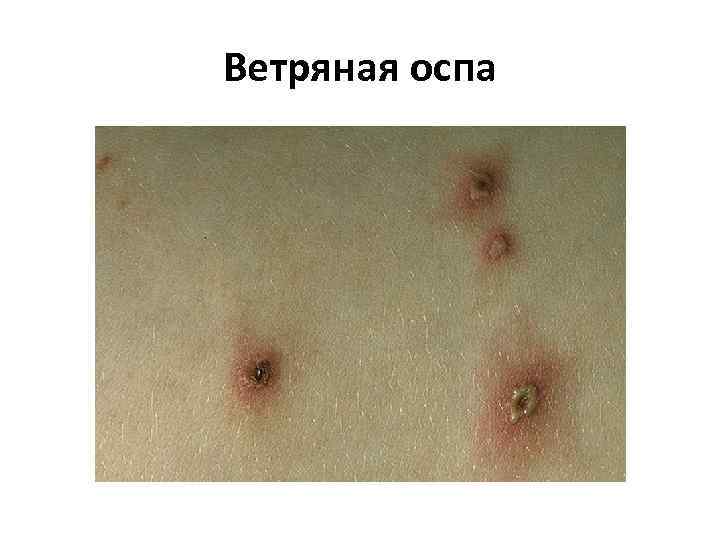
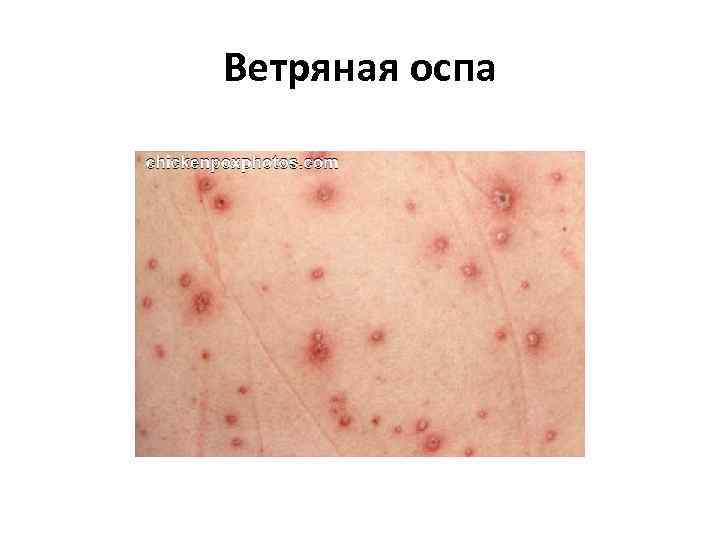
Ветряная оспа • Образовавшаяся сыпь имеет вид розовых пятен величиной 2— 4 мм, которые в течение нескольких часов превращаются в папулы, часть которых, в свою очередь, становится везикулами. Везикулы однокамерные, окружены венчиком гиперемии. Через 1— 3 дня они подсыхают, образуя поверхностные корочки темно красного или коричневого цвета, которые отпадают на 2— 3 й неделе. Поскольку высыпания появляются повторно, сыпь имеет полиморфный характер, то есть на ограниченном участке можно увидеть одновременно пятна, папулы, везикулы и корочки.

Ветряная оспа • на слизистых оболочках появляется энантема (пузырьки, которые быстро мацерируются, превращаясь в язвочку с желтовато серым дном, окружённую красным ободком. ) • Лихорадочный период длится 2— 5 дней, иногда — до 8— 10 дней (если высыпания очень обильные и продолжительные). Высыпания могут продолжаться как от 2 до 5 дней, так и до 7 9 дней. • возможны такие осложнения, как энцефалит, миокардит, пиодермии, лимфадениты.
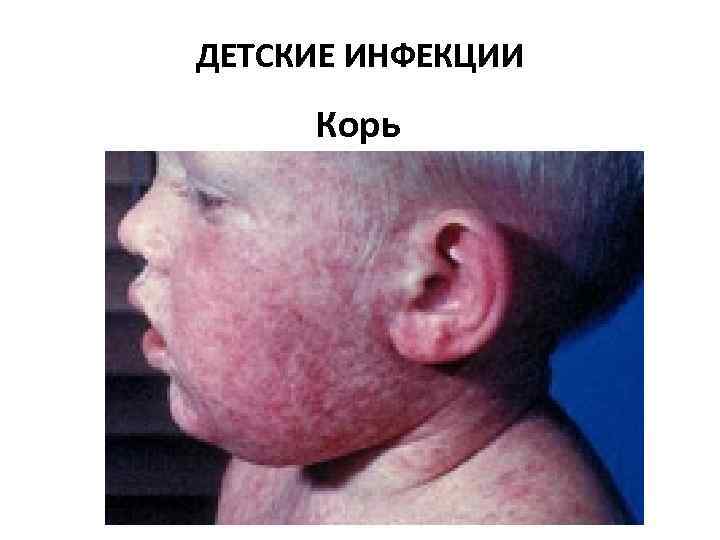
ДЕТСКИЕ ИНФЕКЦИИ Корь
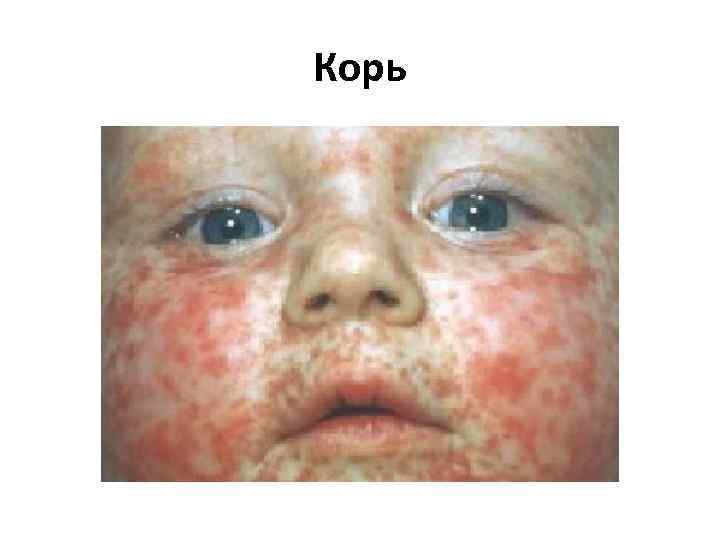
Корь
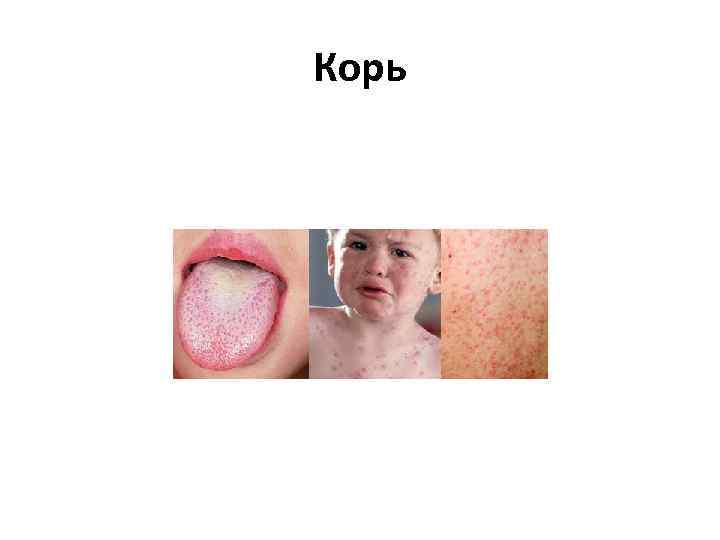
Корь
Корь
Корь
Корь

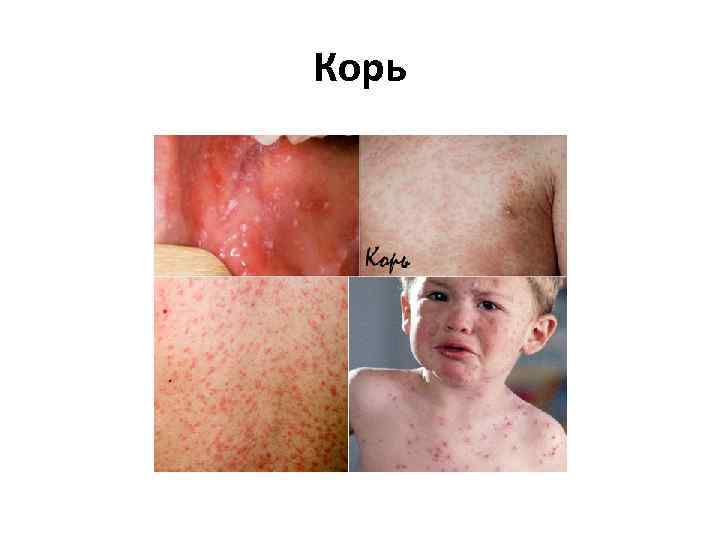
Корь • Возбудителем кори является РНК вирус рода морбилливирусов, семейства парамиксовирусов • Путь передачи инфекции — воздушно капельный • Источник инфекции — больной корью в любой форме, который заразен для окружающих с последних дней инкубационного периода (последние 2 дня) до 4 го дня высыпаний. С 5 го дня высыпаний больной считается незаразным. • Инкубационный период 8— 14 дней (редко до 17 дней).

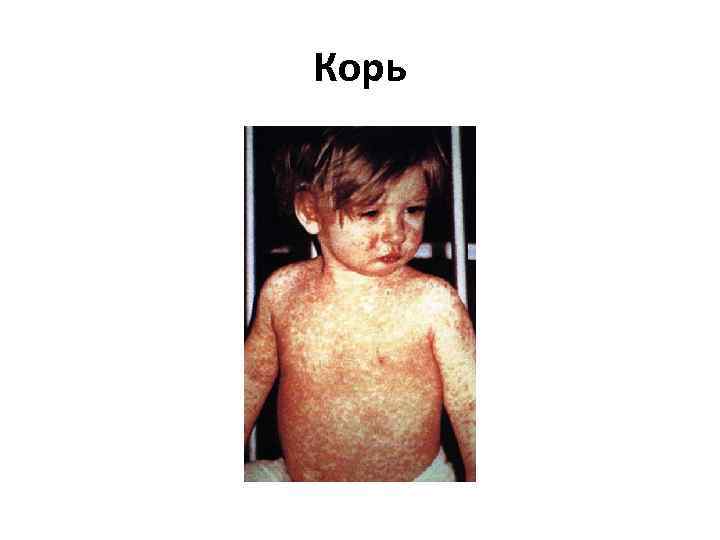
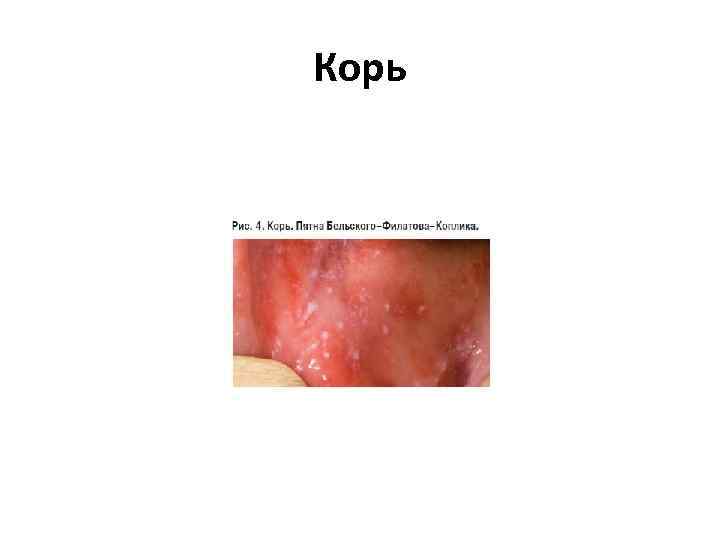
Корь • Острое начало — подъем температуры до 38— 40 °C, сухой кашель, насморк, светобоязнь, чихание, осиплость голоса, головная боль, отёк век и покраснение конъюнктивы, гиперемия зева и коревая энантема — красные пятна на твердом и мягком нёбе. На 2 й день болезни на слизистой щек у коренных зубов появляются мелкие белесые пятнышки, окруженные узкой красной каймой — пятна Бельского—Филатова—Коплика — патогномоничные для кори. Коревая сыпь (экзантема) появляется на 4— 5 й день болезни, сначала на лице, шее, за ушами, на следующий день на туловище и на 3 й день высыпания покрывают разгибательные поверхности рук и ног, включая пальцы. Сыпь состоит из мелких папул, окруженных пятном и склонных к слиянию

Корь Осложнения ларингит, стеноз, трахеобронхит, отит, первичная коревая пневмония, вторичная бактериальная пневмония, энцефалит, гепатит, лимфаденит, мезентериальный лимфаденит. Довольно редкое позднее осложнение — подострый склерозирующий панэнцефалит. [

Коклюш

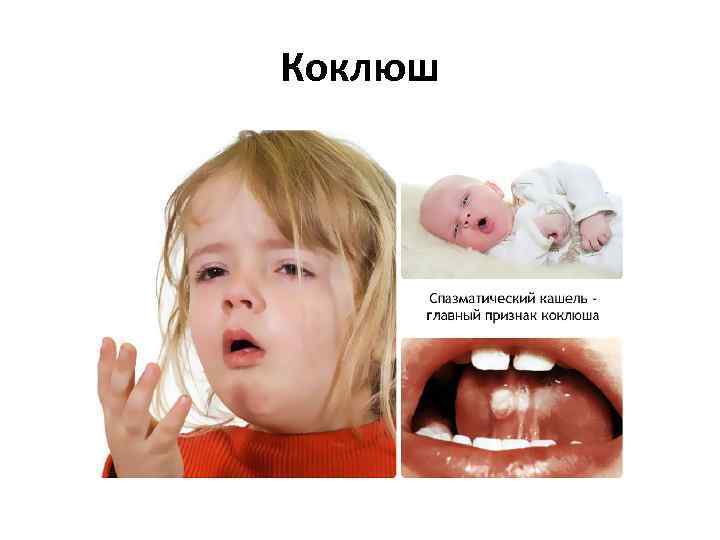
Коклюш Возбудитель грамотрицательная гемоглобинофильная палочка Bordetella pertussis. Источником инфекции являются больные. Инкубационный период колеблется в пределах от 3 до 15 дней (в среднем 5 8 дней). Различают три периода: катаральный, спазматического кашля и разрешения. Антибиотики, специфический противококлюшный гамма глобулин, синекод
Коклюш

Паротит эпидемический
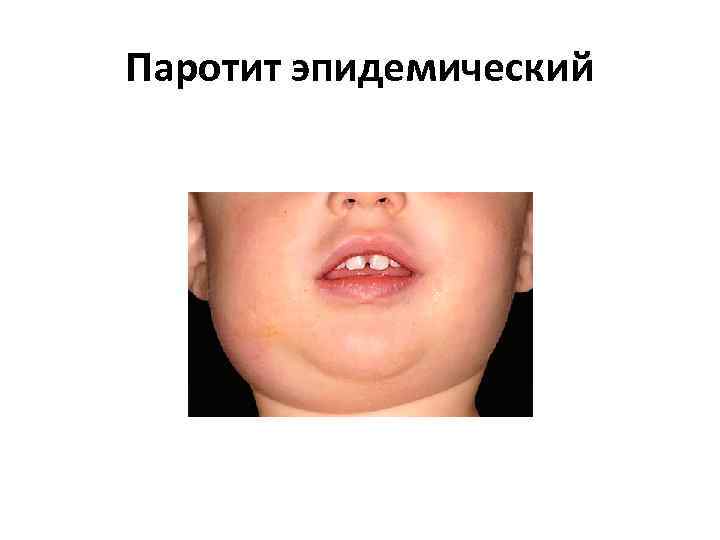
Паротит эпидемический

Паротит эпидемический Возбудитель РНК содержащий вирус из семейства парамиксовирусов (Paramyxoviridae) Инкубационный период (от момента заражения до развития симптомов): 11 — 23 дней; чаще 13 — 19 дней. • Неосложнённые: поражение только слюнных желёз, одной или нескольких. • Осложнённые: поражение слюнных желёз и других органов (менингит, менингоэнцефалит, панкреатит, орхит, мастит, миокардит, артриты, нефрит).
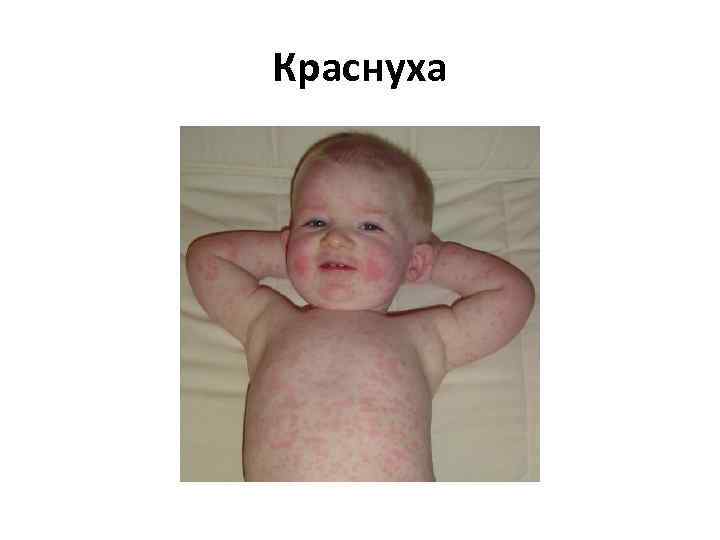
Краснуха

Краснуха • Возбудитель Rubella virus относится к семейству Togaviridae, роду Rubivirus. • Инкубационный период — 13— 23 дня. • Продромальный период — от нескольких часов до 1— 2 дней. • Период высыпаний — 3— 4 дня. Сыпь мелкопятнистая, появляется одновременно на разных участках тела. Лимфатические узлы увеличиваются преимущественно заднешейные и затылочные лимфатические узлы. • Период реконвалесценции.

Оказание реанимационной помощи детям на догоспитальном этапе.
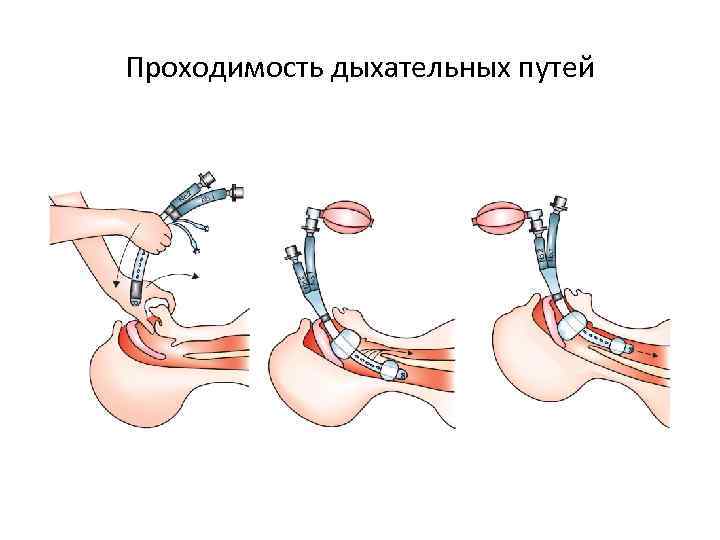
Проходимость дыхательных путей
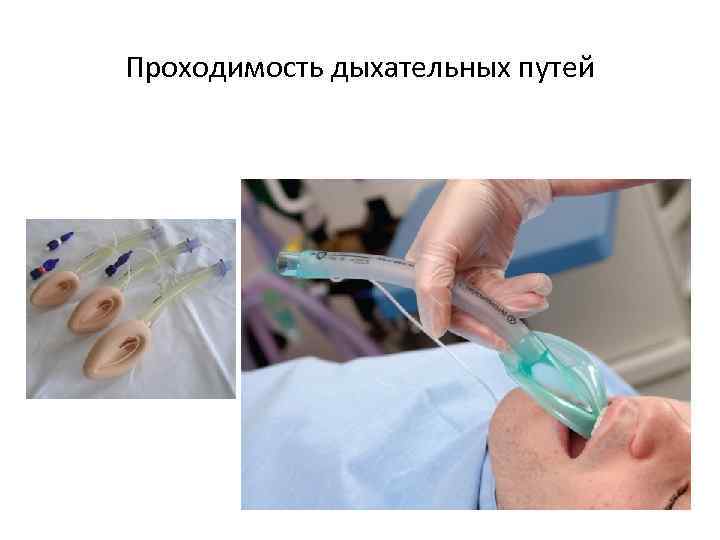
Проходимость дыхательных путей

Проходимость дыхательных путей

Особенности проведения реанимационных мероприятий детям. • ИВЛ: мешок Амбу, маска, ларингеальная маска, интубация трахеи • НМС – особенности положения рук, глубина надавливаний • Медикаментозная поддержка

Непрямой массаж сердца

Сердечно – легочная реанимация у детей, в зависимости от возраста: • СЛР у новорожденных Оценка состояния: крик, ЧСС, цвет кожных покровов ИВЛ : НМС 1 : 3

СЛР у новорожденных • 1. Зафиксировать время рождения. • 2. Принять ребёнка в тёплые пелёнки, положить на источник тепла. • 3. Освободить верхние дыхательные пути от содержимого. • Очистить рот и нос новорожденного от содержимого с помощью резинового баллончика, разового аспиратора или катетера, соединённого с отсосом. • 4. Провести тактильную стимуляцию дыхания. • Согревание, санация дыхательных путей и стимуляция дыхания необходимы каждому ребёнку сразу после рождения независимо от состояния при рождении. • Мероприятия по оказанию первичной помощи новорождённому должно занимать не более 20 секунд.

СЛР у новорожденных ОЦЕНКА СОСТОЯНИЯ НОВОРОЖДЁННОГО • Оценка дыхания (возможные варианты): самостоятельное, регулярное; самостоятельное, но неадекватное дыхание (судорожное, нерегулярное, поверхностное); дыхание отсутствует (первичное или вторичное апноэ). • Оценка частоты сердечных сокращений (возможные варианты): ЧСС более 100 уд. в мин. ; ЧСС менее 100 уд. в мин. , ЧСС менее 60 уд. в мин. . • Оценка кожных покровов (возможные варианты): полностью розовые или розовые с цианозом кистей и стоп; цианотичные кожа и видимые слизистые.

СЛР у новорожденных ОСНОВНЫЕ ПРИНЦИПЫ РЕАНИМАЦИИ НОВОРОЖДЁННОГО Принцип А – обеспечение проходимости дыхательных путей: 1. Обеспечение правильной позиции новорождённого. 2. Отсасывание содержимого изо рта, носа и в некоторых случаях из трахеи, насухо вытереть тело и голову тёплой пелёнкой. Влажную пелёнку необходимо убрать со стола. 3. Проведение интубации и санации нижних дыхательных путей (при необходимости). Принцип В – инициация дыхания: 1. Проведение тактильной стимуляции. 2. Использование струйного потока кислорода. 3. Проведение ИВЛ (при необходимости) с помощью мешка и маски или эндотрахеальной трубки. Принцип С – улучшение циркуляции: 1. Непрямой массаж сердца. 2. Введение медикаментов.

СЛР у новорожденных Показания для ИВЛ: • если ребёнок не выходит из состояния апноэ после тактильной стимуляции; • если у него дыхание типа Гаспинг (отдельные вздохи); • если у него при восстановлении дыхания ЧСС менее 100 уд. в мин. ИВЛ можно проводить с помощью мешка и маски или мешка и эндотрахеальной трубки. ОЦЕНКА ЧСС И ДАЛЬНЕЙШИЕ ДЕЙСТВИЯ • Если ЧСС более 100 уд в мин и у ребёнка спонтанное дыхание, можно прекратить вентиляцию, при этом кислород продолжают подавать струйно. • Если ЧСС 60 уд в мин и отмечается её дальнейшее повышение, вентиляцию продолжают. • Если ЧСС 60 100 уд в мин и не увеличивается, требуется продолжение вентиляции и проверка её эффективности. • Если ЧСС менее 60 уд в мин при вентиляции 100% кислородом, то необходимо продолжать ИВЛ и немедленно начинать непрямой массаж сердца (НМС) и введение адреналина. .

СЛР у новорожденных Решение о проведении НМС принимается на основании определения ЧСС через 15 30 сек после начала вентиляции 100% кислородом (а не на основании ЧСС сразу же после рождения), при ЧСС менее 60 уд в мин, или если ЧСС 60 уд в мин и не повышается. Отсутствие сердцебиений – показание к введению медикаментов. Техника проведения НМС: При проведении НМС новорождённый должен находиться на твёрдой поверхности и давление должно оказаться на нижнюю треть грудины – область расположена ниже линии, проведённой между сосками (но не захватывает мечевидный отросток), глубина погружения грудины 1/2 1/3 передне заднего размера. Компрессия должна производиться вертикально.

СЛР у новорожденных Соотношение НМС и вентиляции 3 : 1 (на каждый счёт раз, два, три по компрессии на грудину; раз – сжатие дыхательного мешка), весь цикл должен быть длительностью 2 сек. Через каждые 30 сек необходимо контролировать ЧСС. Определять ЧСС необходимо в течение 6 сек, но не дольше (в этот момент ИВЛ прекращают). 1. Если ЧСС меньше 60 уд в мин, НМС и ИВЛ продолжают. В этой ситуации показана интубация трахеи. 2. При ЧСС более 60 уд в мин НМС прекращают. ИВЛ продолжают до тех пор, пока ЧСС не достигнет 100 уд в мин и у новорождённого не появятся самостоятельные дыхательные движения. 3. Если ЧСС менее 60 уд в мин после 30 сек НМС на фоне ИВЛ 100% кислородом, необходимо ввести медикаменты.

Сердечно – легочная реанимация у детей, в зависимости от возраста: • СЛР у детей до 8 -ми летнего возраста ИВЛ : НМС 2 : 15

Сердечно – легочная реанимация у детей, в зависимости от возраста: • СЛР у детей старше 8 -ми лет ИВЛ : НМС 2 : 30

Медикаменты применяемые при проведении СЛР. • Адреналин (1 мл + 9 мл физ. р-ра) 0, 1 мл/кг • Физиологический раствор

Дефибриляция • 2 дж/кг • 3 дж/кг • 4 дж/кг Продолжительность реанимационных мероприятий 30 мин. или до появления признаков биологической смерти.

СПАСИБО ЗА ВНИМАНИЕ
03_педиатрия_и_дет_реаниматология_.pptx