Патология конъюнктивы Выполнила врач-интерн Сафонова М. В.













Патология конъюнктивы.ppt
- Количество слайдов: 39
 Патология конъюнктивы Выполнила врач-интерн Сафонова М. В.
Патология конъюнктивы Выполнила врач-интерн Сафонова М. В.
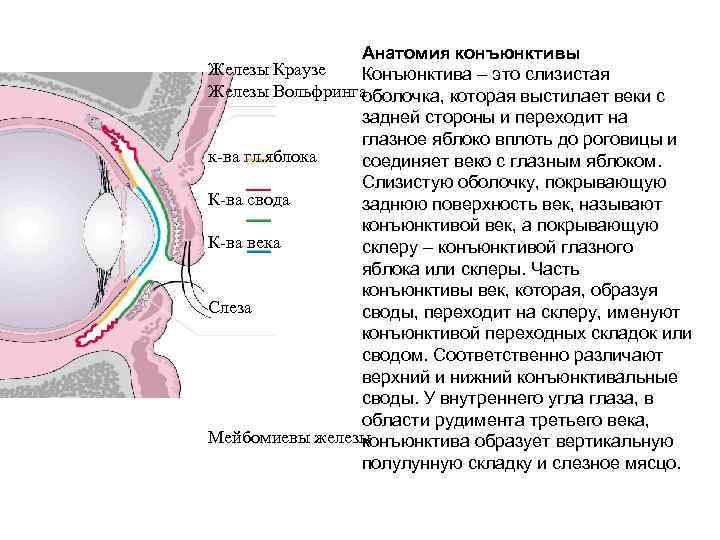
 Анатомия конъюнктивы Железы Краузе Конъюнктива – это слизистая Железы Вольфринга оболочка, которая выстилает веки с задней стороны и переходит на глазное яблоко вплоть до роговицы и к-ва гл. яблока соединяет веко с глазным яблоком. Слизистую оболочку, покрывающую К-ва свода заднюю поверхность век, называют конъюнктивой век, а покрывающую К-ва века склеру – конъюнктивой глазного яблока или склеры. Часть конъюнктивы век, которая, образуя Слеза своды, переходит на склеру, именуют конъюнктивой переходных складок или сводом. Соответственно различают верхний и нижний конъюнктивальные своды. У внутреннего угла глаза, в области рудимента третьего века, Мейбомиевы железы конъюнктива образует вертикальную полулунную складку и слезное мясцо.
Анатомия конъюнктивы Железы Краузе Конъюнктива – это слизистая Железы Вольфринга оболочка, которая выстилает веки с задней стороны и переходит на глазное яблоко вплоть до роговицы и к-ва гл. яблока соединяет веко с глазным яблоком. Слизистую оболочку, покрывающую К-ва свода заднюю поверхность век, называют конъюнктивой век, а покрывающую К-ва века склеру – конъюнктивой глазного яблока или склеры. Часть конъюнктивы век, которая, образуя Слеза своды, переходит на склеру, именуют конъюнктивой переходных складок или сводом. Соответственно различают верхний и нижний конъюнктивальные своды. У внутреннего угла глаза, в области рудимента третьего века, Мейбомиевы железы конъюнктива образует вертикальную полулунную складку и слезное мясцо.
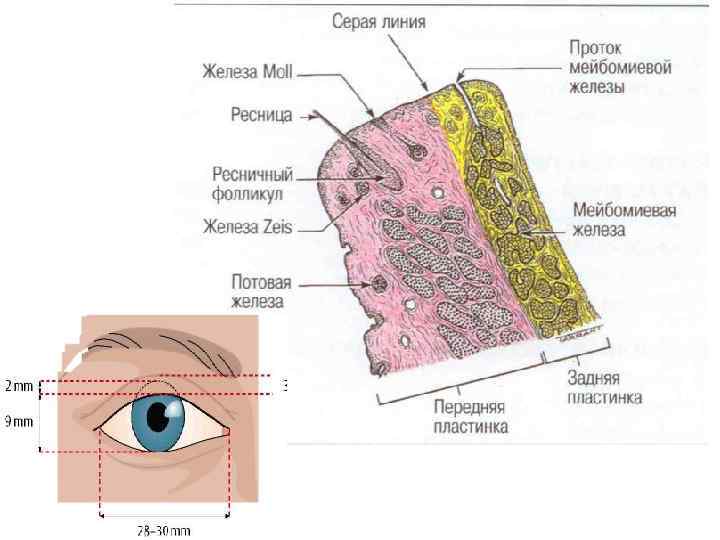
 В конъюнктиве выделяют 2 слоя – эпителиальный и субэпителиальный. Конъюнктива век плотно сращена с хрящевой пластинкой. Эпителий конъюнктивы многослойный, цилиндрический с большим количеством бокаловидных клеток. Конъюнктива век гладкая, блестящая, бледно- розовая, сквозь нее просвечивают проходящие в толще хряща желтоватые столбики мейбомиевых желез. Конъюнктива сводов покрыта многослойным плоским эпителием с небольшим количеством бокаловидных клеток. Субэпителиальный слой представлен рыхлой соединительной тканью с включениями аденовидных элементов и скоплений лимфоидных клеток в виде фолликулов. В конъюнктиве имеется большое число дополнительных слезных желез Краузе. Конъюнктива склеры нежная, рыхло соединена с эписклеральной тканью. Многослойный плоский эпителий конъюнктивы склеры плавно переходит на роговицу.
В конъюнктиве выделяют 2 слоя – эпителиальный и субэпителиальный. Конъюнктива век плотно сращена с хрящевой пластинкой. Эпителий конъюнктивы многослойный, цилиндрический с большим количеством бокаловидных клеток. Конъюнктива век гладкая, блестящая, бледно- розовая, сквозь нее просвечивают проходящие в толще хряща желтоватые столбики мейбомиевых желез. Конъюнктива сводов покрыта многослойным плоским эпителием с небольшим количеством бокаловидных клеток. Субэпителиальный слой представлен рыхлой соединительной тканью с включениями аденовидных элементов и скоплений лимфоидных клеток в виде фолликулов. В конъюнктиве имеется большое число дополнительных слезных желез Краузе. Конъюнктива склеры нежная, рыхло соединена с эписклеральной тканью. Многослойный плоский эпителий конъюнктивы склеры плавно переходит на роговицу.
 Конъюнктивит – это воспалительная реакция конъюнктивы на различные воздействия, характеризующаяся гиперемией и отеком слизистой оболочки; отеком и зудом век, отделяемым с конъюнктивы, образованием на ней фолликулов или сосочков; иногда сопровождается поражением роговицы с нарушением зрения. Конъюнктивиты характеризуются прежде всего болевыми ощущениями и чувством инородного тела ("песка") в одном или обоих глазах. Этот симптом у маленьких детей распознается по их беспокойному поведению, капризам, по "беспричинному" плачу, нежеланию принимать пищу (даже любимую!) и играть с привычными игрушками. Старшие дети и взрослые об этих ощущениях заявляют сразу и с беспокойством. Второй признак конъюнктивита - это более или менее выраженный блефароспазм, т. е. светобоязнь, слезотечение и закрытие глазной щели. Это так называемый корнеальный синдром, который в принципе наиболее характерен для повреждения и воспаления роговицы. Далее проявляется и сравнительно быстро нарастает конъюнктивальная инъекция (поверхностная гиперемия). Эта инъекция отличается тем, что она располагается ближе к периферии глаза. Сосуды при этой гиперемии сдвигаются вместе с конъюнктивой, они бледнеют при нажатии на них, становятся более полнокровными при напряжении и наклоне головы книзу. В связи со значительным расширением как артерий, так и вен повышается проницаемость их стенок, что проявляется кровоизлияниями и отеком.
Конъюнктивит – это воспалительная реакция конъюнктивы на различные воздействия, характеризующаяся гиперемией и отеком слизистой оболочки; отеком и зудом век, отделяемым с конъюнктивы, образованием на ней фолликулов или сосочков; иногда сопровождается поражением роговицы с нарушением зрения. Конъюнктивиты характеризуются прежде всего болевыми ощущениями и чувством инородного тела ("песка") в одном или обоих глазах. Этот симптом у маленьких детей распознается по их беспокойному поведению, капризам, по "беспричинному" плачу, нежеланию принимать пищу (даже любимую!) и играть с привычными игрушками. Старшие дети и взрослые об этих ощущениях заявляют сразу и с беспокойством. Второй признак конъюнктивита - это более или менее выраженный блефароспазм, т. е. светобоязнь, слезотечение и закрытие глазной щели. Это так называемый корнеальный синдром, который в принципе наиболее характерен для повреждения и воспаления роговицы. Далее проявляется и сравнительно быстро нарастает конъюнктивальная инъекция (поверхностная гиперемия). Эта инъекция отличается тем, что она располагается ближе к периферии глаза. Сосуды при этой гиперемии сдвигаются вместе с конъюнктивой, они бледнеют при нажатии на них, становятся более полнокровными при напряжении и наклоне головы книзу. В связи со значительным расширением как артерий, так и вен повышается проницаемость их стенок, что проявляется кровоизлияниями и отеком.
 Причины конъюнктивита Наиболее часто среди различных групп населения в разных географических зонах встречаются бактериальные конъюнктивиты, при которых основными возбудителями являются стрептококки и стафилококки, диплобактерии, пневмококки, бактерии Коха - Уикса, кишечная и дифтерийная палочки, а также гонококки и др. К числу возбудителей вирусных конъюнктивитов необходимо в первую очередь отнести вирусы герпеса и гриппа, аденовирусы, атипичный вирус трахомы, вирус кори, Коксаки и др. Конъюнктивиты могут быть токсико-аллергическими и прежде всего туберкулезно-аллергическими и бактериальными и протекать в виде скрофулезной или фликтенулезной формы (вследствие перенесенного ранее инфекционного процесса и возникшей затем сенсибилизации).
Причины конъюнктивита Наиболее часто среди различных групп населения в разных географических зонах встречаются бактериальные конъюнктивиты, при которых основными возбудителями являются стрептококки и стафилококки, диплобактерии, пневмококки, бактерии Коха - Уикса, кишечная и дифтерийная палочки, а также гонококки и др. К числу возбудителей вирусных конъюнктивитов необходимо в первую очередь отнести вирусы герпеса и гриппа, аденовирусы, атипичный вирус трахомы, вирус кори, Коксаки и др. Конъюнктивиты могут быть токсико-аллергическими и прежде всего туберкулезно-аллергическими и бактериальными и протекать в виде скрофулезной или фликтенулезной формы (вследствие перенесенного ранее инфекционного процесса и возникшей затем сенсибилизации).
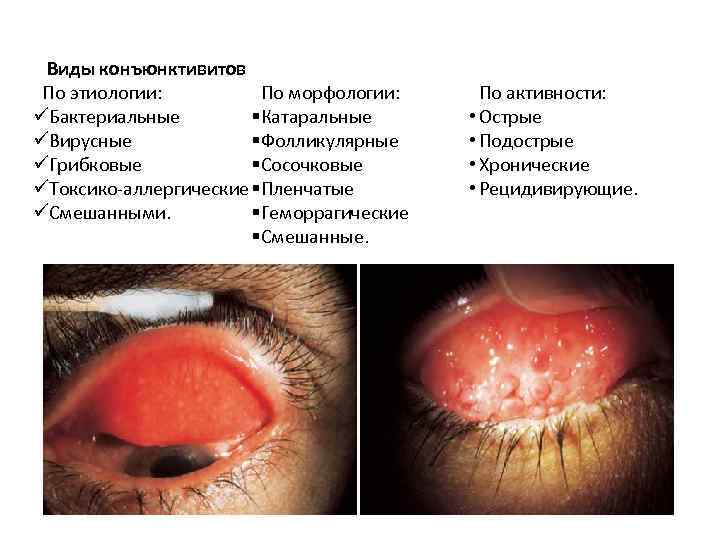
 Виды конъюнктивитов По этиологии: По морфологии: По активности: üБактериальные §Катаральные • Острые üВирусные §Фолликулярные • Подострые üГрибковые §Сосочковые • Хронические üТоксико-аллергические §Пленчатые • Рецидивирующие. üСмешанными. §Геморрагические §Смешанные.
Виды конъюнктивитов По этиологии: По морфологии: По активности: üБактериальные §Катаральные • Острые üВирусные §Фолликулярные • Подострые üГрибковые §Сосочковые • Хронические üТоксико-аллергические §Пленчатые • Рецидивирующие. üСмешанными. §Геморрагические §Смешанные.
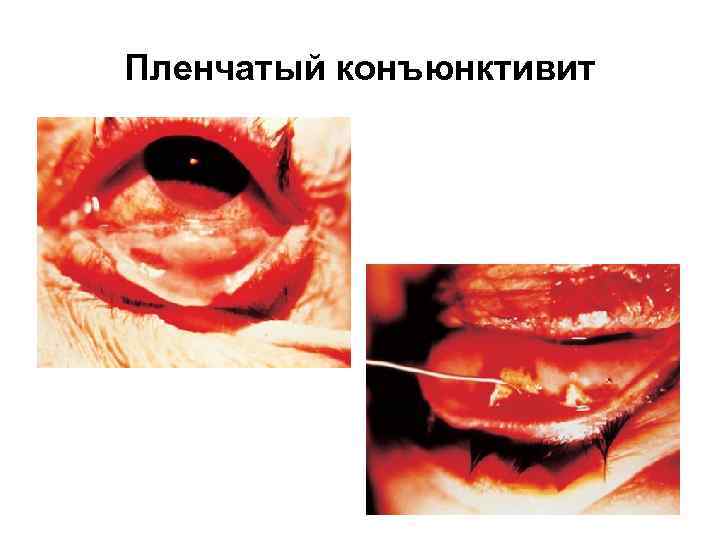
 Пленчатый конъюнктивит
Пленчатый конъюнктивит
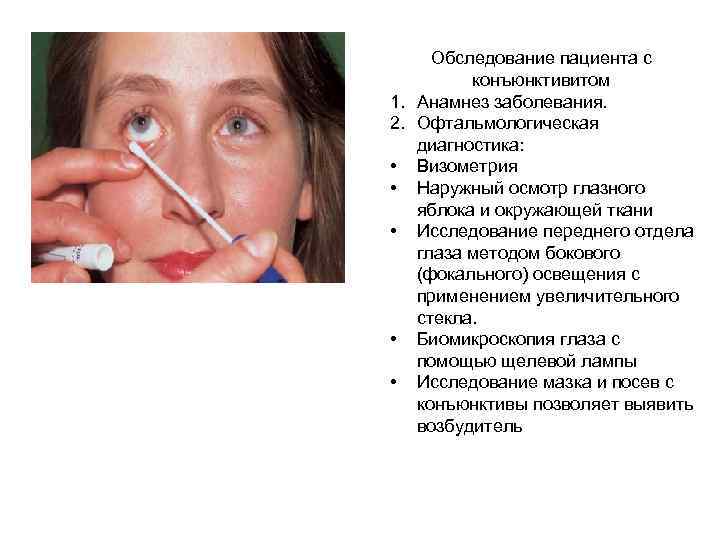
 Обследование пациента с конъюнктивитом 1. Анамнез заболевания. 2. Офтальмологическая диагностика: • Визометрия • Наружный осмотр глазного яблока и окружающей ткани • Исследование переднего отдела глаза методом бокового (фокального) освещения с применением увеличительного стекла. • Биомикроскопия глаза с помощью щелевой лампы • Исследование мазка и посев с конъюнктивы позволяет выявить возбудитель
Обследование пациента с конъюнктивитом 1. Анамнез заболевания. 2. Офтальмологическая диагностика: • Визометрия • Наружный осмотр глазного яблока и окружающей ткани • Исследование переднего отдела глаза методом бокового (фокального) освещения с применением увеличительного стекла. • Биомикроскопия глаза с помощью щелевой лампы • Исследование мазка и посев с конъюнктивы позволяет выявить возбудитель
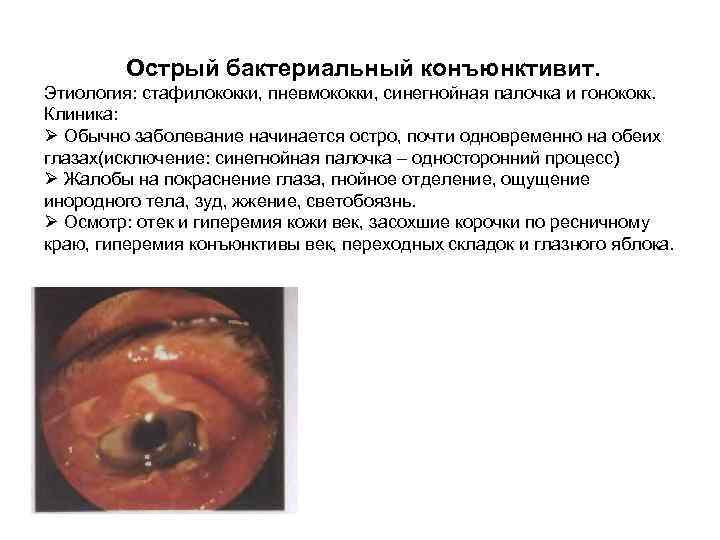
 Острый бактериальный конъюнктивит. Этиология: стафилококки, пневмококки, синегнойная палочка и гонококк. Клиника: Ø Обычно заболевание начинается остро, почти одновременно на обеих глазах(исключение: синегнойная палочка – односторонний процесс) Ø Жалобы на покраснение глаза, гнойное отделение, ощущение инородного тела, зуд, жжение, светобоязнь. Ø Осмотр: отек и гиперемия кожи век, засохшие корочки по ресничному краю, гиперемия конъюнктивы век, переходных складок и глазного яблока.
Острый бактериальный конъюнктивит. Этиология: стафилококки, пневмококки, синегнойная палочка и гонококк. Клиника: Ø Обычно заболевание начинается остро, почти одновременно на обеих глазах(исключение: синегнойная палочка – односторонний процесс) Ø Жалобы на покраснение глаза, гнойное отделение, ощущение инородного тела, зуд, жжение, светобоязнь. Ø Осмотр: отек и гиперемия кожи век, засохшие корочки по ресничному краю, гиперемия конъюнктивы век, переходных складок и глазного яблока.
 Основные принципы лечения 1. Эвакуация гнойного отделяемого из инфицированного глаза путем промывания раствором антисептиков (фурациллин 1: 5000 раствора)перед применением антибиотиков. 2. Закапывать антибактериальные глазные капли в первые 2 дня 6 -8 раз в сутки, затем уменьшают до 3 -5 раз в сутки в течение 3 -5 дней. • Из группы фторхинолонов: 0, 3 % ципрофлоксацин (ципромед, ципролет), 0, 3 % офлоксацин (флоксал), 0, 5 % левофлоксацин (офтаквикс), 0, 3 % ломефлоксацин (лофокс, окацин) активны к грамм «+» и грамм «-» микроорганизмам, аэробам и анаэробам. • Из группы амногликозидов: 0, 3 % тобрамицин (тобрекс), 0, 3 % гентамицин. 3. Наиболее эффективно сочетание инстилляций 2 -х антибиотиков: левофлоксацина и тобрамицина или гентамицина и полимиксина. 4. При выраженном отеке век и конъюнктивы дополнительно закапывать: • Противоаллергические препараты: сперсаллер, полинамид, опатанол. • Противовоспалительные препараты: диклофенак 5. При сверхостром течении или распространении воспалительного процесса на роговицу следует начинать лечение незамедлительно в условиях офтальмологического стационара: • Парабульбарно вводят тобрамицин, гентамицин и цефтазидим по 0, 5 мл 1 раз в день или через день • Системно вводят цефтриаксон (роцефин) взрослым по 1, 0 в/м 1 раз в день, левофлоксацин (таваник) внутрь по 500 мг 1 раз в день в течение 5 -10 суток. • Форсаж АБ: лофокс, табрекс в каждые 10 мин в течение 1 часа. 6. Использование препаратов, улучшающих эпителизацию роговицы: корнерегель, солкосерил, актовегин.
Основные принципы лечения 1. Эвакуация гнойного отделяемого из инфицированного глаза путем промывания раствором антисептиков (фурациллин 1: 5000 раствора)перед применением антибиотиков. 2. Закапывать антибактериальные глазные капли в первые 2 дня 6 -8 раз в сутки, затем уменьшают до 3 -5 раз в сутки в течение 3 -5 дней. • Из группы фторхинолонов: 0, 3 % ципрофлоксацин (ципромед, ципролет), 0, 3 % офлоксацин (флоксал), 0, 5 % левофлоксацин (офтаквикс), 0, 3 % ломефлоксацин (лофокс, окацин) активны к грамм «+» и грамм «-» микроорганизмам, аэробам и анаэробам. • Из группы амногликозидов: 0, 3 % тобрамицин (тобрекс), 0, 3 % гентамицин. 3. Наиболее эффективно сочетание инстилляций 2 -х антибиотиков: левофлоксацина и тобрамицина или гентамицина и полимиксина. 4. При выраженном отеке век и конъюнктивы дополнительно закапывать: • Противоаллергические препараты: сперсаллер, полинамид, опатанол. • Противовоспалительные препараты: диклофенак 5. При сверхостром течении или распространении воспалительного процесса на роговицу следует начинать лечение незамедлительно в условиях офтальмологического стационара: • Парабульбарно вводят тобрамицин, гентамицин и цефтазидим по 0, 5 мл 1 раз в день или через день • Системно вводят цефтриаксон (роцефин) взрослым по 1, 0 в/м 1 раз в день, левофлоксацин (таваник) внутрь по 500 мг 1 раз в день в течение 5 -10 суток. • Форсаж АБ: лофокс, табрекс в каждые 10 мин в течение 1 часа. 6. Использование препаратов, улучшающих эпителизацию роговицы: корнерегель, солкосерил, актовегин.
 Хламидийные конъюнктивиты Хламидийный конъюнктивит Трахома (серотипы А-С) (серотипы D-К) • Начало заболевания стертое, • Начало острое или подострое начинается исподволь, • Характерно длительно протекает хронически, существующее гнойное длительно, годами отделяемое – в течение 3 -4 • Не характерно гнойное недель и более. отделяемое • Процесс односторонний • Процесс 2 -х сторонний • В области нижней переходной • Поражается верхний свод и на складки появляются крупные, конъюнктиве верхнего века рыхлые, сероватые фолликулы. появляются мутные зерна. • В области верхнего лимба • Характерно паннус возникают микропаннус и субэпителиальные • В исходе заболевания множественные инфильтраты. рубцевание конъюнктивы, хрящей век, слезоотводящих • В исходе заболевания путей. благоприятный. • Не возникает аденопатии • С 5 -6 дня на стороне поражения возникает предушная аденопатия.
Хламидийные конъюнктивиты Хламидийный конъюнктивит Трахома (серотипы А-С) (серотипы D-К) • Начало заболевания стертое, • Начало острое или подострое начинается исподволь, • Характерно длительно протекает хронически, существующее гнойное длительно, годами отделяемое – в течение 3 -4 • Не характерно гнойное недель и более. отделяемое • Процесс односторонний • Процесс 2 -х сторонний • В области нижней переходной • Поражается верхний свод и на складки появляются крупные, конъюнктиве верхнего века рыхлые, сероватые фолликулы. появляются мутные зерна. • В области верхнего лимба • Характерно паннус возникают микропаннус и субэпителиальные • В исходе заболевания множественные инфильтраты. рубцевание конъюнктивы, хрящей век, слезоотводящих • В исходе заболевания путей. благоприятный. • Не возникает аденопатии • С 5 -6 дня на стороне поражения возникает предушная аденопатия.
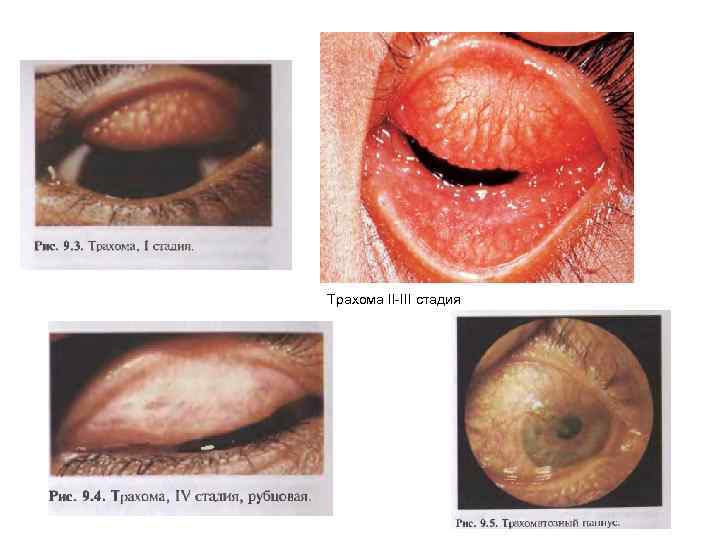
 Трахома II-III стадия
Трахома II-III стадия
 Основные принципы лечения Использование самых современных антибиотиков: 2 -х антибиотиков с различным механизмом действия и с разных групп. 1. Левофлоксацин 500 мг 1 раз в день в течение 5 -10 дней + 0, 3 % ломефлоксацин (лофокс) 4 -6 раз в день на протяжении 1 месяца 2. Азитромицин внутрь 500 мг 1 раз в сутки в течение 3 дней + 0, 3 % ципрофлоксацин (ципромед) 4 -6 раз в день до 4 недель 3. Ломефлоксацин внутрь 400 мг 1 раз в сутки в течение 5 -10 дней + 0, 5 % левофлоксацин (офтаквикс) 4 -6 раз в день до 4 недель Дополнительно назначают: 0, 1 % дексаметазон по 1 кап 1 раз в день не ранее, чем через две недели после начала антибиотикотерапии. Циклоферон при хроническом течении и осложнениях внутрь или в виде инъекций по схеме: 1 -й день – 2 таблетки, 2 -й день – 2 таблетки, 4 -й день – 2 таблетки, 6 -й день – 2 таблетки за 30 мин до еды.
Основные принципы лечения Использование самых современных антибиотиков: 2 -х антибиотиков с различным механизмом действия и с разных групп. 1. Левофлоксацин 500 мг 1 раз в день в течение 5 -10 дней + 0, 3 % ломефлоксацин (лофокс) 4 -6 раз в день на протяжении 1 месяца 2. Азитромицин внутрь 500 мг 1 раз в сутки в течение 3 дней + 0, 3 % ципрофлоксацин (ципромед) 4 -6 раз в день до 4 недель 3. Ломефлоксацин внутрь 400 мг 1 раз в сутки в течение 5 -10 дней + 0, 5 % левофлоксацин (офтаквикс) 4 -6 раз в день до 4 недель Дополнительно назначают: 0, 1 % дексаметазон по 1 кап 1 раз в день не ранее, чем через две недели после начала антибиотикотерапии. Циклоферон при хроническом течении и осложнениях внутрь или в виде инъекций по схеме: 1 -й день – 2 таблетки, 2 -й день – 2 таблетки, 4 -й день – 2 таблетки, 6 -й день – 2 таблетки за 30 мин до еды.
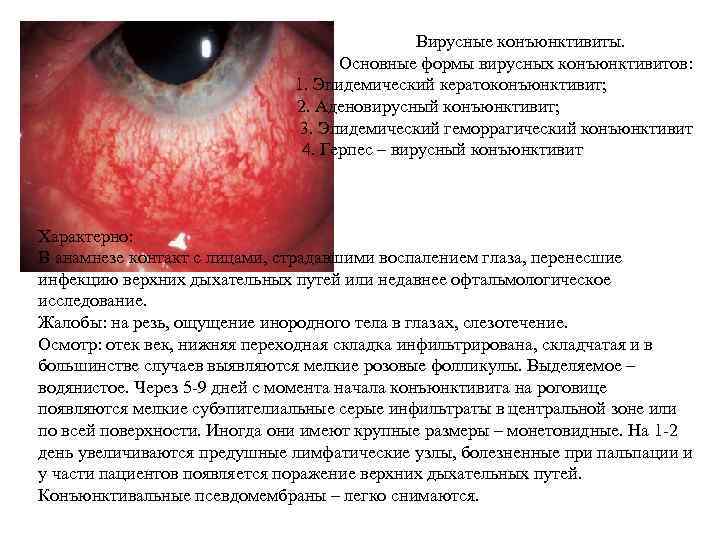
 Вирусные конъюнктивиты. Основные формы вирусных конъюнктивитов: 1. Эпидемический кератоконъюнктивит; 2. Аденовирусный конъюнктивит; 3. Эпидемический геморрагический конъюнктивит 4. Герпес – вирусный конъюнктивит Характерно: В анамнезе контакт с лицами, страдавшими воспалением глаза, перенесшие инфекцию верхних дыхательных путей или недавнее офтальмологическое исследование. Жалобы: на резь, ощущение инородного тела в глазах, слезотечение. Осмотр: отек век, нижняя переходная складка инфильтрирована, складчатая и в большинстве случаев выявляются мелкие розовые фолликулы. Выделяемое – водянистое. Через 5 -9 дней с момента начала конъюнктивита на роговице появляются мелкие субэпителиальные серые инфильтраты в центральной зоне или по всей поверхности. Иногда они имеют крупные размеры – монетовидные. На 1 -2 день увеличиваются предушные лимфатические узлы, болезненные при пальпации и у части пациентов появляется поражение верхних дыхательных путей. Конъюнктивальные псевдомембраны – легко снимаются.
Вирусные конъюнктивиты. Основные формы вирусных конъюнктивитов: 1. Эпидемический кератоконъюнктивит; 2. Аденовирусный конъюнктивит; 3. Эпидемический геморрагический конъюнктивит 4. Герпес – вирусный конъюнктивит Характерно: В анамнезе контакт с лицами, страдавшими воспалением глаза, перенесшие инфекцию верхних дыхательных путей или недавнее офтальмологическое исследование. Жалобы: на резь, ощущение инородного тела в глазах, слезотечение. Осмотр: отек век, нижняя переходная складка инфильтрирована, складчатая и в большинстве случаев выявляются мелкие розовые фолликулы. Выделяемое – водянистое. Через 5 -9 дней с момента начала конъюнктивита на роговице появляются мелкие субэпителиальные серые инфильтраты в центральной зоне или по всей поверхности. Иногда они имеют крупные размеры – монетовидные. На 1 -2 день увеличиваются предушные лимфатические узлы, болезненные при пальпации и у части пациентов появляется поражение верхних дыхательных путей. Конъюнктивальные псевдомембраны – легко снимаются.
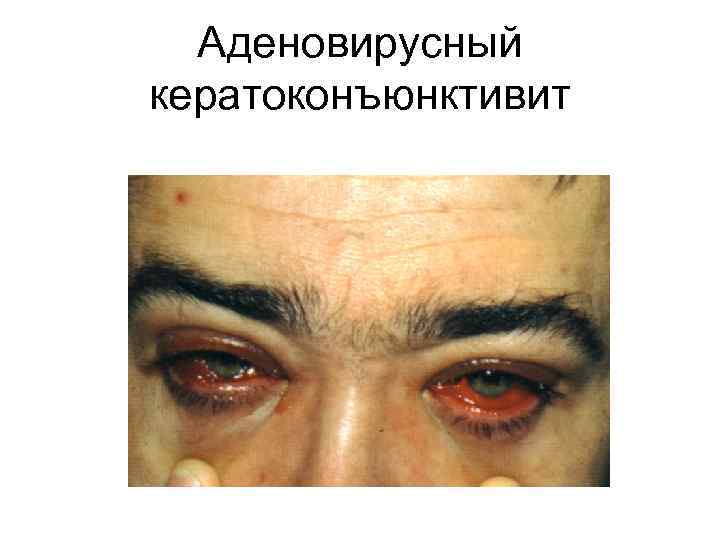
 Аденовирусный кератоконъюнктивит
Аденовирусный кератоконъюнктивит
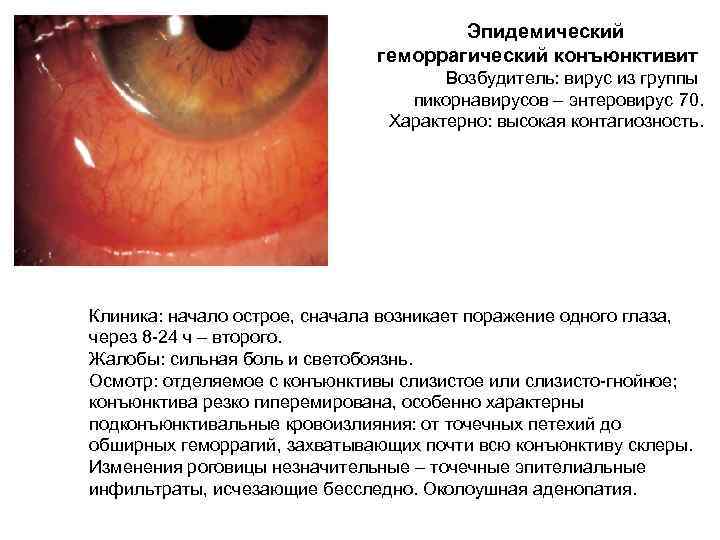
 Эпидемический геморрагический конъюнктивит Возбудитель: вирус из группы пикорнавирусов – энтеровирус 70. Характерно: высокая контагиозность. Клиника: начало острое, сначала возникает поражение одного глаза, через 8 -24 ч – второго. Жалобы: сильная боль и светобоязнь. Осмотр: отделяемое с конъюнктивы слизистое или слизисто-гнойное; конъюнктива резко гиперемирована, особенно характерны подконъюнктивальные кровоизлияния: от точечных петехий до обширных геморрагий, захватывающих почти всю конъюнктиву склеры. Изменения роговицы незначительные – точечные эпителиальные инфильтраты, исчезающие бесследно. Околоушная аденопатия.
Эпидемический геморрагический конъюнктивит Возбудитель: вирус из группы пикорнавирусов – энтеровирус 70. Характерно: высокая контагиозность. Клиника: начало острое, сначала возникает поражение одного глаза, через 8 -24 ч – второго. Жалобы: сильная боль и светобоязнь. Осмотр: отделяемое с конъюнктивы слизистое или слизисто-гнойное; конъюнктива резко гиперемирована, особенно характерны подконъюнктивальные кровоизлияния: от точечных петехий до обширных геморрагий, захватывающих почти всю конъюнктиву склеры. Изменения роговицы незначительные – точечные эпителиальные инфильтраты, исчезающие бесследно. Околоушная аденопатия.
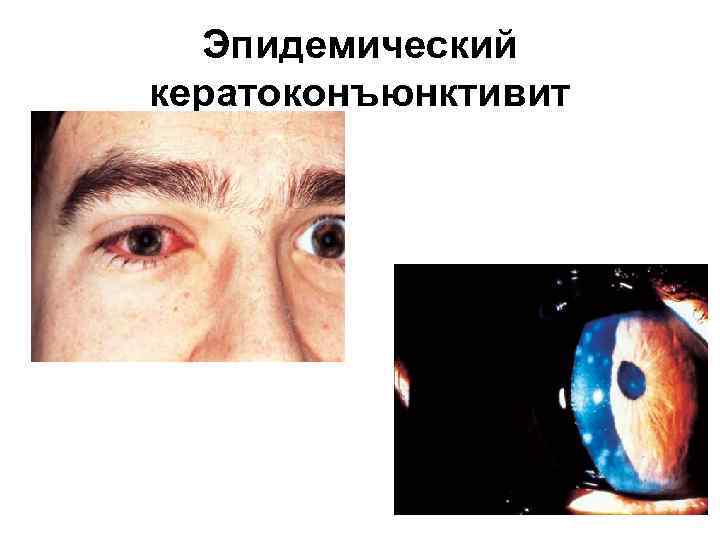
 Эпидемический кератоконъюнктивит
Эпидемический кератоконъюнктивит
 Лечение аденовирусных конъюнктивитов: 1. Интерфероны и интерфероногены Офтальмоферон 6 -8 раз в день в первую неделю, с 2 -ой недели до 3 -4 раз в день. Интерферон человеческий лейкоцитарный (ампула израсходуется за 1 день 12 -15 раз в сутки) Интерфероногены: полудан (раствор готовят ex temporalae) чередуют с интерферонами. 2. Дополнительно: Противоаллергические Противовоспалительные Слезозамещающие (капли таурин, мазь Декспантенол)
Лечение аденовирусных конъюнктивитов: 1. Интерфероны и интерфероногены Офтальмоферон 6 -8 раз в день в первую неделю, с 2 -ой недели до 3 -4 раз в день. Интерферон человеческий лейкоцитарный (ампула израсходуется за 1 день 12 -15 раз в сутки) Интерфероногены: полудан (раствор готовят ex temporalae) чередуют с интерферонами. 2. Дополнительно: Противоаллергические Противовоспалительные Слезозамещающие (капли таурин, мазь Декспантенол)
 Герпес – вирусный конъюнктивит. Классификация: по клинической картине: q. Везикулёзно-язвенный герпетический конъюнктивит q. Фолликулярный герпетический конъюнктивит q. Катаральный герпетический конъюнктивит Возбудитель: вирус простого герпеса 1 -го типа. Характерно рецидивирующее течение заболевания. Отличительные признаки: поражается один глаз, в патологический процесс часто вовлекаются края век и роговица, отделяемое слизистое, незначительное. Лечение: 1. Интерферон инстиляция 6 -8 раз в первый день, 4 -6 раз в последующие дни. 2. Ацикловир 3% / ганцикловир 0, 15% мазь 4 раза в день в течение 3 недель 3. При выраженных поражениях: ацикловир внутрь 200 мг 5 раз в сут 4. При бурном течении: диклофенак 0, 1 %/индометацин 0, 1% 2 раза в день
Герпес – вирусный конъюнктивит. Классификация: по клинической картине: q. Везикулёзно-язвенный герпетический конъюнктивит q. Фолликулярный герпетический конъюнктивит q. Катаральный герпетический конъюнктивит Возбудитель: вирус простого герпеса 1 -го типа. Характерно рецидивирующее течение заболевания. Отличительные признаки: поражается один глаз, в патологический процесс часто вовлекаются края век и роговица, отделяемое слизистое, незначительное. Лечение: 1. Интерферон инстиляция 6 -8 раз в первый день, 4 -6 раз в последующие дни. 2. Ацикловир 3% / ганцикловир 0, 15% мазь 4 раза в день в течение 3 недель 3. При выраженных поражениях: ацикловир внутрь 200 мг 5 раз в сут 4. При бурном течении: диклофенак 0, 1 %/индометацин 0, 1% 2 раза в день
 Грибковые конъюнктивиты. Классификация: Офтальмомикозы в зависимости от вида возбудителя делятся на: • Актиномикоз • Аспергиллез • Кандидомикоз • Риноспоридоз • Споротрихоз • Фузариоз По локализации: Микоз век Микоз конъюнктивы Микоз роговицы Клиника. В зависимости от возбудителя конъюнктивиты протекают различно. Общее – медленное развитие и хроническое течение. Актиномикоз конъюнктивы может быть: Диффузный – катаральный или гнойный конъюнктивит; Псевдомембранный, обычно односторонний; Узловатый – с наличием крупных образований; Неизъязвляющийся, розоватого цвета с желтой крапчатостью, обычно вдоль края век. Лечение: длительное местное и системное, с использованием фунгицидных и фунгистатических средств. 1. Основное место занимают глазные капли, которые во всем мире готовят в лечебных учреждениях экстемпорально. 2. Флуконазол 2 мг/мл (4 -6 раз в день) или амфотерицин В 0, 15 % (4 -6 раз в день).
Грибковые конъюнктивиты. Классификация: Офтальмомикозы в зависимости от вида возбудителя делятся на: • Актиномикоз • Аспергиллез • Кандидомикоз • Риноспоридоз • Споротрихоз • Фузариоз По локализации: Микоз век Микоз конъюнктивы Микоз роговицы Клиника. В зависимости от возбудителя конъюнктивиты протекают различно. Общее – медленное развитие и хроническое течение. Актиномикоз конъюнктивы может быть: Диффузный – катаральный или гнойный конъюнктивит; Псевдомембранный, обычно односторонний; Узловатый – с наличием крупных образований; Неизъязвляющийся, розоватого цвета с желтой крапчатостью, обычно вдоль края век. Лечение: длительное местное и системное, с использованием фунгицидных и фунгистатических средств. 1. Основное место занимают глазные капли, которые во всем мире готовят в лечебных учреждениях экстемпорально. 2. Флуконазол 2 мг/мл (4 -6 раз в день) или амфотерицин В 0, 15 % (4 -6 раз в день).
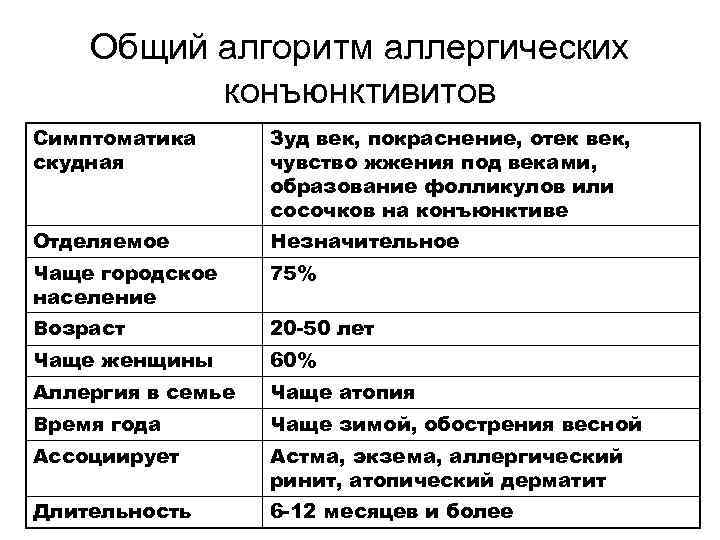
 Общий алгоритм аллергических конъюнктивитов Симптоматика Зуд век, покраснение, отек век, скудная чувство жжения под веками, образование фолликулов или сосочков на конъюнктиве Отделяемое Незначительное Чаще городское 75% население Возраст 20 -50 лет Чаще женщины 60% Аллергия в семье Чаще атопия Время года Чаще зимой, обострения весной Ассоциирует Астма, экзема, аллергический ринит, атопический дерматит Длительность 6 -12 месяцев и более
Общий алгоритм аллергических конъюнктивитов Симптоматика Зуд век, покраснение, отек век, скудная чувство жжения под веками, образование фолликулов или сосочков на конъюнктиве Отделяемое Незначительное Чаще городское 75% население Возраст 20 -50 лет Чаще женщины 60% Аллергия в семье Чаще атопия Время года Чаще зимой, обострения весной Ассоциирует Астма, экзема, аллергический ринит, атопический дерматит Длительность 6 -12 месяцев и более
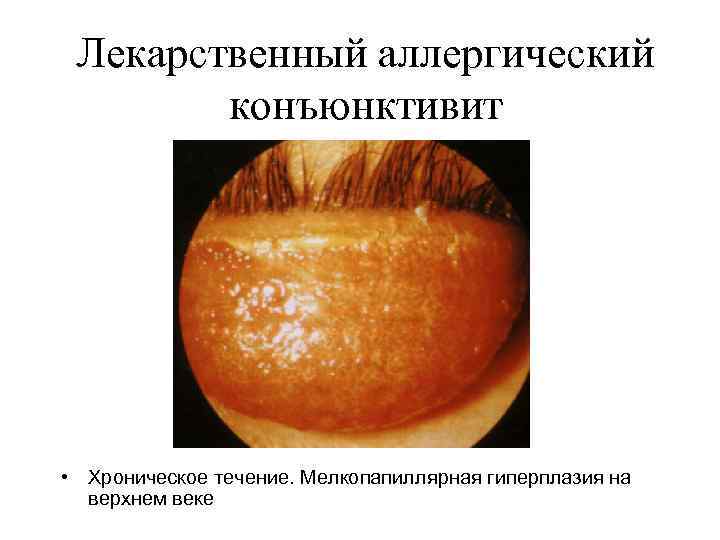
 Лекарственный аллергический конъюнктивит • Хроническое течение. Мелкопапиллярная гиперплазия на верхнем веке
Лекарственный аллергический конъюнктивит • Хроническое течение. Мелкопапиллярная гиперплазия на верхнем веке
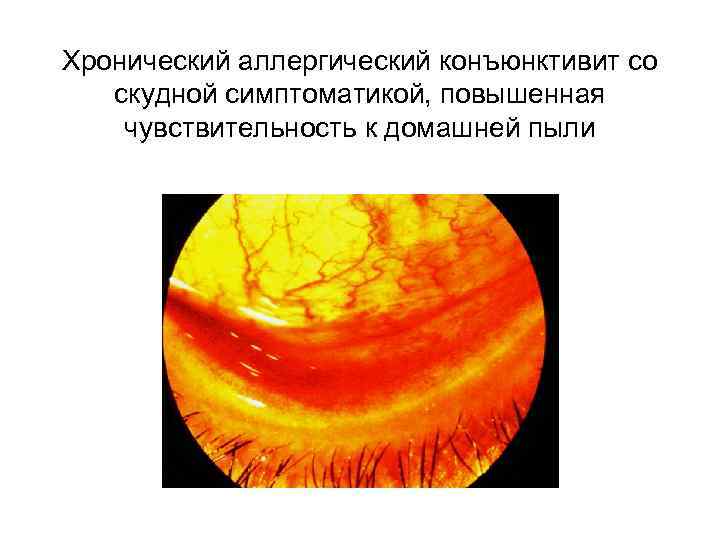
 Хронический аллергический конъюнктивит со скудной симптоматикой, повышенная чувствительность к домашней пыли
Хронический аллергический конъюнктивит со скудной симптоматикой, повышенная чувствительность к домашней пыли
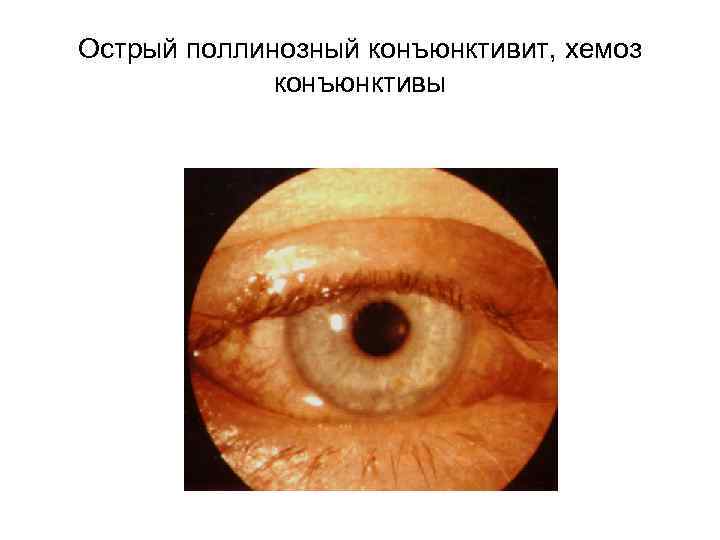
 Острый поллинозный конъюнктивит, хемоз конъюнктивы
Острый поллинозный конъюнктивит, хемоз конъюнктивы
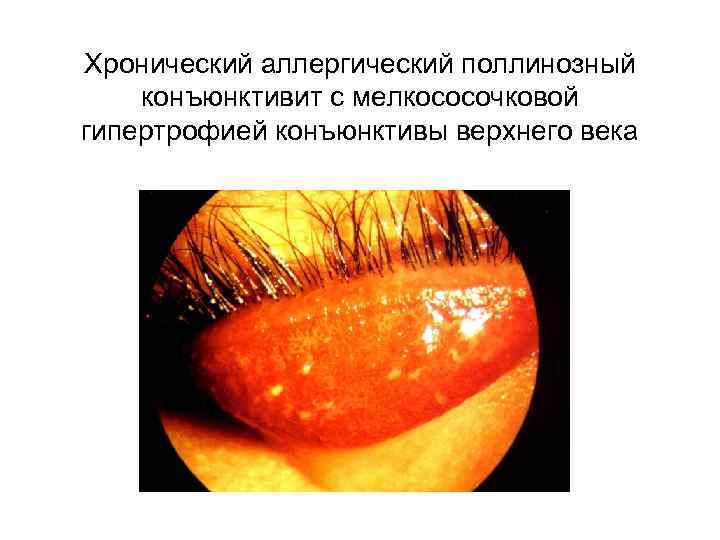
 Хронический аллергический поллинозный конъюнктивит с мелкососочковой гипертрофией конъюнктивы верхнего века
Хронический аллергический поллинозный конъюнктивит с мелкососочковой гипертрофией конъюнктивы верхнего века
 Лечение • Противоаллергические глазные капли – При остром течении: • Аллергодил • Сперсаллерг до 4 раз, затем уменьшение – При хроническом течении: • Кромгексал 2% 4 раза • Аломид 4 раза, затем уменьшение – Профилактика: • Аломид • Лекролин до 2 раз в день
Лечение • Противоаллергические глазные капли – При остром течении: • Аллергодил • Сперсаллерг до 4 раз, затем уменьшение – При хроническом течении: • Кромгексал 2% 4 раза • Аломид 4 раза, затем уменьшение – Профилактика: • Аломид • Лекролин до 2 раз в день
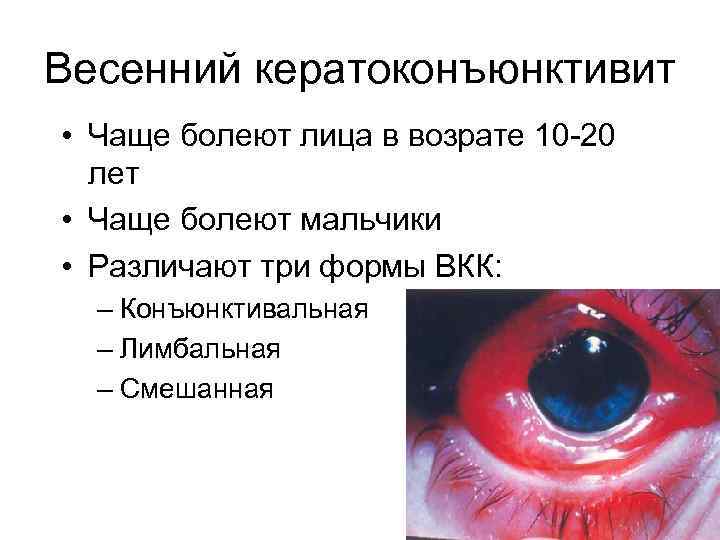
 Весенний кератоконъюнктивит • Чаще болеют лица в возрате 10 -20 лет • Чаще болеют мальчики • Различают три формы ВКК: – Конъюнктивальная – Лимбальная – Смешанная
Весенний кератоконъюнктивит • Чаще болеют лица в возрате 10 -20 лет • Чаще болеют мальчики • Различают три формы ВКК: – Конъюнктивальная – Лимбальная – Смешанная
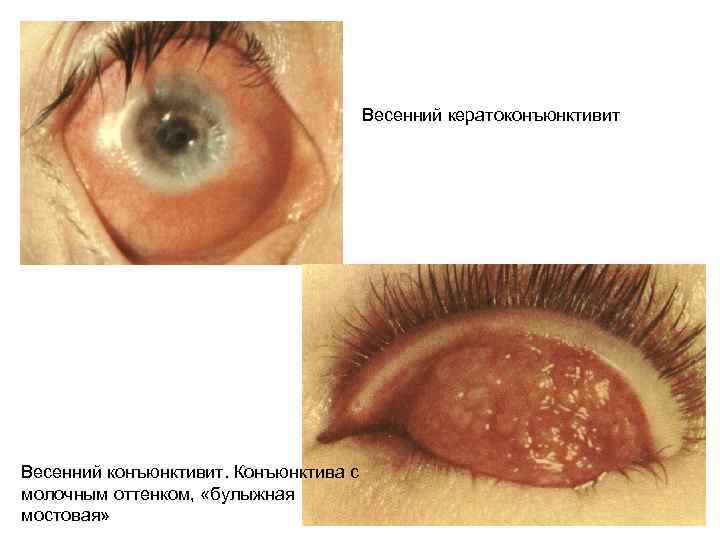
 Весенний кератоконъюнктивит Весенний конъюнктивит. Конъюнктива с молочным оттенком, «булыжная мостовая»
Весенний кератоконъюнктивит Весенний конъюнктивит. Конъюнктива с молочным оттенком, «булыжная мостовая»
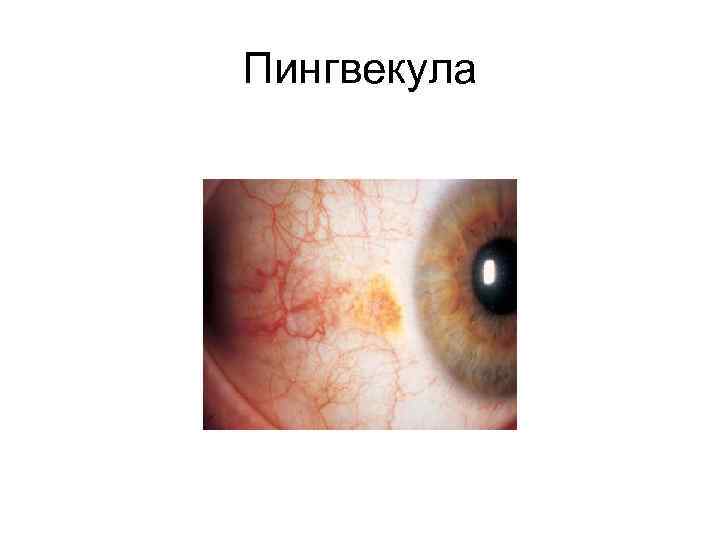
 Пингвекула
Пингвекула
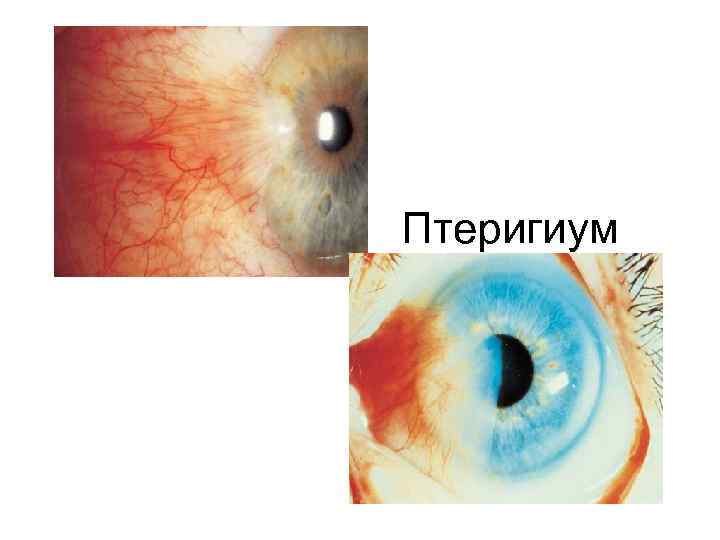
 Птеригиум
Птеригиум
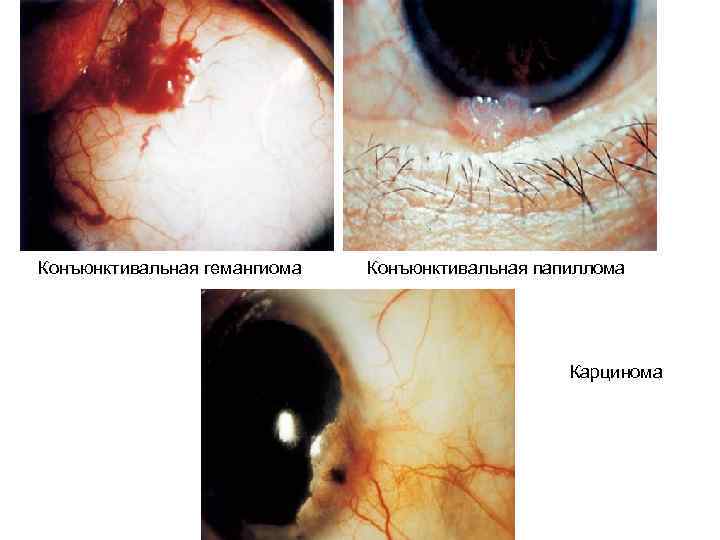
 Конъюнктивальная гемангиома Конъюнктивальная папиллома Карцинома
Конъюнктивальная гемангиома Конъюнктивальная папиллома Карцинома
 Патология орбиты
Патология орбиты
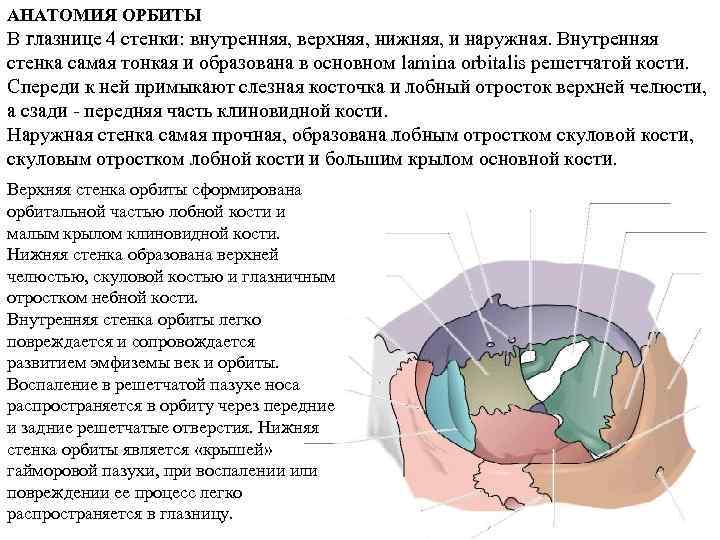
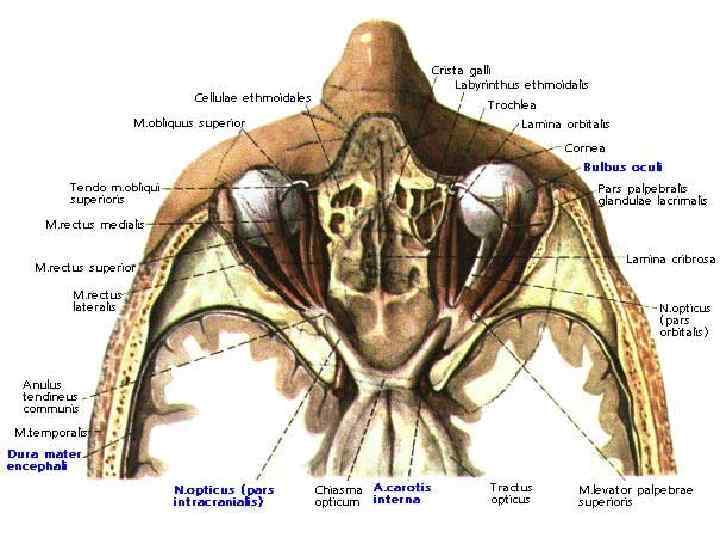
 АНАТОМИЯ ОРБИТЫ В глазнице 4 стенки: внутренняя, верхняя, нижняя, и наружная. Внутренняя стенка самая тонкая и образована в основном lamina orbitalis решетчатой кости. Спереди к ней примыкают слезная косточка и лобный отросток верхней челюсти, а сзади - передняя часть клиновидной кости. Наружная стенка самая прочная, образована лобным отростком скуловой кости, скуловым отростком лобной кости и большим крылом основной кости. Верхняя стенка орбиты сформирована орбитальной частью лобной кости и малым крылом клиновидной кости. Нижняя стенка образована верхней челюстью, скуловой костью и глазничным отростком небной кости. Внутренняя стенка орбиты легко повреждается и сопровождается развитием эмфиземы век и орбиты. Воспаление в решетчатой пазухе носа распространяется в орбиту через передние и задние решетчатые отверстия. Нижняя стенка орбиты является «крышей» гайморовой пазухи, при воспалении или повреждении ее процесс легко распространяется в глазницу.
АНАТОМИЯ ОРБИТЫ В глазнице 4 стенки: внутренняя, верхняя, нижняя, и наружная. Внутренняя стенка самая тонкая и образована в основном lamina orbitalis решетчатой кости. Спереди к ней примыкают слезная косточка и лобный отросток верхней челюсти, а сзади - передняя часть клиновидной кости. Наружная стенка самая прочная, образована лобным отростком скуловой кости, скуловым отростком лобной кости и большим крылом основной кости. Верхняя стенка орбиты сформирована орбитальной частью лобной кости и малым крылом клиновидной кости. Нижняя стенка образована верхней челюстью, скуловой костью и глазничным отростком небной кости. Внутренняя стенка орбиты легко повреждается и сопровождается развитием эмфиземы век и орбиты. Воспаление в решетчатой пазухе носа распространяется в орбиту через передние и задние решетчатые отверстия. Нижняя стенка орбиты является «крышей» гайморовой пазухи, при воспалении или повреждении ее процесс легко распространяется в глазницу.
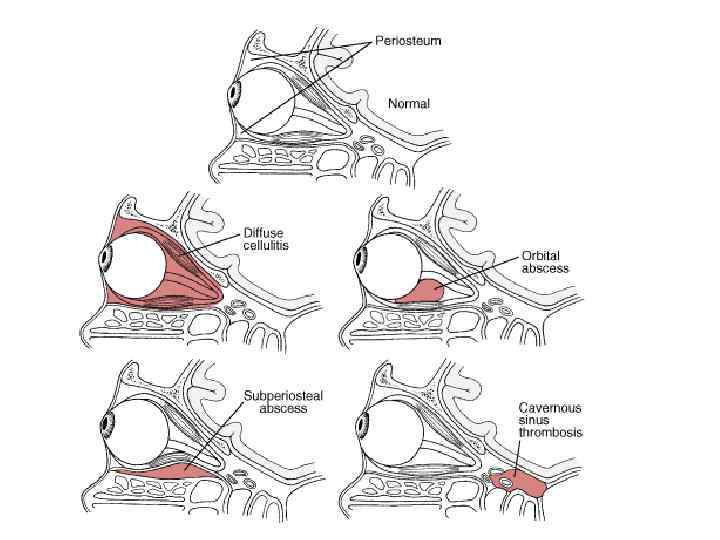
 Острые воспалительные заболевания орбиты. Классификация: 1. Субпериостальный абсцесс 2. Абсцесс (целлюлит) орбиты Чаще абсцессы развиваются на фоне обострения хронических синуситов, реже – после травмы орбиты. Субпериостальный абсцесс характеризуется скоплением гноя между надкостницей и костной стенкой орбиты. Начинается остро, возникает локальная зона припухлости верхнего века по краю орбиты, в этой области отмечают гиперемию и гипертермию кожи, отек становится настолько плотным, что веки невозможно раздвинуть. Возникает экзофтальм с резким ограничением подвижности глаза. При ретробульбарном абсцессе формируется локальный или разлитой гнойный очаг в орбите. Внезапно появляются или резко усиливаются экзофтальм и красный хемоз конъюнктивы. Кожа век гиперемирована, веки отечны, напряжены.
Острые воспалительные заболевания орбиты. Классификация: 1. Субпериостальный абсцесс 2. Абсцесс (целлюлит) орбиты Чаще абсцессы развиваются на фоне обострения хронических синуситов, реже – после травмы орбиты. Субпериостальный абсцесс характеризуется скоплением гноя между надкостницей и костной стенкой орбиты. Начинается остро, возникает локальная зона припухлости верхнего века по краю орбиты, в этой области отмечают гиперемию и гипертермию кожи, отек становится настолько плотным, что веки невозможно раздвинуть. Возникает экзофтальм с резким ограничением подвижности глаза. При ретробульбарном абсцессе формируется локальный или разлитой гнойный очаг в орбите. Внезапно появляются или резко усиливаются экзофтальм и красный хемоз конъюнктивы. Кожа век гиперемирована, веки отечны, напряжены.
 Хронические неспецифические воспалительные заболевания орбиты. (ложная опухоль, псевдотумор) К ним относятся псевдотумор, саркоидоз, болезнь Вегенера, эндокринную офтальмопатию. Псевдотумор развивается на III-V декадах жизни, могут заболеть и более молодые люди. Характерно внезапное начало с быстрым нарастанием симптомов (отек век, боли при движении глаза. Экзофтальм осевой. По локализации очага воспаления выделяют первичный идиопатический миозит (страдают наружные мышцы глаза), локальный васкулит (патологический фокус располагается в орбитальной клетчатке) и дакриоаденит 9 поражена слезная железа) Саркоидоз протекает локально, без признаков системного поражения. Чаще заболевают женщины старше 40 лет. Образование локализуется в переднем отделе орбиты, доступно пальпации, увеличивается в размерах крайне медленно. Первый признак – смещение глаза и экзофтальм. Гранулематоз Вегенера протекает в двух вариантах: 1. Напоминает рост злокачественной опухоли орбиты (внезапно возникают односторонний экзофтальм, напряженность и отек век, хемоз; подвижность глаза резко ограничена, на роговице – инфильтраты, изъязвления). 2. Характеризуется появлением невоспалительного отека век с частичным птозом, умеренным экзофтальмом.
Хронические неспецифические воспалительные заболевания орбиты. (ложная опухоль, псевдотумор) К ним относятся псевдотумор, саркоидоз, болезнь Вегенера, эндокринную офтальмопатию. Псевдотумор развивается на III-V декадах жизни, могут заболеть и более молодые люди. Характерно внезапное начало с быстрым нарастанием симптомов (отек век, боли при движении глаза. Экзофтальм осевой. По локализации очага воспаления выделяют первичный идиопатический миозит (страдают наружные мышцы глаза), локальный васкулит (патологический фокус располагается в орбитальной клетчатке) и дакриоаденит 9 поражена слезная железа) Саркоидоз протекает локально, без признаков системного поражения. Чаще заболевают женщины старше 40 лет. Образование локализуется в переднем отделе орбиты, доступно пальпации, увеличивается в размерах крайне медленно. Первый признак – смещение глаза и экзофтальм. Гранулематоз Вегенера протекает в двух вариантах: 1. Напоминает рост злокачественной опухоли орбиты (внезапно возникают односторонний экзофтальм, напряженность и отек век, хемоз; подвижность глаза резко ограничена, на роговице – инфильтраты, изъязвления). 2. Характеризуется появлением невоспалительного отека век с частичным птозом, умеренным экзофтальмом.
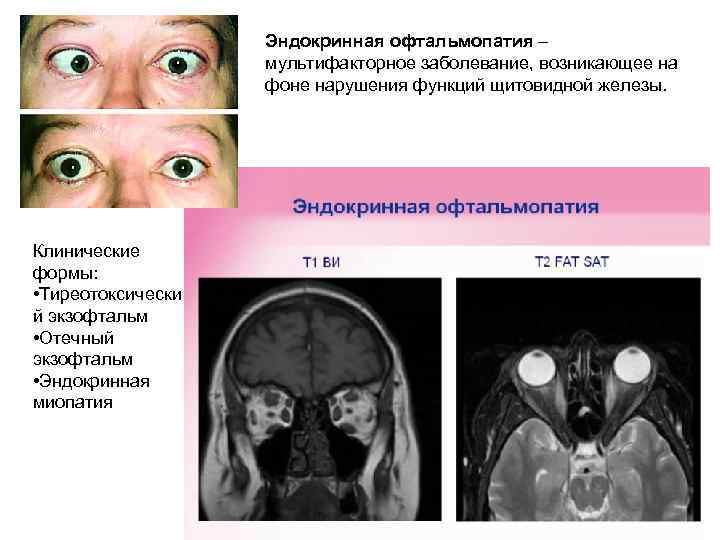
 Эндокринная офтальмопатия – мультифакторное заболевание, возникающее на фоне нарушения функций щитовидной железы. Клинические формы: • Тиреотоксически й экзофтальм • Отечный экзофтальм • Эндокринная миопатия
Эндокринная офтальмопатия – мультифакторное заболевание, возникающее на фоне нарушения функций щитовидной железы. Клинические формы: • Тиреотоксически й экзофтальм • Отечный экзофтальм • Эндокринная миопатия




