ПАТОЛ. БЕЛОЙ КРОВИ (2).ppt
- Количество слайдов: 77
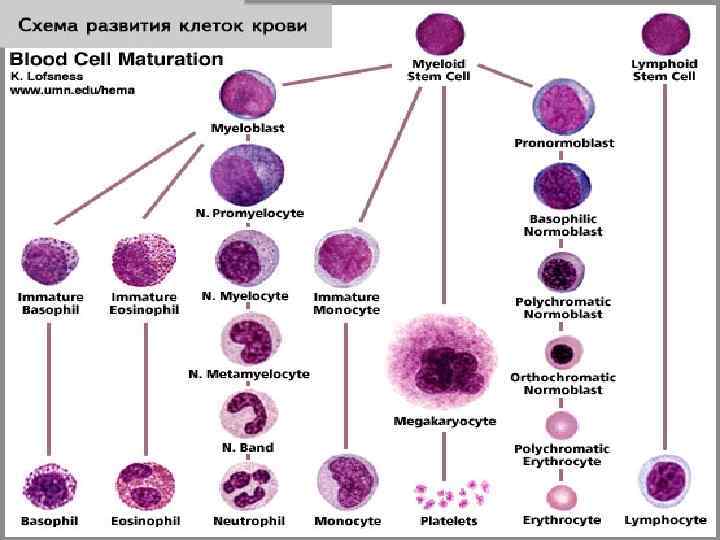

ПАТОЛОГИЯ БЕЛОЙ КРОВИ Лейкоцитозы Лейкопении Лейкозы

Лейкоцитарная формула (относительная лейкоцитарная формула) Отражает соотношение различных видов лейкоцитов периферической крови и выраженное в % (за 100% принимается лейкоциты у конкретного больного)

Лейкоцитарный профиль (абсолютная лейкоцитарная формула) Абсолютное количество лейкоцитов каждого вида в единице объема
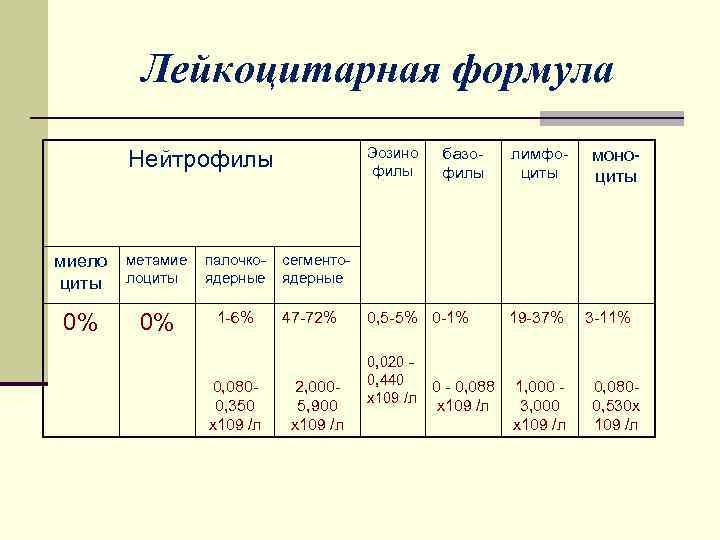
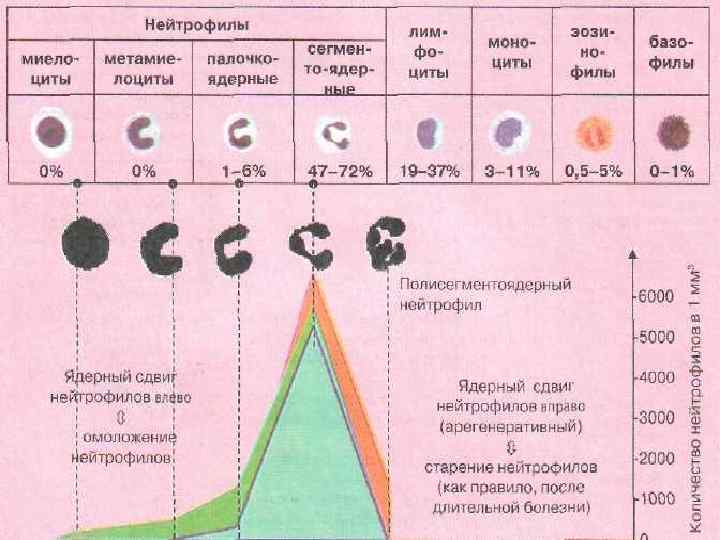
Лейкоцитарная формула Эозино филы Нейтрофилы миело циты метамие лоциты палочкоядерные 0% 0% 1 -6% 0, 0800, 350 х109 /л базофилы лимфоциты моноциты сегментоядерные 47 -72% 2, 0005, 900 х109 /л 0, 5 -5% 0 -1% 0, 020 0, 440 0 - 0, 088 х109 /л 19 -37% 1, 000 3, 000 х109 /л 3 -11% 0, 0800, 530 х 109 /л

Алгоритм оценки клеток белой крови n Оценить общее количество лейкоцитов (лейкоцитоз, лейкопения); n Оценить абсолютное и относительное содержание агранулоцитов; n Оценить абсолютное и относительное содержание базофилов и эозинофилов; n Оценить абсолютное и относительное содержание нейтрофилов. Наличие, направленность и характер ядерного сдвига.
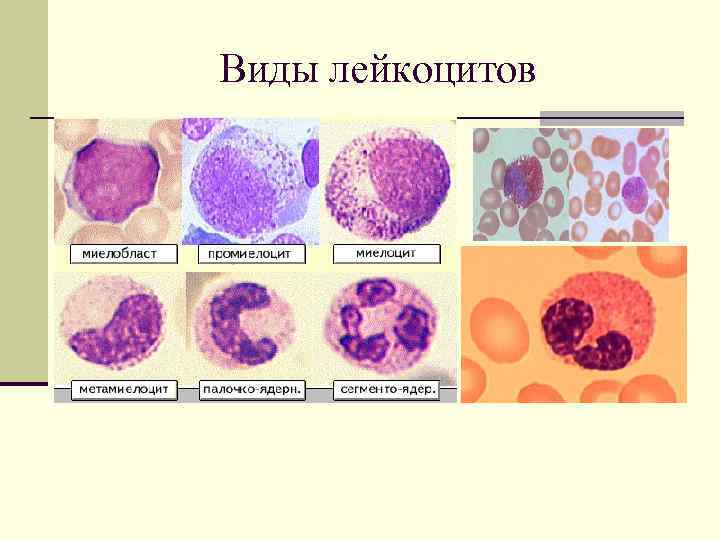
Виды лейкоцитов
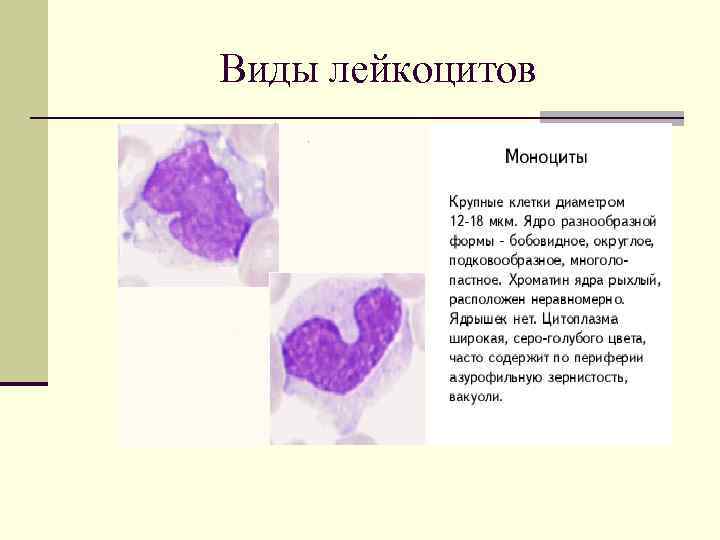
Виды лейкоцитов
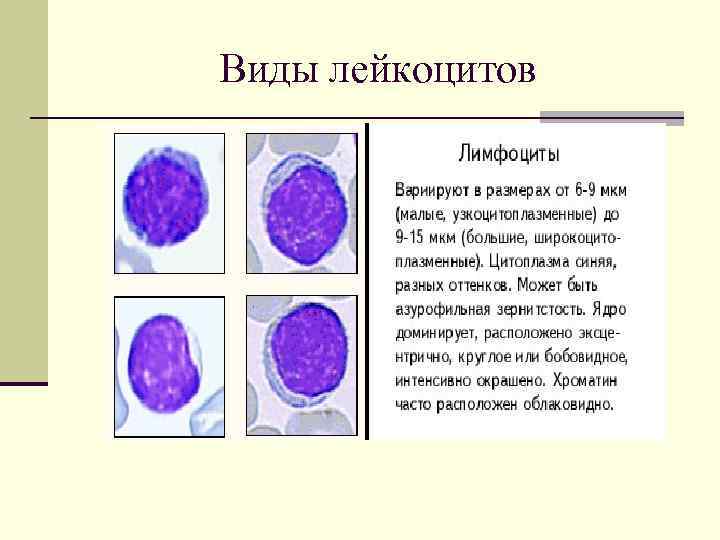
Виды лейкоцитов
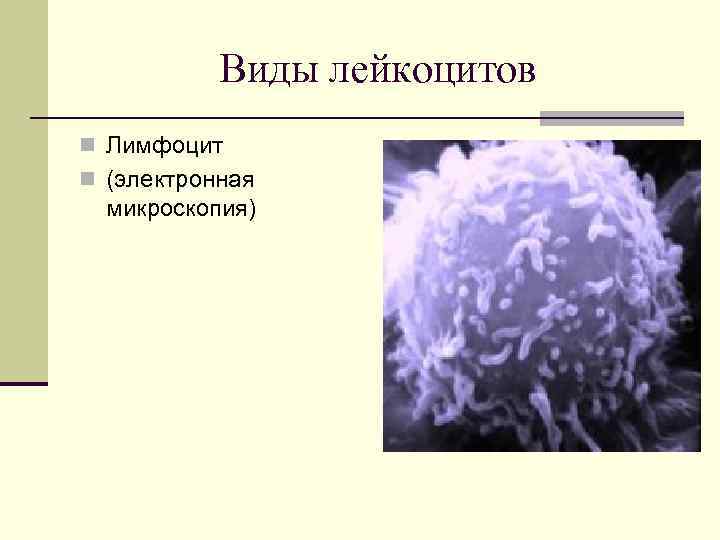
Виды лейкоцитов n Лимфоцит n (электронная микроскопия)

Лейкоцитоз Увеличение общего количества лейкоцитов или отдельных форм в периферической крови выше физиологической нормы (4 -9 х109).

Виды лейкоцитозов Физиологические Патологические

Физиологические лейкоцитозы n Лейкоцитоз новорожденных n Лейкоцитоз беременных n Миогенный (при интенсивной мышечной нагрузке) n Пищеварительный (через 2 -3 часа после приема пищи)

Патологический лейкоцитоз Раздражение белого ростка костного мозга различными факторами (неопластические, реактивные)

Причины развития лейкоцитозов n Бактерии, вирусы, риккетсии, гельминты; n Иммунные комплексы; n Повышенное образование БАВ (лейкопоэтины, гистамин, лимфокины, нуклеопротеиды); n Малые дозы ионизирующей радиации; n Алкоголь; n Лекарственные препараты (сульфаниламиды, цитостатики и т. д. ); n Умеренная гипоксия; n Бензол.

Механизм развития лейкоцитозов n Стимуляция лейкопоэза и выход лейкоцитов в периферическую кровь; n Опухолевая активация лейкопоэза при лейкозах; n Перераспределение лейкоцитов в сосудистом русле; n Гемоконцентрация

Нейтрофильный лейкоцитоз n Увеличение в крови количества нейтрофилов (процентное содержание – 80 -95%, количество – от 10 до 40 тыс. ) ПРИЧИНЫ: n Острые инфекционные заболевания n Гнойные воспалительные процессы n Инфаркт миокарда n Злокачественные новообразования n После кровопотери n Уремия
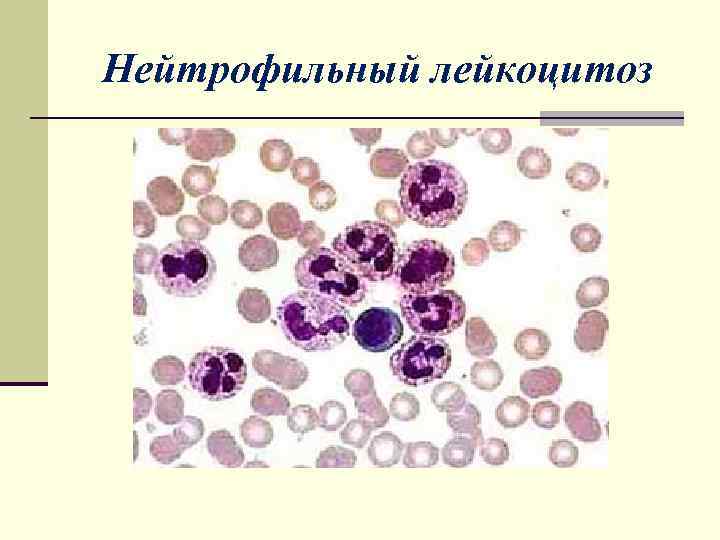
Нейтрофильный лейкоцитоз

ПОНЯТИЕ О ЯДЕРНОМ СДВИГЕ Ядерный сдвиг (ядерный индекс) – это изменение соотношения молодых (промиелоциты, метамиелоциты, палочкоядерные) и зрелых (сегментоядерные) форм нейтрофильных лейкоцитов

ВИДЫ ЯДЕРНОГО СДВИГА Ядерный сдвиг влево - увеличение в крови молодых форм нейтрофилов (> 0, 1) Ядерный сдвиге вправо - увеличение в крови зрелых нейтрофилов с гиперсегментацией ядра ( 5 сегментов) на фоне уменьшения или исчезновения молодых клеток (< 0, 05)

Индекс ядерного сдвига Числовое выражение ядерного сдвига (И. Я. С. ) - в норме составляет 0, 05 -0, 10
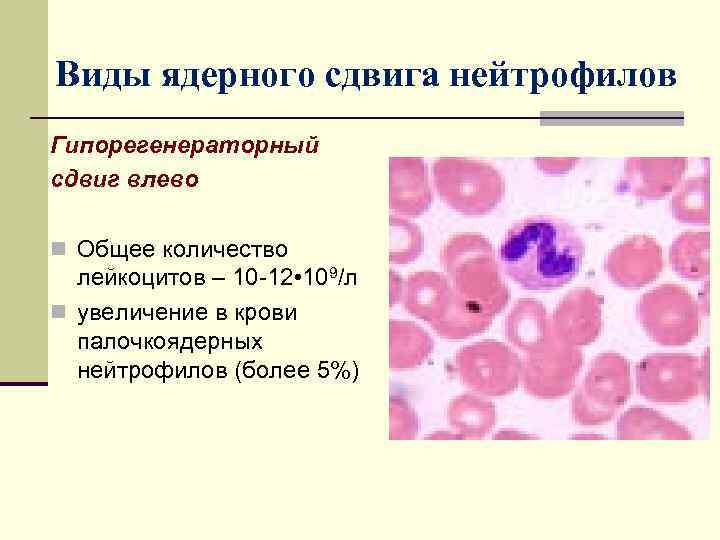
Виды ядерного сдвига нейтрофилов Гипорегенераторный сдвиг влево n Общее количество лейкоцитов – 10 -12 • 109/л n увеличение в крови палочкоядерных нейтрофилов (более 5%)
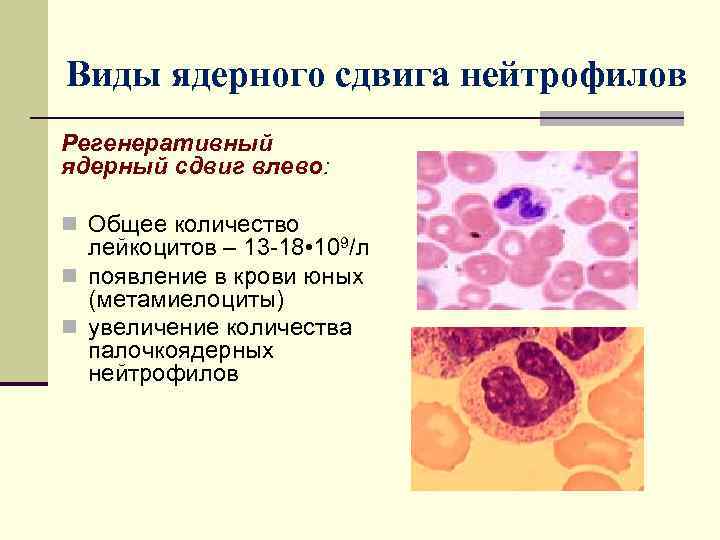
Виды ядерного сдвига нейтрофилов Регенеративный ядерный сдвиг влево: n Общее количество лейкоцитов – 13 -18 • 109/л n появление в крови юных (метамиелоциты) n увеличение количества палочкоядерных нейтрофилов
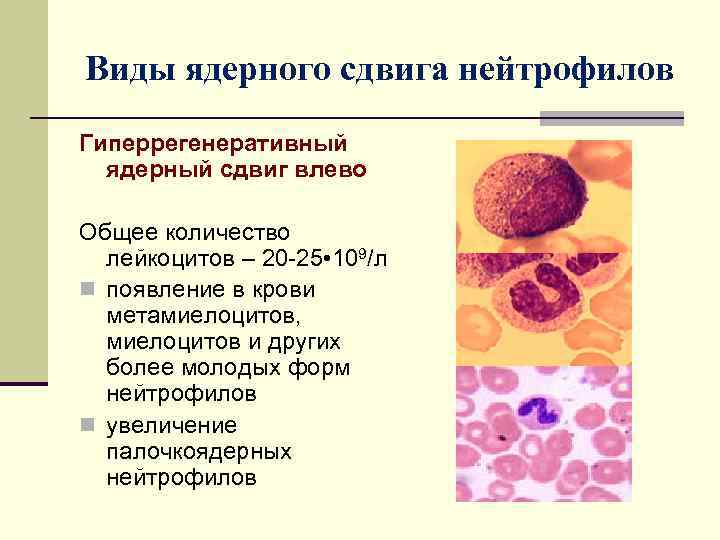
Виды ядерного сдвига нейтрофилов Гиперрегенеративный ядерный сдвиг влево Общее количество лейкоцитов – 20 -25 • 109/л n появление в крови метамиелоцитов, миелоцитов и других более молодых форм нейтрофилов n увеличение палочкоядерных нейтрофилов
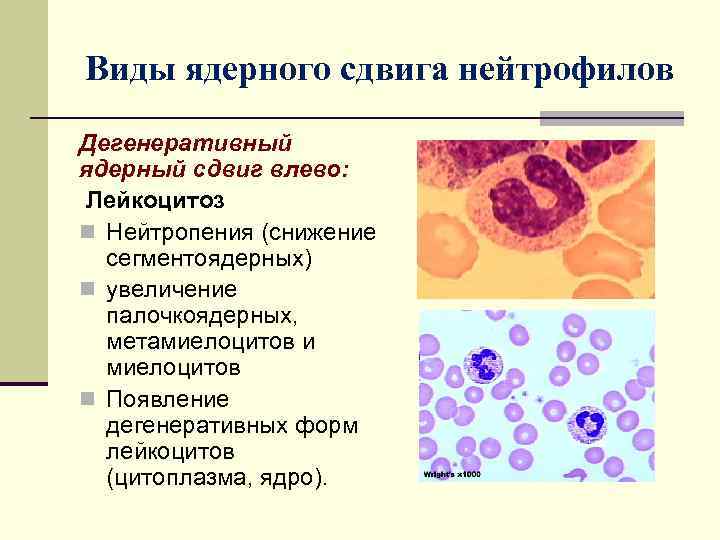
Виды ядерного сдвига нейтрофилов Дегенеративный ядерный сдвиг влево: Лейкоцитоз n Нейтропения (снижение сегментоядерных) n увеличение палочкоядерных, метамиелоцитов и миелоцитов n Появление дегенеративных форм лейкоцитов (цитоплазма, ядро).
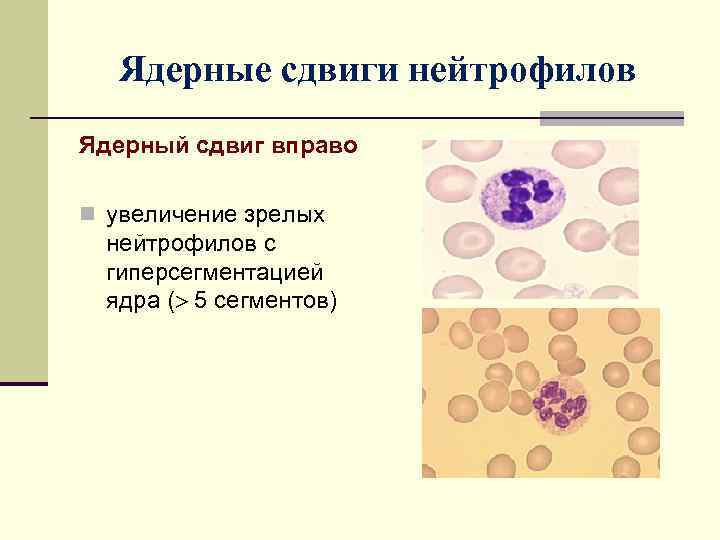
Ядерные сдвиги нейтрофилов Ядерный сдвиг вправо n увеличение зрелых нейтрофилов с гиперсегментацией ядра ( 5 сегментов)

Эозинофильный лейкоцитоз ПРИЧИНЫ: n Глистные инвазии (эхинококкоз, аскоридоз, трихиноз) n Кожные заболевания (экзема, псориаз) n Аллергические заболевания (бронхиальная астма, поллинозы, крапивница) n Скарлатина n В период выздоровления от инфекционных заболеваний
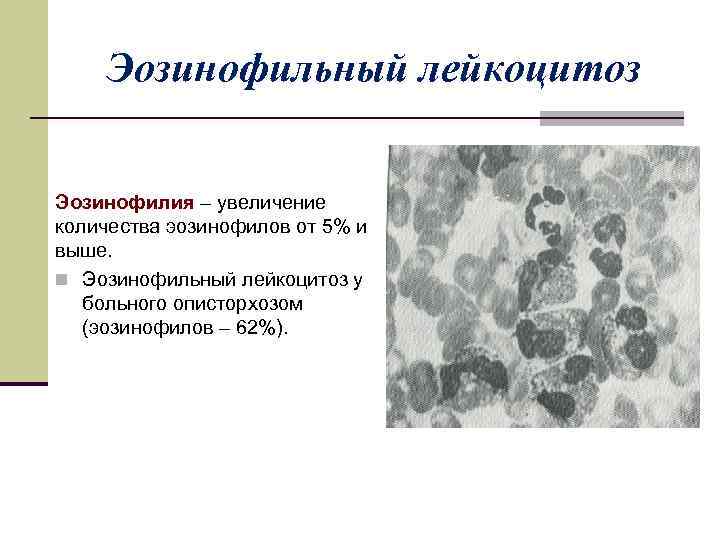
Эозинофильный лейкоцитоз Эозинофилия – увеличение количества эозинофилов от 5% и выше. n Эозинофильный лейкоцитоз у больного описторхозом (эозинофилов – 62%).
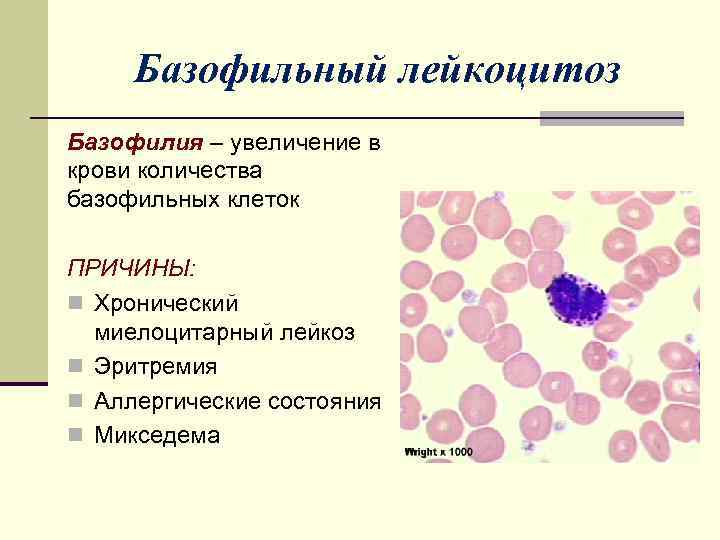
Базофильный лейкоцитоз Базофилия – увеличение в крови количества базофильных клеток ПРИЧИНЫ: n Хронический миелоцитарный лейкоз n Эритремия n Аллергические состояния n Микседема

Лимфоцитарный лейкоцитоз Лимфоцитоз – увеличение количества лимфоцитов более 40%. n n n После физических нагрузок Брюшной и возвратный тифы Паротит, малярия, коклюш, паратиф В Туберкулез, бруцеллез, сифилис Бронхиальная астма Эндокринные заболевания
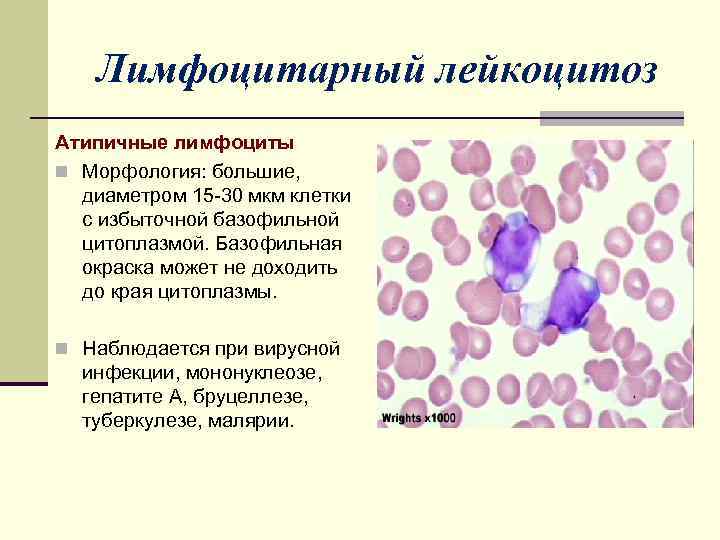
Лимфоцитарный лейкоцитоз Атипичные лимфоциты n Морфология: большие, диаметром 15 -30 мкм клетки с избыточной базофильной цитоплазмой. Базофильная окраска может не доходить до края цитоплазмы. n Наблюдается при вирусной инфекции, мононуклеозе, гепатите А, бруцеллезе, туберкулезе, малярии.

Моноцитарный лейкоцитоз n Моноцитоз – увеличение количества моноцитов выше 11%. n Ветреная оспа, корь, краснуха, паротит n Скарлатина n Туберкулез n Инфекционый мононуклеоз.

Лейкопения Уменьшение в крови количества лейкоцитов ниже 4 х109

Формы лейкопений n Инфекционные (грипп, корь, краснуха, ветряная оспа, туберкулез, сифилис, малярия) n Токсические, производственные (бензол, нефтепродукты и т. д. )

Формы лейкопений n Токсические, медикаментозные (сульфаниламиды, антибиотики, препараты ртути, мышьяка, противоопухолевые препараты); n Радиационные (при остром и хроническом воздействии ионизирующей радиации); n Заболевания органов ЖКТ (хронический гастрит, язвенная болезнь);

Формы лейкопений n Алиментарная дистрофия. n Заболевания крови (В 12 - фолиеводефицитные анемии, гипопластические анемии, лейкозы). n Эндокринные заболевания (акромегалия, Аддисонова болезнь). n Заболевания соединительной ткани. n Шок, коллапс, неврозы.

Механизмы угнетения лейкопоэза n Генетический дефект клеток лейкопоэза (аномалии генов, контролирующих созревание лейкоцитов). n Нарушение нейрогуморальной регуляции лейкопоэза (гипотиреоз, гипокортицизме, снижении уровня лейкотриенов или чувствительности к ним). n Дефицит факторов, регулирующих (белков, фосфолипидов, АМК, В 9, 12). лейкопоэз n Чрезмерное разрушение лейкоцитов в сосудистом русле или в органах гемопоэза.

Механизмы угнетения лейкопоэза n Ионизирующая радиация. n Антилейкоцитарные АТ (мутации в геноме Bлимфоцитов, продуцирующих Ig, переливание донорской лейкоцитарной массы). n ЛС, действующие в качестве гаптенов (амидопирин, сульфаниламиды, барбитураты). Гаптены обусловливают образование АТ, вызывающих агглютинацию и разрушение лейкоцитов.

Виды лейкопений n 1. Эозинопения – уменьшение количества эозинофилов. n В период разгара острых инфекций; n Сепсис 2. Лимфопения – уменьшение количества лимфоцитов. n Инфекционные процессы, протекающие с нейтрофильным лейкоцитозом; n Тяжелое течение туберкулеза; n Лучевая болезнь. 3. Моноцитопения – уменьшение количества моноцитов. n Острые инфекционные заболевания в стадии разгара; n Сепсис; n Тяжелое течение туберкулеза; n Лучевая болезнь; n В 12 – дефицитная анемия.

Агранулоцитоз Состояние, характеризующееся резким снижением гранулоцитов в крови, вплоть до полного их исчезновения

Агранулоцитоз Причины: n Инфекционные заболевания (брюшной тиф, малярия, иногда грипп, корь). n Токсические вещества (бензол, бензин). n Лекарственные вещества (сульфаниламиды, левомицетин, фенацетин, НПВС). n Ионизирующая радиация (рентгеновское излучение, нейтронное излучение).

Агранулоцитоз Проявления: n Повышение температуры, некротические ангины, увеличение печени, селезенки. В крови: n резкая лейкопения, n почти полное отсутствие нейтрофилов, n исчезновение эозинофилов. n лимфоциты, моноциты
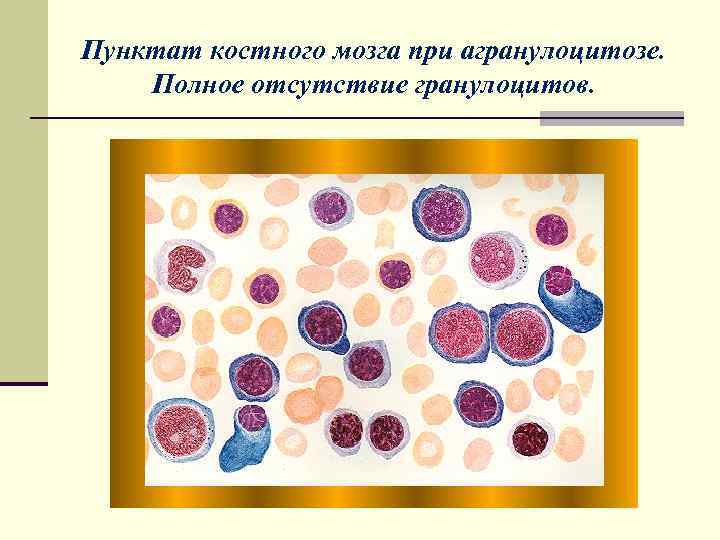
Пунктат костного мозга при агранулоцитозе. Полное отсутствие гранулоцитов.
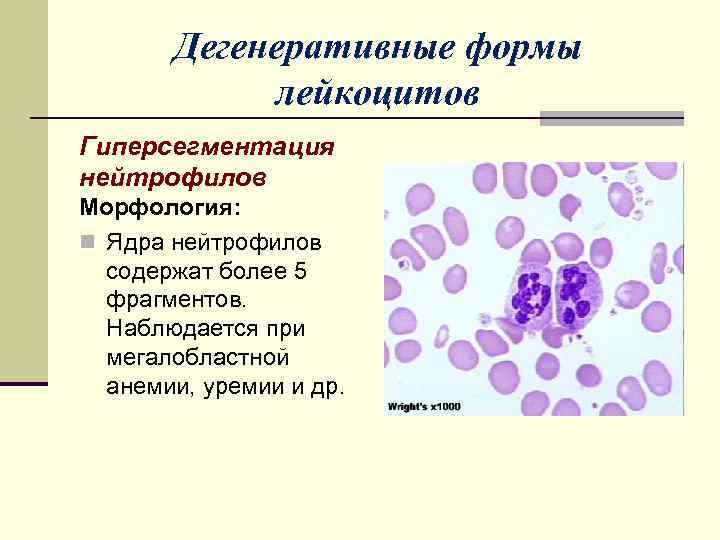
Дегенеративные формы лейкоцитов Гиперсегментация нейтрофилов Морфология: n Ядра нейтрофилов содержат более 5 фрагментов. Наблюдается при мегалобластной анемии, уремии и др.
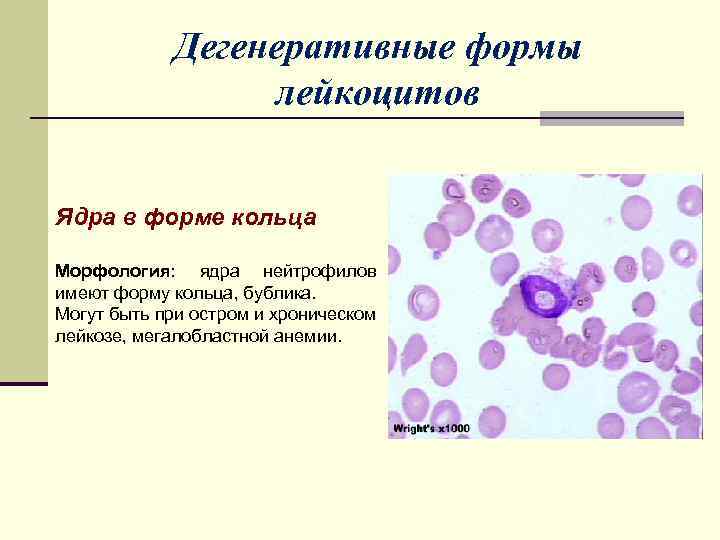
Дегенеративные формы лейкоцитов Ядра в форме кольца Морфология: ядра нейтрофилов имеют форму кольца, бублика. Могут быть при остром и хроническом лейкозе, мегалобластной анемии.
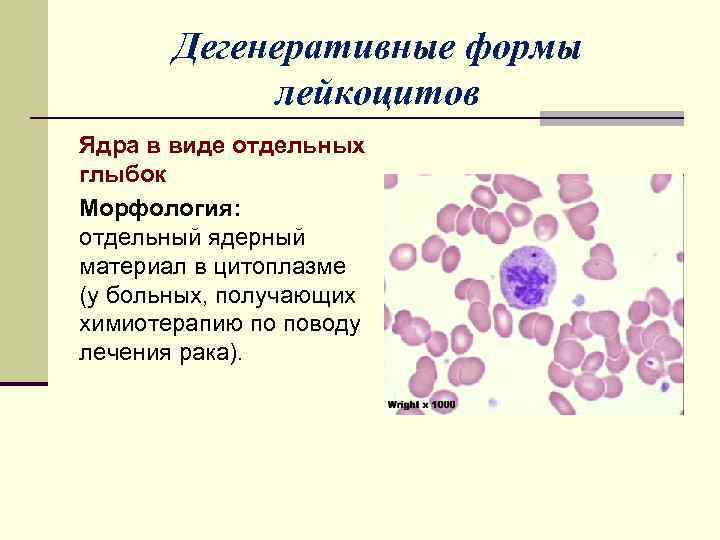
Дегенеративные формы лейкоцитов Ядра в виде отдельных глыбок Морфология: отдельный ядерный материал в цитоплазме (у больных, получающих химиотерапию по поводу лечения рака).
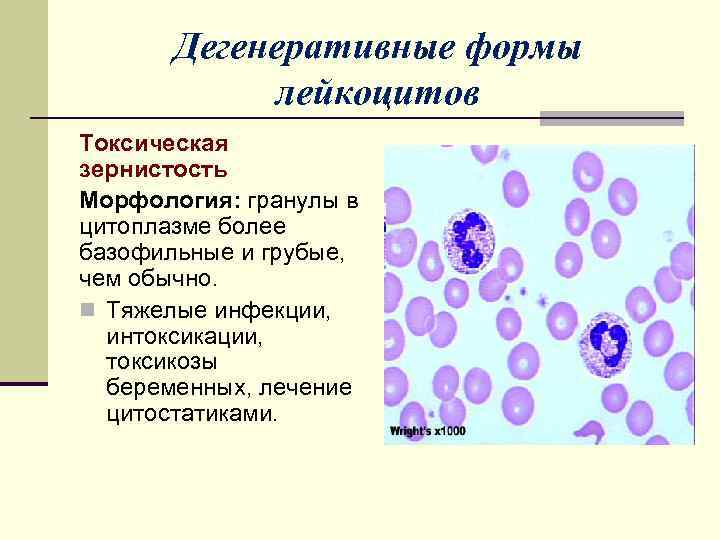
Дегенеративные формы лейкоцитов Токсическая зернистость Морфология: гранулы в цитоплазме более базофильные и грубые, чем обычно. n Тяжелые инфекции, интоксикации, токсикозы беременных, лечение цитостатиками.

Дегенеративные формы лейкоцитов Вакуолизация гранулоцитов Морфология: в цитоплазме гранулоцитов много вакуолей (при инфекциях, алкогольной интоксикации).

ЛЕЙКЕМОИДНЫЕ РЕАКЦИИ патологические реакции системы крови, сходные с лейкозами по картине периферической крови, но отличающиеся от них по патогенезу. Они характеризуются увеличением лейкоцитов до (40 -80) 109/л

ЛЕЙКЕМОИДНЫЕ РЕАКЦИИ n Лейкемоидные реакции являются реактивными, функциональными состояниями кроветворного аппарата, возникающими в ответ на воздействие на организм повреждающего фактора (чаще всего инфекционного). n Лейкоз - это самостоятельный патологический процесс, а лейкемоидная реакция - лишь симптом основного заболевания.

ЛЕЙКЕМОИДНЫЕ РЕАКЦИИ Причины: n вирусы, n риккетсии, n бактерии, паразиты, n БАВ, высвобождающихся при иммунных и аллергических процессах, при распаде опухолей.

ЛЕЙКЕМОИДНЫЕ РЕАКЦИИ Виды лейкемоидных реакций: миелоидные моноцитарно-лимфатические

Классификация лейкемоидных реакций Миелоидного типа лейкемоидные реакции С картиной крови, соответствующей хроническому миелолейкозу Эозинофильного типа Миелобластного типа Лимфатического и моноцитарно-лимфатического типа Монолимфатическая реакция (болезнь Филатова)
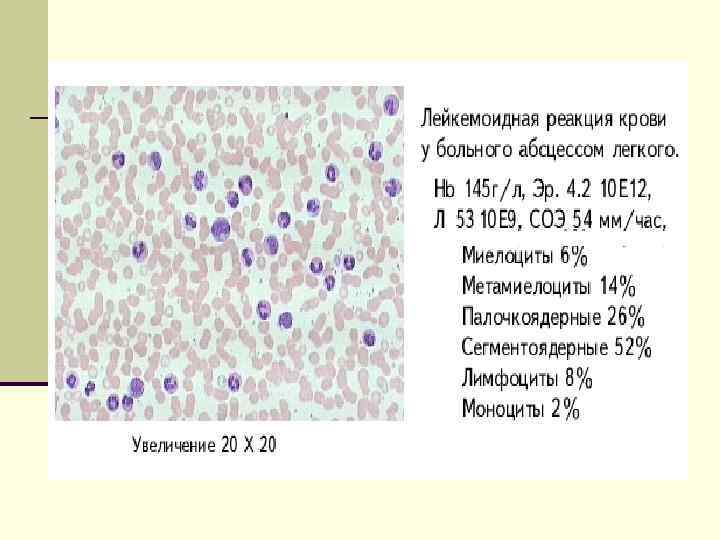
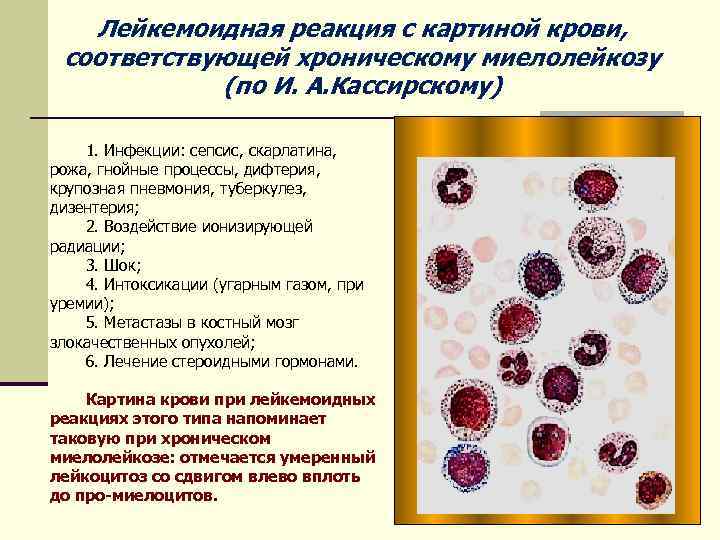
Лейкемоидная реакция с картиной крови, соответствующей хроническому миелолейкозу (по И. А. Кассирскому) 1. Инфекции: сепсис, скарлатина, рожа, гнойные процессы, дифтерия, крупозная пневмония, туберкулез, дизентерия; 2. Воздействие ионизирующей радиации; 3. Шок; 4. Интоксикации (угарным газом, при уремии); 5. Метастазы в костный мозг злокачественных опухолей; 6. Лечение стероидными гормонами. Картина крови при лейкемоидных реакциях этого типа напоминает таковую при хроническом миелолейкозе: отмечается умеренный лейкоцитоз со сдвигом влево вплоть до про-миелоцитов.
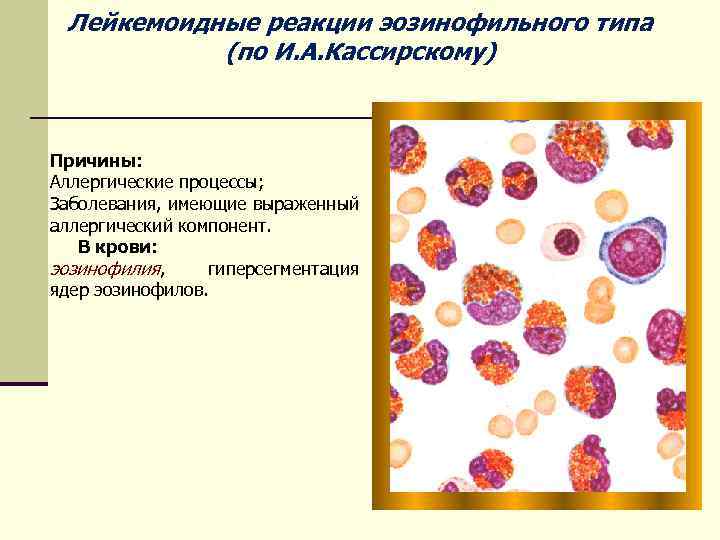
Лейкемоидные реакции эозинофильного типа (по И. А. Кассирскому) Причины: Аллергические процессы; Заболевания, имеющие выраженный аллергический компонент. В крови: эозинофилия, гиперсегментация ядер эозинофилов.
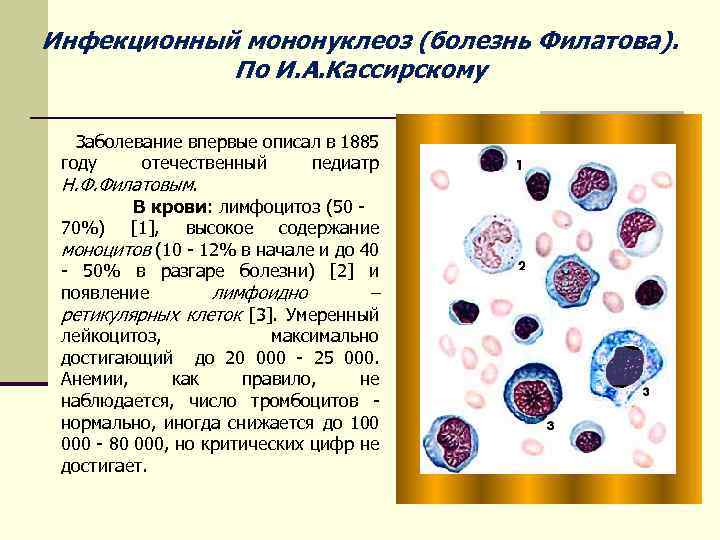
Инфекционный мононуклеоз (болезнь Филатова). По И. А. Кассирскому Заболевание впервые описал в 1885 году отечественный педиатр Н. Ф. Филатовым. В крови: лимфоцитоз (50 70%) [1], высокое содержание моноцитов (10 - 12% в начале и до 40 - 50% в разгаре болезни) [2] и появление лимфоидно – ретикулярных клеток [3]. Умеренный лейкоцитоз, максимально достигающий до 20 000 - 25 000. Анемии, как правило, не наблюдается, число тромбоцитов нормально, иногда снижается до 100 000 - 80 000, но критических цифр не достигает.

Лейкоз Генерализованный опухолевый процесс, патогенетическую основу которого составляет первичное поражение костного мозга, заключающееся в злокачественном размножении кроветворных клеток с нарушением их созревания.


Этиология лейкозов • Вирусы • Химические канцерогенные вещества • Ионизирующая радиация • Наследственная патология

Виды плазий, развивающиеся при лейкозах n Гиперплазия клеток лейкопоэтической ткани – разрастание кроветворной ткани, что ведет к увеличенному образованию клеток крови и их нарастания в крови. n Анаплазия – резкое омоложение и атипичность клеток. n Метаплазия – вытеснение нормальных клеток кроветворной ткани, клетками опухолевой прогрессии. n Гетероплазия – развитие гетеротопных очагов кроветворения.

Виды атипизма при лейкозах n Атипизм обмена углеводов, белков, липидов, ионов, минералов, КЩР. • Прекращение синтеза лейкозными клетками отдельных ферментов (например, кислой фосфатазы, миелопероксидазы) и, как следствие — катализируемых или процессов. • Пара‑ и диспротеинемии. n Атипизм структуры Характеризуется развитием признаков клеточного и тканевого атипизма (проявляющегося наличием двух типов клеток в гемопоэтической ткани и периферической крови — нормальных и опухолевых). n Атипизм функций При лейкозах нарушаются функции как трансформированных (лейкозных), так и нормальных лейкоцитов. n Нарушение фагоцитарной активности, механизмов реализации клеточного и гуморального иммунитета. Развивается иммунодефицитное состояние, снижается противоинфекционная устойчивость и противоопухолевая резистентности организма.

Классификация лейкозов. Острые лейкозы – заболевания, при котором происходит опухолевая трансформация и безудержный рост молодых, бластных клеток (основу опухоли составляют клетки первых четырех рядов современной схемы кроветворения. n Длительность течения лейкозов до 2 -18 мес. (ремиссии при более 5 -10 лет) n Примеры: миелобластный, лимфобластный, монобластный и т. д.
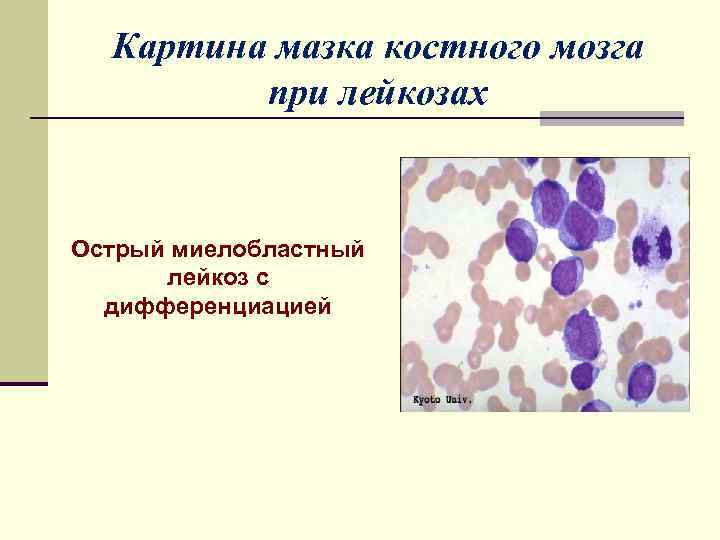
Картина мазка костного мозга при лейкозах Острый миелобластный лейкоз с дифференциацией
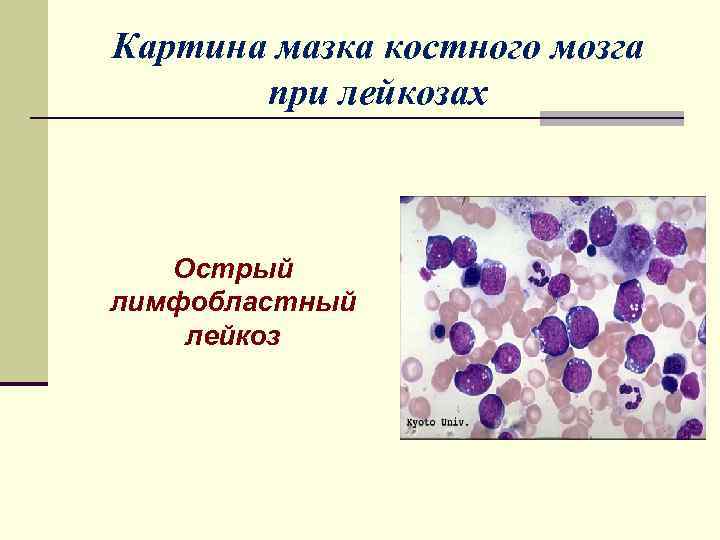
Картина мазка костного мозга при лейкозах Острый лимфобластный лейкоз

Классификация лейкозов. n Хронические лейкозы – это заболевания, при которых развитие опухолевых клеток доходит до дифференцированных зрелых (или созревающих) форм. Опухолевая прогрессия выражена незначительно, небольшое количество бластных форм. n Длительность течения лейкоза более 2 -4 лет (ремиссия 15 -20 лет). n Примеры: миелоцитарный, лимфоцитарный, моноцитарный.
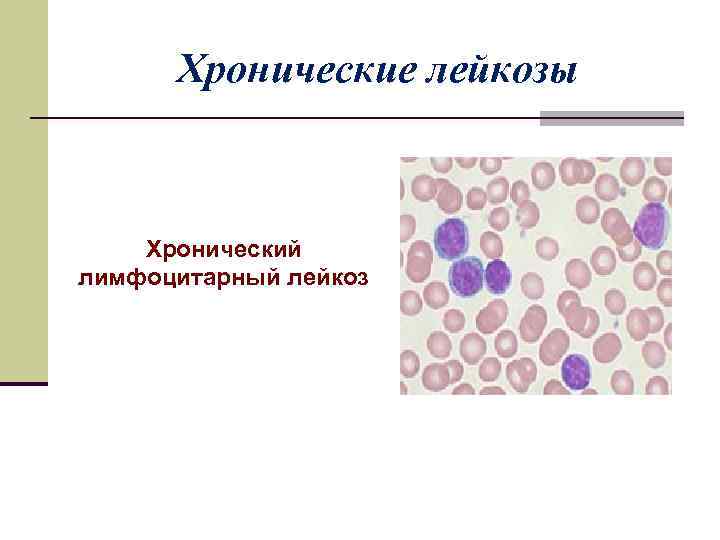
Хронические лейкозы Хронический лимфоцитарный лейкоз

Классификация лейкозов 1. Лейкемические n * число лейкоцитов более 25 -50 • 109/л; n *наличие большого количества бластов. 2. Сублейкемические n * число лейкоцитов выше нормы но не более 25 • 109/л; n * как правило, наличие большого количества бластов. 3. Лейкопенические n * число лейкоцитов ниже нормы; n *наличие бластных клеток. 4. Алейкемические n * число лейкоцитов в пределах нормального диапазона; n *бластные клетки морфологически не обнаруживаются.

Классификация лейкозов 1. Морфологически дифференцируемые. 2. Морфологически не дифференцируемые, но дифференцируемые по цитохимическим признакам: *пероксидаза, кислая фосфотаза, липиды, полисахариды в миелобластах; *отсутствие реакции на пероксидазу и липиды в лимфобластах; *высокоположительная реакция на кислую фосфатазу в монобластах. 3. Морфологически и цитохимически не дифференцируемые.

Проявления лейкозов n Анемия n Инфекционный синдром n Геморрагический синдром n Интоксикационный синдром n Лихорадка n Увеличение лимфатических узлов, печени и селезенки

Анемия n Угнетение эритропоэза клетками опухолевой прогрессии; n Вытеснение нормальных эритроцитов лейкозными клетками; n Морфологическая и функциональная атипичность клеток эритропоэза.
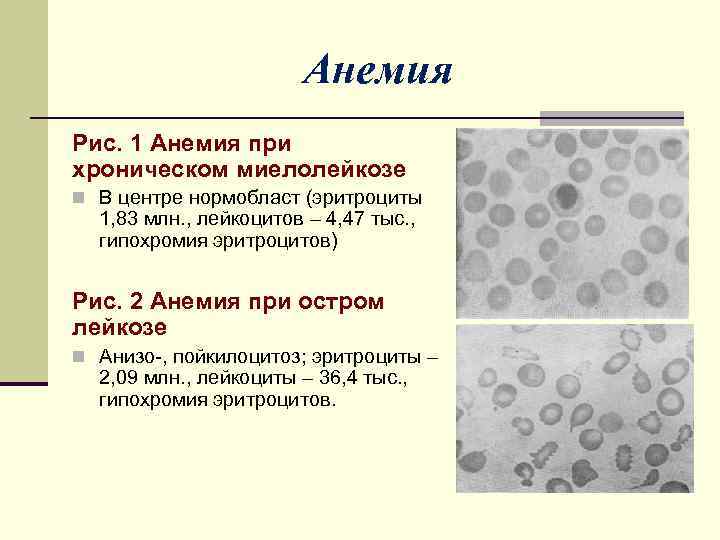
Анемия Рис. 1 Анемия при хроническом миелолейкозе n В центре нормобласт (эритроциты 1, 83 млн. , лейкоцитов – 4, 47 тыс. , гипохромия эритроцитов) Рис. 2 Анемия при остром лейкозе n Анизо-, пойкилоцитоз; эритроциты – 2, 09 млн. , лейкоциты – 36, 4 тыс. , гипохромия эритроцитов.

Инфекционный синдром n Тяжелые инфекционно-токсические процессы, некротические поражения органов и тканей развиваются вследствие иммунологической недостаточности и нарушения функции клеток, обладающих фагоцитарной активностью
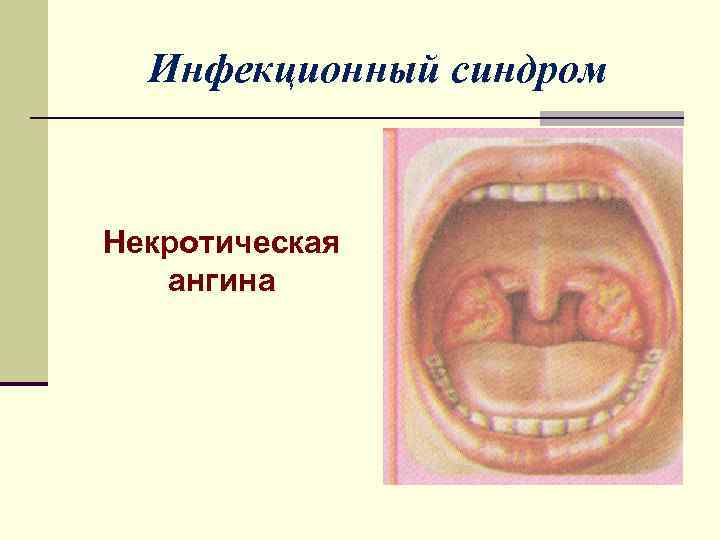
Инфекционный синдром Некротическая ангина

Геморрагический синдром Кровоточивость и множественные кровоизлияния развиваются вследствие: n Поражение сосудов лейкозными инфильтратами; n Вытеснение и угнетения мегакариоцитарного ростка клетками опухолевой прогрессии; n Нарушение свертываемости крови (развитие ДВС синдрома, недостаточное образование факторов свертывания крови в условиях общей интоксикации; n Морфологическая и функциональная атипичность клеток мегакариоцитарного ростка.

Увеличение лимфатических узлов Лимфаденопатия увеличение надключичных лимфатических узлов
ПАТОЛ. БЕЛОЙ КРОВИ (2).ppt