12 ЭКГ пат.ppt
- Количество слайдов: 85
 ПАТОЛОГИЧЕСКАЯ ЭКГ ЛЕКЦИЯ для курсантов 3 курса II, IV факультетов Кафедра общей терапии № 1 Обрезан Андрей Григорьевич
ПАТОЛОГИЧЕСКАЯ ЭКГ ЛЕКЦИЯ для курсантов 3 курса II, IV факультетов Кафедра общей терапии № 1 Обрезан Андрей Григорьевич
 Аритмии = Нарушения сердечного ритма и проводимости - - - - - - - - - Введение в проблему: - частота нарушений сердечного ритма (НСР) у больных ССС – до 90%, у любых пациентов – до 70% - смертность от НСР – одна из основных в структуре ССЗ - знают о наличии НСР – менее 50% больных, получают антиаритмическое лечение – 30% - НСР – важнейший фактор риска прогрессирования заболеваний ССС. -- - - - - - - - - -
Аритмии = Нарушения сердечного ритма и проводимости - - - - - - - - - Введение в проблему: - частота нарушений сердечного ритма (НСР) у больных ССС – до 90%, у любых пациентов – до 70% - смертность от НСР – одна из основных в структуре ССЗ - знают о наличии НСР – менее 50% больных, получают антиаритмическое лечение – 30% - НСР – важнейший фактор риска прогрессирования заболеваний ССС. -- - - - - - - - - -
 Аритмии. Определение понятия. Аритмии - изменения нормальной частоты, регулярности и источника возбуждения сердца, а также расстройства проведения импульса, нарушения связи и (или) последовательности между активацией предсердий и желудочков. Под аритмией понимают любой сердечный ритм, отличающийся от нормального синусового частотой, регулярностью и источником возбуждения сердца, а также нарушением связи или последовательности между активацией предсердий и желудочков.
Аритмии. Определение понятия. Аритмии - изменения нормальной частоты, регулярности и источника возбуждения сердца, а также расстройства проведения импульса, нарушения связи и (или) последовательности между активацией предсердий и желудочков. Под аритмией понимают любой сердечный ритм, отличающийся от нормального синусового частотой, регулярностью и источником возбуждения сердца, а также нарушением связи или последовательности между активацией предсердий и желудочков.
 Аритмии. 1. 2. 3. 4. Этиология. Нарушения нейро-гуморальной (в том числе эндокринной) регуляции, влияющие на течение электрических процессов в специализированных и сократительных клетках сердца (дисрегуляторные, функциональные аритмии). Органическая патология сердца (врождённая и приобретённая), связанная с аномалиями, врождёнными или наследственными дефектами и заболеваниями миокарда с повреждением электрогенных мембран или разрушением клеточных структур (органические, интракардиальные аритмии). Сочетание дисрегуляторных процессов и органической кардиальной патологии (полиэтиологические аритмии). Идиопатические аритмии (электрическая болезнь сердца, первичная электрическая нестабильность миокарда).
Аритмии. 1. 2. 3. 4. Этиология. Нарушения нейро-гуморальной (в том числе эндокринной) регуляции, влияющие на течение электрических процессов в специализированных и сократительных клетках сердца (дисрегуляторные, функциональные аритмии). Органическая патология сердца (врождённая и приобретённая), связанная с аномалиями, врождёнными или наследственными дефектами и заболеваниями миокарда с повреждением электрогенных мембран или разрушением клеточных структур (органические, интракардиальные аритмии). Сочетание дисрегуляторных процессов и органической кардиальной патологии (полиэтиологические аритмии). Идиопатические аритмии (электрическая болезнь сердца, первичная электрическая нестабильность миокарда).
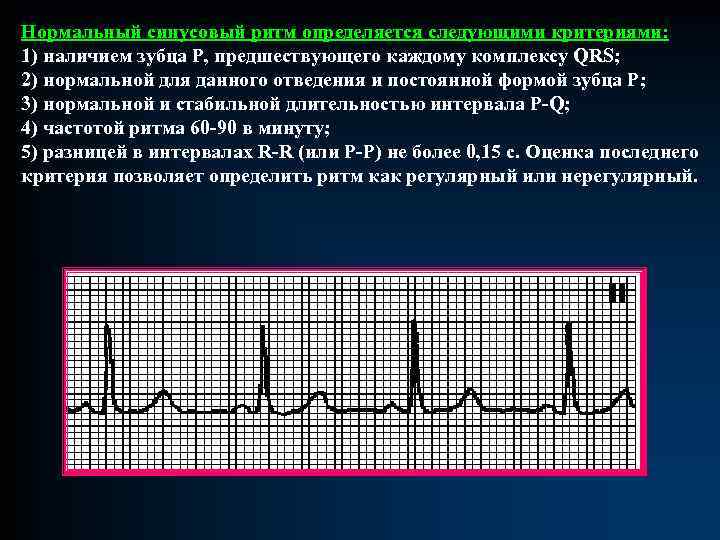 Нормальный синусовый ритм определяется следующими критериями: 1) наличием зубца Р, предшествующего каждому комплексу QRS; 2) нормальной для данного отведения и постоянной формой зубца Р; 3) нормальной и стабильной длительностью интервала P-Q; 4) частотой ритма 60 -90 в минуту; 5) разницей в интервалах R-R (или Р-Р) не более 0, 15 с. Оценка последнего критерия позволяет определить ритм как регулярный или нерегулярный.
Нормальный синусовый ритм определяется следующими критериями: 1) наличием зубца Р, предшествующего каждому комплексу QRS; 2) нормальной для данного отведения и постоянной формой зубца Р; 3) нормальной и стабильной длительностью интервала P-Q; 4) частотой ритма 60 -90 в минуту; 5) разницей в интервалах R-R (или Р-Р) не более 0, 15 с. Оценка последнего критерия позволяет определить ритм как регулярный или нерегулярный.
 Классификация аритмий (1). По этиологии: q Дисрегуляторные (функциональные); q Органические; q Полиэтиологические; q Идиопатические (электрическая болезнь сердца).
Классификация аритмий (1). По этиологии: q Дисрегуляторные (функциональные); q Органические; q Полиэтиологические; q Идиопатические (электрическая болезнь сердца).
 КЛАССИФИКАЦИЯ АРИТМИЙ СЕРДЦА I. Аритмии вследствие нарушения образования импульса. А. Нарушение автоматизма синусового узла. 1. Синусовая тахикардия. 2. Синусовая брадикардия. 3. Синусовая аритмия. 4. Синдром слабости синусового узла. Б. Эктопические ритмы, преимущественно не связанные с нарушением автоматизма. 1. Экстрасистолия. 1. 1. Предсердная экстрасистолия. 1. 2. Экстрасистолия из АВ-соединения. 1. 3. Желудочковая экстрасистолия. 2. Пароксизмальная тахикардия. 2. 1. Суправентрикулярная пароксизмальная тахикардия. 2. 2. Желудочковая пароксизмальная тахикардия. q II. Нарушения проводимости. 1. Синоатриальная блокада. 2. Атриовентрикулярная блокада. 2. 1. Атриовентрикулярная блокада I степени. 2. 2. Атриовентрикулярная блокада II степени. 2. 3. Атриовентрикулярная блокада III степени. 3. Блокада ножек пучка Гиса. 3. 1. Блокада правой ножки пучка Гиса. 3. 1. 1. Полная блокада правой ножки пучка Гиса. 3. 1. 2. Неполная блокада правой ножки пучка Гиса. 3. 2. Блокада левой ножки пучка Гиса. 3. 2. 1. Полная блокада левой ножки пучка Гиса. 3. 2. 2. Неполная блокада левой ножки пучка Гиса. q III. Нарушения ритма вследствие сочетанных нарушений образования и проведения импульсов. 1. Трепетание предсердий. 2. Фибрилляция предсердий. q
КЛАССИФИКАЦИЯ АРИТМИЙ СЕРДЦА I. Аритмии вследствие нарушения образования импульса. А. Нарушение автоматизма синусового узла. 1. Синусовая тахикардия. 2. Синусовая брадикардия. 3. Синусовая аритмия. 4. Синдром слабости синусового узла. Б. Эктопические ритмы, преимущественно не связанные с нарушением автоматизма. 1. Экстрасистолия. 1. 1. Предсердная экстрасистолия. 1. 2. Экстрасистолия из АВ-соединения. 1. 3. Желудочковая экстрасистолия. 2. Пароксизмальная тахикардия. 2. 1. Суправентрикулярная пароксизмальная тахикардия. 2. 2. Желудочковая пароксизмальная тахикардия. q II. Нарушения проводимости. 1. Синоатриальная блокада. 2. Атриовентрикулярная блокада. 2. 1. Атриовентрикулярная блокада I степени. 2. 2. Атриовентрикулярная блокада II степени. 2. 3. Атриовентрикулярная блокада III степени. 3. Блокада ножек пучка Гиса. 3. 1. Блокада правой ножки пучка Гиса. 3. 1. 1. Полная блокада правой ножки пучка Гиса. 3. 1. 2. Неполная блокада правой ножки пучка Гиса. 3. 2. Блокада левой ножки пучка Гиса. 3. 2. 1. Полная блокада левой ножки пучка Гиса. 3. 2. 2. Неполная блокада левой ножки пучка Гиса. q III. Нарушения ритма вследствие сочетанных нарушений образования и проведения импульсов. 1. Трепетание предсердий. 2. Фибрилляция предсердий. q
 Диагностика аритмий. v Анамнез: Перебои; q Сердцебиение; q Одышка; q Синкопальные и пресинкопальные состояния. v Объективное обследование больного. q v ЭКГ; суточное ЭКГ- мониторирование по Холтеру. v Провокационные функциональные тесты: v Нагрузочные пробы: Двойной степ-тест Мастера; q Степ-тест (восхождение на ступени); q Маршевая проба; q Проба "сесть-встать"; q Проба с 20 приседаниями; q Велоэргометрия; q Тредмил-тест; q Изометрическая проба (ручная, ножная). v Чреспищеводная электрическая кардиостимуляция (ЭФИ). q v Холодовая проба. v Психоэмоциональные тесты.
Диагностика аритмий. v Анамнез: Перебои; q Сердцебиение; q Одышка; q Синкопальные и пресинкопальные состояния. v Объективное обследование больного. q v ЭКГ; суточное ЭКГ- мониторирование по Холтеру. v Провокационные функциональные тесты: v Нагрузочные пробы: Двойной степ-тест Мастера; q Степ-тест (восхождение на ступени); q Маршевая проба; q Проба "сесть-встать"; q Проба с 20 приседаниями; q Велоэргометрия; q Тредмил-тест; q Изометрическая проба (ручная, ножная). v Чреспищеводная электрическая кардиостимуляция (ЭФИ). q v Холодовая проба. v Психоэмоциональные тесты.
 Синдром нарушения образования импульса. В синдром нарушения образования импульса входят следующие симптомы: q синусовая тахикардия, q синусовая брадикардия, q синусовая аритмия. Он также включает в себя: v синдром слабости синусового узла, v симптом экстрасистолии, v пароксизмальной тахикардии.
Синдром нарушения образования импульса. В синдром нарушения образования импульса входят следующие симптомы: q синусовая тахикардия, q синусовая брадикардия, q синусовая аритмия. Он также включает в себя: v синдром слабости синусового узла, v симптом экстрасистолии, v пароксизмальной тахикардии.
 Синдром нарушения образования импульса n. Синусовая тахикардия Синусовой тахикардией называется увеличение ЧСС от 90 до 140 -160 в минуту при сохранении правильного синусового ритма. В основе ее лежит повышение автоматизма основного водителя ритма - СА узла. Причинами синусовой тахикардии могут быть различные влияния: физическая или эмоциональная нагрузка, лихорадка, анемия, гиповолемия и гипотензия, дыхательная гипоксемия, ацидоз и гипогликемия, ишемия миокарда, гормональные нарушения (тиреотоксикоз), медикаментозные влияния (симпатомиметики и др. ). Синусовая тахикардия может быть первым признаком сердечной недостаточности. При синусовой тахикардии электрические импульсы обычным путем проводятся по предсердиям и желудочкам.
Синдром нарушения образования импульса n. Синусовая тахикардия Синусовой тахикардией называется увеличение ЧСС от 90 до 140 -160 в минуту при сохранении правильного синусового ритма. В основе ее лежит повышение автоматизма основного водителя ритма - СА узла. Причинами синусовой тахикардии могут быть различные влияния: физическая или эмоциональная нагрузка, лихорадка, анемия, гиповолемия и гипотензия, дыхательная гипоксемия, ацидоз и гипогликемия, ишемия миокарда, гормональные нарушения (тиреотоксикоз), медикаментозные влияния (симпатомиметики и др. ). Синусовая тахикардия может быть первым признаком сердечной недостаточности. При синусовой тахикардии электрические импульсы обычным путем проводятся по предсердиям и желудочкам.
 Синдром нарушения образования импульса. q q q ЭКГ признаки синусовой тахикардии: ЧСС от 90 до 140 -160 в минуту; зубец Р синусового происхождения (положительный в I, II, a. VF, V 4 -6, отрицательный в a. VR); укорочение интервалов Р-Р по сравнению с нормой; различие между интервалами Р-Р не превышает 0, 15 с; правильное чередование зубца Р и комплекса QRS во всех циклах; наличие неизмененного комплекса QRS.
Синдром нарушения образования импульса. q q q ЭКГ признаки синусовой тахикардии: ЧСС от 90 до 140 -160 в минуту; зубец Р синусового происхождения (положительный в I, II, a. VF, V 4 -6, отрицательный в a. VR); укорочение интервалов Р-Р по сравнению с нормой; различие между интервалами Р-Р не превышает 0, 15 с; правильное чередование зубца Р и комплекса QRS во всех циклах; наличие неизмененного комплекса QRS.
 Синдром нарушения образования импульса. n. Синусовая брадикардия. Синусовой брадикардией называется уменьшение ЧСС до 59 -40 в минуту при сохранении правильного синусового ритма. Синусовая брадикардия обусловлена понижением автоматизма синоатриального узла. Основной причиной синусовой брадикардии является повышение тонуса блуждающего нерва. В норме часто встречается у спортсменов, однако, может встречаться и при различных заболеваниях (микседема, ишемическая болезнь сердца и т. д. ).
Синдром нарушения образования импульса. n. Синусовая брадикардия. Синусовой брадикардией называется уменьшение ЧСС до 59 -40 в минуту при сохранении правильного синусового ритма. Синусовая брадикардия обусловлена понижением автоматизма синоатриального узла. Основной причиной синусовой брадикардии является повышение тонуса блуждающего нерва. В норме часто встречается у спортсменов, однако, может встречаться и при различных заболеваниях (микседема, ишемическая болезнь сердца и т. д. ).
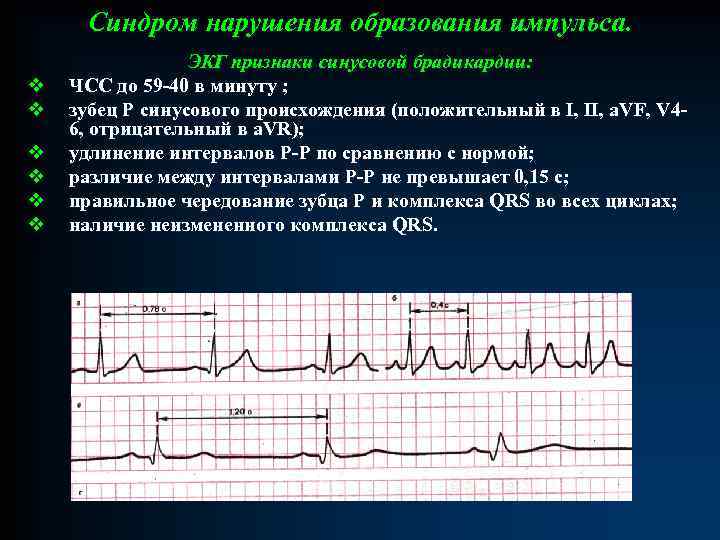 Синдром нарушения образования импульса. v v v ЭКГ признаки синусовой брадикардии: ЧСС до 59 -40 в минуту ; зубец Р синусового происхождения (положительный в I, II, a. VF, V 46, отрицательный в a. VR); удлинение интервалов Р-Р по сравнению с нормой; различие между интервалами Р-Р не превышает 0, 15 с; правильное чередование зубца Р и комплекса QRS во всех циклах; наличие неизмененного комплекса QRS.
Синдром нарушения образования импульса. v v v ЭКГ признаки синусовой брадикардии: ЧСС до 59 -40 в минуту ; зубец Р синусового происхождения (положительный в I, II, a. VF, V 46, отрицательный в a. VR); удлинение интервалов Р-Р по сравнению с нормой; различие между интервалами Р-Р не превышает 0, 15 с; правильное чередование зубца Р и комплекса QRS во всех циклах; наличие неизмененного комплекса QRS.
 Синдром нарушения образования импульса. n. Синусовая аритмия Синусовой аритмией называется неправильный синусовый ритм, характеризующийся периодами постепенного учащения и урежения ритма. Синусовая аритмия обусловлена нерегулярным образованием импульсов в синоатриальном узле, вызванным дисбалансом вегетативной нервной системы с отчетливым преобладанием ее парасимпатического отдела. Чаще всего встречается дыхательная синусовая аритмия, при которой ЧСС увеличивается на вдохе и уменьшается на выдохе.
Синдром нарушения образования импульса. n. Синусовая аритмия Синусовой аритмией называется неправильный синусовый ритм, характеризующийся периодами постепенного учащения и урежения ритма. Синусовая аритмия обусловлена нерегулярным образованием импульсов в синоатриальном узле, вызванным дисбалансом вегетативной нервной системы с отчетливым преобладанием ее парасимпатического отдела. Чаще всего встречается дыхательная синусовая аритмия, при которой ЧСС увеличивается на вдохе и уменьшается на выдохе.
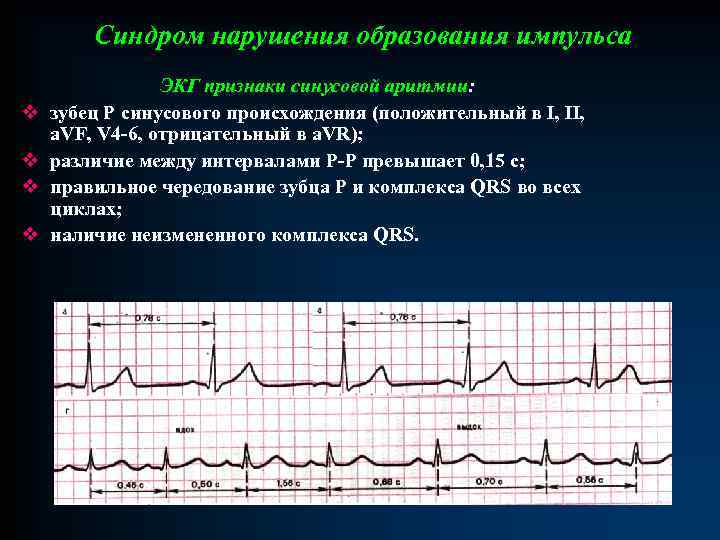 Синдром нарушения образования импульса v v ЭКГ признаки синусовой аритмии: зубец Р синусового происхождения (положительный в I, II, a. VF, V 4 -6, отрицательный в a. VR); различие между интервалами Р-Р превышает 0, 15 с; правильное чередование зубца Р и комплекса QRS во всех циклах; наличие неизмененного комплекса QRS.
Синдром нарушения образования импульса v v ЭКГ признаки синусовой аритмии: зубец Р синусового происхождения (положительный в I, II, a. VF, V 4 -6, отрицательный в a. VR); различие между интервалами Р-Р превышает 0, 15 с; правильное чередование зубца Р и комплекса QRS во всех циклах; наличие неизмененного комплекса QRS.
 Синдром нарушения образования импульса. n. Синдром слабости синусового узла - это группа электрокардиографических признаков, отражающих структурные повреждения синусового узла, его неспособность нормально выполнять функцию водителя ритма сердца и (или) обеспечивать регулярное проведение автоматических импульсов к предсердиям. Чаще всего он наблюдается при заболеваниях сердца, ведущих к развитию ишемии, дистрофии, некрозу или фиброзу в области синоатриального узла.
Синдром нарушения образования импульса. n. Синдром слабости синусового узла - это группа электрокардиографических признаков, отражающих структурные повреждения синусового узла, его неспособность нормально выполнять функцию водителя ритма сердца и (или) обеспечивать регулярное проведение автоматических импульсов к предсердиям. Чаще всего он наблюдается при заболеваниях сердца, ведущих к развитию ишемии, дистрофии, некрозу или фиброзу в области синоатриального узла.
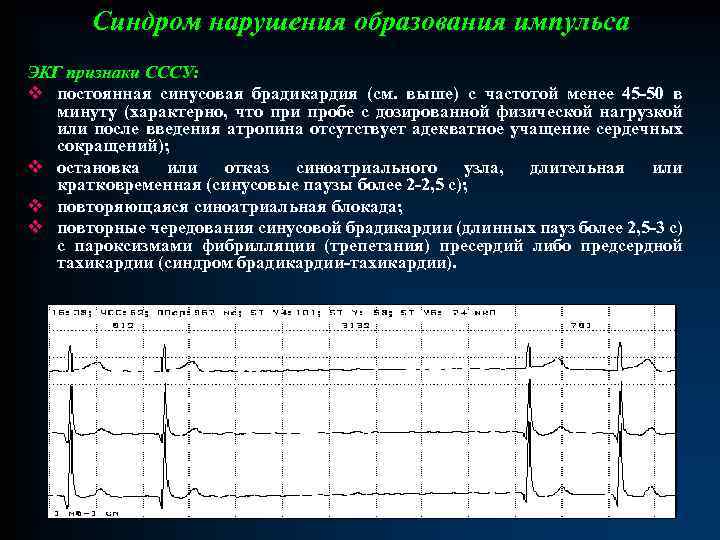 Синдром нарушения образования импульса ЭКГ признаки СССУ: v постоянная синусовая брадикардия (см. выше) с частотой менее 45 -50 в минуту (характерно, что при пробе с дозированной физической нагрузкой или после введения атропина отсутствует адекватное учащение сердечных сокращений); v остановка или отказ синоатриального узла, длительная или кратковременная (синусовые паузы более 2 -2, 5 с); v повторяющаяся синоатриальная блокада; v повторные чередования синусовой брадикардии (длинных пауз более 2, 5 -3 с) с пароксизмами фибрилляции (трепетания) пресердий либо предсердной тахикардии (синдром брадикардии-тахикардии).
Синдром нарушения образования импульса ЭКГ признаки СССУ: v постоянная синусовая брадикардия (см. выше) с частотой менее 45 -50 в минуту (характерно, что при пробе с дозированной физической нагрузкой или после введения атропина отсутствует адекватное учащение сердечных сокращений); v остановка или отказ синоатриального узла, длительная или кратковременная (синусовые паузы более 2 -2, 5 с); v повторяющаяся синоатриальная блокада; v повторные чередования синусовой брадикардии (длинных пауз более 2, 5 -3 с) с пароксизмами фибрилляции (трепетания) пресердий либо предсердной тахикардии (синдром брадикардии-тахикардии).
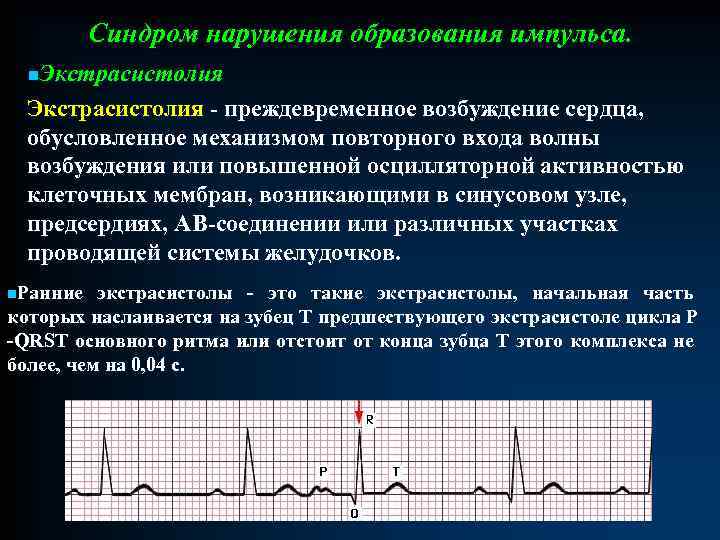 Синдром нарушения образования импульса. n. Экстрасистолия - преждевременное возбуждение сердца, обусловленное механизмом повторного входа волны возбуждения или повышенной осцилляторной активностью клеточных мембран, возникающими в синусовом узле, предсердиях, АВ-соединении или различных участках проводящей системы желудочков. n. Ранние экстрасистолы - это такие экстрасистолы, начальная часть которых наслаивается на зубец Т предшествующего экстрасистоле цикла P -QRST основного ритма или отстоит от конца зубца Т этого комплекса не более, чем на 0, 04 с.
Синдром нарушения образования импульса. n. Экстрасистолия - преждевременное возбуждение сердца, обусловленное механизмом повторного входа волны возбуждения или повышенной осцилляторной активностью клеточных мембран, возникающими в синусовом узле, предсердиях, АВ-соединении или различных участках проводящей системы желудочков. n. Ранние экстрасистолы - это такие экстрасистолы, начальная часть которых наслаивается на зубец Т предшествующего экстрасистоле цикла P -QRST основного ритма или отстоит от конца зубца Т этого комплекса не более, чем на 0, 04 с.
 Синдром нарушения образования импульса n. Интервал сцепления - расстояние от предшествующего экстрасистоле цикла P-QRST основного ритма до экстрасистолы. При предсердной экстрасистолии интервал сцепления измеряется от начала зубца Р, предшествующего экстрасистоле цикла, до начала зубца Р экстрасистолы, при экстрасистолии из АВ-соединения или желудочковой - от начала комплекса QRS, предшествующего экстрасистоле, до начала комплекса QRS экстрасистолы. n. Компенсаторная пауза - это расстояние от экстрасистолы до следующего за ней цикла P-QRST основного ритма.
Синдром нарушения образования импульса n. Интервал сцепления - расстояние от предшествующего экстрасистоле цикла P-QRST основного ритма до экстрасистолы. При предсердной экстрасистолии интервал сцепления измеряется от начала зубца Р, предшествующего экстрасистоле цикла, до начала зубца Р экстрасистолы, при экстрасистолии из АВ-соединения или желудочковой - от начала комплекса QRS, предшествующего экстрасистоле, до начала комплекса QRS экстрасистолы. n. Компенсаторная пауза - это расстояние от экстрасистолы до следующего за ней цикла P-QRST основного ритма.
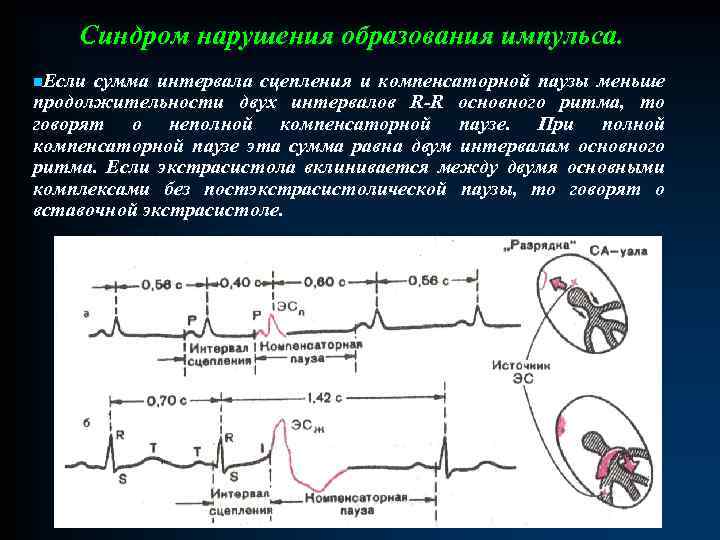 Синдром нарушения образования импульса. n. Если сумма интервала сцепления и компенсаторной паузы меньше продолжительности двух интервалов R-R основного ритма, то говорят о неполной компенсаторной паузе. При полной компенсаторной паузе эта сумма равна двум интервалам основного ритма. Если экстрасистола вклинивается между двумя основными комплексами без постэкстрасистолической паузы, то говорят о вставочной экстрасистоле.
Синдром нарушения образования импульса. n. Если сумма интервала сцепления и компенсаторной паузы меньше продолжительности двух интервалов R-R основного ритма, то говорят о неполной компенсаторной паузе. При полной компенсаторной паузе эта сумма равна двум интервалам основного ритма. Если экстрасистола вклинивается между двумя основными комплексами без постэкстрасистолической паузы, то говорят о вставочной экстрасистоле.
 Синдром нарушения образования импульса. n. Экстрасистолы могут быть единичными, парными и групповыми; монотопными - исходящими из одного эктопического источника и политопными, обусловленными функционированием нескольких эктопических очагов образования экстрасистолы. В последнем случае регистрируются отличающиеся друг от друга по форме экстрасистолические комплексы с разными интервалами сцепления.
Синдром нарушения образования импульса. n. Экстрасистолы могут быть единичными, парными и групповыми; монотопными - исходящими из одного эктопического источника и политопными, обусловленными функционированием нескольких эктопических очагов образования экстрасистолы. В последнем случае регистрируются отличающиеся друг от друга по форме экстрасистолические комплексы с разными интервалами сцепления.
 Синдром нарушения образования импульса n. Аллоритмия - правильное чередование экстрасистол с нормальными синусовыми циклами. Если экстрасистолы повторяются после каждого нормального синусового комплекса, говорят о бигеминии. Если за каждыми двумя нормальными циклами P-QRST следует одна экстрасистола, то речь идет о тригеминии и т. д.
Синдром нарушения образования импульса n. Аллоритмия - правильное чередование экстрасистол с нормальными синусовыми циклами. Если экстрасистолы повторяются после каждого нормального синусового комплекса, говорят о бигеминии. Если за каждыми двумя нормальными циклами P-QRST следует одна экстрасистола, то речь идет о тригеминии и т. д.
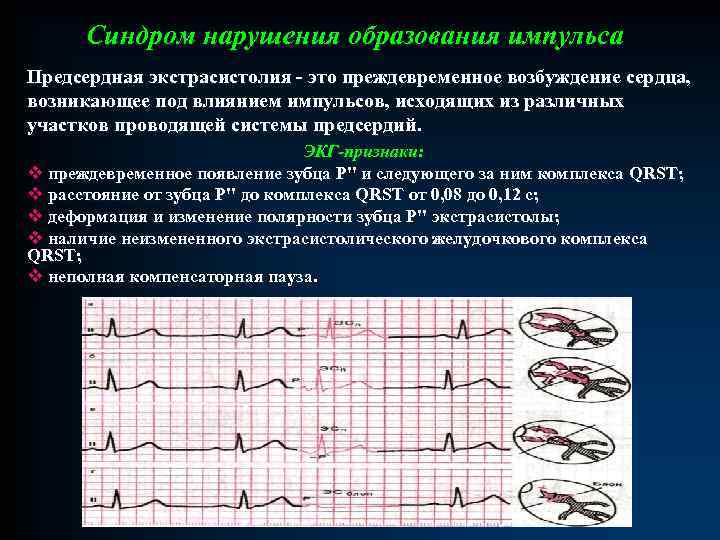 Синдром нарушения образования импульса Предсердная экстрасистолия - это преждевременное возбуждение сердца, возникающее под влиянием импульсов, исходящих из различных участков проводящей системы предсердий. ЭКГ-признаки: v преждевременное появление зубца Р" и следующего за ним комплекса QRST; v расстояние от зубца Р" до комплекса QRST от 0, 08 до 0, 12 с; v деформация и изменение полярности зубца Р" экстрасистолы; v наличие неизмененного экстрасистолического желудочкового комплекса QRST; v неполная компенсаторная пауза.
Синдром нарушения образования импульса Предсердная экстрасистолия - это преждевременное возбуждение сердца, возникающее под влиянием импульсов, исходящих из различных участков проводящей системы предсердий. ЭКГ-признаки: v преждевременное появление зубца Р" и следующего за ним комплекса QRST; v расстояние от зубца Р" до комплекса QRST от 0, 08 до 0, 12 с; v деформация и изменение полярности зубца Р" экстрасистолы; v наличие неизмененного экстрасистолического желудочкового комплекса QRST; v неполная компенсаторная пауза.
 Синдром нарушения образования импульса Экстрасистолия из АВ-соединения - это преждевременное возбуждение сердца, возникающее под влиянием импульсов, исходящих из атриовентрикулярного соединения. Эктопический импульс, возникающий в АВ-соединении, распространяется в двух направлениях: сверху вниз по проводящей системе к желудочкам (в связи с этим, желудочковый комплекс экстрасистолы не отличается от желудочковых комплексов синусового происхождения) и ретроградно снизу вверх по АВ-узлу и предсердиям, что приводит к формированию отрицательных зубцов Р’
Синдром нарушения образования импульса Экстрасистолия из АВ-соединения - это преждевременное возбуждение сердца, возникающее под влиянием импульсов, исходящих из атриовентрикулярного соединения. Эктопический импульс, возникающий в АВ-соединении, распространяется в двух направлениях: сверху вниз по проводящей системе к желудочкам (в связи с этим, желудочковый комплекс экстрасистолы не отличается от желудочковых комплексов синусового происхождения) и ретроградно снизу вверх по АВ-узлу и предсердиям, что приводит к формированию отрицательных зубцов Р’
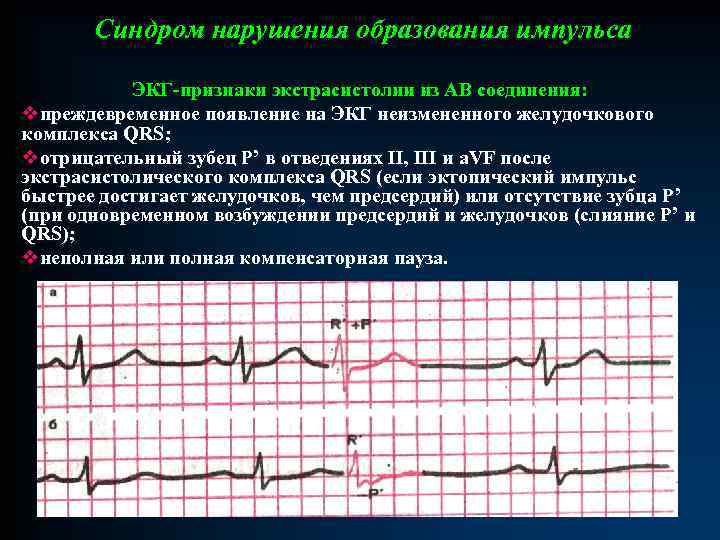 Синдром нарушения образования импульса ЭКГ-признаки экстрасистолии из АВ соединения: vпреждевременное появление на ЭКГ неизмененного желудочкового комплекса QRS; vотрицательный зубец Р’ в отведениях II, III и a. VF после экстрасистолического комплекса QRS (если эктопический импульс быстрее достигает желудочков, чем предсердий) или отсутствие зубца Р’ (при одновременном возбуждении предсердий и желудочков (слияние Р’ и QRS); vнеполная или полная компенсаторная пауза.
Синдром нарушения образования импульса ЭКГ-признаки экстрасистолии из АВ соединения: vпреждевременное появление на ЭКГ неизмененного желудочкового комплекса QRS; vотрицательный зубец Р’ в отведениях II, III и a. VF после экстрасистолического комплекса QRS (если эктопический импульс быстрее достигает желудочков, чем предсердий) или отсутствие зубца Р’ (при одновременном возбуждении предсердий и желудочков (слияние Р’ и QRS); vнеполная или полная компенсаторная пауза.
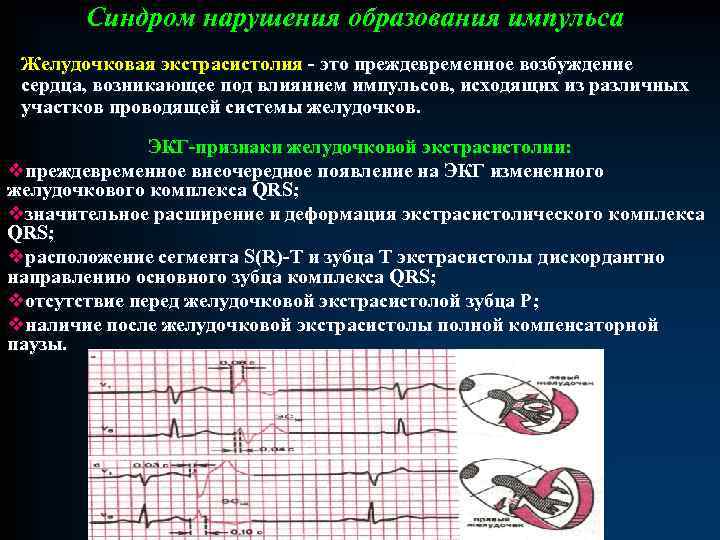 Синдром нарушения образования импульса Желудочковая экстрасистолия - это преждевременное возбуждение сердца, возникающее под влиянием импульсов, исходящих из различных участков проводящей системы желудочков. ЭКГ-признаки желудочковой экстрасистолии: vпреждевременное внеочередное появление на ЭКГ измененного желудочкового комплекса QRS; vзначительное расширение и деформация экстрасистолического комплекса QRS; vрасположение сегмента S(R)-T и зубца Т экстрасистолы дискордантно направлению основного зубца комплекса QRS; vотсутствие перед желудочковой экстрасистолой зубца Р; vналичие после желудочковой экстрасистолы полной компенсаторной паузы.
Синдром нарушения образования импульса Желудочковая экстрасистолия - это преждевременное возбуждение сердца, возникающее под влиянием импульсов, исходящих из различных участков проводящей системы желудочков. ЭКГ-признаки желудочковой экстрасистолии: vпреждевременное внеочередное появление на ЭКГ измененного желудочкового комплекса QRS; vзначительное расширение и деформация экстрасистолического комплекса QRS; vрасположение сегмента S(R)-T и зубца Т экстрасистолы дискордантно направлению основного зубца комплекса QRS; vотсутствие перед желудочковой экстрасистолой зубца Р; vналичие после желудочковой экстрасистолы полной компенсаторной паузы.
 Синдром нарушения образования импульса Пароксизмальная тахикардия - это внезапно начинающийся и так же внезапно заканчивающийся приступ учащения сердечных сокращений до 140 -250 в минуту при сохранении в большинстве случаев правильного регулярного ритма. Эти преходящие приступы могут быть неустойчивыми (нестойкими) длительностью менее 30 с и устойчивыми (стойкими) продолжительностью 30 с. üВажным признаком пароксизмальной тахикардии является сохранение в течение всего пароксизма (кроме первых нескольких циклов) правильного ритма и постоянной частоты сердечных сокращений, которая в отличие от синусовой тахикардии не изменяется после физической нагрузки, эмоционального напряжения или после инъекции атропина. В зависимости от локализации эктопического центра повышенного автоматизма или постоянно циркулирующей возвратной волны возбуждения (re-entry) выделяют предсердную, атриовентрикулярную и желудочковую формы пароксизмальной тахикардии.
Синдром нарушения образования импульса Пароксизмальная тахикардия - это внезапно начинающийся и так же внезапно заканчивающийся приступ учащения сердечных сокращений до 140 -250 в минуту при сохранении в большинстве случаев правильного регулярного ритма. Эти преходящие приступы могут быть неустойчивыми (нестойкими) длительностью менее 30 с и устойчивыми (стойкими) продолжительностью 30 с. üВажным признаком пароксизмальной тахикардии является сохранение в течение всего пароксизма (кроме первых нескольких циклов) правильного ритма и постоянной частоты сердечных сокращений, которая в отличие от синусовой тахикардии не изменяется после физической нагрузки, эмоционального напряжения или после инъекции атропина. В зависимости от локализации эктопического центра повышенного автоматизма или постоянно циркулирующей возвратной волны возбуждения (re-entry) выделяют предсердную, атриовентрикулярную и желудочковую формы пароксизмальной тахикардии.
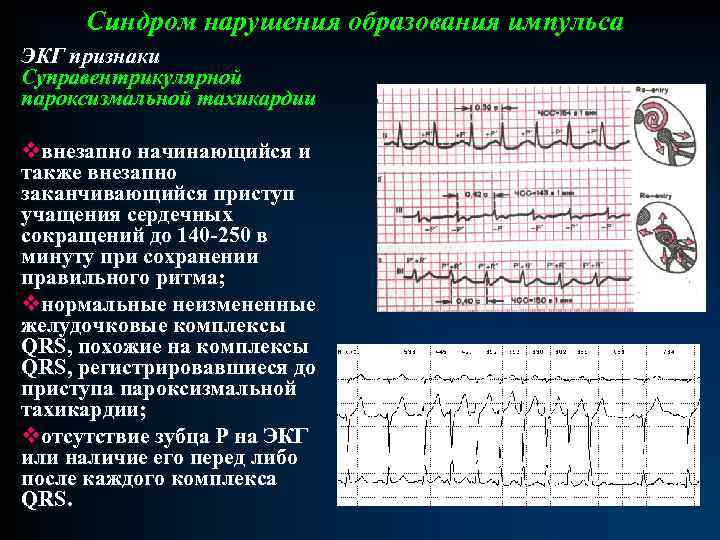 Синдром нарушения образования импульса ЭКГ признаки Суправентрикулярной пароксизмальной тахикардии vвнезапно начинающийся и также внезапно заканчивающийся приступ учащения сердечных сокращений до 140 -250 в минуту при сохранении правильного ритма; vнормальные неизмененные желудочковые комплексы QRS, похожие на комплексы QRS, регистрировавшиеся до приступа пароксизмальной тахикардии; vотсутствие зубца Р на ЭКГ или наличие его перед либо после каждого комплекса QRS.
Синдром нарушения образования импульса ЭКГ признаки Суправентрикулярной пароксизмальной тахикардии vвнезапно начинающийся и также внезапно заканчивающийся приступ учащения сердечных сокращений до 140 -250 в минуту при сохранении правильного ритма; vнормальные неизмененные желудочковые комплексы QRS, похожие на комплексы QRS, регистрировавшиеся до приступа пароксизмальной тахикардии; vотсутствие зубца Р на ЭКГ или наличие его перед либо после каждого комплекса QRS.
 Синдром нарушения образования импульса. Желудочковая пароксизмальная тахикардия n. При желудочковой пароксизмальной тахикардии источником эктопических импульсов является сократительный миокард желудочков, пучок Гиса или волокна Пуркинье. В отличие от других тахикардий, желудочковая тахикардия имеет худший прогноз в связи со склонностью переходить в фибрилляцию желудочков, либо вызывать тяжелые нарушения кровообращения. Как правило, желудочковая пароксизмальная тахикардия развивается на фоне значительных органических изменений сердечной мышцы. n. В отличие от суправентрикулярной пароксизмальной тахикардии при желудочковой тахикардии ход возбуждения по желудочкам резко нарушен: эктопический импульс вначале возбуждает один желудочек, а затем с большим опозданием переходит на другой желудочек и распространяется по нему необычным путем. Все эти изменения напоминают таковые при желудочковой экстрасистолии, а также при блокадах ножек пучка Гиса. Важным электрокардиографическим признаком желудочковой пароксизмальной тахикардии является так называемая предсердно-желудочковая диссоциация, т. е. полная разобщенность в деятельности предсердий и желудочков.
Синдром нарушения образования импульса. Желудочковая пароксизмальная тахикардия n. При желудочковой пароксизмальной тахикардии источником эктопических импульсов является сократительный миокард желудочков, пучок Гиса или волокна Пуркинье. В отличие от других тахикардий, желудочковая тахикардия имеет худший прогноз в связи со склонностью переходить в фибрилляцию желудочков, либо вызывать тяжелые нарушения кровообращения. Как правило, желудочковая пароксизмальная тахикардия развивается на фоне значительных органических изменений сердечной мышцы. n. В отличие от суправентрикулярной пароксизмальной тахикардии при желудочковой тахикардии ход возбуждения по желудочкам резко нарушен: эктопический импульс вначале возбуждает один желудочек, а затем с большим опозданием переходит на другой желудочек и распространяется по нему необычным путем. Все эти изменения напоминают таковые при желудочковой экстрасистолии, а также при блокадах ножек пучка Гиса. Важным электрокардиографическим признаком желудочковой пароксизмальной тахикардии является так называемая предсердно-желудочковая диссоциация, т. е. полная разобщенность в деятельности предсердий и желудочков.
 Синдром нарушения образования импульса ЭКГ признаки Желудочковой пароксизмальной тахикардии: vвнезапно начинающийся и также внезапно заканчивающийся приступ учащения сердечных сокращений до 140 -250 в минуту при сохранении в большинстве случаев правильного ритма; vдеформация и расширение комплекса QRS более 0, 12 с с дискордантным расположением сегмента(R)S-T и зубца Т; vналичие АВ диссоциации, т. е. полного разобщения частого ритма желудочков (комплекса QRS) и нормального ритма предсердий (зубец Р) с изредка регистрирующимися одиночными нормальными неизмененными комплексами QRST синусового происхождения ("захваченные" сокращения желудочков).
Синдром нарушения образования импульса ЭКГ признаки Желудочковой пароксизмальной тахикардии: vвнезапно начинающийся и также внезапно заканчивающийся приступ учащения сердечных сокращений до 140 -250 в минуту при сохранении в большинстве случаев правильного ритма; vдеформация и расширение комплекса QRS более 0, 12 с с дискордантным расположением сегмента(R)S-T и зубца Т; vналичие АВ диссоциации, т. е. полного разобщения частого ритма желудочков (комплекса QRS) и нормального ритма предсердий (зубец Р) с изредка регистрирующимися одиночными нормальными неизмененными комплексами QRST синусового происхождения ("захваченные" сокращения желудочков).
 Синдром нарушения проведения импульса Замедление или полное прекращение проведения электрического импульса по какому-либо отделу проводящей системы получило название блокады сердца. Синдром нарушения проведения импульса включает в себя: v 1) синоатриальные, v 2) атриовентрикулярные, v 3) блокады правой и левой ножек пучка Гиса, v 4) нарушения внутрижелудочковой проводимости. n. По своему генезу блокады сердца могут быть функциональными (вагусными) - у спортсменов, молодых людей с вегетативной дистонией, на фоне синусовой брадикардии и в других подобных случаях; они исчезают после физической нагрузке или внутривенного введения 0, 5 -1, 0 мг атропина сульфата. n. Вторая разновидность блокады - органическая, которая имеет место при синдроме поражения мышцы сердца. В некоторых случаях (миокардит, острый инфаркт миокарда) она появляется в остром периоде и проходит после лечения, в большинстве случаев, такая блокада становится постоянной вследствие развития кардиосклероза.
Синдром нарушения проведения импульса Замедление или полное прекращение проведения электрического импульса по какому-либо отделу проводящей системы получило название блокады сердца. Синдром нарушения проведения импульса включает в себя: v 1) синоатриальные, v 2) атриовентрикулярные, v 3) блокады правой и левой ножек пучка Гиса, v 4) нарушения внутрижелудочковой проводимости. n. По своему генезу блокады сердца могут быть функциональными (вагусными) - у спортсменов, молодых людей с вегетативной дистонией, на фоне синусовой брадикардии и в других подобных случаях; они исчезают после физической нагрузке или внутривенного введения 0, 5 -1, 0 мг атропина сульфата. n. Вторая разновидность блокады - органическая, которая имеет место при синдроме поражения мышцы сердца. В некоторых случаях (миокардит, острый инфаркт миокарда) она появляется в остром периоде и проходит после лечения, в большинстве случаев, такая блокада становится постоянной вследствие развития кардиосклероза.
 Синдром нарушения проведения импульса n Атриовентрикулярная блокада - это частичное или полное нарушение проведения электрического импульса от предсердий к желудочкам. n АВ блокады классифицируют: n По устойчивости АВ блокады могут быть: а) острыми, преходящими; б) перемежающимися, транзиторными; в) хроническими, постоянными. n По тяжести или степени АВ блокады: I степени, II степени типов I и II, и III степени (полную). n По месту блокирования, т. е. топографическому уровню АВ блокады: при нарушении проведения на уровне предсердий, АВ узла или основного ствола пучка Гиса говорят о проксимальной АВ блокаде; если задержка проведения импульса произошла одновременно на уровне всех трех ветвей пучка Гиса (так называемая трехпучковая блокада), это свидетельствует о дистальной АВ блокаде; чаще всего нарушение проведения происходит в области АВ узла, когда развивается узловая проксимальная АВ блокада.
Синдром нарушения проведения импульса n Атриовентрикулярная блокада - это частичное или полное нарушение проведения электрического импульса от предсердий к желудочкам. n АВ блокады классифицируют: n По устойчивости АВ блокады могут быть: а) острыми, преходящими; б) перемежающимися, транзиторными; в) хроническими, постоянными. n По тяжести или степени АВ блокады: I степени, II степени типов I и II, и III степени (полную). n По месту блокирования, т. е. топографическому уровню АВ блокады: при нарушении проведения на уровне предсердий, АВ узла или основного ствола пучка Гиса говорят о проксимальной АВ блокаде; если задержка проведения импульса произошла одновременно на уровне всех трех ветвей пучка Гиса (так называемая трехпучковая блокада), это свидетельствует о дистальной АВ блокаде; чаще всего нарушение проведения происходит в области АВ узла, когда развивается узловая проксимальная АВ блокада.
 Синдром нарушения проведения импульса Атриовентрикулярная блокада I степени ЭКГ признаки: v правильное чередование зубца Р и комплекса QRS во всех циклах; v интервал Р-q(R) более 0, 21 с; v нормальная форма и продолжительность комплекса QRS;
Синдром нарушения проведения импульса Атриовентрикулярная блокада I степени ЭКГ признаки: v правильное чередование зубца Р и комплекса QRS во всех циклах; v интервал Р-q(R) более 0, 21 с; v нормальная форма и продолжительность комплекса QRS;
 Синдром нарушения проведения импульса n. АВ блокада II степени - это периодически возникающее прекращение проведения отдельных импульсов от предсердий к желудочкам. Различают два основных типа АВБ II степени - тип Мобитца I (с периодами Самойлова-Венкебаха) и тип Мобитца II. ЭКГ признаки АВБ типа Мобитца I v одинаковые по продолжительности интервалы Р-Р; v постепенное от цикла к циклу удлинение интервала P-Q(R) с последующим выпадением желудочкового комплекса QRST; v после выпадения желудочкового комплекса на ЭКГ вновь регистрируется нормальный или удлиненный интервал P-q(R), затем весь цикл повторяется; v длинные паузы равны удвоенному интервалу Р-Р; v периоды постепенного увеличения интервала P-q(R) с последующим выпадением желудочкового комплекса называются периодами Самойлова. Венкебаха.
Синдром нарушения проведения импульса n. АВ блокада II степени - это периодически возникающее прекращение проведения отдельных импульсов от предсердий к желудочкам. Различают два основных типа АВБ II степени - тип Мобитца I (с периодами Самойлова-Венкебаха) и тип Мобитца II. ЭКГ признаки АВБ типа Мобитца I v одинаковые по продолжительности интервалы Р-Р; v постепенное от цикла к циклу удлинение интервала P-Q(R) с последующим выпадением желудочкового комплекса QRST; v после выпадения желудочкового комплекса на ЭКГ вновь регистрируется нормальный или удлиненный интервал P-q(R), затем весь цикл повторяется; v длинные паузы равны удвоенному интервалу Р-Р; v периоды постепенного увеличения интервала P-q(R) с последующим выпадением желудочкового комплекса называются периодами Самойлова. Венкебаха.
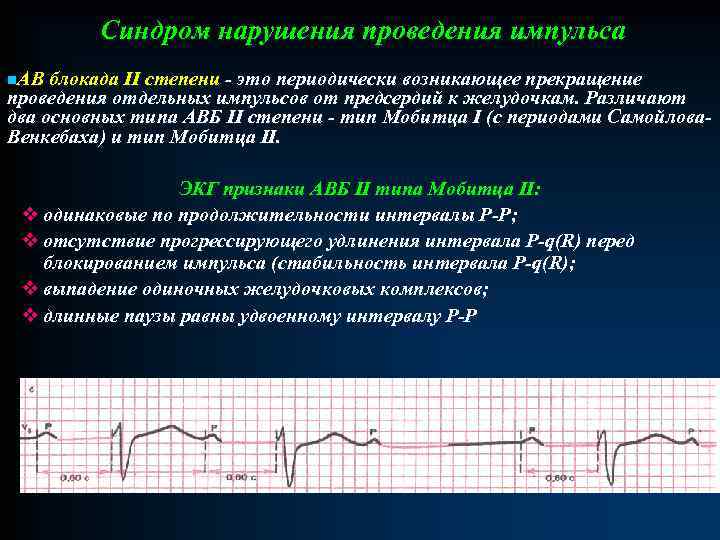 Синдром нарушения проведения импульса n. АВ блокада II степени - это периодически возникающее прекращение проведения отдельных импульсов от предсердий к желудочкам. Различают два основных типа АВБ II степени - тип Мобитца I (с периодами Самойлова. Венкебаха) и тип Мобитца II. ЭКГ признаки АВБ II типа Мобитца II: v одинаковые по продолжительности интервалы Р-Р; v отсутствие прогрессирующего удлинения интервала P-q(R) перед блокированием импульса (стабильность интервала P-q(R); v выпадение одиночных желудочковых комплексов; v длинные паузы равны удвоенному интервалу Р-Р
Синдром нарушения проведения импульса n. АВ блокада II степени - это периодически возникающее прекращение проведения отдельных импульсов от предсердий к желудочкам. Различают два основных типа АВБ II степени - тип Мобитца I (с периодами Самойлова. Венкебаха) и тип Мобитца II. ЭКГ признаки АВБ II типа Мобитца II: v одинаковые по продолжительности интервалы Р-Р; v отсутствие прогрессирующего удлинения интервала P-q(R) перед блокированием импульса (стабильность интервала P-q(R); v выпадение одиночных желудочковых комплексов; v длинные паузы равны удвоенному интервалу Р-Р
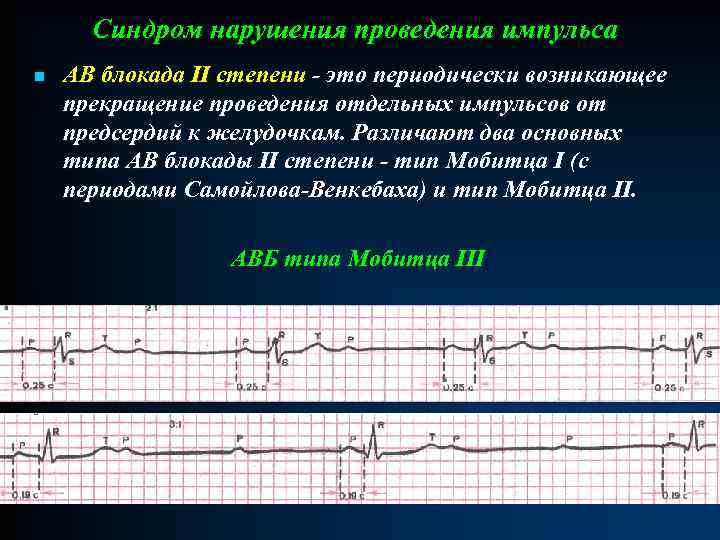 Синдром нарушения проведения импульса n АВ блокада II степени - это периодически возникающее прекращение проведения отдельных импульсов от предсердий к желудочкам. Различают два основных типа АВ блокады II степени - тип Мобитца I (с периодами Самойлова-Венкебаха) и тип Мобитца II. АВБ типа Мобитца III
Синдром нарушения проведения импульса n АВ блокада II степени - это периодически возникающее прекращение проведения отдельных импульсов от предсердий к желудочкам. Различают два основных типа АВ блокады II степени - тип Мобитца I (с периодами Самойлова-Венкебаха) и тип Мобитца II. АВБ типа Мобитца III
 Синдром нарушения проведения импульса n. Атриовентрикулярная блокада III степени (полная АВ блокада, ПАВБ) - это полное прекращение проведения импульсаот предсердий к желудочкам, в результате чего предсердия и желудочки возбуждаются и сокращаются независимо друг от друга. ЭКГ признаки: vотсутствие взаимосвязи между зубцами Р и желудочковыми комплексами; vинтервалы PP и RR постоянны, но RR всегда больше, чем РР; vчисло желудочковых сокращений меньше 60 в минуту; vпериодическое наслоение зубцов Р на комплекс QRS и зубцы Т и деформация последних.
Синдром нарушения проведения импульса n. Атриовентрикулярная блокада III степени (полная АВ блокада, ПАВБ) - это полное прекращение проведения импульсаот предсердий к желудочкам, в результате чего предсердия и желудочки возбуждаются и сокращаются независимо друг от друга. ЭКГ признаки: vотсутствие взаимосвязи между зубцами Р и желудочковыми комплексами; vинтервалы PP и RR постоянны, но RR всегда больше, чем РР; vчисло желудочковых сокращений меньше 60 в минуту; vпериодическое наслоение зубцов Р на комплекс QRS и зубцы Т и деформация последних.
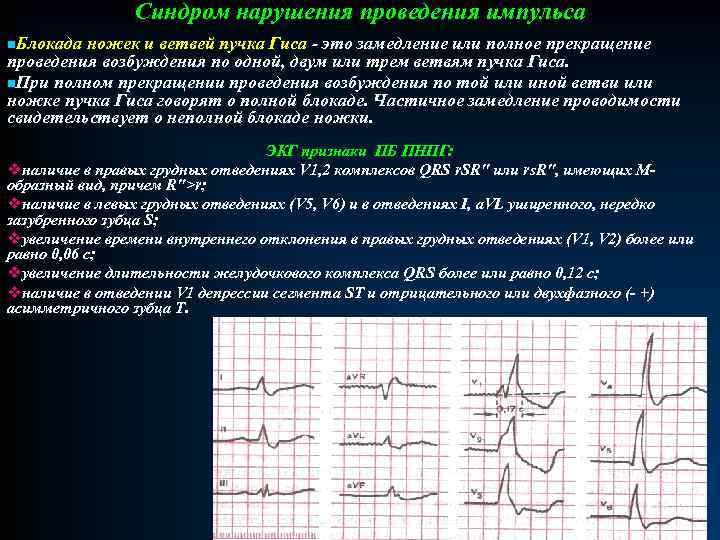 Синдром нарушения проведения импульса n. Блокада ножек и ветвей пучка Гиса - это замедление или полное прекращение проведения возбуждения по одной, двум или трем ветвям пучка Гиса. n. При полном прекращении проведения возбуждения по той или иной ветви или ножке пучка Гиса говорят о полной блокаде. Частичное замедление проводимости свидетельствует о неполной блокаде ножки. ЭКГ признаки ПБ ПНПГ: vналичие в правых грудных отведениях V 1, 2 комплексов QRS r. SR" или rs. R", имеющих Мобразный вид, причем R">r; vналичие в левых грудных отведениях (V 5, V 6) и в отведениях I, a. VL уширенного, нередко зазубренного зубца S; vувеличение времени внутреннего отклонения в правых грудных отведениях (V 1, V 2) более или равно 0, 06 с; vувеличение длительности желудочкового комплекса QRS более или равно 0, 12 с; vналичие в отведении V 1 депрессии сегмента ST и отрицательного или двухфазного (- +) асимметричного зубца Т.
Синдром нарушения проведения импульса n. Блокада ножек и ветвей пучка Гиса - это замедление или полное прекращение проведения возбуждения по одной, двум или трем ветвям пучка Гиса. n. При полном прекращении проведения возбуждения по той или иной ветви или ножке пучка Гиса говорят о полной блокаде. Частичное замедление проводимости свидетельствует о неполной блокаде ножки. ЭКГ признаки ПБ ПНПГ: vналичие в правых грудных отведениях V 1, 2 комплексов QRS r. SR" или rs. R", имеющих Мобразный вид, причем R">r; vналичие в левых грудных отведениях (V 5, V 6) и в отведениях I, a. VL уширенного, нередко зазубренного зубца S; vувеличение времени внутреннего отклонения в правых грудных отведениях (V 1, V 2) более или равно 0, 06 с; vувеличение длительности желудочкового комплекса QRS более или равно 0, 12 с; vналичие в отведении V 1 депрессии сегмента ST и отрицательного или двухфазного (- +) асимметричного зубца Т.
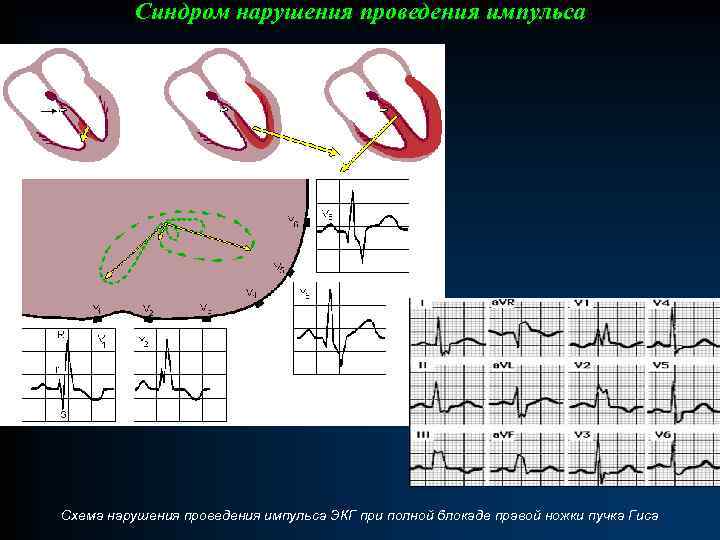 Синдром нарушения проведения импульса Схема нарушения проведения импульса ЭКГ при полной блокаде правой ножки пучка Гиса
Синдром нарушения проведения импульса Схема нарушения проведения импульса ЭКГ при полной блокаде правой ножки пучка Гиса
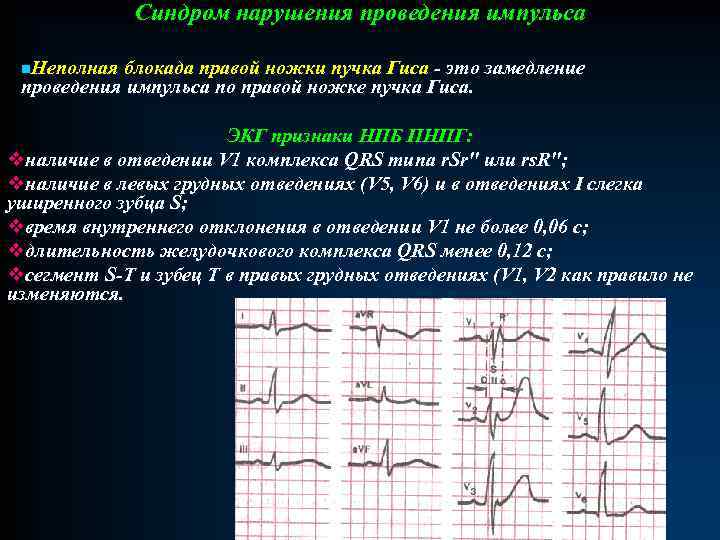 Синдром нарушения проведения импульса n. Неполная блокада правой ножки пучка Гиса - это замедление проведения импульса по правой ножке пучка Гиса. ЭКГ признаки НПБ ПНПГ: vналичие в отведении V 1 комплекса QRS типа r. Sr" или rs. R"; vналичие в левых грудных отведениях (V 5, V 6) и в отведениях I слегка уширенного зубца S; vвремя внутреннего отклонения в отведении V 1 не более 0, 06 с; vдлительность желудочкового комплекса QRS менее 0, 12 с; vсегмент S-T и зубец T в правых грудных отведениях (V 1, V 2 как правило не изменяются.
Синдром нарушения проведения импульса n. Неполная блокада правой ножки пучка Гиса - это замедление проведения импульса по правой ножке пучка Гиса. ЭКГ признаки НПБ ПНПГ: vналичие в отведении V 1 комплекса QRS типа r. Sr" или rs. R"; vналичие в левых грудных отведениях (V 5, V 6) и в отведениях I слегка уширенного зубца S; vвремя внутреннего отклонения в отведении V 1 не более 0, 06 с; vдлительность желудочкового комплекса QRS менее 0, 12 с; vсегмент S-T и зубец T в правых грудных отведениях (V 1, V 2 как правило не изменяются.
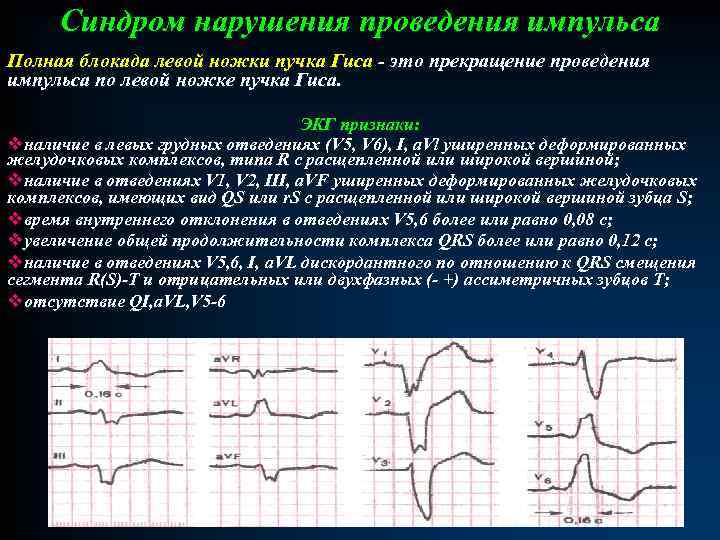 Синдром нарушения проведения импульса Полная блокада левой ножки пучка Гиса - это прекращение проведения импульса по левой ножке пучка Гиса. ЭКГ признаки: vналичие в левых грудных отведениях (V 5, V 6), I, a. Vl уширенных деформированных желудочковых комплексов, типа R с расщепленной или широкой вершиной; vналичие в отведениях V 1, V 2, III, a. VF уширенных деформированных желудочковых комплексов, имеющих вид QS или r. S с расщепленной или широкой вершиной зубца S; vвремя внутреннего отклонения в отведениях V 5, 6 более или равно 0, 08 с; vувеличение общей продолжительности комплекса QRS более или равно 0, 12 с; vналичие в отведениях V 5, 6, I, a. VL дискордантного по отношению к QRS смещения сегмента R(S)-T и отрицательных или двухфазных (- +) ассиметричных зубцов Т; vотсутствие QI, a. VL, V 5 -6
Синдром нарушения проведения импульса Полная блокада левой ножки пучка Гиса - это прекращение проведения импульса по левой ножке пучка Гиса. ЭКГ признаки: vналичие в левых грудных отведениях (V 5, V 6), I, a. Vl уширенных деформированных желудочковых комплексов, типа R с расщепленной или широкой вершиной; vналичие в отведениях V 1, V 2, III, a. VF уширенных деформированных желудочковых комплексов, имеющих вид QS или r. S с расщепленной или широкой вершиной зубца S; vвремя внутреннего отклонения в отведениях V 5, 6 более или равно 0, 08 с; vувеличение общей продолжительности комплекса QRS более или равно 0, 12 с; vналичие в отведениях V 5, 6, I, a. VL дискордантного по отношению к QRS смещения сегмента R(S)-T и отрицательных или двухфазных (- +) ассиметричных зубцов Т; vотсутствие QI, a. VL, V 5 -6
 Синдром нарушения проведения импульса Схема нарушения проведения импульса ЭКГ при полной блокаде левой ножки пучка Гиса
Синдром нарушения проведения импульса Схема нарушения проведения импульса ЭКГ при полной блокаде левой ножки пучка Гиса
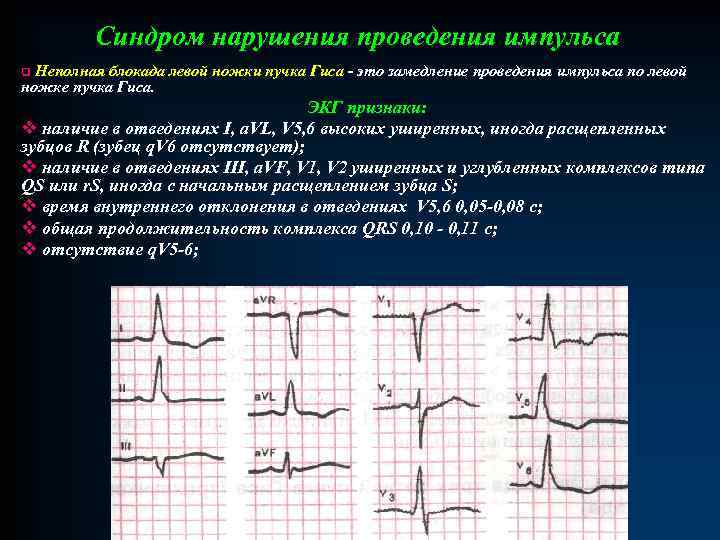 Синдром нарушения проведения импульса Неполная блокада левой ножки пучка Гиса - это замедление проведения импульса по левой ножке пучка Гиса. q ЭКГ признаки: v наличие в отведениях I, a. VL, V 5, 6 высоких уширенных, иногда расщепленных зубцов R (зубец q. V 6 отсутствует); v наличие в отведениях III, a. VF, V 1, V 2 уширенных и углубленных комплексов типа QS или r. S, иногда с начальным расщеплением зубца S; v время внутреннего отклонения в отведениях V 5, 6 0, 05 -0, 08 с; v общая продолжительность комплекса QRS 0, 10 - 0, 11 с; v отсутствие q. V 5 -6;
Синдром нарушения проведения импульса Неполная блокада левой ножки пучка Гиса - это замедление проведения импульса по левой ножке пучка Гиса. q ЭКГ признаки: v наличие в отведениях I, a. VL, V 5, 6 высоких уширенных, иногда расщепленных зубцов R (зубец q. V 6 отсутствует); v наличие в отведениях III, a. VF, V 1, V 2 уширенных и углубленных комплексов типа QS или r. S, иногда с начальным расщеплением зубца S; v время внутреннего отклонения в отведениях V 5, 6 0, 05 -0, 08 с; v общая продолжительность комплекса QRS 0, 10 - 0, 11 с; v отсутствие q. V 5 -6;
 Синдром нарушения проведения импульса При блокаде передне-верхней ветви левой ножки пучка Гиса нарушено проведение возбуждения к передней стенке левого желудочка. Возбуждение миокарда левого желудочка протекает как бы в два этапа: вначале возбуждаются межжелудочковая перегородка и нижние отделы задней стенки, а затем переднебоковая стенка левого желудочка. ЭКГ признаки: vрезкое отклонение электрической оси сердца влево (угол альфа меньше или равен -30 градусов); v QRS в отведениях I, a. VL типа q. R, в III, a. VF типа r. S; vобщая длительность комплекса QRS 0, 08 -0, 011 с.
Синдром нарушения проведения импульса При блокаде передне-верхней ветви левой ножки пучка Гиса нарушено проведение возбуждения к передней стенке левого желудочка. Возбуждение миокарда левого желудочка протекает как бы в два этапа: вначале возбуждаются межжелудочковая перегородка и нижние отделы задней стенки, а затем переднебоковая стенка левого желудочка. ЭКГ признаки: vрезкое отклонение электрической оси сердца влево (угол альфа меньше или равен -30 градусов); v QRS в отведениях I, a. VL типа q. R, в III, a. VF типа r. S; vобщая длительность комплекса QRS 0, 08 -0, 011 с.
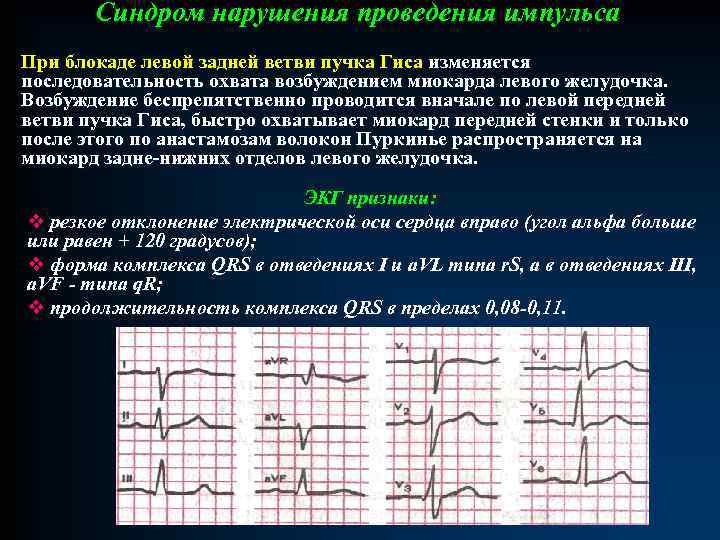 Синдром нарушения проведения импульса При блокаде левой задней ветви пучка Гиса изменяется последовательность охвата возбуждением миокарда левого желудочка. Возбуждение беcпрепятственно проводится вначале по левой передней ветви пучка Гиса, быстро охватывает миокард передней стенки и только после этого по анастамозам волокон Пуркинье распространяется на миокард задне-нижних отделов левого желудочка. ЭКГ признаки: v резкое отклонение электрической оси сердца вправо (угол альфа больше или равен + 120 градусов); v форма комплекса QRS в отведениях I и a. VL типа r. S, а в отведениях III, a. VF - типа q. R; v продолжительность комплекса QRS в пределах 0, 08 -0, 11.
Синдром нарушения проведения импульса При блокаде левой задней ветви пучка Гиса изменяется последовательность охвата возбуждением миокарда левого желудочка. Возбуждение беcпрепятственно проводится вначале по левой передней ветви пучка Гиса, быстро охватывает миокард передней стенки и только после этого по анастамозам волокон Пуркинье распространяется на миокард задне-нижних отделов левого желудочка. ЭКГ признаки: v резкое отклонение электрической оси сердца вправо (угол альфа больше или равен + 120 градусов); v форма комплекса QRS в отведениях I и a. VL типа r. S, а в отведениях III, a. VF - типа q. R; v продолжительность комплекса QRS в пределах 0, 08 -0, 11.
 Нарушения ритма вследствие сочетанных нарушений образования и проведения импульсов В основе этого синдрома лежит сочетание нарушения образования импульса, проявляющегося частым возбуждением миокарда предсердий и нарушения проведения импульса от предсердий к желудочкам, выражающегося в развитии функциональной блокады атриовентрикулярного соединения. Такая функциональная АВ блокада предотвращает слишком частую и неэффективную работу желудочков. Синдром включает: qтрепетание предсердий qмерцание предсердиий.
Нарушения ритма вследствие сочетанных нарушений образования и проведения импульсов В основе этого синдрома лежит сочетание нарушения образования импульса, проявляющегося частым возбуждением миокарда предсердий и нарушения проведения импульса от предсердий к желудочкам, выражающегося в развитии функциональной блокады атриовентрикулярного соединения. Такая функциональная АВ блокада предотвращает слишком частую и неэффективную работу желудочков. Синдром включает: qтрепетание предсердий qмерцание предсердиий.
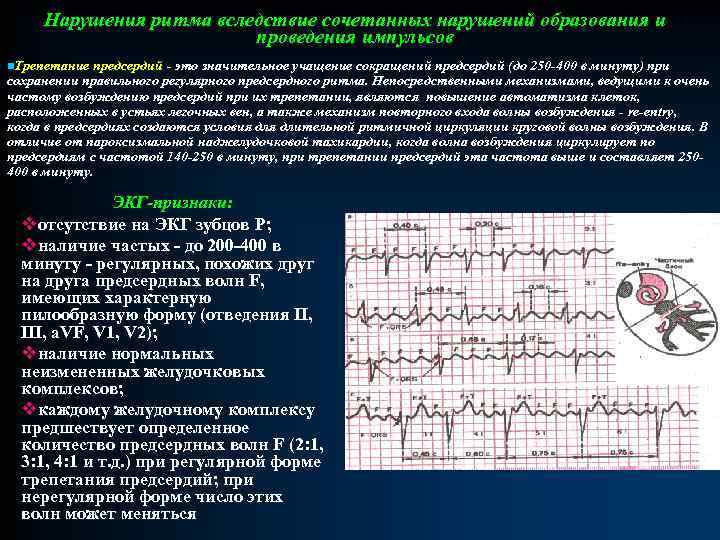 Нарушения ритма вследствие сочетанных нарушений образования и проведения импульсов n. Трепетание предсердий - это значительное учащение сокращений предсердий (до 250 -400 в минуту) при сохранении правильного регулярного предсердного ритма. Непосредственными механизмами, ведущими к очень частому возбуждению предсердий при их трепетании, являются повышение автоматизма клеток, расположенных в устьях легочных вен, а также механизм повторного входа волны возбуждения - re-entry, когда в предсердиях создаются условия длительной ритмичной циркуляции круговой волны возбуждения. В отличие от пароксизмальной наджелудочковой тахикардии, когда волна возбуждения циркулирует по предсердиям с частотой 140 -250 в минуту, при трепетании предсердий эта частота выше и составляет 250400 в минуту. ЭКГ-признаки: vотсутствие на ЭКГ зубцов Р; vналичие частых - до 200 -400 в минуту - регулярных, похожих друг на друга предсердных волн F, имеющих характерную пилообразную форму (отведения II, III, a. VF, V 1, V 2); vналичие нормальных неизмененных желудочковых комплексов; vкаждому желудочному комплексу предшествует определенное количество предсердных волн F (2: 1, 3: 1, 4: 1 и т. д. ) при регулярной форме трепетания предсердий; при нерегулярной форме число этих волн может меняться
Нарушения ритма вследствие сочетанных нарушений образования и проведения импульсов n. Трепетание предсердий - это значительное учащение сокращений предсердий (до 250 -400 в минуту) при сохранении правильного регулярного предсердного ритма. Непосредственными механизмами, ведущими к очень частому возбуждению предсердий при их трепетании, являются повышение автоматизма клеток, расположенных в устьях легочных вен, а также механизм повторного входа волны возбуждения - re-entry, когда в предсердиях создаются условия длительной ритмичной циркуляции круговой волны возбуждения. В отличие от пароксизмальной наджелудочковой тахикардии, когда волна возбуждения циркулирует по предсердиям с частотой 140 -250 в минуту, при трепетании предсердий эта частота выше и составляет 250400 в минуту. ЭКГ-признаки: vотсутствие на ЭКГ зубцов Р; vналичие частых - до 200 -400 в минуту - регулярных, похожих друг на друга предсердных волн F, имеющих характерную пилообразную форму (отведения II, III, a. VF, V 1, V 2); vналичие нормальных неизмененных желудочковых комплексов; vкаждому желудочному комплексу предшествует определенное количество предсердных волн F (2: 1, 3: 1, 4: 1 и т. д. ) при регулярной форме трепетания предсердий; при нерегулярной форме число этих волн может меняться
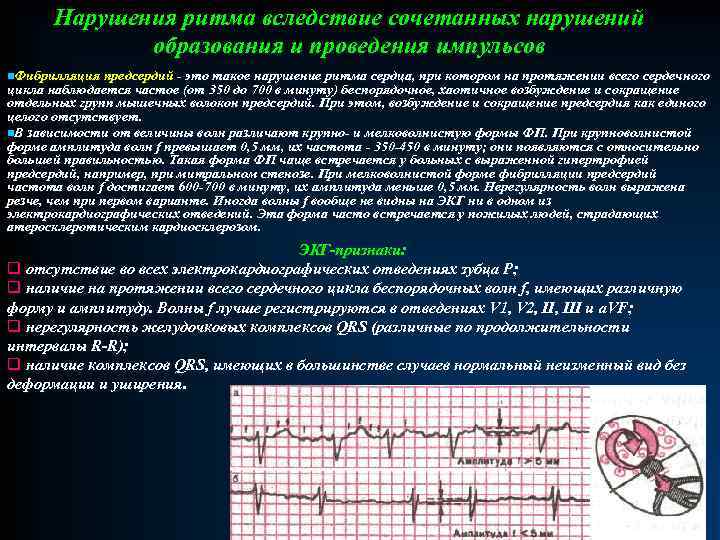 Нарушения ритма вследствие сочетанных нарушений образования и проведения импульсов n. Фибрилляция предсердий - это такое нарушение ритма сердца, при котором на протяжении всего сердечного цикла наблюдается частое (от 350 до 700 в минуту) беспорядочное, хаотичное возбуждение и сокращение отдельных групп мышечных волокон предсердий. При этом, возбуждение и сокращение предсердия как единого целого отсутствует. n. В зависимости от величины волн различают крупно- и мелковолнистую формы ФП. При крупноволнистой форме амплитуда волн f превышает 0, 5 мм, их частота - 350 -450 в минуту; они появляются с относительно большей правильностью. Такая форма ФП чаще встречается у больных с выраженной гипертрофией предсердий, например, при митральном стенозе. При мелковолнистой форме фибрилляции предсердий частота волн f достигает 600 -700 в минуту, их амплитуда меньше 0, 5 мм. Нерегулярность волн выражена резче, чем при первом варианте. Иногда волны f вообще не видны на ЭКГ ни в одном из электрокардиографических отведений. Эта форма часто встречается у пожилых людей, страдающих атеросклеротическим кардиосклерозом. ЭКГ-признаки: q отсутствие во всех электрокардиографических отведениях зубца Р; q наличие на протяжении всего сердечного цикла беспорядочных волн f, имеющих различную форму и амплитуду. Волны f лучше регистрируются в отведениях V 1, V 2, III и a. VF; q нерегулярность желудочковых комплексов QRS (различные по продолжительности интервалы R-R); q наличие комплексов QRS, имеющих в большинстве случаев нормальный неизменный вид без деформации и уширения.
Нарушения ритма вследствие сочетанных нарушений образования и проведения импульсов n. Фибрилляция предсердий - это такое нарушение ритма сердца, при котором на протяжении всего сердечного цикла наблюдается частое (от 350 до 700 в минуту) беспорядочное, хаотичное возбуждение и сокращение отдельных групп мышечных волокон предсердий. При этом, возбуждение и сокращение предсердия как единого целого отсутствует. n. В зависимости от величины волн различают крупно- и мелковолнистую формы ФП. При крупноволнистой форме амплитуда волн f превышает 0, 5 мм, их частота - 350 -450 в минуту; они появляются с относительно большей правильностью. Такая форма ФП чаще встречается у больных с выраженной гипертрофией предсердий, например, при митральном стенозе. При мелковолнистой форме фибрилляции предсердий частота волн f достигает 600 -700 в минуту, их амплитуда меньше 0, 5 мм. Нерегулярность волн выражена резче, чем при первом варианте. Иногда волны f вообще не видны на ЭКГ ни в одном из электрокардиографических отведений. Эта форма часто встречается у пожилых людей, страдающих атеросклеротическим кардиосклерозом. ЭКГ-признаки: q отсутствие во всех электрокардиографических отведениях зубца Р; q наличие на протяжении всего сердечного цикла беспорядочных волн f, имеющих различную форму и амплитуду. Волны f лучше регистрируются в отведениях V 1, V 2, III и a. VF; q нерегулярность желудочковых комплексов QRS (различные по продолжительности интервалы R-R); q наличие комплексов QRS, имеющих в большинстве случаев нормальный неизменный вид без деформации и уширения.
 СИНДРОМ ЭЛЕКТРИЧЕСКОГО ПРЕОБЛАДАНИЯ ОТДЕЛОВ СЕРДЦА n. Основными гемодинамическими причинами преобладания являются: - повышение давления в той или иной камере сердца (стеноз клапана, гипертензия большого или малого круга кровообращения) – {нагрузка давлением}, - повышенное кровенаполнение одной из камер сердца (например, при недостаточности клапана) – {нагрузка объемом}. Это приводит к гиперфункции, а в дальнейшем гипертрофии соответствующих отделов сердца. Анатомическое понятие гипертрофии сердечной мышцы не равнозначно электрофизиологическому термину, так как даже выраженная гипертрофия не всегда сопровождается изменениями на ЭКГ. Например, при сочетанной гипертрофии желудочков, признаки гипертрофии могут взаимно нивелировать друга; отсутствуют прямые признаки гипертрофии миокарда при выраженном кардиосклерозе, эмфиземе легких, ожирении. Изменения на ЭКГ возникают лишь в том случае, когда гипертрофия сопровождается электрическим преобладанием данного отдела сердца.
СИНДРОМ ЭЛЕКТРИЧЕСКОГО ПРЕОБЛАДАНИЯ ОТДЕЛОВ СЕРДЦА n. Основными гемодинамическими причинами преобладания являются: - повышение давления в той или иной камере сердца (стеноз клапана, гипертензия большого или малого круга кровообращения) – {нагрузка давлением}, - повышенное кровенаполнение одной из камер сердца (например, при недостаточности клапана) – {нагрузка объемом}. Это приводит к гиперфункции, а в дальнейшем гипертрофии соответствующих отделов сердца. Анатомическое понятие гипертрофии сердечной мышцы не равнозначно электрофизиологическому термину, так как даже выраженная гипертрофия не всегда сопровождается изменениями на ЭКГ. Например, при сочетанной гипертрофии желудочков, признаки гипертрофии могут взаимно нивелировать друга; отсутствуют прямые признаки гипертрофии миокарда при выраженном кардиосклерозе, эмфиземе легких, ожирении. Изменения на ЭКГ возникают лишь в том случае, когда гипертрофия сопровождается электрическим преобладанием данного отдела сердца.
 СИНДРОМ ЭЛЕКТРИЧЕСКОГО ПРЕОБЛАДАНИЯ ОТДЕЛОВ СЕРДЦА n Механизм образования ЭКГ признаков: Нагрузка на миокард увеличение количества мышечных волокон и их удлинение возрастание ЭДС соответствующего отдела сердца изменение процесса деполяризации, увеличение амплитуды и продолжительности соответствующих элементов (зубцов P или R), а также отклонение результирующего вектора в сторону гипертрофированного отдела. Изменения процесса реполяризации, отражением которого является зубец Т и сегмент ST, вторичны и связаны, с одной стороны, с изменением направления волны деполяризации, а с другой стороны, с дистрофическими изменениями в миокарде гипертрофированного отдела сердца.
СИНДРОМ ЭЛЕКТРИЧЕСКОГО ПРЕОБЛАДАНИЯ ОТДЕЛОВ СЕРДЦА n Механизм образования ЭКГ признаков: Нагрузка на миокард увеличение количества мышечных волокон и их удлинение возрастание ЭДС соответствующего отдела сердца изменение процесса деполяризации, увеличение амплитуды и продолжительности соответствующих элементов (зубцов P или R), а также отклонение результирующего вектора в сторону гипертрофированного отдела. Изменения процесса реполяризации, отражением которого является зубец Т и сегмент ST, вторичны и связаны, с одной стороны, с изменением направления волны деполяризации, а с другой стороны, с дистрофическими изменениями в миокарде гипертрофированного отдела сердца.
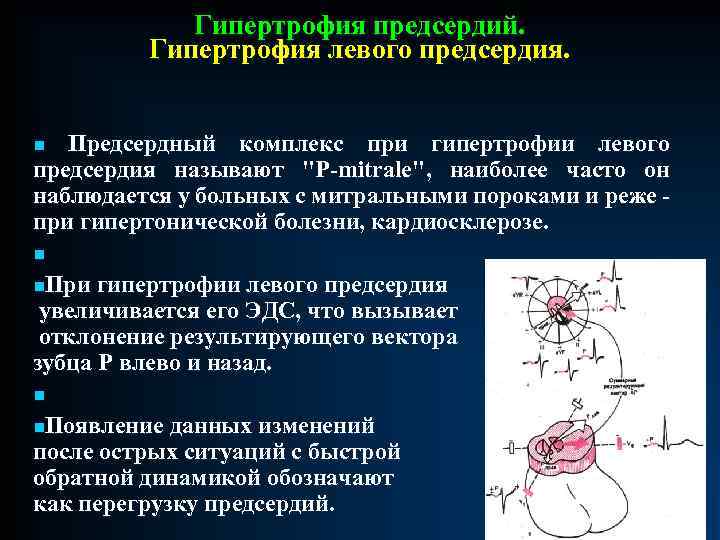 Гипертрофия предсердий. Гипертрофия левого предсердия. n Предсердный комплекс при гипертрофии левого предсердия называют "Р-mitrale", наиболее часто он наблюдается у больных с митральными пороками и реже - при гипертонической болезни, кардиосклерозе. n n. При гипертрофии левого предсердия увеличивается его ЭДС, что вызывает отклонение результирующего вектора зубца Р влево и назад. n n. Появление данных изменений после острых ситуаций с быстрой обратной динамикой обозначают как перегрузку предсердий.
Гипертрофия предсердий. Гипертрофия левого предсердия. n Предсердный комплекс при гипертрофии левого предсердия называют "Р-mitrale", наиболее часто он наблюдается у больных с митральными пороками и реже - при гипертонической болезни, кардиосклерозе. n n. При гипертрофии левого предсердия увеличивается его ЭДС, что вызывает отклонение результирующего вектора зубца Р влево и назад. n n. Появление данных изменений после острых ситуаций с быстрой обратной динамикой обозначают как перегрузку предсердий.
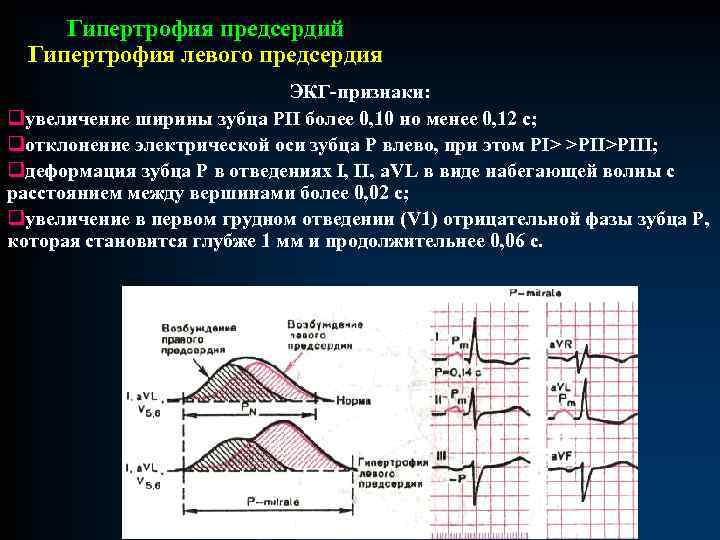 Гипертрофия предсердий Гипертрофия левого предсердия ЭКГ-признаки: qувеличение ширины зубца РII более 0, 10 но менее 0, 12 с; qотклонение электрической оси зубца Р влево, при этом РI> >РIII; qдеформация зубца Р в отведениях I, II, a. VL в виде набегающей волны с расстоянием между вершинами более 0, 02 с; qувеличение в первом грудном отведении (V 1) отрицательной фазы зубца Р, которая становится глубже 1 мм и продолжительнее 0, 06 с.
Гипертрофия предсердий Гипертрофия левого предсердия ЭКГ-признаки: qувеличение ширины зубца РII более 0, 10 но менее 0, 12 с; qотклонение электрической оси зубца Р влево, при этом РI> >РIII; qдеформация зубца Р в отведениях I, II, a. VL в виде набегающей волны с расстоянием между вершинами более 0, 02 с; qувеличение в первом грудном отведении (V 1) отрицательной фазы зубца Р, которая становится глубже 1 мм и продолжительнее 0, 06 с.
 Гипертрофия предсердий Гипертрофия правого предсердия n. Предсердный комплекс при гипертрофии правого предсердия называют "Р-pulmonale", т. к. нередко он регистрируется у больных с легочным сердцем, кроме того, аналогичные изменения зубца Р отмечаются при некоторых врожденных пороках сердца. n. При гипертрофии правого предсердия увеличивается его ЭДС, что находит отражение на ЭКГ в виде увеличения амплитудных и временных параметров. Результирующий вектор деполяризации предсердий отклоняется вниз и вперед. n. Появление данных изменений после острых ситуаций с быстрой обратной динамикой обозначают как перегрузку предсердий.
Гипертрофия предсердий Гипертрофия правого предсердия n. Предсердный комплекс при гипертрофии правого предсердия называют "Р-pulmonale", т. к. нередко он регистрируется у больных с легочным сердцем, кроме того, аналогичные изменения зубца Р отмечаются при некоторых врожденных пороках сердца. n. При гипертрофии правого предсердия увеличивается его ЭДС, что находит отражение на ЭКГ в виде увеличения амплитудных и временных параметров. Результирующий вектор деполяризации предсердий отклоняется вниз и вперед. n. Появление данных изменений после острых ситуаций с быстрой обратной динамикой обозначают как перегрузку предсердий.
 1 Гипертрофия предсердий. Гипертрофия правого предсердия. ЭКГ-признаки: qвысокий остроконечный ("готической формы) зубец Р во II, III, a. VF отведениях; qувеличение высоты зубца P во II стандартном отведении >2 -2, 5 мм; qотклонение электрической оси зубца Р вправо - РIII>РI. qпоявление в отведении V 1 зубца высокого, остроконечного, равностороннего Р или двуфазного Р с резким преобладанием первой положительной фазы.
1 Гипертрофия предсердий. Гипертрофия правого предсердия. ЭКГ-признаки: qвысокий остроконечный ("готической формы) зубец Р во II, III, a. VF отведениях; qувеличение высоты зубца P во II стандартном отведении >2 -2, 5 мм; qотклонение электрической оси зубца Р вправо - РIII>РI. qпоявление в отведении V 1 зубца высокого, остроконечного, равностороннего Р или двуфазного Р с резким преобладанием первой положительной фазы.
 Гипертрофия предсердий. Гипертрофия обоих предсердий. n. На ЭКГ при гипертрофии обоих предсердий регистрируются признаки гипертрофии левого (расщепленные и уширенные зубцы РI, II, a. VL, V 5 V 6) и правого предсердия (высокие остроконечные PIII, a. VF). n. Наибольшие изменения выявляются в первом грудном отведении. n. Предсердный комплекс на ЭКГ в V 1 двухфазный с высокой, остроконечной положительной и глубокой уширенной отрицательной фазой.
Гипертрофия предсердий. Гипертрофия обоих предсердий. n. На ЭКГ при гипертрофии обоих предсердий регистрируются признаки гипертрофии левого (расщепленные и уширенные зубцы РI, II, a. VL, V 5 V 6) и правого предсердия (высокие остроконечные PIII, a. VF). n. Наибольшие изменения выявляются в первом грудном отведении. n. Предсердный комплекс на ЭКГ в V 1 двухфазный с высокой, остроконечной положительной и глубокой уширенной отрицательной фазой.
 Гипертрофия желудочков n При гипертрофии желудочков выявляются общие ЭКГ критерии электрического преобладания отделов сердца, связанные с изменением процессов деполяризации: Øувеличение вольтажа комплекса QRS; Øуширение комплекса QRS; Øотклонение электрической оси комплекса QRS; Øудлинение времени внутреннего отклонения (ID) в отведении V 1 для правого желудочка и в V 4 -5 для левого желудочка. Øизменения сегмента ST и зубца Т вследствие нарушения процессов реполяризации в гипертрофированном миокарде.
Гипертрофия желудочков n При гипертрофии желудочков выявляются общие ЭКГ критерии электрического преобладания отделов сердца, связанные с изменением процессов деполяризации: Øувеличение вольтажа комплекса QRS; Øуширение комплекса QRS; Øотклонение электрической оси комплекса QRS; Øудлинение времени внутреннего отклонения (ID) в отведении V 1 для правого желудочка и в V 4 -5 для левого желудочка. Øизменения сегмента ST и зубца Т вследствие нарушения процессов реполяризации в гипертрофированном миокарде.
 Гипертрофия желудочков Гипертрофия левого желудочка n. Гипертрофия левого желудочка наблюдается при недостаточности митрального клапана, аортальных пороках, артериальной гипертензии и входит в синдром повышенной нагрузки на левые отделы сердца. n. При гипертрофии левого желудочка увеличивается его ЭДС, что вызывает еще большее, чем в норме, преобладание векторов левого желудочка над правым, при этом результирующий вектор отклоняется влево и назад, в сторону гипертрофированного левого желудочка.
Гипертрофия желудочков Гипертрофия левого желудочка n. Гипертрофия левого желудочка наблюдается при недостаточности митрального клапана, аортальных пороках, артериальной гипертензии и входит в синдром повышенной нагрузки на левые отделы сердца. n. При гипертрофии левого желудочка увеличивается его ЭДС, что вызывает еще большее, чем в норме, преобладание векторов левого желудочка над правым, при этом результирующий вектор отклоняется влево и назад, в сторону гипертрофированного левого желудочка.
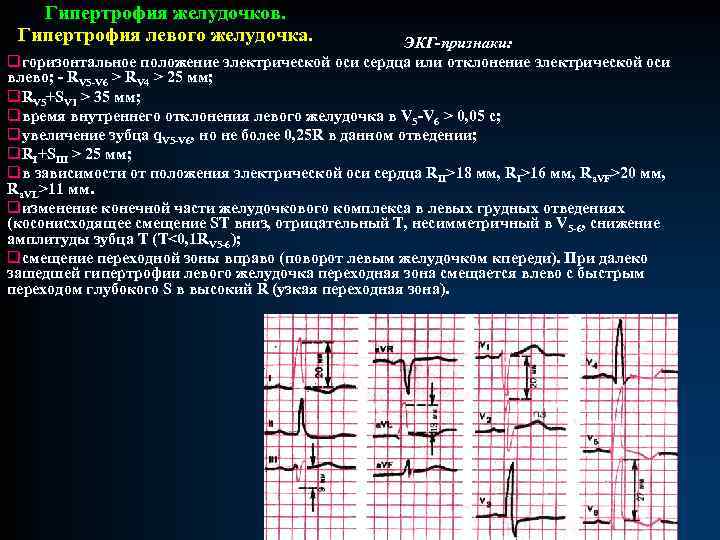 Гипертрофия желудочков. Гипертрофия левого желудочка. ЭКГ-признаки: qгоризонтальное положение электрической оси сердца или отклонение электрической оси влево; - RV 5 -V 6 > RV 4 > 25 мм; q. RV 5+SV 1 > 35 мм; qвремя внутреннего отклонения левого желудочка в V 5 -V 6 > 0, 05 с; qувеличение зубца q. V 5 -V 6, но не более 0, 25 R в данном отведении; q. RI+SIII > 25 мм; qв зависимости от положения электрической оси сердца RII>18 мм, RI>16 мм, Ra. VF>20 мм, Ra. VL>11 мм. qизменение конечной части желудочкового комплекса в левых грудных отведениях (косонисходящее смещение ST вниз, отрицательный Т, несимметричный в V 5 -6, снижение амплитуды зубца Т (Т<0, 1 RV 5 -6); qсмещение переходной зоны вправо (поворот левым желудочком кпереди). При далеко зашедшей гипертрофии левого желудочка переходная зона смещается влево с быстрым переходом глубокого S в высокий R (узкая переходная зона).
Гипертрофия желудочков. Гипертрофия левого желудочка. ЭКГ-признаки: qгоризонтальное положение электрической оси сердца или отклонение электрической оси влево; - RV 5 -V 6 > RV 4 > 25 мм; q. RV 5+SV 1 > 35 мм; qвремя внутреннего отклонения левого желудочка в V 5 -V 6 > 0, 05 с; qувеличение зубца q. V 5 -V 6, но не более 0, 25 R в данном отведении; q. RI+SIII > 25 мм; qв зависимости от положения электрической оси сердца RII>18 мм, RI>16 мм, Ra. VF>20 мм, Ra. VL>11 мм. qизменение конечной части желудочкового комплекса в левых грудных отведениях (косонисходящее смещение ST вниз, отрицательный Т, несимметричный в V 5 -6, снижение амплитуды зубца Т (Т<0, 1 RV 5 -6); qсмещение переходной зоны вправо (поворот левым желудочком кпереди). При далеко зашедшей гипертрофии левого желудочка переходная зона смещается влево с быстрым переходом глубокого S в высокий R (узкая переходная зона).
 Гипертрофия желудочков Гипертрофия правого желудочка n. Диагностика гипертрофии правого желудочка затруднительна, т. к. масса правого желудочка значительно меньше, чем левого. Выделяют несколько вариантов гипертрофии правого желудочка.
Гипертрофия желудочков Гипертрофия правого желудочка n. Диагностика гипертрофии правого желудочка затруднительна, т. к. масса правого желудочка значительно меньше, чем левого. Выделяют несколько вариантов гипертрофии правого желудочка.
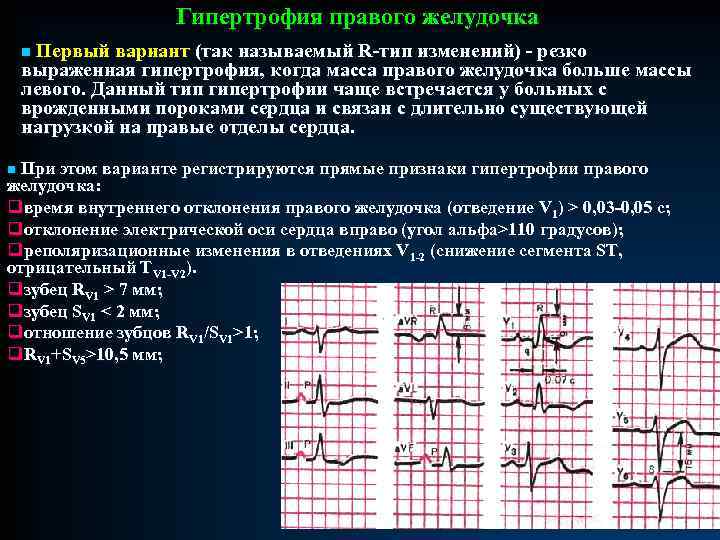 Гипертрофия правого желудочка n Первый вариант (так называемый R-тип изменений) - резко выраженная гипертрофия, когда масса правого желудочка больше массы левого. Данный тип гипертрофии чаще встречается у больных с врожденными пороками сердца и связан с длительно существующей нагрузкой на правые отделы сердца. n При этом варианте регистрируются прямые признаки гипертрофии правого желудочка: qвремя внутреннего отклонения правого желудочка (отведение V 1) > 0, 03 -0, 05 с; qотклонение электрической оси сердца вправо (угол альфа>110 градусов); qреполяризационные изменения в отведениях V 1 -2 (снижение сегмента ST, отрицательный ТV 1 -V 2). V 1 -V qзубец RV 1 > 7 мм; qзубец SV 1 < 2 мм; qотношение зубцов RV 1/SV 1>1; q. RV 1+SV 5>10, 5 мм;
Гипертрофия правого желудочка n Первый вариант (так называемый R-тип изменений) - резко выраженная гипертрофия, когда масса правого желудочка больше массы левого. Данный тип гипертрофии чаще встречается у больных с врожденными пороками сердца и связан с длительно существующей нагрузкой на правые отделы сердца. n При этом варианте регистрируются прямые признаки гипертрофии правого желудочка: qвремя внутреннего отклонения правого желудочка (отведение V 1) > 0, 03 -0, 05 с; qотклонение электрической оси сердца вправо (угол альфа>110 градусов); qреполяризационные изменения в отведениях V 1 -2 (снижение сегмента ST, отрицательный ТV 1 -V 2). V 1 -V qзубец RV 1 > 7 мм; qзубец SV 1 < 2 мм; qотношение зубцов RV 1/SV 1>1; q. RV 1+SV 5>10, 5 мм;
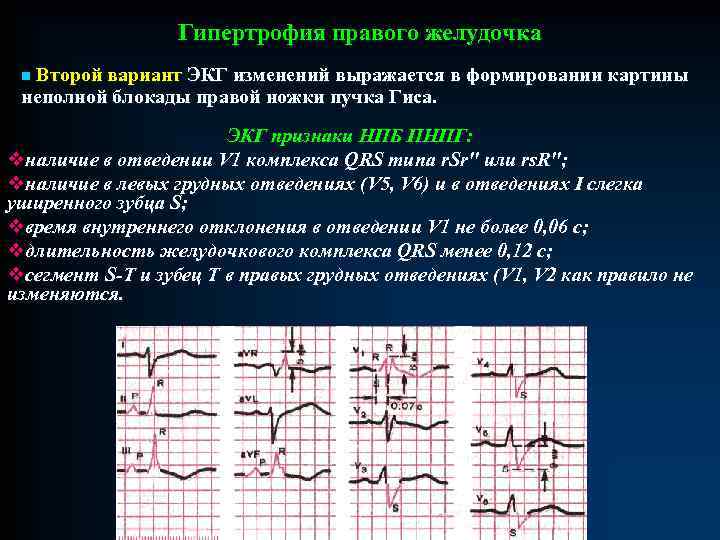 Гипертрофия правого желудочка n Второй вариант ЭКГ изменений выражается в формировании картины неполной блокады правой ножки пучка Гиса. ЭКГ признаки НПБ ПНПГ: vналичие в отведении V 1 комплекса QRS типа r. Sr" или rs. R"; vналичие в левых грудных отведениях (V 5, V 6) и в отведениях I слегка уширенного зубца S; vвремя внутреннего отклонения в отведении V 1 не более 0, 06 с; vдлительность желудочкового комплекса QRS менее 0, 12 с; vсегмент S-T и зубец T в правых грудных отведениях (V 1, V 2 как правило не изменяются.
Гипертрофия правого желудочка n Второй вариант ЭКГ изменений выражается в формировании картины неполной блокады правой ножки пучка Гиса. ЭКГ признаки НПБ ПНПГ: vналичие в отведении V 1 комплекса QRS типа r. Sr" или rs. R"; vналичие в левых грудных отведениях (V 5, V 6) и в отведениях I слегка уширенного зубца S; vвремя внутреннего отклонения в отведении V 1 не более 0, 06 с; vдлительность желудочкового комплекса QRS менее 0, 12 с; vсегмент S-T и зубец T в правых грудных отведениях (V 1, V 2 как правило не изменяются.
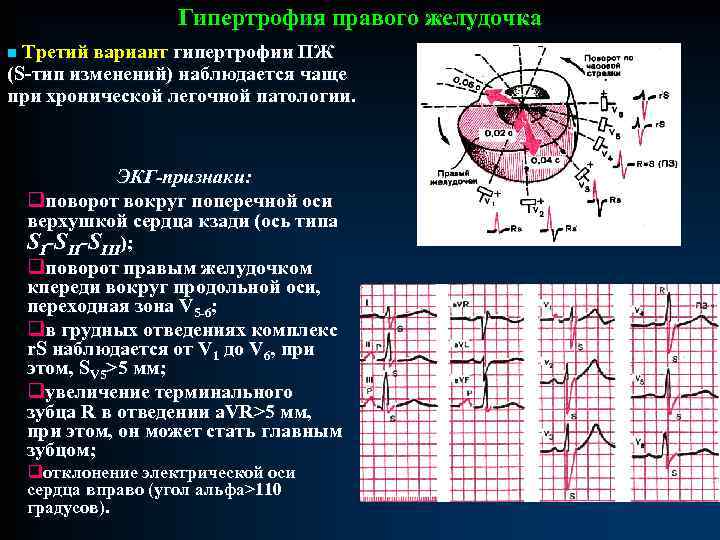 Гипертрофия правого желудочка n Третий вариант гипертрофии ПЖ (S-тип изменений) наблюдается чаще при хронической легочной патологии. ЭКГ-признаки: qповорот вокруг поперечной оси верхушкой сердца кзади (ось типа SI-SIII); qповорот правым желудочком кпереди вокруг продольной оси, переходная зона V 5 -6; qв грудных отведениях комплекс r. S наблюдается от V 1 до V 6, при этом, SV 5>5 мм; qувеличение терминального зубца R в отведении a. VR>5 мм, при этом, он может стать главным зубцом; qотклонение электрической оси сердца вправо (угол альфа>110 градусов).
Гипертрофия правого желудочка n Третий вариант гипертрофии ПЖ (S-тип изменений) наблюдается чаще при хронической легочной патологии. ЭКГ-признаки: qповорот вокруг поперечной оси верхушкой сердца кзади (ось типа SI-SIII); qповорот правым желудочком кпереди вокруг продольной оси, переходная зона V 5 -6; qв грудных отведениях комплекс r. S наблюдается от V 1 до V 6, при этом, SV 5>5 мм; qувеличение терминального зубца R в отведении a. VR>5 мм, при этом, он может стать главным зубцом; qотклонение электрической оси сердца вправо (угол альфа>110 градусов).
 СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА n. Очаговое поражение миокарда - локальное нарушение кровообращения в определенном участке сердечной мышцы с нарушением процессов деполяризации и реполяризации и проявляющееся симптомами ишемии, повреждения и некроза. n. Симптом ишемии миокарда. Появление ишемии приводит к удлинению потенциала действия миокардиальных клеток. В результате этого удлиняется конечная фаза реполяризации, отражением которой является зубец Т. Характер изменений зависит от расположения очага ишемии и позиции активного электрода. Локальные нарушения коронарного кровообращения могут проявляться прямыми признаками (если активный электрод обращен к очагу поражения) и реципрокными признаками (активный электрод расположен в противоположной части электрического поля).
СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА n. Очаговое поражение миокарда - локальное нарушение кровообращения в определенном участке сердечной мышцы с нарушением процессов деполяризации и реполяризации и проявляющееся симптомами ишемии, повреждения и некроза. n. Симптом ишемии миокарда. Появление ишемии приводит к удлинению потенциала действия миокардиальных клеток. В результате этого удлиняется конечная фаза реполяризации, отражением которой является зубец Т. Характер изменений зависит от расположения очага ишемии и позиции активного электрода. Локальные нарушения коронарного кровообращения могут проявляться прямыми признаками (если активный электрод обращен к очагу поражения) и реципрокными признаками (активный электрод расположен в противоположной части электрического поля).
 СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА n Наличие очага ишемии в субэндокардиальных слоях, удлиняя продолжительность потенциала действия, не вызывает изменения последовательности реполяризации. Вектор реполяризации направлен, как и в норме, от эндокарда к эпикарду, однако удлинение потенциала действия приводит к нарастанию амплитуды и длительности положительного зубца Т, который становится остроконечным, равносторонним.
СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА n Наличие очага ишемии в субэндокардиальных слоях, удлиняя продолжительность потенциала действия, не вызывает изменения последовательности реполяризации. Вектор реполяризации направлен, как и в норме, от эндокарда к эпикарду, однако удлинение потенциала действия приводит к нарастанию амплитуды и длительности положительного зубца Т, который становится остроконечным, равносторонним.
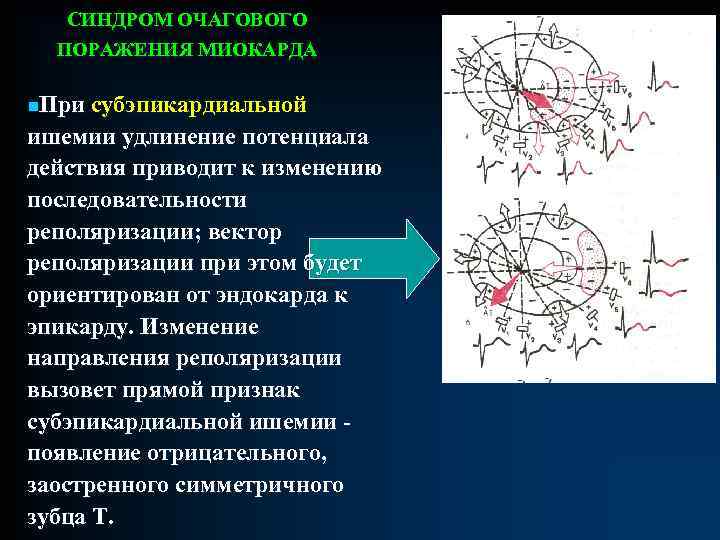 СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА n. При субэпикардиальной ишемии удлинение потенциала действия приводит к изменению последовательности реполяризации; вектор реполяризации при этом будет ориентирован от эндокарда к эпикарду. Изменение направления реполяризации вызовет прямой признак субэпикардиальной ишемии - появление отрицательного, заостренного симметричного зубца Т.
СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА n. При субэпикардиальной ишемии удлинение потенциала действия приводит к изменению последовательности реполяризации; вектор реполяризации при этом будет ориентирован от эндокарда к эпикарду. Изменение направления реполяризации вызовет прямой признак субэпикардиальной ишемии - появление отрицательного, заостренного симметричного зубца Т.
 СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА n. При прогрессировании процесса, ишемия переходит в так называемое повреждение, характеризующееся гиподеполяризацией (появлением в зоне повреждения значительно меньшего, чем в неповрежденном участке, отрицательного потенциала). Возникшая в результате этого разность потенциалов вызовет образование "тока повреждения"; направленного от здоровой зоны к зоне повреждения. n. При субэпикардиальном повреждении вектор направлен от эндокарда к эпикарду (к активному электроду), что вызовет подъем сегмента ST выше изолинии. ü Трансмуральное повреждение проявляет себя аналогичными, но особенно резкими сдвигами сегмента ST.
СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА n. При прогрессировании процесса, ишемия переходит в так называемое повреждение, характеризующееся гиподеполяризацией (появлением в зоне повреждения значительно меньшего, чем в неповрежденном участке, отрицательного потенциала). Возникшая в результате этого разность потенциалов вызовет образование "тока повреждения"; направленного от здоровой зоны к зоне повреждения. n. При субэпикардиальном повреждении вектор направлен от эндокарда к эпикарду (к активному электроду), что вызовет подъем сегмента ST выше изолинии. ü Трансмуральное повреждение проявляет себя аналогичными, но особенно резкими сдвигами сегмента ST.
 СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА n При субэндокардиальном повреждении вектор направлен от эпикарда к эндокарду (от активного электрода). Это приводит к смещению сегмента ST вниз. n Повреждение мышечных волокон не может продолжаться долго. При улучшении кровообращения повреждение переходит в ишемию. При длительном повреждении мышечные волокна погибают, развивается некроз.
СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА n При субэндокардиальном повреждении вектор направлен от эпикарда к эндокарду (от активного электрода). Это приводит к смещению сегмента ST вниз. n Повреждение мышечных волокон не может продолжаться долго. При улучшении кровообращения повреждение переходит в ишемию. При длительном повреждении мышечные волокна погибают, развивается некроз.
 СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА n. Некроз проявляется уменьшением или исчезновением векторов деполяризации пострадавшей стенки и преобладанием векторов противоположной. n. На ЭКГ некроз отражается изменениями комплекса QRS. При трансмуральном (сквозном) некрозе исчезают все положительные отклонения под активным электродом. На ЭКГ это проявляется комплексом QS. Если некроз захватывает часть стенки (чаще у эндокарда), прямым признаком некроза будет комплекс QR или Qr, где зубец r (R) отражает процесс возбуждения сохранившихся нарушением слоев, а Q отражает выпадение векторов зоны некроза. n. При развитии ограниченных очагов некроза в толще миокарда, изменения могут выразиться лишь в снижении амплитуды зубца R. n. Одновременное наличие зоны некроза, повреждения и ишемии чаще всего обусловлены возникновением инфаркта миокарда, причем динамика их взаимного сочетания позволяет выделить признаки 3 -х стадий: Øострой, Øподострой Øрубцовой
СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА n. Некроз проявляется уменьшением или исчезновением векторов деполяризации пострадавшей стенки и преобладанием векторов противоположной. n. На ЭКГ некроз отражается изменениями комплекса QRS. При трансмуральном (сквозном) некрозе исчезают все положительные отклонения под активным электродом. На ЭКГ это проявляется комплексом QS. Если некроз захватывает часть стенки (чаще у эндокарда), прямым признаком некроза будет комплекс QR или Qr, где зубец r (R) отражает процесс возбуждения сохранившихся нарушением слоев, а Q отражает выпадение векторов зоны некроза. n. При развитии ограниченных очагов некроза в толще миокарда, изменения могут выразиться лишь в снижении амплитуды зубца R. n. Одновременное наличие зоны некроза, повреждения и ишемии чаще всего обусловлены возникновением инфаркта миокарда, причем динамика их взаимного сочетания позволяет выделить признаки 3 -х стадий: Øострой, Øподострой Øрубцовой
 СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА n В острой стадии, которая длится до 2 недель, выделяют две фазы. n. Первая фаза (фаза ишемии) длится от нескольких часов до 3 -х суток) проявляется появлением первоначально ишемии (чаще субэндокардиальной) с переходом в повреждение, сопровождающееся подъемом сегмента ST, вплоть до слияния с зубцом Т (монофазная кривая). n. Во вторую фазу острой стадии зона повреждения частично трансформируется в зону некроза (появляется глубокий зубец Q, вплоть до комплекса QT), частично, по периферии - в зону ишемии (появляется отрицательный зубец Т). Постепенное снижение сегмента ST к изолинии происходит параллельно с углублением отрицательных зубцов Т.
СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА n В острой стадии, которая длится до 2 недель, выделяют две фазы. n. Первая фаза (фаза ишемии) длится от нескольких часов до 3 -х суток) проявляется появлением первоначально ишемии (чаще субэндокардиальной) с переходом в повреждение, сопровождающееся подъемом сегмента ST, вплоть до слияния с зубцом Т (монофазная кривая). n. Во вторую фазу острой стадии зона повреждения частично трансформируется в зону некроза (появляется глубокий зубец Q, вплоть до комплекса QT), частично, по периферии - в зону ишемии (появляется отрицательный зубец Т). Постепенное снижение сегмента ST к изолинии происходит параллельно с углублением отрицательных зубцов Т.
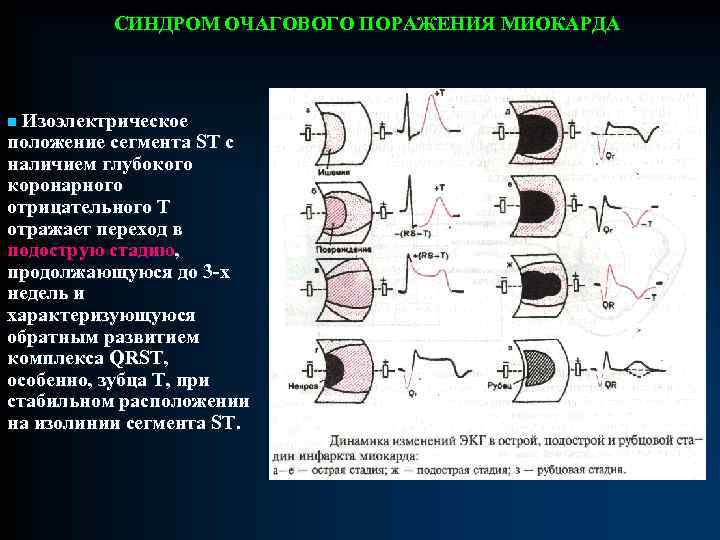 СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА n Изоэлектрическое положение сегмента ST с наличием глубокого коронарного отрицательного Т отражает переход в подострую стадию, продолжающуюся до 3 -х недель и характеризующуюся обратным развитием комплекса QRSТ, особенно, зубца Т, при стабильном расположении на изолинии сегмента ST.
СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА n Изоэлектрическое положение сегмента ST с наличием глубокого коронарного отрицательного Т отражает переход в подострую стадию, продолжающуюся до 3 -х недель и характеризующуюся обратным развитием комплекса QRSТ, особенно, зубца Т, при стабильном расположении на изолинии сегмента ST.
 СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА n Рубцовая стадия характеризуется стабильностью ЭКГ признаков, которые сохранились к концу подострого периода. Наиболее постоянные проявления - патологический зубец Q и уменьшенный по амплитуде R.
СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА n Рубцовая стадия характеризуется стабильностью ЭКГ признаков, которые сохранились к концу подострого периода. Наиболее постоянные проявления - патологический зубец Q и уменьшенный по амплитуде R.
 Топическая диагностика очаговых изменений в миокарде В зависимости от локализации очага поражения различают инфаркты: n передней, n боковой, n задней стенок.
Топическая диагностика очаговых изменений в миокарде В зависимости от локализации очага поражения различают инфаркты: n передней, n боковой, n задней стенок.
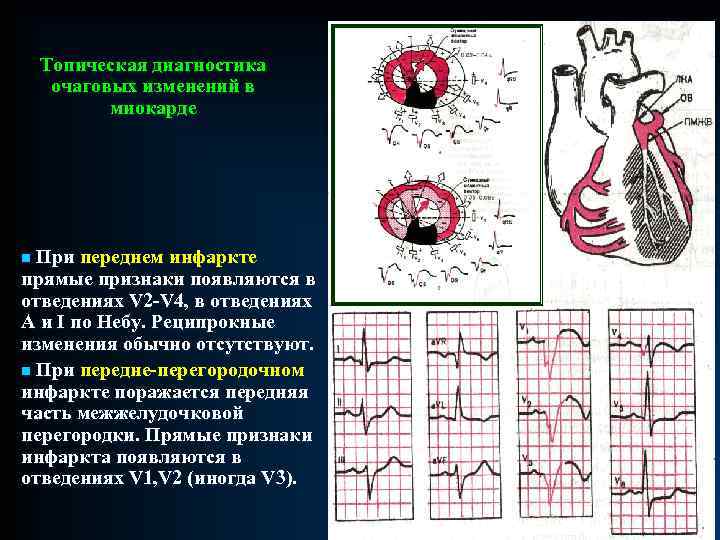 Топическая диагностика очаговых изменений в миокарде n При переднем инфаркте прямые признаки появляются в отведениях V 2 -V 4, в отведениях А и I по Небу. Реципрокные изменения обычно отсутствуют. n При передне-перегородочном инфаркте поражается передняя часть межжелудочковой перегородки. Прямые признаки инфаркта появляются в отведениях V 1, V 2 (иногда V 3).
Топическая диагностика очаговых изменений в миокарде n При переднем инфаркте прямые признаки появляются в отведениях V 2 -V 4, в отведениях А и I по Небу. Реципрокные изменения обычно отсутствуют. n При передне-перегородочном инфаркте поражается передняя часть межжелудочковой перегородки. Прямые признаки инфаркта появляются в отведениях V 1, V 2 (иногда V 3).
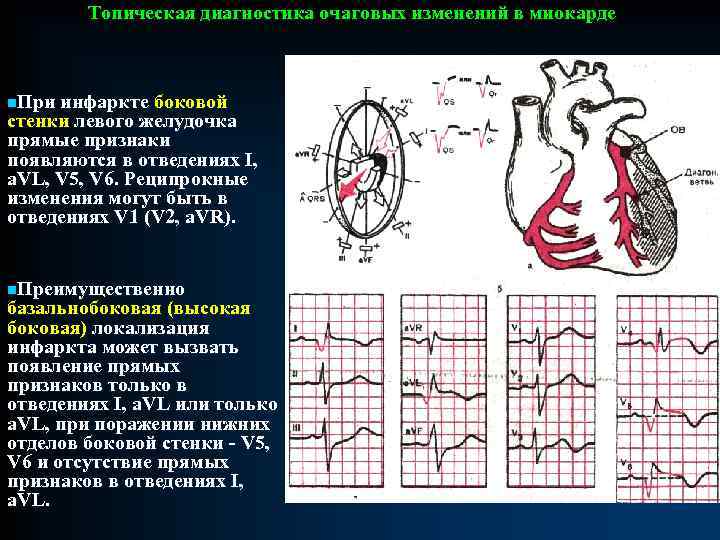 Топическая диагностика очаговых изменений в миокарде n. При инфаркте боковой стенки левого желудочка прямые признаки появляются в отведениях I, a. VL, V 5, V 6. Реципрокные изменения могут быть в отведениях V 1 (V 2, a. VR). n. Преимущественно базальнобоковая (высокая боковая) локализация инфаркта может вызвать появление прямых признаков только в отведениях I, a. VL или только a. VL, при поражении нижних отделов боковой стенки - V 5, V 6 и отсутствие прямых признаков в отведениях I, a. VL.
Топическая диагностика очаговых изменений в миокарде n. При инфаркте боковой стенки левого желудочка прямые признаки появляются в отведениях I, a. VL, V 5, V 6. Реципрокные изменения могут быть в отведениях V 1 (V 2, a. VR). n. Преимущественно базальнобоковая (высокая боковая) локализация инфаркта может вызвать появление прямых признаков только в отведениях I, a. VL или только a. VL, при поражении нижних отделов боковой стенки - V 5, V 6 и отсутствие прямых признаков в отведениях I, a. VL.
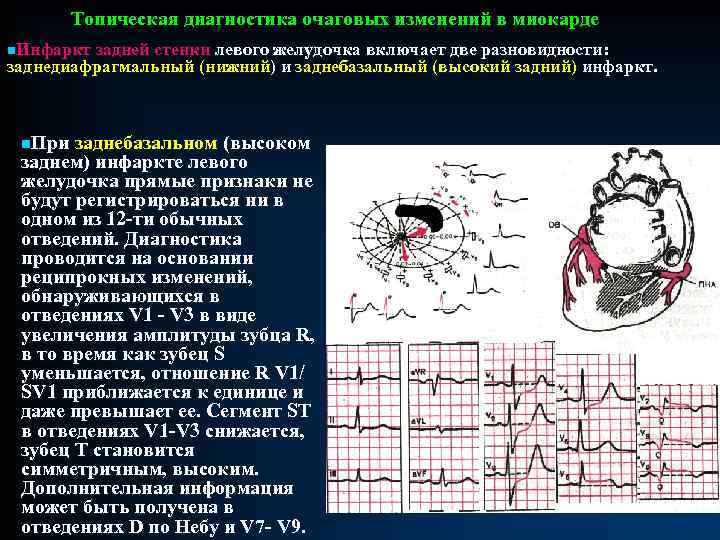 Топическая диагностика очаговых изменений в миокарде n. Инфаркт задней стенки левого желудочка включает две разновидности: заднедиафрагмальный (нижний) и заднебазальный (высокий задний) инфаркт. n. При заднебазальном (высоком заднем) инфаркте левого желудочка прямые признаки не будут регистрироваться ни в одном из 12 -ти обычных отведений. Диагностика проводится на основании реципрокных изменений, обнаруживающихся в отведениях V 1 - V 3 в виде увеличения амплитуды зубца R, в то время как зубец S уменьшается, отношение R V 1/ SV 1 приближается к единице и даже превышает ее. Сегмент ST в отведениях V 1 -V 3 снижается, зубец Т становится симметричным, высоким. Дополнительная информация может быть получена в отведениях D по Небу и V 7 - V 9.
Топическая диагностика очаговых изменений в миокарде n. Инфаркт задней стенки левого желудочка включает две разновидности: заднедиафрагмальный (нижний) и заднебазальный (высокий задний) инфаркт. n. При заднебазальном (высоком заднем) инфаркте левого желудочка прямые признаки не будут регистрироваться ни в одном из 12 -ти обычных отведений. Диагностика проводится на основании реципрокных изменений, обнаруживающихся в отведениях V 1 - V 3 в виде увеличения амплитуды зубца R, в то время как зубец S уменьшается, отношение R V 1/ SV 1 приближается к единице и даже превышает ее. Сегмент ST в отведениях V 1 -V 3 снижается, зубец Т становится симметричным, высоким. Дополнительная информация может быть получена в отведениях D по Небу и V 7 - V 9.
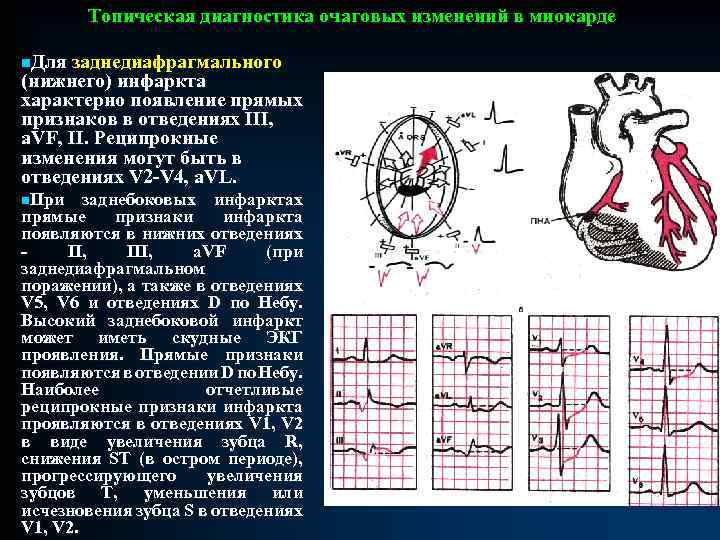 Топическая диагностика очаговых изменений в миокарде n. Для заднедиафрагмального (нижнего) инфаркта характерно появление прямых признаков в отведениях III, a. VF, II. Реципрокные изменения могут быть в отведениях V 2 -V 4, a. VL. n. При заднебоковых инфарктах прямые признаки инфаркта появляются в нижних отведениях - II, III, a. VF (при заднедиафрагмальном поражении), а также в отведениях V 5, V 6 и отведениях D по Небу. Высокий заднебоковой инфаркт может иметь скудные ЭКГ проявления. Прямые признаки появляются в отведении D по Небу. Наиболее отчетливые реципрокные признаки инфаркта проявляются в отведениях V 1, V 2 в виде увеличения зубца R, снижения ST (в остром периоде), прогрессирующего увеличения зубцов T, уменьшения или исчезновения зубца S в отведениях V 1, V 2.
Топическая диагностика очаговых изменений в миокарде n. Для заднедиафрагмального (нижнего) инфаркта характерно появление прямых признаков в отведениях III, a. VF, II. Реципрокные изменения могут быть в отведениях V 2 -V 4, a. VL. n. При заднебоковых инфарктах прямые признаки инфаркта появляются в нижних отведениях - II, III, a. VF (при заднедиафрагмальном поражении), а также в отведениях V 5, V 6 и отведениях D по Небу. Высокий заднебоковой инфаркт может иметь скудные ЭКГ проявления. Прямые признаки появляются в отведении D по Небу. Наиболее отчетливые реципрокные признаки инфаркта проявляются в отведениях V 1, V 2 в виде увеличения зубца R, снижения ST (в остром периоде), прогрессирующего увеличения зубцов T, уменьшения или исчезновения зубца S в отведениях V 1, V 2.
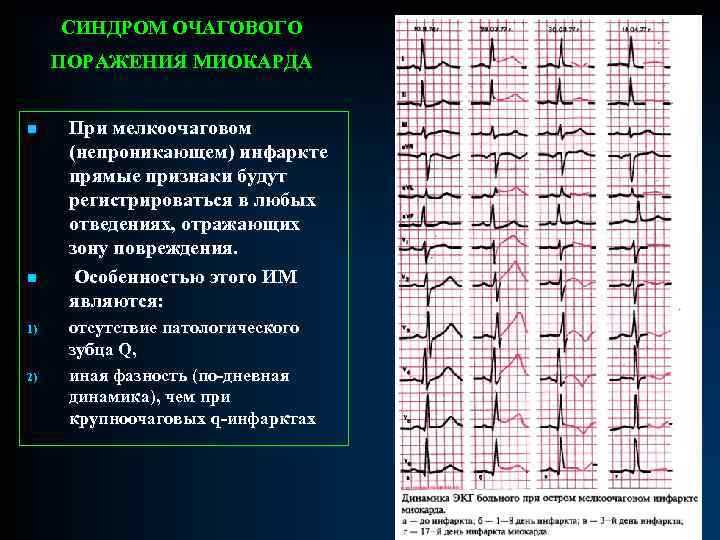 СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА n n 1) 2) При мелкоочаговом (непроникающем) инфаркте прямые признаки будут регистрироваться в любых отведениях, отражающих зону повреждения. Особенностью этого ИМ являются: отсутствие патологического зубца Q, иная фазность (по-дневная динамика), чем при крупноочаговых q-инфарктах
СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА n n 1) 2) При мелкоочаговом (непроникающем) инфаркте прямые признаки будут регистрироваться в любых отведениях, отражающих зону повреждения. Особенностью этого ИМ являются: отсутствие патологического зубца Q, иная фазность (по-дневная динамика), чем при крупноочаговых q-инфарктах
 СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА
СИНДРОМ ОЧАГОВОГО ПОРАЖЕНИЯ МИОКАРДА
 Синдром диффузных изменений миокарда n. Синдром диффузных изменений миокарда - сочетание неспецифических ЭКГ изменений, в основном, реполяризационных, связанных с нарушением трофики миокарда и обусловленных расстройством нейроэндокринной регуляции, нарушением метаболизма, электролитным дисбалансом, физической нагрузкой, а также применением некоторых лекарственных препаратов. n. Следует помнить, что нередко имеют место случаи, в которых, вопреки очевидной клинической картине, отклонение от нормы на ЭКГ не наблюдаются, или отклонения от нормы на ЭКГ очевидны, но интерпретация их необычайно сложна или вообще невозможна. n. Нарушения сердечного ритма могут быть причиной диффузных изменений миокарда и их следствием.
Синдром диффузных изменений миокарда n. Синдром диффузных изменений миокарда - сочетание неспецифических ЭКГ изменений, в основном, реполяризационных, связанных с нарушением трофики миокарда и обусловленных расстройством нейроэндокринной регуляции, нарушением метаболизма, электролитным дисбалансом, физической нагрузкой, а также применением некоторых лекарственных препаратов. n. Следует помнить, что нередко имеют место случаи, в которых, вопреки очевидной клинической картине, отклонение от нормы на ЭКГ не наблюдаются, или отклонения от нормы на ЭКГ очевидны, но интерпретация их необычайно сложна или вообще невозможна. n. Нарушения сердечного ритма могут быть причиной диффузных изменений миокарда и их следствием.
 Синдром диффузных изменений миокарда ЭКГ признаки диффузных изменений миокарда: qсниженный вольтаж (менее 0, 5 м. В) зубцов ЭКГ в отведениях от конечностей и в грудных отведениях (более, чем в 3 -х), если только причиной его не являются экстракардиальные факторы; qпоявление отрицательных, уплощенных, двуфазных зубцов Т, их укорочение или уширение; qизменение длительности интервала QT (укорочение или удлинение) по сравнению с нормой, рассчитанной по формуле Базетта. n. Признаком диффузного поражения миокарда является определение комбинации перечисленных изменений более, чем в 3 х грудных отведениях и хотя бы в одном стандартном, либо усиленном отведении от конечностей. n. Нарушения электролитного баланса часто приводят к появлению ЭКГ синдрома диффузного поражения миокарда.
Синдром диффузных изменений миокарда ЭКГ признаки диффузных изменений миокарда: qсниженный вольтаж (менее 0, 5 м. В) зубцов ЭКГ в отведениях от конечностей и в грудных отведениях (более, чем в 3 -х), если только причиной его не являются экстракардиальные факторы; qпоявление отрицательных, уплощенных, двуфазных зубцов Т, их укорочение или уширение; qизменение длительности интервала QT (укорочение или удлинение) по сравнению с нормой, рассчитанной по формуле Базетта. n. Признаком диффузного поражения миокарда является определение комбинации перечисленных изменений более, чем в 3 х грудных отведениях и хотя бы в одном стандартном, либо усиленном отведении от конечностей. n. Нарушения электролитного баланса часто приводят к появлению ЭКГ синдрома диффузного поражения миокарда.
 Синдром диффузных изменений миокарда n. Гипокалиемия может быть обусловлена рвотой, поносом, применением мочегонных средств, кортикостероидных гормонов и АКТГ, большими хирургическими вмешательствами, гемодиализом, диабетической комой, заболеваниями печени. Изменения ЭКГ наблюдаются почти всегда при снижении содержания калия ниже 2, 3 ммоль/л, но могут наблюдаться и при содержании калия ниже 4 ммоль/л. ЭКГ признаки гипокалиемии: qснижение, уплощение и уширение зубца Т; qсмещение вниз от изолинии сегмента ST; qпоявление зубца U ( в отведениях V 2 -V 4); qукорочение механической систолы (интервал Iт - IIт ФКГ) при одновременном удлинении электрической систолы (интервал Q-T ЭКГ) - синдром Хегглина.
Синдром диффузных изменений миокарда n. Гипокалиемия может быть обусловлена рвотой, поносом, применением мочегонных средств, кортикостероидных гормонов и АКТГ, большими хирургическими вмешательствами, гемодиализом, диабетической комой, заболеваниями печени. Изменения ЭКГ наблюдаются почти всегда при снижении содержания калия ниже 2, 3 ммоль/л, но могут наблюдаться и при содержании калия ниже 4 ммоль/л. ЭКГ признаки гипокалиемии: qснижение, уплощение и уширение зубца Т; qсмещение вниз от изолинии сегмента ST; qпоявление зубца U ( в отведениях V 2 -V 4); qукорочение механической систолы (интервал Iт - IIт ФКГ) при одновременном удлинении электрической систолы (интервал Q-T ЭКГ) - синдром Хегглина.
 Синдром диффузных изменений миокарда n. Гиперкалиемия может наблюдаться при уремии, выраженном гемолизе, введении препаратов калия, недостаточности надпочечников, при обширных операциях, при травматическом шоке (синдром раздавливания). n. Изменения ЭКГ - наблюдаются в 100% случаев при содержании калия свыше 6, 7 ммоль/л, но могут быть и при более низкой концентрации калия в плазме крови. ЭКГ признаки гиперкалиемии: qвысокие, заостренные зубцы Т, с характерным сужением основания; qукорочение интервала QT. qнарушения атриовентрикулярной и внутрижелудочковой проводимости; qснижение и исчезновение зубца Р; qнарушение ритма в виде экстрасистолии, пароксизмальной тахикардии, вплоть до появления мерцания желудочков и остановки сердца; qизменение формы и увеличение длительности комплекса QRS.
Синдром диффузных изменений миокарда n. Гиперкалиемия может наблюдаться при уремии, выраженном гемолизе, введении препаратов калия, недостаточности надпочечников, при обширных операциях, при травматическом шоке (синдром раздавливания). n. Изменения ЭКГ - наблюдаются в 100% случаев при содержании калия свыше 6, 7 ммоль/л, но могут быть и при более низкой концентрации калия в плазме крови. ЭКГ признаки гиперкалиемии: qвысокие, заостренные зубцы Т, с характерным сужением основания; qукорочение интервала QT. qнарушения атриовентрикулярной и внутрижелудочковой проводимости; qснижение и исчезновение зубца Р; qнарушение ритма в виде экстрасистолии, пароксизмальной тахикардии, вплоть до появления мерцания желудочков и остановки сердца; qизменение формы и увеличение длительности комплекса QRS.
 Синдром диффузных изменений миокарда Гипокальциемия (содержание кальция в плазме ниже 2, 2 ммоль/л) - наблюдается при тетании, хронических нефритах, спазмофилии. ЭКГ признаки: qинтервал QT удлинен за счет уширения сегмента RS-T; qзубец Т уменьшен (может быть отрицательным), т. е. нарушено соотношение зубцов T/R электрокардиограммы; qзубец U наслаивается на T, образуя комбинированный зубец TU.
Синдром диффузных изменений миокарда Гипокальциемия (содержание кальция в плазме ниже 2, 2 ммоль/л) - наблюдается при тетании, хронических нефритах, спазмофилии. ЭКГ признаки: qинтервал QT удлинен за счет уширения сегмента RS-T; qзубец Т уменьшен (может быть отрицательным), т. е. нарушено соотношение зубцов T/R электрокардиограммы; qзубец U наслаивается на T, образуя комбинированный зубец TU.
 Синдром диффузных изменений миокарда Гиперкальциемия (содержание кальция в плазме выше 2, 7 ммоль/л) - чаще всего наблюдается при гиперпаратиреозе. ЭКГ признаки: qинтервал QT резко укорочен за счет сегмента ST; qдвуфазный ТV 2, V 3. qдиастолический интервал Т-Р значительно удлинен; qможет быть нарушение атриовентрикулярной и внутрижелудочковой проводимости. • Колебания содержания солей натрия в крови не вызывают характерных изменений ЭКГ.
Синдром диффузных изменений миокарда Гиперкальциемия (содержание кальция в плазме выше 2, 7 ммоль/л) - чаще всего наблюдается при гиперпаратиреозе. ЭКГ признаки: qинтервал QT резко укорочен за счет сегмента ST; qдвуфазный ТV 2, V 3. qдиастолический интервал Т-Р значительно удлинен; qможет быть нарушение атриовентрикулярной и внутрижелудочковой проводимости. • Колебания содержания солей натрия в крови не вызывают характерных изменений ЭКГ.
 ЗАКЛЮЧЕНИЕ Основные ЭКГ – синдромы: Аритмии (нарушения образования импульса), Блокады (нарушения проведения импульса), Синдром очаговых изменений миокарда, Синдром диффузных изменений миокарда. ЭКГ – основа диагностики нарушений электрической активности сердца
ЗАКЛЮЧЕНИЕ Основные ЭКГ – синдромы: Аритмии (нарушения образования импульса), Блокады (нарушения проведения импульса), Синдром очаговых изменений миокарда, Синдром диффузных изменений миокарда. ЭКГ – основа диагностики нарушений электрической активности сердца


