патогенные простейшие.ppt
- Количество слайдов: 72
 Патогенные простейшие Protozoa 2015
Патогенные простейшие Protozoa 2015
 Наука о простейших - беспозвоночных животных Протистология или Протозоология
Наука о простейших - беспозвоночных животных Протистология или Протозоология
 Протозойные инфекции (ПИ) • Заболевания, вызываемые простейшими, по локализации инфекционного процесса можно разделить на 4 группы:
Протозойные инфекции (ПИ) • Заболевания, вызываемые простейшими, по локализации инфекционного процесса можно разделить на 4 группы:
 4 группы протозойных инфекций 1. гр. кровяные (трипаносомоз, лейшманиоз, малярия) 2. гр. тканевые (токсоплазмоз) 3. гр. кишечные (амебиаз, лямблиоз, балантидиаз) 4. гр. урогенитальные (трихомониаз)
4 группы протозойных инфекций 1. гр. кровяные (трипаносомоз, лейшманиоз, малярия) 2. гр. тканевые (токсоплазмоз) 3. гр. кишечные (амебиаз, лямблиоз, балантидиаз) 4. гр. урогенитальные (трихомониаз)
 1 гр. Кровяные протозойные инфекции • 1. трипаносомоз – р. Trypanosoma • 2. лейшманиоз – р. Leishmania • 3. малярия – р. Plasmodium
1 гр. Кровяные протозойные инфекции • 1. трипаносомоз – р. Trypanosoma • 2. лейшманиоз – р. Leishmania • 3. малярия – р. Plasmodium
 2 гр. Тканевые протозойные инфекции • 1. Токсоплазмоз – Toxoplasma gondii
2 гр. Тканевые протозойные инфекции • 1. Токсоплазмоз – Toxoplasma gondii
 3 гр. Кишечные протозойные инфекции • 1. амебиаз – Entamoeba histolytica • 2. лямблиоз –Lamblia intestinalis или Giardia lamblia • 3. балантидиаз – Balantidium coli
3 гр. Кишечные протозойные инфекции • 1. амебиаз – Entamoeba histolytica • 2. лямблиоз –Lamblia intestinalis или Giardia lamblia • 3. балантидиаз – Balantidium coli
 Простейшие – одноклеточные эукариотические микроорганизмы • Широко распространены в природе, особенно во влажных местах: обитают в пресной и морской воде, в почве и на растениях; • Размеры намного (на порядок) превышают размеры бактерий; • По строению близки к клеткам животных.
Простейшие – одноклеточные эукариотические микроорганизмы • Широко распространены в природе, особенно во влажных местах: обитают в пресной и морской воде, в почве и на растениях; • Размеры намного (на порядок) превышают размеры бактерий; • По строению близки к клеткам животных.
 Общие свойства патогенных простейших (ПП) 1. Значительная часть жизненного цикла ПП связана с организмом человека или животных, несмотря на то, что они широко распространены в природе; 2. Поверхность большинства ПП покрыта плотной эластичной мембраной – пелликулой; 3. Некоторые ПП обладают опорными фибриллами – аксостилем; 4. В цитоплазме: ядро, окруженное двойной мембраной, ядрышко, ЭПР, аппарат Гольджи, митохондрии, вакуоли, лизосомы. 5. Большинство ПП способны активно перемещаться в пространстве: псевдоподии, реснички, жгутики;
Общие свойства патогенных простейших (ПП) 1. Значительная часть жизненного цикла ПП связана с организмом человека или животных, несмотря на то, что они широко распространены в природе; 2. Поверхность большинства ПП покрыта плотной эластичной мембраной – пелликулой; 3. Некоторые ПП обладают опорными фибриллами – аксостилем; 4. В цитоплазме: ядро, окруженное двойной мембраной, ядрышко, ЭПР, аппарат Гольджи, митохондрии, вакуоли, лизосомы. 5. Большинство ПП способны активно перемещаться в пространстве: псевдоподии, реснички, жгутики;
 Общие свойства патогенных простейших (продолжение) 6. Большинство – гетеротрофы, захват пищи путем фагоцитоза, у некоторых - специализированный ротовой аппарат – цитостом; 7. Дыхание всей поверхностью тела 8. Размножение или половым путем (сложный цикл) или бесполым – митоз, возможно чередование поколений. 9. Многие ПП при неблагоприятных условиях образуют покоящиеся формы – цисты - важная роль при распространении инфекции.
Общие свойства патогенных простейших (продолжение) 6. Большинство – гетеротрофы, захват пищи путем фагоцитоза, у некоторых - специализированный ротовой аппарат – цитостом; 7. Дыхание всей поверхностью тела 8. Размножение или половым путем (сложный цикл) или бесполым – митоз, возможно чередование поколений. 9. Многие ПП при неблагоприятных условиях образуют покоящиеся формы – цисты - важная роль при распространении инфекции.
 Особенности иммунитета при протозойных инфекциях. Три феномена 1. Явление иммунодепрессии 2. Гиперпродукция Ig. E (активация тучных клеток) 3. Продуцирование ауто. АТ
Особенности иммунитета при протозойных инфекциях. Три феномена 1. Явление иммунодепрессии 2. Гиперпродукция Ig. E (активация тучных клеток) 3. Продуцирование ауто. АТ
 1 -й феномен: Явление иммунодепрессии – снижение иммунного ответа к гетерогенным антигенам; снижена выработка АТ к другим АГ других возбудителей → часто ПИ развиваются как смешанные инфекции.
1 -й феномен: Явление иммунодепрессии – снижение иммунного ответа к гетерогенным антигенам; снижена выработка АТ к другим АГ других возбудителей → часто ПИ развиваются как смешанные инфекции.
 2 -й феномен: Гиперпродукция неспецифического белка – Ig. E, при этом другие Ig не вырабатываются вообще. Количество Т и В-лимфоцитов практически не меняется. Возрастает в основном, количество Ig. E, но по ним нельзя судить, т. к. они неспецифичны.
2 -й феномен: Гиперпродукция неспецифического белка – Ig. E, при этом другие Ig не вырабатываются вообще. Количество Т и В-лимфоцитов практически не меняется. Возрастает в основном, количество Ig. E, но по ним нельзя судить, т. к. они неспецифичны.
 3 -й феномен: Продуцирование ауто. АТ Повышенная реакция ЦИК (циркуляция иммунных комплексов)
3 -й феномен: Продуцирование ауто. АТ Повышенная реакция ЦИК (циркуляция иммунных комплексов)
 Урогенитальная протозойная инфекция – трихомониаз • Возбудитель - Trichomonas vaginalis • Наиболее актуальная инфекция мочеполовой системы – (ранее назв. - трихомоноз) • Вызывают простейшие • Передается per continuitatem • Поражение нижних отделов мочеполовой системы
Урогенитальная протозойная инфекция – трихомониаз • Возбудитель - Trichomonas vaginalis • Наиболее актуальная инфекция мочеполовой системы – (ранее назв. - трихомоноз) • Вызывают простейшие • Передается per continuitatem • Поражение нижних отделов мочеполовой системы
 Актуальность проблемы 1836 г. - Донне - выявил у женщин 1886 г. – Кюнцлер – выявил у мужчин 30% негонококковых уретритов - трихомониаз 180 млн. больных на Земном Шаре 3 млн. новых случаев в год (США) 70% из них болеют транзиторно (без клинических симптомов) • У некоторых женщин заболевание протекает бессимптомно и только через 6 мес. – клинические проявления. • • •
Актуальность проблемы 1836 г. - Донне - выявил у женщин 1886 г. – Кюнцлер – выявил у мужчин 30% негонококковых уретритов - трихомониаз 180 млн. больных на Земном Шаре 3 млн. новых случаев в год (США) 70% из них болеют транзиторно (без клинических симптомов) • У некоторых женщин заболевание протекает бессимптомно и только через 6 мес. – клинические проявления. • • •
 Класс Mastigophora –жгутиконосцы • Таксономия рода Trichomonas • 1. Т. vaginalis – мочеполовой тракт • 2. T. hominis – тонкая и толстая кишка • 3. T. tenax – ротовая полость
Класс Mastigophora –жгутиконосцы • Таксономия рода Trichomonas • 1. Т. vaginalis – мочеполовой тракт • 2. T. hominis – тонкая и толстая кишка • 3. T. tenax – ротовая полость
 Отличие сапрофитов от патогенных форм трихомонад • 1. по морфологическим свойствам (T. vaginalis- самая крупная); • 2. по скорости роста • 3. по АГ свойствам
Отличие сапрофитов от патогенных форм трихомонад • 1. по морфологическим свойствам (T. vaginalis- самая крупная); • 2. по скорости роста • 3. по АГ свойствам
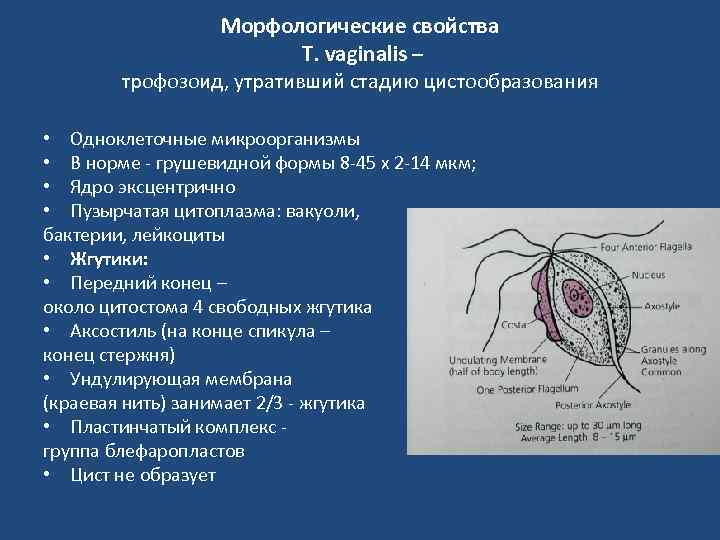 Морфологические свойства T. vaginalis – трофозоид, утративший стадию цистообразования • Одноклеточные микроорганизмы • В норме - грушевидной формы 8 -45 х 2 -14 мкм; • Ядро эксцентрично • Пузырчатая цитоплазма: вакуоли, бактерии, лейкоциты • Жгутики: • Передний конец – около цитостома 4 свободных жгутика • Аксостиль (на конце спикула – конец стержня) • Ундулирующая мембрана (краевая нить) занимает 2/3 - жгутика • Пластинчатый комплекс - группа блефаропластов • Цист не образует
Морфологические свойства T. vaginalis – трофозоид, утративший стадию цистообразования • Одноклеточные микроорганизмы • В норме - грушевидной формы 8 -45 х 2 -14 мкм; • Ядро эксцентрично • Пузырчатая цитоплазма: вакуоли, бактерии, лейкоциты • Жгутики: • Передний конец – около цитостома 4 свободных жгутика • Аксостиль (на конце спикула – конец стержня) • Ундулирующая мембрана (краевая нить) занимает 2/3 - жгутика • Пластинчатый комплекс - группа блефаропластов • Цист не образует
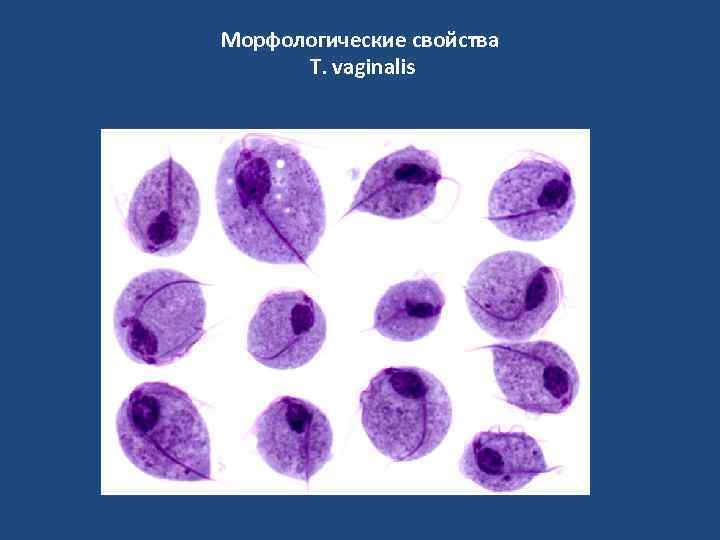 Морфологические свойства T. vaginalis
Морфологические свойства T. vaginalis
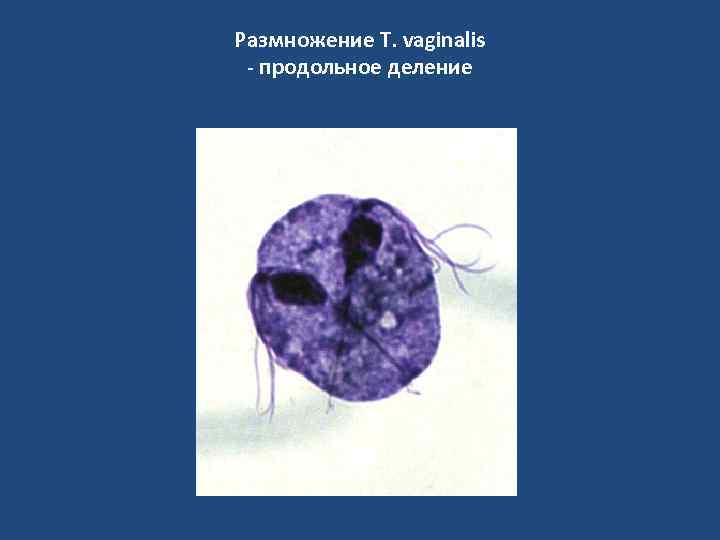 Размножение T. vaginalis - продольное деление
Размножение T. vaginalis - продольное деление
 Атипичные формы T. vaginalis • Нетипичные – чаще у мужчин • Типичные – чаще у женщин Атипичные формы: • 1. амебоидные (7 х5 мкм, 28, 7 х20 мкм) – усилена фагоцитарная, адгезивная и цитотоксическая функция • 2. малоподвижные (53 х28 мкм) • 3. неподвижные (шаровидные) мелкие – 4 мкм
Атипичные формы T. vaginalis • Нетипичные – чаще у мужчин • Типичные – чаще у женщин Атипичные формы: • 1. амебоидные (7 х5 мкм, 28, 7 х20 мкм) – усилена фагоцитарная, адгезивная и цитотоксическая функция • 2. малоподвижные (53 х28 мкм) • 3. неподвижные (шаровидные) мелкие – 4 мкм
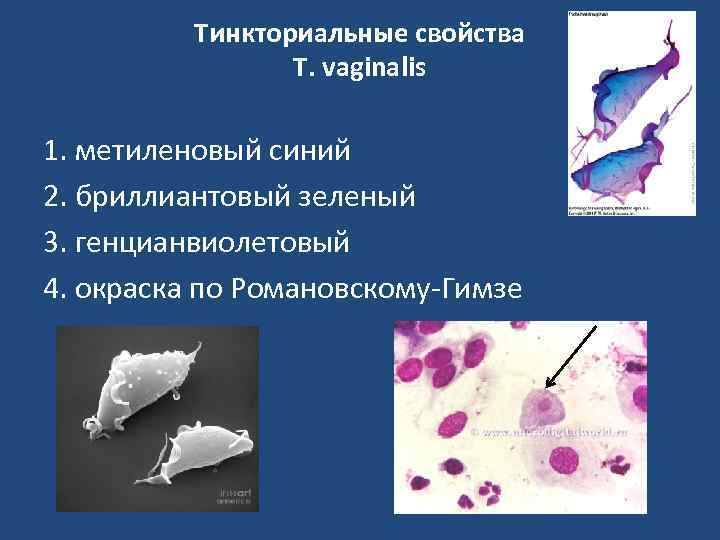 Тинкториальные свойства T. vaginalis 1. метиленовый синий 2. бриллиантовый зеленый 3. генцианвиолетовый 4. окраска по Романовскому-Гимзе
Тинкториальные свойства T. vaginalis 1. метиленовый синий 2. бриллиантовый зеленый 3. генцианвиолетовый 4. окраска по Романовскому-Гимзе
 Культуральные свойства T. vaginalis Оптимальные условия: • Анаэробные, • р. Н = 5, 6 - 6, 0 • Тº – 35 -37ºС Гибнут при выходе из своей экологической ниши УГТ: В дист. воде и воде – гибнут почти сразу, В физ. р-ре – сохраняются покоящиеся формы до 4 сут. На резиновых перчатках – до 4 час.
Культуральные свойства T. vaginalis Оптимальные условия: • Анаэробные, • р. Н = 5, 6 - 6, 0 • Тº – 35 -37ºС Гибнут при выходе из своей экологической ниши УГТ: В дист. воде и воде – гибнут почти сразу, В физ. р-ре – сохраняются покоящиеся формы до 4 сут. На резиновых перчатках – до 4 час.
 Культуральные свойства T. vaginalis ЖПС и ППС питательные среды: • Для хорошего роста требуют: цистеин, 20% сыворотки круп. рог. скота 1. Среда Павловой (лошадиная сыворотка, рисовый отвар) 2. Среда Джонсона-Трассела (печеночный настой)
Культуральные свойства T. vaginalis ЖПС и ППС питательные среды: • Для хорошего роста требуют: цистеин, 20% сыворотки круп. рог. скота 1. Среда Павловой (лошадиная сыворотка, рисовый отвар) 2. Среда Джонсона-Трассела (печеночный настой)
 Биохимическая активность T. vaginalis • Ферментируют: • • • глюкоза, крахмал, мальтоза, галактоза, маннит НЕ ферментируют: сахароза инозит дульцит рамноза ксилоза сорбит
Биохимическая активность T. vaginalis • Ферментируют: • • • глюкоза, крахмал, мальтоза, галактоза, маннит НЕ ферментируют: сахароза инозит дульцит рамноза ксилоза сорбит
 Биохимическая активность T. vaginalis • • • Расщепляют АК: L-лизин, глутиминовую кислоту, орнитин, фенилаланин • Не расщепляют: аргинин
Биохимическая активность T. vaginalis • • • Расщепляют АК: L-лизин, глутиминовую кислоту, орнитин, фенилаланин • Не расщепляют: аргинин
 Патогенез трихомониаза • • • Инкуб. период – 3 -15 сут. (до 210 сут. ) Половой путь, высоко контагиозны! Тропны к клеткам плоского эпителия Внеклеточный паразит полостей!!! Из уретры проникает в половые железы, возможно передвижение по лимфатическим сосудам.
Патогенез трихомониаза • • • Инкуб. период – 3 -15 сут. (до 210 сут. ) Половой путь, высоко контагиозны! Тропны к клеткам плоского эпителия Внеклеточный паразит полостей!!! Из уретры проникает в половые железы, возможно передвижение по лимфатическим сосудам.
 Патогенез • На месте внедрения – эрозивно-язвенные поражения с инфильтрацией подслизистого слоя • Трихомонады могут вызывать активное заболевание (АТ протективным действием не обладают) или транзиторное носительство без иммунного ответа
Патогенез • На месте внедрения – эрозивно-язвенные поражения с инфильтрацией подслизистого слоя • Трихомонады могут вызывать активное заболевание (АТ протективным действием не обладают) или транзиторное носительство без иммунного ответа
 Патогенные свойства V. vaginalis • 1. инвазия (жгутики) • 2. фагоцитарная активность • 3. ферменты: нейраминидаза, гиалуронидаза, β-гемолизин • Истинных экзотоксинов не образуют • Оказывают цитопатическое действие
Патогенные свойства V. vaginalis • 1. инвазия (жгутики) • 2. фагоцитарная активность • 3. ферменты: нейраминидаза, гиалуронидаза, β-гемолизин • Истинных экзотоксинов не образуют • Оказывают цитопатическое действие
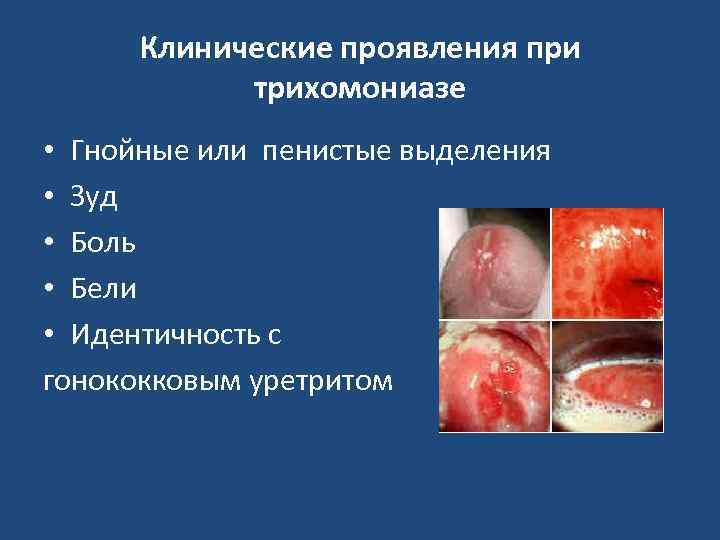 Клинические проявления при трихомониазе • Гнойные или пенистые выделения • Зуд • Боль • Бели • Идентичность с гонококковым уретритом
Клинические проявления при трихомониазе • Гнойные или пенистые выделения • Зуд • Боль • Бели • Идентичность с гонококковым уретритом
 Особенности клинических проявлений трихомониаза и гонореи • T. vaginalis Neisseria gonorrhoeae У женщин паразитируют в: • Вагине Цервикальном канале У мужчин паразитируют в: • Уретре • Простате Уретре
Особенности клинических проявлений трихомониаза и гонореи • T. vaginalis Neisseria gonorrhoeae У женщин паразитируют в: • Вагине Цервикальном канале У мужчин паразитируют в: • Уретре • Простате Уретре
 Смешанные с T. vaginalis инфекции 1. Сhlamydia trachomatis -------30% 2. Candida albicans ----25% 3. Ureaplasma urealyticum-------20% 4. Neisseria gonorrhoeae -------12% 5. U. urealyticum, С. trachomatis-11% 6. анаэробные бактерии -----10%
Смешанные с T. vaginalis инфекции 1. Сhlamydia trachomatis -------30% 2. Candida albicans ----25% 3. Ureaplasma urealyticum-------20% 4. Neisseria gonorrhoeae -------12% 5. U. urealyticum, С. trachomatis-11% 6. анаэробные бактерии -----10%
 Лабораторная диагностика 1. микробиологические методы с целенаправленным выделением возбудителя 2. определение специфического иммунного ответа 3. дифференцирующая диагностика от других заболеваний МПС
Лабораторная диагностика 1. микробиологические методы с целенаправленным выделением возбудителя 2. определение специфического иммунного ответа 3. дифференцирующая диагностика от других заболеваний МПС
 Микробиологическая диагностика • • • 1. микроскопия нативного материала 2. микроскопия окрашенного материала 3. посев на питательные среды 4. иммунофлюорисцентная окраска 5. ПЦР
Микробиологическая диагностика • • • 1. микроскопия нативного материала 2. микроскопия окрашенного материала 3. посев на питательные среды 4. иммунофлюорисцентная окраска 5. ПЦР
 Профилактика • • • Состав: селекционные инактивированные лиофилизированные лактобациллы 8 штаммов в эквивалентном количестве: L. rhamnosus (3 штамма), L. vaginalis (3 штамма), L. fermentum (1 штамм), L. salivarius (1 штамм) Перекрестные АГ с T. vaginalis • Профилактика и лечение: — рецидивирующего неспецифического бактериального вагиноза; — рецидивирующего трихомониаза у женщин Результаты сомнительные!
Профилактика • • • Состав: селекционные инактивированные лиофилизированные лактобациллы 8 штаммов в эквивалентном количестве: L. rhamnosus (3 штамма), L. vaginalis (3 штамма), L. fermentum (1 штамм), L. salivarius (1 штамм) Перекрестные АГ с T. vaginalis • Профилактика и лечение: — рецидивирующего неспецифического бактериального вагиноза; — рецидивирующего трихомониаза у женщин Результаты сомнительные!
 Чувствительность к препаратам • • Группа имидазола: Метронидазол (Трихопол) Метрогил Тинидазол
Чувствительность к препаратам • • Группа имидазола: Метронидазол (Трихопол) Метрогил Тинидазол
 Кишечные протозойные инфекции Амебиаз – антропонозное заболевание вызываемое Entamoeba histolitica, характеризующееся хроническим рецидивирующим течением с язвенным поражением толстой кишки и возможностью развития внекишечных осложнений в виде абсцессов. впервые обнаружена в 1875 г. русским ученым А. Ф. Лёшем
Кишечные протозойные инфекции Амебиаз – антропонозное заболевание вызываемое Entamoeba histolitica, характеризующееся хроническим рецидивирующим течением с язвенным поражением толстой кишки и возможностью развития внекишечных осложнений в виде абсцессов. впервые обнаружена в 1875 г. русским ученым А. Ф. Лёшем
 Формы амебиаза • Кишечная (острая и хроническая) (поражают слепую, сигмовидную и прямую кишки) • Внекишечная (абсцессы)
Формы амебиаза • Кишечная (острая и хроническая) (поражают слепую, сигмовидную и прямую кишки) • Внекишечная (абсцессы)
 Формы амеб: • а. Просветная (minuta) – 15 -20 мкм • б. Циста (4 ядра) – 12 мкм • в. Вегетативная (magna) (эритрофаг) с фагоцитированными эритроцитами – 20 -40 мкм
Формы амеб: • а. Просветная (minuta) – 15 -20 мкм • б. Циста (4 ядра) – 12 мкм • в. Вегетативная (magna) (эритрофаг) с фагоцитированными эритроцитами – 20 -40 мкм
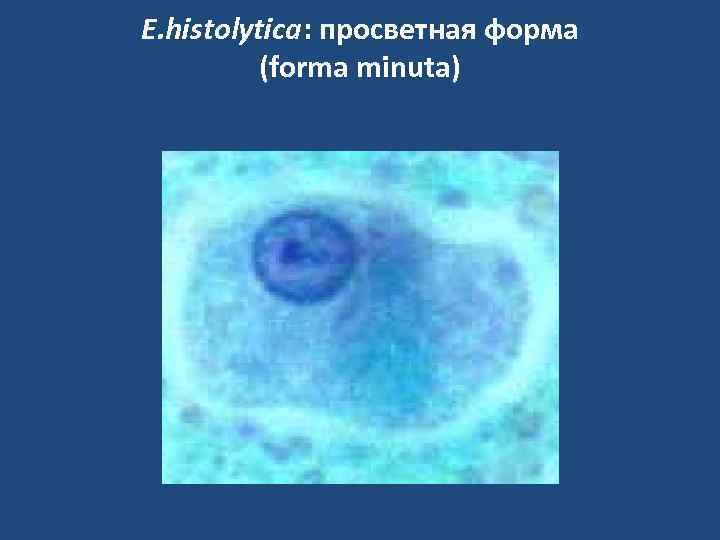 E. histolytica: просветная форма (forma minuta)
E. histolytica: просветная форма (forma minuta)
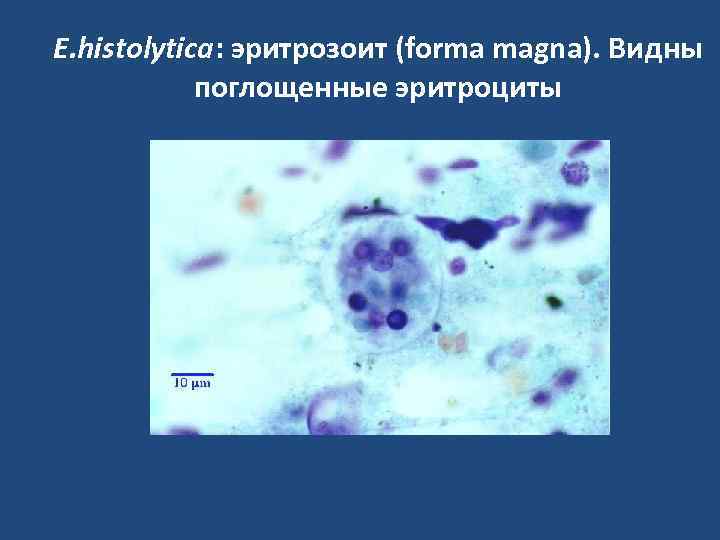 E. histolytica: эритрозоит (forma magna). Видны поглощенные эритроциты
E. histolytica: эритрозоит (forma magna). Видны поглощенные эритроциты
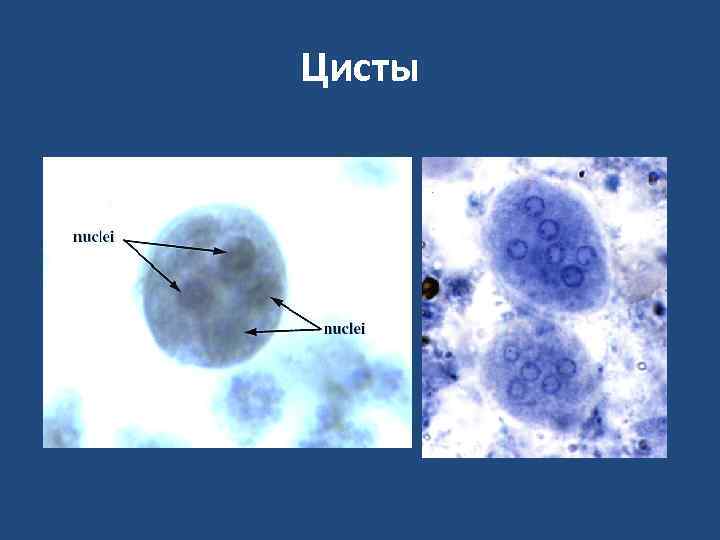 Цисты
Цисты
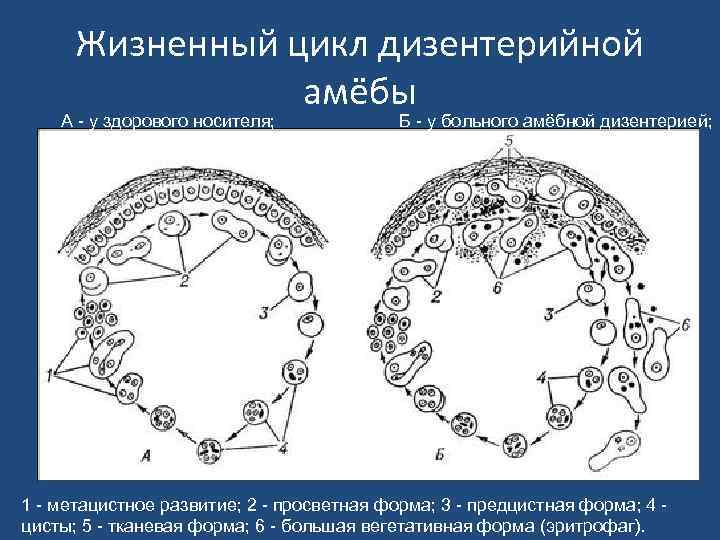 Жизненный цикл дизентерийной амёбы А - у здорового носителя; Б - у больного амёбной дизентерией; 1 - метацистное развитие; 2 - просветная форма; 3 - предцистная форма; 4 - цисты; 5 - тканевая форма; 6 - большая вегетативная форма (эритрофаг).
Жизненный цикл дизентерийной амёбы А - у здорового носителя; Б - у больного амёбной дизентерией; 1 - метацистное развитие; 2 - просветная форма; 3 - предцистная форма; 4 - цисты; 5 - тканевая форма; 6 - большая вегетативная форма (эритрофаг).
 Патогенез • Язва кишечника- кровавая диарея – перитонит • Токсико-аллергическое отравление организма продуктами метаболизма • Поражение печени, легких и т. д. (абсцессы)
Патогенез • Язва кишечника- кровавая диарея – перитонит • Токсико-аллергическое отравление организма продуктами метаболизма • Поражение печени, легких и т. д. (абсцессы)
 Факторы патогенности Entamoeba histolytica • Гиалуронидаза • Коллагеназа • Фосфолипаза А
Факторы патогенности Entamoeba histolytica • Гиалуронидаза • Коллагеназа • Фосфолипаза А
 Лабораторная диагностика • Выявление просветных форм и цист - окрашивание мазков раствором Люголя или железным гематоксилином по Гейденгайну. • серологические методы диагностики (РНГА, ИФА, РНИФ и др. )
Лабораторная диагностика • Выявление просветных форм и цист - окрашивание мазков раствором Люголя или железным гематоксилином по Гейденгайну. • серологические методы диагностики (РНГА, ИФА, РНИФ и др. )
 Препараты для лечения • Вегетативные формы – тетрациклин. • Просветные – энтеросептол, интестопан. • Для всех – метронидазол.
Препараты для лечения • Вегетативные формы – тетрациклин. • Просветные – энтеросептол, интестопан. • Для всех – метронидазол.
 Балантидиаз • Балантидиаз (инфузорная дизентерия) — зоонозная инфекция толстой кишки, вызываемая Balantidium coli; характерны диарея с изъязвлениями кишечной стенки (часто протекает бессимптомно).
Балантидиаз • Балантидиаз (инфузорная дизентерия) — зоонозная инфекция толстой кишки, вызываемая Balantidium coli; характерны диарея с изъязвлениями кишечной стенки (часто протекает бессимптомно).
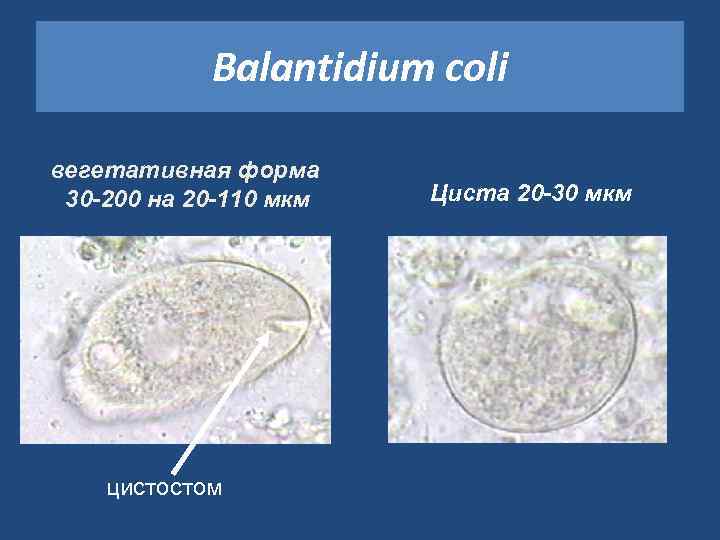 Balantidium coli вегетативная форма 30 -200 на 20 -110 мкм цистостом Циста 20 -30 мкм
Balantidium coli вегетативная форма 30 -200 на 20 -110 мкм цистостом Циста 20 -30 мкм
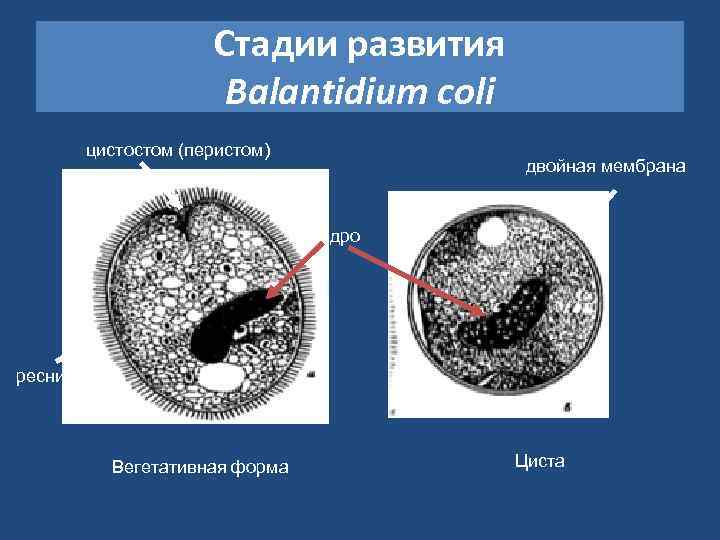 Стадии развития Balantidium coli цистостом (перистом) двойная мембрана ядро реснички Вегетативная форма Циста
Стадии развития Balantidium coli цистостом (перистом) двойная мембрана ядро реснички Вегетативная форма Циста
 Стадии развития Balantidium coli коньюгация
Стадии развития Balantidium coli коньюгация
 Выживаемость вегетативных форм в желчи выдерживают 15 дней, в моче— 10 дней, в желудочном соке— 12 часов, в 5% растворе карболовой кислоты — 3 часа, • в 10% формалине — 4 часа (Ohi, 1924). • •
Выживаемость вегетативных форм в желчи выдерживают 15 дней, в моче— 10 дней, в желудочном соке— 12 часов, в 5% растворе карболовой кислоты — 3 часа, • в 10% формалине — 4 часа (Ohi, 1924). • •
 Лабораторная диагностика • Исследование испражнений на обнаружение вегетативных форм и цист - окрашивание мазков раствором Люголя или железным гематоксилином по Гейденгайну. • Посевы на среду Райса (1 часть мясопептонного бульона с 4 частями изотонического раствора) • Вспомогательным методом исследования является внутрикожная аллергическая проба с дизентерином по Д. А. Цуверкалову, которую учитывают через 24 ч по размерам образовавшейся папулы.
Лабораторная диагностика • Исследование испражнений на обнаружение вегетативных форм и цист - окрашивание мазков раствором Люголя или железным гематоксилином по Гейденгайну. • Посевы на среду Райса (1 часть мясопептонного бульона с 4 частями изотонического раствора) • Вспомогательным методом исследования является внутрикожная аллергическая проба с дизентерином по Д. А. Цуверкалову, которую учитывают через 24 ч по размерам образовавшейся папулы.
 Лечение • Мономицин (250 000 ЕД 4 раза в день) • антибиотики тетрациклинового ряда, • метронидазол
Лечение • Мономицин (250 000 ЕД 4 раза в день) • антибиотики тетрациклинового ряда, • метронидазол
 Giardia lamblia или Lamblia intestinalis (устар. ) –вызывает гиардиоз (лямблиоз) — антропонозная паразитарная инвазия, протекающая в виде латентного паразитоносительства и манифестных форм, преимущественно в виде дисфункций кишечника. описал в 1859 г. врач Д. Ф. Лямбль
Giardia lamblia или Lamblia intestinalis (устар. ) –вызывает гиардиоз (лямблиоз) — антропонозная паразитарная инвазия, протекающая в виде латентного паразитоносительства и манифестных форм, преимущественно в виде дисфункций кишечника. описал в 1859 г. врач Д. Ф. Лямбль
 Распространение • • Наблюдается значительная обсемененность объектов внешней среды жизнеспособными цистами лямблий обнаружены в воде открытых водоемов (реки Днепр и Десна) от 4 до 30 цист в 1 м 3, в воде рекреационных зон - 2 - 10 цист в 1 м 3; в неочищенной сточной воде - 359 -1091 цист на 1 л; в сточной воде, прошедшей полную биологическую очистку на малогабаритных очистных сооружениях типа компактных установок заводского изготовления перед сбросом в открытые водоемы, - 10 - 35 цист в 1 л; в 1 кг осадка бытовых сточных вод - 2016 - 3322 цист. Почва дошкольных детских учреждений в 11 - 22% случаев (от числа исследованных проб) была обсеменена цистами лямблий, в 1 кг ее содержалось от 14 до 112 цист лямблий. В США, Великобритании, Швеции, Египте, Колумбии описаны водные вспышки лямблиоза, в которых основным фактором передачи была питьевая вода, не прошедшая обработку и фильтрацию
Распространение • • Наблюдается значительная обсемененность объектов внешней среды жизнеспособными цистами лямблий обнаружены в воде открытых водоемов (реки Днепр и Десна) от 4 до 30 цист в 1 м 3, в воде рекреационных зон - 2 - 10 цист в 1 м 3; в неочищенной сточной воде - 359 -1091 цист на 1 л; в сточной воде, прошедшей полную биологическую очистку на малогабаритных очистных сооружениях типа компактных установок заводского изготовления перед сбросом в открытые водоемы, - 10 - 35 цист в 1 л; в 1 кг осадка бытовых сточных вод - 2016 - 3322 цист. Почва дошкольных детских учреждений в 11 - 22% случаев (от числа исследованных проб) была обсеменена цистами лямблий, в 1 кг ее содержалось от 14 до 112 цист лямблий. В США, Великобритании, Швеции, Египте, Колумбии описаны водные вспышки лямблиоза, в которых основным фактором передачи была питьевая вода, не прошедшая обработку и фильтрацию
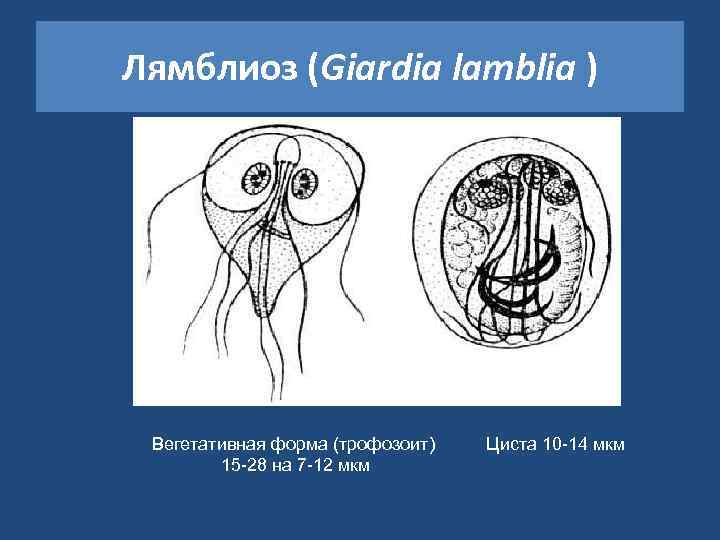 Лямблиоз (Giardia lamblia ) Вегетативная форма (трофозоит) 15 -28 на 7 -12 мкм Циста 10 -14 мкм
Лямблиоз (Giardia lamblia ) Вегетативная форма (трофозоит) 15 -28 на 7 -12 мкм Циста 10 -14 мкм
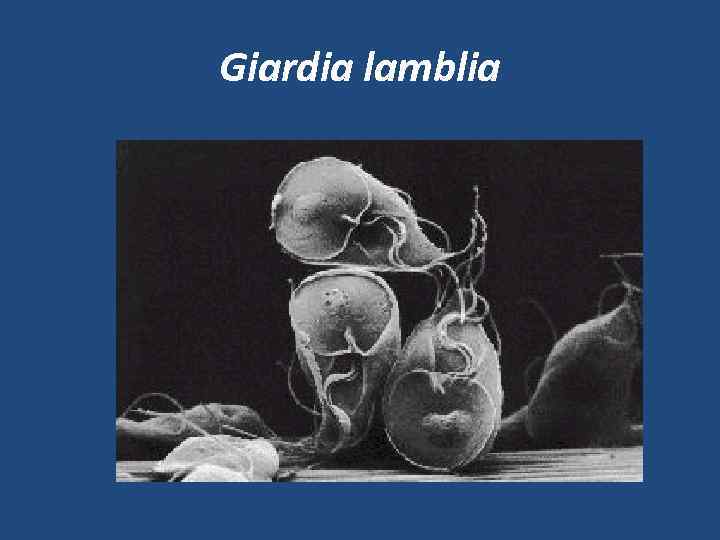 Giardia lamblia
Giardia lamblia
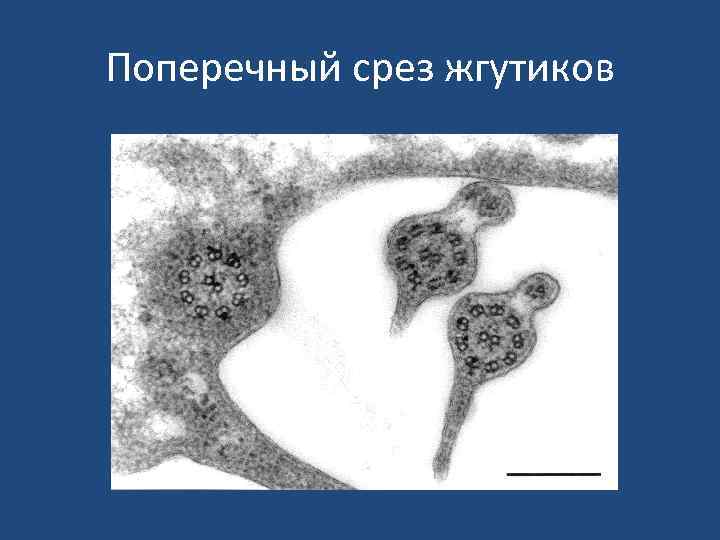 Поперечный срез жгутиков
Поперечный срез жгутиков
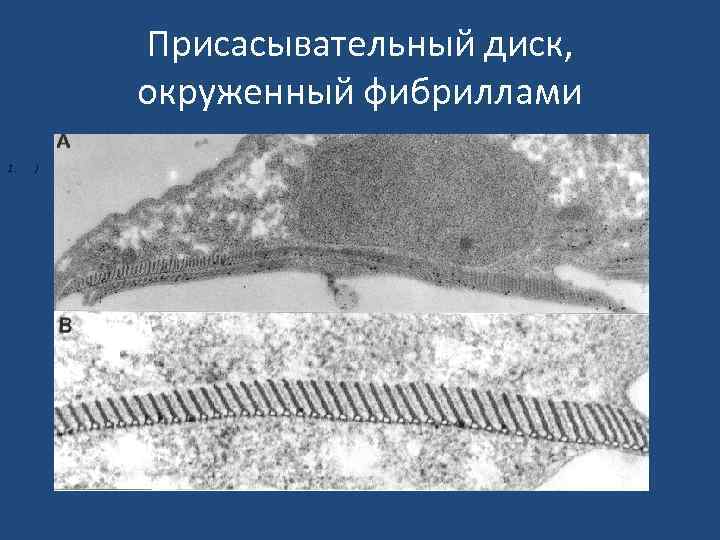 Присасывательный диск, окруженный фибриллами 1. )
Присасывательный диск, окруженный фибриллами 1. )
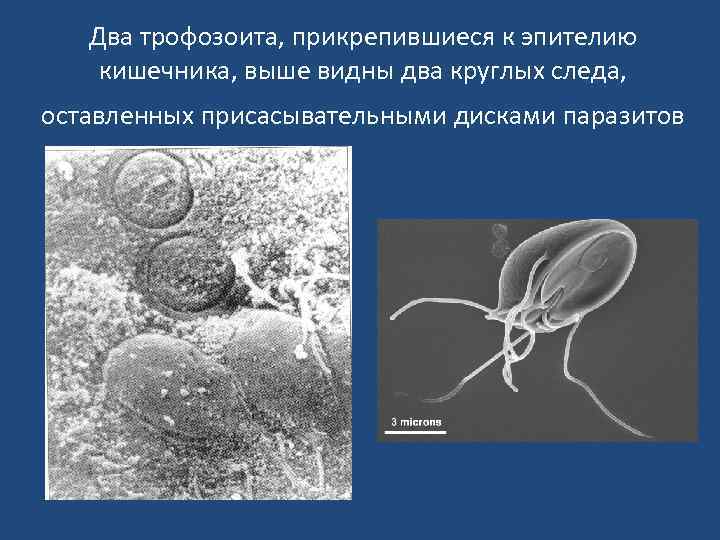 Два трофозоита, прикрепившиеся к эпителию кишечника, выше видны два круглых следа, оставленных присасывательными дисками паразитов
Два трофозоита, прикрепившиеся к эпителию кишечника, выше видны два круглых следа, оставленных присасывательными дисками паразитов
 Лямблии в тонкой кишке На 1 см 2 слизистой оболочки кишки может находиться более 1 млн. лямблий.
Лямблии в тонкой кишке На 1 см 2 слизистой оболочки кишки может находиться более 1 млн. лямблий.
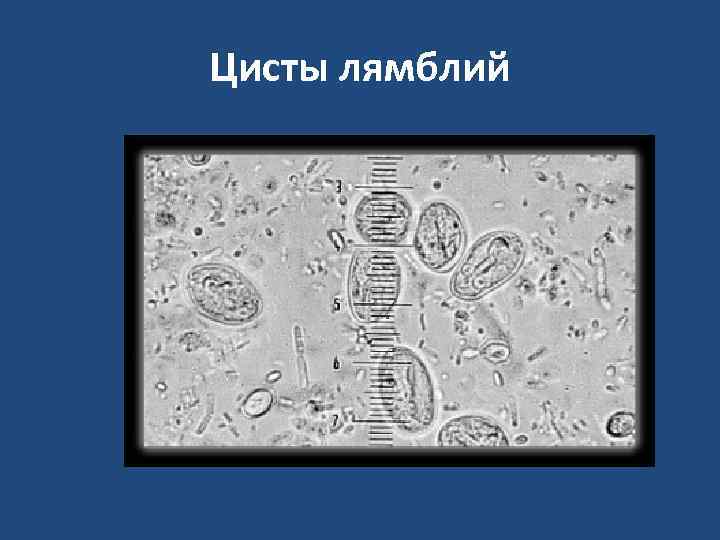 Цисты лямблий
Цисты лямблий
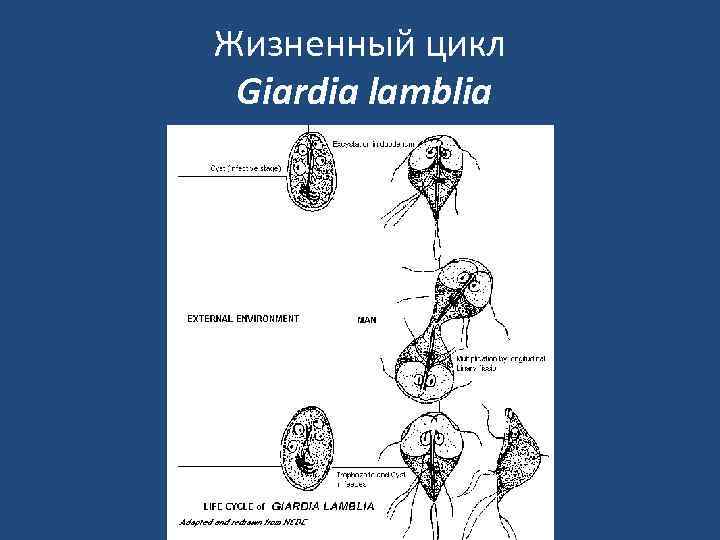 Жизненный цикл Giardia lamblia
Жизненный цикл Giardia lamblia
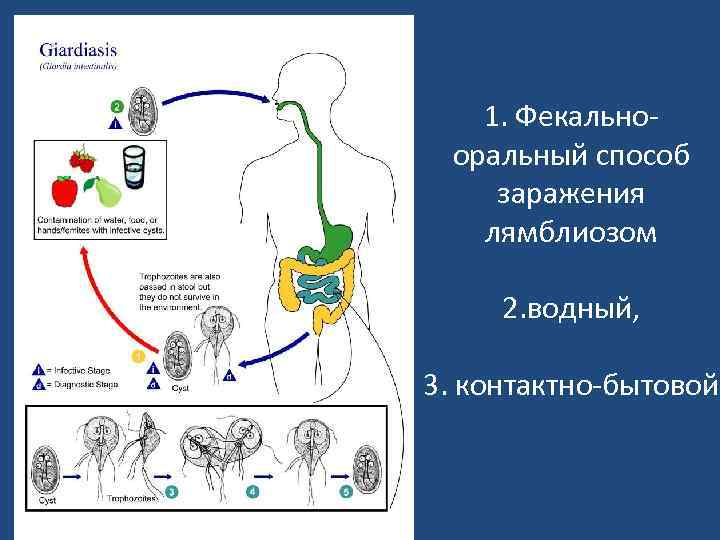 1. Фекальнооральный способ заражения лямблиозом 2. водный, 3. контактно-бытовой
1. Фекальнооральный способ заражения лямблиозом 2. водный, 3. контактно-бытовой
 Классификация лямблиозов • Клиническая картина весьма полиформна, что является причиной наличия многочисленных классификаций. • Нельзя не согласиться с мнением Т. В. Кучеря с соавт. (2002), которые приводят заключение Е. А. Павловой (1979) - «нет двух авторов, описывающих сходную картину симптомов лямблиоза, за исключением случаев, когда один автор принимает на веру то, что написал другой» . Учитывая последнюю классификацию ВОЗ (МКБ 10, код №A. 07. 1), анализируя многие классификации отечественных и зарубежных авторов, наиболее целесообразной следует признать следующую классификацию: • 1. лямблионосительство (бессимптомный лямблиоз); 2. лямблиоз (клинически выраженная форма): • кишечная форма (дискинезия 12 -перстной кишки, дуоденит, энтерит, энтероколит); • гепатобилиарная форма (дискинезия желчных путей, холецистит); • лямблиоз как сопуствующее заболевание.
Классификация лямблиозов • Клиническая картина весьма полиформна, что является причиной наличия многочисленных классификаций. • Нельзя не согласиться с мнением Т. В. Кучеря с соавт. (2002), которые приводят заключение Е. А. Павловой (1979) - «нет двух авторов, описывающих сходную картину симптомов лямблиоза, за исключением случаев, когда один автор принимает на веру то, что написал другой» . Учитывая последнюю классификацию ВОЗ (МКБ 10, код №A. 07. 1), анализируя многие классификации отечественных и зарубежных авторов, наиболее целесообразной следует признать следующую классификацию: • 1. лямблионосительство (бессимптомный лямблиоз); 2. лямблиоз (клинически выраженная форма): • кишечная форма (дискинезия 12 -перстной кишки, дуоденит, энтерит, энтероколит); • гепатобилиарная форма (дискинезия желчных путей, холецистит); • лямблиоз как сопуствующее заболевание.
 Клиническая картина • • • возраст 2 -3 года - преобладали диспепсический и аллергодерматологический синдромы В возрасте 4 -7 лет тоже преобладал диспепсический синдром, однако у 75% детей отмечался и болевой синдром В возрасте 8 -12 лет диспепсический синдром, у 81, 7% больных был ярче выражен болевой синдром, у 70% больных наблюдались функциональные изменения поджелудочной железы. В возрасте 13 -15 лет сохранялись диспепсические расстройства (77, 8%), однако ведущим был болевой синдром Лямблиоз у лиц молодого возраста (19 лет - 24 года) чаще всего протекает с клиническими проявлениями преимущественно со стороны желудочно-кишечного тракта (дуоденит, энтероколит). Описаны клинические формы лямблиоза с преобладанием аллергических проявлений: неукротимого кожного зуда, крапивницы, эритемы кожных покровов, бронхиальной астмы и астматического бронхита, ринита, артралгий, артрита, конъюнктивита, упорного блефарита и др. , которые проходили сразу или через 1 год после специфического лечения (метронидазолом).
Клиническая картина • • • возраст 2 -3 года - преобладали диспепсический и аллергодерматологический синдромы В возрасте 4 -7 лет тоже преобладал диспепсический синдром, однако у 75% детей отмечался и болевой синдром В возрасте 8 -12 лет диспепсический синдром, у 81, 7% больных был ярче выражен болевой синдром, у 70% больных наблюдались функциональные изменения поджелудочной железы. В возрасте 13 -15 лет сохранялись диспепсические расстройства (77, 8%), однако ведущим был болевой синдром Лямблиоз у лиц молодого возраста (19 лет - 24 года) чаще всего протекает с клиническими проявлениями преимущественно со стороны желудочно-кишечного тракта (дуоденит, энтероколит). Описаны клинические формы лямблиоза с преобладанием аллергических проявлений: неукротимого кожного зуда, крапивницы, эритемы кожных покровов, бронхиальной астмы и астматического бронхита, ринита, артралгий, артрита, конъюнктивита, упорного блефарита и др. , которые проходили сразу или через 1 год после специфического лечения (метронидазолом).
 Диагностика • Многократные микроскопическое исследование нативных и окрашенных раствором Люголя мазков из свежевыделенных испражнений • Выявление АТ в крови • ПЦР
Диагностика • Многократные микроскопическое исследование нативных и окрашенных раствором Люголя мазков из свежевыделенных испражнений • Выявление АТ в крови • ПЦР
 Лечение • хинакрина гидрохлорид • метронидазол • фуразолидон
Лечение • хинакрина гидрохлорид • метронидазол • фуразолидон
 Спасибо за внимание!
Спасибо за внимание!
 4 гр. Урогенитальные протозойные инфекции • 1. Трихомониаз –Trichomonas vaginalis
4 гр. Урогенитальные протозойные инфекции • 1. Трихомониаз –Trichomonas vaginalis


