Лекция липидный обмен.ppt
- Количество слайдов: 49

ПАТОФИЗИОЛОГИЯ ЖИРОВОГО И ХОЛЕСТЕРИНОВОГО ОБМЕНОВ Кафедра патофизиологии Старший преподаватель кафедры, к. м. н. Запускалова О. Б.

План лекции Понятие о липидах. Классификация липидов по составу. Функции липидов. Недостаточное и избыточное поступление липидов в организм. Регуляция липидного обмена. Этапы липидного обмена. Виды нарушений липидного обмена: гиперлипемии, дислипопротеинемии, гипо- и гиперхолестеринемии. Роль адипоцитов в регуляции метаболических функций организма. Ожирение (классификации). Роль висцерального ожирения в развитии инсулинорезистентности. Патогенез ожирения при сахарном диабете 2 типа. Этиология, патогенез и последствия метаболического синдрома
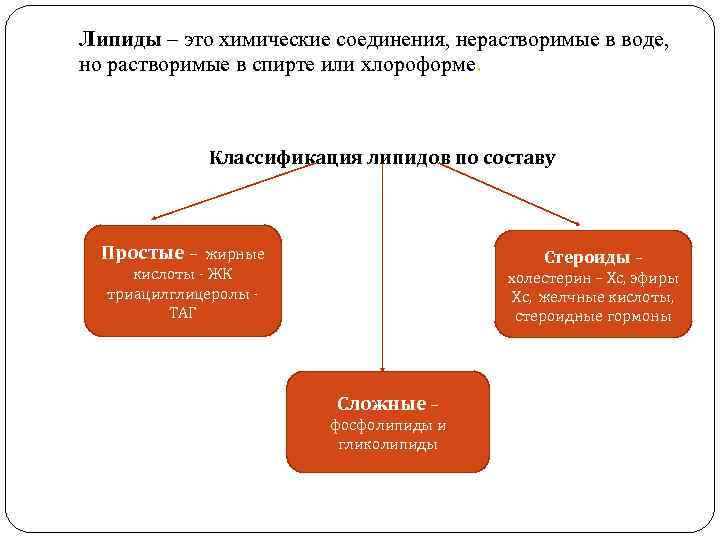
Липиды – это химические соединения, нерастворимые в воде, но растворимые в спирте или хлороформе. Классификация липидов по составу Простые – жирные кислоты - ЖК триацилглицеролы ТАГ Стероиды – холестерин – Хс, эфиры Хс, желчные кислоты, стероидные гормоны Сложные – фосфолипиды и гликолипиды

Функции липидов в организме пластическая – липиды являются основным компонентом биологических мембран энергетическая – в результате окисления ЖК образуется большое количество энергии регуляторная – липиды участвуют в передаче нервного импульса, необходимы для синтеза гормонов, жирорастворимых витаминов, БАВ, фосфолипиды регулируют активность ионных насосов мембраны защитная, механическая – участвуют в термоизоляции тканей организма, защищают внутренние органы от механических воздействий.
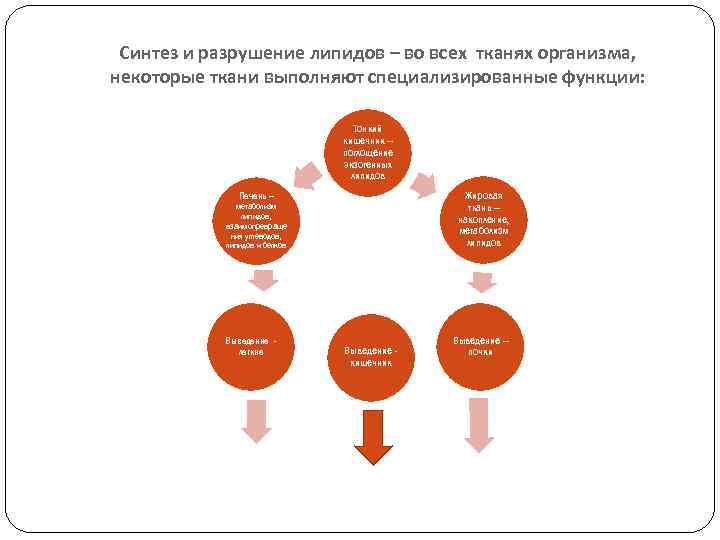
Синтез и разрушение липидов – во всех тканях организма, некоторые ткани выполняют специализированные функции: Тонкий кишечник – поглощение экзогенных липидов Жировая ткань – накопление, метаболизм липидов Печень – метаболизм липидов, взаимопревраще ния углеводов, липидов и белков Выведение легкие Выведение кишечник Выведение – почки

Недостаточное и избыточное поступление липидов в организм Недостаток липидов Недостаток поступления в организм (нарушения всасывания в кишечнике, нервно -эндокринной регуляции; дефицит панкреатической липазы, желчных кислот, гормонов ЖКТ, холина, гипоавитаминозы А, В, С, ↑ Са и Mg) ↑ выведения из организма (↑ перистальтики кишечника, липидурия, травмы жировой ткани и трубчатых костей, потеря липидов сальными железами) Стр. 294 Избыток липидов Избыток поступления с пищей (рафинированные углеводы и жиры) Нарушение нервно- эндокринной регуляции (↓липолиза + ↑ липогенеза)
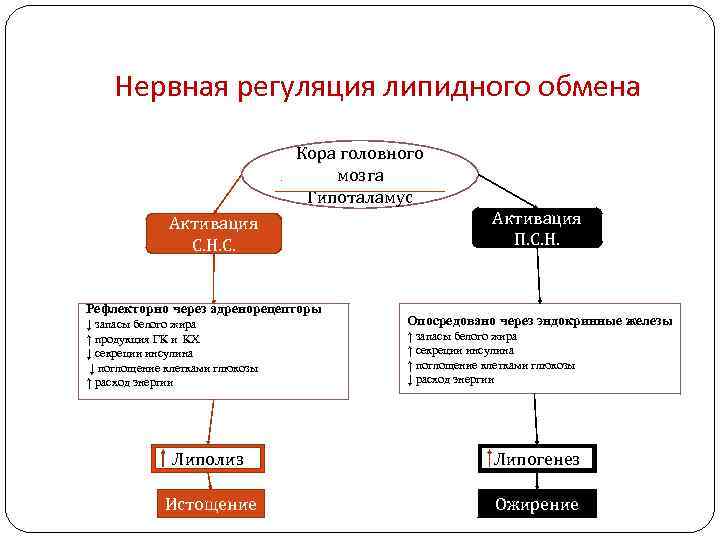
Нервная регуляция липидного обмена Кора головного мозга Гипоталамус Активация С. Н. С. Рефлекторно через адренорецепторы ↓ запасы белого жира ↑ продукция ГК и КХ ↓ секреции инсулина ↓ поглощение клетками глюкозы ↑ расход энергии Активация П. С. Н. Опосредовано через эндокринные железы ↑ запасы белого жира ↑ секреции инсулина ↑ поглощение клетками глюкозы ↓ расход энергии Липолиз Липогенез Истощение Ожирение

• Масса тела человека находится под сложным контролем нервно-гуморальных влияний, которые и определяют пищевую мотивацию поведения, уровень основного обмена, соотношение липолиза и липогенеза в организме • Нарушение пищевого поведения определяется формулой: отложение жира = поступление энергии (с пищей) – расход энергии • Центры регуляции пищевого поведения находятся с супраоптических ядрах гипоталамуса и контролируются таламусом, лимбической системой и корой головного мозга • Нейроны центра насыщения (вентромедиальные ядра подбугорья) связаны с центром голода (вентролатеральные ядра) через тормозные синапсы
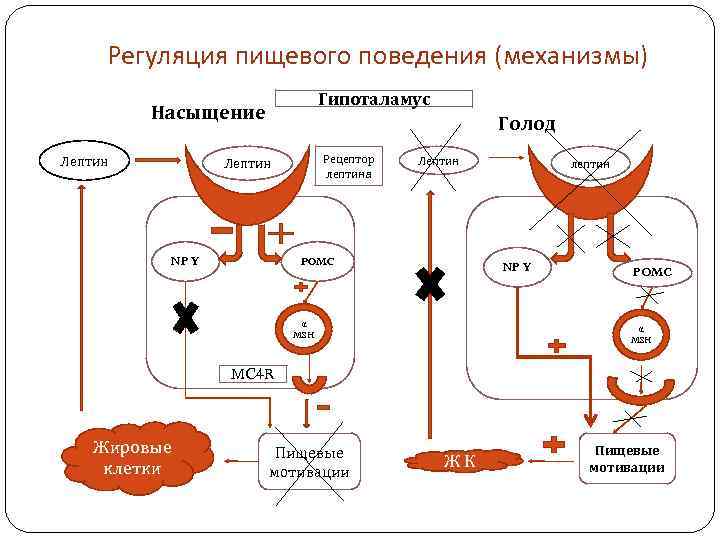
Регуляция пищевого поведения (механизмы) Гипоталамус Насыщение Лептин Голод Рецептор лептина Лептин NP Y Лептин POMC лептин NP Y α MSH POMC α MSH MC 4 R Жировые клетки Пищевые мотивации ЖК Пищевые мотивации

Механизм действия лептина в гипоталамусе Лептин (вырабатывается адипоцитами) взаимодействует с рецепторами нейронов центра насыщения и подавляет центр голода двумя механизмами: 1. тормозит синтез НП У ; 2. стимулирует синтез проопиомеланокортина (POMC), производное которого меланокортин (α -MSH) подавляет пищевое поведение через специальный рецептор MC 4 -R

Факторы, контролирующие пищевое поведение Подавление центра голода→ анорексия Активация центра голода → гиперрексия Лептин НП У Меланокортины гипоталамуса Эндорфины и энкефалины ГПП 1 (в центре насыщения) Соматолиберин Соматостатин Дофамин Нейротензин ГАМК Кортико- и тиреолиберин Избыток инсулина Серотонин Вазопрессин Окситоцин ХЦК Глюкагон Секретин Инсулин (в физиологических концентрациях) ФНО-α (кахексин)

Гуморальная регуляция липидного обмена ↑ липогенез Инсулин (4 механизма) Пролактин Эстрогены АКТГ (опосредовано через ГК) ГК (в высоких концентрациях, опосредовано через стимуляцию секреции инсулина) ↑ липолиз Глюкагон КХ (эффект зависит от концентрации и вида рецепторов) Тироксин СТГ ТТГ Андрогены АКТГ (прямое действие на адипоциты через активацию АЦС) ГК (в физиологических концентрациях во всех тканях, кроме печени)

Этапы липидного обмена 1 этап - переваривание липидов в кишечнике и всасывание липидов в кровь (через лимфатические сосуды); 2 этап - транспорт липидов (переход их из крови в клетки и из клеток в кровь); 3 этап -депонирование липидов 4 этап - промежуточный обмен липидов (в клетке)

Причины, проявления и последствия нарушения 1 этапа ЛО Дефицит или низкая активность липазы ПЖ при поражениях поджелудочной железы – стеаторея Гипоавитаминозы (снижается содержание жирорастворимых витаминов A, D, E, K) ↓ поступления желчных кислот в кишечник при гепатитах, цирозах, обтурационной желтухе -стеаторея Дефицит гормонов ЖКТ - стеаторея Поражение эпителия тонкого кишечника ядами и инфекционными агентами – диарея и стеаторея Авитаминозы А, В, С Нарушения нервной и эндокринной систем; Дефицит незаменимых полиненасыщенных ЖК ( ↓ синтеза ПГ, лейкотриенов ) выпадением волос, воспалительными поражениями кожи, возникновением некротических очагов и экзематозных явлений ↑ перистальтики кишечника и диарея Поражение почек Дефицит липидов может быть связан и с Снижение репродуктивной усилением их выведения (при липоидном нефрозе – липидурия, травматизация больших участков жировой ткани и костного мозга) функции Истощение Стр. 293 -294

2 этап ЛО Транспорт липидов в комплексе с белками (переход их из крови в клетки и из клеток в кровь) – существует большой спектр ЛП частиц, отличающихся по размерам, плотности и составу. ЛП – это сферические частицы состоящие из гидрофобной сердцевины и гидрофильной оболочки – это транспортные формы липидов.
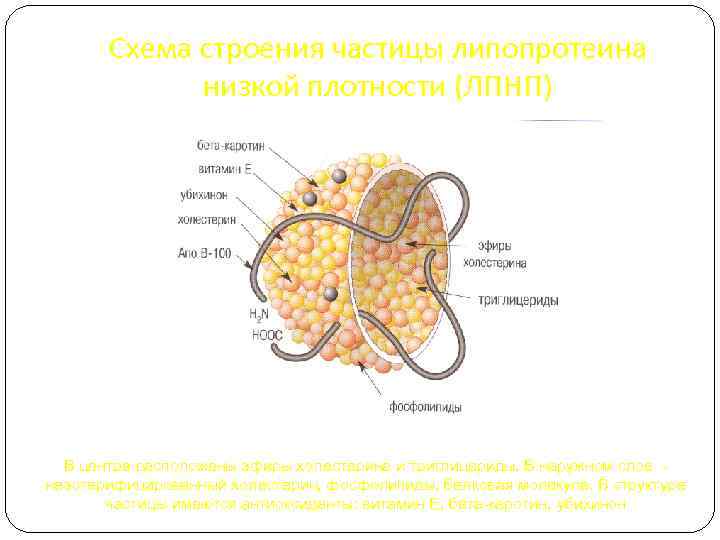
Схема строения частицы липопротеина низкой плотности (ЛПНП) В центре расположены эфиры холестерина и триглицериды. В наружном слое неэстерифицированный холестерин, фосфолипиды, белковая молекула. В структуре частицы имеются антиоксиданты: витамин Е, бета-каротин, убихинон
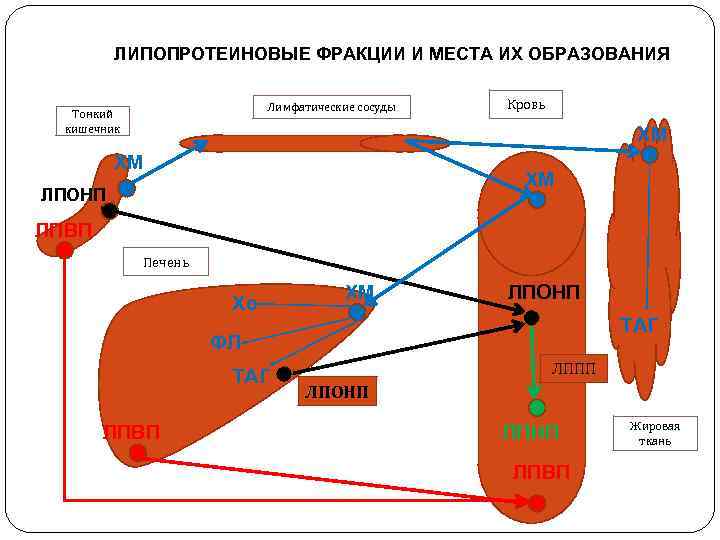
ЛИПОПРОТЕИНОВЫЕ ФРАКЦИИ И МЕСТА ИХ ОБРАЗОВАНИЯ Лимфатические сосуды Тонкий кишечник Кровь ХМ ХМ ХМ ЛПОНП ЛПВП Печень Хс ХМ ЛПОНП ТАГ ФЛ ТАГ ЛПВП ЛППП ЛПОНП ЛПВП Жировая ткань

«Липидное зеркало крови» Хиломикроны Хм – обеспечивают транспорт экзогенных триацилглицеролов ( ТАГ) из энтероцитов через лимфу в кровь, содержат интегральный белок апо В-48, и поверхностные апо С II и апо Е (с помощью апопротеинов ЛП взаимодействуют с рецепторами на клетках и метаболизируются ферментами); в крови, взятой натощак, в норме Хм отсутствуют α – липопротеины (ЛПВП) – эти частицы образуются в энтероцитах и гепатоцитах, поступают в кровь ( содержат апопротеиновые белки –апо С II и апо Е и апо А 1, доноры апопротеинов А и СII ), удаляют избыток Хс из клеток и других ЛП фракций и переносят Хс в гепатоциты, т. е. являются антиатерогенной фракцией, рецепторы к ЛПВП обнаружены на ГМК и фибробластах, связывание ЛПВП с рецепторами вызывает выброс холестерина из клеток пре-β-ЛП (ЛПОНП) – обеспечивают транспорт эндогенных ТАГ, синтезируются в основном в гепатоцитах и энтероцитах, поступают в кровь (в их строение входят апо В 100, С- II, Е, содержат в своем составе максимальное количество Хс плазмы, т. е. являются атерогенной фракцией) β-ЛП (ЛПНП) - обеспечивают транспорт Хс в ткани для физиологических нужд клеток с помощью специальных рецепторов к ЛПНП на эндотелиоцитах; ЛПНП образуются из пре- β-ЛП в крови под действием фермента липопротеиновой липазы через стадию образования промежуточной формы –ЛППП (апопротеин С II является активатором ЛП-липазы); содержат только интегральный белок апо В 100 и максимально высокие количества Хс и его эфиров, но становятся атерогенной фракцией только после окисления (модифицированные ЛПНП); 70% ЛПНП удаляется из крови гепатоцитами с помощью высокоспецифических рецепторов для ЛПНП

Виды нарушений липидного обмена • При некоторых заболеваниях спектр липопротеиновых фракций крови изменяется – гипер-, гипо- и алипопротенинемии (стр. 298) ; • Появление необычных форм липопротеиновых фракций в крови – дислипопротеинемии; • Повышение содержания нейтральных жиров и ТАГ в крови – гиперлипемии (содержания общих липидов в сыворотке увеличивается выше 8 г/л); • Нарушение холестеринового обмена – гиперхолестеринемии и гипохолестеринемии (Уровень Хс в норме в крови составляет 5, 2 – 6, 2 ммоль/л).

Нарушение обмена липопротеиновых фракций крови: по данным ВОЗ выделяют 5 типов гиперлипопротениемий (учебник стр. 297) • Тип I – гиперхиломикронемия - повышение Хм в плазме натощак (наследственная недостаточность ЛП-липазы) • Тип II - гипер-β-липопротеинемия - в крови ЛПНП (дефект рецепторов ЛПНП на клетках или мутация гена апо В 100, взаимодействующего с рецептором) • Тип III - «флотирующая» гиперлипопротеинемия или дис- β-ЛП повышение в крови промежуточных (флотирующих) β-ЛП ( ЛППП) – дефект структуры апо Е, синтез изоформы апо Е 2 , которая не взаимодействует с рецепторами • Тип IV – гипер-пре-β-липопротеинемия ( ЛПОНП и ТАГ) • Тип V - гипер-пре-β-липопротеинемия и хиломикронемия (семейная гипертриглицеролемия) – гетерогенная группа заболеваний, в основе которых лежит избыточная продукция ЛПОНП в печени, чаще всего при гиперинсулинемии, а также при отсутствии кофактора ЛП-липазы крови – апо СII на ЛПВП, когда ЛПОНП и Хм не метаболизируются. Липидный спектр крови: ЛПОНП, Хм, ↓ ЛПНП , ТАГ, ↓ ЛПВП, Хс
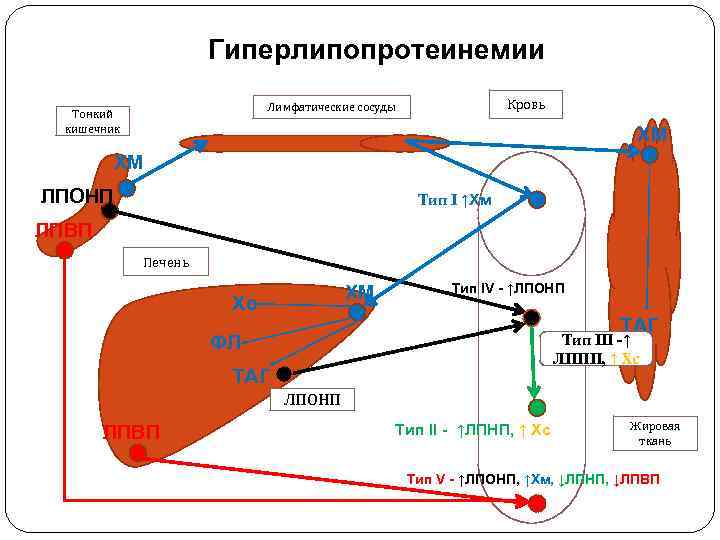
Гиперлипопротеинемии Кровь Лимфатические сосуды Тонкий кишечник ХМ ХМ ЛПОНП Тип I ↑Хм ЛПВП Печень ХМ Хс Тип IV - ↑ЛПОНП ТАГ Тип III -↑ ЛППП, ↑ Хс ФЛ ТАГ ЛПОНП ЛПВП Тип II - ↑ЛПНП, ↑ Хс Жировая ткань Тип V - ↑ЛПОНП, ↑Хм, ↓ЛПНП, ↓ЛПВП

Проявления и последствия гиперлипопротеинемий Высокий риск развития раннего атеросклероза при всех типах ГЛП, кроме I, с последующим развитием ранних инсультов и инфарктов миокарда Ксантоматоз – отложение липидов в коже и сухожилиях Гепатоспленомегалия Тромбоз и микронекрозы поджелудочной железы с переходом в хр. панкреатит Абдоминальные колики после приема пищи Ожирение Нарушение толерантности к глюкозе в ГТТ СД 2 типа Липидоз сетчатки и ухудшение зрения

Гиперлипемии Алиментарная Транспортная Ретенционная Стр. 294 -295

Механизм развития и проявления гиперлипемий при СД Транспортная гиперлипемия при СД 1 типа: 1. ↓ инсулина ↑ липолиз 2. ↓ инсулина< ↑контринсулярные гормоны 3. ↑контринсулярные гормоны ↑ липолиз 4. ↑ СЖК в крови больные худеют Ретенционная гиперлипемия при СД 2 типа: 1. ↑ инсулина ↑ активности ЛП-липазы адипоцитов 2. ↑ метаболизма Хм и ЛПОНП ↑ СЖК и глицерола ↑ продукции ЛПОНП гепатоцитами 3. ↑ инсулина ↑ липогенеза и ↓ липолиза 4. ↑ СЖК и ↑ ЛПОНП в крови дислипопротенемия IV и V типов 5. Больные тучные

Обмен холестерина Хс из клеток всех тканей возвращается в печень в составе ЛПНП, ЛППП и ЛПВП 2, где метаболизируется и выводится в виде желчных кислот, копростерина с фекалиями, около 0, 1 г Хс выводится сальными железами В клетках ЛП расщепляются в лизосомах и образуется Хс , по мере накопления Хс, ограничивается скорость его образования, так как угнетается активность гидроксиметилглютарил Ко. А-редуктазы (этого фермента нет только в эритроцитах) Избыток Хс под действием фермента лецитинхолестеринацетилтрансферазы- ЛХАТ превращается в эфиры холестерина и используется для нужд клетки В гепатоцитах из ацетил- Ко. А синтезируется эндогенный Хс, используемый для нужд клеток

Причины и механизмы развития гиперхолестеринемии ↑Хм, ↑ ЛПНП, ↑ ЛПОНП, ↑ЛППП гиперхолестеринемия Активация с. н. с. → ↑ липолиза в жировых депо и синтезу эндогенного холестерина Нарушение ресинтеза ЖК из ацетил. Ко. А при СД 1 типа приводит к ↑ синтеза эндогенного Хс в гепатоцитах При СД 2 типа гиперинсулинемия → к ↑ продукции ЛПОНП в печени Нарушение выведения Хс при сниженной перистальтике кишечника, дискинезии желчных путей, при мех. желтухе Гипотиреоз и снижение инсулина при СД 1 типа → к ↓ рецепторов к ЛПНП на клетках, и Хс из ЛПНП задерживается в крови, поэтому увеличивается риск развития атеросклероза при этих заболеваниях Гиперкортицизм Нефротический синдром (нарушения ЛО, потеря гепарина и ↓ содержания альбуминов) Гипоксии, гипоавитаминоз С (распад Хс требует затрат АТФ) ↑ поступление в организм животных жиров и рафинированных углеводов (↑ синтез энлогенного Хс в гепатоцитах) ↑ поступление Хс с пищей не имеет большого значения, так как ↓ синтез эндогенного Хс беременность

Причины и механизмы развития гипохолестеринемии Наследственные гипо-α-липопротеинемия и а-β- липопротеинемии Заболевания печени с утратой способности к синтезу Хс и его эфиров Неполное голодание Гипертиреоз Диарея - ↑ выведения Хс Некоторые виды анемий
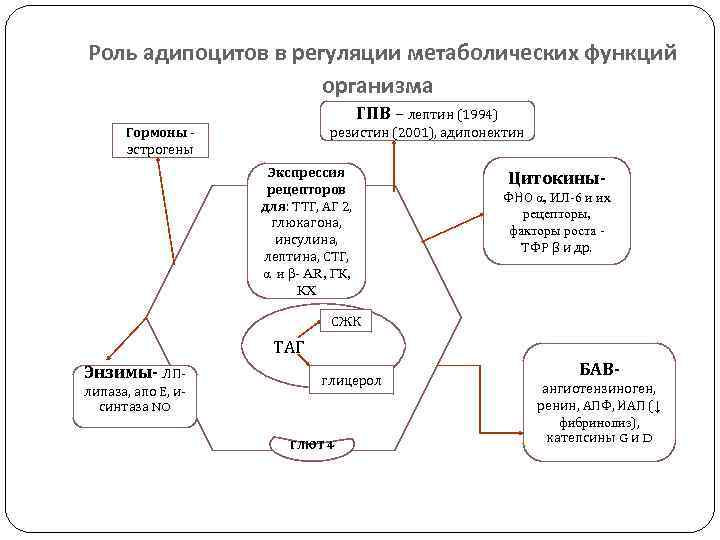
Роль адипоцитов в регуляции метаболических функций организма ГПВ – лептин (1994) резистин (2001), адипонектин Гормоны эстрогены Экспрессия рецепторов для: ТТГ, АГ 2, глюкагона, инсулина, лептина, СТГ, α и β- АR, ГК, КХ Цитокины. ФНО α, ИЛ-6 и их рецепторы, факторы роста ТФР β и др. ГЛЮТ 4 СЖК ТАГ Энзимы- ЛПлипаза, апо Е, исинтаза NO глицерол ГЛЮТ 4 БАВангиотензиноген, ренин, АПФ, ИАП (↓ фибринолиз), катепсины G и D

Адипоцит – эндокринная секреторная клетка. Реконструкция генной сети адипоцита на основании экспериментальных данных 510 публикаций показала, что в нее входит 107 генов, 240 белков и 80 метаболитов. Функции адипоцита тонко подстраиваются к метаболическому, иммунному и эндокринному статусу организма. Лептин : кодируется геном Ob Резистин: Лептин чрез свой R↓ секрецию инсулина β-клетками секреция адипоцитами преимущественно висцеральной ЖТ секреция адипоцитами белой ЖТ при избытке пищи ↑ инсулинорезистентность тканей (особенно на уровне печени) ↑ массы ЖТ → ↑ лептина в крови провоспалительный фактор ↑ ОО, термогенеза и расхода Е активация с. н. с. регулятор углеводного обмена у беременных R к лептину на всех клетках, но основная мишень R гипоталамуса ↑ окисления ЖК в мх гепатоцитов и скелетных мышц ↓ репродуктивной функции развитие кахексии и нервной анорексии

Нарушение 3 этапа ЛО - депонирование жиров ↑ депонирования жира → ожирение ↓ депонирования жира → истощение Ожирение – избыточное отложение жира в ЖТ В 1998 г. ВОЗ – ожирение – хроническое заболевание К 2025 г. количество таких больных составит в мире 300 млн. человек У тучных людей старше 50 лет смертность ↑ на 50 % по сравнению с лицами, не имеющими ожирения

Классификация ожирения Первичное ожирение - как самостоятельное заболевание Вторичное ожирение – как синдром, возникающий из-за гормональных или других расстройств в организме (опухоли мозга, нарушения мозгового кровообращения)

Первичное ожирение (причины и механизмы) Механизмы лептинорезистентности: мутации R лептина (дети с таким дефектом быстро набирают избыточную массу в первые месяцы жизни, гиперфагия с агрессивным поведением во время еды) Причины: нарушение гормональной связи между ЖТ и гипоталамусом генетически опосредованное нейроэндокринное заболевание 20% - абсолютная лептиновая недостаточность - известны 5 мутаций гена Ob (раннее ожирение, ↓ обмена веществ, гипогонадотропный гипогонадизм, гиперинсулинемия, нарушение гипоталамо-гипофизарных и тиреоидальных взаимодействий) мутации гена РОМС мутация гена фермента, метаболизирующего РОМС в α - MSH мутации генов, кодирующих MC 4 -R (4% всех больных ожирением) нарушение транспорта лептина через ГЭБ (введение больших доз лептина не дает результата) 80% пациентов имеют лептинорезистентность при наличии гиперлептинемии звездочками в схеме отмечено наличие данных о мутациях в генах, связанных с предрасположенностью к ожирению
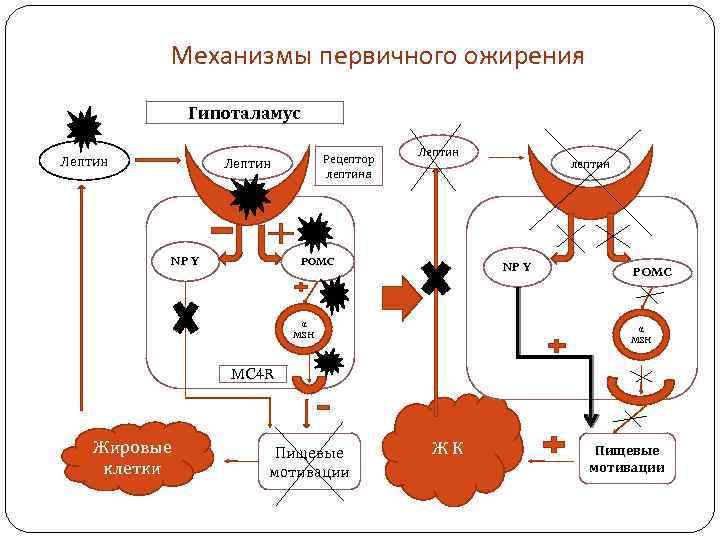
Механизмы первичного ожирения Гипоталамус Лептин Рецептор лептина Лептин NP Y Лептин POMC лептин NP Y α MSH POMC α MSH MC 4 R Жировые клетки Пищевые мотивации ЖК Пищевые мотивации

Классификации ожирения По степени увеличения массы тела Ожирение I степени Ожирение III степени По особенности морфологии ЖТ От характера распределения ЖТ Гипертрофическое Гиперпластическое Андроидный , висцеральный (яблочный) Гиноидный (грушевидный) Смешанный По этиологии Экзогенно-конституциональное Гипоталамическое Гормональное По патогенезу (стр. 299 -301) Алиментарное Метаболическое Энергетическое

Висцеральное ожирение Применение компьютерной томографии позволило изучить топографию жировой ткани в абдоминальной области и разделить ее на висцеральную (интраабдоминальную - 130 см 2 соответствует окружности талии 100 см) и подкожную - белая ЖТ. Скорость синтеза и мобилизации подкожного жира происходит неравномерно в разных частях организма, что связано с неодинаковым распределением рецепторов к гормонам на адипоцитах – поэтому мы наблюдаем такие разные внешние проявления ожирения: висцеральное и бедренно-ягодичное, кушингоидное, общее гипоталамическое. Доказана роль висцерального ожирения в развитии СД 2 типа, АГ, МС, атеросклероза. Висцеральные адипоциты характеризуются высокой плотностью β 3 - адренорецепторов, кортикостероидных и андрогенных рецепторов и низким содержанием α 2 -адренорецепторов и рецепторов к инсулину, поэтому адипоциты висцеральной ЖТ очень чувствительны к липолитическому действию катехоламинов и имеют низкую чувствительность – к липогенетическому действию инсулина, т. е. в этих адипоцитах активно идет липолиз и снижен липогенез. Эта особенность определяет ведущее значение висцерального ожирения в развитии ИР тканей. Висцеральная жировая ткань, в отличие от жировой ткани другой локализации, непосредственно сообщается с портальной системой печени. При данном типе ожирения активация липолиза в жировой ткани сальника и брыжейки сопровождается избыточным поступлением СЖК в портальную циркуляцию и в печень (выше в 20 -30 раз по сравнению с нормой).
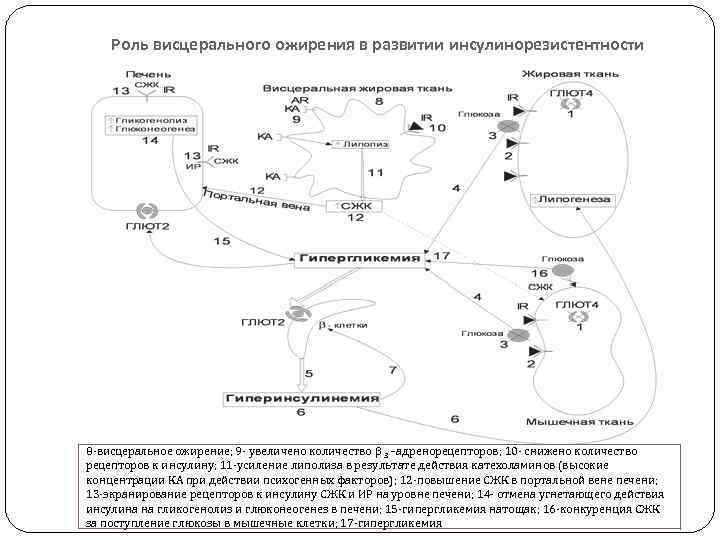
Роль висцерального ожирения в развитии инсулинорезистентности 8 -висцеральное ожирение; 9 - увеличено количество 3 –адренорецепторов; 10 - снижено количество рецепторов к инсулину; 11 -усиление липолиза в результате действия катехоламинов (высокие концентрации КА при действии психогенных факторов); 12 -повышение СЖК в портальной вене печени; 13 -экранирование рецепторов к инсулину СЖК и ИР на уровне печени; 14 - отмена угнетающего действия инсулина на гликогенолиз и глюконеогенез в печени; 15 -гипергликемия натощак; 16 -конкуренция СЖК за поступление глюкозы в мышечные клетки; 17 -гипергликемия

3 уровня инсулинорезистентности 1. ИР (рецепторная) на уровне печени и в результате: ↓ транспорт глюкозы в гепатоциты из-за нарушения глюкокиназного механизма, что приводит к гипергликемии, снижается экстракция инсулина гепатоцитами (инсулин становится недоступным для действия инсулиназы гепатоцитов), и развивается системная гиперинсулинемия. СЖК подавляют тормозящее действие инсулина на глюконеогенез и гликогенолиз, увеличивая продукцию глюкозы печенью – к гипергликемии. Далее гипергликемия усиливает ГИ, активируется метаболизм Хм и ЛПОНП в крови и ↑ СЖК, а они → 2. ИР (рецепторная) на уровне мышечной ткани, так как СЖК в мышечной ткани конкурируют с глюкозой и обусловливают ИР, усугубляя гипергликемию. Длительная гипергликемия и гиперинсулинемия, хроническое повышение СЖК приводит к нарушению механизма узнавания глюкозы -клетками поджелудочной железы и возникает 3. ИР (пострецепторная) на уровне -клеток.

Почему при СД 2 типа развивается ожирение? При СД 2 типа из-за ИР жировой ткани транспорт глюкозы в клетки нарушен (не работает ГЛЮТ 4), но липогенетическое действие инсулина на клетки инсулинозависимых тканей может сохраняться, так как для передачи сигналов инсулина в клетку для углеводного и липидного обмена используются разные сигнальные пути. Липогенетическое действие инсулина (механизмы): инсулин активирует ЛП-липазу адипоцитов, способствуя её переносу на мембрану эндотелиоцитов кровеносных сосудов, где начинается распад хиломикронов и ЛПОНП на СЖК (они депонируются в жировой ткани в виде триацилглицеролов - ТАГ) и глицерол, который поступает в печень для синтеза новых ТАГ и ЛПОНП; инсулин опосредованно тормозит липолиз в жировой ткани, угнетая гормончувствительную ТАГ-липазу, и ТАГ депонируются в адипоцитах. Именно поэтому СД 2 типа сопровождается ожирением.
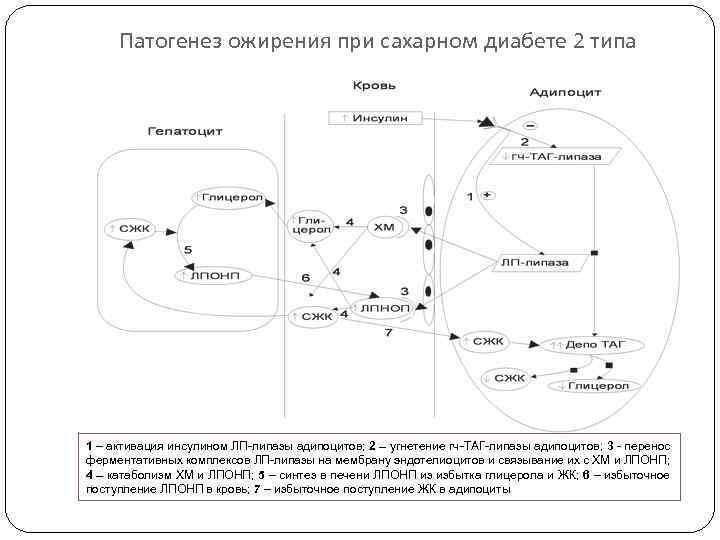
Патогенез ожирения при сахарном диабете 2 типа 1 – активация инсулином ЛП-липазы адипоцитов; 2 – угнетение гч-ТАГ-липазы адипоцитов; 3 - перенос ферментативных комплексов ЛП-липазы на мембрану эндотелиоцитов и связывание их с ХМ и ЛПОНП; 4 – катаболизм ХМ и ЛПОНП; 5 – синтез в печени ЛПОНП из избытка глицерола и ЖК; 6 – избыточное поступление ЛПОНП в кровь; 7 – избыточное поступление ЖК в адипоциты

Нарушение 4 этапа ЛО - промежуточного обмена липидов (в клетке) ОЗП – задержка β- окисления СЖК в печени и ↓ окисления ац-ко А до конечных продуктов в ЦТК кетоз ↓ окисление кетоновых тел (в ЦТК) ↑ образования кетоновых тел в печени

Причины и механизмы повышения кетогенеза 1. Дефицит углеводов в организме → ↓ гликоген → ↑ поступления СЖК в гепатоциты из ЖТ → ↑ кетогенез 2. Дефицит углеводов (в клетке) → ↑ липолиза в ЖТ → ↑ поступления СЖК в гепатоциты → ↑ кетогенез (СД 1 типа – нет инсулина, гиперкетонемия при кетоацидотической коме, характерен запах ацетона при дыхании); 3. Дефицит углеводов→дефицит энергии →↓ окисления кетоновых тел и ↓ ресинтеза их в СЖК → ↑ кетогенез (при голодании, лихорадке, при истощающей мышечной работе, стрессе) 4. ↓ скорости окисления СЖК до конечных продуктов в гепатоцитах при дефиците энергии → ↑ ац-ко А→ ↑ кетогенез; 5. ↓ ресинтез ац-ко А в СЖК → ↑ кетогенез;

Причины и механизмы снижения кетогенеза Глюкоза –антикетогенный фактор, так как ее введение тормозит мобилизацию СЖК в печень и при наличии инсулина (например, ГИ при СД 2 типа) способствует окислению кетоновых тел ↓ кетогенез в печени. Гиперинсулинемия при СД 2 типа тормозит липолиз и стимулирует липогенез при гиперосмолярной коме нет кетогенеза в печени (отсутствует запах ацетона при дыхании).

Метаболический синдром В 1988 г. впервые G. Reaven использовал термин для обозначения факторов риска при развитии атеросклероза В индустриальных странах распространенность МС среди населения старше 30 лет – 10 -20% В концепции МС нет ГЭФ Нет стандартизированных критериев диагностики Доказана роль МС в ↑ частоты развития ССЗ, СД 2 типа, атеросклероза Доказана роль МС в ↑ смертности населения в результате развития перечисленных заболеваний МС генетически детерминирован (подтверждено результатами близнецового метода и преобладанием заболеваемости МС в определенных этнических группах) Выделяют 6 основных компонентов МС

Компоненты МС Выделяют 6 основных компонентов, входящих в состав МС → ↑ риск ССЗ: 1. висцеральная форма ожирения 2. дислипидемия (липидная триада- ↑ ЛПОНП, ↑ ЛПНП, ↓ ЛПВП) 3. повышение АД 4. инсулинорезистентность и /или нарушение ТТГ 5. высокая активность сосудистого воспаления 6. предрасположенность к тромбозам. 7) гиперурикемии (повышении мочевой кислоты); 8) гомоцистеинемии; 9) уменьшению уровня эстрогенов в менопаузе у женщин и гиперандрогении у женщин; 10) нарушению гемостаза (увеличение в крови ингибитора активатора плазминогена); 11) микроальбуминурии.
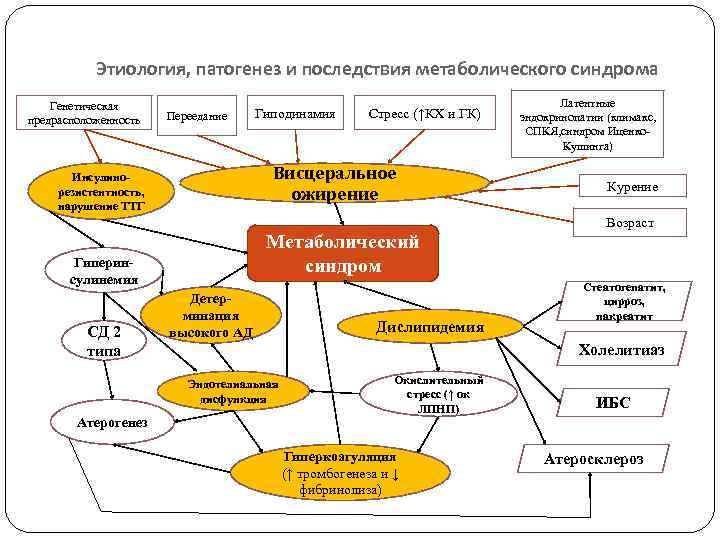
Этиология, патогенез и последствия метаболического синдрома Генетическая предрасположенность Переедание Гиподинамия Стресс (↑КХ и ГК) Висцеральное ожирение Инсулинорезистентность, нарушение ТТГ Латентные эндокринопатии (климакс, СПКЯ, синдром Иценко. Кушинга) Курение Возраст Метаболический синдром Гиперинсулинемия СД 2 типа Детерминация высокого АД Холелитиаз Эндотелиальная дисфункция Атерогенез Дислипидемия Стеатогепатит, цирроз, пакреатит Окислительный стресс (↑ ок ЛПНП) Гиперкоагуляция (↑ тромбогенеза и ↓ фибринолиза) ИБС Атеросклероз

На практических занятиях попробуйте ответить на вопрос – почему полифагия характерна для СД 1 типа, когда инсулин отсутствует, и для СД 2 типа, когда в крови гиперинсулинемия, а в обоих случаях в крови гипергликемия?


Механизм развития и проявления гиперлипемий при СД Транспортная гиперлипемия при СД 1 типа: 1. ↓ инсулина ↑ липолиз 2. ↓ инсулина< ↑контринсулярные гормоны 3. ↑контринсулярные гормоны ↑ липолиз ↑ СЖК в крови больные худеют Ретенционная гиперлипемия при СД 2 типа: 1. ↑ инсулина ИР ↓ активности ЛП-липазы адипоцитов и мыш. тк. Постпрандиальная липемия (↑ ТГ) 2. В жир. тк. не подавляется выход СЖК ↑ СЖК и ↑ синтез ЛПОНП в печени 3. ↑ СЖК и ↑ ЛПОНП в крови дислипопротенемия IV и V типов

Благодарю за внимание
Лекция липидный обмен.ppt