1 лекция Патофизиология ССС 1, СН (2).ppt
- Количество слайдов: 29

Патофизиология сердечнососудистой системы Сердечная недостаточность

Недостаточность кровообращения – патологический процесс, при котором система кровообращения не обеспечивает потребности тканей и органов адекватным их уровня функционирования количеством крови
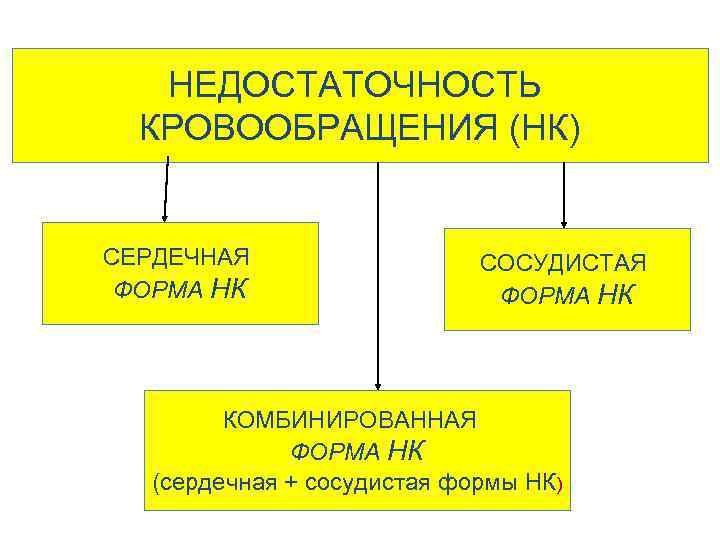
НЕДОСТАТОЧНОСТЬ КРОВООБРАЩЕНИЯ (НК) СЕРДЕЧНАЯ ФОРМА НК СОСУДИСТАЯ ФОРМА НК КОМБИНИРОВАННАЯ ФОРМА НК (сердечная + сосудистая формы НК)

Сердечная недостаточность – типовая форма патологии, при которой сердце не обеспечивает потребности органов и тканей адекватным их уровня функционирования количеством крови

Основным патофизиологическим критерием сердечной недостаточности является: • снижение (а точнее, неадекватность потребностям тканей) минутного объема кровотока (МОК, МОС), и, как следствие – развитие генерализованной (общей) циркуляторной гипоксии
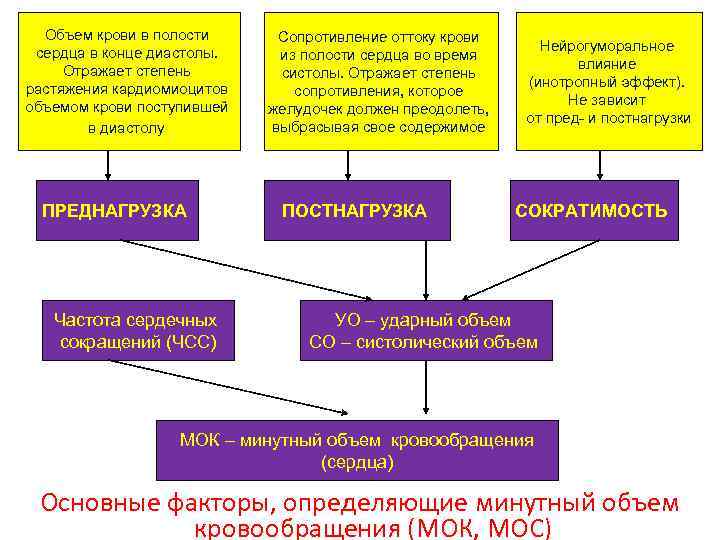
Объем крови в полости сердца в конце диастолы. Отражает степень растяжения кардиомиоцитов объемом крови поступившей в диастолу ПРЕДНАГРУЗКА Частота сердечных сокращений (ЧСС) Сопротивление оттоку крови из полости сердца во время систолы. Отражает степень сопротивления, которое желудочек должен преодолеть, выбрасывая свое содержимое ПОСТНАГРУЗКА Нейрогуморальное влияние (инотропный эффект). Не зависит от пред- и постнагрузки СОКРАТИМОСТЬ УО – ударный объем СО – систолический объем МОК – минутный объем кровообращения (сердца) Основные факторы, определяющие минутный объем кровообращения (МОК, МОС)
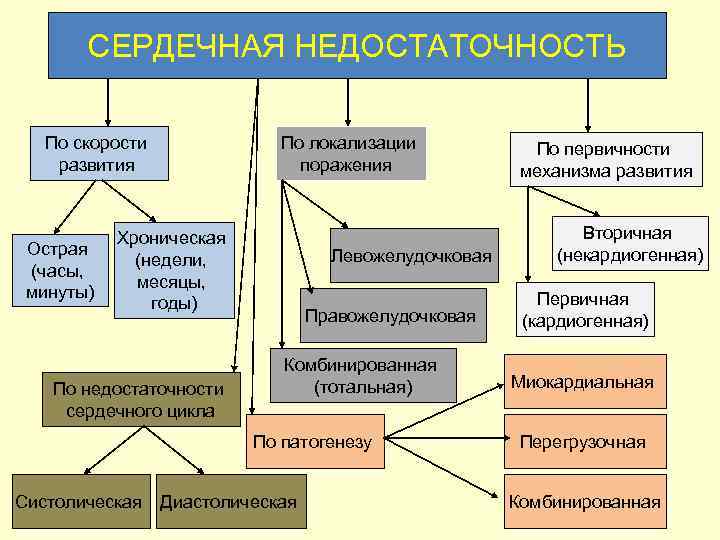
СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ По скорости развития Острая (часы, минуты) По локализации поражения Хроническая (недели, месяцы, годы) По недостаточности сердечного цикла Левожелудочковая Правожелудочковая Комбинированная (тотальная) По патогенезу Систолическая Диастолическая По первичности механизма развития Вторичная (некардиогенная) Первичная (кардиогенная) Миокардиальная Перегрузочная Комбинированная
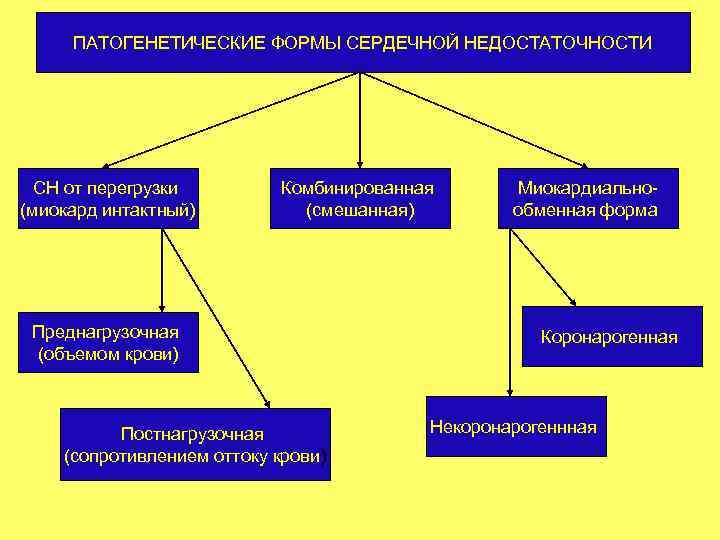
ПАТОГЕНЕТИЧЕСКИЕ ФОРМЫ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ СН от перегрузки (миокард интактный) Комбинированная (смешанная) Преднагрузочная (объемом крови) Постнагрузочная (сопротивлением оттоку крови) Миокардиальнообменная форма Коронарогенная Некоронарогеннная
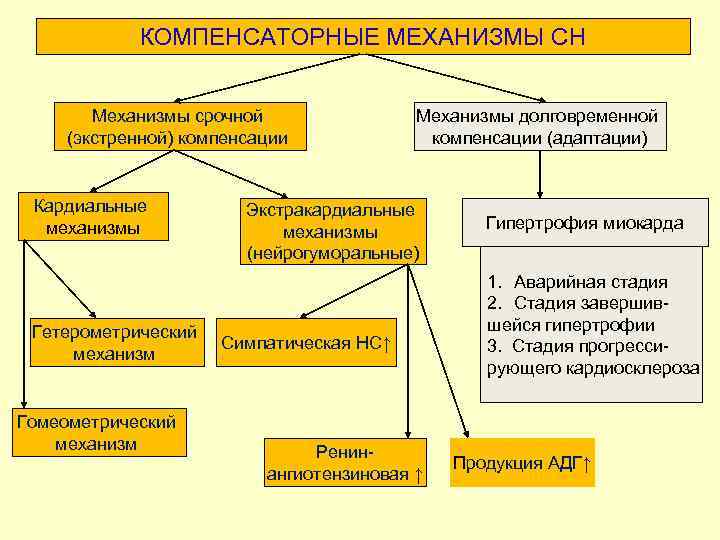
КОМПЕНСАТОРНЫЕ МЕХАНИЗМЫ СН Механизмы срочной (экстренной) компенсации Кардиальные механизмы Гетерометрический механизм Гомеометрический механизм Механизмы долговременной компенсации (адаптации) Экстракардиальные механизмы (нейрогуморальные) Симпатическая НС↑ Ренинангиотензиновая ↑ Гипертрофия миокарда 1. Аварийная стадия 2. Стадия завершившейся гипертрофии 3. Стадия прогрессирующего кардиосклероза Продукция АДГ↑

Негативные эффекты тахикардии: • сопровождается значительным использованием кислорода • укорачивается время диастолы • ухудшает гемодинамические характеристики сердца (пульс малого наполнения, нитевидный и др. )
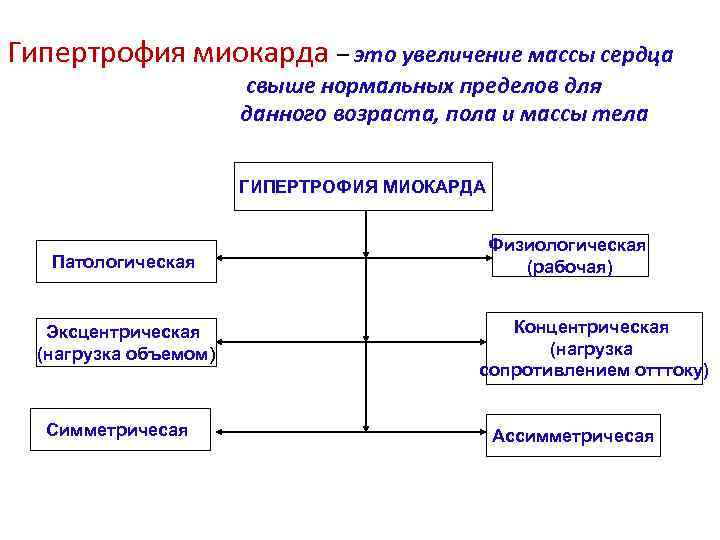
Гипертрофия миокарда – это увеличение массы сердца свыше нормальных пределов для данного возраста, пола и массы тела ГИПЕРТРОФИЯ МИОКАРДА Патологическая Эксцентрическая (нагрузка объемом) Симметричесая Физиологическая (рабочая) Концентрическая (нагрузка сопротивлением отттоку) Ассимметричесая

СТАДИИ РАЗВИТИЯ ГИПЕРТРОФИИ МИОКАРДА I. • • • • Аварийная – развивается сразу после повышения нагрузки на сердце: ударный объем – УО (систолический объем - СО) ↓; минутный объем крови– МОК ↓; АД↓ Увеличивается нагрузка на единицу мышечной массы и возрастает интенсивность функционирования структуры (ИФС) интенсивность потребления О 2 миокардом ↑; активность ресинтеза АТФ↓; АМФ↑, АДФ↑; гликоген ↓, креатинфосфат↓; интенсивность гликолиза↑ (лактат↑); содержание в миоците Nа↑, Са↑, К↓; синтез РНК↑, белков↑, нуклеиновых кислот↑; гипертрофия митохондрий, увеличение их количества; результат в миоцитах тяжелых цепей миозина ↑ (обладают активации АТФазной активностью); генетического активность ресинтеза АТФ ↑; аппарата масса миоцита ↑, количество в них органелл↑; миоцита гипертрофия и гиперплазия нервных и сосудистых структур миокарда

Таким образом, аварийная стадия характеризуется выраженными патологическими изменениями в миокарде, объективными клиническими проявлениями острой сердечной недостаточности в сочетании с мобилизацией резервов сердечной мышцы и организма в целом. В среднем (эксперимент) она длится неделю и завершается увеличением массы миокарда (на 30 -70%) за счет усиленного синтеза белков.

• • • II. Стадия завершившейся гипертрофии и устойчивой гиперфункции: гипертрофия завершена – масса миоцитов увеличивается в 1, 53, 0 раза (критическая масса гипертрофированного сердца ≈500 гр); нервные и сосудистые структуры адаптированы к возросшей массе миоцитов; концентрация гликогена, креатинфосфат – норма; синтез и утилизация АТФ соответствуют нормальным величинам; интенсивность потребления О 2 миокардом не отличается от нормы; активность Са-активируемой АТФ зы ↑ (стабилизация обмена Са в миоците); содержание Nа и К в миоците вернулось к исходным значениям; ИФС – нормализуется; УО, МОК, АД – норма

III. Стадия постепенного истощения и прогрессирующего кардиосклероза. Она характеризуется значительными структурными, метаболическими и функциональными нарушениями, постепенно возникающими и усиливающимися в энергообразующих и сократительных элементах миоцитов. Это в конечном итоге приводит к гибели части кардиомиоцитов, разрастанию соединительной ткани, нарушению процессов расслабления и сокращения мышечных клеток сердца и формированию хронической сердечной недостаточности (УО↓, МОК↓, АД↓).

Динамика развития данной стадии, степень ее выраженности определяется рядом положений: • особенностями (структурными, метаболическими, функциональными) гипертрофированного сердца; • дальнейшим прогрессированием основного заболевания, вызвавшего поражение сердца (миокарда); • появлением (наличием) провоцирующих факторов.

ОСОБЕННОСТИ ГИПЕРТРОФИРОВАННОГО МИОКАРДА (структурные, метаболические, функциональные), ПОТЕНЦИАЛЬНО «ОТВЕТСТВЕННЫХ» ЗА РАЗВИТИЕ ПРОГРЕССИРУЮЩЕГО КАРДИОСКЛЕРОЗА 1. Относительно недостаточное кровоснабжение миокарда: • отставание ангиогенеза от темпов увеличения массы миокарда; • сдавление внутримиокардиальных артерий в диастолу при повышении конечного диастолического давления в полостях сердца; • преходящая систолическая компрессия эпикардиальных артерий мышечными мостиками; • образование в миокарде околососудистых соединительнотканных муфт.

ОСОБЕННОСТИ ГИПЕРТРОФИРОВАННОГО МИОКАРДА (структурные, метаболические, функциональные), ПОТЕНЦИАЛЬНО «ОТВЕТСТВЕННЫХ» ЗА РАЗВИТИЕ ПРОГРЕССИРУЮЩЕГО КАРДИОСКЛЕРОЗА 2. Относительно неадекватная потребностям миоцита работа мембранных рецепторов, ионных каналов (насосов): • отставание увеличения поверхности (плазмолемы) кардиомиоцита от скорости нарастания его массы; • см. п. 3 3. Относительная недостаточность энергообмена кардиомиоцита: • относительная недостаточность количества митохондрий на единицу площади клетки; • см. п. 1.

ОСОБЕННОСТИ ГИПЕРТРОФИРОВАННОГО МИОКАРДА (структурные, метаболические, функциональные), ПОТЕНЦИАЛЬНО «ОТВЕТСТВЕННЫХ» ЗА РАЗВИТИЕ ПРОГРЕССИРУЮЩЕГО КАРДИОСКЛЕРОЗА 4. Относительная недостаточность пластических процессов кардиомиоцита: • отставание увеличения объема ядра от скорости наращивания массы клетки; • см. п. 1. 5. Относительная неустойчивость ионного гомеостаза кардиомиоцита (относительное увеличение ионов Nа и Са, при относительной потери К): • см. п. 2, п. 3.

ОСОБЕННОСТИ ГИПЕРТРОФИРОВАННОГО МИОКАРДА (структурные, метаболические, функциональные), ПОТЕНЦИАЛЬНО «ОТВЕТСТВЕННЫХ» ЗА РАЗВИТИЕ ПРОГРЕССИРУЮЩЕГО КАРДИОСКЛЕРОЗА 6. Относительная дискоординация между процессами сокращения и расслабления кардиомиоцитов (образование отдельных контрактур миоцитов): • относительная недостаточность роста тубулярной системы и саркоплазматического ретикулюма; • см. п. 2, п. 5. 7. Относительная недостаточность регуляторного обеспечения функции клетки (деафферентация сердца): • отставание роста симпатических волокон от роста массы миоцита; • снижение количества и чувствительности рецепторов к катехоламинам (см п. 2); • снижение концентрации норадреналинов в миокарде.

СОСТОЯНИЯ, СПОСОБСТВУЮЩИЕ ФОРМИРОВАНИЮ ПРОГРЕССИРУЮЩЕГО КАРДИОСКЛЕРОЗА НА ФОНЕ 2 ой СТАДИИ ГИПЕРТРОФИИ МИОКАРДА Состояния, сопровождающихся активацией метаболических процессов: • лихорадка, инфекция, анемия, тахикардия, гипертиреоз, беременность. Увеличение ОЦК (повышение преднагрузки): • избыточное потребление поваренной соли, избыточное потребление жидкости, почечная недостаточность. Состояния, сопровождающиеся повышением постнагрузки: • нелеченная артериальная гипертензия, эмболия легочной артерии (повышение постнагрузки на правый желудочек). Состояния, сопровождающиеся нарушением сократимости миокарда: • препараты с отрицательным инотропным эффектом (β-адреноблокаторы), ишемия или инфаркт миоакарда, употребление алкоголя. Несоблюдение режима медикаментозной терапии сердечной недостаточности. Выраженная брадикардия

ФИЗИОЛОГИЧЕСКАЯ И ПАТОЛОГИЧЕСКАЯ ГИПЕРТРОФИИ СЕРДЦА Физиологическая гипертрофия Патологическая гипертрофия Сердце испытывает повышенную нагрузку только периодически (несколько часов в сутки). Сердце пациента испытывает постоянную и, как правило, прогрессирующую нагрузку. Гипертрофируются все отделы сердца более равномерно. Гипертрофируется именно тот отдел, который испытывает повышенную нагрузку. Конечно – диастолическое давление в камерах сердца не превышает предельно допустимое изменение длин миофибрилл (не более 15 -20% от исходной величины) Наиболее мощное сокращение сакромера отмечается при длине 2, 2 мкм. Т. е. наблюдается усиление силы сокращения за счет гипертрофированного кардиомиоцита и максимально используется механизмы тоногенной дилятации (эффект «силового хода» ) Данный механизм присутствует и при патологической гипертрофии, но не долго. Дальнейшее увеличение нагрузки превышает допустимое изменение длины клетки (более 20% если длина сакромера = 3, 65 мкм, то создаваемая им сила падает до нуля). Снижение силы сокрамера происходит и если длина его меньше 2, 0 мкм.

ФИЗИОЛОГИЧЕСКАЯ И ПАТОЛОГИЧЕСКАЯ ГИПЕРТРОФИИ СЕРДЦА Физиологическая гипертрофия В состоянии покоя выявляется усиление холинэргической (парасимпатической) регуляции функции сердца, что обеспечивает: снижение потребления кислорода миоцитами; увеличение в ней содержания АТФ, креатинфосфата, гликогена; усиливается ресинтез лактата; повышается активность АТФазы. Это увеличивает резервные возможности сердца. Патологическая гипертрофия Этот эффект при патологической гипертрофии слабо выражен, чаще вообще отсутствует.

ОСОБЕННОСТИ ВОЗНИКНОВЕНИЯ И РАЗВИТИЯ СН В ЗАВИСИМОСТИ ОТ ВОЗРАСТА РЕБЕНКА I. Новорожденные 1. Сердце новорожденных легко подвергается действию различных патогенных факторов (инфекционных, токсических и др. ), но быстрее чем у взрослых, восстанавливается 2. Наиболее частой причиной СН в этот период жизни ребенка служат: • врожденные пороки сердца (синдром гипоплазии левого и правого желудочков, коарктация аорты, широкий открытый артериальный проток, стеноз легочной артерии, отхождение аорты одновременно от обоих желудочков). Р. S. Дети с врожденными пороками правого сердца обычно рождаются здоровыми, но, в постнатальной жизни постепенно начинается отставание в физическом развитии. Механизм: малый круг кровообращения играет незначительную роль в кровообращении плода. Однако, после рождения приобретает жизненно важное значения для организма (обеспечение О 2). • инфекционно-воспалительные заболевания – пневмонии, пневмопатии и др; • анемии. 3. Гетерометрический механизм (закон Франка-Старлинга) и тахикардия – их компенсирующее значение слабо выражено.

ОСОБЕННОСТИ ВОЗНИКНОВЕНИЯ И РАЗВИТИЯ СН В ЗАВИСИМОСТИ ОТ ВОЗРАСТА РЕБЕНКА II. У детей первых 3 -х месяцев жизни – главными причинами СН – это коарктация аорты, часто сочетающаяся с открытым артериальным протоком, дефекты межжелудочковой перегородки. III. У детей 1 -х лет жизни на первое место по причинам возникновения так же выходят врожденные пороки – дефекты межжелудочковых перегородок, тетрада Фалло и неревматические кардиты. IV. В более старшем возрасте – причинами СН становятся ревматизм, неревматические кардиты (хронические), легочная патология. Врожденная патология сердца и крупных сосудов отходит на 2 -е место. Обобщая, можно отметить: а) у детей до 3 -х лет жизни СН определяется в основном врожденной патологией (пороками сердца и крупных сосудов) б) у детей после 3 -х лет – приобретенной: ревматизм, неревматические кардиты, метаболическая патология.

Причины развития миокардиально-обменной формы СН В педиатрической практике одно из ведущих мест среди данных факторов принадлежит вирусам: • обладают высокой кардиотропностью; • определенное несовершенство иммунной системы Наиболее частое поражение миокарда наблюдается при следующих вирусных инфекциях: • энтеровирусы Коксаки А и В (1, 2, 3, 4, 6 сероварианты) • вирусы гриппа, герпеса, аденовируса, краснухи, цитомегаловируса.

Причины развития миокардиально-обменной формы СН (продолжение) • • • Другие причинные факторы: бактериальные поражение сердца (стафилококк, вульгарный протей) паразитарные поражение сердца (токсоплазмоз) аллергические поражение лекарственные, сывороточные, поствакцинальные токсические, токсико-аллергические, например при дифтерии поражение миокарда механическими, химическими, физическими агентами (механические и электрические травмы, ушиб грудной клетки, гипокальциемия, передозировка лекарственными средствами)

Причины развития миокардиально-обменной формы СН (продолжение) • идиопатическое поражение, с неизвестной этиологией • генетические дефекты, приводящие к нарушению функции миокарда • эндокринные нарушения (гипертериоз) • ревматизм – β-гемолитические стрептококк группы А • сосудистые поражения – стенокардия, ИБС

Основные патофизиологические варианты развития миокардиально-обменной формы СН (при вирусно-инфекционной этиологии) I. Непосредственное воздействие на кардиомиоцит: • действие токсинов (дифтерия, брюшной тиф) • внедрение возбудителя в мышечную стенку – гнойничковый миокардит (септические заболевания) II. Иммунопатологические механизмы (II, IV тип по Джеллу, Кумбсу)
1 лекция Патофизиология ССС 1, СН (2).ppt