печень электив.pptx
- Количество слайдов: 146
 ПАТОФИЗИОЛОГИЯ ПЕЧЕНИ
ПАТОФИЗИОЛОГИЯ ПЕЧЕНИ
 Печеночная недостаточность – нарушение одной или нескольких функций печени, возникающее вследствие острого или хронического повреждения гепатоцитов
Печеночная недостаточность – нарушение одной или нескольких функций печени, возникающее вследствие острого или хронического повреждения гепатоцитов
 * Главные функции печени 1. Пищеварительная. 2. Белково-синтетическая. 3. Участие в углеводном обмене. 4. Участие в обмене липидов. 5. Участие в обмене витаминов. 6. Участие в минеральном обмене. 7. Участие в пигментном обмене. 8. Влияние на процессы гемокоагуляции. 9. Иммунная. 10. Барьерная. 11. Обеспечение нормального кровообращения. 12. Участие в метаболизме гормонов. 13. Кроветворение у плода 12
* Главные функции печени 1. Пищеварительная. 2. Белково-синтетическая. 3. Участие в углеводном обмене. 4. Участие в обмене липидов. 5. Участие в обмене витаминов. 6. Участие в минеральном обмене. 7. Участие в пигментном обмене. 8. Влияние на процессы гемокоагуляции. 9. Иммунная. 10. Барьерная. 11. Обеспечение нормального кровообращения. 12. Участие в метаболизме гормонов. 13. Кроветворение у плода 12
 1. Образование желчных пигментов, синтез холестерина, синтез и секреция желчи. 2. Обезвреживание токсичных продуктов, поступающих из желудочно-кишечного тракта. 3. Синтез белков, в том числе протеинов плазмы крови, их депонирование, переаминирование и дезаминирование аминокислот, образование мочевины и синтез креатина. 4. Синтез гликогена из моносахаридов и неуглеводных продуктов. 5. Окисление жирных кислот, образование кетоновых тел.
1. Образование желчных пигментов, синтез холестерина, синтез и секреция желчи. 2. Обезвреживание токсичных продуктов, поступающих из желудочно-кишечного тракта. 3. Синтез белков, в том числе протеинов плазмы крови, их депонирование, переаминирование и дезаминирование аминокислот, образование мочевины и синтез креатина. 4. Синтез гликогена из моносахаридов и неуглеводных продуктов. 5. Окисление жирных кислот, образование кетоновых тел.
 6. Депонирование и обмен многих витаминов (A, PP, B, D, K), депонирование ионов железа, меди, цинка, марганца, молибдена и др. 7. Синтез большинства ферментов, обеспечивающих метаболические процессы. 8. Регуляция равновесия между свертывающей и антисвертывающей системами крови, образование гепарина. 9. Разрушение некоторых микроорганизмов, бактериальных и других токсинов. 10. Депонирование плазмы крови и форменных элементов, регуляция системы крови. 11. Кроветворение у плода (с 5 по 20 нед).
6. Депонирование и обмен многих витаминов (A, PP, B, D, K), депонирование ионов железа, меди, цинка, марганца, молибдена и др. 7. Синтез большинства ферментов, обеспечивающих метаболические процессы. 8. Регуляция равновесия между свертывающей и антисвертывающей системами крови, образование гепарина. 9. Разрушение некоторых микроорганизмов, бактериальных и других токсинов. 10. Депонирование плазмы крови и форменных элементов, регуляция системы крови. 11. Кроветворение у плода (с 5 по 20 нед).
 ПРИЧИНЫ ПОВРЕЖДЕНИЯ ПЕЧЕНИ • Биологические факторы: üвирусы ( гепатитов А, В, С, D, Е, F, G, ТТ; инфекционного мононуклеоза, цитомегаловирус, вирус простого герпеса и др. ) üбактерии (возбудители туберкулеза, сифилиса) üпростейшие (лямблии, амебы) üгрибы, актиномицеты üгельминты
ПРИЧИНЫ ПОВРЕЖДЕНИЯ ПЕЧЕНИ • Биологические факторы: üвирусы ( гепатитов А, В, С, D, Е, F, G, ТТ; инфекционного мононуклеоза, цитомегаловирус, вирус простого герпеса и др. ) üбактерии (возбудители туберкулеза, сифилиса) üпростейшие (лямблии, амебы) üгрибы, актиномицеты üгельминты
 • Химические факторы (гепатотропные яды): ü Алкоголь (ацетальдегид) ü Промышленные яды (четыреххлористый углерод, тяжелые металлы, хлороформ, мышьяк, фосфорорганические инсектициды)
• Химические факторы (гепатотропные яды): ü Алкоголь (ацетальдегид) ü Промышленные яды (четыреххлористый углерод, тяжелые металлы, хлороформ, мышьяк, фосфорорганические инсектициды)
 üрастительные яды (афлатоксин, мускарин) üпродукты распада тканей, продукты нарушенного метаболизма üлекарственные препараты (ПАСК, сульфаниламиды, биомицин, тетрациклин, цитостатики и др. ). • Физические факторы: üионизирующая радиация ü механическая травма
üрастительные яды (афлатоксин, мускарин) üпродукты распада тканей, продукты нарушенного метаболизма üлекарственные препараты (ПАСК, сульфаниламиды, биомицин, тетрациклин, цитостатики и др. ). • Физические факторы: üионизирующая радиация ü механическая травма
 Алиментарные факторы: üбелковое, витаминное голодание, жирная пища Затруднение оттока желчи Повреждение гепатоцитов при нарушении функции других органов и систем • недостаточность кровообращения (гипоксия гепатоцитов) • эндокринные заболевания • наследственные нарушения метаболизма (при болезни Вильсона-Коновалова, гемохроматозе, • опухоли, аллергия • почечная недостаточность
Алиментарные факторы: üбелковое, витаминное голодание, жирная пища Затруднение оттока желчи Повреждение гепатоцитов при нарушении функции других органов и систем • недостаточность кровообращения (гипоксия гепатоцитов) • эндокринные заболевания • наследственные нарушения метаболизма (при болезни Вильсона-Коновалова, гемохроматозе, • опухоли, аллергия • почечная недостаточность
 • ПЕЧЕНОЧНОЙ НЕДОСТАТОЧНОСТЬ • По происхождению • Холестатическая (связана с длительным нарушением оттока и регургитацией желчи). Поражение печени связано с ретроградным давлением скопившейся в желчных протоках желчи, что приводит к их разрыву и прямому • токсическому действию желчи. • Печеночно-клеточная (первичное повреждение гепатоцитов). • Сосудистая (неадекватный кровоток печени).
• ПЕЧЕНОЧНОЙ НЕДОСТАТОЧНОСТЬ • По происхождению • Холестатическая (связана с длительным нарушением оттока и регургитацией желчи). Поражение печени связано с ретроградным давлением скопившейся в желчных протоках желчи, что приводит к их разрыву и прямому • токсическому действию желчи. • Печеночно-клеточная (первичное повреждение гепатоцитов). • Сосудистая (неадекватный кровоток печени).
 По скорости возникновения и развития ü Молниеносная, или фульминантная, печеночная недостаточность —клинический синдром, характеризующийся внезапным развитием тяжелого нарушения функций печени с коагулопатией, развитием печеночной энцефалопатии в течение двух недель со времени появления желтухи. ü Острая развивается на протяжении нескольких суток (до 28) после возникновения желтухи. ü Хроническая формируется в течение нескольких месяцев или лет. ü По масштабу повреждения выделяют парциальную и тотальную • печеночную недостаточность.
По скорости возникновения и развития ü Молниеносная, или фульминантная, печеночная недостаточность —клинический синдром, характеризующийся внезапным развитием тяжелого нарушения функций печени с коагулопатией, развитием печеночной энцефалопатии в течение двух недель со времени появления желтухи. ü Острая развивается на протяжении нескольких суток (до 28) после возникновения желтухи. ü Хроническая формируется в течение нескольких месяцев или лет. ü По масштабу повреждения выделяют парциальную и тотальную • печеночную недостаточность.
 По масштабу повреждения Парциальная Тотальная По обратимости повреждения обратимая необратимая
По масштабу повреждения Парциальная Тотальная По обратимости повреждения обратимая необратимая
 • Острая печеночная недостаточность – массивный некроз гепатоцитов при молниеносных формах острого вирусного либо токсического гепатита, риккетсиозах, микоплазмозах и смешанных грибковых инфекциях, острым жировом гепатозе у беременных, синдроме Рея, абсцессах печени, гнойных холангитах, сепсисе.
• Острая печеночная недостаточность – массивный некроз гепатоцитов при молниеносных формах острого вирусного либо токсического гепатита, риккетсиозах, микоплазмозах и смешанных грибковых инфекциях, острым жировом гепатозе у беременных, синдроме Рея, абсцессах печени, гнойных холангитах, сепсисе.
 • Синдром Рея - острая энцефалопатия с отеком мозга и жировой инфильтрацией печени, возникает у новорожденных, детей, подростков (чаще в возрасте 4 -12 лет), связан с вирусной инфекцией (ветряная оспа, грипп) и приемом препаратов, содержащих ацетилсалициловую кислоту. Наиболее частая причина его возникновения - неграмотное назначение аспирина при острой вирусной инфекции, что противопоказано, особенно у детей.
• Синдром Рея - острая энцефалопатия с отеком мозга и жировой инфильтрацией печени, возникает у новорожденных, детей, подростков (чаще в возрасте 4 -12 лет), связан с вирусной инфекцией (ветряная оспа, грипп) и приемом препаратов, содержащих ацетилсалициловую кислоту. Наиболее частая причина его возникновения - неграмотное назначение аспирина при острой вирусной инфекции, что противопоказано, особенно у детей.
 • Хроническая печеночная недостаточность развивается при хронических заболеваниях печени инфекционной и неинфекционной этиологии, в позднюю стадию цирроза печени, а также после оперативных вмешательств по портокавальному шунтированию
• Хроническая печеночная недостаточность развивается при хронических заболеваниях печени инфекционной и неинфекционной этиологии, в позднюю стадию цирроза печени, а также после оперативных вмешательств по портокавальному шунтированию
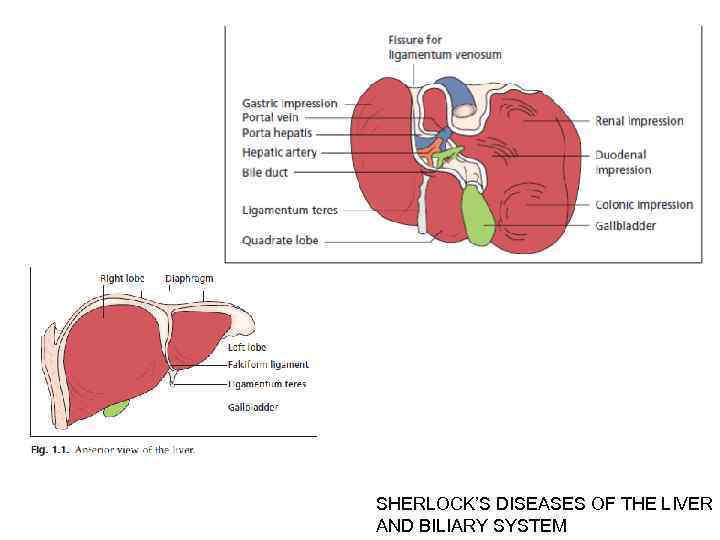 SHERLOCK’S DISEASES OF THE LIVER AND BILIARY SYSTEM
SHERLOCK’S DISEASES OF THE LIVER AND BILIARY SYSTEM



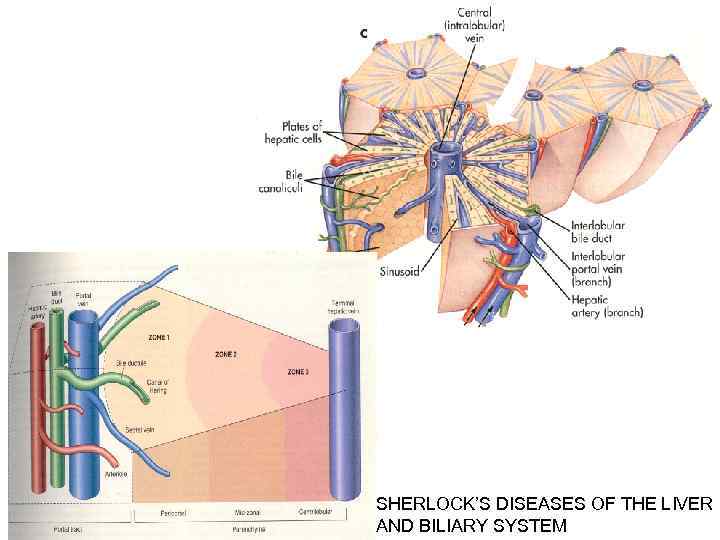 SHERLOCK’S DISEASES OF THE LIVER AND BILIARY SYSTEM
SHERLOCK’S DISEASES OF THE LIVER AND BILIARY SYSTEM
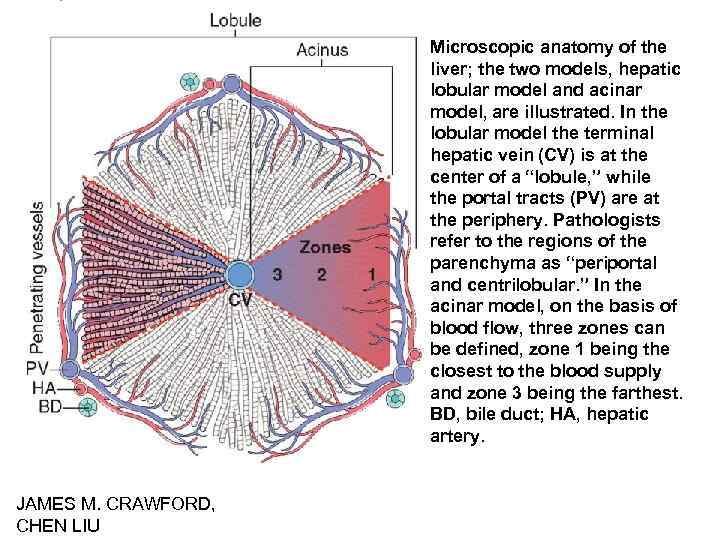 Microscopic anatomy of the liver; the two models, hepatic lobular model and acinar model, are illustrated. In the lobular model the terminal hepatic vein (CV) is at the center of a “lobule, ” while the portal tracts (PV) are at the periphery. Pathologists refer to the regions of the parenchyma as “periportal and centrilobular. ” In the acinar model, on the basis of blood flow, three zones can be defined, zone 1 being the closest to the blood supply and zone 3 being the farthest. BD, bile duct; HA, hepatic artery. JAMES M. CRAWFORD, CHEN LIU
Microscopic anatomy of the liver; the two models, hepatic lobular model and acinar model, are illustrated. In the lobular model the terminal hepatic vein (CV) is at the center of a “lobule, ” while the portal tracts (PV) are at the periphery. Pathologists refer to the regions of the parenchyma as “periportal and centrilobular. ” In the acinar model, on the basis of blood flow, three zones can be defined, zone 1 being the closest to the blood supply and zone 3 being the farthest. BD, bile duct; HA, hepatic artery. JAMES M. CRAWFORD, CHEN LIU
 Schiff’s Diseases of the Liver
Schiff’s Diseases of the Liver
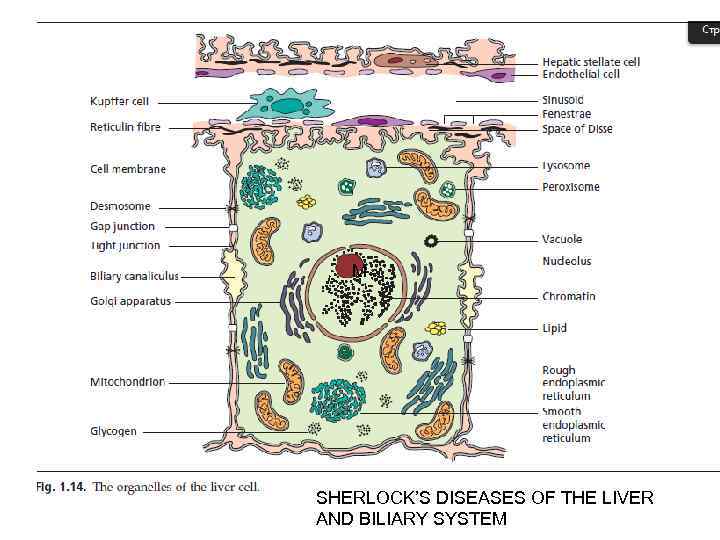 M SHERLOCK’S DISEASES OF THE LIVER AND BILIARY SYSTEM
M SHERLOCK’S DISEASES OF THE LIVER AND BILIARY SYSTEM
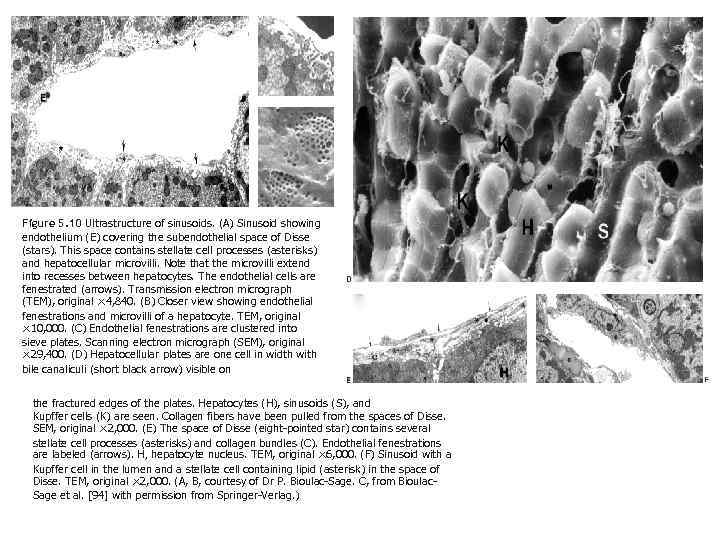 Figure 5. 10 Ultrastructure of sinusoids. (A) Sinusoid showing endothelium (E) covering the subendothelial space of Disse (stars). This space contains stellate cell processes (asterisks) and hepatocellular microvilli. Note that the microvilli extend into recesses between hepatocytes. The endothelial cells are fenestrated (arrows). Transmission electron micrograph (TEM), original × 4, 840. (B) Closer view showing endothelial fenestrations and microvilli of a hepatocyte. TEM, original × 10, 000. (C) Endothelial fenestrations are clustered into sieve plates. Scanning electron micrograph (SEM), original × 29, 400. (D) Hepatocellular plates are one cell in width with bile canaliculi (short black arrow) visible on the fractured edges of the plates. Hepatocytes (H), sinusoids (S), and Kupffer cells (K) are seen. Collagen fibers have been pulled from the spaces of Disse. SEM, original × 2, 000. (E) The space of Disse (eight-pointed star) contains several stellate cell processes (asterisks) and collagen bundles (C). Endothelial fenestrations are labeled (arrows). H, hepatocyte nucleus. TEM, original × 6, 000. (F) Sinusoid with a Kupffer cell in the lumen and a stellate cell containing lipid (asterisk) in the space of Disse. TEM, original × 2, 000. (A, B, courtesy of Dr P. Bioulac-Sage. C, from Bioulac. Sage et al. [94] with permission from Springer-Verlag. )
Figure 5. 10 Ultrastructure of sinusoids. (A) Sinusoid showing endothelium (E) covering the subendothelial space of Disse (stars). This space contains stellate cell processes (asterisks) and hepatocellular microvilli. Note that the microvilli extend into recesses between hepatocytes. The endothelial cells are fenestrated (arrows). Transmission electron micrograph (TEM), original × 4, 840. (B) Closer view showing endothelial fenestrations and microvilli of a hepatocyte. TEM, original × 10, 000. (C) Endothelial fenestrations are clustered into sieve plates. Scanning electron micrograph (SEM), original × 29, 400. (D) Hepatocellular plates are one cell in width with bile canaliculi (short black arrow) visible on the fractured edges of the plates. Hepatocytes (H), sinusoids (S), and Kupffer cells (K) are seen. Collagen fibers have been pulled from the spaces of Disse. SEM, original × 2, 000. (E) The space of Disse (eight-pointed star) contains several stellate cell processes (asterisks) and collagen bundles (C). Endothelial fenestrations are labeled (arrows). H, hepatocyte nucleus. TEM, original × 6, 000. (F) Sinusoid with a Kupffer cell in the lumen and a stellate cell containing lipid (asterisk) in the space of Disse. TEM, original × 2, 000. (A, B, courtesy of Dr P. Bioulac-Sage. C, from Bioulac. Sage et al. [94] with permission from Springer-Verlag. )

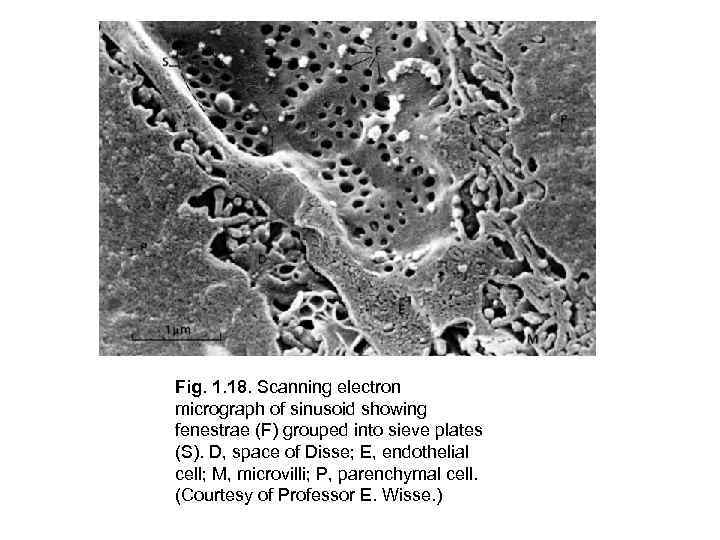 Fig. 1. 18. Scanning electron micrograph of sinusoid showing fenestrae (F) grouped into sieve plates (S). D, space of Disse; E, endothelial cell; M, microvilli; P, parenchymal cell. (Courtesy of Professor E. Wisse. )
Fig. 1. 18. Scanning electron micrograph of sinusoid showing fenestrae (F) grouped into sieve plates (S). D, space of Disse; E, endothelial cell; M, microvilli; P, parenchymal cell. (Courtesy of Professor E. Wisse. )
 Патогенез вирусного повреждения гепатоцитов 1. Прямое повреждение • цитолитическое действие (вследствие репликации вирусных частиц внутри клетки и ее полное разрушение) • цитопатическое действие (повреждение клеточных органелл при сохранении самой клетки)
Патогенез вирусного повреждения гепатоцитов 1. Прямое повреждение • цитолитическое действие (вследствие репликации вирусных частиц внутри клетки и ее полное разрушение) • цитопатическое действие (повреждение клеточных органелл при сохранении самой клетки)
 2. Иммуноопосредованное повреждение гепатоцитов: • активация клеток Купфера, эндотелиоцитов печеночного синусоида и индукция специфического Т - и/или В-иммунного ответа; • активация цитотоксических лимфоцитов (ЦTЛCD 8+) и Тгзт- CD 4+ лимфоцитов, в результате которой происходит уничтожение гепатоцитов, содержащих вирусные антигенные детерминанты; • активация гуморального иммунного ответа с синтезом специфических антител (M- и G-классов), опосредующих комплементзависимый лизис иммунных комплексов или антителозависимую клеточную цитотоксичность.
2. Иммуноопосредованное повреждение гепатоцитов: • активация клеток Купфера, эндотелиоцитов печеночного синусоида и индукция специфического Т - и/или В-иммунного ответа; • активация цитотоксических лимфоцитов (ЦTЛCD 8+) и Тгзт- CD 4+ лимфоцитов, в результате которой происходит уничтожение гепатоцитов, содержащих вирусные антигенные детерминанты; • активация гуморального иммунного ответа с синтезом специфических антител (M- и G-классов), опосредующих комплементзависимый лизис иммунных комплексов или антителозависимую клеточную цитотоксичность.
 3. Индукция апоптоза гепатоцитов: • цитотоксические лимфоциты вызывают апоптоз инфицированных клеток (через присоединение к Fas-рецепторам инфицированных гепатоцитов, которые экспрессируются при заражении); • активация апоптоза вирусными белками, образующимися при репликации вирусов (Х-белок вируса гепатита В и соге-белок вируса гепатита С); • повышение чувствительности инфицированных гепатоцитов к цитокинам (например, ФНО-α), секретируемым иммунокомпетентными клетками
3. Индукция апоптоза гепатоцитов: • цитотоксические лимфоциты вызывают апоптоз инфицированных клеток (через присоединение к Fas-рецепторам инфицированных гепатоцитов, которые экспрессируются при заражении); • активация апоптоза вирусными белками, образующимися при репликации вирусов (Х-белок вируса гепатита В и соге-белок вируса гепатита С); • повышение чувствительности инфицированных гепатоцитов к цитокинам (например, ФНО-α), секретируемым иммунокомпетентными клетками
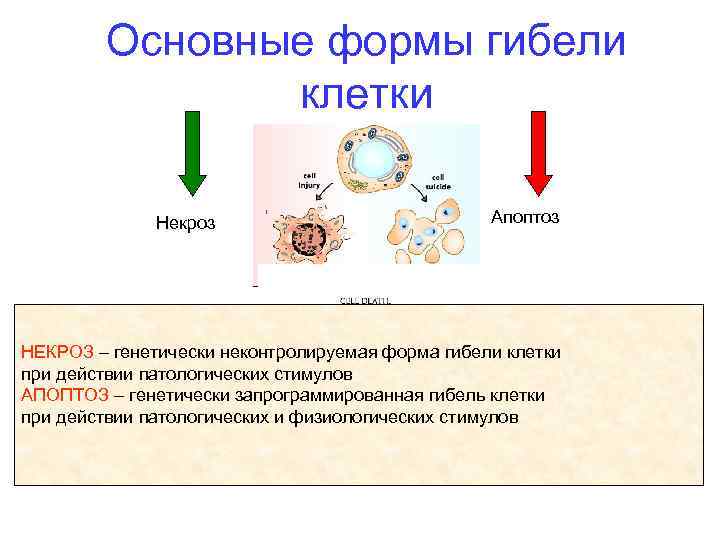 Основные формы гибели клетки Некроз Апоптоз НЕКРОЗ – генетически неконтролируемая форма гибели клетки при действии патологических стимулов АПОПТОЗ – генетически запрограммированная гибель клетки при действии патологических и физиологических стимулов
Основные формы гибели клетки Некроз Апоптоз НЕКРОЗ – генетически неконтролируемая форма гибели клетки при действии патологических стимулов АПОПТОЗ – генетически запрограммированная гибель клетки при действии патологических и физиологических стимулов
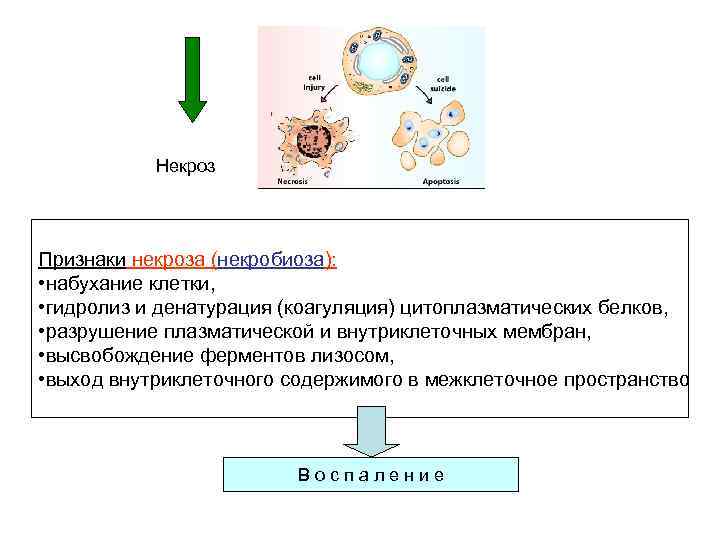 Некроз Признаки некроза (некробиоза): • набухание клетки, • гидролиз и денатурация (коагуляция) цитоплазматических белков, • разрушение плазматической и внутриклеточных мембран, • высвобождение ферментов лизосом, • выход внутриклеточного содержимого в межклеточное пространство Воспаление
Некроз Признаки некроза (некробиоза): • набухание клетки, • гидролиз и денатурация (коагуляция) цитоплазматических белков, • разрушение плазматической и внутриклеточных мембран, • высвобождение ферментов лизосом, • выход внутриклеточного содержимого в межклеточное пространство Воспаление
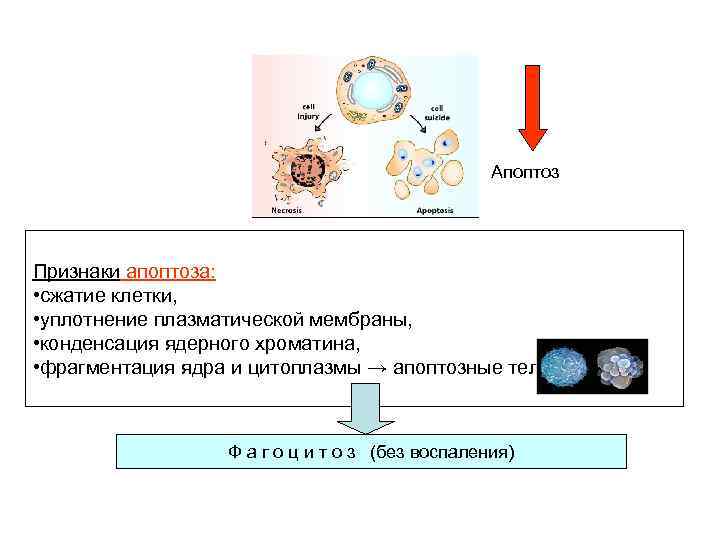 Апоптоз Признаки апоптоза: • сжатие клетки, • уплотнение плазматической мембраны, • конденсация ядерного хроматина, • фрагментация ядра и цитоплазмы → апоптозные тельца Ф а г о ц и т о з (без воспаления)
Апоптоз Признаки апоптоза: • сжатие клетки, • уплотнение плазматической мембраны, • конденсация ядерного хроматина, • фрагментация ядра и цитоплазмы → апоптозные тельца Ф а г о ц и т о з (без воспаления)
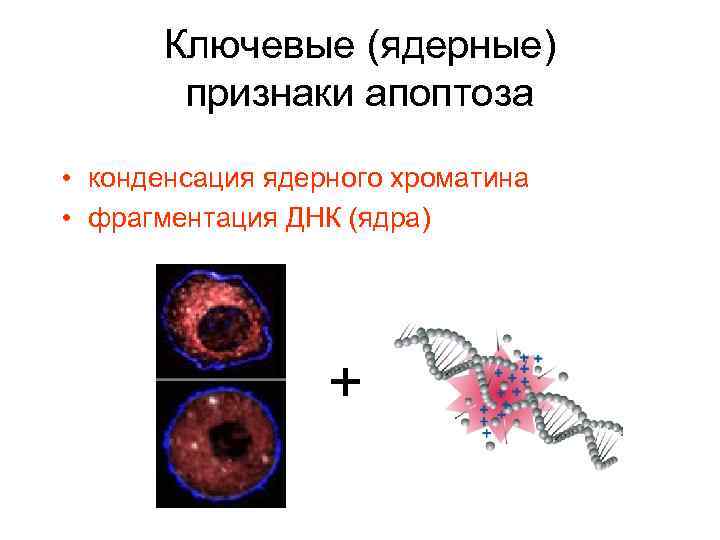 Ключевые (ядерные) признаки апоптоза • конденсация ядерного хроматина • фрагментация ДНК (ядра) +
Ключевые (ядерные) признаки апоптоза • конденсация ядерного хроматина • фрагментация ДНК (ядра) +
 Механизмы реализации апоптоза • • Рецепторный Митохондриальный р53 -опосредованный Перфорин-гранзимовый
Механизмы реализации апоптоза • • Рецепторный Митохондриальный р53 -опосредованный Перфорин-гранзимовый
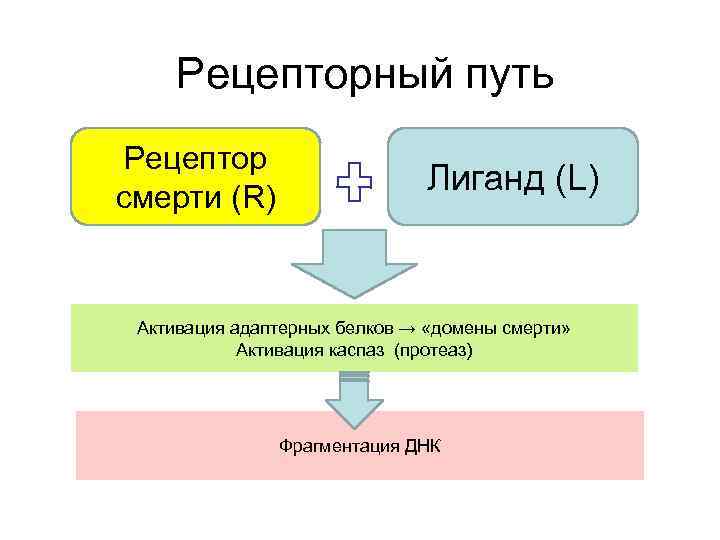 Рецепторный путь Рецептор cмерти (R) Лиганд (L) Активация адаптерных белков → «домены смерти» Активация каспаз (протеаз) Фрагментация ДНК
Рецепторный путь Рецептор cмерти (R) Лиганд (L) Активация адаптерных белков → «домены смерти» Активация каспаз (протеаз) Фрагментация ДНК

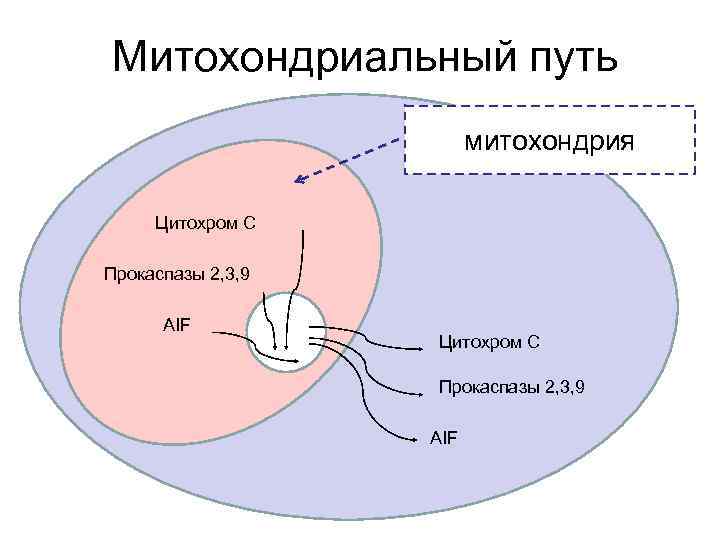 Митохондриальный путь митохондрия Цитохром С Прокаспазы 2, 3, 9 AIF
Митохондриальный путь митохондрия Цитохром С Прокаспазы 2, 3, 9 AIF
 Р 53 -опосредованный путь Накопление р53 Апоптоз Нерепарируемые повреждения ДНК Блок пролиферации Репарация ДНК
Р 53 -опосредованный путь Накопление р53 Апоптоз Нерепарируемые повреждения ДНК Блок пролиферации Репарация ДНК
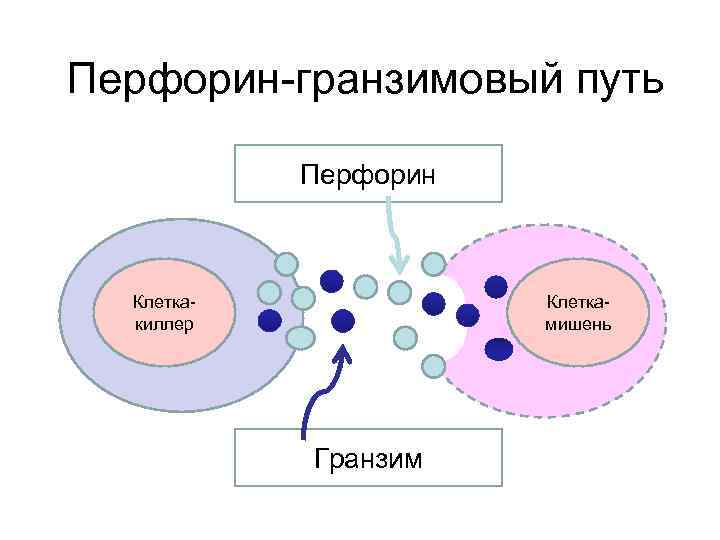 Перфорин-гранзимовый путь Перфорин Клеткакиллер Клеткамишень Гранзим
Перфорин-гранзимовый путь Перфорин Клеткакиллер Клеткамишень Гранзим
 4. Аутоиммунный механизм: • при воздействии патогенных факторов гепатоцит приобретает новые антигенные детерминанты и становится аутоантигеном. • генетический дефект иммунной системы ( «слабость» Т-супрессоров).
4. Аутоиммунный механизм: • при воздействии патогенных факторов гепатоцит приобретает новые антигенные детерминанты и становится аутоантигеном. • генетический дефект иммунной системы ( «слабость» Т-супрессоров).
 Механизм повреждения гепатоцитов токсическими агентами. • прямое повреждающее действие на печень дистрофические изменения вплоть до необратимого некроза (яд бледной поганки). • Ряд ксенобиотиков сами не вызывают некроза гепатоцитов, но в организме могут подвергаться биотрансформации с образованием метаболитов, оказывающих повреждающий эффект (тетрациклин, салицилаты, этанол).
Механизм повреждения гепатоцитов токсическими агентами. • прямое повреждающее действие на печень дистрофические изменения вплоть до необратимого некроза (яд бледной поганки). • Ряд ксенобиотиков сами не вызывают некроза гепатоцитов, но в организме могут подвергаться биотрансформации с образованием метаболитов, оказывающих повреждающий эффект (тетрациклин, салицилаты, этанол).
 • 85% этанола превращается в ацетальдегид под влиянием цитозольного фермента алкогольдегидрогеназы АЦЕТАЛЬДЕГИД § связывается с белками цитоскелета § усиливает ПОЛ § снижает активность митохондриальных ферментов и вызывает разобщение окисления и фосфорилировапния § подавляет репарацию ДНК § активирует апоптоз § активирует систему комплемента
• 85% этанола превращается в ацетальдегид под влиянием цитозольного фермента алкогольдегидрогеназы АЦЕТАЛЬДЕГИД § связывается с белками цитоскелета § усиливает ПОЛ § снижает активность митохондриальных ферментов и вызывает разобщение окисления и фосфорилировапния § подавляет репарацию ДНК § активирует апоптоз § активирует систему комплемента
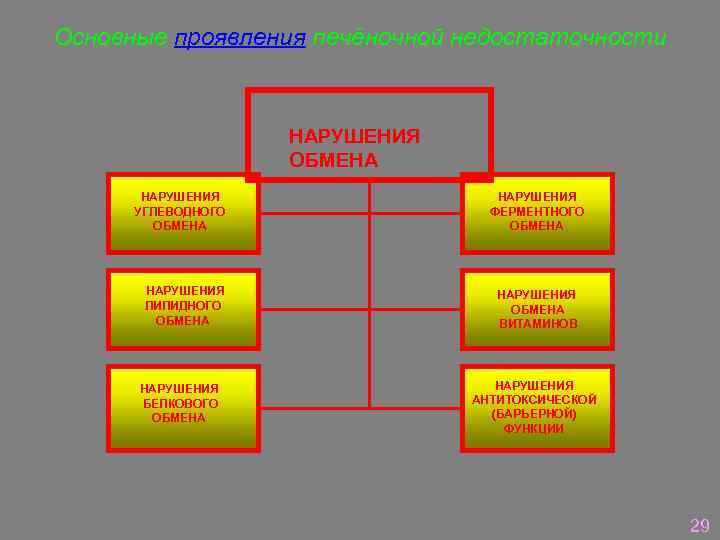 Основные проявления печёночной недостаточности НАРУШЕНИЯ ОБМЕНА НАРУШЕНИЯ УГЛЕВОДНОГО ОБМЕНА НАРУШЕНИЯ ЛИПИДНОГО ОБМЕНА НАРУШЕНИЯ БЕЛКОВОГО ОБМЕНА НАРУШЕНИЯ ФЕРМЕНТНОГО ОБМЕНА НАРУШЕНИЯ ОБМЕНА ВИТАМИНОВ НАРУШЕНИЯ АНТИТОКСИЧЕСКОЙ (БАРЬЕРНОЙ) ФУНКЦИИ 29
Основные проявления печёночной недостаточности НАРУШЕНИЯ ОБМЕНА НАРУШЕНИЯ УГЛЕВОДНОГО ОБМЕНА НАРУШЕНИЯ ЛИПИДНОГО ОБМЕНА НАРУШЕНИЯ БЕЛКОВОГО ОБМЕНА НАРУШЕНИЯ ФЕРМЕНТНОГО ОБМЕНА НАРУШЕНИЯ ОБМЕНА ВИТАМИНОВ НАРУШЕНИЯ АНТИТОКСИЧЕСКОЙ (БАРЬЕРНОЙ) ФУНКЦИИ 29
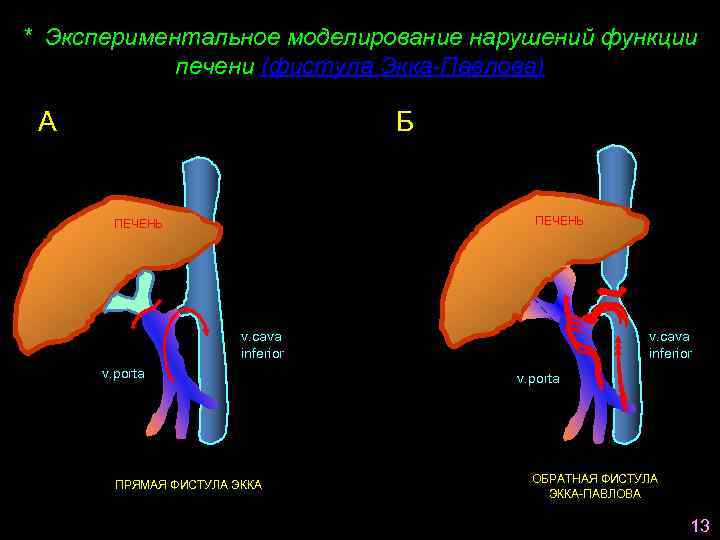 * Экспериментальное моделирование нарушений функции печени (фистула Экка-Павлова) А Б ПЕЧЕНЬ v. cava inferior v. porta ПРЯМАЯ ФИСТУЛА ЭККА v. cava inferior v. porta ОБРАТНАЯ ФИСТУЛА ЭККА-ПАВЛОВА 13
* Экспериментальное моделирование нарушений функции печени (фистула Экка-Павлова) А Б ПЕЧЕНЬ v. cava inferior v. porta ПРЯМАЯ ФИСТУЛА ЭККА v. cava inferior v. porta ОБРАТНАЯ ФИСТУЛА ЭККА-ПАВЛОВА 13

 гликоген мышцы Г-6 -Ф лактат кровь печень глюконеогенез лактат глюкоза 22
гликоген мышцы Г-6 -Ф лактат кровь печень глюконеогенез лактат глюкоза 22
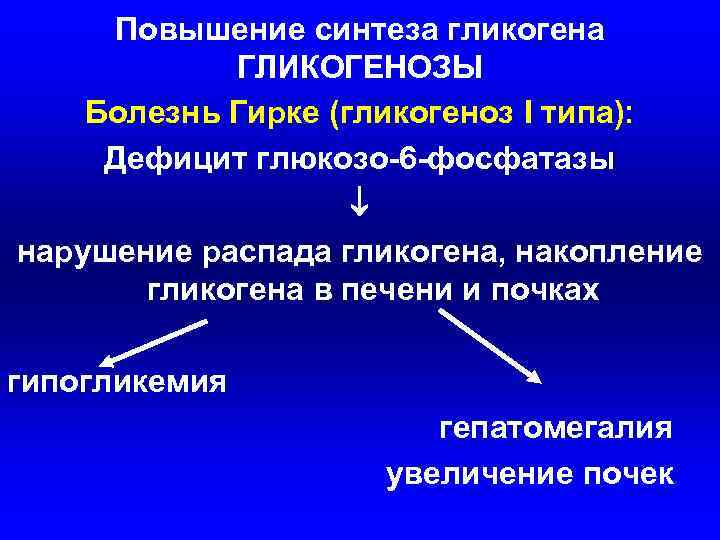 Повышение синтеза гликогена ГЛИКОГЕНОЗЫ Болезнь Гирке (гликогеноз I типа): Дефицит глюкозо-6 -фосфатазы нарушение распада гликогена, накопление гликогена в печени и почках гипогликемия гепатомегалия увеличение почек
Повышение синтеза гликогена ГЛИКОГЕНОЗЫ Болезнь Гирке (гликогеноз I типа): Дефицит глюкозо-6 -фосфатазы нарушение распада гликогена, накопление гликогена в печени и почках гипогликемия гепатомегалия увеличение почек



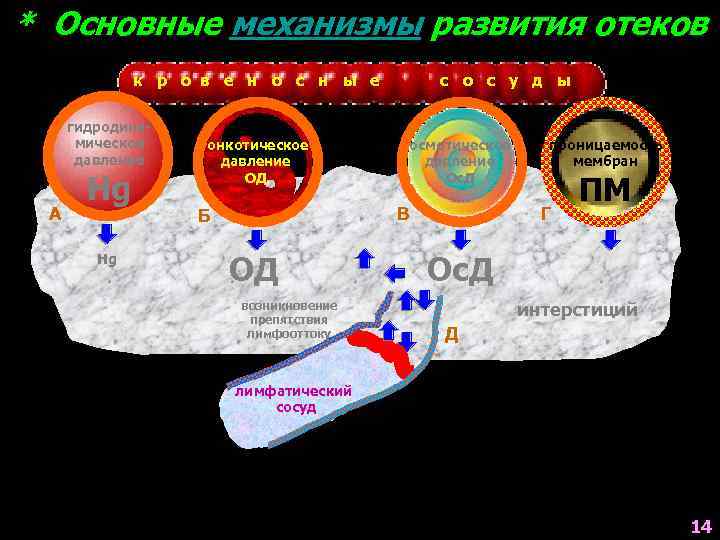 * Основные механизмы развития отеков к р о в е н о с н ы е гидродинамическое давление А Hg онкотическое давление ОД ОД возникновение препятствия лимфооттоку направление тока лимфы осмотическое давление Ос. Д В Б Hg с о с у д ы проницаемость мембран Г ПМ Ос. Д интерстиций Д лимфатический сосуд 14
* Основные механизмы развития отеков к р о в е н о с н ы е гидродинамическое давление А Hg онкотическое давление ОД ОД возникновение препятствия лимфооттоку направление тока лимфы осмотическое давление Ос. Д В Б Hg с о с у д ы проницаемость мембран Г ПМ Ос. Д интерстиций Д лимфатический сосуд 14
 Гематологические изменения при заболеваниях печени • Увеличен объём плазмы (у больных циррозом печени, особенно при наличии асцита, а также при длительной обструктивной желтухе или гепатите • Мишеневидные макроциты (увеличение холестерина в мембранах) • Акантоциты, эхиноциты (образуются вследствие взаимодействия с аномальными липо • протеинами высокой плотности, накопление неэтерифицированного холестерина по сравнению с фосфолипидами приводит к снижению текучести клеточной мембраны и образованию шиловидных • выростов. Ретикулоэндотелиальные клетки селезёнки модифицируют эти ригидные клетки, удаляя мембрану.
Гематологические изменения при заболеваниях печени • Увеличен объём плазмы (у больных циррозом печени, особенно при наличии асцита, а также при длительной обструктивной желтухе или гепатите • Мишеневидные макроциты (увеличение холестерина в мембранах) • Акантоциты, эхиноциты (образуются вследствие взаимодействия с аномальными липо • протеинами высокой плотности, накопление неэтерифицированного холестерина по сравнению с фосфолипидами приводит к снижению текучести клеточной мембраны и образованию шиловидных • выростов. Ретикулоэндотелиальные клетки селезёнки модифицируют эти ригидные клетки, удаляя мембрану.
 • Макроциты, мегалоциты (дефицит вит В 12 и фолиевой кислоты) • Повышенное разрушение эритроцитов • Костный мозг при хронической печёночноклеточной недостаточности является гиперпластическим и макронормобластическим • Лейкопения (вирусная инфекция), лейкоцитоз (воспаление, опухоли)
• Макроциты, мегалоциты (дефицит вит В 12 и фолиевой кислоты) • Повышенное разрушение эритроцитов • Костный мозг при хронической печёночноклеточной недостаточности является гиперпластическим и макронормобластическим • Лейкопения (вирусная инфекция), лейкоцитоз (воспаление, опухоли)


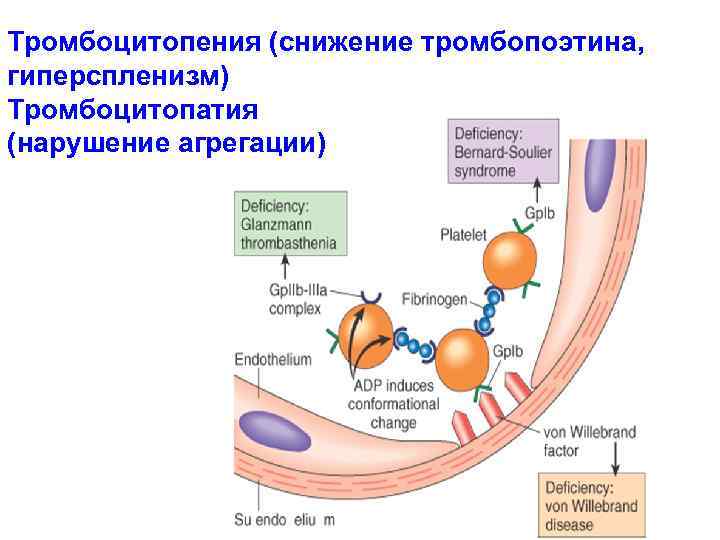 Тромбоцитопения (снижение тромбопоэтина, гиперспленизм) Тромбоцитопатия (нарушение агрегации)
Тромбоцитопения (снижение тромбопоэтина, гиперспленизм) Тромбоцитопатия (нарушение агрегации)
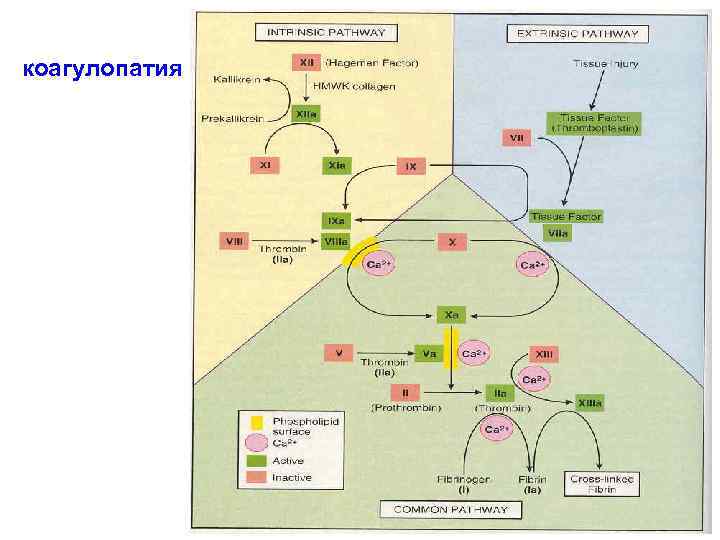 коагулопатия
коагулопатия
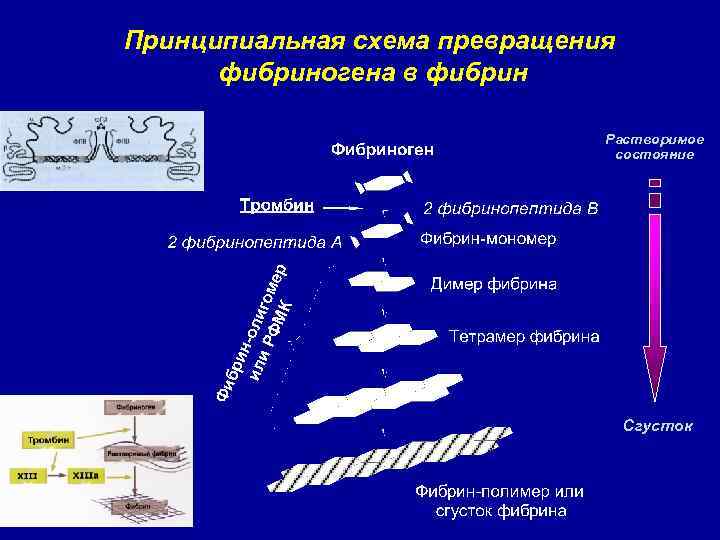 Принципиальная схема превращения фибриногена в фибрин Растворимое состояние Сгусток
Принципиальная схема превращения фибриногена в фибрин Растворимое состояние Сгусток

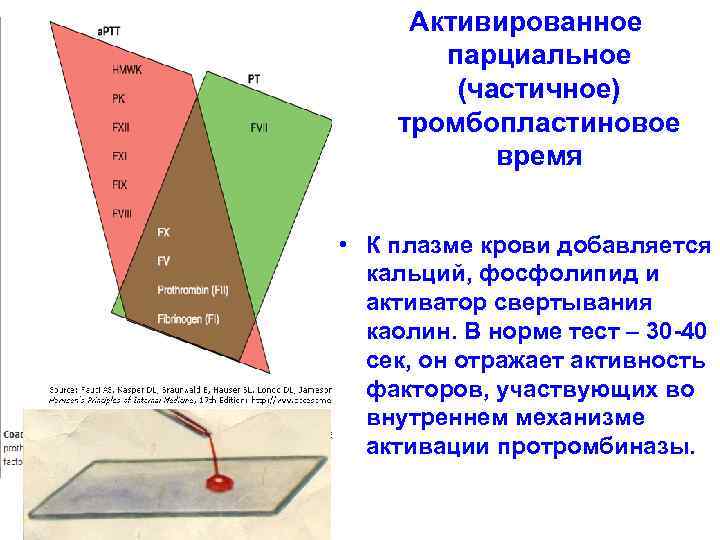 Активированное парциальное (частичное) тромбопластиновое время • К плазме крови добавляется кальций, фосфолипид и активатор свертывания каолин. В норме тест – 30 -40 сек, он отражает активность факторов, участвующих во внутреннем механизме активации протромбиназы.
Активированное парциальное (частичное) тромбопластиновое время • К плазме крови добавляется кальций, фосфолипид и активатор свертывания каолин. В норме тест – 30 -40 сек, он отражает активность факторов, участвующих во внутреннем механизме активации протромбиназы.
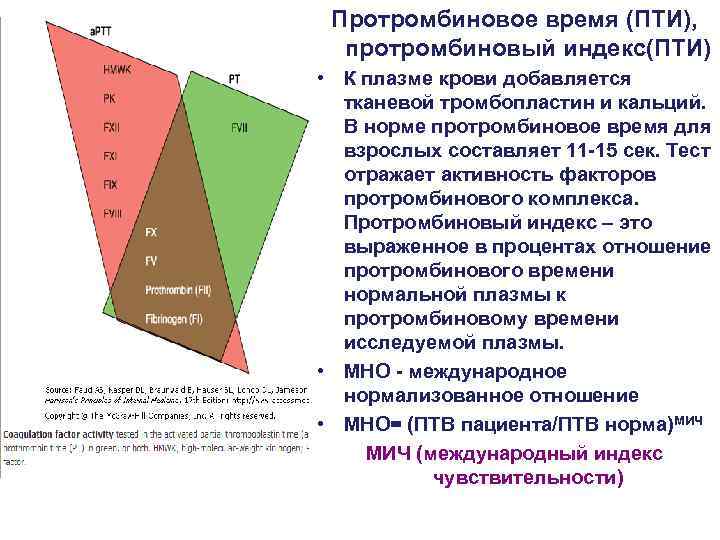 Протромбиновое время (ПТИ), протромбиновый индекс(ПТИ) • К плазме крови добавляется тканевой тромбопластин и кальций. В норме протромбиновое время для взрослых составляет 11 -15 сек. Тест отражает активность факторов протромбинового комплекса. Протромбиновый индекс – это выраженное в процентах отношение протромбинового времени нормальной плазмы к протромбиновому времени исследуемой плазмы. • МНО - международное нормализованное отношение • МНО= (ПТВ пациента/ПТВ норма)МИЧ (международный индекс чувствительности)
Протромбиновое время (ПТИ), протромбиновый индекс(ПТИ) • К плазме крови добавляется тканевой тромбопластин и кальций. В норме протромбиновое время для взрослых составляет 11 -15 сек. Тест отражает активность факторов протромбинового комплекса. Протромбиновый индекс – это выраженное в процентах отношение протромбинового времени нормальной плазмы к протромбиновому времени исследуемой плазмы. • МНО - международное нормализованное отношение • МНО= (ПТВ пациента/ПТВ норма)МИЧ (международный индекс чувствительности)
 Удлинение протромбинового времени или снижение протромбинового индекса при нормальном содержании фибриногена и нормальном тромбиновом времени наблюдается при • дефиците К-зависимых факторов свертывания • применении лекарственных препаратов (анаболические стероиды, антибиотики, ацетилсалициловая кислота, никотиновая кислота, тиазидные диуретики) Удлинение протромбинового времени при одновременном удлинении тромбопластинового времени наблюдается при • гипо- или дисфибриногенемии, • избытке в крови антикоагулянтов.
Удлинение протромбинового времени или снижение протромбинового индекса при нормальном содержании фибриногена и нормальном тромбиновом времени наблюдается при • дефиците К-зависимых факторов свертывания • применении лекарственных препаратов (анаболические стероиды, антибиотики, ацетилсалициловая кислота, никотиновая кислота, тиазидные диуретики) Удлинение протромбинового времени при одновременном удлинении тромбопластинового времени наблюдается при • гипо- или дисфибриногенемии, • избытке в крови антикоагулянтов.
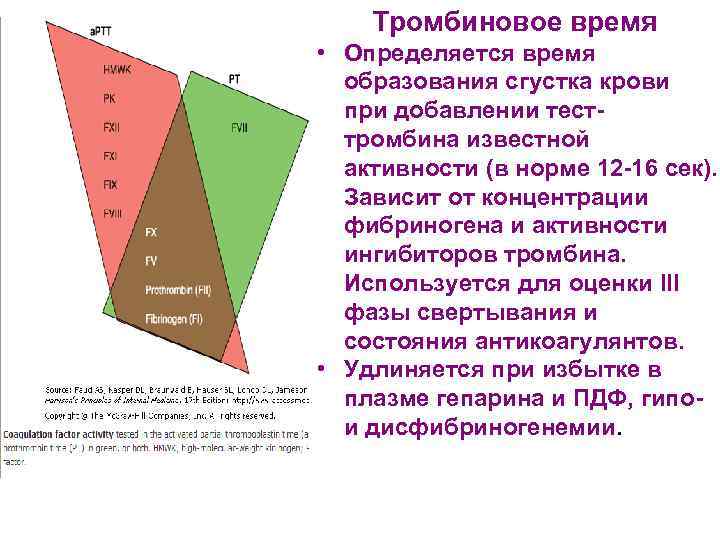 Тромбиновое время • Определяется время образования сгустка крови при добавлении тесттромбина известной активности (в норме 12 -16 сек). Зависит от концентрации фибриногена и активности ингибиторов тромбина. Используется для оценки III фазы свертывания и состояния антикоагулянтов. • Удлиняется при избытке в плазме гепарина и ПДФ, гипо- и дисфибриногенемии.
Тромбиновое время • Определяется время образования сгустка крови при добавлении тесттромбина известной активности (в норме 12 -16 сек). Зависит от концентрации фибриногена и активности ингибиторов тромбина. Используется для оценки III фазы свертывания и состояния антикоагулянтов. • Удлиняется при избытке в плазме гепарина и ПДФ, гипо- и дисфибриногенемии.

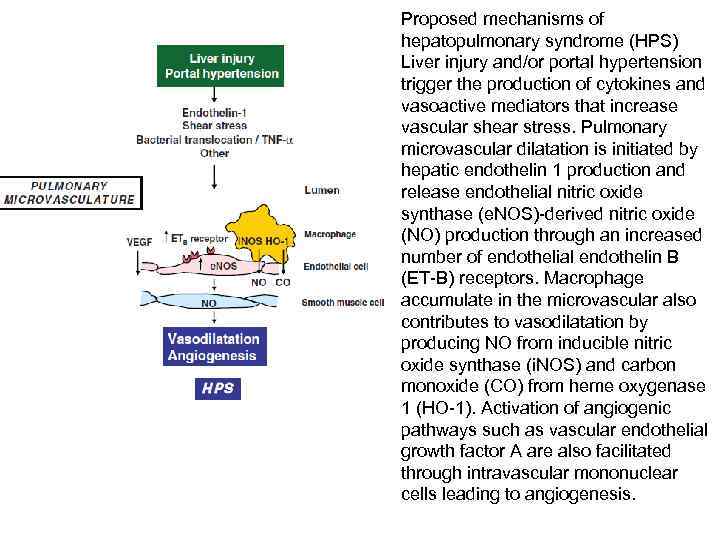 Proposed mechanisms of hepatopulmonary syndrome (HPS) Liver injury and/or portal hypertension trigger the production of cytokines and vasoactive mediators that increase vascular shear stress. Pulmonary microvascular dilatation is initiated by hepatic endothelin 1 production and release endothelial nitric oxide synthase (e. NOS)-derived nitric oxide (NO) production through an increased number of endothelial endothelin B (ET-B) receptors. Macrophage accumulate in the microvascular also contributes to vasodilatation by producing NO from inducible nitric oxide synthase (i. NOS) and carbon monoxide (CO) from heme oxygenase 1 (HO-1). Activation of angiogenic pathways such as vascular endothelial growth factor A are also facilitated through intravascular mononuclear cells leading to angiogenesis.
Proposed mechanisms of hepatopulmonary syndrome (HPS) Liver injury and/or portal hypertension trigger the production of cytokines and vasoactive mediators that increase vascular shear stress. Pulmonary microvascular dilatation is initiated by hepatic endothelin 1 production and release endothelial nitric oxide synthase (e. NOS)-derived nitric oxide (NO) production through an increased number of endothelial endothelin B (ET-B) receptors. Macrophage accumulate in the microvascular also contributes to vasodilatation by producing NO from inducible nitric oxide synthase (i. NOS) and carbon monoxide (CO) from heme oxygenase 1 (HO-1). Activation of angiogenic pathways such as vascular endothelial growth factor A are also facilitated through intravascular mononuclear cells leading to angiogenesis.
 Гепатиты - диффузное воспаление ткани печени. • первичные (самостоятельные нозологические формы) • вторичные (развиваются при других заболеваниях). • Первичные гепатиты по этиологии чаще бывают вирусными, алкогольными, лекарственными, аутоиммунными. • По течению делятся на острые и хронические.
Гепатиты - диффузное воспаление ткани печени. • первичные (самостоятельные нозологические формы) • вторичные (развиваются при других заболеваниях). • Первичные гепатиты по этиологии чаще бывают вирусными, алкогольными, лекарственными, аутоиммунными. • По течению делятся на острые и хронические.
 Острый гепатит характеризуется дистрофическими и некробиотическими изменениями в гепатоцитах, реактивными изменениями в межуточной ткани с образованием воспалительных инфильтратов в строме, а также сосудистой реакцией, характерной для воспаления.
Острый гепатит характеризуется дистрофическими и некробиотическими изменениями в гепатоцитах, реактивными изменениями в межуточной ткани с образованием воспалительных инфильтратов в строме, а также сосудистой реакцией, характерной для воспаления.
 Гепатит А (болезнь Боткина) Фекальноорально-оральный механизм передачи инфекции, обратимое течение Носительство и переход в хроническую форму, как правило, не отмечаются. Заражение вирусом А реализуется водным, пищевым и контактно-бытовым путями передачи. Среди заболевающих около 80% - дети младше 15 лет. Имеет сезонное повышение заболеваемости в летне-осенний период. После перенесенного заболевания остается пожизненный иммунитет, обусловленный антителами анти. HAV-Ig. G.
Гепатит А (болезнь Боткина) Фекальноорально-оральный механизм передачи инфекции, обратимое течение Носительство и переход в хроническую форму, как правило, не отмечаются. Заражение вирусом А реализуется водным, пищевым и контактно-бытовым путями передачи. Среди заболевающих около 80% - дети младше 15 лет. Имеет сезонное повышение заболеваемости в летне-осенний период. После перенесенного заболевания остается пожизненный иммунитет, обусловленный антителами анти. HAV-Ig. G.
 Гепатит В • парентеральный механизм передачи возбудителя. Вирусный гепатит В может протекать в форме моно или микст-инфекции. По данным ВОЗ, гепатитом В страдает более 2 млн человек во всем мире, число носителей - более 350 млн.
Гепатит В • парентеральный механизм передачи возбудителя. Вирусный гепатит В может протекать в форме моно или микст-инфекции. По данным ВОЗ, гепатитом В страдает более 2 млн человек во всем мире, число носителей - более 350 млн.
 Пути передачи 1) половой - при половых контактах, особенно гомо- и бисексуальных; 2) вертикальный - от матери плоду; 3) бытовое инфицирование через бритвенные, маникюрные приборы, зубные щетки и др. 4) проникновение вируса через поврежденную кожу, слизистые оболочки при различных манипуляциях (операции, инъекции, эндоскопические процедуры, татуаж и др. ).
Пути передачи 1) половой - при половых контактах, особенно гомо- и бисексуальных; 2) вертикальный - от матери плоду; 3) бытовое инфицирование через бритвенные, маникюрные приборы, зубные щетки и др. 4) проникновение вируса через поврежденную кожу, слизистые оболочки при различных манипуляциях (операции, инъекции, эндоскопические процедуры, татуаж и др. ).

 Гепатит D • HDV является сателлитным вирусом при гепатите В • Не способен к самостоятельной репликации, но может вызывать инфекцию при активации в присутствии вируса HBV. • Широкая распространённость HDV во всём мире • Особенно высокая заболеваемость среди наркоманов • Подавляет репликацию HBV • ИФН неэффективен, наблюдаются рецидивы • Рецидивирует в трансплантированной печени
Гепатит D • HDV является сателлитным вирусом при гепатите В • Не способен к самостоятельной репликации, но может вызывать инфекцию при активации в присутствии вируса HBV. • Широкая распространённость HDV во всём мире • Особенно высокая заболеваемость среди наркоманов • Подавляет репликацию HBV • ИФН неэффективен, наблюдаются рецидивы • Рецидивирует в трансплантированной печени
 Гепатит С • Источники инфекции, механизм и пути передачи во многом сходны с вирусом гепатита В. • Чаще всего заражение происходит при переливании крови и ее препаратов. • Передача возбудителя в быту при гетеро- и гомосексуальных контактах, от инфицированной матери к новорожденному может иметь место, но реализуется реже, чем при вирусном гепатите В.
Гепатит С • Источники инфекции, механизм и пути передачи во многом сходны с вирусом гепатита В. • Чаще всего заражение происходит при переливании крови и ее препаратов. • Передача возбудителя в быту при гетеро- и гомосексуальных контактах, от инфицированной матери к новорожденному может иметь место, но реализуется реже, чем при вирусном гепатите В.
 Все вирусные гепатиты при манифестном течении проходят четыре периода: 1. Инкубационный (от 2 до 26 недель). 2. Продромальный (преджелтушный) - выявление неспецифических симптомов. 3. Желтушный - период развернутой клинической картины. 4. Период реконвалесценции.
Все вирусные гепатиты при манифестном течении проходят четыре периода: 1. Инкубационный (от 2 до 26 недель). 2. Продромальный (преджелтушный) - выявление неспецифических симптомов. 3. Желтушный - период развернутой клинической картины. 4. Период реконвалесценции.
 Клинико-морфологические формы острого вирусного гепатита: 1. Циклическая желтушная (классическое проявление вирусного гепатита). 2. Безжелтушная (80% вирусного гепатита С и 70 % вирусного гепатита В). 3. Субклиническая (инаппарантная). 4. Молниеносная или фульминантная (с массивным прогрессирующим некрозом гепатоцитов). 5. Холестатическая (с вовлечением в процесс мелких желчных протоков).
Клинико-морфологические формы острого вирусного гепатита: 1. Циклическая желтушная (классическое проявление вирусного гепатита). 2. Безжелтушная (80% вирусного гепатита С и 70 % вирусного гепатита В). 3. Субклиническая (инаппарантная). 4. Молниеносная или фульминантная (с массивным прогрессирующим некрозом гепатоцитов). 5. Холестатическая (с вовлечением в процесс мелких желчных протоков).
 Исходы острых гепатитов: 1. Полное выздоровление. 2. Выздоровление с остаточными явлениями (постгепатитный синдром, дискинезия желчных путей, гепатофиброз). 3. Переход в хронический гепатит. 4. Развитие цирроза печени. 5. Риск возникновения гепатоцеллюлярной карциномы.
Исходы острых гепатитов: 1. Полное выздоровление. 2. Выздоровление с остаточными явлениями (постгепатитный синдром, дискинезия желчных путей, гепатофиброз). 3. Переход в хронический гепатит. 4. Развитие цирроза печени. 5. Риск возникновения гепатоцеллюлярной карциномы.
 Хронический гепатит – диффузное воспалительно-дистрофическое хроническое поражение печени различной этиологии, морфологически характеризующееся дистрофией печеночных клеток, гистиолимфоплазмоцитарной инфильтрацией и умеренным фиброзом портальных трактов, гиперплазией звездчатых эндотелиоцитов при сохранении дольковой структуры печени.
Хронический гепатит – диффузное воспалительно-дистрофическое хроническое поражение печени различной этиологии, морфологически характеризующееся дистрофией печеночных клеток, гистиолимфоплазмоцитарной инфильтрацией и умеренным фиброзом портальных трактов, гиперплазией звездчатых эндотелиоцитов при сохранении дольковой структуры печени.
 Классификация хронического гепатита, предложенная в 1993 г. С. Д. Подымовой: 1. Вирусный гепатит (В, С, D). 2. Лекарственный гепатит. 3. Токсический гепатит. 4. Алкогольный гепатит. 5. Генетически детерминированный или метаболический гепатит (при болезни Вильсона. Коновалова, гемохроматозе). 6. Идиопатический (аутоиммунный и др. ). 7. Неспецифический реактивный гепатит. 8. Вторичный билиарный гепатит при внепеченочном холестазе.
Классификация хронического гепатита, предложенная в 1993 г. С. Д. Подымовой: 1. Вирусный гепатит (В, С, D). 2. Лекарственный гепатит. 3. Токсический гепатит. 4. Алкогольный гепатит. 5. Генетически детерминированный или метаболический гепатит (при болезни Вильсона. Коновалова, гемохроматозе). 6. Идиопатический (аутоиммунный и др. ). 7. Неспецифический реактивный гепатит. 8. Вторичный билиарный гепатит при внепеченочном холестазе.
 • Цирроз печени – • хроническое полиэтиологическое прогрессирующее заболевание печени, характеризующееся значительным уменьшением количества функционирующих гепатоцитов, нарастающим фиброзом, перестройкой нормальной структуры паренхимы и сосудистой системы печени, появлением узлов регенерации и развитием в последующем печеночной недостаточности и портальной гипертензии.
• Цирроз печени – • хроническое полиэтиологическое прогрессирующее заболевание печени, характеризующееся значительным уменьшением количества функционирующих гепатоцитов, нарастающим фиброзом, перестройкой нормальной структуры паренхимы и сосудистой системы печени, появлением узлов регенерации и развитием в последующем печеночной недостаточности и портальной гипертензии.
 Основные клинико-лабораторные синдромы цирроза: 1. Желтуха (могут диагностироваться безжелтушные формы, но при билиарном циррозе желтуха наблюдается всегда). 2. Портальная гипертензия. 3. Астеновегетативный синдром (слабость, утомляемость, лабильность настроения, нервозность, исхудание). 4. Геморрагический синдром 5. Кожный зуд является наиболее ранним и постоянным, а иногда единственным проявлением цирроза
Основные клинико-лабораторные синдромы цирроза: 1. Желтуха (могут диагностироваться безжелтушные формы, но при билиарном циррозе желтуха наблюдается всегда). 2. Портальная гипертензия. 3. Астеновегетативный синдром (слабость, утомляемость, лабильность настроения, нервозность, исхудание). 4. Геморрагический синдром 5. Кожный зуд является наиболее ранним и постоянным, а иногда единственным проявлением цирроза
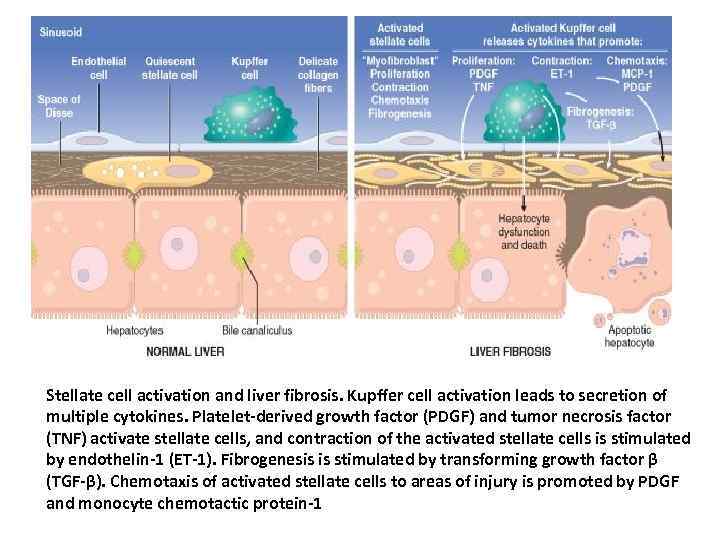 Stellate cell activation and liver fibrosis. Kupffer cell activation leads to secretion of multiple cytokines. Platelet-derived growth factor (PDGF) and tumor necrosis factor (TNF) activate stellate cells, and contraction of the activated stellate cells is stimulated by endothelin-1 (ET-1). Fibrogenesis is stimulated by transforming growth factor β (TGF-β). Chemotaxis of activated stellate cells to areas of injury is promoted by PDGF and monocyte chemotactic protein-1
Stellate cell activation and liver fibrosis. Kupffer cell activation leads to secretion of multiple cytokines. Platelet-derived growth factor (PDGF) and tumor necrosis factor (TNF) activate stellate cells, and contraction of the activated stellate cells is stimulated by endothelin-1 (ET-1). Fibrogenesis is stimulated by transforming growth factor β (TGF-β). Chemotaxis of activated stellate cells to areas of injury is promoted by PDGF and monocyte chemotactic protein-1
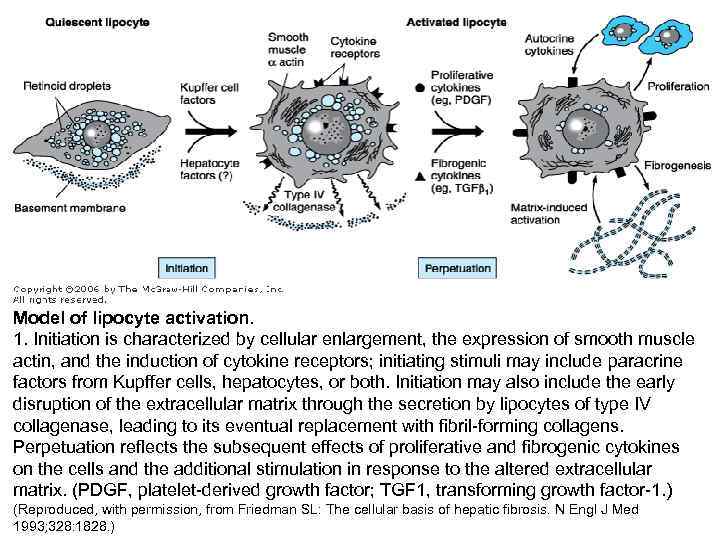 Model of lipocyte activation. 1. Initiation is characterized by cellular enlargement, the expression of smooth muscle actin, and the induction of cytokine receptors; initiating stimuli may include paracrine factors from Kupffer cells, hepatocytes, or both. Initiation may also include the early disruption of the extracellular matrix through the secretion by lipocytes of type IV collagenase, leading to its eventual replacement with fibril-forming collagens. Perpetuation reflects the subsequent effects of proliferative and fibrogenic cytokines on the cells and the additional stimulation in response to the altered extracellular matrix. (PDGF, platelet-derived growth factor; TGF 1, transforming growth factor-1. ) (Reproduced, with permission, from Friedman SL: The cellular basis of hepatic fibrosis. N Engl J Med 1993; 328: 1828. )
Model of lipocyte activation. 1. Initiation is characterized by cellular enlargement, the expression of smooth muscle actin, and the induction of cytokine receptors; initiating stimuli may include paracrine factors from Kupffer cells, hepatocytes, or both. Initiation may also include the early disruption of the extracellular matrix through the secretion by lipocytes of type IV collagenase, leading to its eventual replacement with fibril-forming collagens. Perpetuation reflects the subsequent effects of proliferative and fibrogenic cytokines on the cells and the additional stimulation in response to the altered extracellular matrix. (PDGF, platelet-derived growth factor; TGF 1, transforming growth factor-1. ) (Reproduced, with permission, from Friedman SL: The cellular basis of hepatic fibrosis. N Engl J Med 1993; 328: 1828. )
 Маркеры повреждения клеток печени Повреждение мембран гепатоцитов Исследование крови внутриклеточные ферменты гепатоцитов: аспартат аминотрансфераза (АСТ), аланин аминотрансфераза (AЛТ) АСТ/АЛТ – коэффициент де Ритиса = 1, 33; снижение свидетельствует о тяжести поражения печени лактатдегидрогеназа (ЛДГ 5)
Маркеры повреждения клеток печени Повреждение мембран гепатоцитов Исследование крови внутриклеточные ферменты гепатоцитов: аспартат аминотрансфераза (АСТ), аланин аминотрансфераза (AЛТ) АСТ/АЛТ – коэффициент де Ритиса = 1, 33; снижение свидетельствует о тяжести поражения печени лактатдегидрогеназа (ЛДГ 5)
 Нарушение функции Снижение в крови альбуминов печеночных Снижение факторов V, VII, X, клеток протромбина, фибриногена, повышение протромбинового времени аммиака гипогликемия между приемами пищи Гипергликемия после еды (при шунтировании крови из воротной вены в системную циркуляцию)
Нарушение функции Снижение в крови альбуминов печеночных Снижение факторов V, VII, X, клеток протромбина, фибриногена, повышение протромбинового времени аммиака гипогликемия между приемами пищи Гипергликемия после еды (при шунтировании крови из воротной вены в системную циркуляцию)
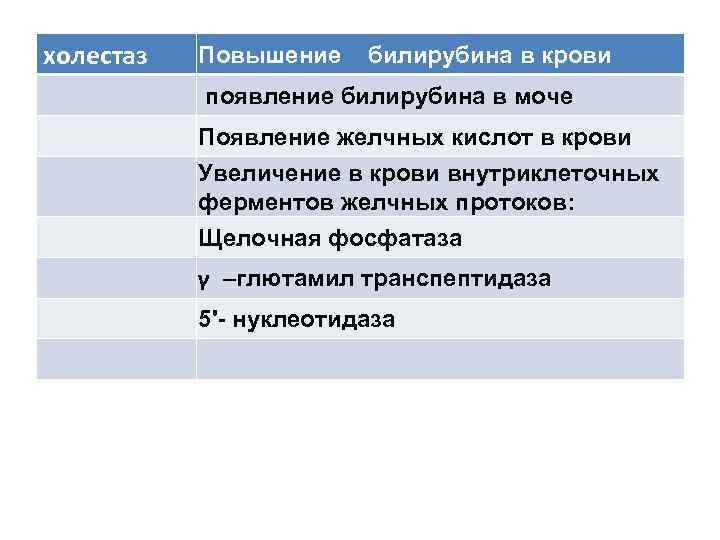 холестаз Повышение билирубина в крови появление билирубина в моче Появление желчных кислот в крови Увеличение в крови внутриклеточных ферментов желчных протоков: Щелочная фосфатаза γ –глютамил транспептидаза 5'- нуклеотидаза
холестаз Повышение билирубина в крови появление билирубина в моче Появление желчных кислот в крови Увеличение в крови внутриклеточных ферментов желчных протоков: Щелочная фосфатаза γ –глютамил транспептидаза 5'- нуклеотидаза
 Клинические проявления печеночной недостаточности проявления патогенез • Синдром нарушение обмена веществ нарушенного питания üухудшение аппетита, тошнота, боли в животе, неустойчивый стул, похудание • Синдром желтухи Нарушение желчевыделительной функции печени, увеличение в крови билирубина и желчных кислот
Клинические проявления печеночной недостаточности проявления патогенез • Синдром нарушение обмена веществ нарушенного питания üухудшение аппетита, тошнота, боли в животе, неустойчивый стул, похудание • Синдром желтухи Нарушение желчевыделительной функции печени, увеличение в крови билирубина и желчных кислот
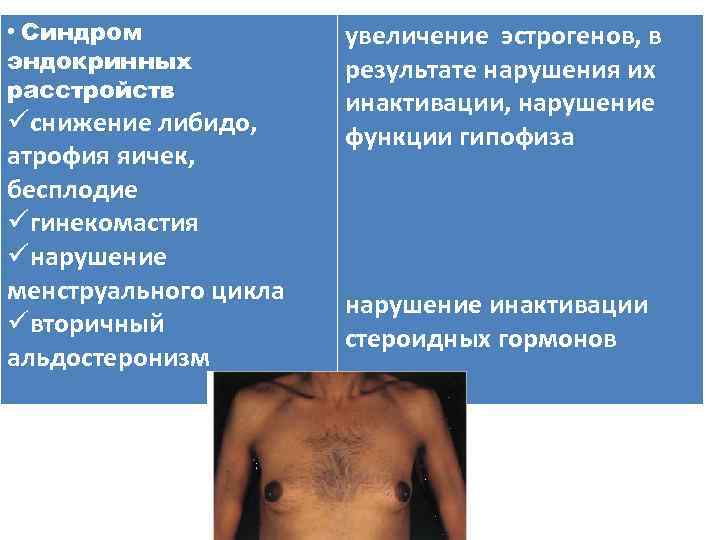 • Синдром эндокринных расстройств üснижение либидо, атрофия яичек, бесплодие üгинекомастия üнарушение менструального цикла üвторичный альдостеронизм увеличение эстрогенов, в результате нарушения их инактивации, нарушение функции гипофиза нарушение инактивации стероидных гормонов
• Синдром эндокринных расстройств üснижение либидо, атрофия яичек, бесплодие üгинекомастия üнарушение менструального цикла üвторичный альдостеронизм увеличение эстрогенов, в результате нарушения их инактивации, нарушение функции гипофиза нарушение инактивации стероидных гормонов
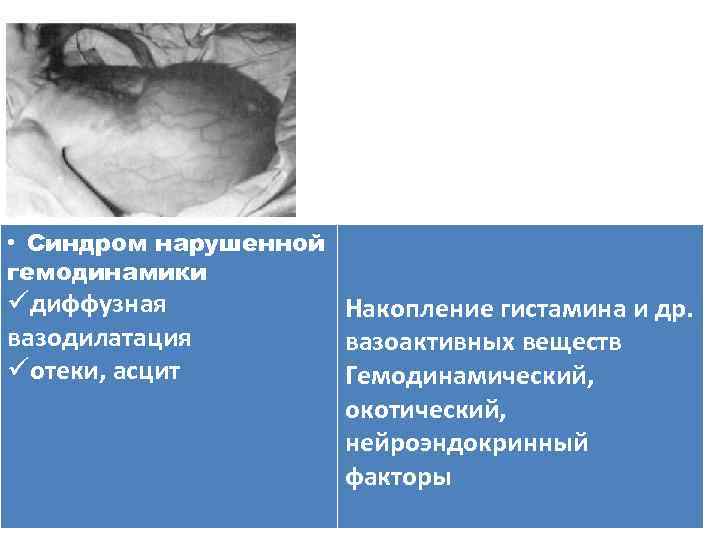 • Синдром нарушенной гемодинамики üдиффузная вазодилатация üотеки, асцит Накопление гистамина и др. вазоактивных веществ Гемодинамический, окотический, нейроэндокринный факторы
• Синдром нарушенной гемодинамики üдиффузная вазодилатация üотеки, асцит Накопление гистамина и др. вазоактивных веществ Гемодинамический, окотический, нейроэндокринный факторы
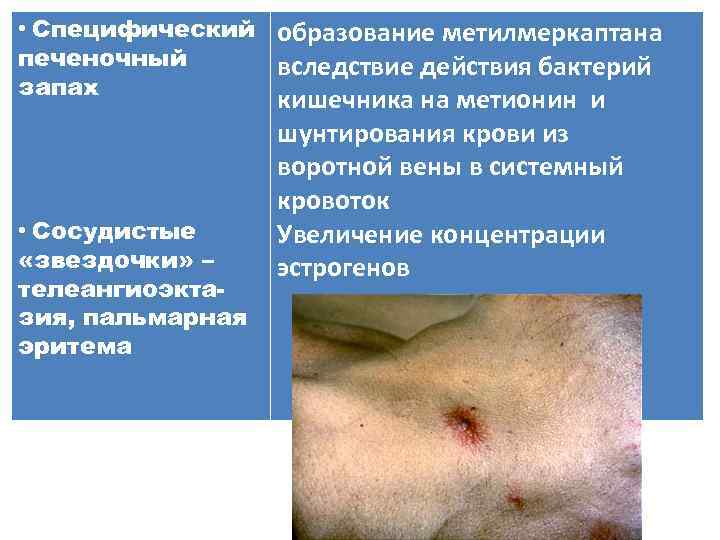 • Специфический образование метилмеркаптана печеночный вследствие действия бактерий запах • Сосудистые «звездочки» – телеангиоэктазия, пальмарная эритема кишечника на метионин и шунтирования крови из воротной вены в системный кровоток Увеличение концентрации эстрогенов
• Специфический образование метилмеркаптана печеночный вследствие действия бактерий запах • Сосудистые «звездочки» – телеангиоэктазия, пальмарная эритема кишечника на метионин и шунтирования крови из воротной вены в системный кровоток Увеличение концентрации эстрогенов
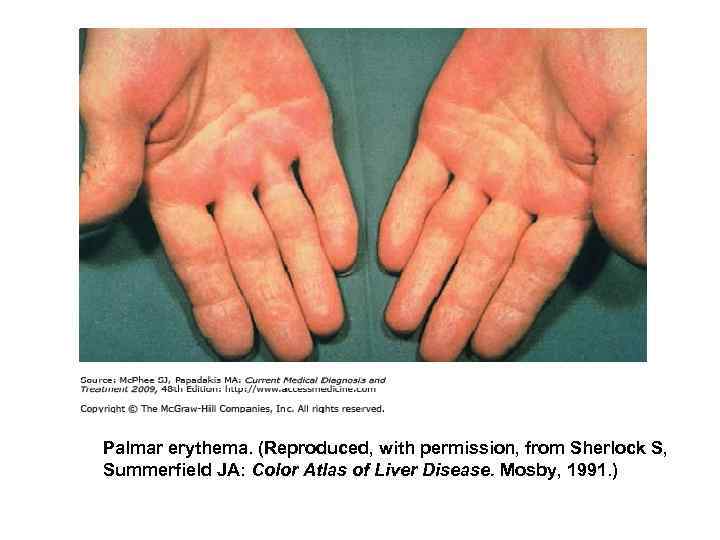 Palmar erythema. (Reproduced, with permission, from Sherlock S, Summerfield JA: Color Atlas of Liver Disease. Mosby, 1991. )
Palmar erythema. (Reproduced, with permission, from Sherlock S, Summerfield JA: Color Atlas of Liver Disease. Mosby, 1991. )
 Геморрагический диатез частые кровотечения, развитие ДВС-синдрома Нарушение синтеза факторов свертывания крови Асцит, «голова медузы» , расширение вен пищевода и геморроидальных вен, Портальная гипертензия спленомегалия Лихорадка Некрозы гепатоцитов, бактериемия
Геморрагический диатез частые кровотечения, развитие ДВС-синдрома Нарушение синтеза факторов свертывания крови Асцит, «голова медузы» , расширение вен пищевода и геморроидальных вен, Портальная гипертензия спленомегалия Лихорадка Некрозы гепатоцитов, бактериемия
 Печёночная кома ПЕЧЁНОЧНАЯ КОМА представляет собой конечный этап развития прогрессирующей печёночной недостаточности, когда на фоне интоксикации организма выявляются признаки выраженного повреждения, прежде всего, центральной нервной системы ( «гепато-церебральный синдром» ), а также других органов и тканей. 27
Печёночная кома ПЕЧЁНОЧНАЯ КОМА представляет собой конечный этап развития прогрессирующей печёночной недостаточности, когда на фоне интоксикации организма выявляются признаки выраженного повреждения, прежде всего, центральной нервной системы ( «гепато-церебральный синдром» ), а также других органов и тканей. 27
 Печеночная кома Виды по патогенезу: • печеночно-клеточная • шунтовая (портокавальная) • смешанная
Печеночная кома Виды по патогенезу: • печеночно-клеточная • шунтовая (портокавальная) • смешанная
 Печеночно-клеточная кома (истинная, эндогенная): массивный некроз паренхимы печени нарушение всех функций печени • увеличение в крови церебротоксических веществ (аммиак, фенолы, скатол, амины, жирные кислоты (масляная, капроновая, валериановая), непрямой билирубин, токсические вещества из поврежденных гепатоцитов и др. )
Печеночно-клеточная кома (истинная, эндогенная): массивный некроз паренхимы печени нарушение всех функций печени • увеличение в крови церебротоксических веществ (аммиак, фенолы, скатол, амины, жирные кислоты (масляная, капроновая, валериановая), непрямой билирубин, токсические вещества из поврежденных гепатоцитов и др. )
 • Снижается концентрация аминокислот с разветвленной цепью (валин, лейцин, изолейцин) увеличивается концентрация ароматических АК (фенилаланин, тирозин, триптофан) снижается синтез дофамина и норадреналина, образуются ложные нейротрансмиттеры (октопамин, бета-фенилэтиламин) • Нарушается клиренс ГАМК • Гипогликемия • Гипокалиемия (вторичный альдостеронизм) (электролитная кома) • ацидоз.
• Снижается концентрация аминокислот с разветвленной цепью (валин, лейцин, изолейцин) увеличивается концентрация ароматических АК (фенилаланин, тирозин, триптофан) снижается синтез дофамина и норадреналина, образуются ложные нейротрансмиттеры (октопамин, бета-фенилэтиламин) • Нарушается клиренс ГАМК • Гипогликемия • Гипокалиемия (вторичный альдостеронизм) (электролитная кома) • ацидоз.
 Шунтовая печеночная кома портальная гипертензия развитие порто-кавальных анастомозов сброс части крови, минуя печень, в общий кровоток интоксикация кишечными ядами и продуктами обмена
Шунтовая печеночная кома портальная гипертензия развитие порто-кавальных анастомозов сброс части крови, минуя печень, в общий кровоток интоксикация кишечными ядами и продуктами обмена
 Инфекционная лихорадка • бактерии, вирусы, грибки, простейшие, гельминты ЭКЗОГЕННЫЕ ПИРОГЕНЫ Неинфекционная лихорадка асептическое воспаление, ожоги, травмы, инфаркты, кровоизлияния аллергические реакции, опухоли Продукты повреждения тканей ПЕРВИЧНЫЕ ЭНДОГЕННЫЕ ПИРОГЕНЫ Активация мононуклеарных фагоцитов, гранулоцитов синтез вторичных эндопирогенов: интерлейкинов (ИЛ-1, ИЛ-6, ИЛ-8), ФНО (фактора некроза опухолей)
Инфекционная лихорадка • бактерии, вирусы, грибки, простейшие, гельминты ЭКЗОГЕННЫЕ ПИРОГЕНЫ Неинфекционная лихорадка асептическое воспаление, ожоги, травмы, инфаркты, кровоизлияния аллергические реакции, опухоли Продукты повреждения тканей ПЕРВИЧНЫЕ ЭНДОГЕННЫЕ ПИРОГЕНЫ Активация мононуклеарных фагоцитов, гранулоцитов синтез вторичных эндопирогенов: интерлейкинов (ИЛ-1, ИЛ-6, ИЛ-8), ФНО (фактора некроза опухолей)
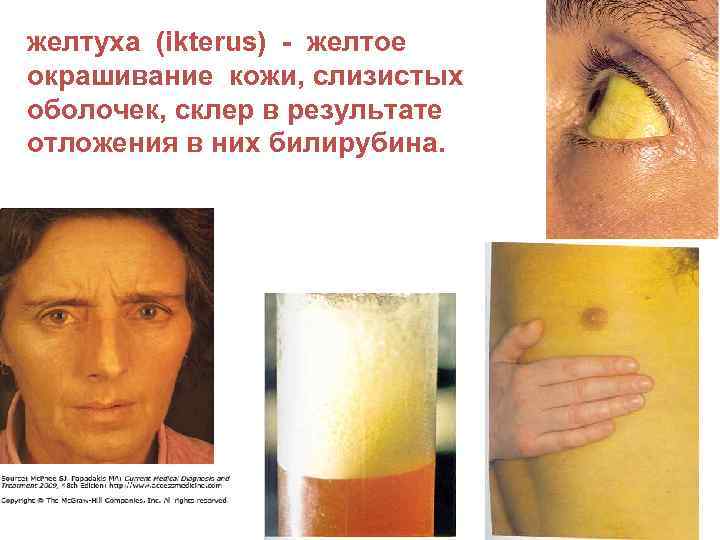 желтуха (ikterus) - желтое окрашивание кожи, слизистых оболочек, склер в результате отложения в них билирубина.
желтуха (ikterus) - желтое окрашивание кожи, слизистых оболочек, склер в результате отложения в них билирубина.
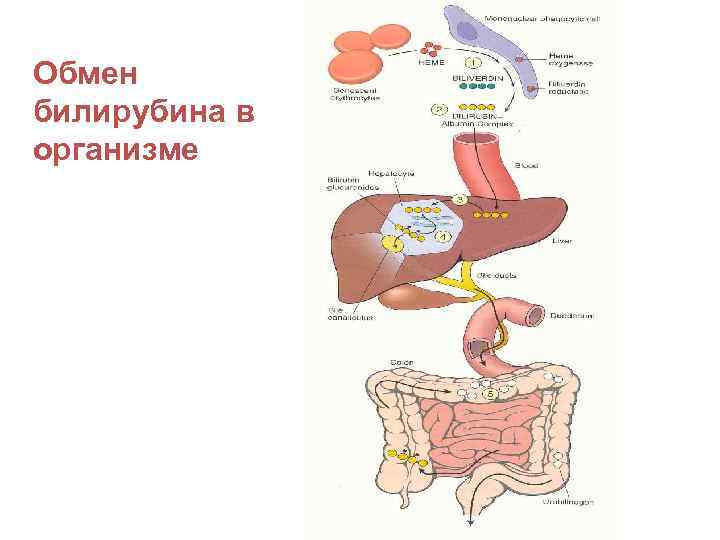 Обмен билирубина в организме
Обмен билирубина в организме
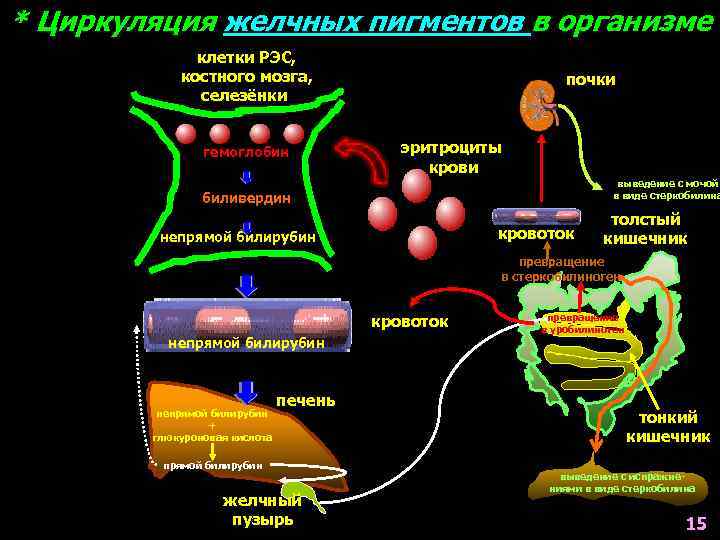 * Циркуляция желчных пигментов в организме клетки РЭС, костного мозга, селезёнки гемоглобин почки эритроциты крови выведение с мочой в виде стеркобилина биливердин кровоток непрямой билирубин толстый кишечник превращение в стеркобилиноген кровоток непрямой билирубин + глюкуроновая кислота печень прямой билирубин желчный пузырь превращение в уробилиноген тонкий кишечник выведение с испражнениями в виде стеркобилина 15
* Циркуляция желчных пигментов в организме клетки РЭС, костного мозга, селезёнки гемоглобин почки эритроциты крови выведение с мочой в виде стеркобилина биливердин кровоток непрямой билирубин толстый кишечник превращение в стеркобилиноген кровоток непрямой билирубин + глюкуроновая кислота печень прямой билирубин желчный пузырь превращение в уробилиноген тонкий кишечник выведение с испражнениями в виде стеркобилина 15
 Виды желтух по патогенезу • Надпеченочная (гемолитическая) • Печеночная (паренхиматозная) • Подпеченочная (механическая)
Виды желтух по патогенезу • Надпеченочная (гемолитическая) • Печеночная (паренхиматозная) • Подпеченочная (механическая)
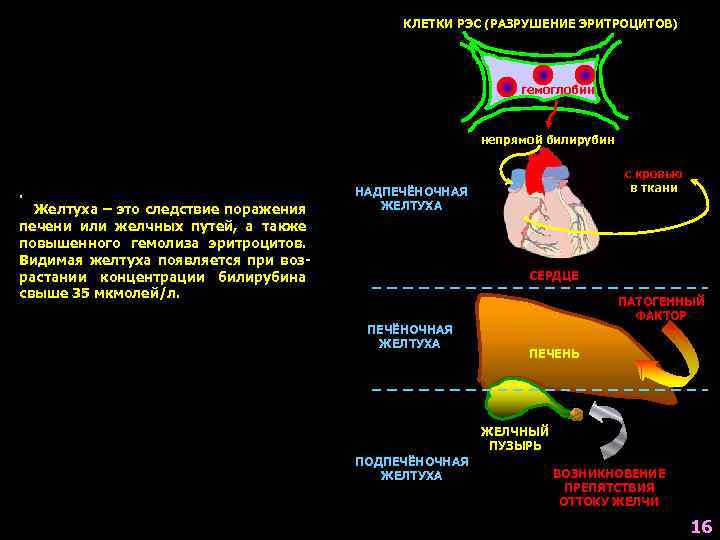 КЛЕТКИ РЭС (РАЗРУШЕНИЕ ЭРИТРОЦИТОВ) гемоглобин непрямой билирубин . Желтуха – это следствие поражения печени или желчных путей, а также повышенного гемолиза эритроцитов. Видимая желтуха появляется при возрастании концентрации билирубина свыше 35 мкмолей/л. с кровью в ткани НАДПЕЧЁНОЧНАЯ ЖЕЛТУХА СЕРДЦЕ ПЕЧЁНОЧНАЯ ЖЕЛТУХА ПАТОГЕННЫЙ ФАКТОР ПЕЧЕНЬ ЖЕЛЧНЫЙ ПУЗЫРЬ ПОДПЕЧЁНОЧНАЯ ЖЕЛТУХА ВОЗНИКНОВЕНИЕ ПРЕПЯТСТВИЯ ОТТОКУ ЖЕЛЧИ 16
КЛЕТКИ РЭС (РАЗРУШЕНИЕ ЭРИТРОЦИТОВ) гемоглобин непрямой билирубин . Желтуха – это следствие поражения печени или желчных путей, а также повышенного гемолиза эритроцитов. Видимая желтуха появляется при возрастании концентрации билирубина свыше 35 мкмолей/л. с кровью в ткани НАДПЕЧЁНОЧНАЯ ЖЕЛТУХА СЕРДЦЕ ПЕЧЁНОЧНАЯ ЖЕЛТУХА ПАТОГЕННЫЙ ФАКТОР ПЕЧЕНЬ ЖЕЛЧНЫЙ ПУЗЫРЬ ПОДПЕЧЁНОЧНАЯ ЖЕЛТУХА ВОЗНИКНОВЕНИЕ ПРЕПЯТСТВИЯ ОТТОКУ ЖЕЛЧИ 16
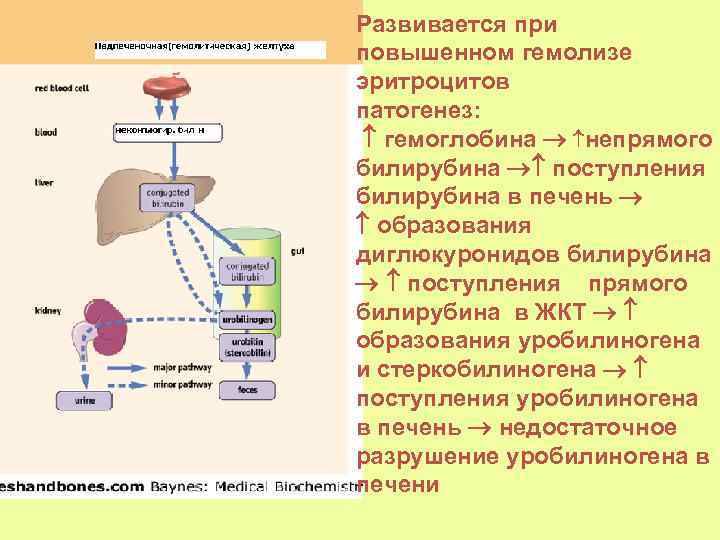 Развивается при повышенном гемолизе эритроцитов патогенез: гемоглобина непрямого билирубина поступления билирубина в печень образования диглюкуронидов билирубина поступления прямого билирубина в ЖКТ образования уробилиногена и стеркобилиногена поступления уробилиногена в печень недостаточное разрушение уробилиногена в печени
Развивается при повышенном гемолизе эритроцитов патогенез: гемоглобина непрямого билирубина поступления билирубина в печень образования диглюкуронидов билирубина поступления прямого билирубина в ЖКТ образования уробилиногена и стеркобилиногена поступления уробилиногена в печень недостаточное разрушение уробилиногена в печени
 • • кровь: гипербилирубинемия преимущественно за счет непрямого (неконьюгированного) билирубина моча: интенсивно окрашена кал: гиперхоличен, темный за счет стеркобилина
• • кровь: гипербилирубинемия преимущественно за счет непрямого (неконьюгированного) билирубина моча: интенсивно окрашена кал: гиперхоличен, темный за счет стеркобилина
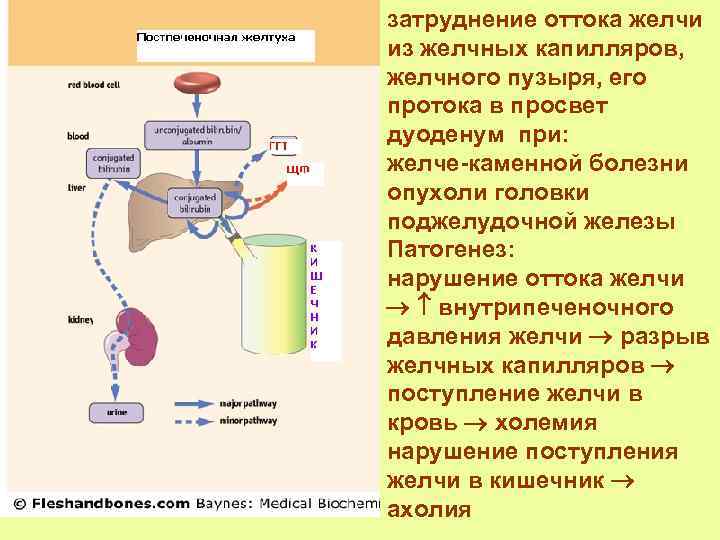 затруднение оттока желчи из желчных капилляров, желчного пузыря, его протока в просвет дуоденум при: желче-каменной болезни опухоли головки поджелудочной железы Патогенез: нарушение оттока желчи внутрипеченочного давления желчи разрыв желчных капилляров поступление желчи в кровь холемия нарушение поступления желчи в кишечник ахолия
затруднение оттока желчи из желчных капилляров, желчного пузыря, его протока в просвет дуоденум при: желче-каменной болезни опухоли головки поджелудочной железы Патогенез: нарушение оттока желчи внутрипеченочного давления желчи разрыв желчных капилляров поступление желчи в кровь холемия нарушение поступления желчи в кишечник ахолия
 кровь: • гипербилирубинемия преимущественно за счет прямого (коньюгированного) билирубина моча: • темная за счет появления прямого билирубина кал: ахоличен, обесцвечен (не образуется стеркобилин)
кровь: • гипербилирубинемия преимущественно за счет прямого (коньюгированного) билирубина моча: • темная за счет появления прямого билирубина кал: ахоличен, обесцвечен (не образуется стеркобилин)
 Паренхиматозная желтуха по патогенезу: • печеночно-клеточная • энзимопатическая • холестатическая Печеночно-клеточная желтуха возникает при повреждении гепатоцитов кровь: • гипербилирубинемия за счет прямого и непрямого билирубина моча: • темная за счет прямого билирубина кал: • частично обесцвечен, гипохоличен
Паренхиматозная желтуха по патогенезу: • печеночно-клеточная • энзимопатическая • холестатическая Печеночно-клеточная желтуха возникает при повреждении гепатоцитов кровь: • гипербилирубинемия за счет прямого и непрямого билирубина моча: • темная за счет прямого билирубина кал: • частично обесцвечен, гипохоличен
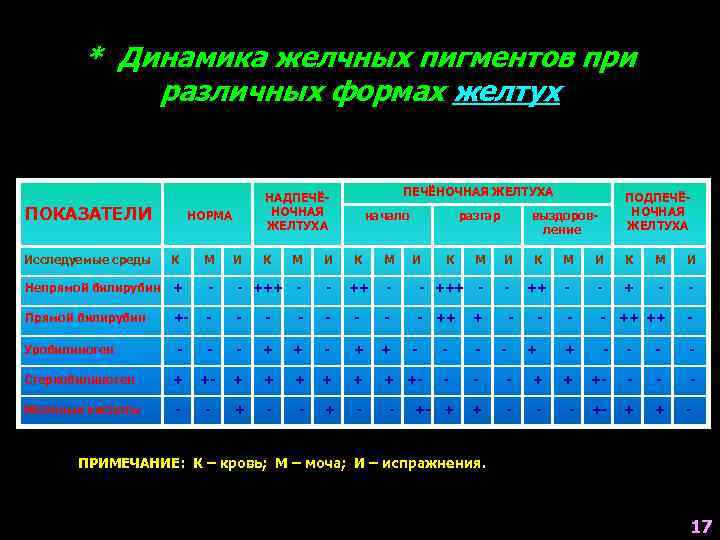 * Динамика желчных пигментов при различных формах желтух ПОКАЗАТЕЛИ НОРМА Исследуемые среды К М Непрямой билирубин + - Прямой билирубин +- Уробилиноген ПЕЧЁНОЧНАЯ ЖЕЛТУХА НАДПЕЧЁНОЧНАЯ ЖЕЛТУХА И К начало выздоровление разгар М И К М И - +++ - - + - - - - - ++ ++ - - + + - - - + - - Стеркобилиноген + +- + + + +- - Желчные кислоты - - + + - - - +- + + +- К ПОДПЕЧЁНОЧНАЯ ЖЕЛТУХА - + - ПРИМЕЧАНИЕ: К – кровь; М – моча; И – испражнения. 17
* Динамика желчных пигментов при различных формах желтух ПОКАЗАТЕЛИ НОРМА Исследуемые среды К М Непрямой билирубин + - Прямой билирубин +- Уробилиноген ПЕЧЁНОЧНАЯ ЖЕЛТУХА НАДПЕЧЁНОЧНАЯ ЖЕЛТУХА И К начало выздоровление разгар М И К М И - +++ - - + - - - - - ++ ++ - - + + - - - + - - Стеркобилиноген + +- + + + +- - Желчные кислоты - - + + - - - +- + + +- К ПОДПЕЧЁНОЧНАЯ ЖЕЛТУХА - + - ПРИМЕЧАНИЕ: К – кровь; М – моча; И – испражнения. 17

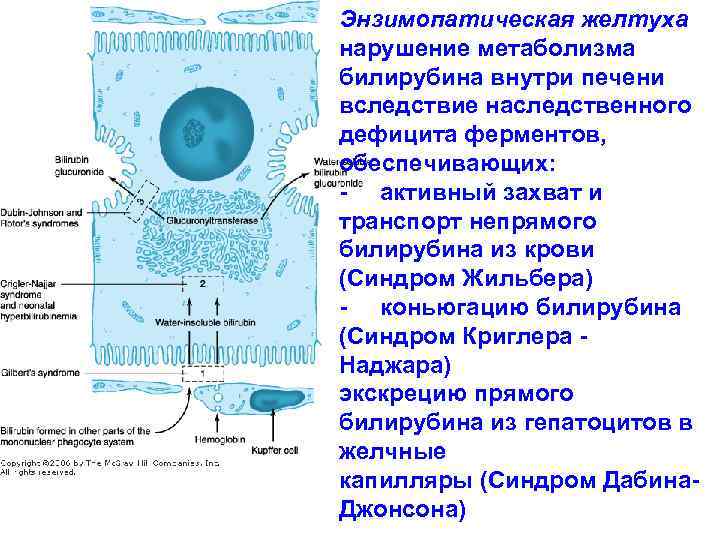 Энзимопатическая желтуха нарушение метаболизма билирубина внутри печени вследствие наследственного дефицита ферментов, обеспечивающих: - активный захват и транспорт непрямого билирубина из крови (Синдром Жильбера) - коньюгацию билирубина (Синдром Криглера - Наджара) экскрецию прямого билирубина из гепатоцитов в желчные капилляры (Синдром Дабина. Джонсона)
Энзимопатическая желтуха нарушение метаболизма билирубина внутри печени вследствие наследственного дефицита ферментов, обеспечивающих: - активный захват и транспорт непрямого билирубина из крови (Синдром Жильбера) - коньюгацию билирубина (Синдром Криглера - Наджара) экскрецию прямого билирубина из гепатоцитов в желчные капилляры (Синдром Дабина. Джонсона)

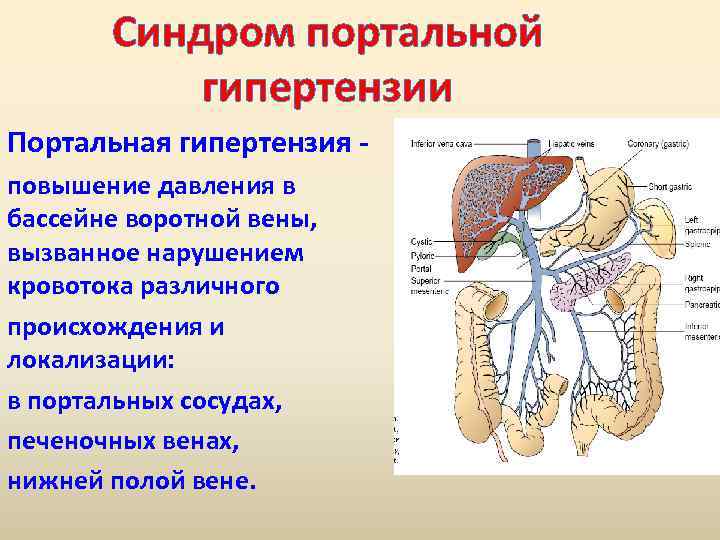 Синдром портальной гипертензии Портальная гипертензия - повышение давления в бассейне воротной вены, вызванное нарушением кровотока различного происхождения и локализации: в портальных сосудах, печеночных венах, нижней полой вене.
Синдром портальной гипертензии Портальная гипертензия - повышение давления в бассейне воротной вены, вызванное нарушением кровотока различного происхождения и локализации: в портальных сосудах, печеночных венах, нижней полой вене.
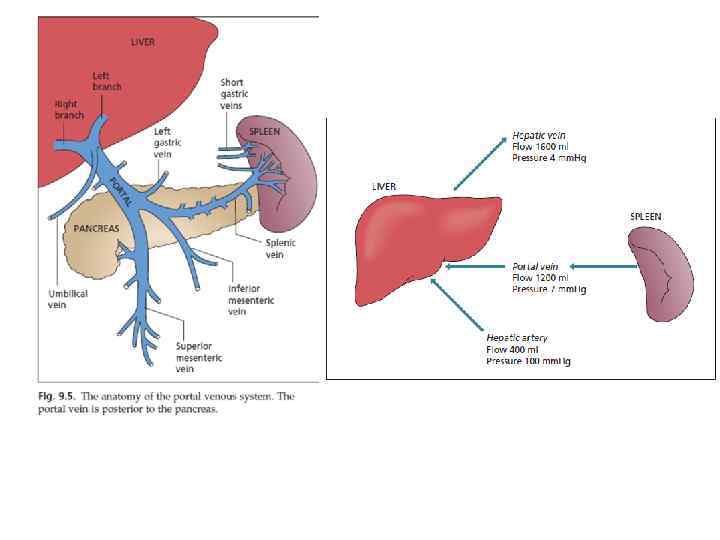
 • • Кардинальные клинические симптомы портальной гипертензии развитие коллатерального кровообращения кровотечение из варикозно-расширенных коллатералей асцит спленомегалия.
• • Кардинальные клинические симптомы портальной гипертензии развитие коллатерального кровообращения кровотечение из варикозно-расширенных коллатералей асцит спленомегалия.
 Портальная гипертензия • Внепеченочная Внутрипеченочная • Пресинусоидальная • Подпеченочная (предпеченочная) • Синусоидальная • Надпеченочная • Постсинусоидальная (постпеченочная)
Портальная гипертензия • Внепеченочная Внутрипеченочная • Пресинусоидальная • Подпеченочная (предпеченочная) • Синусоидальная • Надпеченочная • Постсинусоидальная (постпеченочная)

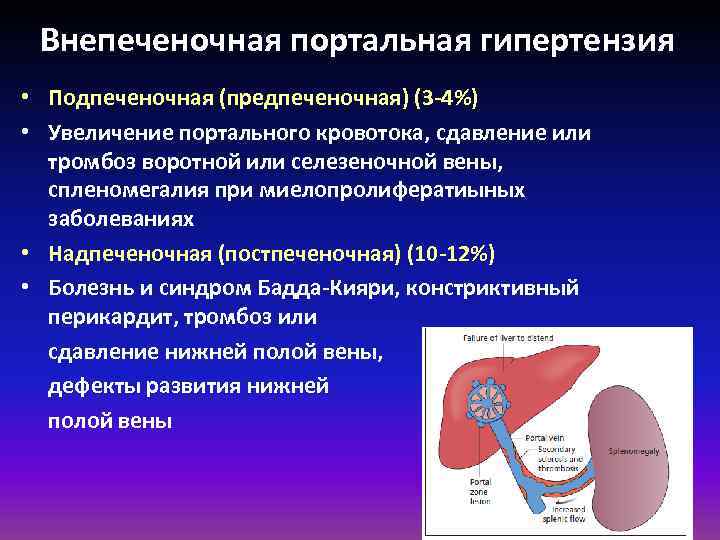 Внепеченочная портальная гипертензия • Подпеченочная (предпеченочная) (3 -4%) • Увеличение портального кровотока, сдавление или тромбоз воротной или селезеночной вены, спленомегалия при миелопролифератиыных заболеваниях • Надпеченочная (постпеченочная) (10 -12%) • Болезнь и синдром Бадда-Кияри, констриктивный перикардит, тромбоз или сдавление нижней полой вены, дефекты развития нижней полой вены
Внепеченочная портальная гипертензия • Подпеченочная (предпеченочная) (3 -4%) • Увеличение портального кровотока, сдавление или тромбоз воротной или селезеночной вены, спленомегалия при миелопролифератиыных заболеваниях • Надпеченочная (постпеченочная) (10 -12%) • Болезнь и синдром Бадда-Кияри, констриктивный перикардит, тромбоз или сдавление нижней полой вены, дефекты развития нижней полой вены
 Внутрипеченочная портальная гипертензия (85 -90%) • Пресинусоидальная Саркоидоз, альвеококкоз, цирроз, поликистоз, опухоли, хр. вирусный гепатит, первичный билиарный цирроз, гемохроматоз, действие токсических веществ • Синусоидальная Острый алкогольный гепатит, вирусный гепатит, цитотоксические лекарственные препараты, цирроз, опухоли • Постсинусоидальная Центрально-дольковый фиброз печени алкогольной этиологии, цирроз, веноокклюзионная болезнь печени
Внутрипеченочная портальная гипертензия (85 -90%) • Пресинусоидальная Саркоидоз, альвеококкоз, цирроз, поликистоз, опухоли, хр. вирусный гепатит, первичный билиарный цирроз, гемохроматоз, действие токсических веществ • Синусоидальная Острый алкогольный гепатит, вирусный гепатит, цитотоксические лекарственные препараты, цирроз, опухоли • Постсинусоидальная Центрально-дольковый фиброз печени алкогольной этиологии, цирроз, веноокклюзионная болезнь печени
 Патогенез • Механическое препятствие оттоку крови • Увеличение объемного кровотока в сосудах портальной системы • Увеличение сопротивления сосудов воротной и печеночной вен • Наличие коллатералей между сосудами системы воротной вены и системным кровотоком
Патогенез • Механическое препятствие оттоку крови • Увеличение объемного кровотока в сосудах портальной системы • Увеличение сопротивления сосудов воротной и печеночной вен • Наличие коллатералей между сосудами системы воротной вены и системным кровотоком
 • Механические факторы, способствующие развитию портальной гипертензии • Нарушение архитектоники печени и образование узлов, образование коллагена (коллагенизация) пространства Диссе, набухание гепатоцитов, повышение сопротивления кровотоку • Повышение резистентности внутрипеченочного кровотока • снижение синтеза эндогенных вазодилататоров (глюкагона, оксида азота, простагландинов Е 2, VIP) избыточное образование вазоконстрикторов (катехоламинов, соматостатина, тромбоксана, лейкотриенов, эндотелина)
• Механические факторы, способствующие развитию портальной гипертензии • Нарушение архитектоники печени и образование узлов, образование коллагена (коллагенизация) пространства Диссе, набухание гепатоцитов, повышение сопротивления кровотоку • Повышение резистентности внутрипеченочного кровотока • снижение синтеза эндогенных вазодилататоров (глюкагона, оксида азота, простагландинов Е 2, VIP) избыточное образование вазоконстрикторов (катехоламинов, соматостатина, тромбоксана, лейкотриенов, эндотелина)
 Повреждение эндотелия, активация клеток Купфера, активация клеток ИТО синтез проколлагена, фенестрирование синусоидов образование базальных мембран, коллагенизация пространства Диссе
Повреждение эндотелия, активация клеток Купфера, активация клеток ИТО синтез проколлагена, фенестрирование синусоидов образование базальных мембран, коллагенизация пространства Диссе
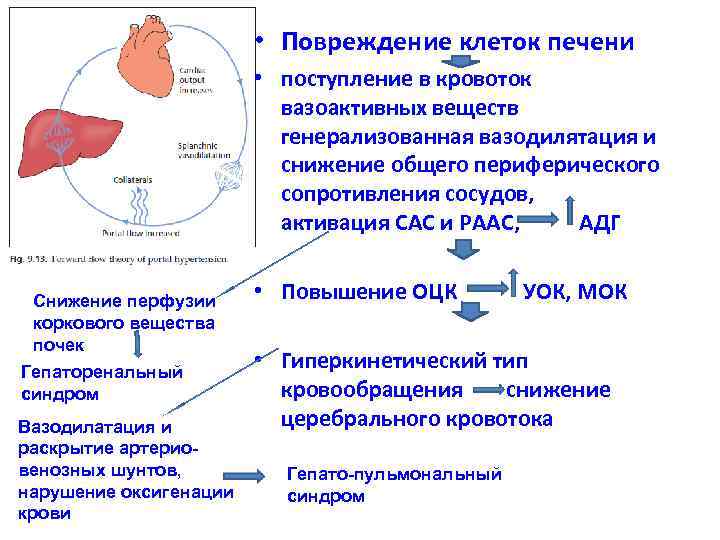 • Повреждение клеток печени • поступление в кровоток вазоактивных веществ генерализованная вазодилятация и снижение общего периферического сопротивления сосудов, активация САС и РААС, АДГ Снижение перфузии коркового вещества почек Гепаторенальный синдром Вазодилатация и раскрытие артериовенозных шунтов, нарушение оксигенации крови • Повышение ОЦК УОК, МОК • Гиперкинетический тип кровообращения снижение церебрального кровотока Гепато-пульмональный синдром
• Повреждение клеток печени • поступление в кровоток вазоактивных веществ генерализованная вазодилятация и снижение общего периферического сопротивления сосудов, активация САС и РААС, АДГ Снижение перфузии коркового вещества почек Гепаторенальный синдром Вазодилатация и раскрытие артериовенозных шунтов, нарушение оксигенации крови • Повышение ОЦК УОК, МОК • Гиперкинетический тип кровообращения снижение церебрального кровотока Гепато-пульмональный синдром
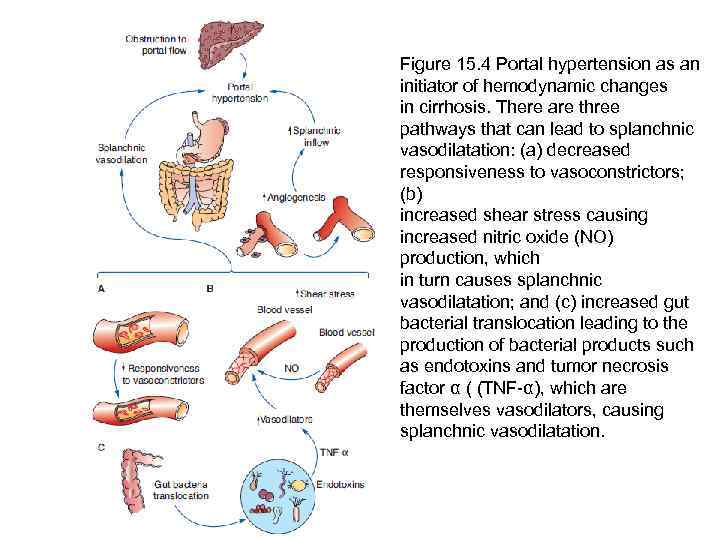 Figure 15. 4 Portal hypertension as an initiator of hemodynamic changes in cirrhosis. There are three pathways that can lead to splanchnic vasodilatation: (a) decreased responsiveness to vasoconstrictors; (b) increased shear stress causing increased nitric oxide (NO) production, which in turn causes splanchnic vasodilatation; and (c) increased gut bacterial translocation leading to the production of bacterial products such as endotoxins and tumor necrosis factor α ( (TNF-α), which are themselves vasodilators, causing splanchnic vasodilatation.
Figure 15. 4 Portal hypertension as an initiator of hemodynamic changes in cirrhosis. There are three pathways that can lead to splanchnic vasodilatation: (a) decreased responsiveness to vasoconstrictors; (b) increased shear stress causing increased nitric oxide (NO) production, which in turn causes splanchnic vasodilatation; and (c) increased gut bacterial translocation leading to the production of bacterial products such as endotoxins and tumor necrosis factor α ( (TNF-α), which are themselves vasodilators, causing splanchnic vasodilatation.


 • Внутрипеченочная обструкция (цирроз) по печёночным венам оттекает только 13% крови, остальная кровь проходит по коллатералям (Sherlok): I группа: А. В кардиальном отделе желудка имеются анастомозы между левой, задней и короткими венами желудка, которые относятся к системе воротной вены, и межрёберными, диафрагмально-пищеводными и полунепарной венами, относящимися к системе нижней полой вены. Перераспределение оттекающей крови в эти вены приводит к варикозному расширению вен подслизистого слоя нижнего отдела пищевода и дна желудка.
• Внутрипеченочная обструкция (цирроз) по печёночным венам оттекает только 13% крови, остальная кровь проходит по коллатералям (Sherlok): I группа: А. В кардиальном отделе желудка имеются анастомозы между левой, задней и короткими венами желудка, которые относятся к системе воротной вены, и межрёберными, диафрагмально-пищеводными и полунепарной венами, относящимися к системе нижней полой вены. Перераспределение оттекающей крови в эти вены приводит к варикозному расширению вен подслизистого слоя нижнего отдела пищевода и дна желудка.

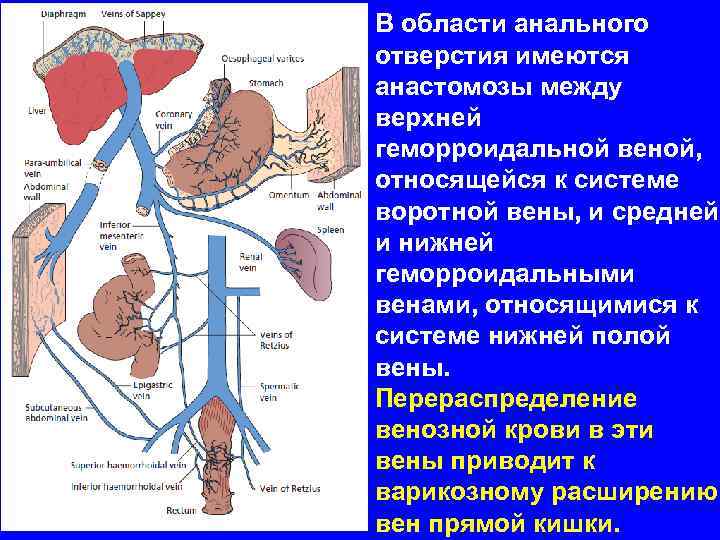 В области анального отверстия имеются анастомозы между верхней геморроидальной веной, относящейся к системе воротной вены, и средней и нижней геморроидальными венами, относящимися к системе нижней полой вены. Перераспределение венозной крови в эти вены приводит к варикозному расширению вен прямой кишки.
В области анального отверстия имеются анастомозы между верхней геморроидальной веной, относящейся к системе воротной вены, и средней и нижней геморроидальными венами, относящимися к системе нижней полой вены. Перераспределение венозной крови в эти вены приводит к варикозному расширению вен прямой кишки.
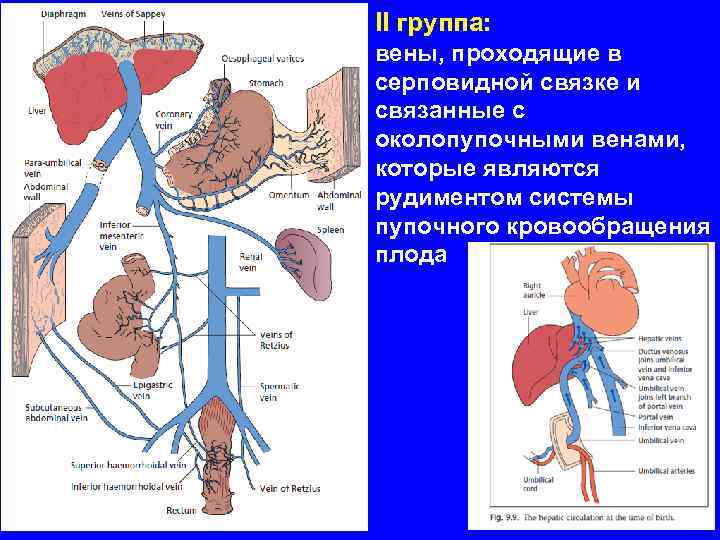 II группа: вены, проходящие в серповидной связке и связанные с околопупочными венами, которые являются рудиментом системы пупочного кровообращения плода
II группа: вены, проходящие в серповидной связке и связанные с околопупочными венами, которые являются рудиментом системы пупочного кровообращения плода
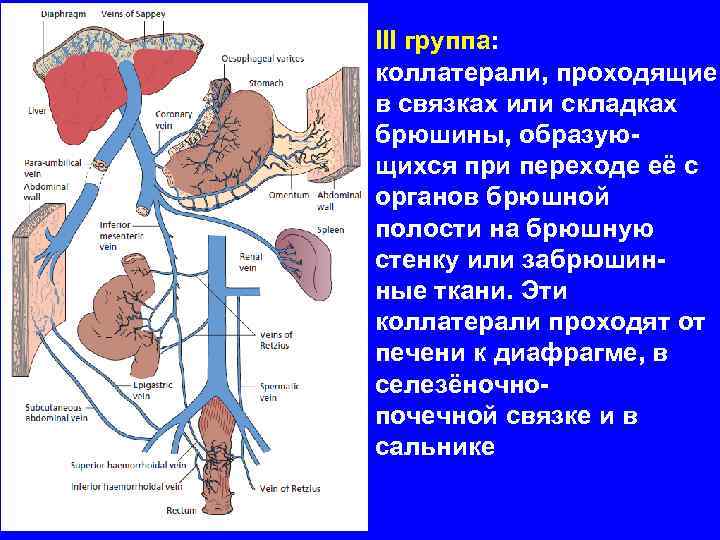 III группа: коллатерали, проходящие в связках или складках брюшины, образующихся при переходе её с органов брюшной полости на брюшную стенку или забрюшинные ткани. Эти коллатерали проходят от печени к диафрагме, в селезёночнопочечной связке и в сальнике
III группа: коллатерали, проходящие в связках или складках брюшины, образующихся при переходе её с органов брюшной полости на брюшную стенку или забрюшинные ткани. Эти коллатерали проходят от печени к диафрагме, в селезёночнопочечной связке и в сальнике
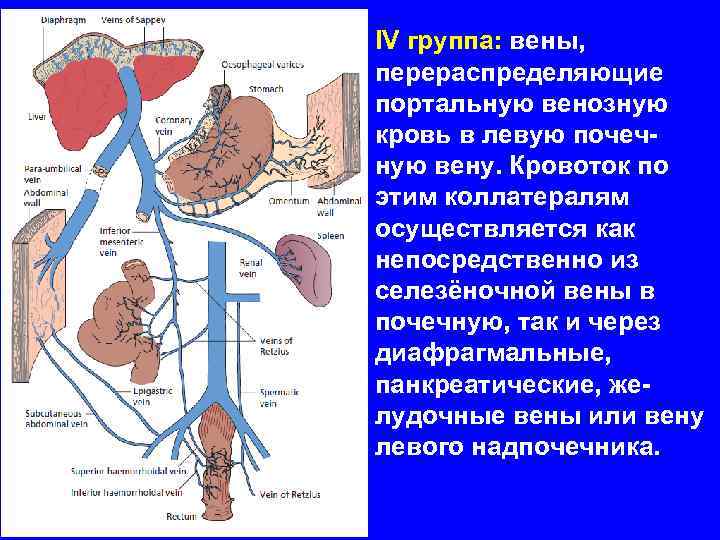 IV группа: вены, перераспределяющие портальную венозную кровь в левую почечную вену. Кровоток по этим коллатералям осуществляется как непосредственно из селезёночной вены в почечную, так и через диафрагмальные, панкреатические, желудочные вены или вену левого надпочечника.
IV группа: вены, перераспределяющие портальную венозную кровь в левую почечную вену. Кровоток по этим коллатералям осуществляется как непосредственно из селезёночной вены в почечную, так и через диафрагмальные, панкреатические, желудочные вены или вену левого надпочечника.
 В итоге кровь из желудочно-пищеводных и других коллатералей через непарную или полунепарную вену попадает в верхнюю полую вену. Небольшое количество крови попадает в нижнюю полую вену, в неё может оттекать кровь из правой долевой ветви воротной вены после формирования внутрипеченочного шунта. Описано развитие коллатералей к лёгочным венам.
В итоге кровь из желудочно-пищеводных и других коллатералей через непарную или полунепарную вену попадает в верхнюю полую вену. Небольшое количество крови попадает в нижнюю полую вену, в неё может оттекать кровь из правой долевой ветви воротной вены после формирования внутрипеченочного шунта. Описано развитие коллатералей к лёгочным венам.



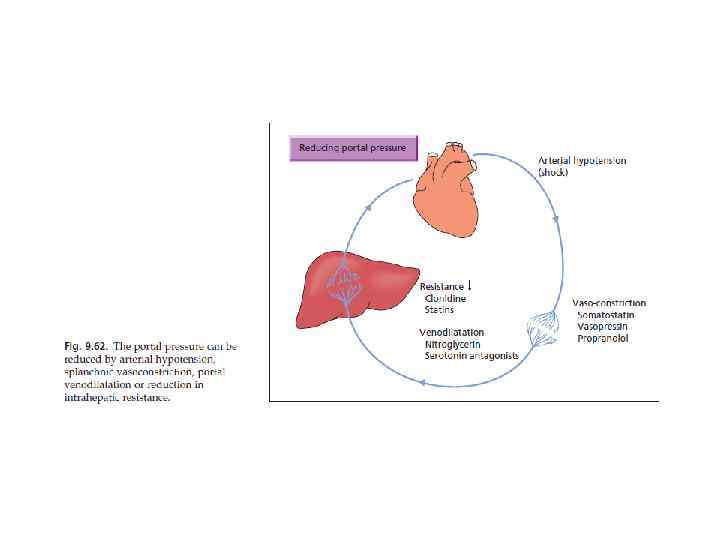

 портальной крови, притекающей к печени Печень уменьшается в объёме, снижается способность её к регенерации (недостаточное поступление гепатотропных факторов, в т. ч. числе инсулина и глюкагона). Значительном портосистемное шунтирование Печёночная энцефалопатия, сепсис, вызванный кишечными бактериями, и другие нарушения кровообращения и обмена веществ.
портальной крови, притекающей к печени Печень уменьшается в объёме, снижается способность её к регенерации (недостаточное поступление гепатотропных факторов, в т. ч. числе инсулина и глюкагона). Значительном портосистемное шунтирование Печёночная энцефалопатия, сепсис, вызванный кишечными бактериями, и другие нарушения кровообращения и обмена веществ.
 Патогенез Портальная гипертензия портокавальные анастомозы ü варикозное расширение вен пищевода и желудка ü расширение околопупочных вен ( «голова медузы» ) ü Образование геморроидальных варикозных узлов кровотечение
Патогенез Портальная гипертензия портокавальные анастомозы ü варикозное расширение вен пищевода и желудка ü расширение околопупочных вен ( «голова медузы» ) ü Образование геморроидальных варикозных узлов кровотечение

 Портальная гипертензия асцит Патогенез асцита üПовышение гидростатического давления в синусоидах печени и капиллярах ЖКТ üгипоонкия крови üпропотевание лимфы в брюшную полость üактивация ренин-ангиотензинальдостероновой системы (гиповолемия) и развитие вторичного аьдостеронизма
Портальная гипертензия асцит Патогенез асцита üПовышение гидростатического давления в синусоидах печени и капиллярах ЖКТ üгипоонкия крови üпропотевание лимфы в брюшную полость üактивация ренин-ангиотензинальдостероновой системы (гиповолемия) и развитие вторичного аьдостеронизма
 • Портальная гипертензия спленомегалия повышенное разрушение клеток крови, торможение костномозгового кроветворения панцитопения
• Портальная гипертензия спленомегалия повышенное разрушение клеток крови, торможение костномозгового кроветворения панцитопения
 синтез ПГЕ (простагландинов) в эндотелии капилляров мозга ц. АМФ в термочувствительных нейронах переднего гипоталамуса чувствительности холодочувствительных нейронов, чувствительности теплочувствительных нейронов смещение установочной точки температурного гомеостаза на более высокий уровень
синтез ПГЕ (простагландинов) в эндотелии капилляров мозга ц. АМФ в термочувствительных нейронах переднего гипоталамуса чувствительности холодочувствительных нейронов, чувствительности теплочувствительных нейронов смещение установочной точки температурного гомеостаза на более высокий уровень
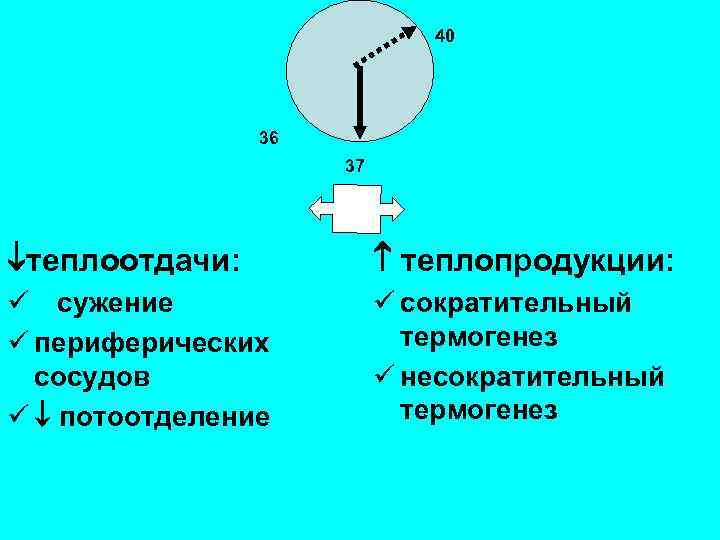 40 36 37 теплоотдачи: теплопродукции: ü сужение ü сократительный термогенез ü периферических сосудов несократительный ü термогенез ü потоотделение
40 36 37 теплоотдачи: теплопродукции: ü сужение ü сократительный термогенез ü периферических сосудов несократительный ü термогенез ü потоотделение




