18 лекция Лейкозы.ppt
- Количество слайдов: 58

ПАТОФИЗИОЛОГИЯ ЛЕЙКОЗОВ

Лейкозы – наиболее значимая группа гемобластозов (собирательное название неопластических заболеваний, происходящих из клеток кроветворной ткани)
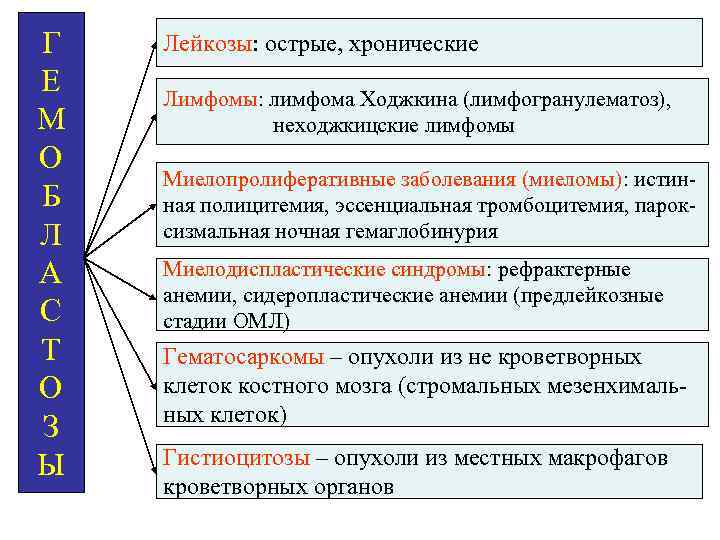
Г Е М О Б Л А С Т О З Ы Лейкозы: острые, хронические Лимфомы: лимфома Ходжкина (лимфогранулематоз), неходжкицские лимфомы Миелопролиферативные заболевания (миеломы): истинная полицитемия, эссенциальная тромбоцитемия, пароксизмальная ночная гемаглобинурия Миелодиспластические синдромы: рефрактерные анемии, сидеропластические анемии (предлейкозные стадии ОМЛ) Гематосаркомы – опухоли из не кроветворных клеток костного мозга (стромальных мезенхимальных клеток) Гистиоцитозы – опухоли из местных макрофагов кроветворных органов

Лейкозы – это клональные злокачественные заболевания, при которых мутантный опухолевый клон исходит из клеток гемопоэтического ряда, первично возникающего в костном мозге.

Лейкозы затрагивают, в основном, механизмы миелопоэза или лимфопоэза, и часто (но не всегда) характеризуются: • лейкоцитозом; • наличием незрелых и атипичных клеток в периферической крови; • пролиферацией атипических клеток в костном мозге с угенетением нормальной кроветворной ткани
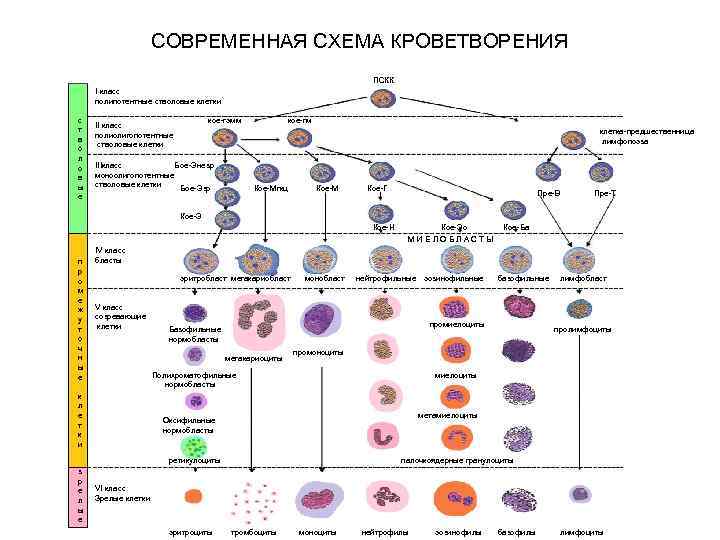
СОВРЕМЕННАЯ СХЕМА КРОВЕТВОРЕНИЯ ПСКК I класс полипотентные стволовые клетки с т в о л о в ы е кое гэмм II класс полиолигопотентные стволовые клетки кое гм клетка предшественница лимфопоэза IIIкласс Бое Энезр моноолигопотентные стволовые клетки Бое Эзр Кое Мгкц Кое М Кое Г Пре В Пре Т Кое Э Кое Н п р о м е ж у т о ч н ы е Кое Ба IV класс бласты эритробласт мегакариобласт V класс созревающие клетки монобласт нейтрофильные эозинофильные базофильные промиелоциты Базофильные нормобласты мегакариоциты лимфобласт пролимфоциты промоноциты Полихроматофильные нормобласты к л е т к и миелоциты метамиелоциты Оксифильные нормобласты ретикулоциты з р е л ы е Кое Эо МИЕЛОБЛАСТЫ палочкоядерные гранулоциты VI класс Зрелые клетки эритроциты тромбоциты моноциты нейтрофилы эозинофилы базофилы лимфоциты
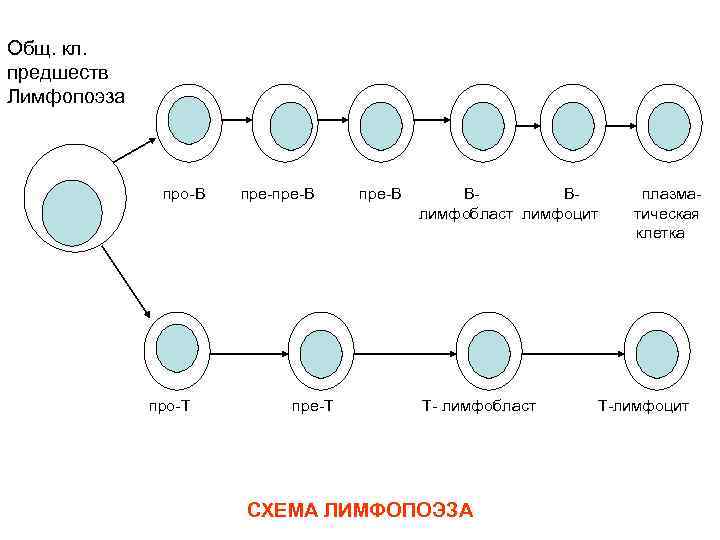
Общ. кл. предшеств Лимфопоэза про В про Т пре В пре Т пре В В В лимфобласт лимфоцит Т лимфобласт СХЕМА ЛИМФОПОЭЗА плазма тическая клетка Т лимфоцит
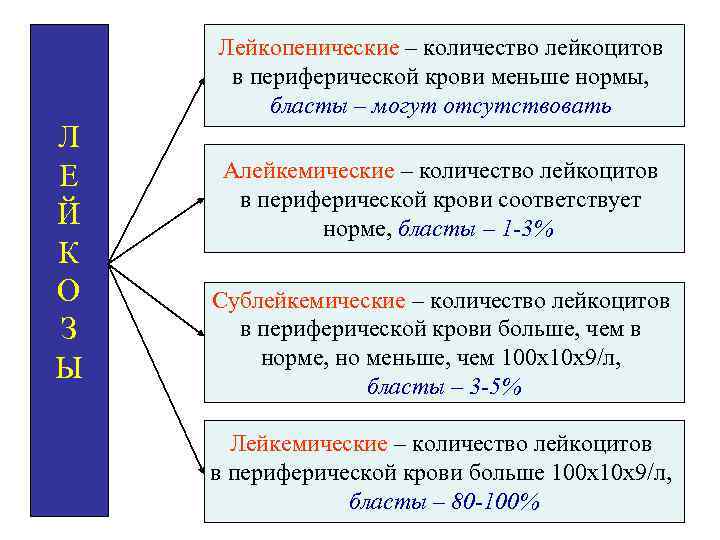
Лейкопенические – количество лейкоцитов в периферической крови меньше нормы, бласты – могут отсутствовать Л Е Й К О З Ы Алейкемические – количество лейкоцитов в периферической крови соответствует норме, бласты – 1 -3% Сублейкемические – количество лейкоцитов в периферической крови больше, чем в норме, но меньше, чем 100 х10 х9/л, бласты – 3 -5% Лейкемические – количество лейкоцитов в периферической крови больше 100 х10 х9/л, бласты – 80 -100%

Острый лейкоз – характеризуется продукцией атипичных лейкозных клеток, миелоидного и лимфоидного ростков, без их созревания (гиперплазия и анаплазия без дифференцировки клона). В костном мозге бластов >30% от общего клеточного состава.

Хронический лейкоз – характеризуется повышенной пролиферацией миелоидных или лимфоидных клеток предшественников, но они в той или иной степени сохранили способность к дифференцировке. Поэтому в костном мозге бластов <30%

Острые и хронические лейкозы развиваются на разной клональной и неидентичной мутационной основе. Переход острого лейкоза с течением времени в хронический в принципе не может быть

Злокачественные клетки вновь не приобретают утраченную способность к дифференцировке!

Течение хронического лейкоза может сопровождаться изменениями, за которыми стоит частичная или полная утрата способности злокачественных клонов к дифференцировке, (ранее отмечавшаяся), с формированием бластного криза

КЛАССИФИКАЦИЯ ОСТРЫХ МИЕЛОБЛАСТНЫХ ЛЕЙКОЗОВ (ОМЛ) • МО – недифференцированный лейкоз • М 1 – острый миелобластный лейкоз без созревания • М 2 – острый миелобластный лейкоз (с редуцированным созреванием в виде формирования некоторых гранул) • М 3 – острый промиелобластный (промиелоцитарный) лейкоз • М 4 – острый миелоцитарный (миеломонобластный) лейкоз • М 5 – острый моноцитарный (монобластный) лейкоз • М 6 – эритролейкоз (эритролейкемия, эритромиелоз, болезнь Ди Гульельмо) • М 7 – острый мегакариобластный лейкоз
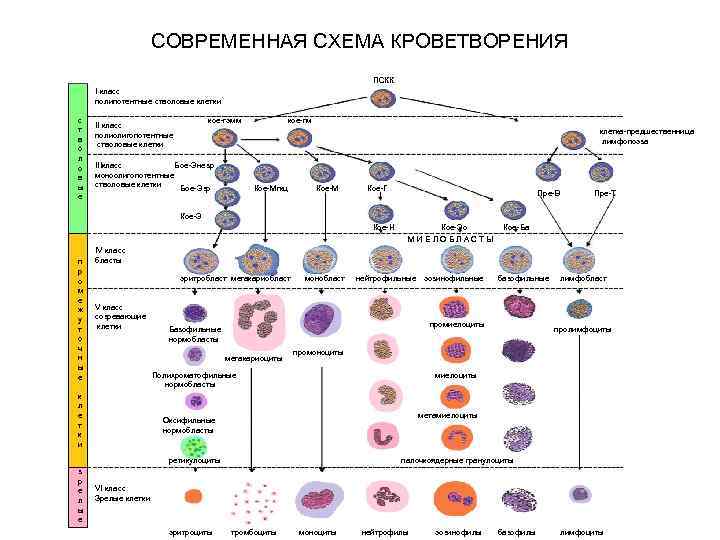
СОВРЕМЕННАЯ СХЕМА КРОВЕТВОРЕНИЯ ПСКК I класс полипотентные стволовые клетки с т в о л о в ы е кое гэмм II класс полиолигопотентные стволовые клетки кое гм клетка предшественница лимфопоэза IIIкласс Бое Энезр моноолигопотентные стволовые клетки Бое Эзр Кое Мгкц Кое М Кое Г Пре В Пре Т Кое Э Кое Н п р о м е ж у т о ч н ы е Кое Ба IV класс бласты эритробласт мегакариобласт V класс созревающие клетки монобласт нейтрофильные эозинофильные базофильные промиелоциты Базофильные нормобласты мегакариоциты лимфобласт пролимфоциты промоноциты Полихроматофильные нормобласты к л е т к и миелоциты метамиелоциты Оксифильные нормобласты ретикулоциты з р е л ы е Кое Эо МИЕЛОБЛАСТЫ палочкоядерные гранулоциты VI класс Зрелые клетки эритроциты тромбоциты моноциты нейтрофилы эозинофилы базофилы лимфоциты

КЛАССИФИКАЦИЯ ОСТРЫХ ЛИМФОБЛАСТНЫХ ЛЕЙКОЗОВ (ОЛЛ) • L 1 – микролимфобластный ОЛЛ • L 2 – ОЛЛ с типичными бластами • L 3 – макролимфобластный ОЛЛ

Патогенетические особенности опухолей из кроветворной ткани: • изменение числа хромосом – анеуплодия (от 40 до 65), образование химерных генов (синтез химерных онкобелков); • системное поражение кроветворной ткани, обусловленное диссеминацией опухолевых клеток во все органы кроветворения, т. е. своеобразная форма метастазирования, относится к первичным механизмам патогенеза гемабластозов

Патогенетические особенности опухолей из кроветворной ткани (продолжение): • лейкозные бласты делятся не быстрее и, не чаще нормальных бластных клеток, но: реже и позже погибают (снижается, утрачивается способность к апоптозу); не выходят из периода жизни, допускающего митозы; синтезируют БАВ, подавляющие нормальный гемопоэз; не нуждаются в ростовых гемопоэтических факторах, являются «ловушкой» для белка, углеводов, липидов и др.

ПО ЭТОМУ! Злокачественный клон имеет селективное преимущество перед нормальными и, со временем, вытесняет из костного мозга и крови клетки нормальных клонов (в первую очередь ростка, послужившего источником развития опухоли)

Клинико патофизиологическая характеристика лейкозов Синдромы Механизм развития Клинические проявления Анемический • угнетение эритропоэза (см. выше) • разрушение эритроцитов антиэритроцитарными АТ • укорочение жизни эритроцитов (качественные дефекты) • повышенная потеря эритроцитов при геморрагиях Повышенная утомляемость, головокружение, бледность одышка и т. д. – симптомы гемической гипоксии Геморрагичес кий • угнетение нормального тромбоцитопоэза (см. выше) • тромбоцитопатия • разрушение тромбоцитов антитромбоцитарными антителами • недостаточность коагуляционного звена гемостаза Петехии, экхимозы, кровотечения из десен, носа, кишечника, кровоизлияния в жизненно важные органы. ДВС синдром, тромбоцитопеническая пурпура
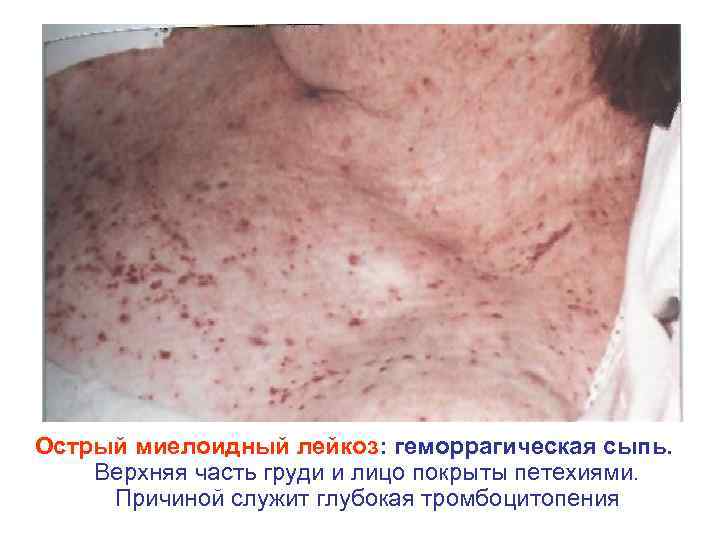
Острый миелоидный лейкоз: геморрагическая сыпь. Верхняя часть груди и лицо покрыты петехиями. Причиной служит глубокая тромбоцитопения
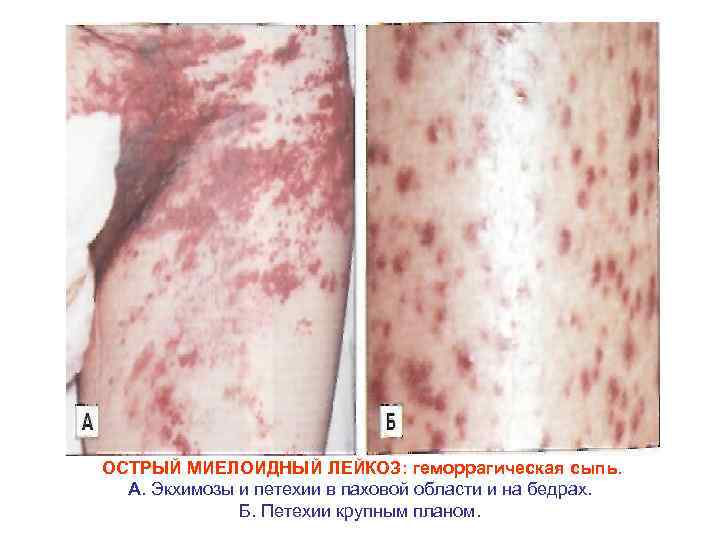
ОСТРЫЙ МИЕЛОИДНЫЙ ЛЕЙКОЗ: геморрагическая сыпь. А. Экхимозы и петехии в паховой области и на бедрах. Б. Петехии крупным планом.

Клинико патофизиологическая характеристика лейкозов (продолжение) Синдромы Механизм развития Инфекционно • угнетение нормального септический лейкопоэза • структурно функциональная недостаточность (дефекты) клеток врожденного и адаптианого иммунитета (гранулоцитов, моноцитов, лимфоцитов, натуральных киллеров) Клинические проявления Склонность к тяжелым бактериальным и грибковым инфекциям (язвенно некротические проявления) нередко осложняющихся сепсисом.
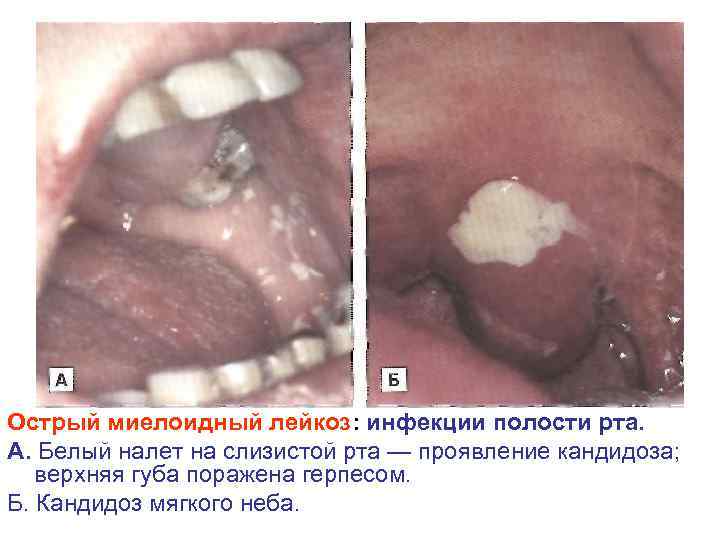
Острый миелоидный лейкоз: инфекции полости рта. А. Белый налет на слизистой рта — проявление кандидоза; верхняя губа поражена герпесом. Б. Кандидоз мягкого неба.
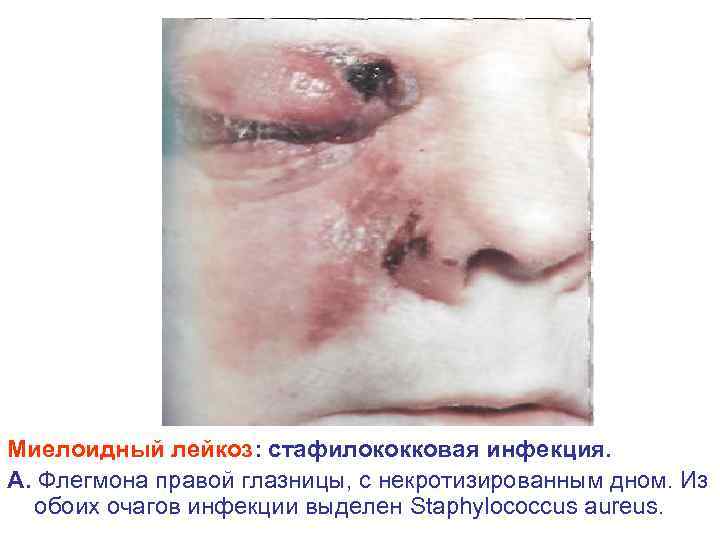
Миелоидный лейкоз: стафилококковая инфекция. А. Флегмона правой глазницы, с некротизированным дном. Из обоих очагов инфекции выделен Staphylococcus aureus.
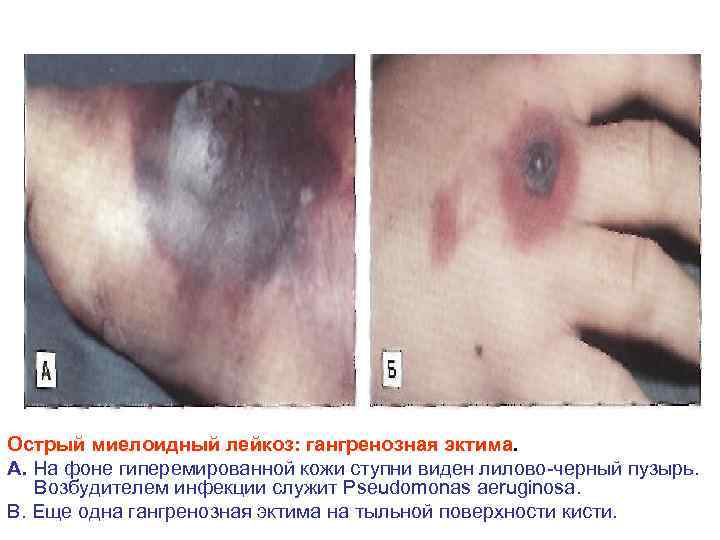
Острый миелоидный лейкоз: гангренозная эктима. А. На фоне гиперемированной кожи ступни виден лилово черный пузырь. Возбудителем инфекции служит Pseudomonas aeruginosa. В. Еще одна гангренозная эктима на тыльной поверхности кисти.

Клинико патофизиологическая характеристика лейкозов (продолжение) Синдромы Интоксикационный Механизм развития Клинические проявления • продукты разрушенных лейкоцитов Тошнота, рвота, снижение аппетита, уменьшение массы (неполноценные лейкоциты) • продукты распада злокачественных тела и др. очагов кроветворения • инфекционный процесс • увеличение синтеза цитокинов (ИЛ 1, ФНО и др) Гиперпластический, • формирование в различных органах пролиферативный и тканях экстрамедулярных очагов кроветворения (лейкозная инфильтрация) Гепатоспленомегалия, лимфаденопатия, хлорома глаза, инфильтрация десен и гингивит, боли в костях, суставах и мышцах. Нейролейкемия (очаговая энцефалическая и менинго энцефалическая симптоматика, судороги). Размягчение грудины и др. костей, остеопороз
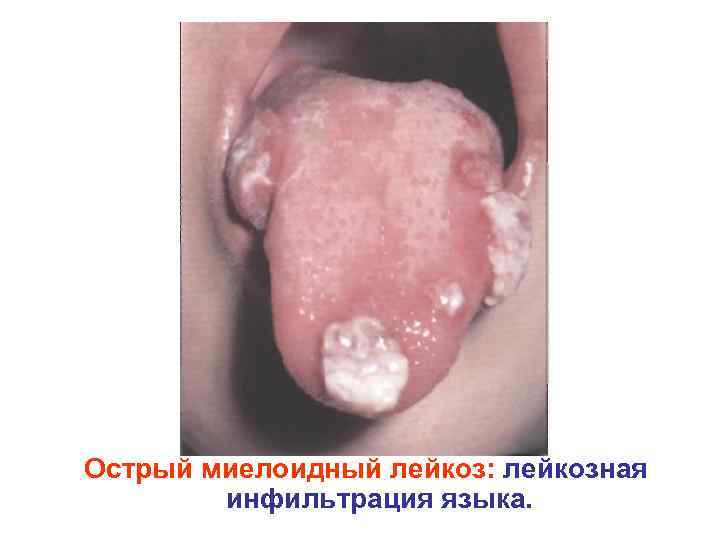
Острый миелоидный лейкоз: лейкозная инфильтрация языка.
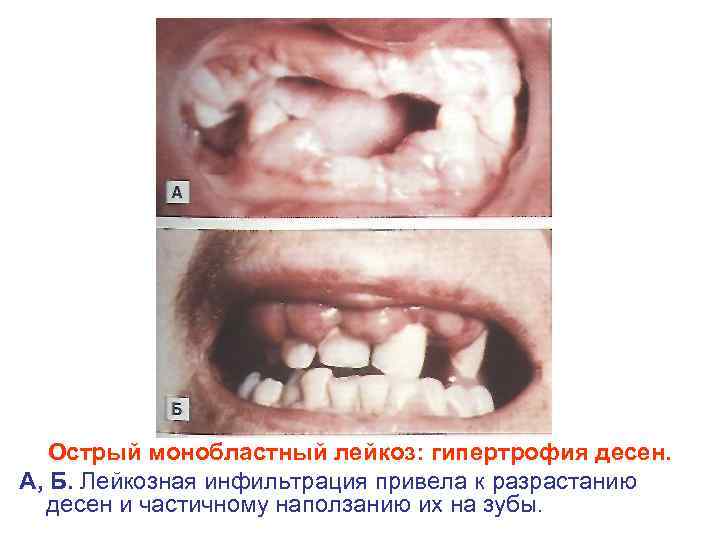
Острый монобластный лейкоз: гипертрофия десен. А, Б. Лейкозная инфильтрация привела к разрастанию десен и частичному наползанию их на зубы.
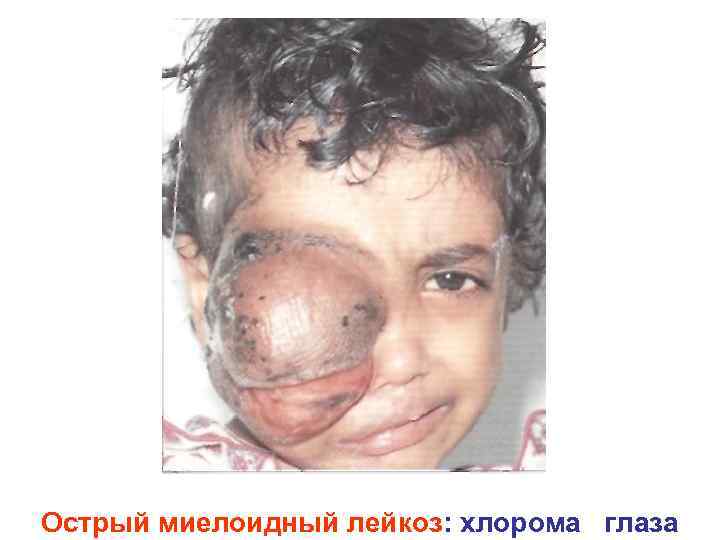
Острый миелоидный лейкоз: хлорома глаза
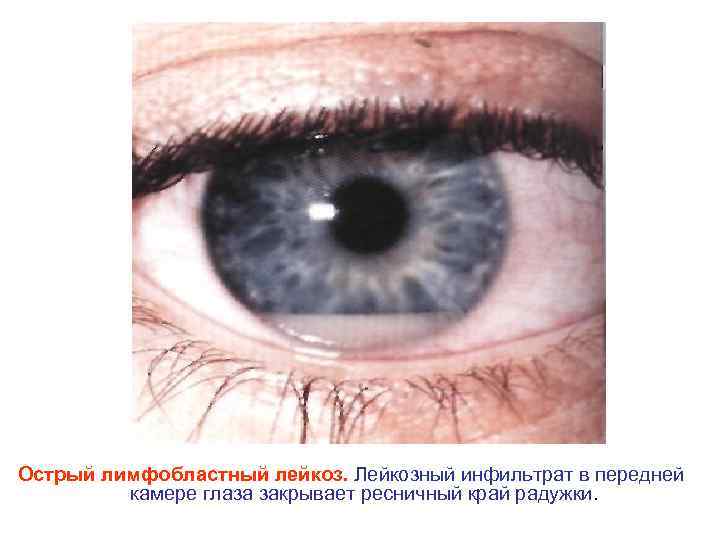
Острый лимфобластный лейкоз. Лейкозный инфильтрат в передней камере глаза закрывает ресничный край радужки.

Клинико патофизиологическая характеристика лейкозов (продолжение) Синдромы Лихорадка Окклюзии сосудов различных органов «лейкостаз» Адинамия Механизм развития Клинические проявления • повышен синтез эндогенных пирогенов – ИЛ 1, ФНОα и др. • повышенное поступление экзогенных пирогенов Мотивированное и не мотивированное повышение температуры тела у большинства больных • агрегация лейкоцитов при лейкемических формах лейкоза Слепота (окклюзия центральной вены сетчатки), инфаркт легкого, инсульт • интоксикация • нарушение обменных процессов (ловушка для белков, углеводов, липидов, микро и макроэлементов и др. ) • некротическая энтеропатия (угнетение всасывания в ЖКТ) • снижение аппетита Нарушения функции различных органов и систем – ССС, дыхательной, ЖКТ, почек и др.

Некоторые различия между острыми и хроническими лейкозами Критерий Возрастная группа Соотношение полов Острый лейкоз (ОМЛ, ОЛЛ) Хронический лейкоз (ХМЛ, ХЛЛ) Чаще у детей и подростков В основном четвертое, пятое и шестое десятилетие жизни М: Ж=2: 1 М: Ж=1: 1 Латентный период От недель до месяцев От нескольких месяцев до нескольких лет Основные синдромы Анемическая (гемическая) гипоксия, лихорадка, инфекции, геморрагический синдром, нейролейкемия Неясная симптоматика, потеря веса, синдром «плюс ткани» . Может быть анемическая (гемическая) гипоксия Органомегалия Печень, селезенка и лимфоузлы увеличены в 70 80% случаев, степень увеличения средняя При ХМЛ, практически, всегда умеренная или значительная спленомегалия. Значительное увеличение лимфоузлов при ХЛЛ
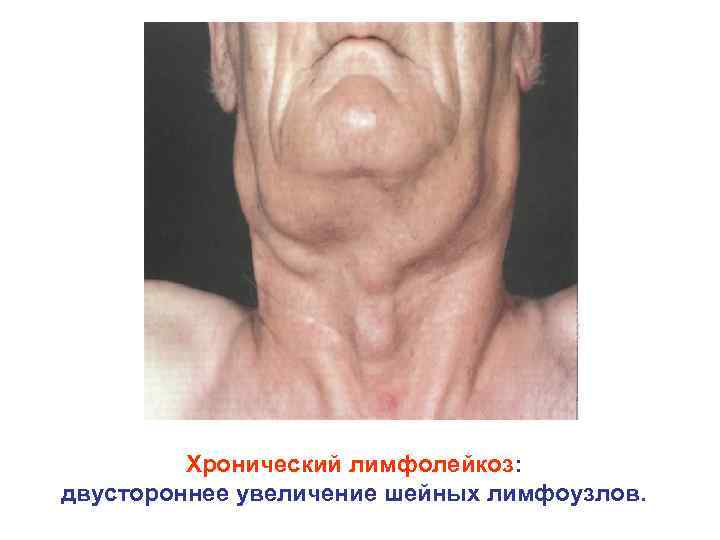
Хронический лимфолейкоз: двустороннее увеличение шейных лимфоузлов.
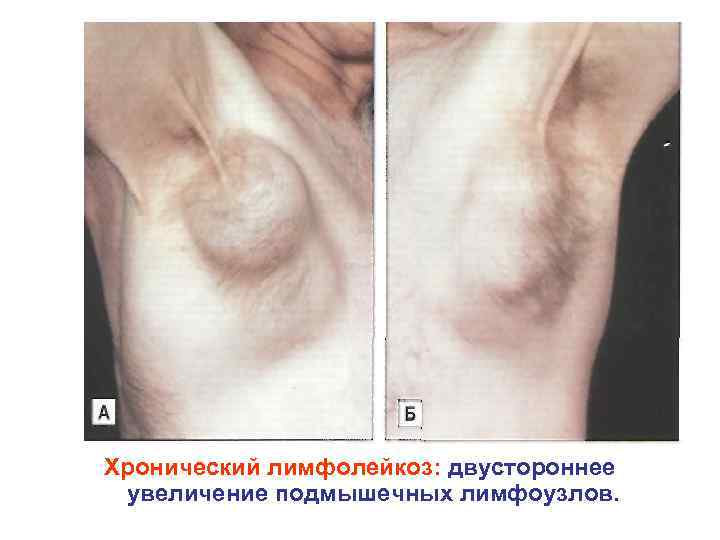
Хронический лимфолейкоз: двустороннее увеличение подмышечных лимфоузлов.
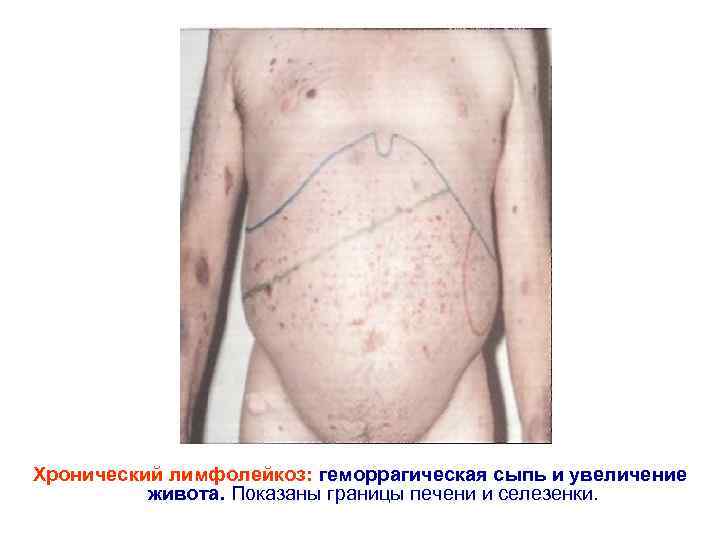
Хронический лимфолейкоз: геморрагическая сыпь и увеличение живота. Показаны границы печени и селезенки.

Некоторые различия между острыми и хроническими лейкозами (продолжение) Критерий Картина крови Острый лейкоз (ОМЛ, ОЛЛ) Хронический лейкоз (ХМЛ, ХЛЛ) Общее количество лейкоцитов, чаще всего умеренно увеличено (15 30 Г/л). На «бласты» приходится от 10 до 100%. Панцитопения по всем зрелым клеткам лейкоцитарного ряда. Анемия, тромбоцитопения. Лейкемический провал (зияние) Общее количество лейкоцитов сильно увеличено (150 250 Г/л). Панцитонемия всех клеток белой крови: нейтрофилы, эозинофилы, базофилы, эозино базофильная ассоциация.
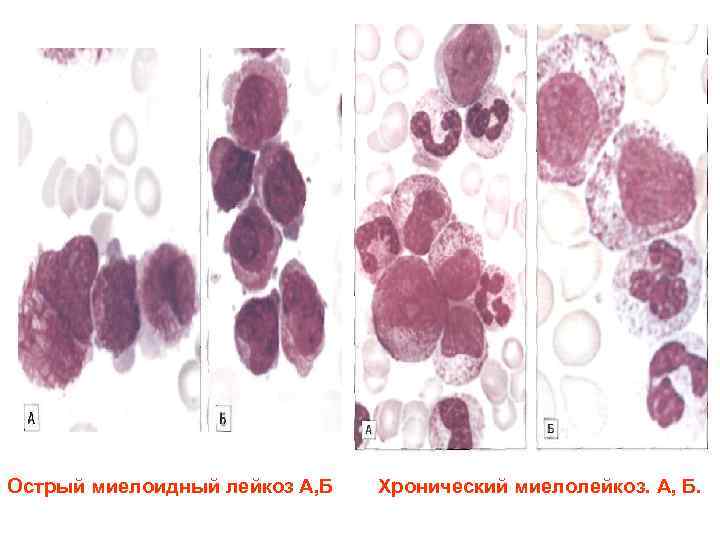
Острый миелоидный лейкоз А, Б Хронический миелолейкоз. А, Б.
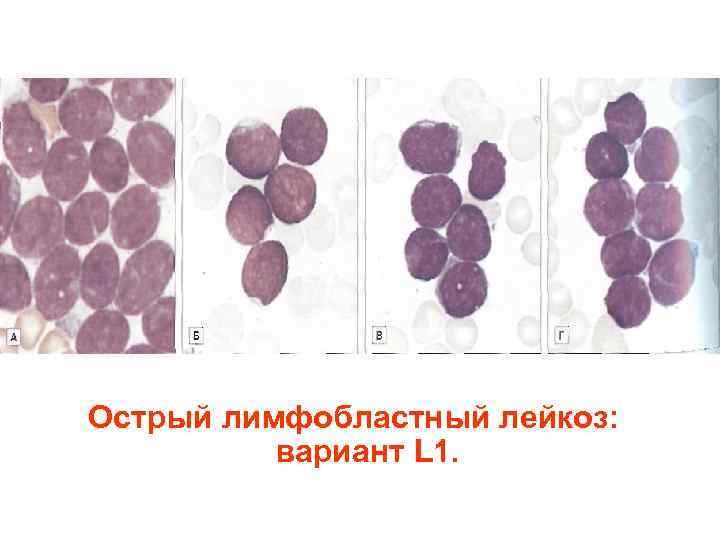
Острый лимфобластный лейкоз: вариант L 1.
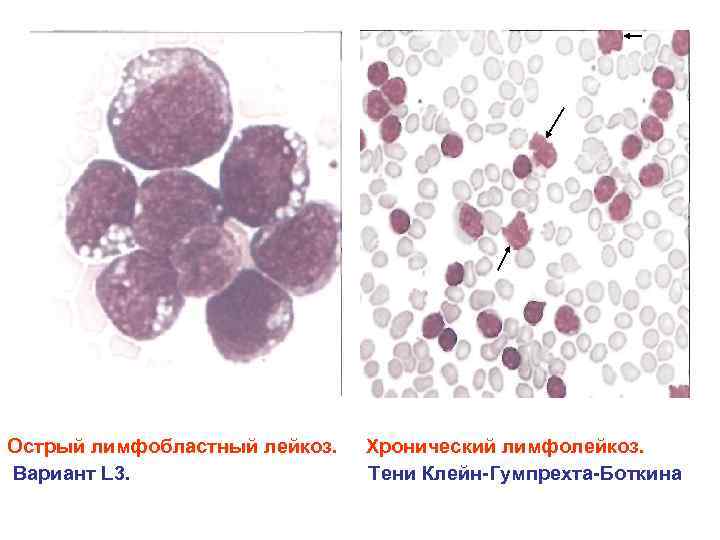
Острый лимфобластный лейкоз. Вариант L 3. Хронический лимфолейкоз. Тени Клейн Гумпрехта Боткина
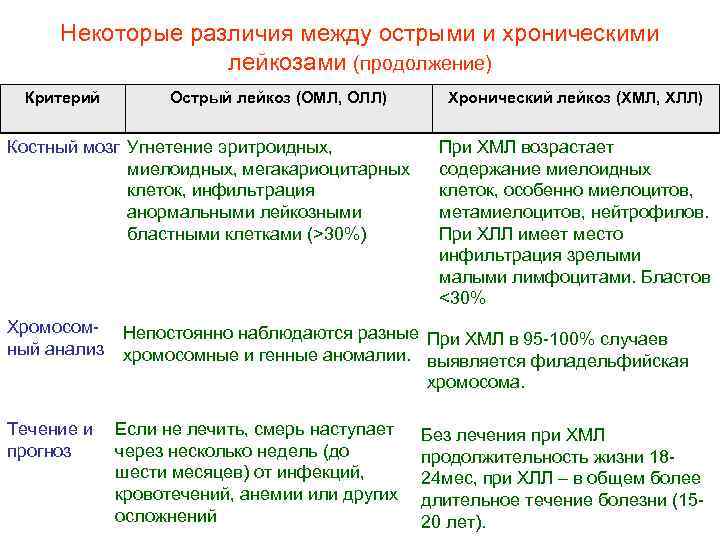
Некоторые различия между острыми и хроническими лейкозами (продолжение) Критерий Острый лейкоз (ОМЛ, ОЛЛ) Костный мозг Угнетение эритроидных, миелоидных, мегакариоцитарных клеток, инфильтрация анормальными лейкозными бластными клетками (>30%) Хромосом ный анализ Течение и прогноз Хронический лейкоз (ХМЛ, ХЛЛ) При ХМЛ возрастает содержание миелоидных клеток, особенно миелоцитов, метамиелоцитов, нейтрофилов. При ХЛЛ имеет место инфильтрация зрелыми малыми лимфоцитами. Бластов <30% Непостоянно наблюдаются разные При ХМЛ в 95 100% случаев хромосомные и генные аномалии. выявляется филадельфийская хромосома. Если не лечить, смерь наступает через несколько недель (до шести месяцев) от инфекций, кровотечений, анемии или других осложнений Без лечения при ХМЛ продолжительность жизни 18 24 мес, при ХЛЛ – в общем более длительное течение болезни (15 20 лет).

Некоторые различия между острыми и хроническими лейкозами (продолжение) Критерий Палочковид ные тельца Ауэра в миелоидных лейкозных бластах Ответ на лечение Острый лейкоз (ОМЛ, ОЛЛ) Присутствуют примерно в 40% случаев Ремиссия в 60 90% случаев, стойкая ремиссия в значительном проценте случаев ОЛЛ, но много реже – при ОМЛ (зависит от формы) Хронический лейкоз (ХМЛ, ХЛЛ) Чаще, отсутствуют Современные методы лечения ХМЛ неудовлетворительны и все случаи доходят до бластного кризиса; при ХЛЛ прогноз всегда неблагоприятен, раннее начало лечения его не улучшает
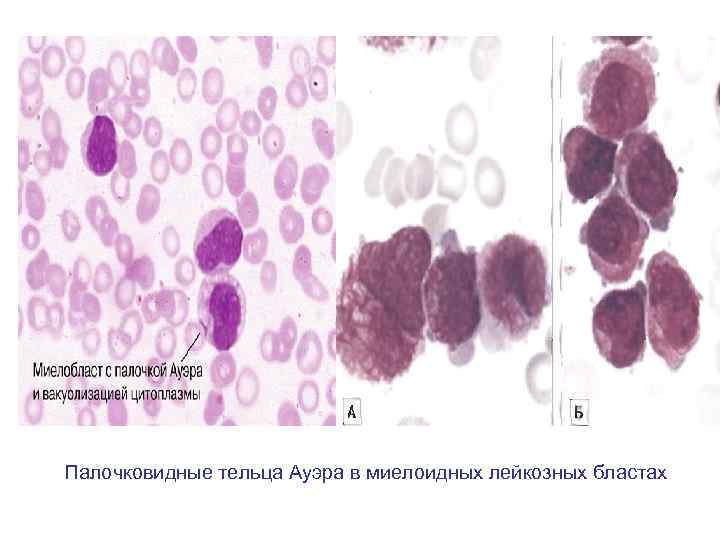
Палочковидные тельца Ауэра в миелоидных лейкозных бластах

Принцип Брегонье-Трибодо: недифференцированные клетки, свойственные острому лейкозу, гораздо чувствительнее к лечению всеми мутагенными средствами (химиотерапия, радиотерапия), нежели дифференцированные элементы, представляющие большую часть клона при хронических лейкозах.

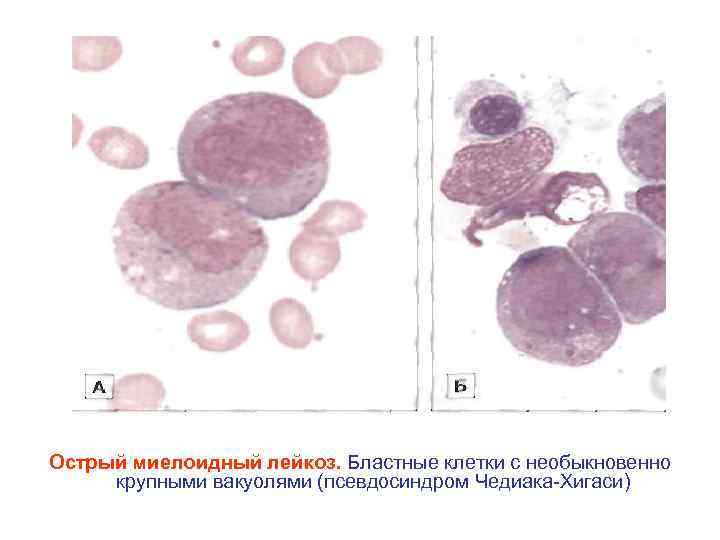
Острый миелоидный лейкоз. Бластные клетки с необыкновенно крупными вакуолями (псевдосиндром Чедиака Хигаси)
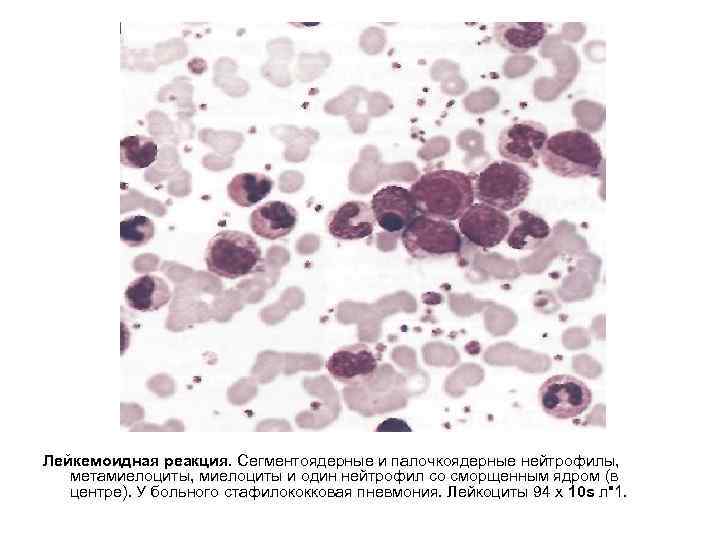
Лейкемоидная реакция. Сегментоядерные и палочкоядерные нейтрофилы, метамиелоциты, миелоциты и один нейтрофил со сморщенным ядром (в центре). У больного стафилококковая пневмония. Лейкоциты 94 х 10 s л"1.
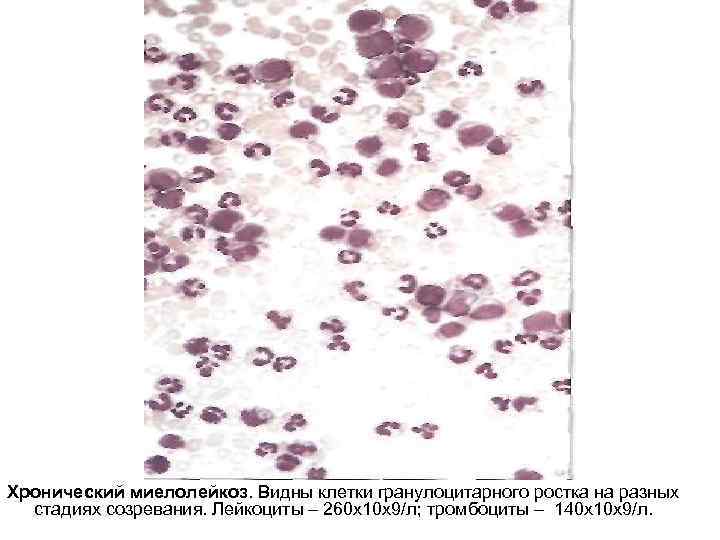
Хронический миелолейкоз. Видны клетки гранулоцитарного ростка на разных стадиях созревания. Лейкоциты – 260 х10 х9/л; тромбоциты – 140 х10 х9/л.
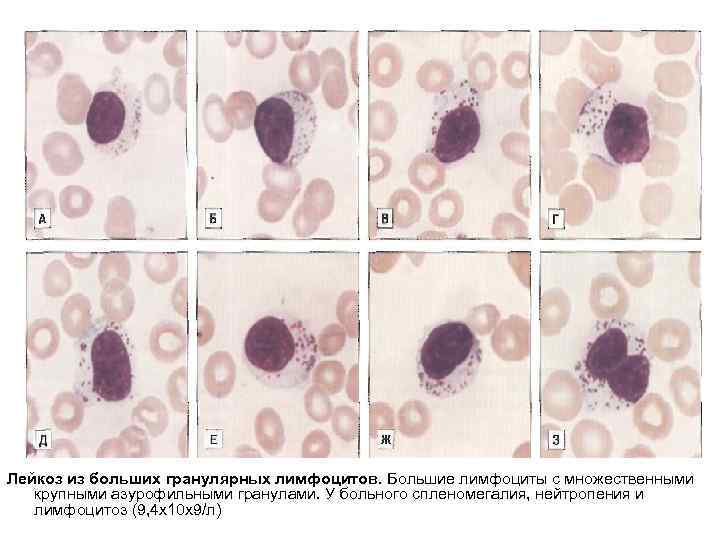
Лейкоз из больших гранулярных лимфоцитов. Большие лимфоциты с множественными крупными азурофильными гранулами. У больного спленомегалия, нейтропения и лимфоцитоз (9, 4 х10 х9/л)
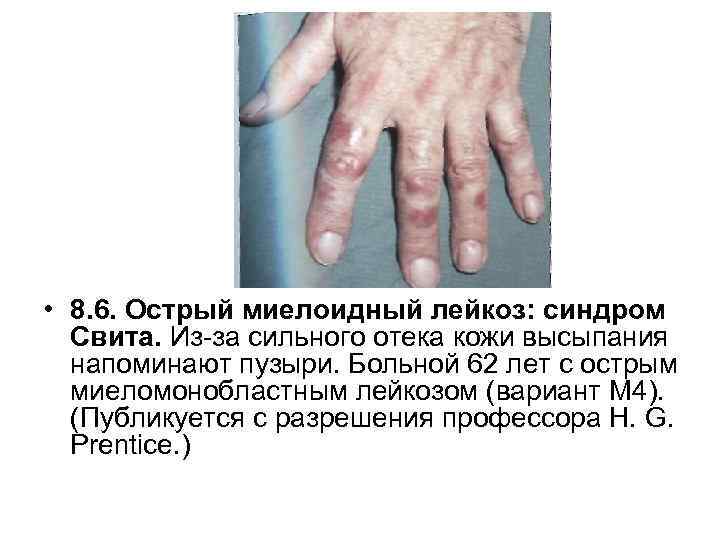
• 8. 6. Острый миелоидный лейкоз: синдром Свита. Из за сильного отека кожи высыпания напоминают пузыри. Больной 62 лет с острым миеломонобластным лейкозом (вариант М 4). (Публикуется с разрешения профессора Н. G. Prentice. )
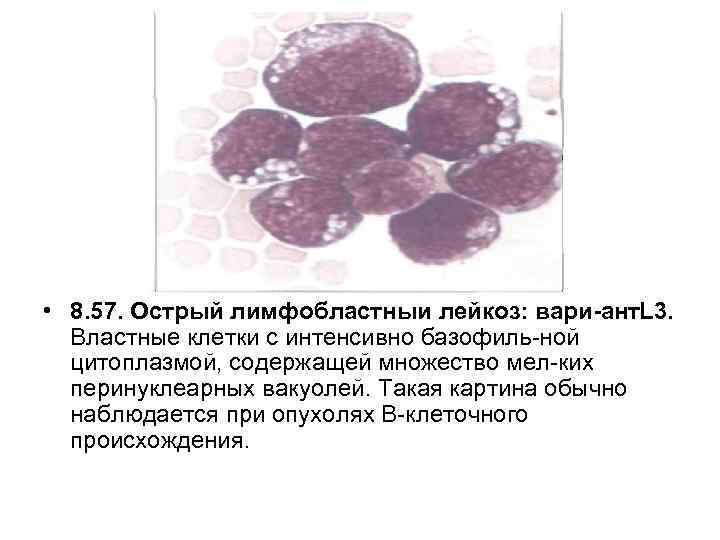
• 8. 57. Острый лимфобластныи лейкоз: вари ант. L 3. Властные клетки с интенсивно базофиль ной цитоплазмой, содержащей множество мел ких перинуклеарных вакуолей. Такая картина обычно наблюдается при опухолях В клеточного происхождения.
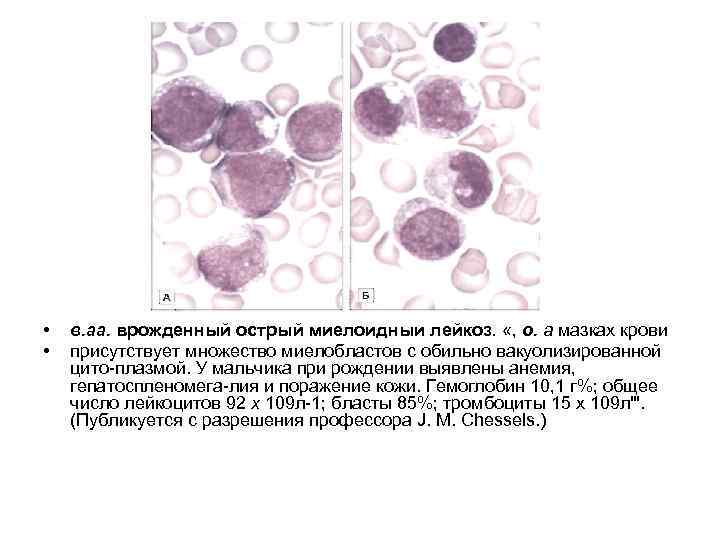
• • в. аа. врожденный острый миелоидныи лейкоз. «, о. а мазках крови присутствует множество миелобластов с обильно вакуолизированной цито плазмой. У мальчика при рождении выявлены анемия, гепатоспленомега лия и поражение кожи. Гемоглобин 10, 1 г%; общее число лейкоцитов 92 х 109 л 1; бласты 85%; тромбоциты 15 х 109 л"'. (Публикуется с разрешения профессора J. M. Chessels. )
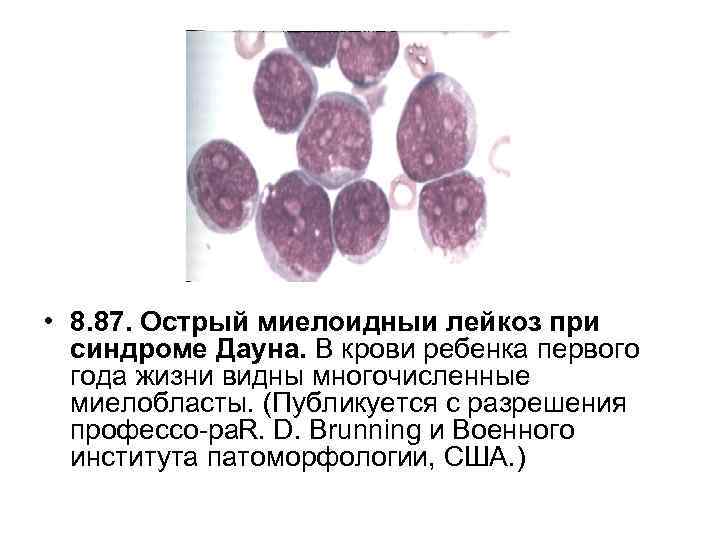
• 8. 87. Острый миелоидныи лейкоз при синдроме Дауна. В крови ребенка первого года жизни видны многочисленные миелобласты. (Публикуется с разрешения профессо ра. R. D. Brunning и Военного института патоморфологии, США. )
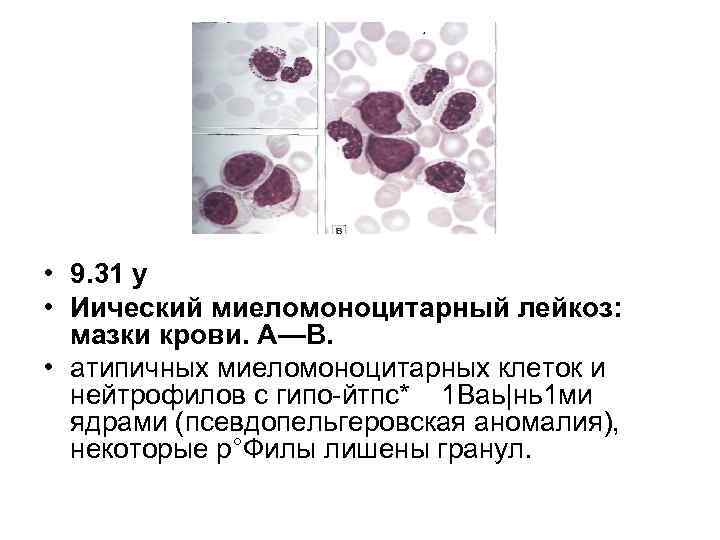
• 9. 31 у • Иический миеломоноцитарный лейкоз: мазки крови. А—В. • атипичных миеломоноцитарных клеток и нейтрофилов с гипо йтпс* 1 Ваь|нь1 ми ядрами (псевдопельгеровская аномалия), некоторые р°Филы лишены гранул.
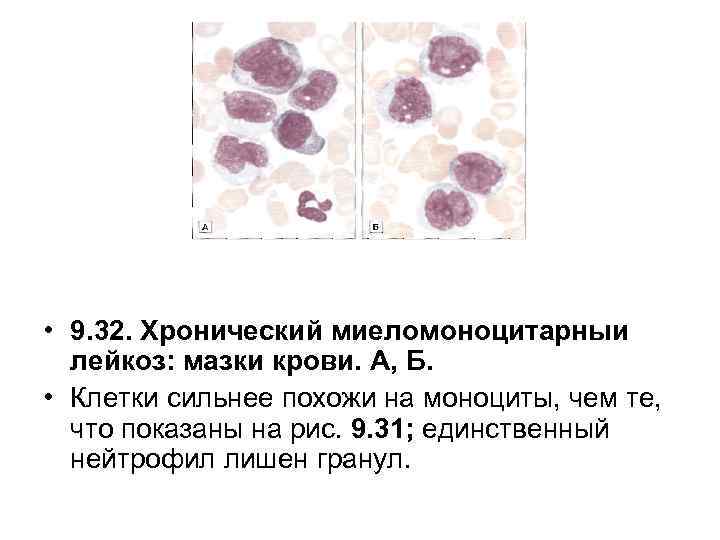
• 9. 32. Хронический миеломоноцитарныи лейкоз: мазки крови. А, Б. • Клетки сильнее похожи на моноциты, чем те, что показаны на рис. 9. 31; единственный нейтрофил лишен гранул.
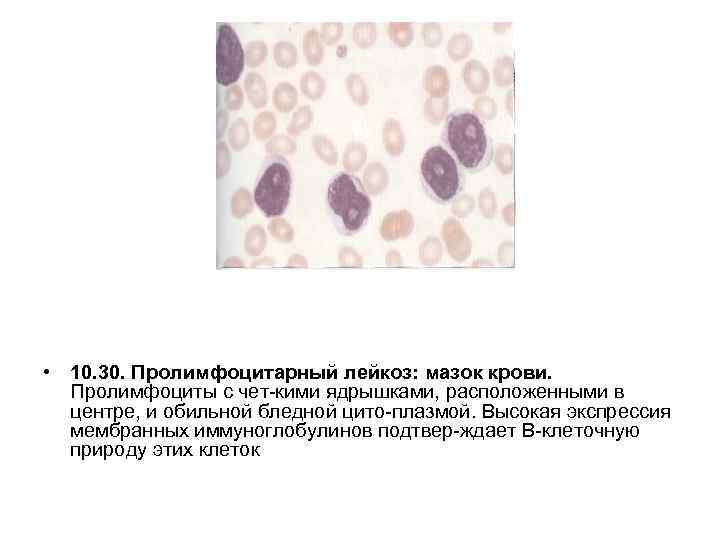
• 10. 30. Пролимфоцитарный лейкоз: мазок крови. Пролимфоциты с чет кими ядрышками, расположенными в центре, и обильной бледной цито плазмой. Высокая экспрессия мембранных иммуноглобулинов подтвер ждает В клеточную природу этих клеток

Лабораторные критерии острых лейкозов • 30% и более бластов в костном мозге • Количество белых клеток сильно варьирует, но почти всегда до 80 100% бластов в периферической крови (лейкемическая картина периферической крови) • Панцитопения по всем зрелым клеткам лейкоцитарного ряда • Эритремия, тромбоцитопения • Лейкемическое зияние (hiatus leubacmicus) наличие бластных и (в небольшом количестве) зрелых клеток при практически полном отсутствии их промежуточных форм • Тельца (палочки) Ауэра – аномальные азурофильные гранулы красноватого цвета в цитоплазме миелобластов, выявляются у 40% больных • Гиперурикемия (увеличение образования мочевой кислоты) – обусловлена активным распадом пуринов нуклеиновых кислот вследствие разрушения клеток (провоцирует
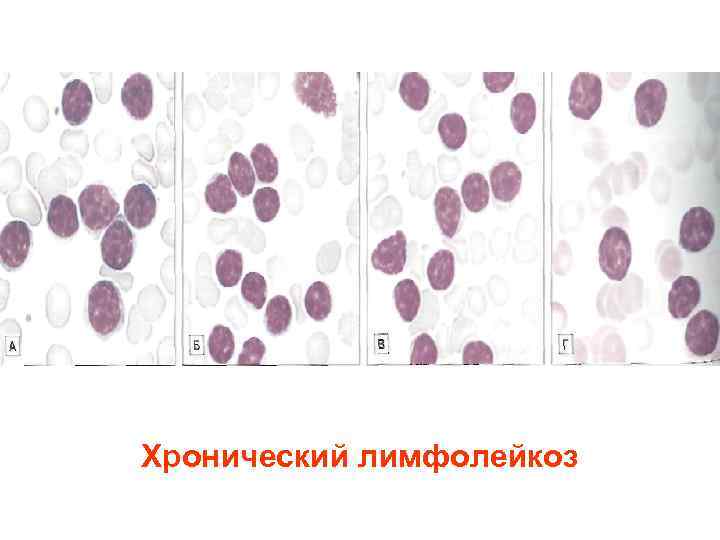
Хронический лимфолейкоз
18 лекция Лейкозы.ppt