Парот.инф..ppt
- Количество слайдов: 24
 ПАРОТИТНАЯ ИНФЕКЦИЯ
ПАРОТИТНАЯ ИНФЕКЦИЯ
 • Паротитная инфекция (эпидемический паро тит, свинка, заушница) — острое вирусное заболевание с преимущественным поражением слюнных желез, реже — других железистых органов (поджелудочная железа, яички, яичники, грудные железы и др ), а также нервной системы.
• Паротитная инфекция (эпидемический паро тит, свинка, заушница) — острое вирусное заболевание с преимущественным поражением слюнных желез, реже — других железистых органов (поджелудочная железа, яички, яичники, грудные железы и др ), а также нервной системы.
 Этиология • Заболевание вызывается вирусом из семейства парамиксовирусов. • Вирус хорошо размножается в куриных эмбрионах, культурах клеток обезьян, морской свинки, хомяка, а также культуре фибробластов куриного эмбриона или эмбриона японских перепелок. • Из лабораторных животных наиболее чувствительны обезьяны.
Этиология • Заболевание вызывается вирусом из семейства парамиксовирусов. • Вирус хорошо размножается в куриных эмбрионах, культурах клеток обезьян, морской свинки, хомяка, а также культуре фибробластов куриного эмбриона или эмбриона японских перепелок. • Из лабораторных животных наиболее чувствительны обезьяны.
 • Вирус эпидпаротита устойчив во внешней среде. • Быстро инактивируется под действием 1% раствора лизола, 2% раствора формалина, • при температуре среды 18 20°С вирус сохраняется несколько дней, а при более низкой температуре до 6 8 месяцев
• Вирус эпидпаротита устойчив во внешней среде. • Быстро инактивируется под действием 1% раствора лизола, 2% раствора формалина, • при температуре среды 18 20°С вирус сохраняется несколько дней, а при более низкой температуре до 6 8 месяцев
 Эпидемиология. Паротитная инфекция относится к антропонозам (поражает только человека). Источником инфекции является человек больной как манифестными, так и стертыми, также субклиническими формами болезни.
Эпидемиология. Паротитная инфекция относится к антропонозам (поражает только человека). Источником инфекции является человек больной как манифестными, так и стертыми, также субклиническими формами болезни.
 • Вирус содержится в слюне больного и передается воздушно-капелъным путем при разговоре. • Больной становится заразным за несколько, часов до начала клинических проявлений. • Наибольшая заразительность приходится на первые дни болезни (3 5 день).
• Вирус содержится в слюне больного и передается воздушно-капелъным путем при разговоре. • Больной становится заразным за несколько, часов до начала клинических проявлений. • Наибольшая заразительность приходится на первые дни болезни (3 5 день).
 • Восприимчивость к паротитной инфекции составляет около 85%. • Наибольшая заболеваемость приходится на возраст от 3 до 6 лет. • В литературе имеются сообщения о возможности внутриутробного инфицирования. • После перенесения инфекции остается стойкий иммунитет. • Повторные случаи болезни не встречаются. • Заболеваемость паротитной инфекцией имеет выраженную сезонность: на осенне зимнее время.
• Восприимчивость к паротитной инфекции составляет около 85%. • Наибольшая заболеваемость приходится на возраст от 3 до 6 лет. • В литературе имеются сообщения о возможности внутриутробного инфицирования. • После перенесения инфекции остается стойкий иммунитет. • Повторные случаи болезни не встречаются. • Заболеваемость паротитной инфекцией имеет выраженную сезонность: на осенне зимнее время.
 Клиническая картина • Инкубационный период составляет 12 26 дней. Поражение околоушных желез (паротит) является наиболее частой локализацией паротитной инфекции. • Заболевание начинается, как правило, остро, с подъема температуры тела до 38 39°С В легких случаях температура повышается до субфебрильной. • Одновременно с повышением температуры тела появляются симптомы интоксикации.
Клиническая картина • Инкубационный период составляет 12 26 дней. Поражение околоушных желез (паротит) является наиболее частой локализацией паротитной инфекции. • Заболевание начинается, как правило, остро, с подъема температуры тела до 38 39°С В легких случаях температура повышается до субфебрильной. • Одновременно с повышением температуры тела появляются симптомы интоксикации.
 • Ребенок жалуется на головную боль, недомогание, боль в мышцах, снижение аппетита, становится капризным, нарушается сон. • Нередко первыми симптомами болезни являются болевые ощущения в области околоушной слюнной железы, особенно во время жевания или разговора, а затем появляется увеличение околоушных слюнных желез.
• Ребенок жалуется на головную боль, недомогание, боль в мышцах, снижение аппетита, становится капризным, нарушается сон. • Нередко первыми симптомами болезни являются болевые ощущения в области околоушной слюнной железы, особенно во время жевания или разговора, а затем появляется увеличение околоушных слюнных желез.
 • Обычно процесс начинается с одной стороны, а затем, через 1 2 дня, вовлекается железа с противоположной стороны. По данным литературы, двустороннее поражение околоушных слюнных желез наблюдается у 80% больных. • Припухлость появляется впереди уха, спускается вдоль восходящей ветви нижней челюсти и за ушную раковину, поднимая ее вверх и кнаружи.
• Обычно процесс начинается с одной стороны, а затем, через 1 2 дня, вовлекается железа с противоположной стороны. По данным литературы, двустороннее поражение околоушных слюнных желез наблюдается у 80% больных. • Припухлость появляется впереди уха, спускается вдоль восходящей ветви нижней челюсти и за ушную раковину, поднимая ее вверх и кнаружи.
 • Кожа над припухлостью может быть напряжена, но без воспалительных изменений. • При пальпации слюнная железа бывает мягкой или тестоватой консистенции, болезненная. • Увеличение околоушных желез обычно нарастает в течение 2 4 дней, а затем их размеры медленно нормализуются Одновременно или последовательно в процесс вовлекаются и другие слюнные железы — подчелюстные (субмаксиллит), подъязычные (сублингвит).
• Кожа над припухлостью может быть напряжена, но без воспалительных изменений. • При пальпации слюнная железа бывает мягкой или тестоватой консистенции, болезненная. • Увеличение околоушных желез обычно нарастает в течение 2 4 дней, а затем их размеры медленно нормализуются Одновременно или последовательно в процесс вовлекаются и другие слюнные железы — подчелюстные (субмаксиллит), подъязычные (сублингвит).
 • Увеличение пораженных слюнных желез обычно сохраняется 5 7 дней • Первоначально исчезает болезненность, уменьшается отек и воспалительный процесс заканчивается к 8 10 дню болезни. Иногда болезнь удлиняется до 2 3 недель. В этих случаях температурная кривая имеет волнообразный характер, что связано с последовательным вовлечением в процесс новых железистых органов или ЦНС ("ползучая инфекция")
• Увеличение пораженных слюнных желез обычно сохраняется 5 7 дней • Первоначально исчезает болезненность, уменьшается отек и воспалительный процесс заканчивается к 8 10 дню болезни. Иногда болезнь удлиняется до 2 3 недель. В этих случаях температурная кривая имеет волнообразный характер, что связано с последовательным вовлечением в процесс новых железистых органов или ЦНС ("ползучая инфекция")
 • Поражение половых органов. При паротитной инфекции в патологический процесс могут вовлекаться яички, яичники, предстательная железа, молочные железы. • У подростков и мужчин до 30 лет чаще встречается орхит. Установлено, что после перенесенного орхита возникают стойкие нарушения функции яичек являющиеся одной из главных причин мужского бесплодия.
• Поражение половых органов. При паротитной инфекции в патологический процесс могут вовлекаться яички, яичники, предстательная железа, молочные железы. • У подростков и мужчин до 30 лет чаще встречается орхит. Установлено, что после перенесенного орхита возникают стойкие нарушения функции яичек являющиеся одной из главных причин мужского бесплодия.
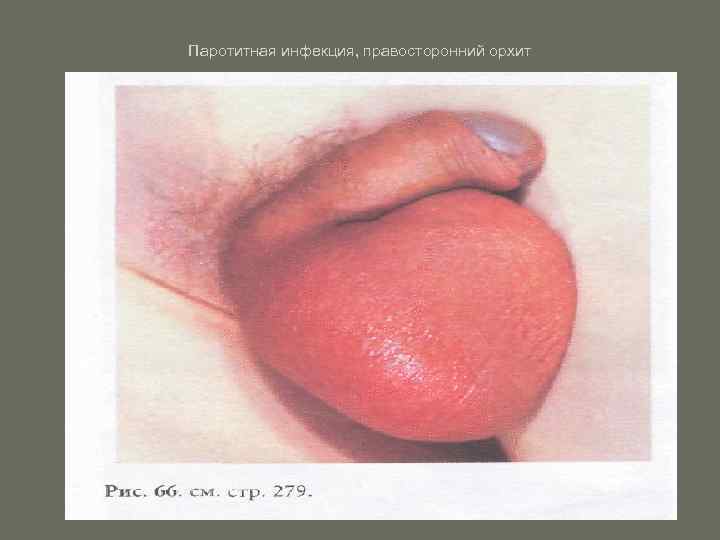 Паротитная инфекция, правосторонний орхит
Паротитная инфекция, правосторонний орхит
 Диагноз • В типичных случаях болезни, протекающих с поражением слюнных желез, диагноз не вызывает затруднений. • Труднее диагностировать паротитную инфекцию при атипичных вариантах болезни или изолированных поражен того или иного органа без вовлечения в процесс околоушных слюнных желез. При этих формах большое значение приобретает эпидемиологический анамнез, случаи заболевания в семье, детском учреждении.
Диагноз • В типичных случаях болезни, протекающих с поражением слюнных желез, диагноз не вызывает затруднений. • Труднее диагностировать паротитную инфекцию при атипичных вариантах болезни или изолированных поражен того или иного органа без вовлечения в процесс околоушных слюнных желез. При этих формах большое значение приобретает эпидемиологический анамнез, случаи заболевания в семье, детском учреждении.
 • Обычно в крови имеется лейкопения. • Для подтверждения диагноза можно использовать иммуноферментный анализ, позволяющий обнаружить, в крови специфические антитела класса Ig. M, свидетельствующие об активно текущей инфекции. • Специфические антитела класса Ig. G появляются несколько позже и сохраняются многие годы.
• Обычно в крови имеется лейкопения. • Для подтверждения диагноза можно использовать иммуноферментный анализ, позволяющий обнаружить, в крови специфические антитела класса Ig. M, свидетельствующие об активно текущей инфекции. • Специфические антитела класса Ig. G появляются несколько позже и сохраняются многие годы.
 Лечение • Больные паротитной инфекцией обычно лечатся в домашних условиях. • Госпитализируются больные с тяжелыми формами болезни. Специфического лечения нет. • В остром периоде болезни назначается постельный режим на 5 7 дней Особенно важно соблюдать постельный режим мальчикам в возрасте 10 12 лет, т к. принято считать, что физические нагрузки увеличивают частоту появления орхита
Лечение • Больные паротитной инфекцией обычно лечатся в домашних условиях. • Госпитализируются больные с тяжелыми формами болезни. Специфического лечения нет. • В остром периоде болезни назначается постельный режим на 5 7 дней Особенно важно соблюдать постельный режим мальчикам в возрасте 10 12 лет, т к. принято считать, что физические нагрузки увеличивают частоту появления орхита
 • После нормализации температуры тела, исчезновения болевого синдрома и уменьшения местного воспалительного процесса можно разрешить более активный двигательный режим • В остром периоде рекомендуется механически щадящая диета. • Обильное питье (соки, морсы, щелочные минеральные воды, чай)
• После нормализации температуры тела, исчезновения болевого синдрома и уменьшения местного воспалительного процесса можно разрешить более активный двигательный режим • В остром периоде рекомендуется механически щадящая диета. • Обильное питье (соки, морсы, щелочные минеральные воды, чай)
 • Уход за полостью рта — полоскание после еды 2% раствором бикарбоната натрия. • Применяется сухая теплая повязка на пораженную слюнную железу. • Антибиотики назначаются только в случаях наслоения бактериальных инфекций
• Уход за полостью рта — полоскание после еды 2% раствором бикарбоната натрия. • Применяется сухая теплая повязка на пораженную слюнную железу. • Антибиотики назначаются только в случаях наслоения бактериальных инфекций
 Профилактика • Заболевших паротитной инфекцией изолируют из детского коллектива до исчезновения клинических проявлении (не более чем на 9 дней). • Среди контактных разобщению подлежат дети до 10 лет, не болевшие паротитной инфекцией и не получавшие активную иммунизацию, сроком на 21 день.
Профилактика • Заболевших паротитной инфекцией изолируют из детского коллектива до исчезновения клинических проявлении (не более чем на 9 дней). • Среди контактных разобщению подлежат дети до 10 лет, не болевшие паротитной инфекцией и не получавшие активную иммунизацию, сроком на 21 день.
 • В случаях точного установления даты контакта сроки разобщения сокращаются и дети подлежат изоляции с 11 го 21 лень инкубационного периода. • Заключительная дезинфекция в очаге инфекции не проводится, следует проветрить помещение и провести влажную уборку с использованием дезинфицирующих средств. • За детьми, имевшими контакт с больным паротитной инфекцией, проводится наблюдение (осмотр, термометрия).
• В случаях точного установления даты контакта сроки разобщения сокращаются и дети подлежат изоляции с 11 го 21 лень инкубационного периода. • Заключительная дезинфекция в очаге инфекции не проводится, следует проветрить помещение и провести влажную уборку с использованием дезинфицирующих средств. • За детьми, имевшими контакт с больным паротитной инфекцией, проводится наблюдение (осмотр, термометрия).
 Вакцинопрофилактика • Единственно надежным методом профилактики является активная иммунизация. • Для вакцинации используется живая аттенутированная паротитная вакцина. • Прививке подлежат дети в 18 месяцев, не болевшие паротитной инфекцией
Вакцинопрофилактика • Единственно надежным методом профилактики является активная иммунизация. • Для вакцинации используется живая аттенутированная паротитная вакцина. • Прививке подлежат дети в 18 месяцев, не болевшие паротитной инфекцией
 • Больного с орхитом лучше госпитализировать. • Назначается постельный режим, суспензорий на острый период болезни. • Важно помнить, что максимально щадящий режим во многом предопределяет благоприятное течение и исходы орхита. • В качестве противовоспалительных средств рекомендуется назначать кортикостероидные гормоны.
• Больного с орхитом лучше госпитализировать. • Назначается постельный режим, суспензорий на острый период болезни. • Важно помнить, что максимально щадящий режим во многом предопределяет благоприятное течение и исходы орхита. • В качестве противовоспалительных средств рекомендуется назначать кортикостероидные гормоны.
 • Назначение специфических противовирусных препаратов (специфический γ глобулнн), не дает ожидаемого положительного эффекта. • Для снятия болевого синдрома назначают анальгетики и десенсибилизирующие препараты (фенкарол, тавегил, кларитин). В тяжелых случаях прибегают к инфузионной терапии (20% раствор глюкозы витамины группы В)
• Назначение специфических противовирусных препаратов (специфический γ глобулнн), не дает ожидаемого положительного эффекта. • Для снятия болевого синдрома назначают анальгетики и десенсибилизирующие препараты (фенкарол, тавегил, кларитин). В тяжелых случаях прибегают к инфузионной терапии (20% раствор глюкозы витамины группы В)


