Папилломавирусная инфекция Эпидемиологические и вирусологические исследования подтверждают, что




































































































10154-ippp+tbc.ppt
- Количество слайдов: 125
 Папилломавирусная инфекция
Папилломавирусная инфекция
 Эпидемиологические и вирусологические исследования подтверждают, что по крайней мере 95% всех плоско клеточных раков шейки матки содержат ДНК ВПЧ. Максимум заражения ВПЧ-инфекцией приходится на возраст 18—25 лет За последнее десятилетие количество инфицированных больных, по данным Всемирной организации здравоохранения, увеличилось более чем в 10 раз и составляет 23,5% населения. По распространенности папилломавирусная инфекция занимает первое место среди инфекций, возбудители которых передаются половым путем.
Эпидемиологические и вирусологические исследования подтверждают, что по крайней мере 95% всех плоско клеточных раков шейки матки содержат ДНК ВПЧ. Максимум заражения ВПЧ-инфекцией приходится на возраст 18—25 лет За последнее десятилетие количество инфицированных больных, по данным Всемирной организации здравоохранения, увеличилось более чем в 10 раз и составляет 23,5% населения. По распространенности папилломавирусная инфекция занимает первое место среди инфекций, возбудители которых передаются половым путем.
 Этиология Внутривидовая классификация ВПЧ основана на различии нуклеотидных последовательностей генома вируса. Считается, что нуклеотидная гомология ниже 90% разделяет вирусы на новые типы, от 90 до98% — на подтипы. При этом по степени онкогенного риска выделяют подгруппы ВПЧ «низкой степени», «средней степени» и «высокой степени» (16,18,31,33).
Этиология Внутривидовая классификация ВПЧ основана на различии нуклеотидных последовательностей генома вируса. Считается, что нуклеотидная гомология ниже 90% разделяет вирусы на новые типы, от 90 до98% — на подтипы. При этом по степени онкогенного риска выделяют подгруппы ВПЧ «низкой степени», «средней степени» и «высокой степени» (16,18,31,33).
 Этапы инфекционного процесса: - Первичная инфекция (ИППП); - Персистенция вирусного генома в эписомальной форме с продукцией вирусных частиц; - Поликлональная интеграция вирусной ДНК в клеточный геном; - Индукция мутаций в клеточной ДНК, вызывающая нестабильность генома; - Селекция клона клеток с мутантной ДНК, содержащей интегрированную вирусную ДНК; - Активное размножение данного клона клеток и рост опухоли
Этапы инфекционного процесса: - Первичная инфекция (ИППП); - Персистенция вирусного генома в эписомальной форме с продукцией вирусных частиц; - Поликлональная интеграция вирусной ДНК в клеточный геном; - Индукция мутаций в клеточной ДНК, вызывающая нестабильность генома; - Селекция клона клеток с мутантной ДНК, содержащей интегрированную вирусную ДНК; - Активное размножение данного клона клеток и рост опухоли
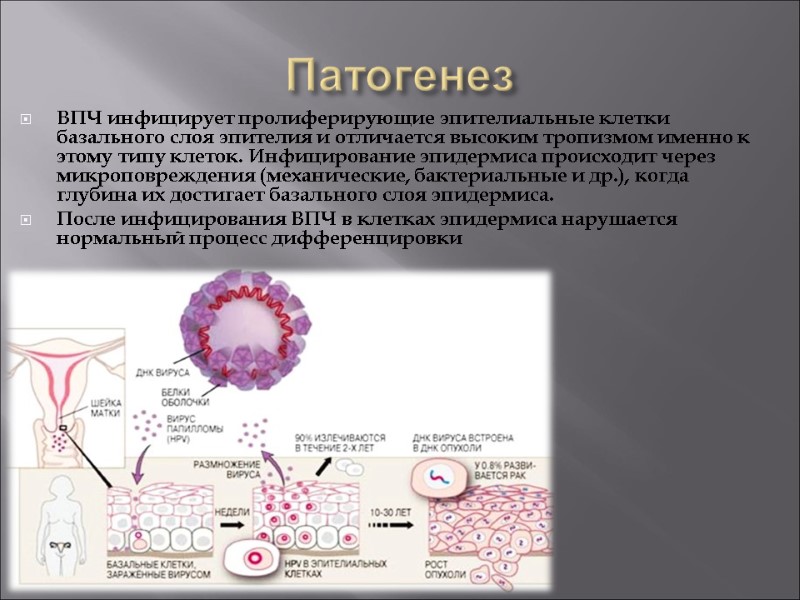
 Патогенез ВПЧ инфицирует пролиферирующие эпителиальные клетки базального слоя эпителия и отличается высоким тропизмом именно к этому типу клеток. Инфицирование эпидермиса происходит через микроповреждения (механические, бактериальные и др.), когда глубина их достигает базального слоя эпидермиса. После инфицирования ВПЧ в клетках эпидермиса нарушается нормальный процесс дифференцировки
Патогенез ВПЧ инфицирует пролиферирующие эпителиальные клетки базального слоя эпителия и отличается высоким тропизмом именно к этому типу клеток. Инфицирование эпидермиса происходит через микроповреждения (механические, бактериальные и др.), когда глубина их достигает базального слоя эпидермиса. После инфицирования ВПЧ в клетках эпидермиса нарушается нормальный процесс дифференцировки
 Эпидемиология Резервуаром ВПЧ-инфекции могут служить уретра, семенная жидкость и предстательная железа; Частота ВПЧ-инфекции зависит от сексуального поведения: она повышается при раннем начале половой жизни и весьма распространена у женщин, ведущих активную половую жизнь с частой сменой половых партнеров.
Эпидемиология Резервуаром ВПЧ-инфекции могут служить уретра, семенная жидкость и предстательная железа; Частота ВПЧ-инфекции зависит от сексуального поведения: она повышается при раннем начале половой жизни и весьма распространена у женщин, ведущих активную половую жизнь с частой сменой половых партнеров.
 Пути передачи и инфицирования ВПЧ Половой путь Инфицирование ВПЧ происходит при генитально-генитальном, мануально-генитальном и орально-генитальном половых контактах; Вертикальный путь Частота передачи ВПЧ от матери плоду, по данным разных исследователей, разнится весьма существенно - от 4 до 87% , что зависит от чувствительности использованных методов диагностики. Как происходит трансмиссия вируса от матери плоду, до настоящего времени окончательно не выяснено.
Пути передачи и инфицирования ВПЧ Половой путь Инфицирование ВПЧ происходит при генитально-генитальном, мануально-генитальном и орально-генитальном половых контактах; Вертикальный путь Частота передачи ВПЧ от матери плоду, по данным разных исследователей, разнится весьма существенно - от 4 до 87% , что зависит от чувствительности использованных методов диагностики. Как происходит трансмиссия вируса от матери плоду, до настоящего времени окончательно не выяснено.
 Вирус очень контагиозен и быстро размножается в организме человека. Инкубационный период составляет от 1 до 20 месяцев (обычно 3-6 месяцев), но может растягиваться на годы. Наличие клинических проявлений и исход инфекции зависит от типа вируса.
Вирус очень контагиозен и быстро размножается в организме человека. Инкубационный период составляет от 1 до 20 месяцев (обычно 3-6 месяцев), но может растягиваться на годы. Наличие клинических проявлений и исход инфекции зависит от типа вируса.
 Факторы риска инфицирования ВПЧ: Раннее начало половой жизни; Наличие большого числа и частая смена половых партнеров; Высокая распространенность инфекций, передавающихся половым путем; Молодой возраст; Курение, алкоголизм; Беременность; Эндометриоз; Эндогенные факторы (авитаминоз, изменение иммунного статуса)
Факторы риска инфицирования ВПЧ: Раннее начало половой жизни; Наличие большого числа и частая смена половых партнеров; Высокая распространенность инфекций, передавающихся половым путем; Молодой возраст; Курение, алкоголизм; Беременность; Эндометриоз; Эндогенные факторы (авитаминоз, изменение иммунного статуса)
 Классификация ВПЧ-ассоциированных поражений нижнего отдела гениталий 1. Клинические формы (видимые невооруженным глазом): - экзофитные кондиломы (типичные остроконечные, папиллярные, папуловидные и др.); - Симптоматические CIN 2. Субклинические формы (не видимые невооруженным глазом, бессимптомные, выявляемые только при кольпоскопии и/или цитологическом или гистологическом исследовании): - плоские кондиломы (типичная структура с множеством койлоцитов); - малые формы (различные изменения многослойного плоского и метапластического эпителия с единичными койлоцитами); - инвертированные кондиломы с локализацией в криптах; - кондиломатозный цервицит и вагинит 3. Латентные формы (отсутствие клинических, морфологических и гистологических изменений при обнаружении ДНК ВПЧ) 4. Цервикальная интраэпителиальная неоплазия (CIN) или плоскоклеточные интраэпителиальные поражения (SIL) и рак шейки матки: - CIN I - слабая дисплазия с койлоцитозом, дискератозом или без них; - CIN II - умеренная дисплазия с койлоцитозом, дискератозом или без них; - CIN III — тяжелая дисплазия или карцинома in situ с койлоцитозом, дискератозом или без них; - микроинвазивная плоскоклеточная и железистая карцинома
Классификация ВПЧ-ассоциированных поражений нижнего отдела гениталий 1. Клинические формы (видимые невооруженным глазом): - экзофитные кондиломы (типичные остроконечные, папиллярные, папуловидные и др.); - Симптоматические CIN 2. Субклинические формы (не видимые невооруженным глазом, бессимптомные, выявляемые только при кольпоскопии и/или цитологическом или гистологическом исследовании): - плоские кондиломы (типичная структура с множеством койлоцитов); - малые формы (различные изменения многослойного плоского и метапластического эпителия с единичными койлоцитами); - инвертированные кондиломы с локализацией в криптах; - кондиломатозный цервицит и вагинит 3. Латентные формы (отсутствие клинических, морфологических и гистологических изменений при обнаружении ДНК ВПЧ) 4. Цервикальная интраэпителиальная неоплазия (CIN) или плоскоклеточные интраэпителиальные поражения (SIL) и рак шейки матки: - CIN I - слабая дисплазия с койлоцитозом, дискератозом или без них; - CIN II - умеренная дисплазия с койлоцитозом, дискератозом или без них; - CIN III — тяжелая дисплазия или карцинома in situ с койлоцитозом, дискератозом или без них; - микроинвазивная плоскоклеточная и железистая карцинома
 Клиника Манифестация генитальной ВПЧ-инфекции сопровождается появлением генитальных бородавок Отсутствие клинических и гистологических признаков инфекции при выявлении ДНК ВПЧ свидетельствует о латентной или асимптомной инфекции. Спектр клинических проявлений генитальной ВПЧ-инфекции варьирует от субклинических проявлений до рака шейки матки.
Клиника Манифестация генитальной ВПЧ-инфекции сопровождается появлением генитальных бородавок Отсутствие клинических и гистологических признаков инфекции при выявлении ДНК ВПЧ свидетельствует о латентной или асимптомной инфекции. Спектр клинических проявлений генитальной ВПЧ-инфекции варьирует от субклинических проявлений до рака шейки матки.
 Течение заболевания и прогноз Без лечения генитальные бородавки могут спонтанно инволюционировать, длительно персистировать или увеличиваться в размере и количестве, трансформируясь в рак; Больной нередко может инфицироваться новыми для него типами ВПЧ; Реинфекция одним и тем же типом ВПТ, однако, встречается не часто, возможно благодаря приобретенному иммунитету; Прогноз при ВПЧ-инфекции зависит от ее типа, а также от сопутствующих заболеваний; Для рака шейки матки наличие ВПЧ-18 и -16 коррелирует с плохим прогнозом на ранних стадиях
Течение заболевания и прогноз Без лечения генитальные бородавки могут спонтанно инволюционировать, длительно персистировать или увеличиваться в размере и количестве, трансформируясь в рак; Больной нередко может инфицироваться новыми для него типами ВПЧ; Реинфекция одним и тем же типом ВПТ, однако, встречается не часто, возможно благодаря приобретенному иммунитету; Прогноз при ВПЧ-инфекции зависит от ее типа, а также от сопутствующих заболеваний; Для рака шейки матки наличие ВПЧ-18 и -16 коррелирует с плохим прогнозом на ранних стадиях
 Диагностика ПВИ 1. Клинико-визуальный метод; 2. Кольпоскопия; 3. Цитологический метод; 4. Молекулярно-биологические методы диагностики, направленные наобнаружение мельчайших частиц ДНК вируса папилломы в материале; 5. Гистологический метод
Диагностика ПВИ 1. Клинико-визуальный метод; 2. Кольпоскопия; 3. Цитологический метод; 4. Молекулярно-биологические методы диагностики, направленные наобнаружение мельчайших частиц ДНК вируса папилломы в материале; 5. Гистологический метод
 Принципы лечения ПВИ и возможности профилактики Специфического противовирусного препарата для подавления ПВИ не существует. Задача терапии – устранениие клинических и субклинических форм ПВИ. Два основных направления терапии – удаление кондилом и атипически измененного эпителия и стимуляция противовирусного иммунного ответа. Деструктивные методы: - физические (хирургическое иссечение; электрохирургические методы; криотерапия; лазеротерапия; радиоволновой метод); - химические (азотная кислота; трихлоруксусная кислота (ТХУ); солкодерм) Цитотоксические препараты: подофиллин (ПФ); подофиллотоксин (ПФТ); 5-фторурацил Иммунологические методы: ?-, ?-, g-интерфероны Комбинированные методы: сочетанное применение различных методов
Принципы лечения ПВИ и возможности профилактики Специфического противовирусного препарата для подавления ПВИ не существует. Задача терапии – устранениие клинических и субклинических форм ПВИ. Два основных направления терапии – удаление кондилом и атипически измененного эпителия и стимуляция противовирусного иммунного ответа. Деструктивные методы: - физические (хирургическое иссечение; электрохирургические методы; криотерапия; лазеротерапия; радиоволновой метод); - химические (азотная кислота; трихлоруксусная кислота (ТХУ); солкодерм) Цитотоксические препараты: подофиллин (ПФ); подофиллотоксин (ПФТ); 5-фторурацил Иммунологические методы: ?-, ?-, g-интерфероны Комбинированные методы: сочетанное применение различных методов
 Профилактика Меры по предотвращению реализации механизма передачи ВПЧ сводятся к санитарно-просветительской работе, направленной на профилактику раннего сексуального дебюта, на пропаганду здорового образа жизни, моногамных отношений, отказа от вредных привычек и т.п. Применение барьерных средств контрацепции лишь снижает риск развития рака шейки матки и экзофитных кондилом, но не обеспечивает надежной защиты от ВПЧ-инфекции и ее последствий.
Профилактика Меры по предотвращению реализации механизма передачи ВПЧ сводятся к санитарно-просветительской работе, направленной на профилактику раннего сексуального дебюта, на пропаганду здорового образа жизни, моногамных отношений, отказа от вредных привычек и т.п. Применение барьерных средств контрацепции лишь снижает риск развития рака шейки матки и экзофитных кондилом, но не обеспечивает надежной защиты от ВПЧ-инфекции и ее последствий.
 Вакцинация Наиболее эффективным средством первичной профилактики ВПЧ-инфекции является вакцинация как способ воздействия на третье звено эпидемического процесса - восприимчивое население. Бивалентная вакцина Цервирикс (против ВПЧ 16 и 18 типов) и квадривалентная вакцина Гардасил против ВПЧ 6,11,16,18 типов является вакцинами против рака шейки матки и предраковых заболеваний вульвы, влагалища и шейки матки. Квадривалентная вакцина Гардасил против ВПЧ 6, 11, 16, 18 типов зарегистрирована более чем в 90 странах мира, в том числе в Российской Федерации - с 2006 года.
Вакцинация Наиболее эффективным средством первичной профилактики ВПЧ-инфекции является вакцинация как способ воздействия на третье звено эпидемического процесса - восприимчивое население. Бивалентная вакцина Цервирикс (против ВПЧ 16 и 18 типов) и квадривалентная вакцина Гардасил против ВПЧ 6,11,16,18 типов является вакцинами против рака шейки матки и предраковых заболеваний вульвы, влагалища и шейки матки. Квадривалентная вакцина Гардасил против ВПЧ 6, 11, 16, 18 типов зарегистрирована более чем в 90 странах мира, в том числе в Российской Федерации - с 2006 года.
 Герпетичесая инфекция Среди заболеваний, передаваемых половым путем, одно из лидирующих мест занимает генитальный герпес. Генитальный герпес занимает 2 место после трихомониахза среди заболеваний, передающихся половым путем (ЗППП). Заболевания, вызванные герпесом, занимают второе место (без учета СПИДА) после гриппа по смертности (среди вирусных инфекций). Это заболевание впервые было описано французским врачом более 250 лет назад -Вирусами простого герпеса 1 и 2 типов инфицировано до 90% взрослого населения Земли
Герпетичесая инфекция Среди заболеваний, передаваемых половым путем, одно из лидирующих мест занимает генитальный герпес. Генитальный герпес занимает 2 место после трихомониахза среди заболеваний, передающихся половым путем (ЗППП). Заболевания, вызванные герпесом, занимают второе место (без учета СПИДА) после гриппа по смертности (среди вирусных инфекций). Это заболевание впервые было описано французским врачом более 250 лет назад -Вирусами простого герпеса 1 и 2 типов инфицировано до 90% взрослого населения Земли
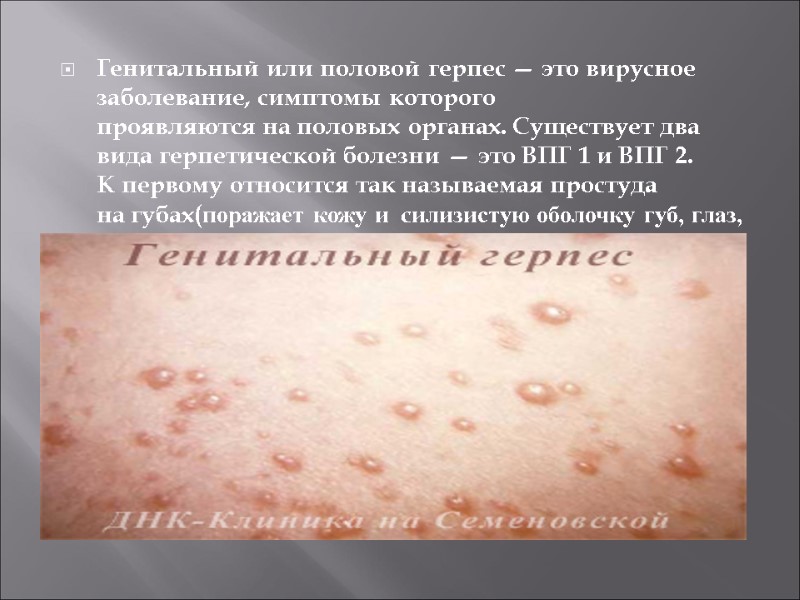
 Генитальный или половой герпес — это вирусное заболевание, симптомы которого проявляются на половых органах. Существует два вида герпетической болезни — это ВПГ 1 и ВПГ 2. К первому относится так называемая простуда на губах(поражает кожу и cилизистую оболочку губ, глаз, носа и др. Генитальный герпес принадлежит второй группе.
Генитальный или половой герпес — это вирусное заболевание, симптомы которого проявляются на половых органах. Существует два вида герпетической болезни — это ВПГ 1 и ВПГ 2. К первому относится так называемая простуда на губах(поражает кожу и cилизистую оболочку губ, глаз, носа и др. Генитальный герпес принадлежит второй группе.
 Половой герпес бывает двух видов: Первичный — болезнь протекает без симптомов, скрыто Рецидивный — повторное появление признаков заболевания. Заражение генитальным герпесом Основной путь передачи генитального герпеса - половой. Вирус герпеса передается как при обычных генитальных контактах , так и при оральном (ВПГ-1) и анальном сексе . Заражение возможно при отсутствии у полового партнера каких-либо проявлений заболевания более, чем в 50% случаев. Бытовой путь заражения при генитальном герпесе встречается редко. Вероятность заражения выше, если есть проявления герпеса или повреждения кожи и слизистой оболочки . Общая вероятность заразиться от инфицированного партнера-мужчины для женщины - около 17%. Использование презерватива снижает эту вероятность почти в 2 раза.. Кроме того, возможна передача инфекции от больной матери плоду во время беременности.
Половой герпес бывает двух видов: Первичный — болезнь протекает без симптомов, скрыто Рецидивный — повторное появление признаков заболевания. Заражение генитальным герпесом Основной путь передачи генитального герпеса - половой. Вирус герпеса передается как при обычных генитальных контактах , так и при оральном (ВПГ-1) и анальном сексе . Заражение возможно при отсутствии у полового партнера каких-либо проявлений заболевания более, чем в 50% случаев. Бытовой путь заражения при генитальном герпесе встречается редко. Вероятность заражения выше, если есть проявления герпеса или повреждения кожи и слизистой оболочки . Общая вероятность заразиться от инфицированного партнера-мужчины для женщины - около 17%. Использование презерватива снижает эту вероятность почти в 2 раза.. Кроме того, возможна передача инфекции от больной матери плоду во время беременности.
 Факторы способствующие проявлению генитального герпеса 1- снижение иммунологической реактивности 2-переохлождение и перегрев организма 3-интеркуррентные заболевание 4- несколько половых партнеров. Это увеличивает вероятность первичного или повторного заражения вирусом. Повторное заражение также может вызывать активацию инфекции. 5-незащищенный секс (без презерватива). Использование презерватива уменьшает вероятность заражения. 6-медицинские манипуляции (в том числе аборте и введение внутриматочного контрацептива) Инкубационный период заболевания длится 13-14 дней Локализация генитального герпеса у женщин: малые и большие половые губы,вульва,клитор,влагалище,шейка матки.
Факторы способствующие проявлению генитального герпеса 1- снижение иммунологической реактивности 2-переохлождение и перегрев организма 3-интеркуррентные заболевание 4- несколько половых партнеров. Это увеличивает вероятность первичного или повторного заражения вирусом. Повторное заражение также может вызывать активацию инфекции. 5-незащищенный секс (без презерватива). Использование презерватива уменьшает вероятность заражения. 6-медицинские манипуляции (в том числе аборте и введение внутриматочного контрацептива) Инкубационный период заболевания длится 13-14 дней Локализация генитального герпеса у женщин: малые и большие половые губы,вульва,клитор,влагалище,шейка матки.
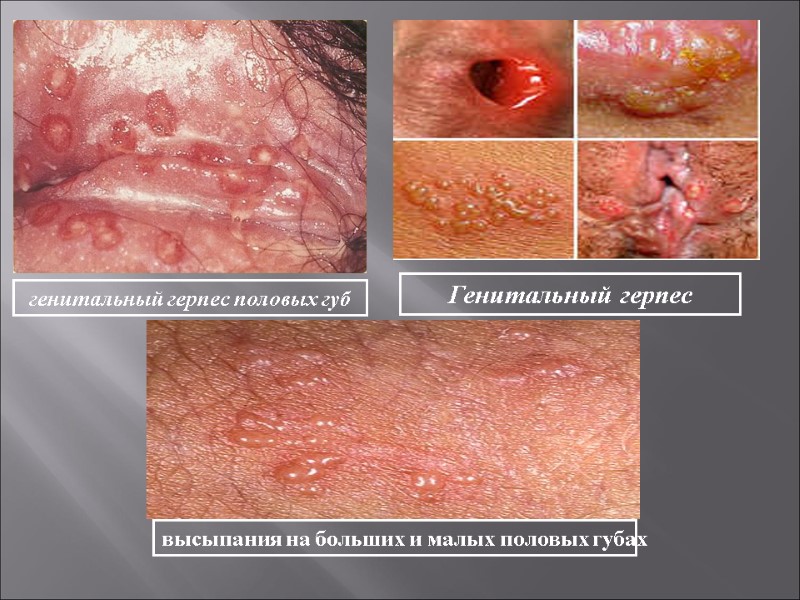
 Симптомы генитального герпеса -образование мелких, заполненных мутноватой жидкостью пузырьков. Они могут появиться на внутренней поверхности бедер, вокруг заднего прохода, в промежности, на поверхности наружных половых органов, в мочеиспускательном канале, влагалище и шейке матки. Через 5-7 дней пузырьки лопаются. На месте лопнувших пузырьков образуются эрозии или язвочки, которые постепенно слущиваются и в течение 1-2 недель замещаются здоровой кожей. -Зуд, жжение и боль в области появления пузырьков -Зуд и покалывание при мочеиспускании. -Увеличение паховых лимфатических узлов -Повыение температуры, боли в мышцах, общее недомогание.
Симптомы генитального герпеса -образование мелких, заполненных мутноватой жидкостью пузырьков. Они могут появиться на внутренней поверхности бедер, вокруг заднего прохода, в промежности, на поверхности наружных половых органов, в мочеиспускательном канале, влагалище и шейке матки. Через 5-7 дней пузырьки лопаются. На месте лопнувших пузырьков образуются эрозии или язвочки, которые постепенно слущиваются и в течение 1-2 недель замещаются здоровой кожей. -Зуд, жжение и боль в области появления пузырьков -Зуд и покалывание при мочеиспускании. -Увеличение паховых лимфатических узлов -Повыение температуры, боли в мышцах, общее недомогание.
 генитальный герпес половых губ Генитальный герпес высыпания на больших и малых половых губах
генитальный герпес половых губ Генитальный герпес высыпания на больших и малых половых губах
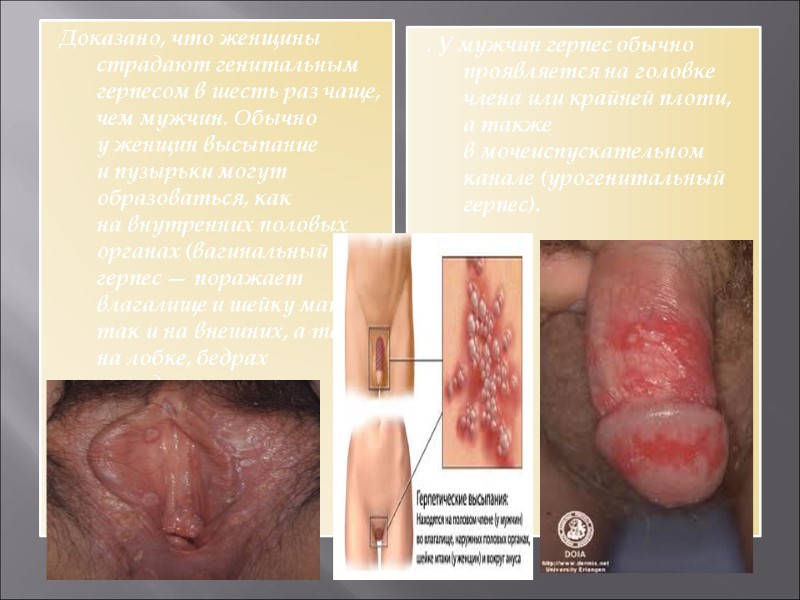
 Доказано, что женщины страдают генитальным герпесом в шесть раз чаще, чем мужчин. Обычно у женщин высыпание и пузырьки могут образоваться, как на внутренних половых органах (вагинальный герпес — поражает влагалище и шейку матки), так и на внешних, а также на лобке, бедрах и ягодицах. . У мужчин герпес обычно проявляется на головке члена или крайней плоти, а также в мочеиспускательном канале (урогенитальный герпес).
Доказано, что женщины страдают генитальным герпесом в шесть раз чаще, чем мужчин. Обычно у женщин высыпание и пузырьки могут образоваться, как на внутренних половых органах (вагинальный герпес — поражает влагалище и шейку матки), так и на внешних, а также на лобке, бедрах и ягодицах. . У мужчин герпес обычно проявляется на головке члена или крайней плоти, а также в мочеиспускательном канале (урогенитальный герпес).
 Диагностика генитального герпеса Диагноз основан на обнаружении ВПГ или его АТ в сыворотке крови больной. Материал из пораженных органов- влагалища, шейки матки и уретры Методы диагностики 1-вирусологические методы обнаружения и идентификации ВПГ 2-ПЦР 3-Методы выявления АГ ВПГ(иммунофлуоресцентный и иммуноферментный анализ) методы оценки иммунного статуса-4 выявление АТ с помощью иммуноферментного анализа -5
Диагностика генитального герпеса Диагноз основан на обнаружении ВПГ или его АТ в сыворотке крови больной. Материал из пораженных органов- влагалища, шейки матки и уретры Методы диагностики 1-вирусологические методы обнаружения и идентификации ВПГ 2-ПЦР 3-Методы выявления АГ ВПГ(иммунофлуоресцентный и иммуноферментный анализ) методы оценки иммунного статуса-4 выявление АТ с помощью иммуноферментного анализа -5
 Лечение генитального герпеса Ацикловир (зовиракс) является в настоящее время препаратом выбора для лечения острых и рецидивных форм генитального герпеса. Одновременно следует наносить 5% крем ацикловира на пораженные участки кожи и слизистых оболочек не реже 5-6 раз в сутки в течение 7 дней. В качестве местной терапии могут быть использованы также Теброфен в виде 2% или 3% мази, Бонафтон (0,25 -0,5% мазь), Интерфероновая мазь и др. Особенностью назначения местных противовирусных мазей является частота нанесения их на пораженные участки - не реже 5-6 раз в сутки в течение 5-7 дней. Одновременно может проводиться по показаниям антибактериальная терапия для профилактики или лечения вторичного инфицирования банальной флорой. назначение антиоксидантов (витаминов С и Е), индукторов интерферона (реоферона, неовира, дибазола), В случае выраженного экссудативного компонента применяют ингибиторы простагландинов (индометацин и др.).
Лечение генитального герпеса Ацикловир (зовиракс) является в настоящее время препаратом выбора для лечения острых и рецидивных форм генитального герпеса. Одновременно следует наносить 5% крем ацикловира на пораженные участки кожи и слизистых оболочек не реже 5-6 раз в сутки в течение 7 дней. В качестве местной терапии могут быть использованы также Теброфен в виде 2% или 3% мази, Бонафтон (0,25 -0,5% мазь), Интерфероновая мазь и др. Особенностью назначения местных противовирусных мазей является частота нанесения их на пораженные участки - не реже 5-6 раз в сутки в течение 5-7 дней. Одновременно может проводиться по показаниям антибактериальная терапия для профилактики или лечения вторичного инфицирования банальной флорой. назначение антиоксидантов (витаминов С и Е), индукторов интерферона (реоферона, неовира, дибазола), В случае выраженного экссудативного компонента применяют ингибиторы простагландинов (индометацин и др.).
 терапия в фазе ремиссии, после стихания основных клинических проявлений ВПГ. Основная цель лечения - подготовка больного к вакцинотерапии соблюдение режима труда и отдыха, полноценное питание., целесообразно применение иммуномодуляторов специфическая профилактика рецидивов ВПГ с использованием герпетических вакцин. Цель вакцинации - активация клеточного иммунного ответа, его иммунокоррекция и гипосенсибилизация организма. Следует отметить, что этот этап лечения может быть проведен спустя 2 месяца после окончания фазы обострения
терапия в фазе ремиссии, после стихания основных клинических проявлений ВПГ. Основная цель лечения - подготовка больного к вакцинотерапии соблюдение режима труда и отдыха, полноценное питание., целесообразно применение иммуномодуляторов специфическая профилактика рецидивов ВПГ с использованием герпетических вакцин. Цель вакцинации - активация клеточного иммунного ответа, его иммунокоррекция и гипосенсибилизация организма. Следует отметить, что этот этап лечения может быть проведен спустя 2 месяца после окончания фазы обострения
 Кандидоз
Кандидоз
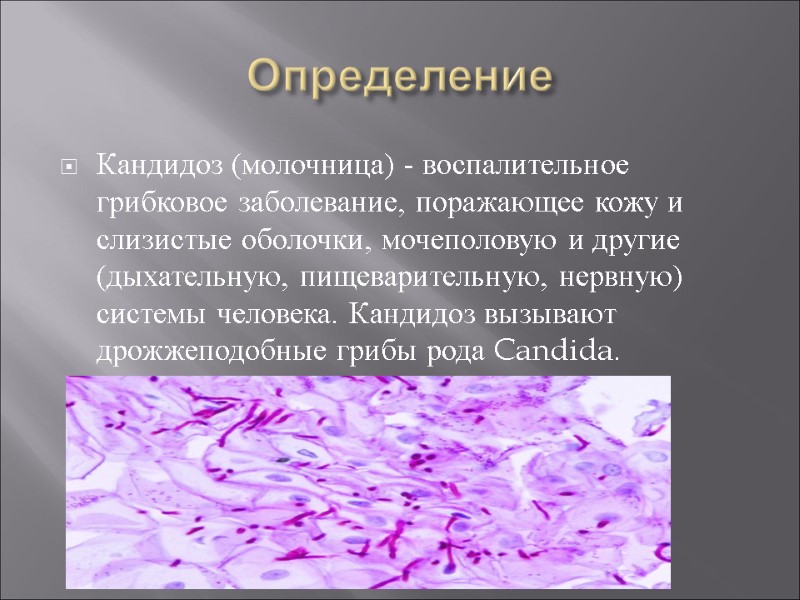
 Определение Кандидоз (молочница) - воспалительное грибковое заболевание, поражающее кожу и слизистые оболочки, мочеполовую и другие (дыхательную, пищеварительную, нервную) системы человека. Кандидоз вызывают дрожжеподобные грибы рода Candida.
Определение Кандидоз (молочница) - воспалительное грибковое заболевание, поражающее кожу и слизистые оболочки, мочеполовую и другие (дыхательную, пищеварительную, нервную) системы человека. Кандидоз вызывают дрожжеподобные грибы рода Candida.
 Этиология Возбудители кандидоза – грибы Candida albicans – условно-патогенные микроорганизмы, населяющие слизистые оболочки и кожные покровы человека. Факторы, способствующие развитию молочницы: Несоблюдение правил личной гигиены Гормональные изменения в организме (сахарный диабет, беременность) Нерациональная антибиотикотерапия Снижение иммунитета, вызванное стрессом, неправильным питанием, хроническими заболеваниями, применением иммуносупрессирующих препаратов (цитостатики, кортикостероиды), СПИД и прочим.
Этиология Возбудители кандидоза – грибы Candida albicans – условно-патогенные микроорганизмы, населяющие слизистые оболочки и кожные покровы человека. Факторы, способствующие развитию молочницы: Несоблюдение правил личной гигиены Гормональные изменения в организме (сахарный диабет, беременность) Нерациональная антибиотикотерапия Снижение иммунитета, вызванное стрессом, неправильным питанием, хроническими заболеваниями, применением иммуносупрессирующих препаратов (цитостатики, кортикостероиды), СПИД и прочим.
 Формы кандидоза Кандидоносительство – протекает бессимптомно, возможна передача возбудителя при половом контакте Острый кандидоз Хронический (рецидивирующий) кандидоз
Формы кандидоза Кандидоносительство – протекает бессимптомно, возможна передача возбудителя при половом контакте Острый кандидоз Хронический (рецидивирующий) кандидоз
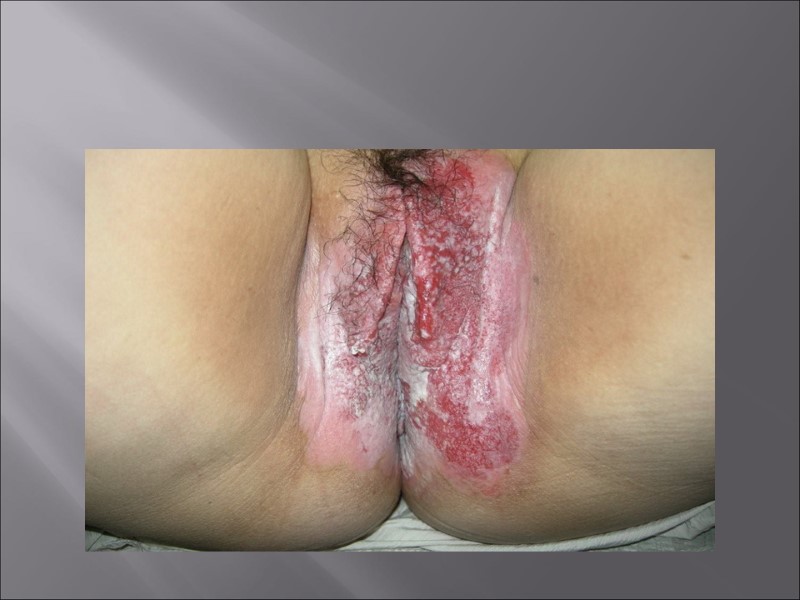
 Симптомы острого кандидоза Выделения из влагалища – основной симптом. Они имеют бело-серую окраску, густую, творожистую консистенцию и слегка кисловатый запах. Отёк и покраснение слизистой влагалища Боли при половом акте и мочеиспускании Зуд и чувство жжения во влагалище у вульве Симптомы, как правило, обостряются перед началом менструации
Симптомы острого кандидоза Выделения из влагалища – основной симптом. Они имеют бело-серую окраску, густую, творожистую консистенцию и слегка кисловатый запах. Отёк и покраснение слизистой влагалища Боли при половом акте и мочеиспускании Зуд и чувство жжения во влагалище у вульве Симптомы, как правило, обостряются перед началом менструации

 Диагностика Исследование мазка из влагалища при помощи микроскопа Культуральный метод – выращивание грибов Candida на питательных средах, определение чувствительности к различным препаратам
Диагностика Исследование мазка из влагалища при помощи микроскопа Культуральный метод – выращивание грибов Candida на питательных средах, определение чувствительности к различным препаратам
 Лечение молочницы Применяются противогрибковые препараты. Используемые препараты подразделяются на местные (кремы, свечи, вагинальные таблетки) – применяются при остром течении (лёгком) и системные (капсулы и таблетки) – при хронической форме
Лечение молочницы Применяются противогрибковые препараты. Используемые препараты подразделяются на местные (кремы, свечи, вагинальные таблетки) – применяются при остром течении (лёгком) и системные (капсулы и таблетки) – при хронической форме
 Лечение острой формы заболевания Применяется только местная терапия: клотримазол – наиболее распространенный препарат для местного лечения. изоконазол миконазол натамицин нистатин Возможен также однократный приём флуконазола (150 мг внутрь)
Лечение острой формы заболевания Применяется только местная терапия: клотримазол – наиболее распространенный препарат для местного лечения. изоконазол миконазол натамицин нистатин Возможен также однократный приём флуконазола (150 мг внутрь)
 Лечение рецидивирующей формы кандидоза Свечи с клотримазолом 1 раз в неделю в течение нескольких месяцев Системная терапия флуконазолом (по 100 мг в сутки раз в неделю в течение нескольких месяцев) При кандидозе беременных показана только местная терапия.
Лечение рецидивирующей формы кандидоза Свечи с клотримазолом 1 раз в неделю в течение нескольких месяцев Системная терапия флуконазолом (по 100 мг в сутки раз в неделю в течение нескольких месяцев) При кандидозе беременных показана только местная терапия.
 ГОНОРЕЯ Выполнила: Студентка группы МЛ-409 Рафеенко Татьяна
ГОНОРЕЯ Выполнила: Студентка группы МЛ-409 Рафеенко Татьяна
 ОПРЕДЕЛЕНИЕ Гонорея - это инфекционное заболевание, передающееся преимущественно половым путем (контактный путь - при передаче от матери к новорожденному в родах), характеризующееся поражением слизистых мочеиспукательного канала и цервикального канала, что проявляется нарушением мочеиспускания (в основном у мужчин) и воспалением шейки матки - у женщин
ОПРЕДЕЛЕНИЕ Гонорея - это инфекционное заболевание, передающееся преимущественно половым путем (контактный путь - при передаче от матери к новорожденному в родах), характеризующееся поражением слизистых мочеиспукательного канала и цервикального канала, что проявляется нарушением мочеиспускания (в основном у мужчин) и воспалением шейки матки - у женщин
 Возбудитель гонореи Гонококк Neisseria gonorrhoeae из семейства Neisseriaceae рода Neisseria, грамоотрицательный бобовидный диплококк - микроорганизм внешним видом похожий на зерна кофе Был открыт в 1879 году известным исследователем Альбертом Нейссером
Возбудитель гонореи Гонококк Neisseria gonorrhoeae из семейства Neisseriaceae рода Neisseria, грамоотрицательный бобовидный диплококк - микроорганизм внешним видом похожий на зерна кофе Был открыт в 1879 году известным исследователем Альбертом Нейссером
 Классификация Классификация гонореи включает следующие формы: Свежая гонорея (не более 2мес) Острая гонорея: до2нед Подострая гонорея:от2-8нед Торпидная гонорея: стертое начало и течение воспалительного процесса Хроническая гонорея(более2 месяцев) Латентная (асимптомная) гонорея
Классификация Классификация гонореи включает следующие формы: Свежая гонорея (не более 2мес) Острая гонорея: до2нед Подострая гонорея:от2-8нед Торпидная гонорея: стертое начало и течение воспалительного процесса Хроническая гонорея(более2 месяцев) Латентная (асимптомная) гонорея
 Пути заражения Основной путь заражения – половой. Хотя заражение возможно при любом контакте слизистых здорового человека с секретом слизистых или спермой инфицированного человека
Пути заражения Основной путь заражения – половой. Хотя заражение возможно при любом контакте слизистых здорового человека с секретом слизистых или спермой инфицированного человека
 Вероятность заразится при оральном сексе несколько ниже, но не исключена Заразится гонореей бытовым путем достаточно сложно, хотя бактерия может сохраняться на неповрежденной, сухой коже около 4 часов. Гонорея передается от больной матери к ребенку при прохождении через родовые пути, что может привести к развитию заболеваний глаз, пневмонии и другим серьезным состояниям(вертикальный путь). Полное излечение от гонореи не исключает повторного заражения!
Вероятность заразится при оральном сексе несколько ниже, но не исключена Заразится гонореей бытовым путем достаточно сложно, хотя бактерия может сохраняться на неповрежденной, сухой коже около 4 часов. Гонорея передается от больной матери к ребенку при прохождении через родовые пути, что может привести к развитию заболеваний глаз, пневмонии и другим серьезным состояниям(вертикальный путь). Полное излечение от гонореи не исключает повторного заражения!
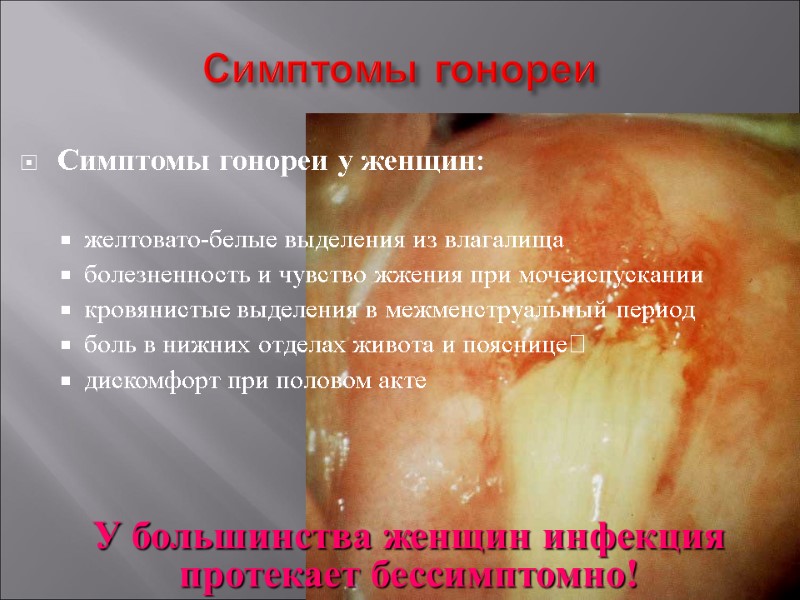
 Симптомы гонореи Симптомы гонореи у женщин: желтовато-белые выделения из влагалища болезненность и чувство жжения при мочеиспускании кровянистые выделения в межменструальный период боль в нижних отделах живота и пояснице дискомфорт при половом акте У большинства женщин инфекция протекает бессимптомно!
Симптомы гонореи Симптомы гонореи у женщин: желтовато-белые выделения из влагалища болезненность и чувство жжения при мочеиспускании кровянистые выделения в межменструальный период боль в нижних отделах живота и пояснице дискомфорт при половом акте У большинства женщин инфекция протекает бессимптомно!
 Симптомы гонореи Симптомы гонореи у мужчин: желтовато-белые выделения из мочеиспускательного канала Боль и чувство жжения при мочеиспускании частые позывы на мочеиспускание Болезненность и припухлость яичек
Симптомы гонореи Симптомы гонореи у мужчин: желтовато-белые выделения из мочеиспускательного канала Боль и чувство жжения при мочеиспускании частые позывы на мочеиспускание Болезненность и припухлость яичек
 Симптомы гонореи Гонококковый фарингит (поражение глотки) часто протекает бессимптомно. Иногда он проявляется болью в горле Гонококковый проктит (поражение прямой кишки) обычно протекает бессимптомно. Возможна боль в прямой кишке, зуд и выделения из прямой кишки Гонококковый фарингит и гонококковый проктит встречаются как у мужчин (преимущественно гомосексуальной и бисексуальной ориентации), так и у женщин
Симптомы гонореи Гонококковый фарингит (поражение глотки) часто протекает бессимптомно. Иногда он проявляется болью в горле Гонококковый проктит (поражение прямой кишки) обычно протекает бессимптомно. Возможна боль в прямой кишке, зуд и выделения из прямой кишки Гонококковый фарингит и гонококковый проктит встречаются как у мужчин (преимущественно гомосексуальной и бисексуальной ориентации), так и у женщин
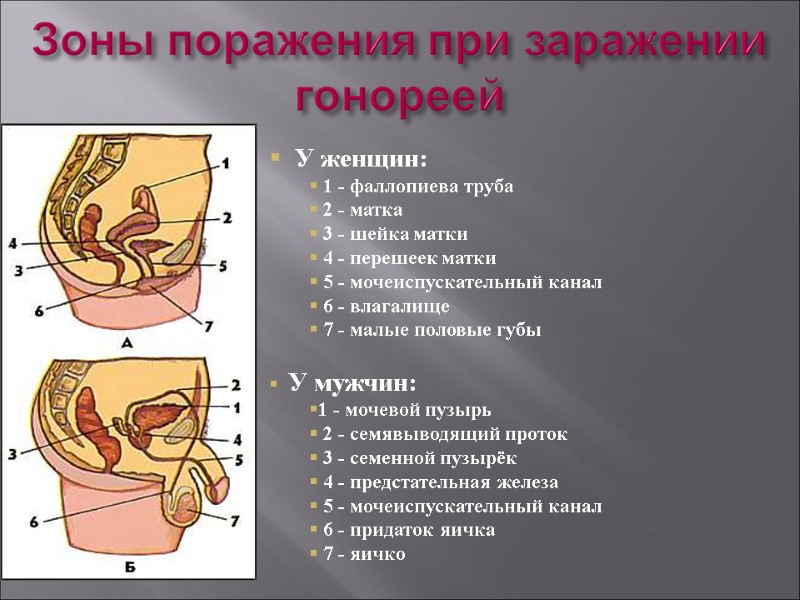
 Зоны поражения при заражении гонореей У женщин: 1 - фаллопиева труба 2 - матка 3 - шейка матки 4 - перешеек матки 5 - мочеиспускательный канал 6 - влагалище 7 - малые половые губы У мужчин: 1 - мочевой пузырь 2 - семявыводящий проток 3 - семенной пузырёк 4 - предстательная железа 5 - мочеиспускательный канал 6 - придаток яичка 7 - яичко
Зоны поражения при заражении гонореей У женщин: 1 - фаллопиева труба 2 - матка 3 - шейка матки 4 - перешеек матки 5 - мочеиспускательный канал 6 - влагалище 7 - малые половые губы У мужчин: 1 - мочевой пузырь 2 - семявыводящий проток 3 - семенной пузырёк 4 - предстательная железа 5 - мочеиспускательный канал 6 - придаток яичка 7 - яичко
 Осложнения гонореи У женщин: Воспаление придатков, с последующей закупоркой маточных труб, что ведет к повышению вероятности возникновения трубной беременности, невынашивания беременности или бесплодию. Цистит (воспаление мочевого пузыря) Слизисто-гнойный цервицит
Осложнения гонореи У женщин: Воспаление придатков, с последующей закупоркой маточных труб, что ведет к повышению вероятности возникновения трубной беременности, невынашивания беременности или бесплодию. Цистит (воспаление мочевого пузыря) Слизисто-гнойный цервицит
 У мужчин: Простатит (воспаление предстательной железы) Стриктура уретры Бесплодие Эпидидимит (воспаление придатка яичка) Осложнения гонореи
У мужчин: Простатит (воспаление предстательной железы) Стриктура уретры Бесплодие Эпидидимит (воспаление придатка яичка) Осложнения гонореи
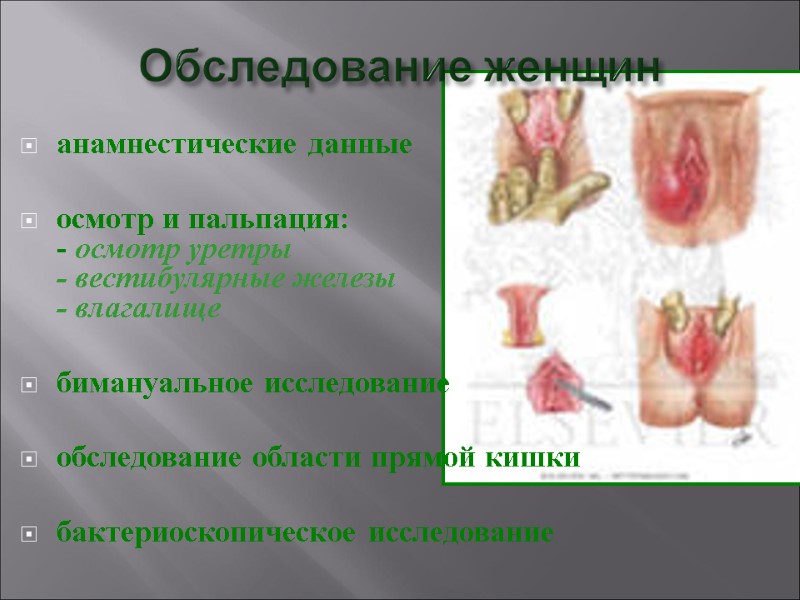
 Обследование женщин анамнестические данные осмотр и пальпация: - осмотр уретры - вестибулярные железы - влагалище бимануальное исследование обследование области прямой кишки бактериоскопическое исследование
Обследование женщин анамнестические данные осмотр и пальпация: - осмотр уретры - вестибулярные железы - влагалище бимануальное исследование обследование области прямой кишки бактериоскопическое исследование
 Лабораторная диагностика Диагноз гонореи подтверждается на основании лабораторного обнаружения гонококка с типичными морфологическими и тинкториальными свойствами, обнаружения антигена гонококка или нуклеиновой кислоты в клинических образцах Для выявления гонококка используется микроскопическое и культуральное исследование (у девочек и женщин старше 60 лет - только культуральное, с определением ферментативных свойств гонококка) Целесообразность использования различных методов провокации в настоящее время вызывает обоснованные сомнения и является предметом проведения специальных научных исследований
Лабораторная диагностика Диагноз гонореи подтверждается на основании лабораторного обнаружения гонококка с типичными морфологическими и тинкториальными свойствами, обнаружения антигена гонококка или нуклеиновой кислоты в клинических образцах Для выявления гонококка используется микроскопическое и культуральное исследование (у девочек и женщин старше 60 лет - только культуральное, с определением ферментативных свойств гонококка) Целесообразность использования различных методов провокации в настоящее время вызывает обоснованные сомнения и является предметом проведения специальных научных исследований
 Бактериоскопия N - нейтрофильные лейкоциты. Хорошо видны их сегментированные ядра, цитоплазма практически не видна Gn - гонококки, заполняя лейкоциты изнутри, обрисовывают контуры последних
Бактериоскопия N - нейтрофильные лейкоциты. Хорошо видны их сегментированные ядра, цитоплазма практически не видна Gn - гонококки, заполняя лейкоциты изнутри, обрисовывают контуры последних
 Электронная микроскопия (ЭМ) способ регистрации малоразмерных физических объектов, в которой медиатором (передатчиком) информации является поток электронов, а не свет, как в световом микроскопе
Электронная микроскопия (ЭМ) способ регистрации малоразмерных физических объектов, в которой медиатором (передатчиком) информации является поток электронов, а не свет, как в световом микроскопе
 Культуральная диагностика ("культура", "посев") помещение взятого у больного материала на специальные питательные среды, состав которых подобран так, чтобы для выявляемого возбудителя создавались максимально благоприятные условия для развития и размножения.
Культуральная диагностика ("культура", "посев") помещение взятого у больного материала на специальные питательные среды, состав которых подобран так, чтобы для выявляемого возбудителя создавались максимально благоприятные условия для развития и размножения.
 Полимеразная цепная реакция (ПЦР) ПЦР - молекулярно-биологический метод, выявляющий наличие специфических участков ДНК и РНК. Представляет собой циклический процесс увеличения в геометрической прогрессии числа копий ограниченного синтетическими олигонуклеотидами (праймерами) определенного фрагмента ДНК, протекающий под воздействием термостабильной ДНК-полимеразы, при строго заданных температурных и временных режимах. Используется, в частности, для обнаружения возбудителей различных заболеваний. Отличается исключительно высокой чувствительностью и специфичностью.
Полимеразная цепная реакция (ПЦР) ПЦР - молекулярно-биологический метод, выявляющий наличие специфических участков ДНК и РНК. Представляет собой циклический процесс увеличения в геометрической прогрессии числа копий ограниченного синтетическими олигонуклеотидами (праймерами) определенного фрагмента ДНК, протекающий под воздействием термостабильной ДНК-полимеразы, при строго заданных температурных и временных режимах. Используется, в частности, для обнаружения возбудителей различных заболеваний. Отличается исключительно высокой чувствительностью и специфичностью.
 Лечение Для успешного лечения гонореи необходимо применять антибиотики или антибактериальные препараты Необходимо пройти полный курс лечения обоим партнерам Не вступать в половые отношения до полного окончания лечения Если сохранились симптомы, то необходимо повторное обследование Инфекции, обнаруженные после лечения, скорее, будут связаны с повторным заражением, чем с неэффективностью проведенной терапии Женщинам рекомендуется повторное обследование через 3-4 месяца после окончания лечения, из-за высокой частоты повторного инфицирования
Лечение Для успешного лечения гонореи необходимо применять антибиотики или антибактериальные препараты Необходимо пройти полный курс лечения обоим партнерам Не вступать в половые отношения до полного окончания лечения Если сохранились симптомы, то необходимо повторное обследование Инфекции, обнаруженные после лечения, скорее, будут связаны с повторным заражением, чем с неэффективностью проведенной терапии Женщинам рекомендуется повторное обследование через 3-4 месяца после окончания лечения, из-за высокой частоты повторного инфицирования
 Профилактика Половое воздержание Половые отношения с одним неинфицированным партнером Использование презервативов, с исключением любого контакта с возможно инфицированными слизистыми
Профилактика Половое воздержание Половые отношения с одним неинфицированным партнером Использование презервативов, с исключением любого контакта с возможно инфицированными слизистыми
 Микоплазмоз Уреаплазмоз Башаров Марсель | МЛ-404 | Москва 2011 Российский Университет Дружбы народов Медицинский Факультет Кафедра Акушерства и Гинекологии
Микоплазмоз Уреаплазмоз Башаров Марсель | МЛ-404 | Москва 2011 Российский Университет Дружбы народов Медицинский Факультет Кафедра Акушерства и Гинекологии
 План Микоплазмоз и микоплазмы Патогенез Классификация Клиническая картина Диагностика Лечение и прогноз
План Микоплазмоз и микоплазмы Патогенез Классификация Клиническая картина Диагностика Лечение и прогноз
 Микоплазмоз - ? Урогенитальный микоплазмоз — инфекционное воспалительное заболевание мочеполовых путей, вызываемое исключительно микоплазмами.
Микоплазмоз - ? Урогенитальный микоплазмоз — инфекционное воспалительное заболевание мочеполовых путей, вызываемое исключительно микоплазмами.
 Микоплазмы - 1 KINGDOM DIVISION CLASS ORDER FAMILY GENUS SPECIES Bacteria Firmicutes Mollicutes Mycoplasmatales Mycoplasmataceae Mycoplasma M. genitalium Ureaplasma U. urealyticum
Микоплазмы - 1 KINGDOM DIVISION CLASS ORDER FAMILY GENUS SPECIES Bacteria Firmicutes Mollicutes Mycoplasmatales Mycoplasmataceae Mycoplasma M. genitalium Ureaplasma U. urealyticum
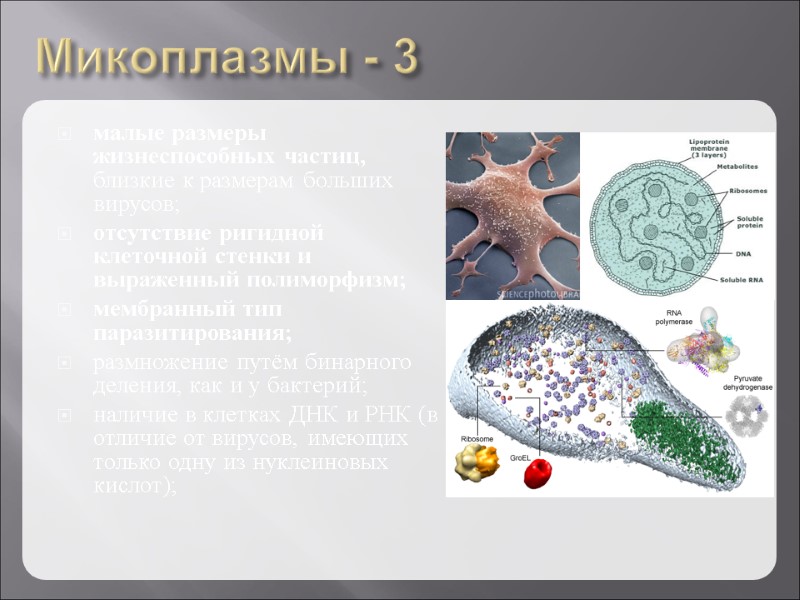
 Микоплазмы - 2 Mycoplasma hominis Ureaplasma urealyticum Микоплазмы – бактерии, которые лишены клеточной стенки. Грамм отрицательные Резистентны к антибиотикам, действующим на клеточную стенку. Встречаются у человека как представители нормальной микрофлоры (у здоровых женщин: M. homihis — 5–20%, Ureaplasma spp.— 40–50%;)
Микоплазмы - 2 Mycoplasma hominis Ureaplasma urealyticum Микоплазмы – бактерии, которые лишены клеточной стенки. Грамм отрицательные Резистентны к антибиотикам, действующим на клеточную стенку. Встречаются у человека как представители нормальной микрофлоры (у здоровых женщин: M. homihis — 5–20%, Ureaplasma spp.— 40–50%;)
 Микоплазмы - 3 малые размеры жизнеспособных частиц, близкие к размерам больших вирусов; отсутствие ригидной клеточной стенки и выраженный полиморфизм; мембранный тип паразитирования; размножение путём бинарного деления, как и у бактерий; наличие в клетках ДНК и РНК (в отличие от вирусов, имеющих только одну из нуклеиновых кислот);
Микоплазмы - 3 малые размеры жизнеспособных частиц, близкие к размерам больших вирусов; отсутствие ригидной клеточной стенки и выраженный полиморфизм; мембранный тип паразитирования; размножение путём бинарного деления, как и у бактерий; наличие в клетках ДНК и РНК (в отличие от вирусов, имеющих только одну из нуклеиновых кислот);
 Микоплазмы - 4 постоянно изменяющийся антигенный состав; способность вызывать иммунопатологические состояния у человека; способность к длительной персистенции в организме; рост микоплазм подавляют тетрациклины, макролиды, фторхинолоны, азалиды. Они устойчивы к антибиотикам, подавляющим синтез бактериальной клеточной стенки (пенициллины, рифампицины). Наиболее часто из гениталий выделяют U. urealyticum, M. hominis, M. Genitalium.
Микоплазмы - 4 постоянно изменяющийся антигенный состав; способность вызывать иммунопатологические состояния у человека; способность к длительной персистенции в организме; рост микоплазм подавляют тетрациклины, макролиды, фторхинолоны, азалиды. Они устойчивы к антибиотикам, подавляющим синтез бактериальной клеточной стенки (пенициллины, рифампицины). Наиболее часто из гениталий выделяют U. urealyticum, M. hominis, M. Genitalium.
 Патогенез - 1 нарушение обмена аминокислот, синтеза белков, нуклеиновых кислот; количественное увеличение свободной арахидоновой кислоты и активацией синтеза ПГ (причина невынашивания плода); подавление пролиферации лимфоцитов и активизацией естественных Т-киллеров; хромосомные аберрациями в половых и эмбриональных клетках; изменение антигенного профиля взаимодействующих мембран клеток с индукцией различных аутоиммунных реакций; отсутствие специфического иммунного ответа и стойкого иммунитета; гиперкоагуляционные сдвигами в системе гемостаза (особенно при беременности).
Патогенез - 1 нарушение обмена аминокислот, синтеза белков, нуклеиновых кислот; количественное увеличение свободной арахидоновой кислоты и активацией синтеза ПГ (причина невынашивания плода); подавление пролиферации лимфоцитов и активизацией естественных Т-киллеров; хромосомные аберрациями в половых и эмбриональных клетках; изменение антигенного профиля взаимодействующих мембран клеток с индукцией различных аутоиммунных реакций; отсутствие специфического иммунного ответа и стойкого иммунитета; гиперкоагуляционные сдвигами в системе гемостаза (особенно при беременности).
 Патогенез - 2 К особенностям течения микоплазменной инфекции следует относить: длительную персистенцию; развитие иммунопатологических и аутоиммунных процессов; резистентность к антибактериальной терапии; хроническое рецидивирующее течение (особенно в ассоциации с анаэробными и факультативными бактериями и вирусами).
Патогенез - 2 К особенностям течения микоплазменной инфекции следует относить: длительную персистенцию; развитие иммунопатологических и аутоиммунных процессов; резистентность к антибактериальной терапии; хроническое рецидивирующее течение (особенно в ассоциации с анаэробными и факультативными бактериями и вирусами).
 Пути распространения микоплазменной инфекции: половой; восходящий (цервикальный канал - полость матки - маточные трубы - брюшная полость); гематогенный (эритроциты, лимфоциты, макрофаги); транслокационный (из одного органа в другой); трансплацентарный.
Пути распространения микоплазменной инфекции: половой; восходящий (цервикальный канал - полость матки - маточные трубы - брюшная полость); гематогенный (эритроциты, лимфоциты, макрофаги); транслокационный (из одного органа в другой); трансплацентарный.
 Классификация - 1 По клиническому течению подразделяют на: свежий урогенитальный микоплазмоз; острый; подострый; вялотекущий; хронический урогенитальный микоплазмоз; носительство микоплазм (при исследовании обнаруживают микоплазмы в титре менее 103 КОЕ/мл, отсутствуют клинические признаки воспаления).
Классификация - 1 По клиническому течению подразделяют на: свежий урогенитальный микоплазмоз; острый; подострый; вялотекущий; хронический урогенитальный микоплазмоз; носительство микоплазм (при исследовании обнаруживают микоплазмы в титре менее 103 КОЕ/мл, отсутствуют клинические признаки воспаления).
 Классификация - 2 По локализации воспалительного процесса подразделяют на: уретрит; вагинит; цервицит; эндометрит;
Классификация - 2 По локализации воспалительного процесса подразделяют на: уретрит; вагинит; цервицит; эндометрит;
 Клиническая картина Жалобы: на периодически возникающий умеренный зуд и жжение в области половых органов, выделения, дизурические расстройства. Отмечается значительная устойчивость к терапии и рецидивирование клинических симптомов уретрита, вагинита, эндоцервицита, цистита, эндометрита, сальпингита. Микоплазмы при этом выделяют в монокультуре или в ассоциации с другими патогенными или условнопатогенными микроорганизмами.
Клиническая картина Жалобы: на периодически возникающий умеренный зуд и жжение в области половых органов, выделения, дизурические расстройства. Отмечается значительная устойчивость к терапии и рецидивирование клинических симптомов уретрита, вагинита, эндоцервицита, цистита, эндометрита, сальпингита. Микоплазмы при этом выделяют в монокультуре или в ассоциации с другими патогенными или условнопатогенными микроорганизмами.
 Осложнения бесплодие; невынашивание плода; хронический эндометрит; первичная плацентарная и вторичная фетоплацентарная недостаточность; высокая перинатальная заболеваемость; аномалии развития плода.
Осложнения бесплодие; невынашивание плода; хронический эндометрит; первичная плацентарная и вторичная фетоплацентарная недостаточность; высокая перинатальная заболеваемость; аномалии развития плода.
 Диагностика - 1 Решающе значение - лабораторные методы диагностики. Материал для исследования: мазки из уретры, влагалища, цервикального канала; Методы исследования: Культуральный метод (посев на питательные среды) ПЦР Иммунологические методы
Диагностика - 1 Решающе значение - лабораторные методы диагностики. Материал для исследования: мазки из уретры, влагалища, цервикального канала; Методы исследования: Культуральный метод (посев на питательные среды) ПЦР Иммунологические методы
 Диагностика - 2 Культуральный метод — посев на питательные среды для количественной оценки микоплазм в исследуемом материале. Диагностическое значение имеет концентрация микоплазм более 104 КОЕ в одном мл. При этом более низкие концентрации учитываться не должны, поскольку в таких количествах микоплазмы могут находиться у здоровых людей. Одновременно определяют чувствительность микоплазм к антибиотикам в двух концентрациях. Следует помнить, что M. genitalium сложно культивировать, поэтому диагностику необходимо проводить методом ПЦР.
Диагностика - 2 Культуральный метод — посев на питательные среды для количественной оценки микоплазм в исследуемом материале. Диагностическое значение имеет концентрация микоплазм более 104 КОЕ в одном мл. При этом более низкие концентрации учитываться не должны, поскольку в таких количествах микоплазмы могут находиться у здоровых людей. Одновременно определяют чувствительность микоплазм к антибиотикам в двух концентрациях. Следует помнить, что M. genitalium сложно культивировать, поэтому диагностику необходимо проводить методом ПЦР.
 Диагностика - 3 Метод ПЦР позволяет определить возбудителя, но не может дать ответ о его количестве, поскольку регистрирует только факт присутствия генетического материала микоплазмы. ПЦР в реальном времени с помощью специальной аппаратуры обеспечивает и количественное определение копий ДНК микоплазмы в материале.
Диагностика - 3 Метод ПЦР позволяет определить возбудителя, но не может дать ответ о его количестве, поскольку регистрирует только факт присутствия генетического материала микоплазмы. ПЦР в реальном времени с помощью специальной аппаратуры обеспечивает и количественное определение копий ДНК микоплазмы в материале.
 Диагностика - 4 Иммунологические методы направлены на обнаружение Аг микоплазм и специфических АТ к ним. Наиболее распространены: иммуноферментный анализ, реакция непрямой иммунофлуоресценции, реакция пассивной гемагглютинации (имеют меньшее клиническое значение в связи с низкой чувствительностью и специфичностью).
Диагностика - 4 Иммунологические методы направлены на обнаружение Аг микоплазм и специфических АТ к ним. Наиболее распространены: иммуноферментный анализ, реакция непрямой иммунофлуоресценции, реакция пассивной гемагглютинации (имеют меньшее клиническое значение в связи с низкой чувствительностью и специфичностью).
 Диагностика - 5 Дифференциальная диагностика: Необходимо проводить дифференциальную диагностику с воспалительными процессами, вызванными другими патогенными или условно патогенными микроорганизмами. Chlamydial Genitourinary Infections Gonococcal Infections
Диагностика - 5 Дифференциальная диагностика: Необходимо проводить дифференциальную диагностику с воспалительными процессами, вызванными другими патогенными или условно патогенными микроорганизмами. Chlamydial Genitourinary Infections Gonococcal Infections
 Лечение - 1 Цель лечения: снижение частоты рецидивов и тяжести воспалительных процессов в пораженных органах при высокоэффективной терапии — элиминация возбудителя
Лечение - 1 Цель лечения: снижение частоты рецидивов и тяжести воспалительных процессов в пораженных органах при высокоэффективной терапии — элиминация возбудителя
 Лечение - 2 Немедикаментозное лечение: Использование фитобиотиков (например, чеснока экстракт, эхинацеи узколистной экстракт) и интерфероноподобных фитосредств (экстракт кошачьего корня). Медикаментозное лечение: Антибактериальная терапия показана всем пациентам только при выявлении микоплазм.
Лечение - 2 Немедикаментозное лечение: Использование фитобиотиков (например, чеснока экстракт, эхинацеи узколистной экстракт) и интерфероноподобных фитосредств (экстракт кошачьего корня). Медикаментозное лечение: Антибактериальная терапия показана всем пациентам только при выявлении микоплазм.
 Лечение - 3 Основания для назначения этиотропной антибактериальной терапии при выделении других урогенитальных микоплазм (Ureaplasma spp., M.hominis): клинические проявления заболевания при доказанной этиологической значимости микоплазм; выделение микоплазм у больных с нарушением фертильности, репродуктивными потерями, предгравидационной подготовкой; выделение микоплазм и осложнённое течение беременности. Антибактериальная терапия не показана при выделении Ureaplasma spp., M.hominis в низких титрах (103 КОЕ/мл) и отсутствии клинических проявлений (носительство).
Лечение - 3 Основания для назначения этиотропной антибактериальной терапии при выделении других урогенитальных микоплазм (Ureaplasma spp., M.hominis): клинические проявления заболевания при доказанной этиологической значимости микоплазм; выделение микоплазм у больных с нарушением фертильности, репродуктивными потерями, предгравидационной подготовкой; выделение микоплазм и осложнённое течение беременности. Антибактериальная терапия не показана при выделении Ureaplasma spp., M.hominis в низких титрах (103 КОЕ/мл) и отсутствии клинических проявлений (носительство).
 Лечение - 4 Антибактериальная терапия включает применение в течение 7–14 дней одного из препаратов (с учётом чувствительности) фармакологических групп макролидов, тетрациклинов, фторхинолонов: доксициклин, внутрь, 100 мг 2 раза в сутки; тетрациклин, внутрь, 500 мг 4 раза в сутки; азитромицин, внутрь 250 мг 2 раза в сутки; джозамицин, внутрь 500 мг 2–3 раза в сутки; кларитромицин, внутрь 500 мг 2 раза в сутки; офлоксацин, внутрь 200 мг 2 раза в сутки; спирамицин, внутрь, 3 млн МЕ 2–3 раза в сутки.
Лечение - 4 Антибактериальная терапия включает применение в течение 7–14 дней одного из препаратов (с учётом чувствительности) фармакологических групп макролидов, тетрациклинов, фторхинолонов: доксициклин, внутрь, 100 мг 2 раза в сутки; тетрациклин, внутрь, 500 мг 4 раза в сутки; азитромицин, внутрь 250 мг 2 раза в сутки; джозамицин, внутрь 500 мг 2–3 раза в сутки; кларитромицин, внутрь 500 мг 2 раза в сутки; офлоксацин, внутрь 200 мг 2 раза в сутки; спирамицин, внутрь, 3 млн МЕ 2–3 раза в сутки.
 Лечение - 5 Для профилактики одновременно с антибиотикотерапией назначают антимикотические препараты (флуконазол, итраконазол) и препараты метронидазолового ряда (метронидазол), энзимные препараты (вобэнзим, флогэнзим). Эффективность лечения оценивают через 10 – 14 дней после окончания терапии по отсутствию (или снижению титра) микоплазм по результатам посева восстановлению микробиоценоза влагалища, а M. genitalium через 4 недели по результатам ПЦР. В дальнейшем проводят стандартное профилактическое обследование. Прогноз - благоприятный
Лечение - 5 Для профилактики одновременно с антибиотикотерапией назначают антимикотические препараты (флуконазол, итраконазол) и препараты метронидазолового ряда (метронидазол), энзимные препараты (вобэнзим, флогэнзим). Эффективность лечения оценивают через 10 – 14 дней после окончания терапии по отсутствию (или снижению титра) микоплазм по результатам посева восстановлению микробиоценоза влагалища, а M. genitalium через 4 недели по результатам ПЦР. В дальнейшем проводят стандартное профилактическое обследование. Прогноз - благоприятный
 трихомониаз Симоненко В.А.мл-409
трихомониаз Симоненко В.А.мл-409
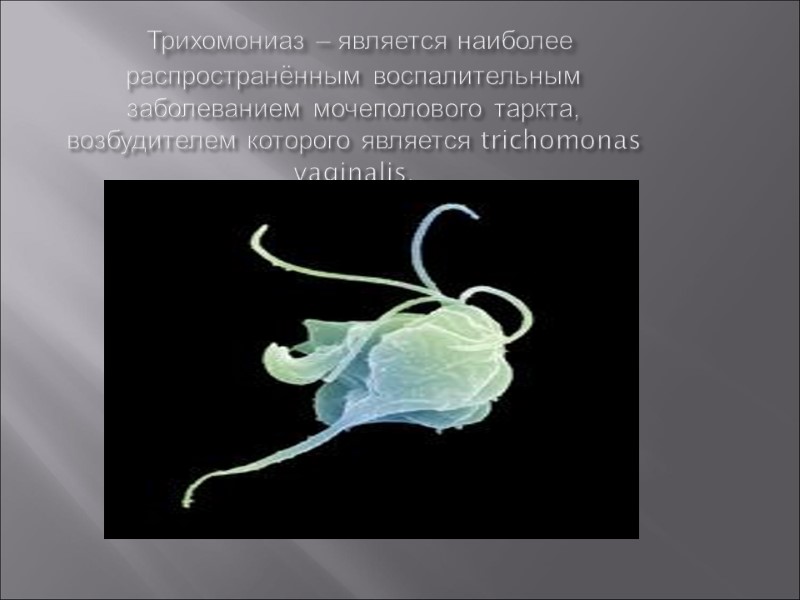
 Трихомониаз – является наиболее распространённым воспалительным заболеванием мочеполового таркта, возбудителем которого является trichomonas vaginalis.
Трихомониаз – является наиболее распространённым воспалительным заболеванием мочеполового таркта, возбудителем которого является trichomonas vaginalis.
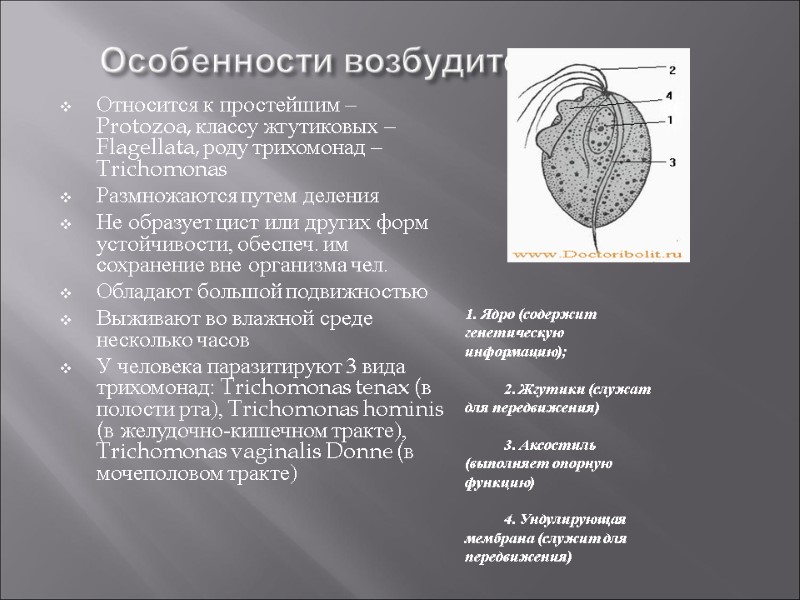
 Особенности возбудителя Относится к простейшим – Protozoa, классу жгутиковых – Flagellata, роду трихомонад – Trichomonas Размножаются путем деления Не образует цист или других форм устойчивости, обеспеч. им сохранение вне организма чел. Обладают большой подвижностью Выживают во влажной среде несколько часов У человека паразитируют 3 вида трихомонад: Trichomonas tenax (в полости рта), Trichomonas hominis (в желудочно-кишечном тракте), Trichomonas vaginalis Donne (в мочеполовом тракте) 1. Ядро (содержит генетическую информацию); 2. Жгутики (служат для передвижения) 3. Аксостиль (выполняет опорную функцию) 4. Ундулирующая мембрана (служит для передвижения)
Особенности возбудителя Относится к простейшим – Protozoa, классу жгутиковых – Flagellata, роду трихомонад – Trichomonas Размножаются путем деления Не образует цист или других форм устойчивости, обеспеч. им сохранение вне организма чел. Обладают большой подвижностью Выживают во влажной среде несколько часов У человека паразитируют 3 вида трихомонад: Trichomonas tenax (в полости рта), Trichomonas hominis (в желудочно-кишечном тракте), Trichomonas vaginalis Donne (в мочеполовом тракте) 1. Ядро (содержит генетическую информацию); 2. Жгутики (служат для передвижения) 3. Аксостиль (выполняет опорную функцию) 4. Ундулирующая мембрана (служит для передвижения)
 Патогенетические факторы трихомониаза интенсивность инфекционного воздействия рН влагалищного и других секретов(рН среды 5,5-7,5 ) физиологическое состояние эпителия мочеполовой системы сопутствующая бактериальная флора
Патогенетические факторы трихомониаза интенсивность инфекционного воздействия рН влагалищного и других секретов(рН среды 5,5-7,5 ) физиологическое состояние эпителия мочеполовой системы сопутствующая бактериальная флора
 Классификация урогенитального трихомониаза по клиническим признакам Свежий трихомониаз: -острая форма -подострая форма -торпидная форма Хронический трихомониаз(торпидное течение, заболевание более 2 мес.) Трихомонадоносительство(отсутствие симптомов, при наличии возбудителя в содержимом влагалища)
Классификация урогенитального трихомониаза по клиническим признакам Свежий трихомониаз: -острая форма -подострая форма -торпидная форма Хронический трихомониаз(торпидное течение, заболевание более 2 мес.) Трихомонадоносительство(отсутствие симптомов, при наличии возбудителя в содержимом влагалища)
 Заражение трихомониазом Источник инфекции больной человек и трихомонадоноситель Половые контакты Бытовое заражение (вероятность очень мала)
Заражение трихомониазом Источник инфекции больной человек и трихомонадоноситель Половые контакты Бытовое заражение (вероятность очень мала)
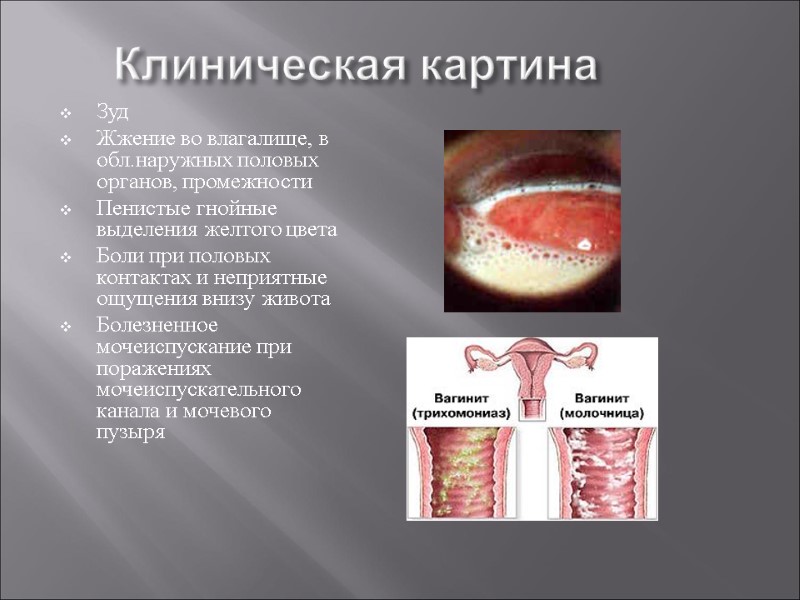
 Клиническая картина Зуд Жжение во влагалище, в обл.наружных половых органов, промежности Пенистые гнойные выделения желтого цвета Боли при половых контактах и неприятные ощущения внизу живота Болезненное мочеиспускание при поражениях мочеиспускательного канала и мочевого пузыря
Клиническая картина Зуд Жжение во влагалище, в обл.наружных половых органов, промежности Пенистые гнойные выделения желтого цвета Боли при половых контактах и неприятные ощущения внизу живота Болезненное мочеиспускание при поражениях мочеиспускательного канала и мочевого пузыря
 Возникновению рецидивов заболевания способствуют Нарушение половой гигиены Снижение эндокринной функции яичников(при гипофункции картина острого процесса, многоочаговость поражения) Экстрагенитальные заболевания(снижается сопротивляемость организма к инфекции)
Возникновению рецидивов заболевания способствуют Нарушение половой гигиены Снижение эндокринной функции яичников(при гипофункции картина острого процесса, многоочаговость поражения) Экстрагенитальные заболевания(снижается сопротивляемость организма к инфекции)
 Осложнения заболевания Влияние на течение беременности: -внутриутробное инфицирование плода -преждевременные роды -несвоевременный разрыв плодных оболочек Повреждение эпителия половых путей Риск развития рака шейки матки Распространение бактерий по половым путям: -воспаление оранов малого таза -бесплодие
Осложнения заболевания Влияние на течение беременности: -внутриутробное инфицирование плода -преждевременные роды -несвоевременный разрыв плодных оболочек Повреждение эпителия половых путей Риск развития рака шейки матки Распространение бактерий по половым путям: -воспаление оранов малого таза -бесплодие
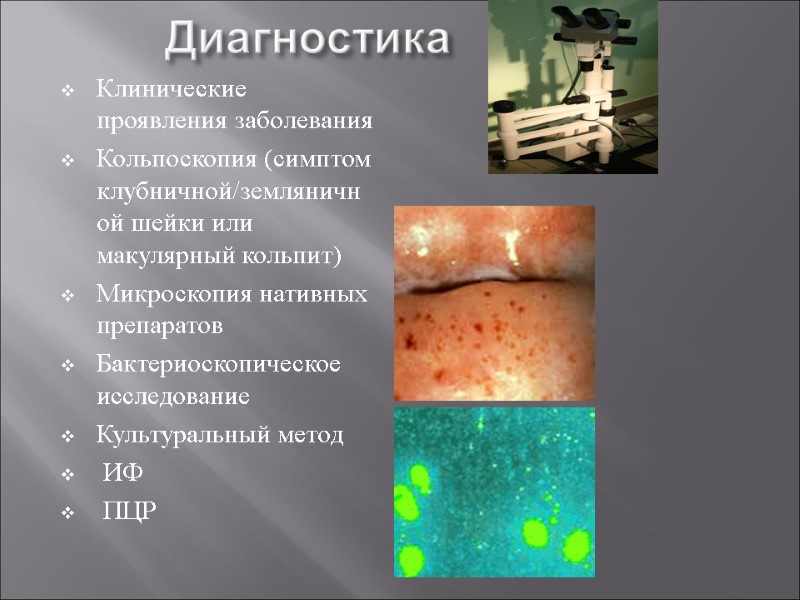
 Диагностика Клинические проявления заболевания Кольпоскопия (симптом клубничной/земляничной шейки или макулярный кольпит) Микроскопия нативных препаратов Бактериоскопическое исследование Культуральный метод ИФ ПЦР
Диагностика Клинические проявления заболевания Кольпоскопия (симптом клубничной/земляничной шейки или макулярный кольпит) Микроскопия нативных препаратов Бактериоскопическое исследование Культуральный метод ИФ ПЦР
 Лечение Неосложнённый урогенитальный трихомониаз Осложнённый урогенитальный трихомониаз Тинидазол (фазижин)-2,0 г однократно внутрь Метронидазол (флагил)-500 мг 2 р/сутки внутрь в течение 7 дней Орнидазол(тиберал)-500 мг 2 р/сутки внутрь в течение 5 дней Метронидазол -500 мг 4 р/сутки внутрь в течение 3 дней Тинидазол -2,0 г 1р/сутки внутрь, курсовая доза 6,0г Метронидазол-вагинальные шарики Орнидазол-вагинальные таблетки
Лечение Неосложнённый урогенитальный трихомониаз Осложнённый урогенитальный трихомониаз Тинидазол (фазижин)-2,0 г однократно внутрь Метронидазол (флагил)-500 мг 2 р/сутки внутрь в течение 7 дней Орнидазол(тиберал)-500 мг 2 р/сутки внутрь в течение 5 дней Метронидазол -500 мг 4 р/сутки внутрь в течение 3 дней Тинидазол -2,0 г 1р/сутки внутрь, курсовая доза 6,0г Метронидазол-вагинальные шарики Орнидазол-вагинальные таблетки

 Критерии излеченности отсутствие трихомонад при исследовании выделений из мочеиспускательного канала, влагалища, прямой кишки отсутствие клинических признаков трихомонадной инфекции благоприятные результаты клинического и лабораторного исследований, указывающие на нормализацию микрофлоры влагалища, в течение 2-3 МЦ
Критерии излеченности отсутствие трихомонад при исследовании выделений из мочеиспускательного канала, влагалища, прямой кишки отсутствие клинических признаков трихомонадной инфекции благоприятные результаты клинического и лабораторного исследований, указывающие на нормализацию микрофлоры влагалища, в течение 2-3 МЦ
 Профилактика заболевания Постоянный половой партнер и отсутствие случайных связей Использование средств защиты при половых контактах Соблюдение правил личной гигиены — не используйте чужие купальники и полотенца Регулярное обследование защитит и вас и ваших близких
Профилактика заболевания Постоянный половой партнер и отсутствие случайных связей Использование средств защиты при половых контактах Соблюдение правил личной гигиены — не используйте чужие купальники и полотенца Регулярное обследование защитит и вас и ваших близких
 Хламидиоз новая чума XXI века Новой чумой XXI века постепенно становится хламидиоз, отвоевывая это звание у других ЗППП. По данным Всемирной организации здравоохранения, темпы распространения этой инфекции подобны сходу лавины. Хламидиоз мог бы отвоевать и звание ласкового убийцы и у гепатита, но от хламидиоза умирают очень редко. Вы уже облегченно вздохнули? Напрасно.
Хламидиоз новая чума XXI века Новой чумой XXI века постепенно становится хламидиоз, отвоевывая это звание у других ЗППП. По данным Всемирной организации здравоохранения, темпы распространения этой инфекции подобны сходу лавины. Хламидиоз мог бы отвоевать и звание ласкового убийцы и у гепатита, но от хламидиоза умирают очень редко. Вы уже облегченно вздохнули? Напрасно.
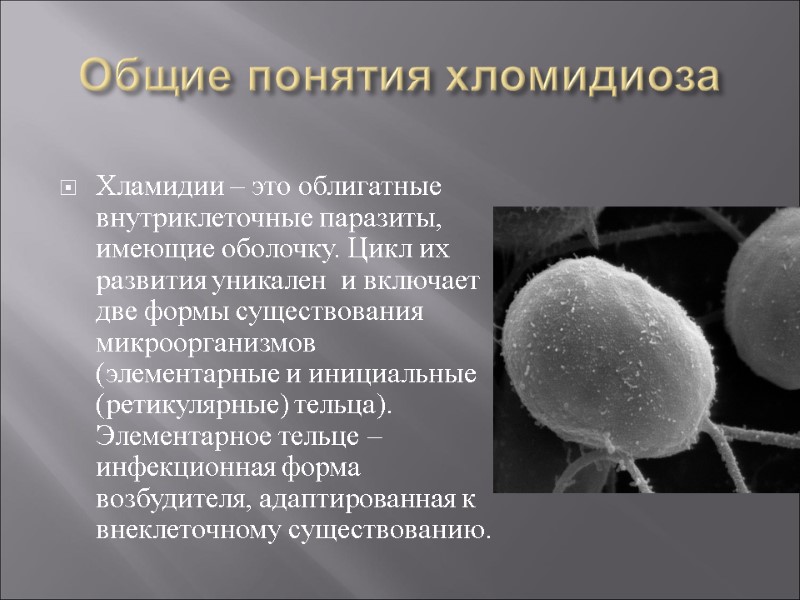
 Общие понятия хломидиоза Хламидии – это облигатные внутриклеточные паразиты, имеющие оболочку. Цикл их развития уникален и включает две формы существования микроорганизмов (элементарные и инициальные (ретикулярные) тельца). Элементарное тельце – инфекционная форма возбудителя, адаптированная к внеклеточному существованию.
Общие понятия хломидиоза Хламидии – это облигатные внутриклеточные паразиты, имеющие оболочку. Цикл их развития уникален и включает две формы существования микроорганизмов (элементарные и инициальные (ретикулярные) тельца). Элементарное тельце – инфекционная форма возбудителя, адаптированная к внеклеточному существованию.
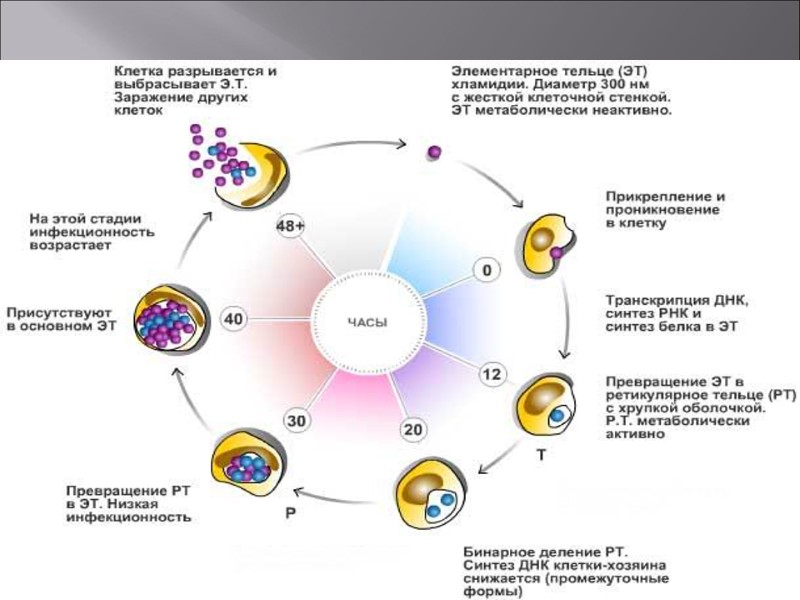
 Особенности размножения микроорганизмов определяют: более длительный, чем при других инфекциях, латентный период между моментом инфицирования и появлением симптоматики; незаметное начало малосимптомного течения заболевания, так как признаки воспаления развиваются медленно; необходимость длительного лечения, захватывающего 7–8 циклов внутриклеточного размножения возбудителя.
Особенности размножения микроорганизмов определяют: более длительный, чем при других инфекциях, латентный период между моментом инфицирования и появлением симптоматики; незаметное начало малосимптомного течения заболевания, так как признаки воспаления развиваются медленно; необходимость длительного лечения, захватывающего 7–8 циклов внутриклеточного размножения возбудителя.

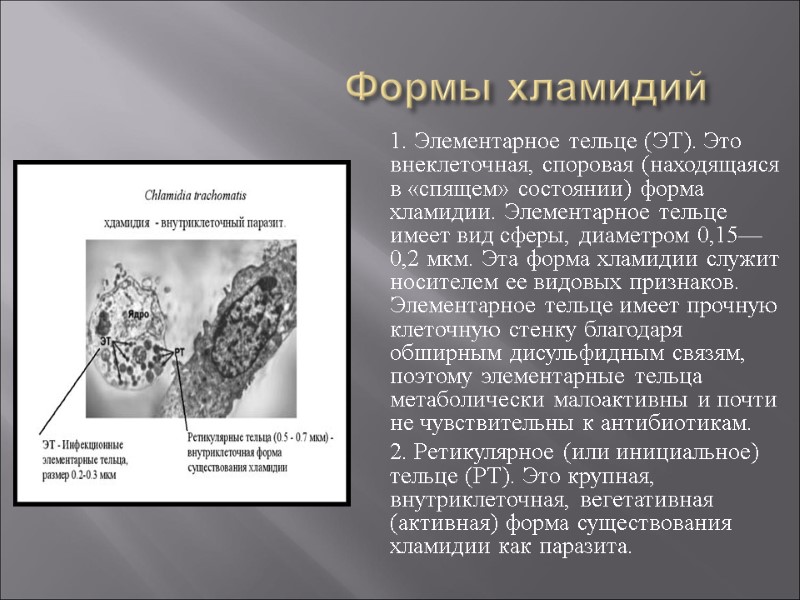
 Формы хламидий 1. Элементарное тельце (ЭТ). Это внеклеточная, споровая (находящаяся в «спящем» состоянии) форма хламидии. Элементарное тельце имеет вид сферы, диаметром 0,15—0,2 мкм. Эта форма хламидии служит носителем ее видовых признаков. Элементарное тельце имеет прочную клеточную стенку благодаря обширным дисульфидным связям, поэтому элементарные тельца метаболически малоактивны и почти не чувствительны к антибиотикам. 2. Ретикулярное (или инициальное) тельце (РТ). Это крупная, внутриклеточная, вегетативная (активная) форма существования хламидии как паразита.
Формы хламидий 1. Элементарное тельце (ЭТ). Это внеклеточная, споровая (находящаяся в «спящем» состоянии) форма хламидии. Элементарное тельце имеет вид сферы, диаметром 0,15—0,2 мкм. Эта форма хламидии служит носителем ее видовых признаков. Элементарное тельце имеет прочную клеточную стенку благодаря обширным дисульфидным связям, поэтому элементарные тельца метаболически малоактивны и почти не чувствительны к антибиотикам. 2. Ретикулярное (или инициальное) тельце (РТ). Это крупная, внутриклеточная, вегетативная (активная) форма существования хламидии как паразита.
 Симптомы хламидиоза у женщин Возможные первые симптомы хламидиоза у женщин: Кровоточивость шейки матки; Гнойные и слизистые выделения из шеечного канала; Эрозии. При остром воспалении: Зуд и жжение в промежности; Белые выделения из влагалища; Боли внизу живота; Слизь, выделяющаяся из шейки матки, может приобрести желтоватый цвет.
Симптомы хламидиоза у женщин Возможные первые симптомы хламидиоза у женщин: Кровоточивость шейки матки; Гнойные и слизистые выделения из шеечного канала; Эрозии. При остром воспалении: Зуд и жжение в промежности; Белые выделения из влагалища; Боли внизу живота; Слизь, выделяющаяся из шейки матки, может приобрести желтоватый цвет.
 Патогенез В связи с отсутствием в настоящее время общепринятой клинической классификации заболевания представляется целесообразным пользоваться на практике при постановке диагноза следующей терминологией: свежий (неосложненный) хламидиоз нижних отделов мочеполового тракта; хронический (длительно текущий, персистирующий, рецидивирующий) хламидиоз верхних отделов мочеполового тракта, включая органы малого таза.
Патогенез В связи с отсутствием в настоящее время общепринятой клинической классификации заболевания представляется целесообразным пользоваться на практике при постановке диагноза следующей терминологией: свежий (неосложненный) хламидиоз нижних отделов мочеполового тракта; хронический (длительно текущий, персистирующий, рецидивирующий) хламидиоз верхних отделов мочеполового тракта, включая органы малого таза.
 Пути передачи Половой Вертикальный Контактно-бытовой
Пути передачи Половой Вертикальный Контактно-бытовой
 Восходящая хламидийная инфекция распространяется: каналикулярно – через цервикальный канал, полость матки, маточные трубы на брюшину и органы брюшной полости; лимфогенно – по лимфатическим капиллярам; гематогенно; в распространении хламидий и микоплазм могут участвовать сперматозоиды.
Восходящая хламидийная инфекция распространяется: каналикулярно – через цервикальный канал, полость матки, маточные трубы на брюшину и органы брюшной полости; лимфогенно – по лимфатическим капиллярам; гематогенно; в распространении хламидий и микоплазм могут участвовать сперматозоиды.
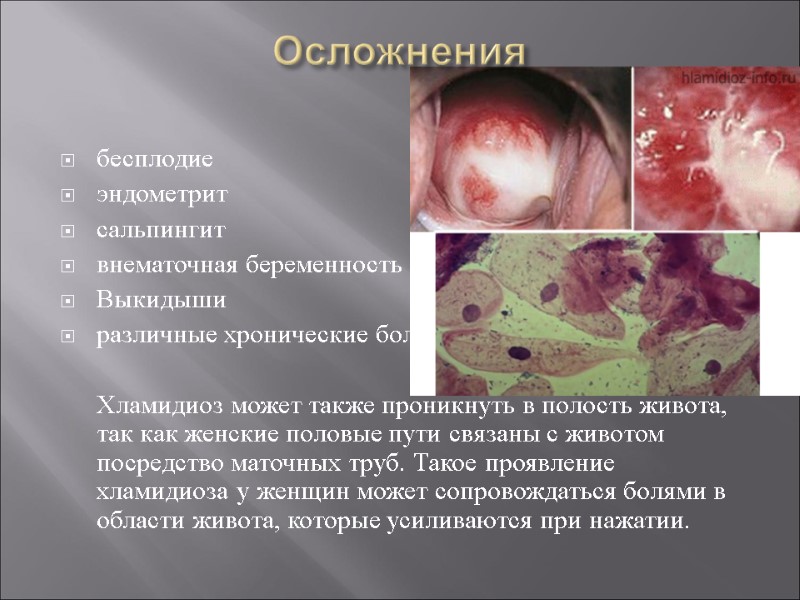
 Осложнения бесплодие эндометрит сальпингит внематочная беременность Выкидыши различные хронические боли Хламидиоз может также проникнуть в полость живота, так как женские половые пути связаны с животом посредство маточных труб. Такое проявление хламидиоза у женщин может сопровождаться болями в области живота, которые усиливаются при нажатии.
Осложнения бесплодие эндометрит сальпингит внематочная беременность Выкидыши различные хронические боли Хламидиоз может также проникнуть в полость живота, так как женские половые пути связаны с животом посредство маточных труб. Такое проявление хламидиоза у женщин может сопровождаться болями в области живота, которые усиливаются при нажатии.
 Диагностика культуральный метод цитоскопический метод Иммунноморфологический Прямая иммунофлюоресценция (ПИФ) непрямой метод иммунофлюоресценции полимеразной цепной реакции (ПЦР) Реакция иммунофлюоресценции(РИФ) Иммуноферментный анализ (ИФА)
Диагностика культуральный метод цитоскопический метод Иммунноморфологический Прямая иммунофлюоресценция (ПИФ) непрямой метод иммунофлюоресценции полимеразной цепной реакции (ПЦР) Реакция иммунофлюоресценции(РИФ) Иммуноферментный анализ (ИФА)
 Лечение Патогенетическая терапия включает: эубиотическую терапию воздействие на неспецифическую резистентность организма системную энзимотерапию иммуномодулирующую терапию антибиотика терапия Местная терапия
Лечение Патогенетическая терапия включает: эубиотическую терапию воздействие на неспецифическую резистентность организма системную энзимотерапию иммуномодулирующую терапию антибиотика терапия Местная терапия
 Профилактика соблюдение правил гигиены половых органов регулярные обследования у врача на предмет состояния микрофлоры влагалища здоровый образ жизни оптимальный вариант сексуального поведения
Профилактика соблюдение правил гигиены половых органов регулярные обследования у врача на предмет состояния микрофлоры влагалища здоровый образ жизни оптимальный вариант сексуального поведения
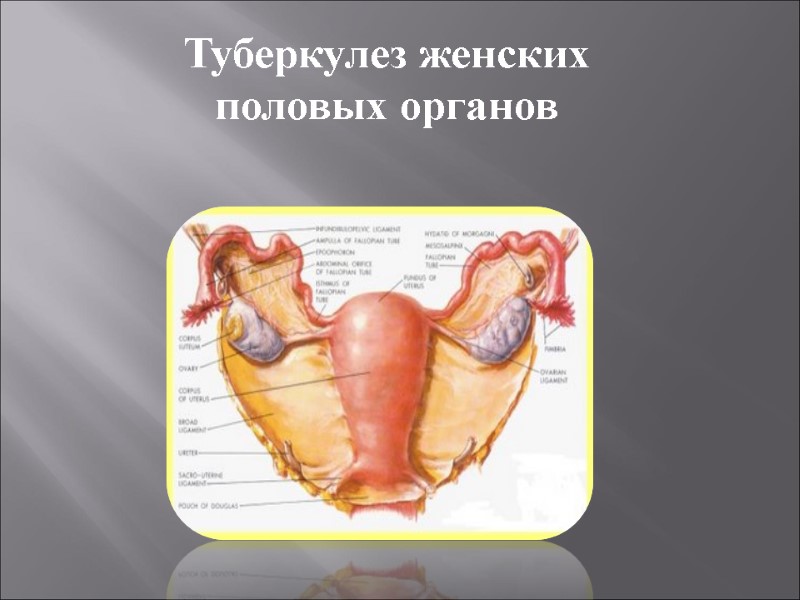
 Туберкулез женских половых органов
Туберкулез женских половых органов
 Генитальный туберкулез — инфекционное заболевание, вызываемое микобактерией. , развивается вторично в результате заноса инфекции из первичного очага поражения (чаще из легких, реже из кишечника).
Генитальный туберкулез — инфекционное заболевание, вызываемое микобактерией. , развивается вторично в результате заноса инфекции из первичного очага поражения (чаще из легких, реже из кишечника).
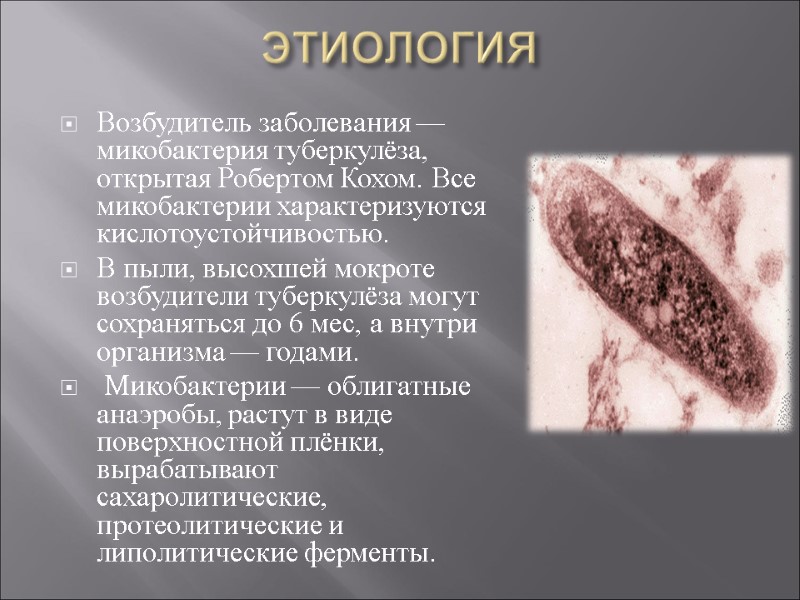
 ЭТИОЛОГИЯ Возбудитель заболевания — микобактерия туберкулёза, открытая Робертом Кохом. Все микобактерии характеризуются кислотоустойчивостью. В пыли, высохшей мокроте возбудители туберкулёза могут сохраняться до 6 мес, а внутри организма — годами. Микобактерии — облигатные анаэробы, растут в виде поверхностной плёнки, вырабатывают сахаролитические, протеолитические и липолитические ферменты.
ЭТИОЛОГИЯ Возбудитель заболевания — микобактерия туберкулёза, открытая Робертом Кохом. Все микобактерии характеризуются кислотоустойчивостью. В пыли, высохшей мокроте возбудители туберкулёза могут сохраняться до 6 мес, а внутри организма — годами. Микобактерии — облигатные анаэробы, растут в виде поверхностной плёнки, вырабатывают сахаролитические, протеолитические и липолитические ферменты.
 патогенез. Из первичного очага при снижении иммунной резистентности организма (хронические инфекции, стрессы, недостаточное питание и др.)микобактерии попадают в половые органы распространяется в основном гематогенным путем При поражении брюшины возбудитель попадает на маточные трубы лимфогенн ным или контактным путем
патогенез. Из первичного очага при снижении иммунной резистентности организма (хронические инфекции, стрессы, недостаточное питание и др.)микобактерии попадают в половые органы распространяется в основном гематогенным путем При поражении брюшины возбудитель попадает на маточные трубы лимфогенн ным или контактным путем
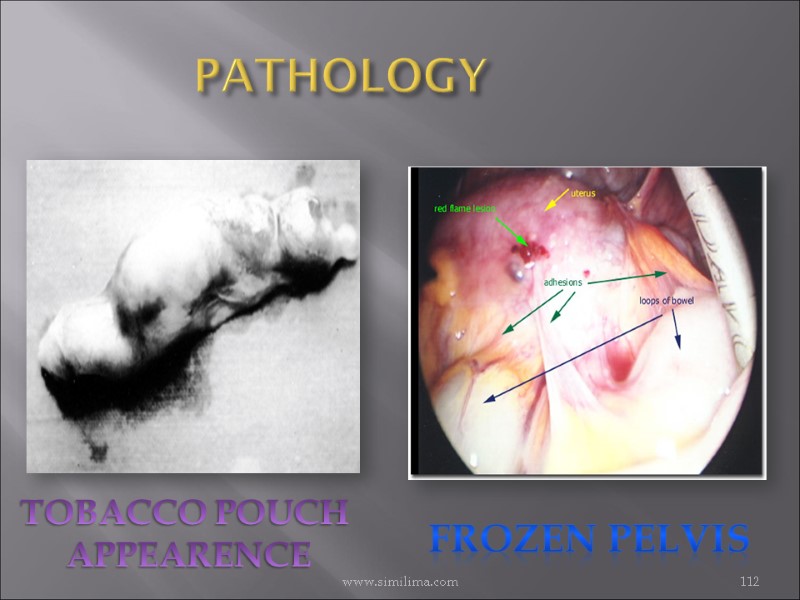
 PATHOLOGY www.similima.com 112 FROZEN PELVIS TOBACCO POUCH APPEARENCE
PATHOLOGY www.similima.com 112 FROZEN PELVIS TOBACCO POUCH APPEARENCE
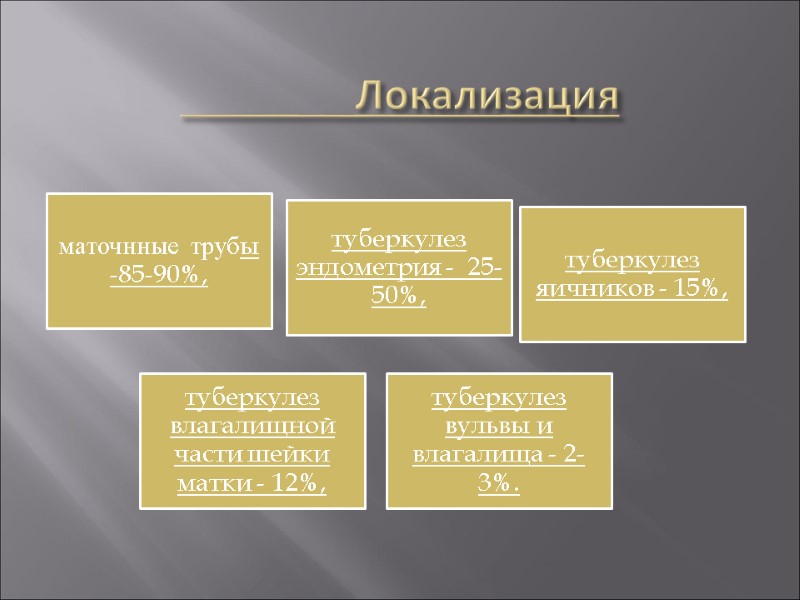
 Локализация
Локализация
 Классификация • хронические формы с продуктивными изменениями и нерезко выраженными клиническими симптомами; • подострая форма с экссудативно-пролиферативными изменениями и значительными поражениями; • казеознрая форма с тяжелыми и острыми процессами; • законченный туберкулезный процесс с инкапсулированием обызвествленных очагов.
Классификация • хронические формы с продуктивными изменениями и нерезко выраженными клиническими симптомами; • подострая форма с экссудативно-пролиферативными изменениями и значительными поражениями; • казеознрая форма с тяжелыми и острыми процессами; • законченный туберкулезный процесс с инкапсулированием обызвествленных очагов.
 по ВА Покровскому
по ВА Покровскому
 Клиническая картина Бесплодие нарушается менструальная функция: аменорея (первичная и вторичная), олигоменорея, нерегулярные менструации, альгоменорея, реже мено- и метроррагии субфебрильная температурa и тянущие, ноющие боли внизу живота из-за спаечного процесса в малом тазу, поражения нервных окончаний, склероза сосудов и гипоксии тканей внутренних половых органов признаки туберкулезной интоксикации (слабость, периодическая лихорадка, ночные поты, снижение аппетита, похудание)
Клиническая картина Бесплодие нарушается менструальная функция: аменорея (первичная и вторичная), олигоменорея, нерегулярные менструации, альгоменорея, реже мено- и метроррагии субфебрильная температурa и тянущие, ноющие боли внизу живота из-за спаечного процесса в малом тазу, поражения нервных окончаний, склероза сосудов и гипоксии тканей внутренних половых органов признаки туберкулезной интоксикации (слабость, периодическая лихорадка, ночные поты, снижение аппетита, похудание)
 У молодых пациентов генитальный туберкулез может начаться с признаков «острого живота», что нередко приводит к оперативным вмешательствам в связи с подозрением на острый аппендицит, внематочную беременность, апоплексию яичника.
У молодых пациентов генитальный туберкулез может начаться с признаков «острого живота», что нередко приводит к оперативным вмешательствам в связи с подозрением на острый аппендицит, внематочную беременность, апоплексию яичника.
 Диагностика
Диагностика
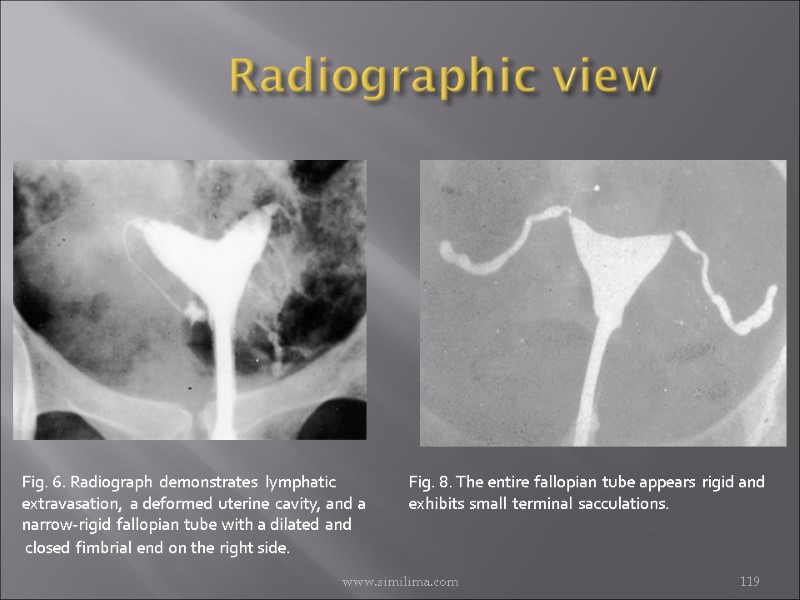
 Radiographic view www.similima.com 119 Fig. 6. Radiograph demonstrates lymphatic extravasation, a deformed uterine cavity, and a narrow-rigid fallopian tube with a dilated and closed fimbrial end on the right side. Fig. 8. The entire fallopian tube appears rigid and exhibits small terminal sacculations.
Radiographic view www.similima.com 119 Fig. 6. Radiograph demonstrates lymphatic extravasation, a deformed uterine cavity, and a narrow-rigid fallopian tube with a dilated and closed fimbrial end on the right side. Fig. 8. The entire fallopian tube appears rigid and exhibits small terminal sacculations.
 ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Дифференциальную диагностику проводят с воспалительными изменениями половых органов нетуберкулёзной этиологии, а при развитии острого процесса — с заболеваниями, сопровождающимися клиникой острого живота, что иногда требует привлечения хирурга.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Дифференциальную диагностику проводят с воспалительными изменениями половых органов нетуберкулёзной этиологии, а при развитии острого процесса — с заболеваниями, сопровождающимися клиникой острого живота, что иногда требует привлечения хирурга.
 Лечение ЦЕЛИ ЛЕЧЕНИЯ:Элиминация возбудителя. ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ. НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ:Немедикаментозная терапия влючает использование средств, повышающих защитные силы организма (отдых, полноценное питание, витамины). Терапия должна быть комплексной и включать в себя противотуберкулезную химиотерапию, средства повышения защитных сил организма (отдых, полноценное питание, витамины), физиотерапию, хирургическое лечение по показаниям.
Лечение ЦЕЛИ ЛЕЧЕНИЯ:Элиминация возбудителя. ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ. НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ:Немедикаментозная терапия влючает использование средств, повышающих защитные силы организма (отдых, полноценное питание, витамины). Терапия должна быть комплексной и включать в себя противотуберкулезную химиотерапию, средства повышения защитных сил организма (отдых, полноценное питание, витамины), физиотерапию, хирургическое лечение по показаниям.
 МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ: К средствам первого ряда, рекомендованным ВОЗ для включения в стандартные схемы (directly observed therapy — DOT), относят 1 рифампицин (450-600 мг/сут), 2 стрептомицин (0,5-1 г/сут), 3 изониазид (300 мг/сут), 4 пиразинамид (1,5-2 г/сут), 5 этамбутол (15— 30 мг/кг в сутки). Препараты второго ряда (резервные) назначают при устойчивости возбудителя к лекарствам первого ряда. Это ами-ногликозиды — канамицин (1000 мг/сут), амикацин (10—15 мг/кг в сутки), фторхинолоны — ломефлоксацин (400 мг 2 раза в сутки), офлоксацин (200—400 мг 2 раза в сутки). хорошо известныe, но вытесненныe из клинической практики средствам — парааминосалициловой кислоте (ПАСК) (4000 мг 3 раза в сутки), циклосерину (250 мг 2—3 раза в сутки), этионамиду (500—750 мг/кг в сутки), протионамиду (500—750 мг/кг в сутки). Программа лечения больных генитальным туберкулезом предусматривает длительный (от 6 до 24 мес) прием нескольких (от 3 до 8) противотуберкулезных препаратов.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ: К средствам первого ряда, рекомендованным ВОЗ для включения в стандартные схемы (directly observed therapy — DOT), относят 1 рифампицин (450-600 мг/сут), 2 стрептомицин (0,5-1 г/сут), 3 изониазид (300 мг/сут), 4 пиразинамид (1,5-2 г/сут), 5 этамбутол (15— 30 мг/кг в сутки). Препараты второго ряда (резервные) назначают при устойчивости возбудителя к лекарствам первого ряда. Это ами-ногликозиды — канамицин (1000 мг/сут), амикацин (10—15 мг/кг в сутки), фторхинолоны — ломефлоксацин (400 мг 2 раза в сутки), офлоксацин (200—400 мг 2 раза в сутки). хорошо известныe, но вытесненныe из клинической практики средствам — парааминосалициловой кислоте (ПАСК) (4000 мг 3 раза в сутки), циклосерину (250 мг 2—3 раза в сутки), этионамиду (500—750 мг/кг в сутки), протионамиду (500—750 мг/кг в сутки). Программа лечения больных генитальным туберкулезом предусматривает длительный (от 6 до 24 мес) прием нескольких (от 3 до 8) противотуберкулезных препаратов.
 В комплекс лечения целесообразно включать антиоксиданты (токоферола ацетат, тиосульфат натрия), иммуномодуляторы (ронколейкин, метилурацил, левамизол), специфический препарат туберкулин, витамины группы В, аскорбиновую кислоту. Хирургическое лечение применяется только по строгим показаниям (тубоовариальные воспалительные образования, неэффективность консервативной терапии при активном туберкулезном процессе, образование свищей, нарушения функции тазовых органов, связанные с выраженными Рубцовыми изменениями). Операция сама по себе не приводит к излечению, поскольку туберкулезная инфекция сохраняется. После операции следует продолжать химиотерапию. Физиотерапию назначают после стихания острых явлений в виде фонофореза гидрокортизона, синусоидальных токов, амплипульстерапии
В комплекс лечения целесообразно включать антиоксиданты (токоферола ацетат, тиосульфат натрия), иммуномодуляторы (ронколейкин, метилурацил, левамизол), специфический препарат туберкулин, витамины группы В, аскорбиновую кислоту. Хирургическое лечение применяется только по строгим показаниям (тубоовариальные воспалительные образования, неэффективность консервативной терапии при активном туберкулезном процессе, образование свищей, нарушения функции тазовых органов, связанные с выраженными Рубцовыми изменениями). Операция сама по себе не приводит к излечению, поскольку туберкулезная инфекция сохраняется. После операции следует продолжать химиотерапию. Физиотерапию назначают после стихания острых явлений в виде фонофореза гидрокортизона, синусоидальных токов, амплипульстерапии
 Профилактика Специфическая профилактика туберкулеза начинается уже в первые дни жизни с введения вакцины БЦЖ. Ревакцинацию проводят в 7, 12, 17 лет под контролем реакции Манту. Другой мерой специфической профилактики является изоляция больных активным туберкулезом. Неспецифическая профилактика подразумевает проведение общеоздоровительных мероприятий, повышение резистентности организма, улучшение условий жизни и труда.
Профилактика Специфическая профилактика туберкулеза начинается уже в первые дни жизни с введения вакцины БЦЖ. Ревакцинацию проводят в 7, 12, 17 лет под контролем реакции Манту. Другой мерой специфической профилактики является изоляция больных активным туберкулезом. Неспецифическая профилактика подразумевает проведение общеоздоровительных мероприятий, повышение резистентности организма, улучшение условий жизни и труда.
 ПРОГНОЗ и осложнения Прогноз серьёзный. Рецидивы болезни наблюдают примерно у 7% больных. К инвалидности могут привести спаечная болезнь и свищевые формы генитального туберкулёза. Репродуктивная функция восстанавливается у 5–7% больных стерильность Внематочная беременность Врожденный туберкулез
ПРОГНОЗ и осложнения Прогноз серьёзный. Рецидивы болезни наблюдают примерно у 7% больных. К инвалидности могут привести спаечная болезнь и свищевые формы генитального туберкулёза. Репродуктивная функция восстанавливается у 5–7% больных стерильность Внематочная беременность Врожденный туберкулез

