Диф диагноз заболеваний органов и тканей шеи.pptx
- Количество слайдов: 131

Пальпируемые образования шеи. Дифференциальный диагноз заболеваний органов и тканей шеи А. В. Яковченко

Прошу Всех отключить мобильные телефоны и …

внимательно послушать

Список сокращений • • • АГ-АТ антиген-антитело АИТ – аутоиммунный тиреоидит (Хашимото) БАВ – билогически активное вещество ЛАП – лимфоаденопатия ЛУ – лимфоузел РНС – радионуклидное сканирование СНП – сосудисто-нервный пучок ЦДК – цветное дуплексное картирование ЩЖ – щитовидная железа

Возможно увеличение ЛУ в норме
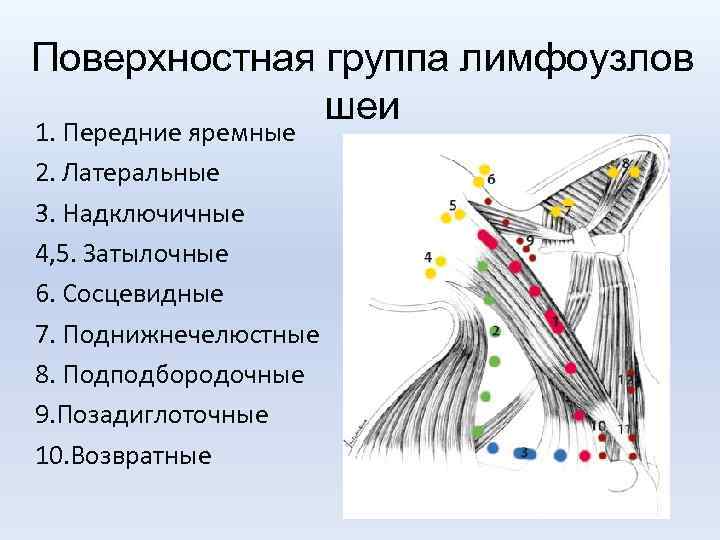
Поверхностная группа лимфоузлов шеи 1. Передние яремные 2. Латеральные 3. Надключичные 4, 5. Затылочные 6. Сосцевидные 7. Поднижнечелюстные 8. Подподбородочные 9. Позадиглоточные 10. Возвратные
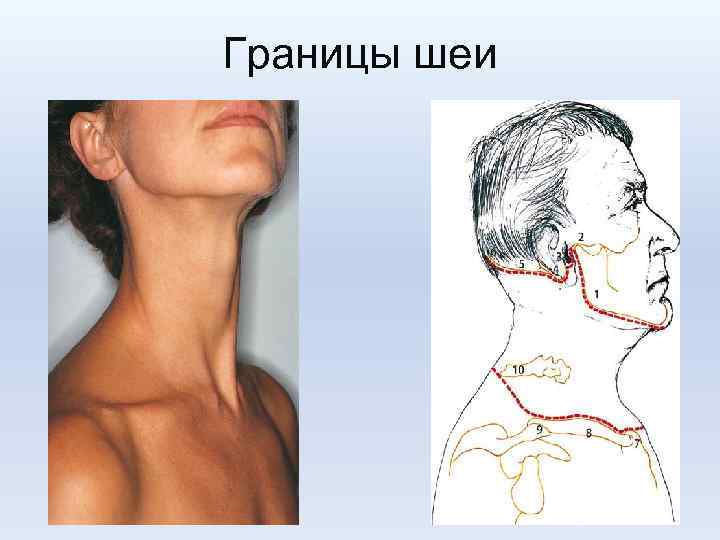
Границы шеи
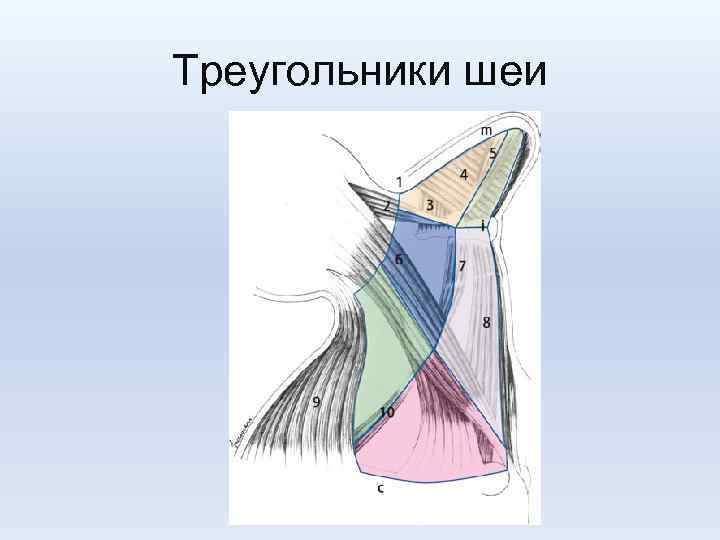
Треугольники шеи

Классификация лимфоаденопатий по основному патологическому процессу I. Воспалительные (неспецифические и специфические) II. Опухолевые (первичные – лимфопролиферативные заболевания и вторичные – метастатичекие)

Воспалительные (неспецифические) лимфадениты I. По течению заболевания 1) острые 2) подострые 3) хронические II. По локализации: 1) изолированные 2) регионарные (групповые) 3) распространенные 4) генерализованные

Этиология воспалительных (неспецифические) лимфаденитов • Одонтогенные • Поражение ЛОР – органов • Гнойные заболевания кожи и подкожной клетчатки • Флегмоны и абсцессы мягких тканей шеи

Оценка неспецифических лимфаденитов по частоте • Наиболее часто к увеличению ЛУ приводит одонтогенная инфекция, следовательно, обязательно консультация – стоматолога • Вторая по частоте причина увеличения ЛУ – поражение ЛОР – органов, следовательно, консультация ЛОР - врача • Третья причина – гнойные заболевания кожи и подкожной клетчатки головы и шеи, в основном это фурункулы и карбункулы, которые не представляют диагностической трудности

Гнойные заболевания мягких тканей шеи • Флегмоны: - Подподбородочная - Поднижнечелюстная - Грудино-ключично-сосцевидной области - Основного сосудисто-нервного пучка шеи - Слепого мешка позади грудино - ключично – сосцевидной мышцы • Преобладание флегмон, обусловлено наличием многочисленных клетчаточных пространств шеи
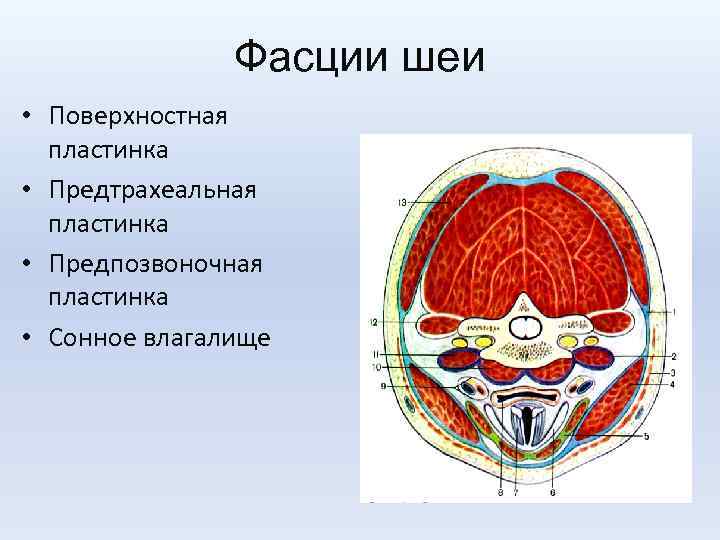
Фасции шеи • Поверхностная пластинка • Предтрахеальная пластинка • Предпозвоночная пластинка • Сонное влагалище

Причины увеличения заболеваемости флегмонами шеи • Значительное снижение материально-бытовых условий жизни населения • Ухудшение питания • Снижение неспецифического иммунитета • Ухудшение качества санитарно-гигиенических мероприятий • Отсутствие плановой санации полости рта • Высокий уровень стоматологической заболеваемости

Поднижнечелюстная флегмона • Кожные покровы отечны, инфильтрированы, отвисают • Воспалительные изменения со стороны полости рта менее выражены • Глотание болезненно • Инфильтрат в течение 2 -3 суток распространяется на всю поднижнечелюстную область

Подподбородочная флегмона • Разлитой инфильтрат в подподбородочном треугольнике, выражен отек обеих поднижнечелюстных областей • Открывание рта свободное • Лицо удлинено за счет свисания тканей • Инфильтрат снизу ограничен подъязычной костью • Язык слегка приподнят, в размерах почти не увеличен, но движения болезненны

Флегмона основного СНП • Возникает, как правило, вторично при распространении воспалительного процесса с ЛУ или по ходу сосудов в проксимальном направлении из соседних областей. Обязательно необходимо диагностировать первичный очаг • Боль в области грудино - ключичнососцевидной м. или кпереди от нее, усиливающиеся при повороте головы и разгибании шеи

Флегмона основного СНП • Ассиметрия шеи, при пальпации отек мягких тканей, болезненная грудино - ключичнососцевидная м. • Под переднем краем грудино - ключичнососцевидной м. – разлитой, плотный болезненный инфильтрат, по ходу СНП, но всегда занимает его верхнюю и среднюю трети • Снижение пульсации общей сонной артерии

Этиология воспалительных (специфические) лимфаденитов • • • Туберкулез Сифилис ВИЧ Инфекционный мононуклеоз Зоонозы (бруцеллез, туляремия)

Методы исследования пальпируемых образований шеи • Чувствительность пальпации в выявлении лимфатических узлов колеблется от 50 до 88% (R. Chandawarkar et S. Shinde, J. Verbanck et co. ) • Специфичность УЗИ в выявлении и дифференциальной диагностике поражения лимфатических узлов составляет от 30 до 100% • Рентгенография шеи и черепа в 2 -х проекциях • КТ органов шеи, как заключительный этап обследования

Показатели диагностической ценности при увеличении ЛУ шеи 1. Наличие увеличенных лимфатических узлов 2. Давность появления первых симптомов заболевания 3. Возраст больного 4. Температура тела 5. Затруднение жевания и речи 6. Состояние слизистой оболочки полости рта 7. Множественное увеличение лимфатических узлов 8. Заболевания ЖКТ в анамнезе 9. Изменение периферической крови -нейтрофилы, лимфоциты 10. Онкоанамнез у родственников
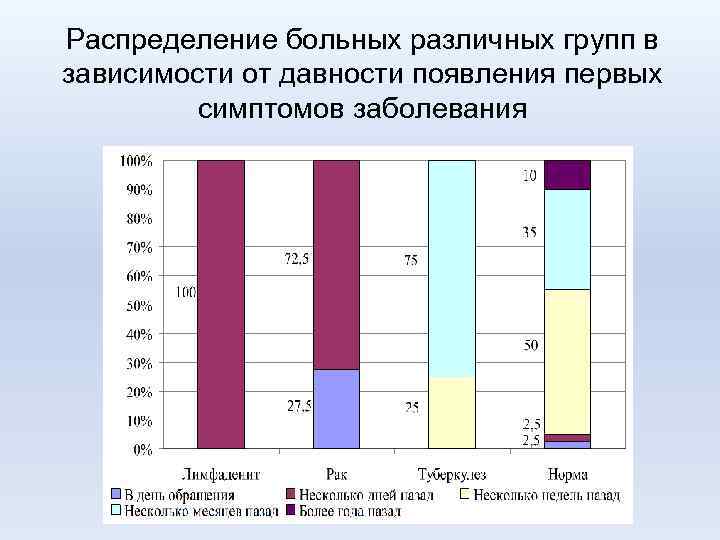
Распределение больных различных групп в зависимости от давности появления первых симптомов заболевания
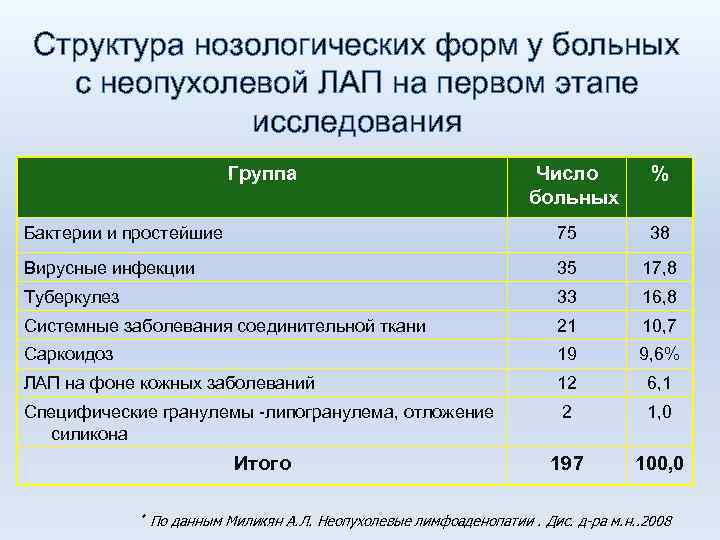
Структура нозологических форм у больных с неопухолевой ЛАП на первом этапе исследования Группа Число больных % Бактерии и простейшие 75 38 Вирусные инфекции 35 17, 8 Туберкулез 33 16, 8 Системные заболевания соединительной ткани 21 10, 7 Саркоидоз 19 9, 6% ЛАП на фоне кожных заболеваний 12 6, 1 Специфические гранулемы -липогранулема, отложение силикона 2 1, 0 Итого 197 100, 0 * По данным Миликян А. Л. Неопухолевые лимфоаденопатии. Дис. д-ра м. н. . 2008
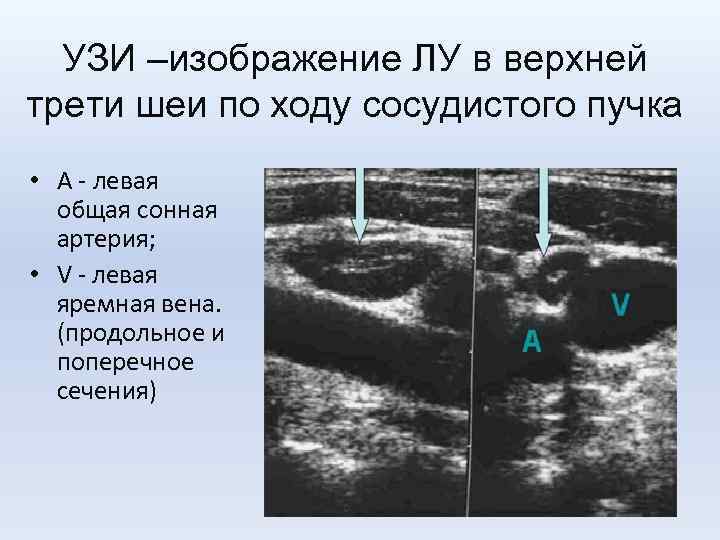
УЗИ –изображение ЛУ в верхней трети шеи по ходу сосудистого пучка • А - левая общая сонная артерия; • V - левая яремная вена. (продольное и поперечное сечения)
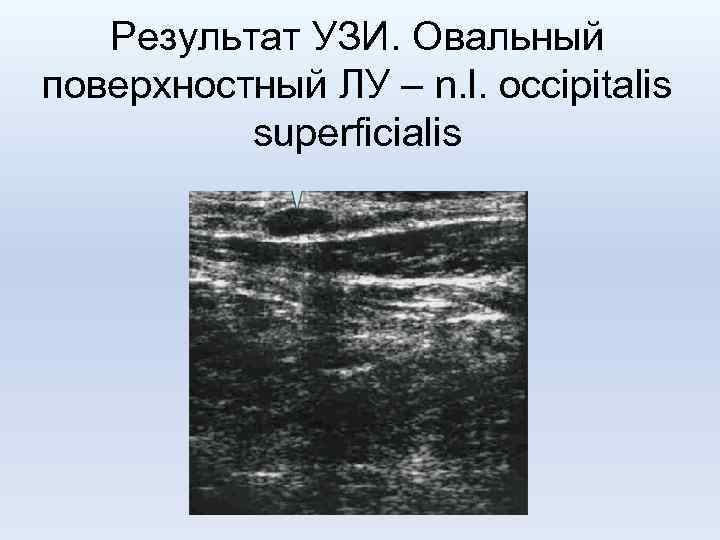
Результат УЗИ. Овальный поверхностный ЛУ – n. l. occipitalis superficialis
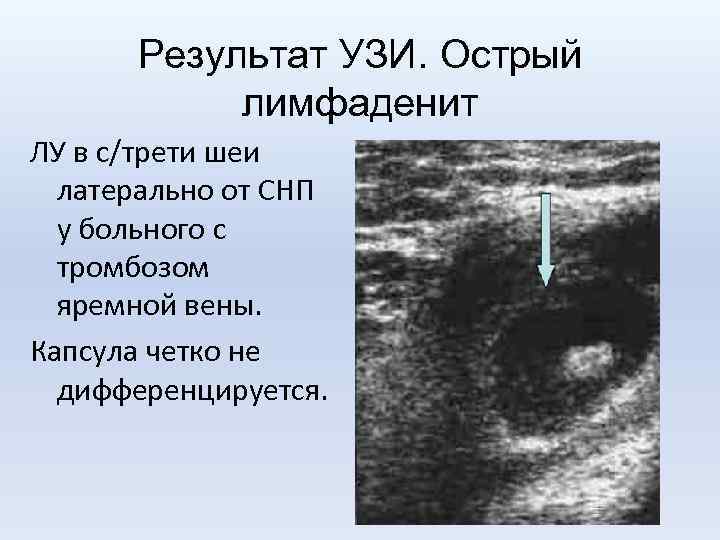
Результат УЗИ. Острый лимфаденит ЛУ в с/трети шеи латерально от СНП у больного с тромбозом яремной вены. Капсула четко не дифференцируется.
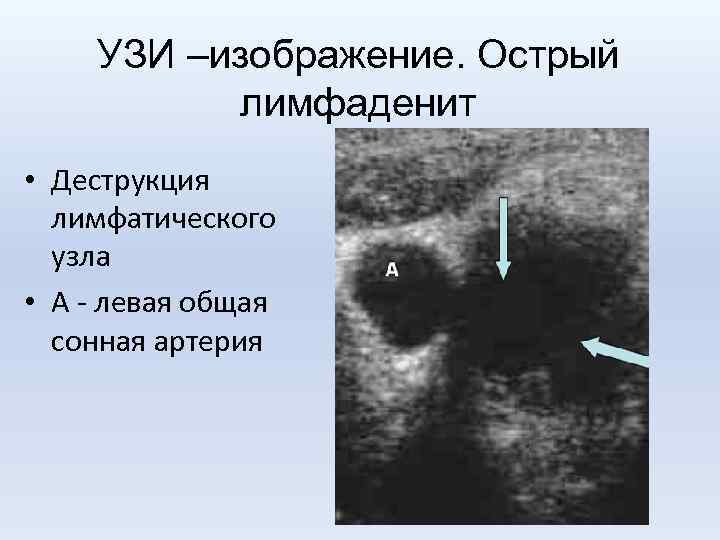
УЗИ –изображение. Острый лимфаденит • Деструкция лимфатического узла • А - левая общая сонная артерия

Бруцеллёз • Бруцеллёз – зоонозная бактериальная инфекция с разнообразными механизмами передачи. • Возбудители бруцеллеза – B. Melitensis (козий, овечий), B. Abortus (крупного рогатого скота), B. Canis (собачий). • Устойчивы во внешней среде: в почве – 6 мес. , в сырах, брынзе – 4 мес. , замороженном мясе – 2 мес. • Заболеваемость – 9 на 100 тыс. населения

Основные источники бруцеллёза для человека

Механизмы заражения человека бруцеллёзом • Контактный • Алиментарный • Аспирационный

Профессиональные группы

Распространение бруцеллеза • • Кавказ Поволжье Южный Урал Омская область Новосибирская область Алтай Тува Дальний Восток

Классификация клинических форм бруцеллеза • • • Острый рецидивирующий Хронический активный Хронический неактивный Последствия перенесенного бруцеллеза (рецидивирующий)

Клиника бруцеллеза • Инкубационный период от 1 нед. до 2 мес. • Лихорадка от 3 -7 дней до 39 -40 о, волнообразная • Ознобы в любое время суток, обильное проливное потоотделение, стекает ручьями • Увеличение периферических ЛУ до размеров фасоли, мягкие безболезненные • Малая выраженность субъективных ощущений

Лабораторная диагностика • Бактериологический метод (посев крови, пунктат ЛУ) • Серологический (РА Райта, Хеддлсона; РСК; РПГА; реакция Кумбса – неполные антитела) • Кожно-аллергический метод – реакция Бюрне

Перерыв 30 минут Разбегаемся Все устали

Туляремия • Туляремия – зоонозная природно-очаговая бактериальная острое инфекционное заболевание с разнообразными механизмами передачи • Возбудитель – Francisella tularensis • Заболеваемость – 12 на 100 тыс. населения • Облигатный зооноз • Большое значение в эпидемиологии туляремии имеет вода, инфицированная грызунами • Заражение людей тесно связано с ростом числа грызунов

Основные источники заражения

Основные источники заражения

Основные источники заражения

Основные источники заражения

Страшный сон грызуна

Механизмы передачи туляремии • Контактный – при контакте с инфицированными грызунами • Алиментарный – заражение при употреблении инфицированных продуктов и воды • Аспирационный – заражение при вдыхании инфицированной пыли через нос или рот • Трансмиссионный – при укусе или раздавливании инфицированных насекомых Ø Инкубационный период от 3 до 7 суток

Виды эпидемических вспышек 1 • Промыслово – охотничьи (при охоте на ондатр, зайцев, бобров, белок; весна - зима) • Сельскохозяйственный – мышиного происхождения (глубокая осень – зима) • Пищевые – загрязнение продуктов грызунами (в течение всего года) • Прозводственные – вспышки на мясокомбинатах (в течение всего года) 1 По данным Руднева Г. П. 1960.

Клинические формы туляремии Бубонная Язвенно-бубонная Глазо-бубонная Ангинозно-бубонная Абдоминальная Легочная (бронхитический и пневмонический варианты) • Генерализованная или первичносептическая • • •

Клиника туляремии • Лихорадка – неправильно интермиттирующая, постоянная и ундулирующая (2 -3 зоны). Наиболее часто ремиттирующая по 2 -3 недели, но может и до 30 дней • Для бубонной формы характерно появление регионарного ЛА (бубона). Различают первичные бубона при лимфогенном распространении и вторичные при гематогенном распространении • При промысловых вспышках подмышечные бубоны, при водных и алиментарных – шейные

Клиника туляремии • Варианты исхода бубона: рассасывание, нагноение, изъязвление с рубцеванием, склерозирование • Возможно наличие сыпи (полиморфная). После исчезновения сыпи отрубевидное шелушение • При абдоминальной форме – боль в животе (поражение мезентериальных ЛУ). Незначительное увеличение печени и селезенки. Возможна рвота • При генерализованной форме – тяжелая интоксикация с высокой температурой, упорная головная боль, ознобы, мышечные боли

Лабораторная диагностика туляремии • Серологические методы (РА – на 2 неделе, РПГА – 3 -5 день, реакция ИФ) • Биопроба – на 3 -10 сутки, на мышах • Кожно-аллергические пробы

Резюме • При невозможности классифицировать лимфаденит, невозможности поставить диагноз или при сомнениях в постановке диагноза обязательно консультация инфекциониста!

Эпидемиология внелегочных форм туберкулеза 1. Заболеваемость – 11 на 100 тыс. населения 2. Возрастная группа – 35 -45 лет 3. Половые группы – Ж: М=1, 17: 1 4. Городских жителей – 67, 3% 5. За последние 6 лет отмечается 2 -х кратный рост доли неработающего населения в структуре заболеваемости

Частота внелегочных форм туберкулеза 1. Костей и суставов – 23, 1% 2. Органов мочеотделения – 20, 4% 3. Периферических Л. У. – 18, 2% 4. Половых органов у женщин – 12, 2% 5. Глаз – 10, 1% 6. Половых органов у мужчин – 6, 1% 7. ЦНС и мозговых оболочек – 4% 8. Кишечника – 1, 0% 9. Мезаденит – 1, 3% 10. Прочие формы – 2, 2%
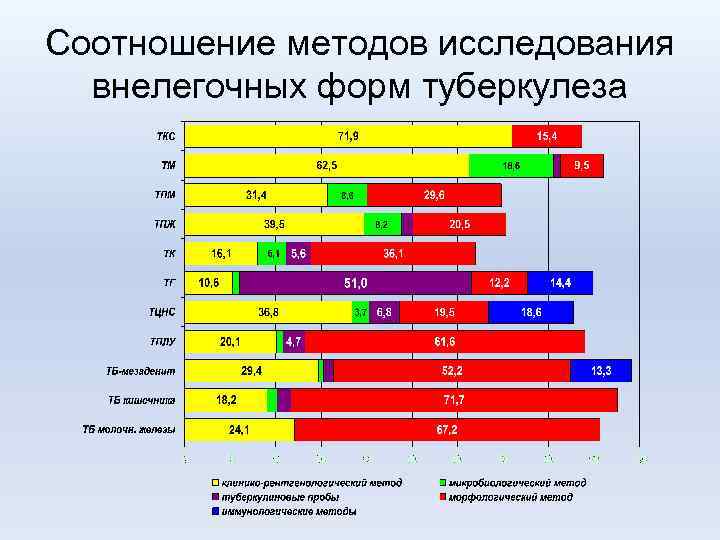
Соотношение методов исследования внелегочных форм туберкулеза

Неорганные первичные опухоли • Мезенхимального происхождения - 52, 4% • Кисты – 34, 9% • Опухоли нейроэктодермального происхождения – 12, 7%

Мезенхиальные опухоли 1. Опухоли из жировой ткани (липомы, липосаркомы) 2. Фиброзные (фибромы, десмоиды, фибросаркомы) 3. Сосудистые (лимфангиомы, гемангиомы, ангиосаркомы) 4. Мышечные (рабдомиосаркомы, лейомиосаркомы) 5. Редкие опухоли (внекостные хондросаркомы, синовиомы, мезенхимомы)

Дисэмбриональные опухоли 1. Бранхиогенные боковые кисты (бранхиогенный рак) 2. Срединные кисты шеи (киста-рак) 3. Редкие опухоли: хордома, тератома

Опухоли нейроэктодермального генеза 1. Параганглиомы (каротидная, вагальная, нетипичная) 2. Невринома, ганглионеврома 3. Менингиома
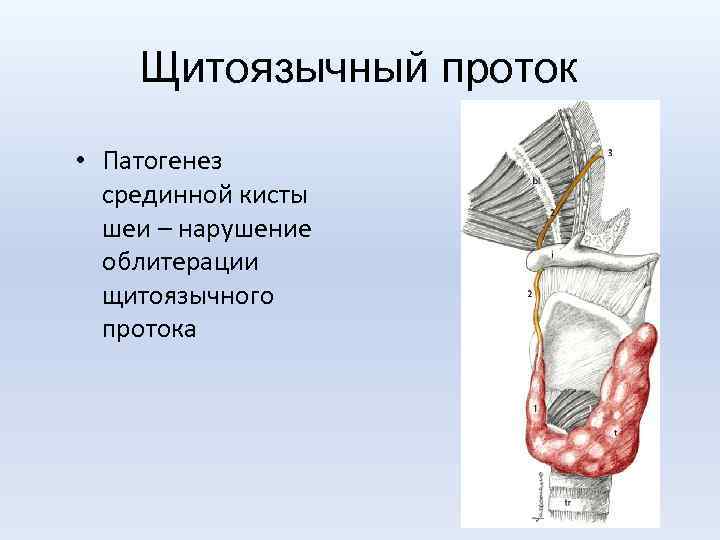
Щитоязычный проток • Патогенез срединной кисты шеи – нарушение облитерации щитоязычного протока

Бранхиогенная киста шеи • Во время органогенеза каудальная пролиферация второй жаберной дуги образует временную полость (цервикальный синус), которая в дальнейшем облитерируется. Неполная облитерация синуса приводит к образованию кисты • Боковая киста шеи локализуется вентро-латерально от бифуркации общей сонной артерии • Кисты могут иметь верхнюю, глубокую и переднебоковую локализацию • Лечение – только оперативное
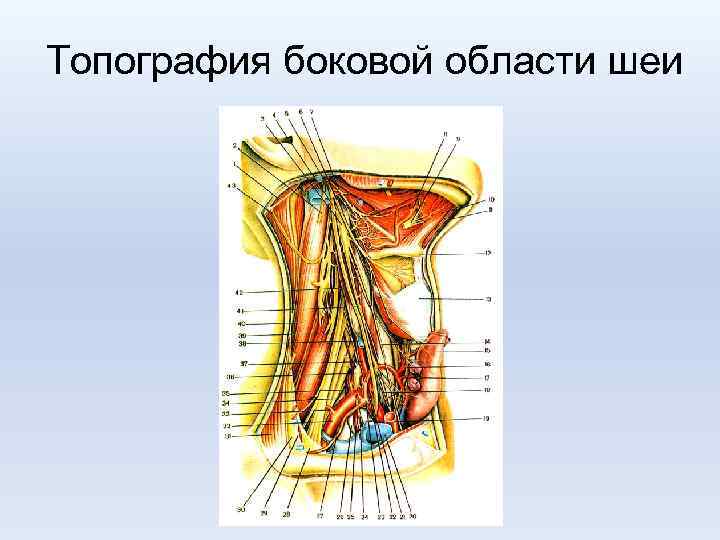
Топография боковой области шеи

УЗИ – картина ЛУ при лимфопролиферативных заболеваниях • • • Увеличение одной или нескольких групп ЛУ Узел имеет овальную или округлую форму Четко определяется капсула Гомогенная или гипоэхогенная структура Группа увеличенных Л. У. ( «пачка» ) представлена четко ограниченными, не прорастают капсулу и не сливаются между собой

УЗИ – картина ЛУ при опухолевых заболеваниях 1. Изменение формы ЛУ (отношение поперечного к продольному размерам < 1, 5), т. е. чем ближе Л. У. к округлому, тем более вероятно злокачественное поражение 2. Расширение кортикального слоя 3. Капсула ЛУ четко не определяется (при инфильтрации и прорастании) 4. Размытость контура

УЗИ – картина ЛУ при опухолевых заболеваниях 5. Увеличение содержания жидкости в ЛУ – размытость рисунка ЛУ 6. Формирование конгломератов 7. Вовлечение в опухолевый конгломерат прилежащих органов и тканей 8. Гипоэхогенность или чередование гипер- и гипоэхогенных участков
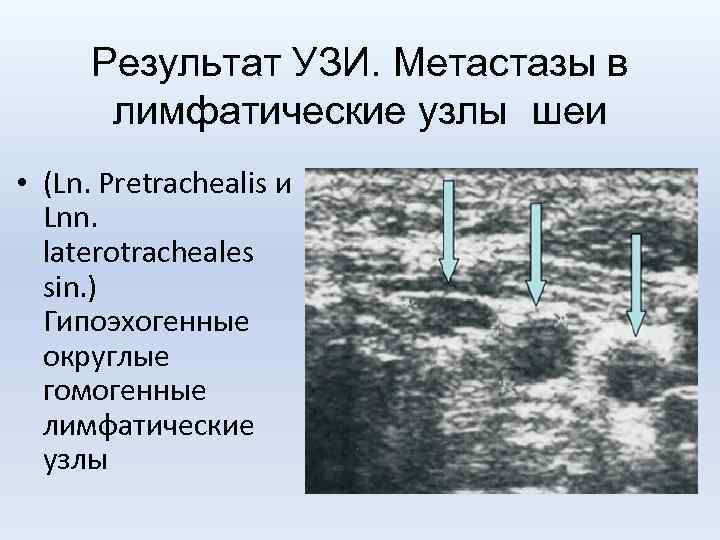
Результат УЗИ. Метастазы в лимфатические узлы шеи • (Ln. Рretrachealis и Lnn. laterotracheales sin. ) Гипоэхогенные округлые гомогенные лимфатические узлы
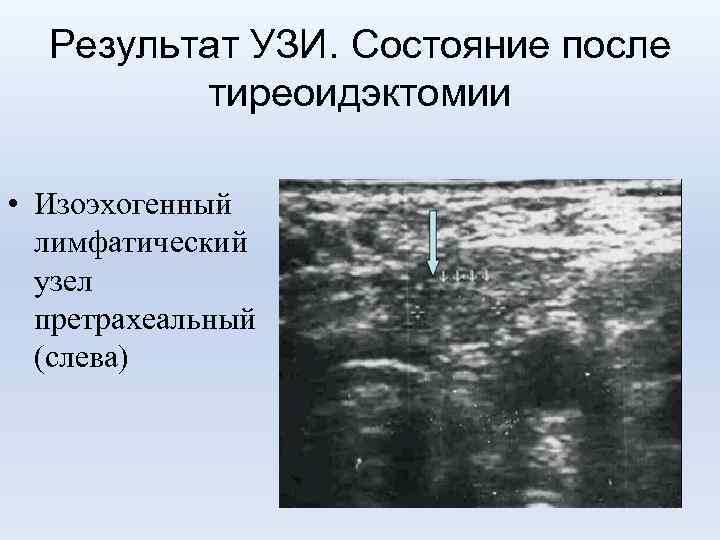
Результат УЗИ. Состояние после тиреоидэктомии • Изоэхогенный лимфатический узел претрахеальный (слева)
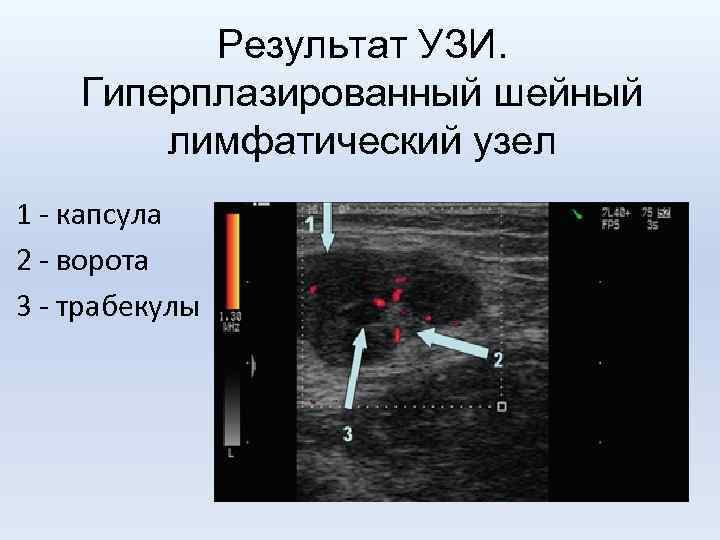
Результат УЗИ. Гиперплазированный шейный лимфатический узел 1 - капсула 2 - ворота 3 - трабекулы
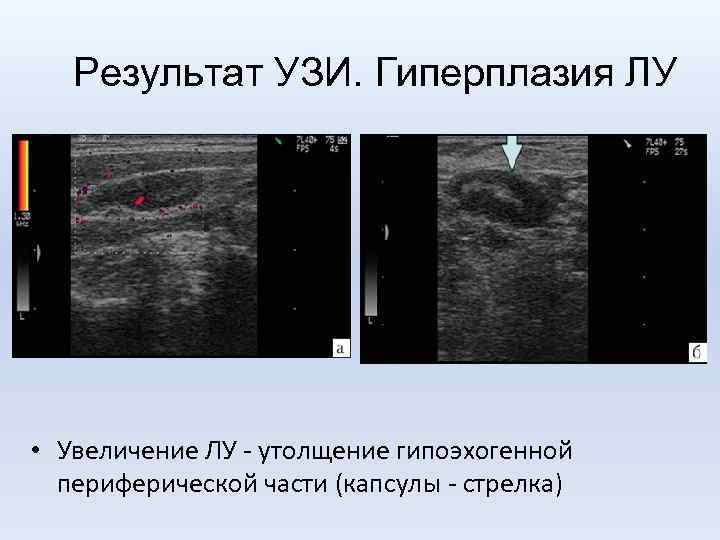
Результат УЗИ. Гиперплазия ЛУ • Увеличение ЛУ - утолщение гипоэхогенной периферической части (капсулы - стрелка)
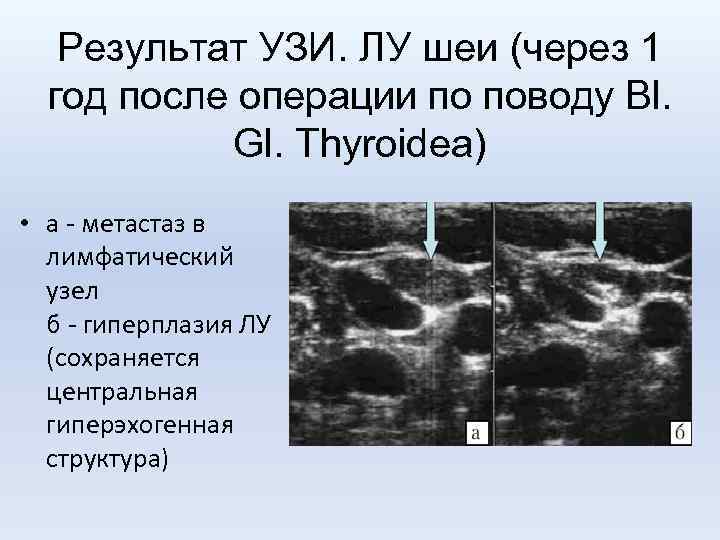
Результат УЗИ. ЛУ шеи (через 1 год после операции по поводу Bl. Gl. Thyroidea) • а - метастаз в лимфатический узел б - гиперплазия ЛУ (сохраняется центральная гиперэхогенная структура)
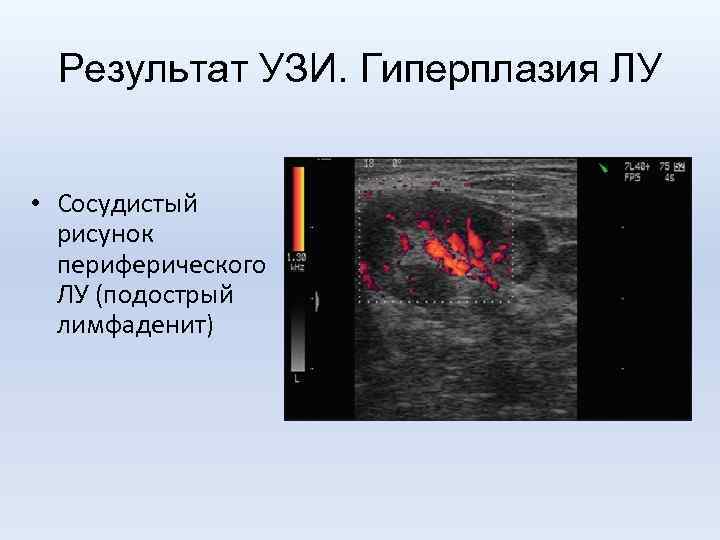
Результат УЗИ. Гиперплазия ЛУ • Сосудистый рисунок периферического ЛУ (подострый лимфаденит)
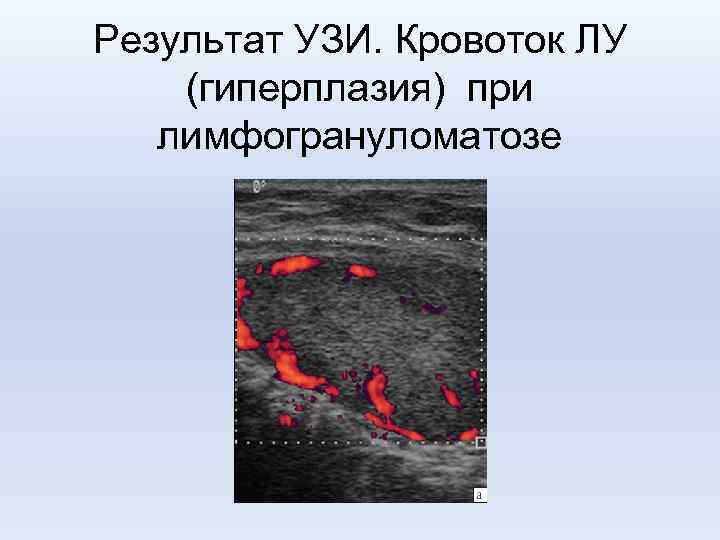
Результат УЗИ. Кровоток ЛУ (гиперплазия) при лимфогрануломатозе
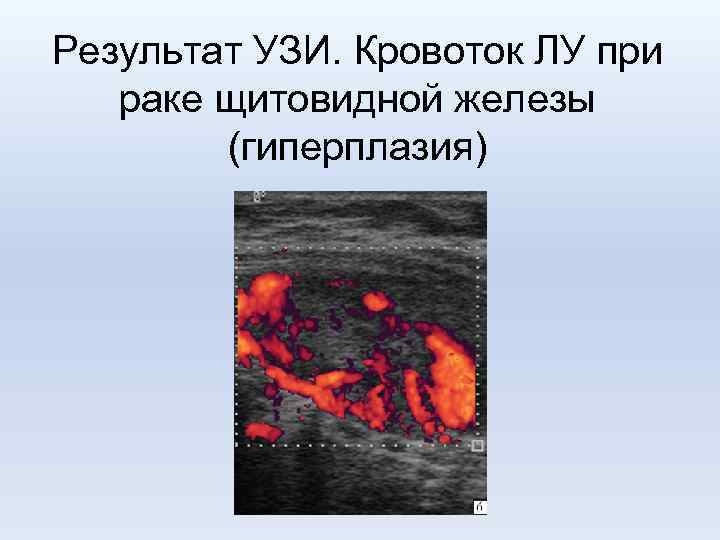
Результат УЗИ. Кровоток ЛУ при раке щитовидной железы (гиперплазия)

Классификации васкуляризации ЛУ по R. Lagalla (1993) и М. М. Абулхалимовой (1994) • Тип I характеризуется отсутствием кровотока как в самом узле, так и вокруг него • Тип II - перинодулярной васкуляризацией • Тип III - смешанной васкуляризацией вокруг и внутри узла • Тип IV сосудистого рисунка интранодулярный, т. е. когда регистрируются единичные или множественные цветовые сигналы в пределах узлового образования
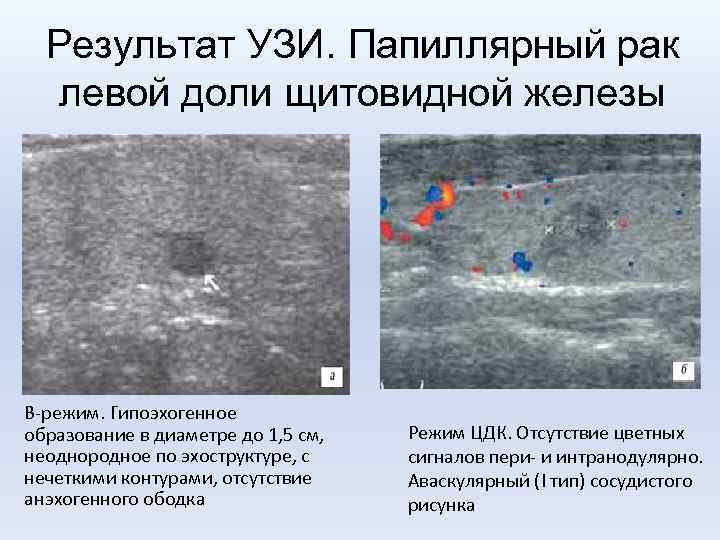
Результат УЗИ. Папиллярный рак левой доли щитовидной железы В-режим. Гипоэхогенное образование в диаметре до 1, 5 см, неоднородное по эхоструктуре, с нечеткими контурами, отсутствие анэхогенного ободка Режим ЦДК. Отсутствие цветных сигналов пери- и интранодулярно. Аваскулярный (I тип) сосудистого рисунка
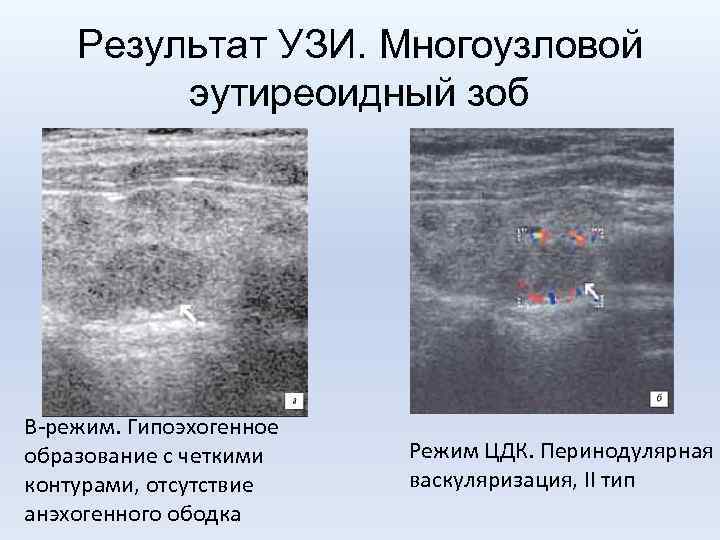
Результат УЗИ. Многоузловой эутиреоидный зоб В-режим. Гипоэхогенное образование с четкими контурами, отсутствие анэхогенного ободка Режим ЦДК. Перинодулярная васкуляризация, II тип

Результат УЗИ. АИТ с узлообразованием щитовидной железы Гипоэхогенное образование с нечеткими контурами, с отсутствием анэхогенного ободка. Перинодулярный (II тип) сосудистого рисунка
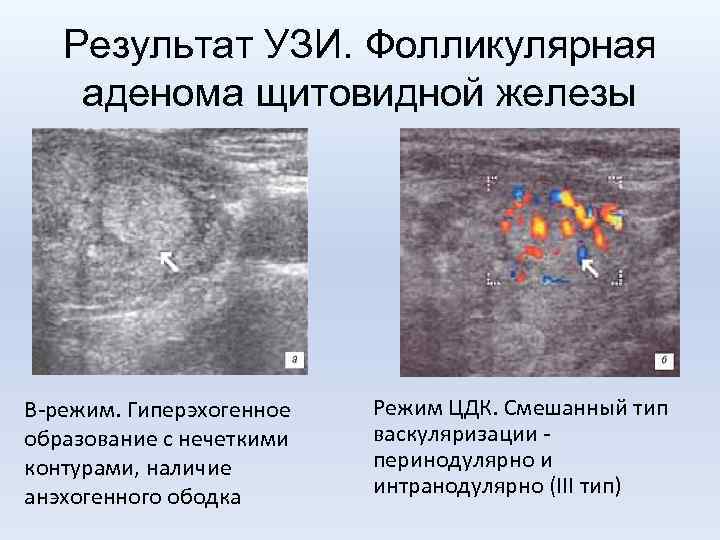
Результат УЗИ. Фолликулярная аденома щитовидной железы В-режим. Гиперэхогенное образование с нечеткими контурами, наличие анэхогенного ободка Режим ЦДК. Смешанный тип васкуляризации перинодулярно и интранодулярно (III тип)
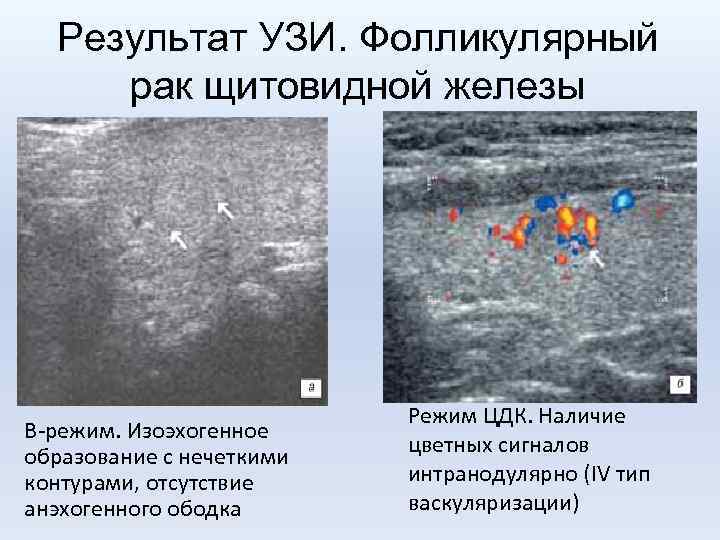
Результат УЗИ. Фолликулярный рак щитовидной железы В-режим. Изоэхогенное образование с нечеткими контурами, отсутствие анэхогенного ободка Режим ЦДК. Наличие цветных сигналов интранодулярно (IV тип васкуляризации)

Перерыв 30 минут можно поесть…

можно поспать

А можно и то и другое…

АНАТОМИЯ щитовидной железы 2 5 4 • Glandula thyreoidea 1 в 3 Масса ≈ 15 -20 г, наиболее крупная эндокринная железа Перфузия – 4 -6 мл/мин (!) 1 б 1 а 6 3 – НИЖНЯЯ ЩИТОВИДНАЯ АРТЕРИЯ 1 – ЩИТОВИДНАЯ ЖЕЛЕЗА а – правая доля б – левая доля в – пирамидальная доля 2 – ВЕРХНЯЯ ЩИТОВИДНАЯ АРТЕРИЯ 4 – ВЕРХНЯЯ ЩИТОВИДНАЯ ВЕНА 5 – НАРУЖНАЯ ВЕТВЬ ВЕРХНЕГО ГОРТАННОГО НЕРВА 6 – ВОЗВРАТНЫЙ НЕРВ
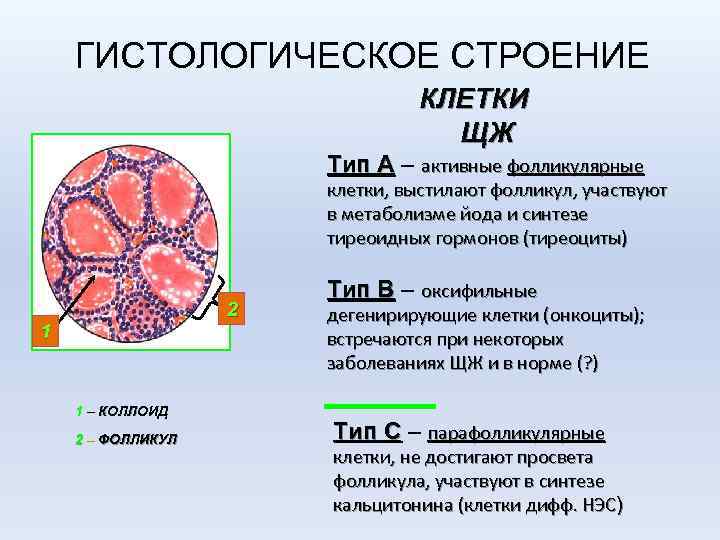
ГИСТОЛОГИЧЕСКОЕ СТРОЕНИЕ КЛЕТКИ ЩЖ Тип А – активные фолликулярные клетки, выстилают фолликул, участвуют в метаболизме йода и синтезе тиреоидных гормонов (тиреоциты) 2 1 1 – КОЛЛОИД 2 – ФОЛЛИКУЛ Тип В – оксифильные дегенирирующие клетки (онкоциты); встречаются при некоторых заболеваниях ЩЖ и в норме (? ) Тип С – парафолликулярные клетки, не достигают просвета фолликула, участвуют в синтезе кальцитонина (клетки дифф. НЭС)

ФИЗИОЛОГИЧЕСКАЯ РОЛЬ ГОРМОНОВ ЩЖ • Разобщение окислительного фосфориллирования на уровне цитохромов (С 1 С). • Стимулируют работу Na+, K+ - АТФазы • Увеличивают потребление кислорода во всех тканях (кроме головного мозга, селезенки и яичек) • Увеличивают внутриклеточный транспорт глюкозы и аминокислот • Стимулируют как образование, так и резорбцию кости • Усиление катаболизма при высокой концентрации Т 3

ФИЗИОЛОГИЧЕСКАЯ РОЛЬ ГОРМОНОВ ЩЖ • Ускорение белкового синтеза • Стимуляция роста и клеточной дифференциацией тканей • Т 3 синергист гормона роста • Высокая концентрация Т 3 тормозит синтез белков

ФИЗИОЛОГИЧЕСКАЯ РОЛЬ ГОРМОНОВ ЩЖ На центральную нервную систему: • Снижение порога возбуждения • Увеличение выработки катехоламинов • Изменение (увеличение) количества норадреналина, который регулирует: а) неустойчивость настроения и мотиваций б) неустойчивость и быструю истощаемость эмоциональных реакций в) нарушение поддержания состояния бодрствования г) нарушение сна, как длительности, так и фаз сна • Дифференциация, созревание и рост нервной ткани

ФИЗИОЛОГИЧЕСКАЯ РОЛЬ ГОРМОНОВ ЩЖ На периферическую нервную систему • Снижение порога возбуждения • Увеличение выработки и накопления катехоламинов в пресинаптической мембране • Нарушение миелинизации нервных волокон

ФИЗИОЛОГИЧЕСКАЯ РОЛЬ ГОРМОНОВ ЩЖ Влияние на сердце • Улучшение проводимости • Увеличение силы сокращений • Увеличение систолического объема выброса левого желудочка • Увеличивают количество катехоламиновых рецепторов в миокарде Влияние на систему органов дыхания • Изменение количества и качества выработки сурфанктанта Влияние на систему органов мочеотделения • Увеличение с дальнейшим истощением выработки эритропоэтина

ФИЗИОЛОГИЧЕСКАЯ РОЛЬ ГОРМОНОВ ЩЖ Влияние на систему органов желудочно-кишечного тракта • Усиление всасывания глюкозы, с усилением распада гликогена • Нарушение мембранного или пристеночного пищеварения с возникновением синдрома мальадсорбции и авитоминоза (водо- и жирорастворимых витаминов) • Ускоряют гликолиз, синтез холестерина и синтез желчных кислот в печени • Повышают чувствительность клеток к действию адреналина в печени и жировой ткани, следовательно • Косвенно стимулируют липолиз жировой ткани и мобилизацию гликогена в печени

Патогенез ДТЗ v. Патогенез – реализация аллергической реакции цитотоксического типа (II тип по Gell et Coombs) Антиген ЩЖ – поверхностный компонент измененной мембраны или нормальной клетки в условиях лишения её естественной изоляционной иммунологической толерантности

Патогенез ДТЗ • Срыв естественной изоляционной иммунологической толерантности происходит при повреждении гистогемоцитарного барьера, отделяющих аутоантигены (головной мозг, спинной мозг, хрусталик глаза, щитовидная железа, половые железы, поджелудочная железа) от иммунной системы организма. Иммунный ответ протекает по комплементзависимой схеме. Повышение ионной проницаемости цитолемм (воздействие лизосомальных гидролаз, активных форм кислорода, БАВ), что приводит к осмотическому набуханию клеток – мишеней. Одно из проявлений комплементзависимая перфорация мембраны эритроцитов. Дальнейшее развитие патогенеза протекает за счет активации выброса гормонов ЩЖ комплексом АГ-АТ, описанного во всех руководствах.

Классификация зоба (ВОЗ, 2001) 0 степень – зоба нет (объем доли не превышает объема дистальной фаланги большого пальца обследуемого) I степень – зоб пальпируется, но не виден в нормальном положении шеи II степень – зоб отчетливо виден в нормальном положении шеи

Объем ЩЖ РАССЧИТЫВАЮТ С ПОМОЩЬЮ УЗИ 1 • женщины - <= 18 мл (см³) • мужчины - <= 25 мл (см³) 1 V доли = (Д х Ш х Т) х 0, 479 (мл);

Тиреотоксикоз • Синдром поражения ССС: постоянная синусовая тахикардия, мерцательная аритмия, экстрасистолия, высокое пульсовое давление дисгормональная миокардиодистрофия ( «тиреотоксическое сердце» ); сердечная недостаточность • Синдром поражения ЦНС и ВНС: хаотичная, непродуктивная деятельность, повышенная возбудимость, снижение коцнентрации внимания, плаксивость, быстрая истощаемость, тремор ( с-м Мари) некоторые глазные симптомы тиреотоксикоза (экзофтальм, Грефе, Кохера, Мебиуса, Репнева, Штельвага, Дальримпля, Розенбаха), повышение сухожильных рефлексов, миопатия

Тиреотоксикоз • Катаболический синдром: похудание, повышенный аппетит, субфебрилитет, потливость, миопатия, остеопения • Синдром поражения желез внутренней секреции: надпочечниковая недостаточность, меланодермия, гипотензия, дисфункция яичников (до аменореи), фиброзно-кистозная мастопатия (иногда с галактореей), гинекомастия, нарушение толерантности к углеводам, снижение либидо и потенции • Синдром эктодермальных нарушений: расслоение и ломкость ногтей, выпадение волос и другие

Тиреотоксикоз Лекгого течения: (субклинический) • клинические симптомы незначительные; • нормальные уровни Т 3 и Т 4, снижение • уровня ТТГ Средней тяжести: (манифестный) • типичные клинические проявления; • повышение Т 3 и Т 4, снижение или полное • подавление ТТГ Тяжелого течения: (осложненный) • • осложнения – нарушение ритма, сердечная недостаточность, относительная недостаточность надпочечников, дистрофия внутренних • органов, психоз, выраженное похудание

Тиреотоксикоз возможен А – ЗАБОЛЕВАНИЯХ САМОЙ ЩЖ: § Диффузном токсическом зобе § Функциональной автономии ЩЖ (унифокальной, мультифокальной) § Подостром тиреоидите § Аутоиммунном тиреоидите (хаситоксикоз) § Раке ЩЖ

Тиреотоксикоз возможен Б – ДРУГИХ ЗАБОЛЕВАНИЯХ: § Артифициальный тиреотоксикоз (прием гормонов ЩЖ) § Йодиндуцированный тиреотоксикоз § Транзиторный гестационный тиреотоксикоз § Опухоли яичника (struma ovarii) § Аденома гипофиза (ТТГ–продуцирующая) § Хорионэпителиома § Синдром неадекватной секреции ТТГ (резистентность тиреотрофов к гормонам ЩЖ)

Критерий диагноза ДТЗ А – КЛИНИЧЕСКИЕ § Зоб (диффузный) § Тиреотоксикоз (!) • Эндокринная офтальмопатия (≈ 90%) • Претибиальная микседема ( дерматопатия Грейвса)

Критерий диагноза ДТЗ • Б – ИНСТРУМЕНТАЛЬНЫЕ УЗИ диффузное гипоэхогенное увеличение ЩЖ § Кровь – Т 3, Т 4, ТТГ § § § РНС дифф. накопления РФП всей щитовидной железой (99 m. Тспертехнетат) – дифф. ФАЩЖ Тиреоидстимулирующие АТ

Показания для хирургического лечения ДТЗ § Большие размеры зоба (> 40 мл) § Непереносимость тиреостатиков § Рецидив после консервативной терапии § Явления компрессии (независимо от тяжести тиреотоксикоза) § Сочетание ДТЗ и РЩЖ (до 11%) § Загрудинный зоб (при РНС)

Тиреотоксическая аденома (ТА) Клиника Железа увеличена за счет солитарного узлового образования тиреотоксикоз, нет офтальмопатии, претибиальной микседемы Параклинические методы: УЗИ Сцинтиграфия (99 m. Тс) Кровь Т 3, Т 4 (или N), ТТГ; • ТАБ: клетки фолликулярного эпителия • цилиндрической формы
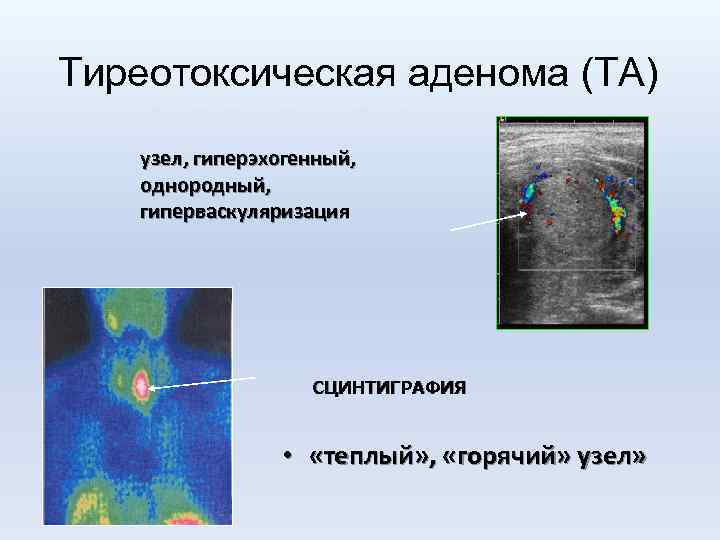
Тиреотоксическая аденома (ТА) УЛЬТРАЗВУКОВОЕ ИСЛЕДОВАНИЕ узел, гиперэхогенный, однородный, гиперваскуляризация СЦИНТИГРАФИЯ • «теплый» , «горячий» узел»

Лечение тиреотоксической аденомы 1. Основной метод – резекция доли ЩЖ (в т. ч. при унифокальной автономии более 3 см в диаметре) 2. После 45 лет ) радиойодтерапия (131 I

Узловой эутиреоидный зоб (собирательное клиническое понятие) § Коллоидный пролиферирующий зоб § Фолликулярная, папиллярная аденома § Киста ЩЖ § Рак ЩЖ

МНОГОУЗЛОВОЙ ТОКСИЧЕСКИЙ ЗОБ (МТЗ) (МУЛЬТИФОКАЛЬНАЯ АВТОНОМИЯ) Клиника тиреотоксикоз Параклинические методы: УЗИ узловые образования с четкими контурами, однородные, гиперэхогенные Сцинтиграфия (99 m. Тс) ТАБ: узловых образований (=> 1 см) для исключения малигнизации

ЛЕЧЕНИЕ МУТЗ (ХИРУРГИЧЕСКОЕ) Декомпенсированная ФАЩЖ, объем автономной ткани ≥ 3 см. Компенсиров. ФАЩЖ наблюдение, РНС раз в год Декомпенсиров. ФАЩЖ (особенно у пожилых) Радиойодтерапия (131 I)

Показания для хирургического лечения фолликулярной аденомы (УЭЗ) В связи с трудностями цитологической дифференцировки фолликулярной аденомы от высокодифференцированной фолликулярной аденокарциномы все больные должны быть оперированы

Показания для хирургического лечения солитарной кисты ЩЖ (УЭЗ) 1. Большие размеры кисты (3 см и более) 2. Наличие толстой фиброзной капсулы, внутрикистозных разрастаний (!) 3. Рецидив (после 2 -3 аспираций и склерозирования на фоне ТТГсупрессивной терапии) 4. Подозрение на малигнизацию (крайне редко)
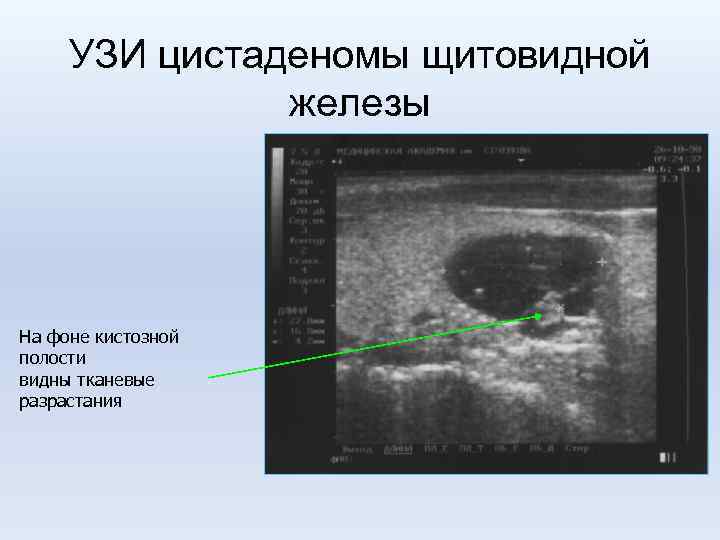
УЗИ цистаденомы щитовидной железы На фоне кистозной полости видны тканевые разрастания

Показания для хирургического лечения УЭЗ § Неуспех консервативной терапии (10 -12 мес. ), прогрессирующий рост § Признаки компрессии соседних органов и тканей § Размер 3 см и более § Подозрение на малигнизацию (выраженная дисплазия) § Загрудинный зоб (при РНС)
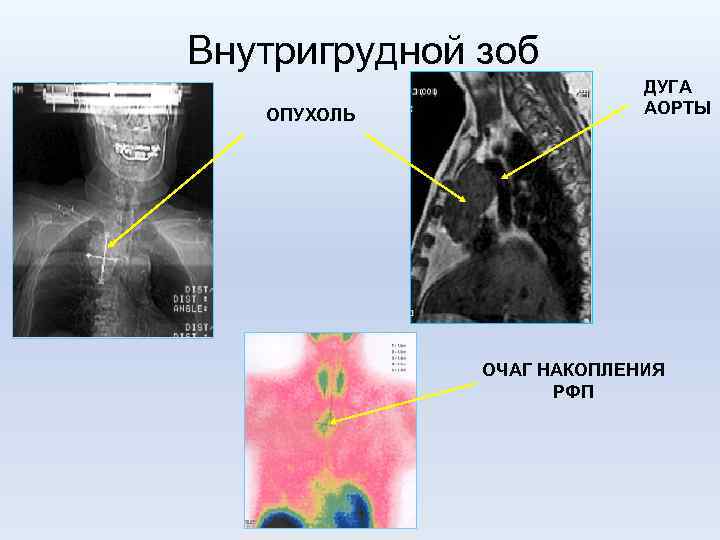
Внутригрудной зоб ОПУХОЛЬ ДУГА АОРТЫ ОЧАГ НАКОПЛЕНИЯ РФП

РАК ЩИТОВИДНОЙ ЖЕЛЕЗЫ (UICC, 2002 г. ) 1. Папиллярный (60 -70%) 2. Фолликулярный (20 -30%) 3. Недифференцированный 4. Медуллярный* (5 -10%) (≈5%) 1, 2 - дифференцированный * - спорадический (70 -80%), семейный

Группа риска развития РЩЖ при «УЭЗ» 1. Дети 2. Женщины < 20 лет 3. Все мужчины 4. Пациенты с радиационной нагрузкой. 5. Семейный анамнез (МРЩЖ – спорадический, семейный, в рамках МЭН-2)

Папиллярный рак • Встречается у детей, но чаще у взрослых, достигая пика заболеваемости в возрасте 30 -40 лет • При МУЗ обычно один из узлов, имеющий более плотную консистенцию по сравнению с другими узлами щитовидной железы • Выявляется при сканировании как плотный, одиночный “холодный” узел • Почти в 30% случаев при папиллярном раке имеются метастазы • У детей (до пубертатного возраста) папиллярный рак протекает более агрессивно, чаще имеют место метастазы как в шейные лимфатические узлы, так и в легкие • Тем не менее прогноз у детей и лиц в возрасте до 40 лет более благоприятный, чем у больных старше 45 лет

Фолликулярный рак • Встречается у взрослых, чаще в возрасте 50 -60 лет • Течение фолликулярного рака более агрессивное, чем папиллярного, и часто он дает метастазы в лимфатические узлы шеи и реже - отдаленные метастазы в кости, легкие и другие органы • Метастазы фолликулярного рака способны также захватывать йод (осуществлять синтез тиреоглобулина и реже тиреоидных гормонов), • Как правило, “функционирующая” злокачественная опухоль щитовидной железы является фолликулярным раком • Длительность заболевания короче, а летальность от фолликулярного рака выше по сравнению с папиллярным раком

Фолликулярный рак • Сложность дифф. диагностики фолликулярного рака и фолликулярной аденомы на основании пункционной биопсии Сложность дифф. диагностики фолликулярного рака и фолликулярной аденомы на основании срочного гистологического исследования Фолликулярный рак и Фолликулярная аденома ФОЛЛИКУЛЯРНАЯ НЕОПЛАЗИЯ

Медуллярный рак • Развивается из парафолликулярных или С-клеток, характеризуется наличием фиброза и избыточным отложением амилоида, иногда с явлениями кальцификации • Иногда такие опухоли секретируют АКТГ, серотонин, простагландины, что может сопровождаться стертой клинической картиной синдрома Иценко-Кушинга, “приливами”, покраснением лица, диареей • При иммунногистохимическом исследовании в опухолях определяется содержание кальцитонина, тиреоглобулинаа, тиреоидной пероксидазы и кератина • Медуллярный рак по течению более агрессивен по сравнению с папиллярным и фолликулярным раком, дает метастазы в близлежащие лимфатические узлы и может распространяться на трахею и мышцы • Сравнительно реже имеют место метастазы в легкие и различные внутренние органы

МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ РЩЖ (TNM; UICC, 2002 год) Т - tumor Т 1 опухоль <= 2 cм, ограничена ЩЖ Т 2 опухоль 2 - 4 cм, ограничена ЩЖ Т 3 опухоль > 4 cм, ограничена ЩЖ Т 4 распространение на капсулу ЩЖ, инфильтрация близлежащих тканей

МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ РЩЖ (TNM; UICC, 2002 год) N – регионарные лимфоузлы Nx невозможно оценить лимфоузлы N 0 нет признаков поражения регионарных лимфоузлов N 1 метастазы в регионарные лимфоузлы

МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ РЩЖ (TNM; UICC, 2002 год) М – отдаленные метастазы Мх недостаточно данных для оценки М 0 нет признаков отдаленных метастазов М 1 есть отдаленные метастазы

Основы диагностики РЩЖ 1. Клинически УЭЗ (5 -7%) 2. Учет факторов риска (группа риска) 3. УЗИ (гипоэхогенное образование, без четких контуров, могут быть микрокальцинаты) 4. УЗИ + ТАБ (выраженная дисплазия) 5. Сцинтиграфия тела (131 I) – метастазы дифференцированного рака 6. Кальцитонин, КЭА (CEA), сцинтиграфия соматостатиновых рецепторов октреотидом (111 In) 7. Исследование других органов (кости, легкие, печень) – УЗИ, рентгенография, КТ, МРТ

Лечение рака ЩЖ А - ДИФФЕРЕНЦИРОВАННЫЕ ФОРМЫ* § Удаление доли и перешейка (Т 1) - ? § Тиреоидэктомия (Т 2 -Т 4) § Гормонотерапия (ТТГ-супрессивная) § Радиойодтерапия ( 131 I); после сцинтиграфии и выявлении mts. * Выполнение центральной лимфаденэктомии.

Лечение рака ЩЖ Б - НЕДИФФЕРЕНЦИРОВАННЫЙ, МЕДУЛЛЯРНЫЙ* § Тиреоидэктомия ** § Дистанционная лучевая терапия (40 -50 Гр) § Гормонотерапия (ТТГ-супрессивная) § 90 Y-SST (аналоги соматостатина, лечение иттрием-90) * - при МЭН-2 удаление ФХЦ и аденомы ПЩЖ ** - центральная и боковая лимфаденэктомия
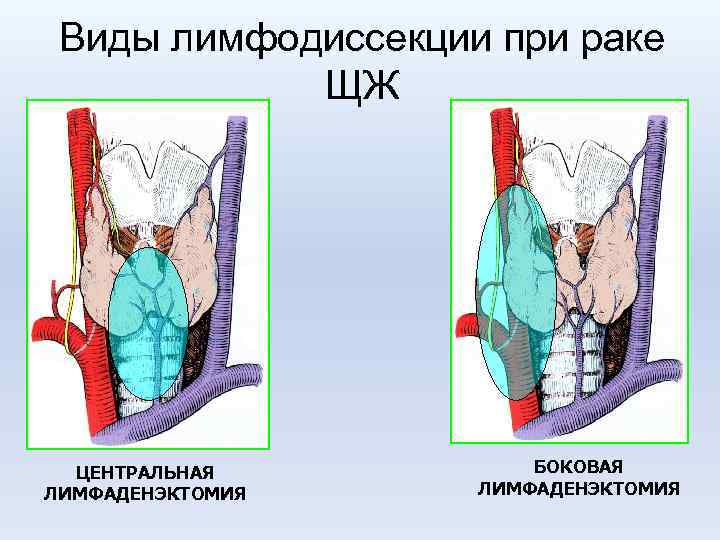
Виды лимфодиссекции при раке ЩЖ ЦЕНТРАЛЬНАЯ ЛИМФАДЕНЭКТОМИЯ БОКОВАЯ ЛИМФАДЕНЭКТОМИЯ

Отдаленные результаты хирургического лечения РЩЖ (пятилетняя 85 -95% выживаемость) 75 -85% ПАПИЛЛЯРНЫЙ РАК 50 -60% МЕДУЛЛЯРНЫЙ РАК ФОЛЛИКУЛЯРНЫЙ РАК 1 -2% НЕДИФФЕРЕНЦИРОВАННЫЙ РАК

Ранние специфические послеоперационные осложнения при операциях на ШЖ • • Кровотечение Тиреотоксический криз Гипопаратиреоз Повреждение ветвей возвратного нерва
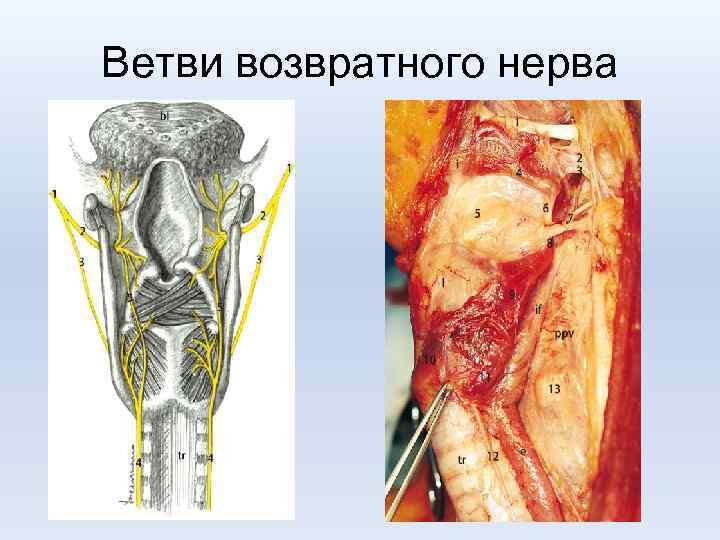
Ветви возвратного нерва
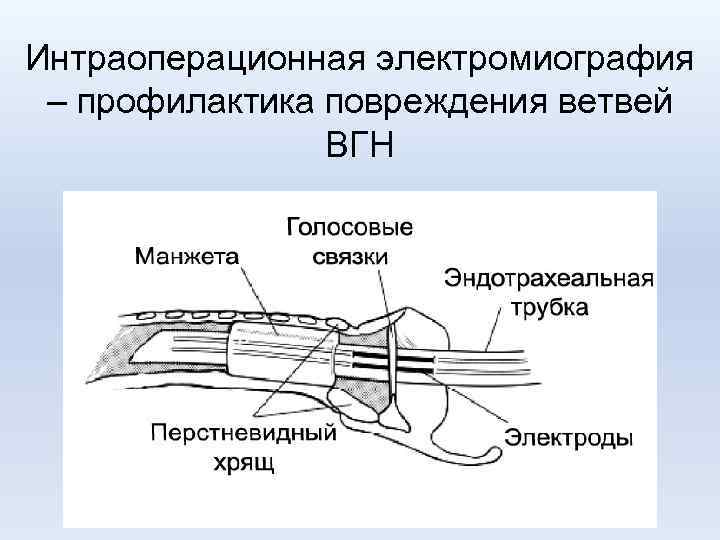
Интраоперационная электромиография – профилактика повреждения ветвей ВГН

Факторы увеличения вероятности рецидива тиреотоксикоза • Достоверное увеличение антител к р. ТТГ более 30 ед/л • Сочетание ДТЗ с эндокринной офтальмопатией • Рецидив тиреотоксикоза при субтотальной резекции составляет 4, 7% (один из самых неблагопроятных исходов)

Исход оперативного лечения • Гипотиреоз (77% больных) после субтотальной или тотальной струмэктомии не приводит к значительному снижению качества жизни, при адекватной заместительной терапии

БЛАГОДАРИМ ЗА ВНИМАНИЕ
Диф диагноз заболеваний органов и тканей шеи.pptx