Ozhogi_Otmorozhenia_El_travma.pptx
- Количество слайдов: 75

ОЖОГИ. Отморожения. Электротравма.

Ожоги (combustio) – повреждение тканей организма, возникающее в результате местного действия высокой температуры, а также химических веществ, электрического тока или ионизирующего излучения. Ожоги — одно из самых распространённых в мире травматических поражений. По данным ВОЗ на термические повреждения приходится 6% травм мирного времени. Количество пострадавших от ожогов во всём мире возрастает, особенно в промышленно развитых странах. Среди причин летальных исходов при различных повреждениях ожоги составляют 20% у детей и 28% у лиц старше 65 лет. Чаще других встречают термические ожоги. По количеству смертельных исходов ожоги уступают только травмам, полученным в автомобильных авариях.

По обстоятельствам получения ожога: - производственные; - бытовые; - военного времени. По локализации: -функционально активных частей тела (конечностей); - неподвижных частей тела (туловища); - лица; - волосистой части головы; - верхних дыхательных путей; - промежности. По характеру действующего фактора: - термические; - химические; -электрические; - лучевые. Классификация:

Термические ожоги Возникают в результате воздействия высокой температуры. Факторы поражения: Пламя. Площадь ожога относительно большая, по глубине преимущественно 2 -я степень. При первичной обработке раны представляет сложность удаление остатков обгоревшей одежды, незамеченные нити ткани могут в последующем служить очагами развития инфекции. Могут поражаться органы зрения, верхние дыхательные пути. Жидкость. Площадь ожога относительно небольшая, но относительно глубокая, преимущественно 2 — 3 -й степеней. Пар. Площадь ожога большая, но относительно неглубокая. Очень часто поражаются дыхательные пути. Раскалённые предметы. Площадь ожога всегда ограничена размерами предмета и имеет относительно чёткие границы и значительную глубину, 2— 4 -й степеней. Дополнительные травмы могут происходить при удалении предмета, нанёсшего травму. Происходит отслоение поражённых слоёв кожи. При развитии ожога степень повреждения тканей зависит от следующих факторов. Температура воздействия – чем она выше, тем тяжелее повреждения; ожог может вызывать повышение температуры до 50 0 С и выше. Теплопроводность предмета, контактирующего с кожей (воздуха, водяного пара, кипятка, открытого пламени, металлического предмета и т. д. ). При этом чем выше теплопроводность предмета, тем больше степень повреждения. Время контакта с горячим агентом – чем оно больше, тем серьёзнее повреждение. Влажность окружающей среды – чем она выше, тем больше степень ожога.

Химические ожоги Возникают в результате воздействия химически активных веществ: Кислоты. Ожоги относительно неглубоки, что связано с коагулирующим эффектом кислоты: из обожжённых тканей формируется струп, который препятствует дальнейшему её проникновению. Ожоги концентрированными кислотами менее глубоки, поскольку из-за большей концентрации и струп формируется быстрее. Щёлочи. Щёлочь, воздействуя на ткани, проникает довольно глубоко, барьер из коагулированного белка, как в случае с кислотой, не формируется. Образуется коликвационный некроз. Соли тяжёлых металлов. Ожоги как правило поверхностны, по внешнему виду и клинике такие поражения напоминают ожоги кислотой.

Электрические. Возникают в точках входа и выхода заряда из тела. Особенностью является наличие нескольких ожогов малой площади, но большой глубины. Особенно опасны подобные ожоги прохождении через область сердца. Лучевые. Возникают в результате воздействия излучения разных типов: Световое излучение. Ожоги, возникающие под действием солнечных лучей, в летнее время — обычное явление. Глубина преимущественно 1 -й, редко 2 -й степени. Ожоги также могут вызываться световым излучением любой части спектра, в зависимости от длины волны отличаются глубина проникновения и, соответственно, тяжесть поражения. Ионизирующее излучение. Ожоги, как правило, неглубокие, но лечение их затруднено из-за повреждающего действия излучения на подлежащие органы и ткани. Повышается ломкость сосудов, кровоточивость, снижается способность к регенерации. Сочетанные. Поражение несколькими факторами различной этиологии — например, паром и кислотой. Комбинированные. Сочетание ожога и травмы другого рода — например, перелома.
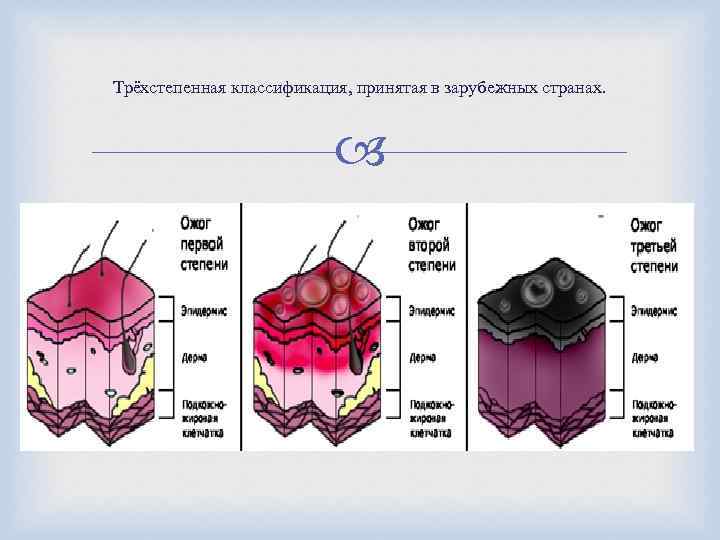
Трёхстепенная классификация, принятая в зарубежных странах.
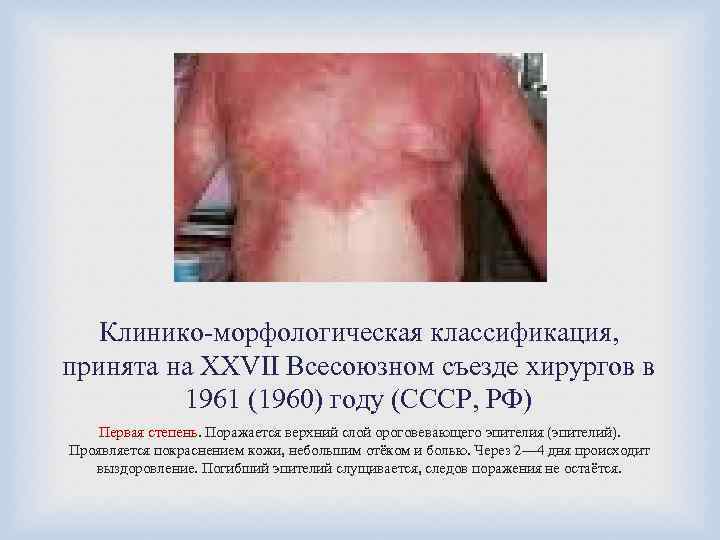
Клинико-морфологическая классификация, принята на XXVII Всесоюзном съезде хирургов в 1961 (1960) году (СССР, РФ) Первая степень. Поражается верхний слой ороговевающего эпителия (эпителий). Проявляется покраснением кожи, небольшим отёком и болью. Через 2— 4 дня происходит выздоровление. Погибший эпителий слущивается, следов поражения не остаётся.
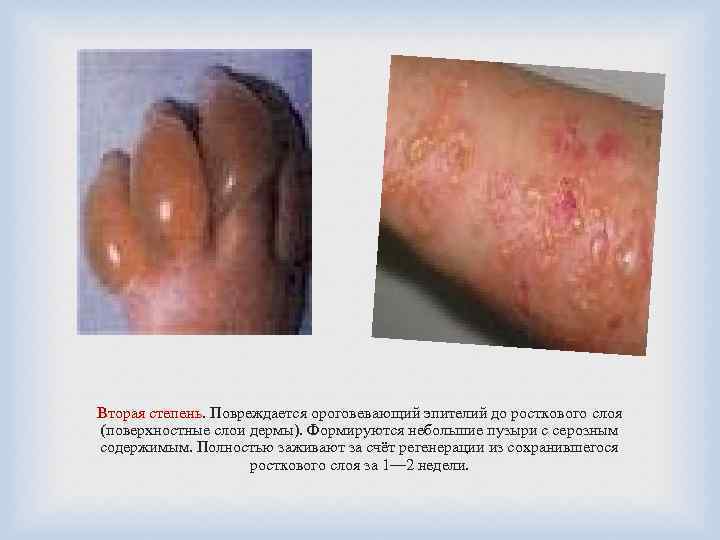
Вторая степень. Повреждается ороговевающий эпителий до росткового слоя (поверхностные слои дермы). Формируются небольшие пузыри с серозным содержимым. Полностью заживают за счёт регенерации из сохранившегося росткового слоя за 1— 2 недели.
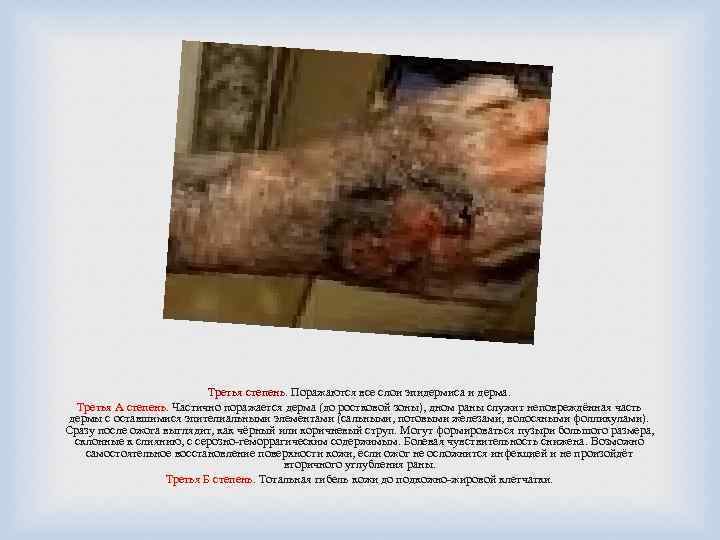
Третья степень. Поражаются все слои эпидермиса и дерма. Третья А степень. Частично поражается дерма (до ростковой зоны), дном раны служит неповреждённая часть дермы с оставшимися эпителиальными элементами (сальными, потовыми железами, волосяными фолликулами). Сразу после ожога выглядит, как чёрный или коричневый струп. Могут формироваться пузыри большого размера, склонные к слиянию, с серозно-геморрагическим содержимым. Болевая чувствительность снижена. Возможно самостоятельное восстановление поверхности кожи, если ожог не осложнится инфекцией и не произойдёт вторичного углубления раны. Третья Б степень. Тотальная гибель кожи до подкожно-жировой клетчатки.
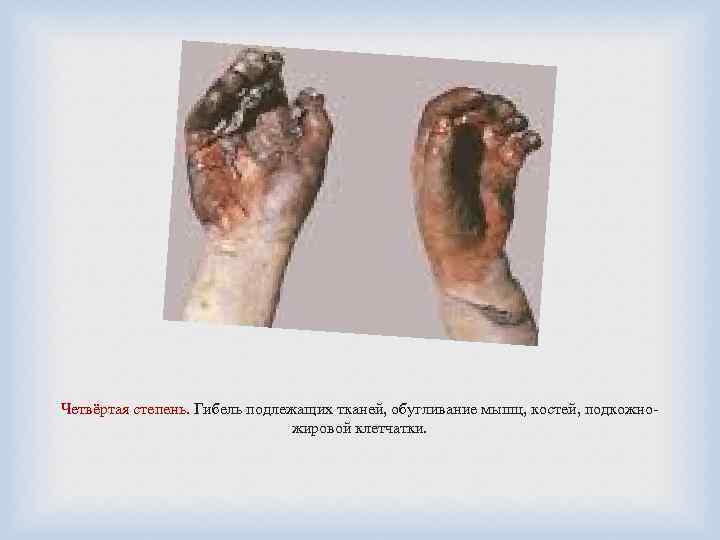
Четвёртая степень. Гибель подлежащих тканей, обугливание мышц, костей, подкожножировой клетчатки.

Определение площади поражения Метод А. Уоллеса. Метод был предложен в 1951 г и получил наибольшее распространение из-за своей простоты. Метод известен под названием «правило девяток» . Поверхности разных частей тела составляют примерно по 9 % (или кратно этому числу) от общей площади поверхности тела: площадь головы и шеи — 9 %, грудь — 9 %, живот — 9 %, задняя поверхность тела 18%, рук — каждая по 9 %, бедра — по 9 %, голени и стопы — по 9 %, промежность и наружные половые органы — 1 % поверхности тела У детей указанные соотношения несколько иные, они изменяются с возрастом. Хотя схема Уоллеса не совсем точна, она даёт возможность определить площадь поражения просто и легко.

Определение площади поражения Метод И. И. Глумова. Метод был предложен в 1951 г. И получил название «правило ладони» . Ладонь человека соответствует приблизительно 0, 78 — 1, 2 % поверхности кожи, что позволяет использовать её как единицу измерения площади ожогов. Для удобства можно использовать бумажный шаблон ладони пострадавшего и им измерять площадь поражения.

Метод Б. Н. Постникова. Б. Н. Постников в 1949 году предложил накладывать на обожжённую поверхность стерильную марлю или целлофан и на них наносить контуры ожога. После этого вырезанные листы накладывают на сетку, состоящую из квадрантов с известной площадью (миллиметровую бумагу), и высчитывают абсолютную площадь повреждения. Затем по отношению к общей площади поверхности тела определяют площадь поражения в процентах. Следует помнить, что усилия и время, затрачиваемые на вычисление абсолютной площади зоны повреждения, не оправдывают полученных результатов, поэтому в настоящее время этот метод не используется.

Схемы Вилявина. Для документации и подсчёта площади поражения разработаны различные формы штампов с изображением силуэта человека, разбитого на квадранты, соответствующие определённой площади поражения, так называемые «скиццы» . Схема Вилявина- это схема передней и задней поверхности тела, при этом различные по глубине ожоги обозначены разными цветами или штриховкой. В процессе лечения ожогов полезно периодически вносить в скиццы соответствующие коррективы. Например, при исчезновении в результате лечения ожогов I и II степеней или более позднем выявлении участков ожогов III и IV степеней. Для отражения состояния боковых поверхностей тела человека дополнительно создают профильные скиццы.

Диагностика глубины поражения. Определение нарушения кровообращения. Метод термометрии Нарушение кровообращения кожи сопровождается понижением её температуры, что позволяет дифференцировать ожоги IIIа и IIIб степеней. Температура на участках ожога IIIб степени на 1, 5 -2 градуса ниже. Определение болевой чувствительности. Болевая чувствительность при ожоге IIIа степени резко снижена, а при ожогах IIIб и IV степеней отсутствует. Сохранность болевой чувствительности можно определить, производя уколы иглой или обрабатывая раневую поверхность 96 0 спиртом. Ещё один способ –эпиляция волос: если при этом пациент ощущает боль и волосы выдёргиваются с трудом- поражение поверхностное; при глубоком ожоге волосы удаляются легко и безболезненно.

Определение прогноза. Правило «сотни» Складывают возраст больного и относительную величину ожоговой поверхности (в % общей поверхности тела). Меньше 60 – прогноз благоприятный 61 -80 – относительно благоприятный 81 -100 – сомнительный Больше 100 – неблагоприятный. Правило применимо только для взрослых. Складывают площади Индекс Франка поверхностных ожогов с утроенной площадью глубоких. До 30 -благоприятный 31 -60 - относительно благоприятный 61 -90 -сомнительный 91 и болеенеблагоприятный.
При обширных и глубоких ожогах развивается клинически выраженная общая реакция организма, она начинается с первых часов после получения травмы и продолжается некоторое время после полного восстановления кожного покрова. Ожоговая болезнь – совокупность клинических симптомов, общих реакций организма и нарушения функции внутренних органов при термических повреждениях кожи и подлежащих тканей. Считается, что при поверхностном ожоге любой степени 15— 20% поверхности тела или при глубоком ожоге более 10% поверхности тела обычно развивается ожоговый шок. Степень его зависит от обширности ожога: при общей площади поражения до 20% обычно развивается легкий ожоговый шок, от 20% до 60% — тяжелый и при более обширном поражении — крайне тяжелый ожоговый шок (В. К. Сологуб и соавт. , 1979). Ожоговая болезнь
В течении ожоговой болезни выделяют четыре периода: I — ожоговый шок, II — острая ожоговая токсемия, III — септикотоксемия (ожоговая инфекция), IV — реконвалесценция. I. Ожоговый шок является первым периодом ожоговой болезни. Продолжительность шока (от нескольких часов до нескольких суток) определяется преимущественно площадью поражения. Любая ожоговая рана является первично микробно загрязненной, однако в период ожогового шока влияние инфекции еще не выражено. II. Острая ожоговая токсемия является вторым периодом заболевания. Он начинается со 2— 3 суток, продолжается 7— 8 дней и характеризуется преобладанием явлений выраженной интоксикации. III. Период септикотоксемии (ожоговой инфекции) условно начинается с 10 -х суток и характеризуется преобладанием инфекционного фактора в течении заболевания. При отрицательной динамике процесса возможно развитие ожоговой кахексии, приводящей в последующем к гибели больного. Продолжительность от 2 -3 нед до 2 -3 мес. IV. Период реконвалесценции характеризуется постепенной нормализацией функций и систем организма. Он наступает после заживления ожоговых ран, либо после оперативного их закрытия.

Основным фактором, определяющим тяжесть ожоговой болезни, ее исход и прогноз, является площадь глубоких ожогов. Большое значение имеет возраст пострадавшего и локализация ожога. У людей старческого возраста и детей глубокое поражение даже 5% поверхности тела может привести к летальному исходу. Существовало много теорий патогенеза ожоговой болезни.

Патогенез ожоговой болезни Ведущим патогенетическим фактором ожогового шока является плазмопотеря. Потеря плазмы во многом связана с повышением проницаемости стенок капилляров вследствие накопления в ожоговой ткани вазоактивных веществ (гистамин и серотонин). Через капилляры пропотевает большое количество плазмы, наступает отек тканей пораженной области, еще больше уменьшается ОЦК. Проницаемость сосудов нарушается сразу после ожога, но клинически выраженного значения достигает спустя 6 -8 часов, когда становится явным снижение ОЦК. Развивающаяся гиповолемия становится причиной гемодинамических расстройств, обусловливающих дальнейшее нарушение микроциркуляции в почках, печени, поджелудочной железе. Этому же способствует развивающаяся гемоконцентрация, коагулогические и реологические расстройства. Микроциркуляторные нарушения вызывают вторичный некроз в зоне термического воздействия, образование острых эрозий и язв в желудочно-кишечном тракте, ранние пневмонии, нарушение функции печени, почек, сердца и т. д. Развитие вследствие повышения температуры гемолиза является одной из причин повышения содержания калия в плазме, что из-за повреждения клеточных мембран приводит к перемещению натрия внутрь клеток. В результате развивается внутриклеточный отек. Изменения водно-электролитного и кислотно-основного баланса. В первые часы после ожога объем внеклеточной жидкости уменьшается на 15 -20% и более за счет интенсивного испарения с поверхности ожога, через здоровую кожу, с дыханием и рвотными массами. Циркуляцию воды и электролитов нормализуют альдостерон и антидиуретический гормон гипофиза. Повышение их содержания приводит к увеличению реабсорбции воды и натрия в почечных канальцах. Постепенно развивается метаболический ацидоз.

Клиника ожогового шока По клиническому течению выделяют три степени ожогового шока. Ожоговый шок I степени наблюдается у лиц молодого и среднего возраста с неотягощенным анамнезом при ожогах 15 -20% поверхности тела. Если поражение преимущественно поверхностное, то пострадавшие испытывают сильную боль и жжение в местах ожога. Поэтому в первые минуты, а иногда и часы они несколько возбуждены (эректильная фаза). Частота сердечных сокращений - до 90 в минуту. Артериальное давление незначительно повышено или нормальное. Дыхание не нарушено. Почасовой диурез не снижен. Если инфузионная терапия не проводится или начало ее запаздывает на 6 -8 часов, возможно развитие олигурии и умеренно выраженной гемоконцентрации. Ожоговый шок II степени развивается при повреждении 21 -60% поверхности тела и характеризуется быстрым нарастанием заторможенности и адинамии при сохраненном сознании (торпидная фаза). Выражена тахикардия - до 100 -120 ударов в минуту. Отмечается тенденция к гипотонии, артериальное давление остается стабильным только при инфузионной терапии и применении кардиотонических средств. Пострадавшие зябнут, температура тела ниже нормы. Характерными являются жажда и диспепсические явления. Может иметь место парез желудочно-кишечного тракта. Уменьшается мочеотделение. Диурез поддерживается только с помощью медикаментозных средств. Выражена гемоконцентрация (гематокрит возрастает до 60 -65%).
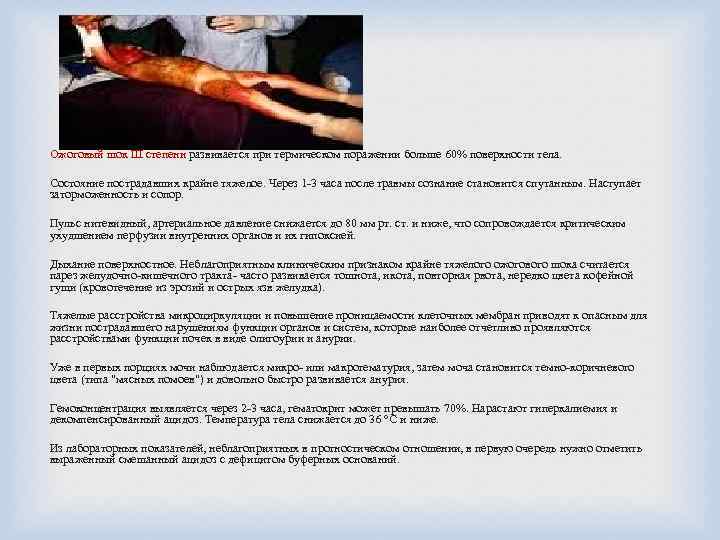
Ожоговый шок III степени развивается при термическом поражении больше 60% поверхности тела. Состояние пострадавших крайне тяжелое. Через 1 -3 часа после травмы сознание становится спутанным. Наступает заторможенность и сопор. Пульс нитевидный, артериальное давление снижается до 80 мм рт. ст. и ниже, что сопровождается критическим ухудшением перфузии внутренних органов и их гипоксией. Дыхание поверхностное. Неблагоприятным клиническим признаком крайне тяжелого ожогового шока считается парез желудочно-кишечного тракта- часто развивается тошнота, икота, повторная рвота, нередко цвета кофейной гущи (кровотечение из эрозий и острых язв желудка). Тяжелые расстройства микроциркуляции и повышение проницаемости клеточных мембран приводят к опасным для жизни пострадавшего нарушениям функции органов и систем, которые наиболее отчетливо проявляются расстройствами функции почек в виде олигоурии и анурии. Уже в первых порциях мочи наблюдается микро- или макрогематурия, затем моча становится темно-коричневого цвета (типа "мясных помоев") и довольно быстро развивается анурия. Гемоконцентрация выявляется через 2 -3 часа, гематокрит может превышать 70%. Нарастают гиперкалиемия и декомпенсированный ацидоз. Температура тела снижается до 36 °С и ниже. Из лабораторных показателей, неблагоприятных в прогностическом отношении, в первую очередь нужно отметить выраженный смешанный ацидоз с дефицитом буферных оснований.

Ожоговая токсемия При благоприятном течении ожоговый шок постепенно переходит в стадию токсемии. Эта стадия достигает максимума своего развития на 2 -3 день после ожога и продолжается 10 -15 дней. Конец этого периода совпадает с началом нагноительного процесса в ожоговых ранах. Токсемия может развиваться вслед за ожоговым шоком или без предшествующего шока. При глубоких поражениях ожоговая токсемия переходит в III стадию ожоговой болезни септикотоксемию, при более легких (в основном поверхностных) ожогах заканчивается выздоровлением. После купирования шока и нормализации кровообращения начинается быстрое всасывание активных веществ из зоны ожога. Несмотря на большое количество исследований, патогенез ожоговой токсемии остается недостаточно ясным. В основу многих последующих исследований было положено высказывание В. Н. Авдакова, который в 1876 г. предположил, что термическое поражение кожи приводит к образованию в ней специфического токсина. С давних времен развитие ожоговой токсемии связывают с появлением в организме пострадавших неспецифических токсинов. К ним относят гистамин, серотонин, простогландины, имеющие значение в генезе микроциркуляторных расстройств.

Клиника ожоговой токсемии Характер течения токсемии обусловлен площадью поражения, глубиной и локализацией ожога. У пострадавших с поверхностными и дермальными ожогами самочувствие обычно остается удовлетворительным. При глубоких распространенных ожогах первым признаком токсемии является лихорадка. Чаще всего отмечается температурная кривая в виде неправильных волн, с пиками до 3839°С. Гипертермия выше 40°С обычно имеет центральное происхождение и объясняется нарушением терморегуляции вследствие расстройства кровообращения, гипоксии и отека головного мозга. Кроме лихорадки наблюдаются и другие симптомы интоксикации: бледность кожных покровов, тахикардия, иногда тенденция к гипотонии, слабость, тошнота, возможна рвота. Примерно у одной трети пациентов наблюдаются расстройства центральной нервной системы, связанные с развитием отека головного мозга (снижается тонус мозговых сосудов, развивается венозный застой с повышением внутричерепного давления и отек мозга). Клинически это проявляется психотическим состоянием с дезориентацией во времени и пространстве, а также галлюцинациями. Появляются глазодвигательные расстройства, асимметрия мимической мускулатуры. Со стороны сердечно-сосудистой системы возможно развитие миокардита, при этом отмечается глухость сердечных тонов, систолический шум, расширение границ сердца и признаки сердечной недостаточности. Изменение функции почек в этот период зависит от тяжести ожоговой травмы. Нормализация почечного кровотока, наступившая после выведения больного из шока, сохраняется при ожогах менее 30% поверхности тела. При более тяжелом повреждении нарушенную функцию почек восстановить не удается - развивается клиника острой почечной недостаточности. В клиническом анализе крови отмечается высокий лейкоцитоз со сдвигом формулы влево. Возможно развитие умеренной анемии, связанной с гемолизом эритроцитов и угнетением эритропоэза. На 4 -6 день после получения ожога содержание гемоглобина снижается до 80 -100 г/л. В биохимических анализах крови в этот период отмечается гипопротеинемия, гипербилирубинемия, повышение активности трансаминаз. Почти у всех пострадавших наблюдается протеинурия, микрогематурия, нарушение электролитного обмена.

Септикотоксемия По окончании периода токсемии в организме постепенно начинают восстанавливаться и приводиться в действие защитные механизмы: в крови появляются специфические гуморальные факторы защиты (ожоговые антитела), повышается активность фагоцитоза, постепенно отграничиваются и отторгаются некротические ткани, развивается грануляционная ткань. Этот период разделяют на две фазы: - фаза начала отторжения струпа до полного очищения раны через 2 -3 нед; - фаза существования гранулирующих ран до полного их заживления.

Клиническая картина септикотоксемии Первая фаза Состояние больных остаётся тяжёлым. Наблюдаются все признаки гнойной интоксикации. Возможно развитие явлений токсического гепатита. Сохраняется или прогрессирует нарушение функций почек, развивается пиелонефрит – инфекционное осложнение ожоговой болезни. Вторая фаза Появляются различные осложнения. Наиболее частым из них бывает пневмония. Нередко происходит развитие острых язв ЖКТ – язв Курлинга ( растройства микроциркуляции в слизистой оболочке). Обширные инфицированные раны поддерживают постоянную интоксикацию и гипопротеинемию, обусловленную потерей белка с раневым отделяемым. Весьма вероятна генерализация инфекции – ожоговый сепсис.

Реконвалесценция. Первопричина ожоговой болезни – ожоговая рана – уже устранена. Состояние больных улучшается, температура тела снижается. Нормализуется психика. Этот период характеризуется ещё недостаточной компенсаторной способностью ССС: даже при незначительных физических нагрузках развиваются выраженная тахикардия, снижение или повышение АД. Наиболее часто в этом периоде отмечают нарушение функций почек: у 10% обожжённых выявляют признаки пиелонефрита, амилоидоза или мочекаменной болезни. С восстановлением кожного покрова нормализуется содержание гемоглобина, эритроцитов и лейкоцитов.

Лечение ожогов Первая помощь (доврачебная) может быть оказана в порядке само и взаимопомощи, санитарным активом, средними медицинскими работниками. Заключается она в первую очередь в прекращении действия повреждающего агента. Необходимо как можно быстрее удалить с пострадавшего горящую или пропитанную горячими жидкостями одежду, набросить на него плотную ткань для прекращения горения. Тушить пламя на одежде можно песком, землей, снегом, струей воды, огнетушителями, своим телом, перекатываясь на земле. Нужно как можно быстрее удалить пострадавшего из зоны огня. Прилипшие в области ран белье, одежду лучше срезать ножницами во избежание дополнительной травмы снятием их. Ожоговую поверхность ничем не обмывают и не смазывают, пузыри не вскрывают. Рану немедленно закрывают сухой стерильной повязкой или проглаженным подручным материалом из белья. При обширных ожогах пострадавшего лучше завернуть в проглаженную простыню. При ожогах конечностей необходима транспортная иммобилизация. Если у пострадавшего появились озноб, дрожь, нужно тепло укрыть его, дать обильное теплое питье, можно алкогольные напитки. Очень важно обеспечить пострадавшему покой, полный комфорт, не тревожить его повторными перекладываниями, переворачиваниями, перевязками. Для снятия болей показаны анальгетики, наркотики, нейролептики, седативные средства в максимальных дозировках.

Врачебная помощь Лечение направлено на борьбу с болью, шоком, на его профилактику, ограничение возможности вторичной инфекции и включает следующие мероприятия: 1. Для снятия боли через каждые 4 - 6 ч вводят обезболивающие препараты в максимальных терапевтических дозах. Лучший эффект оказывает смесь: 2 % раствор промедола (1 мл), 1 % раствор димедрола (2 мл), 2, 5% раствор пипольфена (1 - 2 мл), 50 % раствор анальгина (2 мл), 0, 5 % раствор седуксена (2 мл), 5 мг дроперидола. Они могут сочетаться в любых комбинациях. При наличии тошноты, рвоты в коктейль добавляют 0, 5 мл 0, 1 % раствора атропина. Наиболее целесообразно вводить нейролептики: дроперидол (0, 5 мг/кг) с фентанилом (0, 01 мг/кг). В случае обширных ожогов эффективность этих средств при подкожном или внутримышечном введении минимальна. Поэтому инъекции следует делать только внутривенно. С этой целью и для инфузионной терапии производят катетеризацию центральных вен (subclavia, jugularis, saphena magna). При лечении ожогового шока используют правило трех катетеров: первый катетер ставят в вену для инъекций и вливаний (чем тяжелее шок, тем в более центральную вену производят вливание); второй катетер - в носовой ход для инсуфляции кислорода; третий - в мочевой пузырь для измерения почасового диуреза. Для обезболивания в зависимости от локализации ожога применяют вагосимпатическую, паранефральную, футлярную, проводниковую новокаиновые блокады. Новокаинизацию можно производить путем внутривенного вливания 0, 1 % раствора новокаина, доза - 10 мл/кг в сутки. Применение его в первые часы после травмы не только уменьшает боль, но и действует спазмолитически, что облегчает течение шока. Допустимо применение анальгезийного внутривенного и ингаляционного наркозов. У детей хороший эффект даст внутривенное введение раствора оксибутирата натрия в дозе 50 100 мг/кг (вводить медленно).

2. Инфузионную терапию применяют для устранения гипосолемии, восстановления тканевой перфузии, нормализации сосудистого тонуса и сердечной деятельности. Если у пострадавшего нет тошноты и рвоты, часть потерянной жидкости можно восполнить питьем (горячим подслащенным чаем, кофе, щелочными минеральными водами и щелочно-солевым раствором - 1 - 2 г питьевой соды и 3 - 4 г поваренной соли на 1 л воды). Количество вводимых жидкостей определяется тяжестью ожогового шока, началом инфузионной терапии после травмы, показателями гемоконцентрации, почасового диуреза, АД и ЦВД, а также особенностями клинического течения шока. Чем скорее начато вливание, тем меньшее количество растворов потребуется для лечения. При своевременном начале вливания в первые сутки после травмы требуется 3 - 6 л жидкости (40 - 70 мл на 1 кг массы больного). Но если инфузионная терапия запаздывает на несколько часов, количество вводимой жидкости зависит от показателей гемоконцентрации и состояния пострадавшего, иногда объем ее увеличивается в 2 раза. Темп вливания жидкостей: первые порции в количестве 250 - 450 мл вводят быстро, струйно. После этого темп инфузии замедляют и регулируют в зависимости от показателей гемоконцентрации, почасового диуреза и ЦВД. Но в первые 6 - 8 ч после травмы должно быть перелито струйно и капельно 50 % намеченной по плану жидкости. Этой схемы необходимо обязательно придерживаться при оказании первой врачебной помощи. При нормальных показателях почасового диуреза и ЦВД одноразово можно передозировать вливание жидкостей на 100 %. В последующие часы суток медленно, капельно, непрерывно сливают остальные 50 % инфузионных сред. На вторые сутки при шоке пострадавшему вводят 50 % дозы жидкостей первых суток, на третьи - не менее 1, 5 л (количество жидкости, равное суточным физиологическим потребностям).

У детей суточное количество вводимых инфузионных сред зависит от их возраста. Чем меньше ребенок, тем больше жидкости требуется на 1 кг массы в сутки (учитывается жидкость выпитая, принятая с нищей, введенная внутривенно). Так, детям в возрасте 1 3 мес необходимо в среднем 180 - 150 мл жидкости на 1 кг массы, 3 - 6 мес 150 - 140 мл/кг, 6 мес - 1 года - 130 120 мл/кг, 1 - 1, 5 года - до 100 мл/кг, 2 3 лет - до 90 мл/кг, 5 - 7 лет - 80 - 70 мл/кг, затем количество ее приближается к дозировке на 1 кг массы, как у взрослых. Общее количество жидкости, переливаемой за первые сутки, должно составлять 6 - 10 % массы тела ребенка. Медикаменты вводят из расчета на 1 кг массы ребенка. Соотношение синтетических (полиглюкина, желатина, реоглюмана, реополиглюкина), нативных (плазмы, альбумина, протеина, цельной крови) коллоидов и глюкозосолевых растворов (5 - 10 % растворов глюкозы на растворе Рингера), раствора Расчет темпа вливания производят для каждого отрезка времени по формуле: объем (мл): ЗХ количество часов количество капель в 1 мин. Основой вливаемых жидкостей при лечении шока являются плазмозаменяющие растворы гемодинамического, реологического и дезинтоксикационного действия. Рингера - Локка, солевых плазмозамеиителей, сбалансированных солевых (ацесоля, дисоля, хлосоля) и так называемых буферных растворов (рингерлактата, лактасоля, трисоля) должно составить при легком шоке 0, 5 : 2. При недостатке нативных коллоидов их можно заменить синтетическими. При тяжелом и крайне тяжелом шоке соотношение должно составлять 1: 1: 2.

Вначале вводят полиглюкин (1 флакон струйно). Он хорошо удерживает жидкость в кровяном русле, препятствует плазмопотере, нарушению диуреза и стабилизирует гемодинамику. Высок эффект полиглюкинновокаиновой смеси (можно весь полиглюкин перелить в виде этой смеси). Параллельно определяют группу крови, Rh-принадлежность, подбирают плазму, кровь, производят пробы на совместимость и готовят их к переливанию. Кровь нужно обязательно перелить тяжело-обожженному при гемолизе эритроцитов, гипотонии, после восполнения ОЦК другими плазмозаменителями из расчета 10 мл/1 % ожога в сутки. Количество плазмы должно составить 0, 3 мл/кг/1 % ожога. Альбумин способствует устранению гипопротеннемии, повышению осмотического давления, что помогает удержанию жидкости в кровяном русле, улучшает микроциркуляцию, не изменяет свертываемости крови. 1 г альбумина соответствует 20 мл плазмы. Выпускается он в виде 5 - 20 % раствора. Подобным действием обладает и протеин. Полиглюкин, плазма, альбумин, протеин обладают выраженным заместительным действием, повышают АД, нормализуют гемодинамику н диурез. Реополиглиакин, желатиноль улучшают микроциркуляцию, реологические свойства крови, дают дезинтоксикационный и диуретический эффект. Глюкозосолевые и буферные растворы корригируют водно-солевой и кислотно-щелочной баланс, выполняют питательную функцию. Ощелачивающее действие рингерлактата и лактасоля проявляется при вливании 400800 мл препарата. 5% раствор Na. HCO 3 = ВЕ (ммоль/л) х масса бального (кг) Если невозможно определить BE, 5 % раствор бикарбоната вводят в объеме: 5 % раствор Na. HC 03(мл) =4 Хмасса больного (кг). При оказании первой врачебной помощи целесообразно в первые часы после ожога ввести полиглюкин, новокаин (лучше полиглюкинновокаиновую смесь), лактасоль или рингерлактат. После восстановления ОЦК продолжают вводить струйно плазмозаменители реологического действия и глюкозосолевые растворы, а также диуретики (20 % раствор маннитола, 20 % раствор мочевины из расчета 1 г сухого вещества на 1 кг массы больного). Диурез улучшают также концентрированные растворы глюкозы (20 - 40 %), введенные внутривенно в объеме 80 - 100 мл. Хорошим диуретическим эффектом обладает лазикс (фуроссмид) в дозе 60 - 250 мг/сут (также после восполнения ОЦК). Предварительно введенный 0, 1 % раствор новокаина усиливает действие диуретиков. Для нормализации сосудистого тонуса применяют средства, устраняющие спазм периферических, коронарных и почечных сосудов. 2, 4 % раствор эуфиллина (по 10 мл 1 - 2 раза в сутки) на фоне инфузионной терапии усиливает корбнарный, почечный кровоток, чем обусловливает диуретический эффект. Кроме того, он обладает еще бронхолитическим действием. Гидролизаты белков при шоке противопоказаны. При отсутствии буферных растворов с целью коррекции КЩС применяют инфузию 5 % раствора бикарбоната натрия. Он способствует также улучшению функции почек, усиливает диуретический эффект коллоидных растворов. Если известна величина сдвига буферных оснований (BE), количество необходимого бикарбоната определяется по формуле:

Спазмолитически действуют нейролептики (дроперидол, фентанил, таломонал). При гипотонии, выраженных гемодинамических нарушениях показаны гидрокортизон (120 - 250 мг), преднизолон (до 30 мг) в составе инфузионных сред. При шоке гормоны применяют в убывающих дозах не более 3 дн. Для нормализации сердечной деятельности используют коргликон, строфантин по 0, 5 - 1 мл 3 раза в сутки. Кокарбоксилаза (100 - 200 мг), витамины С, B 1 (по 10 мл/сут), B 2, Вг, В 12 (по I - 2 мл) стимулируют обмен веществ, окислительные процессы в печени, сердечной мышце и др. , усиливают эффект сердечных средств. Сразу после госпитализации обожженным необходимо ВВОДИТЬ гепарин (по 3000 - 5000 ЕД через 4 - 6 ч), который при сопутствующих воспалительных заболеваниях, особенно у людей преклонного возраста, предотвращает развитие необратимых изменения в микроциркуляторном русле и усиливает дезагрегацию форменных элементов крови. При тяжелом шоке и нарастании интоксикации целесообразны ингибиторы протеолиза: трасилол, контрикал и др. в дозе 30 000 ЕД. Клинический опыт свидетельствует о рациональности проведения экстракорпоральной детоксикации - гемосорбции. Для коррекции гиперкалисмии при нормализации содержания натрия показан раствор глюкозы с инсулином. В тяжелых случаях 1 ЕД инсулина добавляется к 2 - 3 г сухой глюкозы. Для ограничения вторичной инфекции назначают антибиотики, тяжелообожженным их вводят только внутривенно. По общепринятой схеме производят профилактику столбняка.

Адекватность инфузионно-трансфузионной терапии определяется лабораторными исследованиями. Кровь для исследования уровня эритроцитов, гемоглобина и гематокрита должна забираться только из центральных вен (через катетер). При контроле почасового диуреза ориентируются на уровень 40 - 70 мл/ч (должный - 1 мл/ч/кг массы). При ожогах верхних конечностей АД таким же методом определяют в нижней трети бедра. Для упрощенного измерения ЦВД при отсутствии аппарата Вальдмана могут использоваться система разового переливания и сантиметровая линейка, которая устанавливается вертикально нулевым делением на уровне предсердий. Величина ЦВД в пределах 70 - 100 мм вод. ст. указывает на достаточное возмещение ОЦК. Если адекватность инфузионной терапии невозможно определить по лабораторным данным, то можно с этой целью использовать клинические признаки ожогового шока. Прекращение жажды, тошноты и рвоты, достаточный диурез, отсутствие цианоза и стабильное АД указывают на адекватность инфузионной терапии. Бледная, холодная, сухая кожа свидетельствует о нарушении периферического кровообращения, которое необходимо восстановить вливанием рео'полиглюкина, желатиноля, солевых плазмозаменителей и последующим введением раствора эуфиллина. Гипотония, понижение тургора кожи, спадение периферических вен наблюдаются при гипон атрием ни. Инфузии лактасоля, растворов Рингера, 10 % или даже 0, 9 % хлорида натрия способствуют ее устранению. Сильная жажда может наблюдаться при дефиците в организме воды и гипернатриемии. Требуется вливание изотонических растворов глюкозы, при отсутствии тошноты и рвоты - увеличение питья. Сильная головная боль, мышечные подергивания, судороги, ослабление зрения, рвота, слюнотечение свидетельствуют о клеточной гипергидратации и водной интоксикации, являются показанием к применению осмотических диуретиков (лучше мочевины). Критериями выхода больных с ожогами из состояния шока являются: стабилизация гемодинамики, ликвидация гемоконцеитрации, восстановление диуреза (полиурия), нормализация окраски неповрежденных кожных покровов, поднятие температуры тела выше 37°.

3. Местное лечение раны. Обожженному в состоянии шока туалет раны не производится. Первичную стерильную повязку не снимают до выведения из состояния шока. Вынужденно делают перевязку при наличии повязки из подручного материала при глубоком циркулярном ожоге с плотным струпом в виде панцыря, сдавливающим грудную клетку, шею, конечности, пальцы (что способствует нарушению экскурсии грудной клетки, дыхания и кровообращения). В этих случаях производят декомпрессионную некротомию (продольные лампасные разрезы вдоль пальцев, конечности, туловища в пределах нежизнеспособных, потерявших чувствительность тканей) для улучшения дыхания и профилактики вторичного ишемического некроза тканей. После выполнения процедуры накладывают сухие асептические контурные повязки. Больному в состоянии ожогового шока можно производить только 3 хирургические манипуляции: 1) катетеризацию вен путем их пункции или секции; если катетеризацию невозможно произвести через неповрежденные участки тканей, то ее выполняют через ожоговую рану; в затруднительных случаях может производиться внутрикостное вливание в губчатое вещество пяточной кости через наружную поверхность пятки; 2) декомпрессионную некротомию; 3) трахеостомию при нарушении дыхания в связи с сопутствующим ожогом дыхательных путей. Туалет ран, удаление пузырей, некрэктомии при обширных ожогах производят только после выведения пострадавшего из состояния шока, при ограниченных ожогах без явлений шока они могут и должны выполняться в первые часы, сутки после травмы.

Ожоги дыхательных путей (ОДП) возникают при длительном пребывании в зоне огня, горячего воздуха, перегретого пара, особенно в закрытом, ограниченном помещении, вдыхании дыма и других продуктов горения, взрывах, образовании вольтовой дуги (электровспышке) и ингаляции аэрозоля (паров), образующихся в результате расплавления металлов (то же может быть при электросварке и газосварке металлов без защитных средств). Различают ОДП, возникшие в результате: I) воздействия термического агента, выявляются сразу после травмы, изменения обычно наблюдаются выше голосовой щели; 2) вдыхания дыма от продуктов горения (дымовая токсическая ингаляция) и перегретых газов. Поражение наступает в дыхательных путях ниже голосовой щели и легких, выявляется через некоторое время после травмы; 3) их комбинации. К ОДП относятся ожоги I III ст. носовых ходов, носоглотки, гортани, трахеобронхиального дерева, а также поражение легких.

Различают 3 степени тяжести ОДП в зависимости от нарушения дыхания: I ст. местные признаки поражения, дыхание не нарушено; II ст. - помимо видимых изменений слизистых оболочек умеренно нарушено дыхание: одышка до 30 раз в 1 мин, умеренный цианоз кожных покровов; III ст. - выраженное нарушение дыхания: одышка более 30 раз в 1 мин, сплошной цианоз кожных покровов, асфиксия. Кроме видимых изменений слизистых оболочек и нарушения дыхания признаками ОДП могут быть: изменение голоса (охриплость, осиплость), афония, покашливание, кашель с отхождением значительного количества слизистой или вязкой мокроты, откашливание с мокротой копоти. Вскоре развиваются трахеобронхиты, сочетающиеся с пневмонией (в 50 % случаев в первые 3 дн после травмы). Погибают пострадавшие в первые дни после ожога от отека дыхательных путей и легких, в более поздние сроки - от пневмоний. Сочетаются Ожоги дыхательных путей с ожогами лица, шеи и грудной клетки. По тяжести состояния ОДП приравниваются к 15 % поверхности ожога кожных покровов. Лечение ОДП. Наряду с интенсивной инфузионной терапией ожоговой болезни для снятия бронхоспазма, уменьшения сосудистой проницаемости, отека слизистой оболочки, а в последующем для ликвидации воспалительного процесса в дыхательных путях производится двусторонняя шейная вагосимпатическая новокаиновая блокада. Благотворное действие оказывают бронхолитические средства: атропин, эфедрин, эуфиллин. В тяжелых случаях можно использовать адреналин или норадреналин. Сильным противоотечным действием обладают гидрокортизон и преднизолон (соответственно по 250 и по 30 - 40 мг 2 - 3 раза и больше в сутки). Одновременно проводится дегидратационная терапия с использованием осмотических диуретиков и других диуретических средств. При угрозе отека органов дыхания доза препаратов может удваиваться. Высок эффект ингаляций протеолитических ферментов: трипсина, химотрипсина по 10 - 15 мг, фибринолизина - 30 - 100 мг, гепарина - 1000 ЕД, 2 - 3 раза в день с целью разжижения бронхиального секрета и облегчения его эвакуации. Одновременно эти препараты с антибиотиками можно вводить в виде аэрозолей. В особенно тяжелых случаях ОДП и скоплении значительного количества густого вязкого экссудата его устраняют с помощью лечебной интубации. Необходима активная оксигенотерапия (многократно по 10 - 15 мин). Большое значение в профилактике и лечении легочных осложнений имеют антибиотики (лучше вводить внутривенно), дыхательная гимнастика, по возможности физиотерапевтические процедуры и активизирование пострадавшего. Трахеостомия показана лишь при асфиксии, обусловленной отеком голосовой щели и подсвязочного пространства. В остальных случаях проводят комплексное консервативное лечение.

Выбор антимикробных средств для профилактики и борьбы с инфекцией определяется составом микрофлоры ран, посевов крови и чувствительностью первой к антибиотикам. Для борьбы с устойчивыми штаммами стафилококковой флоры используют гииериммунную антнетафилококковую плазму, антистафилококковый и донорский гаммаглобулин. Против синегнойной палочки местно применяют 3 % раствор борной кислоты, парентерально - гентамнцнн (по 80 мг 2 - 4 раза в сутки), полимиксин, карбенициллин, а также противокоревой гаммаглобулин с высоким титром антисинегнойных антител. При генерализации инфекции и септических состояниях антибиотики целесообразно применять только внутривенно, в случаях высокой резистентности микрофлоры к антибиотикам внутривенно вливают массивные дозы пенициллина (1 млн ЕД/кг массы) и его синтетические аналоги. Дозу делят на 4 - 6 частей, растворяют в 50 - 150 мл 0, 9 % раствора хлорида натрия и вводят капельно. Параллельно назначают антигрибковые препараты.

Первичный туалет ран производят только при отсутствии шока. Предварительно делают обезболивание в максимальных дозировках. Волосы вокруг ожоговых ран сбривают, неповрежденную кожу обмывают раствором антисептиков, затем без грубых манипуляций осторожно очищают ожоговые поверхности от загрязнения и лоскутов эпидермиса. Большие невскрывшиеся пузыри после протирания антисептическим раствором (йодонатом) вскрывают ножницами у основания и опорожняют. Явно загрязненный и инфицированный эпидермис пузырей необходимо удалить. Мелкие чистые пузыри могут оставаться. Обработанные раны подсушивают. Из за резкой болезненности противопоказано нанесение на ожоговые поверхности спирта. После туалета на раны накладывают повязки. Они могут быть сухими асептическими, влажновысыхающими с растворами антисептиков и мазевыми (с фастином). При наличии синегнойной палочки в ране или подозрении на нее используют 2 - 3 % раствор борной кислоты или 10 % борную мазь с анестезином (3 - 5 %). Рационально орошение ран после туалета аэрозолями: ливианом, оксициклозолем, легразолем, тегралезолем, левовинизолем, олязолем, пантенолем. После нанесения аэрозоля накладывают сухие повязки.

Открытый метод лечения используется лишь при ожогах лица, шеи, промежности. После туалета их орошают 2 - 4 раза аэрозолями или смазывают 1 раз в сутки спедианом, стерильным вазелиновым маслом. При глубоких ожогах применяется активная хирургическая тактика лечения, которая включает: 1) некрэктомию, начинают ее у взрослых с 4 - 5 го дня, у детей - с 7 го дня после травмы; 2) подготовку грануляций к пересадке кожи влажновысыхающими повязками с растворами антисептиков (перевязка через день); 3) аутотрансплантацию кожи дерматомами на 3 - 4 й неделе после травмы. При ожогах IV ст. очищение ран от некротических тканей и созревание грануляций наступают позже. Аутотранеплантаты кожи толщиной 0, 2 - 0, 4 мм срезают с неповрежденных участков. На лице, кистях пересадка кожи производится цельными лоскутами, в остальных областях тела при обширных ожогах могут использоваться перфорированные трансплантаты и лоскуты сетки с коэффициентом увеличения от 1, 5 до 6. Трансплантаты сетки способствуют ускорению пластического закрытия больших ожоговых ран. Последующие перевязки производят но показаниям: при промокании повязок гнойным отделяемым, усилении болей в ране и повышении температуры тела. Не следует часто, без необходимости делать перевязки. При ожогах II ст. такая повязка может быть первой и последней. Ожоги 111 А ст. заживают медленнее, чем поражения II ст. Для ускорения заживления требуется удаление некротических корочек в течение первой недели после травмы. После чего проводится лечение одной из перечисленных повязок. Ограниченные ожоги 111 А ст. могут заживать под сухим некротическим струпом.

При ограниченных глубоких ожогах и отсутствии шока методом выбора являются первичное иссечение ожоговой поверхности и одновременная пересадка кожи в первые 3 - 5 дней после травмы, до развития воспалительных явлений. При глубоких ожогах кисти с вовлечением в процесс функциональных структур (сухожилий, связочного аппарата и др. ) производится первичное иссечение омертвевших участков кожи с подкожной клетчаткой, сухожильных влагалищ. Сухожилия, связочный аппарат, костные выступы скелетируют и выполняют вторичную кожную пластику (перемещением окружающих тканей, итальянским лоскутом, пересадкой острого филатовского стебля). Лоскут на питающей ножке способствует реваскуляризации поврежденных функциональных структур и восстановлению функции.

Отморожения

Отморожение - местное поражение холодом кожи и глубжележащих тканей. Некроз тканей обусловлен не непосредственным воздействием холода, а расстройствами кровообращения: спазмом, а в реактивном периоде-парезом сосудов (капилляров, мелких артерий), замедлением кровотока, стазом форменных элементов крови, тромбообразованием. Проблема диагностики и лечения холодовой травмы актуальна как в мирное, так и в военное время. Даже в мирное время подобные поражения требуют значительных затрат ресурсов национальной системы здравоохранения в связи с длительным стационарным лечением пациентов в острый период и не менее длительной реабилитацией, что, тем не менее, не исключает утрату трудоспособности в результате перенесенных отморожений. При тяжелом поражении холодом высока вероятность летального исхода. Так, в Украине при резком изменении погодных условий в зимний период 2006 года было зарегистрировано 11 246 пострадавших, из которых 6261 нуждался в стационарном лечении, а 999 случаев закончились смертью людей.
Факторы, приводящие к холодовому поражению, разделяют на две категории: вызывающие и способствующие К факторам, вызывающим поражения холодом, относятся: низкая температура окружающей среды (воздуха, воды), ветер, высокая влажность. Факторы, способствующие поражению холодом: • затрудненное кровообращение в подвергающихся действию холода тканях (тесная одежда и обувь, вынужденная гиподинамия); • пониженная устойчивость тканей к действию холода (травмы конечностей, ранее перенесенные термические поражения, заболевания с нарушением кровообращения и иннервации); • сниженная общая резистентность организма (ранения, сопровождающиеся кровопотерей и шоком; усталость; истощение; авитаминоз; перенесенные инфекционные заболевания; заболевания, сопровождающиеся нарушением общего обмена; воздействие ионизирующей радиации; острые и хронические интоксикации и др. ). Факторы, вызывающие поражение холодом
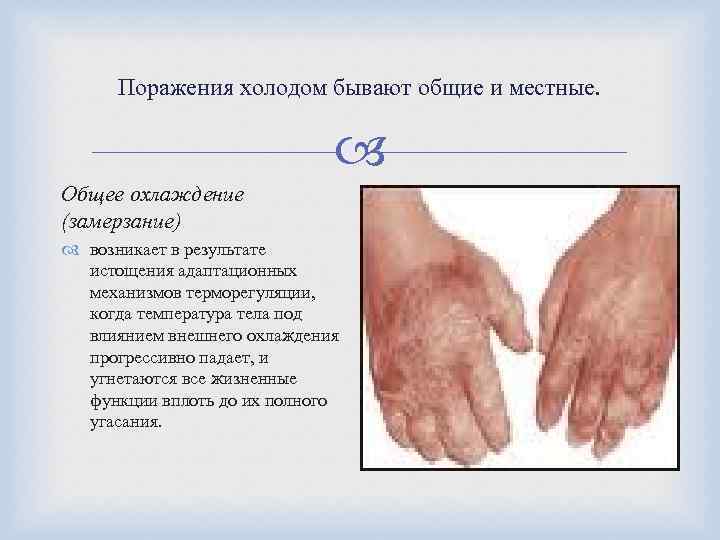
Поражения холодом бывают общие и местные. Общее охлаждение (замерзание) возникает в результате истощения адаптационных механизмов терморегуляции, когда температура тела под влиянием внешнего охлаждения прогрессивно падает, и угнетаются все жизненные функции вплоть до их полного угасания.

в развитии процесса замерзания различают два периода - скрытый и реактивный. Скрытый период преобладают сонливость, вялость, замедленность реакций, речи, движений, общая дрожь тела. Затем наступает помрачнение сознания и утрата сознания, судороги, окоченение мускулатуры, прогрессирующее замедление, ослабление и нарушение ритма дыхания, сердечной деятельности с последующей клинической смертью. Важнейшим симптомом является понижение температуры в прямой кишке ниже 35 градусов. Реальная угроза смерти возникает при снижении температуры в кишке ниже 25 градусов. Реактивный период наступает после согревания организма в целом. В этот период могут развиваться различные патологические процессы во внутренних органах (пневмонии, нефриты и т. п. ) и расстройства со стороны нервной системы (невриты, параличи, трофические поражения, психические и нервные заболевания и т. п. ).

Важнейшей особенностью замерзания является его фазовый характер, который клинически проявляется в виде трех симптомокомплексов, основанных на показателях ректальной температуры. 1. Адинамическая фаза. Характеризуется снижением температуры до 35 -32 градусов. В начальном периоде снижения температуры усиливаются все жизненные функции организма и, прежде всего, повышается возбудимость нервной системы; нарастают частота и глубина дыхания, учащается пульс и повышаются артериальное давление, скорость кровотока, возрастают обмен веществ и потребление кислорода организмом. Благодаря этому некоторое время сохраняется нормальный уровень температуры тела за счет максимального напряжения всех сил организма и усиления теплопродукции. Затем наступает снижение температуры тела, сопровождаемое падением основных показателей жизненных функций. Уменьшается частота дыхания, сердцебиения, угнетается сознание, замедляются реакции, появляются скованность речи, сонливость и т. п. 2. Ступорозная фаза. Ее следует считать защитным торможением коры головного мозга с распространением на нижележащие отделы центральной нервной системы. При снижении температуры до 26 -27 градусов угнетаются основные жизненные функции. Замедляется частота дыхания и пульса, ослабевает сила сердечных сокращений, нарастают гипоксия и гипоксемия, прекращается дрожь. Развиваются выраженная мышечная ригидность, недержание мочи и кала. Полностью подавляется психическая деятельность, ослабевает возбудимость подкорковых центров, реакции и рефлексы ослабевают. 3. Судорожная фаза. Наступает при падении температуры ниже 26 градусов и характеризуется угасанием всех жизненных функций. Резко снижается обмен веществ и нарушается снабжение тканей кислородом. Ослабевает сердечная деятельность, исчезает артериальное давление. Нарушается ритм дыхания и наступает его остановка. Исчезают мышечный тонус и ригидность мышц. В конечной фазе развития запредельного торможения, парабиоза и паралича центральной нервной системы угасают все жизненные функции, и наступает клиническая смерть.

Выделяют три степени тяжести общего охлаждения Легкая степень характеризуется снижением ректальной температуры до 34°С и менее, побледнением или умеренной синюшностью кожи, мраморной ее окраской, появлением «гусиной кожи» , ознобом. Пострадавший ощущает сильную слабость, его движения медленны, вялы, речь затруднена. Возможно некоторое замедление пульса, артериальное давление (АД) остается в норме или незначительно повышается, дыхание, как правило, не учащено. Средняя степень характеризуется снижением температуры тела до 26– 33°С. Кожа бледная, синюшная, холодная на ощупь, иногда имеет мраморную окраску. Движения пострадавших резко затруднены, наблюдаются сильная сонливость, угнетение сознания, бессмысленный взгляд, отсутствие мимики. Пульс чаще всего значительно замедлен, слабого наполнения, АД в норме или несколько понижено, дыхание редкое и поверхностное. Тяжелая степень характеризуется снижением температуры тела до 26°С и менее, отсутствием сознания. Отмечаются судороги, особенно характерен тризм, может быть прикушен язык. Верхние конечности согнуты в локтевых суставах, попытки распрямить их встречают сильное сопротивление. Нижние конечности чаще подогнуты. Мышцы брюшного пресса напряжены. Кожа бледная, синюшная, холодная. Пульс очень редкий, слабого наполнения, иногда прощупывается лишь на сонных или бедренных артериях. АД резко снижено или не определяется. Дыхание редкое, поверхностное, прерывистое, хриплое. Тоны сердца глухие. Зрачки сужены, не реагируют или слабо реагируют на свет.
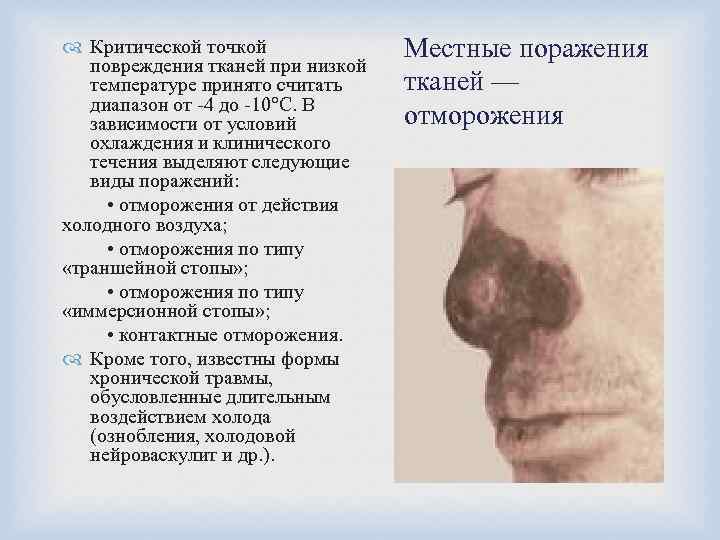
Критической точкой повреждения тканей при низкой температуре принято считать диапазон от -4 до -10°С. В зависимости от условий охлаждения и клинического течения выделяют следующие виды поражений: • отморожения от действия холодного воздуха; • отморожения по типу «траншейной стопы» ; • отморожения по типу «иммерсионной стопы» ; • контактные отморожения. Кроме того, известны формы хронической травмы, обусловленные длительным воздействием холода (ознобления, холодовой нейроваскулит и др. ). Местные поражения тканей — отморожения

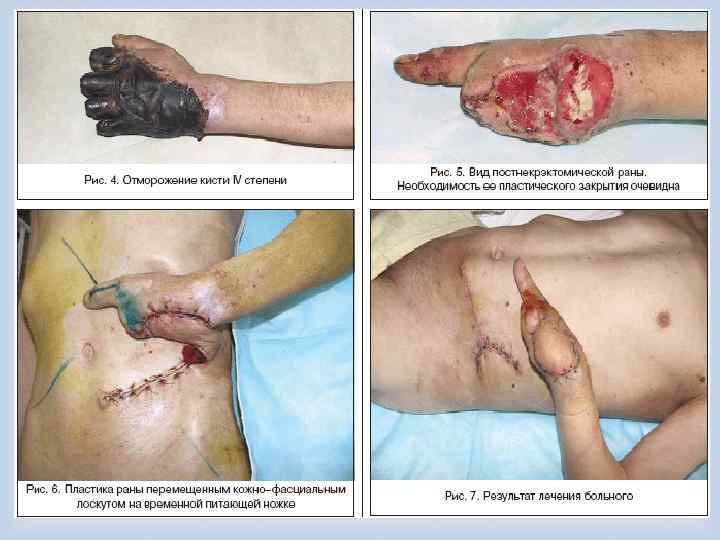
Выделяют 4 степени отморожения по глубине поражения I степень — кожа в местах поражения становится отечной, гиперемированной, с цианотичной или мраморной окраской. В отмороженных тканях отмечаются зуд, боль и покалывание; некроз не развивается. II степень — частичная гибель кожи до росткового слоя, появление наполненных прозрачным или желтоватокровянистым желеобразным содержимым пузырей, дно которых сохраняет чувствительность к прикосновению. Раневые дефекты заживают самостоятельно. III степень — омертвение всей толщи кожи, подкожной клетчатки и мягких тканей. Пораженные участки покрываются пузырями с темным геморрагическим содержимым; дно пузырей не чувствительно к уколам и не кровоточит при этом. Мелкие раны заживают посредством краевой эпителизации, более обширные требуют оперативного лечения (аутодермопластики). IV степень — омертвение всей толщи мягких тканей и костных структур. Клинические признаки те же, что и при отморожении III степени.
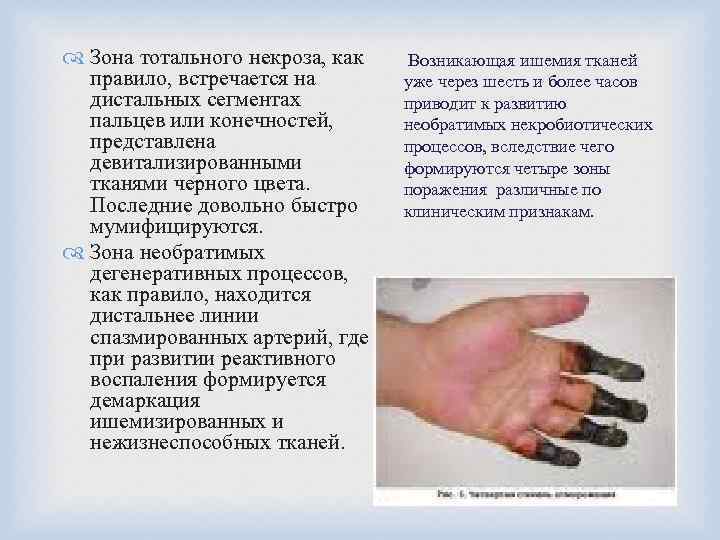
Зона тотального некроза, как правило, встречается на дистальных сегментах пальцев или конечностей, представлена девитализированными тканями черного цвета. Последние довольно быстро мумифицируются. Зона необратимых дегенеративных процессов, как правило, находится дистальнее линии спазмированных артерий, где при развитии реактивного воспаления формируется демаркация ишемизированных и нежизнеспособных тканей. Возникающая ишемия тканей уже через шесть и более часов приводит к развитию необратимых некробиотических процессов, вследствие чего формируются четыре зоны поражения различные по клиническим признакам.
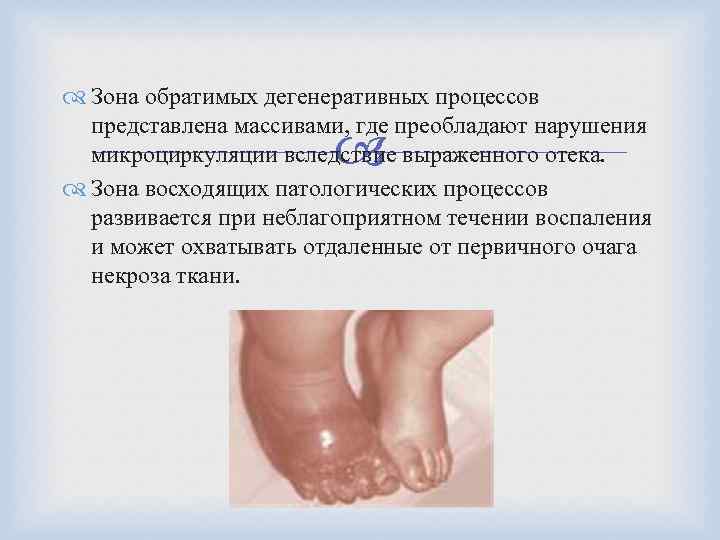
Зона обратимых дегенеративных процессов представлена массивами, где преобладают нарушения микроциркуляции вследствие выраженного отека. Зона восходящих патологических процессов развивается при неблагоприятном течении воспаления и может охватывать отдаленные от первичного очага некроза ткани.
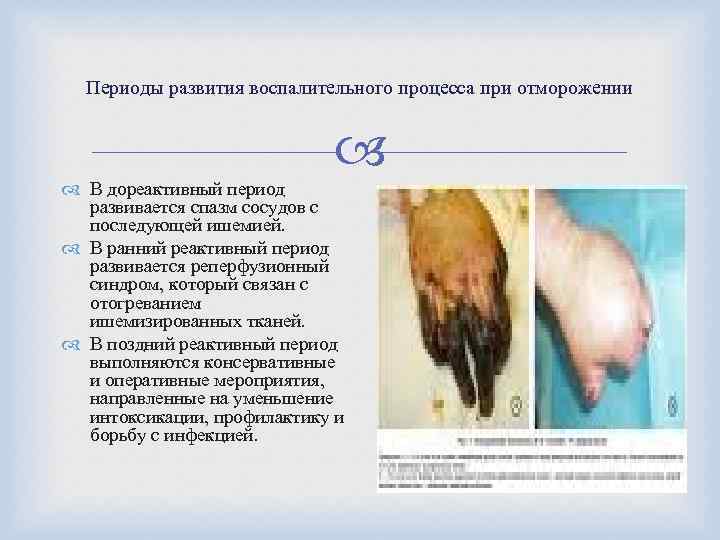
Периоды развития воспалительного процесса при отморожении В дореактивный период развивается спазм сосудов с последующей ишемией. В ранний реактивный период развивается реперфузионный синдром, который связан с отогреванием ишемизированных тканей. В поздний реактивный период выполняются консервативные и оперативные мероприятия, направленные на уменьшение интоксикации, профилактику и борьбу с инфекцией.

Лечение отморожение В дореактивный период. Основой патогенетического лечения местной холодовой травмы является: • наложение термоизолирующих повязок на пораженный участок тела или сегмент конечности на срок не менее 24 часов; • отказ от мероприятий, направленных на преждевременное согревание поверхностных слоeв охлажденных тканей (массаж, теплые ванночки, согревающие компрессы и т. д. ). Такое согревание снаружи приводит к восстановлению тканевого метаболизма без сопутствующего восстановления кровотока; • проведение вазоактивной регионарной (внутриартериальной, внутривенной или внутрикостной) и системной инфузионной терапии с применением ангиолитиков, антиоксидантов, дезагрегантов, антикоагулянтов. Таким образом, за счет стимуляции регионарного кровотока обеспечивается согревание конечности или ее сегмента как бы изнутри; • иммобилизация пораженных конечностей; • общее согревание пострадавшего.

В ранний реактивный период. Основой патогенетического лечения должны быть инвазивные мероприятия, применяемые при высокотемпературных термических повреждениях, в сочетании с местным повязочным лечением, антибактериальной и теплофизической терапией и выполнением по показаниям оперативных вмешательств, направленных на максимальное сохранение жизнеспособных тканей. В поздний реактивный период выполняются все необходимые консервативные и оперативные мероприятия, направленные на уменьшение интоксикации, профилактику и борьбу с инфекцией, удаление нежизнеспособных тканей и реконструктивные восстановительные операции, направленные на восстановление утраченного кожного покрова и мягкий тканей, реваскуляризацию поврежденных глубоких анатомических структур.

Главной задачей неотложной терапии при выраженном замерзании (ступорозная и судорожная фаза) является быстрое активное согревание, направленное на скорейшее восстановление нормального уровня температуры тела человека. Пассивное согревание (укутывание в теплом помещении и пр. ) таких пострадавших следует считать бесплодной потерей времени. Боязнь отрицательных последствий быстрого активного согревания необоснована. Опасно лишь перегревание, которое может вызвать тяжелые последствия уже при небольшом превышении температуры тела. Поэтому рациональные мероприятия активного согревания должны обеспечить быстрейший возврат температуры тела к нормальному уровню и одновременно предупредить опасность перегревания. Для активного согревания пострадавшего в ступорозной или судорожной фазе необходимо поместить в теплую ванну с водой первоначальной температуры, соответствующей температуре тела, но ниже 22 -24 градусов. В течение 10 -12 минут температуру воды доводят до 36 -40 градусов и поддерживают на этом уровне. Целесообразно в ванне производить острожное растирание тела мягкими мочалками, что способствует восстановлению сосудистого тонуса и рефлекторной активности нервной системы. При учащении у пострадавшего дыхания хотя бы до 12 в минуту его вынимают из ванны и подключают к аппарату ИВЛ, одновременно проводя весь комплекс консервативной терапии. Эффективно внутривенное введение растворов глюкозы с инсулином, низкомолекулярных кровезаменителей, новокаина и других растворов, подогретых до температуры тела пострадавшего, а также введение гепарина, гормонов.

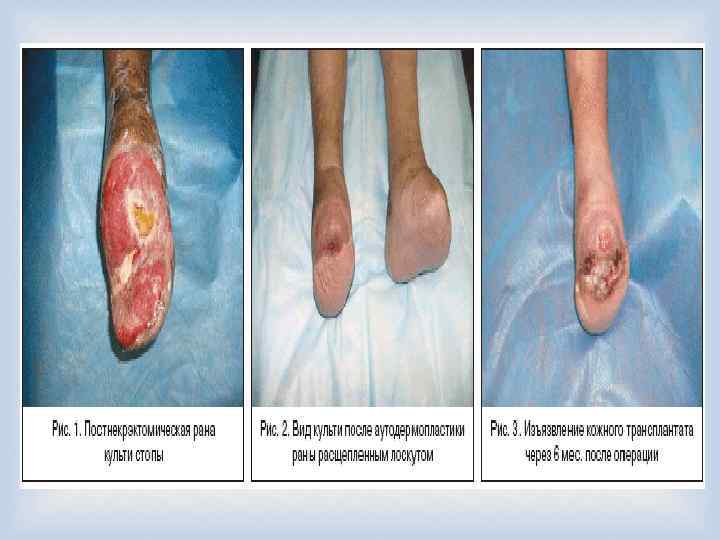
Хирургическое лечение при отморожениях Значение правильно выбранной тактики и своевременного начала хирургического лечения при глубоких отморожениях (III–IV ст. ) трудно переоценить, так как именно эти мероприятия определяют уровень выполнения некрэктомии или ампутации. В отношении поврежденных холодом тканей проводится оперативное лечение, во многом схожее на таковое при глубоких ожогах (некротомия, фасциофенестротомия, некрэктомия, ампутация, различные виды пластики, направленные на восстановление утраченной кожи или мягких тканей). При этом следует отметить, что проведение радикального раннего хирургического лечения при отморожениях не оправдано в связи с преходящими локальными изменениями в тканях даже при глубоких поражениях. Как правило, дифференциальная диагностика отморожений III и IV ст. возможна лишь на 5– 7 -е сутки, а иногда и позже — после развития демаркации и/или мумификации тканей.

Ранние операции 1. Активная хирургическая тактика при отморожениях начинается с дренирующих операций (некротомии и некрофасциотомии с рассечением всех костнофиброзных и фасциальных мышечных лож в области поражения), которые целесообразно выполнять в первые 24 часа после травмы и диагностирования глубокого отморожения ІІІ–IV ст. на фоне консервативной терапии. 2. Ампутации в сроки до 7 суток выполняют при наличии ранних инфекционных осложнений, ставящих под угрозу жизнь пациента. Поздние операции 1. Ампутации с наложением первичных швов на культю. 2. Ампутации с использованием закрытия культи сложными лоскутами, обладающими эффектами реваскуляризации поврежденных глубоких структур конечностей и одномоментным формированием опороспособности. 3. Ампутации с использованием закрытия ран культи расщепленным кожным трансплантатом.

Реконструктивновосстановительные операции выполняются в специализированных центрах (отделениях) через 6– 8 месяцев после травмы. Оперативное лечение при глубоких отморожениях определяется клиникой течения патологического процесса на фоне проводимой консервативной терапии. Приоритетным принципом является органосохраняющий.

Электрическая травма

Электрическая травма — повреждение (ожог тканей или нарушение функции внутренних органов), которое возникает при прохождении электрического тока через тело. При прохождении электрического тока через ткани тела образуется тепловая энергия, которая может вызвать сильные ожоги и разрушение тканей. Электрический импульс способен привести к «короткому замыканию» в собственной электрической системе организма и, как следствие, к остановке сердца.

Причины Электрические травмы случаются вследствие удара молнией, а также при контакте с оголенными электропроводами, заземлением электросети или проводником, контактирующим с источником электричества (например, вода в бассейне). Тяжесть травмы варьирует от незначительного ожога до смертельного поражения и определяется типом и силой тока, сопротивлением тела в точке контакта, направлением хода тока через тело и продолжительностью воздействия тока.

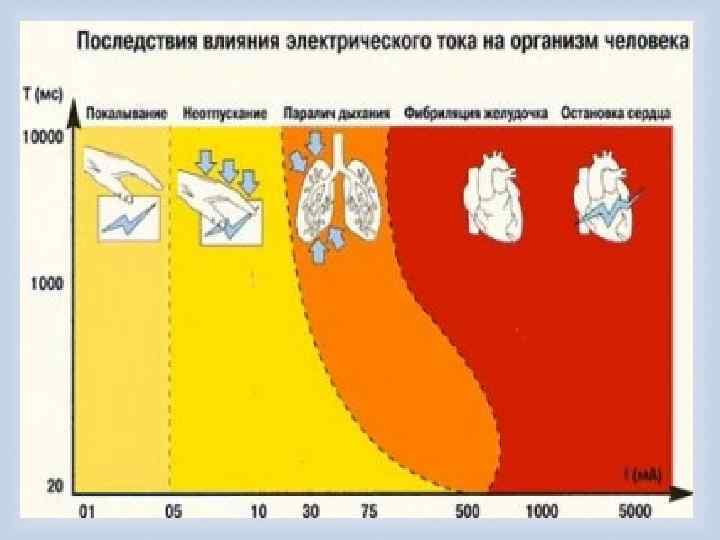
В целом постоянный ток менее опасен, чем переменный. Влияние переменного тока на организм в значительной степени зависит от его частоты. Токи с низкой частотой — от 50 до 60 Гц — более опасны, чем высокочастотные токи, и в 3— 5 раз опаснее, чем постоянный ток того же напряжения и силы. Постоянный ток способен вызывать сильное сокращение мышц, благодаря чему пострадавшего отбрасывает далеко от источника тока. Переменный ток частотой 60 Гц вызывает судорожное тоническое сокращение мышц, и пострадавший, наоборот, не в состоянии выпустить из рук источник тока. Таким образом, воздействие тока продлевается, что усугубляет ожоги. Как правило, чем выше напряжение и сила тока, тем больше повреждение — это касается поражения как переменным, так и постоянным током. Человек ощущает воздействие на руку постоянного тока силой приблизительно от 5 до 10 миллиампер (т. А, 1 т. А=0, 001 А). Воздействие переменного тока от бытовых источников (с частотой 60 Гц) ощущается начиная примерно с 1— 10 т. А. Максимальный ток, который вызывает сокращения мышц руки, но при воздействии которого человек всетаки может оторвать руку от его источника, соответственно называется «током отпускания» . Для постоянного тока его значение составляет приблизительно 75 т. А, а для переменного тока — около 2 -5 т. А у детей, 5 -7 т. А у женщин и 7 -9 т. А у мужчин, в зависимости от мышечной массы руки. Ток небольшой силы (60— 100 т. А), низкого напряжения (от 110 до 220 В), частотой 60 Гц при прохождении через грудную клетку может в течение доли секунды вызвать угрожающее жизни нарушение сердечного ритма. В случае постоянного тока такой же эффект достигается при силе тока около 300— 500 т. А. Если ток проходит непосредственно через сердце, например через кардиостимулятор, то достаточно силы тока менее 1 т. А, чтобы вызвать нарушение сердечного ритма.

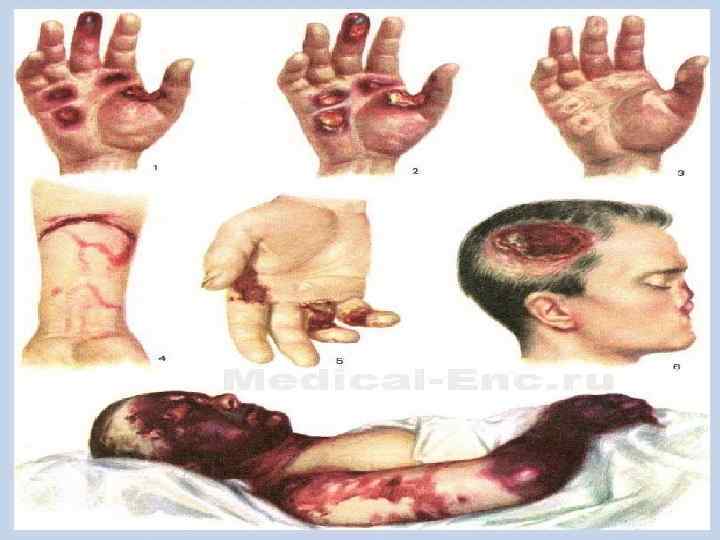
Сопротивление представляет собой способность прекращать или замедлять прохождение электрического тока. Сопротивление тела создается главным образом за счет сопротивления кожи и зависит в первую очередь от ее состояния. Среднее сопротивление сухой здоровой кожи в 40 раз больше, чем кожи тонкой и влажной. Сопротивление поврежденной кожи или влажных слизистых оболочек (полости рта, прямой кишки или влагалища) при контакте их с источником тока — вдвое меньше, чем сопротивление влажной неповрежденной кожи. Сопротивление толстой, огрубевшей кожи ладоней или подошв может быть в 100 раз выше, чем более тонкой на других участках тела. Когда электрический ток проходит через кожу, то, как правило, выделяется значительная часть его энергии, поскольку он сталкивается с высоким сопротивлением. Если сопротивление кожи велико, возникают ожоги в точках входа и выхода тока и обугливание тканей между этими точками. Поражаются и внутренние органы; степень этого поражения зависит от их электрического сопротивления.

Путь прохождения тока через тело во многом определяет распространенность травмы. Чаще всего точкой входа электрического тока является кисть руки, несколько реже — голова. Выходит ток, как правило, через стопу. Электрический ток, который входит в одну руку и выходит в другую или входит в руку и выходит через ногу, может поражать сердце, поэтому такое направление намного опаснее, чем прохождение тока через ноги, стоящие на земле. Ток, проходящий через голову, может вызывать судороги, кровоизлияние в головной мозг, паралич дыхания, психические изменения (кратковременные расстройства памяти, изменения личности, раздражительность и расстройства сна) и нарушение сердечного ритма. Повреждение глаз может стать причиной катаракты.

Симптомы обусловлены сочетанием всех характеристик электрического тока. Удар электрическим током может напугать человека, привести к его падению или спровоцировать мощные сокращения мышц; соответственно, часто наблюдаются вывихи, переломы и тупые травмы. Иногда человек теряет сознание; иногда происходит остановка дыхания и сердечной деятельности. Электрические ожоги могут быть отчетливо видны на коже и распространяться на более глубокие ткани. Ток высокого напряжения может привести к некрозу (омертвению) тканей между точками входа и выхода и тем самым — к обширному поражению мышц. В результате отека теряется большое количество жидкости и солей (электролитов), что иногда приводит к опасному снижению артериального давления. Такие же явления характерны для других тяжелых ожогов. Поврежденные мышечные волокна выделяют миоглобин, который пагубно воздействует на почки, приводя в итоге к почечной недостаточности. При поражении электрическим током возможно также разрушение красных кровяных клеток с выделением из них в кровь гемоглобина, который тоже повреждает почки.

Контакт с источником электрического тока может осуществляться через проводник, в частности воду: например, если фен для волос упал в ванну или человек ступил в лужу, в которой лежит оголенный электрический провод. В подобных ситуациях сопротивление кожи — естественно влажной — понижено до такой степени, что ожог не образуется, но может произойти остановка сердца. Если тут же не начать реанимационные мероприятия, человек умирает. Основная причина быстрой смерти пораженных электрическим током — фибрилляция желудочков сердца. Молния в редких случаях вызывает ожоги в местах входа и выхода, равно как и повреждение мышц и соответственно появление миоглобина в моче. При поражении молнией нередко происходят нарушения сознания (кома или временная дезориентация), но в течение нескольких часов или дней сознание, как правило, возвращается. Наиболее распространенная причина смерти при поражении молнией — остановка сердца и дыхания. Бывает, что ребенок берет в рот оголенный провод; в этом случае возникают ожоги полости рта и губ. Такие ожоги могут вызвать нарушение роста зубов, челюсти и деформацию лица. Ребенка должен обследовать стоматологортодонт или челюстно-лицевой хирург, а также хирург, специализирующийся на ожоговых травмах. Дополнительную опасность представляет тяжелое кровотечение из артерии, питающей губу, которое может возникать после того, как отпадает струп — обычно через 7— 10 дней после травмы.

Лечение Мероприятия по оказанию помощи при электротравмах должны быть следующими: прекращение контакта пострадавшего с источником тока; при необходимости — восстановление сердечной деятельности и дыхания, то есть проведение сердечно-легочной реанимации (СЛР); лечение ожогов; лечение травм, полученных вследствие удара молнией. Самый безопасный способ прекратить контакт пострадавшего с источником тока — быстро отключить ток (выключить рубильник или отключить прибор от электрической сети). Иногда приходится обесточивать пострадавшего другими способами: перерубить провод предметом с длинной деревянной сухой рукояткой — лопатой, топором и т. п. , или оттянуть провод сухой деревянной палкой, дополнительно обезопасив себя: надеть резиновые перчатки, обмотать руки сухой тканью, подложить под ноги резиновый коврик или сухую доску и т. п. При высоковольтной проводке эти меры могут оказаться недостаточными. Если линия может быть высоковольтной, никто не должен касаться пострадавшего, пока не отключен ток. Многие люди, стремясь оказать помощь, сами получали электротравмы при попытке освободить пострадавшего. Линии высокого напряжения и низковольтные линии не всегда легко отличить, особенно на открытой местности.

Когда ток отключен и к пострадавшему можно прикасаться без риска получить электротравму, спасатель должен проверить наличие у него дыхания и пульса. Если человек не дышит и пульс у него не прощупывается, необходимо немедленно начать проведение СЛР. Врач «скорой помощи» (или в больнице) проверяет, нет ли у пострадавшего переломов, вывихов, тупых травм или повреждений спинного мозга. При обширном повреждении мышц выделяющийся миоглобин может повреждать почки; во избежание этого человеку вводят большое количество жидкости. Пострадавшего от удара молнии часто удается спасти благодаря СЛР. Чрезвычайно важно как можно быстрее приступить к реанимационным мероприятиям, причем даже в том случае, если пострадавший кажется мертвым. Если удается восстановить самостоятельное дыхание, исход почти всегда благоприятный. Для оценки сердечной деятельности пострадавшего проводится мониторинг-ЭКГ. Если есть вероятность поражения сердца, то необходимо наблюдение в стационаре в течение 12— 24 часов. Если пострадавший терял сознание или получил травму головы, может быть сделана компьютерная томография (КТ), чтобы исключить возможное повреждение головного мозга.

СПАСИБО ЗА ВНИМАНИЕ
Ozhogi_Otmorozhenia_El_travma.pptx