Prezentatsia_Ozhogi_litsa (1).pptx
- Количество слайдов: 66

Ожоги лица. Клиника, диагностика, лечение. Комбинированные повреждения тканей челюстно-лицевой области 5 курс стом. Ф-т.

Цель лекции: ознакомить студентов с основными проявлениями физических и химических повреждающих факторов тканей лица. Рассмотреть характерные клинические проявления ожогов и комбинированных поражений лица. План лекции: 1. Статистика и классификация ожогов лица 2. Термические ожоги – клиника, диагностика, особенности лечения 3. Химические ожоги лица 4. Комбинированные повреждения лица

Ожоги (combustio) - повреждение тканей организма, возникшее в результате местного действия высокой температуры, а также химических веществ, электрического тока или ионизирующего излучения. По этиологическому признаку различают следующие ожоги: термические, химические, электрические и лучевые (ультрафиолетовые и рентгеновские лучи, радиоактивное излучение). По обстоятельствам, в которых произошло поражение: бытовые, производственные и военного времени. Ожоги лица могут быть: изолированными или сочетанными с ожогами других областей тела.

Ожоги лица Ожоговая травма является довольно часто встречающейся патологией и представляет серьезную медицинскую, экономическую и социальную проблемы. В настоящее время, частота ожогов в развитых странах достигает в среднем 1: 1000 в год. В мирное время ожоги лица и головы составляют 24% всех ожоговых повреждений человека. В период ВОВ на долю ожогов приходилось 4% всех травм лица.

По этиологическому фактору ожоги лица распределяются следующим образом: - термические ожоги – 92, 4% - химические ожоги – 6, 5% - лучевые ожоги – 0, 6% - электрические ожоги – 0, 5%

Термические ожоги составляют около 30% всех травматических повреждений, из них около 25% ожоги лица, шеи и кистей рук в быту, на производстве, чаще всего в результате неосторожного обращения с огнем, паром, кипящими жидкостями. Клетки повреждаются при температуре 51 градус и выше. Поверхностные слои кожи омертвевают при температуре 60 -65 градусов. Ткани, омертвевающие вследствие воздействия термического фактора, называются струпом. При нагреве кожи до 60 градусов формируется влажный, или колликвационный, струп, при нагреве выше этого параметра – плотный сухой, или коагуляционный, струп.

Классификация В настоящее время используется четырех степенная классификация ожогов, предложенная А. А. Вишневским и соавторами в 1960 г. и принятая на XXVΙΙ Всесоюзном съезде хирургов.
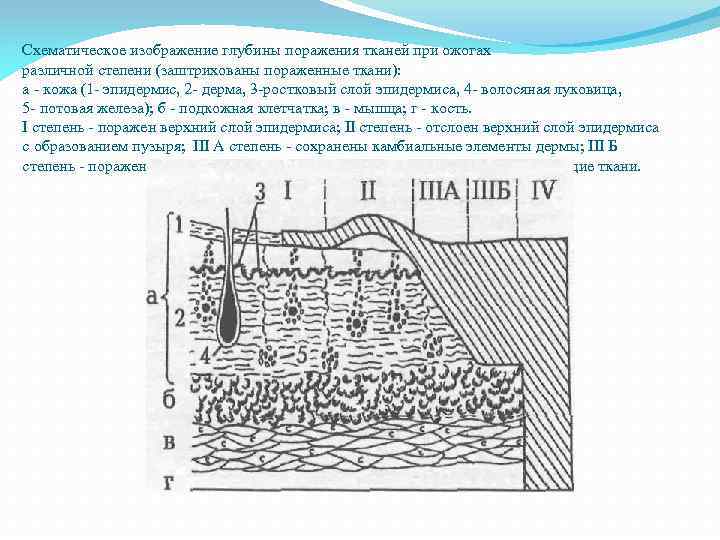
Схематическое изображение глубины поражения тканей при ожогах различной степени (заштрихованы пораженные ткани): а - кожа (1 - эпидермис, 2 - дерма, 3 -ростковый слой эпидермиса, 4 - волосяная луковица, 5 - потовая железа); б - подкожная клетчатка; в - мышца; г - кость. I степень - поражен верхний слой эпидермиса; II степень - отслоен верхний слой эпидермиса с образованием пузыря; III А степень - сохранены камбиальные элементы дермы; III Б степень - поражена кожа во всю толщу; IV степень - поражена кожа и подлежащие ткани.

Классификация ожогов по глубине поражения: I степень – повреждается эпидермис. Имеется гиперемия и умеренно выраженная отечность кожи, умеренная болезненность. Эти изменения ликвидируются на 3 -5 сутки.


• II степень – повреждается эпидермис и сосочковый слой дермы. Образуются интраэпидермальные пузыри с прозрачной желтоватой жидкостью, дном которых является базальный (ростковый) слой эпидермиса. Через сутки после ожога в жидкости пузыря появляются лейкоциты. Наступает лейкоцитарная инфильтрация дермы, которая наиболее выражена в сосочковом слое и вокруг эпителиальных придатков кожи. • III-A степень - наступает разрушение всех слоев эпидермиса, включая его ростковый слой, а также омертвение поверхностного слоя дермы. Не повреждены лишь волосяные фолликулы и потовые железы. Сохранившиеся глубокие слои дермы отечны. Отек распространяется на подлежащую клетчатку. Ожоговая поверхность может быть представлена глубокими пузырями, струпом или тем и другим. Из сохранившихся эпителиальных придатков кожи происходит разрастание эпителия по грануляциям. За счет этого заживают ожоги III-А степени. Эпителизация ожоговой поверхности происходит в течение 4 -6 недель с образованием рубцов. • III-Б степень - наступает гибель кожи во всю ее глубину. В результате некроза образуется струп. Через 5 -6 дней под ним начинаются пролиферативные процессы, формирование грануляций и его отторжение, которое заканчивается через 4 -5 недель. • IV степень - наблюдается гибель эпидермиса, дермы, подкожной клетчатки и подлежащих тканей (фасций, мышц, кости).
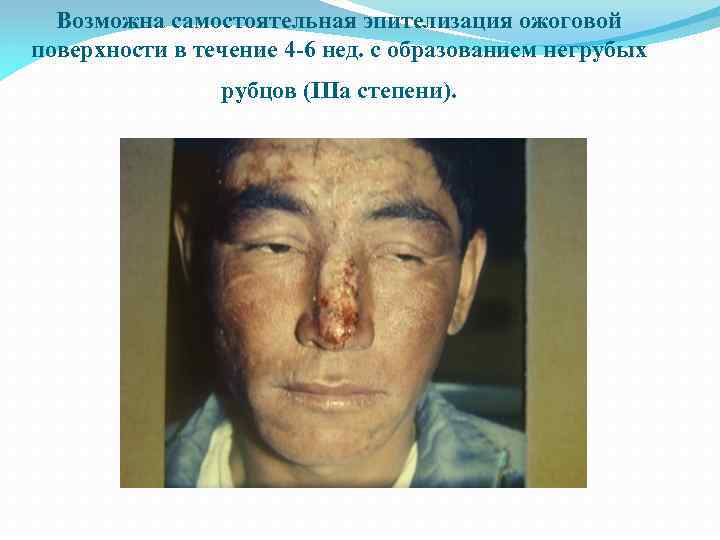
Возможна самостоятельная эпителизация ожоговой поверхности в течение 4 -6 нед. с образованием негрубых рубцов (IIIа степени).

Ожоги I, II и III-A степени относятся к поверхностным, а III-Б и IV степени - к глубоким. При поверхностных ожогах частично сохраняются клетки эпидермиса или эпителиальные придатки кожи, что и является источником для самостоятельной эпителизации ожоговой поверхности. При глубоких ожогах кожный покров самостоятельно не восстанавливается.

Термические ожоги, клиника. Термические ожоги Возникают в результате действия пламени, горячих жидкостей (кипятка), пара, раскаленных металлов, горящих газов или жидкостей идр. Клинически различные степени ожога имеют свою симптоматику. Ожог I степени характеризуется покраснением и небольшой отечностью, которая появляется через несколько секунд после воздействия термического фактора (кипятка, пламени, пара) или через несколько часов при лучевом воздействии (ультрафиолетовое излучение). Спустя несколько часов боли начинают уменьшаться и исчезают через 3 -5 дней. Поврежденный эпителий слущивается, на месте ожога в течение месяца может остаться небольшая пигментация, которая в дальнейшем самостоятельно исчезает.

Ожог II степени отличается более выраженной симптоматикой проявления гиперемии, отека и боли. Образуются пузыри, которые вначале заполнены прозрачной жидкостью, которая в дальнейшем мутнеет (из-за свертывания белка). Острые воспалительные явления уменьшаются с 3 -го - 4 -го дня и через 7 -10 дней заживают без рубцов. В течение до двух месяцев может сохраняться краснота и пигментация.
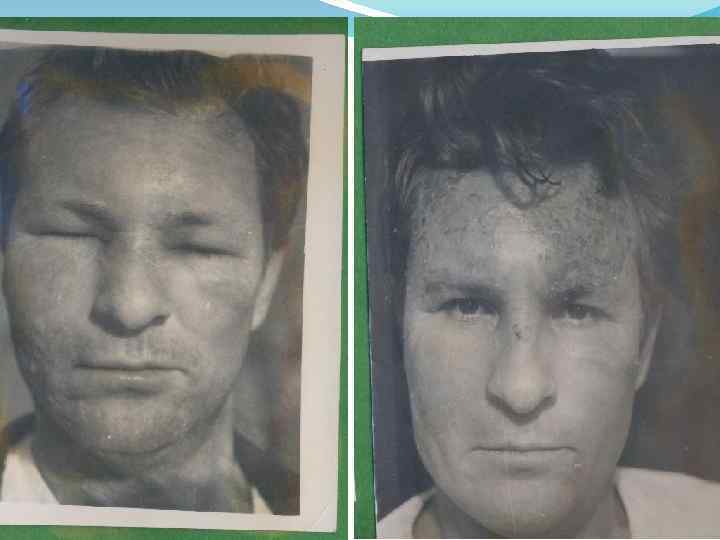

Ожог III степени характеризуется образованием струпа. При сухом (коагуляционном) некрозе пораженная кожа плотная, сухая, бурого или черного цвета. По краям раны свисают обрывки обгоревшего эпидермиса. Кожа нечувствительна к прикосновению. При влажном (колликвационном) некрозе (чаще возникает при действии кипятка или пара) кожа серо - желтого цвета, покрыта пузырями. Мягкие ткани вокруг влажного некроза отечные. При ожоге III-A степени наблюдается краевая или островковая эпителизация за счет сохранившихся эпителиальных придатков и остатков мальпигиевого слоя эпидермиса). При ожоге III-Б степени после отторжения струпа остается гранулирующая рана, которая заживает путем рубцевания и краевой эпителизации. При ожоге IV степени пораженная поверхность представлена более глубоким струпом, чем при III степени ожога. Нередко наблюдается обугливание тканей. Заживление ожогов IV степени происходит очень медленно, сопровождается частичной или полной утратой определенных анатомических образований.
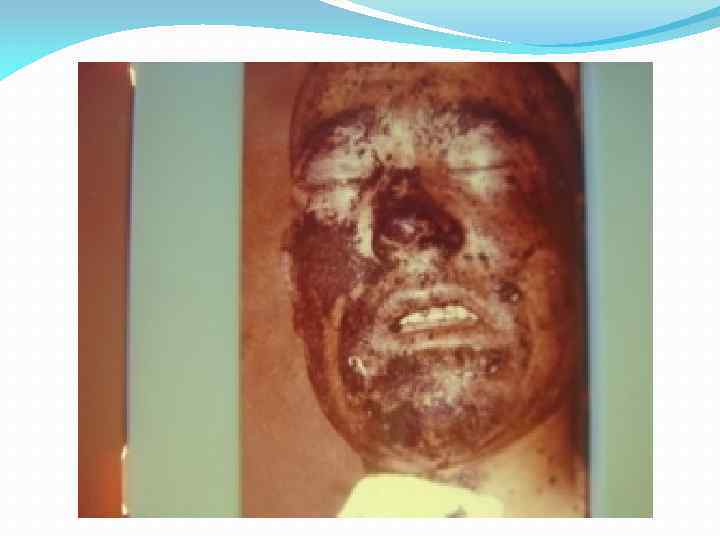
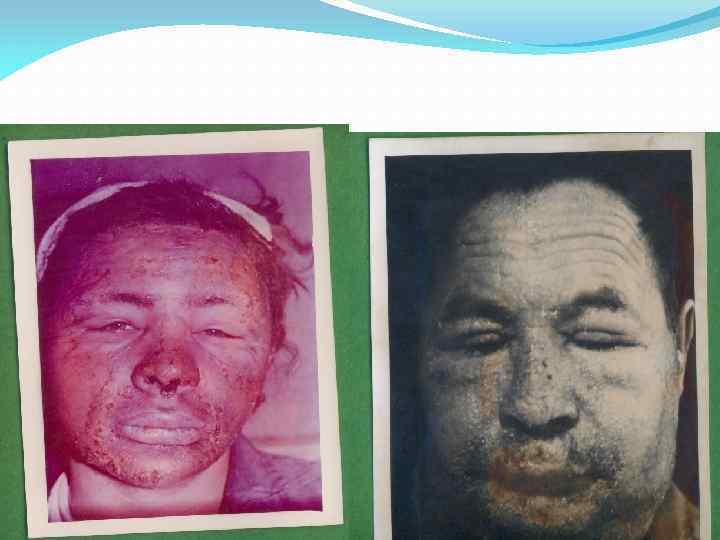
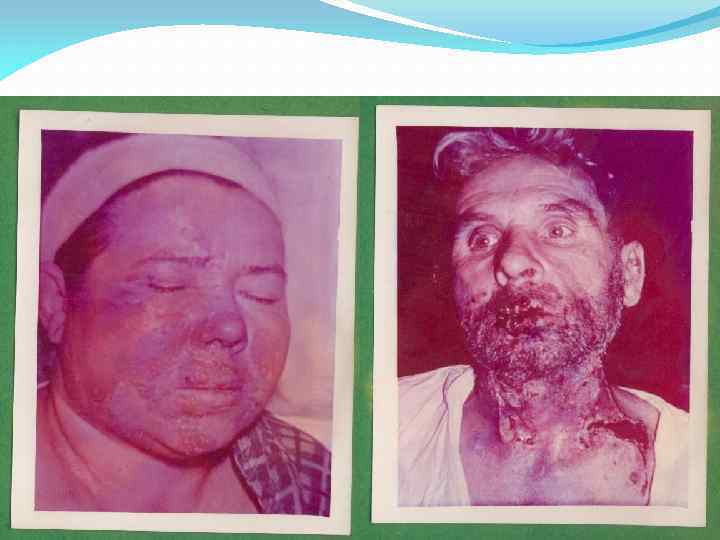
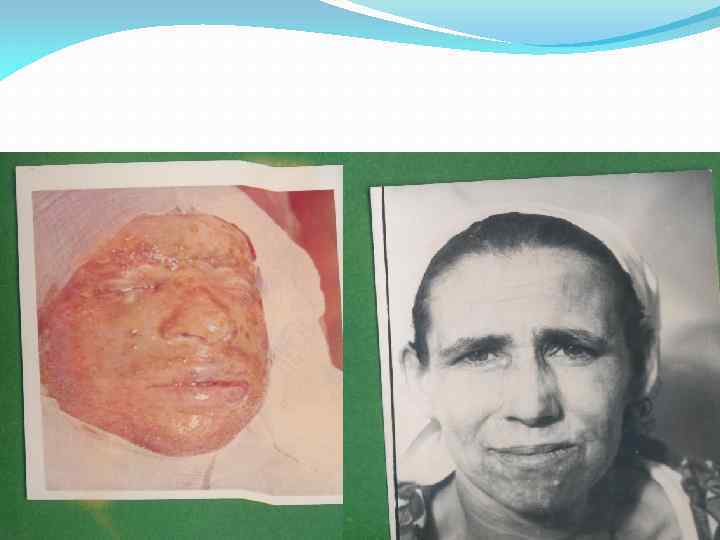



Для прогнозирования, диагностики и лечения ожогов имеют значение два фактора, а именно: площадь и глубина поражения. Поверхность туловища достигает 20 тысяч кв. см, лица – около 500 кв. см (30 % всей поверхности головы и шеи – тоже по 500 кв. см). Площадь головы (лицо, череп) составляет 6, 2%, площадь лица – 3, 12% всей поверхности тела. Измерение возможно и в кв. см путем переноса данных измерения полиэтиленовой пленкой на миллиметровую бумагу. A. Wallace (1951) исходя из того, что площадь отдельных частей тела взрослого человека равна 9% к общей поверхности тела, предложил так называемое "правило девяток". Согласно этому правилу поверхность головы и шеи составляет 9%, верхней конечности - 9%, нижней конечности - 18%, задней поверхности туловища -18%, передней поверхности туловища -18%, промежности - 1 % от общей поверхности тела взрослого человека. В 1960 году Верхолетов предложил простой метод – площадь ладони составляет 1%.

Диагностировать глубину ожога в первые часы после его получения трудно. Пораженные ткани осматриваются с некоторого расстояния и сбоку. При поверхностном ожоге обожженная ткань отечна и приподнята над неповрежденной кожей. Дно раны увлажненное и блестит. При глубоком ожоге пораженные ткани сухие, плотные или сморщенные и расплавлены ниже поверхности здоровой кожи. Глубина ожога может быть установлена с помощью определения болевой чувствительности. При поверхностных ожогах она сохранена, при глубоких – отсутствует. Более точно глубина ожога может быть определена к концу первой или второй недели.

Особенности ожогов челюстно лицевой области. К особенностям челюстно - лицевой области относятся: обильная иннервация, хорошая васкуляризация, неровность рельефа лица (имеются выступающие части нос, губы, уши) и различная толщина кожи на разных участках, наличие органов зрения, начало дыхательного и пищеварительного трактов, обезображивание лица приводит к психическим и функциональным расстройствам (слезотечение, слюнотечение и др. ).

Ожоги лица вызывают выраженный отек мягких тканей, появляющийся с первых часов после травмы и быстро нарастающий. Из-за обильной иннервации возникают очень сильные боли. В результате неровности рельефа лица и неодинаковой толщины кожи на отдельных участках лица образуются разной степени (глубины) ожоги. Глубокие ожоги чаще бывают на выступающих частях челюстно лицевой области (нос, уши, губы, надбровные дуги, подбородок и т. д. ). Возникает выраженный отек век, отек конъюктивы глазного яблока (хемоз) и возможны ожоги глазного яблока. Красная кайма губ выворачивается. При ожогах приротовой области, в результате отека губ, последние приобретают характерный вид - "рыбьего рта". При непродолжительном действии термического агента (взрыв) поражаются только открытые части лица. Головной убор, шлем, очки, ворот одежды могут предохранять от ожога волосистую часть головы, веки, лоб, уши, шею. Ожог лица часто сочетается с поражением верхних дыхательных путей (появляется затрудненное дыхание и даже асфиксия) и слизистой оболочки полости рта, носоглотки, а иногда и гортани (наблюдается отек гортани и ларингоспазм). Нарушается прием пищи, носовое дыхание, а при вывороте век появляется слезотечение конъюктивы и даже кератит.

При поверхностных ожоговых поражениях, которые занимают до 10 -12% поверхности тела или при глубоких на площади 5 -6% к поверхности тела у взрослых ожоги протекают как местное поражение. У детей и стариков соответственно: 7 -8% и 3 -4% поверхности тела. При более распространенных по площади ожогах появляются нарушения деятельности различных органов (печени, почек) и систем (сердечно - сосудистая, дыхательная, желудочно – кишечный тракт, кроветворение и др. ). Совокупность нарушений в различных системах и органах, которые возникают при обширных и глубоких ожогах принято называть ожоговой болезнью.

Ожоговая болезнь развивается при относительно обширной термической травме: при глубоких ожогах, занимающих более 15% поверхности тела у взрослых и 10% у детей и стариков. В течении ожоговой болезни различают четыре периода - ожогового шока, ожоговой токсемии, ожоговой септикотоксемии, реконвалесценции. Длительность каждого периода болезни не имеет четких границ.

Легкий шок наблюдается при поверхностных ожогах на площади не более 20% (глубоких - не более 10%). Тяжелый шок - при ожогах на площади от 20 до 55%. Крайне тяжелый шок - при ожогах на площади 60% и свыше к поверхности тела пострадавшего (глубоких – свыше 40%). Ожоговый шок продолжается от 2 до 48 часов, редко до 72 часов. В этот период наступает проявление второй стадии ожоговой болезни - ожоговой токсемии, которая длится в среднем 10 -15 дней и постепенно переходит в септикотоксемию (характеризуется гнойно - резорбтивной лихорадкой). В течение ожоговой болезни могут наблюдаться психические расстройства (психозы, истерические состояния, депрессии и др. ).

Тяжесть ожоговой травмы помогает оценить индекс тяжести поражения (ИТП). Согласно ему 1% ожога ΙΙ и ΙΙΙ степени соответствует 1 единице, 1% глубоких ожогов – 3 единицам, при наличии ожогов дыхательных путей к ИТП прибавляют 30 единиц. Если ИТП не более 30, то прогноз благоприятный, если от 31 до 60 относительно благоприятный, от61 до 90 – сомнительный и больше 90 – неблагоприятный.

Лечение. при ожогах оказывается на месте Первая помощь происшествия. Она состоит из мероприятий, направленных на прекращение действия термического агента. Чтобы сократить длительность тканевой гипертермии и уменьшить глубину повреждения тканей необходимо быстро охладить поврежденный участок доступными средствами (погружение в холодную воду, обложить смоченным в холодной воде полотенцем, положить пузырь со льдом и др. ). Если нет возможности применить холод, обожженную поверхность нужно оставить открытой для охлаждения воздухом. Больного укладывают. При оказании первой медицинской помощи нельзя проводить какие-либо манипуляции на ожоговых ранах.

Перед транспортировкой пострадавшего обожженную поверхность закрывают асептической повязкой. На лицо повязки можно не накладывать. Доврачебное оказание помощи должно быть направлено на превентивное лечение ожогового шока, т. е. больному вводят анальгетики, антигистаминные и сердечно - сосудистые препараты. Нельзя применять на ожоговую рану мази на жировой основе, а также красящие (метиленовый синий или бриллиантовый зеленый) и дубящие средства, т. к. это в дальнейшем затруднит туалет раны и усложнит определение глубины ожога. Всех пострадавших направляют в стационар. Амбулаторное лечение возможно лишь при ожогах I или II степени на ограниченном участке тела. Все остальные пострадавшие должны быть госпитализированы. В стационаре проводится противошоковая терапия, которая включает назначение следующих медикаментов: анальгетики, антигистаминные препараты, аналептики (кордиамин, коразол, бемегрид, лобелии); кортикостероиды (преднизолон, гидрокортизон); ингибиторы протеолиза (контрикал); сердечные средства; вещества, стимулирующие метаболические процессы (АТФ, кокарбоксилаза); витамины (С, B 1, B 6, B 12, E), диуретики и, по показаниям, симптоматическое лечение.
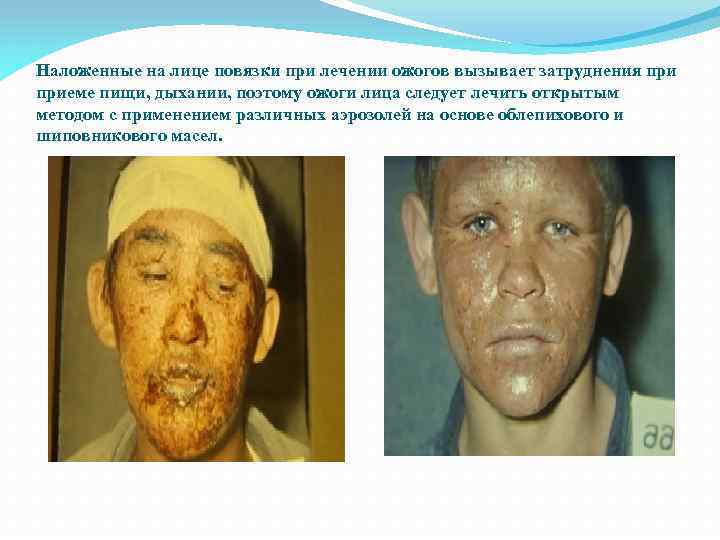
Наложенные на лице повязки при лечении ожогов вызывает затруднения приеме пищи, дыхании, поэтому ожоги лица следует лечить открытым методом с применением различных аэрозолей на основе облепихового и шиповникового масел.

Местное лечение обожженных больных проводят в чистой операционной после предварительного введения больному обезболивающих средств (2% раствора промедола). Кожу вокруг раны обрабатывают салфетками, смоченными 0, 5% раствором аммиака или теплой мыльной водой. Затем ее осушают спиртом или йодонатом. Марлевыми шариками, смоченными растворами антисептиков с анестетиками снимают с обожженной поверхности обрывки эпидермиса и инородные тела. Малые пузыри не вскрывают. Большие напряженные пузыри подсекают и опорожняют. Отслоившийся эпидермис (крыша пузыря), прилипая к раневой поверхности, выполняет роль биологической повязки, и таким путем, ускоряет эпителизацию раны. При ожогах I-II степени на пораженную поверхность наносят препарат циминаль или цимезоль (комбинированный аэрозольный препарат, содержащий циминаль, тримекаин, диметилсульфоксид и др. компоненты). Ожоги лица лечат открытым методом, реже (при глубоких ожогах) - закрытым. Для лечения ожоговых ран используется 20% гель гранул кверцетина, иммосгент, полиметилсилоксан с лизоцимом, мазевые препараты, основой которых является полиэтиленгликоль.

Глубокие ожоги лица и шеи первоначально лечатся также, как и поверхностные. По мере гнойного расплавления струпов целесообразно перейти к использованию влажновысыхающих повязок с растворами антисептиков. Раннюю некрэктомию на лице и на шее почти все хирурги отвергают, как в связи с трудностью определения границ поражения.

При инфицировании ран лечение осуществляется в соответствии со всеми правилами гнойной хирургии. Пластические операции (при глубоких ожогах) проводятся только на чистых гранулирующих ранах, которые подготовлены в процессе консервативного лечения. На лице для свободной пересадки используют только сплошные кожные лоскуты, а перфораций на лоскуте делать нельзя, т. к. это ухудшает косметический эффект.

По мере заживления ожоговых повреждений кожи, в целях предупреждения рубцовых деформаций, проводится массаж. В стадии набухания рубца (первые полтора месяца) для профилактики гипертрофических рубцов можно применять электрофорез с ронидазой, лидазой, йодом; фонофорез с гидрокортизоном или прополисом, парафинотерапию, микроволновую терапию и др. Через 1, 5 месяца после заживления раны для ускорения созревания рубцов и предупреждения ретракции тканей назначают бальнеотерапию, грязелечение и др.

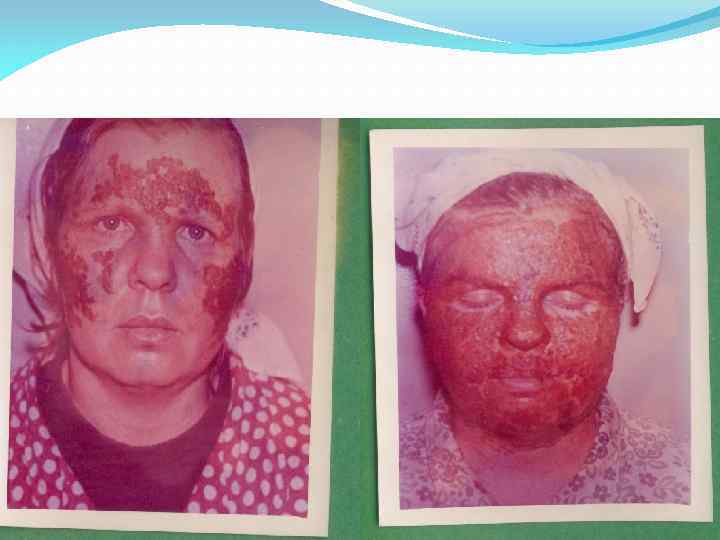
В послеожоговом периоде ожогов ΙΙΙ «б» и ΙV степени в большинстве случаев развиваются осложнения в виде некроза костной ткани, гипертрофических и келлоидных рубцов.
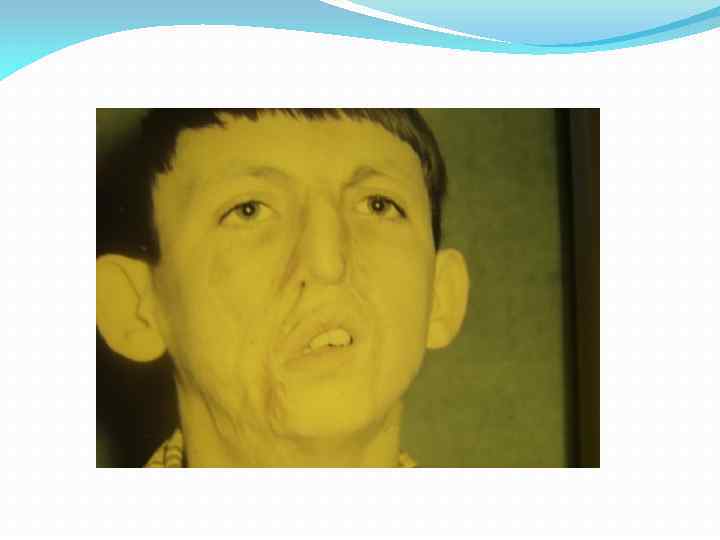
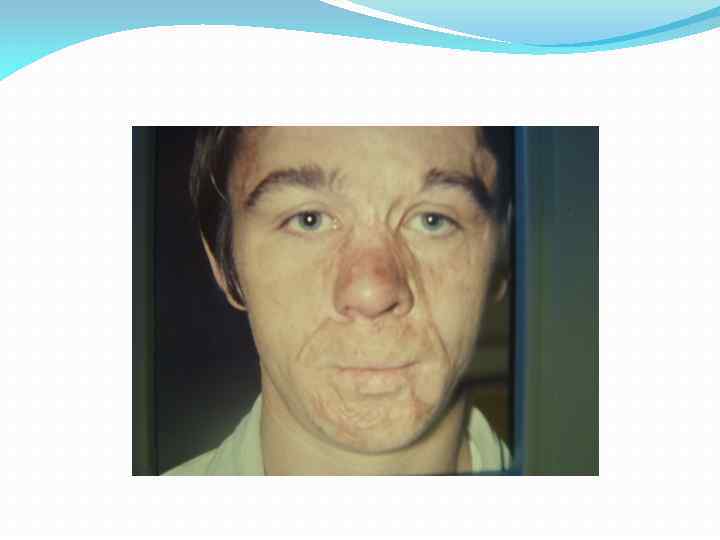
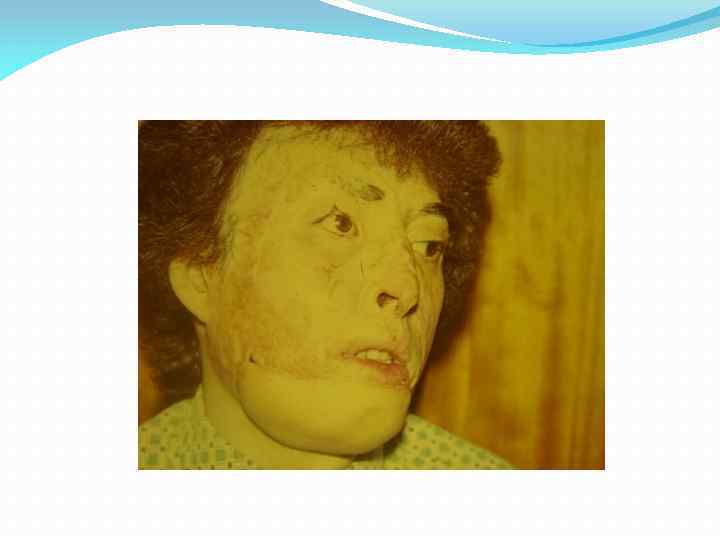
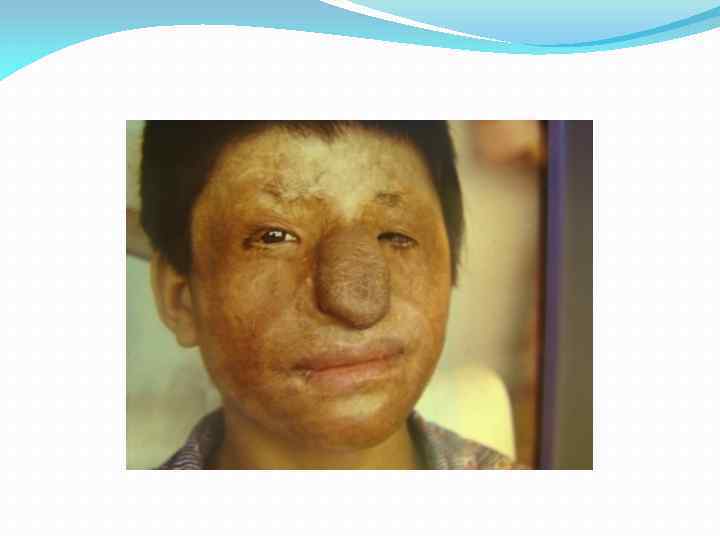

Последствия ожогов лица и шеи

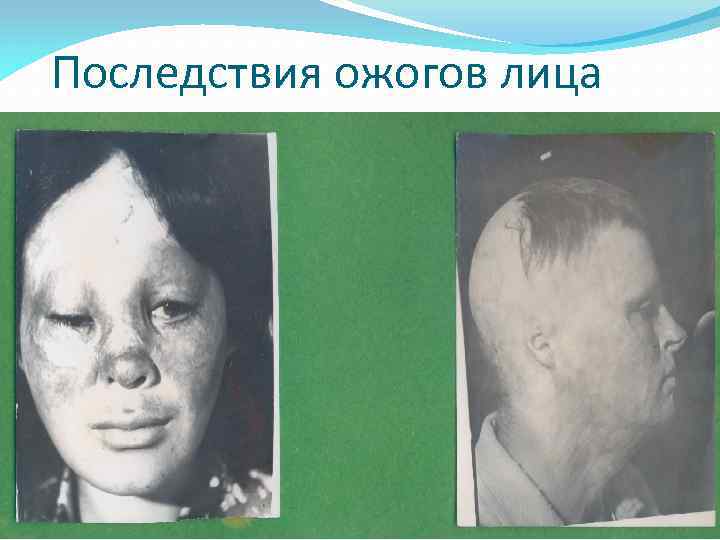
Последствия ожогов лица
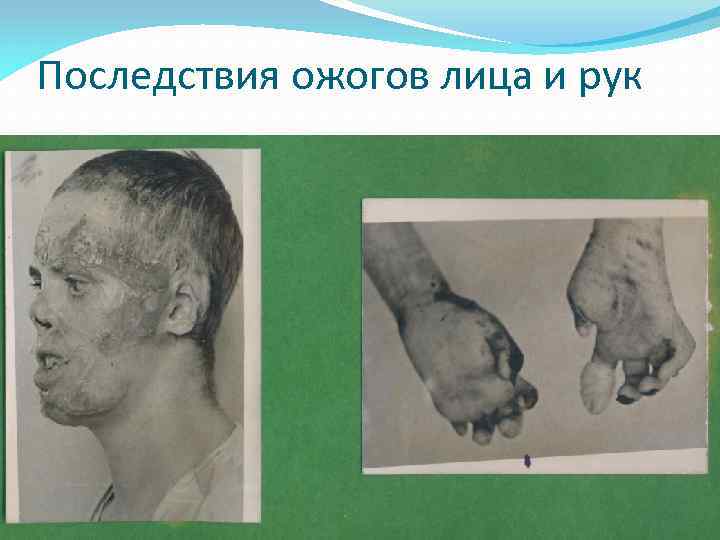
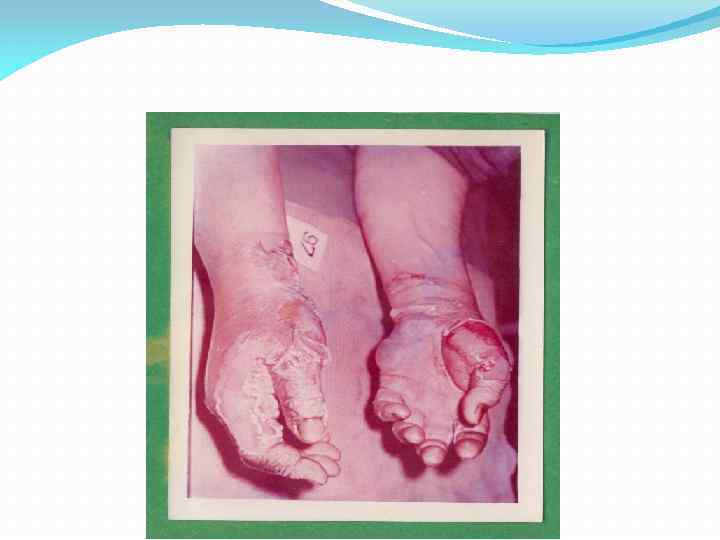
Последствия ожогов лица и рук

Химические ожоги Чаще всего вызываются неорганическими кислотами (серная, соляная, азотная и др. ), щелочами (негашеная известь, едкий калий или натрий и др. ), солями некоторых тяжелых металлов (нитрат серебра и др. ). Поражаются, в основном, открытые участки тела. При случайном приеме кислот (щелочей) или при суицидальных попытках возможны ожоги слизистой оболочки полости рта, ротоглотки и пищевода. Глубина поражения тканей зависит от концентрации химических веществ, их температуры и продолжительности контакта с кожей или слизистой оболочкой. Механизм действия кислот и щелочей различен. Кислоты изменяют состояние биологических жидкостей (коллоидов) клеток, происходит дегидратация и коагуляция тканей, развивается сухой (коагуляционный) некроз. Соли тяжелых металлов по механизму действия стоят ближе к кислотам. Щелочи взаимодействуют с белками и образуют щелочные альбуминаты, омыляют жиры, что способствует развитию влажного (колликвационного) некроза. Химические ожоги, как и термические, делятся на четыре степени (по глубине поражения тканей). Но при химических ожогах И степени не образуются пузыри. Ожоговая болезнь развивается редко, но в ране, в результате химических взаимодействий, образуются агрессивные вещества, которые всасываются в кровь и вызывают интоксикацию.

Химические ожоги имеют следующие особенности: ограничены по площади, с четкими границами и образования следов растекания (подтеков) химического вещества. На коже, как уже ранее сказано, химические ожоги протекают в виде сухого или влажного некрозов. Слизистая оболочка при химическом ожоге становится резко гиперемированной. В дальнейшем появляются некротизированные участки, пропитанные экссудатом и покрытые плотной пленкой фибрина. Под этой пленкой происходит заживление раны, отторжение ее медленное. Тяжесть химического ожога значительно зависит от своевременности и квалифицированности оказанной медицинской помощи. Необходимо как можно быстрее нейтрализовать (удалить) агрессивный фактор не только с поверхности кожи и слизистой оболочки, но и со стороны желудочно - кишечного тракта (промывание желудка). Обмывают пораженные участки с помощью проточной воды. При своевременном оказании помощи промывание пораженного участка длится 10 -15 минут, а при запоздалой - 40 -60 минут.

Нельзя обмывать водой ожоги, вызванные концентрированной серной кислотой и негашеной известью (соединяясь с водой эти вещества дают экзотермическую реакцию, что оказывает дополнительное термическое действие), а также ожоги от органических соединений алюминия (при взаимодействии с водой эти вещества воспламеняются, а удаляют их спиртом, бензином, керосином).

В дальнейшем нужно провести химическую нейтрализацию агрессивных веществ: кислоты - 2 -3% раствором гидрокарбоната натрия; щелочи -1 -2% раствором уксусной или лимонной кислоты; 0, 5 -3% раствор борной кислоты; негашеная известь - 20% раствором сахара; карболовая кислота - глицерином; хромовая кислота - 5% раствором тиосульфата (гипосульфита натрия); соли тяжелых металлов - 4 -5% раствором гидрокарбоната натрия, ожог фосфором - 5% раствором сульфата меди или 5% раствор перманганата калия; фенолом - 40 -70% этиловым спиртом; бороводородные соединения - повязки с нашатырным спиртом. При ожоге пищевода для снятия болей и спазма назначают тепло влажные ингаляции с анестетиками. Наличие признаков общей интоксикации (в результате резорбции химических веществ) требуют проведения дезинтоксикационной и антидотной терапии. При ожогах глотки и пищевода больной должен быть госпитализирован в ЛОРотделение. Местное лечение ожоговых ран от химических агентов не отличается от такового при термических ожогах, т. е. проводится по общим правилам. В результате химического ожога возникают выраженные деформирующие рубцы

Электрические ожоги Встречаются в челюстно-лицевой области редко. Возникают от действия электрического тока, контакт которого с тканями приводит к переходу электрической энергии в тепловую, в результате чего наступает коагуляция тканей и некроз. Наряду с местными изменениями наблюдается изменение функции сердечно - сосудистой системы и дыхания. Может наступать остановка дыхания, фибрилляция сердца, судорожное сокращение мышц, потеря сознания. В месте контакта электричества с кожей имеются "знак тока" (electrodermia) - изменение кожи в виде безболезненных точечных или полосовидных возвышений эпидермиса. В месте поражения молнией появляются "знак молнии" (синоним: кераунография, фигура молнии, фульгуриты) - изменение кожи в виде древовидно разветвленных полос темно-красного цвета. Особенность электроожогов в том, что поражение кожи обычно локальное, а подлежащих тканей (клетчатки, фасций, мышц) - глубокое. Местное лечение электроожогов и глубоких термических ожогов практически не отличается между собой, проводится по тем же принципам.

Лучевые ожоги возникают в результате местного воздействия на кожу ионизирующего излучения. Мягкое рентгеновское излучение и b-частицы проникают в ткани на небольшую глубину и вызывают поражение только кожи. Жесткие рентгеновские лучи, а также y-излучение обладают большей проникающей способностью и вызывают повреждение не только кожи, но и подлежащих тканей. Лучевые ожоги могут быть следствием местного облучения тканей при лучевой терапии, попадании на кожу радиоактивных веществ. Выделяют четыре периода развития лучевых ожогов: • первый период - ранняя лучевая реакция - характеризуется появлением эритемы через несколько часов или суток после поражения; • второй период - скрытый период - эритема исчезает и клинических проявлений нет (длится от нескольких часов до нескольких суток и даже недель); • третий период • острого воспаления - появляется вторичная эритема, пузыри, эрозии и язвы; • четвертый период - восстановления - заживление эрозий и язв, на месте которых отмечаются трофические расстройства.

Комбинированные поражения К комбинированным поражениям относятся все поражения, возникающие при воздействии на организм двух или более поражающих факторов (ударной волной и световым излучением, огнестрельные раны с воздействием боевых отравляющих веществ и т. п. ). Все комбинированные поражения, независимо от их происхождения, обладают некоторыми общими чертами: — синдром взаимного отягощения (наличие одного вида поражения усугубляет течение другого и наоборот); — значительно усложняется не только оказание первой медицинской помощи, но и весь процесс последующего лечения; — чаще наблюдаются неудовлетворительные функциональные результаты лечения. В связи с комбинированными поражениями необходимо напомнить о таких понятиях как дегазация и дезактивация. Дегазация - обезвреживание и (или) удаление отравляющих веществ с поверхности или из объема зараженных объектов с целью предотвращения поражения людей. Дезактивация - это удаление радиоактивных веществ с поверхности или из объема зараженных объектов, проводимое с целью предотвращения радиационных поражений

В современных условиях наибольшую вероятность приобретают комбинированные радиационные поражения (КРП), которые возникают при взрыве ядерного оружия. Наиболее часто ионизирующее излучение измеряется в ГРЭЙ – единица поглощенной дозы излучения в системе СИ. ГРЭЙ это такая поглощенная доза, при которой 1 килограмм облученного вещества поглощает энергию в 1 Дж. Следовательно, 1 Грэй = 1 ДЖ/кг.

В зависимости от поглощенной дозы различают 4 степени тяжести лучевой болезни. При однократном облучении в дозе 1 -2 Гр. развивается лучевая болезнь 1 степени (легкая форма), при облучении в дозе 2 -4 Гр. 2 степени (средняя форма тяжести), в дозе 4 -6 Гр. – 3 степени (тяжелая форма). При КРП доза облучения, при которой выявляются симптомы лучевой болезни, снижается с 1 Гр до 0, 5 Гр. Максимальная доза облучения, при которой возможен благоприятный исход КРП с учетом СВО, снижается до 4, 5 ГР, а лучевая болезнь + травма + ожог до 3 ГР.

радиационные поражения Воздействие лучевого поражения на течение огнестрельной раны проявляется следующим образом: — замедляются и извращаются репаративные процессы в ране; — учащается развитие инфекционных осложнений местного (нагноение раны) и общего (сепсис) характера; — уменьшается продолжительность скрытого периода лучевой болезни; — возрастает тяжесть лучевого поражения; — порог развития лучевой болезни на фоне тяжелого огнестрельного ранения — снижается.

Периоды лучевой болезни: Период первичных реакций на облучение Период клинического благополучия Период разгара лучевой болезни. Период восстановления

При комбинированных радиационных поражениях первичную хирургическую обработку раны следует проводить в наиболее ранние сроки. Первичная хирургическая обработка раны завершается наложением первичного шва или проведением кожной пластинки. Особая роль принадлежит профилактике развития раневой инфекции, т. е. заживление проходит под прикрытием антибиотикотерапии. Синдром взаимного отягощения наиболее отчётливо проявляется в разгар лучевой болезни. Поэтому возникает основное правило лечения ран при комбинированных радиационных поражениях необходимо использовать скрытый период лучевой болезни для проведения хирургических мероприятий (первичной хирургической обработки раны, первичной кожной пластики, реконструктивных оперативных вмешательств).

В. В. Фиалковский (1966) предлагает схему хирургической обработки комбинированных радиационных поражений челюстно-лицевой области: • Хирургическую обработку следует производить в ранние сроки, по возможности в первые 24 часа после поражения, желательно не позднее 48 часов. • Обработка должна быть одномоментной, исчерпывающей и завершаться закреплением отломков челюстей (если имеется необходимость), наложением первичных швов на рану мягких тканей, местным и внутримышечным введением антибиотиков. • Общие принципы хирургической обработки ран челюстно-лицевой области сохраняют и при комбинированных поражениях. Следует тщательно проводить ревизию раны, а также для остановки кровотечения в ране применять не обычное лигирование сосудов, а по возможности прошивать кровоточащие сосуды с мягкими тканями. • Принимая во внимание, что раны слизистой оболочки или кожи, не зашитые во время обработки, в разгар лучевой болезни могут превратиться в обширные инфицированные некротические язвы, следует стремиться во всех случаях закрыть рану либо простым сближением краёв, либо путем выкраивания и перемещения лоскута из соседних тканей. • Инородные тела, в том числе и металлические, удаляют по общим показаниям. Металлические протезы, пломбы и другие конструкции в полости рта могут быть оставлены во время обработки раненого, если нет прямых показаний к их удалению по другим причинам (подвижность зуба под коронкой в области перелома и т. п. ). • Следует ограничивать применение назубных металлических шин для закрепления отломков челюстей, шире использовать оперативные методы иммобилизации отломков, особенно при больших дозах облучения. • Хирургическая обработка ран, случайно загрязненных радиоактивными веществами, проводится по правилам, принятым в челюстно-лицевой хирургии, но более радикально. Металлические инородные тела, лежащие вблизи раневой поверхности, по возможности, должны быть удалены, поскольку они могут нести на себе радиоактивные частицы. • При наличии глубоких слепых карманов и ходов, последние должны быть рассечены для удаления инородных тел, зубов и осколков кости, а также для промывания и аэрации раны. • Края раны сближают, а промежутки рыхло тампонируют марлей и закрывают асептической повязкой. Эти тампоны должны меняться ежедневно. В дальнейшем, при благоприятном клиническом течении, такие раны могут быть закрыты вторичным швом.

Раны челюстно-лицевой области могут быть поражены отравляющими веществами двух типов: а) обладающими местным и общим действием; б) оказывающими лишь общерезорбтивное действие. Местное действие отравляющих веществ заключается в развитии выраженного воспалительно-некротического процесса, а также в более или менее значительном замедлении процессов очищения раны и репаративных процессов. Резкое нарушение трофики тканей и снижение общей сопротивляемости организма весьма способствуют развитию инфекционных осложнений. Характер общерезорбтивного действия определяется особенностями рецептуры примененных БОВ. Всасывание отравляющих веществ через раневую поверхность происходит значительно быстрее, чем через кожу. В связи с этим при поражении ОВ значительно снижается минимальная смертельная доза. При заражении ипритом рана издает специфический запах горелой резины или горчицы. Иногда в ране видны чёрные маслянистые пятна иприта. В ближайшие часы после ранения выявляется отечность ее краев. На гиперемированной коже в окружности раны к концу суток появляются пузыри, а рана покрывается некротической пленкой. В дальнейшем некроз тканей прогрессирует, развивается инфекция, а процессы очищения и заживления раны надолго затягиваются. Симптомы общерезорбтивного действия отравляющих веществ выявляются вскоре после ранения и выражаются в общей заторможенности пострадавшего, потере аппетита, тошноте, рвоте, головной боли, головокружении. В более тяжелых случаях наблюдаются судороги и коматозное состояние, нередко с летальным исходом (А. А. Вишневский, М. И. Шредер, 1975).

При заражении люизитом рана издает запах герани. В первые минуты после заражения ткани раны приобретают серую окраску, сменяющуюся затем желтоватобурой. Очень скоро в окружности повреждения развиваются резко выраженные явления воспаления, а через 6 -8 часов возникают точечные кровоизлияния в окружающей рану коже. К концу суток здесь образуются пузырьки, постепенно сливающиеся, а при массивном заражении края раны приобретают бледно-жёлтую окраску (прижизненная фиксация тканей). Наблюдается повышенная кровоточивость раны. Кровотечение иногда принимает угрожающий характер. Через 2 -3 дня после травмы раневая поверхность покрывается сухой некротической пленкой. Вскоре развивается инфекция. При заражении ран люизитом явления общей интоксикации выявляются быстрее и выражены сильнее, чем при поражении ипритом. К числу типичных симптомов интоксикации относятся: слабость, одышка, отек легких, коллапс (А. А. Вишневский, М. И. Шредер, 1975). При заражении фосфором рана издает специфический запах, сходный с чесночным, а окружающая ее кожа обожжена. Поврежденные ткани покрыты серым струпом, дымятся. Иногда воспламеняется повязка или одежда. Позже появляется обильное серозно-гнойное отделяемое от раны. В результате общерезорбтивного действия через 23 дня развивается желтуха, возникают кровотечения в кишечнике и мочевых путях, кровоизлияния в кожу и слизистые. В последующем на первый план выступают явления печеночной недостаточности, могущие привести к развитию комы со смертельным исходом в ближайшие часы после ранения.

Первичная хирургическая обработка ран проводится только после медикаментозного купирования действия отравляющих веществ. Для некоторых отравляющих веществ имеются антидоты. Туалет раны челюстно-лицевой области сочетается с ее дегазацией. При поражении ипритом окружающая кожа обрабатывается 10% раствором хлорамина, а рана - 2% водным раствором хлорамина. При поражении люизитом кожа обрабатывается 5% раствором йода, а рана водным раствором Люголя. При проведении первичной хирургической обработки раны все инородные тела и костные отломки подлежат обязательному удалению. Проводится тщательный гемостаз. По ходу операции рана периодически промывается 2% водным раствором хлорамина для удаления раневого детрита и ее дегазации. Рану рыхло тампонируют марлевыми тампонами, смоченными 2% водным раствором хлорамина. В дальнейшем на рану накладывают отсроченный первичный и ранний вторичный швы.

Prezentatsia_Ozhogi_litsa (1).pptx