Отёк легких Отек легких — это острое










 Отёк легких
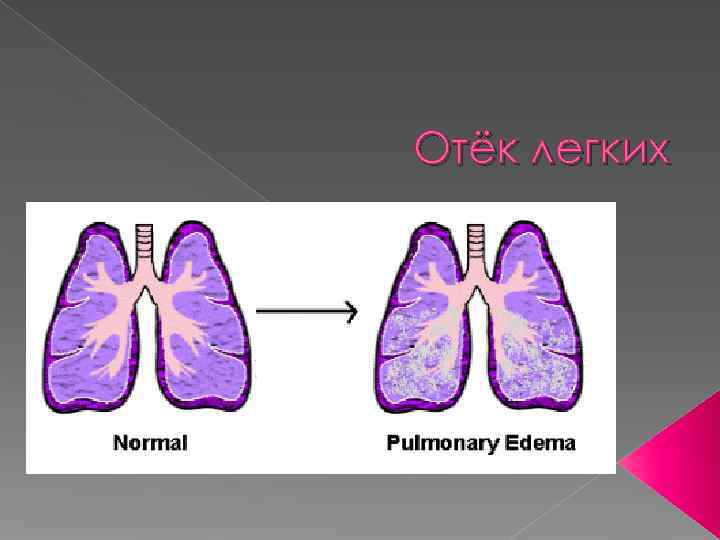
Отёк легких
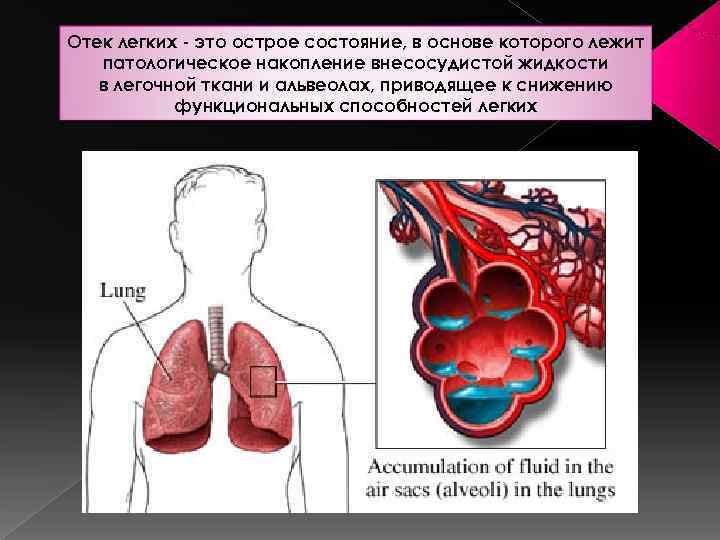
 Отек легких - это острое состояние, в основе которого лежит патологическое накопление внесосудистой жидкости в легочной ткани и альвеолах, приводящее к снижению функциональных способностей легких
Отек легких - это острое состояние, в основе которого лежит патологическое накопление внесосудистой жидкости в легочной ткани и альвеолах, приводящее к снижению функциональных способностей легких
 Этиология инфекции интоксикации анафилактический шок поражения ЦНС утопление в условиях высокогорья, как побочный эффект от применения некоторых медикаментов (бета-блокаторы; вазотонические средства, увеличивающие нагрузку на сердце), при трансфузии избытка плазмозаменителей, быстрая эвакуация асцитической жидкости, удаление большого количества плазмы, отягощает течение острого (тромбоэмболия легочной артерии и ее ветвей) и хронического "легочного сердца".
Этиология инфекции интоксикации анафилактический шок поражения ЦНС утопление в условиях высокогорья, как побочный эффект от применения некоторых медикаментов (бета-блокаторы; вазотонические средства, увеличивающие нагрузку на сердце), при трансфузии избытка плазмозаменителей, быстрая эвакуация асцитической жидкости, удаление большого количества плазмы, отягощает течение острого (тромбоэмболия легочной артерии и ее ветвей) и хронического "легочного сердца".
 Наиболее часто к развитию отека легких приводит: Инфаркт миокарда и кардиосклероз. Артериальная гипертензия различного генеза. Пороки сердца (чаще митральный и аортальный стеноз).
Наиболее часто к развитию отека легких приводит: Инфаркт миокарда и кардиосклероз. Артериальная гипертензия различного генеза. Пороки сердца (чаще митральный и аортальный стеноз).
 Патогенез Увеличение гидростатического давления в системе малого круга кровообращения(не должен превышать 25 мм рт. ст. ) Увеличение проницаемости капиллярной стенки. Существенное снижение онкотического давления плазмы.
Патогенез Увеличение гидростатического давления в системе малого круга кровообращения(не должен превышать 25 мм рт. ст. ) Увеличение проницаемости капиллярной стенки. Существенное снижение онкотического давления плазмы.
 Важнейшей причиной повышения гидростатического давления в капиллярах легких является недостаточность левого желудочка→ увеличение диастолического объема левого желудочка → повышение в нем диастолического давления → увеличение давления в левом предсердии и сосудах малого круга, в том числе капиллярах.
Важнейшей причиной повышения гидростатического давления в капиллярах легких является недостаточность левого желудочка→ увеличение диастолического объема левого желудочка → повышение в нем диастолического давления → увеличение давления в левом предсердии и сосудах малого круга, в том числе капиллярах.
 Когда оно достигает 28 -30 мм рт. ст. и сравнивается с величиной онкотического давления, начинается активное пропотевание плазмы в ткань легких, значительно превышающее по объему ее последующую реабсорбцию в сосудистое русло, и развивается отек легких (основной механизм развития кардиогенного отека легких при остром инфаркте миокарда, кардиосклерозе, артериальной гипертензии, некоторых пороках, миокардитах и других сосудистых заболеваниях)
Когда оно достигает 28 -30 мм рт. ст. и сравнивается с величиной онкотического давления, начинается активное пропотевание плазмы в ткань легких, значительно превышающее по объему ее последующую реабсорбцию в сосудистое русло, и развивается отек легких (основной механизм развития кардиогенного отека легких при остром инфаркте миокарда, кардиосклерозе, артериальной гипертензии, некоторых пороках, миокардитах и других сосудистых заболеваниях)
 Клинически условно выделяют 4 стадии: 1 - диспноэтическая - характерны диспноэ, нарастание сухих хрипов, что связано с началом отека легочной (преимущественно интерстициальной) ткани, влажных хрипов мало; 2 - стадия ортопноэ - когда появляются влажные хрипы, число которых превалирует над сухими; 3 - стадия развернутой клиники, хрипы слышны на расстоянии, ортопноэ выраженное; 4 - крайне тяжелая стадия: масса разнокалиберных хрипов, пеновыделение, обильный холодный пот, прогрессирование диффузного цианоза. Эта стадия называется синдромом "кипящего самовара".
Клинически условно выделяют 4 стадии: 1 - диспноэтическая - характерны диспноэ, нарастание сухих хрипов, что связано с началом отека легочной (преимущественно интерстициальной) ткани, влажных хрипов мало; 2 - стадия ортопноэ - когда появляются влажные хрипы, число которых превалирует над сухими; 3 - стадия развернутой клиники, хрипы слышны на расстоянии, ортопноэ выраженное; 4 - крайне тяжелая стадия: масса разнокалиберных хрипов, пеновыделение, обильный холодный пот, прогрессирование диффузного цианоза. Эта стадия называется синдромом "кипящего самовара".
 ИНТЕРСТИЦИАЛЬНЫЙ ОЛ АЛЬВЕОЛЯРНЫЙ
ИНТЕРСТИЦИАЛЬНЫЙ ОЛ АЛЬВЕОЛЯРНЫЙ
 При интерстициальном отеке легких, которому соответствует клиническая картина сердечной астмы, происходит инфильтрация жидкостью всей ткани легких, в том числе периваскулярных и перибронхиальных пространств. Это резко ухудшает условия обмена кислородом и углекислотой между воздухом альвеол и кровью, способствует повышению легочного, сосудистого и бронхиального сопротивления. Дальнейшее поступление жидкости из интерстиция в полость альвеол приводит к альвеолярному отеку легких с разрушением сурфактанта, спадением альвеол, затоплением их транссудатом, содержащим не только белки крови, холестерин, но и форменные элементы. В этой стадии характерно образование чрезвычайно стойкой белковой пены, перекрывающей просвет бронхиол и бронхов, что в свою очередь приводит к фатальной гипоксемии и гипоксии (по типу асфиксии при утоплении). Приступ сердечной астмы обычно развивается ночью, больной просыпается от ощущения нехватки воздуха, принимает вынужденное сидячее положение, стремится подойти к окну, возбужден, появляется страх смерти, на вопросы отвечает с трудом, иногда кивком головы, ни на
При интерстициальном отеке легких, которому соответствует клиническая картина сердечной астмы, происходит инфильтрация жидкостью всей ткани легких, в том числе периваскулярных и перибронхиальных пространств. Это резко ухудшает условия обмена кислородом и углекислотой между воздухом альвеол и кровью, способствует повышению легочного, сосудистого и бронхиального сопротивления. Дальнейшее поступление жидкости из интерстиция в полость альвеол приводит к альвеолярному отеку легких с разрушением сурфактанта, спадением альвеол, затоплением их транссудатом, содержащим не только белки крови, холестерин, но и форменные элементы. В этой стадии характерно образование чрезвычайно стойкой белковой пены, перекрывающей просвет бронхиол и бронхов, что в свою очередь приводит к фатальной гипоксемии и гипоксии (по типу асфиксии при утоплении). Приступ сердечной астмы обычно развивается ночью, больной просыпается от ощущения нехватки воздуха, принимает вынужденное сидячее положение, стремится подойти к окну, возбужден, появляется страх смерти, на вопросы отвечает с трудом, иногда кивком головы, ни на
 альвеолярному иногда происходит очень быстро - в течение нескольких м Наиболее часто бурный альвеолярный отек легких развивается на фоне гипертонического криза или в дебюте инфаркта миокарда. Развернутая клиническая картина альвеолярного отека легких настолько ярка, что не в диагностических затруднений. Как правило, на фоне вышеописанной кли картины интерстициального отека легких в нижних отделах, а затем в сре отделах и над всей поверхностью легких появляется значительное количес разнокалиберных влажных хрипов. В некоторых случаях наряду с влажным выслушиваются сухие хрипы, и тогда необходима дифференциальная диагностика с приступом бронхиальной астмы. Как и сердечная астма, альвеолярный отек легких чаще наблюдается в ночное время. Иногда он б кратковременным и проходит самостоятельно, в некоторых случаях он дл несколько часов. При сильном пенообразовании смерть от асфиксии м наступить очень быстро - в ближайшие минуты после возникновения клини проявлений. Рентгенологически картина при альвеолярном отеке легких в типичных слу обусловливается симметричным пропитыванием транссудатом обоих ле преимущественной локализацией отека в прикорневых и базальных их от Лабораторные данные скудны, сводятся к резким сдвигам в газовом сост и кислотно-щелочном состоянии (метаболический ацидоз и гипоксемия) клинического значения не имеют. На ЭКГ отмечаются тахикардия, измене конечной части комплекса QT в виде снижения сегмента ST и повышения амплитуды зубца Р с его деформацией - как проявления острой перегру предсердий.
альвеолярному иногда происходит очень быстро - в течение нескольких м Наиболее часто бурный альвеолярный отек легких развивается на фоне гипертонического криза или в дебюте инфаркта миокарда. Развернутая клиническая картина альвеолярного отека легких настолько ярка, что не в диагностических затруднений. Как правило, на фоне вышеописанной кли картины интерстициального отека легких в нижних отделах, а затем в сре отделах и над всей поверхностью легких появляется значительное количес разнокалиберных влажных хрипов. В некоторых случаях наряду с влажным выслушиваются сухие хрипы, и тогда необходима дифференциальная диагностика с приступом бронхиальной астмы. Как и сердечная астма, альвеолярный отек легких чаще наблюдается в ночное время. Иногда он б кратковременным и проходит самостоятельно, в некоторых случаях он дл несколько часов. При сильном пенообразовании смерть от асфиксии м наступить очень быстро - в ближайшие минуты после возникновения клини проявлений. Рентгенологически картина при альвеолярном отеке легких в типичных слу обусловливается симметричным пропитыванием транссудатом обоих ле преимущественной локализацией отека в прикорневых и базальных их от Лабораторные данные скудны, сводятся к резким сдвигам в газовом сост и кислотно-щелочном состоянии (метаболический ацидоз и гипоксемия) клинического значения не имеют. На ЭКГ отмечаются тахикардия, измене конечной части комплекса QT в виде снижения сегмента ST и повышения амплитуды зубца Р с его деформацией - как проявления острой перегру предсердий.
 Лечение Лечебные мероприятия при интерстициальной и альвеолярной формах отека легких у кардиологических больных во многом схожи: они в первую очередь направлены на основной механизм развития отека с уменьшением венозного возврата к сердцу, снижением постнагрузки с увеличением пропульсивной функции левого желудочка и снижением повышенного гидростатического давления в сосудах малого круга. При альвеолярном отеке легких добавляются мероприятия, направленные на разрушение пены, а также более энергичную коррекцию вторичных расстройств. При лечении отека легких решают следующие задачи: А. Уменьшение гипертензии в молом круге кровообращения путем: - снижения венозного возврата к сердцу; - уменьшения объема циркулирующей крови (ОЦК); - дегидратации легких; - нормализации АД; - обезболивания. Б. Повышение сократимости миокарда левого желудочка при назначении: - инотропных средств; - антиаритмических средств (при необходимости). В. Нормализация кислотно-щелочного состава газов крови. Г. Вспомогательные мероприятия.
Лечение Лечебные мероприятия при интерстициальной и альвеолярной формах отека легких у кардиологических больных во многом схожи: они в первую очередь направлены на основной механизм развития отека с уменьшением венозного возврата к сердцу, снижением постнагрузки с увеличением пропульсивной функции левого желудочка и снижением повышенного гидростатического давления в сосудах малого круга. При альвеолярном отеке легких добавляются мероприятия, направленные на разрушение пены, а также более энергичную коррекцию вторичных расстройств. При лечении отека легких решают следующие задачи: А. Уменьшение гипертензии в молом круге кровообращения путем: - снижения венозного возврата к сердцу; - уменьшения объема циркулирующей крови (ОЦК); - дегидратации легких; - нормализации АД; - обезболивания. Б. Повышение сократимости миокарда левого желудочка при назначении: - инотропных средств; - антиаритмических средств (при необходимости). В. Нормализация кислотно-щелочного состава газов крови. Г. Вспомогательные мероприятия.

