ARDS.pptx
- Количество слайдов: 130
 ОСТРЫЙ РЕСПИРАТОРНЫЙ ДИСТРЕСС СИНДРОМ Мазурок В. А. 1
ОСТРЫЙ РЕСПИРАТОРНЫЙ ДИСТРЕСС СИНДРОМ Мазурок В. А. 1
 Терминология &Острый респираторный дистресс синдром &Некардиогенный отек &Легкое Дананга &Посттрансфузионное, постперфузионное легкое &Шоковое легкое &Травматическое легкое &Влажное легкое 2
Терминология &Острый респираторный дистресс синдром &Некардиогенный отек &Легкое Дананга &Посттрансфузионное, постперфузионное легкое &Шоковое легкое &Травматическое легкое &Влажное легкое 2
 История @ Sir William Osler профессор медицины Mc. Gill University, Canada - конец IX века @ Ashbaugh D. G. , Bigelow D. B. , Petty T. L. et al. Lancet Acute respiratory distress in adults. 1967; 2: 319 -323 @12 пациентов @Патология похожая на болезнь гиалиновых мембран у новорожденных 3
История @ Sir William Osler профессор медицины Mc. Gill University, Canada - конец IX века @ Ashbaugh D. G. , Bigelow D. B. , Petty T. L. et al. Lancet Acute respiratory distress in adults. 1967; 2: 319 -323 @12 пациентов @Патология похожая на болезнь гиалиновых мембран у новорожденных 3
 Ранние определения &Цианоз, устойчивый к кислородотерапии &Сниженный легочный компляйнс &Распространенные инфильтраты на рентгенограммах легких L Трудности: L Отсутствие специфических критериев L Разногласия по распространенности и летальности 4
Ранние определения &Цианоз, устойчивый к кислородотерапии &Сниженный легочный компляйнс &Распространенные инфильтраты на рентгенограммах легких L Трудности: L Отсутствие специфических критериев L Разногласия по распространенности и летальности 4
 Пересмотр определений G 1988: четырехступенчатая шкала повреждения легких (Murray J. F. 1988) Уровень PEEP F Pa. O 2/Fi. O 2 отношение Баллы F Статический компляйнс F Степень инфильтративных изменений F G 1992: Американо-Европейская согласительная конференция по РДСВ (США, май 1992 г; Испания, октябрь 1992 г. ) F материалы опубликованы в 1994 г. 5
Пересмотр определений G 1988: четырехступенчатая шкала повреждения легких (Murray J. F. 1988) Уровень PEEP F Pa. O 2/Fi. O 2 отношение Баллы F Статический компляйнс F Степень инфильтративных изменений F G 1992: Американо-Европейская согласительная конференция по РДСВ (США, май 1992 г; Испания, октябрь 1992 г. ) F материалы опубликованы в 1994 г. 5
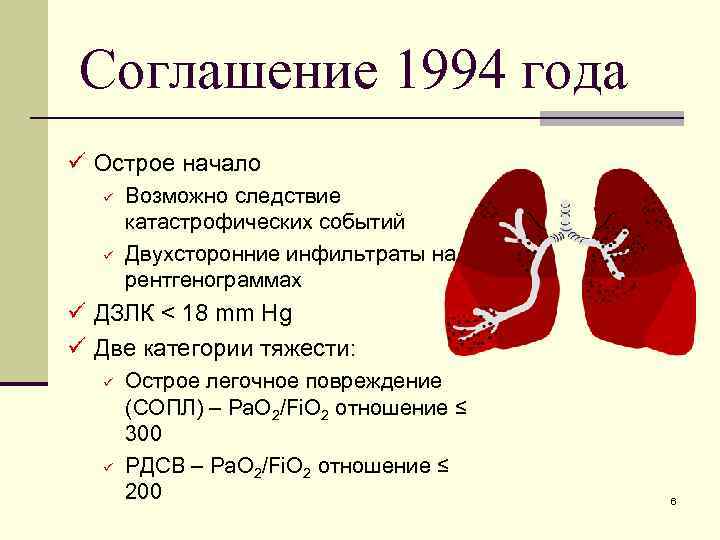 Соглашение 1994 года ü Острое начало ü ü Возможно следствие катастрофических событий Двухсторонние инфильтраты на рентгенограммах ü ДЗЛК < 18 mm Hg ü Две категории тяжести: ü ü Острое легочное повреждение (СОПЛ) – Pa. O 2/Fi. O 2 отношение ≤ 300 РДСВ – Pa. O 2/Fi. O 2 отношение ≤ 200 6
Соглашение 1994 года ü Острое начало ü ü Возможно следствие катастрофических событий Двухсторонние инфильтраты на рентгенограммах ü ДЗЛК < 18 mm Hg ü Две категории тяжести: ü ü Острое легочное повреждение (СОПЛ) – Pa. O 2/Fi. O 2 отношение ≤ 300 РДСВ – Pa. O 2/Fi. O 2 отношение ≤ 200 6
 The Berlin definition Timing Within 1 week of a known clinical insult or new/worsening respiratory symptoms Bilateral opacities—not fully explained by effusions, Chest imaging lobar/lung collapse, or nodules Origin of edema Respiratory failure not fully explained by cardiac failure or fluid overload; Need objective assessment (e. g. , echocardiography) to exclude hydrostatic edema if no risk factor present Oxygenation Mild 200
The Berlin definition Timing Within 1 week of a known clinical insult or new/worsening respiratory symptoms Bilateral opacities—not fully explained by effusions, Chest imaging lobar/lung collapse, or nodules Origin of edema Respiratory failure not fully explained by cardiac failure or fluid overload; Need objective assessment (e. g. , echocardiography) to exclude hydrostatic edema if no risk factor present Oxygenation Mild 200
 Эпидемиология L Цифры до 1994 года не соответствуют истине L По критериям 1994 года: L 17. 9/100, 000 – острое повреждение легких L 13. 5/100, 000 – РДСВ L Проводятся текущие эпидемиологические исследования L У детей: примерно 1% от всех, поступивших в ОРИТ 8
Эпидемиология L Цифры до 1994 года не соответствуют истине L По критериям 1994 года: L 17. 9/100, 000 – острое повреждение легких L 13. 5/100, 000 – РДСВ L Проводятся текущие эпидемиологические исследования L У детей: примерно 1% от всех, поступивших в ОРИТ 8
 Эпидемиология L ОПЛ: 86 случаев на 100000 чел. в год; L ОРДС: 64 случая на 100000 чел. в год; год L 3 -15% больных ОРИТ. Brun-Buisson C et al. Intensive Care Med 2004; 30: 51 -61 Hemmila MR et al. Crit Care Med 2006; 34: S 278 -S 290 Rubenfeld GD et al. NEJM 2005; 353: 1685 -1693 L 140, 000 случаев ОРДС в год (США) Rubenfeld GD et al. // N Engl J Med 2005; 353: 1685 -93. 9
Эпидемиология L ОПЛ: 86 случаев на 100000 чел. в год; L ОРДС: 64 случая на 100000 чел. в год; год L 3 -15% больных ОРИТ. Brun-Buisson C et al. Intensive Care Med 2004; 30: 51 -61 Hemmila MR et al. Crit Care Med 2006; 34: S 278 -S 290 Rubenfeld GD et al. NEJM 2005; 353: 1685 -1693 L 140, 000 случаев ОРДС в год (США) Rubenfeld GD et al. // N Engl J Med 2005; 353: 1685 -93. 9
 Летальность L 22 -41% The ARDSNet. // N Engl J Med 2000; 342: 1301 -84. ARDS Clinical Trials Network. // N Engl J Med 2004; 351: 327 -36. Spragg RG, Lewis JF, Walmrath HD, et al. // N Engl J Med 2004; 351: 884 -92. ARDS Clinical Trials Network. // N Engl J Med 2006; 354: 2564 -75. Mercat A, Richard JC, Vielle B, et al. // JAMA 2008; 299: 646 -55. Papazian L, Forel J-M, Gacouin A, et al. // N Engl J Med 2010; 363: 1107 -16. Matthay MA, Brower RG, Carson S, et al. // Am J Respir Crit Care Med 2011 K Некоторое снижение в последние годы: K Оптимизация респираторной терапии K Ранняя диагностика и лечение 10
Летальность L 22 -41% The ARDSNet. // N Engl J Med 2000; 342: 1301 -84. ARDS Clinical Trials Network. // N Engl J Med 2004; 351: 327 -36. Spragg RG, Lewis JF, Walmrath HD, et al. // N Engl J Med 2004; 351: 884 -92. ARDS Clinical Trials Network. // N Engl J Med 2006; 354: 2564 -75. Mercat A, Richard JC, Vielle B, et al. // JAMA 2008; 299: 646 -55. Papazian L, Forel J-M, Gacouin A, et al. // N Engl J Med 2010; 363: 1107 -16. Matthay MA, Brower RG, Carson S, et al. // Am J Respir Crit Care Med 2011 K Некоторое снижение в последние годы: K Оптимизация респираторной терапии K Ранняя диагностика и лечение 10
 Выжившие L У большинства низкое качество жизни как минимум 5 лет Herridge MS, et al. // N Engl J Med 2011; 364: 1293 -304. n 2 -4 кратно повышенные ежегодные затраты на лечение Rubenfeld GD, Herridge MS. // Chest 2007; 131: 554 -62. 11
Выжившие L У большинства низкое качество жизни как минимум 5 лет Herridge MS, et al. // N Engl J Med 2011; 364: 1293 -304. n 2 -4 кратно повышенные ежегодные затраты на лечение Rubenfeld GD, Herridge MS. // Chest 2007; 131: 554 -62. 11
 Провоцирующие факторы MПрямые: MПневмония, аспирация, вдыхание газов и дыма MОпосредованные: MСепсис, травма, панкреатит и т. п. MСмешанные Rubenfeld GD, Herridge MS. // Chest 2007; 131: 554 -62. 12
Провоцирующие факторы MПрямые: MПневмония, аспирация, вдыхание газов и дыма MОпосредованные: MСепсис, травма, панкреатит и т. п. MСмешанные Rubenfeld GD, Herridge MS. // Chest 2007; 131: 554 -62. 12
 Патогенез FПровоцирующее событие FВоспалительные медиаторы FПовреждение эндотелия микроциркуляторного русла FПовреждение альвеолярного эпителия FПовышение альвеолярной проницаемости приводит к накоплению отечной жидкости в просвете альвеол 13
Патогенез FПровоцирующее событие FВоспалительные медиаторы FПовреждение эндотелия микроциркуляторного русла FПовреждение альвеолярного эпителия FПовышение альвеолярной проницаемости приводит к накоплению отечной жидкости в просвете альвеол 13
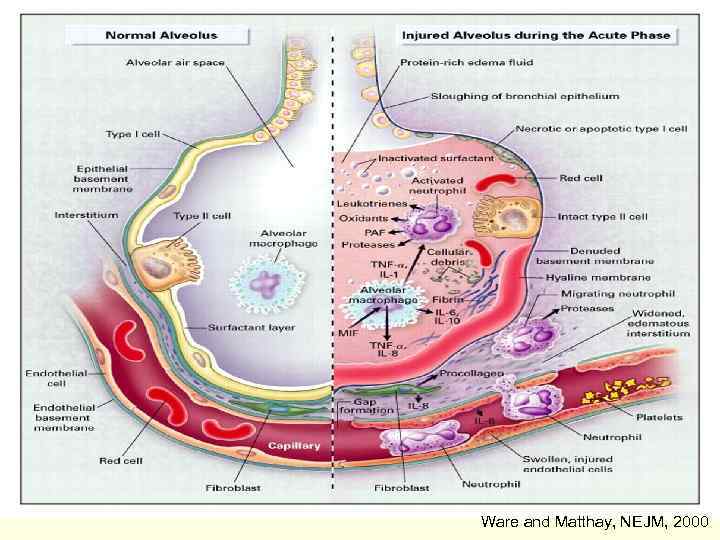 15 Ware and Matthay, NEJM, 2000
15 Ware and Matthay, NEJM, 2000
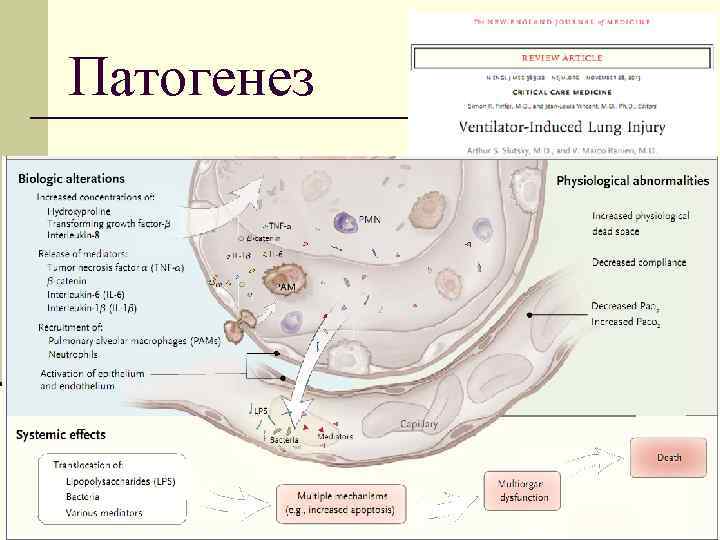 Патогенез 16
Патогенез 16
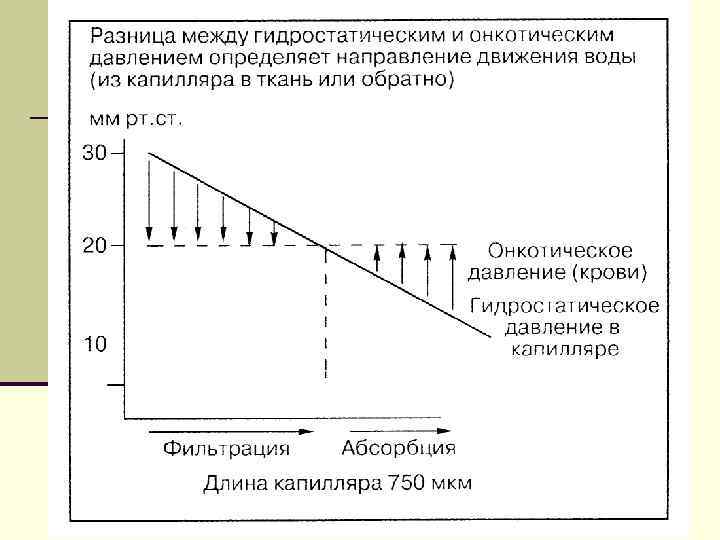 17
17
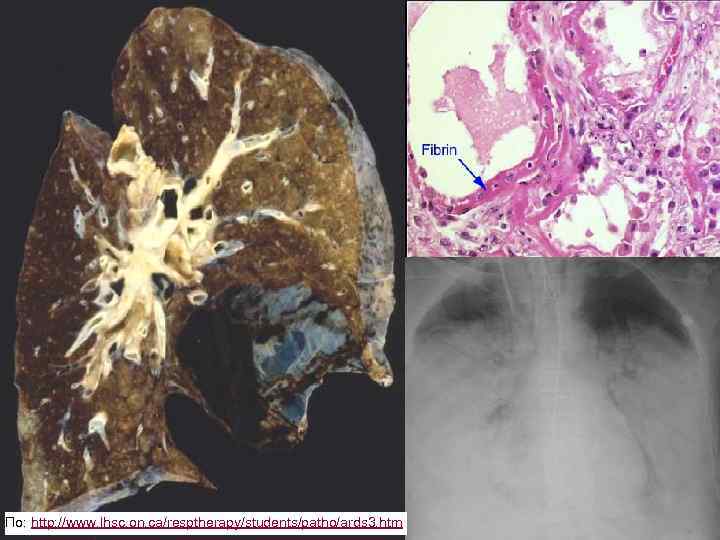 18 По: http: //www. lhsc. on. ca/resptherapy/students/patho/ards 3. htm
18 По: http: //www. lhsc. on. ca/resptherapy/students/patho/ards 3. htm
 Стадии þ Острая, экссудативная фаза: þ þ þ Быстрое развитие ДН после триггера Диффузное повреждение альвеол с воспалительной клеточной инфильтрацией Формирование гиалиновых мембран Повреждение капиллярного русла Затопление альвеол отечной жидкостью с большим количеством белка Нарушение целостности альвеолярного эпителия 19
Стадии þ Острая, экссудативная фаза: þ þ þ Быстрое развитие ДН после триггера Диффузное повреждение альвеол с воспалительной клеточной инфильтрацией Формирование гиалиновых мембран Повреждение капиллярного русла Затопление альвеол отечной жидкостью с большим количеством белка Нарушение целостности альвеолярного эпителия 19
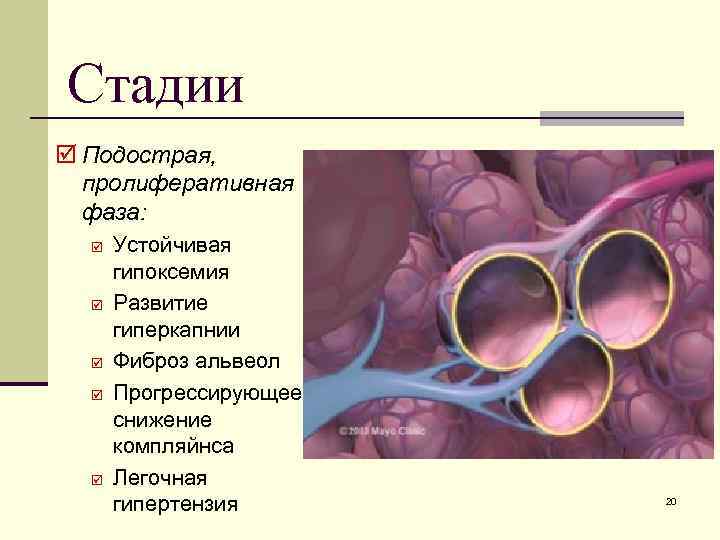 Стадии þ Подострая, пролиферативная фаза: þ þ þ Устойчивая гипоксемия Развитие гиперкапнии Фиброз альвеол Прогрессирующее снижение компляйнса Легочная гипертензия 20
Стадии þ Подострая, пролиферативная фаза: þ þ þ Устойчивая гипоксемия Развитие гиперкапнии Фиброз альвеол Прогрессирующее снижение компляйнса Легочная гипертензия 20
 Стадии þ Хроническая фаза: þ Облитерация альвеол, бронхиол и легочных капилляров þ Фаза восстановления: þ þ þ Постепенное разрешение гипоксемии Повышение компляйнса Разрешение рентгенологических изменений 21
Стадии þ Хроническая фаза: þ Облитерация альвеол, бронхиол и легочных капилляров þ Фаза восстановления: þ þ þ Постепенное разрешение гипоксемии Повышение компляйнса Разрешение рентгенологических изменений 21
 Патофизиология FНарушение диффузии газов FНесоответствие доставки и потребления кислорода FСердечно-легочные взаимодействия FВовлечение других органов 23
Патофизиология FНарушение диффузии газов FНесоответствие доставки и потребления кислорода FСердечно-легочные взаимодействия FВовлечение других органов 23
 Нарушение газообмена L Гипоксемия: признак РДСВ L Повышение капиллярной проницаемости: F Интерстициальный и альвеолярный отек; F Повреждение сурфактанта; F Снижение ФОЕ; F Нарушение диффузии и шунтирование справа налево. 24
Нарушение газообмена L Гипоксемия: признак РДСВ L Повышение капиллярной проницаемости: F Интерстициальный и альвеолярный отек; F Повреждение сурфактанта; F Снижение ФОЕ; F Нарушение диффузии и шунтирование справа налево. 24
 Несоответствие VO 2 и DO 2 25
Несоответствие VO 2 и DO 2 25
 Несоответствие VO 2 и DO 2 n Патологическая зависимость потребления кислорода от скорости перфузии Max O 2 экстракция VO 2 Критическая DO 2 Норма VO 2 = DO 2 X O 2 ER Критическая DO 2 Септический шок/РДСВ Зависимость от потока 26
Несоответствие VO 2 и DO 2 n Патологическая зависимость потребления кислорода от скорости перфузии Max O 2 экстракция VO 2 Критическая DO 2 Норма VO 2 = DO 2 X O 2 ER Критическая DO 2 Септический шок/РДСВ Зависимость от потока 26
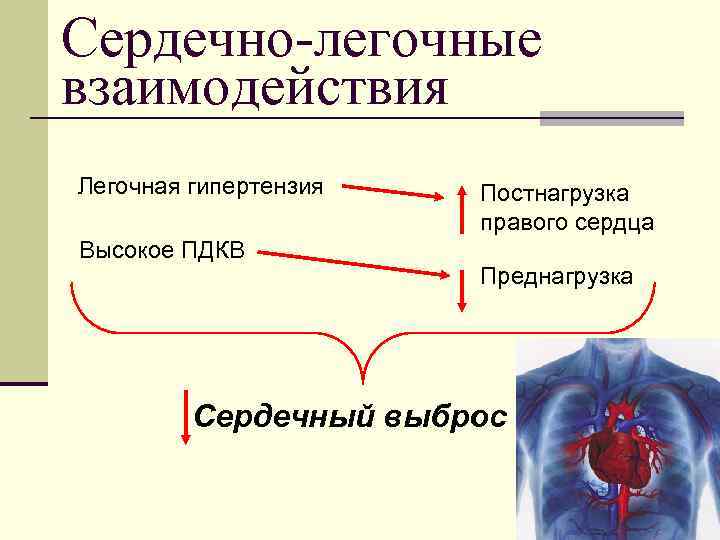 Сердечно-легочные взаимодействия Легочная гипертензия Высокое ПДКВ Постнагрузка правого сердца Преднагрузка Сердечный выброс 27
Сердечно-легочные взаимодействия Легочная гипертензия Высокое ПДКВ Постнагрузка правого сердца Преднагрузка Сердечный выброс 27
 Сердечно-легочные взаимодействия National Heart, Lung, and Blood Institute Acute Respiratory Distress Syndrome (ARDS) Clinical Trials Network, Wheeler AP et al. Pulmonary-artery versus central venous catheter to guide treatment of acute lung injury. N Engl J Med. 2006 n Использование катетера Сван-Ганца не улучшает исхода по сравнению с использованием ЦВД 28
Сердечно-легочные взаимодействия National Heart, Lung, and Blood Institute Acute Respiratory Distress Syndrome (ARDS) Clinical Trials Network, Wheeler AP et al. Pulmonary-artery versus central venous catheter to guide treatment of acute lung injury. N Engl J Med. 2006 n Использование катетера Сван-Ганца не улучшает исхода по сравнению с использованием ЦВД 28
 Генеральная задача C Оптимизировать DO 2/VO 2 соотношение FDO 2 ü ü ü Гемоглобин Механическая вентиляция Кислород/ПДКВ/… FDO 2/VO 2 ü ü ü Преднагрузка Постнагрузка Сократимость 29
Генеральная задача C Оптимизировать DO 2/VO 2 соотношение FDO 2 ü ü ü Гемоглобин Механическая вентиляция Кислород/ПДКВ/… FDO 2/VO 2 ü ü ü Преднагрузка Постнагрузка Сократимость 29
 МРП FТрадиционная механическая вентиляция FНовые модели: FВысокочастотная вентиляция FЭКМО FИнновационные стратегии: FОксид азота (NO) FЖидкостная вентиляция FЭкзогенное введение сурфактанта 30
МРП FТрадиционная механическая вентиляция FНовые модели: FВысокочастотная вентиляция FЭКМО FИнновационные стратегии: FОксид азота (NO) FЖидкостная вентиляция FЭкзогенное введение сурфактанта 30
 МРП: цели ü Достижение и поддержание адекватного газообмена ü Снижение риска легочного повреждения ü Снижение работы дыхания больного ü Оптимизация комфорта пациента 31
МРП: цели ü Достижение и поддержание адекватного газообмена ü Снижение риска легочного повреждения ü Снижение работы дыхания больного ü Оптимизация комфорта пациента 31
 МРП: средства FPEEP FPpeak FИнверсия I: E FКислород F Низкий объем вдоха (? ) F Вентиляция в положении на животе (? ) F … (? ) 32
МРП: средства FPEEP FPpeak FИнверсия I: E FКислород F Низкий объем вдоха (? ) F Вентиляция в положении на животе (? ) F … (? ) 32
 Маневр раскрытия 39
Маневр раскрытия 39
 ДО… 40
ДО… 40
 41
41
 Маневр раскрытия 42
Маневр раскрытия 42
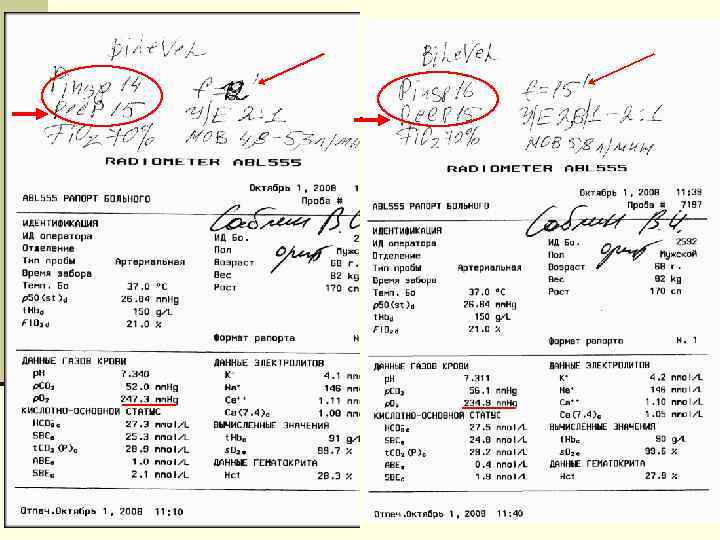 43
43
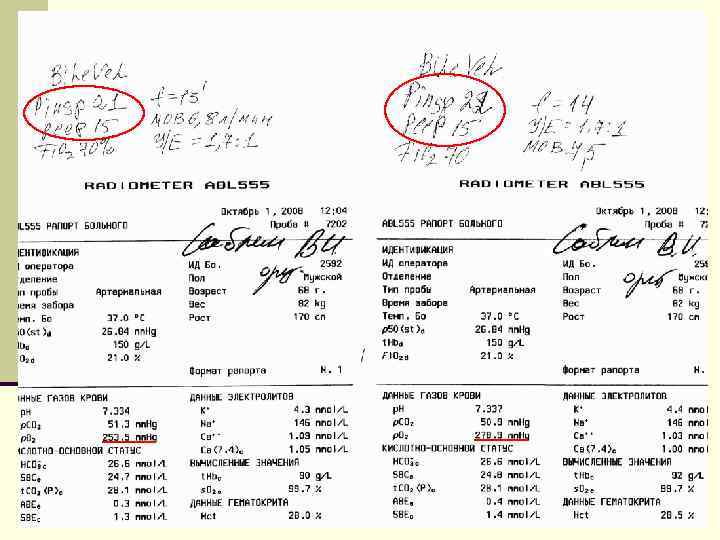 44
44
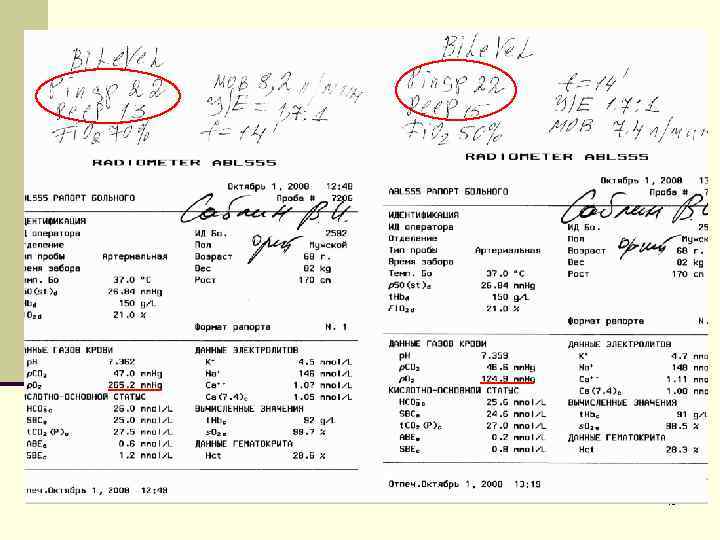 45
45
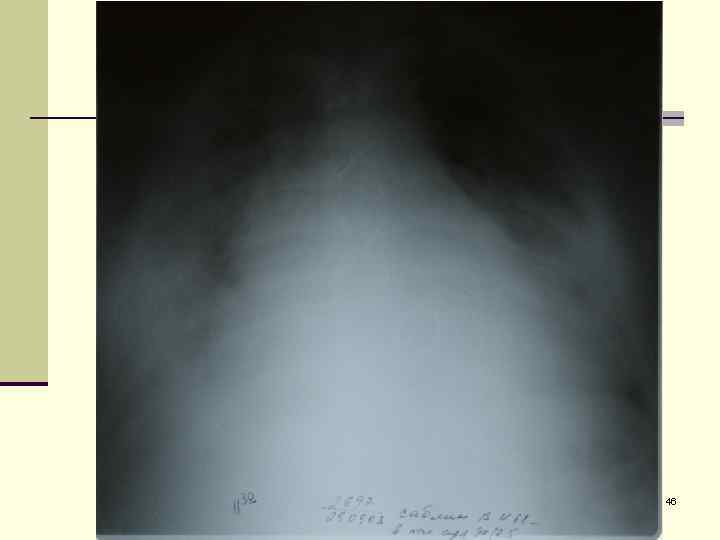 46
46
 47
47
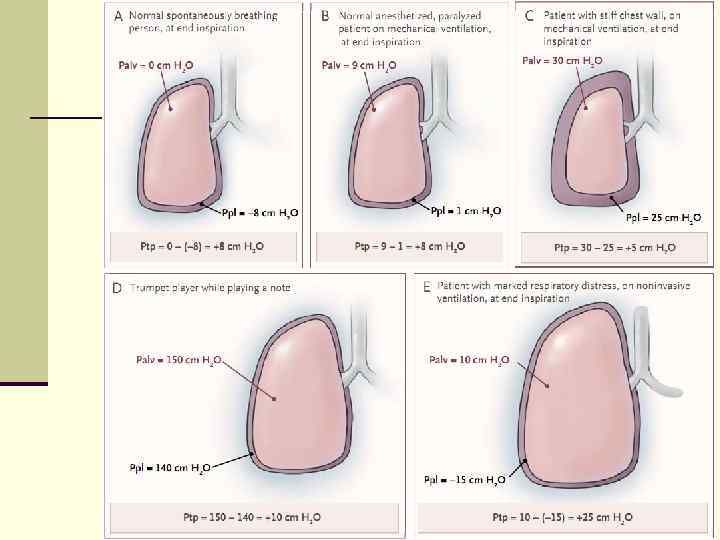
 МРП: нормативы G Согласительная конференция (American College of Chest Physicians’ 1993): G Нормативы механической вентиляции при РДСВ; G Если возможно сохранять Рplateau ≤ 35 cm H 2 O; G Объем вдоха следует уменьшить для достижения указанного давления, 48
МРП: нормативы G Согласительная конференция (American College of Chest Physicians’ 1993): G Нормативы механической вентиляции при РДСВ; G Если возможно сохранять Рplateau ≤ 35 cm H 2 O; G Объем вдоха следует уменьшить для достижения указанного давления, 48
 49
49
 50
50
 Рейтинг доказательности I. Большие рандомизированные исследования с (Dellinger, et. al. Crit Care Med 2004, 32: 858 -873) ясными результатами; низким риском ложноположительных (a) и ложно-отрицательных (b) выводов; II. Небольшие рандомизированные исследование с нечеткими результатами; умеренным/высоким риском ложно-положительных (a) и ложноотрицательных (b) выводов; III. Нерандомизированные исследования с параллельным контролем; IV. Нерандомизированные исследования с ретроспективным контролем и экспертной оценкой; V. Клинические примеры, неконтролируемые исследования, экспертные заключения. 51
Рейтинг доказательности I. Большие рандомизированные исследования с (Dellinger, et. al. Crit Care Med 2004, 32: 858 -873) ясными результатами; низким риском ложноположительных (a) и ложно-отрицательных (b) выводов; II. Небольшие рандомизированные исследование с нечеткими результатами; умеренным/высоким риском ложно-положительных (a) и ложноотрицательных (b) выводов; III. Нерандомизированные исследования с параллельным контролем; IV. Нерандомизированные исследования с ретроспективным контролем и экспертной оценкой; V. Клинические примеры, неконтролируемые исследования, экспертные заключения. 51
 Рейтинг рекомендаций (Dellinger, et. al. Crit Care Med 2004, 32: 858 -873) A. На основании как минимум двух исследований I уровня; B. На основании только одного исследования I уровня; C. На основании исследований II уровня; D. На основании как минимум одного исследования III; E. На основании исследований IV или V 52
Рейтинг рекомендаций (Dellinger, et. al. Crit Care Med 2004, 32: 858 -873) A. На основании как минимум двух исследований I уровня; B. На основании только одного исследования I уровня; C. На основании исследований II уровня; D. На основании как минимум одного исследования III; E. На основании исследований IV или V 52
 ИВЛ при септическом СОПЛ/РДСВ (Dellinger, et. al. Crit Care Med 2004, 32: 858 -873) 4 Высокий ДО > 6 мл/кг, вместе с высоким давлением плато > 30 см H 2 O, следует избегать; 4 Гиперкапния может быть хорошо переносима пациентами с СОПЛ/РДСВ если это необходимо для снижения ДО и давления плато; 4 Минимальное ПДКВ следует установить для предотвращения легочного коллапса в конце выдоха. Ступень B Ступень C Ступень E ARDSNet. N Eng J Med 2000; 342: 1301 -1308. 53
ИВЛ при септическом СОПЛ/РДСВ (Dellinger, et. al. Crit Care Med 2004, 32: 858 -873) 4 Высокий ДО > 6 мл/кг, вместе с высоким давлением плато > 30 см H 2 O, следует избегать; 4 Гиперкапния может быть хорошо переносима пациентами с СОПЛ/РДСВ если это необходимо для снижения ДО и давления плато; 4 Минимальное ПДКВ следует установить для предотвращения легочного коллапса в конце выдоха. Ступень B Ступень C Ступень E ARDSNet. N Eng J Med 2000; 342: 1301 -1308. 53
 ИВЛ при септическом СОПЛ/РДСВ (Dellinger, et. al. Crit Care Med 2004, 32: 858 -873) 4 В условиях хорошего технического оснащения и подготовленного персонала положение на животе следует использовать у пациентов с РДСВ, требующих высокого Fi. O 2 или давления плато, в случае если нет высокого риска при изменении положения тела; 4 При отсутствии противопоказаний пациенты на ИВЛ должны лежать с приподнятым на 45° головным концом Drakulovic M. Lancet 1999; 354: 1851 -1858. кровати для предотвращения пневмонии, связанной с вентиляцией. Ступень Е Ступень С 54
ИВЛ при септическом СОПЛ/РДСВ (Dellinger, et. al. Crit Care Med 2004, 32: 858 -873) 4 В условиях хорошего технического оснащения и подготовленного персонала положение на животе следует использовать у пациентов с РДСВ, требующих высокого Fi. O 2 или давления плато, в случае если нет высокого риска при изменении положения тела; 4 При отсутствии противопоказаний пациенты на ИВЛ должны лежать с приподнятым на 45° головным концом Drakulovic M. Lancet 1999; 354: 1851 -1858. кровати для предотвращения пневмонии, связанной с вентиляцией. Ступень Е Ступень С 54
 ИВЛ при септическом СОПЛ/РДСВ (Dellinger, et. al. Crit Care Med 2004, 32: 858 -873) 4 Необходимо иметь протокол отлучения от вентилятора. 4 Пациентам следует доверять самостоятельное Ступень А дыхание при соблюдении следующих критериев: F Бодрствование; F Низкие пиковое давление и ПДКВ; F Отсутствие тяжелой сопутствующей патологии; F Стабильная гемодинамика без вазопрессоров; F Необходимая Fi. O 2 может быть обеспечена маской или носовыми канюлями. Esteban A. Am J Respir Crit Care Med 1999; 159: 512 -518. Ely EW. N Engl J Med 1996; 335: 1864 -1869. Esteban A. Am J Respir Crit Care Med 1997; 156: 459 -465. 55
ИВЛ при септическом СОПЛ/РДСВ (Dellinger, et. al. Crit Care Med 2004, 32: 858 -873) 4 Необходимо иметь протокол отлучения от вентилятора. 4 Пациентам следует доверять самостоятельное Ступень А дыхание при соблюдении следующих критериев: F Бодрствование; F Низкие пиковое давление и ПДКВ; F Отсутствие тяжелой сопутствующей патологии; F Стабильная гемодинамика без вазопрессоров; F Необходимая Fi. O 2 может быть обеспечена маской или носовыми канюлями. Esteban A. Am J Respir Crit Care Med 1999; 159: 512 -518. Ely EW. N Engl J Med 1996; 335: 1864 -1869. Esteban A. Am J Respir Crit Care Med 1997; 156: 459 -465. 55
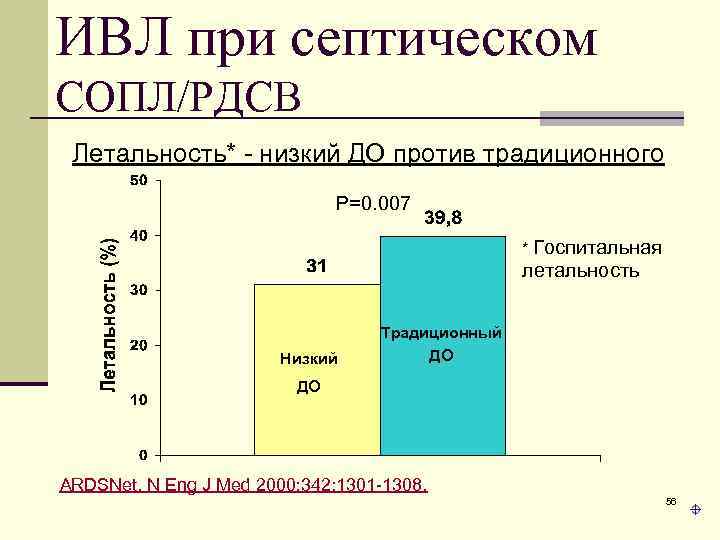 ИВЛ при септическом СОПЛ/РДСВ Летальность* - низкий ДО против традиционного P=0. 007 * Госпитальная летальность Низкий Традиционный ДО ДО ARDSNet. N Eng J Med 2000; 342: 1301 -1308. 56
ИВЛ при септическом СОПЛ/РДСВ Летальность* - низкий ДО против традиционного P=0. 007 * Госпитальная летальность Низкий Традиционный ДО ДО ARDSNet. N Eng J Med 2000; 342: 1301 -1308. 56
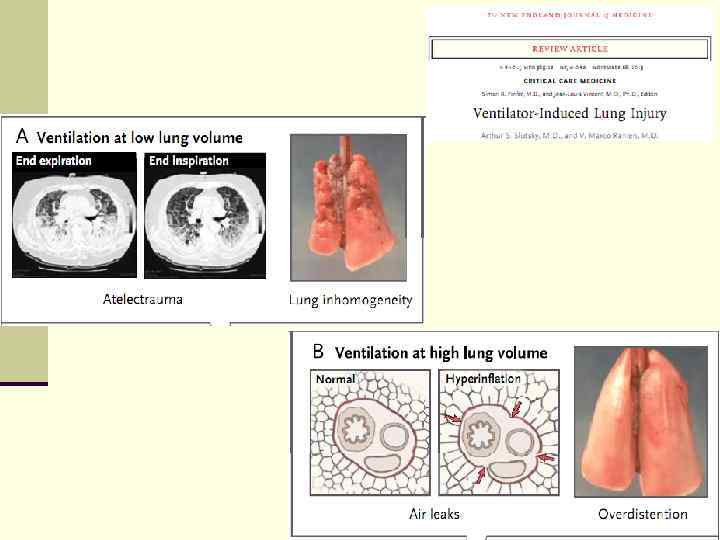
 Результат исследования ARDSNet. N Eng J Med 2000; 342: 1301 -1308 4 У пациентов с острым СОПЛ/РДСВ механическая вентиляция легких с низким ДО приводит к укорочению длительности вентиляции и снижению летальности ? 57
Результат исследования ARDSNet. N Eng J Med 2000; 342: 1301 -1308 4 У пациентов с острым СОПЛ/РДСВ механическая вентиляция легких с низким ДО приводит к укорочению длительности вентиляции и снижению летальности ? 57
 58
58
 ПДКВ: преимущества J Повышает оксигенацию J Уменьшает шунтирование крови справа налево J Перемещает отечную жидкость в интерстиций J Уменьшает ателектазирование K Увеличивает транспульмональное давление 59
ПДКВ: преимущества J Повышает оксигенацию J Уменьшает шунтирование крови справа налево J Перемещает отечную жидкость в интерстиций J Уменьшает ателектазирование K Увеличивает транспульмональное давление 59
 ПДКВ: преимущества 4 Gonto-Vidal F. et al. Med Intensiva, 2007 (Мета-анализ): 4 Источники: Pub. Med, EMBASE, Cochrane database. 4 Сравнение высокого и «обычного» PEEP при лечении больных с ОРДС: J Снижение летальности у больных при настройке ПДКВ по биомеханике дыхания. 60
ПДКВ: преимущества 4 Gonto-Vidal F. et al. Med Intensiva, 2007 (Мета-анализ): 4 Источники: Pub. Med, EMBASE, Cochrane database. 4 Сравнение высокого и «обычного» PEEP при лечении больных с ОРДС: J Снижение летальности у больных при настройке ПДКВ по биомеханике дыхания. 60
 ПДКВ: профилактика 4 Pepe PE et al. NEJM 1984; 311: 281 -6. 4 Проспективная случайная выборка интубированных пациентов с риском развития РДСВ 4 Вентиляция без ПДКВ против ПДКВ 8 см Н 2 О в течение 72 часа L Нет отличий в частоте развития РДСВ, осложнений, длительности вентиляции и нахождения в ОРИТ, времени госпитализации, тяжести течения заболевания и летальности 61
ПДКВ: профилактика 4 Pepe PE et al. NEJM 1984; 311: 281 -6. 4 Проспективная случайная выборка интубированных пациентов с риском развития РДСВ 4 Вентиляция без ПДКВ против ПДКВ 8 см Н 2 О в течение 72 часа L Нет отличий в частоте развития РДСВ, осложнений, длительности вентиляции и нахождения в ОРИТ, времени госпитализации, тяжести течения заболевания и летальности 61
 Инверсное отношение I: E FИнверсия времени вдоха–выдоха 1, 1: 1 – 4: 1; FОчередной вдох начинается до полного удаления газа из грудной клетки auto. PEEP с раскрытием альвеол; L Возможно падение сердечного выброса вследствие повышенного среднего альвеолярного давления. 62
Инверсное отношение I: E FИнверсия времени вдоха–выдоха 1, 1: 1 – 4: 1; FОчередной вдох начинается до полного удаления газа из грудной клетки auto. PEEP с раскрытием альвеол; L Возможно падение сердечного выброса вследствие повышенного среднего альвеолярного давления. 62
 Осторожно! ! MИВЛ с жесткими параметрами следует проводить при наличии адекватного мониторинга; MИнверсия I: E более 1, 5: 1 при отсутствии контроля параметров давления в дыхательных путях может быть опасна. 63
Осторожно! ! MИВЛ с жесткими параметрами следует проводить при наличии адекватного мониторинга; MИнверсия I: E более 1, 5: 1 при отсутствии контроля параметров давления в дыхательных путях может быть опасна. 63
 НЕРЕСПИРАТОРНЫЕ МЕТОДЫ n Кортикостероиды n ЭКМО n Положение на животе n Сурфактант n Ингалируемые вазодилататоры n Миорелаксанты n Жидкостная вентиляция n Интестинальная оксигенация n …? 64
НЕРЕСПИРАТОРНЫЕ МЕТОДЫ n Кортикостероиды n ЭКМО n Положение на животе n Сурфактант n Ингалируемые вазодилататоры n Миорелаксанты n Жидкостная вентиляция n Интестинальная оксигенация n …? 64
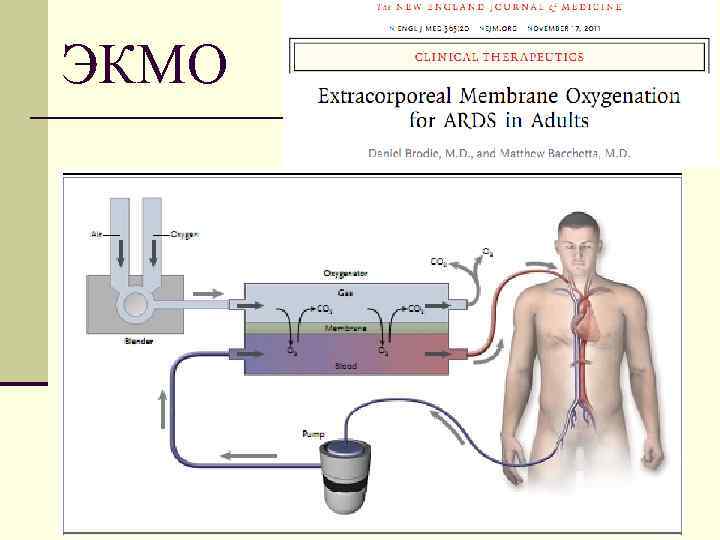 ЭКМО 65
ЭКМО 65
 Экстракорпоральная оксигенация (ЭКМО) 4 Zapol WM et al. JAMA 1979; 242(20): 2193 -6 4 Случайная выборка 90 взрослых пациентов 4 Многоцентровое исследование 4 Традиционная ИВЛ против ИВЛ в комплексе с частичной веноартериальной оксигенацией LНет преимуществ 66
Экстракорпоральная оксигенация (ЭКМО) 4 Zapol WM et al. JAMA 1979; 242(20): 2193 -6 4 Случайная выборка 90 взрослых пациентов 4 Многоцентровое исследование 4 Традиционная ИВЛ против ИВЛ в комплексе с частичной веноартериальной оксигенацией LНет преимуществ 66
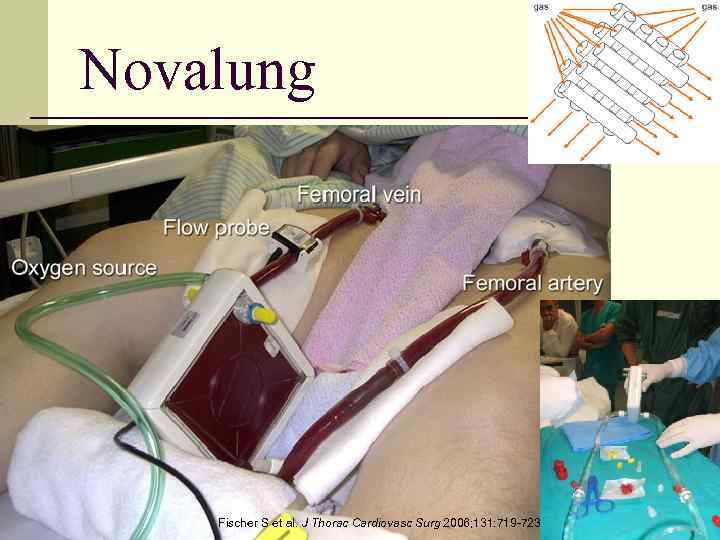 Novalung 68 Fischer S et al. J Thorac Cardiovasc Surg 2006; 131: 719 -723
Novalung 68 Fischer S et al. J Thorac Cardiovasc Surg 2006; 131: 719 -723
 71
71
 72
72
 Фото к. м. н. С. Г. Парваняна Когда совсем плохо 73
Фото к. м. н. С. Г. Парваняна Когда совсем плохо 73
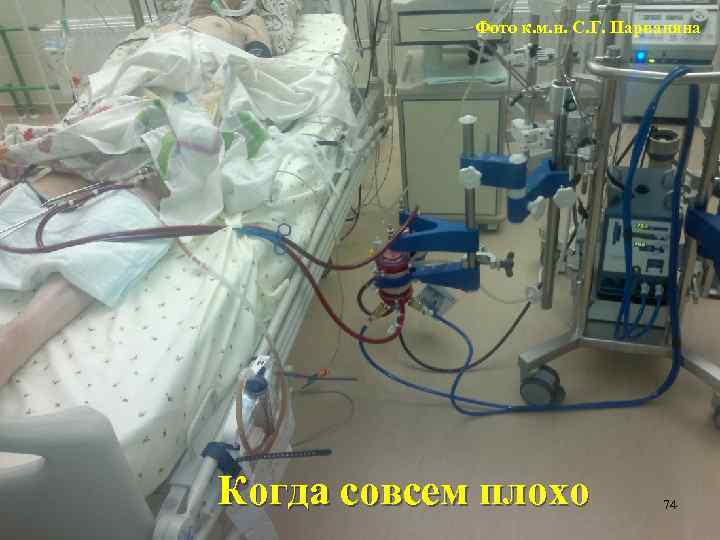 Фото к. м. н. С. Г. Парваняна Когда совсем плохо 74
Фото к. м. н. С. Г. Парваняна Когда совсем плохо 74
 Фото к. м. н. С. Г. Парваняна Когда совсем плохо 75
Фото к. м. н. С. Г. Парваняна Когда совсем плохо 75
 ЭКМО n Улучшает результаты Terragni PP, et al. // Am J Respir Crit Care Med 2007; 175: 160 -6. Hager DN, et al. // Am J Respir Crit Care Med 2005; 172: 1241 -5. Rouby JJ, Brochard L. // Am J Respir Crit Care Med 2007; 175: 104 -6. Jardin F, Vieillard-Baron A. // Intensive Care Med 2007; 33: 444 -7. n Предоставляет «отдых» легким Peek GJ, Mugford M, Tiruvoipati R, et al. // Lancet 2009; 374: 1351 -63. Hemmila MR, Rowe SA, Boules TN, et al. // Ann Surg 2004; 240: 595 -607. Gattinoni L, Pesenti A, Mascheroni D, et al. // JAMA 1986; 256: 881 -6. 76
ЭКМО n Улучшает результаты Terragni PP, et al. // Am J Respir Crit Care Med 2007; 175: 160 -6. Hager DN, et al. // Am J Respir Crit Care Med 2005; 172: 1241 -5. Rouby JJ, Brochard L. // Am J Respir Crit Care Med 2007; 175: 104 -6. Jardin F, Vieillard-Baron A. // Intensive Care Med 2007; 33: 444 -7. n Предоставляет «отдых» легким Peek GJ, Mugford M, Tiruvoipati R, et al. // Lancet 2009; 374: 1351 -63. Hemmila MR, Rowe SA, Boules TN, et al. // Ann Surg 2004; 240: 595 -607. Gattinoni L, Pesenti A, Mascheroni D, et al. // JAMA 1986; 256: 881 -6. 76
 ЭКМО n Детальные рекомендации Extracorporeal Life Support Organization. Patient specific guidelines: a supplement to the ELSO general guidelines. April 2009: 15 -19 (http: //www. elso. med. umich. edu ). 77
ЭКМО n Детальные рекомендации Extracorporeal Life Support Organization. Patient specific guidelines: a supplement to the ELSO general guidelines. April 2009: 15 -19 (http: //www. elso. med. umich. edu ). 77
 РЕФРАКТЕРНАЯ ГИПОКСЕМИЯ n Средства с «недоказанным эффектом» : n Глюкокортикоиды n Ингалируемые вазодилататоры n Маневры открытия легких n Высокий PEEP n Положение на животе n ВЧ осцилляторная вентиляция 78 Diaz JV, et al. // Crit Care Med 2010; 38: 1644 -50.
РЕФРАКТЕРНАЯ ГИПОКСЕМИЯ n Средства с «недоказанным эффектом» : n Глюкокортикоиды n Ингалируемые вазодилататоры n Маневры открытия легких n Высокий PEEP n Положение на животе n ВЧ осцилляторная вентиляция 78 Diaz JV, et al. // Crit Care Med 2010; 38: 1644 -50.
 Частичная жидкостная вентиляция (PLV) @ Вентиляция легких с заполнением перфлюорокарбоном (Перфлюрбон, Perflubron) @Более, чем 20 -кратная растворимость для O 2 и 3 -кратная для CO 2 @Легче воды, выше коэффициент растекания @Исследования на животных – повышение компляйнса и газообмена 79
Частичная жидкостная вентиляция (PLV) @ Вентиляция легких с заполнением перфлюорокарбоном (Перфлюрбон, Perflubron) @Более, чем 20 -кратная растворимость для O 2 и 3 -кратная для CO 2 @Легче воды, выше коэффициент растекания @Исследования на животных – повышение компляйнса и газообмена 79
 Частичная жидкостная вентиляция (PLV) 4 13 недоношенных с ОРДС, устойчивым к терапии 4 8 из 10 детей остались живы 4 Увеличение оксигенации и компляйнса 4 Нет неблагоприятных эффектов 80
Частичная жидкостная вентиляция (PLV) 4 13 недоношенных с ОРДС, устойчивым к терапии 4 8 из 10 детей остались живы 4 Увеличение оксигенации и компляйнса 4 Нет неблагоприятных эффектов 80
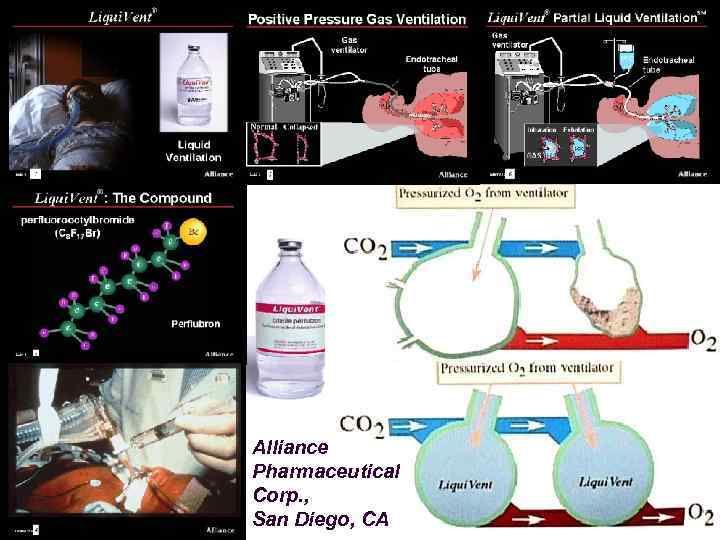 Alliance Pharmaceutical Corp. , San Diego, CA 81
Alliance Pharmaceutical Corp. , San Diego, CA 81
 Частичная жидкостная вентиляция (PLV) 4 10 взрослых пациентов на ЭКМО с РДСВ Hirschl et al. JAMA 1996; 275: 383 -389 K Улучшение газообмена с редкими осложнениями K Нет рандомизированных или контролируемых исследований 82
Частичная жидкостная вентиляция (PLV) 4 10 взрослых пациентов на ЭКМО с РДСВ Hirschl et al. JAMA 1996; 275: 383 -389 K Улучшение газообмена с редкими осложнениями K Нет рандомизированных или контролируемых исследований 82
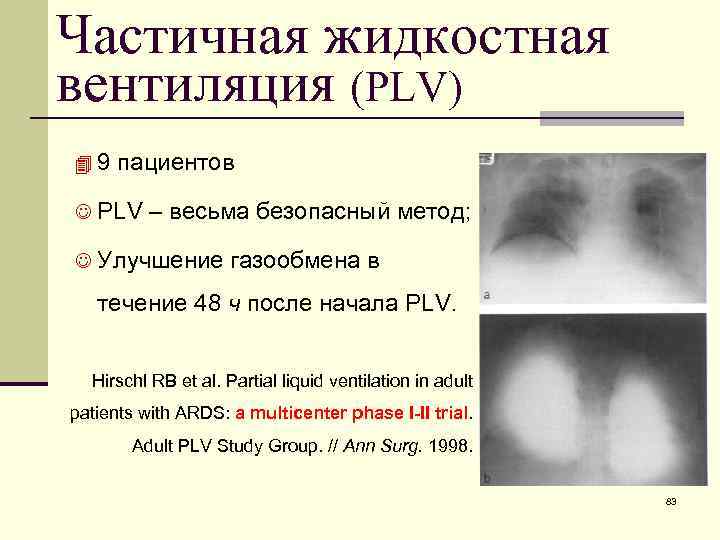 Частичная жидкостная вентиляция (PLV) 49 пациентов J PLV – весьма безопасный метод; J Улучшение газообмена в течение 48 ч после начала PLV. Hirschl RB et al. Partial liquid ventilation in adult patients with ARDS: a multicenter phase I-II trial. Adult PLV Study Group. // Ann Surg. 1998. 83
Частичная жидкостная вентиляция (PLV) 49 пациентов J PLV – весьма безопасный метод; J Улучшение газообмена в течение 48 ч после начала PLV. Hirschl RB et al. Partial liquid ventilation in adult patients with ARDS: a multicenter phase I-II trial. Adult PLV Study Group. // Ann Surg. 1998. 83
 n Hirschl RB, et al. Prospective, randomized, controlled pilot study of partial liquid ventilation in adult respiratory distress syndrome. // American Journal of Respiratory and Critical Care Medicine 2002; 165: 781– 7. n Kacmarek RM, et al. Partial liquid ventilation in adult patients with acute respiratory distress syndrome. // American Journal of Respiratory & Critical 84 Care Medicine 2006; 173(8): 882– 9.
n Hirschl RB, et al. Prospective, randomized, controlled pilot study of partial liquid ventilation in adult respiratory distress syndrome. // American Journal of Respiratory and Critical Care Medicine 2002; 165: 781– 7. n Kacmarek RM, et al. Partial liquid ventilation in adult patients with acute respiratory distress syndrome. // American Journal of Respiratory & Critical 84 Care Medicine 2006; 173(8): 882– 9.
 n Основные результаты: Включены 2 исследования - 401 пациент. Из них 170 получали «высокодозную» PLV (≥ 20 m. L/kg), 99 – «низкодозную» (10 m. L/kg), и 132 – традиционную ИВЛ n Оценивали эффект между «высокодозной» и традиционной группами Нет доказательств снижения 28 -дневной летальности в «высокодозной» группе (RR 1. 21, 95% CI 0. 79 -1. 85, P = 0. 37) или длительности вентиляции (MD -2. 24, 95% CI -4. 71 -0. 23, P = 0. 08). В «высокодозной» группе чаще встречалась брадикардия (RR 2. 51, 95% CI 1. 31 -4. 81, P = 0. 005); тренд к увеличению частоты гипоксии, пневмоторакса, гипотензии и остановки сердца. n Заключение: Нет доказательств для применения PLV у ОРДС пациентов; есть свидетельства повышения риска осложнений. 85
n Основные результаты: Включены 2 исследования - 401 пациент. Из них 170 получали «высокодозную» PLV (≥ 20 m. L/kg), 99 – «низкодозную» (10 m. L/kg), и 132 – традиционную ИВЛ n Оценивали эффект между «высокодозной» и традиционной группами Нет доказательств снижения 28 -дневной летальности в «высокодозной» группе (RR 1. 21, 95% CI 0. 79 -1. 85, P = 0. 37) или длительности вентиляции (MD -2. 24, 95% CI -4. 71 -0. 23, P = 0. 08). В «высокодозной» группе чаще встречалась брадикардия (RR 2. 51, 95% CI 1. 31 -4. 81, P = 0. 005); тренд к увеличению частоты гипоксии, пневмоторакса, гипотензии и остановки сердца. n Заключение: Нет доказательств для применения PLV у ОРДС пациентов; есть свидетельства повышения риска осложнений. 85
 Высокочастотная (HFJV) струйная вентиляция 4 РКИ – 309 пациентов с РДСВ: HFJV & VC Carlon GC et al. // Chest 1983; 84: 551 -59 4 VC обеспечивала более высокий Pa. O 2 4 HFJV несколько улучшала альвеолярную вентиляцию L Нет отличий в выживаемости, длительности госпитализации в ОРИТ 86
Высокочастотная (HFJV) струйная вентиляция 4 РКИ – 309 пациентов с РДСВ: HFJV & VC Carlon GC et al. // Chest 1983; 84: 551 -59 4 VC обеспечивала более высокий Pa. O 2 4 HFJV несколько улучшала альвеолярную вентиляцию L Нет отличий в выживаемости, длительности госпитализации в ОРИТ 86
 Высокочастотная (HFJV) струйная вентиляция 4 Предсказуемые результаты у детей с тяжелой острой дыхательной недостаточностью Sarnaik AP, Meert KL et al. // Crit Care Med 1996; 24: 1396 -1402 87
Высокочастотная (HFJV) струйная вентиляция 4 Предсказуемые результаты у детей с тяжелой острой дыхательной недостаточностью Sarnaik AP, Meert KL et al. // Crit Care Med 1996; 24: 1396 -1402 87
 ВЧ осцилляторная вентиляция (HFOV) 4 Проспективное перекрестное РКИ – 70 детей с РДСВ Arnold JH et al. Crit Care Med 1994; 22: 1530 -1539. 4 Меньше детей нуждались в дополнительном O 2 в течение 30 дней J Выше выживаемость на HFOV J Выжившие реже страдали хроническими 88
ВЧ осцилляторная вентиляция (HFOV) 4 Проспективное перекрестное РКИ – 70 детей с РДСВ Arnold JH et al. Crit Care Med 1994; 22: 1530 -1539. 4 Меньше детей нуждались в дополнительном O 2 в течение 30 дней J Выше выживаемость на HFOV J Выжившие реже страдали хроническими 88
 ВЧ осцилляторная вентиляция (HFOV) 4 Показания: 4 Fi. O 2>0, 6 и Sat. O 2<88% на ИВЛ с ПДКВ>15 см H 2 O; 4 Pпл>30 cм H 2 O или Pсред>24 cм H 2 O; 4 APRV (BIPAP) – Pпик>35 cм H 2 O; 4 Противопоказания: 4 Резко выраженная обструкция; 4 Внутричерепная гипертензия. Ferguson ND et al. // Crit Care Med 2005; 33: 479 -486 Hemmila MR et al. // Crit Care Med 2006; 34: S 278 -S 290 Fessler HE et al. // Crit Care Med 2007; 35: 1649 -1654 89
ВЧ осцилляторная вентиляция (HFOV) 4 Показания: 4 Fi. O 2>0, 6 и Sat. O 2<88% на ИВЛ с ПДКВ>15 см H 2 O; 4 Pпл>30 cм H 2 O или Pсред>24 cм H 2 O; 4 APRV (BIPAP) – Pпик>35 cм H 2 O; 4 Противопоказания: 4 Резко выраженная обструкция; 4 Внутричерепная гипертензия. Ferguson ND et al. // Crit Care Med 2005; 33: 479 -486 Hemmila MR et al. // Crit Care Med 2006; 34: S 278 -S 290 Fessler HE et al. // Crit Care Med 2007; 35: 1649 -1654 89
 ВЧ осцилляторная вентиляция (HFOV) 4 Мета-анализ РКИ – 419 пациентов с ОРДС Sud S, Sud M, Friedrich JO, et al. // BMJ 2010; 340: c 2327. 4 В группе HFOV достоверно ниже летальность (risk ratio, 0. 77; P =0. 03), 4 HFOV – повышает выживаемость, едва ли вредит. 90
ВЧ осцилляторная вентиляция (HFOV) 4 Мета-анализ РКИ – 419 пациентов с ОРДС Sud S, Sud M, Friedrich JO, et al. // BMJ 2010; 340: c 2327. 4 В группе HFOV достоверно ниже летальность (risk ratio, 0. 77; P =0. 03), 4 HFOV – повышает выживаемость, едва ли вредит. 90
 ВЧ осцилляторная вентиляция (HFOV) 42 многоцентровых исследования ОРДС 4 Не выявили лучших исходов при HFOV Ferguson ND, Cook DJ, Guyatt GH, et al. // N Engl J Med 2013; 368: 795 -805. Young D, Lamb SE, Shah S, et al. // N Engl J Med 2013; 368: 806 -13. 4 Не может быть рекомендована в качестве режима «первой линии выбора» 91 Malhotra A, Drazen JM. // N Engl J Med 2013; 368: 863 -5.
ВЧ осцилляторная вентиляция (HFOV) 42 многоцентровых исследования ОРДС 4 Не выявили лучших исходов при HFOV Ferguson ND, Cook DJ, Guyatt GH, et al. // N Engl J Med 2013; 368: 795 -805. Young D, Lamb SE, Shah S, et al. // N Engl J Med 2013; 368: 806 -13. 4 Не может быть рекомендована в качестве режима «первой линии выбора» 91 Malhotra A, Drazen JM. // N Engl J Med 2013; 368: 863 -5.
 Положение на животе J Улучшает газообмен J Более однородная вентиляция альвеол J Раскрытие ателектазов базальных отделов легких J Улучшает постуральный дренаж J Перераспределение перфузии от отечных областей легочной паренхимы 92
Положение на животе J Улучшает газообмен J Более однородная вентиляция альвеол J Раскрытие ателектазов базальных отделов легких J Улучшает постуральный дренаж J Перераспределение перфузии от отечных областей легочной паренхимы 92
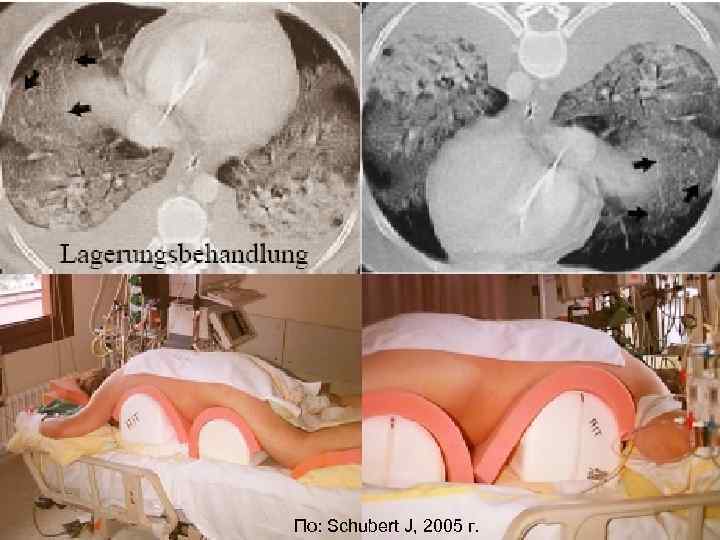 93 По: Schubert J, 2005 г.
93 По: Schubert J, 2005 г.
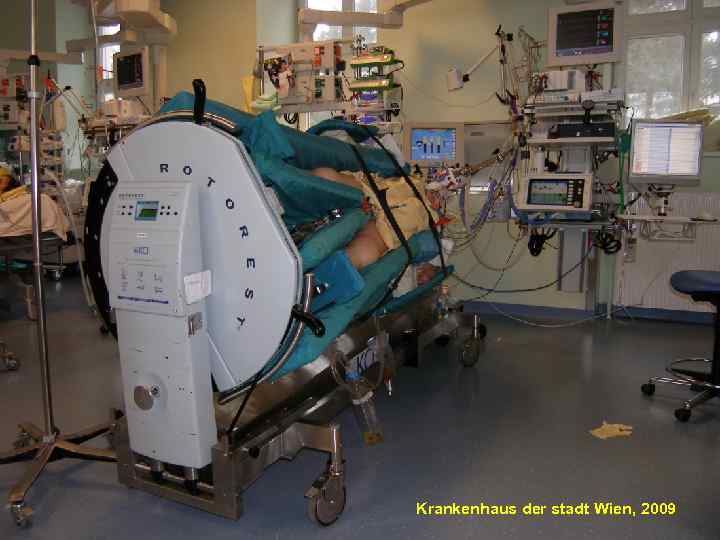 94 Krankenhaus der stadt Wien, 2009
94 Krankenhaus der stadt Wien, 2009
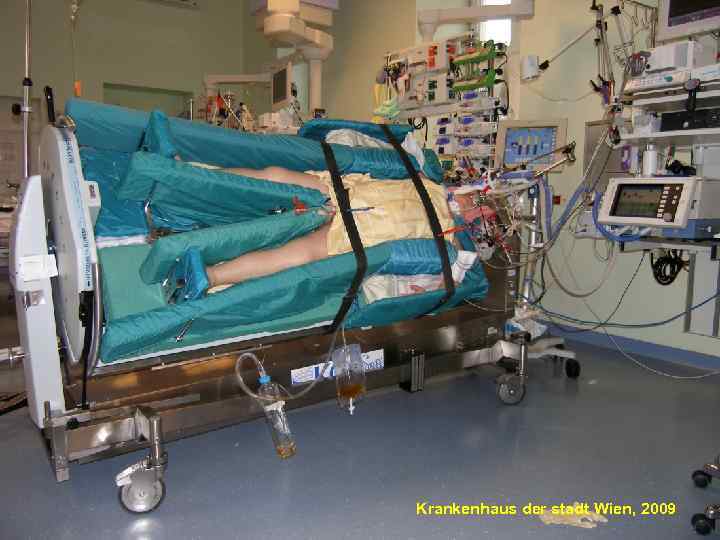 95 Krankenhaus der stadt Wien, 2009
95 Krankenhaus der stadt Wien, 2009
 96 Krankenhaus der stadt Wien, 2009
96 Krankenhaus der stadt Wien, 2009
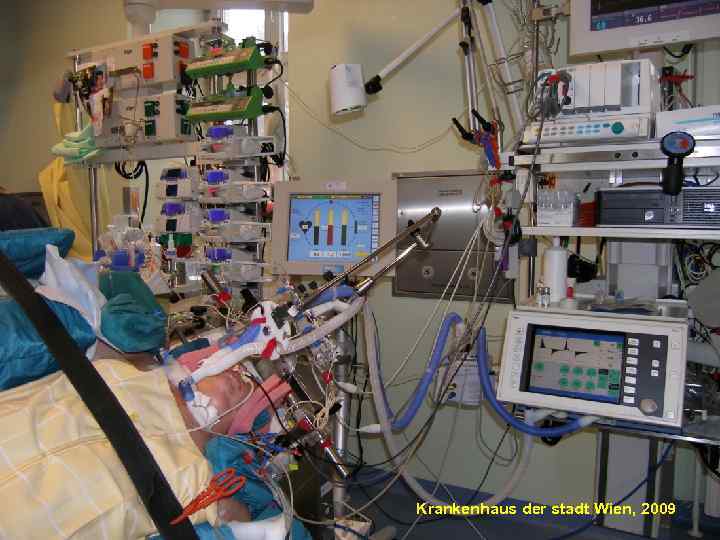 97 Krankenhaus der stadt Wien, 2009
97 Krankenhaus der stadt Wien, 2009
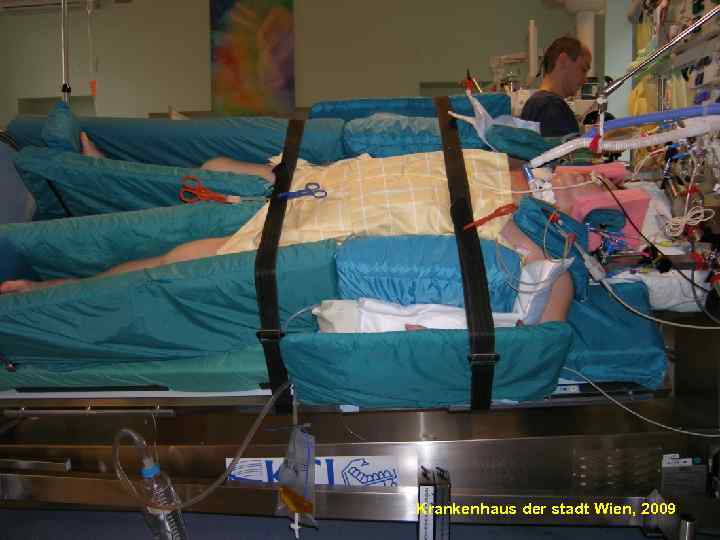 98 Krankenhaus der stadt Wien, 2009
98 Krankenhaus der stadt Wien, 2009
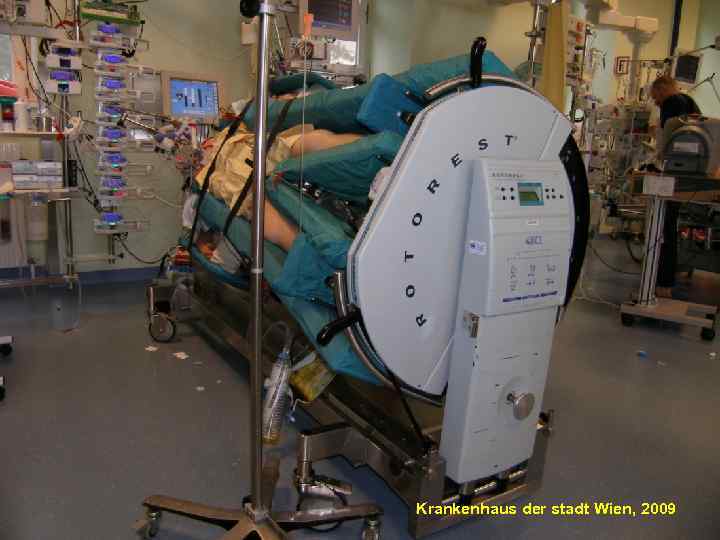 99 Krankenhaus der stadt Wien, 2009
99 Krankenhaus der stadt Wien, 2009
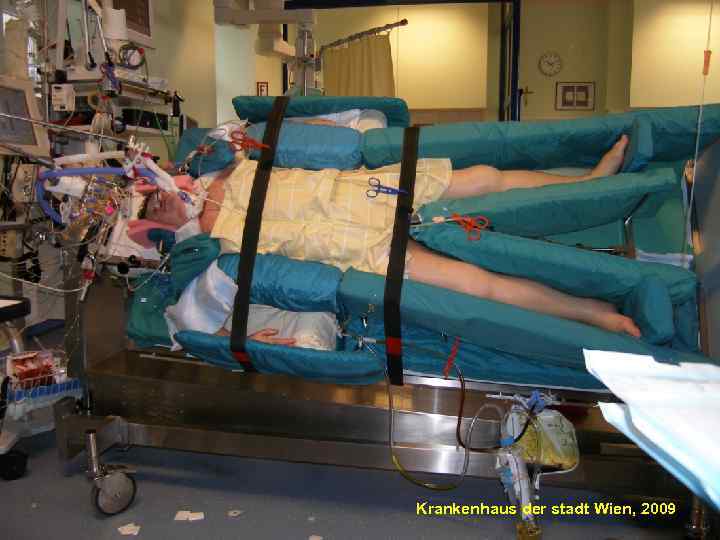 100 Krankenhaus der stadt Wien, 2009
100 Krankenhaus der stadt Wien, 2009
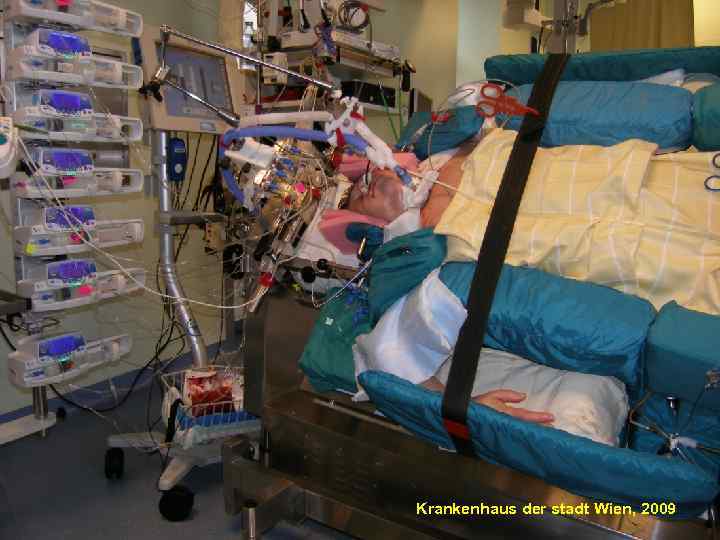 101 Krankenhaus der stadt Wien, 2009
101 Krankenhaus der stadt Wien, 2009
 102 Krankenhaus der stadt Wien, 2009
102 Krankenhaus der stadt Wien, 2009
 Положение на животе 4 39 пациентов с РДСВ разных стадий Nakos G et al. // Am J Respir Crit Care Med 2000; 161: 360 -68 K Улучшение оксигенации (P/F 189± 34 на животе & 83± 14 на спине) после 6 часов L Нет улучшений у пациентов с поздними стадиями РДСВ или легочным фиброзом 103
Положение на животе 4 39 пациентов с РДСВ разных стадий Nakos G et al. // Am J Respir Crit Care Med 2000; 161: 360 -68 K Улучшение оксигенации (P/F 189± 34 на животе & 83± 14 на спине) после 6 часов L Нет улучшений у пациентов с поздними стадиями РДСВ или легочным фиброзом 103
 Положение на животе 4 Многоцентровое РКИ – 304 взрослых пациента Prone-Supine Study Group // NEJM 2001; 345: 568 -73 4 Случайная выборка для 10 -дневной вентиляции на спине & 6 ч вентиляции в день на животе LНет улучшения в выживаемости 104
Положение на животе 4 Многоцентровое РКИ – 304 взрослых пациента Prone-Supine Study Group // NEJM 2001; 345: 568 -73 4 Случайная выборка для 10 -дневной вентиляции на спине & 6 ч вентиляции в день на животе LНет улучшения в выживаемости 104
 Положение на животе 4 У ≈70% пациентов с ОРДС оксигенация при повороте на живот повышается Piedalue F, Albert RK. // Respir Care Clin N Am 2003; 9: 495 -509. 41 105
Положение на животе 4 У ≈70% пациентов с ОРДС оксигенация при повороте на живот повышается Piedalue F, Albert RK. // Respir Care Clin N Am 2003; 9: 495 -509. 41 105
 Положение на животе 4 Мета-анализ 4 5 крупных исследований Источники: Pub. Med, EMBASE, Cochrane database Alsaghir A. H. , Martin C. M. // Crit Care Med. 2008 Feb; 36(2): 603 -9 4 Несколько тысяч пациентов с РДСВ; 4 Традиционная вентиляция & периоды на животе (≥ 6 ч/день). J Снижение летальности у наиболее тяжелых пациентов! 106
Положение на животе 4 Мета-анализ 4 5 крупных исследований Источники: Pub. Med, EMBASE, Cochrane database Alsaghir A. H. , Martin C. M. // Crit Care Med. 2008 Feb; 36(2): 603 -9 4 Несколько тысяч пациентов с РДСВ; 4 Традиционная вентиляция & периоды на животе (≥ 6 ч/день). J Снижение летальности у наиболее тяжелых пациентов! 106
 Положение на животе 4 Недавний систематический обзор и мета- анализ – 1724 ОРДС пациента 4 Снижение абсолютной летальности ≈10% в подгруппе с тяжелой гипоксемией (P/F<100). Sud S, Friedrich JO, Taccone P, et al. // Intensive Care Med 2010; 36: 585 -99. 107
Положение на животе 4 Недавний систематический обзор и мета- анализ – 1724 ОРДС пациента 4 Снижение абсолютной летальности ≈10% в подгруппе с тяжелой гипоксемией (P/F<100). Sud S, Friedrich JO, Taccone P, et al. // Intensive Care Med 2010; 36: 585 -99. 107
 Положение на животе 4 Но – повышает количество предотвратимых осложнений! 4 Пролежни, обструкция и дислокация ЭТТ Sud S, Friedrich JO, Taccone P, et al. // Intensive Care Med 2010; 36: 585 -99. 108
Положение на животе 4 Но – повышает количество предотвратимых осложнений! 4 Пролежни, обструкция и дислокация ЭТТ Sud S, Friedrich JO, Taccone P, et al. // Intensive Care Med 2010; 36: 585 -99. 108
 Положение на животе 4 456 пациентов с ОРДС (P/F<150, Fi. О 2 ≥ 0. 6) 4 28 -дневная летальность: 4 Положение на спине – 32. 8% 4 Положение на животе – 16. 0% Guérin C, Reignier J, Richard J-C, et al. // N Engl J Med 2013; 368: 2159 -68. 109
Положение на животе 4 456 пациентов с ОРДС (P/F<150, Fi. О 2 ≥ 0. 6) 4 28 -дневная летальность: 4 Положение на спине – 32. 8% 4 Положение на животе – 16. 0% Guérin C, Reignier J, Richard J-C, et al. // N Engl J Med 2013; 368: 2159 -68. 109
 110
110
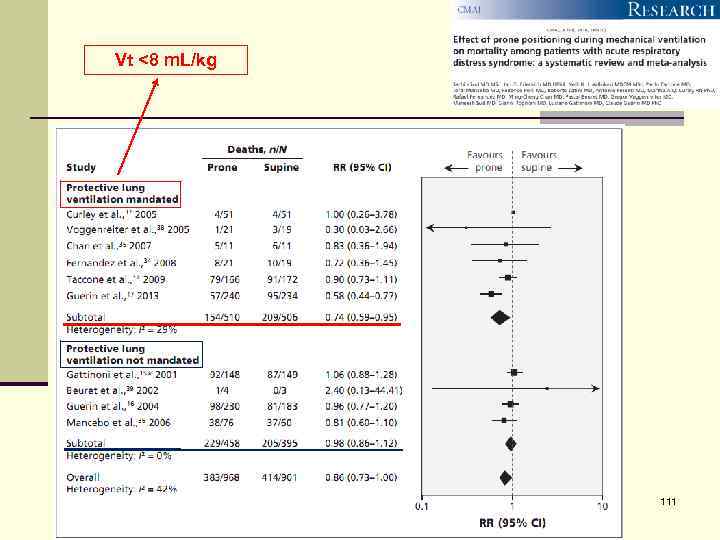 Vt <8 m. L/kg 111
Vt <8 m. L/kg 111
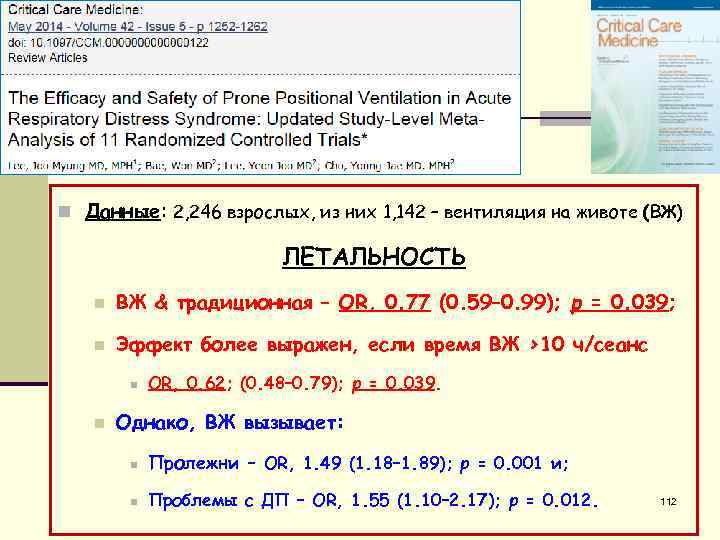 n Данные: 2, 246 взрослых, из них 1, 142 – вентиляция на животе (ВЖ) ЛЕТАЛЬНОСТЬ n ВЖ & традиционная – OR, 0. 77 (0. 59– 0. 99); p = 0. 039; n Эффект более выражен, если время ВЖ >10 ч/сеанс n n OR, 0. 62; (0. 48– 0. 79); p = 0. 039. Однако, ВЖ вызывает: n Пролежни – OR, 1. 49 (1. 18– 1. 89); p = 0. 001 и; n Проблемы с ДП – OR, 1. 55 (1. 10– 2. 17); p = 0. 012. 112
n Данные: 2, 246 взрослых, из них 1, 142 – вентиляция на животе (ВЖ) ЛЕТАЛЬНОСТЬ n ВЖ & традиционная – OR, 0. 77 (0. 59– 0. 99); p = 0. 039; n Эффект более выражен, если время ВЖ >10 ч/сеанс n n OR, 0. 62; (0. 48– 0. 79); p = 0. 039. Однако, ВЖ вызывает: n Пролежни – OR, 1. 49 (1. 18– 1. 89); p = 0. 001 и; n Проблемы с ДП – OR, 1. 55 (1. 10– 2. 17); p = 0. 012. 112
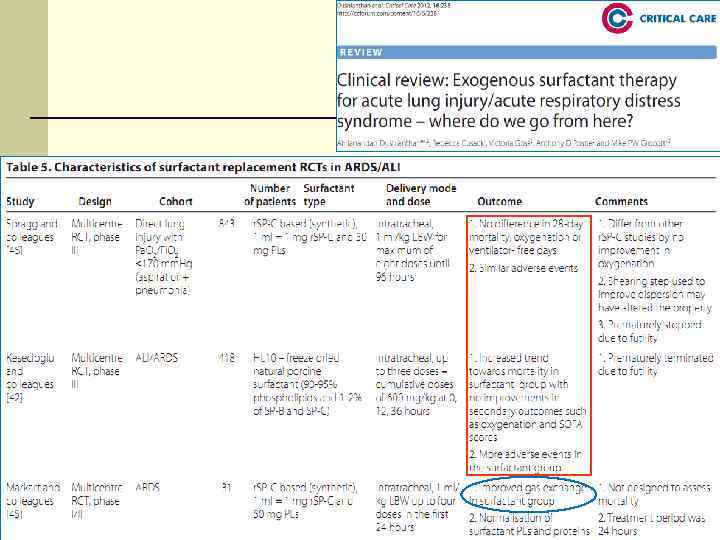
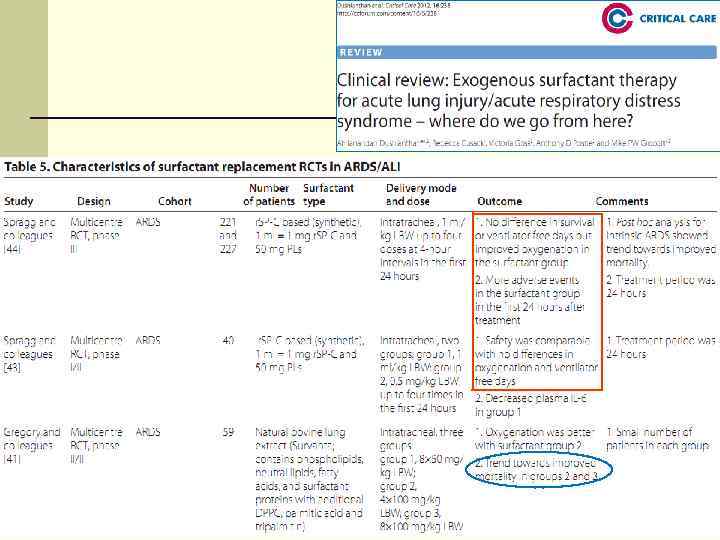
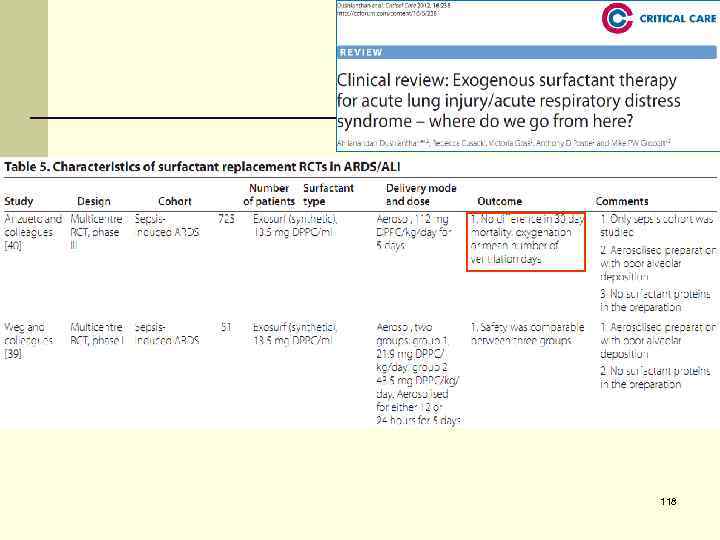
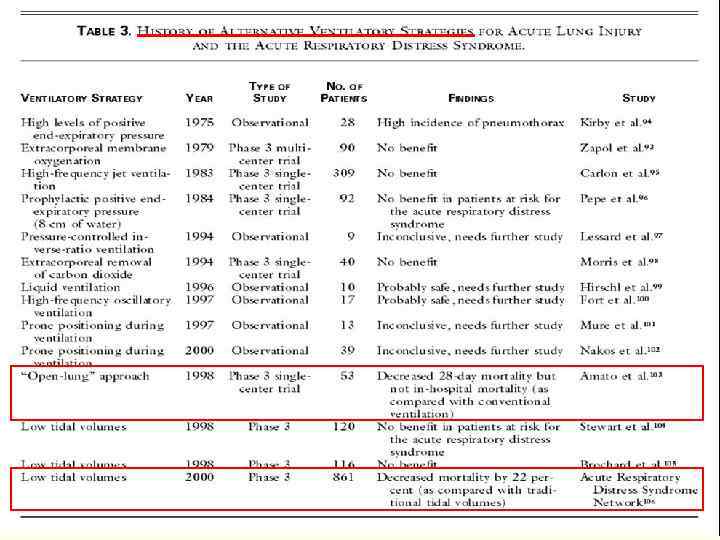
 Экзогенный сурфактант 4 Многоцентровое РКИ – 725 пациентов с септическим РДСВ Anzueto et al. Exosurf ARDS Sepsis Study. // NEJM 1996; 334: 1417 -21 4 Положительные результаты при РДС новорожденных 4 Нет достоверной разницы в оксигенации, продолжительности вентиляции, длительности госпитализации и выживаемости 113
Экзогенный сурфактант 4 Многоцентровое РКИ – 725 пациентов с септическим РДСВ Anzueto et al. Exosurf ARDS Sepsis Study. // NEJM 1996; 334: 1417 -21 4 Положительные результаты при РДС новорожденных 4 Нет достоверной разницы в оксигенации, продолжительности вентиляции, длительности госпитализации и выживаемости 113
 Экзогенный сурфактант L Аэрозольная система доставки – только 4. 5% меченого сурфактанта достигает легкие L Достигает только хорошо вентилируемые альвеолы FИзучение иных методов доставки: FТрахеальная инстилляция 114
Экзогенный сурфактант L Аэрозольная система доставки – только 4. 5% меченого сурфактанта достигает легкие L Достигает только хорошо вентилируемые альвеолы FИзучение иных методов доставки: FТрахеальная инстилляция 114
 115
115
 116
116
 117
117
 118
118
 Ингаляция оксида азота ü Легочный вазодилататор ü Избирательно улучшает перфузию вентилируемых областей ü Уменьшает легочный шунт ü Улучшает артериальную оксигенацию ü T 1/2 111 to 130 msec ü Не дает системных гемодинамических 119
Ингаляция оксида азота ü Легочный вазодилататор ü Избирательно улучшает перфузию вентилируемых областей ü Уменьшает легочный шунт ü Улучшает артериальную оксигенацию ü T 1/2 111 to 130 msec ü Не дает системных гемодинамических 119
 Ингаляция оксида азота 4 Inhaled Nitric Oxide Study Group Dellinger RP et al. Crit Care Med 1998; 26: 15 -23 4 Проспективное, двойное слепое, многоцентровое РКИ 4 177 взрослых с РДСВ K Улучшение L Нет индекса оксигенации достоверной разницы в 120
Ингаляция оксида азота 4 Inhaled Nitric Oxide Study Group Dellinger RP et al. Crit Care Med 1998; 26: 15 -23 4 Проспективное, двойное слепое, многоцентровое РКИ 4 177 взрослых с РДСВ K Улучшение L Нет индекса оксигенации достоверной разницы в 120
 Заключение: NO не снижает летальность у детей и взрослых с ОРДС вне зависимости от степени гипоксемии. С учетом нехватки продолжающихся или недавно завершенных исследований на эту тему, новые данные в обозримом будущем будут недоступны. 121
Заключение: NO не снижает летальность у детей и взрослых с ОРДС вне зависимости от степени гипоксемии. С учетом нехватки продолжающихся или недавно завершенных исследований на эту тему, новые данные в обозримом будущем будут недоступны. 121
 122
122
 Ингаляция простациклина ü Синтетический аналог простагландина Е 1 ü Мощный селективный дилататор легочного русла ü Эффективен при легочной гипертензии ü Короткое время полуразрушения (2 -3 мин), быстрое выведение ü Гемодинамические эффекты незначительны либо отсутствуют 123 K Клинических рандомизированных исследований
Ингаляция простациклина ü Синтетический аналог простагландина Е 1 ü Мощный селективный дилататор легочного русла ü Эффективен при легочной гипертензии ü Короткое время полуразрушения (2 -3 мин), быстрое выведение ü Гемодинамические эффекты незначительны либо отсутствуют 123 K Клинических рандомизированных исследований
 Ингаляция простациклина Заключение: Не существует доказательств в пользу или против рутинного использования аэрозоля простациклина для пациентов с ОРДС. Срочно нужны дополнительные РКИ. 124
Ингаляция простациклина Заключение: Не существует доказательств в пользу или против рутинного использования аэрозоля простациклина для пациентов с ОРДС. Срочно нужны дополнительные РКИ. 124
 n Многоцентровое РКИ – 340 пациентов с ОРДС (P/F<150) n 90 -дневная летальность ниже среди получавших релаксанты в течение 48 ч n Без остаточной мышечной слабости. 125
n Многоцентровое РКИ – 340 пациентов с ОРДС (P/F<150) n 90 -дневная летальность ниже среди получавших релаксанты в течение 48 ч n Без остаточной мышечной слабости. 125
 Миорелаксанты n Точные механизмы? Slutsky AS. // N Engl J Med 2010; 363: 1176 -80 n Сниженный уровень цитокинов? Forel JM, Roch A, Marin V, et al. // Crit Care Med 2006; 34: 2749 -57 n Различие летальности ≈16 дней от начала применения n Меньшая частота ПОН в результате биотравмы? Slutsky AS, Tremblay LN. // Am J Respir Crit Care Med 1998; 157: 1721 -5. 126
Миорелаксанты n Точные механизмы? Slutsky AS. // N Engl J Med 2010; 363: 1176 -80 n Сниженный уровень цитокинов? Forel JM, Roch A, Marin V, et al. // Crit Care Med 2006; 34: 2749 -57 n Различие летальности ≈16 дней от начала применения n Меньшая частота ПОН в результате биотравмы? Slutsky AS, Tremblay LN. // Am J Respir Crit Care Med 1998; 157: 1721 -5. 126
 n 20 центров во Франции, 431 пациент с ОРДС 127
n 20 центров во Франции, 431 пациент с ОРДС 127
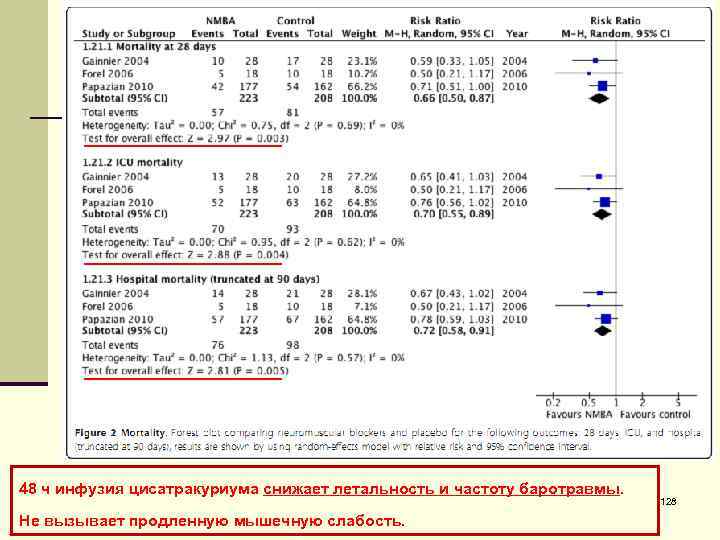 48 ч инфузия цисатракуриума снижает летальность и частоту баротравмы. Не вызывает продленную мышечную слабость. 128
48 ч инфузия цисатракуриума снижает летальность и частоту баротравмы. Не вызывает продленную мышечную слабость. 128
 Противовоспалительные препараты/стволовые клетки n С целью минимизации биотравмы: n У пациентов с ОРДС не применялись n Использовались только в эксперименте Uhlig S, Uhlig U. // Trends Pharmacol Sci 2004; 25: 592 -600. Curley GF, Hayes M, Ansari B, et al. // Thorax 2012; 67: 496 -501. 129
Противовоспалительные препараты/стволовые клетки n С целью минимизации биотравмы: n У пациентов с ОРДС не применялись n Использовались только в эксперименте Uhlig S, Uhlig U. // Trends Pharmacol Sci 2004; 25: 592 -600. Curley GF, Hayes M, Ansari B, et al. // Thorax 2012; 67: 496 -501. 129
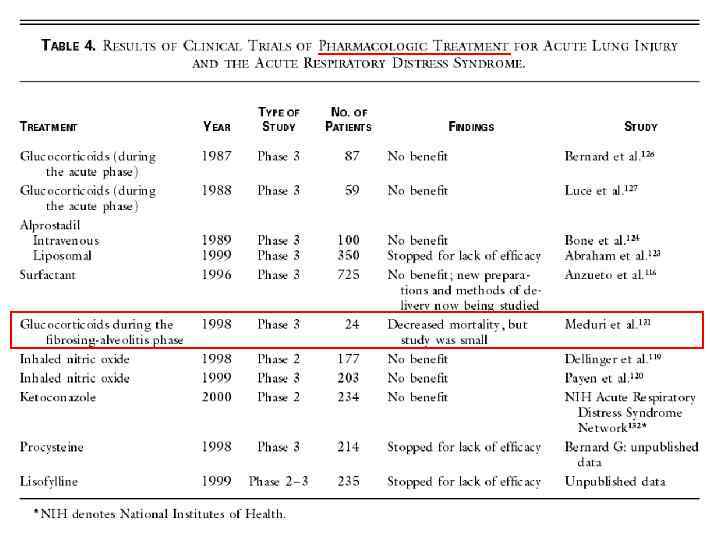
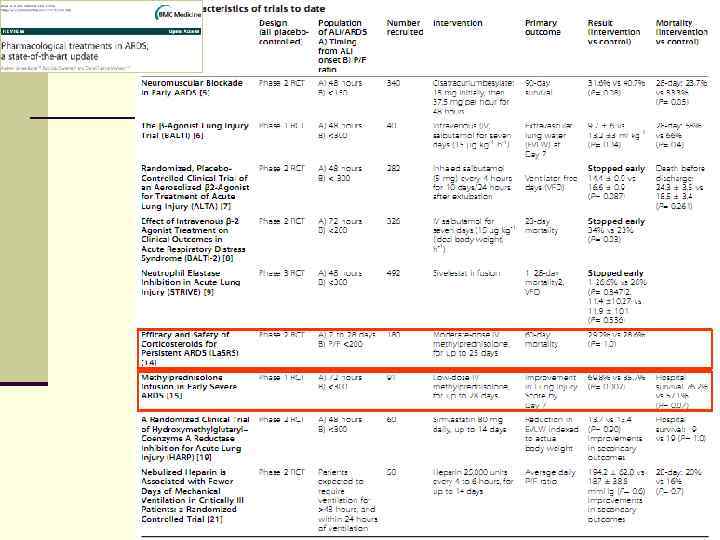
 Кортикостероиды (острая фаза) 4 99 рандомизированных пациентов 4 Метилпреднизолон (30 мг/кг через 6 часов x 4) & плацебо Bernard GR et al. // NEJM 1987; 317: 1565 -70 L Нет различий: L В оксигенации; L Динамике рентгенологических признаков; 130
Кортикостероиды (острая фаза) 4 99 рандомизированных пациентов 4 Метилпреднизолон (30 мг/кг через 6 часов x 4) & плацебо Bernard GR et al. // NEJM 1987; 317: 1565 -70 L Нет различий: L В оксигенации; L Динамике рентгенологических признаков; 130
 Кортикостероиды (фибропролиферативная фаза) 4 24 пациента с тяжелым РДСВ без положительной динамики к 7 дню лечения 4 Плацебо & метилпреднизолон 2 мг/кг/день в течение 32 дней Meduri GU et al. // JAMA 1998; 280: 159 -65 K Стероидная группа – улучшение по шкале LIS, повышение оксигенации и снижение летальности 131
Кортикостероиды (фибропролиферативная фаза) 4 24 пациента с тяжелым РДСВ без положительной динамики к 7 дню лечения 4 Плацебо & метилпреднизолон 2 мг/кг/день в течение 32 дней Meduri GU et al. // JAMA 1998; 280: 159 -65 K Стероидная группа – улучшение по шкале LIS, повышение оксигенации и снижение летальности 131
 132
132
 133
133
 134
134
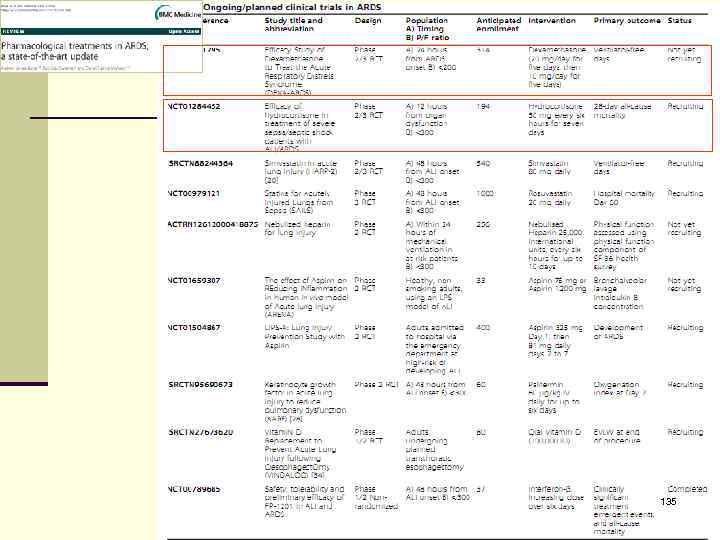 135
135
 136
136
 137
137
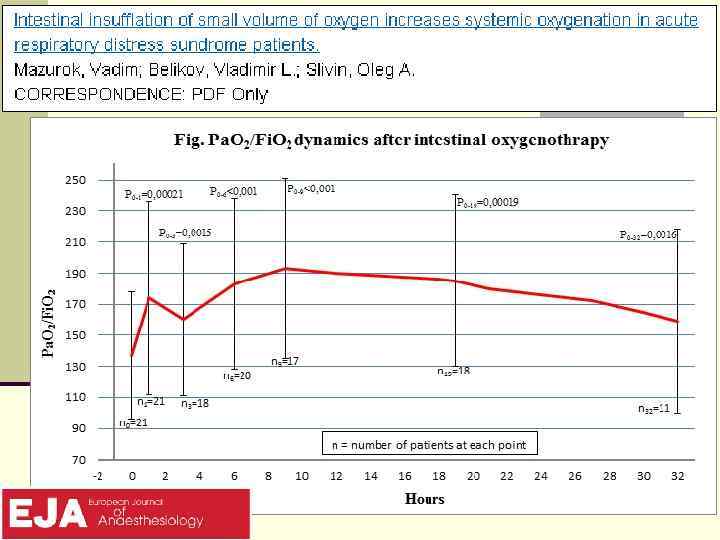 138
138
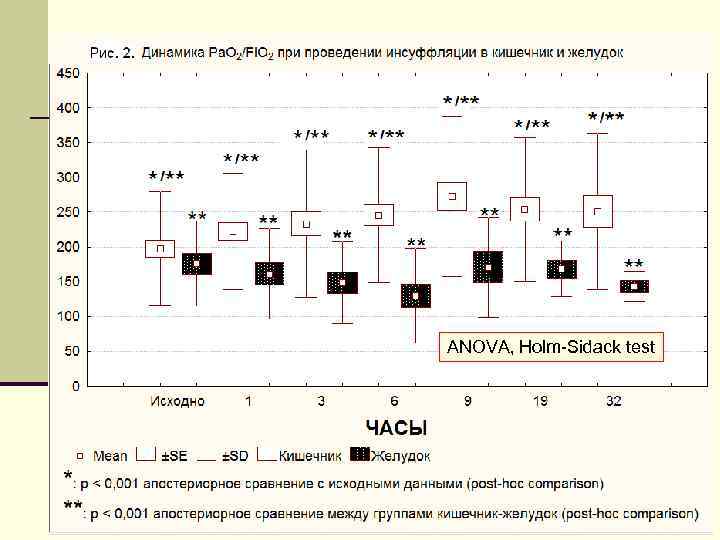 ANOVA, Holm-Sidack test 139
ANOVA, Holm-Sidack test 139
 Прогноз $Исходное состояние пациента $Тяжесть заболевания $Наличие ПОН $Техническая вооруженность $? L K ? J 140
Прогноз $Исходное состояние пациента $Тяжесть заболевания $Наличие ПОН $Техническая вооруженность $? L K ? J 140
 Спасибо! 141
Спасибо! 141


