fc6c0cc9772ad1400862fd3e9b730e3f.ppt
- Количество слайдов: 60
 Острый перикардит в практике терапевта Арутюнов Г П Российский Национальный исследовательский медицинский университет им. Н. И. Пирогова 17 05 2016. 1
Острый перикардит в практике терапевта Арутюнов Г П Российский Национальный исследовательский медицинский университет им. Н. И. Пирогова 17 05 2016. 1
 Раскрытие информации о потенциальном конфликте интересов Арутюнов Григорий Павлович – профессор, д. м. н. зав. каф. Терапии ГБОУ ВПО «РНИМУ МЗ им Н. И. Пирогова» , Лауреат Государственной Премии. Вице-президент Российского Научного общества терапевтов. Президент Евразийской ассоциации терапевтов. Ответственный секретарь журналов “Сердце”, “Сердечная недостаточность” Зам. Главного Редактора журнала ”Клиническая нефрология”. Главный редактор «Евразийского вестника внутренней медицины» . Член редколлегии Europian J of Intern Med. ФИНАНСОВАЯ ИНФОРМАЦИЯ: Научные гранты/клинические исследования: Лектор: Астра. Зенека Сервье MSD, Никомед, Берлин Хеми, Новартис, Санофи. Такеда Новартис, Астра. Зенека Сервье MSD, Никомед, Акрихин TEVA, Новартис Санофи Такеда Член Президиума: ВНОК , ОССН, РНМТО , ESC EFIM Представленные материалы содержат сведения только о зарегистрированных в России показаниях к применению препаратов 2
Раскрытие информации о потенциальном конфликте интересов Арутюнов Григорий Павлович – профессор, д. м. н. зав. каф. Терапии ГБОУ ВПО «РНИМУ МЗ им Н. И. Пирогова» , Лауреат Государственной Премии. Вице-президент Российского Научного общества терапевтов. Президент Евразийской ассоциации терапевтов. Ответственный секретарь журналов “Сердце”, “Сердечная недостаточность” Зам. Главного Редактора журнала ”Клиническая нефрология”. Главный редактор «Евразийского вестника внутренней медицины» . Член редколлегии Europian J of Intern Med. ФИНАНСОВАЯ ИНФОРМАЦИЯ: Научные гранты/клинические исследования: Лектор: Астра. Зенека Сервье MSD, Никомед, Берлин Хеми, Новартис, Санофи. Такеда Новартис, Астра. Зенека Сервье MSD, Никомед, Акрихин TEVA, Новартис Санофи Такеда Член Президиума: ВНОК , ОССН, РНМТО , ESC EFIM Представленные материалы содержат сведения только о зарегистрированных в России показаниях к применению препаратов 2
 Перикард – фиброзный мешок, состоящий из двух фиброзных листков, окружающих сердце. Между двумя листками в норме содержится до 20 -25 мл жидкости, что является физиологически необходимым.
Перикард – фиброзный мешок, состоящий из двух фиброзных листков, окружающих сердце. Между двумя листками в норме содержится до 20 -25 мл жидкости, что является физиологически необходимым.
 История развития проблемы перикардитов Середина XX века Было установлено, что причиной острых перикардитов часто является грубое повреждение сердечной мышцы и перикарда с развитием некробиотических процессов и атоиммунных реакций. Такова природа постинфарктного перикардита и постинфарктного синдрома Дресслера (1956 г. ), посткомиссуротомного и постперикардиотомного синдромов (Janton et al. , 1952; Bercu 1953; Ito, Engle, Goldberg, 1958), поздних посттравматических и постгеморрагических перикардитов (Виноградов В. В. , 1958; Tabatznik, Isaacs, 1961) Керниг В. М. 1882 г. Шум трения перикарда (симптом Кернига) был первым дифференциальным признаком, позволившим прижизненно диагностировать после тяжелых приступов грудной жабы инфаркт миокарда. Буйо 1835 г. Диагностика у нескольких больных экссудативного перикардита, совпадающего по времени с острым поражением суставов при первой атаке ревматизма
История развития проблемы перикардитов Середина XX века Было установлено, что причиной острых перикардитов часто является грубое повреждение сердечной мышцы и перикарда с развитием некробиотических процессов и атоиммунных реакций. Такова природа постинфарктного перикардита и постинфарктного синдрома Дресслера (1956 г. ), посткомиссуротомного и постперикардиотомного синдромов (Janton et al. , 1952; Bercu 1953; Ito, Engle, Goldberg, 1958), поздних посттравматических и постгеморрагических перикардитов (Виноградов В. В. , 1958; Tabatznik, Isaacs, 1961) Керниг В. М. 1882 г. Шум трения перикарда (симптом Кернига) был первым дифференциальным признаком, позволившим прижизненно диагностировать после тяжелых приступов грудной жабы инфаркт миокарда. Буйо 1835 г. Диагностика у нескольких больных экссудативного перикардита, совпадающего по времени с острым поражением суставов при первой атаке ревматизма
 В основе перикардита лежит инфекционное или неинфекционное воспаление висцерального и париетального листков перикарда, проявляющееся фиброзными изменениями и/или накоплением жидкости в полости перикарда. Болезни перикарда могут быть как изолированными, так и являться частью системного заболевания. Эти заболевания и сегодня встречаются значительно чаще, чем диагностируются.
В основе перикардита лежит инфекционное или неинфекционное воспаление висцерального и париетального листков перикарда, проявляющееся фиброзными изменениями и/или накоплением жидкости в полости перикарда. Болезни перикарда могут быть как изолированными, так и являться частью системного заболевания. Эти заболевания и сегодня встречаются значительно чаще, чем диагностируются.
 патолого-анатомические данные, выявляющие при вскрытиях - следы ранее перенесенного перикардита выявляются в 3 -6% всех секционных случаев. Перикардит является причиной 0, 1% всех госпитализаций и 5% неотложных госпитализаций с болевым синдромом в грудной клетке.
патолого-анатомические данные, выявляющие при вскрытиях - следы ранее перенесенного перикардита выявляются в 3 -6% всех секционных случаев. Перикардит является причиной 0, 1% всех госпитализаций и 5% неотложных госпитализаций с болевым синдромом в грудной клетке.
 Определение острого перикардита Острый перикардит – это клинический синдром : 1. имеющий полиэтиологическую природу 2. проявляющийся болями в груди, 3. в ряде случаев шумом трения перикарда 4. экссудацией 5. симптомами воспаления. Permayer-Miralda G. Sagrista Sauleda J.
Определение острого перикардита Острый перикардит – это клинический синдром : 1. имеющий полиэтиологическую природу 2. проявляющийся болями в груди, 3. в ряде случаев шумом трения перикарда 4. экссудацией 5. симптомами воспаления. Permayer-Miralda G. Sagrista Sauleda J.
 Классификация 2015 года В зависимости от этиологии перикардиты подразделяются на две большие группы: 1. обусловленные инфекционными 2. неинфекционными причинами
Классификация 2015 года В зависимости от этиологии перикардиты подразделяются на две большие группы: 1. обусловленные инфекционными 2. неинфекционными причинами
 Инфекционные причины перикардитов 1. Вирусы : enteroviruses, herpesviruses, adenoviruses. parvovirus, 2. Бактериями: Streptococcus pneumoniae; Neisseria meningitidis; Neisseria gonorrhoeae; Haemophilus; Treponema pallidum; Borrelia; Rickettsiae; Chlamydia; 3. Грибковой флорой: Candida spp, Aspergillus spp, histoplasma spp 4. Паразитарные: Echinococcus spp, Toxoplasma spp.
Инфекционные причины перикардитов 1. Вирусы : enteroviruses, herpesviruses, adenoviruses. parvovirus, 2. Бактериями: Streptococcus pneumoniae; Neisseria meningitidis; Neisseria gonorrhoeae; Haemophilus; Treponema pallidum; Borrelia; Rickettsiae; Chlamydia; 3. Грибковой флорой: Candida spp, Aspergillus spp, histoplasma spp 4. Паразитарные: Echinococcus spp, Toxoplasma spp.
 Неинфекционные причины перикардитов 1. метаболические нарушения: хроническая почечная недостаточность, микседема, подагра, 2. новообразования, 3. лучевые поражения, 4. травмы 5. интервенционные вмешательства.
Неинфекционные причины перикардитов 1. метаболические нарушения: хроническая почечная недостаточность, микседема, подагра, 2. новообразования, 3. лучевые поражения, 4. травмы 5. интервенционные вмешательства.
 Неинфекционные причины перикардитов Проявления: 1. системных аутоиммунных заболеваний 2. аутоиммунных процессов, ( синдром Дресслера) 3. постперикардиотомный синдром
Неинфекционные причины перикардитов Проявления: 1. системных аутоиммунных заболеваний 2. аутоиммунных процессов, ( синдром Дресслера) 3. постперикардиотомный синдром
 ESC предложено при постановке диагноза выделять: 1. острый перикардит, разрешающийся в срок менее 4 -6 недель, 2. затяжной (> 4 -6 недель, но < 3 месяцев без ремиссии ) 3. рецидивирующий (рецидив после документально подтвержденного эпизода острого перикардита в срок 4 -6 недель и более) 4. хронический перикардит, протекающий более 3 месяцев.
ESC предложено при постановке диагноза выделять: 1. острый перикардит, разрешающийся в срок менее 4 -6 недель, 2. затяжной (> 4 -6 недель, но < 3 месяцев без ремиссии ) 3. рецидивирующий (рецидив после документально подтвержденного эпизода острого перикардита в срок 4 -6 недель и более) 4. хронический перикардит, протекающий более 3 месяцев.
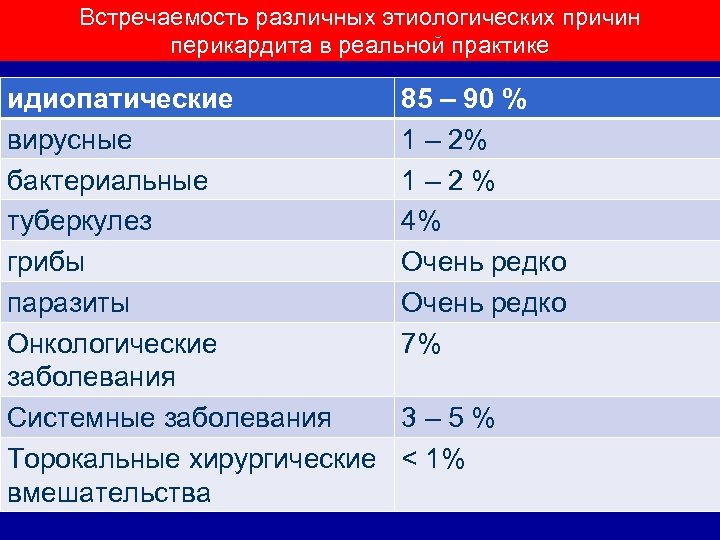 Встречаемость различных этиологических причин перикардита в реальной практике идиопатические вирусные бактериальные туберкулез грибы паразиты Онкологические заболевания Системные заболевания Торокальные хирургические вмешательства 85 – 90 % 1 – 2 % 4% Очень редко 7% 3 – 5 % < 1%
Встречаемость различных этиологических причин перикардита в реальной практике идиопатические вирусные бактериальные туберкулез грибы паразиты Онкологические заболевания Системные заболевания Торокальные хирургические вмешательства 85 – 90 % 1 – 2 % 4% Очень редко 7% 3 – 5 % < 1%
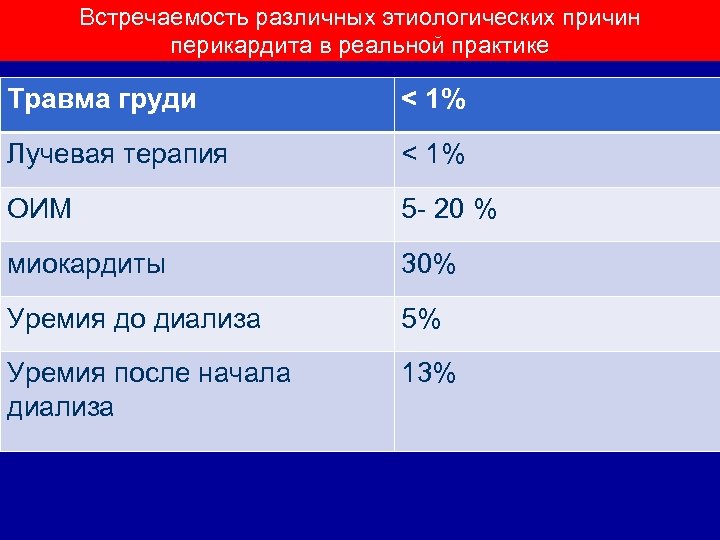 Встречаемость различных этиологических причин перикардита в реальной практике Травма груди < 1% Лучевая терапия < 1% ОИМ 5 - 20 % миокардиты 30% Уремия до диализа 5% Уремия после начала диализа 13%
Встречаемость различных этиологических причин перикардита в реальной практике Травма груди < 1% Лучевая терапия < 1% ОИМ 5 - 20 % миокардиты 30% Уремия до диализа 5% Уремия после начала диализа 13%
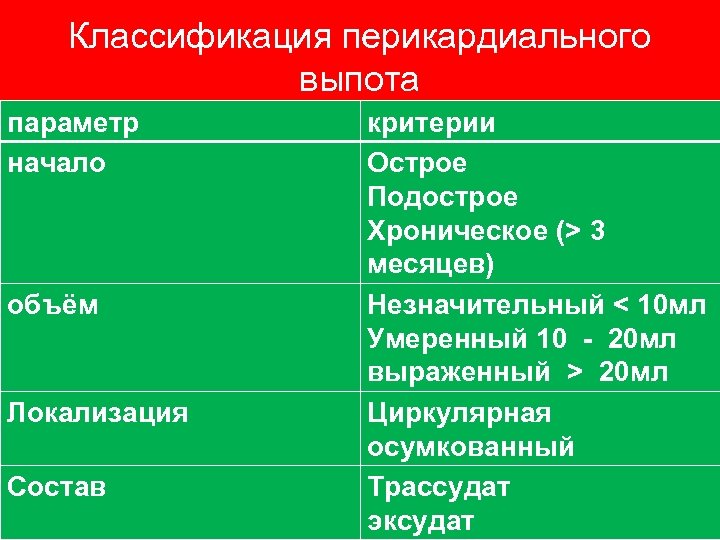 Классификация перикардиального выпота параметр начало объём Локализация Состав критерии Острое Подострое Хроническое (> 3 месяцев) Незначительный < 10 мл Умеренный 10 - 20 мл выраженный > 20 мл Циркулярная осумкованный Трассудат эксудат
Классификация перикардиального выпота параметр начало объём Локализация Состав критерии Острое Подострое Хроническое (> 3 месяцев) Незначительный < 10 мл Умеренный 10 - 20 мл выраженный > 20 мл Циркулярная осумкованный Трассудат эксудат
 эксудат • • • относительная плотность >1015; содержание белка >3 г/л; отношение жидкость/плазма >0, 5; ЛДГ >200 мг/л, цитологические параметры (лейкоциты, эритроциты, атипичные клетки), • при геморагическом выпоте – уровень гематокрита. • Наличие уровня аденозиндезаминазы более 45 ед. характерно для перикардитов туберкулезной эти- ологии
эксудат • • • относительная плотность >1015; содержание белка >3 г/л; отношение жидкость/плазма >0, 5; ЛДГ >200 мг/л, цитологические параметры (лейкоциты, эритроциты, атипичные клетки), • при геморагическом выпоте – уровень гематокрита. • Наличие уровня аденозиндезаминазы более 45 ед. характерно для перикардитов туберкулезной эти- ологии
 Клиника острого перикардита • • Боли в груди Одышка Лихорадка «Малые симптомы» (астения) – самостоятельного значения не имеют • Аускультативная картина (шум трения перикарда)
Клиника острого перикардита • • Боли в груди Одышка Лихорадка «Малые симптомы» (астения) – самостоятельного значения не имеют • Аускультативная картина (шум трения перикарда)
 КРИТЕРИИ ДИАГНОЗА • • Типичные боли в грудной клетке. Шум трения перикарда Типичные ЭКГ изменения Появление выпота в перикарде либо увеличение объёма имевшегося выпота. • РЕДКО – типичная поза больного • Диагноз острого перикардита правомочен при наличии, по крайней мере, двух критериев
КРИТЕРИИ ДИАГНОЗА • • Типичные боли в грудной клетке. Шум трения перикарда Типичные ЭКГ изменения Появление выпота в перикарде либо увеличение объёма имевшегося выпота. • РЕДКО – типичная поза больного • Диагноз острого перикардита правомочен при наличии, по крайней мере, двух критериев
 Симптомы выпотного перикардита 1. Симптом Эбштейна – появление тупого сердечно-печеночного угла 2. Симптом Винтера – граница абсолютной тупости смещается вниз, верхняя часть живота не участвует в акте дыхания 3. Симптом Эдлефсена – сокращение зон относительной тупости по сторонам расширившейся абсолютной
Симптомы выпотного перикардита 1. Симптом Эбштейна – появление тупого сердечно-печеночного угла 2. Симптом Винтера – граница абсолютной тупости смещается вниз, верхняя часть живота не участвует в акте дыхания 3. Симптом Эдлефсена – сокращение зон относительной тупости по сторонам расширившейся абсолютной
 Симптомы выпотного перикардита 1. Симптом Оппольцера– при больших выпотах в перикарде, - появление сзади у угла левой лопатки и ниже притупления перкуторного звука, ослабленного дыхания и бронхофонии, вызванных коллабированием нижней доли левого легкого 2. Симптом Пена – при наклоне вперед у больного с выпотным перикардитом появляются многочисленные влажные мелкопузырчатые хрипы в левом легком
Симптомы выпотного перикардита 1. Симптом Оппольцера– при больших выпотах в перикарде, - появление сзади у угла левой лопатки и ниже притупления перкуторного звука, ослабленного дыхания и бронхофонии, вызванных коллабированием нижней доли левого легкого 2. Симптом Пена – при наклоне вперед у больного с выпотным перикардитом появляются многочисленные влажные мелкопузырчатые хрипы в левом легком
 Симптомы выпотного перикардита 1. Симптом Герке – появление или усиление шума трения перикарда при запрокидывании головы 2. "Воротник Стокса" – появление отека шеи вследствие повышениея давления в верхней полой вене
Симптомы выпотного перикардита 1. Симптом Герке – появление или усиление шума трения перикарда при запрокидывании головы 2. "Воротник Стокса" – появление отека шеи вследствие повышениея давления в верхней полой вене
 Этапность в диагностике острого перикардита Первый этап • Физикальное обследование, аускультация (шум трения перикарда, равномерное ослабление I и II тонов), измерение АД (снижение САД на вдохе) • ЭКГ диагностика • Рентгенологическое исследование органов грудной клетки • Эхо. КГ (расчет объема жидкости) • Общий анализ крови (количество лейкоцитов, СОЭ) • Уровень креатинина
Этапность в диагностике острого перикардита Первый этап • Физикальное обследование, аускультация (шум трения перикарда, равномерное ослабление I и II тонов), измерение АД (снижение САД на вдохе) • ЭКГ диагностика • Рентгенологическое исследование органов грудной клетки • Эхо. КГ (расчет объема жидкости) • Общий анализ крови (количество лейкоцитов, СОЭ) • Уровень креатинина
 Этапность в диагностике острого перикардита Второй этап (перикардиоцентез) • уровень гематокрита (во всех случаях геморрагической жидкости); • концентрация белка (при уровне белка более 3, 0 г / дл следует считать жидкость экссудатом); • (уровень аденозиндеаминазы (ADA) при уровне более 45 ед. следует считать, что экссудат обусловлен туберкулезным процессом); • цитологический анализ (поиск атипичных клеток); • посев на аэробную и анаэробную флору; • ПЦР на микобактерии туберкулеза; • определение титра антитела карциноэмбрионогена (только в случае высокой вероятности онкопроцесса).
Этапность в диагностике острого перикардита Второй этап (перикардиоцентез) • уровень гематокрита (во всех случаях геморрагической жидкости); • концентрация белка (при уровне белка более 3, 0 г / дл следует считать жидкость экссудатом); • (уровень аденозиндеаминазы (ADA) при уровне более 45 ед. следует считать, что экссудат обусловлен туберкулезным процессом); • цитологический анализ (поиск атипичных клеток); • посев на аэробную и анаэробную флору; • ПЦР на микобактерии туберкулеза; • определение титра антитела карциноэмбрионогена (только в случае высокой вероятности онкопроцесса).
 Этапность в диагностике острого перикардита Третий этап (биопсия перикарда) • Оптимальным считают сочетание биопсии с установкой дренажа • Биопсия перикарда проводится только в ходе перикардиоскопии • Скопия перикарда и его биопсия должны относиться к эксклюзивным процедурам и их следует рассматривать только в единичных случаях на третьем этапе диагностики (Sagrista – Sauleda J. )
Этапность в диагностике острого перикардита Третий этап (биопсия перикарда) • Оптимальным считают сочетание биопсии с установкой дренажа • Биопсия перикарда проводится только в ходе перикардиоскопии • Скопия перикарда и его биопсия должны относиться к эксклюзивным процедурам и их следует рассматривать только в единичных случаях на третьем этапе диагностики (Sagrista – Sauleda J. )
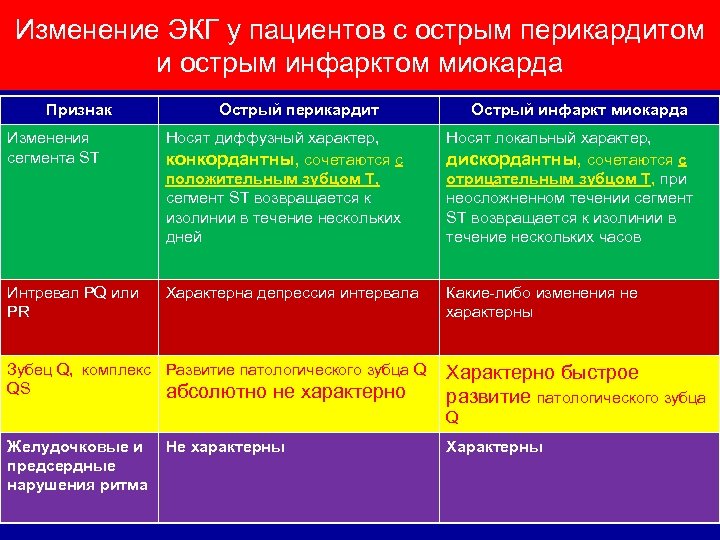 Изменение ЭКГ у пациентов с острым перикардитом и острым инфарктом миокарда Признак Острый перикардит Острый инфаркт миокарда Изменения сегмента ST Носят диффузный характер, конкордантны, сочетаются с положительным зубцом Т, сегмент ST возвращается к изолинии в течение нескольких дней Носят локальный характер, дискордантны, сочетаются с отрицательным зубцом Т, при неосложненном течении сегмент ST возвращается к изолинии в течение нескольких часов Интревал PQ или PR Характерна депрессия интервала Какие-либо изменения не характерны Зубец Q, комплекс Развитие патологического зубца Q QS абсолютно не характерно Характерно быстрое развитие патологического зубца Q Желудочковые и предсердные нарушения ритма Не характерны Характерны
Изменение ЭКГ у пациентов с острым перикардитом и острым инфарктом миокарда Признак Острый перикардит Острый инфаркт миокарда Изменения сегмента ST Носят диффузный характер, конкордантны, сочетаются с положительным зубцом Т, сегмент ST возвращается к изолинии в течение нескольких дней Носят локальный характер, дискордантны, сочетаются с отрицательным зубцом Т, при неосложненном течении сегмент ST возвращается к изолинии в течение нескольких часов Интревал PQ или PR Характерна депрессия интервала Какие-либо изменения не характерны Зубец Q, комплекс Развитие патологического зубца Q QS абсолютно не характерно Характерно быстрое развитие патологического зубца Q Желудочковые и предсердные нарушения ритма Не характерны Характерны
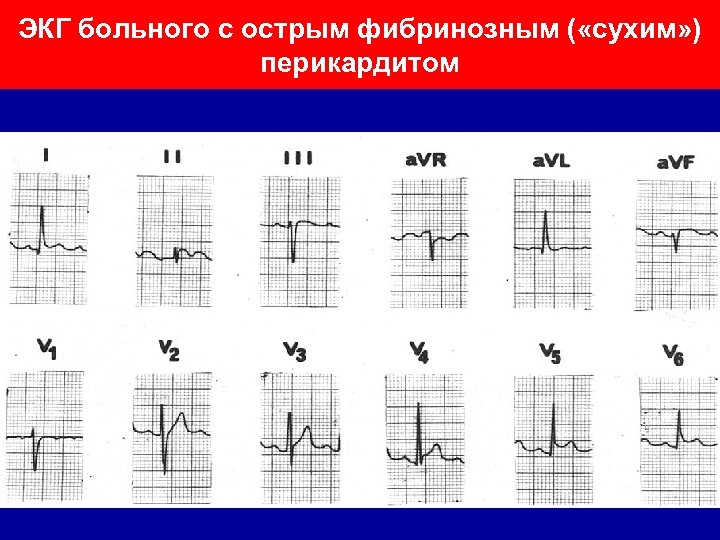 ЭКГ больного с острым фибринозным ( «сухим» ) перикардитом
ЭКГ больного с острым фибринозным ( «сухим» ) перикардитом
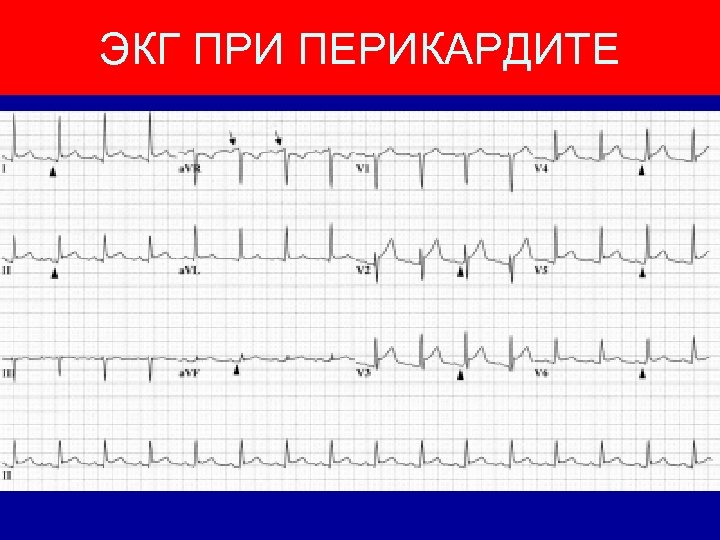 ЭКГ ПРИ ПЕРИКАРДИТЕ
ЭКГ ПРИ ПЕРИКАРДИТЕ
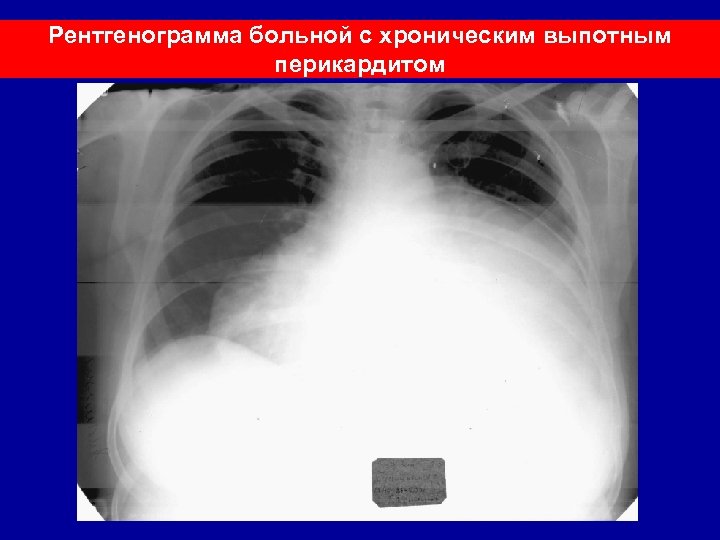 Рентгенограмма больной с хроническим выпотным перикардитом
Рентгенограмма больной с хроническим выпотным перикардитом
 Формирование диастолической дисфункции при перикардите Нормальное сердце перикард Жидкость в полости перикарда Сдавление камер сердца жидкостью
Формирование диастолической дисфункции при перикардите Нормальное сердце перикард Жидкость в полости перикарда Сдавление камер сердца жидкостью
 • К наиболее частым причинам тампонады от- носятся: • перикардит, • туберкулез, • инвазивные процедуры, • травмы • новообразования
• К наиболее частым причинам тампонады от- носятся: • перикардит, • туберкулез, • инвазивные процедуры, • травмы • новообразования
 Диагностика тампонады сердца 1. Парадоксальный пульс 2. Поза Брейтмана (больной встает на колени, упираясь в подушку лбом и плечами), 3. Альтерация QRS-комплексов на ЭКГ 4. Набухшие шейные вены, не спадающиеся на вдохе и в положении стоя 5. Симптом Плеша (расширение яремных вен при давлении на правое подреберье) 6. Синдром Фридриха – пульсация и диастолический коллапс яремных вен 7. Коллапс Е. Е. Гогин, 2001 г.
Диагностика тампонады сердца 1. Парадоксальный пульс 2. Поза Брейтмана (больной встает на колени, упираясь в подушку лбом и плечами), 3. Альтерация QRS-комплексов на ЭКГ 4. Набухшие шейные вены, не спадающиеся на вдохе и в положении стоя 5. Симптом Плеша (расширение яремных вен при давлении на правое подреберье) 6. Синдром Фридриха – пульсация и диастолический коллапс яремных вен 7. Коллапс Е. Е. Гогин, 2001 г.
 Диагностика тампонады сердца Эхокардиографические признаки: 1. Спадение правого желудочка в диастолу 2. Снижение скорости трансаортального потока на вдохе более, чем на 30% 3. Расширенная нижняя полая вена, не спадающаяся на вдохе J. Chambers, 2002
Диагностика тампонады сердца Эхокардиографические признаки: 1. Спадение правого желудочка в диастолу 2. Снижение скорости трансаортального потока на вдохе более, чем на 30% 3. Расширенная нижняя полая вена, не спадающаяся на вдохе J. Chambers, 2002
 констриктивный перикардит Характерно развитие : 1. при гнойных перикардитах , 2. перикардитах, обусловленных туберкулезом 3. аутоиммунных заболеваниях. Наблюдаются: 1. гепато- и спленомегалия, 2. асцит, 3. отеки, 4. набухание яремных вен, 5. снижение АД, низкое Ps. АД, 6. снижение толерантности к физической нагрузке (ФН).
констриктивный перикардит Характерно развитие : 1. при гнойных перикардитах , 2. перикардитах, обусловленных туберкулезом 3. аутоиммунных заболеваниях. Наблюдаются: 1. гепато- и спленомегалия, 2. асцит, 3. отеки, 4. набухание яремных вен, 5. снижение АД, низкое Ps. АД, 6. снижение толерантности к физической нагрузке (ФН).
 Констриктивный перикардит • На ЭКГ: 1. снижение вольтажа, 2. внутрижелудочковые и AВ-блокады, 3. фибрилляция предсердий. Эхо. КГ : утолщение и кальцификация перикарда, увеличением полости левого и правого предсердия при неизмененных или уменьшенных размерах желудочков, парадоксальным движением межжелудочковой перегородки, ограничением наполнения желудочков сердца.
Констриктивный перикардит • На ЭКГ: 1. снижение вольтажа, 2. внутрижелудочковые и AВ-блокады, 3. фибрилляция предсердий. Эхо. КГ : утолщение и кальцификация перикарда, увеличением полости левого и правого предсердия при неизмененных или уменьшенных размерах желудочков, парадоксальным движением межжелудочковой перегородки, ограничением наполнения желудочков сердца.
 Констриктивный перикардит КТ и МРТ : выявляются утолщение и кальцификация перикарда. Катетеризация сердца позволяет установить повышение центрального венозного давления. Основным методом лечения констриктивного перикардита является проведение перикардэктомия
Констриктивный перикардит КТ и МРТ : выявляются утолщение и кальцификация перикарда. Катетеризация сердца позволяет установить повышение центрального венозного давления. Основным методом лечения констриктивного перикардита является проведение перикардэктомия
 Показания к проведению перикардиоцентеза Показания 1. Тампонада сердца 2. Толщина Эхо-негативного пространства в диастолу не менее 20 мм. 3. Высокая вероятность наличия гнойного или туберкулезного экссудата С диагностической целью при: • Толщине Эхо-негативного пространства в диастолу 1020 мм (при подозрении на туберкулез и гнойный экссудат с целью взятия жидкости на исследование и забор биоптатов); • Высокой вероятности онкологического процесса Величина экссудата мала (толщина Эхо-негативного пространства менее 10 мм). Проведение диагностической пункции для взятия жидкости для анализа и биоптатов. В этих ситуациях проведение процедуры рекомендовано в специальных центрах. Класс доказательств 1 (Имеются доказательства или всеобщее признание того, что диагностическая процедура или явление полезны и эффективны) 2 А (Превалируют данные о пользе применения и эффективности) 2 В (Польза и эффективность недостаточно изучены)
Показания к проведению перикардиоцентеза Показания 1. Тампонада сердца 2. Толщина Эхо-негативного пространства в диастолу не менее 20 мм. 3. Высокая вероятность наличия гнойного или туберкулезного экссудата С диагностической целью при: • Толщине Эхо-негативного пространства в диастолу 1020 мм (при подозрении на туберкулез и гнойный экссудат с целью взятия жидкости на исследование и забор биоптатов); • Высокой вероятности онкологического процесса Величина экссудата мала (толщина Эхо-негативного пространства менее 10 мм). Проведение диагностической пункции для взятия жидкости для анализа и биоптатов. В этих ситуациях проведение процедуры рекомендовано в специальных центрах. Класс доказательств 1 (Имеются доказательства или всеобщее признание того, что диагностическая процедура или явление полезны и эффективны) 2 А (Превалируют данные о пользе применения и эффективности) 2 В (Польза и эффективность недостаточно изучены)
 Оценка тяжести состояния и решение вопроса о госпитализации • Большие признаки: 1. Лихорадка более 38°С 2. Не выраженный дебют болезни 3. Большой объём жидкости (> 20 мм) 4. Признаки тампонады 5. Нет ответа на терапию НПВС в течении недели. Госпитализация обязательна. Этиологический диагноз обязателен. Такая клиническая картина у 15% пациентов. (85% легкое течение болезни)
Оценка тяжести состояния и решение вопроса о госпитализации • Большие признаки: 1. Лихорадка более 38°С 2. Не выраженный дебют болезни 3. Большой объём жидкости (> 20 мм) 4. Признаки тампонады 5. Нет ответа на терапию НПВС в течении недели. Госпитализация обязательна. Этиологический диагноз обязателен. Такая клиническая картина у 15% пациентов. (85% легкое течение болезни)
 Лечение перикардитов 1. 2. 3. 4. 5. 6. 7. 8. Лечение перикардитов в рамках заболеваний (СКВ, РА) Идиопатического (вирус? ) – НСПВС (не кортикостероиды) Перикардиты, связанные с известным возбудителем – вирусные – НСПВС, соответствующим противомикробным средством при выявленной флоре Гнойные – хирургическое лечение, (карбопенемы+АГ+ванкомицин) Лекарственные – лекарство отменить, кортикостероиды Туберкулез – майрин Постинфарктный, постперикардтомный, посткомиссуротомный, посттравматический – НСПВС, при неэффективности – кортикостероиды Констриктивный перикардит, мягкое течение - мочегонные
Лечение перикардитов 1. 2. 3. 4. 5. 6. 7. 8. Лечение перикардитов в рамках заболеваний (СКВ, РА) Идиопатического (вирус? ) – НСПВС (не кортикостероиды) Перикардиты, связанные с известным возбудителем – вирусные – НСПВС, соответствующим противомикробным средством при выявленной флоре Гнойные – хирургическое лечение, (карбопенемы+АГ+ванкомицин) Лекарственные – лекарство отменить, кортикостероиды Туберкулез – майрин Постинфарктный, постперикардтомный, посткомиссуротомный, посттравматический – НСПВС, при неэффективности – кортикостероиды Констриктивный перикардит, мягкое течение - мочегонные
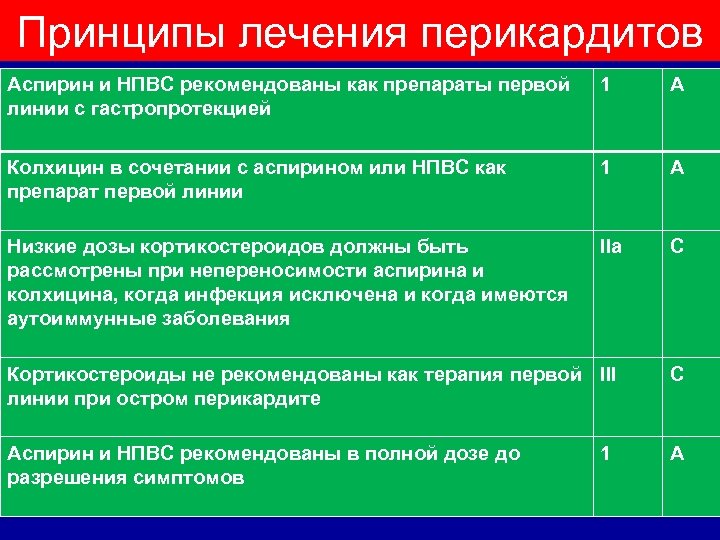 Принципы лечения перикардитов Аспирин и НПВС рекомендованы как препараты первой линии с гастропротекцией 1 А Колхицин в сочетании с аспирином или НПВС как препарат первой линии 1 А Низкие дозы кортикостероидов должны быть рассмотрены при непереносимости аспирина и колхицина, когда инфекция исключена и когда имеются аутоиммунные заболевания IIa C Кортикостероиды не рекомендованы как терапия первой III линии при остром перикардите C Аспирин и НПВС рекомендованы в полной дозе до разрешения симптомов А 1
Принципы лечения перикардитов Аспирин и НПВС рекомендованы как препараты первой линии с гастропротекцией 1 А Колхицин в сочетании с аспирином или НПВС как препарат первой линии 1 А Низкие дозы кортикостероидов должны быть рассмотрены при непереносимости аспирина и колхицина, когда инфекция исключена и когда имеются аутоиммунные заболевания IIa C Кортикостероиды не рекомендованы как терапия первой III линии при остром перикардите C Аспирин и НПВС рекомендованы в полной дозе до разрешения симптомов А 1
 Принципы лечения перикардитов Колхицин в сочетании с аспирином или НПВС 1 рекомендован в течение 6 месяцев в дозе 0, 5 х 2 раза или в дозе 0, 5 при плохой переносимости или массе тела менее 70 кг А Низкие дозы кортикостероидов должны быть IIa рассмотрены при непереносимости аспирина и колхицина, когда инфекция исключена и когда имеются аутоиммунные заболевания Кортикостероиды не рекомендованы как III терапия первой линии при рецидивирующем перикардите C C
Принципы лечения перикардитов Колхицин в сочетании с аспирином или НПВС 1 рекомендован в течение 6 месяцев в дозе 0, 5 х 2 раза или в дозе 0, 5 при плохой переносимости или массе тела менее 70 кг А Низкие дозы кортикостероидов должны быть IIa рассмотрены при непереносимости аспирина и колхицина, когда инфекция исключена и когда имеются аутоиммунные заболевания Кортикостероиды не рекомендованы как III терапия первой линии при рецидивирующем перикардите C C
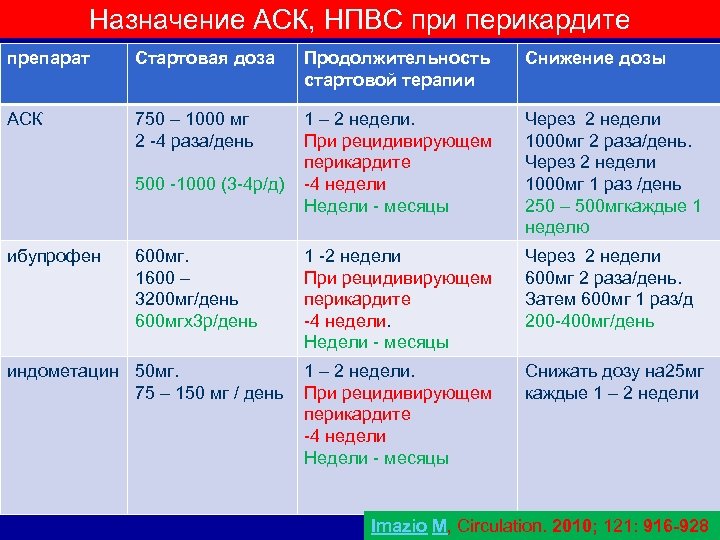 Назначение АСК, НПВС при перикардите препарат Стартовая доза Продолжительность стартовой терапии Снижение дозы АСК 750 – 1000 мг 2 -4 раза/день 1 – 2 недели. При рецидивирующем перикардите -4 недели Недели - месяцы Через 2 недели 1000 мг 2 раза/день. Через 2 недели 1000 мг 1 раз /день 250 – 500 мгкаждые 1 неделю 1 -2 недели При рецидивирующем перикардите -4 недели. Недели - месяцы Через 2 недели 600 мг 2 раза/день. Затем 600 мг 1 раз/д 200 -400 мг/день 1 – 2 недели. При рецидивирующем перикардите -4 недели Недели - месяцы Снижать дозу на 25 мг каждые 1 – 2 недели 500 -1000 (3 -4 р/д) ибупрофен 600 мг. 1600 – 3200 мг/день 600 мгх3 р/день индометацин 50 мг. 75 – 150 мг / день Imazio M, Circulation. 2010; 121: 916 -928
Назначение АСК, НПВС при перикардите препарат Стартовая доза Продолжительность стартовой терапии Снижение дозы АСК 750 – 1000 мг 2 -4 раза/день 1 – 2 недели. При рецидивирующем перикардите -4 недели Недели - месяцы Через 2 недели 1000 мг 2 раза/день. Через 2 недели 1000 мг 1 раз /день 250 – 500 мгкаждые 1 неделю 1 -2 недели При рецидивирующем перикардите -4 недели. Недели - месяцы Через 2 недели 600 мг 2 раза/день. Затем 600 мг 1 раз/д 200 -400 мг/день 1 – 2 недели. При рецидивирующем перикардите -4 недели Недели - месяцы Снижать дозу на 25 мг каждые 1 – 2 недели 500 -1000 (3 -4 р/д) ибупрофен 600 мг. 1600 – 3200 мг/день 600 мгх3 р/день индометацин 50 мг. 75 – 150 мг / день Imazio M, Circulation. 2010; 121: 916 -928
 Препарат КОЛХИЦИН • Колхицин имеет растительное происхождение и относится к группе алкалоидов трополонового ряда. • Основным источником колхицина на сегодняшний день является растение – безвременник осенний. • Препарат колхицина обладает сильнейшим обезболивающим действием. • Основная часть его абсорбируется из кишечника, часть – подвергается распаду в печени и выводится из организма естественным методом
Препарат КОЛХИЦИН • Колхицин имеет растительное происхождение и относится к группе алкалоидов трополонового ряда. • Основным источником колхицина на сегодняшний день является растение – безвременник осенний. • Препарат колхицина обладает сильнейшим обезболивающим действием. • Основная часть его абсорбируется из кишечника, часть – подвергается распаду в печени и выводится из организма естественным методом
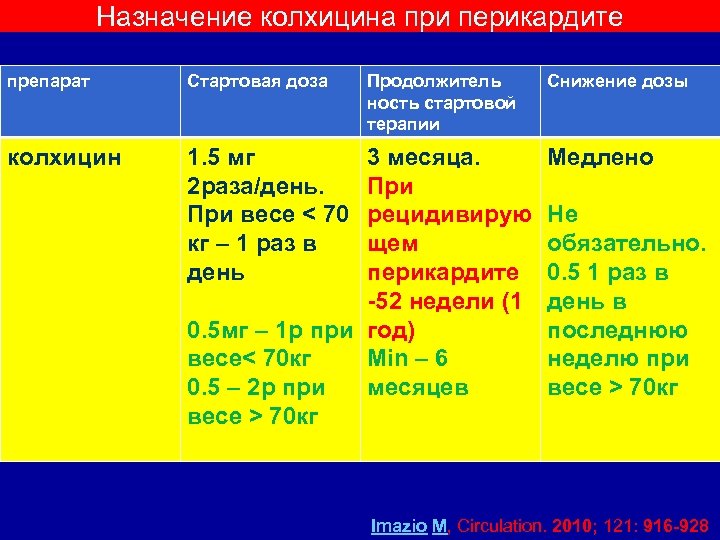 Назначение колхицина при перикардите препарат Стартовая доза колхицин 1. 5 мг 2 раза/день. При весе < 70 кг – 1 раз в день Продолжитель ность стартовой терапии 3 месяца. При рецидивирую щем перикардите -52 недели (1 0. 5 мг – 1 р при год) весе< 70 кг Min – 6 0. 5 – 2 р при месяцев весе > 70 кг Снижение дозы Медлено Не обязательно. 0. 5 1 раз в день в последнюю неделю при весе > 70 кг Imazio M, Circulation. 2010; 121: 916 -928
Назначение колхицина при перикардите препарат Стартовая доза колхицин 1. 5 мг 2 раза/день. При весе < 70 кг – 1 раз в день Продолжитель ность стартовой терапии 3 месяца. При рецидивирую щем перикардите -52 недели (1 0. 5 мг – 1 р при год) весе< 70 кг Min – 6 0. 5 – 2 р при месяцев весе > 70 кг Снижение дозы Медлено Не обязательно. 0. 5 1 раз в день в последнюю неделю при весе > 70 кг Imazio M, Circulation. 2010; 121: 916 -928
 Назначение преднизолона при перикардите препарат Стартов ая доза преднизо лон Продолжитель ность стартовой терапии 0. 25 – 0. 5 1 – 2 недели. мг/кг/день. При рецидивирующе м перикардите -4 недели Снижение дозы 1. Если доза> 50 мг – снижать дозу каждые 1 – 2 недели на 10 мг. 2. Если доза 50 - 25 мг – снижать дозу каждые 1 – 2 недели на 5 - 10 мг. 3. Если доза 25 - 15 мг – снижать дозу каждые 1 – 2 недели на 2. 5 мг. 4. Если доза<15 мг – снижать дозу каждые 2 – 6 недели на 1 – 2. 5 мг. Imazio M, Circulation. 2010; 121: 916 -928
Назначение преднизолона при перикардите препарат Стартов ая доза преднизо лон Продолжитель ность стартовой терапии 0. 25 – 0. 5 1 – 2 недели. мг/кг/день. При рецидивирующе м перикардите -4 недели Снижение дозы 1. Если доза> 50 мг – снижать дозу каждые 1 – 2 недели на 10 мг. 2. Если доза 50 - 25 мг – снижать дозу каждые 1 – 2 недели на 5 - 10 мг. 3. Если доза 25 - 15 мг – снижать дозу каждые 1 – 2 недели на 2. 5 мг. 4. Если доза<15 мг – снижать дозу каждые 2 – 6 недели на 1 – 2. 5 мг. Imazio M, Circulation. 2010; 121: 916 -928
 Лечение острого перикардита • кортикостероиды показаны только пациентам в тяжелом состоянии, обусловленном нестабильной гемодинамикой, выраженной недостаточностью кровообращения, выраженной дыхательной недостаточностью. • В Европейский рекомендациях приводится дозировка 1 -1, 5 мг/кг веса (средняя доза 60 -90 мг сутки) на срок не менее месяца
Лечение острого перикардита • кортикостероиды показаны только пациентам в тяжелом состоянии, обусловленном нестабильной гемодинамикой, выраженной недостаточностью кровообращения, выраженной дыхательной недостаточностью. • В Европейский рекомендациях приводится дозировка 1 -1, 5 мг/кг веса (средняя доза 60 -90 мг сутки) на срок не менее месяца
 • Для пациентов, не отвечающих на терапию кортикостероидами, рекомендовано назначение азатиоприна (1 мг/кг/ д) до 2 -3 мг/кг/д , анакинра (1 -2 мг/кг/д до 100 мг/кг/д подкожно (антагониста рецепторов человеческого интерлейкина-1 (IL-1 Ra). IVIG 400 - 500 мг/кг/д – 5 дней или 1 гр/кг/д – 2 дня • При неэффективности медикаментозной терапии может быть рассмотрена перикардиоэктомия, (выполняется только в специализированных медицинских центрах).
• Для пациентов, не отвечающих на терапию кортикостероидами, рекомендовано назначение азатиоприна (1 мг/кг/ д) до 2 -3 мг/кг/д , анакинра (1 -2 мг/кг/д до 100 мг/кг/д подкожно (антагониста рецепторов человеческого интерлейкина-1 (IL-1 Ra). IVIG 400 - 500 мг/кг/д – 5 дней или 1 гр/кг/д – 2 дня • При неэффективности медикаментозной терапии может быть рассмотрена перикардиоэктомия, (выполняется только в специализированных медицинских центрах).
 Стратегия лечения • 1 -я линия лечения АСК или НПВС + колхицин + покой • 2 -я линия низкие дозы ГКС (при противопоказаниях к АСК или НПВС или колхицину и при исключении инфекционной природы
Стратегия лечения • 1 -я линия лечения АСК или НПВС + колхицин + покой • 2 -я линия низкие дозы ГКС (при противопоказаниях к АСК или НПВС или колхицину и при исключении инфекционной природы
 Стратегия лечения при рецидиве (через 4 -6 недель после стихания симптомов • 1 -я линия лечения АСК или НПВС + колхицин + покой • 2 -я линия низкие дозы ГКС (при противопоказаниях к АСК или НПВС или колхицину и при исключении инфекционной природы • 3 -я линия IVIG или Anakinra или азатиоприн. • 4 -я линия перикардэктомия
Стратегия лечения при рецидиве (через 4 -6 недель после стихания симптомов • 1 -я линия лечения АСК или НПВС + колхицин + покой • 2 -я линия низкие дозы ГКС (при противопоказаниях к АСК или НПВС или колхицину и при исключении инфекционной природы • 3 -я линия IVIG или Anakinra или азатиоприн. • 4 -я линия перикардэктомия
 рецидива перикардита • Диагностика рецидива перикардита устанавливается в соответствии с критериями острого перикардита. • Наиболее частой причиной рецидива является недостататочное лечение первого эпизода перикардита
рецидива перикардита • Диагностика рецидива перикардита устанавливается в соответствии с критериями острого перикардита. • Наиболее частой причиной рецидива является недостататочное лечение первого эпизода перикардита
 Рецидивирующие перикардиты Первая форма Клиника возникает: 1. либо при отмене противовоспалительной терапии, 2. либо при снижении доз кортикостероидов. В случае отмены препаратов период до манифеста рецидива всегда меньше 6 недель (чаще 1– 2 недели). Вторая форма Рецидив возникает в период после 6 недель после отмены противовоспалительной терапии. (Soler – Soler J. , Sagrista-Sauleda J. , Permayer-Miralda G) Частота рецидивов составляет от 8 до 80 % (!) случаев) (Robinson J. , Bridgen W. )
Рецидивирующие перикардиты Первая форма Клиника возникает: 1. либо при отмене противовоспалительной терапии, 2. либо при снижении доз кортикостероидов. В случае отмены препаратов период до манифеста рецидива всегда меньше 6 недель (чаще 1– 2 недели). Вторая форма Рецидив возникает в период после 6 недель после отмены противовоспалительной терапии. (Soler – Soler J. , Sagrista-Sauleda J. , Permayer-Miralda G) Частота рецидивов составляет от 8 до 80 % (!) случаев) (Robinson J. , Bridgen W. )
 Особенности клинической картины рецидива • Болевой синдром (очень часто как моносиндром) • Лабораторно-инструментальные изменения носят не выраженный характер Рецидивирующее течение перикардита больше оказывает влияние на качество жизни больше, чем на кардиальный прогноз
Особенности клинической картины рецидива • Болевой синдром (очень часто как моносиндром) • Лабораторно-инструментальные изменения носят не выраженный характер Рецидивирующее течение перикардита больше оказывает влияние на качество жизни больше, чем на кардиальный прогноз
 Лечение каждого случая рецидива зависит от терапии в предшествующие 6 недель 1. если пациент не получал никакой терапии, то лечение идентично описанному ранее лечению острого перикардита; 2. если пациент получал кортикостероиды и находится в стадии редукции дозы (чаще всего рецидив возникает на дозе 10– 20 мг в сутки), дозу вновь увеличить, при выраженной клинической картине до исходных значений; 3. если пациент получал противовоспалительную терапию НПВС, перейти на комбинированную терапию, например, аспирин + ибупрофен.
Лечение каждого случая рецидива зависит от терапии в предшествующие 6 недель 1. если пациент не получал никакой терапии, то лечение идентично описанному ранее лечению острого перикардита; 2. если пациент получал кортикостероиды и находится в стадии редукции дозы (чаще всего рецидив возникает на дозе 10– 20 мг в сутки), дозу вновь увеличить, при выраженной клинической картине до исходных значений; 3. если пациент получал противовоспалительную терапию НПВС, перейти на комбинированную терапию, например, аспирин + ибупрофен.
 Применение колхицина У пациентов, имевших эпизод рецидива болезни, предотвращает последующие рецидивы в сроки более чем 12 -15 месяцев. Стартовая доза 0, 5 -1 мг каждые 12 часов. В последующем эта доза может быть уменьшена до уровня 0, 5 -1 мг в сутки. Необходимая продолжительность лечения- 12 месяцев. Существует мнение (Sagrista-Sauleda J. ), что колхицин следует добавлять пациентам на этапе снижения дозы кортикостероидов. Это позволит уменьшить количество рецидивов. Целесообразно придерживаться стартовых доз в этот период, то есть назначать 0, 5 -1 мг 2 раза в сутки.
Применение колхицина У пациентов, имевших эпизод рецидива болезни, предотвращает последующие рецидивы в сроки более чем 12 -15 месяцев. Стартовая доза 0, 5 -1 мг каждые 12 часов. В последующем эта доза может быть уменьшена до уровня 0, 5 -1 мг в сутки. Необходимая продолжительность лечения- 12 месяцев. Существует мнение (Sagrista-Sauleda J. ), что колхицин следует добавлять пациентам на этапе снижения дозы кортикостероидов. Это позволит уменьшить количество рецидивов. Целесообразно придерживаться стартовых доз в этот период, то есть назначать 0, 5 -1 мг 2 раза в сутки.
 Применение колхицина Существует мнение (Sagrista-Sauleda J. ), что колхицин следует добавлять пациентам на этапе снижения дозы кортикостероидов. Это позволит уменьшить количество рецидивов. Целесообразно придерживаться стартовых доз в этот период, то есть назначать 0, 5 -1 мг 2 раза в сутки.
Применение колхицина Существует мнение (Sagrista-Sauleda J. ), что колхицин следует добавлять пациентам на этапе снижения дозы кортикостероидов. Это позволит уменьшить количество рецидивов. Целесообразно придерживаться стартовых доз в этот период, то есть назначать 0, 5 -1 мг 2 раза в сутки.
 Особенности вирусного перикардита Для вирусных перикардитов характерно: • связь с перенесенной вирусной инфекцией, • благоприятное течение • хороший эффект при использовании НПВП. Вирусные перикардиты: 1. не склонны к хронизации процесса, 2. могут наблюдаться рецидивы заболевания
Особенности вирусного перикардита Для вирусных перикардитов характерно: • связь с перенесенной вирусной инфекцией, • благоприятное течение • хороший эффект при использовании НПВП. Вирусные перикардиты: 1. не склонны к хронизации процесса, 2. могут наблюдаться рецидивы заболевания
 Туберкулёзный перикардит клинические проявления: 1. варьируются от бессимптомного течения до острого перикардита, 2. часто возникает массивный выпот и тампонада сердца, 3. склонность к развитию констриктивной формы. • Туберкулезные перикардиты могут быть заподозрены при бессимптомном выпоте существующем более 3 недель.
Туберкулёзный перикардит клинические проявления: 1. варьируются от бессимптомного течения до острого перикардита, 2. часто возникает массивный выпот и тампонада сердца, 3. склонность к развитию констриктивной формы. • Туберкулезные перикардиты могут быть заподозрены при бессимптомном выпоте существующем более 3 недель.
 Гнойный перикардит • представляет собой очень тяжелое заболевание с высокой летальностью, • возникает на фоне септических состояний или гнойной внутригрудной, поддиафрагмальной инфекции. • Таким больным требуется хирургическое дренированиние перикарда и длительная антибактериальная терапия
Гнойный перикардит • представляет собой очень тяжелое заболевание с высокой летальностью, • возникает на фоне септических состояний или гнойной внутригрудной, поддиафрагмальной инфекции. • Таким больным требуется хирургическое дренированиние перикарда и длительная антибактериальная терапия
 Постинфарктный перикардит • характеризуется развитием бессимптомного ограниченного выпота в ранней фазе инфаркта миокарда. • В лечении используется АСК (высокие дозы) с изменением антикоагулянтной терапии. • При возникновении синдрома Дресслера, характеризующегося сочетанием перикардита, плеврита и лихорадки, рекомендовано использовать в лечении кортикостероиды
Постинфарктный перикардит • характеризуется развитием бессимптомного ограниченного выпота в ранней фазе инфаркта миокарда. • В лечении используется АСК (высокие дозы) с изменением антикоагулянтной терапии. • При возникновении синдрома Дресслера, характеризующегося сочетанием перикардита, плеврита и лихорадки, рекомендовано использовать в лечении кортикостероиды
 Неопластический перикардит наблюдается при: 1. метастазировании рака легкого, 2. молочной железы, 3. лимфогранулематозе, 4. лимфоме. рекомендовано : 1. системное противоопухолевое лечение, 2. перикардиоцентез, 3. продленное дренирование полости перикарда с введением противоопухолевых препаратов в полость перикарда.
Неопластический перикардит наблюдается при: 1. метастазировании рака легкого, 2. молочной железы, 3. лимфогранулематозе, 4. лимфоме. рекомендовано : 1. системное противоопухолевое лечение, 2. перикардиоцентез, 3. продленное дренирование полости перикарда с введением противоопухолевых препаратов в полость перикарда.
 уремический перикардит Характерен: 1. бессимптомный небольшой выпот при хронической почечной недостаточности, который не требует лечения. 2. Часто возникает у диализных пациентов, при уремии. 3. Клинические проявления уремического перикардита могут варьировать от острого перикардита до угрожающей жизни тампонады. 4. В лечении рекомендованы интенсивный диализ, дренирование перикардиальной полости.
уремический перикардит Характерен: 1. бессимптомный небольшой выпот при хронической почечной недостаточности, который не требует лечения. 2. Часто возникает у диализных пациентов, при уремии. 3. Клинические проявления уремического перикардита могут варьировать от острого перикардита до угрожающей жизни тампонады. 4. В лечении рекомендованы интенсивный диализ, дренирование перикардиальной полости.


