панкреатит.pptx
- Количество слайдов: 38
 Острый панкреатит. Этиопатогенез. Клиника. Диагностика Подготовил студент гр. Л-519 Савченко Олег Геннадьевич Гомель 2017
Острый панкреатит. Этиопатогенез. Клиника. Диагностика Подготовил студент гр. Л-519 Савченко Олег Геннадьевич Гомель 2017
 Проблема острого панкреатита • Рост заболеваемости и числа больных с деструктивными формами этой патологии • Неудовлетворительные результаты лечения больных с острым панкреатитом (высокая летальность: общая - от 3% до 21%, а при деструктивных формах: 20 - 85%) • Недостаточный уровень диагностики разных форм острого панкреатита, особенно на ранних этапах развития воспалительнодеструктивного процесса • Недостаточно полное представление о ключевых звеньях патогенеза острого панкреатита • Отсутствие надёжных патогенетически обоснованных препаратов • Дефицит знаний об истинных точках и сроках приложения панкреопротекторных препаратов • Назревшая необходимость перехода с принципов симптоматического лечения на уровень лечебных мероприятий воздействующих как на ключевые пусковые, так и поддерживающие механизмы патологических реакций при этом заболевании
Проблема острого панкреатита • Рост заболеваемости и числа больных с деструктивными формами этой патологии • Неудовлетворительные результаты лечения больных с острым панкреатитом (высокая летальность: общая - от 3% до 21%, а при деструктивных формах: 20 - 85%) • Недостаточный уровень диагностики разных форм острого панкреатита, особенно на ранних этапах развития воспалительнодеструктивного процесса • Недостаточно полное представление о ключевых звеньях патогенеза острого панкреатита • Отсутствие надёжных патогенетически обоснованных препаратов • Дефицит знаний об истинных точках и сроках приложения панкреопротекторных препаратов • Назревшая необходимость перехода с принципов симптоматического лечения на уровень лечебных мероприятий воздействующих как на ключевые пусковые, так и поддерживающие механизмы патологических реакций при этом заболевании
 Этиологические формы основные: • Острый алкогольно-алиментарный панкреатит – 55% • Острый билиарный панкреатит (возникает из-за желчного рефлюкса в панкреатические протоки при билиарной гипертензии, которая возникает, как правило, вследствие холелитиаза, иногда – от других причин: дивертикул, папиллит, описторхоз и т. д. ) – 35%. • Острый травматический панкреатит (вследствие травмы поджелудочной железы, в том числе операционной или после ЭРХПГ) 2 – 4 %.
Этиологические формы основные: • Острый алкогольно-алиментарный панкреатит – 55% • Острый билиарный панкреатит (возникает из-за желчного рефлюкса в панкреатические протоки при билиарной гипертензии, которая возникает, как правило, вследствие холелитиаза, иногда – от других причин: дивертикул, папиллит, описторхоз и т. д. ) – 35%. • Острый травматический панкреатит (вследствие травмы поджелудочной железы, в том числе операционной или после ЭРХПГ) 2 – 4 %.
 • • Другие этиологические формы аутоиммунные процессы сосудистая недостаточность васкулиты лекарственные препараты (гипотиазид, стероидные и нестероидные гормоны, меркаптопурин), инфекционные заболевания (вирусный паротит, гепатит, цитомегаловирус), аллергические факторы (лаки, краски, запахи строительных материалов, анафилактический шок), дисгормональные процессы при беременности и менопаузе, заболевания близлежащих органов (гастродуоденит, пенетрирующая язва, опухоли гепатопанкреатодуоденальной области) – 6 – 8%.
• • Другие этиологические формы аутоиммунные процессы сосудистая недостаточность васкулиты лекарственные препараты (гипотиазид, стероидные и нестероидные гормоны, меркаптопурин), инфекционные заболевания (вирусный паротит, гепатит, цитомегаловирус), аллергические факторы (лаки, краски, запахи строительных материалов, анафилактический шок), дисгормональные процессы при беременности и менопаузе, заболевания близлежащих органов (гастродуоденит, пенетрирующая язва, опухоли гепатопанкреатодуоденальной области) – 6 – 8%.
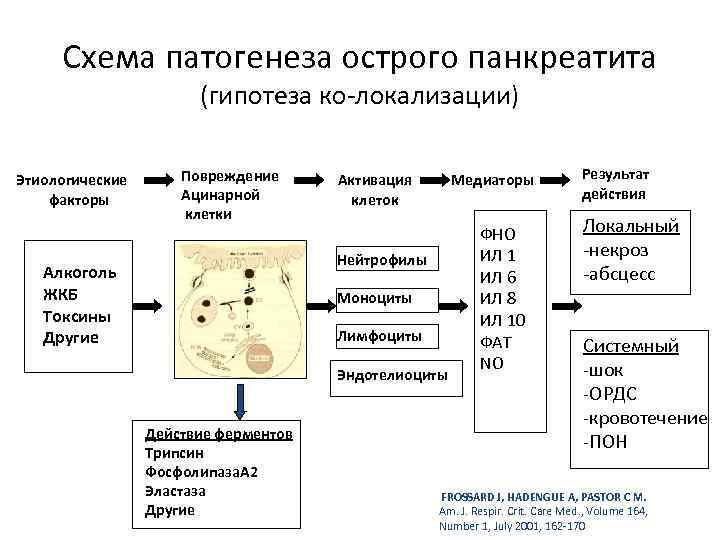 Схема патогенеза острого панкреатита (гипотеза ко-локализации) Этиологические факторы Повреждение Ацинарной клетки Активация клеток Медиаторы Нейтрофилы Алкоголь ЖКБ Токсины Другие Моноциты Лимфоциты Эндотелиоциты Действие ферментов Трипсин Фосфолипаза. А 2 Эластаза Другие ФНО ИЛ 1 ИЛ 6 ИЛ 8 ИЛ 10 ФАТ NO Результат действия Локальный -некроз -абсцесс Системный -шок -ОРДС -кровотечение -ПОН FROSSARD J, HADENGUE A, PASTOR C M. Am. J. Respir. Crit. Care Med. , Volume 164, Number 1, July 2001, 162 -170
Схема патогенеза острого панкреатита (гипотеза ко-локализации) Этиологические факторы Повреждение Ацинарной клетки Активация клеток Медиаторы Нейтрофилы Алкоголь ЖКБ Токсины Другие Моноциты Лимфоциты Эндотелиоциты Действие ферментов Трипсин Фосфолипаза. А 2 Эластаза Другие ФНО ИЛ 1 ИЛ 6 ИЛ 8 ИЛ 10 ФАТ NO Результат действия Локальный -некроз -абсцесс Системный -шок -ОРДС -кровотечение -ПОН FROSSARD J, HADENGUE A, PASTOR C M. Am. J. Respir. Crit. Care Med. , Volume 164, Number 1, July 2001, 162 -170
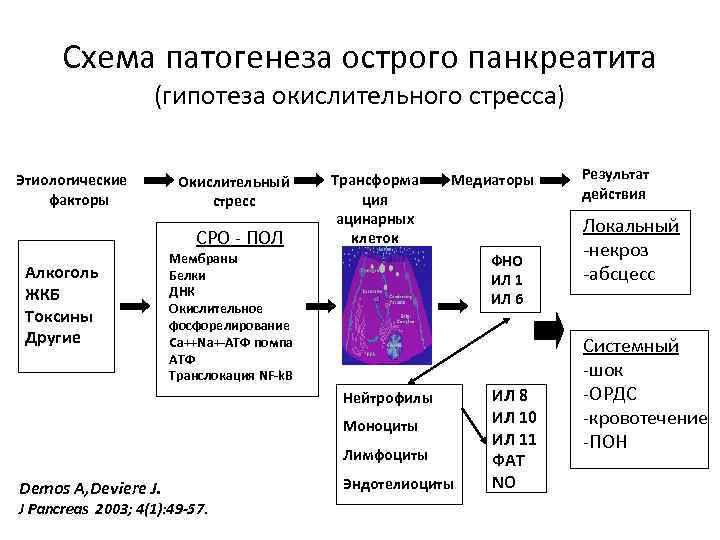 Схема патогенеза острого панкреатита (гипотеза окислительного стресса) Этиологические факторы Окислительный стресс СРО - ПОЛ Алкоголь ЖКБ Токсины Другие Трансформа ция ацинарных клеток Медиаторы Мембраны Белки ДНК Окислительное фосфорелирование Ca++Na+-АТФ помпа АТФ Транслокация NF-k. B ФНО ИЛ 1 ИЛ 6 Нейтрофилы Моноциты Лимфоциты Demos A, Deviere J. J Pancreas 2003; 4(1): 49 -57. Эндотелиоциты ИЛ 8 ИЛ 10 ИЛ 11 ФАТ NO Результат действия Локальный -некроз -абсцесс Системный -шок -ОРДС -кровотечение -ПОН
Схема патогенеза острого панкреатита (гипотеза окислительного стресса) Этиологические факторы Окислительный стресс СРО - ПОЛ Алкоголь ЖКБ Токсины Другие Трансформа ция ацинарных клеток Медиаторы Мембраны Белки ДНК Окислительное фосфорелирование Ca++Na+-АТФ помпа АТФ Транслокация NF-k. B ФНО ИЛ 1 ИЛ 6 Нейтрофилы Моноциты Лимфоциты Demos A, Deviere J. J Pancreas 2003; 4(1): 49 -57. Эндотелиоциты ИЛ 8 ИЛ 10 ИЛ 11 ФАТ NO Результат действия Локальный -некроз -абсцесс Системный -шок -ОРДС -кровотечение -ПОН
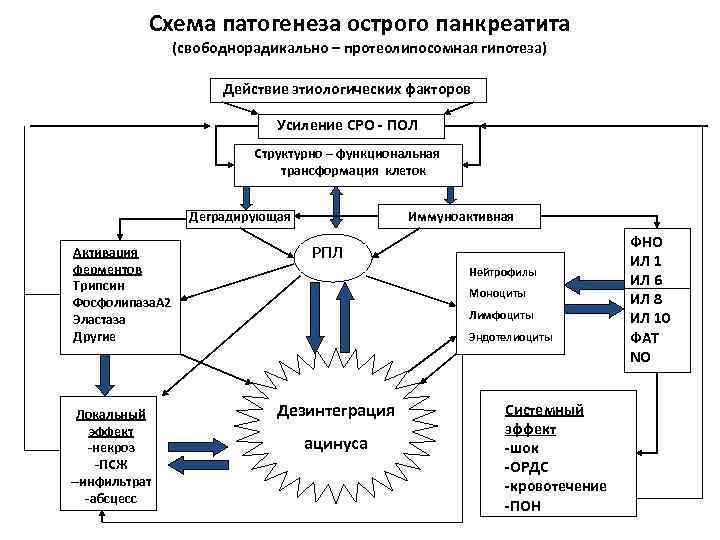 Схема патогенеза острого панкреатита (свободнорадикально – протеолипосомная гипотеза) Действие этиологических факторов Усиление СРО - ПОЛ Структурно – функциональная трансформация клеток Деградирующая Активация ферментов Трипсин Фосфолипаза. А 2 Эластаза Другие Локальный эффект -некроз -ПСЖ --инфильтрат -абсцесс Иммуноактивная РПЛ Нейтрофилы Моноциты Лимфоциты Эндотелиоциты Дезинтеграция ацинуса Системный эффект -шок -ОРДС -кровотечение -ПОН ФНО ИЛ 1 ИЛ 6 ИЛ 8 ИЛ 10 ФАТ NO
Схема патогенеза острого панкреатита (свободнорадикально – протеолипосомная гипотеза) Действие этиологических факторов Усиление СРО - ПОЛ Структурно – функциональная трансформация клеток Деградирующая Активация ферментов Трипсин Фосфолипаза. А 2 Эластаза Другие Локальный эффект -некроз -ПСЖ --инфильтрат -абсцесс Иммуноактивная РПЛ Нейтрофилы Моноциты Лимфоциты Эндотелиоциты Дезинтеграция ацинуса Системный эффект -шок -ОРДС -кровотечение -ПОН ФНО ИЛ 1 ИЛ 6 ИЛ 8 ИЛ 10 ФАТ NO
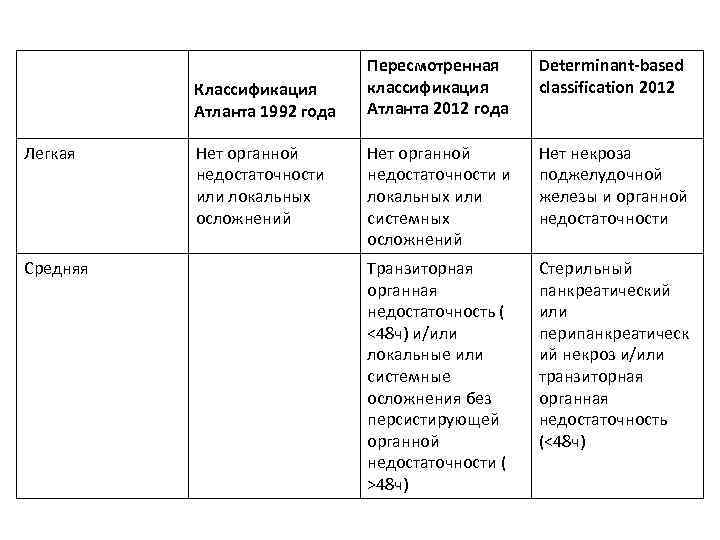 Классификация Атланта 1992 года Легкая Средняя Нет органной недостаточности или локальных осложнений Пересмотренная классификация Атланта 2012 года Determinant-based classification 2012 Нет органной недостаточности и локальных или системных осложнений Нет некроза поджелудочной железы и органной недостаточности Транзиторная органная недостаточность ( <48 ч) и/или локальные или системные осложнения без персистирующей органной недостаточности ( >48 ч) Стерильный панкреатический или перипанкреатическ ий некроз и/или транзиторная органная недостаточность (<48 ч)
Классификация Атланта 1992 года Легкая Средняя Нет органной недостаточности или локальных осложнений Пересмотренная классификация Атланта 2012 года Determinant-based classification 2012 Нет органной недостаточности и локальных или системных осложнений Нет некроза поджелудочной железы и органной недостаточности Транзиторная органная недостаточность ( <48 ч) и/или локальные или системные осложнения без персистирующей органной недостаточности ( >48 ч) Стерильный панкреатический или перипанкреатическ ий некроз и/или транзиторная органная недостаточность (<48 ч)
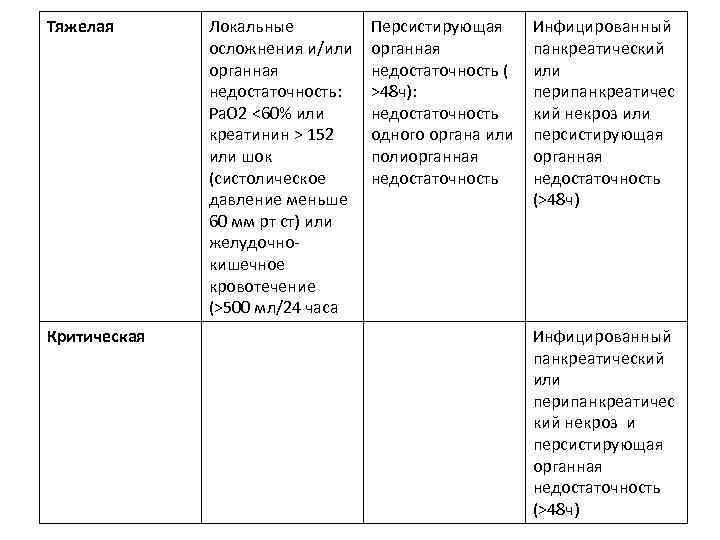 Тяжелая Критическая Локальные осложнения и/или органная недостаточность: Pa. O 2 <60% или креатинин > 152 или шок (систолическое давление меньше 60 мм рт ст) или желудочнокишечное кровотечение (>500 мл/24 часа Персистирующая органная недостаточность ( >48 ч): недостаточность одного органа или полиорганная недостаточность Инфицированный панкреатический или перипанкреатичес кий некроз или персистирующая органная недостаточность (>48 ч) Инфицированный панкреатический или перипанкреатичес кий некроз и персистирующая органная недостаточность (>48 ч)
Тяжелая Критическая Локальные осложнения и/или органная недостаточность: Pa. O 2 <60% или креатинин > 152 или шок (систолическое давление меньше 60 мм рт ст) или желудочнокишечное кровотечение (>500 мл/24 часа Персистирующая органная недостаточность ( >48 ч): недостаточность одного органа или полиорганная недостаточность Инфицированный панкреатический или перипанкреатичес кий некроз или персистирующая органная недостаточность (>48 ч) Инфицированный панкреатический или перипанкреатичес кий некроз и персистирующая органная недостаточность (>48 ч)
 Первичные факторы агрессии: • а) ферменты поджелудочной железы: трипсин, химотрипсин, вызывают протеолиз белков тканей. • б) фосфолипаза А 2 разрушает мембраны клеток • в) липаза гидролизует внутриклеточные триглицериды до жирных кислот и, соединяясь с кальцием, приводит к липолитическому некрозу в поджелудочной железе, забрюшинной клетчатке и брыжейке тонкой и толстой кишки. • г) эластаза разрушает стенку сосудов и межтканевые соединительнотканные структуры, что приводит к некрозу.
Первичные факторы агрессии: • а) ферменты поджелудочной железы: трипсин, химотрипсин, вызывают протеолиз белков тканей. • б) фосфолипаза А 2 разрушает мембраны клеток • в) липаза гидролизует внутриклеточные триглицериды до жирных кислот и, соединяясь с кальцием, приводит к липолитическому некрозу в поджелудочной железе, забрюшинной клетчатке и брыжейке тонкой и толстой кишки. • г) эластаза разрушает стенку сосудов и межтканевые соединительнотканные структуры, что приводит к некрозу.
 Вторичные факторы агрессии: • Ферменты поджелудочной железы активируют калликреин – кининовую системы с образованием биологически активных веществ: брадикинин, гистамин, серотонин, которые приводят к увеличению сосудистой проницаемости, нарушениям микроциркуляции, отеку, повышенной экссудации и микротромбозу, ишемии, гипоксии и ацидозу тканей.
Вторичные факторы агрессии: • Ферменты поджелудочной железы активируют калликреин – кининовую системы с образованием биологически активных веществ: брадикинин, гистамин, серотонин, которые приводят к увеличению сосудистой проницаемости, нарушениям микроциркуляции, отеку, повышенной экссудации и микротромбозу, ишемии, гипоксии и ацидозу тканей.
 Третичные факторы: • Макрофаги, мононуклеарные клетки, нейтрофилы на фоне нарушений микроциркуляции, СВР, гипоксии продуцируют цитокины ( интерлейкин 1, 6 и 8, фактор некроза опухоли, фактор активации тромбоцитов, простагландинов, тромбоксана, лейкотриенов, оксида азота, угнетению иммунного статуса.
Третичные факторы: • Макрофаги, мононуклеарные клетки, нейтрофилы на фоне нарушений микроциркуляции, СВР, гипоксии продуцируют цитокины ( интерлейкин 1, 6 и 8, фактор некроза опухоли, фактор активации тромбоцитов, простагландинов, тромбоксана, лейкотриенов, оксида азота, угнетению иммунного статуса.
 Факторы агрессии четвертого порядка: • Цитокины, ферменты, метаболиты различной природы, образующиеся в поджелудочной железе, жировой клетчатке, стенке кишечника, брюшной полости увеличивают проницаемость стенки кишки, происходит транслокация кишечной флоры, способствуют поступлению токсинов в портальный и системный кровоток и лимфатическое русло с поражением органов мишеней: печени, легких, почек, сердца, мозга, кишечника, слизистых желудка и кишечника.
Факторы агрессии четвертого порядка: • Цитокины, ферменты, метаболиты различной природы, образующиеся в поджелудочной железе, жировой клетчатке, стенке кишечника, брюшной полости увеличивают проницаемость стенки кишки, происходит транслокация кишечной флоры, способствуют поступлению токсинов в портальный и системный кровоток и лимфатическое русло с поражением органов мишеней: печени, легких, почек, сердца, мозга, кишечника, слизистых желудка и кишечника.
 Основанием для установления диагноза острый панкреатит являются анамнестические: (наличие патологии желчных путей и нарушение диеты) клинические данные: (триада Мондора: боль, рвота и метеоризм). Боль сильная, постоянная с частой иррадиацией в поясничную область. В тяжелых случаях отмечается интоксикация, цианоз, или мраморность кожных покровов, особенно на боковых стенках живота и в области пупка. Рвота обычно многократная, не приносящая облегчения. Пальпация живота болезненная и брюшная стенка ригидна.
Основанием для установления диагноза острый панкреатит являются анамнестические: (наличие патологии желчных путей и нарушение диеты) клинические данные: (триада Мондора: боль, рвота и метеоризм). Боль сильная, постоянная с частой иррадиацией в поясничную область. В тяжелых случаях отмечается интоксикация, цианоз, или мраморность кожных покровов, особенно на боковых стенках живота и в области пупка. Рвота обычно многократная, не приносящая облегчения. Пальпация живота болезненная и брюшная стенка ригидна.
 Мондора- фиолетовые пятна на коже лица Грея-Тернера- цианоз боковых стенок живота Девиса- петехии на ягодицах Джонса-Куллена-Грюнвальда- экхимозы вокруг пупка • Мейо-Робсона- появление болезненности при надавливании в области левого ребернопозвоночного угла • Махова- гиперестезия кожи выше пупка • •
Мондора- фиолетовые пятна на коже лица Грея-Тернера- цианоз боковых стенок живота Девиса- петехии на ягодицах Джонса-Куллена-Грюнвальда- экхимозы вокруг пупка • Мейо-Робсона- появление болезненности при надавливании в области левого ребернопозвоночного угла • Махова- гиперестезия кожи выше пупка • •
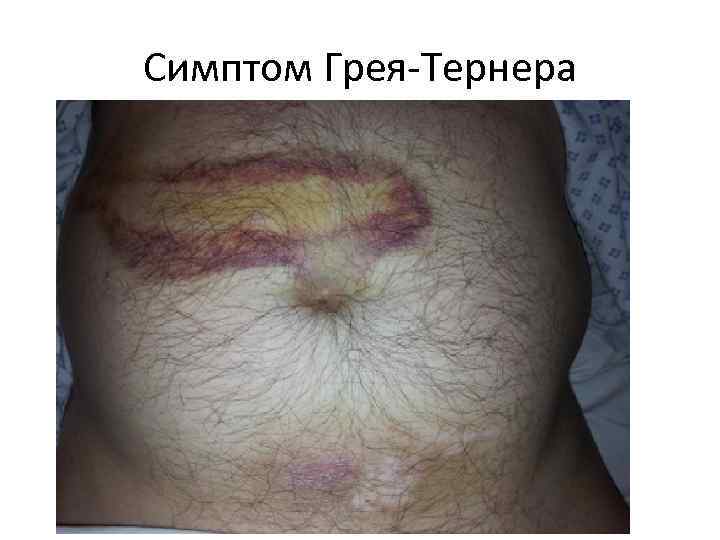 Симптом Грея-Тернера
Симптом Грея-Тернера
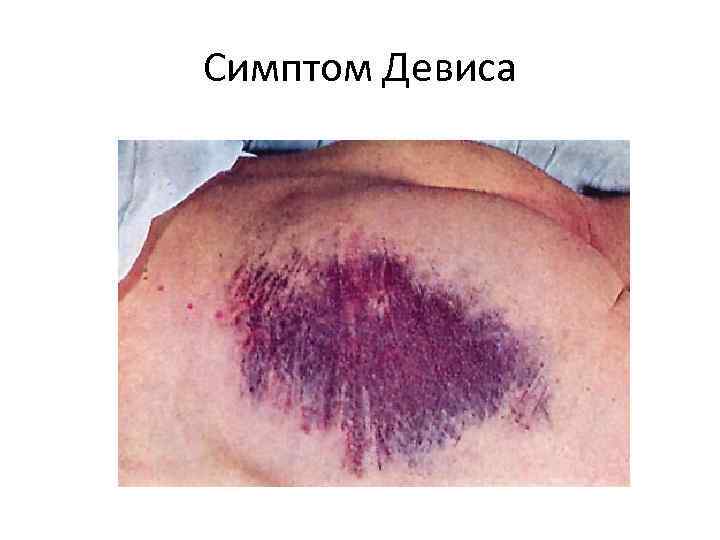 Симптом Девиса
Симптом Девиса
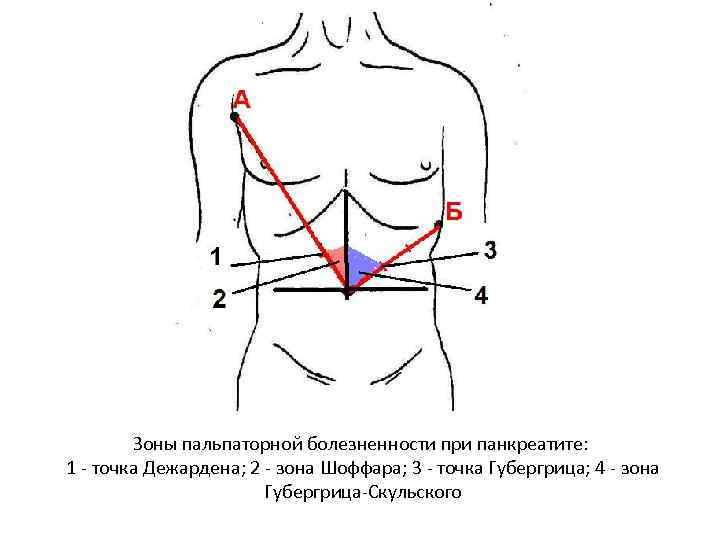 Зоны пальпаторной болезненности при панкреатите: 1 - точка Дежардена; 2 - зона Шоффара; 3 - точка Губергрица; 4 - зона Губергрица-Скульского
Зоны пальпаторной болезненности при панкреатите: 1 - точка Дежардена; 2 - зона Шоффара; 3 - точка Губергрица; 4 - зона Губергрица-Скульского
 Диагностика острого панкреатита основывается на: • Клинико-анамнестических данных • Лабораторных показателях: а) общий анализ крови и мочи, коагулограмма б) гиперамилаземия, гиперамилазурия в) высокая активность амилазы в экссудате из брюшной полости, полученного при лапароскопии
Диагностика острого панкреатита основывается на: • Клинико-анамнестических данных • Лабораторных показателях: а) общий анализ крови и мочи, коагулограмма б) гиперамилаземия, гиперамилазурия в) высокая активность амилазы в экссудате из брюшной полости, полученного при лапароскопии
 • Сонографической картине (УЗИ брюшной полости) а) увеличение размеров поджелудочной железы б) снижение эхогенности в) нечеткость контуров г) наличие свободной жидкости в брюшной полости и сальниковой сумке
• Сонографической картине (УЗИ брюшной полости) а) увеличение размеров поджелудочной железы б) снижение эхогенности в) нечеткость контуров г) наличие свободной жидкости в брюшной полости и сальниковой сумке
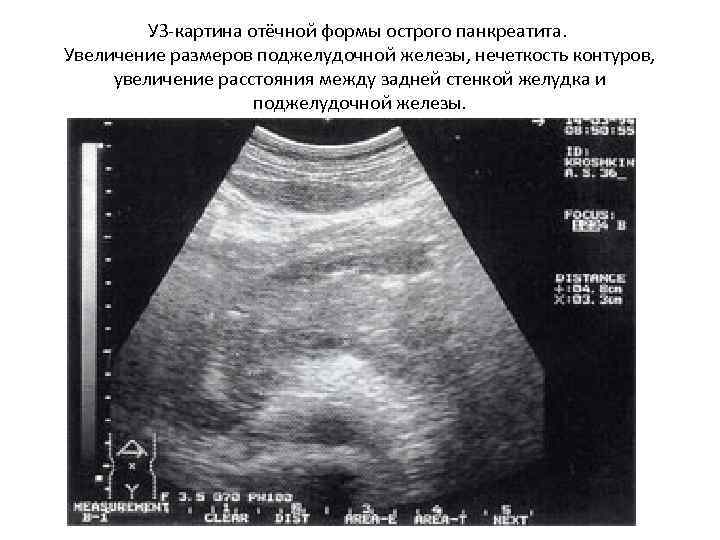 УЗ-картина отёчной формы острого панкреатита. Увеличение размеров поджелудочной железы, нечеткость контуров, увеличение расстояния между задней стенкой желудка и поджелудочной железы.
УЗ-картина отёчной формы острого панкреатита. Увеличение размеров поджелудочной железы, нечеткость контуров, увеличение расстояния между задней стенкой желудка и поджелудочной железы.
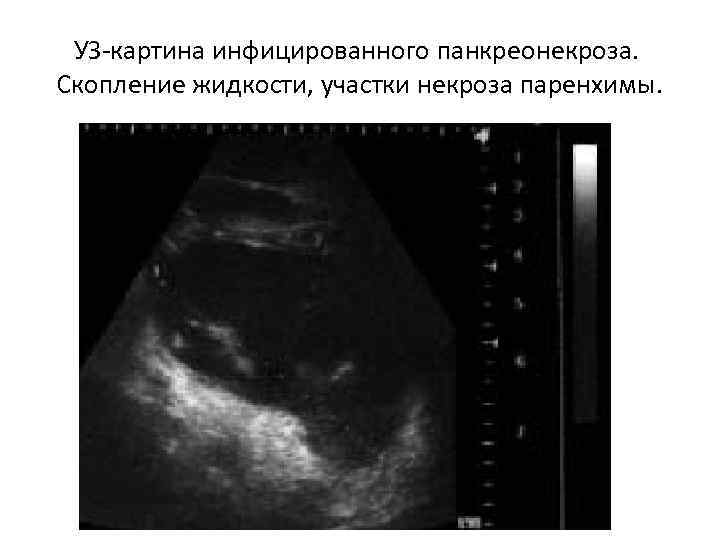 УЗ-картина инфицированного панкреонекроза. Скопление жидкости, участки некроза паренхимы.
УЗ-картина инфицированного панкреонекроза. Скопление жидкости, участки некроза паренхимы.
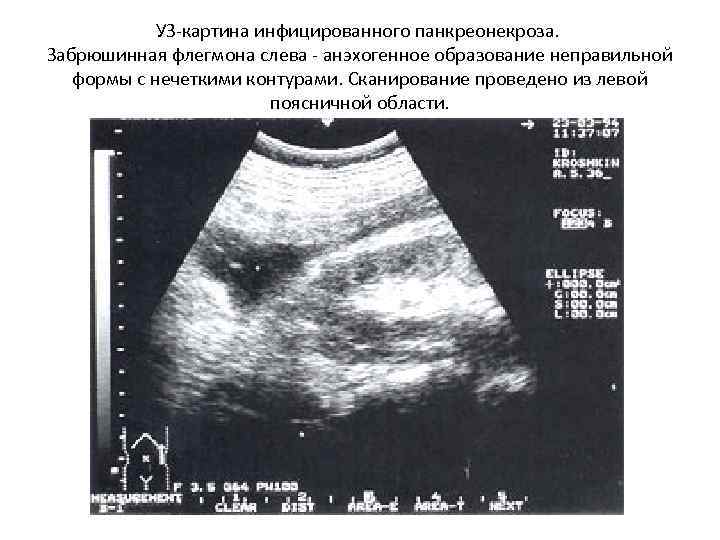 УЗ-картина инфицированного панкреонекроза. Забрюшинная флегмона слева - анэхогенное образование неправильной формы с нечеткими контурами. Сканирование проведено из левой поясничной области.
УЗ-картина инфицированного панкреонекроза. Забрюшинная флегмона слева - анэхогенное образование неправильной формы с нечеткими контурами. Сканирование проведено из левой поясничной области.
 • Видеоэндоскопия: • ЭГДС всем пациентам для определения состояния слизистой оболочки желудка и 12 п. к. и установки назоэнтерального или назогастрального зонда. Определяются косвенные признаки острого панкреатита и устанавливается назоэнтеральный (реже назогастральный зонд для энтерального лаважа, снижения интраабдоминальной гипертензии и выявляют острые эрозии и язвы, отек слизистой, сдавление желудка и 12 п. к. извне, явления папиллита, наличие желчи в 12 п. к. , выбухание продольных складок, большой кривизны желудка.
• Видеоэндоскопия: • ЭГДС всем пациентам для определения состояния слизистой оболочки желудка и 12 п. к. и установки назоэнтерального или назогастрального зонда. Определяются косвенные признаки острого панкреатита и устанавливается назоэнтеральный (реже назогастральный зонд для энтерального лаважа, снижения интраабдоминальной гипертензии и выявляют острые эрозии и язвы, отек слизистой, сдавление желудка и 12 п. к. извне, явления папиллита, наличие желчи в 12 п. к. , выбухание продольных складок, большой кривизны желудка.
 • Лапароскопия выполняется по показаниям: а) для дифференциальной диагностики при перитонеальном синдроме б)при наличии свободной жидкости в брюшной полости и сальниковой сумке 300 -500 мл.
• Лапароскопия выполняется по показаниям: а) для дифференциальной диагностики при перитонеальном синдроме б)при наличии свободной жидкости в брюшной полости и сальниковой сумке 300 -500 мл.
 Лапароскопические симптомы острого панкреатита: • Наличие отека корня брыжейке ободочной кишки • Наличие геморрагического или серозного выпада с высоким содержанием амилазы • Наличие пятен стеатонекроза • Геморрагическое пропитывание или отек забрюшинной клетчатки • Парез кишечника, гиперемия висцеральной и париетальной брюшины.
Лапароскопические симптомы острого панкреатита: • Наличие отека корня брыжейке ободочной кишки • Наличие геморрагического или серозного выпада с высоким содержанием амилазы • Наличие пятен стеатонекроза • Геморрагическое пропитывание или отек забрюшинной клетчатки • Парез кишечника, гиперемия висцеральной и париетальной брюшины.
 КТ с болюсным контрастированием при возможности на 2 -3 –е сутки и затем на 7 -15 -20 -е сутки и далее по показаниям. КТ – индекс тяжести панкреатита по Balthazar – Ranson : • Степень А – Нормальный вид поджелудочой железы – 0 баллов • Степень В – Увеличение размеров поджелудочной железы • Степень С – признаки воспаления парапанкреатической клетчатки – 2 балла • Степень Д – Увеличение поджелудочной железы и наличие жидкости в переднем паранефральном пространстве – 3 балла • Степень Е – Скопление жидкости в 2 -х и более областях парапанкреатической клетчатки – 4 балла • Объем некроза: • < 30% паренхимы – 2 балла • 30 -50% - 4 балла • >50% - 6 баллов
КТ с болюсным контрастированием при возможности на 2 -3 –е сутки и затем на 7 -15 -20 -е сутки и далее по показаниям. КТ – индекс тяжести панкреатита по Balthazar – Ranson : • Степень А – Нормальный вид поджелудочой железы – 0 баллов • Степень В – Увеличение размеров поджелудочной железы • Степень С – признаки воспаления парапанкреатической клетчатки – 2 балла • Степень Д – Увеличение поджелудочной железы и наличие жидкости в переднем паранефральном пространстве – 3 балла • Степень Е – Скопление жидкости в 2 -х и более областях парапанкреатической клетчатки – 4 балла • Объем некроза: • < 30% паренхимы – 2 балла • 30 -50% - 4 балла • >50% - 6 баллов
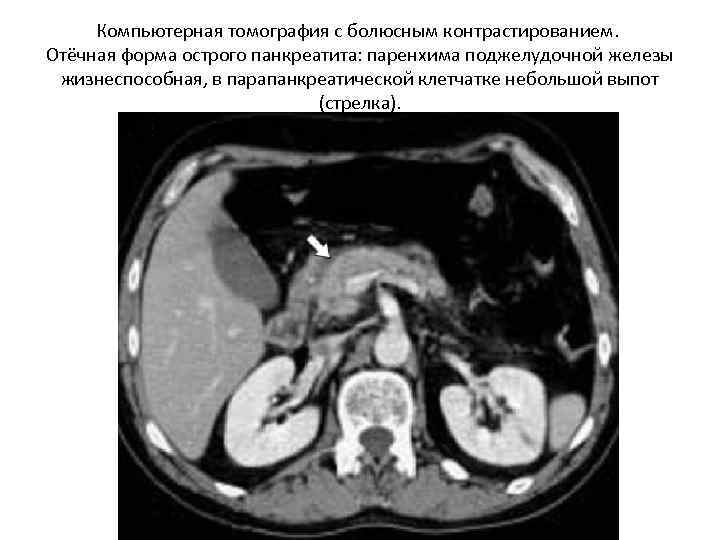 Компьютерная томография с болюсным контрастированием. Отёчная форма острого панкреатита: паренхима поджелудочной железы жизнеспособная, в парапанкреатической клетчатке небольшой выпот (стрелка).
Компьютерная томография с болюсным контрастированием. Отёчная форма острого панкреатита: паренхима поджелудочной железы жизнеспособная, в парапанкреатической клетчатке небольшой выпот (стрелка).
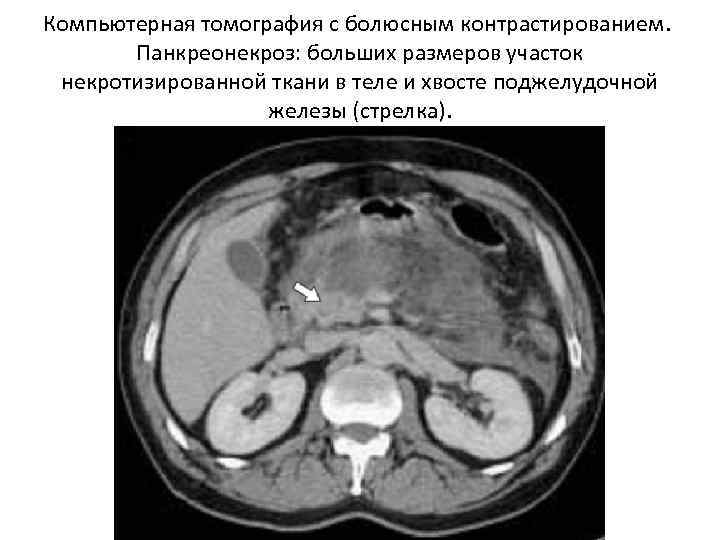 Компьютерная томография с болюсным контрастированием. Панкреонекроз: больших размеров участок некротизированной ткани в теле и хвосте поджелудочной железы (стрелка).
Компьютерная томография с болюсным контрастированием. Панкреонекроз: больших размеров участок некротизированной ткани в теле и хвосте поджелудочной железы (стрелка).
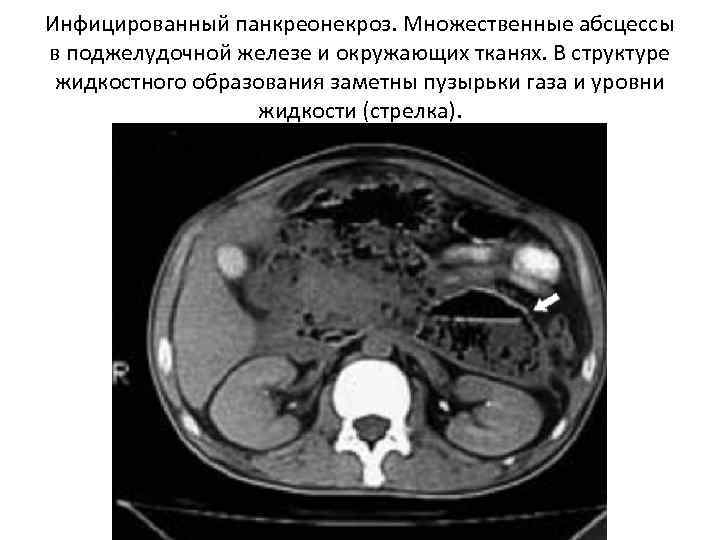 Инфицированный панкреонекроз. Множественные абсцессы в поджелудочной железе и окружающих тканях. В структуре жидкостного образования заметны пузырьки газа и уровни жидкости (стрелка).
Инфицированный панкреонекроз. Множественные абсцессы в поджелудочной железе и окружающих тканях. В структуре жидкостного образования заметны пузырьки газа и уровни жидкости (стрелка).
 R – графия живота и грудной клетки стоя. • • Обращают внимание на : а) увеличение расстояния между большой кривизной желудка и поперечно-ободочной кишкой, вздутие ободочной кишки б) увеличение диаметра петель тонкой кишки – парез кишечника. в) гидроторакс, дисковидные ателектазы г) высокое стояние купола диафрагмы, гипергидратация паренхимы легких, острый респираторный дистресс-синдром.
R – графия живота и грудной клетки стоя. • • Обращают внимание на : а) увеличение расстояния между большой кривизной желудка и поперечно-ободочной кишкой, вздутие ободочной кишки б) увеличение диаметра петель тонкой кишки – парез кишечника. в) гидроторакс, дисковидные ателектазы г) высокое стояние купола диафрагмы, гипергидратация паренхимы легких, острый респираторный дистресс-синдром.
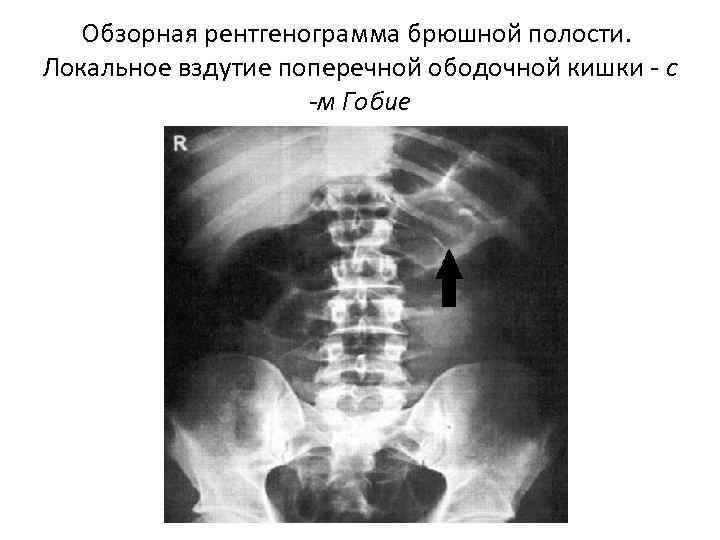 Обзорная рентгенограмма брюшной полости. Локальное вздутие поперечной ободочной кишки - с -м Гобие
Обзорная рентгенограмма брюшной полости. Локальное вздутие поперечной ободочной кишки - с -м Гобие
 1 -я фаза (токсемии) первые 7 суток заболевания ферментативный эндотоксикоз ведущий к: • ферментативному шоку, • гепаторенальному синдрому, • гемодинамическим и микроциркуляторном расстройствам, • респираторному дистресс-синдрому с гидротораксом, • синдрома внутрибрюшной гипертензии, • ДВС – синдром, • образованию острых гастродуоденальных стресс-язв • местному воспалительному ответу, • ССВО
1 -я фаза (токсемии) первые 7 суток заболевания ферментативный эндотоксикоз ведущий к: • ферментативному шоку, • гепаторенальному синдрому, • гемодинамическим и микроциркуляторном расстройствам, • респираторному дистресс-синдрому с гидротораксом, • синдрома внутрибрюшной гипертензии, • ДВС – синдром, • образованию острых гастродуоденальных стресс-язв • местному воспалительному ответу, • ССВО
 • перитонеальный синдром и/или наличие «кожных» симптомов • признаки синдрома ССВО: – температура тела >380 С или < 360 С – ЧСС >90 ударов/мин; – ЧДД > 20/мин; – Ра. СО 2 < 32 мм рт. ст. , – лейкоциты > 12 х 109/л или < 4, 0 х109/л или незрелые формы > 10%) – гипокальциемия < 1, 18 ммоль/л, – гемоглобин крови > 150 г/л или гематокрит > 40 Ед. , – гипергликемия > 10 ммоль/л; – С – реактивный белок > 120 мг/л; – шок (систолическое АД < 90 мм. рт. ст. ) – дыхательная недостаточность (РО 2<60 мм. рт. ст. ); – почечная недостаточность ( олигоанурия, креатинин > 177 мкмоль/л); – печеночная недостаточность(гиперферментемия); – церебральная недостаточность (делирий, сопор, кома); – желудочно-кишечное кровотечение (более 500 мл/сутки) коагулопатия(тромбрциты < 100 х 109/л, фибриноген < 1, 0 г/л.
• перитонеальный синдром и/или наличие «кожных» симптомов • признаки синдрома ССВО: – температура тела >380 С или < 360 С – ЧСС >90 ударов/мин; – ЧДД > 20/мин; – Ра. СО 2 < 32 мм рт. ст. , – лейкоциты > 12 х 109/л или < 4, 0 х109/л или незрелые формы > 10%) – гипокальциемия < 1, 18 ммоль/л, – гемоглобин крови > 150 г/л или гематокрит > 40 Ед. , – гипергликемия > 10 ммоль/л; – С – реактивный белок > 120 мг/л; – шок (систолическое АД < 90 мм. рт. ст. ) – дыхательная недостаточность (РО 2<60 мм. рт. ст. ); – почечная недостаточность ( олигоанурия, креатинин > 177 мкмоль/л); – печеночная недостаточность(гиперферментемия); – церебральная недостаточность (делирий, сопор, кома); – желудочно-кишечное кровотечение (более 500 мл/сутки) коагулопатия(тромбрциты < 100 х 109/л, фибриноген < 1, 0 г/л.
 2 -я фаза (реактивная) Деструкция железы и парапанкреатической клетчатки продолжается обычно 2 – 3 недели и может длиться до нескольких месяцев. В этой фазе различают два периода. В зависимости от инфицированности различают: • а) период асептического некроза с абортивным течением и образования постнекротических кист и выздоровлением или наступает инфицирование. • б) период инфицирования, гнойных осложнений и секвестрации начинается с 14 – 21 дня от начала заболевания.
2 -я фаза (реактивная) Деструкция железы и парапанкреатической клетчатки продолжается обычно 2 – 3 недели и может длиться до нескольких месяцев. В этой фазе различают два периода. В зависимости от инфицированности различают: • а) период асептического некроза с абортивным течением и образования постнекротических кист и выздоровлением или наступает инфицирование. • б) период инфицирования, гнойных осложнений и секвестрации начинается с 14 – 21 дня от начала заболевания.
 • лабораторными показателями ССВО: повышение до 10 и выше прокальцитонина и С-реактивного белка выше 120 г/л; лимфопения, увеличение СОЭ, повышение концентрации фибриногена. • УЗ-признаками асептической деструкции в очаге поражения (сохраняющееся увеличение размеров поджелудочной железы, нечеткость ее контуров и появление жидкости в парапанкреатической и забрюшинной клетчатке). • Мониторинг периода асептической деструкции производится на основе: динамики клиниколабораторных показателей, динамической оценки тяжести и прогноза по системе SAPS, APACHE II, SOFA, КТ-индекс тяжести по Balthazar и данных повторных УЗИ (не менее 2 исследований на второй неделе заболевания и тонкоигольной аспирации и посеве содержимого жидкостных образований).
• лабораторными показателями ССВО: повышение до 10 и выше прокальцитонина и С-реактивного белка выше 120 г/л; лимфопения, увеличение СОЭ, повышение концентрации фибриногена. • УЗ-признаками асептической деструкции в очаге поражения (сохраняющееся увеличение размеров поджелудочной железы, нечеткость ее контуров и появление жидкости в парапанкреатической и забрюшинной клетчатке). • Мониторинг периода асептической деструкции производится на основе: динамики клиниколабораторных показателей, динамической оценки тяжести и прогноза по системе SAPS, APACHE II, SOFA, КТ-индекс тяжести по Balthazar и данных повторных УЗИ (не менее 2 исследований на второй неделе заболевания и тонкоигольной аспирации и посеве содержимого жидкостных образований).
 Критерии диагностики гнойно-деструктивных осложнений: • Клинико-лабораторные проявления гнойного очага: прогрессирование клинико-лабораторных показателей ССВО через 10 – 14 и более суток от начала заболевания; высокие показатели островоспалительных маркеров (Среактивного белка и прокальцитонина); ухудшение состояния больного по данным динамической оценки тяжести по системе SAPS, APACHE II. SOFA. • Инструментальные критерии инфицированности: КТ-признаки инфицирования (нарастание в процессе наблюдения жидкостных образований, выявление девитализированных тканей и/или наличие пузырьков газа) и/или положительные результаты бактериоскопии, полученные при тонкоигольной пункции. • Оценка динамики тяжести состояния по шкале APACHE – II и органных дисфункций по шкале MODS или SOFA и степени эндотоксикоза.
Критерии диагностики гнойно-деструктивных осложнений: • Клинико-лабораторные проявления гнойного очага: прогрессирование клинико-лабораторных показателей ССВО через 10 – 14 и более суток от начала заболевания; высокие показатели островоспалительных маркеров (Среактивного белка и прокальцитонина); ухудшение состояния больного по данным динамической оценки тяжести по системе SAPS, APACHE II. SOFA. • Инструментальные критерии инфицированности: КТ-признаки инфицирования (нарастание в процессе наблюдения жидкостных образований, выявление девитализированных тканей и/или наличие пузырьков газа) и/или положительные результаты бактериоскопии, полученные при тонкоигольной пункции. • Оценка динамики тяжести состояния по шкале APACHE – II и органных дисфункций по шкале MODS или SOFA и степени эндотоксикоза.
 Благодарю за внимание!!!
Благодарю за внимание!!!


