1a ОЛЛ.ppt
- Количество слайдов: 88

Острый лимфобластный лейкоз у детей Романова О. Н. , д. м. н. , доцент

ОЛЛ - самая распространенная опухоль кроветворной системы у детей и составляет 75 – 80 % среди ОЛ в детском возрасте l Опухолевое заболевание системы крови, возникающее в результате злокачественной трансформации предшественников В – или Т – лимфоцитов l Код по МКБ-10 – С 91. 0 l

ОЛЛ l l l l Заболеваемость ОЛЛ у детей до 15 лет составляет 4, 1+0, 4 случаев на 100 000 детского населения Пик заболеваемости ОЛЛ приходится на возраст 34 года, затем частота его снижается Второй подъем отмечается в возрасте 50 -60 лет Частота ОЛЛ у взрослых между 0, 7 до 1, 8 на 100. 000 в год Второй пик ОЛЛ у взрослых в возрасте старше 75 лет Соотношение мальчиков и девочек 1, 3: 1 соответственно Врожденный лейкоз – у детей до 4 недель жизни
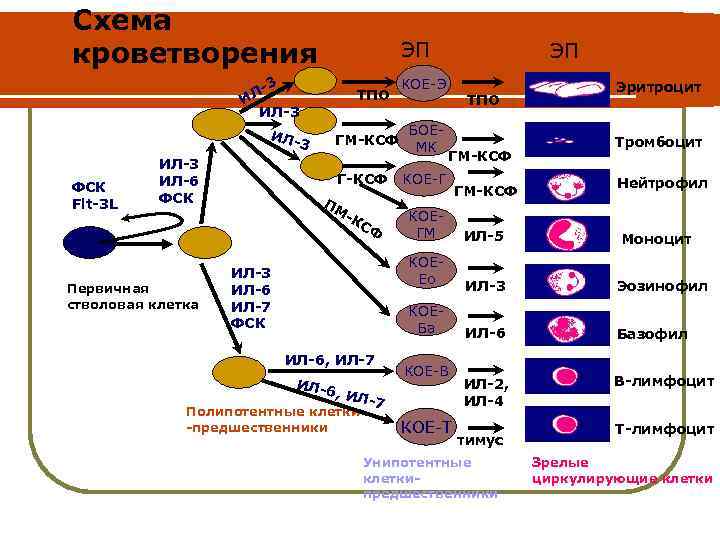
Схема кроветворения ЭП 3 ЛИ ИЛ-3 ИЛ- ФСК Flt-3 L ИЛ-3 ИЛ-6 ФСК Первичная стволовая клетка 3 ТПО ГМ-КСФ Г-КСФ ПМ -К СФ ЭП КОЕ-Э БОЕМК ТПО ГМ-КСФ КОЕ-Г ГМ-КСФ Эритроцит Тромбоцит Нейтрофил ИЛ-6 , ИЛ -7 Полипотентные клетки -предшественники ИЛ-3 Эозинофил КОЕБа ИЛ-6, ИЛ-7 ИЛ-5 КОЕЕо ИЛ-3 ИЛ-6 ИЛ-7 ФСК КОЕГМ ИЛ-6 Базофил ИЛ-2, ИЛ-4 В-лимфоцит КОЕ-В КОЕ-Т тимус Унипотентные клеткипредшественники Моноцит Т-лимфоцит Зрелые циркулирующие клетки

Классификация ВОЗ ОЛЛ (2001) l l l 1. ОЛЛ из предшественников В-клеток 1. (цитогенетические подгруппы): t (9; 22) (q 23 p 11) t (5; 11) (5; q 23) t (1; 19) (q 23 p 13) t (12; 21) (q 23; p 11) 2. Острый лимфобластный лейкоз из предшественников Т-клеток

Классификация ВОЗ ОЛЛ l 3. Острый лейкоз Беркитта 3. l В ВОЗ классификации острые лейкозы делят на миелоидные и лимфобластные, и не используют термин «острый нелимфобластный лейкоз»
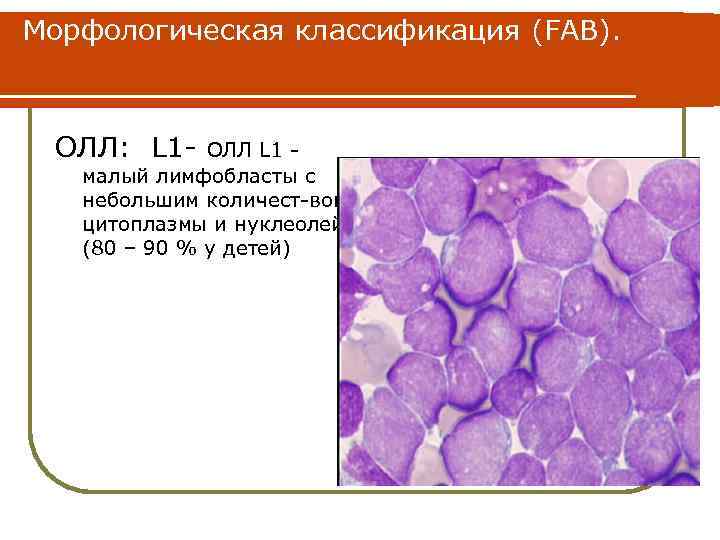
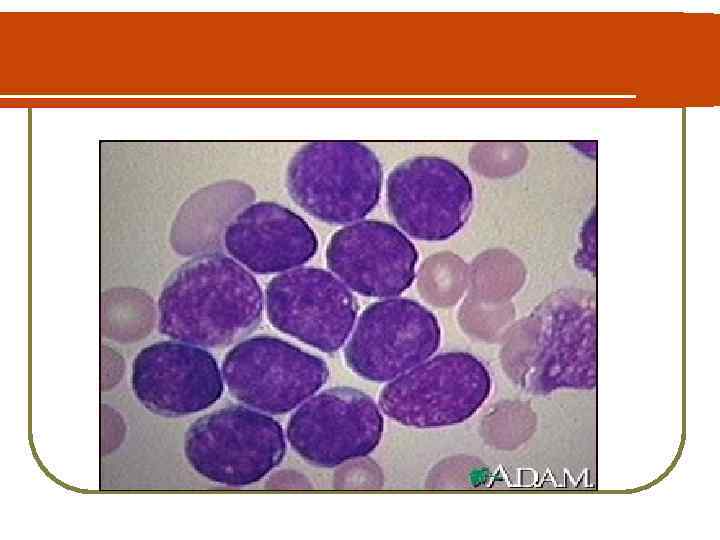
Морфологическая классификация (FAB). ОЛЛ: L 1 - ОЛЛ L 1 малый лимфобласты с небольшим количест-вом цитоплазмы и нуклеолей (80 – 90 % у детей)
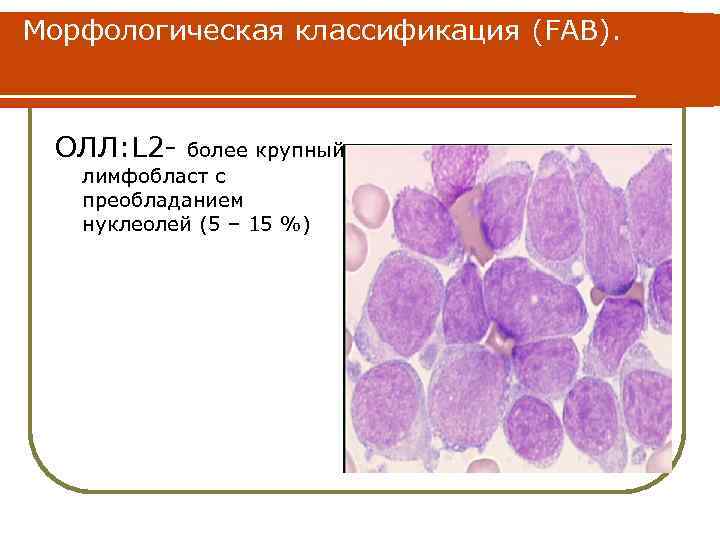
Морфологическая классификация (FAB). ОЛЛ: L 2 - более крупный лимфобласт с преобладанием нуклеолей (5 – 15 %)
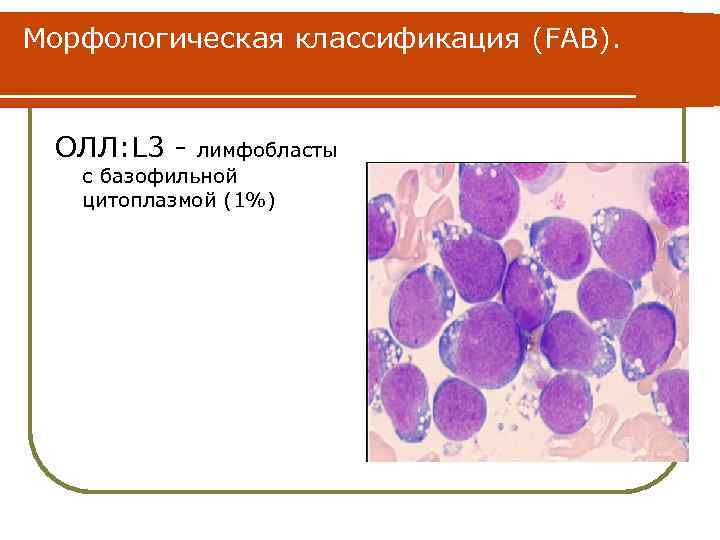
Морфологическая классификация (FAB). ОЛЛ: L 3 - лимфобласты с базофильной цитоплазмой (1%)

Классификация лейкозов Иммунологическая классификация (EGIL, 1995): Для ОЛЛ: l ранний про-В - 54% l пре - В - 25% l транзиторный пре-В - 4% l В -клеточный зрелый - 2% l Т-клеточные - 15%
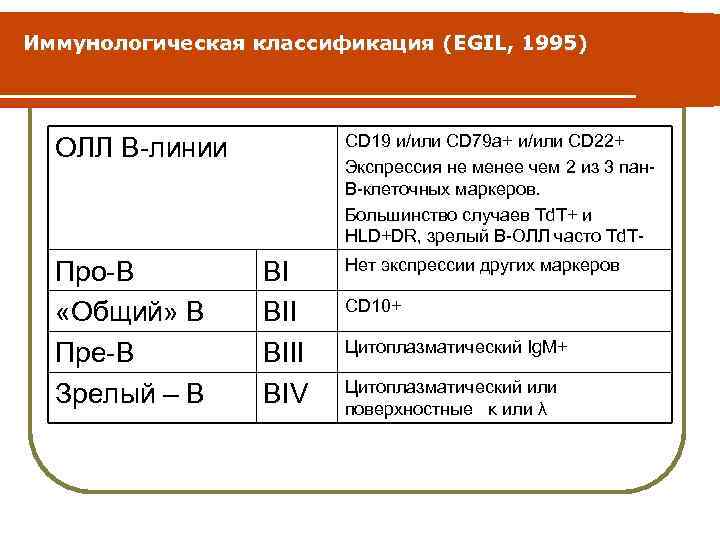
Иммунологическая классификация (EGIL, 1995) CD 19 и/или CD 79 а+ и/или CD 22+ Экспрессия не менее чем 2 из 3 пан. В-клеточных маркеров. Большинство случаев Td. T+ и HLD+DR, зрелый В-ОЛЛ часто Td. T- ОЛЛ В-линии Про-В «Общий» В Пре-В Зрелый – В ВI ВIII BIV Нет экспрессии других маркеров CD 10+ Цитоплазматический Ig. M+ Цитоплазматический или поверхностные κ или λ
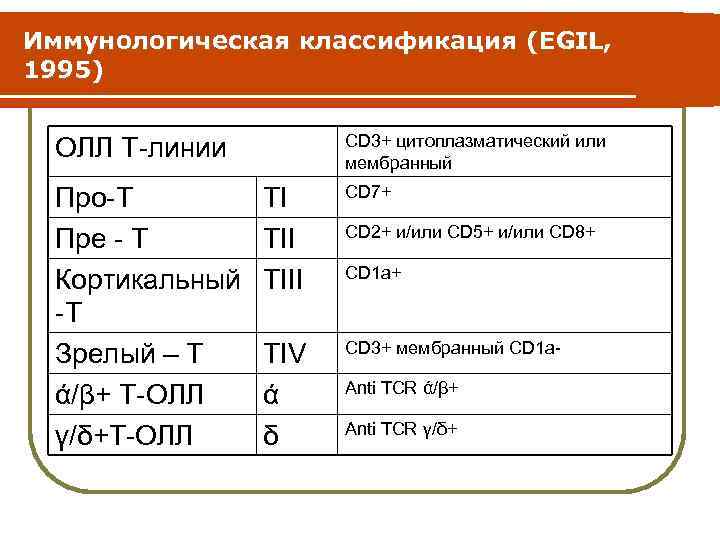
Иммунологическая классификация (EGIL, 1995) CD 3+ цитоплазматический или мембранный ОЛЛ Т-линии Про-Т Пре - Т Кортикальный -Т Зрелый – Т ά/β+ Т-ОЛЛ γ/δ+Т-ОЛЛ ТI ТIII CD 7+ ТIV ά δ CD 3+ мембранный CD 1 а- CD 2+ и/или CD 5+ и/или CD 8+ CD 1 а+ Anti TCR ά/β+ Anti TCR γ/δ+
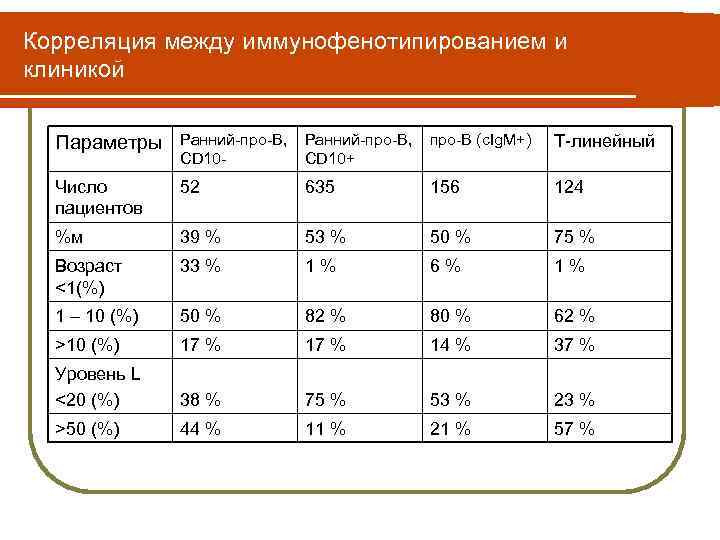
Корреляция между иммунофенотипированием и клиникой Параметры Ранний-про-В, про-В (c. Ig. M+) CD 10+ Т-линейный Число пациентов 52 635 156 124 %м 39 % 53 % 50 % 75 % Возраст <1(%) 33 % 1 % 6 % 1 – 10 (%) 50 % 82 % 80 % 62 % >10 (%) 17 % 14 % 37 % Уровень L <20 (%) 38 % 75 % 53 % 23 % >50 (%) 44 % 11 % 21 % 57 %
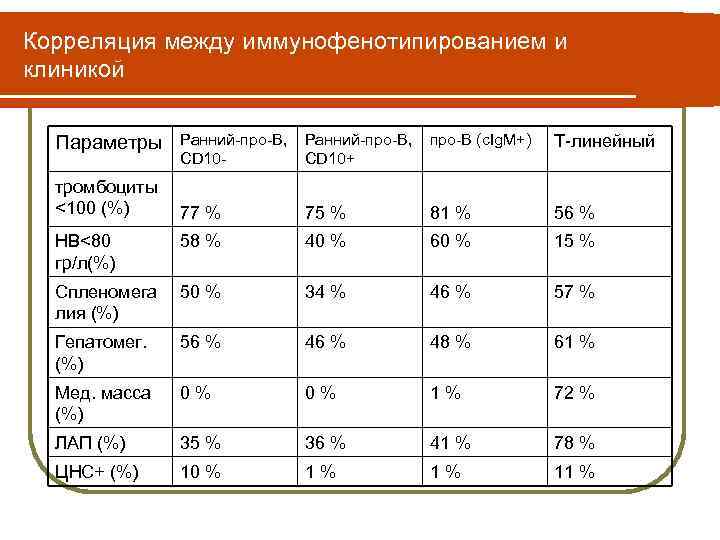
Корреляция между иммунофенотипированием и клиникой Параметры Ранний-про-В, про-В (c. Ig. M+) CD 10+ тромбоциты <100 (%) 77 % Т-линейный 75 % 81 % 56 % HB<80 гр/л(%) 58 % 40 % 60 % 15 % Спленомега лия (%) 50 % 34 % 46 % 57 % Гепатомег. (%) 56 % 48 % 61 % Мед. масса (%) 0 % 1 % 72 % ЛАП (%) 35 % 36 % 41 % 78 % ЦНС+ (%) 10 % 1 % 11 %

Иммунологическая классификация (EGIL, 1995) l l l Иммунофенотипирование: 1. Дополняет морфологическую классификацию 2. Устанавливает линейную принадлежность бластных клеток 3. Стадию зрелости бластных клеток. Является обязательным компонентом диагностического процесса. Метод основан на обнаружении дифференцировочных антигенов на мембране лимфобластов с помощью мноклональных антител.
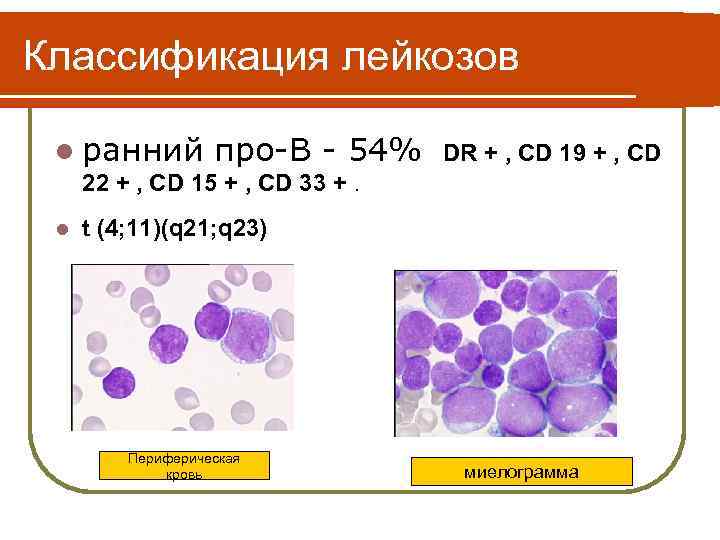
Классификация лейкозов l ранний про-В - 54% DR + , CD 19 + , CD 22 + , CD 15 + , CD 33 +. l t (4; 11)(q 21; q 23) Периферическая кровь миелограмма
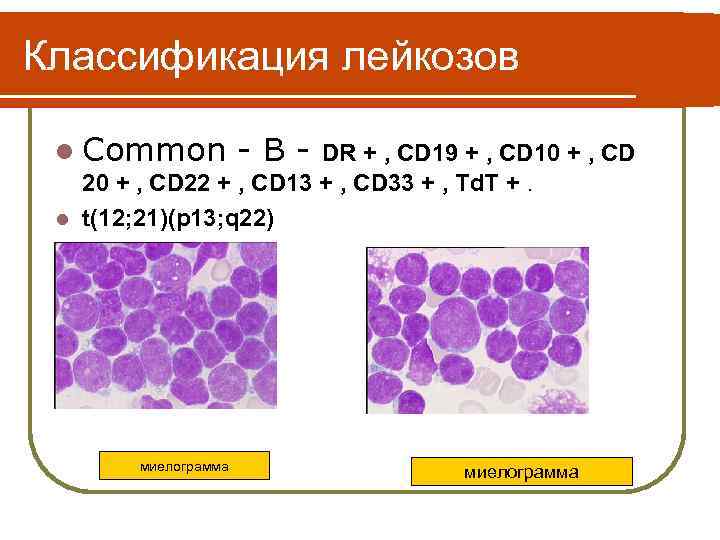
Классификация лейкозов l Common -В- DR + , CD 19 + , CD 10 + , CD 22 + , CD 13 + , CD 33 + , Td. T +. l t(12; 21)(p 13; q 22) миелограмма
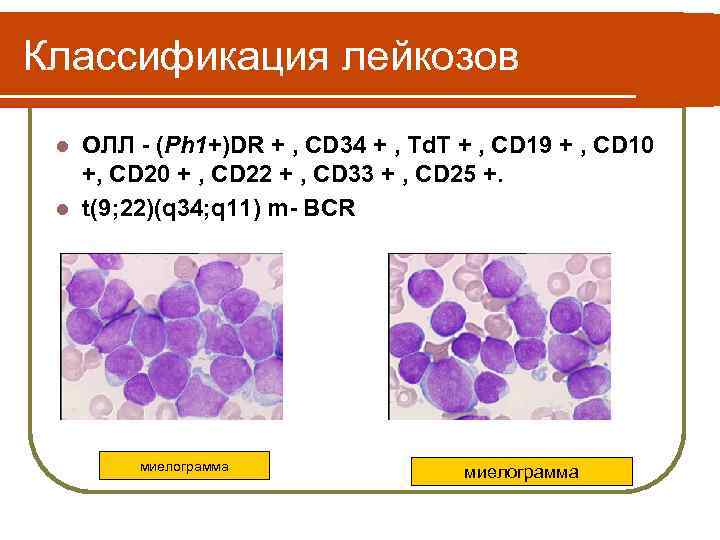
Классификация лейкозов ОЛЛ - (Ph 1+)DR + , CD 34 + , Td. T + , CD 19 + , CD 10 +, CD 20 + , CD 22 + , CD 33 + , CD 25 +. l t(9; 22)(q 34; q 11) m- BCR l миелограмма
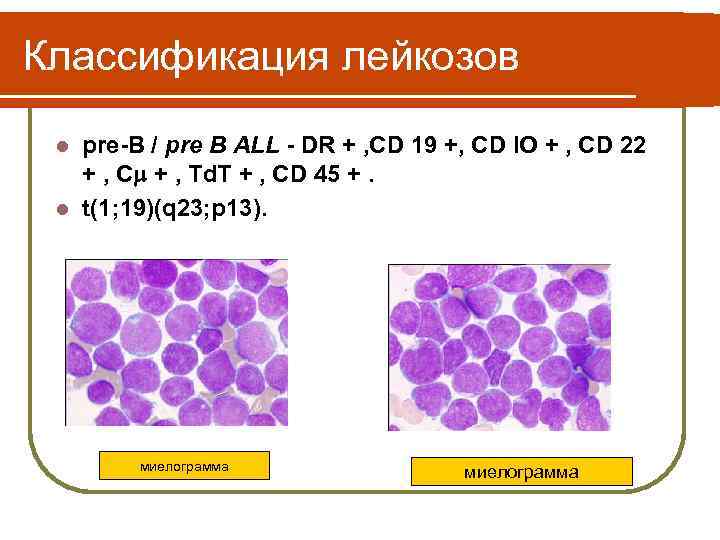
Классификация лейкозов pre-B / pre B ALL - DR + , CD 19 +, CD IO + , CD 22 + , C + , Td. T + , CD 45 +. l t(1; 19)(q 23; p 13). l миелограмма
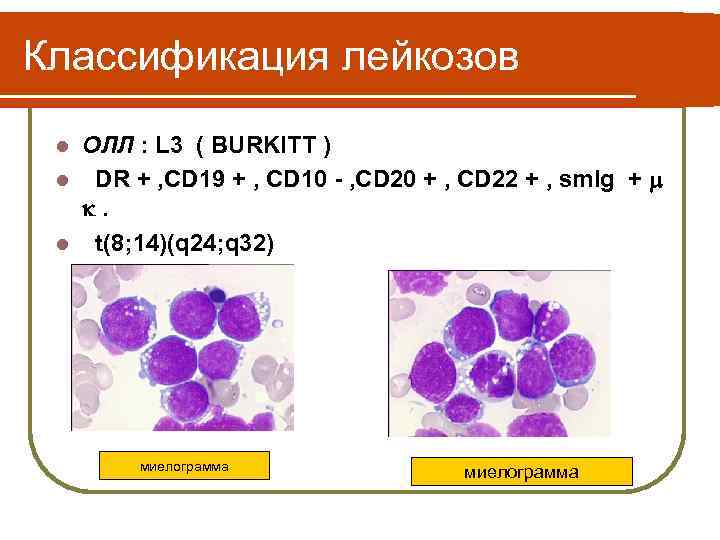
Классификация лейкозов ОЛЛ : L 3 ( BURKITT ) l DR + , CD 19 + , CD 10 - , CD 20 + , CD 22 + , sm. Ig + . l t(8; 14)(q 24; q 32) l миелограмма
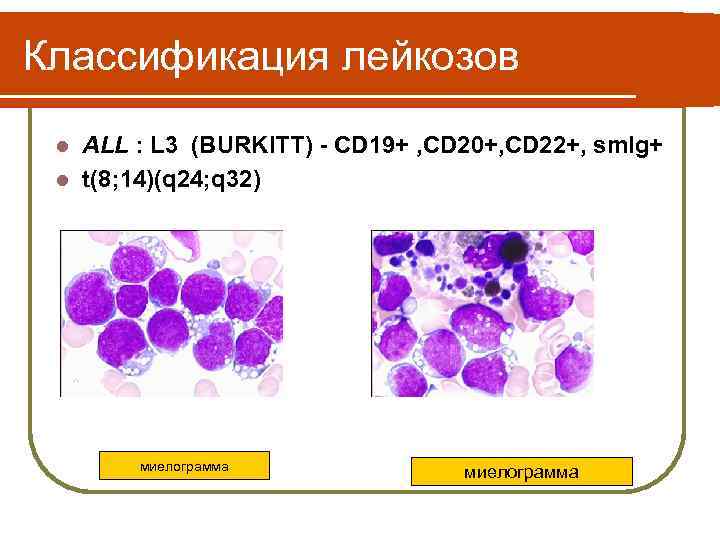
Классификация лейкозов ALL : L 3 (BURKITT) - CD 19+ , CD 20+, CD 22+, sm. Ig+ l t(8; 14)(q 24; q 32) l миелограмма
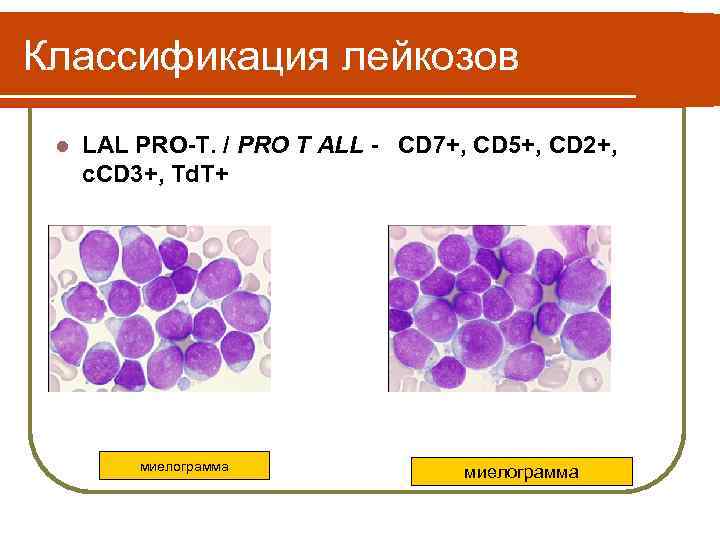
Классификация лейкозов l LAL PRO-T. / PRO T ALL - CD 7+, CD 5+, CD 2+, c. CD 3+, Td. T+ миелограмма
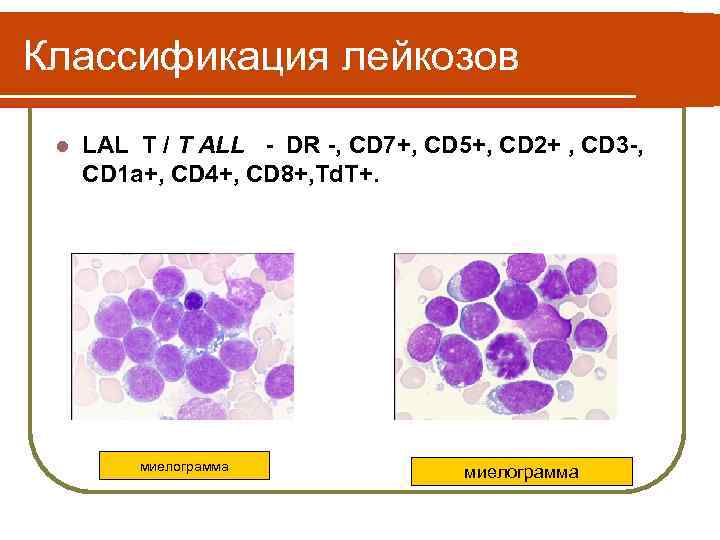
Классификация лейкозов l LAL T / T ALL - DR -, CD 7+, CD 5+, CD 2+ , CD 3 -, CD 1 a+, CD 4+, CD 8+, Td. T+. миелограмма
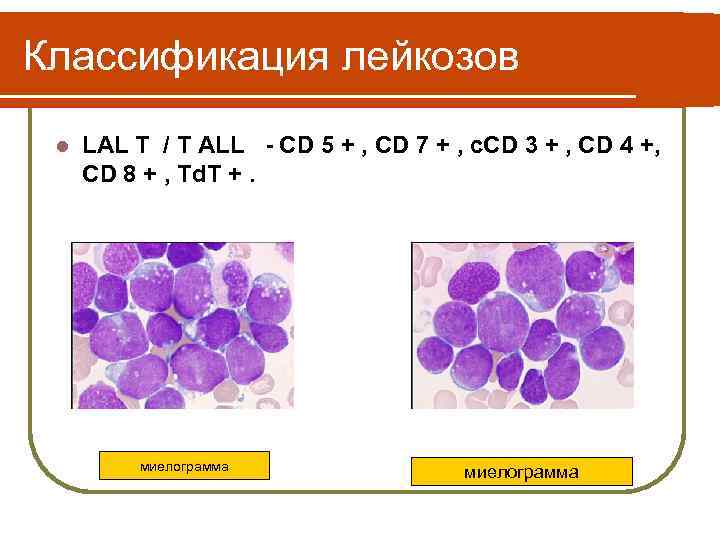
Классификация лейкозов l LAL T / T ALL - CD 5 + , CD 7 + , c. CD 3 + , CD 4 +, CD 8 + , Td. T +. миелограмма
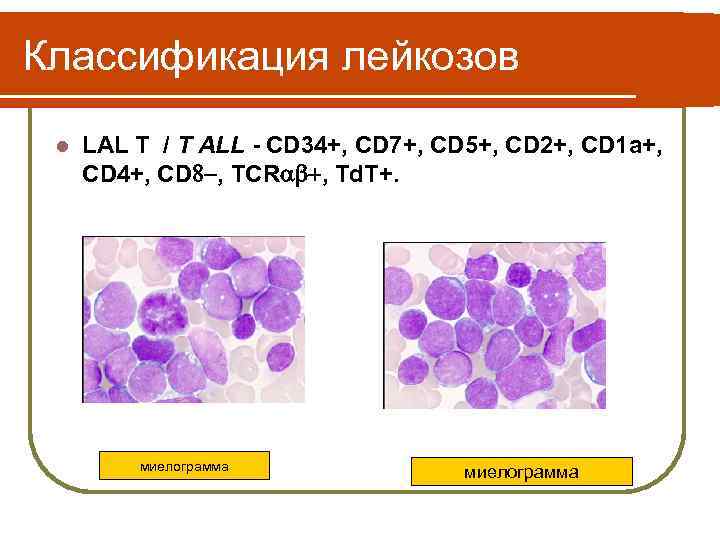
Классификация лейкозов l LAL T / T ALL - CD 34+, CD 7+, CD 5+, CD 2+, CD 1 a+, CD 4+, CD , TCR , Td. T+. миелограмма

Цитогенетические методы l l l Позволяют установить наличие хромосомных нарушений в 90 % случаев ОЛЛ. Цитогенетические маркеры и молекулярные аномалии при ОЛЛ: 1. влияют на прогноз заболевания; 2. позволяют осуществлять мониторинг минимальной остаточной болезни; 3. определять адекватную терапию для больного.

Клиника ОЛЛ у детей l Клиническая симптоматика у детей достаточно постоянна. Приблизительно у 2/3 из них симптомы появляются менее чем за 6 недель до постановки диагноза. Первые симптомы неспецифические, в анамнезе могут быть указания на: 1. респираторные заболевания, 2. подъемы температуры, 3. снижение аппетита, 4. нарастающую слабость, l 5. вялость. l l l

Клиническая картина l l l l Клиническая картина ОЛЛ: 1. вариабельна, 2. обусловлена последствиями нарушения нормального кроветворения и поражением опухолевыми клетками других органов и систем: интоксикация, анемия, кровоточивость инфекции.

ОЛЛ l l l l При осмотре больного отмечается: 1. бледность кожных покровов (анемический с-м); 2. геморрагический синдром; 3. лихорадочное состояние -- у 25% больных; 4. лимфоаденопатия; Лимфопрлиферативный 5. спленомегалия, синдром 6. гепатомегалия.

ОЛЛ l Иногда единственной жалобой больного являются боли в костях и позвоночнике при отсутствии лимфоаденопатии и органомегалии.

ОЛЛ 1. дети более старшего возраста; 2. наличие медиастинальной массы (в отличие от детей с ОЛЛ пре-В клеточным лейкозом); 3. гиперлейкоцитоз свыше 50 х 10 9/л; 4. лимфоаденопатия; 5. гепатоспленомегалия. l. Характерно для ОЛЛ с Т-клеточным фенотипом

ОЛЛ l Геморрагический синдром характеризуется: 1. петехиальными высыпаниями, синяками; 2. иногда кровоточивостью десен, 3. носовыми кровотечениями - l петехиально-пятнистый (микроциркуляторный) тип кровоточивости, обусловленный тромбоцитопенией.
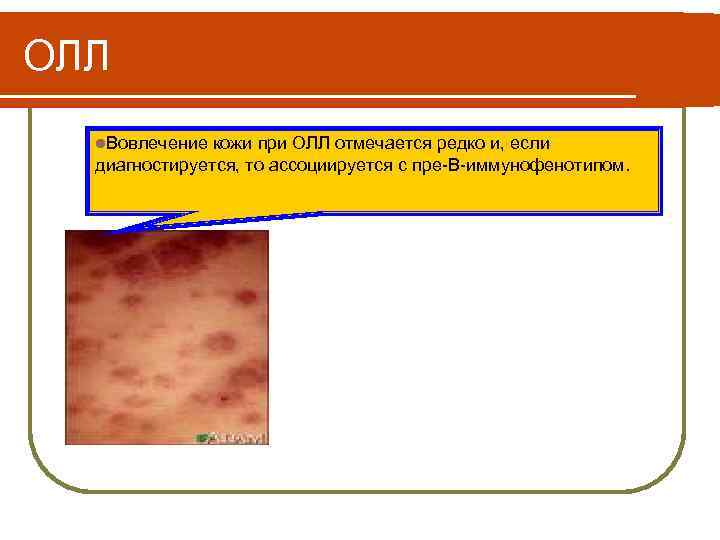
ОЛЛ l. Вовлечение кожи при ОЛЛ отмечается редко и, если диагностируется, то ассоциируется с пре-В-иммунофенотипом.

Терминальный илеит

ОЛЛ l. При исследовании периферической крови можно наблюдать: 1. в 60% случаев отмечается лейкоцитоз свыше 10 х 10 9/л; 2. в 10% случаев -гиперлейкоцитоз 100 х 10 9/л; 3. в 60% случаев -- тромбоцитопения менее 50 х 10 9/л; 4. Количество бластных клеток может варьировать от 1 % до 90 %. Возможно их отсутствие.

ОЛЛ l. При исследовании костного мозга определяется: 1. гиперклеточный костный мозг; 2. тотальная бластная метаплазия; 3. угнетение миелоидного и эритроидного ростков кроветворения; 4. снижение количества магакариоцитов или их отсутствие.

ОЛЛ Цитохимическая характеристика лимфобластов характеризуется: 1. ШИК-реакция на полисахариды (гликоген) положительна; 2. в 30 -60% клеток она выявляет крупные гранулы, располагающиеся венчиком по периферии цитоплазмы. l 3. реакция на миелопероксидазу и черный судан, которые lпозволяют отличить лимфобласт от сильно lнедифференцированного миелобласта, - отрицательна.
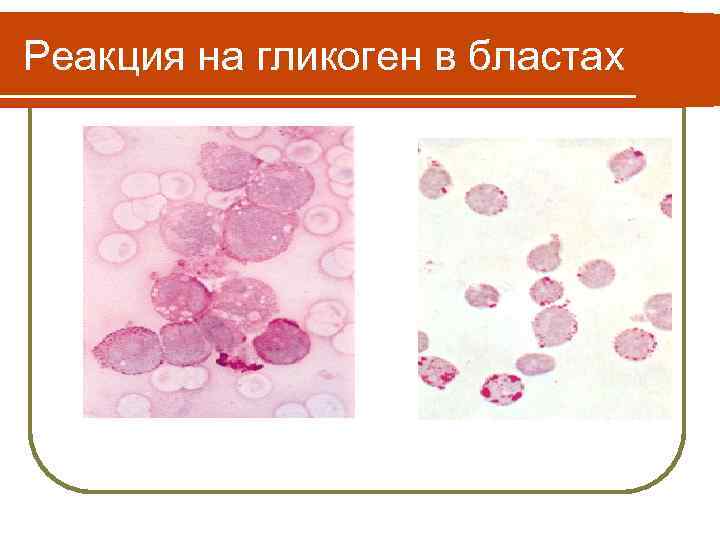
Реакция на гликоген в бластах

ОЛЛ l. При биохимическом исследовании крови отмечается: 1. высокий уровень ЛДГ; 2. гиперурикемия; 3. гиперфосфатемия; 4. гиперкальциемия.

ОЛЛ При рентгенологическом исследовании органов грудной клетки у 5 -10% больных определяется увеличение средостения за счет вилочковой железы либо внутригрудных лимфатических узлов.
ОЛЛ При УЗИ lувеличение групп лу абдоминальных и забрюшинных.

ОЛЛ Исследование спинномозговой жидкости 4. При выполнении ЛП у 3 -5% больных в ликворе определяются бластные клетки, что говорит о вовлечении в процесс центральной нервной системы (нейролейкоз). Нейролейкоз диагностируется: 1. Более 5 лейкоцитов в 1 мм 3 2. Бластных клеток: 3. ЦНС 1 <5 лейкоцитов /мм 3, отсутствие бластов ЦНС 2 <5 лейкоцитов /мм 3, бласты при цинтрофугирова 5. нии. 6. 5. ЦНС 3 >5 <5 лейкоцитов /мм 3, бласты
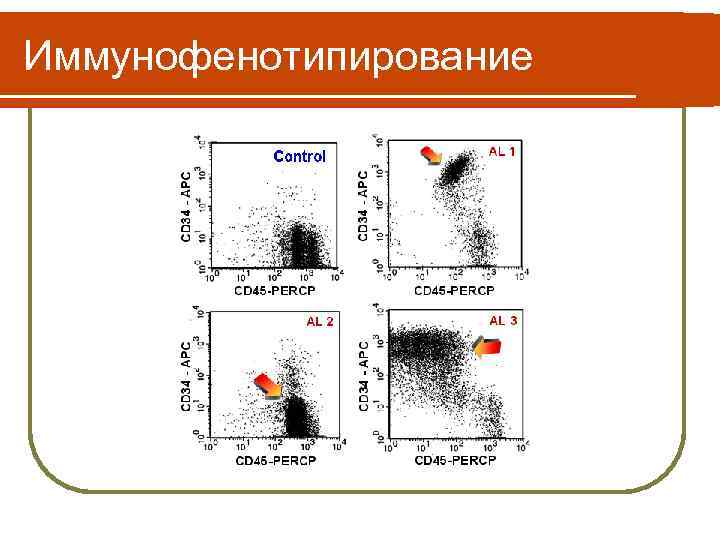
Иммунофенотипирование

ОЛЛ l. Цитогенетика: гиподиплоидный набор (менее 46 хромосом) - 7%; псевдодиплоидный - 40%; гипердиплоидный 47 - 50 хромосом - 13%; гипердиплоидный более 50 хромосом - 29%; l. Определение цитогенетических lмаркеров ОЛЛ позволяет осуществлять lмониторинг минимальной резидуальной болезни, l а также выбирать адекватную lтерапевтическую тактику.

Молекулярно-генетическая характеристика ОЛЛ у детей У 75% детей с ОЛЛ обнаруживаются транслокации хромосом. l 1. Слияние генов Tel-AML 1 t(12; 21). Стандартными цитогенетическими методами t(12; 21) обнаруживается менее чем в 1 из 1000 случаев, тогда как ПЦР – в 25% случаев пре-В-лейкозов. l Прогноз при этой транслокации благоприятный. l

Молекулярно-генетическая характеристика ОЛЛ у детей l l l 2. Слияние генов BCR-ABL t(9; 22) обнаруживается только в 3 -5% случаев ОЛЛ у детей. У взрослых больных эта транслокация обнаруживается у 25% случаев ОЛЛ и 95% случаев ХМЛ. t(9; 22) у детей с ОЛЛ: 1. выявляется в более старшем возрасте; 2. сочетается с высоким уровнем лейкоцитов; 3. часто в момент постановки диагноза отмечается поражение ЦНС.

Молекулярно-генетическая характеристика ОЛЛ у детей l 2. У детей при слиянии генов BCR-ABL t(9; 22). Патология гена проявляется производством белка р190, в противоположность ХМЛ, при котором производится белок р210.

Молекулярно-генетическая характеристика ОЛЛ у детей l l l 3. Слияние генов E 2 A-PBX 1 t(1; 19): 1. сопровождается высоким лейкоцитозом в момент диагностики 2. обнаруживается в 25% случаев при пре-В-ОЛЛ с цитоплазматическим иммуноглобулином. 3. Необходимо интенсивное лечение. t(1; 19) без синтеза цитоплазматических тяжелых цепей иммуноглобулинов и без поражения генов E 2 A и PBX выявляется в 1% случаев пре-В-ОЛЛ. Прогноз при этом подтипе благоприятный даже без проведения интенсивной терапии.

Молекулярно-генетическая характеристика ОЛЛ у детей l l l 4. Перестановка гена MLL на плечо хромосомы 11 q 23 встречается: 1. в 80% случаев ОЛЛ у детей, 2. в 3% случаях ОЛЛ в старшем детском возрасте 3. в 85% случаев вторичного ОМЛ с поражением ингибитора топоизомеразы II. 4. при этой транслокации прогноз очень неблагоприятный; 5. выживаемость составляет менее 20% при интенсивном лечении.

Молекулярно-генетическая характеристика ОЛЛ у детей 5. В-клеточные ОЛЛ с транслокацией гена MYC хромосомы 8 q 24 : l 1. t(8; 14) определяется в 80% случаев В – клеточного ОЛЛ l 2. в остальных случаях присутствует t(2; 8) или t(8; 22). l 3. При этих транслокациях нарушена регуляция экспрессии MYC и больные должны получать интенсивную терапию перпаратами, применяемыми для лечения лимфомы Беркита. l

Прогноз в зависимости от транслокаций при ОЛЛ у детей Хромосомные аномалии Пятилетняя выживаемость гиперплоидия > 50 хромосом 80 % (65% - 90%) 47 – 50 хромосом 90% (50% - 90%)

Прогноз в зависимости от транслокаций при ОЛЛ у детей Тирплоидия, 66 – 73 хромосомы Не установлена; прогноз обычно хороший Тетраплоидия, 82 – Не установлен; 94 прогноз обычно хромосом(клинически хороший е особенности часто Т-ОЛЛ, L 2, экспрессия миелоидных Аг)
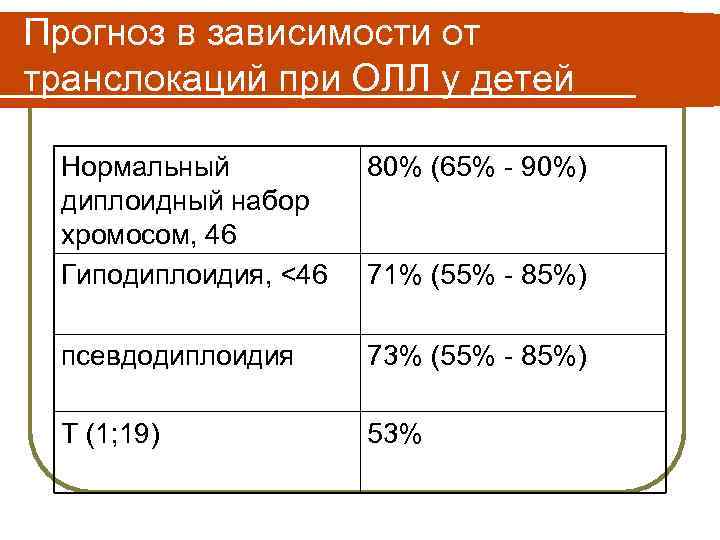
Прогноз в зависимости от транслокаций при ОЛЛ у детей Нормальный диплоидный набор хромосом, 46 Гиподиплоидия, <46 80% (65% - 90%) псевдодиплоидия 73% (55% - 85%) T (1; 19) 53% 71% (55% - 85%)

Прогноз в зависимости от транслокаций при ОЛЛ у детей t (4; 11) 45% t(9; 22) 14%

ОЛЛ l l l Дифференциальная диагностика ОЛЛ: 1. НХЛ с лейкемизацией (до 25% - НХЛ, свыше 25% - ОЛЛ). 2. Нейробластома с поражением костного мозга. 3. Другие солидные опухоли с поражением костного мозга. 4. Инфекционный мононуклеоз.

ОЛЛ l. Прогностические факторы: 1. Число лейкоцитов момент постановки диагноза. 2. Возраст пациента в момент постановки диагноза: у детей моложе 1 года прогноз исключительно плохой, что связано с гиперлейкоцитозом, 2. 2. большими экстрамедуллярными очагами лейкемического роста, 2. 3. нейролейкемией, 2. 4. медленным ответом на терапию, 2. 5. определенными хромосомными абберациями 3. У больных в возрасте 10 -20 лет вероятность благоприятного исхода ниже, чем у детей моложе 10 лет, но значительно выше, чем у пациентов старше 20 лет.

ОЛЛ l. Прогностические факторы: 4. ЛДГ в момент постановки диагноза: свыше 1000 Ед/л - прогноз крайне неблагоприятный. 5. Время достижения эффекта химиотерапии. 6. Благоприятный прогноз имеют дети с ранним пре-В лейкозом. 7. Неблагоприятный прогноз у детей с Т-клеточным вариантом ОЛЛ. 8. Благоприятный прогноз – гипердиплоидный набор хромосом. 9. Транслокация (9; 22) выявляется у 5 -10% детей и транслокация (4; 11) - у 2% детей – являются крайне неблагоприятными.

Группы риска при ОЛЛ l. Группа стандартного риска при ОЛЛ: 1)по иммунофенотипированию незрелый В-клеточный ОЛЛ; 2) с гипердиплоидией (более 50 хромосом); 3) транслокацией 12; 21; 4) возрастом старше 1 года до 9 лет; 5) числом лейкоцитов менее чем 50. 000 на мм 3.

Группы риска при ОЛЛ Группа среднего риска: 1. Инициальный лейкоцитоз 30 000/мкл и более. 2. Размеры селезенки ≥ 4 см 3. Инициальное поражение ЦНС. 4. Pre T/T-иммунология.

Группы риска при ОЛЛ Группа высокого риска: 1) лейкозы В-клеточной линии при наличии гена BCR-ABL, трансл. (9; 22); 2)гиперлейкоцитоз; 3) плохой ответ на преднизолоновую профазу; 4) транслокация (4, 11) – независимо от возраста; (11, 19); (1, 11) (у детей до года); 5)отсутствие ответа на индукционную терапию.

Предполагаемая система классификации групп риска Степе признаки Кол-во Рекоменд нь б-х уемое риска лечение низкая В-фенотип, возраст от 50 -55 Главным 1 до 9 лет, кол-во образом лейкоцитов <50 x 10 9/л, слияние генов TEL-AML антиметаб или гипердиплоидия олиты >50 (или индекс ДНК >1, 16 <1, 60);
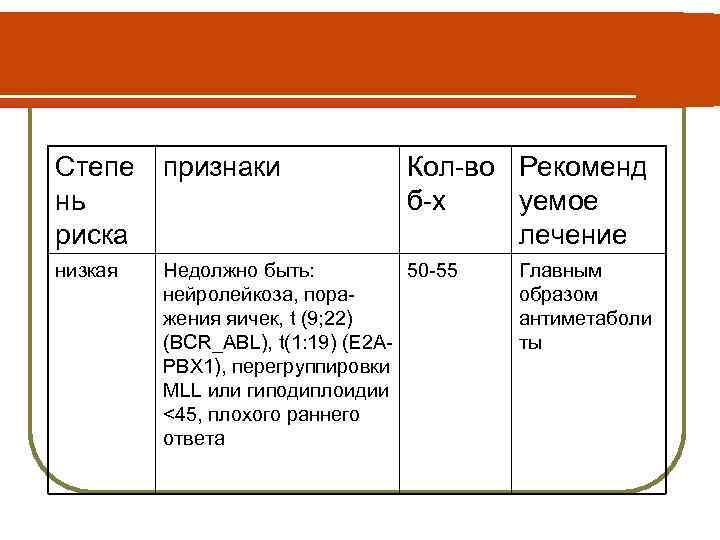
Степе нь риска признаки Кол-во Рекоменд б-х уемое лечение низкая Недолжно быть: 50 -55 нейролейкоза, поражения яичек, t (9; 22) (BCR_ABL), t(1: 19) (E 2 APBX 1), перегруппировки MLL или гиподиплоидии <45, плохого раннего ответа Главным образом антиметаболи ты
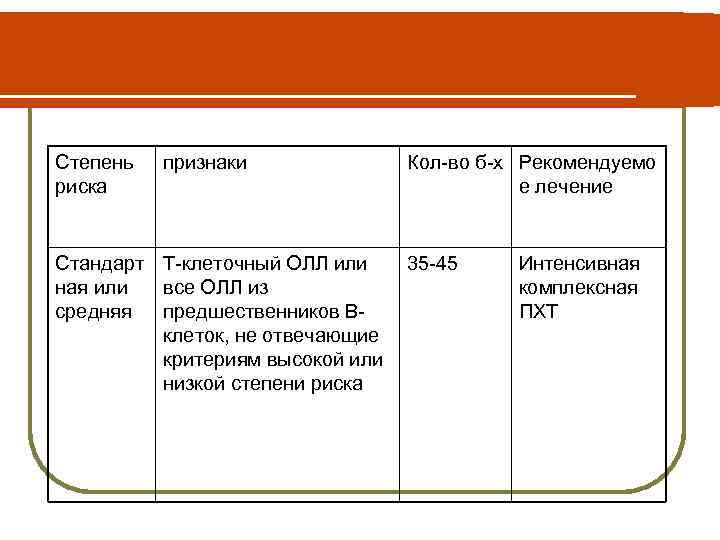
Степень риска признаки Кол-во б-х Рекомендуемо е лечение Стандарт Т-клеточный ОЛЛ или 35 -45 ная или все ОЛЛ из средняя предшественников Вклеток, не отвечающие критериям высокой или низкой степени риска Интенсивная комплексная ПХТ
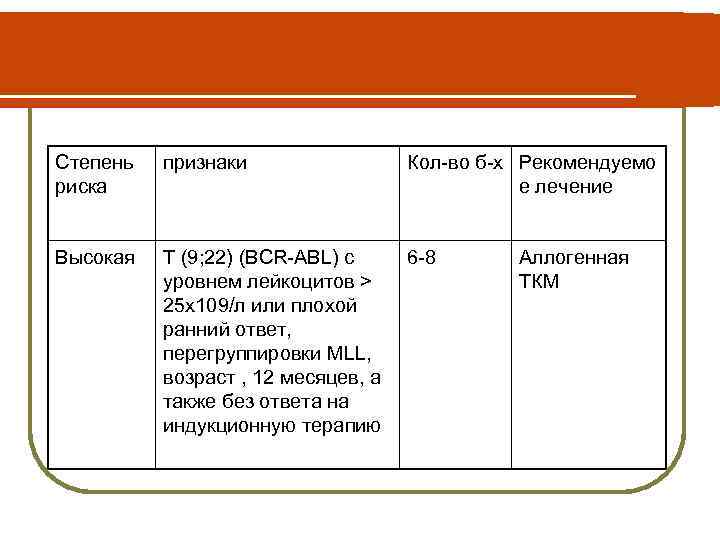
Степень риска признаки Кол-во б-х Рекомендуемо е лечение Высокая T (9; 22) (BCR-ABL) с 6 -8 уровнем лейкоцитов > 25 x 109/л или плохой ранний ответ, перегруппировки MLL, возраст , 12 месяцев, а также без ответа на индукционную терапию Аллогенная ТКМ

Терапия ОЛЛ l Терапия ОЛЛ изменилась за последнее время с паллиативной на радикальную. l. ПХТ включает: 1. 4. Индукцию клинической и гематологической ремиссии 2. Закрепление ремиссии с помощью 3. системной ПХТ и профилактику поражений ЦНС 3. Лечение сопутствующих заболеваний и их осложнений.

Терапия ОЛЛ l. Полная ремиссия включает: 1. Отсутствие симптомов, характерных 2. для заболевания (лихорадка, боли в костях) 2. Отсутствие гепатоспленомегалии, лимфоаденопатии и других клинических признаков резидуальной лейкозной инфильтрации тканей; 3. отсутствие патологии при исследованиях ликвора (включая цитоцентрифугирование) 4. нормальную картину крови с уровнем гранулоцитов не ниже 500/мм 3, тромбоцитов не ниже 75 х109/мм 3 и гемоглобина не ниже 120 гр/л отсутствие бластных клеток в периферической крови

Терапия ОЛЛ l. Полная ремиссия включает: 4. Среднецеллюлярный костный мозг со средним уровнем нормальныхпредшественников гранулоцитов и эритроидных клеток, с нормальными мегариоцитами, с менее 5% бластных клеток и отсутствием явных лейкемических признаков.

Терапия ОЛЛ Рецидив ОЛЛ определяется наличием любого из следующих признаков: 1. Более 5% лимфобластов в материале, полученном при единичной аспирации костного мозга 2. Прогрессирующее замещение клеток костного мозга лимфобластами: когда количество лимфобластов в образцах, взятых с интервалом не менее 1 недели, составляет соответственно более 5% и более 25%; 3. Более 25% лимфобластов в костном мозге и 2% и более в периферической крови

Терапия ОЛЛ Рецидив ОЛЛ определяется наличием любого из следующих признаков: 4. Экстрамедуллярная инфильтрация лейкозными клетками какого-либо органа: ЦНС, половых желез, обнаруживаемая при биопсии (для распознавания изолированного экстрамедуллярного рецидива в костном мозге должно содержать менее 5% бластов) 5. Наличие лимфобластов в ликворе и более 5 лейкоцитов в 1 мм 3 ликвора.

ОЛЛ l. Положения ПХТ ОЛЛ: l 1) терапия всегда поэтапная: индукция, консолидация поддерживающее лечение; 2. длительное лечение (за исключением случаев В-зрелых ОЛЛ) - 2 -3 год; 3.

ОЛЛ l. Положения ПХТ ОЛЛ: 3. базисным препаратом является преднизолон или дексаметазон (доза их всегда должна быть строго рассчитана на площадь поверхности тела), но лечение многокомпонентное, с чередованием различных по механизму действия препаратов (от 3 до 8); 4. 3) обязательно включение в программу терапии ОЛЛ профилактики нейролейкоза и, если есть необходимость, ее лечение.

ОЛЛ Рецидив возникает у 25 – 30 % детей с ОЛЛ. l Может быть изолированный костномозговой или сочетаться с экстрамедуллярным рецидивом. l
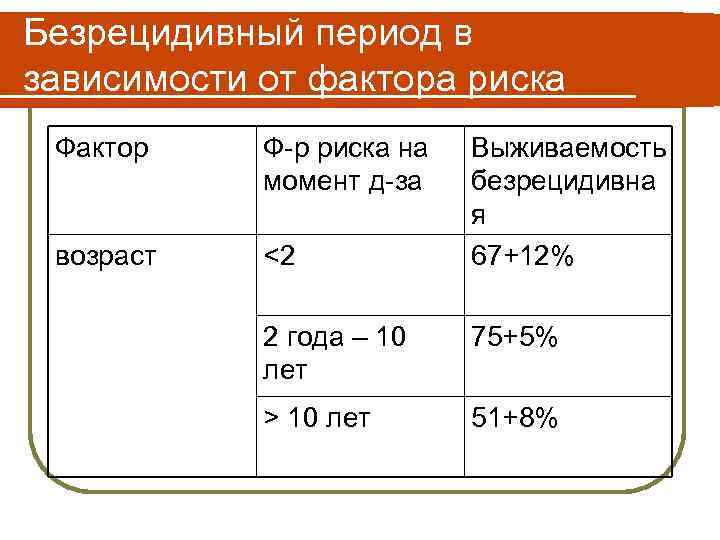
Безрецидивный период в зависимости от фактора риска Фактор Ф-р риска на момент д-за возраст <2 Выживаемость безрецидивна я 67+12% 2 года – 10 лет 75+5% > 10 лет 51+8%
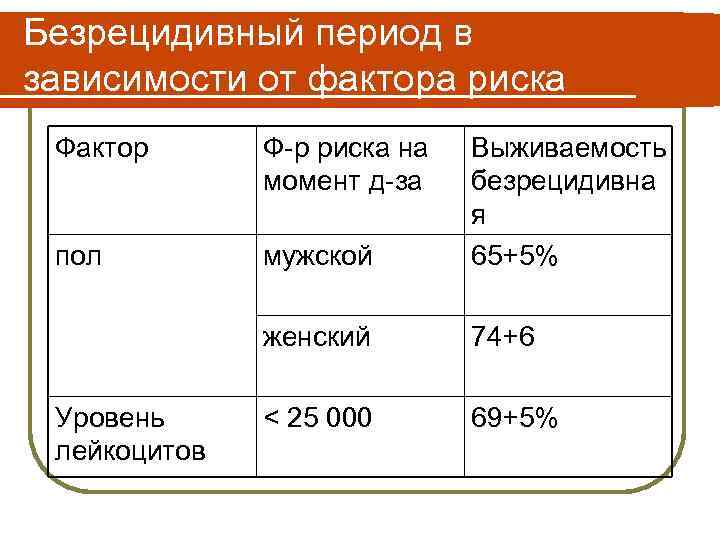
Безрецидивный период в зависимости от фактора риска Фактор Ф-р риска на момент д-за пол мужской Выживаемость безрецидивна я 65+5% женский 74+6 < 25 000 69+5% Уровень лейкоцитов
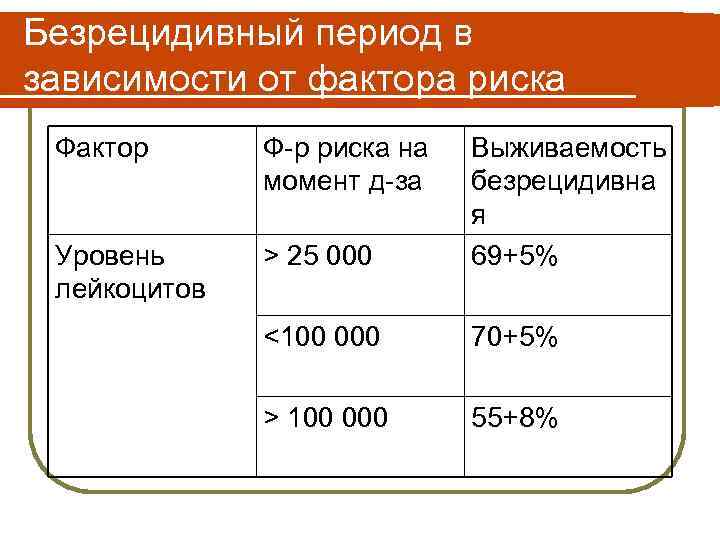
Безрецидивный период в зависимости от фактора риска Фактор Ф-р риска на момент д-за Уровень лейкоцитов > 25 000 Выживаемость безрецидивна я 69+5% <100 000 70+5% > 100 000 55+8%
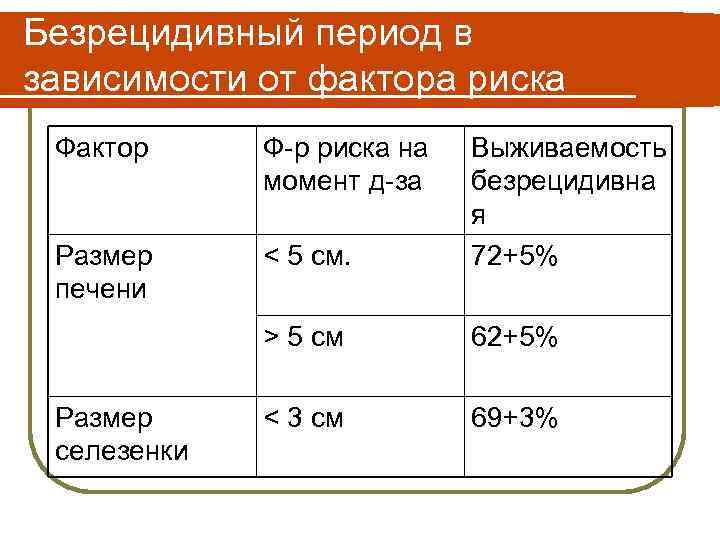
Безрецидивный период в зависимости от фактора риска Фактор Ф-р риска на момент д-за Размер печени < 5 см. Выживаемость безрецидивна я 72+5% > 5 см 62+5% < 3 см 69+3% Размер селезенки
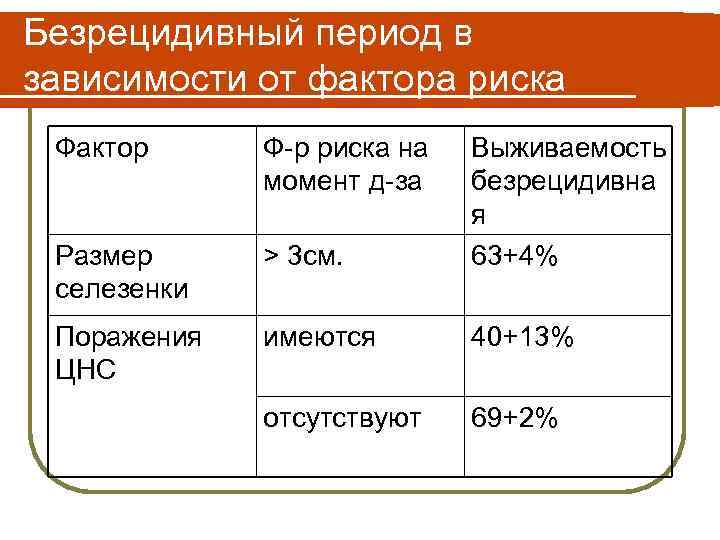
Безрецидивный период в зависимости от фактора риска Фактор Ф-р риска на момент д-за Размер селезенки > 3 см. Выживаемость безрецидивна я 63+4% Поражения ЦНС имеются 40+13% отсутствуют 69+2%

Безрецидивный период в зависимости от фактора риска Фактор Ф-р риска на момент д-за Выживаемость безрецидивна я 68+5% Индекс риска < 2 (стандартный ) > 2 (высокий) 70+5%

Безрецидивный период в зависимости от фактора риска l l l l Индекс риска подсчитывается как сумма баллов, при этом указывается: 1. уровень лейкоцитов (более 25 000=3); 2. изначальное поражение ЦНС (бластные клетки в ликворе =2) 3. наличие опухолевой массы в средостении (=1) 4. положительная реакция на кислую фосфотазу и/или положительный тест образования эритроцитами розеток (=1) 5. отрицательная реакция на пероксидазу (=1) 6. возраст в момент постановки диагноза (менее 2 и или более 10 лет = 1) 7. наличие опухолевых поражений других локализаций – половые железы, почки, кости (=1)

Инфантильный ОЛЛ Составляет 2 – 5 % всех лейкозов у детей. l Дети до года с ОЛЛ имеют очень неблагоприятный прогноз – хуже, чем пациенты любой другой возрастной группы. l Часто возникают рецидивы с поражением костного мозга или с экстрамедуллярными поражениями. l Возникает из клеток на ранней стадии Вклеточной дифференцировки. l

Инфантильный ОЛЛ l l l Имеет следующие характеристики: 1. бласты негативны по CALLA (CD 10); 2. аномалии хромосомы 11, особенно плеча 11 q 23 (MLLALL 1), является плохим прогностическим фактором; 3. клетки часто экспрессируют миелоидные антигены; 4. бластные клетки резистентны к ПХТ.

Инфантильный ОЛЛ Неблагоприятные прогностические факторы 1. 5. Высокий исходный уровень лейкоцитов; 2. Выраженная органомегалия 3. Тромбоцитопения 4. Нейролейкоз Отсутствие полной ремиссии к 14 -му дню лечения

Инфантильный ОЛЛ Независимые неблагоприятные прогностические факторы 1. Возраст менее 3 месяцев; 2. Уровень лейкоцитов выше 75 000/мм 3 3. CD 10 негативные клетки 4. Медленный ответ на индукцию ремиссии 5. Наличие транслокации 11 q 23

Инфантильный ОЛЛ l Требует очень интенсивной терапии в сопровождении симптоматического лечения. l В большинстве Центров рекомендую выполнять алло-ТКМ. l Безрецидивный уровень выживаемости – 40 %.
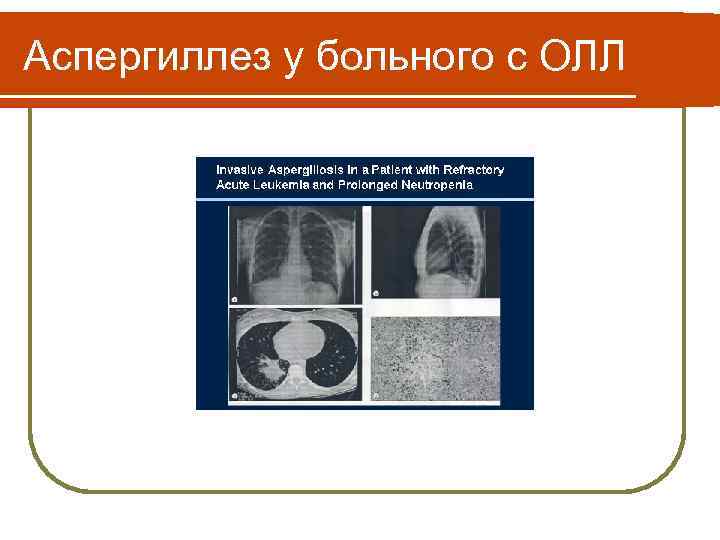
Аспергиллез у больного с ОЛЛ

1a ОЛЛ.ppt