 Острый лейкоз у детей ГОУ ВПО ПГМА им. ак. Е. А. Вагнера Росздрава Кафедра госпитальной педиатрии Цивилина Н. С. , 6 курс педиатрический факультет
Острый лейкоз у детей ГОУ ВПО ПГМА им. ак. Е. А. Вагнера Росздрава Кафедра госпитальной педиатрии Цивилина Н. С. , 6 курс педиатрический факультет
 Лейкоз- термин, объединяющий многочисленные опухоли кроветворной системы, возникающие из кроветворных клеток и поражающие костный мозг. Морфологический субстрат оcтpыx лейкозов — бластные клетки.
Лейкоз- термин, объединяющий многочисленные опухоли кроветворной системы, возникающие из кроветворных клеток и поражающие костный мозг. Морфологический субстрат оcтpыx лейкозов — бластные клетки.
 Эпидемиология n n n n Лейкозы являются наиболее распространенными онкологическими заболеваниями у детей. Их доля составляет 1/3 от новых случаев опухолевых заболеваний, возникающих ежегодно у детей. Лейкозы встречаются с частотой 4 -5 случаев на 100000 детей. Среди детей различных возрастных групп наиболее высокая заболеваемость острым лейкозом приходится на дошкольный возраст Пик общей заболеваемости острым лейкозом приходится на возраст 2 -4 года с постепенным снижением числа заболевших начиная с 7 лет Мальчики болеют чаще девочек Острый лимфобластный лейкоз составляет 75 -85% всех лейкозов. Из них 80%- опухоли из предшественников Влимфоцитов, 1%- состоят из зрелых В-клеток, около 15%из Т-лимфоцитов, менее 5% имеют неопределенное клеточное происхождение. Острый миелобластный лейкоз-18 -20% от всех лейкозов.
Эпидемиология n n n n Лейкозы являются наиболее распространенными онкологическими заболеваниями у детей. Их доля составляет 1/3 от новых случаев опухолевых заболеваний, возникающих ежегодно у детей. Лейкозы встречаются с частотой 4 -5 случаев на 100000 детей. Среди детей различных возрастных групп наиболее высокая заболеваемость острым лейкозом приходится на дошкольный возраст Пик общей заболеваемости острым лейкозом приходится на возраст 2 -4 года с постепенным снижением числа заболевших начиная с 7 лет Мальчики болеют чаще девочек Острый лимфобластный лейкоз составляет 75 -85% всех лейкозов. Из них 80%- опухоли из предшественников Влимфоцитов, 1%- состоят из зрелых В-клеток, около 15%из Т-лимфоцитов, менее 5% имеют неопределенное клеточное происхождение. Острый миелобластный лейкоз-18 -20% от всех лейкозов.
 Этиология Развитие острого лейкоза происходит в результате спонтанной мутации нормальных гемопоэтических клетокпредшественников, после чего факторы среды приводят к злокачественной пролиферации. Следствием мутации является потеря потомками мутировавшей клетки способности к дифференцировке до зрелых клеток крови.
Этиология Развитие острого лейкоза происходит в результате спонтанной мутации нормальных гемопоэтических клетокпредшественников, после чего факторы среды приводят к злокачественной пролиферации. Следствием мутации является потеря потомками мутировавшей клетки способности к дифференцировке до зрелых клеток крови.
 Факторы, способствующие развитию острого лейкоза n n n Высокий социально-экономический статус Старший возраст матери к моменту беременности Гибель плода в анамнезе матери (возможные неблагоприятные факторы среды или генетическая предрасположенность) Пренатальное и постнатальное воздействие ионизирующей радиации Наличие онкологических заболеваний в семье или лейкемии Синдромы нестабильности хромосом ( синдром Дауна, атаксия- телеангиэктазия, нейрофиброматоз и т. д. )
Факторы, способствующие развитию острого лейкоза n n n Высокий социально-экономический статус Старший возраст матери к моменту беременности Гибель плода в анамнезе матери (возможные неблагоприятные факторы среды или генетическая предрасположенность) Пренатальное и постнатальное воздействие ионизирующей радиации Наличие онкологических заболеваний в семье или лейкемии Синдромы нестабильности хромосом ( синдром Дауна, атаксия- телеангиэктазия, нейрофиброматоз и т. д. )
 Патогенез лейкозов Онковирусы Канцерогены Облучение Соматическая мутация клеток предшественниц кроветворной и лимфоидной ткани Нарушение пролиферации клеток с сохранением дифференцировки (доброкачественный рост опухоли) Вторичные мутации, связанный с нестабильностью клеточного генома Нарушение пролиферации и дифференцировки ( злокачественный рост опухоли)
Патогенез лейкозов Онковирусы Канцерогены Облучение Соматическая мутация клеток предшественниц кроветворной и лимфоидной ткани Нарушение пролиферации клеток с сохранением дифференцировки (доброкачественный рост опухоли) Вторичные мутации, связанный с нестабильностью клеточного генома Нарушение пролиферации и дифференцировки ( злокачественный рост опухоли)
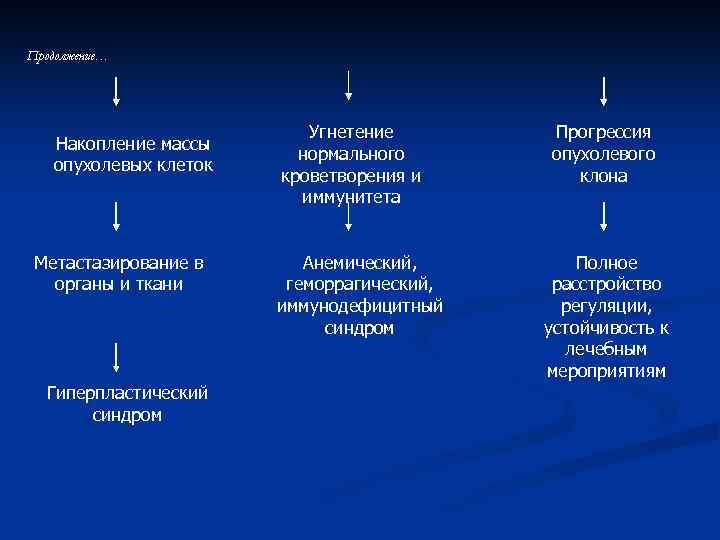 Продолжение… Накопление массы опухолевых клеток Метастазирование в органы и ткани Гиперпластический синдром Угнетение нормального кроветворения и иммунитета Анемический, геморрагический, иммунодефицитный синдром Прогрессия опухолевого клона Полное расстройство регуляции, устойчивость к лечебным мероприятиям
Продолжение… Накопление массы опухолевых клеток Метастазирование в органы и ткани Гиперпластический синдром Угнетение нормального кроветворения и иммунитета Анемический, геморрагический, иммунодефицитный синдром Прогрессия опухолевого клона Полное расстройство регуляции, устойчивость к лечебным мероприятиям
 Классификация острых лейкозов 1. По форме: 1. 1 Острый лимфобластный лейкоз По иммунологическим маркерам: - пре-Т форма - Т-форма - пре-В форма - ни Т ни В форма - с общим антигеном Морфологические варианты: L 1 - микрогенерация, малой формы, гомогенный хроматин, ядро правильной формы, нуклеолы не видны, скудное количество цитоплазмы, базофилия цитоплазмы слабая, вакуолизация вариабельна L 2 - мезагенерация большей формы, гетерогенный хроматин, ядро правильной формы, нуклеолы большие, количество цитоплазмы разное, базофилия густая, вакуолизация вариабельна
Классификация острых лейкозов 1. По форме: 1. 1 Острый лимфобластный лейкоз По иммунологическим маркерам: - пре-Т форма - Т-форма - пре-В форма - ни Т ни В форма - с общим антигеном Морфологические варианты: L 1 - микрогенерация, малой формы, гомогенный хроматин, ядро правильной формы, нуклеолы не видны, скудное количество цитоплазмы, базофилия цитоплазмы слабая, вакуолизация вариабельна L 2 - мезагенерация большей формы, гетерогенный хроматин, ядро правильной формы, нуклеолы большие, количество цитоплазмы разное, базофилия густая, вакуолизация вариабельна
 L 3 - лимфобласты крупного размера с базофильной нерезко вакуолизированной цитоплазмой, ядро округлой или овальной формы с нежно-сетчатым хроматином, содержит 1 или несколько нуклеол. 1. 2 Острый нелимфобластный лейкоз Морфологические варианты: М 1 - острый миелобластный без созревания М 2 - острый миелобластный с созреванием М 3 - острый промиелоцитарный (макро-, микрогранулярный) М 4 - острый миеломоноцитарный лейкоз ( основная форма с миелофиброзом) М 5 - моноцитарный М 6 - эритролейкоз М 7 - мегакариоцитарный 1. 3. Острый недифференцированный лейкоз
L 3 - лимфобласты крупного размера с базофильной нерезко вакуолизированной цитоплазмой, ядро округлой или овальной формы с нежно-сетчатым хроматином, содержит 1 или несколько нуклеол. 1. 2 Острый нелимфобластный лейкоз Морфологические варианты: М 1 - острый миелобластный без созревания М 2 - острый миелобластный с созреванием М 3 - острый промиелоцитарный (макро-, микрогранулярный) М 4 - острый миеломоноцитарный лейкоз ( основная форма с миелофиброзом) М 5 - моноцитарный М 6 - эритролейкоз М 7 - мегакариоцитарный 1. 3. Острый недифференцированный лейкоз
 2. По фазе: 2. 1. Острый период ( первично активная фаза) 2. 2. Клиническая ремиссия 2. 3. Клинико-гематологическая ремиссия 2. 4. Нейролейкемия: а) менингиальная форма б) энцефалитическая форма
2. По фазе: 2. 1. Острый период ( первично активная фаза) 2. 2. Клиническая ремиссия 2. 3. Клинико-гематологическая ремиссия 2. 4. Нейролейкемия: а) менингиальная форма б) энцефалитическая форма
 Клинические синдромы при остром лейкозе Интоксикационный n Астеновегетативный n Геморрагический n Анемический n Лимфопролиферативный n
Клинические синдромы при остром лейкозе Интоксикационный n Астеновегетативный n Геморрагический n Анемический n Лимфопролиферативный n
 Критерии диагностики n n n n n Общеклинические методы исследования ( ОАК, ОАМ, б/х анализ крови, кал на я/гл, копрология) Миелограмма Исследование ликвора Рентгенография грудной клетки, костей и суставов УЗИ органов брюшной полости и забрюшинного пространства ЭКГ, Эхо. КГ КТ МРТ Консультации специалистов
Критерии диагностики n n n n n Общеклинические методы исследования ( ОАК, ОАМ, б/х анализ крови, кал на я/гл, копрология) Миелограмма Исследование ликвора Рентгенография грудной клетки, костей и суставов УЗИ органов брюшной полости и забрюшинного пространства ЭКГ, Эхо. КГ КТ МРТ Консультации специалистов
 Исследование костного мозга Цитологическое исследование n Цитохимическое исследование n Иммунофенотипирование n Цитогенетическое исследование n
Исследование костного мозга Цитологическое исследование n Цитохимическое исследование n Иммунофенотипирование n Цитогенетическое исследование n
 Цитологическое исследование костного мозга Обнаруживается гиперклеточный костный мозг с суженными ростками нормального кроветворения и инфильтрацией бластными клетками- от 25% до тотального замещения костного мозга опухолью.
Цитологическое исследование костного мозга Обнаруживается гиперклеточный костный мозг с суженными ростками нормального кроветворения и инфильтрацией бластными клетками- от 25% до тотального замещения костного мозга опухолью.
 Цитохимическое исследование костного мозга Определяет принадлежность клеток к определенной линии дифференцировки с помощью цитохимического окрашивания: - Окрашивание на миелопероксидазу отрицательное в клетках, принадлежащих к лимфоидной линии дифференцировки - ШИК- реакция на гликоген помогает дифференцировать лимфоидные бласты вследствие характерного гранулярного окрашивания цитоплазмы бластных клеток. - Окраска на судан черный положительна в миелоидных клетках с типичным расположением гранул. - Кислая фосфатаза может выявляться при Т-клеточном лейкозе.
Цитохимическое исследование костного мозга Определяет принадлежность клеток к определенной линии дифференцировки с помощью цитохимического окрашивания: - Окрашивание на миелопероксидазу отрицательное в клетках, принадлежащих к лимфоидной линии дифференцировки - ШИК- реакция на гликоген помогает дифференцировать лимфоидные бласты вследствие характерного гранулярного окрашивания цитоплазмы бластных клеток. - Окраска на судан черный положительна в миелоидных клетках с типичным расположением гранул. - Кислая фосфатаза может выявляться при Т-клеточном лейкозе.
 Иммунофенотипирование костного мозга n n Определяет клеточную принадлежность бластной популяции и прогноз заболевания Специфические особенности наличия поверхностых и цитоплазматических антигенов на Т- и В-лимфоцитах используются в качестве маркеров для идентификации и классификации происхождения и стадии дифференцировки лимфопролиферативных заболеваний. Использование панели моноклональных антител к кластерам дифференцировки и определение процентного соотношения их экспрессии в бластной популяции, позволяет указать к какой (Т или В) линии относится лейкемический клон у данного больного. Разделение лимфобластов на гетерогенные группы соответственно стадиям созревания и иммунологическим поверхностным маркерам остается важным прогностическим фактором
Иммунофенотипирование костного мозга n n Определяет клеточную принадлежность бластной популяции и прогноз заболевания Специфические особенности наличия поверхностых и цитоплазматических антигенов на Т- и В-лимфоцитах используются в качестве маркеров для идентификации и классификации происхождения и стадии дифференцировки лимфопролиферативных заболеваний. Использование панели моноклональных антител к кластерам дифференцировки и определение процентного соотношения их экспрессии в бластной популяции, позволяет указать к какой (Т или В) линии относится лейкемический клон у данного больного. Разделение лимфобластов на гетерогенные группы соответственно стадиям созревания и иммунологическим поверхностным маркерам остается важным прогностическим фактором
 Для острого лимфобластного лейкоза В-линии факторами определения тактики лечения являются возраст, инициальный лейкоцитоз и цитогенетические аномалии. Для Т-клеточного острого лимфобластного лейкоза нет признаков, влияющих на выбор терапии, он сам по себе является прогностически неблагоприятным и требует более интенсивного лечения.
Для острого лимфобластного лейкоза В-линии факторами определения тактики лечения являются возраст, инициальный лейкоцитоз и цитогенетические аномалии. Для Т-клеточного острого лимфобластного лейкоза нет признаков, влияющих на выбор терапии, он сам по себе является прогностически неблагоприятным и требует более интенсивного лечения.
 Цитогенетическое исследование костного мозга Позволяет оценить состояние хромосомного аппарата: количество хромосом и их структурные изменения (транслокации, инверсии, делеции) n Наличие цитогенетических аномалий и ДНКиндекс является значимым прогностическим фактором. n Выявление клональных аномалий позволяет отслеживать эти клетки в динамике заболевания на молекулярно-генетическом уровне и определять минимальную резидуальную клеточную популяцию n
Цитогенетическое исследование костного мозга Позволяет оценить состояние хромосомного аппарата: количество хромосом и их структурные изменения (транслокации, инверсии, делеции) n Наличие цитогенетических аномалий и ДНКиндекс является значимым прогностическим фактором. n Выявление клональных аномалий позволяет отслеживать эти клетки в динамике заболевания на молекулярно-генетическом уровне и определять минимальную резидуальную клеточную популяцию n
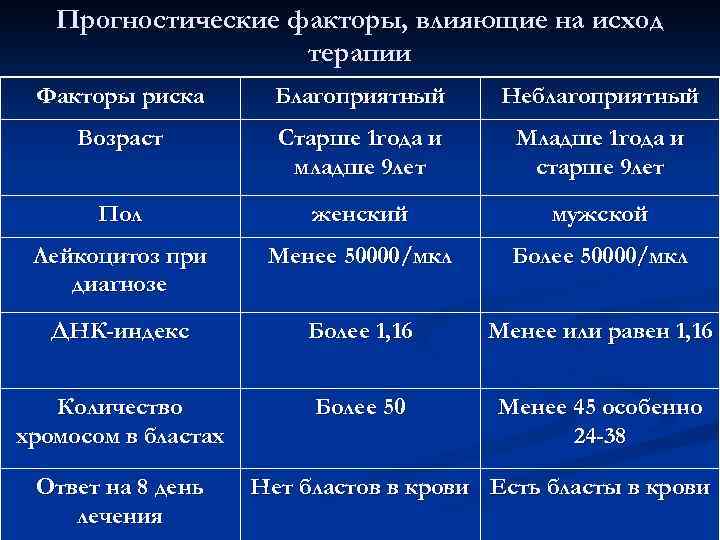 Прогностические факторы, влияющие на исход терапии Факторы риска Благоприятный Неблагоприятный Возраст Старше 1 года и младше 9 лет Младше 1 года и старше 9 лет Пол женский мужской Лейкоцитоз при диагнозе Менее 50000/мкл Более 50000/мкл ДНК-индекс Более 1, 16 Менее или равен 1, 16 Количество хромосом в бластах Более 50 Менее 45 особенно 24 -38 Ответ на 8 день лечения Нет бластов в крови Есть бласты в крови
Прогностические факторы, влияющие на исход терапии Факторы риска Благоприятный Неблагоприятный Возраст Старше 1 года и младше 9 лет Младше 1 года и старше 9 лет Пол женский мужской Лейкоцитоз при диагнозе Менее 50000/мкл Более 50000/мкл ДНК-индекс Более 1, 16 Менее или равен 1, 16 Количество хромосом в бластах Более 50 Менее 45 особенно 24 -38 Ответ на 8 день лечения Нет бластов в крови Есть бласты в крови
 ЦНС- статус Нет бластов в ликворе Цитогенетика Трисомии 4 и 10 Иммунофенотип Впредшественник -Бластные клетки в ликворе при отсутствии цитоза -Бластные клетки и цитоз в ликворе T (4, 11), Т (9, 22) Т- клеточный
ЦНС- статус Нет бластов в ликворе Цитогенетика Трисомии 4 и 10 Иммунофенотип Впредшественник -Бластные клетки в ликворе при отсутствии цитоза -Бластные клетки и цитоз в ликворе T (4, 11), Т (9, 22) Т- клеточный
 Лечение острого лейкоза Включает : 1) Полихимиотерапия (ПХТ): а) Индукция ремиссии б) Консолидация ( закрепление) ремиссии в) Поддерживающая терапия 2) Сопроводительная терапия 3) Профилактика и лечение нейролейкемии.
Лечение острого лейкоза Включает : 1) Полихимиотерапия (ПХТ): а) Индукция ремиссии б) Консолидация ( закрепление) ремиссии в) Поддерживающая терапия 2) Сопроводительная терапия 3) Профилактика и лечение нейролейкемии.
 Демонстрация больного Усманов Ильгиз 6 лет (д. р. 26. 09. 02) Дом. адрес: Пермский край, г. Чернушка, ул. Красноармейская 35 Б -38 Поступил 04. 02. 09
Демонстрация больного Усманов Ильгиз 6 лет (д. р. 26. 09. 02) Дом. адрес: Пермский край, г. Чернушка, ул. Красноармейская 35 Б -38 Поступил 04. 02. 09
 Диагноз Острый лимфобластный лейкоз, пре-В вариант
Диагноз Острый лимфобластный лейкоз, пре-В вариант
 Жалобы при поступлении: Повышение температуры тела n Увеличение лимфатических узлов n Кашель n Утомляемость, слабость n Снижение аппетита n
Жалобы при поступлении: Повышение температуры тела n Увеличение лимфатических узлов n Кашель n Утомляемость, слабость n Снижение аппетита n
 Анамнез заболевания: Болен с 12. 01. 09 г. Отмечалось повышение температуры до 38, 5 в течение 5 дней, затем субфебрильная температура, кашель, слабость, утомляемость, снижение аппетита, увеличение лимфатических узлов. Получал амбулаторно макропен. В ОАК от 27/II: Hb – 121 г/л, Le – 7, 7 х10/л, гранулоциты – 46%, СОЭ – 44 мм/ч, Tr не определяли. Rg грудной клетки от 29/I: без особенностей. Осмотр фтизиатра 29/I: Лимфаденопатия неясной этиологии. В ОАК от 02/II: Hb – 112 г/л, Le – 8, 9 х10/л, лимфоцитоз, Тr – 61 х10/л, СОЭ – 29 мм/ч. Направлен на консультацию к онкологу.
Анамнез заболевания: Болен с 12. 01. 09 г. Отмечалось повышение температуры до 38, 5 в течение 5 дней, затем субфебрильная температура, кашель, слабость, утомляемость, снижение аппетита, увеличение лимфатических узлов. Получал амбулаторно макропен. В ОАК от 27/II: Hb – 121 г/л, Le – 7, 7 х10/л, гранулоциты – 46%, СОЭ – 44 мм/ч, Tr не определяли. Rg грудной клетки от 29/I: без особенностей. Осмотр фтизиатра 29/I: Лимфаденопатия неясной этиологии. В ОАК от 02/II: Hb – 112 г/л, Le – 8, 9 х10/л, лимфоцитоз, Тr – 61 х10/л, СОЭ – 29 мм/ч. Направлен на консультацию к онкологу.
 При поступлении: Состояние средней степени тяжести. Очаговых и менингеальных симптомов нет. Катаральных явлений нет. Кожа бледная, на грудной клетке петехиальная сыпь (после снятия ЭКГ). Увеличены все группы лимфоузлов от 0, 5 до 1, 5 см, эластичные, безболезненные. Дыхание везикулярное, ЧД 18 в мин. Тоны сердца ясные, ритмичные, ЧСС 72 в мин. Живот мягкий, безболезненный. Печень +2 см, селезенка +1, 5 см. Стул 1 раз в день, оформленный. Диурез в норме.
При поступлении: Состояние средней степени тяжести. Очаговых и менингеальных симптомов нет. Катаральных явлений нет. Кожа бледная, на грудной клетке петехиальная сыпь (после снятия ЭКГ). Увеличены все группы лимфоузлов от 0, 5 до 1, 5 см, эластичные, безболезненные. Дыхание везикулярное, ЧД 18 в мин. Тоны сердца ясные, ритмичные, ЧСС 72 в мин. Живот мягкий, безболезненный. Печень +2 см, селезенка +1, 5 см. Стул 1 раз в день, оформленный. Диурез в норме.
 Первичный осмотр в отделении: Состояние по заболеванию тяжелое. Самочувствие нарушено меньше. Температура нормальная. Правильного телосложения, пониженного питания. Кожные покровы бледные. Один экхимоз на левой голени и один – на левом предплечье. Лимфоузлы шейные, подмышечные, паховые с обеих сторон до 1, 5 см, эластичные, множественные, безболезненные. В легких жесткое дыхание. ЧД 20 в мин. Тоны сердца ясные, систолический шум на верхушке. ЧСС 80 в мин. Живот мягкий, безболезненный. Печень +3 см, селезенка +1 см. Стул, диурез в норме.
Первичный осмотр в отделении: Состояние по заболеванию тяжелое. Самочувствие нарушено меньше. Температура нормальная. Правильного телосложения, пониженного питания. Кожные покровы бледные. Один экхимоз на левой голени и один – на левом предплечье. Лимфоузлы шейные, подмышечные, паховые с обеих сторон до 1, 5 см, эластичные, множественные, безболезненные. В легких жесткое дыхание. ЧД 20 в мин. Тоны сердца ясные, систолический шум на верхушке. ЧСС 80 в мин. Живот мягкий, безболезненный. Печень +3 см, селезенка +1 см. Стул, диурез в норме.
 Анамнез жизни Мальчик от 4 беременности, протекавшей на фоне угрозы невынашивания. От 3 оперативных родов, доношеный. Физическое и нервно-психическое развитие по возрасту. Грудное вскармливание до 3 месяцев. Профилактические прививки по возрасту. Перенесенные заболевания: Стеноз гортани 2004 г. , ОРВИ, пневмония. 2006 г. – аппендэктомия. Аллегоанамнез: рвота на цефалоспорины. Контакт по туберкулезу на этаже в общежитии. Манту 30. 01. 09 г. – гип. 10 мм. Наследственность – СД у бабушки (м), тети.
Анамнез жизни Мальчик от 4 беременности, протекавшей на фоне угрозы невынашивания. От 3 оперативных родов, доношеный. Физическое и нервно-психическое развитие по возрасту. Грудное вскармливание до 3 месяцев. Профилактические прививки по возрасту. Перенесенные заболевания: Стеноз гортани 2004 г. , ОРВИ, пневмония. 2006 г. – аппендэктомия. Аллегоанамнез: рвота на цефалоспорины. Контакт по туберкулезу на этаже в общежитии. Манту 30. 01. 09 г. – гип. 10 мм. Наследственность – СД у бабушки (м), тети.
 Данные первичного обследования n n n ОАК 04/II: Нb- 97 г/л, Er – 3, 56 х10/л, Тr- 63 х10/л, Le – 6 х10/л, ю – 1%, п-1%, с-3%, лф – 82%, м-1%, бласты-12%, СОЭ – 44 мм/ч ОАМ 05/II: уд. вес 1020, p. H 5, 0, белок отр. , Le – 0 -1 в п/зр. Коагулограмма 05/II: ТВ 17, 0, АПТВ 35, 5, фибриноген 5, 39, свертываемость 8 -45 – 9 -13 ИФА на гельминты 05/II: Ат к токсокарам 1: 800, аскаридам 1: 100 Ат к вирусу Эпштейн-Барр 117, 0 ед/мл
Данные первичного обследования n n n ОАК 04/II: Нb- 97 г/л, Er – 3, 56 х10/л, Тr- 63 х10/л, Le – 6 х10/л, ю – 1%, п-1%, с-3%, лф – 82%, м-1%, бласты-12%, СОЭ – 44 мм/ч ОАМ 05/II: уд. вес 1020, p. H 5, 0, белок отр. , Le – 0 -1 в п/зр. Коагулограмма 05/II: ТВ 17, 0, АПТВ 35, 5, фибриноген 5, 39, свертываемость 8 -45 – 9 -13 ИФА на гельминты 05/II: Ат к токсокарам 1: 800, аскаридам 1: 100 Ат к вирусу Эпштейн-Барр 117, 0 ед/мл
 Миелограмма от 05/II: Костный мозг клеточный, бластные клетки 94, 2 -69, 4%, средней и крупной генерации с умеренным ободком светло -голубой цитоплазмы, некоторые клетки цитоплазмы совсем не содержат. В цитоплазме отдельных клеток видна крупная азурофильная зернистость, ядра округлые, хроматин ядер нежный, в более крупных клетках видны нуклеолы. Цитохимия: РАS реакция положительная, гранулярная в единичных бластных клетках.
Миелограмма от 05/II: Костный мозг клеточный, бластные клетки 94, 2 -69, 4%, средней и крупной генерации с умеренным ободком светло -голубой цитоплазмы, некоторые клетки цитоплазмы совсем не содержат. В цитоплазме отдельных клеток видна крупная азурофильная зернистость, ядра округлые, хроматин ядер нежный, в более крупных клетках видны нуклеолы. Цитохимия: РАS реакция положительная, гранулярная в единичных бластных клетках.
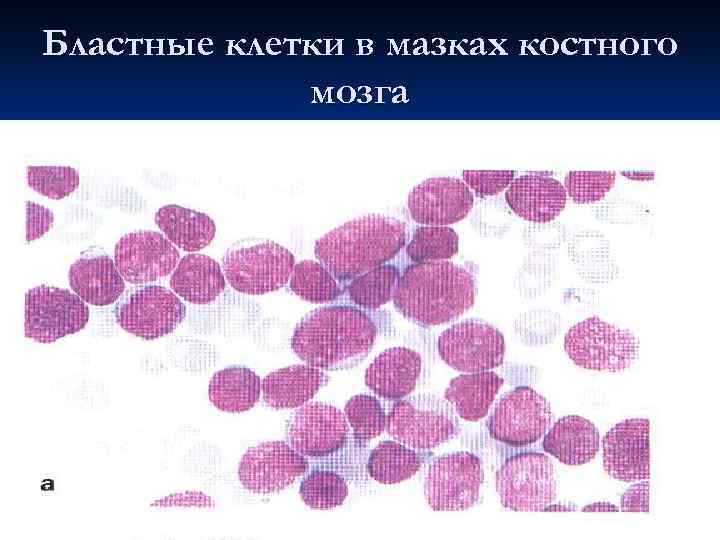 Бластные клетки в мазках костного мозга
Бластные клетки в мазках костного мозга
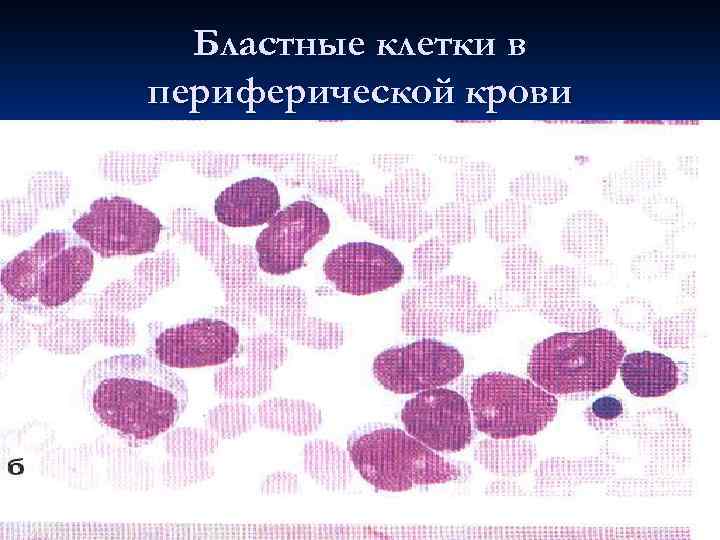 Бластные клетки в периферической крови
Бластные клетки в периферической крови
 Иммунофенотипирование костного мозга от 05/II: Фенотип бластных клеток CD 19, CD 10, CD 22, CD 20, Ig. M cyt, CD 34, HLA DR, CD 133, CD 38, TDT CD 79 a, CD 33. Заключение : pre-B- ALL с коэкспрессией CD 33 Анализ спинномозговой жидкости от 05/II: Ликвор прозрачный, каплями. Цитоз 1/3, белок 0, 138, в мазке бластных клеток нет, хлориды 127, сахар 2, 3. УЗИ брюшной полости от 05/II: печень 51 х104, селезенка 130 х52. Rg органов грудной клетки – средостение не поражено.
Иммунофенотипирование костного мозга от 05/II: Фенотип бластных клеток CD 19, CD 10, CD 22, CD 20, Ig. M cyt, CD 34, HLA DR, CD 133, CD 38, TDT CD 79 a, CD 33. Заключение : pre-B- ALL с коэкспрессией CD 33 Анализ спинномозговой жидкости от 05/II: Ликвор прозрачный, каплями. Цитоз 1/3, белок 0, 138, в мазке бластных клеток нет, хлориды 127, сахар 2, 3. УЗИ брюшной полости от 05/II: печень 51 х104, селезенка 130 х52. Rg органов грудной клетки – средостение не поражено.
 КТ головного мозга, органов грудной клетки от 06/II: патологии не выявлено Кариологическое исследование от 05/II: Кариотип 46 ХУ, структурных аберраций не обнаружено. Определение транслокаций методом ПЦР от 10/II: транслокаций t 9; 22, 4; 11, 12; 21, 11; 19, 1; 19 не обнаружено
КТ головного мозга, органов грудной клетки от 06/II: патологии не выявлено Кариологическое исследование от 05/II: Кариотип 46 ХУ, структурных аберраций не обнаружено. Определение транслокаций методом ПЦР от 10/II: транслокаций t 9; 22, 4; 11, 12; 21, 11; 19, 1; 19 не обнаружено
 Лечение n С 06. 02. 09 г. начат курс индукции ремиссии по протоколу ОЛЛ-МВ-2008 SRG, ветвь PEG+ DNR+: - Онкоспар (PEG) 860 МЕ на 200, 0 физ. р-ра, в/в за 60 мин. (08/II) - Рубомицин 50 мг на 200, 0 физ. р-ра, в/в за 6 часов (14/II) - Винкристин 1, 3 мг на 20, 0 мл физ. р-ра в/в струйно (13, 20, 27/II, 6, 13/III) - Дексаметазон с 6/II: 1 -2 -3 -4 мг, с 10/II: 5, 15 мг - Эндолюмбально: Метотрексат 12 мг, цитарабин 30 мг, преднизолон 12 мг № 2 (13, 20/II) - Лейковорин 4 мг через 24 и через 30 часов после пункции (14, 21/II)
Лечение n С 06. 02. 09 г. начат курс индукции ремиссии по протоколу ОЛЛ-МВ-2008 SRG, ветвь PEG+ DNR+: - Онкоспар (PEG) 860 МЕ на 200, 0 физ. р-ра, в/в за 60 мин. (08/II) - Рубомицин 50 мг на 200, 0 физ. р-ра, в/в за 6 часов (14/II) - Винкристин 1, 3 мг на 20, 0 мл физ. р-ра в/в струйно (13, 20, 27/II, 6, 13/III) - Дексаметазон с 6/II: 1 -2 -3 -4 мг, с 10/II: 5, 15 мг - Эндолюмбально: Метотрексат 12 мг, цитарабин 30 мг, преднизолон 12 мг № 2 (13, 20/II) - Лейковорин 4 мг через 24 и через 30 часов после пункции (14, 21/II)
 n n n Онкоспар - противоопухолевое действие обусловлено снижением уровня аспарагина в лейкемических опухолевых клетках, которые в отличие от нормальных клеток не способны синтезировать собственный аспарагин вследствие отсутствия аспарагинсинтетазы. В результате нарушается синтез белка, а также синтез ДНК и РНК. Рубомицин- противоопухолевый антибиотик антрациклинового ряда с цитостатическим действием. Действует на S-фазу митоза. Блокирует матричную функцию ДНК, нарушая синтез нуклеиновых кислот и белка. Винкристин- алкалоид, воздействует практически на все фазы жизненного цикла лейкозной клетки (блокирует метафазу митоза, в высоких дозах подавляет синтез нуклеиновых кислот и белка).
n n n Онкоспар - противоопухолевое действие обусловлено снижением уровня аспарагина в лейкемических опухолевых клетках, которые в отличие от нормальных клеток не способны синтезировать собственный аспарагин вследствие отсутствия аспарагинсинтетазы. В результате нарушается синтез белка, а также синтез ДНК и РНК. Рубомицин- противоопухолевый антибиотик антрациклинового ряда с цитостатическим действием. Действует на S-фазу митоза. Блокирует матричную функцию ДНК, нарушая синтез нуклеиновых кислот и белка. Винкристин- алкалоид, воздействует практически на все фазы жизненного цикла лейкозной клетки (блокирует метафазу митоза, в высоких дозах подавляет синтез нуклеиновых кислот и белка).
 n n n Цитарабин (алексан)- противоопухолевый антибиотик, подавляет синтез нуклеиновых кислот путем взаимодействия с ДНК и РНКполимеразами. Метотрексат- антиметаболит, нарушает синтез предшественников нуклеиновых кислот путем конкуренции с последними в лейкозной клетке. Лейковорин - антидот антагонистов фолиевой кислоты, предотвращает повреждение клеток костного мозга, обеспечивает сохранность гемопоэза и позволяет использовать цитостатики в необходимых для химиотерапии опухолей высоких дозах.
n n n Цитарабин (алексан)- противоопухолевый антибиотик, подавляет синтез нуклеиновых кислот путем взаимодействия с ДНК и РНКполимеразами. Метотрексат- антиметаболит, нарушает синтез предшественников нуклеиновых кислот путем конкуренции с последними в лейкозной клетке. Лейковорин - антидот антагонистов фолиевой кислоты, предотвращает повреждение клеток костного мозга, обеспечивает сохранность гемопоэза и позволяет использовать цитостатики в необходимых для химиотерапии опухолей высоких дозах.
 Побочные действия препаратов n n n n n Диспепсические явления Анорексия Гранулоцитопения Анемия Тромбоцитопения Алопеция Периферические невриты Кардиотоксическое действие Аллергические реакции Грибковые поражения
Побочные действия препаратов n n n n n Диспепсические явления Анорексия Гранулоцитопения Анемия Тромбоцитопения Алопеция Периферические невриты Кардиотоксическое действие Аллергические реакции Грибковые поражения
 Сопроводительная и посиндромная терапия Инфузионная терапия - Глюкоза 5% 400, 0 мл в/в кап. за 6 часов № 11 - Глюкоза 10% 200, 0 мл + инсулин 4 ЕД + KCl 7, 5% 8, 0 мл в/в за 4 часа № 2 - Физ. р-р 200, 0 мл + вит. В 6 5% 1, 0 мл в/в за 3 часа № 2 n Антибактериальная терапия: тиенам, максипим, цефотаксим, гентамицин, ципрофлоксацин n Противогрибковая терапия: флуконазол n С заместительной целью введение СЗП, тромбомассы, эритромассы n Ацикловир n Маалокс, квамател, креон, смекта n Этамзилат n Но-шпа, анальгин n Метрогил дента n
Сопроводительная и посиндромная терапия Инфузионная терапия - Глюкоза 5% 400, 0 мл в/в кап. за 6 часов № 11 - Глюкоза 10% 200, 0 мл + инсулин 4 ЕД + KCl 7, 5% 8, 0 мл в/в за 4 часа № 2 - Физ. р-р 200, 0 мл + вит. В 6 5% 1, 0 мл в/в за 3 часа № 2 n Антибактериальная терапия: тиенам, максипим, цефотаксим, гентамицин, ципрофлоксацин n Противогрибковая терапия: флуконазол n С заместительной целью введение СЗП, тромбомассы, эритромассы n Ацикловир n Маалокс, квамател, креон, смекта n Этамзилат n Но-шпа, анальгин n Метрогил дента n
 В процессе лечения: Периодически тошнота, рвота, боли в животе, однократно- носовое кровотечение, явления мукозита на слизистой щек В крови: анемия, тромбоцитопения, лейкопения, агранулоцитоз, лимфоцитоз
В процессе лечения: Периодически тошнота, рвота, боли в животе, однократно- носовое кровотечение, явления мукозита на слизистой щек В крови: анемия, тромбоцитопения, лейкопения, агранулоцитоз, лимфоцитоз
 Контрольное обследование n ОАК 16/II (11 день): Нb- 89 г/л, Er-3, 07 х10/л, Tr - 58 х10/л, Le-0, 8 х10/л, с- 56%, лф- 19%, бластов нет, СОЭ- 15 мм/ч. n Б/х крови 16/II: белок - 61, билирубин связ. - 8, 0, глюкоза - 5, 1, ЩФ - 163, креатинин 0, 032, мочевина - 4, 6, мочевая кислота - 0, 12, К - 23, Na - 141, СРП 0, 1 n Коагулограмма 20/II: фибриноген 1, 77, протромбин 12, 0, АЧТВ 23, 7, РФМК 3, 5
Контрольное обследование n ОАК 16/II (11 день): Нb- 89 г/л, Er-3, 07 х10/л, Tr - 58 х10/л, Le-0, 8 х10/л, с- 56%, лф- 19%, бластов нет, СОЭ- 15 мм/ч. n Б/х крови 16/II: белок - 61, билирубин связ. - 8, 0, глюкоза - 5, 1, ЩФ - 163, креатинин 0, 032, мочевина - 4, 6, мочевая кислота - 0, 12, К - 23, Na - 141, СРП 0, 1 n Коагулограмма 20/II: фибриноген 1, 77, протромбин 12, 0, АЧТВ 23, 7, РФМК 3, 5
 n Миелограмма 20/II (15 -й день): во всех трех точках костный мозг гипоклеточный, представлен лимфоцитарными клетками. Ростки кроветворения не восстановились. Ретикулярные клетки встречаются. Заключение: гипоклеточный костный мозг. n Анализ спинномозговой жидкости 20/II: цитоз 24/3, белок 0, 108, бластных клеток нет
n Миелограмма 20/II (15 -й день): во всех трех точках костный мозг гипоклеточный, представлен лимфоцитарными клетками. Ростки кроветворения не восстановились. Ретикулярные клетки встречаются. Заключение: гипоклеточный костный мозг. n Анализ спинномозговой жидкости 20/II: цитоз 24/3, белок 0, 108, бластных клеток нет
 n ОАК 06/III: Нb- 106 г/л, Er-3, 42 х10/л, Tr 620 х10/л, Le-14, 7 х10/л, мц- 4%, ю-5%, п-5%, с- 47%, лф- 30%, м-9%, бластов нет, СОЭ- 4 мм/ч.
n ОАК 06/III: Нb- 106 г/л, Er-3, 42 х10/л, Tr 620 х10/л, Le-14, 7 х10/л, мц- 4%, ю-5%, п-5%, с- 47%, лф- 30%, м-9%, бластов нет, СОЭ- 4 мм/ч.
 В настоящее время данному больному необходимо завершение курса индукционной терапии, который направлен на максимальное уничтожение лейкозных клеток, с целью достижения полной ремиссии. Дальнейшая химиотерапия после достижения ремиссии будет направлена на предупреждение рецидива острого лейкоза.
В настоящее время данному больному необходимо завершение курса индукционной терапии, который направлен на максимальное уничтожение лейкозных клеток, с целью достижения полной ремиссии. Дальнейшая химиотерапия после достижения ремиссии будет направлена на предупреждение рецидива острого лейкоза.
 Выводы 1. В настоящее время наблюдается тенденция роста острого лейкоза у детей. 2. Клиническая симптоматика при манифестации острого лейкоза очень многообразна. 3. Для уточнения диагноза необходим сложный алгоритм современных обследований. 4. Лечение острого лейкоза проводят по протоколам в зависимости от результатов обследования в течение 2 -3 лет. 5. Прогноз зависит от своевременной диагностики и адекватной терапии. Выживаемость при ОЛЛ более 5 лет составляет 70 -75%.
Выводы 1. В настоящее время наблюдается тенденция роста острого лейкоза у детей. 2. Клиническая симптоматика при манифестации острого лейкоза очень многообразна. 3. Для уточнения диагноза необходим сложный алгоритм современных обследований. 4. Лечение острого лейкоза проводят по протоколам в зависимости от результатов обследования в течение 2 -3 лет. 5. Прогноз зависит от своевременной диагностики и адекватной терапии. Выживаемость при ОЛЛ более 5 лет составляет 70 -75%.


