ОКС.ppt
- Количество слайдов: 86

Острый коронарный синдром Профессор кафедры внутренних болезней Нижегородской ГМА Екатерина Иосифовна Тарловская

Какие клинические рекомендации регламентируют диагностику и лечение пациентов с ОКС? Ведение пациентов с ОКС без стойкого подъема ST. ESC, 2011 г. Лечение пациентов с ИМ с подъемом ST. ESC, 2012 г. Совместные рекомендации ESCEACTS по реваскуляризации миокарда, 2010
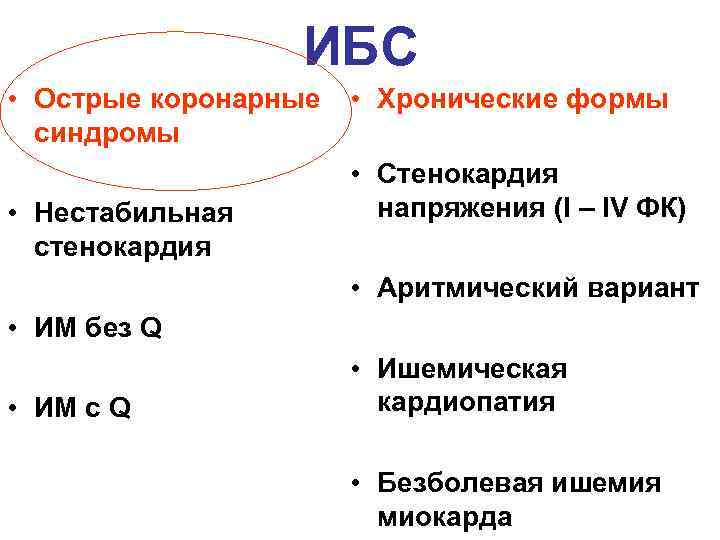
ИБС • Острые коронарные синдромы • Нестабильная стенокардия • Хронические формы • Стенокардия напряжения (I – IV ФК) • Аритмический вариант • ИМ без Q • ИМ с Q • Ишемическая кардиопатия • Безболевая ишемия миокарда
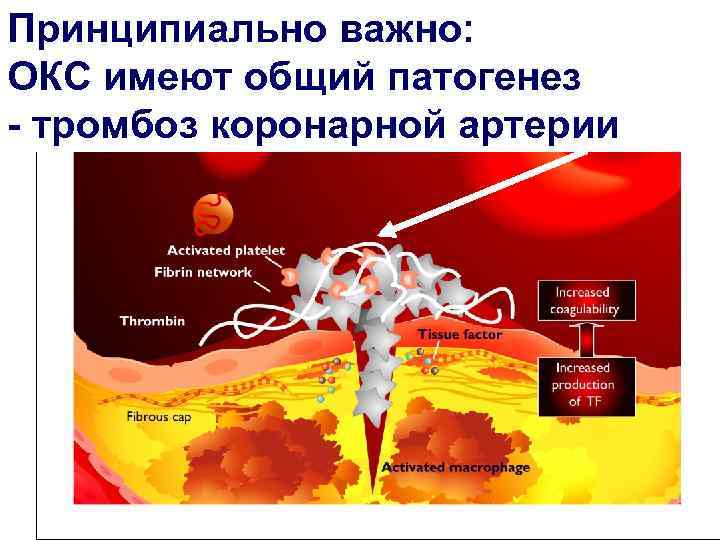
Принципиально важно: общий ОКС имеют общий патогенез патогенетический механизм - тромбоз коронарной артерии
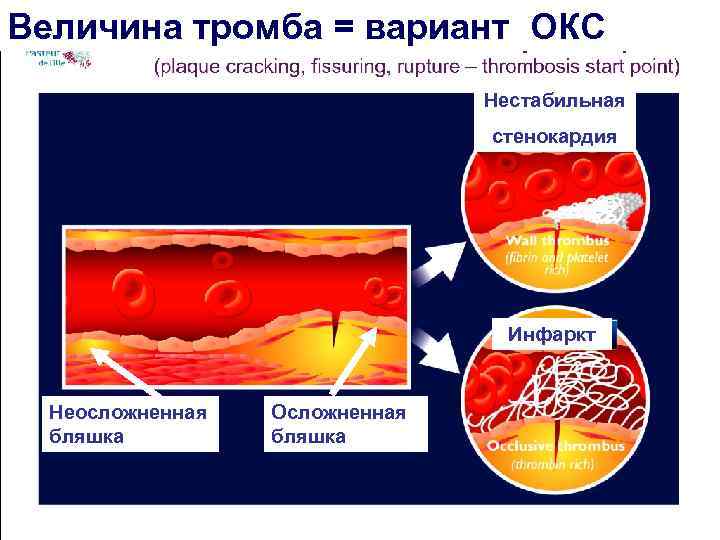
Величина тромба = вариант ОКС Нестабильная стенокардия Инфаркт Неосложненная бляшка Осложненная бляшка

Нестабильная стенокардия • Если диагноз – нестабильная стенокардия, то следует указать клинический вариант: 1. Впервые возникшая 2. Прогрессирующая стенокардия 3. Стенокардия покоя: a) острая b) подострая

Нестабильная стенокардия • Впервые возникшая стенокардия • Тяжелая стенокардия*, возникшая в последние 2 месяца • *III - IV ФК или частые приступы (3 и более раз в сутки)

Нестабильная стенокардия • Прогрессирующая стенокардия • Увеличение тяжести стенокардии на 1 класс (до III – IV), возникшее в последние 2 месяца

Нестабильная стенокардия • Подострая стенокардия покоя • Приступы стенокардии покоя более 20 мин, возникшие в последний месяц, но не повторявшиеся в последние 48 часов

Нестабильная стенокардия • Острая стенокардия покоя • Приступы стенокардии покоя более 20 мин, возникшие в последний месяц и повторявшиеся в последние 48 часов

Пример диагноза • ИБС, нестабильная стенокардия: острая стенокардия покоя от 17. 02. 09. СН – Killip – I • ИБС, нестабильная стенокардия: прогрессирующая стенокардия от 10. 02. 09. СН – Killip – II

Сердечная недостаточность при ОКС (Киллип) • I класс – нет признаков СН • II класс – влажные хрипы менее, чем над 50% легочных полей или III тон • III класс – влажные хрипы более, чем над 50% легочных полей (отек легких) • IV класс – кардиогенный шок

Пример диагноза ИМ • ИБС, инфаркт миокарда с Q, переднеперегородочный от 17. 02. 09. , острый период. СН – Killip II • ИБС, инфаркт миокарда без Q, заднедиафрагмальный от 10. 02. 09. , подострый период, СН – Killip I • ИМ – какой? Где? Когда?

Чтобы правильно лечить - важно сразу определить вариант ОКС • Нестабильная стенокардия • Инфаркт миокарда без Q • Инфаркт миокарда с Q Для этого надо: 1. оценить клинику 2. немедленно снять ЭКГ 3. определить бх маркеры некроза миокарда

Клинические симптомы, указывающие на ОКС • Интенсивные продолжительные (>15 мин) боли за грудиной или в левой половине груди, иногда с иррадиацией* • Ухудшение общего самочувствия: резкая слабость, чувство нехватки воздуха, одышка или удушье • *Возможна атипичная локализация болей: левая рука, правая половина груди, эпигастрий Диагноз после оценки клинических симптомов: Острый коронарный синдром

ЭКГ при ОКС • ЭКГ должна быть зарегистрирована максимально быстро (сразу) • В 1 -е сутки повторять каждые 6 часов • Далее 1 раз в день 5 -7 дней • Затем при ухудшении состояния или каждые 3 -4 дня

Классификация ОКС на основании ЭКГ • ОКС без подъема ST - ОКСбп. ST 1. Нестабильная стенокардия 2. ИМ без Q • ОКС с подъемом ST - ОКСп. ST 1. ИМ с Q Диагноз после оценки клинических симптомов + ЭКГ: Острый коронарный синдром с подъемом или без подъема ST
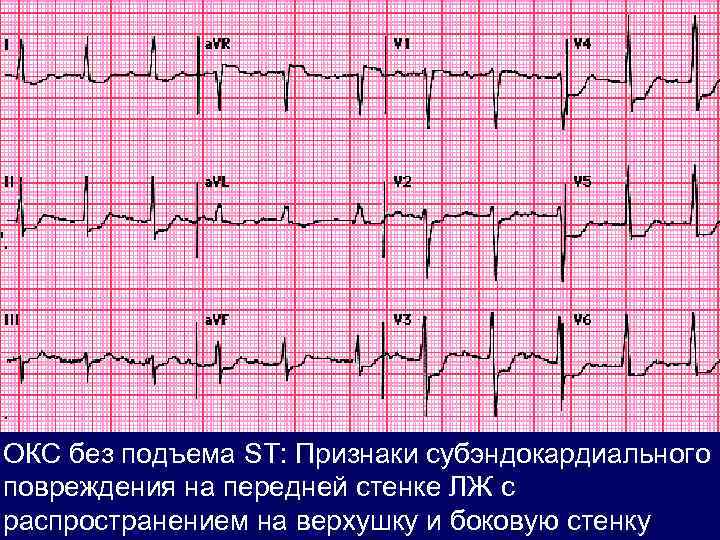
ОКС без подъема ST: Признаки субэндокардиального повреждения на передней стенке ЛЖ с распространением на верхушку и боковую стенку
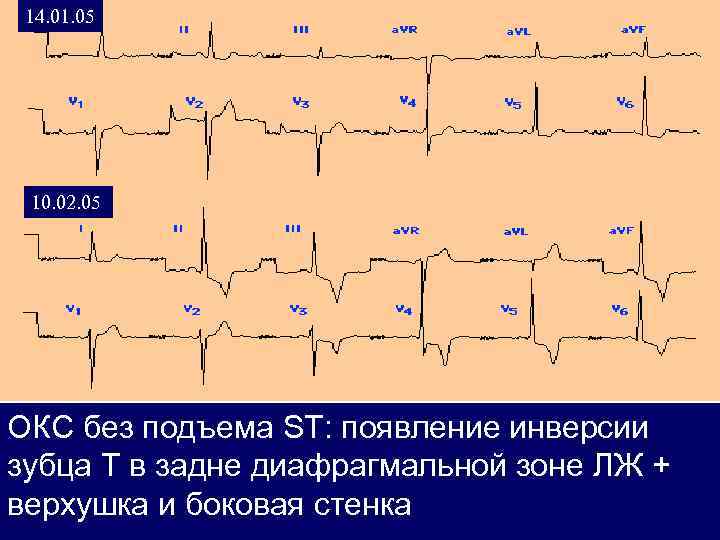
14. 01. 05 10. 02. 05 ОКС без подъема ST: появление инверсии зубца Т в задне диафрагмальной зоне ЛЖ + верхушка и боковая стенка
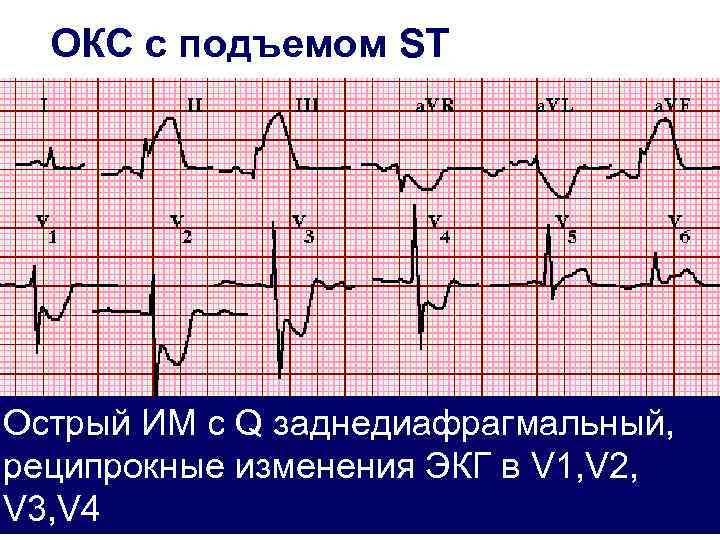
ОКС с подъемом ST Острый ИМ с Q заднедиафрагмальный, реципрокные изменения ЭКГ в V 1, V 2, V 3, V 4
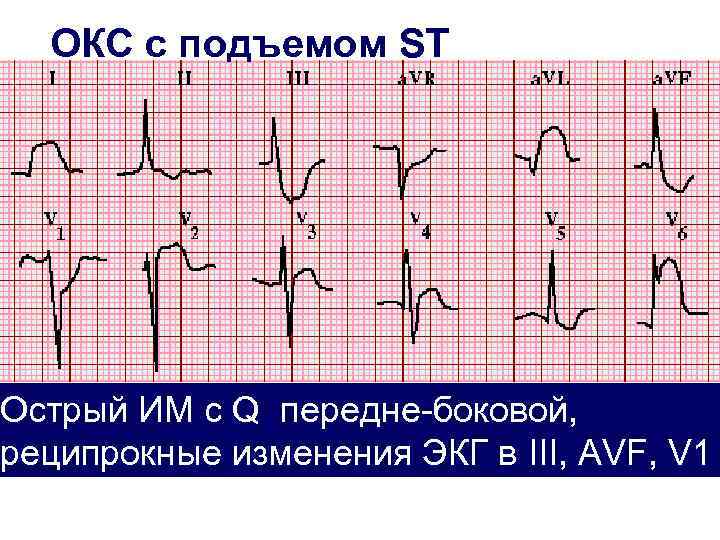
ОКС с подъемом ST Острый ИМ с Q передне-боковой, реципрокные изменения ЭКГ в III, AVF, V 1

Правила определения биохимических маркеров повреждения миокарда • Биохимические маркеры определяют сразу после поступления • При нормальном уровне маркеров при -м анализе – исследование повторить через 12 -24 часа 1

Динамика уровня маркеров повреждения миокарда Маркер Начало (час) Пик (час) Нормализа ция (дни) Тропонин Т 5 (3 -8) 18 (12 -75) 7 – 14 МВ КФК 4 (3 -5) 12 -20 2 -3 АСТ 8 -12 18 -36 3 -4 ЛДГ 1 8 -12 72 -96 8 -14

Какие возможны диагнозы после определения биохимических маркеров? 1. Тропонин (+) - ИМб. Q или ИМс. Q 2. Тропонин (-) - НС (указать клинический вариант) Диагноз после оценки клинических симптомов + ЭКГ + бх маркеры: Инфаркт миокарда с Q или без Q или нестабильная стенокардия
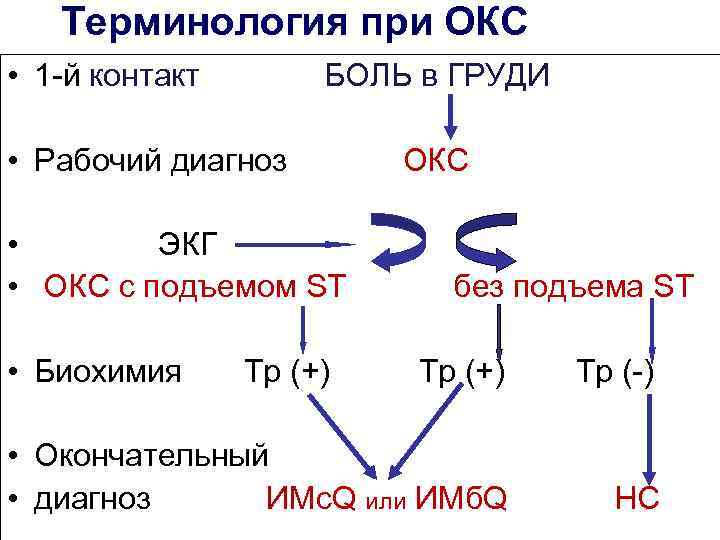
Терминология при ОКС • 1 -й контакт БОЛЬ в ГРУДИ • Рабочий диагноз • ЭКГ • ОКС с подъемом ST • Биохимия Тр (+) ОКС без подъема ST Тр (+) Тр (-) • Окончательный • диагноз ИМс. Q или ИМб. Q НС

Если в основе ОКС – тромботическая окклюзия КА, то главное в лечении – восстановление кровотока в инфаркт-связанной КА
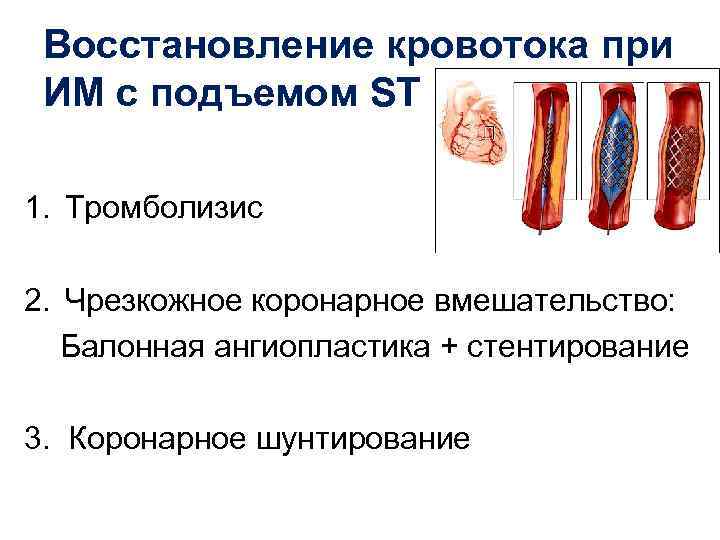
Восстановление кровотока при ИМ с подъемом ST 1. Тромболизис 2. Чрезкожное коронарное вмешательство: Балонная ангиопластика + стентирование 3. Коронарное шунтирование

Чтобы правильно лечить - важно сразу определить вариант ОКС • ОКС с подъемом ST ЧКВ, Тромболизис + антикоагулянты + антитромбоцитарные препараты • ОКС без подъема ST ЧКВ + Антикоагулянты + антитромбоцитарные препараты
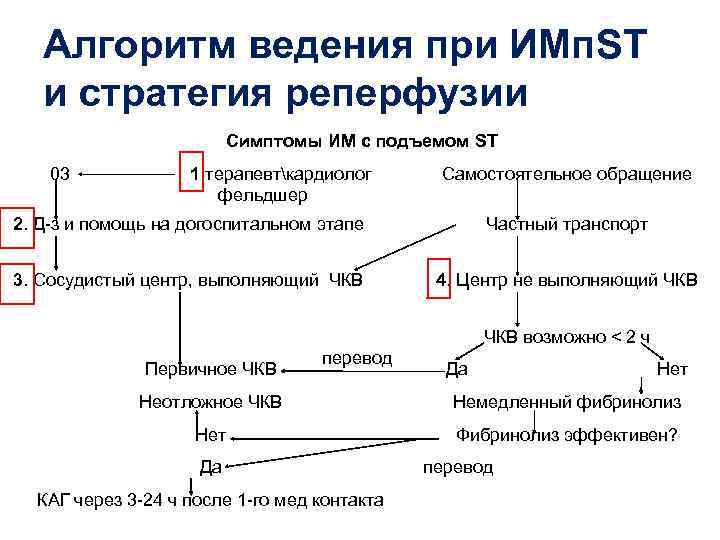
Алгоритм ведения при ИМп. ST и стратегия реперфузии Симптомы ИМ с подъемом ST 03 1. терапевткардиолог фельдшер Самостоятельное обращение 2. Д-з и помощь на догоспитальном этапе Частный транспорт 3. Сосудистый центр, выполняющий ЧКВ 4. Центр не выполняющий ЧКВ возможно < 2 ч Первичное ЧКВ перевод Да Нет Неотложное ЧКВ Немедленный фибринолиз Нет Фибринолиз эффективен? Да КАГ через 3 -24 ч после 1 -го мед контакта перевод

1 -й этап: терапевткардиолог фельдшер § Обеспечить соблюдение постельного режима, измерить АД, ЧСС § Пациент постоянно в поле зрения медицинского работника § Вызов СМП и экстренная госпитализация

1 -й этап: терапевткардиолог фельдшер § Аспирин, если больной его еще не получает (разжевать 250 -500 мг препарата, не покрытого оболочкой) § При продолжающейся боли - дать нитроглицерин под язык при АД>90 мм рт ст § При сохранении болевого синдрома – морфий вв по 3, 3 мг каждые 7 мин до общей дозы 10 мг (10 мг в 1 амп. + 10 мл физ. р-ра)

2 -й этап: СМП должна пребыть через 15 мин • Оценка риска • Смертность в первые 30 сут на 90% определяется 5 факторами • В порядке убывания значимости: 1. Возраст - чем старше, тем хуже 2. САД - чем ниже, тем хуже 3. Класс СН по Killip – чем больше, тем хуже 4. ЧСС – чем больше, тем хуже 5. Локализация ИМ – передний опаснее задне -нижнего

2 -й этап: СМП • Первая помощь 1. Аспирин 325 -500 мг 2. Клопидогрель больным < 75 лет 300 мг (4 т одномоментно) или 600 мг (8 т), если планируется ЧКВ в течение 2 ч. Больным ≥ 75 л 1 -я доза - 75 мг 3. Нитроглицерин 1 доза каждые 5 мин до 3 доз 4. При сохранении болевого синдрома – морфий вв по 3, 3 мг каждые 7 мин до общей дозы 10 мг (10 мг в 1 амп. + 10 мл физ. р-ра) 4. Гепарин 4000 вв 5. ТЛТ – решить вопрос 6. Транспортировка на носилках в стационар

СМП: решение вопроса о ТЛТ (1) • Клиника ИМ (характерный болевой синдром) • На ЭКГ стойкий подъем ST в 2 отведениях (> 20 мин) • Вновь возникшая БЛНПГ • Вновь возникший патологический Q • От появления симптомов прошло от 20 мин до 12 ч • Нет возможности доставить в течение 30 мин в ЛПУ, где выполнят ЧКВ в течение 90 мин • Нет противопоказаний для ТЛТ (заполнить контрольный лист)
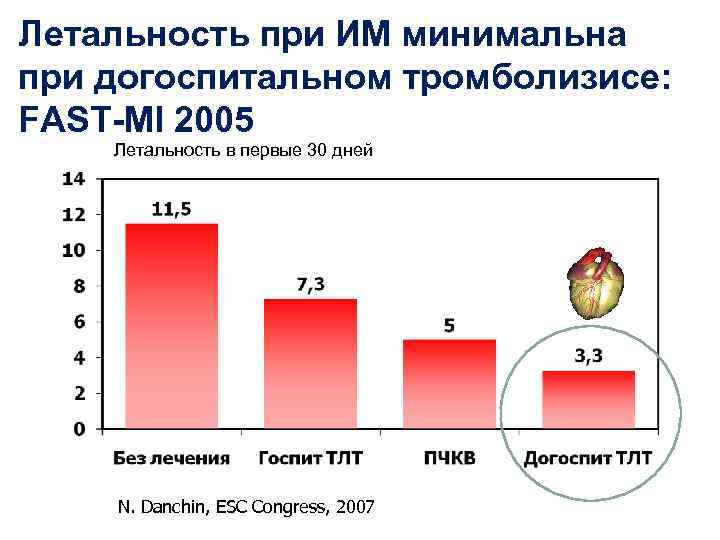
Летальность при ИМ минимальна при догоспитальном тромболизисе: FAST-MI 2005 Летальность в первые 30 дней N. Danchin, ESC Congress, 2007

Рекомендации РКО, ESC-2013 • В случае, если ЧКВ невозможна в течение первых 2 часов после возникновения клинической симптоматики, необходимо как можно раньше начать тромболизис • Через 3 часа после этого пациента следует направить на ангиографию
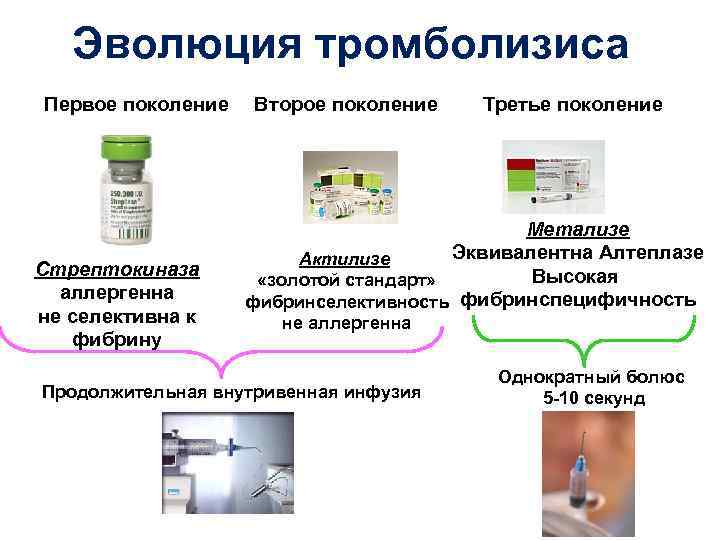
Эволюция тромболизиса Первое поколение Стрептокиназа аллергенна не селективна к фибрину Второе поколение Третье поколение Метализе Эквивалентна Алтеплазе Актилизе Высокая «золотой стандарт» фибринселективность фибринспецифичность не аллергенна Продолжительная внутривенная инфузия Однократный болюс 5 -10 секунд
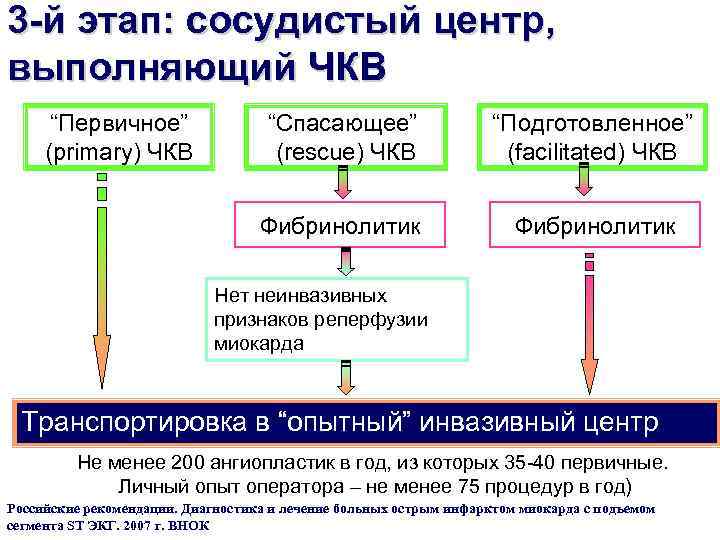
3 -й этап: сосудистый центр, выполняющий ЧКВ “Спасающее” (rescue) ЧКВ “Подготовленное” (facilitated) ЧКВ Фибринолитик “Первичное” (primary) ЧКВ Фибринолитик Нет неинвазивных признаков реперфузии миокарда Транспортировка в “опытный” инвазивный центр Не менее 200 ангиопластик в год, из которых 35 -40 первичные. Личный опыт оператора – не менее 75 процедур в год) Российские рекомендации. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ. 2007 г. ВНОК

Приоритет первичного ЧКВ: перед госпитальным тромболизисом • Более эффективно восстанавливает проходимость КА • Реже реокклюзия • Улучшает клинические исходы

4 -й этап: центр, не выполняющий ЧКВ • Основа реперфузии – госпитальный тромболизис • Цель – начать тромболизис в первые 30 мин после госпитализации «дверьигла» • Больной сразу поступает в ПИТ, минуя приемный покой
Internet Website www. outcomes. org/grace

Рекомендации по лечению ОКС бп. ST • Очень высокий риск – рефрактерная стенокардия + ОСН ± НРС ± нестабильность гемодинамики • Высокий риск – ≥ 1 первичный ФР или • GRACE>140 б • Умеренный риск – ≥ 1 вторичный ФР или • GRACE 109 -140 б • Низкий риск – GRACE ≤ 108 б www. escardio. org/guidelines&surveys
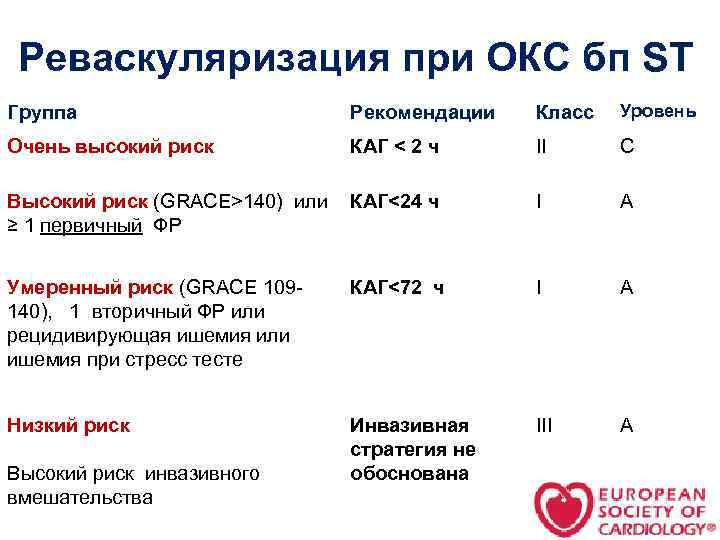
Реваскуляризация при ОКС бп ST Группа Рекомендации Класс Уровень Очень высокий риск КАГ < 2 ч II C Высокий риск (GRACE>140) или ≥ 1 первичный ФР КАГ<24 ч I A Умеренный риск (GRACE 109140), 1 вторичный ФР или рецидивирующая ишемия или ишемия при стресс тесте КАГ<72 ч I A Низкий риск Инвазивная стратегия не обоснована III A Высокий риск инвазивного вмешательства

Перед проведением стентирования - Оценка риска кровотечения • Шкала риска CRUSADE www. crusadebleedingscore • Значимо повышают риск • • • Снижение Ht Снижение клиренса кретинина Повышение ЧСС Женский пол ЗСН Предшествующий инсульт или заб-е периферических артерий • СД • Снижение или повышение САД

Низкий риск: консервативная тактика (отсутствие КАГ или плановая) • Отсутствие рецидива болей быть • В выписке пациента должен • Отсутствие признаков СН указан риск по шкале GRACE • Отсутствие изменений первичной или • Пациенты высокогоч) умеренного повторной ЭКГ (6 -9 и риска должны поступать на этап при • Отсутствие повышения тропонина реабилитации и через. КАГ ч ЧКВ поступлении после 6 -9 ± • Отсутствие индуцируемой ишемии Рекомендации ЕОК по ведению пациентов с ОКС без стойкого подъема сегмента ST, 2011 г.

Протоколы лекарственной терапии: что, когда, кому?

Лекарственные препараты после ОКС • А – антиагреганты (аспирин 75 -100 мг + клопидогрель 75 мг или тикагрелор 90 мг 2 рсут) • По крайней мере 1 год у всех пациентов с ОКС независимо от стратегии реваскуляризации • Если риск летального исхода вследствие кровотечения превосходит ожидаемую пользу, рассмотреть более раннее прекращение терапии Рекомендации по реваскуляризации миокарда, ESC, EACTS, EAPCI. Адаптированный перевод с английского. Рациональная Фармакотерапия в Кардиологии 2011; Приложение № 3

Рекомендации ESC по антитромбоцитарной терапии у больных с ОКСбп. ST, 2011 У пациентов с ДАТ и ЖКТ кровотечениями или язвенной болезнью в анамнезе, а также пациентам с другими множественными ФР (инфицированность Helicobacter pylori, возраст ≥ 65 лет, применение антикоагулянтов или стероидов) рекомендуется ингибитор протонной помпы (не омепразол) Класс I, уровень убедительности В

Лекарственные препараты после ОКС • В – бета-блокаторы, особенно ФВ < 40% • Целевая ЧСС 55 -60 в мин (в покое, сидя) • На II этап реабилитации. ХСН = 70 в мин (в • Целевая ЧСС при тяжелой пациент покое, сидя) должен поступать с достигнутой • Целевые. ЧСС ББ (при отсутствии целевой дозы противопоказаний и побочных эффектов) • Бисопролол – 10 мг • Метопролола сукцинат – 200 мг • Метопролола тартрат ретард – 200 мг • Карведилол – 50 мг

Лекарственные препараты после ОКС • При ОКС статины рекомендуется назначать в высоких дозах (аторвастатин 80 мгдень) в течение первых 4 дней при любой форме ОКС. • Уровень ХСЛПНП проверить через 4 -6 недель и убедиться, что достигнут целевой уровень < 1, 8 ммольл и нет повышения сывороточных ферментов Рекомендации РКО Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза, 2012

Особенности назначения статинов при ОКС, 2012 • Оптимальные результаты у больных, получавших статины ДО госпитализации , у которых просто увеличивают дозу • Если в первые дни – очень высокие АСТ и АЛТ (больше 3 норм), КФК (больше 5 норм), возможно назначение на 5 -6 сутки Рекомендации РКО Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза, 2012

Как долго больной должен получать 80 мг аторвастатина после ОКС? • Продолжительность терапии - до 24 нед • Пациент должен поступать на II этап переход на дозу 40 мг/сут • Затемреабилитации, получая статины в соответствии с клиническими рекомендациями • Доза должна быть достаточной для поддержания целевого уровня ХС ЛНП < 1, 8 ммоль/л • (MIRACLE - Schwartz G. , 2001, PROVE-IT - Cannon C. P. , 2004) Рекомендации РКО Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза, 2012

Лекарственные препараты после ОКС • D – ингибиторы АПФ или антагонисты АII • Назначаются при отсутствии пп в течении 24 ч всем с ФВ ≤ 40%, с СН, с СД, с АГ, с ХЗП IA • ИАПФ - всем другим пациентам для профилактики рецидивов ишемических событий, при этом предпочтение отдается препаратам и дозам с доказанной эффективностью IВ • БРА – при непереносимости ИАПФ, предпочтение препаратам и дозам с доказанной эффективностью I В

ИАПФ, зарегистрированные в РФ с показанием острый ИМ 1. - Каптоприл 2. - Лизиноприл 3. - Зофеноприл 4. - Рамиприл 5. - Трандолаприл Начиная с первых 24 час Начиная с 3 -х суток
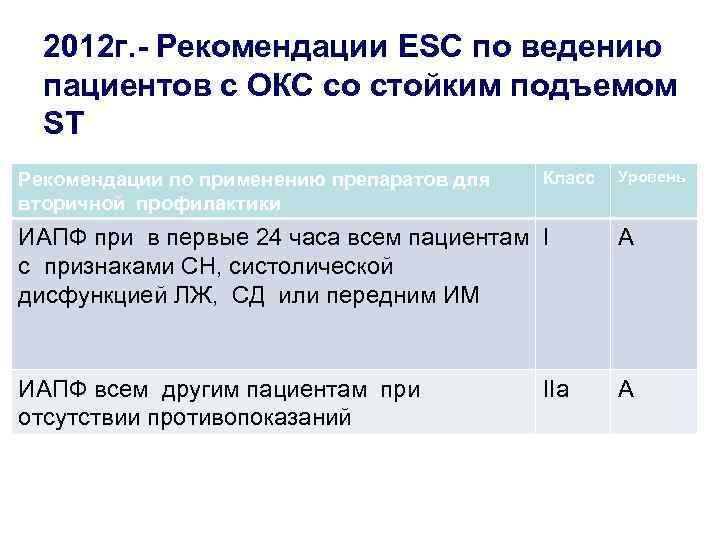
2012 г. - Рекомендации ESC по ведению пациентов с ОКС со стойким подъемом ST Рекомендации по применению препаратов для вторичной профилактики Класс Уровень ИАПФ при в первые 24 часа всем пациентам I с признаками СН, систолической дисфункцией ЛЖ, СД или передним ИМ A ИАПФ всем другим пациентам при отсутствии противопоказаний A IIa

2011 г. - Рекомендации ESC по ведению пациентов с ОКС без стойкого подъема ST Рекомендации по применению препаратов для вторичной профилактики Класс ИАПФ всем другим пациентам для профилактики рецидивов ишемических событий, при этом предпочтение отдается препаратам и дозировкам с доказанной эффективностью I Уровень • Если пациент с ОКС поступает на II ИАПФ при отсутствии противопоказаний в A этап реабилитации, не получая. I течение 24 часов всем пациентам с ИАПФ, это должно ФВ≤ 40%, с СН, АГ, СД, ХБП быть обосновано в переводном эпикризе В

Блокатор альдостерона эплеренон • Показан пациентам после ИМ, получающим ИАПФ и ББ, у которых ФВ ≤ 35% и либо СД, либо СН I A • Без значимого нарушения функции почек креатинин > 221 мкмольл для мужчин и креатинин > 177 мкмольл для женщин • Без гиперкалиемии Рекомендации ЕОК по ведению пациентов с ОКС без стойкого подъема сегмента ST, 2011 г.

Тактика ведения пациентов после ИМ с подъемом ST • Лечение СН или ДЛЖ • Ресинхронизация у больных с ФВ ≤ 35% и QRS≥ 120 мс, если сохраняется III-IV ФК по NYHA, несмотря на оптимальную терапию (при отсутствии оглушения) I A 2008 г.

Тактика ведения пациентов после ИМ с подъемом ST • Профилактика внезапной смерти • Кардиовертер-дефибриллятор, если фракция выброса ≤ 30 -40% и NYHA ≥ II-III не менее чем через 40 дней после ИМ с подъемом ST IA • Кардиовертер-дефибриллятор, если фракция выброса≤ 30 -35% и NYHA I не менее чем через 40 дней после ИМ с подъемом ST IIa B 2012

Острая сердечная недостаточность: лечение в стационаре Медикаментозное лечение Немедикаментозное лечение 1. В острой фазе Кислород Диуретики Опиаты Вазодилататоры Инотропные средства Вазопрессорные средства 1. Ограничение прием натрия и жидкостей 2. Вентиляция неинвазивная 3. Механическая поддержка кровообращения 4. Устройство для поддержки 2. После стабилизации состояния ЛЖ Ингибитор АПФ / АРА Бета-адреноблокатор Антагонист рецепторов минералокортикоидов Дигоксин 5. Ультрафильтрация Рекомендации ESC по диагностике и лечению острой и хронической СН, 2012

Сердечная астма или отек легких при нормо- или гипертензии • • Опустить ножной конец, кислород НГ под язык по 1 дозе через 5 мин 3 раза Фуросемид вв 1 мгкг Морфий вв по 3, 3 мг через 7 мин 3 раза до 10 мг (1 амп =10 мг + 9 мл физ. р-ра) • Нитраты (Перлинганит, Изокет) вв кап очень медленно до снижения АД на 10% у нормотоника и на 30% у гипертоника (не ниже 90 мм рт. ст. )

Сердечная астма или отек легких при гипотензии • • • Кислород Фуросемид вв 1 мгкг АД < 70 мм рт. ст. - норадреналин 2 -16 мкгмин АД 70 -90 мм рт. ст. – допамин 2, 5 -20 мкгкгмин АД >90 мм рт. ст. – добутамин 2, 5 -20 мкгкгмин При САД 95 -100: Морфий вв по 2 мг через 7 мин 5 раз до 10 мг (1 амп =10 мг + 9 мл физ. р-ра) • При устойчивой гемодинамике - нитраты (Перлинганит, Изокет) вв кап (АД не ниже 90 мм рт. ст. )

Кардиогенный шок • • Поднять ноги на 15 градусов Кислород Доступ в центральную вену Гепарин 10000 вв (если не проводят ТЛТ) АД < 70 мм рт. ст. - норадреналин 2 -16 мкгмин АД 70 -90 мм рт. ст. – допамин 2, 5 -20 мкгкгмин АД >90 мм рт. ст. – добутамин 2, 5 -20 мкгкгмин Реваскуляризация (тромболизис или ангиопластика)

• Остро возникшие нарушения ритма при ОКС
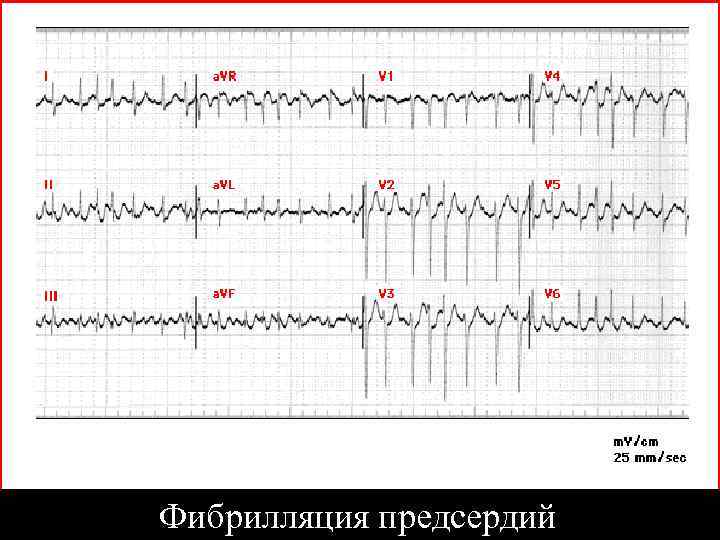
Фибрилляция предсердий

Мерцательная аритмия (остро возникшая при ОКС) • При нестабильном состоянии САД < 90 мм рт. ст. , ОСН – ЭИТ • При стабильном состоянии – АМИОДАРОН вв 300 -450 мг за 1020 мин, затем инфузия до общей дозы 1000 мг за сутки
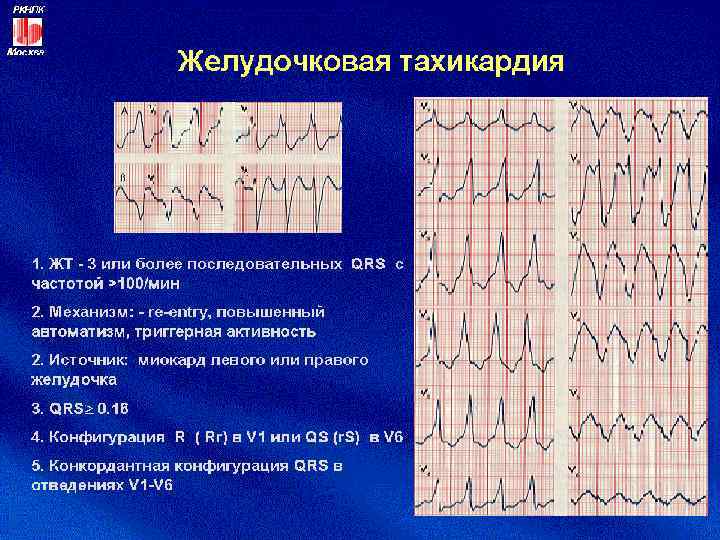

Желудочковая тахикардия при ОКС • При нестабильном состоянии больного – экстренная ЭИТ (САД < 90 мм рт. ст. , ОСН) • При стабильном состоянии –ЛИДОКАИН 100 мг вв, через 5 -10 мин лидокаин 50 мг вв, но не больше 3 мгкг за 1 -й час • • При неэффективности – ЭИТ или АМИОДАРОН вв 450 мг за 10 мин, затем инфузия до общей дозы 1000 мг за сутки

Реанимация: изменение последовательности А-В-С на С-А-В • С (Chest compressions) – компрессионные сжатия • • А (Airway) – освобождение дыхательных путей • • В (Breathing) – искусственное дыхание

Новый комплекс мероприятий по предотвращению смерти взрослых пациентов, рекомендованный АНА 1. Скорейшее распознавание остановки сердца и вызов бригады 03 2. Своевременная СЛР с упором на сжатия 3. Своевременная дефибрилляция 4. Эффективная интенсивная терапия 5. Комплексная терапия после остановки 1 2 3 4 5

«Сначала разряд» или «сначала СЛР» • Медицинский работник должен немедленно приступить к СЛР и при первой возможности воспользоваться ДФ-КВ • Интервал между началом ФЖ и подачей разряда не должен превышать 3 минут, а СЛР выполняется одновременно с подготовкой ДФ-КВ • Для облегчения наложения и обучения разумно использовать стандартное передне-боковое наложение электрода (грудинно-верхушечное)

СЛР взрослого пострадавшего, выполняемая профессиональным реаниматором • Медицинский работник должен быстро проверить, дышит ли пострадавший и одновременно находится ли он в сознании, с целью выявить признаки остановки сердца • После 30 компрессий реаниматор, оказывающий помощь один - освобождает дыхательные пути и делает 2 вдоха • Затем вдох каждые 6 -8 сек 8 -10 вдохов в мин асинхронно с компрессиями • Контроль – видимая экскурсия грудной клетки

Качественное выполнение СЛР: общие вопросы • Рекомендованное соотношение «сжатия-вдохи» 30: 2 при оказании помощи взрослым, детям и грудным детям (за исключением новорожденных) одним реаниматором • Продолжительность вдоха – 1 сек

Качественное выполнение СЛР: общие вопросы • Частота сжатий должна составлять не менее 100 сжатий в минуту (вместо «приблизительно 100 сжатий в минуту» ) • Глубина вдавлений должна составлять не менее 5 см для взрослых и не менее 13 диаметра грудной клетки для детей и грудных детей (около 4 см у грудных детей и 5 см у детей) • Грудная клетка должна полностью расправляться после каждого сжатия • Интервалы между сжатиями грудной клетки должны быть минимальны • Следует избегать избыточной вентиляции легких «Circulation» , 2010 Oct 19; 122 (16 suppl 2): S 250 -75 и «Resuscitation» , 2010 Oct; 81 suppl 1: e 1 -25
Реанимационные мероприятия

Тактика реанимационных мероприятий 1. Возможна ДФ в течение 1 -2 мин Выполнить ДФ сразу, не проводя других диагностических и лечебных мероприятий 2. Возможна ДФ в течение 2 -10 мин • Начать массаж и ИВЛ • Максимально быстро доставить ДФ • Выполнить ДФ

Тактика реанимационных мероприятий 3. Возможна ДФ в течение через 10 мин • Начать массаж и ИВЛ • Ввести адреналин и повторять каждые 5 мин • Максимально быстро доставить ДФ • Выполнить ДФ

Реанимационные мероприятия • 1 -я Отметка времени • Больной на твердую поверхность, под плечи валик, голова запрокинута • Массаж грудной клетки 100мин: нижняя половина грудины, руки врача прямые, ладонь на ладонь, смещение грудной клетки до 5 см. Проводится в обязательном порядке • Дыхание «рот в нос, рот пациента закрыт» или «рот в рот, нос пациента закрыт» быстро перейти на мешок Амбу. Проводится при наличии возможности • Вдох быстро - за 1 секунду • Дыхание : массаж = 2: 30

Реанимационные мероприятия • Быстро развернуть дефибриллятор в первые 2 мин • Нанести одиночный разряд (1 -й разряд), сразу же возобновить СЛР (массаж: вдохи = 30: 2). • Не оценивать повторно ритм или не щупать пульс • • После 2 мин СЛР проверить ритм и нанести следующий разряд (2 -й разряд) (если показано) • После 2 мин СЛР проверить ритм и нанести следующий разряд (3 -й разряд) (если показано) • Разряд сразу максимальный

Реанимационные мероприятия • После 3 -го разряда: пункция периферической вены, установка катетера • Ввести 1 мг (1 мл) адреналина + 20 мл физ р-ра вв + 20 мл физ р-ра – поднять руку на 5 -10 сек • Повторять введение каждые 3 -5 мин до тех пор, пока не будет восстановлено спонтанное кровообращение • Подключить ЭКГ аппарат

Реанимационные мероприятия • Если ФЖ/ЖТ сохраняется после 3 разрядов, ввести 300 мг амиодарона + 20 мл физ р-ра болюсом (1 шприц) + 20 мл физ р-ра (2 шприц) – поднять руку на 5 -10 сек • Далее 150 мг в случае рецидивирующей ФЖЖТ • Далее инфузия 900 мг 24 ч • Если амиодарона нет в наличии, можно лидокаин 1 мг/кг • Лидокаин нельзя вводить, если уже был введен амиодарон • Не превышать суммарную дозу лидокаина 3 мг/кг за 1 -й час

Реанимационные мероприятия после регистрации ЭКГ • При асистолии или мелковолновой ФЖ - НЕ повторять дефибрилляцию • Вместо этого продолжать МАССАЖ и искусственное дыхание 30: 2 • Реанимацию продолжать не менее 30 мин, после прекращения положительного ответа 2 -я отметка времени

Ключи к успеху СЛР • Начать СЛР сразу, если больной не реагирует на внешние раздражители и отсутствует пульс на сонных артериях • Провести ЭИТ в первые 2 мин • Массаж и ИВЛ – не прекращать (только во время ЭИТ) – это поддержка перфузионного давления в коронарных артериях , что препятствует трансформации ФЖ в асистолию

Основные ошибки проведении реанимации 1. 2. 3. 4. Опоздание с проведением ДФ Необоснованные перерывы в массаже Плохая глубина компрессий Интервал между инъекциями адреналина больше 5 мин 5. Преждевременное прекращение реанимации (через 30 мин после начала), а надо через 30 мин после прекращения (+) ответа на реанимацию

Основные выводы • Все бригады 03 и ЛПУ должны быть оснащены ДФ (на каждом этаже в крупных ЛПУ, в приемном покое), в том числе офисы ВОП и ФАП • ДФ должны находиться в доступных и всем известных местах • Персонал – тренинги каждый месяц • Персональная ответственность за исправность ДФ и проведение тренингов
ОКС.ppt